По мнению многих людей банальный прыщик в ухе не представляет никакой опасности для слуха, а для жизни тем более. При этом нужно понимать, что сформированный абсцесс наружного уха без лечения на фоне ослабленного иммунитета может привести даже к летальному исходу.
Такое случается редко, для этого должны совпасть несколько факторов, но в начале заболевания никто не знает, как будет происходит его прогрессирование, поэтому желательно знать, что представляет собой абсцесс наружного уха, какие бывают виды, и что с ним делать.
Сам по себе абсцесс наружного уха — это некротическое поражение слухового прохода или ушной раковины. Запущенное заболевание вовлекает не только мягкие ткани, но и височную кость, проникая к черепным нервам и мозговым оболочкам.
В большинстве случаев серьезное прогрессирование заболевания происходит у людей с иммунодефицитом или сахарным диабетом.
Но у человека с просто сильно ослабленным иммунитетом без лечения абсцесс наружного уха может привести к серьезным последствиям.
Причинам появления абсцесса может быть как попадание бактерий извне, так и из-за проникновения гноя при перфорации барабанной перепонки во время заболевания средним отитом.
В целом абсцесс уха относится к наружному отиту, но воспаления бывают разными. Диффузный разливной отит может возникнуть из-за нелеченного абсцесса.
Простой ограниченный наружный отит — это и есть тот самый абсцесс, образованный фурункулом, карбункулом или воспаленной атеромой.
Абсцесс может появиться в слуховом проходе, на мочке или за ухом. Это дает разновидности заболевания, имеющие выраженные отличия.
Ограниченный наружный отит даже при слабовыраженных симптомах требует наблюдения и последующего лечения. Закупорка сальной железы, оставленная без внимания и перешедшая в нагноение, может привести к появлению абсцесса.
Относительно локализации чаще всего выделяют три вида абсцессов:
- За ухом
- На мочке уха
- Субпериостальный.
Особенно опасен последний вариант абсцесса, это поднадкостничный гнойник, способный вызвать проникновение воспалительного процесса на максимальную глубину. Абсцессы за ухом наиболее частые явления — возникающие атеромы в этой области часто воспаляются.
Атеромы мочки уха также имеют свойство нагнаиваться, но чаще воспаление происходит из-за травм. Это могут быть царапины ногтями или серьгами, а также часто абсцессы на мочке возникают после прокола ушей.
Фото разновидностей абсцесса уха у человека
Одним из главных симптомов заболевания является боль в ухе от умеренной до очень выраженной. При ограниченном наружном отите боль фокусируется в месте воспаления волосяного фолликула.
Разлитой некротический процесс может вызывать сильные боли всего уха. В некоторых случаях диффузная форма наружного отита может возникнуть из-за не пролеченного фурункула в слуховом проходе.
Вместе с болью частыми спутниками абсцесса являются:
- Заложенность в ухе.
- Утрата остроты слуха.
- Повышение температуры тела.
- Появление отделяемого из уха.
- Наличие красноты и сужения слухового прохода.
- Очевидная припухлость или появление гнойника.
Маленькие дети не в состоянии сказать о снижение слуха или появлении заложенности, у них может подняться температура, появится отделяемое из уха, а также другие визуальные проявления.
Лечение абсцесса довольно многолико — невозможно обойтись только одним типом. Обычно проводится медикаментозное и физиотерапевтическое лечение, также часто требуется и хирургическое вмешательство.
Помимо этого есть и различные народные способы, но на них не стоит всецело полагаться, хотя по рекомендации врача возможно их применение в сочетании с традиционным лечением.
Для лечения абсцесса в большинстве случаев назначаются антибиотики или противовирусные препараты. Так как чаще болезнь вызывают бактерии, то антибиотики в виде мазей, капель, таблеток и инъекций присутствуют почти всегда.
Даже при лечении абсцесса, вызванного грибками, необходима антибактериальная терапия из-за высокой вероятности присоединения инфекции.
Также обязательно во время ежедневной гигиены используются антисептические растворы для обработки наружного уха. Процесс обработки в некоторых случаях проводится и дважды и более за день, но после преодоления заболевания необходимо перейти на чистку наружного слухового прохода не чаще 1 раза в неделю.
Так как чаще всего заболевание имеет бактериальную природу, то врачи не рекомендуют домашние компрессы. Для лечения можно применять протирания, капли, турунды и примочки следующих средств:
- Сок запеченного чеснока или лука
- Спиртовые настойки прополиса или чистотела
- Сок алоэ и каланхоэ (лечебных видов этих растений)
- Настои и отвары целебных трав ( ромашка, календула и т. п.).
Также полезным будет применение различных витаминизирующих и противовоспалительных отваров вместо питья. Не стоит поддаваться желанию самостоятельно выдавить гнойник — это может быть даже более опасным, чем просто оставить его без лечения.
Любые народные методы необходимо сочетать со средствами традиционной медицины.
Наиболее частой процедурой при абсцессах уха является актинотерапия. Эту процедуру условно можно назвать «световым» лечением из-за применения ламп с ультракрасным и ультрафиолетовым свечением.
На завершающих стадиях лечения применяются УВЧ и парафинотерапия, а в случае присоединения других воспалительных процессов в ухе возможно использование ионофореза с лекарственными веществами.
Физиолечение не может заменить медикаменты в полном объеме — лечебные процедуры должны обязательно сочетаться с приемом препаратов.
Часто наличие абсцесса требует хирургического вмешательства. В начальной стадии заболевания требуется не глобальная операция — необходимо простое иссечение гнойника для удаления содержимого.
Назначают разрез абсцесса не всем — это зависит от его размера, иммунитета пациента, его возраста и общего состояния.
В некоторых случаях врачи стараются купировать воспалительный процесс без применения хирургии. Это в основном практикуется в самом начале заболевания и при хорошем самочувствии пациента с обязательным применением антибиотиков.
Также обращается внимание на размер абсцесса и при его увеличении хирургическое вскрытие неминуемо.
Как правильно лечить абсцесс уха смотрите в нашем видео:
Как и при множестве других заболеваний ушей, появление абсцессов поддается профилактике.
- Наиболее важным в этом процесс является укрепление иммунитета, правильная гигиена, предотвращение переохлаждения и перегрева.
- Для укрепления иммунитета необходимо использовать различные системы закаливания, витамино— и минералотерапия, диета, а также регулярное нахождение на открытом воздухе.
- Особо стоит выделить воздушные ванны, особенно для детей. Постоянное ношение шапочки даже в теплую погоду не способно помочь уберечься от заболеваний ушей. Необходимо своевременно снимать головной убор при высоких температурах на улице, а также одевать его при ветре и похолоданиях.
- Еще особо стоит выделить правильный уход за ушами и гигиену в целом. Чрезмерные усилия по очищению серы из ушей способны травмировать кожу слухового прохода и спровоцировать проникновение инфекции. Уши необходимо чистить бережно и не чаще раза в неделю.
- Необходимо уделить внимание гигиене рук и ногтей — не стоит лазить в ухо грязными пальцами. Особенно если ногти довольно длинные или острые.
- Это же относится и к использованию неподходящих для гигиены предметов — шпильки и спички нельзя применять для очистки ушей или преодолению зуда.
Профилактика играет важную роль для предотвращения заболевания, но при его возникновении нельзя полагаться на случай, необходимо начать лечение.
Болезнь бывает разных видов, некоторые из которых способны нанести серьезный ущерб здоровью, поэтому не стоит пренебрегать как профилактикой, так и своевременным лечением.
источник
Абсцесс наружного уха (Н60.0) — это острое гнойно-некротическое воспаление волосяного фолликула и сальной железы в перепончато-хрящевом отделе наружного слухового прохода.
Предрасполагающие факторы: гноетечение из полости среднего уха, повреждение кожи наружного слухового прохода инородными телами, ватными палочками, спичками и т.д. при проведении туалета уха, зуд в ухе, авитаминоз, иммунодефицит, сахарный диабет, туберкулез, аллергологические заболевания и др.
Выделяют 2 стадии: инфильтрация и абсцедирование.
-
Резкая стреляющая боль в ухе, усиливающая при открывании/закрывании рта.
- Чувство заложенности уха, снижение слуха.
- Гипертермия, слабость, вялость, недомогание.
- Гиперемия, отек кожи в перепончато-хрящевом отделе слухового прохода, частичное или полное сужение слухового прохода, необозримость барабанной перепонки, интактность барабанной перепонки.
- Инфильтрат с гнойным стержнем в центре, резко болезненный при зондировании.
- Резкая болезненность при пальпации козелка.
- Диффузный наружный отит.
- Острый гнойный средний отит.
- Экзема наружного слухового прохода.
Лечение назначается только после подтверждения диагноза врачом-специалистом. Проводится в условиях стационара:
- Хирургическое лечение (вскрытие фурункула наружного слухового прохода в стадии абсцедирования) + медикаментозное (антибиотики, антигистаминные препараты).
- Дезинтоксикационная терапия.
- В стадии инфильтрации — спиртовые турунды.
- После вскрытия фурункула — турунды с гипертоническим раствором.
- Физиотерапевтическое лечение.
Имеются противопоказания. Необходима консультация специалиста.
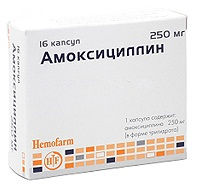
- Амоксициллин/клавуланат (антибактериальное средство). Режим дозирования: внутрь, в дозе 625 мг 3 раза/сут. Курс лечения 5-7 дней.
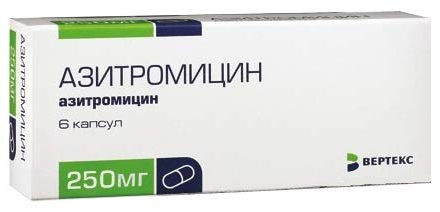
- Азитромицин (антибактериальное средство). Режим дозирования: внутрь, в дозе 500 мг 1 раз/сут. Курс лечения 3 дня.
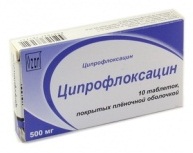
- Ципрофлоксацин (антибактериальное средство). Режим дозирования: внутрь, в дозе 500 мг 2 раза/сут. Курс лечения 7 дней.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| з.о. д.м.н. Артюшкин С.А., Покровская больница, Санкт-Петербург; з.о. Астащенко С.В., Санкт-Петербургский НИИ уха, горла, носа и речи. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| ICHILOV MEDICAL CENTER, Тель-Авив. |
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 2 | 5 | 18 | 18 | 18 | 18 | 18 | 2 | 5 | 18 | 18 | 18 | 18 | 18 |
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Боль в ухе | 100% |
| Снижение слуха (ухудшение слуха, нарушение слуха, плохой слух) | 90% |
| Заложенность уха | 80% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 70% |
Москва, Верхние Поля, 35 к5
Москва, Спиридоньевский пер, 5 ст1
Москва, Хорошёвское шоссе, 25
Москва, Ореховый бульвар, 28
Москва, Старый Толмачёвский переулок, 3
Москва, Духовской переулок, 22б
Москва, Спартаковский переулок, 2 ст11
Москва, Малый Кисельный переулок, 1/9
Москва, Алтуфьевское шоссе, 28 к1
Москва, Мытищи (Мытищинский район), Колонцова, 5а
Москва, Хорошёвское шоссе, 80
Москва, Загородное шоссе, 9 к3
Москва, Добрынинский 4-й переулок, 1/9 ст16
Москва, Новокосинская, 24 к1
| Online диагноз |
Размещение рекламы, сотрудничество: info@online-diagnos.ru
Сайт не несет ответственность за содержание и достоверность размещенного пользователями на сайте контента, отзывы посетителей сайта. Материалы сайта носят исключительно информационно-ознакомительный характер. Содержание сайта не является заменой профессиональной консультации врача-специалиста, диагностики и/или лечения. Самолечение может быть опасно для здоровья!
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Вся зона ушной раковины включает в себя множество сальных желез, они есть и в заушной зоне, в которой могут формироваться липомы, папилломы, фибромы, в том числе и атерома за ухом.
В области уха, ушной раковины могут формироваться подкожные жировые опухоли, практически все они отличаются медленным ростом и доброкачественным течением.
Статистически опухоль в заушной зоне диагностируется всего в 0,2% случаев от общего количество доброкачественных новообразований в области лица. Гораздо чаще встречаются кисты и опухоли ушной раковины, особенно ее мочки. Это обусловлено строением уха, которое преимущественно состоит из хрящевой ткани, жировая прослойка есть только в мочке, не содержащей хряща.

Считается, что основные причины появления атеромы как закупорки выводящего протока сальной железы, кроются в нарушении метаболизма или гормональных сбоях. Действительно, накопление секрета желез наружной секреции (glandulae sebacea) может быть спровоцировано избыточной продукцией гормонов, но также существуют и другие факторы. Например, причины атеромы за ухом могут быть такими: •
- Повышенное потоотделение в связи с нарушением работы вегетативной нервной системы, которая регулирует выделительные системы и может провоцировать дисфункцию внутренних органов.
- Себорея, в том числе волосистой части головы.
- Угри – простые, флегмозные, чаще в верхней зоне шеи.
- Некорректный пирсинг, прокол ушей и компенсаторное перераспределение сального секрета из поврежденных и закрытых рубцом сальных желез.
- Сахарный диабет.
- Эндокринные заболевания.
- Травма головы с повреждением кожных покровов в области уха (рубцовые образования).
- Специфический жирный тип кожных покровов.
- Избыточная продукция тестостерона.
- Переохлаждение или длительное пребывание под прямыми солнечными лучами.
- Нарушение правил личной гигиены.
В целом, причины атеромы, в том числе формирующейся за ухом, обусловлены сужением протока сальной железы, изменением консистенции сального секрета, который становится более плотным, и обтюрацией выводящего сужающегося окончания. В месте закупорки образуется кистозная полость, в которой медленно, но неуклонно накапливается детрит (эпителиальные клетки, холестериновые кристаллы, ороговевшие частицы, жир), таким образом, атерома увеличивается и становится видна невооруженным взглядом, то есть начинает проявляться в клиническом смысле.
Атерома, независимо от места расположения, в первые несколько месяцев развивается бессимптомно, то есть не сопровождается болевыми ощущениями или другим дискомфортом. Симптомы атеромы за ухом также не специфичны, ретенционное новообразование растет очень медленно, проток сальной железы некоторое время остается открытым и часть жирового секрета выводится на кожные покровы, наружу. Постепенно скапливающийся детрит меняет консистенцию, становится более густым, вязким, именно он закупоривает и саму железу, а затем и ее выход.
Симптомы атеромы за ухом могут быть следующими:
- Опухоль имеет округлую форму и небольшие размеры.
- Кисту хорошо прощупывается под кожей как эластичное, довольно плотное образование, в целом не спаянное с кожными покровами.
- Атерома имеет капсулу и кашицеобразный секрет внутри (детрит).
- Ретенционная киста сальной железы склонна к воспалению и нагноению.
- Характерный отличительный признак, по которому атерому различают с липомой, это частичная спайка с кожей в зоне увеличения полости кисты и наличие небольшого, едва заметного выхода в виде темной точки (в случае гнойного воспаления – белая, выпуклая точка).
- Из-за частичной, точечной спайки кожные покровы над кистой невозможно собрать в складку при пальпации.
- Увеличивающаяся атерома за ухом может сопровождаться зудом, ощущением жжения.
- Гнойная атерома проявляется типичными симптомами подкожного абсцесса – покрасневшая кожа над кистой, локальное повышение температуры, болевые ощущения.
- Нагноившаяся атерома склонна к самопроизвольному вскрытию, когда гной истекает наружу, но основная часть кисты остается внутри и вновь наполняется детритом.
- Воспаленная атерома может сопровождаться вторичной инфекцией, когда симптомы становятся более проявленными – повышенная температура тела, головная боль, усталость, слабость, тошнота.
Несмотря на то, что симптомы атеромы за ухом неспецифичны и проявляются только в случае резкого увеличения подкожной кисты, опухоль можно заметить при совершении гигиенических процедур (умывании). Любое нетипичное для зоны уха уплотнение, «шарик» или «жировик» стоит показать врачу – дерматологу, косметологу для определения характера новообразования и выбора способа его лечения.
Атерома у ребенка может быть врожденным новообразованием, которое чаще всего имеет доброкачественный характер. Также достаточно часто кисты сальных желез путают с липомами, подкожными фурункулами, дермоидными кистами или увеличенными лимфатическими узлами.
Появление истинных атером у детей связано с повышенной продукцией сального секрета, которая нормализуется к 5-6 годам, затем в пубертатный период возможна повторная гиперсекреция сальных желез, когда в протоках происходит скопление детрита (холестериновых кристаллов, жира). Реже причиной формирования атеромы за ухом у ребенка может служить элементарных плохой уход в гигиеническом смысле. И совсем редко провоцирующим фактором бывает попытка самостоятельно «сделать прическу» малышу, то есть неумелая стрижка с повреждением волосяных фолликул.
Атерома за ухом, как у ребенка, так и взрослого человека, не проявляется болью или другими дискомфортными ощущениями, за исключением случает воспаления и нагноения. Тогда киста выглядит как абсцесс, часто очень большого размера. Гнойник может вскрыться наружу, но капсула атеромы остается внутри, поэтому единственным способом избавиться от нее может быть только операция.
Если атерома маленькая, ее наблюдают до достижения ребенком 3-4-х лет, затем киста подлежит вылущиванию. Детям до 7 лет все хирургические процедуры подобного рода проводят под общим наркозом, более взрослым пациентом удаление кисты проводят под местной анестезией. Сама операция длится не более 30-40 минут и не считается сложной или опасной. Более того, такое лечение избавляет ребенка не столько от косметического дефекта, сколько от риска нагноения атеромы и возможных осложнений от такого процесса – внутреннего инфицирования мягких тканей головы, флегмоны и инфицирования уха в целом. Наиболее эффективен новый метод – радиоволновое «выпаривание» атеромы, при котором не производится рассечение ткани, соответственно на коже не остается рубца, такой способ считается надежным и в смысле исключения малейшего шанса рецидивирования кисты, следовательно, гарантирует и результативность лечения.

Заушная атерома, киста, как и другие подкожные новообразования, — это крайне редкое явление в челюстно-лицевой хирургии. Эта зона очень бедна жировой прослойкой, поэтому формирование липомы, атеромы встречаются не более, чем в 0,2% от всего количество доброкачественных новообразований в области головы.
Ретенционная киста сальной железы за ухом может быть похожа на аденому слюнной железы, которая диагностируется гораздо чаще. В любом случае, помимо первичного осмотра и пальпации необходим и рентген, и УЗИ близлежащих лимфатических узлов, возможно даже МРТ или КТ (компьютерная томография).
Если врач предполагает, что у пациента развивается заушная атерома, имеющая доброкачественное течение, кисту иссекают, не дожидаясь воспаления или нагноения. В ходе операции тканевый материал в обязательном порядке отправляется на гистологию, которая подтверждает или опровергает первоначальный диагноз.
По внешним признакам отличить атерому от липомы за ухом довольно сложно, оба новообразования безболезненны, имеют плотную структуру и практически идентичны по визуальным симптомам. Единственным исключением может быть едва заметная точка выводящего протока сальной железы, особенно, если его обтюрация произошла ближе к кожным покровам. Более специфична воспаленная заушная атерома, которая проявляется болью, местным повышением температуры. При большой, нагноившейся кисте может повыситься общая температура тела и проявиться симптоматика, типичная для подкожных абсцессов или флегмон. Гнойная атерома может самостоятельно вскрыться внутри, в подкожной клетчатке, это состояние крайне опасно не только для здоровья (разлитие гноя во внутренний слуховой проход, в хрящевую ткань раковины) пациента, но порой и для жизни, так как грозит системной интоксикацией, сепсисом.
Удаление атеромы за ухом имеет свои сложности, поскольку в этой зоне много крупных кровеносных сосудов и лимфоузлов. Оперируют кисту в так называемый «холодный период», то есть тогда, когда новообразование уже увеличилось, но не воспалилось и не имеет признаков присоединения вторичной инфекции. Процедура по удалению не занимает много времени, новые медицинские технологии, такие как лазерное или радиоволновое иссечение новообразований, абсолютно безболезненны и позволяют избежать грубого рубца на коже и рецидивов.

Киста сальной железы может образоваться только в зоне, богатой glandulae sebaseae – альвеолярными железами, выделяющими себум (sebum) или сальный, жирный секрет, защищающий кожные покровы, придающий им эластичность. Ухо практически все состоит из хрящевой ткани и только его мочка имеет подобные внутренние железы и подкожную жировую прослойку. Таким образом, именно в этой зоне может развиться ретенционное новообразование или атерома мочки уха.
Киста развивается без явных клинических проявлений, так как протоки железы в мочке очень узкие, а сама железа не слишком активно продуцирует себум. Наиболее распространенной причиной формирования атеромы мочки уха считается неудачный прокол или травма этой зоны (рваная рана, другие повреждения). Ухо не является гормонозависимым участком тела, поэтому обычные провоцирующие атерому факторы (нарушение метаболизма, пубертатный или климактерический период) влияют на ее появление мало.
Причины формирования атеромы мочки:
- Инфицирование прокола при пирсинге (плохо обработанная кожа или инструменты), воспаление сальной железы.
- Воспалительный процесс в месте прокола мочки уха, микроабсцесс, который сдавливает выводящий проток сальной железы.
- Неполное заживление места прокола и увеличение грануляционных клеток, ткани, сдавливающих проток сальной железы.
- Рваная рана мочки при травме головы, ушибе, келоидный рубец сдавливает сальные железы, нарушая нормальное выделение сального секрета.
- Гормональные нарушения (редко).
- Наследственность (генетическая склонность к обтурации сальных желез).
Симптомы, которыми может сигнализировать о себе подкожная киста, могут быть следующими:
- Появление небольшого уплотнения на мочке.
- Киста совершенно не болит и доставляет дискомфорта, единственное, чем она может помещать – это внешний, косметический дефект.
- Атерома довольно часто воспаляется, особенно у женщин, которые носят украшения на ухе (серьги, клипсы). Нередко к кисте присоединяется вторичная инфекция, бактерии проникают в небольшое отверстие сальной железы, которое уже закупорено детритом, в итоге в мочке развивается гнойник.
- Подкожная киста в этой зоне редко бывает большого размера, чаще всего ее максимум – это 40-50 миллиметров. Более крупные кисты – это гнойники, которые практически всегда вскрываются самостоятельно, с истечением наружу гнойного содержимого. Несмотря на уменьшение размеров атеромы, она остается внутри в виде опустошенной капсулы, способной вновь накапливать сальный секрет и рецидивировать
Лечат атеромы всегда оперативным путем, кисту мочки уха следует удалять как можно раньше, небольшие по размеру новообразования иссекаются в течение 10-15 минут, вся операция проводится в амбулаторных условиях. Маленький рубец после энуклеации атеромы практически незаметен и не может считаться косметическим изъяном в отличии от действительно большой, воспаленной кисты, которая кроме всего прочего склонна к нагноению и несет в себе потенциальную угрозу развития абсцесса мочки уха.

Наружный слуховой проход уха состоит из хрящевой и костной ткани, в коже располагаются серные и сальные железы, поэтому атерома слухового прохода у пациентов диагностируется довольно часто. Эта зона труднодоступна для ежедневных гигиенических процедур, закупорка выводящих протоков как сальным секретом, так и выделяемой cerumen (серы). Подкожные новообразования слухового прохода развиваются в связи со специфической локализацией желез. Проход покрыт кожными покровами, на который растут мельчайшие волоски, с которыми в свою очередь тесно связаны многочисленные сальные железы. Под альвеолярными железами расположены glandula ceruminosa – церуминозные протоки, продуцирующие серу. Некоторые из таких желез имеют протоки, соединенные с выводящими протоками glandulae sebaseae (сальных желез), таким образом, их обтюрация так или иначе периодически возникает как неизбежное состояние слухового аппарата. Однако, для формирования ретенционной кисты, то есть атеромы, нужны и другие факторы, например такие:
- Инфекционные заболевания уха, воспаления.
- Травмы уха.
- Эндокринные дисфункции.
- Нарушение метаболизма.
- Нарушения работы вегетативной нервной системы.
- Гормональные нарушения.
- Нарушения правил личной гигиены либо травмирование слухового прохода при самостоятельных попытках удалить серную пробку.
Диагностика атеромы наружного слухового прохода нуждается в дифференциации, так как в этой зоне могут быть обнаружены и другие опухолевидные образования, в том числе воспалительного или недоброкачественного характера. Атерома должна быть отделена от следующих патологий слухового прохода:
- Фурункул.
- Острый отит наружного слухового прохода (преимущественно стафилококковой природы).
- Фиброма.
- Опухоль церуминозной железы – церуминома или атенома.
- Капиллярная гематома (ангиома).
- Кавернозная гемангиома.
- Дермоидная киста (чаще у младенцев).
- Лимфангиома.
- Хондродерматит.
- Аденома слухового прохода.
- Липома.
- Миксома.
- Миома.
- Ксантома.
- Эпидермоидная холестеатома (кeratosis obturans).
Диагностика, кроме сбора анамнеза и первичного осмотра, может включать в себя такие методы:
- Рентгенологическое исследование.
- КТ черепа.
- Дерматоскопия.
- Ультразвуковое исследование.
- Цитологическое исследование мазка из уха.
- Отоскопия (осмотр внутреннего слухового прохода с помощью специального прибора).
- Фарингоскопия (по показаниям).
- Микроларингоскопия (по показаниям).
- Ангиография (по показаниям).
- При симптомах тугоухости проводится аудиометрия.
- Обязательным является гистологическое исследование тканевого материала, отобранного при операции атеромы.
Симптомы ретенционного новообразования сальной железы в слуховом проходе более специфичны, чем проявления обычной атеромы в другой зоне тела. Даже небольшая киста может вызвать болевые ощущения, влиять на аудиометрические параметры слуха, провоцировать головную боль. Особенно опасная воспаленная атерома, склонная к нагноению. Самопроизвольное вскрытие гнойного образования, так или иначе, инфицирует слуховой проход и несет в себе риск инфицирования более глубоких структур слухового аппарата, поэтому любое нетипичное новообразование в этой области нуждается в немедленной медицинской помощи.
Удаление атеромы слухового прохода считается достаточно простой процедурой, как правило, киста локализуется в доступном хирургическому инструменту месте. Энуклеация атеромы проводится в течение 20-30 минут под местной анестезией и часто не требует наложения швов, поскольку кисты в этой зоне не способны увеличиваться до гигантских размеров, то есть не требуют большого разреза для вылущивания.

Доброкачественные новообразования уха встречаются гораздо чаще, чем злокачественные опухоли, но несмотря на свое количественное превосходство, изучены хуже. Что касается кист и опухолевидных образований подкожной клетчатки, до сих пор единственным дифференциальным способом является гистологическое исследование, материал для которого забирается во время оперативного удаления кисты.
Точная диагностика атеромы за ухом важна, поскольку ретенционные кисты по внешним признакам мало чем отличаются от таких заболеваний:
- Фиброма.
- Хондрома.
- Папиллома.
- Внутренний фурункул подкожной клетчатки.
- Лимфоангиома на начальной стадии развития.
- Липома.
- Бородавка.
- Лимфаденит.
- Дермоидная киста за ухом.
Рекомендуемые методы, которые должна включать в себя дифференциальная диагностика атеромы за ухом:
- Сбор анамнеза.
- Внешний осмотр зоны за ухом.
- Пальпация новообразования и регионарных лимфоузлов.
- Рентген черепа.
- Компьютерная томография черепа.
- Желательно проведение отоскопии (осмотр внутреннего слухового прохода).
- УЗИ лимфатической зоны в области атеромы.
- Цитология мазков из внутреннего слухового прохода.
- Биопсия с гистологическим исследованием материала (обычно забор производится во время операции).
К диагностическим мероприятиям кроме отоларинголога должны быть подключены дерматолог, возможно, дерматоонколог.
Перед удалением атеромы, как правило, назначаются следующие анализы:
- ОАК – общий анализ крови.
- Биохимический анализ крови.
- Анализ мочи, в том числе на сахар.
- Флюорография грудной клетки.
- Кровь на RW.
Атерома за ухом, хотя и считается доброкачественным новообразованием, не склонным к малигнизации, в связи со специфической локализацией и склонностью к воспалению, должна быть определена максимально точно и конкретно, поэтому дополнительные методы диагностики, какими бы они сложными ни были, считаются необходимыми для исключения риска ошибочного диагноза.

Мочка уха – это типичное место формирования ретенционной кисты, так как в самом ухе (в раковине)мало сальных желез, оно сплошь состоит из хрящевой ткани. Лечение атеромы мочки уха предполагает использование нескольких методов, но все они относятся к хирургическим. Подобные операции совершенно безболезненны, процедура проводится под местной анестезией, маленьким детям до 7 лет показан общий наркоз.
Следует отметить, что ни один способ консервативной терапии, тем более народные рецепты, не способны рассосать кисту в силу ее строения. Капсула атеромы довольно плотная, содержимое – это густой сальный секрет с вкраплениями холестериновых кристаллов, следовательно, даже уменьшив размер новообразования или спровоцировав вскрытие нагноившейся кисты, избавиться от ее рецидива будет невозможно.
Лечение атеромы мочки уха проводится такими оперативными способами:
- Энуклеация атеромы с помощь. Скальпеля. Под местным наркозом проводится небольшой надрез, содержимое кисты выдавливается на старинную салфетку, капсула иссекается полностью в пределах здоровых тканей. Шов на мочке уха после операции остается минимальный и зарастает в течение полутора месяцев.
- Лазерный метод удаления кисты считается эффективным, если опухоль небольшая и не имеет признаков воспаления.
- Наиболее эффективен радиоволновой метод, который дает 100% результат в смысле исключения рецидивов. Кроме того, такой способ не требует травматизации тканей и наложения швов, миниатюрный разрез заживает спустя 5-7 дней, а небольшой рубец рассасывается в течение 3-4 месяцев
Какой бы способ лечения атеромы за ухом не выбрал лечащий врач, во время процедуры ткань кисты обязательно отправляется на гистологическое исследование для исключения потенциального риска возможных осложнений.
Где бы ни находилась атерома, независимо от ее локализации, она удаляется только оперативным путем. Так называемые народные методы или предложения лечить ретенционную кисту с помощью лекарственных наружных средств не дают результата, а порой и затягивают процесс, в итоге атерома воспаляется, нагнаивается и превращается в абсцесс, который удаляется намного сложнее, а операция оставляет видимый постоперационный рубец.
В связи с тем, что лечение атеромы за ухом предполагает рассечение тканей вблизи расположения крупных кровеносных сосудов и лимфатических узлов, пациент проходит предварительное детальное обследование, диагностику состояния здоровья. В целом такие операции относятся к категории малой хирургии, тем не менее, локализация атеромы требует внимательности врача. Чем тщательнее будет проведена процедура, тем меньше риск возможных рецидивов, к которым так склонны ретенционные кисты сальных желез.
На сегодняшний день существуют три общепринятых метода нейтрализации атеромы:
- Традиционный, хирургический способ, когда кисту иссекают с помощью скальпеля. Этот метод считается достаточно эффективным, особенно в отношении гнойных атером. Воспаленная киста требует первоначального вскрытия, дренирования. Затем ее лечат симптоматически, после того, как все признаки воспалительного процесса уходят, атерому тотально иссекают. После таких операций неизбежно остается рубец, который успешно «скрывается» собственно ушной раковиной или волосяным покровом.
- Более щадящий метод – лазерное удаление атеромы, которое результативно, если киста не превышает 3-х сантиметров в диаметре и не имеет признаков воспаления. Разрез производится в любом случае, но он одновременно коагулируется, поэтому такие операции практически бескровны, проводятся быстро, а шов рассасывается в течение 5-7 дней.
- Наиболее популярным в последние 5 лет стал радиоволновой метод удаления подкожных кист и других доброкачественных образований в области уха и головы. С помощью «радионожа» полость кисты вместе капсулой «выпаривается», при этом разрез тканей бывает минимальным, соответственно не остается постоперационного рубца и косметического дефекта.
Ни один другой способ, ни прижигание, ни накладывание компрессов, не даст терапевтического результата, поэтому не стоит бояться операции, которую необходимо проводить как можно раньше во избежание риска воспаления или нагноения атеромы.
Атерома за ухом относится к доброкачественным новообразованиям, которые практически невозможно предупредить, но при достижениях современной медицины достаточно просто нейтрализовать. Необходимо лишь вовремя обратиться к врачу, пройти комплексную диагностику и решиться на совершенно безболезненную процедуру.
источник
Абсцесс наружного уха – это гнойно-некротический процесс, поражающий один или несколько волосяных фолликулов, сальную железу и прилежащие мягкие ткани перепончато-хрящевого отдела слухового прохода или ушной раковины. Проявляется гиперемией, отёком кожи, болью разной интенсивности в зоне абсцедирования, симптомами общей интоксикации. Диагноз устанавливается на основании осмотра, данных отоскопии и лабораторных исследований. Назначается консервативная терапия с применением антибиотиков, антисептиков. При отсутствии эффекта осуществляется хирургическое вскрытие абсцесса.
Абсцесс наружного уха возникает при попадании инфекции в глубокие слои кожи, подкожной клетчатки ушной раковины или слухового канала. По частоте встречаемости заболевание занимает третье место среди всей патологии наружного уха. Чаще выявляются абсцесс наружного слухового прохода, нагноение атеромы за ухом, реже – гнойное воспаление мочки. Болеют лица любого возраста. Уровень заболеваемости несколько выше в возрастной группе от 10 до 19 лет, а также среди пожилых людей, страдающих сахарным диабетом, другой, ослабляющей иммунитет хронической патологией. В МКБ 10 абсцесс, фурункул и карбункул наружного уха объединены в одну группу.
Возбудителями заболевания являются бактерии. Чаще всего непосредственной причиной появления гнойника становятся золотистый стафилококк и синегнойная палочка, реже – стрептококки и остальные представители грамположительной кокковой микрофлоры. Золотистый стафилококк населяет кожные покровы и слизистые оболочки большинства людей, синегнойная палочка обитает в воде и воздухе повсеместно. Являясь условно-патогенными, данные микроорганизмы обычно провоцируют развитие болезни при наличии следующих факторов риска:
- Травмы наружного уха. К образованию ограниченного нагноения в наружном ушном проходе приводит травматизация его стенок. Повреждение происходит при неправильном туалете ушей – использовании предметов, способных нарушить целостность кожи. Абсцесс осложняет любую механическую, физическую или химическую травму ушной раковины. Часто является последствием пирсинга.
- Иммунодефицитные состояния. Патология нередко возникает у пациентов с иммунными нарушениями. Абсцесс наружного уха развивается у ВИЧ–инфицированных лиц, больных туберкулёзом и другими тяжёлыми хроническими заболеваниями, при снижении местного иммунитета, например, после облучения головы или шеи.
Локальные нагноения наружного уха нередко появляются, рецидивируют на фоне сахарного диабета и прочей эндокринной патологии, хронического гноетечения из уха. Предпосылкой к возникновению болезни иногда служит длительное пребывание в стационаре. Нозокомиальный абсцесс протекает тяжелее. Госпитальные штаммы кокковой флоры, синегнойной палочки часто обладают устойчивостью к антибиотикам. Множественные фурункулы образуются при гиповитаминозах.
Патологический процесс локализуется в областях уха, где присутствуют волоски: в фиброзно–хрящевой части слухового канала, на ушной раковине. Инфекционные агенты внедряются через повреждения кожи наружного уха в волосяной фолликул, сальную железу. Развивается воспалительная реакция, к месту скопления бактерий устремляются нейтрофилы. Образуется инфильтрат. Воспаление иногда распространяется на мягкие ткани лица и шеи, сосцевидный отросток. В патологический процесс нередко вовлекаются слюнные железы и лимфатические узлы.
В зоне воспалительного инфильтрата под действием выделяемых нейтрофилами ферментов возникает некроз и расплавление тканей. Формируется гнойная полость, окружённая пиогенной капсулой. Позднее абсцесс самопроизвольно опорожняется, отделяется гнойный экссудат. Образуется полость, которая затем заполняется грануляциями. Абсцесс заживает через рубцевание. После заживления небольшого фурункула следов не остаётся.
На начальном этапе болезни наблюдаются покраснение кожи, отёк и уплотнение тканей в месте образования гнойника. Пациента беспокоит зуд уха, затем присоединяется боль. Выраженность болевого синдрома зависит от локализации патологического процесса. При ограниченном нагноении области наружного слухового канала боль интенсивная, пульсирующего характера. Симптом усиливается в ночное время, при жевании, иррадиирует в височную область, зубы и шею. При формировании абсцесса ушной раковины боль ощущается только при пальпации инфильтрата.
Абсцесс большого размера частично перекрывает слуховой проход, вызывая ощущение заложенности уха, снижение слуха. Присутствуют симптомы общей интоксикации — повышается температура тела до субфебрильных и фебрильных значений. Увеличиваются околоушные лимфатические узлы. Дети раннего возраста с таким заболеванием ведут себя беспокойно, тянут руки к больному уху. У младенцев нарушается сон, отсутствует аппетит. Абсцесс задней стенки ушного прохода провоцирует у больного ребёнка приступы кашля и рвоту. После вскрытия гнойника из раны в умеренном количестве выделяется гной, состояние пациента существенно улучшается.
Абсцесс наружного уха способен разрешиться спонтанно путём самостоятельного вскрытия и опорожнения на 3-7 сутки болезни. При нарушениях функций местной или системной иммунной защиты нагноительный процесс нередко распространяется дальше по стенкам слухового канала, приобретает затяжное течение. Формируется острый или хронический диффузный наружный отит. Через санториниевы щели инфекция попадает в околоушную слюнную железу и вызывает её воспаление.
В результате перехода патологического процесса на ушной хрящ возникает хондрит, ушная раковина деформируется. Реже ограниченное нагноение в области слухового прохода становится причиной появления среднего отита, мирингита. У иммунокомпрометированных лиц происходит гематогенное распространение инфекции, развиваются мастоидит, сепсис и отогенные внутричерепные осложнения, которые могут закончиться летальным исходом. Смертность больных с ограниченным нагноением наружного уха составляет 0,04%.
Диагностический поиск при подозрении на абсцесс наружного уха осуществляет врач–оториноларинголог. При локализации нагноения вблизи устья слухового прохода, на мочке уха или в заушной области образование визуализируется невооружённым глазом. Наблюдается выраженная гиперемия кожи, видимая припухлость. Пальпация ушной раковины причиняет боль. Регионарные лимфатические узлы увеличены. Для окончательного подтверждения диагноза осуществляются:
- Отоскопия. Является основным методом исследования, выполняющимся для обнаружения гнойника в слуховом канале. При отоскопии определяется болезненное образование, частично перекрывающее слуховой проход. На верхушке фурункула присутствует гнойная желтовато-белая пробка. После опорожнения гнойника остаётся кратерообразное углубление. Отоскопия позволяет дифференцировать ограниченный наружный отит с разлитым, исключить патологию среднего уха.
- Лабораторные исследования. Определение глюкозы крови и исследование на ВИЧ–инфекцию выполняется для уточнения иммунного статуса больного, выявления сахарного диабета. При необходимости осуществляется посев отделяемого из уха на микрофлору и чувствительность к антибактериальным препаратам.
Затяжное, рецидивирующее течение локального гнойно-воспалительного процесса требует дифференциальной диагностики абсцесса с онкологического заболеванием наружного уха. Для исключения новообразования выполняются дерматоскопия, биопсия с последующим цитологическим исследованием патологического материала. Такие пациенты нуждаются в дополнительной консультации онколога. В неясных случаях используются лучевые методики – рентгенография, КТ височных костей.
В большинстве случаев пациенты с локальным нагноительным процессом наружного уха получают амбулаторное консервативное лечение. Госпитализации в отделение оториноларингологии подлежат дети и пожилые люди с тяжёлыми иммунодефицитами и другой сопутствующей патологией, выраженными клиническими проявлениями, а также больные с мастоидитом и прочими серьёзными, требующими хирургического вмешательства осложнениями.
Фармакологическая терапия включает в себя применение антибактериальных препаратов, кортикостероидных гормонов и местных антисептиков. Лечение антибиотиками начинается с первого дня. Предпочтение отдаётся лекарственным средствам местного действия в форме мазей, растворов. Чаще используются комбинированные препараты. Применение антибиотиков системного действия показано при выраженных локальных проявлениях с тенденцией к распространению гнойной патологии, значительной общей интоксикации.
До получения результатов теста на чувствительность микрофлоры антибиотики назначаются эмпирически. Используются препараты широкого спектра – защищённые аминопенициллины, макролиды, при неэффективности проводимого лечения — фторхинолоны. Для ускорения созревания гнойника дополнительно применяют УФО, УВЧ и другие физиотерапевтические процедуры. Одновременно осуществляется медикаментозная коррекция имеющейся хронической патологии, снижение уровня глюкозы крови.
Эффективная консервативная терапия приводит к рассасыванию патологического образования на стадии инфильтрации. Если этого не происходит, абсцесс подлежит хирургическому лечению. Прочими показаниями к операции являются большой размер гнойника, высокий риск развития осложнений. В ходе манипуляции выполняется вскрытие абсцесса. Образовавшаяся полость промывается антисептиками, устанавливается дренаж.
Абсцесс наружного уха протекает в основном благоприятно. У некоторых пациентов происходит обратное развитие фурункула на этапе инфильтрации. Прогноз значительно ухудшается при появлении признаков развития тяжёлых осложнений. Профилактические меры направлены на своевременное лечение хронических средних отитов, коррекцию эндокринных нарушений и функций иммунной системы. Для предотвращения образования фурункулов следует избегать травматизации ушей, своевременно обрабатывать зоны пирсинга антисептиками.
источник
Если у человека образовался фурункул в ухе, необходимо обратиться к оториноларингологу. Это гнойное заболевание, которое может стать причиной осложнений. Фурункул и чирей – это одно и то же. В большинстве случаев гнойник локализуется в области наружного слухового прохода.
Что такое фурункул, почему он появляется? Фурункул представляет собой гнойное воспаление волосяного фолликула, сальной железы и расположенных рядом тканей, вызванное проникновением инфекции.
Наибольшую опасность представляет фурункулез. При нем образуется сразу несколько гнойников. Заболевание чаще всего вызывается стафилококками, которые проникают в сальные и волосяные мешочки через микроповреждения в загрязненной коже. Нередко фурункул в ухе развивается на фоне фолликулита и остиофолликулита.
Предрасполагающими факторами являются:
- повышенная потливость кожи
- несоблюдение личной гигиены
- микротравмы уха
- отит
- истечение гноя из уха
- резкое снижение иммунитета
- туберкулез
- гепатит
- нарушение обмена веществ при диабете и ожирении
- длительное применение глюкокортикоидов или иммунодепрессантов
- ВИЧ-инфекция
- мацерация кожи
- гиповитаминоз
Чаще всего фурункул наружного слухового прохода образуется при раздражении загрязнённой кожи. Нередко болеют люди с тяжелой соматической патологией. На фоне этого нарушается барьерная функция кожи. Снижается активность иммунных клеток. Вследствие чего стафилококки проявляют свои патогенные свойства.
Фурункул в ухе может возникать при гормональных нарушениях, на фоне диабета, гиперкортицизма, повышения уровня тестостерона. В группу риска входят люди с заболеваниями кожи, сопровождающимися зудом.
Расчесы приводят к мацерации, что в свою очередь способствует проникновению под кожу микробов. Провоцирующими факторами являются царапины, порезы, потертости и травмы уха, простуда на ухе.
Чирей в ухе образуется постепенно. Различают 3 стадии развития заболевания:
Вначале на коже в области уха появляется небольшое уплотнение. Возникают отек и гиперемия кожи. Называется это инфильтрацией. Образуется шишка в ухе. Величина инфильтрата может составлять 1-3 см.
Гнойно-некротическая стадия развивается через 3-4 дня с момента появления первых жалоб. На данном этапе развивается стержень. Он образован омертвевшими тканями и гноем.
Конечная часть стержня выступает над поверхностью кожи в области уха. Через некоторое время гнойник вскрывается, а его содержимое выходит наружу. Заживление происходит после выхода гноя. Крупный фурункул в ухе может оставить после себя рубец.
Основным симптомом является сильная боль в ухе. Боль может усиливаться при разговоре или приеме пищи из-за передачи движения с нижней челюсти на стенки слухового прохода. При осмотре видно округлое возвышение гиперемированной воспаленной кожи в слуховом проходе.
При пальпации окружающих тканей возникает резкая боль. Околоушные лимфатические узлы увеличиваются, становятся плотными и болезненными при надавливании.
Воспаление уха может сопровождаться:
- зудом в области слухового прохода или ушной раковины
- снижением слуха
- гноетечением
- локальным отеком
Наиболее сильно жалобы выражены в стадии некроза тканей. При наличии фурункула в ухе симптомы беспокоят постоянно. Температура может повышаться до 38ºC и больше.
Появляются слабость и общее недомогание. Снижается аппетит. Симптомы стихают после вскрытия гнойника. Состояние человека нормализуется через несколько дней. Нередко заболевание протекает в стертой форме.
В случае перекрытия слухового прохода возможно ухудшение слуха. Наиболее тяжело протекает фурункулез. Он может быть локальным (только в области уха) или диссеминированным. В последнем случае поражаются другие участки тела. Заболевание протекает 7-10 дней. После чего наступает выздоровление.
К наиболее частым осложнениям относится образование гнойных абсцессов и карбункулов.
Что такое абсцесс?
Абсцесс – это воспаление тканей, при котором образуется гнойная полость, заключенная в капсулу. Гнойный абсцесс формируется при попадании в организм гноеродных микробов через повреждения кожи или с заносом возбудителя по кровеносным и лимфатическим сосудам из другого гнойного очага. При образовавшемся абсцессе лечение в большинстве случаев – хирургическое.
Карбункул – это острое гнойно-некротическое воспаление кожи, которое также требует немедленного хирургического вскрытия.
К наиболее опасным осложнениям можно отнести:
- сепсис – заражения крови
- пиемия – заражения крови
- менингит – воспаление оболочек головного мозга и спинного мозга
- флебит – воспаление стенки вены
- флегмона – гнойное воспаление клетчаточных пространств; в отличие от абсцесса, не имеет чётких границ
Фурункулы представляют опасность для беременных и плода. Инфицирование может стать причиной пневмонии, менингита, фетоплацентарной недостаточности, задержки роста и развития малыша. У женщин иногда развивается мастит.
Лечить больного необходимо после тщательного осмотра, сбора анамнеза и обследования. Выявление фурункула слухового прохода, как правило, не представляет затруднений в процессе отоскопии. Осматривается слуховой проход. В зависимости от стадии заболевания выявляется гнойник с желтой верхушкой или участок уплотнения. Часто обнаруживается сужение слуховой трубы.
При пальпации выявляется болезненность Общий анализ крови выявляет ускорение СОЭ и повышение уровня нейтрофилов. Перед тем как начинать лечение фурункулеза, следует установить возможные причины развития этой патологии. При необходимости требуется консультация дерматолога, эндокринолога и других специалистов.
Дополнительно могут назначаться следующие исследования:
- дерматоскопия
- общие клинические анализы
- биохимическое исследование крови
- бактериологический посев
- рентгенография
- УЗИ
Лечение фурункула наружного слухового прохода должно проводиться только после консультации с врачом. При отсутствии осложнений госпитализация не требуется.
Если имеется воспаление уха, вызванное фурункулом, простудой на ухе, то чаще всего проводится консервативная терапия. Ее задачи ¬ обеспечение оптимальных условий для вскрытия гнойника и его заживления, а также устранение симптомов.
При образовании фурункула в ухе лечение включает:
- введение тампона с медикаментозными препаратами в слуховой проход
- применение системных антибиотиков
- соблюдение покоя
- использование обезболивающих
- проведение физиотерапии
- нормализации рациона питания и назначение витаминов
В ухо помещаются тампоны с мазью или антибактериальным раствором. Наиболее часто применяются линименты на основе синтомицина, тетрациклина и левомицетина. Хороший эффект оказывает гель Димексид. Часто используются такие мази, как Левомеколь, Левометил и Нетран.
Если имеется фурункул, лечение предполагает использование линимента на основе ихтиола. Это эффективное средство от данного заболевания. Гнойник при простуде на ухе является показанием к антибиотикотерапии.
Лекарства вводятся внутримышечно или принимаются в виде таблеток. Наиболее часто используются пенициллины и цефалоспорины. Антибиотики при фурункулах назначаются с учетом чувствительности микробов. Нередко применяется антистафилококковый иммуноглобулин.
Лечение фурункулеза предполагает проведение физиопроцедур. Они организуются в фазу выздоровления, когда гноя уже нет. Если воспаление уха характеризуется плохим отхождением некротического стержня, то могут применяться протеолитические ферменты.
После того как фурункул вскрылся, в коже образуется небольшое отверстие. В ухо больного помещают тампон, смоченный в гипертоническом растворе.
Применяются мази на основе метилурацила и хлорамфеникола.
При частых рецидивах или множественных фурункулах в ухе лечение включает аутогемотерапию, облучение крови и применение препаратов, стимулирующих иммунитет. Важным аспектом является терапия имеющихся заболеваний.
При затянувшемся вскрытии фурункула или при возникновении опасности нагноения лимфатических узлов прибегают к хирургическому дренированию нарыва.
При фурункулезе причины и лечение заболевания должны определяться врачом. После проведения курса терапии нужно предупредить рецидивы.
Для этого необходимо придерживаться следующих правил:
- соблюдать гигиену кожных покровов
- исключить травмы уха
- вести активный образ жизни
- отказаться от курения и алкоголя
- лечить хронические заболевания
- придерживаться сбалансированного питания
Если не соблюдать данные рекомендации, фурункулы появятся вновь. Важным аспектом профилактики является соблюдение диеты. Она необходима для поддержания баланса между патогенными и непатогенными стафилококками. Нужно ограничить потребление сладостей, сахара, мучных изделий, солений, острых и жареных блюд.
Рекомендуется обогатить рацион овощами, фруктами, кашами, рыбой, сухофруктами. Иммунитет должен быть всегда на высоком уровне. Важно организовать должный уход за лицом. Прогноз при этом заболевании при своевременной терапии благоприятный.
Лечение фурункула Мазь Вишневского, ихтиоловая мазь, левомеколь
Жить Здорово! Лечение фурункула
При возникновении фурункула лечение в домашних условиях без предварительной консультации с врачом не рекомендуется поскольку может привести к серьезным осложнениям. Обратитесь к дерматологу или оториноларингологу.
- Бабияк В.И., Говорун М.И., Накатис Я.А. Оториноларингология: Руководство в двух томах. Том 2. Фурункул наружного слухового прохода — страница 484
- Николаев М.П. Оториноларингология. Справочник практического врача. Фурункул наружного слухового прохода — страница 169
- Пальчун В.Т. Болезни уха, горла и носа: Учебник для медицинских училищ и колледжей. Фурункул наружного слухового прохода — страница 198
источник
Фурункул и карбункул являются проявлением глубокой стафилодермии. Заболевания характеризуются гнойно-некротическим воспалением, локализующимся в волосяном фолликуле и окружающих его тканей. Воспаление всегда носит ограниченный характер за счет развития грануляционной ткани. Появление нескольких фурункулов одномоментно или последовательное появление одного фурункула за другим называется фурункулезом.
При вовлечении в воспалительный процесс нескольких волосяных фолликулов и распространении воспаления в подкожную жировую клетчатку развивается карбункул. Самой опасной является локализация воспалительных элементов на голове, лице, в носу и верхней губе. Лечение фурункула и карбункула должно быть строго индивидуальным. При легких формах фурункулов достаточно бывает симптоматической терапии. При среднетяжелых формах фурункула и карбункула применяется хирургическое лечение.
Рис. 1. Фурункул и карбункул — проявлением глубокой стафилодермии.
Фурункул (в старину называли «чирей») представляет собой осложнение стафилококкового фолликулита (гнойное воспаление волосяного фолликула). В воспалительный процесс вовлекается не только сально-волосяной мешочек, но и окружающие ткани. Острое гнойно-некротическое воспаление заканчивается отторжением расплавленных (гнойных) масс с образованием рубцовой ткани.
Рис. 2. При фурункуле (рисунок слева) в воспалительный процесс вовлекается не только сально-волосяной мешочек, но и окружающая ткань. При карбункуле воспалительный процесс захватывает несколько волосяных фолликулов (рисунок справа).
Причиной развития фурункула является белый и золотистый стафилококк.
Рис. 3. На фото стафилококки: белый (слева) и золотистый (справа).
Способствуют развитию заболевания:
- повреждения кожных покровов (расчесы и ссадины);
- повышенная секреция потовых и сальных желез;
- применение согревающих компрессов и припарок в начальный период развития инфекции;
- резкое переохлаждение или перегревание организма;
- употребление большого количества углеводов и сахарный диабет создают благоприятные условия для развития инфекции (углеводы являются хорошей питательной средой для гноеродных микробов);
- неполноценное питание (недостаточное количество белков, жиров, углеводов, витаминов и микроэлементов), иммунодепрессивные заболевания (СПИД, рак и др.), тяжелая соматическая патология и длительное применение кортикостероидов и иммунодепрессантов приводят к снижению иммунитета;
Рис. 4. На фото слева воспаление верхнего отдела фолликула (остиофолликулит), справа воспаление всего фолликула (фолликулит). Заболевания часто предшествуют развитию фурункулов.
Фурункулы развиваются на тех участках кожи, где растут волосы — на лице, шее (задняя поверхность), предплечьях, бедрах, пояснице и ягодицах.
Фурункул на лице, в носу, голове и верхней губе — самая опасная локализация. Тромбофлебит лицевых вен, развитие гнойного менингита и септицемия — грозные осложнения заболевания.
Общее состояние больного остается удовлетворительным при одиночных фурункулах. Фурункулез и множественные фурункулы часто сопровождаются лихорадкой, недомоганием и головной болью. В тяжелых случаях развивается лимфангиит и лимфаденит (увеличение регионарных лимфатических узлов).
Рис. 5. На фото фурункул на веках.
Рис. 6. На фото фурункул на шее и на ноге.
- Инфекционный процесс начинает развиваться с остиофолликулита. В устьях волосяных фолликулов образуются небольшие, с булавочную головку, пустулы.
- Далее воспалительный процесс распространяется на 2/3 фолликула (развивается фолликулит).
- При глубоком фолликулите воспалением затрагивается весь фолликул.
- При фурункулах воспаление распространяется за пределы фолликула. При этом вокруг воспаленного фолликула появляется покраснение, приобретающее со временем багрово-синюю окраску, отек и болезненность, часто пульсирующего характера. Инфильтрат может достигнуть размера грецкого ореха и более. Фурункул может быть одиночным. Иногда одномоментно развивается несколько фурункулов.
- Со временем в центре появляется некротизированный стержень с пустулой на верху. Вокруг некротического стержня отмечается гнойное расплавление тканей.
При вскрытии пустулы выделяется густой гной серо-зеленого цвета и виден некротический стержень. - После очищения рана имеет вид язвы с кратерообразными краями. Образованная полость быстро заполняется грануляциями.
- Дефект заживает рубцом.
Длительность заболевания составляет 1 — 2 недели и более.
Рис. 7. На фото фурункул на ягодице и пальце руки.
Рис. 8. На фото фурункул на ушной раковине (слева) и фурункул в носу (справа).
- Особо опасным является локализация фурункула на лице, губах и носу из-за опасности развития гнойного тромбофлебита лицевых вен, воспаления мозговых оболочек (гнойный менингит), сепсиса и септицемии.
- Воспаление лимфатических сосудов (лимфангит) и лимфатических узлов.
Травматизация и выдавливание фурункулов — пусковые механизмы развития злокачественного фурункула
Рис. 9. На фото фурункул на лице — самая опасная локализация.
Рис. 10. На фото фурункул на носу.
Рис. 11. На фото фурункул на губе.
В последние годы отмечается рост заболеваний кожных покровов вирусной и бактериальной природы. Хронический рецидивирующий фурункулез — одно из них.
Фурункулез — это инфекционное заболевание, характеризующееся появлением нескольких фурункулов одномоментно или возникновением последовательно одного фурункула за другим. Фурункулез может быть ограниченным и распространенным.
- При остром фурункулезе появляются и одновременно развиваются сразу несколько фурункулов.
- При хроническом фурункулезе фурункулы появляются один за другим. При осмотре можно увидеть воспалительные инфильтраты, находящиеся на разной стадии развития. Болезнь затягивается на недели, месяцы и годы. Отмечается толерантность к проводимой терапии антибактериальными препаратами.Фурункулез осложняет течение многих кожных заболеваний.
Рис. 12. На фото несколько фурункулов на шее и спине.
Основная причина фурункулеза — золотистый стафилококк. Он вызывает заболевание у 60 — 97% больных. В остальных случаях причиной заболевания являются эпидермальные стафилококки, стрептококки группы А и В и другие виды бактерий.
В последнее время все больше из очагов поражения высеваются стафилококки, устойчивые к целому ряду антибиотиков, около 90% которых составляют стафилококки, устойчивые к пенициллину и ампициллину, около 19% — к эритромицину.
Присутствие на коже золотистых стафилококков и ослабление иммунитета — основные факторы развития фурункулеза.
- Наличие очагов хронической инфекции у больных фурункулезом регистрируются в 75 — 90% случаев. Наиболее часто встречается патология ЛОР-органов (тонзиллит, гайморит и фарингит) и желудочно-кишечного тракта (хронический гастродуоденит и холецистит). Способствует развитию фурункулеза дисбактериоз.
- В 40% случаев у больных с фурункулезом регистрируются заболевания щитовидной железы, половых желез и сахарный диабет.
- Способствует развитию фурункулеза употребление большого количества углеводов и сахарный диабет. Повышенное количество сахара в крови является хорошей питательной средой для стафилококков.
- В 39% случаев организм больных сенсибилизирован к разному виду аллергенов.
- К развитию фурункулеза приводит нарушение углеводного, жирового и белкового обменов и развитие гипо- и авитаминозов. Фурункулез часто встречается у ослабленных, истощенных больных, страдающих тяжелой соматической патологией. Анемия, хронические заболевания желудочно-кишечного тракта, иммунодефицитные состояния (ВИЧ-инфирование и онкология) — основные из них.
- Способствуют развитию фурункулеза постоянные физические и психические стрессы.
Рис. 13. На фото фурункулез. Многочисленные фурункулы на разных стадиях развития.
Иммунитет человека призван защищать организм при контакте с инфекционными агентами. Возбудители фурункулеза вызывают целый «каскад» защитных реакций, большая часть которых при заболевании оказывается нарушенной.
- До 70% больных хроническим фурункулезом имеют нарушения фагоцитоза (захватывание, поглощение и разрушение патогенных микроорганизмов).
- Низкий уровень железа в сыворотке крови обуславливает снижение процессов киллинга (уничтожения) патогенных микроорганизмов.
- В крови 43% больных хроническим фурункулезом регистрируется снижение уровня Т и В-лимфоцитов.
- В крови у 60% больных хроническим фурункулезом отмечается снижение уровня иммуноглобулинов (IgG и IgM).
Легкая степень тяжести фурункулеза характеризуется наличием одиночных фурункулов. Воспалительная реакция умеренная. Рецидивы отмечаются 1 — 2 раза в год. Явления интоксикации отсутствуют. Периферические лимфатические узлы увеличиваются в период обострений. Показатели иммунного статуса у этой категории больных в 70% случаев остается в пределах нормы.
Средняя степень тяжести фурункулеза характеризуется наличием одиночных большого размера или множественных фурункулов. Воспалительная реакция протекает бурно. Рецидивы отмечаются до 3-х раз в год. При обострениях отмечается воспаление лимфатических сосудов и лимфатических узлов. Нередко заболевание протекает с явлениями интоксикации. Отмечаются нарушения клеточного и гуморального звеньев иммунитета.
Тяжелая степень тяжести заболевания характеризуется наличием множественных фурункулов с непрерывно рецидивирующим течением. Заболевание сопровождается тяжелой интоксикацией. У больных отмечается слабость, недомогание, головная боль, повышенная температура тела и потливость. Нарушения клеточного и гуморального звеньев иммунитета значительные.
Рис. 14. На фото фурункулез.
Проникновение бактерий в кровь вызывает бактериемию, что является грозным осложнением фурункулеза. Бактерии оседают во внутренних органах, вызывая эндокардит, остеомиелит, пневмонию, менингит, воспаление почек и др. Септический шок часто заканчивается смертью больного. При фурункулезе часто поражаются лимфатические сосуды и лимфатические узлы.
Для назначения адекватного лечения при фурункулезе следует применять метод дифференциальной диагностики с такими заболеваниями, как псевдофурункулез, гидраденит, сибирская язва и карбункул.
Рис. 15. На фото множественные абсцессы у детей (псевдофурункулез Фингера). Заболевание возникает в основном у детей до 1 года жизни. При заболевании появляются пустулы и множественные абсцессы, связанные с эккринными потовыми железами ребенка. При вскрытии абсцессов выделяется жидкий гной. Некротический стержень отсутствует.
Рис. 16. На фото гидраденит — воспаление апокриновых потовых желез. Подмышечные впадины, лобок и промежность — частая локализация заболевания. При вскрытии абсцессов выделяется густой сливкообразный гной. Некротический стержень отсутствует.
При вовлечении в воспалительный процесс нескольких волосяных фолликулов и распространении воспаления в подкожную жировую клетчатку развивается карбункул. Название карбункул происходит от латинского carbo — уголь. На Руси заболевание называли огневик или углевик.
Локализация процесса и стадии развития карбункула сходны с таковыми при фурункуле. Золотистый и белый стафилококки — основные виновники заболевания. Способствуют развитию карбункулов сбои в работе иммунной системы, что встречается у больных с тяжелой соматической патологией, сахарным диабетом, ожирением, гиповитаминозами и переохлаждения.
Рис. 17. При фурункуле (фото слева) на поверхности инфильтрата образуется одна пустула, при карбункуле — несколько (фото справа).
Рис. 18. На фото карбункулы на подбородке и шее в воротниковой зоне.
Заболевание протекает с выраженными симптомами интоксикации: ознобами, повышенной температурой тела, слабостью, потерей аппетита и головными болями, реже отмечается рвота и потеря сознания.
- Вначале кожа над пораженной поверхностью приобретает багрово-красный цвет. Отмечается резкая болезненность.
- Через несколько дней на поверхности кожи появляется несколько пустул.
- Истонченная кожа прорывается в нескольких местах и напоминает «сито». Из отверстий истекает густой гной.
- При вскрытии карбункула обнажается язвенная поверхность с гнойным отделяемым и несколькими некротическими стержнями.
- После отторжения стержней обнажается глубокая рана (язва) с грязно-серым дном. Края раны подрыты. Заживление язвы происходит медленно. На ее месте образуется глубокий звездочной формы втянутый рубец.
Подтверждает диагноз микроскопия мазка. Посев гноя позволяет выявить возбудитель и определить его устойчивость к антибиотикам. Заболевание длится от 2 до 4 недель и более.
Рис. 19. На фото карбункул. Видны поверхностные пустулы и многокамерные абсцессы, на поверхности которых расположены многочисленные отверстия, напоминающие «сито», через которые выделяется гной.
В начале заболевания картина карбункула сходна с таковой при флегмоне. Иногда некротическая корка карбункула делает его схожим с сибиреязвенным карбункулом.
Рис. 20. На фото слева флегмона. Болезнь развивается в результате распространения инфекции из участков поражения в глубокие слои кожи, клетчатку и соединительную ткань. При карбункуле (фото справа) процесс воспалительный процесс ограничен. На поверхности кожи появятся пустулы, а при вскрытии гнойника обнажатся некротические стержни.
Рис. 21. Язва при сибирской язве имеет приподнятые края и дно темного цвета (фото слева). После вскрытия карбункула обнажается язвенная поверхность с гнойным отделяемым и несколькими некротическими стержнями. Края язвы подрыты, кратерообразные (фото справа).
Рис. 22. При микроскопии (окраска по Граму) выявляются грамположительные кокки (часто стафилококки). Они располагаются в виде скоплений, напоминающих «гроздья винограда» (фото слева). На фото справа видны колонии возбудителей. Посевы гноя позволяют выявить не только стафилококков, но и определить их чувствительность к антибиотикам.
Лечение фурункула и карбункула должно быть строго индивидуальным. При легких формах фурункулов достаточно бывает симптоматической терапии. При среднетяжелых формах фурункула и карбункула применяется хирургическое лечение. Ускоряют выздоровление антибиотики и средства патогенетической терапии. Лечение фурункулеза включает в себя применение специфических и неспецифических средств, повышающих защитные силы организма, лечение сопутствующих заболеваний, санацию очагов хронической инфекции и диетическое питание.
Рис. 23. На фото фурункул (слева) и карбункул (справа).
- Вначале лечения волосы в зоне воспаления выстригаются ножницами.
- В период до самопроизвольного вскрытия фурункула кожа вокруг них дважды в день обрабатывается раствором 70% этилового спирта.
- Для созревания фурункула используются кератопластические средства. Препараты этой группы обладают свойством высушивать ткани. Отнимая воду, они способствуют замедлению процессов брожения и гниения в глубоких воспалительных инфильтратах. Показано применение 20% Ихтиоловой мази или чистого Ихтиола. На пораженную поверхность два раза в день накладывается «ихтиоловая лепешка» (нанесенная мазь покрывается тонким слоем ваты). Процедуру проводится до момента вскрытия фурункула.
- В период созревания фурункула показано физиолечение (УВЧ-терапия, сухое тепло).
- Антибиотикотерапия применяется в случае расположения фурункулов на лице (область носа, губ, носогубный треугольник), воспалении лимфатических сосудов, лимфатических узлов и ухудшающемся общем самочувствии.
- При сильных болях применяются новокаиновые блокады.
Рис. 24. Фурункул может вскрыться в любое время.
Цель хирургии при фурункулах и карбункулах — вскрыть гнойник и обеспечить хороший отток гнойно-воспалительного экссудата. После вскрытия гнойники промываются растворами антисептиков и дренируются. Дренирование обеспечивает беспрепятственное отхождение гноя. При значительных дефектах накладываются швы.
Широко при лечении фурункула и карбункула применяются ферменты. Они расщепляют пептидные связи в молекулах белка и продуктах их распада, тем самым ускоряя очищение гнойных ран.
При лечении фурункула и карбункула применяются только хирургическое лечение.
Рис. 25. На фото карбункул. Вскрытие гнойника производиться в виде крестообразного разреза.
Рис. 26. Вскрытие карбункула на подбородке хирургическим путем.
- При необходимости пустулу можно вскрыть стерильной иглой.
- Для дезинфекции окружающих тканей применяется 2% салициловый спирт, фурациллин, 3% спиртовыйраствор йода или 3% раствор перекиси водорода. Кожа вокруг фурункула протирается в направлении от периферии к центру образованной язвы.
- Для обработки вскрытой пустулы рекомендовано применять 2% спиртовые растворы анилиновых красителей: фукорцин, бриллиантовый зеленый, генцианвиолет, метиленовый синий,), 2 — 5% спиртовый раствор йода, раствор антисептика «Сангвиритрин» или противомикробное средство «Эвкалимин».
- Способствует отделению гнойного содержимого из раны применение Ихтиола и Натрия хлорида раствора гипертонического. Ихтиол накладывается на зону вокруг образованной после вскрытия язвы. А на саму язву накладывается марлевая салфетку, пропитанную гипертоническим раствором хлорида натрия.
- В случае затруднения отторжения гнойно-некротического стержня хороший эффект получается от использования протеолитических ферментов: 1% раствор трипсина, химопсина или химотрипсина с новокаином или изотоническим раствором натрия хлорида.
- После отторжения гнойно-некротического стержня показано применение мазей с антибиотиками: Фуцидин. Фуцикорт, Бакробан, Гелиомициновая, Линкомициновая, Тетрациклиновая, «Ируксол», Синтомициновая эмульсия. Хороший эффект дает применение таких мазей, как Линкомицин или Левомицетин вместе с 30% или 70% раствором димексида.
- Эффективно применение турунд с антимикробными мазями Левомиколь, Левосин или Томицид.
- После вскрытия гнойника показано применение ультрафиолетового излучения.
- Ускорит регенерацию тканей мазь Ируксол, раствор «Куриозин», Ихтиоловая мазь и Левомиколь.
Рис. 27. При лечении фурункула и карбункула дренирование обеспечивает беспрепятственное отхождение гноя.
Рис. 28. При сильных болях при лечении фурункулов применяются новокаиновые блокады.
Выдавливание пустул категорически запрещено!
Антибиотики при фурункулах и карбункулах ускоряют выздоровление. Основу же лечения заболевания составляет хирургическое лечение.
Антибиотикотерапия применяется в случае расположения фурункулов на лице (область носа, губ, носогубный треугольник), воспалении лимфатических сосудов, лимфатических узлов и ухудшающемся общем самочувствии. Риск развития бактериемии — абсолютное показание к назначению антибиотиков. Это касается в первую очередь больных со сниженным иммунитетом.
- Антибиотики группы пенициллина (Клоксациллин).
- В-лактамные антибиотики (Диклоксациллин, Амоксициллин-клавуланат).
- Макролиды (Азитромицин, Кларитромицин, Джозамицин, Вильпрафен, Клацид).
- Тетрациклины (Юнидокс-солютаб, Доксициклина гидрохлорид, Вибрамицин).
- Цефалоспорины (Зиннат, Цефалоспорин).
- Другие антибиотики (Линкомицин,Азитромицин, Клиндамицин, Рифампин).
При лечении штаммов золотистых стафилококков, устойчивых к метициллину, рекомендовано применение Миномицина, Триметоприм/сульфаметоксазола, Ципрофлоксацина или Ванкомицина.
Рис. 29. На фото показаны этапы очищения язвы вскрывшегося карбункула.
В случае расположения фурункулов на лице (область носа, губ или носогубный треугольник), при воспалении лимфатических сосудов и лимфатических узлов, ухудшающемся общем самочувствии больные госпитализируются. Им назначается постельный режим, рекомендовано ограничение подвижности лица, назначаются антибиотики. При таком расположении гнойников велика опасность осложнения в виде менингита и сепсиса. Введение гепарина предотвратит образование тромбов в лицевых венах.
Рис. 30. На фото фурункул. Слева — разметка хирургического поля. Справа — крестообразный разрез.
Больные с множественными фурункулами нуждаются в проведении антибиотико- и иммунотерапии, лечении сопутствующих заболеваний и санации очагов хронической инфекции.
- Питание больных должно быть полноценным и регулярным. Рекомендовано ограничение углеводов и соли. Алкоголь должен быть полностью исключен.
- Для специфического лечения стафилококковой инфекции применяются противостафилококковые препараты, которые представлены противостафилококковым иммуноглобулином, противостафилококковой плазмой, стафилококковым анатоксином и стафилококковым бактериофагом.
- Кроме специфических методов лечения стафилококковой инфекции показана аутогемотерапия, введение белковых кровезаменителей, пирогенала, продигиозана, метилурацила и спленина. Назначаются витамины и иммуномодуляторы. Для стимуляции иммунитета у детей и взрослых показано применение препаратов растительного происхождения — эхинацеи (Иммунал), женьшеня (Настойка женьшеня, препараты в виде таблеток и капсул) и Лимонника китайского.
- При лечении множественных фурункулов показаны субэритемные дозы ультрафиолетовых лучей, электрофорез с лекарственными препаратами, применение гелий-неонового лазера, токов УВЧ.
- Лечение фурункулеза включает в себя применение специфических и неспецифических методов повышения иммунитета, лечение сопутствующих заболеваний, санацию очагов хронической инфекции и диетическое питание.
- Антибиотики при фурункулезе применяются до полного заживления всех очагов воспаления. При необходимости назначается поддерживающее антибактериальное лечение в течение нескольких месяцев.
- Рекомендовано принимать душ и использовать мыло и гель с антисептиками: пенообразующий раствор Повидон-йод или Бензоил-пероксид.
- Хороший эффект при лечении стафилококковой инфекции дает нанесение на пораженные участки кожи мазей с антибиотиком мупироцином: Бактробан, Бондерм, Супироцин.
- Из методик физиолечения показаны субэритемные дозы ультрафиолетовых лучей, электрофорез с лекарственными препаратами и применение гелий-неонового лазера. Для ускорения созревания абсцессов и их самопроизвольного вскрытия показано применение токов УВЧ.
к содержанию ↑
- Лечение карбункула проводится в условиях стационара.
- При локализации карбункула на лице назначается постельный режим и ограничение подвижности лица (прием твердой пищи, разговоры и др.), назначаются антибиотики.
- При необходимости проводится дезинтоксикационная терапия: введение полиглюкина или гемодеза, переливание крови.
- При неэффективности применения консервативных методов лечения (нарастание явлений интоксикации и некроза тканей) в течение 2 — 3 дней карбункул вскрывается хирургическим путем с последующим дренированием гнойной полости. Перевязки проводятся дважды в сутки.
Рис. 31. На фото карбункул. Процесс очищения раны.
источник
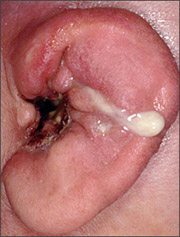 Резкая стреляющая боль в ухе, усиливающая при открывании/закрывании рта.
Резкая стреляющая боль в ухе, усиливающая при открывании/закрывании рта.