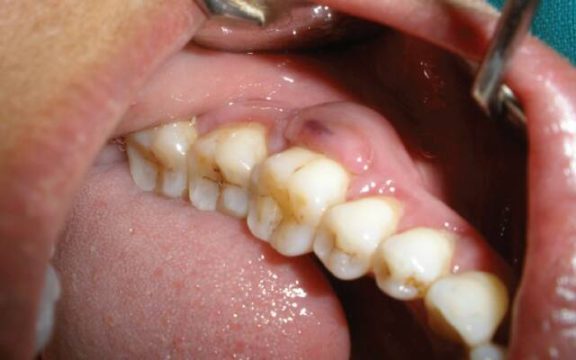
Пародонтальный абсцесс – воспалительное заболевание десны гнойного характера, которое является локально ограниченным.
Это полость с гнойным содержимым, находящаяся в тканях пародонта, при наружном осмотре выглядит, как округлое уплотнение.
По размеру уплотнение может быть с горошину, или с грецкий орех.
Основной причиной периодонтального абсцесса является попадание инфекции, которая затем поражает ткань десны, десневой карман.
Инфекция является результатом жизнедеятельности различных микроорганизмов в десневом кармане. Оттуда она распространяется на все соседние ткани пародонта, вызывая воспаление. В месте воспаления накапливается кровь, гной, лейкоциты. Полость наполняется содержимым, образуя абсцесс.
Привести к развитию патологического процесса могут:
- стоматологические заболевания (гингивит, пародонтоз);
- травмы десен (хроническое травмирование, механическое повреждение, различные ожоги);
- неправильное проведение пломбирования или протезирования зубов (в результате которого происходит травмирование десны).
По характеру течения пародонтальный абсцесс может быть:
- Острый. Имеет выраженную симптоматику. Болевой синдром резко нарастает, появляется патологическая подвижность зубов, выявляются глубокие десневые карманы. У больного отмечается синдром выраженной интоксикации.
- Хронический. Симптоматика стерта, у больного отмечается кровоточивость десен, боль. Слизистая в воспаленной области цианотична, отечна, оголены корни зубов, в десневых карманах есть гной. Хронический абсцесс может обостряться и переходить в острую форму.
На начальной стадии развития заболевания будет ощущаться дискомфорт. При пальпации или жевании пищи возникает болезненность.
Со временем боль будет усиливаться, и процесс жевания станет невозможным. Спустя пару дней в области воспаленной десны появится плотная по консистенции припухлость. Она достаточно быстро увеличивается, соответственно появляются постоянные боли, которые могут иррадиировать в область щеки, челюсти, уха.
На фото кровавый гнойник на десне — типичная картина при пародонтальном абсцессе
Абсцесс может вскрываться самостоятельно, тогда местное воспаление и болевой синдром будут стихать. Гной при этом вытекает в полость рта, и рана будет заживать самостоятельно. Но без обработки ротовой полости антисептиком есть риск инфицирования соседних тканей.
Так как развивается воспалительный процесс, то будет наблюдаться общая интоксикация организма. Ее выраженность зависеть от того, на какой стадии находится заболевание. У больного может наблюдаться головокружение, повышение температуры, головные боли, бессонница, понижение или отсутствие аппетита, понижение трудоспособности, ухудшение самочувствия.
При дальнейшем прогрессировании заболевания опухоль будет разрастаться. Появиться припухлость щеки со стороны пораженной десны.
Диагностируется абсцесс на десне с помощью проведения осмотра ротовой полости, где обнаруживается болезненное уплотнение.
Проводиться рентгенография, для того, чтобы удостовериться, что воспаление не дошло до костной ткани.
Делается общий анализ крови и ПЦР. В общем анализе отмечается повышение лейкоцитов, СОЭ, лейкоцитарная формула сдвинута влево. С помощью ПЦР выявляют состав микрофлоры в десневом кармане.
Наряду с остальными методами проводят цитологическое исследование, с помощью которого удается выявить огромное число разрушенных нейтрофильных гранулоцитов.
Эти обследования помогают дифференцировать периодонтальный абсцесс с острым периодонтитом, или обострением его хронической формы, с нагноением кисты челюсти, остеомиелитом и прочими заболеваниями.
Лечить самостоятельно пародонтальный абсцесс в домашних условиях нельзя, т.к. это может привести к тяжелым осложнениям. Но можно провести ряд процедур, которые помогут снять боль и облегчить общее состояние.
- Полоскание ротовой полости антисептическим средством. Это может быть перманганат калия, Хлоргексидин или Фурацилин. Температура раствора для полоскания должна быть в пределах от 20 до 25.
- Полоскание ротовой полости отварами из лечебных трав. К таковым относится ромашка, зверобой, шалфей.
- Прикладывание холода к отекшей стороне щеки. Можно взять лед, предварительно обернув его в вафельное полотенце.
- В качестве обезболивающих препаратов можно принимать только анальгетики (Анальгин, Парацетамол, Темпалгин).
- Осторожное очищение ротовой полости и больного зуба в частности от остатков пищевых продуктов.
Запрещаются следующие действия:
- Самостоятельный прием антибиотиков и противовоспалительных препаратов. Эти группы препаратов принимаются только по назначению стоматолога. Самостоятельная инициатива может привести к ухудшению состояния. К тому же, употребив препарат до приема врача, можно снять некоторые симптомы и стоматолог не сможет объективно оценить характер болезни.
- Давить, прокалывать или нагревать припухлость категорически запрещается. Это может усилить воспалительный процесс, и он распространиться на близлежащие ткани.
Лечится периодонтальный абсцесс исключительно хирургическим путем. Операция проводиться следующим образом:
- Стоматолог точечным способом разрешает десну.
- Проводится дренирование гнойника. Иногда очищение проводят через пародонтальный карман.
- Весь гной, отмершие ткани, кровь устраняются.
- Раневая поверхность и ротовая полость обрабатываются антисептическими растворами.
- Для снятия болевого синдрома назначаются анальгетики. В зависимости от тяжести состояния может назначаться антибактериальная терапия. Также назначается иммуностимулирующая терапия для поднятия защитных сил организма.
Для быстрого заживления раны назначаются лазерные процедуры или физиотерапия. Чтобы убедиться в полном выздоровлении необходимо спустя какое-то время после лечения (1-1,5 недели) повторить визит к стоматологу. Он не только осмотрит ротовую полость, но и даст дальнейшие рекомендации по уходу за поврежденным участком.
Во избежание послеоперационных последствий необходимо придерживаться таких рекомендаций:
- не употреблять слишком твердую пищу;
- воздержаться от употребления алкогольных напитков, курения;
- не употреблять другие препараты, кроме назначенных (за исключением лечения других хронических заболеваний);
- не принимать анальгетики без надобности;
- при появлении гноя, температуры, и пр. нужно сразу обращаться в стоматологию.
Отсутствие лечения приводит к серьезным последствиям. Самое легкое, среди всех возможных осложнений абсцесса, это появление хронического очага инфекции. Остальные имеют более опасный прогноз и серьезное лечение.
Инфекция может распространиться как на ближайшие ткани, — кость, надкостницу, так и во внутренние органы, среди которых и головной мозг.
Ткани пародонта могут некротизироваться, наблюдается расшатывание зубов, затем их выпадение. Также, есть риск появления остеомиелита челюсти. Челюсть будет деформироваться, что приведет к перекашиванию лица.
Профилактика абсцесса на десне – это ежедневная гигиена ротовой полости, лечение болезней ротоглотки, своевременная санация и регулярные профилактические осмотры у стоматолога.
Также важно предотвращать травмы десен, нельзя употреблять горячую пищу.
При появлении неприятных симптомов, болей и припухлости в ротовой полости важно сразу обращаться в стоматологию. Даже запущенный кариес может привести к другим, гораздо более серьезным заболеваниям.
источник
- Боль в деснах
- Боль в лимфоузлах на шее
- Выделение гноя из свища
- Гной в десневых карманах
- Головная боль
- Кровоточивость десен
- Нарушение сна
- Невозможность нормально пережевывать пищу
- Обнажение корня зуба
- Отечность десны
- Повышенная температура
- Повышенная чувствительность зуба
- Повышенное слюноотделение
- Покраснение слизистой рта
- Потеря аппетита
- Расшатывание зубов
- Рвота
- Свищ на десне
- Тошнота
- Увеличение лимфоузлов на шее
Пародонтальный абсцесс — воспалительный процесс в десне, на фоне которого формируется образование с размерами от небольшой горошины до грецкого ореха, а внутри очага гнойная жидкость. Мужчины и женщины страдают от патологии в равной степени.
Главными причинами возникновения абсцесса служат обострение воспалительно-деструктивного процесса в пародонте, наличие глубоких десневых карманов и твердых отложений, скапливающихся под десной.
Симптомы заболевания выделяют специфичные (патологическая подвижность зубных единиц) и общие (повышение температуры тела и ухудшение общего состояния).
Диагностика основывается на лабораторно-инструментальных обследованиях, которые в обязательном порядке дополняются манипуляциями, выполняемыми непосредственно стоматологом, в частности физикальным осмотром ротовой полости.
Лечить абсцесс десны принято только хирургическими методиками, которые направлены на предупреждение развития непоправимых осложнений и достижение стойкой ремиссии.
В международном классификаторе заболеваний десятого пересмотра абсцесс не обладает отдельным шифром, а относится к категории «Другие повреждения пародонта». Из этого следует, что код по МКБ-10 будет К05.2.
Как известно, в ротовой полости проживает большое количество условно-патогенных микроорганизмов, составляющих нормальную микрофлору рта. Однако под влиянием негативных факторов бактерии могут увеличивать свою численность, приникая в десневые карманы и приводя к воспалительному процессу в десне.
Таким образом, пародонтальный абсцесс может быть сформирован на фоне таких патологий:
- пародонтит;
- гингивит;
- пародонтоз;
- неправильно подобранные зубные протезы;
- механическое травмирование или ожог десны;
- некачественная работа стоматолога, установившего пломбу, которая постоянно соприкасается и травмирует десну;
- частое протекание инфекций;
- попадание постороннего предмета в десневой карман;
- нарушение обмена веществ;
- наличие у человека патологий эндокринной системы;
- любые иммунодефицитные состояния.
Среди местных причин развития абсцесса стоит выделить:
- сохранившаяся циркулярная связка зубной единицы;
- глубоко расположенные зубные отложения;
- неполный отток гнойной жидкости;
- течение хронического пародонтита, особенно средней или тяжелой степени.
Нередко абсцесс формируется после удаления зуба, особенно в тех ситуациях, когда возникли осложнения после процедуры или при неадекватной работе стоматолога.
Основную роль в возникновении болезни играют такие микроорганизмы:
- Prevotella intermedia;
- Porphyromonas gingivalis;
- Bacteroides forsythus;
- Treponema denticola.
Группу риска составляют лица преклонного возраста, однако это вовсе не означает, что абсцесс не может развиваться на десне у ребенка или у людей средней возрастной категории.
По характеру протекания десневой абсцесс бывает:
- острый — отличается ярким проявлением клинических признаков и резким нарастанием болевых ощущений;
- хронический или холодный — характеризуется стертой симптоматикой, на первый план выходят такие симптомы, как повышенная кровоточивость и болезненность десен.
Опираясь на локализацию воспалительно-гнойного процесса, абсцесс может быть расположен в таких зонах:
- апикальная область корней зубных единиц;
- в середине корня;
- район пришеечной части зуба.
Пародонтальный абсцесс может быть единичным и множественным.
Первыми клиническими признаками абсцесса выступают сильнейший болевой синдром и отечность пораженной части десны. По мере прогрессирования патологического процесса в острой форме будут возникать следующие внешние проявления:
- покраснение слизистой;
- гиперемия;
- глубокие пародонтальные карманы, наполненные грануляциями;
- патологическая подвижность зубных единиц 2 или 3 степени тяжести протекания;
- проблемы с пережевыванием пищи;
- оголение корней зубов;
- увеличение и болезненность регионарных лимфатических узлов;
- усиление болевых ощущений при надавливании на очаг;
- повышенная чувствительность зубов к горячим или холодным напиткам и блюдам.
Когда пародонтальный абсцесс увеличивается в размерах, клиническая картина будет дополняться такими признаками:
- сильнейшие головные боли;
- постоянная тошнота, изредка приводящая к рвотным позывам;
- возрастание температуры;
- нарушения сна;
- снижение аппетита.
Симптомы хронического пародонтального абсцесса представлены таким перечнем:
- кровоточивость десен;
- умеренно выраженные болевые ощущения;
- пародонтальные карманы полностью наполняет гнойный экссудат;
- повышенное слюнотечение;
- трудности с пережевыванием пищи.
Возможно формирование свища, через который вытекает гнойная жидкость. Тем не менее, это вовсе не означает, что человеку не нужна консультация работников стоматологических учреждений.
При возникновении одного или нескольких вышеуказанных признаков следует как можно быстрее обратиться за квалифицированной помощью к стоматологу. Однако если боль высокой интенсивности, можно немного унять ее самостоятельно.
Таким образом, доврачебная помощь объединяет:
- полоскание ротовой полости антисептическими растворами или отварами на основе ромашки, зверобоя или шалфея;
- прикладывание льда к проблемной области — использовать теплые компрессы категорически запрещено;
- осторожное очищение больного зуба и окружающего пространства от частичек пищи;
- прием слабодействующих анальгетиков — недопустимо самостоятельно использовать антибиотики и противовоспалительные вещества.
Поставить диагноз «пародонтальный абсцесс» может стоматолог-терапевт или пародонтолог. Помимо назначения лабораторных тестов и инструментальных обследований, клиницист должен в обязательном порядке самостоятельно выполнить несколько манипуляций.
Таким образом, первичная диагностика включает:
- изучение истории болезни — для поиска острого или хронического патологического процесса, который мог привести к формированию абсцесса на десне у ребенка или взрослого;
- сбор и анализ жизненного анамнеза;
- пальпация проблемного участка десны;
- оценка состояния зубов и их подвижности;
- детальный опрос — для установки первого появления и степени выраженности клинических признаков.
Лабораторные тесты при диагностировании представлены такими анализами:
- общеклинический анализ крови;
- биохимия крови;
- ПЦР-пробы;
- цитологическое изучение гнойной жидкости;
- исследование слюны методом хемилюминесценции.
Среди инструментальных процедур выделяют:
- дентальная рентгенография;
- ортопантомография;
- КТ.
Пародонтальный абсцесс в обязательном порядке следует дифференцировать от таких патологий:
- острое течение или обострение хронического периодонтита;
- нагноение челюстной кисты;
- периостит;
- остеомиелит.
В дополнение может потребоваться консультация стоматолога-хирурга.
Устранение абсцесса осуществляется только хирургическими методами. Перед началом специфического лечения необходима определенная подготовка:
- удаление зубных отложений;
- терапия кариеса и его осложнений;
- полоскание рта антисептиками;
- пероральный прием лекарств, среди которых антибиотики, противопротозойные и противовоспалительные вещества.
Чтобы гнойная жидкость смогла беспрепятственно выходить, осуществляют промывание проблемной области антисептическими растворами под давлением.
При неэффективности вышеописанных процедур проводят хирургическое вскрытие пародонтального абсцесса, что может быть выполнено полулунным или точечным путем.
Такая процедура включает несколько этапов:
- Кюретаж пародонтальных карманов.
- Иссечение грануляций.
- Сглаживание поверхности корня.
- Формирование слизисто-надкостничного лоскута с последующей репозицией.
- Наложение швов.
После операции показаны применение пародонтологической повязки на протяжении 10 суток, фотодинамическая терапия с применением лазера.
Для предупреждения осложнений пациентам рекомендуют:
- отказаться от вредных привычек;
- не переедать;
- принимать в пищу пюреобразные блюда;
- не принимать медикаменты — в случае крайней необходимости разрешены сильнодействующие обезболивающие;
- при любых признаках ухудшения обратиться к лечащему врачу.
Лечение в домашних условиях народными средствами категорически запрещено, поскольку это может привести к увеличению размеров абсцесса и развитию осложнений.
Во избежание появления пародонтального абсцесса необходимо придерживаться несложных общих правил профилактики:
- отказ от пагубных пристрастий;
- рациональное питание;
- избегание травм десны;
- своевременное выявление и лечение любых аномалий, которые могут привести к формированию гнойника;
- соблюдение рекомендаций клинициста после удаления зуба;
- адекватный подбор зубных протезов;
- регулярное посещение стоматолога.
В случаях своевременного обращения за квалифицированной помощью и осуществления комплексной терапии прогноз будет благоприятным: патологический процесс удается полностью купировать или достичь длительной ремиссии.
Однако абсцесс имеет серьезные последствия — необратимую деструкцию костной ткани и высокую вероятность рецидива или обострения.
источник
Пародонтальный абсцесс — это довольно распространенное заболевание в области пародонтологии.
Любой абсцесс — это гнойник, расположенный в мягких тканях, который лечится только хирургическим путем. Поэтому при первых признаках появления опухоли лучше сразу показаться стоматологу.
Если затянуть с визитом к врачу, инфекция может проникнуть глубоко внутрь корня и поразить костную структуру челюсти.
Наибольшую опасность возникновение патологического процесса представляет для женщин в период гестации, или в детском возрасте из-за не до конца сформировавшегося иммунитета.
Для ослабленного организма даже легкая инфекция может закончиться заражением всего организма.
Пародонтальный или периодонтальный абсцесс – это гнойное новообразование, которое возникает на фоне развития деструктивных процессов в тканях десны.
Согласно международной классификации 10-го пересмотра (МКБ-10) болезнь проходит под кодом К05.2, который включен в группу «Острый пародонтит».
Заболевание различается по форме, степени тяжести и месту локализации.
Чтобы определить развитие абсцесса в ротовой полости нужно знать его симптомы, иметь представление, что спровоцировало проблему и как это лечится.
Эффективность лечения напрямую зависит от стадии развития гнойного воспаления. Чем раньше вы отреагируете на его появление, тем легче и быстрее избавитесь от проблемы.
В норме, в микрофлоре полости рта постоянно обитает масса бактерий и микробов, которые содействуют бесперебойной работе функций организма.
Однако под воздействием провоцирующих факторов, колония патогенных микроорганизмов начинает активно размножаться.
Проникая в пародонтальные карманы десны, вредоносные бактерии вызывают воспалительные процессы слизистой, вплоть до образования гнойного нарыва.
Причины, провоцирующие образование абсцесса в мягких тканях пародонта, бывают двух типов — экзогенные (внешние) и эндогенные (внутренние).
- Воспаление десны на фоне стоматологических заболеваний (гингивита, пародонтита, пародонтоза, периодонтита).
- Механические повреждения — травмы, химические и термические ожоги слизистой оболочки.
- Ошибки врачей — неправильно подобранный или установленный протез, брекет-система, нависающие пломбы, нарушение прикуса.
- Часто нарыв появляется на фоне сложного удаления зуба, особенно 8-го моляра.
- Попадание инородного тела в десневой карман (частицы пищи, зубной осколок и т. д.).
- Переохлаждение или перегрев организма.
- Склонность к частым инфекционным заболеваниям.
- Хронические болезни зубов, например, запущенный кариес, средняя или тяжелая стадия пародонтита.
- Нарушения на фоне гормонального сбоя или обмена веществ.
- Дисфункции эндокринной системы, иммунодефицитное состояние любой этиологии.
- Глубокое расположение зубных отложений.
- Недостаточный отток гнойного экссудата.
- Бруксизм — скрежет зубов во сне, вызывающий расшатывание зубов.
По скорости развития, интенсивности болевого синдрома и выраженности симптоматики различают два вида парадонтального абсцесса.
- симптомы выражены и очевидны;
- отмечается резкое усиление болевых и прочих ощущений;
- в десневых карманах образуются гнойные очаги;
- появляются признаки интоксикации.
- абсцесс быстро прогрессирует, в течение короткого срока происходит сильное ухудшение самочувствия человека.
Хронический (или холодный) абсцесс:
- клиническая картина стертая;
- болевой синдром и геморрагия (кровоточивость) слизистой проявляется периодически;
- отмечается возможность спонтанного обострения.
По месту локализации абсцесс может располагаться в следующих зонах:
- на верхушке корневого канала;
- в средней части корня;
- в области пришеечного участка дентина.
При этом воспаление может охватить один зуб, несколько соседних участков или разные зоны челюстной области.
Острый периодонтальный абсцесс даже в начальной стадии имеет яркую клиническую картину, которая выражается следующими симптомами:
- появление небольшого шарика (капсулы) в мягких тканях;
- отечная, гиперемированная десна;
- сильные болевые ощущения, особенно при жевании, пальпации или перкуссии;
- образование парадонтальных карманов, наполненных гнойным экссудатом.
При прогрессировании абсцесса клиника усиливается:
- заметнообнажаются зубные корни, при этом просматривается гнойник;
- появляется гиперестезия (чувствительность на внешние раздражители);
- боль становится нестерпимой;
- при нажатии на пораженное место может выделяться гной, пошатываться зуб.
- рост опухоли может привести к изменению контура челюстей;
- отмечается увеличение лимфоузлов.
А также при развитии воспаления появляются признаки интоксикации и общего недомогания:
- может подскочить температура тела;
- наблюдаются наплывы тошноты, иногда вызывающие рвоту;
- мучительные пульсирующие боли в голове со стороны пораженного участка;
- расстройство сна, потеря аппетита.
При выбухании нарыва может произойти разрыв капсулы с гноем, после чего последует некоторое облегчение.
Однако это не означает, что нужно отменить визит к врачу. Внутри полости может остаться инфекция, которая послужит фактором для рецидива.
Даже при первичном осмотре стоматолог-терапевт может диагностировать развитие пародонтального абсцесса.
Назначение забора крови на увеличение уровня лейкоцитов и анализ ПЦР (полимеразная цепная реакция) на наличие инфекции — подтвердит предварительный диагноз.
Чтобы точно определить глубину, степень тяжести, причину возникновения и возможных осложнений необходимо проведение полноценной диагностики дополнительными методами.
Инструментальное обследование включает следующие процедуры:
- рентген пораженного участка;
- цитологическое исследование гнойного инфильтрата;
- УЗИ, КТ, МРТ — для определения точного места расположения и размеров абсцесса.
Важно дифференцировать новообразование от других воспалительных процессов или заболеваний (периодонтит, нагноение челюстной кисты, остеомиелит) со схожими признаками.
При появлении признаков пародонтального абсцесса больному требуется срочная квалифицированная помощь.
В домашних условиях невозможно справиться с проблемой такого рода. Самолечением можно спровоцировать ухудшение своего состояния и массу серьезных осложнений.
Однако допускаются доврачебные меры, которые помогут на время снять интенсивность болевого синдрома:
- прополоскать рот антисептическими средствами — эффективно применение раствора фурацилина, мирамистина или хлоргексидина;
- аналогичное действие окажет полоскание отварами лекарственных растений (зверобой, ромашка, шалфей);
- приложить наружный холодный компресс с больной стороны, хорошо поможет лед, обернутый в ткань или тонкое полотенце;
- попробуйте аккуратно почистить зубы, чтобы очистить ротовую полость от пищевых частиц;
- можно принять обезболивающие — безрецептурные анальгетики (кетопрофен, нимесулид, ибупрофен).
Категорически запрещается по личной инициативе:
- принимать антибиотики или НВПС (нестероидные противовоспалительные средства);
- прокалывать нарыв или выдавливать гной;
- прогревать место воспаления.
Схема и стратегия лечения зависит от степени тяжести и повреждения зубных коронок на пораженном участке.
Периодонтальный абсцесс начальной стадии начинают лечить предварительными терапевтическими методами:
- профессиональная очистка зубов от налета, камня, отложений;
- при наличии запущенных кариозных очагов проводится соответствующее лечение;
- санация ротовой полости с помощью ирригатора антисептическими растворами для свободного выхода гноя;
- назначение препаратов (антибиотики, НВПС, противопротозойные).
Если методы не оказывают эффективного воздействия, хирург-стоматолог проводит периостомию — вскрытие пародонтального абсцесса.
Оперативный метод включает следующие процедуры:
- делают анестезирующую блокаду больного участка;
- вскрывают нарыв — делают надрез капсулы с гноем;
- проводят кюретаж лунки — выскабливание гнойного экссудата, удаление глубоких поддесневых отложений, резекция пораженных тканей;
- дренирование полости для полного выведения остатков гноя;
- санация раны и слизистой антисептиками;
- для устранения карманов формируют лоскут из мягких тканей надкостницы, который имплантируют на место резекции ткани;
- в завершение накладывают шов.
Для защиты открытой раны, комфорта больного и фиксации лоскута в определенном положении, в течение 7-10 дней после операции применяют пародонтологические повязки на основе оксида цинка.
Гигиенист обучает пациента правильному уходу за полостью рта. При этом поясняет, по каким параметрам рекомендуется выбирать пасты с лечебным эффектом, зубную щетку и прочие принадлежности.
Для стабилизации восстановительного процесса и регенерации тканей в послеоперационный период врачи назначают следующие препараты и процедуры:
- прием таблетированных или в виде инъекций антибиотиков (амоксиклав, сумамед, линкомицин, амоксициллин);
- наружные аппликации или втирания (метрогилдента, асепта, холисал);
- полоскания антисептическими препаратами;
- витаминотерапия (группы В, комплекс С, А, Е, РР), микроэлементы — магний, кальций, селен, железо;
- физиотерапия — ультра- и электрофорез, ультразвуковое и лазерное излучение, магнитотерапия;
- применение народных средств — лекарственные травы для приготовления рецептов для втираний и ротовых ванночек (алоэ, хлорофилл, кора дуба и т. д.);
- гомеопатическая терапия — в качестве противовоспалительной терапии применяют аконит, апис, меркуриус, нукс вомика.
Несмотря на эффективность народных методов и гомеопатии все средства должны быть одобрены врачом.
- воздержание от переедания, курения, алкоголя;
- не злоупотреблять седативными или успокоительными препаратами;
- сильнодействующие анальгетики принимать в крайнем случае;
- исключить из рациона твердое, кислое, острое, сладкое;
- с аккуратностью проводить полоскания и чистку зубов.
При первых признаках дискомфорта или ухудшения состояния (сильная боль, отек, температура) незамедлительно показаться лечащему врачу.
Запущенный периодонтальный абсцесс, самолечение или игнорирование проблемы может закончиться тяжелыми последствиями.
Таблица наиболее распространенных осложнений:
| Название | Основные симптомы | Прогноз врача |
| Свищевой ход | Отек, гиперемия, образование белого или красного пятна с четкими границами, выделение гноя | Удаление зуба в 50% |
| Утрата зуба | Расшатывание коронки 2-3 степени, обнажение корня на 1/3 | Протезирование |
| Абсцесс головного мозга | Устойчиво-высокая температура, сильная цефалгия, заложенность носа, спутанность сознания, раскоординация | Кома, инвалидизация, летальный исход |
| Синусит | Заложенность и гноетечение из носа, боли в области лица | Удаление зуба |
| Ангина Людвига | Инфицирование дыхательных путей, удушье, синюшность лица | При отсутствии лечения возможен летальный исход |
Для предотвращения появления или рецидива воспалительного процесса необходимо систематизировать выполнение рекомендаций врача.
Профилактика пародонтального абсцесса:
- Строгое соблюдение правил гигиены — чистка зубов пастой с лечебным эффектом утром и вечером не менее 3-5 минут + применение ополаскивателя, хороший пример — Listerine «Сильные зубы здоровые десны» или Splat «Лечебные травы».
- Использовать зубную щетку, жесткость которой позволяет эффективно очищать пространства между зубов.
- После каждого приема пищи применять флосс (зубную нить) или ершик, дополнительно проводить полоскание рта, после грубой пиши повторно чистить зубы.
- Старайтесь избегать травмирования слизистой, даже легких проколов или царапин.
- При первых признаках дискомфорта, боли или изменений в тканях ротовой полости сразу покажитесь врачу.
- Раз в полгода проходите плановый осмотр в кабинете стоматолога.
- Сбалансированный рацион с включением максимального количества полезных продуктов и витаминов — это залог здоровья ваших зубов.
источник
Пародонтальный абсцесс – это полость в тканях периодонта, заполненная гноем. Его еще называют периодонтальным абсцессом.
Главная причина возникновения данного заболевания – это микроорганизмы периодонтального кармана. Однако существует множество общих и местных факторов, которые способствуют развитию данной патологии.
- Воспалительные процессы в десне и маргинальном периодонте (гингивит, периодонтит).
- Травма: это может быть неправильно изготовленная пломба или коронка, травмирующая десну; травма десневого края зубочисткой или косточкой от рыбы.
- В некоторых случаях причиной развития абсцесса в периодонте может послужить перфорация стенки зуба в процессе удаления нерва.
- Окклюзионная травма – вследствие нарушения смыкания зубных рядов.
- Бруксизм – скрежет зубами.
- Соматические заболевания – чаще всего эндокринной системы, например, сахарный диабет.
- Снижение иммунной защиты организма.
- Переохлаждение или перегревание.
Пациенты жалуются на образование в десне небольшого «шарика», прикосновение к которому болезненно. Нередко при абсцессе отмечаются самопроизвольные ноющие боли, усиливающиеся при жевании на зуб. В некоторых случаях из-под десны вытекает гной. Повышение температуры тела и другие общие симптомы наблюдаются редко, лишь при длительном и тяжелом течении заболевания.
Во время осмотра определяется причинный зуб, который, как правило, покрыт пломбой или коронкой. В некоторых случаях зуб подвижен, при постукивании определяется боль.
На десне обнаруживается утолщение («шарик»), при нажатии на которое отмечается резкая болезненность. Прикосновение к пародонтальному абсцессу может приводить к выделению гнойного экссудата из кармана. Слизистая оболочка вокруг области поражения отечна и гиперемирована. При пальпации абсцесса ощущается жидкость под десной – симптом флюктуации.
Нередко гной сам прорывается (или через периодонтальный карман, или через толщу десны), в таком случае могут образовываться свищи, из которых вытекает гнойный экссудат.
Поставить диагноз «периодонтальный абсцесс» можно на основании клинических данных. Рентгенологическое исследование причинного зуба проводится обязательно, но на снимке абсцесса не видно. Рентгенограмма нужна для оценки состояния костной ткани вокруг корней зубов, качества пломбировки корневых каналов, степени резорбции кости.
Тактика лечения абсцессов в периодонте зависит от нескольких факторов:
- Степени выраженности воспалительной реакции.
- Функциональной ценности причинного зуба.
- Наличия очагов хронического воспаления в области верхушек корней.
- Качества проведенного ранее эндодонтического лечения.
Так, в терапии могут принимать участие врачи следующие специалисты: терапевты, хирурги, пародонтологи.
Если зуб представляет функциональную ценность, отсутствуют очаги деструкции костной ткани на рентгенограмме, показано лечение или перелечивание каналов у терапевта. В таком случае хирург вскрывает абсцесс, промывает рану и оставляет в ней резиновый дренаж. Пациенту рекомендуется не нагревать место воспаления, несколько раз в день полоскать рану антисептиками или обычным солевым раствором. Через несколько дней удаляют дренаж из раны, каналы зуба пломбируют и ставят пломбу или коронку. Такой зуб необходимо наблюдать, в случае рецидива заболевания необходимо рассмотреть вопрос удаления причинного зуба. Также может потребоваться лечение у пародонтолога, который чистит и промывает периодонтальные карманы, накладывает лечебные повязки, направляет на курсы физиолечения.
В случаях сильного разрушения зуба или нецелесообразности терапевтического лечения необходимо удалить зуб. После устранения источника инфекции (причинного зуба) воспалительные явления на десне самостоятельно проходят, пациенту категорически нельзя полоскать и нагревать рану после удаления.
Необходимо понимать, что даже если абсцесс самопроизвольно вскрылся и воспалительные явления пошли на спад, это не означает полного выздоровления, ведь инфекция в периодонте остается и может обостриться вновь, но уже в более серьезной форме (периостит или остеомиелит челюсти).
источник
Пародонтальный абсцесс – ограниченный очаг гнойного воспаления в тканях пародонта. Пациенты жалуются на интенсивный болевой синдром, появление припухлости в области определенных зубов. При пародонтальном абсцессе наблюдается патологическая подвижность зубов. Ухудшается общее состояние, повышается температура. Постановка диагноза основывается на данных анамнеза заболевания, результатах клинического, рентгенологического и лабораторного методов исследования. Лечение пародонтального абсцесса направлено на дренирование и санацию гнойного очага, стабилизацию высоты кости, предотвращение развития осложнений, достижение стойкой ремиссии.
Пародонтальный абсцесс – осложнение, возникающее при обострении воспалительно-деструктивного процесса в тканях пародонта, характеризуется ограниченным скоплением гнойного экссудата. Образованию пародонтальных абсцессов способствуют глубокие патологические карманы, твердые поддесневые отложения. В превалирующем большинстве случаев возникают острые пародонтальные абсцессы. Холодные (хронические) пародонтальные абсцессы образуются крайне редко. Частые рецидивы обострений хронического пародонтита наблюдаются у 30% пародонтологических пациентов. Страдают в равной степени, как мужчины, так и женщины. Пик заболеваемости приходится на осенне-весенний период.
Полость рта является одной из наиболее сложных по составу микроорганизмов экосистемой организма человека. Бактериальный профиль микрофлоры определяется рядом экзогенных и эндогенных факторов. Частые инфекционные заболевания, болезни эндокринной системы, иммунодефицитные состояния снижают резистентность, что создает благоприятные условия для проявления условно-патогенными бактериями своих вирулентных свойств.
К местным факторам, способствующим развитию пародонтального абсцесса, относят сохранившуюся циркулярную связку зуба, глубоко расположенные зубные отложения, недостаточный отток гнойного экссудата. Пародонтальный абсцесс образуется при обострении хронического пародонтита средней или тяжелой степени. Основная роль в развитии пародонтального абсцесса принадлежит активизации пародонтопатогенных микроорганизмов: Porphyromonas gingivalis, Treponema denticola, Prevotella intermedia, Bacteroides forsythus.
Вследствие повреждения зубо-эпителиального прикрепления нарушается микроциркуляция, снижается оксигенация тканей пародонта, что ведёт к кратковременному спазму с более продолжительной вазодилатацией. Локальная гипоксия становится причиной возникновения местного ацидоза, метаболических расстройств на молекулярном и клеточном уровне, что в итоге способствует накоплению продуктов перекисного окисления липидов и свободных радикалов. Наряду с дистрофическими изменениями и периваскулярным отеком при пародонтальном абсцессе наблюдается выраженная инфильтрация тканей пародонта полиморфноядерными лейкоцитами. Одновременно происходит остеокластическое рассасывание и деструкция альвеолярной кости и корня зуба с циклическим или беспорядочным течением процесса.
По характеру течения пародонтальные абсцессы разделяют на 2 категории:
- Острые пародонтальные абсцессы. Характеризуются выраженной клиникой, резким нарастанием болевого синдрома. В полости рта выявляют глубокие пародонтальные карманы, патологическую подвижность зубов. Формирование острых пародонтальных абсцессов сопровождается температурной реакцией, недомоганием.
- Хронические (холодные пародонтальные абсцессы). Протекают со стертой симптоматикой. Пациентов беспокоит кровоточивость, болезненность десен. При осмотре выявляют отечную цианотичную слизистую, корни зубов оголены, пародонтальные карманы заполнены гнойным отделяемым, грануляциями. Хронические пародонтальные абсцессы имеют тенденцию обостряться с переходом в острые формы.
По локализации патологического очага в стоматологии различают пародонтальные абсцессы, сформировавшиеся в апикальной части корней зубов, посредине корня и в пришеечном участке.
При образовании пародонтального абсцесса пациенты жалуются на появление выраженной самопроизвольной боли. В полости рта выявляют болезненную припухлость в участке альвеолярной части десны. Слизистая отечная, гиперемированная. При осмотре диагностируют пародонтальные карманы, заполненные грануляциями. При пародонтальных абсцессах отмечается патологическая подвижность зубов 2-3 степени, что ведет к нарушению жевательной функции, развитию травматической окклюзии. Корни зубов оголены.
Пародонтальный абсцесс может быть выявлен в участке двух зубов. При тяжелой степени обострившегося хронического генерализованного пародонтита диагностируют множественные пародонтальные абсцессы. Открывание рта не нарушено. Регионарные лимфатические узлы увеличены, болезненны. При самопроизвольном вскрытии пародонтального абсцесса вблизи десневого края образуется свищ, через который происходит эвакуация гнойного экссудата. При появлении пародонтального абсцесса развиваются признаки интоксикации, повышается температура, ухудшается общее состояние. Пациенты жалуются на головную боль, недомогание.
Диагностика пародонтального абсцесса включает сбор анамнеза, клинический осмотр, дентальную рентгенографию, а также дополнительные лабораторные и инструментальные методики исследования. При осмотре стоматолог-терапевт или пародонтолог выявляет наличие болезненного выбухания десны в участке определенных зубов на фоне отечной, гиперемированной слизистой. Зубо-эпителиальное соединение при пародонтальном абсцессе нарушено, переходная складка сглажена. Зубы подвижны (2-3 степень). Горизонтальная перкуссия положительная. При пародонтальном абсцессе глубина пародонтальных карманов варьирует от 3 мм до 6 мм и выше, содержимое представлено грануляционной тканью, гнойным отделяемым. Также отмечается смещение зубов, что ведет к развитию травматической окклюзии.
Рентгенографически при пародонтальном абсцессе выявляют расширение периодонтальной щели, деструкцию кортикальной пластинки с неравномерной вертикальной резорбцией губчатого вещества межзубных перегородок, формированием внутриальвеолярных карманов и диффузным остеопорозом сохранившегося губчатого вещества. Индекс гигиены апроксимальных поверхностей зубов при формировании пародонтального абсцесса неудовлетворительный. Папиллярно-маргинально-альвеолярный индекс (PMA) превышает 50%, что свидетельствует о выраженном воспалительном процессе, в который вовлечены межзубные сосочки, маргинальный край и альвеолярная часть десны. Индекс кровоточивости десневой борозды (SBI) при развитии пародонтального абсцесса резко превышает норму.
В анализе крови у пациентов с пародонтальным абсцессом появляются изменения, характерны для неспецифического воспалительного процесса. Наблюдается повышение лейкоцитов, рост СОЭ, сдвиг лейкоцитарной формулы влево. С помощью молекулярно-генетического исследования (количественной ПЦР) удается выявить качественный и количественный состав анаэробной микрофлоры пародонтального кармана. Результаты анализа говорят о превалировании при пародонтальном абсцессе среди других пародонтопатогенов таких бактерий, как Porphyromonas gingivalis, Prevotella intermedia, Bacteroides forsythus, относительное содержание которых в общей бактериальной массе устойчиво увеличивается более чем в 100 раз.
С помощью цитологического исследования наряду с разнообразием микрофлоры выявляют большое количество разрушенных нейтрофильных гранулоцитов. Явления фагоцитоза при формировании пародонтального абсцесса не выражены. Исследование слюны методом хемилюминесценции подтверждает активизацию процессов перекисного окисления липидов, что свидетельствует об обострении воспаления. Пародонтальный абсцесс необходимо дифференцировать с острым периодонтитом или обострением хронического периодонтита, нагноением челюстной кисты, периоститом, остеомиелитом. Необходима консультация стоматолога-хирурга.
Лечение пародонтального абсцесса начинают с устранения острого воспаления. Для создания адекватного оттока гнойного экссудата проводят промывание патологического очага антисептическими растворами под давлением. При отсутствии положительной динамики пародонтальный абсцесс вскрывают полулунным или точечным разрезом (линия разреза проходит в участке максимального выпячивания слизистой). После купирования острого периода проводят кюретаж пародонтальных карманов. Иссекают грануляции, патологически измененный цемент, эпителиальные тяжи, сглаживают поверхность корня. Формируют слизисто-надкостничный лоскут, производят его репозицию, накладывают швы. Хирургическое вмешательство при пародонтальном абсцессе осуществляется под постоянным орошением операционного поля веществами, обладающими противомикробной активностью. Пародонтологическую повязку применяют в течение 10 дней.
Пациентам, у которых выявлен пародонтальный абсцесс, проводят удаление зубных отложений, лечение кариеса и его осложнений. Показаны полоскания полости рта антисептиками из групп детергентов, окислителей, производных нитрофурана и имидазола. В комплексной терапии пародонтального абсцесса широко используют и антимикробные препараты, иммобилизированные на биополимерных матрицах, что способствует пролонгированию терапевтического эффекта. Общее этиотропное лечение пациентов с пародонтальным абсцессом включает антибиотикотерапию, назначение противовоспалительных, антипротозойных средств. Наиболее эффективными в отношении анаэробных бактерий при пародонтальном абсцессе являются линкозамиды, макролиды. Применение фторхинолонов в стадии обострения способствует ускорению сроков лечения пародонтального абсцесса и удлинению стойкой ремиссии. Высокой эффективностью обладает метод антибактериальной фотодинамической терапии с применением лазера.
При своевременном обращении и комплексном лечении патологический процесс удается купировать. Однако поскольку пародонтит сопровождается необратимой деструкцией костной ткани, риск повторного обострения, сопровождающегося формированием пародонтального абсцесса, достаточно высок.
источник
По данным antiplagiat.ru уникальность текста на 16.10.2018 г. – 99%.
Существует множество различных заболеваний зубов, но, пожалуй, самым серьёзным среди них по степени наносимого ущерба является воспаление периодонта — периодонтит. Возникающий в подавляющем большинстве случаев как осложнение кариеса и/или пульпита, он представляет серьёзную угрозу, ведь под его воздействием разрушается не только зуб, но и окружающие его мягкие и твёрдые ткани, кроме того, оказывается негативное воздействие на иммунную систему. Данное заболевание требует незамедлительного медицинского вмешательства, которое, на сегодняшний день, располагает внушительным арсеналом очень действенных методик.
Периодонтит, как понятие, ранее не существовало, но, конечно же, это заболевание беспокоило человечество, и его история исчисляется не одним тысячелетием. Так, в научной литературе очень долгое время идёт дискуссия по поводу методик лечения зубов в Древнем Египте. Основанием для дискуссий является ряд артефактов, который указывает на преобладание в зубоврачевании того времени методик консервативного лечения, а следов оперативного хирургического вмешательства при исследовании мумий фараонов не было выявлено 1 . В тоже самое время исследование мумий показало, что древние египтяне страдали тяжёлыми поражениями зубов и надкостницы, из чего можно сделать вывод, что у первых лиц Древнего Египта, наряду с другими заболеваниями зубов, «процветал» периодонтит. Египтолог М.А. Раффер писал, что на египетских кладбищах нередки находки больных зубов, почти выпавших из воспаленных лунок, или кариозных зубов, явившихся причиной обширных заболеваний челюстей, которых можно было бы избежать и/или вылечить путём проведения простейших операций 1 .
В целом, существование этих стоматологических артефактов неумолимо свидетельствует о том, что такая патология зубочелюстной системы, как периодонтит, существует не один век. Но в те времена симптомы, по которым сегодня медицинская наука классифицирует и лечит данное заболевание, были симптомами просто «больного зуба».
Спустя более чем полтора века, в 1889 году, швейцарский механик, а в прошлом – опытный часовщик Август Майллефер, серьёзно увлекавшийся стоматологией, вместе с тремя своими сыновьями основал компанию, занимавшуюся созданием высокоточных механических инструментов и дал ей своё фамильное наименование –Maillefer. Свой богатый опыт работы с часовыми механизмами, отличающимися непревзойдённой «швейцарской» точностью, Майллефер применил для того, чтобы расширить возможности стоматологии.
Пожалуй, первым серьёзным трактатом, в котором были описаны около 130 стоматологических заболеваний, вызванными различными причинами, стал опубликованный в 1728 году труд «Дантист-хирург, или Трактат о зубах» П.Фошара. Он же стал и автором ряда новых пломбировочных материалов и стоматологических инструментов 2 . Будто предчувствуя, какую роль в будущем будут играть эндодонтические инструменты, компания Maillefer первая в мире изобрела тримеры, пульпоэкстракторы, файлы – инструменты для работы в зубных каналах. C 1995 года эта компания вошла в концерн DENTSPLY, именуемый в последующем DENTSPLY IMPLANTS, а сегодня это – DENTSPLY SIRONA. И именно разработки компании Августа Майллефера стали «первыми ласточками» современного эндодонтического инструментария, без которого сегодня невозможно эффективное, результативное и надёжное лечение периодонтита.
Периодонт (с лат. perio – около, вокруг; odontos – зуб) – это комплекс тканей, окружающих зуб и удерживающих его в лунке. Он включает в себя десну, цемент зуба, альвеолярную кость, периодонтальную связку, которая находится между зубным корнем и альвеолярной пластинкой и осуществляет связь между альвеолярной костью и цементом корня зуба.
Периодонт состоит из множества кровеносных и лимфатических сосудов, нервных окончаний, периодонтальных волокон. Толщина волокон периодонта зависит от возраста и в среднем составляет 0,2 мм, с годами становясь тоньше. Связочный аппарат периодонта представлен группами (пучками) волокон, которые имеют разное направление, соединяя все участки периодонта в единую систему, протягиваясь между зубами, от цемента одного зуба к цементу другого. Основное вещество периодонта занимает около 60% и представляет из себя аморфную гелеобразную субстанцию, на 70% состоящую из воды. Большое количество основного вещества и воды в нём – факторы, играющие огромную роль в обеспечении амортизации. Характерной особенностью клеточной структуры периодонтальной ткани является способность к быстрому обновлению, но с возрастом этот процесс становится медленнее.Структурную целостность периодонта обеспечивает эмалевое прикрепление, клетки которого полностью обновляются в течение 4–8 дней. Эта способность к обновлению обеспечивает механическую защиту входа в маргинальную часть периодонта и снижает риск влияния на него негативных факторов. Периодонт осуществляет важнейшие функции. Пластическая – обеспечивает рост и развитие зубов благодаря деятельности остеобластов и цементобластов; трофическая – осуществляет питание цементной основы зуба и альвеолярной пластинки; опорно-удерживающая – обеспечивает фиксацию зуба в альвеоле; амортизационная – за счёт связочного аппарата распределяет жевательное давление; защитная – предотвращает попадание болезнетворных микроогранизмов и распространение воспалительных процессов 3 .
Периодонтит– это заболевание, характеризующееся воспалением комплекса тканей, окружающих зуб и удерживающих его в лунке.
По этиологии различают несколько видов периодонтита. Инфекционный периодонтит является самым распространённым (90% всех случаев) и возникает вследствие раздражающего воздействия на периодонт инфекционно-токсического содержимого корневых каналов. Как правило, причиной этого является кариес или пульпит, в ряде случаев – некачественное лечение каналов.
Процесс развития заболевания начинается с попадания микробов в канал зуба, где они проходят естественный отбор в жесточайших условиях замкнутого анаэробного пространства. Самые сильные бактерии, выживая, формируют особый класс, который носит обобщающее название «одонтогенная микрофлора». Она отличается от стоматогенной микрофлоры полости рта уникальной живучестью и крайне агрессивным действием продуктов своей жизнедеятельности на окружающие ткани. Постепенно в апикальных и апиколатеральных зонах или, реже, в зоне бифуркации, начинается процесс разрушения костной ткани. Если в вышеуказанных областях есть элементы эпителия, они вовлекаются в одонтогенный воспалительный очаг и начинают расти, формируя гранулёму. Далее, гранулёма развивается и переходит в так называемую переходную стадию – кисто-гранулёму и далее «вырастает» в кисту. В зависимости от целого ряда факторов, таких как активность патогенной микрофлоры, сила иммунитета, особенности жевательной нагрузки, частота стрессовых состояний, условия жизни и другие – одонтогенная киста может быть источником постоянного дискомфорта либо совершенно не беспокоить пациента. «Бессимптомная» киста может вырастать до огромных размеров, вызывая множество патологий зубного ряда и даже деформацию челюсти в силу вовлечения в процесс своего роста большого количества зубов.
Крайне редко встречаются случаи, когда инфекция попадает в периодонт с кровотоком или лимфотоком. В таких случаях заболевания называют ретроградным периодонтитом.
Травматический периодонтит является следствием травмы – бытовой или спортивной, когда пациент получает сильный ушиб, или ятрогенной, то есть вызванной действиями врача (например, случайная эндодонтическая травма, оставленный в канале кусочек от эндодонтического инструмента, пломбирование с выходом пломбировочного материала за верхушку корня, завышенная пломба или коронка, вызывающие постоянное микротравмирование). При острой травме развивается острый периодонтит, характеризующийся видимой травмой мягких тканей, кровоизлиянием, появлением подвижности зуба. При хронической травме изменения в периодонте происходят постепенно.
Медикаментозный, или токсический периодонтит является, чаще всего, осложнением лечения пульпита, когда лекарственные средства с содержанием мышьяка, гидрохлорида натрия, резорцин-формалиновые смеси, асептические растворы, некоторые материалы для пломбирования вызывают раздражение, некротизацию и воспаление периодонта. В некоторых случаях токсический периодонтит может быть вызван не лекарственными средствами, а продуктами распада пульпы, которая подверглась некротическому поражению вследствие некачественного пломбирования при кариесе.
Симптомы периодонтита могут отличаться в зависимости от стадии заболевания и области расположения очага воспаления. Так, возникает пульсирующая, постоянно нарастающая локализованная боль при накусывании, смыкании зубов и даже при их касании. Приём пищи и жидкостей зачастую становится затруднительным и иногда может сопровождаться повышением температуры. Часто пациенты отмечают, что зуб по ощущениям «вырос», возникает чувство распирания. Также к симптомам можно отнести отёк десны, флюс, свищ. В то же самое время периодонтит на различных его стадиях может протекать бессимптомно или сопровождаться некоторым дискомфортом в области больного зуба.
Виды периодонтита по клинической картине заболевания
Периодонтит – сложное, серьёзное заболевание, которое медицинская наука тщательно изучала несколько десятилетий. В процессе поиска эффективных способов его лечения разрабатывались различные видовые классификации, которые позволили распознавать и лечить периодонтит в самых разнообразных его проявлениях. На сегодняшний день наиболее авторитетной является принятая ВОЗ Международная классификация болезней МКБ-10, где периодонтит находится в разделе К04 – болезни пульпы и периапикальных тканей. Но, по мнению стоматологов, более детальное описание всех стадий периодонтита представлено в Международной классификации стоматологических болезней МКБ-С-3 на основе МКБ-10, но имеющей некоторые различия с принятой Классификацией. Так, согласно данным классификациям, выделяют несколько видов периодонтита:
К04.4 Острый апикальный периодонтит пульпарного происхождения Острый апикальный периодонтит БДУ*. Это «классический» вид заболевания с чётко обозначенными этиологией и клиническими симптомами: отёк, инфильтрация тканей, воспаление, которое бывает серозным — данная стадия длится 1-2 дня, характерна постоянной болью, особенно при давлении на зуб; серозно-гнойным — продолжительность около 2-х недель, наблюдается отёк мягких тканей, гиперемированная слизистая, подвижность зуба; гнойно-некротическим с формированием абсцесса.
К04.5 Хронический апикальный периодонтит (Апикальная или периапикальная гранулёма. Апикальный периодонтит БДУ*.
Данный этап болезни является исходом острой стадии и означает, что очаг инфекции присутствует уже долгое время – от нескольких недель до нескольких месяцев. На этом этапе пациент почти не чувствует боли. В полости зуба в области верхушки корня наблюдается грануляционное разрастание ткани. При благоприятных условиях эта ткань капсулируется, образуя гранулёму, которая может быть стерильной или инфицированной. Она не соединена с альвеолой, но своими волокнами переходит непосредственно в периодонт, вызывая избыточное образование цемента на верхушке корня или, напротив, способствуя резорбции кости. Склерозирование образования и исчезновение очага воспаления считается благоприятным исходом, который становится возможным вследствие качественного лечения и пломбирования каналов. Неблагоприятный исход в случае отсутствия лечения – осложнение в виде подкожной одонтогенной гранулёмы.
К04.6 Периапикальный абсцесс с полостью Зубной (дентальный) абсцесс с полостью. Дентоальвеолярный абсцесс с полостью. Ранее данному коду соответствовал Периапикальный абсцесс со свищом, который подразделялся на:
К04.60 Свищ, имеющий сообщение с верхнечелюстной пазухой.
К04.61 Свищ, имеющий сообщение с носовой полостью.
К04.62 Свищ, имеющий сообщение с полостью рта.
К04.63 Свищ, имеющий сообщение с кожей.
К04.69 Периапикальный абсцесс со свищом неуточнённый.
Эта стадия периодонтита характерна отсутствием боли, так как происходит отток инфекционно-токсического содержимого (экссудата) из области периодонта в корневой канал зуба, а затем – в полость рта. Другим вариантом может быть проникновение гнойного содержимого через свищевое отверстие в ротовую полость, гайморову пазуху, носовую полость, кожу. Грануляционная ткань разрастается, заполняет свищевой ход 4 .
К04.7 Периапикальный абсцесс без полости Зубной (дентальный) абсцесс БДУ. Дентоальвеолярный абсцесс БДУ. Периапикальный абсцесс БДУ. Этому коду в МКБ-С-3 соответствует Периапикальный абсцесс без свища, который характеризовался тем, что отсутствие свища увеличивало количество экссудативного содержимого в области периодонта, из-за чего появлялась сильная боль, увеличивался отёк и в конце концов образовывался абсцесс 5 .
К04.9 Другие и неуточненные болезни пульпы и периапикальных тканей 6 .
Современные методики лечения периодонтита можно разделить на две большие группы – консервативные и оперативные (хирургические). Все методы следуют одним и тем же целям: устранение источника инфицирования, то есть ликвидация воспаления в периапикальной области, исключение патогенного влияния на организм одонтогенного воспалительного очага, регенерация структуры тканей периодонта, сохранение и/или восстановление функций зуба. В каждом случае метод выбирается индивидуально и только на основе тщательной диагностики, включающей в себя осмотр полости рта, снимок ОПТГ, КТ и прицельные рентгеновские снимки.
Консервативные методы подразделяются на терапевтические и физиотерапевтические. В целом они результативны в большинстве случаев. Трудности, которые могут возникать в процессе консервативного лечения, связаны с длительностью процессов регенерации очага деструкции в периапикальной области, а также с анатомическими особенностями и без того сложного строения канальной системы зуба.
Терапевтическое лечение периодонтита – это комплекс эндодонтических мероприятий, включающий в себя: препарирование больного зуба, расширение каналов до конической формы для удобства работы в них, чистку каналов от распавшейся корневой пульпы и стенок канала от слоя (слоёв) инфицированного дентина, терапию с применением антисептических и антибиотических препаратов для уничтожения патогенной микрофлоры, пломбирование. Если лечение требует смены лекарственного средства в каналах, сначала устанавливают временную пломбу и только после окончания лечения проводят пломбирование каналов и зуба в целом. Пломбирование должно обеспечить полную герметизацию канала и его ответвлений. После пломбирования врач может назначить медикаментозную терапию, направленную на стимулирование процесса регенерации. Во многих случаях эта терапия сочетается с физиотерапевтическими процедурами.
Физиотерапевтическое лечение в большинстве случаев комбинируется с эндодонтическим или дополняет его. Оно включает в себя процедуры УВЧ, внутриканального электрофареза, лазеро-или магнитотерапии и озонотерапию. Эти дополнительные методы лечения определяются и назначаются лечащим врачом,согласно клинической картине и общему соматическому состоянию пациента.
Оперативные методы лечения периодонтита используются только в том случае, если консервативное лечение оказалось неэффективным, недостаточно эффективным или по клиническим причинам невозможным. В большинстве случаев применяют зубосохраняющие операции, то есть хирургические вмешательства, позволяющие устранить причину болезни, но сохранить зуб как единицу зубного ряда. К таким операциям относится резекция верхушки корня зуба, показанная при наличии гранулёмы или кисты, во время которой инфицированные и видоизменённые ткани удаляются вместе с частичным отсечением корня зуба. С этой же целью может быть применена цистэктомия или метод PARCH-2 – оперативное вмешательство, предусматривающее полное удаление кисты с иссечением (в большинстве случаев) верхушки корня, содержащего инфицированные апикальные дельты.
Для того, чтобы герметично «запечатать» каналы, после резекции верхушки применяют метод ретроградного пломбирования.
Операция ампутация корня позволяет, удалив один из поражённых заболеванием корень зуба, сохранить зуб на месте с сохранением его коронковой части, а гемисекция предполагает удаление одного из корней вместе с прилегающей коронковой частью, если второй корень целиком не подвергся патологическим изменениям.
Для того, чтобы лечение периодонтита было максимально эффективным, все его этапы, вне зависимости от применяемого метода лечения, проводятся с использованием самых современных стоматологических инструментов, препаратов и обязательно с использованием стоматологического микроскопа. Но, редко, в сильно запущенных случаях периодонтита, когда все другие методики бессильны, проводится операция по удалению зуба максимально щадяще с минимальным травматическим воздействием на мягкие ткани. После удаления зуба обязательно проводится заполнение образовавшейся полости костно-пластическими материалами – презервация.
Особое внимание стоит уделить лечению периодонтита с уже обтурированными каналами зубов, то есть зубов, каналы которых ранее уже были подвергнуты эндодонтическому лечению. «Перелечивание» таких каналов – процесс крайне трудоёмкий и требующий большого количества времени. Главная сложность заключается в том, что очистить канал от пломбировочного материала в разы сложнее, чем провести первичную очистку одонтогенной микрофлоры и удаление пульпы (зубного нерва) с последующей санацией.
При распломбировании каналов врач-стоматолог вынужден ориентироваться не на анатомию канала, а на материал, которым он был заполнен при пломбировании. Такая «работа вслепую» предполагает высочайшую квалификацию и богатый практический опыт лечащего доктора. Для удаления обтурационных материалов из корневого канала, например, гуттаперчи, в случаях перелечивания используется механический, химический методы и их сочетание. Механический метод предполагает работу в зубных каналах инструментами – файлами и про-файлами, а химический – растворение твердых тканей реагентами.
До настоящего времени не разработан четкий алгоритм повторного эндодонтического лечения при работе файлами и растворителями в зависимости от проведения манипуляций в апикальной, средней и устьевой частях корневого канала 7 . Следующим сложным этапом после очистки от пломбировочных материалов при лечении периодонтита с ранее обтурированными каналами зуба является санация каналов.
Этот этап играет главенствующую роль, поскольку для того, чтобы существенно снизить вероятность возникновения рецидива воспалительного процесса, необходимо тщательным образом провести обработку. В этой связи врач-стоматолог зачастую на данном приёме проводит закладывание антисептических лекарственных препаратов в канал на некоторое время. Коронковая часть зуба закрывается на этот период временной пломбой. По истечении установленного врачом временного интервала проводится дальнейшее лечение – герметичное пломбирование каналов зуба и установка постоянной пломбы.
В случаях, когда при сохранённой целостности корня коронковая часть зуба сильно разрушена и требуется последующее протезирование, после санации и перед пломбированием в канал внедряется анкерный или стекловолоконный штифт. Затем, после пломбирования, наращивается искусственная культя из композитных материалов, и только после этого начинается процесс создания и установки стоматологической реставрации. В виду указанных сложностей даже ювелирная точность и высокий квалификационный уровень врача не может гарантировать 100% успех в распломбировании, последующей санации и полной герметичности при новой обтурации таких каналов зуба. Это объясняется тем, что мелкие ответвления канала, особенно боковые дельты, могут быть недоступны или малодоступны для прохождения даже самыми современными и ультратонкими эндодонтическими инструментами.
Для достижения наилучших результатов при лечении ранее обтурированных каналов зубов на каждом из этапов делаются контрольные прицельные снимки. Это позволяет врачу-стоматологу избежать интенсивной инструментально-механической обработки и всецело очистить канал от микробных загрязнений и пр. Соблюдение этого баланса — одна из основных задач врача, так как, не достигнув равновесия на данном этапе, всё это может повлечь за собой такие осложнения как перфорация стенки корня зуба, снижение механической стойкости зуба, рецидив периапикальных воспалительных процессов и, рано или поздно, приведёт к потере зуба. Поэтому цель и главная задача стоматолога – обеспечить клинический и рентгенологический успех эндодонтического лечения.
Эффективное лечение периодонтита зубов является важной и актуальной проблемой современной практической стоматологии. Необходимость решения сложных задач приводит к разработке и внедрению в практику клиницистов новых подходов к механической обработке корневых каналов, новых протоколов ирригации, новых технологий пломбирования каналов, новых принципов постэндодонтического восстановления зубов, требует создания новых инструментов и аппаратов, медикаментов и пломбировочных материалов. Сегодня залогом успеха эндодонтического лечения является трёхмерная очистка и обтурация всей системы корневых каналов с запечатыванием всех ответвлений каналов апикальной дельты, в том числе и просвета дентинных канальцев.
Периодонтит опасен быстро развивающимися грозными осложнениями, поэтому крайне важно при первых же симптомах незамедлительно обратиться к стоматологу. Начальная форма острого периодонтита очень быстро, в течение нескольких дней, переходит в гнойную форму, а затем в абсцесс. На стадии хронического периодонтита образуются свищевые ходы, которые доставляют страдания пациенту и существенно увеличивают период лечения.
Кроме того, нельзя забывать, что периодонтит разрушает окружающие зуб костные ткани, а также представляет из себя хронический одонтогенный воспалительный очаг, поэтому существенно снижает иммунный статус пациента, способствует осложнению течения различных соматических заболеваний. Кроме того, шведские учёные из Университета Оребро недавно обнаружили и доказали влияние периодонтита на сердечно-сосудистую систему. Причина этого влияния – в деятельности бактерии Porphyromonasgingivalis, являющейся распространённым возбудителем периодонтита. Данная бактерия нарушает работу гена, отвечающего за контроль воспаления в коронарных артериях, способствуя возникновению атеросклероза и инфарктов 8 .
Качественное, результативное лечение периодонтита подразумевает ювелирную точность при работе в каналах зуба, имеющих сложную форму и индивидуальные анатомические особенности. Обтурация (пломбирование) каналов основывается на принципе «трёх китов»: канал должен быть запломбирован на всю длину, по всем микроответвлениям, без пор и воздушных полостей.Для этого необходимы высокая квалификация и большой опыт лечащего врача, а также использование современного оборудования – эндомоторов, апекслокаторов, файлов, стоматологического микроскопа.
Современное эндодонтическое лечение является высокотехнологичной медицинской процедурой и основывается на новых медицинских, технологических и эргономических принципах, что обязывает клиники быть укомплектованными современным оборудованием, а докторов — регулярно повышать свой уровень профессиональной компетентности.
Показаниями для использования консервативных методов лечения считаются все виды периодонтита при условии хорошей проходимости каналов, но зачастую такие методы для наибольшей эффективности лечения дополняются хирургическими методиками. Чаще всего к ним прибегают в случаях, когда обнаружены кистозные или гранулёматозные образования, непроходимость каналов, каналы имеют предельно сложное строение, на «перелечиваемых» зубах — когда каналы запломбированы старыми цементными пломбами и их невозможно извлечь. Кроме того, хирургические методы применяют, если в каналах обнаружены обломки эндодонтических инструментов, а также в случаях, когда восстановление коронковой части зуба до полной его функциональности предполагает создание многоступенчатой, многозвеньевой конструкции, вызывающей высокие сомнения в эффективности и функциональности.
Удаление зуба при периодонтите показано в случаях, если зуб сильно разрушен и его восстановление невозможно, при неэффективности методик и препаратов для снятия болевого симптома, при наличии гнойного воспалительного очага, устранение которого дренированием представляется невозможным.
Окончательное решение по выбору методики и способа лечения периодонтита в каждом конкретном случае осуществляется лечащим врачом, с учётом всех особенностей клинической картины заболевания и на основании его опыта, квалификации, предпочтений, а также возможностей клиники. Ведь, в конечном счёте, ответственность за оказание медицинской услуги несёт именно врач.
На сегодняшний день не существует абсолютных противопоказаний к лечению периодонтита. При сахарном диабете в стадии декомпенсации, при активной фазе инфекционных заболеваний, при прохождении курса химиотерапии, при обострении сердечно-сосудистых и психических заболеваний лечение осуществляется при применении дополнительных мер предосторожности или откладывается до возникновения улучшения в состоянии пациента, но не отменяется.
Периодонтит может возникнуть у человека любого возраста, и возрастных ограничений к его лечению не существует. С особой осторожностью проводится лечение беременных женщин, так как, с одной стороны, периодонтит – это опасный источник инфекции, снижающей иммунитет и способной угрожать адекватному течению беременности, а с другой стороны, развитию плода могут угрожать и высокоэффективные лекарства, отличающиеся сильным действием. Поэтому лечение периодонтита в период беременности, а также лактации проводится с помощью максимально щадящих методик и препаратов. Но чтобы не допустить таких ситуаций, необходимо проводить плановое наблюдение, санацию и диспансеризацию в любом возрасте и уж тем более в периоды планирования беременности, а также – дородовый период.
Стоимость лечения периодонтита всегда строго индивидуальна и складывается из совокупности факторов. К ним относится диагностика на начальном и промежуточных этапах лечения, поставленный диагноз и принятый на его основе алгоритм лечебных мероприятий, количество посещений, используемые в лечении препараты, оборудование и технологии, работа узких специалистов в случае необходимости их привлечения, уровень квалификации врача.
Периодонтит – очень серьёзное заболевание зубов и зубочелюстной системы в целом. Несвоевременное обращение к врачу и попытки самолечения могут привести к грозным осложнениям, в том числе таким, которые могут угрожать вашей жизни. При первом же появлении симптомов необходимо срочно посетить стоматологическую клинику! Будьте готовы к длительному лечению, предусматривающему неоднократное посещение врача, так как лечение периодонтита состоит из нескольких этапов, каждый из которых не может быть начат без диагностически доказанной результативности предыдущего. Только такой подход к лечению в сочетании с профессионализмом врача и строгим, бдительным отношением пациента ко всем назначениям и рекомендациям является гарантией качественно проведённого лечения и надёжной защитой от рецидива на несколько лет.
По данным antiplagiat.ru уникальность текста на 16.10.2018 г. – 99%.
1 И. Зимин «Из истории зубоврачевания».
2 «Зубы и зубоврачевание. Очерки истории» / К.А. Пашков. – М. : Ве че, 2014. – 240 с.: ил.
3 Бритова, А. А.Эндодонтия. Болезни пульпы зуба и периапикальных тканей: учеб. пособие, 3-е изд., испр. и доп. / А. А. Бритова; НовГУ им. Ярослава Мудрого. – Великий Новгород, 2016. – 171 с.
4 http://elestom.ru/recommends МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ СТОМАТОЛОГИЧЕСКИХ БОЛЕЗНЕЙ МКБ-С-3 НА ОСНОВЕ МКБ-10.
5 http://elestom.ru/recommends МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ СТОМАТОЛОГИЧЕСКИХ БОЛЕЗНЕЙ МКБ-С-3 НА ОСНОВЕ МКБ-10.
6 http://mkb-10.com
7 Клещенко А. В. Совершенствование методики распломбирования корневых каналов зубов, обтурированных гуттаперчей: Диссертация кандидата медицинских наук: 14.01.14 / Клещенко Александр Викторович; (Место защиты: ГОУВПО «Московский государственный медико-стоматологический университет»). — Москва, 2011 — 93 с.
8 Доклад Американского общества микробиологов на основе работы. Автор: Тобьорн Бенгтсон, представленной факультетом клинической медицины Школы наук о здравоохранении при Университете Эребру, Швеция.
* БДУ представляют собой аббревиатуру словосочетания «без дополнительных уточнений», означающего «неуточненный» или «неустановленный».
источник