Давайте для начала разберем, что же такое гепатит. Под гепатитом принято понимать воспалительный процесс тканей печени. Вызывать вирусный гепатит может огромное количество вирусов. Такие как: вирус гепатита А, вирус гепатита В, вирус гепатита С, вирус гепатита D, вирус гепатита Е и так далее. По клинической картине различают 3 вида гепатитов:
- острый вирусный;
- первично-хронический;
- вторично-хронический.
Пути передачи гепатитов различны. Давайте рассмотрим несколько видов гепатитов.
| Вид гепатита | Пути передачи |
| А | через кал и слюну (биологическую жидкость) |
| B | половой контакт, сперму, кровь, перинатально, (биологическую жидкость) |
| C | через кровь |
| E | через кал и слюну (биологическую жидкость) |
| D | половой контакт, кровь, сперму (биологическую жидкость) |
У всех вирусных болезней есть период инкубации — отрезок времени после заражения до появления начальных симптомов. Инкубационный период гепатита определяется его разновидностью. Гепатит в инкубационный период никак себя не проявляет, поэтому человек не подозревает о присутствии плохих клеток в организме.
| А | от недели до 6 недель |
| B | от 7 недель до 23 недель |
| C | от 5 недель до трех месяцев |
| E | от недели до двух месяцев |
| D | не известен |
По статистике часто встречающиеся виды гепатитов — это В и С. Во всем мире люди, страдающие хроническими гепатитами: В — около 245 млн., С — около 155 млн.
При этом смертность от данных гепатитов в среднем 510 тысяч больных в год по причине отсутствия симптоматики у 40% зараженных. Без лечения развивается цирроз — на протяжении 12-22 лет.
– Насколько распространён гепатит С в нашей стране?
– В российском регистре больных гепатитом С около 500 тысяч человек. На самом деле их гораздо больше. По данным профессора Владимира Чуланова, в нашей стране выявлено лишь 43% больных гепатитом С. Остальные живут и не знают о своём диагнозе или же врачи просто не внесли их в регистр. Ведь в его составлении участвует лишь 70 регионов нашей страны из 82.
Источник: http://www.aif.ru/, 03/10/2017
Статья из газеты: Лекарственное обозрение № 18 26/09/2017
Гепатит В опасен тем, что определить его можно не сразу. Если сразу не диагностировать и не лечить гепатит, то это приводит к летальному исходу. Также гепатит В может быть причиной развития:
- диффузных изменений печени,
- синдрома Жельбера,
- поражения сердца, почек.
Немало случаев осложнений гепатита В, а именно отека мозга.
Гепатит С тяжело поддается лечению, в основном у 80% зараженных гепатитов С происходят осложнения. А именно:
- цирроз печени,
- печеночная недостаточность,
- печеночная энцефалопатия,
- печеночно-клеточный рак.
К парентеральным гепатитам относятся те, которые передаются через кровь, сперму и любые другие выделяемые жидкости зараженным человеком. В группу парентеральных гепатитов входят гепатиты B, D, C, F, G.
В основном, симптомы парентеральных гепатитов не проявляются, что несет огромную опасность для зараженного человека. Бессимптомное развитие болезни без необходимого лечения приводит к необратимым последствиям, вплоть до цирроза печени и рака. Но имеются признаки, при которых необходимо срочно обратиться для начала к терапевту:
- незначительное изменение цвета кожи и белков глаз в желтый цвет;
- повышение температуры тела;
- частое чувство тошноты;
- заметное потемнение мочи;
- изменение цвета кала (светлый);
- снижение аппетита;
- общая слабость.
Хронический гепатит долгое время может протекать без симптомов. Заболевший может жаловаться на гастрит, синдром хронической усталости, артрит или что-то другое, а может с этими недомоганиями и не обратиться к доктору вовсе. Со своей стороны, врачи, также могут пропустить гепатит, если не возьмут специальные анализы на печёночные пробы.
Парентеральные гепатиты передаются от больного человека к здоровому. Выделяют несколько путей:
- использование одноразовых медицинских инструментов ни один раз, а несколько раз (наркоманы);
- от матери к ребенку через плаценту;
- через грудное молоко;
- несоблюдение правил личной гигиены (использование бритвенных станков, носового платка и т.д);
- незащищенный половой контакт.
Непосредственно каким гепатитом можно заразиться описано выше в таблице.
Что относится к биологическим жидкостям, через которые непосредственно происходит заражение? Это: кровь, материнское молоко, желчь, моча, сперма, влагалищные выделения, слюна.
Любая медицинская процедура, связанная с проникновением через естественные внешние барьеры организма (кожа, слизистые оболочки) несет в себе фактор риска, если используется неодноразовый инструментарий.
Совсем недавно гепатит С считался неизлечимым заболеванием, однако сегодня у больных появилась надежда на полное выздоровление. Для лечение главными правилами считаются: соблюдение диеты и курс приема антибиотиков. В настоящее время в лечении гепатита С произошли большие сдвиги.
– Когда же произошёл этот прорыв в лечении гепатита?
– В Европе первые препараты прямого противовирусного действия были зарегистрированы в 2011 году, в России – в 2013‑м. Вслед за этим за короткий отрезок времени на рынок было выведено много лекарственных средств, в том числе и препаратов прямого противовирусного действия, у которых эффективность порядка 95–100% – в зависимости от разновидности вируса, состояния печени. Причём эти препараты пероральные – не требуются инъекции. В нашей стране первый безинтерфероновый режим, состоящий из трёх препаратов прямого противовирусного действия, был зарегистрирован в 2015 году.
Источник: http://www.aif.ru/, 03/10/2017
Статья из газеты: Лекарственное обозрение № 18 26/09/2017
- Основа — это вакцина, которая способная защитить организм. Вакцина показана определенным категориям:
- детям — трехкратно;
- студентам не привитым ранее;
- пациентам перед переливанием крови;
- люди которые имеют контакт с больным;
- перед операцией, если ранее не было вакцинации.
- Постоянный половой партнер.
- Презервативы.
- Правильная личная гиена (использование только своих средств — бритв, зубных щеток, ножниц и тд).
- Отказ от алкоголя.
Во время беременности женщина становится на учет в женскую консультацию. Там она сдает анализы, в том числе и на гепатиты.
Если анализ приходит положительный, то ее направляют на повторный анализ. Если женщина все таки заражена парентеральным гепатитом, то ей назначают кесарево сечение. Так как ребенок может заразиться при прохождение по родовым путям во время родов.
Ребенку при этом в первый же день делают иммуноглобулин и вакцинацию по стандартной схеме.
Возбудитель данного заболевания является вирус, содержащий молекулу ДНК. В частицах которых имеется молекула Дейна, которая и вызывает инфекционной заболевание опасное для организма. В её состав входят:
- HBsAg (которое способствует длительному существованию в организме),
- HBcAg (отвечает за внедрения вируса).
Сам вирус имеет следующие свойства:
- не выдерживает высоких температур, гибнет при кипячении в течении одного часа;
- хорошо переносит мороз и заморозку;
- помимо человека в окружающей среде может существовать в течении одного месяца;
- не поддается воздействию химии (например, не погибает от хлорки);
- гибнет от воздействия спирта 80%.
- Парентеральный путь — через медицинские манипуляции, например, такое как переливание крови. А также: неправильно продезинфицированный медицинский инструмент, через маникюрные и педикюрные манипуляции. Реже встречается в парикмахерских.
- Половой путь — незащищенный половой акт с зараженным человеком. Также возможно заражение при нетрадиционном сексе — анальном, оральном. Вирус передается через биологические жидкости: сперму, выделения из влагалища, кровь и слюну.
- Бытовой путь — несоблюдение правил личной гигиены. Когда пользуются не своими предметами (бритва, зубная щетка и даже полотенце).
- Вертикальный путь — от матери к ребенку через родовые пути во время родов.
Само воздействие вируса на организм происходит по следующей схеме:
- вирус проникает в организм одним из путей передачи и внедряется в кровеносную систему, затем распространяется на печени;
- далее в печени происходит размножение частиц вируса;
- потом начинается разрушение клеток печени, которые способны внедряться в кровеносную систему, что способствует поражению других органов;
- затем медленно наступают необратимые изменения самой печени.
Инкубационный период гепатита В от 7 недель до 23 недель. Как показывает практика, в среднем составляет около трех месяцев. За это время зараженный человек ничего не подозревает о своей болезни. Никаких признаков нет.
После инкубационного периода, начинают появляться первые признаки и их называют безжелтушный период, который длиться, в среднем, две недели. При этом наблюдаются:
- появление простуды;
- слабость организма;
- заложенность носа;
- головные боли;
- повышение температуры тела;
- может возникнуть тошнота и рвота;
- ближе к концу периода геморрагический синдром (кровоточивость десен, носовые кровотечения).
Потом наступает желтушный период. Его продолжительность около месяца (но может наблюдаться и более). Он характеризуется:
- все первоначальные симптомы обостряются;
- отсутствует аппетит;
- больной начинает терять массу тела;
- чувство постоянной тошноты;
- рвота;
- моча меняет цвет на более темный;
- потом начинают желтеть склеры глаз, слизистые и ладони;
- самым последним этапом — желтеет кожа.
Когда начинается изменять цвет кожи, то это все сопровождается зудом, у женщин может придти менструация.
Со стороны сердечно-сосудистой системы наблюдается снижение АД, пульс становится редким.
Как правило наступает не ранее чем через 4-5 месяцев. Характеризуется изменением в лучшую сторону анализов. Уменьшением объема печени, постепенным снижением симптоматики. Но данный период зависит только от: ранней диагностики, правильного лечения, соблюдения лечения и диеты. Так у многих пациентов выздоровления не наступает.
Основной диагностикой считаются лабораторные исследования. Выделяют несколько видов:
- Метод ИФА. Определяют наличие вируса в организме.
- ПЦР диагностика. Выделяет ДНК вируса, является 100% достоверным.
- Биохимический анализ крови. Говорит о наличии воспалительных процессов в печени.
Исследования на анти-тела при гепатите В
| Наименование вещества | В норме |
| HBsAg | Отрицательный маркер |
| HBeAg | Отрицательный маркер |
| Anti-НВс IgG | Положительный (свидетельствует об формировании иммунитета к заболеванию) /отрицательный маркер |
| Anti-НВс IgM | Отрицательный маркер |
| Anti-НВе | Положительный (формирование иммунитета)/отрицательный маркер |
| Anti-HBs | Положительный (формирование иммунитета)/отрицательный маркер |
| Билирубин | Непрямого — не более 17 мкмоль/л Всего — не более 20,5 мкмоль/л |
| Альбумин | От 35 до 50 г/л |
| Общий белок | У взрослых от 65 до 84 г/л |
| ГГТ | У мужчин — 10-71 ед/л Лечение гепатита В в основном проводят в стационаре. Лечение назначает врач, строго индивидуально. Схему лечения назначают по результатам анализов. Общие рекомендации такие:
Непосредственно схемы лечения врач назначает в зависимости от степени заражения и поражения печени. В основном используют такие схемы:
При необходимости назначают диуретики, препараты улучшающие пищеварение, спазмолитики. Эффективность лечения наблюдается путем постоянной сдачи анализов.
Основными осложнениями считаются — острая печеночная недостаточность и печеночная энцефалопатия. Гепатит С вызывается вирусной частицей размером 30-60 нм, которая относится к Flaviviridae (семейство вирусов, которое передается членистоногими). Вирусы HCV содержатся в крови. Заражение происходит через кожу (слизистые), в основном, поврежденные, через кровь.
Выделяют две формы: острая и хроническая. Хронический гепатит долгое время протекает без симптомов. Определить можно с помощью специальных анализов на печёночные пробы. От непосредственного заражения проходит от 5 недель до трех месяцев. В среднем, клинику можно уже распознать через полтора, два месяца. Но как показывает практика, в 55% клинические симптомы не возникают. И человек не догадывается о наличии заболевания в течении многих лет. Но при этом является потенциально опасным для окружающих людей. В основном, узнают о своей болезни при прохождении лабораторных анализов. Зараженный человек может через 20 лет с момента заражения почувствовать симптомы заболевания. В первые 5-10 лет с момента заражение симптомы, как правило, не проявляются. За это время гепатит С переходит в хроническую форму. При этом могут ощущаться:
Диагностика делится на 2 этапа.
Затем, сделав определенные анализы, оценивают степень поражение печени. Для этого проводят ультрозвуковое исследование и делают биопсию. Также проводят тест на выявление генотипа штамма гепатита С. Так как известно 6 генотипов, которые могу по разному себя вести. Ранняя диагностика может не только предотвратить серьезные проблемы со здоровьем, но и исключить смертельный исход. Поэтому тестирование рекомендуют проходить людям, имеющим большой риск к заражению:
Полное излечение организма зависит от штамма вируса и характера заболевания. Прежде всего прописывается строгое соблюдение диеты № 5, в которой строго ограниченно употребление жиров, соленного, жаренного, консервации. Рекомендуют увеличение количества жидкости, клетчатки. Исключен алкоголь. Специфическое лечение. Стандартные схемы лечения Гепатита С постоянно меняются. В настоящее время ВОЗ рекомендует схему лечения пангенотипическими ППД и упрощенного лабораторного мониторинга. В основном назначают интерферон с рибавиром, также включают препараты антидепрессанты. В индивидуальных случаях добавляют спазмолитические препараты, антигистамины и витамины. При осложненной ситуации в курс лечения вводят схемы лечения цирроза печени. Например, комбинированное лечение с курсом химиотерапии.
Источник: http://www.aif.ru/, 03/10/2017 При раннем выявлении и правильном лечении, с соблюдением всех правил прием таблеток и диеты, наступает выздоровление. Или гепатит С становится хронической формой, что приводит к циррозу и летальному исходу. источник Гепатит C является инфекционным заболеванием, стремительно распространяющимся среди людей. Чаще всего болезнь диагностируется у пациентов в возрасте от 18 до 25 лет. Статистика Всемирной организации здравоохранения показывает, что общее количество больных по всему миру приближается к отметке 1 миллиард. Проблема усугубляется сложностями дифференциальной диагностики. Заболевание тем временем приобретает хроническую форму, становится предпосылкой возникновения цирроза печени, онкологического процесса.
Вирус, по сути, паразитирует в ядре гепатоцита, пользуется хозяином для активного размножения. В одной клетке печени может образоваться сразу несколько вирусных клеток, численность которых увеличивается с геометрической прогрессией. Вскоре гепатоциты теряют способность нормально выполнять свои функции, при усугублении состояния начинаются первые признаки патологии. В течение инкубационного периода иммунитет пациента старается справиться с вирусом, продуцируя специальное вещество интерферон. Пораженные гепатоциты через рецепторы сигнализируют о своем состоянии иммунным клеткам, которые в свою очередь направляют к ним макрофаги. Вещества:
Как только макрофаги распознают вирусный элемент, организм продуцирует антитела, связывающие вирусные частицы, эвакуирует их из организма. В основной массе случаев лимфоциты запускают клеточные защитные механизмы, но при тяжелом течении заболевания лимфоциты уничтожают пораженные клетки целиком. Если гепатит B в 90% случаев проходит сам без врачебного вмешательства, то с вирусом типа C дела обстоят намного сложнее. После каждого нового внедрения в клетку он мутирует, что не позволяет иммунитету сформировать защиту. В результате чего иммунитет ослабевает, гепатит переходит в хронику. Определить, заразен ли человек, только по внешнему виду вряд ли получится. При хроническом течении симптоматика отсутствует либо проявляется незначительно. Хроника провоцирует развитие астено-вегетативных признаков, которые могут быть результатом других, не менее опасных нарушений здоровья:
Заразен ли гепатит С для окружающих? Источником инфекции становится человек, он передает вирус различными путями. Необходимо понимать, что для недопущения распространения заболевания окружающим людям необходимо регулярно проводить профилактику.
Не исключается риск заражения в медицинских учреждениях, стоматологиях, контактно-бытовым путем. Так как вирус гепатита C содержится также и в слюне, есть вероятность инфицирования во время поцелуя с больным человеком:
Инфицирование может произойти во время родов от больной матери. Вирус передается ребенку, как при естественных родах, так и при кесаревом сечении. Следовательно, наличие в кровотоке беременной женщины вируса гепатита не становится показанием для проведения операции. Этот способ рекомендован женщинам при обнаружении слишком высокой концентрации вирусов в крови – свыше 107 копий на 1 мл крови. Кроме этого, примерно в 9% случаев пути заражения вирусом остаются неустановленными. Окружающие могут подхватить вирус в ходе сеанса татуировки или пирсинга, если после пациента плохо стерилизовался рабочий инструмент. Подобные случаи бывают в неспециализированных учреждениях или тюрьмах. Обработке следует поддавать все предметы: Мастер обязательно должен быть в одноразовых перчатках.
Некоторые косметические средства также могут содержать небольшое количество слюны, например, бальзам для губ или помада. Заразиться человек может даже в драке с носителем инфекции, вирус попадает в организм через царапины, ссадины. Достоверной информации относительно передачи вируса кровососущими насекомыми или домашними животными через укусы нет. При ослабленном иммунитете человек может подхватить заболевание при пользовании зубной щеткой пациента, особенно если имеются:
Принято считать, что воздушно-капельным путем передача исключена. Поэтому от больного человека подхватить заболевание во время разговора невозможно. Но риск попадания вируса появляется, если пациент чихает или кашляет. Подхватить инфекцию через воду, например, при посещении бассейна, нельзя. Подобным образом передается только желтуха (гепатит A).
Помимо этого, у пациентов возникают тяжелые осложнения со стороны желчевыводящих путей, при усугублении ситуации развивается печеночная кома. Заболевания желчевыводящих путей вылечить можно, но при стремительном возникновении коматозного состояния положительный прогноз только в 10%. Наиболее опасные последствия появляются при сочетании инфекции с вирусами гепатита B, D. Если пациент скрывает, что он болен гепатитом C, он опасен для окружающих. Основная масса пациентов даже не подозревают о своем статуте вплоть до появления симптоматики патологии. Первые тревожные звонки начинаются примерно спустя 3 месяца после проникновения вируса в организм.
Старые методы лечения не помогали в полной мере вылечиться от воспалительного процесса в печени, у больного появлялись побочные реакции организма: кожный зуд, анемия, снижение иммунной защиты, кровотечения. Современные медикаменты дают возможность полностью ликвидировать проблему со здоровьем. Среди наиболее действенных средств врачи отмечают лекарства: Для профилактики последующего распространения заболевания все предметы обихода необходимо дезинфицировать бытовой химией, содержащей хлор. Очищению поддают сливные бачки унитаза, ручки дверей, посуду. Вещи больного человека стирают отдельно при температуре более 60 градусов, особенно при наличии пятен крови. Чтобы человек не был заразен для окружающих, для него необходимо выделить отдельную емкость для хранения личных вещей, представляющих потенциальную опасность: расческа, бритва, эпилятор, ножницы, маникюрный инструмент. Вещи ставят в недосягаемом для детей месте, это поможет не допустить использование зараженных предметов. Любые меры предосторожности не будут лишними. источник Заражение гепатитом Б. Как передается вирус гепатита. Риск инфицирования. Пути и факторы передачи гепатита БЧто представляет собой гепатит Б? Как передается заболевание? Кто рискует подхватить опасный вирус? Какие эффективные методы применяются для лечения заболевания? Обо всем этом пойдет речь далее в нашей статье. Прежде чем узнать, как передается гепатит Б, симптомы и лечение заболевания, давайте рассмотрим, что он собой представляет. Недуг имеет вирусную природу. Попадая в человеческий организм, возбудитель недуга оказывает деструктивное воздействие на целый ряд органов. В наибольшей степени страдают ткани печени, которые поражаются вирусной инфекцией на микроскопическом уровне. Протекать заболевание может как без выраженных симптомов, так и с заметными последствиями для здоровья. В случае перерождения в хроническую стадию вирус гепатита Б провоцирует развитие злокачественных опухолей, а также цирроз печени. Как показывает практика, риску заражения гепатитом Б подвержены следующие категории населения:
Абсолютная защита от гепатита Б имеется лишь у ранее переболевших лиц, а также людей, которые прошли предварительную вакцинацию. В остальных ситуациях поражение организма вирусным возбудителем практически неизбежно. Новорожденным, которые развивались в утробе инфицированной матери, вводят специфический иммуноглобулин. Вещество гарантирует защиту от поражения гепатитом Б в 85-95 % случаев. Но лишь при условии, если в последующем будут выполняться повторные вакцинации. Иммуноглобулин против гепатита Б может предлагаться и взрослым. К такому решению часто прибегают, когда высок риск инфицирования при еще не состоявшемся заражении. Например, вещество нередко вводят в организм людей, которые вынуждены находиться в близких контактах с больными. При наличии в организме взрослого человека специального иммуноглобулина существенно снижается вероятность развития гепатита Б. Выделяют следующие формы заболевания:
Как передается гепатит Б? Возбудитель заболевания способен проникнуть в организм здорового человека исключительно вместе с зараженным биологическим материалом больного. Итак, каким путем передается гепатит Б:
Вот мы и выяснили, передается ли гепатит Б половым путем и прочими распространенными способами. Стоит заметить, что вирусный возбудитель способен на протяжении длительного времени сохранять активность даже в засохшей крови. Ведь такая инфекция имеет повышенную стойкость к воздействию агрессивных факторов окружающей среды, в частности высоких и низких температур. Поэтому крайне важно запомнить, как передается гепатит Б от человека к человеку, и всячески уберегать себя от опасных факторов. Передается ли гепатит Б через взаимодействие с зараженными предметами в быту? Вирус обнаруживается в продуктах жизнедеятельности человека: кале и моче, слюне, слезной жидкости, половых секретах. Риск заражения возникает при контакте с ними, но лишь в том случае, если на коже человека или слизистых оболочках имеются повреждения. Несмотря на возможность такого способа передачи вируса, вероятность инфицирования здесь чрезвычайно мала. Подобные случаи чаще всего фиксируются среди детей, которые обладают слабым иммунитетом. Исследователи подтверждают, что гепатит Б не способен атаковать организм через целостные кожные покровы. Это означает, что инфекция не передается при употреблении зараженной пищи, при контакте с бытовыми предметами, через разговор. Поэтому больной человек не несет практически никакой опасности для окружающих. Социальная изоляция лиц, пораженных вирусом, выступает необязательной мерой пресечения его распространения. Разобравшись, каким путем передается гепатит Б, давайте рассмотрим характерные симптомы заболевания. Основная масса инфицированных людей долгое время не ощущает абсолютно никакого дискомфорта. Зачастую выявить вирусный возбудитель удается случайно, в ходе лабораторных исследований перед диспансеризацией либо постановкой беременных на учет. Нередко гепатит Б дает о себе знать в течение короткого времени после инфицирования. При этом могут проявляться следующие признаки:
Если заболевание переходит в хроническую форму, человек, помимо вышеуказанных симптомов, начинает страдать от печеночной недостаточности. В этот период проявляется общая интоксикация организма. При отсутствии своевременного реагирования на проблему и адекватного лечения неизбежно критическое поражение нервной системы, за чем следует летальный исход. Если человек знает, как передается гепатит Б, симптомы заболевания, и отмечает у себя характерные признаки, важно незамедлительно пройти обследование в медицинском учреждении. Опровергнуть либо подтвердить неутешительный диагноз позволяет проведение таких тестов:
Первоочередным действием врача при диагностировании гепатита Б выступает предписание пациенту мероприятий, направленных на выведение из организма обилия токсинов. Чаще всего в этих целях назначается ежедневное употребление чистой воды в значительных количествах. Также может применяться введение в организм специальных фармакологических составов капельным путем. Если гепатит Б перешел в хроническую форму, больным предписывается комплексная медикаментозная терапия:
Как видно, существует немало способов, которые позволяют обезопасить себя от развития заболевания. В первую очередь, всегда нужно помнить, как передается гепатит Б. Защититься от инфекции можно, выполнив своевременную вакцинацию. Чтобы не допустить поражения организма вирусом гепатита, крайне важно вести здоровый образ жизни, соблюдать гигиену, исключать контакт с чужим биологическим материалом, периодически сдавать кровь на анализ. источник По данным Всемирной Организации Здравоохранения в мире зарегистрировано порядка 150-170 млн. больных гепатитом С – и с каждым годом их число увеличивается на 3-4 миллиона. ВОЗ предполагает, что число инфицированных, не знающих о своем заражении, составляет свыше 500 млн. Эти цифры говорят о том, насколько гепатит С заразен. Естественно желание людей уберечься от заражения. Плохо представляя, какую именно опасность представляет сам носитель инфекции, люди совершенно напрасно могут прекратить с ним всякие контакты, но при этом подхватить инфекцию на приеме у стоматолога или во время безобидных косметических процедур. Осознанная профилактика гепатита С возможна лишь при хорошем знании путей передачи коварного вируса. Сегодня установлено, что вирус гепатита С (HCV) передается только от человека к человеку. Контакты с животными, насекомыми, в том числе кровососущими, не приводят к инфицированию. Однако носители инфекции не замечают факта своего заражения, диагноз «Гепатит С» звучит для них, как гром среди ясного неба. Болезнь обнаруживается случайно, если по каким-либо обстоятельствам приходится сдать кровь на анализ. В 40% случаев так и не удается установить, как вирус проник в организм. Не зная о своем носительстве, инфицированные пациенты становятся опасными для окружающих. Дело в том, что вирус HCV достаточно устойчив во внешней среде.
Таким образом, инструменты и предметы личной гигиены, на которых остаются следы инфицированной крови, становятся источником заражения окружающих людей. Очень опасна ситуация, когда человек, недавно получивший инфекцию HCV, становится донором. Антитела к вирусу у него не успели выработаться. Контроль донорской крови не обнаружит в ней следов патогенного агента, но при переливании реципиент неминуемо заражается гепатитом С. Основная среда обитания вируса HCV – кровь, и главный путь передачи инфекции – гематогенный. В остальных биологических жидкостях: сперме, влагалищном секрете, слюне – его содержится гораздо меньше. Другие способы передачи гепатита С не очень распространены Гематогенный путь означает попадание зараженных частиц крови непосредственно в кровеносную систему здорового человека. Это происходит в таких ситуациях:
Попадание инфекции в кровь через микротравмы на коже относится к парентеральному инфицированию Патогенные частицы минуют пищевой тракт, не вызывают отравления, заражение проходит незаметно – и в этом его опасность. В сперме и влагалищных выделениях концентрация вируса HCVминимальная, вероятность заразиться гепатитом С через половые отношения – не выше 5%. Факторы, повышающие риск заражения:
Передача вируса через поцелуи маловероятна, но если во рту повреждена слизистая или кровоточат десны, заразиться можно и таким способом. Вертикальный путь заражения – это передача вируса от матери к новорожденному младенцу. Обратите внимание: во время беременности заражение плода от больной матери не происходит. От вируса плод защищают антитела в крови матери. Большинство беременных женщин благополучно вынашивали и рожали здоровых детей. Во время родов, в момент прохождения младенца по родовым путям инфицирование происходит в 5 % случаев – из-за высокой концентрации вирусов в крови у матери. Материнское молоко при вскармливании грудью не заражено вирусом. Однако в начальный период лактации на сосках часто появляются кровоточащие ранки – тогда с молоком матери младенец всасывает капли зараженной крови, болезнь от матери передается ребенку. В бытовой обстановке заразиться гепатитом С маловероятно. Он не распространяется при кашле и чихании, через рукопожатие, общую посуду и пищу, через одежду и постельное белье. Однако необходима осторожность в отношениях с носителем инфекции: не пользоваться его личными вещами, следить за целостностью кожи, как самого больного, так и всех членов семьи. От заражения вирусом гепатита С не застрахован никто, но повышенной опасности подвержены такие категории:
Осознав свою принадлежность к группе риска, человек должен строже соблюдать меры профилактики и регулярно сдавать кровь на маркеры к гепатиту С. Вирус HCV не зря называют «ласковым убийцей»: он проникает в организм незаметно, работает в нем неслышно. Многих заболевших годами мучает вопрос: «Где, когда, при каких обстоятельствах могло произойти заражение?». Не заметив факта инфицирования, они и не подозревали, что их кровь служила источником заражения окружающих. Сам гепатит С коварен бессимптомным течением: больной годами может терпеть страшную усталость и слабость, считая это следствием стресса или переутомления. В это время клетки печени погибают под воздействием вирусов, но боли он не чувствует. Обращение к врачу происходит на последних стадиях болезни – при циррозе или раковой опухоли, когда дело близится к летальному исходу. Человеку с диагнозом «гепатит С» нелегко найти работу: такие люди освобождены от службы в армии, большие нагрузки им противопоказаны; они не имеют возможности работать в медицинских и детских учреждениях, на предприятиях питания. Лечение гепатита С обременительно для семейного бюджета: дорогое обследование, еще более дорогие лекарства. Государственная помощь предусмотрена для людей с тяжелыми формами заболевания – остальные должны ждать или находить способы самостоятельно оплачивать лечение. Поскольку вирус гепатита С активно мутирует, прививки от него не созданы – ни один человек не может считать себя полностью огражденным от этой опасной и разорительной болезни. С 2014 года в терапии гепатита С стали применять антивирусные препараты прямого действия, которые разрушали жизненно важные для размножения вируса белки. Эффективность лечения стала приближаться к 100%. ВОЗ констатировала: гепатит С излечим, возможно полное очищение организма от вируса. Излечившийся от гепатита С человек перестает быть опасным для окружающих, в его крови нет источника заражения. Однако успешное лечение не дает гарантию, что не повторится. Иммунитет к этому виду заболевания не вырабатывается, ведь его возбудитель способен видоизменяться. Вновь инфицированный человек способен заразить окружающих, если у них произойдет неосторожный контакт с его кровью. После попадания вируса в кровь, остановить развитие инфекции не всегда возможно. Надо приложить максимум усилий, чтобы не допустить заражения. Для этого достаточно соблюдать меры предосторожности.
Поскольку первый отпор вирусу HCV дает иммунная система, укрепление иммунитета, здоровый образ жизни становятся важным условием победы над гепатитом С. источник Вирусный гепатит В (сывороточный гепатит) – инфекционное заболевание печени, протекающее в различных клинических вариантах (от бессимптомного носительства до деструкции печеночной паренхимы). При гепатите В поражение клеток печени носит аутоиммунный характер. Достаточная для заражения концентрация вируса находится только в биологических жидкостях больного. Поэтому заражение гепатитом В может произойти парентерально при гемотрансфузии и проведении различных травматичных процедур (стоматологических манипуляций, татуировок, педикюра, пирсинга), а также половым путем. В диагностике гепатита В решающую роль играет выявление в крови HbsAg антигена и HbcIgM антител. Лечение вирусного гепатита В включает базисную противовирусную терапию, обязательное соблюдение диеты, дезинтоксикацию и симптоматическое лечение. Вирусный гепатит В (сывороточный гепатит) – инфекционное заболевание печени, протекающее в различных клинических вариантах (от бессимптомного носительства до деструкции печеночной паренхимы). При гепатите В поражение клеток печени носит аутоиммунный характер. Вирус гепатита В – ДНК-содержащий, относится к роду Orthohepadnavirus. У инфицированных лиц в крови обнаруживают вирусы трех типов, различающиеся по морфологическим признакам. Сферические и нитевидные формы вирусных частиц не обладают вирулентностью, инфекционные свойства проявляют частицы Дейна – двухслойные округлые полноструктурные вирусные формы. Их популяция в крови редко превышает 7 %. Частица вируса гепатита В обладает поверхностным антигеном HbsAg, и тремя внутренними антигенами: HBeAg, HBcAg и HbxAg. Устойчивость вируса к условиям внешней среды весьма высока. В крови и ее препаратах вирус сохраняет жизнеспособность годами, может несколько месяцев существовать при комнатной температуре на белье, медицинских инструментах, предметах, загрязнённых кровью больного. Инактивация вируса осуществляется при обработке в автоклавах при нагревании до 120°С с течение 45 минут, либо в сухожаровом шкафу при 180 °С в течение 60 минут. Вирус погибает при воздействии химических дезинфицирующих средств: хлорамина, формалина, перекиси водорода. Источником и резервуаром вирусного гепатита В являются больные люди, а также здоровые вирусоносители. Кровь зараженных гепатитом В людей становиться заразной намного раньше, чем отмечаются первые клинические проявления. В 5-10% случаев развивается хроническое бессимптомное носительство. Вирус гепатита В передается при контакте с различными биологическими жидкостями (кровь, сперма, моча, слюна, желчь, слезы, молоко). Основную эпидемиологическую опасность представляют кровь, сперма и, в некоторой степени, слюна, поскольку обычно только в этих жидкостях концентрация вируса достаточна для заражения. Передача инфекции происходит преимущественно парентерально: при гемотрансфузиях, медицинских процедурах с использованием нестерильного инструментария, при проведении лечебных манипуляций в стоматологии, а также при травматичных процессах: нанесении татуировки и пирсинга. Существует вероятность заражения в маникюрных салонах при проведении обрезного маникюра или педикюра. Контактный путь передачи реализуется при половых контактах и в быту при совместном пользовании предметов индивидуальной гигиены. Вирус внедряется в организм человека через микроповреждения кожных покровов и слизистых оболочек. Вертикальный путь передачи реализуется интранатально, в ходе нормальной беременности плацентарный барьер для вируса не проходим, однако в случае разрыва плаценты возможна передача вируса до родов. Вероятность инфицирования плода многократно увеличивается при выявлении у беременной HbeAg помимо HbsAg. Люди обладают достаточно высокой восприимчивостью к инфекции. При трансфузионной передаче гепатит развивается в 50-90% случаев. Вероятность развития заболевания после инфицирования напрямую зависит от полученной дозы возбудителя и состояния общего иммунитета. После перенесения заболевания формируется продолжительный, вероятно пожизненный иммунитет. Подавляющее большинство заболевающих гепатитом В – это лица в возрасте 15-30 лет. Среди умерших от этого заболевания доля наркоманов составляет 80 %. Лица, осуществляющие инъекции наркотических веществ, имеют наиболее большой риск заражения гепатитом В. Ввиду частого непосредственного соприкосновения с кровью, медицинские работники (хирурги и операционные сестры, лаборанты, стоматологи, сотрудники станций переливания крови и др.) также входят в группу риска по вирусному гепатиту В. Инкубационный период вирусного гепатита В колеблется в довольно широких пределах, промежуток от момента заражения до развития клинической симптоматики может составлять от 30 до 180 дней. Оценить инкубационный период хронической формы гепатита В зачастую невозможно. Острый вирусный гепатит В начинается нередко аналогично вирусному гепатиту А, однако его преджелтушный период может протекать и артралгической форме, а также по астеновегетативному или диспепсическому варианту. Диспепсический вариант течения характеризуется потерей аппетита (вплоть до анорексии), непрекращающейся тошнотой, эпизодами беспричинной рвоты. Для гриппоподобной формы клинического течения дожелтушного периода гепатита В характерно повышение температуры и общеинтоксикационная симптоматика, обычно без катаральных признаков, но с нередкими, преимущественно ночными и утренними, артралгиями (при этом визуально суставы не изменены). После движения в суставе боль обычно на некоторое время стихает. В случае, если в этот период отмечается артралгия, сочетанная с высыпаниями по типу крапивницы, течение заболевания обещает быть более тяжелым. Чаще всего такая симптоматика сопровождается лихорадкой. В преджелтушной фазе может отмечаться выраженная слабость, сонливость, головокружение, кровоточивость десен и эпизоды носовых кровотечений (геморрагический синдром). При появлении желтухи улучшения самочувствия не наблюдается, чаще общая симптоматика усугубляется: нарастает диспепсия, астения, появляется кожный зуд, усиливаются геморрагии (у женщин геморрагический синдром может способствовать раннему наступлению и интенсивности менструации). Артралгии и экзантема в желтушном периоде исчезают. Кожные покровы и слизистые оболочки имеют интенсивный охряной оттенок, отмечаются петехии и округлые кровоизлияния, моча темнеет, кал становится светлее вплоть до полного обесцвечивания. Печень больных увеличивается в размерах, край ее выступает из под реберной дуги, на ощупь – болезненная. Если при интенсивной иктеричности кожных покровов печень сохраняет нормальные размеры, это предвестник более тяжелого течения инфекции. В половине и более случаев гепатомегалия сопровождается увеличением селезенки. Со стороны сердечно-сосудистой системы: брадикардия (либо тахикардия при тяжело протекающем гепатите), умеренная гипотония. Общее состояние характеризуется апатией, слабостью, головокружениями, отмечается бессонница. Желтушный период может длиться месяц и более, после чего наступает период реконвалесценции: сначала исчезают диспепсические явления, затем происходит постепенный регресс желтушной симптоматики и нормализация уровня билирубина. Возвращение печени к нормальным размерам нередко занимает несколько месяцев. В случае склонности к холестазу, гепатит может приобретать вялотекущий (торпидный) характер. При этом интоксикация слабовыраженная, устойчиво повышенный уровень билирубина и активности печеночных ферментов, кал ахоличный, моча темная, печень стойко увеличена, температура тела держится в субфебрильных пределах. В 5-10% случаев вирусный гепатит В протекает в хронической форме и способствует развитию вирусного цирроза печени. Самым опасным осложнением вирусного гепатита В, характеризующимся высокой степенью летальности, является острая печеночная недостаточность (гепатаргия, печеночная кома). В случае массированной гибели гепатоцитов, значительных потерь функциональности печени, развивается тяжелый геморрагический синдром, сопровождающийся токсическим воздействием высвобожденных в результате цитолиза веществ на центральную нервную систему. Печеночная энцефалопатия развивается, проходя последовательно следующие стадии.
При тяжелом течении вирусного гепатита В (молниеносная кома), в особенности в случае сочетания его с гепатитом D и гепатитом C, печеночная кома часто развивается в ранние сроки и заканчивается летально в 90% случаев. Острая печеночная энцефалопатия в свою очередь способствует вторичному инфицированию с развитием сепсиса, а также угрожает развитием почечного синдрома. Интенсивный геморрагический синдром может стать причиной значительной кровопотери при внутренних кровотечениях. Хронический вирусный гепатит В развивается в цирроз печени. Диагностика осуществляется путем выявления в крови пациентов специфических антигенов вируса в сыворотке крови, а также иммуноглобулинов к ним. С помощью ПЦР можно выделить ДНК вируса, что позволяет определиться в степени его активности. Решающее значение при постановке диагноза играет выявление поверхностного антигена HbsAg и антител HbcIgM. Серологическая диагностика производится с помощью ИФА и РИА. Для определения функционального состояния печени в динамике заболевания производят регулярные лабораторные исследования: биохимический анализ крови и мочи, коагулограмму, УЗИ печени. Значительную роль имеет значение протромбинового индекса, падение которого до 40% и ниже говорит о критическом состоянии пациента. По отдельным показаниям может быть проведена биопсия печени. Комплексная терапия вирусного гепатита В включает диетическое питание (назначается щадящая для печени диета №5 в вариациях в зависимости от фазы заболевания и тяжести течения), базисную противовирусную терапию, а также патогенетические и симптоматические средства. Острая фаза заболевания является показанием к стационарному лечению. Рекомендован постельный режим, обильное питье, категорический отказ от алкоголя. Базисная терапия подразумевает назначение интерферонов (наиболее эффективен альфа-интерферон) в сочетании с рибавирином. Курс лечения и дозировки рассчитываются индивидуально. В качестве вспомогательной терапии применяются дезинтоксикационные растворы (при тяжелом течении проводят инфузии кристаллоидных растворов, декстрана, по показаниям назначаются кортикостероиды), средства для нормализации водно-солевого баланса, препараты калия, лактулозу. Для снятия спазмов желчевыводящей системы и сосудистой сети печени – дротаверин, эуфиллин. При развитии холестаза показаны препараты УДХК. В случае возникновения тяжелых осложнений (печеночной энцефалопатии) – интенсивная терапия. Острый вирусный гепатит В редко приводит к летальному исходу (только в случаях тяжелого молниеносного течения), прогноз значительно ухудшается при сопутствующих хронических патологиях печени, при сочетанном поражении вирусами гепатита С и D. Смерть инфицированных гепатитом В чаще наступает спустя несколько десятков лет в результате хронического течения и развития цирроза и рака печени. Общая профилактика вирусного гепатита В подразумевает комплекс санитарно-эпидемиологических мероприятий, направленных на снижение риска заражения при переливании крови, контроль за стерильностью медицинского инструментария, введение в массовую практику одноразовых игл, катетеров и т. п. Меры индивидуальной профилактики подразумевают пользование отдельными предметами личной гигиены (бритвы, зубные щетки), предупреждение травмирования кожных покровов, безопасный секс, отказ от наркотиков. Лицам, входящим в профессиональную группу риска, показано вакцинирование. Иммунитет после прививки против гепатита В сохраняется около 15 лет. источник |
 После проникновения в организм человека вирус гепатита C с током крови переносится в печень, встраивается в гепатоциты, клеточные мембраны. В клетках печени вирус поражает ядро, вклинивается в цепочку ДНК и нарушает их структуру.
После проникновения в организм человека вирус гепатита C с током крови переносится в печень, встраивается в гепатоциты, клеточные мембраны. В клетках печени вирус поражает ядро, вклинивается в цепочку ДНК и нарушает их структуру.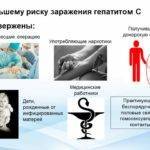 Как показывает статистика, вирус передается при половом акте без использования презерватива, внутривенном введении наркотических средств нестерильными шприцами.
Как показывает статистика, вирус передается при половом акте без использования презерватива, внутривенном введении наркотических средств нестерильными шприцами. Не стоит использовать украшения, травмирующие кожные покровы, принадлежащие больному гепатитом человеку.
Не стоит использовать украшения, травмирующие кожные покровы, принадлежащие больному гепатитом человеку. Примерно в 85% случаев вирусный гепатит C переходит в хронику, при этом у трети пациентов развивается цирроз печени, для 5% больных патология грозит злокачественным новообразованием в печени гепатокарциномой.
Примерно в 85% случаев вирусный гепатит C переходит в хронику, при этом у трети пациентов развивается цирроз печени, для 5% больных патология грозит злокачественным новообразованием в печени гепатокарциномой. Практически в каждом случае гепатит C грозит опасными и тяжелыми осложнениями, степень тяжести нарушений определяется особенностями течения патологии.
Практически в каждом случае гепатит C грозит опасными и тяжелыми осложнениями, степень тяжести нарушений определяется особенностями течения патологии.