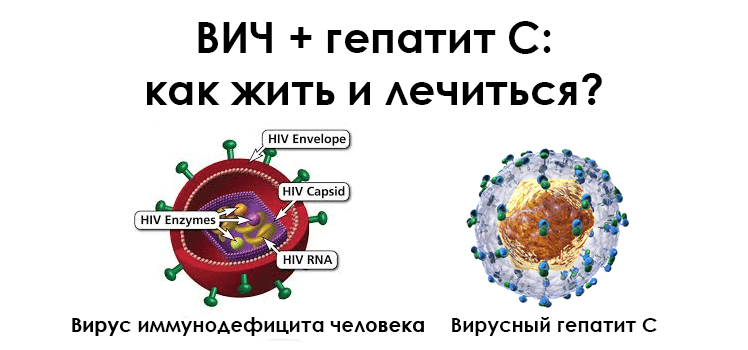
Медики иронично называют ВИЧ и гепатит C неразлучной парой. Оба заболевания крайне опасны, являются хроническими, сложно поддаются лечению, имеют схожую симптоматику.
Кроме того, у патологий схожий путь передачи. Вирусы-возбудители передаются преимущественно парентерально, то есть через кровь, но возможно инфицирование при незащищенном половом контакте и вертикальным путем.
Случаи, когда гепатит сопровождается ВИЧ, называют коинфекция. В сложившейся ситуации стабилизировать состояние пациента очень сложно. Лечение коинфекции – сугубо консервативное. В принципе гепатит Ц можно лечить хирургически при помощи трансплантации печени, но ВИЧ является основным противопоказанием к проведению оперативного вмешательства.
Многие люди ошибочно называют вирусные поражения печени ВИЧ, но на деле это не так. ВИЧ – это вирус иммунодефицита человека. Возбудитель – вирусный агент из рода Ретровирусов, относится к семейству Лентивирусов. Есть два типа ВИЧ – ВИЧ-1 и ВИЧ-2. Второй вариант встречается крайне редко.
По словам специалистов, вирус иммунодефицита пришел в Европу и США из Западной Африки. Есть предположение, что изначально патологией болели только приматы, а затем ее «подхватили» люди, которые совершали с животными обряды жертвоприношения. Данная гипотеза имеет право на существование, но она не доказана.
Передается ВИЧ несколькими путями:
- При незащищенном половом контакте. Ранее считалось, что чаще ВИЧ болеют мужчины-гомосексуалисты, так как они пренебрегают средствами барьерной контрацепции.
- Через кровь. ВИЧ передается при переливании крови, а также при использовании инфицированных медицинских инструментах. Часто болезнь наблюдается у наркоманов, которые для введения наркотиков используют один и тот же шприц.
- Вертикальный. Вирус иммунодефицита человека передается от матери к ребенку во время родовой деятельности. Возможно инфицирование во время грудного вскармливания.
Гепатит Ц совершенно иное заболевание. Возбудителем является флавивирус. Передается инфекционный агент преимущественно через кровь и зараженные медицинские инструменты. Можно заразиться при посещении студий тату и пирсинга, парикмахерских, стоматологических клиник. Заразиться гепатитом при незащищенном половом акте можно, но вероятность этого невысокая. Также, в отличие от ВИЧ, флавивирус не всегда передается от матери к ребенку во время родовой деятельности.
Заразиться ВИЧ и гепатитом Ц через слюну, при поцелуе, воздушно-капельным путем, во время рукопожатия и объятий невозможно.
Мы выяснили, что между вирусами-возбудителями колоссальная разница. Теперь рассмотрим подробнее симптоматику заболеваний. Начнем с гепатита C. Данную патологию называют «ласковый убийца», так как она может в течение длительного времени себя никак не проявлять. Инкубационный период может длиться даже 23-25 недель.
Бывают случаи, что у человека крепкий иммунитет, и он вообще не подозревает о своем диагнозе, но при этом все равно является носителем вируса. В таких случаях какие-либо клинические признаки воспалительного процесса отсутствуют, но инфекция при этом может передаваться другим людям.
Характерные симптомы гепатита Ц:
- Боли в правом подреберье.
- Диспепсические расстройства – тошнота, рвота, диарея, метеоризм.
- Субфебрильная температура тела (от 37.1 до 38 градусов).
- Астеновегетативный синдром. Когда воспалительный процесс переходит в хроническую стадию, пациента постоянно мучают сонливость, низкая работоспособность, ломота в теле, головные боли.
- Незначительное пожелтение кожи, белков глаз и даже слизистых оболочек.
- Кожный зуд, гиперемия, жжение, сыпь.
ВИЧ инфекция тоже практически никак себя не проявляет. Инкубационный период может длиться от 3 месяцев до нескольких лет. Сначала патология протекает бессимптомно, но со временем у человека появляются следующие признаки:
- Увеличение лимфоузлов в области локтей, шеи и подмышечных впадин.
- Диарея.
- Увеличение размера печени и селезенки.
- Повышение температуры тела до 37-38 градусов.
- Повышенная потливость.
- Усталость, сонливость.
- Кожная сыпь.
- Ангина, пневмония, грибковые поражения кожного покрова и ногтевых пластин.
Как видно, симптоматика у патологий весьма схожа. В случае коинфекции выраженность признаков несколько выше. Медики также отмечают, что при гепатите и ВИЧ более выражена гепатомегалия, то есть увеличение печени.
Более того, при одновременном течении вирусных патологий состояние кожи ухудшается в значительной мере, возможно даже появление сосудистых звездочек. Не исключена кровоточивость десен, носовые кровотечения и даже варикозное расширение вен прямой кишки.

Для выявления ВИЧ-инфекции принято использовать ИФА. Посредством данного исследования можно определить антитела к вирусному агенту. К тому же, при помощи ИФА врачами определяется количественное содержание инфекции в крови.
Чтобы выявить гепатит Ц, необходимо пройти ПЦР-исследование. Врачи исследуют количественные и качественные показатели инфекции, а также проводят генотипический анализ, в ходе которого устанавливают генотип вирусного агента-возбудителя.
Дополнительно назначаются ультразвуковое исследование гепатобилиарной системы, биохимический анализ крови, общий анализ крови, общий анализ мочи, КТ, МРТ, а по необходимости и биопсия.
Результаты диагностики вписываются во внутрибольничный лист, после чего лечащий врач назначает пациенту тактику лечения. Стоимость диагностических мероприятий составляет от 2 до 7 тысяч рублей, в зависимости от региона. Отметим, что сдавать анализы крови нужно натощак. По необходимости сдача крови проводится перед лечением, во время терапии и после прохождения терапевтических мероприятий.
- Антиретровирусная терапия. Применяются нуклеозидные ингибиторы обратной транскриптазы вируса (Абаковир, Ставудин, Ламивудин), ненуклеозидные ингибиторы обратной транскриптазы (Невирапин, Делавирдин), ингибиторы протеазы (Ритонавир, Нельфинавир, Саквинавир). Как правило, при ВИЧ комбинируют сразу несколько медикаментов. Принимать ЛС нужно на протяжении всей жизни.
- Противовирусная терапия, направленная на уничтожение вируса-возбудителя гепатита Ц. Золотым стандартом считается схема Интерферон + Рибавирин. Коренным образом поменяли тактику лечения новейшие противовирусные средства под наименованиями Ледипасвир, Даклатасвир, Софосбувир. С их помощью в 99% случаев даже хронический гепатит удается вылечить. Продолжительность противовирусной терапии составляет от 15 до 26 недель. При беременности принимать ЛС данного сегмента нельзя.
- Диета стол 5.
- Соблюдение правил интимной и личной гигиены, отказ от незащищенных половых контактов.
- Прием гепатопротекторов, средств на основе урсодезоксихолевой кислоты, спазмолитиков, сорбентов. Эти препараты купируют симптомы гепатита и поддерживают печень.
ВИЧ и гепатит C – сколько живут с этими диагнозами? Ответить на этот вопрос однозначно нельзя. Все будет зависеть от возрастной группы пациента, наличия сопутствующих 
Если больной обратиться за помощью своевременно, и будет строго соблюдать все рекомендации врача, то он может дожить хоть до 100 лет, и при этом жить полноценно и оставаться трудоспособным. Также нужно учесть, что гепатит Ц – это не всегда хроническое заболевание. Если от него полностью избавиться, то ВИЧ будет протекать несколько легче.
Коинфекция может вызывать следующие осложнения:
- Рак печени.
- Цирроз.
- СПИД (синдром приобретенного иммунодефицита человека). Он является терминальной стадией ВИЧ.
- Печеночная недостаточность.
- Грибковые поражения кожного покрова.
- Туберкулез.
- Пневмоцистная пневмония.
- Лимфома головного мозга.
- Фиброз печени.
- Саркома Капоши.

Тот факт, что гепатит Ц существует, безоговорочный. Ведь наличие вируса-возбудителя подтверждают практически все исследования. Но с ВИЧ и СПИД ситуация несколько иная. Еще в 1980-х годах биолог Дюсберг высказал мнение, что вируса иммунодефицита совершенно не связан с синдромом приобретенного иммунодефицита. Ученый пришел к такому выводу после анализа заболеваемости.
Существует даже сообщество так называемых СПИД-диссидентов. По их заверениям:
- СПИД существует, но он развивается не из-за ВИЧ.
- Распространенность ВИЧ среди гомосексуалистов объясняется тем, что неестественно введенная мужская сперма подавляет работу иммунной системы.
- Широкая распространенность среди наркоманов объясняется тем, что наркотики разрушают иммунную систему, ВИЧ тут не причём.
- Фармкомпании не дают «зеленый свет» удешевлению препаратов от ВИЧ. Отсюда можно сделать вывод, что корпорации попросту раздувают масштабы катастрофы.
Также есть еще один интересный аргумент. Вирусом иммунодефицита заражено, по различным оценкам, от 20 до 30% жителей Африки. Несмотря на это, на материке за последние 10-15 лет наблюдается рекордный прирост народонаселения.
Подводя черту, можно сделать несколько выводов. Безусловно, ВИЧ существует, но его связь со СПИДом доказана лишь косвенно. К тому же, эффективность антиретровирусной терапии не доказана. Также настораживает тот факт, что до сих пор не была изобретена вакцина от ВИЧ и СПИДа при том, что человек в 21 веке научился лечить рак, чуму, холеру, оспу и полиомиелит.
источник
Заразиться одновременно вирусом гепатита С при наличии вируса иммунодефицита (ВИЧ) достаточно легко, у около 35% всех заболевших с ВИЧ статусом обнаруживают гепатит С. Это обусловлено тем, что вирус обоих заболеваний имеет общие пути передачи – через кровь и при незащищенном половом акте.
Если в организме одного пациента обнаруживается сразу ВИЧ и гепатит С, то такое сочетание называют коинфекцией. Если население разделить на группы, то у следующих категорий риск обнаружения коинфекции считается высоким:
- лица употребляющие наркотики – инъекционный способ введения;
- медицинские работники, особенно те, кто работает с элементами крови человека;
- доноры;
- больные, которым в анамнезе делались переливания крови;
- лица с нетрадиционной сексуальной ориентацией – анальный секс;
- дети, рожденные родителями с положительным ВИЧ статусом.
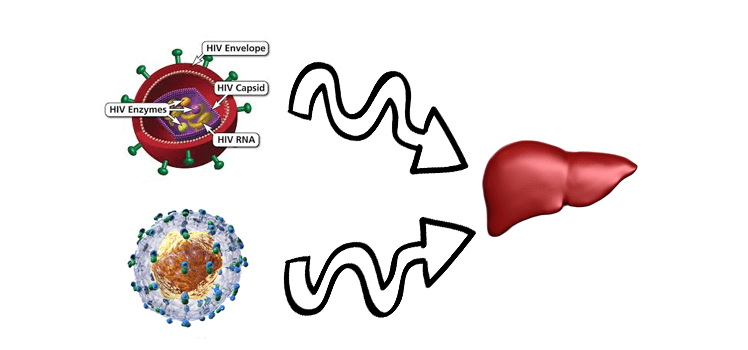
Гепатит С напрямую медленно, но верно разрушает клетки печени.
ВИЧ действует более опосредованно, он угнетает общие иммунные реакции организма и при лечении антиретровирусными препаратами наблюдается выраженная гепатоксичность (некроз тканей печени).
При коинфекции возникают следующие осложнения:
- ускоряются процессы фиброза;
- для развития цирроза требуется в 2-3 раза меньше времени, чем просто при гепатите С;
- риск возникновения гепатоцеллюлярной карциномы (рак) увеличивается в несколько раз;
- при двойном инфицировании токсический эффект, оказываемый на печень увеличивается в разы, особенно при приеме препаратов, только направленных на борьбу в ВИЧ, без комплексного исследования;
- возникновение изменений воспалительного характера в брюшине и асцита;
- нарастание почечной недостаточности;
- увеличивается процент развития депрессии, неврозов, снижается умственная активность, из-за увеличения токсической нагрузки на мозг, пациент может отказываться от терапии.
При несвоевременной терапии коинфекции ВИЧ и гепатита С существуют дополнительные риски развития патологий других органов:
- При проведенном исследовании в США была выявлена прямая взаимосвязь между коинфекцией и развитием сердечной недостаточности, ишемии. Риск развития инсульта и инфаркта увеличивается у больных с ВИЧ и гепатитом почти на 30% по сравнению с пациентами, у которых обнаружен только ВИЧ.
- У ряда специалистов есть мнение, что наличие гепатита С способствует переходу ВИЧ в СПИД – это не подтверждено научными исследованиями, основано только на практических наблюдениях течения заболевания у некоторых больных.
- Простые заболевания (простуда, ОРЗ) переносятся в несколько раз хуже и процесс выздоровления затягивается по времени.
- Риск заражения окружающих людей выше, так как вирусная нагрузка у такого пациента довольно высокая.
Терапия вирусного гепатита С и ВИЧ – это сложный, поэтапный процесс, который требует комплексного подхода. На сегодняшний нет какой-то утвержденной схемы терапии, что лечить раньше гепатит С или ВИЧ, возможность лечения этих двух заболеваний одновременно не исключается.
Когда принимается решение о порядке назначений какой-то определенной группы препаратов, желательно использовать рекомендации международных экспертов, которые были разработаны при содействии Министерства здравоохранения США и Фонда семьи Генри Кайзера.
Главная цель лечения пациентов, одновременно имеющих гепатит С и ВИЧ – это полное исчезновение вируса гепатита, полное подавление воспалительных процессов в печени для дальнейшего проведения высокоактивной антиретровирусной терапии.
Перед проведением лекарственную терапию производится тщательная оценка лабораторных исследований на вирусологический и иммунологический статус ВИЧ – CD4+. Также оценивается как протекает гепатит С на основании результатов анализов ИФА, ПЦР количественный и качественный, проводится определение генотипа. После того, как все исследования крови закончены и клиническая картина течения заболеваний становится ясной, назначается определенная схема терапии. Алгоритм принятия решения как в итоге лечить вирусный гепатит С и ВИЧ можно увидеть в таблице.
Назначать себе терапию самостоятельно запрещено, в обязательном порядке нужно строго соблюдать лечение, назначенное специалистом.
В большем проценте случаев принимается решение вначале избавиться от гепатита С полностью, а затем приступать к корректировке ВИЧ-инфекции.
| Результаты исследований на ВИЧ | Анализ на гепатит С | Решение о лечении |
| Содержание CD4 + лимфоциты более 500/мкл (симптомы ВИЧ не проявляются). | ИФА на Anti-HCV total положительный, антитела обнаружены, ПЦР качественный – отрицательный результат. | В проведении терапии нет необходимости. Контроль состояния пациента проводится каждые 6 месяцев. |
| CD4 и лимфоциты меньше 500/мкл (вирус иммунодефицита не проявляется). | Ставится диагноз хронический гепатит С. | Принимается решение о лечении в первую очередь гепатита С, если польза от терапии превышает риск осложнений. |
| Показатели CD4 и лимфоциты меньше (равно) 350/мкл. Имеются признаки вторичных заболеваний. | Антитела к гепатиту С обнаружены, но репликация РНК вируса не выявлена. | При наличии одного из условий принимается решение о лечении ВИЧ. |
| Обнаружен ВИЧ с CD4 меньше или равным 350/мкл. | Выявлено наличие хронического гепатита С | Необходимо проводить терапию вирусного гепатита и ВИЧ. |
Самый оптимальный вариант лечения – это применение прямой противовирусной терапии. Прямые противовирусные препараты обладают рядом преимуществ, по сравнению со схемами лечения интерферонами:
- курс терапии составляет 12 или 24 недели, что в 2-3 раза меньше интерфероновых схем;
- полностью избавиться от вирусных вирионов при наличии ВИЧ удается в 93% случаев;
- перечень противопоказаний меньше;
- побочное действие проявляется редко и менее интенсивно.
В основе терапии находится Софосбувир, его сочетают с Даклатасвиром, Ледиспавиром или Велпатасвиром, в зависимости от генотипа вируса гепатита С.
Во время лечения гепатита С с периодичностью в 1, 2, 4 недели и ежемесячно контролируются следующие показатели:
- активность аминотрансфераз;
- билирубин;
- CD4 и лимфоциты.
В случае отрицательных изменений необходимо вносить корректировки в терапевтическую схему лечения.
источник
Ошибка считать, что гепатит и ВИЧ – это одно и то же заболевание. Однако эти совершенно разные вирусы имеют одинаковые пути и источники заражения. Отличаются симптомами, так как поражают разные системы жизнедеятельности человека. Вдобавок лекарства против ВИЧ-инфекции ухудшают работу печени. Если она поражена гепатитом, то вскоре ее клетки начинают разрушаться, что приводит к циррозу.
ВИЧ и гепатит С вызывают разные типы инфекционных агентов. Несвоевременно диагностированный вирус иммунодефицита человека (ВИЧ) значительно сокращает жизнь. Течение же гепатита С возможно замедлить, а функции больной печени – восстановить.
Вирус иммунодефицита человека провоцирует РНК-содержащий инфекционный неклеточный агент (ретровирус). После проникновения в организм он встраивается в ДНК клеток лимфатической системы человека и начинает угнетать иммунитет.
СПИД – это не гепатит, а последняя стадия ВИЧ-инфекции, которой предшествуют еще четыре этапа:
- Инкубационная — длится от 20 до 90 дней. Симптомы болезни отсутствуют, так как активность вируса пока еще блокируется защитными антителами (специфические белки-иммуноглобулины). Продолжительность инкубационного периода зависит от здоровья инфицированного человека.
- Начальная — на протяжении трех недель имеет симптомы, подобные ОРВИ (температура, кашель, увеличение шейных лимфоузлов). Признаки болезни проходят самостоятельно, но человек становится скрытым распространителем инфекции.
- Субклиническая. Основной признак — опухшие и болезненные лимфоузлы. Состояние сопровождается частыми простудами, лихорадкой, периодической диарей. Печень и селезенка увеличиваются. Этап развития иммунодефицита длится от 2 до 7 лет, иногда дольше.
- Вторичная — защитная система организма слабо сопротивляется вирусу. У больного наблюдается печеночная, почечная, дыхательная недостаточность. При ВИЧ-инфекции на этом этапе возможно появление злокачественных и доброкачественных новообразований. Продолжительность вторичной стадии ВИЧ составляет 3-7 лет.
Гепатит С и СПИД – разные болезни. Многие ошибочно называют СПИДом вирусное воспаление печени и наоборот. Происходит это из-за того, что заболевания могут развиваться в организме одновременно. В отличие от ВИЧ, который убивает Т-лимфоциты (помощники иммунитета), вирусный гепатит разрушает только клетки печени. На фоне этого развиваются такие смертельно опасные заболевания, такие, как цирроз и системный васкулит.
При первичном инфицировании вирус С не проявляет себя никакими симптомами. Человек даже не подозревает, что является носителем инфекции. Обнаруживают наличие вирусного гепатита в организме в ходе медицинского обследования. Такое скрытое заболевание печени может длиться от 14 дней до шести месяцев.
В медицинской практике чаще всего встречаются случаи, когда признаки гепатита появляются спустя 1,5-2 месяца после заражения. Некоторые живут с вирусом, который поражает клетки печени, по 20-40 лет. При этом сформировавшийся у них хронический гепатит не провоцирует серьезную печеночную недостаточность.
Люди болеют ВИЧ и гепатитом С одновременно по той причине, что эти два вируса имеют общие источники и пути заражения. Вирусы передаются:
- половым путем;
- посредством общей иглы для инъекций;
- при любом контакте с кровью инфицированного;
- новорожденному ребенку от зараженной матери.
Кроме того, вирусы иммунодефицита и гепатита С содержатся в слюне зараженного. Из-за этого болезни изредка передаются здоровому человеку через ранки на слизистой или кожном покрове при поцелуе. Риску инфицирования подвержены медработники, контактирующие с кровью, и половые партнеры наркоманов.
Присутствие в организме двух вирусов медики называют коинфекцией. Такое состояние относится к сложноизлечимым. Этапы лечения коинфекции включают в себя:
- Изучение результатов диагностики. После этого врач-инфекционист решает, на какой вирус нужно воздействовать в первую очередь. Важную роль играет состояние печени. Если диагностируется легкая форма печеночной недостаточности, то терапию начинают с устранения гепатита.
- Пациента прививают от гепатитов А и В.
- Выявляют наличие других заболеваний, которые могут осложнить лечение коинфекции.
- Безотлагательная антиретровирусная терапия (лечение ВИЧ) показана людям при сильном упадке иммунитета. Только после повышения защитных сил организма начинают лечение печени.
Лечение ВИЧ и одновременно гепатита С проводится редко. Больные постоянно находятся под наблюдением врача. Применяемые лекарства имеют много побочных эффектов, которые увеличивают риск инвалидности.

Так как полностью вылечиться от ВИЧ и хронического гепатита С нельзя, появляется вопрос, сколько живут с этими заболеваниями. Все зависит от образа жизни человека и поддерживающей терапии, стабилизирующей состояние больного. Своевременное лечение и регулярное соблюдение врачебных рекомендаций делают продолжительность жизни больного почти такой же, как и у полностью здоровых людей.
Если лечение сочетания ВИЧ и вирусного гепатита С отсутствует на протяжении полугода, то в течение нескольких следующих месяцев у человека нарушается работа всех внутренних органов и систем, что приводит к летальному исходу.
источник
ВИЧ и гепатит, относительно, тесно связаны между собой. Эти заболевания имеют много общего. При гепатите С одновременно с инфекцией вируса иммунодефицита наиболее распространённым источником инфекции является контакт с заражённой кровью или передача во время полового акта.

Кроме того, оба заболевания способны значительно ухудшить жизнь инфицированного человека (который, кстати, может прожить намного меньше, чем в случае отсутствия инфекции).
В случае с ВИЧ и гепатитом наиболее распространённые источники инфекции представляют собой:
- контакт с заражённой кровью,
- передача во время полового акта.
Процент людей, которые заражены обоими этими вирусами (ВИЧ и гепатит) в развитых странах составляет около 35% пациентов, страдающих от той или иной болезни. Это связано с тем, что большинство людей заражаются либо при незащищённом половом акте, либо во время внутривенного употребления наркотиков. В таких случаях может произойти либо заражение обеими патогенами одновременно, либо последовательно.

Гепатит С и ВИЧ крайне отрицательно сказываются на печени, следовательно, и на клетках печени. Однако, при ВИЧ для этого используется другой механизм, чем при гепатите. В то время, как вирусы гепатита поражают печёночную ткань, непосредственно, в случае ВИЧ-инфекции механизм является немного более сложным. При этой инфекции вирус не атакует непосредственно клетки печени (т.к. он «специализируется» на белых кровяных клетках), но к повреждению приводят лекарства, направленные на борьбу с этим вирусом. Как было показано в рамках многих исследованиях, лечение ВИЧ-положительных пациентов вызывает очень быстрое прогрессирование вируса гепатита С, т.к. терапевтические методы ускоряют превращение здоровой ткани печени в цирротическую, что, вместе с действием гепатита, приводит к печёночной недостаточности. Таким образом, при лечении ВИЧ-положительных пациентов следует иметь этот факт в виду и выбрать такое лекарство, которое не обременяет печень и не вредит ей.
Клинические исследования показали, что люди, страдающие от обеих инфекций (ВИЧ и гепатит С) гораздо чаще встречаются с депрессивными состояниями по сравнению с людьми, страдающими от одной или другой болезни по отдельности. Кроме того, такие пациенты хуже сотрудничают с врачами и медицинским персоналом. Люди с обеими недугами также, обычно, имеют гораздо более высокий уровень вирусной нагрузки вируса гепатита С, а это означает, что терапия заболевания менее эффективна. Лечение имеет успех только у 20% пациентов с гепатитом С 1 типа и у 50-70% у людей с гепатитом С 2 типа.
Если человек инфицирован обоими вирусами и печень была серьёзно повреждена, прежде всего должно быть начато лечение ВИЧ-инфекции. Но, если ВИЧ не лечится в течение 6-12 месяцев, это может иметь очень серьёзные последствия, от этого факта зависит то, сколько живут инфицированные люди. Кроме того, из-за повреждений печени приём некоторых лекарственных препаратов следует начинать, как можно, скорее. Тем не менее, если количество белых кровяных клеток, по-прежнему, относительно высокое, то можно на первое место поставить и лечение гепатита. В таком случае, печень, благодаря своей регенеративной способности, будет защищена от воздействия лекарственных средств против ВИЧ.

В последние годы ВГС-инфекция стала наиболее серьёзной медицинской проблемой ВИЧ-инфицированных лиц. Эпидемиологические данные свидетельствуют о том, что присутствие инфекции гепатита С характерно, примерно, у 30% пациентов с ВИЧ-инфекцией. С другой стороны, распространённость ВИЧ-инфекции у людей, инфицированных вирусом гепатита С составляет 5-10%. Коинфекция ВИЧ/ВГС варьируется в зависимости от географического распределения. Например, в тех странах, где ВИЧ-инфекция передаётся, в основном, внутривенно среди наркоманов, примерно, 90% ВИЧ-инфицированных людей также инфицированы и ВГС.
Частота смерти от заболевания печени у ВИЧ / ВГС была в эпоху до ВААРТ 5-15%, в эпоху ВААРТ – 35-50%.
ВААРТ/HAART (Высокоактивная Антиретровирусная Терапия, Highly Active Anti-Retroviral Therapy).
Уровни виремии ВГС у людей, инфицированных ВГС/ВИЧ, в среднем, в 2 раза выше, чем у лиц, инфицированных только ВГС. Объяснением этого может служить тот факт, что вирус гепатита С среди ВИЧ-инфицированных реплицируется не только в гепатоцитах, но и в лимфоидных клетках. Известно также, что сопутствующий ВИЧ ускоряет прогрессирование ВГС.
Среднее время перехода инфекции вируса гепатита к стадии цирроза печени составляет 7 лет, тогда, как у моноинфицированных ВГС этот период дольше, примерно, в 3 раза. Кроме того, наблюдается в 3 раза более быстрое развитие фиброза печени у ВГС/ВИЧ, чем при одиночной инфекции ВГС. Риск развития гепатоцеллюлярной карциномы у людей с коинфекцией ВГС/ВИЧ выше, чем у мнонинфицированных ВГС. Кроме того, смертность при ВГС/ВИЧ выше по сравнению с людьми с одиночной инфекцией ВИЧ.
Результаты исследований по изучению влияния ВГС-инфекции на прогрессирование ВИЧ-инфекции, в основном, неоднозначны. Только некоторые исследования показывают более медленное увеличение числа лимфоцитов CD4 после введения ВААРТ, или более быстрое прогрессирование СПИДа у инфицированных ВГС/ВИЧ. Антиретровирусные препараты могут вызвать серьёзную, но, обычно, обратимую гепатотоксичность. Гепатотоксичные эффекты наблюдались, например, при использовании препарата Невирапина. Другим примером может служить одновременное введение Рибавирина и Диданозина, что значительно увеличивает частоту индуцированных Диданозином побочных эффектов, таких, как фатальная симптоматическая гиперлактатемия, печёночная недостаточность и лактацидоз.
Одновременное применение Интерферона альфа и Эфавиренцема, теоретически, может взаимно усиливать депрессивное действие. Что касается возможных лекарственных взаимодействий, также желательно избегать совместного использования Зидовудина и Ставудина. Лечение хронического гепатита С у больных с инфекцией ВИЧ имеет, в среднем, худший прогноз, чем у ВИЧ-отрицательного населения. Учитывая тот факт, что в настоящее время стандартом лечения является пегилированный Интерферон в сочетании с Рибавирином, можно рассматривать возможность увеличения дозы лекарств или пролонгации терапевтического режима.
Ввиду частых рецидивов после 24 недель лечения вируса гепатита С с генотипом 2 и 3 у коинфицированных ВИЧ людей, рассматривается продление терапии до 48 недель. Положительный терапевтический эффект указывается, в частности, в лечении генотипов 1 и 4, при увеличении дозы Рибавирина. В одновременно проводящихся исследованиях проверяется гипотеза о том, что продление терапии снижается возможность рецидива заболевания, в то время, как более высокая доза Рибавирина должна улучшить раннюю реакцию на лечение.
Терапия анти-ВГС, как правило, имеет небольшой эффект, если наблюдается снижение уровня лимфоцитов CD4 ниже значения 200 клеток/мм3. Кроме того, на этой стадии ВИЧ-инфекции, как правило, антиретровирусная терапия уже инициирована, и возникает потенциальный риск лекарственных взаимодействий. Подход к людям с уровнем лимфоцитов CD4, составляющим 200-500 клеток/мм3, строго индивидуален. Идеальными кандидатами для терапии ВГС-инфекции являются больные с уровнем лимфоцитов CD4 выше 500 клеток/мм3. Вместе с тем, антиретровирусную терапию и, таким образом, риски, связанные со взаимодействием лекарств, как правило, у таких людей можно отложить.

Перспектива успешного лечения острого гепатита С значительно выше, чем в случае лечения хронического заболевания. В то время, как у ВИЧ-отрицательного населения, как правило, длительный вирусологический ответ бывает около 90%, одно небольшое исследование, изучающее лечения острого гепатита С с коинфекцией ВИЧ, показало 61% исчезновения РНК ВГС в конце лечения. Схема лечения острого гепатита С у коинфицированных пациентов с ВИЧ ещё не чётко установлена.
источник
ВИЧ-инфекция и гемоконтактные (парентеральные) вирусные гепатиты В и С относятся к категории преимущественно хронических инфекционных заболеваний, завершающихся развитием синдрома приобретенного иммунодефицита (СПИДа), а при гепатитах цирротической стадии с возможным развитием гепатоцеллюлярной карциномы.
Заражение медицинского работника чаще всего происходит при загрязнении кожи и слизистых оболочек биологическими жидкостями больного (кровью, сывороткой, ликвором, спермой и др.) и при травматизации их во время выполнения медицинских манипуляция (порез, укол, повреждение кожи мелкими обломками кости и др.).
Следует отметить, что заражение вирусами гепатитов В и С, в отличии от ВИЧ происходит значительно легче и чаще в связи с их меньшей инфицирующей дозой и высокой устойчивостью вируса во внешней среде.
Риску профессионального инфицирования чаще всего подвержены медицинские работники, которые соприкасаются с кровью и её компонентами.
В первую очередь, это сотрудники гематологических, реанимационных, стоматологических, гинекологических, хирургических и гемодиализа отделений, процедурных кабинетов, лаборанты и т. д., а также лица, работающие на производстве по заготовке крови, ее компонентов и ее препаратов.
Учитывая возможную инфицированность крови и биологического материала человека вирусами СПИДа, гепатитов, цитомегаловирусами, рядом онкогенных вирусов правила профилактики профессионального заражения распространяются на все лечебно-профилактические учреждения, независимо от профиля. Эти правила сводятся к максимальному предотвращению возможности загрязнения кожи и слизистых.
Для профилактики профессионального инфицирования необходимо:
— при выполнении манипуляций медицинский работник должен быть одет в халат, шапочку, сменную обувь, выходить в которой за пределы лабораторий, отделений запрещается;
— все манипуляции, при которых может произойти загрязнение рук кровью, сывороткой или др. биологическими жидкостями, проводить в перчатках. Резиновые перчатки, снятые единожды, повторно не используются из-за возможности загрязнения рук. В процессе работы перчатки обрабатываются 70% спиртом, 3% хлорамином, спиртовым раствором хлоргексидина и др.
— мед. работники должны соблюдать меры предосторожности при выполнении манипуляций с режущими и колющими инструментами (иглы, скальпели, ножницы); открывая бутылки, флаконы, пробирки с кровью или сывороткой, следует избегать уколов, порезов-перчаток и рук;
— при повреждении кожных покровов необходимо немедленно обработать и снять перчатки, выдавить кровь из ранки, затем под проточной водой тщательно вымыть руки с мылом, обработать их 70% спиртом и смазать ранку 5% раствором йода. При загрязнении рук кровью следует немедленно обработать их тампоном, смоченным 3% раствором хлорамина или 70% спиртом, вымыть их двукратно теплой проточной водой с мылом и насухо вытереть индивидуальным полотенцем;
— если кровь попала на слизистые оболочки глаз, их следует сразу же промыть водой или 1% раствором борной кислоты. При попадании на слизистую оболочку — обработать 1% раствора протаргола, на слизистую оболочку рта — полоскать 70% раствором спирта или 0,05% раствором марганцево-кислого калия, или 1% раствором борной кислоты;
— при угрозе разбрызгивания крови и сыворотки, обломков костей следует применять средства защиты глаз и лица: защитную маску, очки, защитные щитки;
— разборку, мойку, ополаскивание медицинского инструмента, пипеток, лабораторной посуды, приборов или аппаратов, которые соприкасались с кровью или сывороткой, надо проводить только в резиновых перчатках после предварительной дезинфекции (обеззараживания);
— мед. работники, имеющие раны на руках, эксудативные поражения кожи или мокнущий дерматит, на время заболевания отстраняются от ухода за пациентами и контакта с предметами для ухода. При необходимости выполнения работы все повреждения должны быть закрыты напальчниками, лейкопластырем;
— бланки направлений в клинико-диагностическую лабораторию категорически запрещается помещать в пробирки с кровью;
— поверхность рабочих столов в конце рабочего дня (а в случае загрязнения кровью — немедленно) обрабатываются 3% раствором хлорамина или 6% раствором перекиси водорода с 0,5% моющего средства. Причем, если поверхность загрязнена кровью или сывороткой, процедуры выполняют дважды: немедленно и с интервалом в 15 минут;
— заполнение учетной и отчетной документации должно вестись на чистом столе;
— запрещается принимать пищу, курить и пользоваться косметикой на рабочих столах;
— не стоит проводить никаких парентеральных и лечебно-диагностических процедур мед.персоналу в тех помещениях, которые предназначены для обслуживания больных.
Для надежной защиты медицинских работников от гепатита В проводится 3-кратная иммунизация по схеме 0-1-6, т.е. через 1 и 6 месяцев после первой прививки (вакцины компании «Мерк, Шарп & Доум», либо «Смят Клейн Бичен», либо «Комбиотек»).
В тех случаях, когда произошла травматизация рук и других частей тела с загрязнением кожи и слизистых биологическими жидкостями, мед. работнику, не привитому ранее против гепатита В, проводится иммунизация по эпидимическим показаниям так же 3-кратно в более короткие сроки (по схеме 0-1-2) с ревакцинацией через 12 месяцев (тел.: 277-5671). Прививка в этих случаях должна проводится как можно скорее — не позднее 1-2 суток после травмы. Травмы мед.работников должны учитываться в каждом лечебно профилактическом учреждении. Пострадавшие должны наблюдаться не менее 6-12 месяцев у врача-инфекциониста. Медицинское наблюдение проводится с обязательным обследованием на маркеры вирусных гепатитов В, С и ВИЧ-инфекции.
Хотя первейшей мерой профилактики заражения медицинского персонала вирусом СПИДа является предотвращение непосредственного контакта с кровью и жидкостями инфицированного организма, но, если вследствие повреждения кожи или слизистых оболочек медработника такой контакт все же случается, необходимо прибегнуть к посттравматической профилактике (ПТП) с помощью таких антиретровирусных средств, как азидотимидин (ретровир), индинавир (криксиван), эпивир (ламивудин) и некоторые другие. /CDC, MMMWR; 1996; 45:468-72: JAMA, 1996 July 10; 276(2).
Контрольными исследованиями установлено, что азидотимидин эффективен в посттравматической ВИЧ-профилактике. Азидотимидин примерно на 79% уменьшает риск ВИЧ-сероконверсии после посттравматического ВИЧ-инфицирования. Перспективные исследования применения азидотимидина для ВИЧ-инфицированных женщин и их детей показывают, что непосредственный профилактический эффект азидотимидин на плод и/или новорожденного выражается в 67%-ном уменьшении перинатальной ВИЧ-транмиссии, защитный эффект изидотимидииа лишь частично объясняется уменьшением титра ВИЧ в материнской крови.
Посттравматическая профилактика (ПТП) точно так же снижает ретровирусную активность. В среднем риск ВИЧ-инфекции при чрезкожном проникновении крови от ВИЧ-пациента составляет 0,3%. Наиболее высокий риск инфицирования отмечается при глубоких поражениях кожных покровов, подвергшихся воздействию видимой крови на медицинском инструментарии, при соприкосновении с инструментом, находившимся в вене или артерии пациента (например, с иглой при флеботомии); или в организме больного (следовательно, имевшего высокий титр ВИЧ).
Чем больший объем крови был задействован, тем выше риск. При поверхностных повреждениях крови риск инфицирования уменьшается и составляет 0,1% и менее в зависимости от объема крови и титра ВИЧ. Пока данные об эффективности и токсичности ПТП, а также риске ВИЧ-инфицирования при тех или иных повреждениях кожи ограничены. Однако, в большинстве случаев подобные травмы не приводят к ВИЧ-инфецированию. Поэтому при назначении ПТП следует принимать в расчет ее потенциальную токсичность. Если есть такая возможность, лучше обратиться за рекомендациями к экспертам в области антиретровирусной терапии и ВИЧ-трансмиссии.
Известно, что сочетание азидотимидина (ретровира) и ламивудина (эпивира) увеличивает антиретровирусную активность и преодолевает формирование резистентных штаммов. Добавление протеазы (индинавир, саквинавир) особенно показано при случаях, связанных с высоким риском инфицирования. Однако, учитывая вероятность возникновения резистентных штаммов, добавление ингибиторов протеазы целесообразно и при ситуациях меньшего риска.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Признаки осложнения: это отдаленные осложнения, проявляются как общее
Причины осложнения: грубые нарушения правил асептики, предстерилизационной очистки и стерилизации.
Профилактика осложнений: исключить причины этих осложнений.
Аллергические реакции.
Крапивница, отек Квинке, Анафилактический шок
Признаки осложнения: зуд, сыпь, острый насморк и т.д.
Анафилактический шок.
Причины осложнения: индивидуальная повышенная чувствительность организма к препарату.
1)Перед первой инъекцией спрашивать у пациента о переносимости тех или иных лекарственных веществ;
2)На титульном листе истории болезни могут быть данные о непереносимости лекарственных веществ.
3) Перед первой инъекцией антибиотиков провести внутрикожную пробу на чувствительность (смотри «Внутрикожная инъекция»).
1) Не оставлять пациента одного;
2) Приступить к оказанию неотложной доврачебной помощи (см. ниже);
АШ может развиться очень быстро, поэтому нельзя терять времени: необходимо оказать экстренную помощь, одновременно сообщить врачу о развитии у пациента аллергической реакции.
Признаки анафилактического шока:
— снижение артериального давления,
При появлении признаков анафилактического шока необходимо:
— уложить пациента, сообщить врачу,
— наложить жгут выше места инъекции или пузырь со льдом,
— ввести 0,5 мл 0,1% раствора адреналина подкожно и столько же в место инъекции,
— дать пациенту увлажненный кислород через маску,
-приготовить для введения по назначению врача преднизолон, антигистаминные препараты (пипольфен, тавегил), для капельного введения полиглюкина приготовить внутривенную систему.
Таким образом, в качестве основных причин развития постинъекционных осложнений следует назвать неправильную методику введения лекарств и неудачный выбор места инъекции, применение коротких игл, подкожное введение лекарств, предназначенных для введения внутримышечно, применение концентрированных и масляных растворов, нарушение правил асептики. Знание механизмов возникновения и развития постинъекционных абсцессов, соблюдение методических требований в выполнении инъекционных вмешательств позволяют проводить эффективную профилактику этих осложнений.
Вопросы для самоподготовки
1. Причины развития постинъекционных осложнений.
2. Правила техники безопасности при проведении инъекций.
3. Признаки осложнения, причины осложнения, профилактика осложнений, лечение осложнений:
— Ошибочное введение лекарственного препарата;
— Повреждение нервных стволов;
— Сепсис, СПИД вирусный гепатит;
— Аллергические реакции (крапивница, отек Квинке);
16. Мухина С.А. Тарновская И.И. Теоретические основы сестринского дела: Учебник. – 2-е изд., испр. и доп. – М.: ГЭОТАР – Медиа, 2008.
17. Мухина С. А. , Тарновская И. И. «Практическое руководство к предмету «Основы сестринского дела» Москва Издательская группа «Гэотар-Медиа» 2008.
18. Обуховец Т.П., Склярова Т.А., Чернова О.В. Основы сестринского дела. – Ростов е/д.: Феникс, 2002. – (Медицина для вас).
19. Основы сестринского дела: введение в предмет, сестринский процесс. ∕Составитель С.Е. Хвощёва. – М.: ГОУ ВУНМЦ по непрерывному медицинскому и фармацевтическому образованию, 2001.
20. Островская И.В., Широкова Н.В. Основы сестринского дела: Учебник. – М.: ГЭОТАР – Медиа, 2008.
5. Барановский В.А. Справочник медицинской сестры. – М.,2000.
6. Обуховец Т.П., Чернова О.В., Барыкина Н.В. и др. Карманный справочник медицинской сестры. – М.:Феникс, 2004.
Тема 3.10.Участие сестры в лабораторных методах исследования.
1. Обучение и подготовка пациента для различных видов исследований и получения достоверного результата.
2. Ошибки, приводящие к недостоверности результата исследования. Универсальные меры предосторожности при взятии и транспортировке биологического материла в лабораторию.
3. Правила хранения различных видов проб.
4. Забор крови из вены для биохимического исследования, для выявления антител к ВИЧ-инфекции и на реакцию Вассермана (на фантоме).
5. Взятие мокроты на общий анализ, для бактериологического исследования, на туберкулез, хранение и доставка.
6. Взятие мочи для клинического анализа, по Нечипоренко, по Зимницкому, на сахар, ацетон, диастазу.
7. Определение водного баланса;
8. Взятие кала для копрологического исследования, на скрытую кровь, на наличие гельминтов, простейших, для исследования на энтеробиоз.
9. Техника взятия содержимого зева, носа и носоглотки для бактериологического исследования.
Современные методы медицинских исследований могут быть разделены на две основные группы — лабораторные и инструментальные.
Лабораторные методы состоят в исследовании химических и физических свойств биологических жидкостей и тканей, проб окружающей среды (смывы с поверхностей, пробы воды, почвы, воздуха и др.). Кроме того, к лабораторным методам относятся исследование и идентификация микроорганизмов (бактериология и вирусология), с целью выявления патогенных и условно-патогенных для человека и животных микроорганизмов и разработки методов специфической профилактики и лечения инфекционных болезней.
В микробиологии широко применяют микроскопические методы исследования, методы культивирования микроорганизмов, генетической инженерии, хроматографии, масс-спектрометрии, изотопных индикаторов, электрофореза, цитологические, иммунохимические, биохимические и другие.
Клинико-диагностическая лаборатория (КДЛ) — обязательное отделение любой поликлиники или больницы, и, чем крупнее лечебное учреждение, тем более многопрофильна его лаборатория. Современный врач, практически любого профиля, не может работать без точных качественных показателей состояния систем и органов, обмена веществ, защитных резервов организма и т.д., так как на их основе устанавливается и объективизируется диагноз, контролируется течение заболевания и эффективность терапии.
Группы объективных методов исследования организма человека
1. Структурная диагностика — методы, выявляющие изменения в строении органов и тканей (рентгенологические, ультразвуковые исследования, тепловидение, эндоскопия — гастроскопия, бронхоскопия, колоноскопия и т.д.).
2. Функциональная диагностика — методы изучения функционирования органов и систем по их электрическим проявлениям (электрокардиография, электроэнцефалография, электромиография и др.), звуковым (фонокардиография), механическим (сфигмография) и другим проявлениям.
3. Лабораторная диагностика — методы выявления изменений клеточного и химического состава биожидкостей и других биоматериалов.
70-80% объективной диагностической информации врач получает на основе лабораторных анализов, а состояние некоторых систем, в частности, иммунной, свертывающей систем крови можно определить только с помощью лабораторных методов. Кроме того, некоторые лабораторные исследования позволяют выявить патологический процесс на доклинической стадии, когда никаких субъективных ощущений и выраженных изменений органов и тканей нет, а также оценивать степень риска развития того или иного заболеваний для здорового человека.
Подготовка к проведению анализов крови.
Забор крови для исследований производится, как правило (в плановом порядке), в утреннее время до завтрака (натощак). Специальной подготовки к плановым общим клиническим исследованиям крови не существует.
Накануне дня забора крови категорически запрещается употребление спиртных напитков, а вечером, кроме того, следует избегать высококалорийной, особенно жирной, пищи.
Завтрак в день исследования должен следовать только после анализа.
Сказанное не касается пациентов с патологией органов пищеварения и сопутствующим сахарным диабетом. Независимо от времени забора крови пациенты принимают пищу после приема (инъекции) сахаросодержащих лекарственных препаратов.
Проведению исследований крови для оценки свертывающей системы крови должна предшествовать отмена тех лекарственных средств, которые даже в минимальной степени могут влиять на показатели свертываемости (салицилаты, гормоны, мочегонные, противозачаточные и др.). Конкретные вопросы лекарственного воздействия на свертывающую систему решает лечащий врач. Следует иметь в виду, что некоторые продукты питания в определенной мере изменяют показатели свертывающей системы крови. К ним относятся соления, жирные сорта мяса, внутренности животных, сахаристые продукты, арбуз, кремовые изделия, зернистая и паюсная икра и некоторые другие. Поэтому перечисленные продукты не должны входить в рацион питания пациентов накануне исследования свертывающей системы крови.
Эти рекомендации не касаются больных, исследования крови которых выполняют в экстренном порядке по неотложным показаниям.
Проведение биохимических исследований крови (сахар, билирубин, холестерин, белки, эритроциты, микроэлементы, витамины и др.) не требуют какой-либо специальной подготовки, кроме воздержания от завтрака до исследования.
Для всякого биохимического исследования кровь безусловно должна браться натощак для исключения каких-либо влияний на химический ее состав факторов питания. Необходимость голодания пациентов или даже каких-то существенных пищевых ограничений перед этим — излишняя. Вместе с тем накануне дня проведения анализа крови не следует переедать, в том числе употреблять большое количество сладкой, соленой, жирной пищи, мясных, рыбных продуктов, алкоголя, следует избегать неумеренного питья.
Подготовка пациента Пациенту объясняют характер предстоящей процедуры. Осматривают его вены, при необходимости используя жгут. Берут шприц емкостью, соответствующей количеству крови, необходимой для анализа. Игла должна быть не меньше 22 размера, от 2.5 до 4 см длиной. На плечо накладывают «венозный» жгут. Вместо жгута можно использовать манжету сфигмоманометра под давлением средним между систолическим и диастолическим у данного пациента. Пациента просят зажать и разжать несколько раз кулак. Тщательно обрабатывают кожу в месте предполагаемого забора (обычно кубидальная вена на внутренней поверхности локтевого сгиба) 70% этиловым спиртом или другим антисептическим раствором и пунктируют вену. Иногда в сосуд сразу попасть не удается, в таком случае прокалывается кожа вблизи вены, а затем пунктируется вена. В тот момент, когда игла попадает в вену, кровь поступает в шприц. Если кровь не получена, иглу потягивают на себя, и кровь обычно начинает течь в шприц. Жгут ослабляют и просят пациента разжать кулак. После процедуры, легко нажимая кусочком стерильной ваты, вытирают место укола. Прежде чем отпустить пациента, убеждаются, что кровотечение прекратилось. У грудных детей кровь может быть получена из бедренной или наружной яремной вены. Кровь из шприца аккуратно сливают в пробирку или специальный контейнер, предварительно сняв иглу.
В последнее время для забора как венозной, так и капиллярной крови широко используются одноразовые системы, поставляемые на рынок различными фирмами. В частности, Медицинская компания «ОМБ» представляет на Российском рынке системы взятия венозной крови Vacuette производства компании Greiner Bio-one (Австрия). Система обеспечивает полную безопасность медицинского персонала при работе в момент взятия крови, так как полностью исключается контакт крови пациента с окружающей средой. Процедура взятия крови занимает всего 30 секунд и безболезненна для пациента. Система обеспечивает максимально точное соблюдение правил преаналитического этапа лабораторных исследований, существенно сокращая вероятность выдачи ошибочного результата. Разнообразие компонентов системы позволяет удобно и безопасно взять кровь для любых видов лабораторного анализа. Vacuette — полностью закрытая вакуумная система для взятия крови из вены, аналогична обычному шприцу, но вместо поршня используется перепад давлений, возникающий благодаря тому, что в пробирке создан вакуум. Система максимально удобна в обращении и обеспечивает полную защиту медицинского персонала от возможного заражения.
Преимущества системы Vacutainer
1. Двусторонняя игла, которая обеспечивает взятие крови в несколько пробирок; предотвращает вытекание крови из вены; исключает возможность возникновения остаточных болей после венепункции; облегчает скольжение иглы внутри тканей, уменьшая дискомфорт для пациента.
2. Пробка Hemogard обеспечивает максимальную защиту персонала, предотвращая контакт с кровью; состоит из внутренней резиновой пробки и пластмассовой защитной крышки; обеспечивает полную герметичность; снижает риск контаминации при открывании пробки.
3. Стерильная пробирка Vacutainer – существуют пробирки различного объема с точной концентрацией наполнителей; антикоагулянты – цитрат натрия (синие крышки для забора на коалуграмму) (цитрата 0.5 мл), соли гепарина, калийные соли ЭДТА (пробирки с сиреневыми крышками для забора крови на ОАК): ингибиторы гликолиза – фторид натрия, йодоацетат лития (контейнеры для забора капиллярной крови на ОАК); ингибиторы тромбоцитарного фактора 4 для исследования коагуляции – ЦТАД-раствор; АЦД-раствор для определения групп крови.
Доставка, хранение и подготовка проб к исследованию
Исследование крови необходимо проводить либо непосредственно после взятия (исключается возможность спонтанной агрегации тромбоцитов), либо спустя 25 — 240 мин (время, необходимое для адаптации тромбоцитов к антикоагулянту).
Сразу после взятия и непосредственно перед исследованием кровь должна быть тщательно перемешана вручную в течение нескольких минут для разведения антикоагулянта и равномерного распределения форменных элементов в плазме. Длительное постоянное перемешивание образцов до момента их исследований не рекомендуется вследствие возможного травмирования и распада патологических клеток.
При необходимости проведения отсроченного анализа (транспортировка на отдаленные расстояния, техническая неполадка прибора и т. д.), пробы крови хранят в холодильнике (4° — 8°С) и исследуют в течение 24 часов. Кровь нельзя замораживать. При длительном хранении происходит набухание клеток и изменение параметров, связанных с их объемом. У практически здоровых людей эти изменения не носят критического характера и не сказываются на количественных параметрах. Однако при наличии патологических клеток, последние могут изменяться или даже разрушаться.
Исследование крови на приборе проводится при комнатной температуре. Кровь, хранившуюся в холодильнике, необходимо согреть до комнатной температуры, так как при низкой температуре увеличивается вязкость крови, и форменные элементы имеют тенденцию к склеиванию, что в свою очередь, приводит к нарушению перемешивания и неполному лизису. При выполнении гематологических исследований на значительном удалении от места взятия крови неизбежно возникают проблемы, связанные с неблагоприятными условиями транспортировки. Воздействие механических факторов (тряска, вибрация, перемешивание и т.д.), нарушения температурного режима, вероятность пролива и загрязнения проб могут оказывать влияние на качество анализов. Для устранения этих причин при перевозках пробирок с кровью рекомендуется использовать герметично закрытые пластиковые пробирки и специальные транспортные изотермические контейнеры.
Осложнения при взятии крови:
Ранние осложнения: гематома и коллапс (обморок). Избежать гематомы можно созданием в месте прокола адекватного давления, наложив тугую повязку.
В случае обморока пациента необходимо уложить па кушетку, дать понюхать раствор нашатырного спирта и вызвать врача.
Поздние локальные осложнения: тромбоз вены, иногда может развиться тромбофлебит.
Поздние общие осложнения: заражение вирусами гепатитов В и С, вирусом иммунодефицита человека через инфицированную иглу или шприц.
Клинические анализы крови
Когда говорят об анализах крови, всегда нужно иметь в виду, что собственно кровь является только частью системы, включающей в себя еще органы кроветворения (костный мозг, селезенка, лимфотические узлы, печень) и кроверазрушения (селезенка, ткани). Все звенья в этой системе взаимосвязаны и взаимозависимы.
Подсчет количества клеточных элементов, который может производиться, как в ручную, с помощью микроскопа, так и автоматически, позволяет определить функциональное состояние костного мозга, диагностировать целый ряд заболеваний, связанных с нарушением его деятельности.
Кроме того, определяя количество эритроцитов, лейкоцитов, тромбоцитов и других элементов, концентрацию гемоглобина и скорость оседания эритроцитов (СОЭ), можно выявить наличие воспалительного заболевания (пневмонии, ревматизма, полиартрита, туберкулеза и др.).
Лабораторные исследования имеют очень большое значение не только для постановки диагноза, но и для контроля за характером течения заболевания, эффективностью лечения и оценки состояния организма. Результаты лабораторных исследований зависят от того, насколько правильно собран и доставлен в лабораторию материал. Лица, ухаживающие за больным, должны обеспечить чистоту посуды, в которую собирают мокроту, мочу, кал, грамотную подготовку больного к сбору материала и своевременную его транспортировку по назначению. На посуду должна быть наклеена этикетка, где указаны фамилия, имя, отчество больного, адрес, цель исследования и дата забора материала.
Биохимический анализ крови Это один из способов лабораторной диагностики, который очень информативен для врача и отличается высокой степенью достоверности. Биохимический анализ крови не только раскроет полную картину функционирования того или иного органа, но и расскажет, испытывает ли человек недостаток в том или ином микроэлементе или витамине. Области медицины, которые используют результаты биохимического анализа крови в своей практике, это — гастроэнтерология, урология, терапия, кардиология, гинекология и другие.
Биохимический анализ крови поможет установить, какой из органов плохо справляется со своей задачей и работает не так, как положено. Любое изменение в химическом составе крови свидетельствует о неблагополучной ситуации и необходимости срочного вмешательства.
Для того чтобы сделать биохимический анализ крови, у пациента из локтевой вены берется около 5 мл крови. Изучение биохимического анализа крови направлено на выявление ее состава, результаты исследования заносят в специальный бланк. В нем перечислены основные компоненты и их содержание в крови пациента. Врач сравнивает результаты анализа крови с теми цифрами, что являются общепринятыми и эталонными для анализов крови здоровых людей. Значения биохимических анализов крови могут разниться в зависимости от пола или возраста больного.
Все показатели химических анализов крови обычно не имеют четких значений, а определяются относительно предельных параметров, т. е. рамок между их минимальной и максимальной величиной.
Значение ВИЧ-инфекции в современном обществе трудно переоценить. Пандемия этой инфекции захватила сейчас все страны мира. Количество ВИЧ-инфицированных продолжает неуклонно увеличиваться. Конечной развернутой стадией ВИЧ-инфекции является СПИД – синдром приобретенного иммунодефицита.
ВИЧ (вирус иммунодефицита человека) относится к подсемейству ретровирусов, которое носит название — лентивирусы (или «медленные» вирусы). Это означает, что от момента заражения до появления первых признаков заболевания и тем более до развития СПИДа проходит большой период времени, иногда несколько лет. У половины ВИЧ-инфицированных бессимптомный период составляет около 10 лет.
Наиболее часто диагностика ВИЧ-инфекции проводится методами, определяющими в крови антитела к ВИЧ – т.е. специфические белки, которые образуются в организме инфицированного человека в ответ на попадание вируса. Образование антител происходит в течение от 3 недель до 6 месяцев после заражения. Поэтому и анализ на ВИЧ становится возможен только через этот промежуток времени, окончательный анализ рекомендуется выполнять через 6 месяцев после предполагаемого заражения. Стандартный метод определения антител к ВИЧ называется иммуноферментный анализ (ИФА) или ELISA . Этот метод очень надежен, его чувствительность составляет более 99,5%. Результаты анализа могут быть положительными, отрицательными или сомнительными.
При отрицательном результате и отсутствии подозрения на недавнее (в течение последних 6 месяцев) заражение, можно считать диагноз ВИЧ неподтвержденным. Если есть подозрение на недавнее заражение, проводят повторное исследование.
Иммуноблот (western blot) – метод лабораторного исследования сыворотки крови на присутствие антител к ВИЧ; это более точный анализ, чем ИФА, и используется для подтверждения результатов ИФА. ИФА – иммуноферментный анализ (ELISA) – лабораторное исследование, позволяющее определить присутствие в крови ВИЧ-антител; тест на ВИЧ-антитела.
По рекомендации ВОЗ иммуноблотинг (вестерн-блот) используется при диагностике ВИЧ-инфекции в качестве дополнительного экспертного метода, который должен подтверждать результаты ИФА. Обычно этим методом перепроверяют положительный результат при ИФА, поскольку он считается более чувствительным и специфичным, хотя более сложным и дорогим.
Кроме серологических методов (т.е. определения антител), существуют методы прямого выявления ВИЧ, с помощью которых можно определить ДНК и РНК вируса. Это методы основаны на ПЦР (полимеразной цепной реакции) и являются очень точными методами диагностики инфекционных заболеваний. ПЦР может использоваться для ранней диагностики ВИЧ – через 2-3 недели после сомнительного контакта.
Анализ крови на реакцию Вассермана Его обязательно назначают при прохождении профессиональной медицинской комиссии, неоднократно — при беременности, а также при донорской сдаче крови. Впервые этот метод исследования начали применять в 1906 году, и он был направлен на диагностику сифилиса. Его возбудитель – бледная трепонема – была обнаружена незадолго до этого события, и анализ ставил своей целью обнаружить ее в составе крови человека. В настоящее время анализ крови на реакцию Вассермана позволяет диагностировать сифилис, а также следить за эффективностью его лечения после каждого курса.
Действие реакции Вассермана основано на том, что в крови заразившегося человека появляются антитела, выработанные иммунной системой. В лаборатории антиген кардиолипин позволяет легко обнаружить их, поскольку он содержится в возбудителе заболевания – бледной трепонеме. Положительная реакция Вассермана говорит о том, что в крови человека имеются антитела, т.е. ответ на заражение, и, как следствие, делается вывод о наличии заболевания.
Взятие мокроты. Мокрота — патологическое отделяемое органов дыхания, выделяющаяся при кашле. Исследование мокроты помогает установить характер патологического процесса в органах дыхания, а в ряде случаев определить причины его возникновения.
Исследованию должна подвергаться по возможности свежая мокрота, полученная при утреннем откашливании. Когда мокроты вообще очень мало, ее собирают в течение нескольких часов. Для специальных методов исследования мокроту собирают в течение 1- 3 суток (по назначению врача).
Больной должен сплевывать мокроту в плевательницу — сосуд из темного стекла с плотно завинчивающейся крышкой. Перед взятием мокроты на исследование плевательница должна быть вымыта с мылом, прокипячена в течение 15 — 20 мин и остужена. В нее не должны попадать посторонние примеси, как, например, остатки пищи, рвотные массы и пр.; в нее не следует наливать воду.
У детей, не умеющих откашливать мокроту и заглатывающих ее, поступают следующим образом: раздражая ватным тампоном, накрученным на ручку чайной ложки, область корня языка и задней стенки глотки, вызывают кашлевой рефлекс; полученную мокроту собирают этим же тампоном и помещают в плевательницу. Так же приходится поступать с очень слабыми больными, которые не имеют силы откашлять мокроту.
Собранная для исследования утренняя мокрота должна быть доставлена в лабораторию не позднее чем через 1-1.5 ч. При этом должны быть созданы условия, исключающие ее охлаждение при транспортировке. По особому назначению врача в лабораторию направляется весь объем выделенной мокроты за указанное количество суток. В данном случае больных следует предупредить о необходимости сплевывать в банку всю отхаркивающуюся мокроту, а не заглатывать ее после кашля.
В ряде случаев врач предписывает вести учет суточного количества выделенной мокроты на протяжении продолжительного времени. Как правило, после утреннего туалета производят измерение объема мокроты, полученной за истекшие сутки. Для этого из плевательницы мокроту переливают в мерный стакан из светлого прозрачного стекла, фиксируют ее количество и результат заносят в специальную таблицу учета количества мокроты. С данного момента производят сбор мокроты за последующие сутки.
Использованные плевательницы нужно хорошо промывать теплой водой с моющими средствами и кипятить в течение 20 мин в 2 %-ном растворе соды. Лица, ухаживающие за больным, особенно с воспалительными заболеваниями органов дыхания, должны следить, чтобы пациенты не сплевывали мокроту на пол или в носовой платок, так как микробы, находящиеся в мокроте, поднимаются в воздух и вдыхаются окружающими, что может привести к передаче инфекции. Следует неукоснительно требовать, чтобы больной пользовался плевательницей, соблюдал противоэпидемический режим. Для обеззараживания мокроты на дно плевательницы наливают 5 %-ный раствор карболовой кислоты, 2 %-ный раствор марганцовки или 3 %-ный раствор хлорамина.
Появление в мокроте прожилок или большого количества крови указывает на легочное кровотечение, что является опасным осложнением легочных заболеваний. Увидев это, ухаживающие за больным должны немедленно сообщить об этом участковому врачу или вызвать скорую помощь.
Обо всех нарушениях, связанных с деятельностью системы мочеотделения, следует при первом же посещении врача ему сообщить. Для направления мочи на исследование необходимо иметь в виду следующее.
1) Обычно собирают утреннюю порцию мочи, являющуюся наиболее концентрированной, чем обеспечивается максимально полное представление о ее составе.
2) У мужчин мочу получают прямо в чисто вымытую бутылку, а для женщин надо приготовить какую-нибудь чистую посуду с широким горлышком, из которой затем удобно перелить мочу в бутылку.
3) Женщине перед мочеиспусканием надо сделать туалет половых органов, обмыв их ватой или марлей, смоченной теплой водой (особенно тщательно во время менструаций), и в отверстие влагалища вложить ватку, чтобы выделения из него не попали в мочу.
4) Мочу, которую направляют на анализ, нельзя долго держать в теплом помещении, так как при длительном хранении она быстро разлагается, а лучше всего, завернув бутылку с мочой в бумагу, сразу же направить в лабораторию.
Анализы мочи позволяют выявить заболевания мочевыделительной системы (почек, мочевого, пузыря) и ряд заболеваний других систем организма.
Подготовка пациента к процедуре сдачи мочи
Общий анализ мочи. Перед сбором мочи обязательны гигиенические процедуры — тщательное, с мылом подмывание, чтобы в мочу не попали бактерии сальных и потовых желез. Собирают строго утреннюю порцию мочи, выделенную сразу же после сна, желательно среднюю порцию. В клинику нужно принести примерно 200 мл в небольшой стерильной баночке. На баночке должна быть написана фамилия и инициалы пациента. Интервал между сбором мочи и доставкой в клинику должен быть как можно меньше.
После взятия мочи ее нужно отправить на исследование. При длительном хранении в моче происходят щелочное брожение, распад форменных элементов и размножение бактериальной флоры. Такая моча непригодна для исследования.
Исследование суточной мочи
Первую утреннюю порцию не берут (нулевое время), а собирают все последующие порции точно до этого же времени следующего дня (за сутки в емкость). По окончании сбора суточной мочи ее тщательно перемешиваете и отливаете из емкости около 50 мл в чистый контейнер (100 мл), на этикетке указываете точного объем суточной мочи (контейнер снабжен градуировачной шкалой). Завинчиваете емкость крышкой и доставляете мочу в процедурный кабинет лаборатории медицинской сестре.
Анализ мочи по Нечипоренко
Перед сбором мочи Вам необходимо провести тщательный туалет наружных половых органов, промыв их под душем с мылом, чтобы в мочу не попали выделения из них. Предварительно напишите на этикетке емкости для мочи Ваши данные: Ф.И.О., дату рождения, дату и время сбора материала, запись должна быть сделана разборчивым почерком.
После этой подготовки собирается средняя порция мочи в емкость (100-150 мл). Завинчиваете емкость крышкой и доставляете мочу в процедурный кабинет лаборатории медицинской сестре.
Анализ мочи по Зимницкому
Предварительно на этикетке на емкостях для мочи написать данные: Ф.И.О., дату рождения, дату и время сбора мочи 9, 12, 15, 18, 21, 24, 3 и 6 часов, запись должна быть сделана разборчивым почерком.
В 6 часов утра полностью опорожняете мочевой пузырь в унитаз. Затем через каждые 3 часа собираете всю мочу, которая накопилась за это время, в отдельную емкость. Необходимо собрать мочу в 9, 12, 15, 18, 21, 24, 3 и 6 часов. Каждую емкость завинтить крышкой и ставите в прохладное темное место.
На следующий день после последнего сбора мочи доставить все емкости в процедурный кабинет лаборатории медицинской сестре.
Биохимический анализ мочи. Собирается моча за сутки. Первая утренняя порция мочи удаляется. Все последующие порции мочи, выделенные в течение дня, ночи и утренняя порция следующего дня собираются в одну емкость, которая хранится в холодильнике (+4+8) в течение всего времени сбора (это необходимое условие, так как при комнатной температуре существенно снижается содержание глюкозы). После завершения сбора мочи содержимое емкости точно измерить, обязательно перемешать и сразу же отлить в небольшую баночку (не больше 5 мл). Эту баночку принести в лабораторию для исследования. Всю мочу приносить не надо.
Исследование осадка мочи путем микроскопии выявляет характер и количество форменных элементов в нем (эпителиальные клетки, лейкоциты, эритроциты, цилиндры, кристаллы солей, бактерии). Более точные данные о количестве форменных элементов в моче дает подсчет их в счетных гемоцитометрических камерах. Существует несколько модификаций такого подсчета. По методу Каковского — Аддиса производят подсчет лейкоцитов, эритроцитов, эпителиальных клеток и цилиндров в суточной моче. По методу Амбурже исследуют мочу, собранную в течение 3 ч. В результате расчета получают количество клеток, выделенных почками с мочой за 1 мин. Для выявления бактериальной флоры производят посев мочи на различные питательные среды. В настоящее время применяют упрощенный посев на агар в чашках Петри, который более удобен в клинической практике и позволяет судить о содержании бактерий в 1 мл мочи.
Взятие кала. Взятие кала производится всем больным для диагностики заболеваний органов пищеварения.
Частота стула в нормальных условиях не превышает одного раза в сутки, причем потребность в испражнении появляется обычно в одно и то же время суток, чаще всего по утрам. Для большинства исследований достаточно 10-15 грамм кала.
Обычно кал для исследования берут утром, после сна. Больной опорожняет кишечник в горшок (судно). Небольшое количество кала деревянной лопаточкой или шпателем кладут в чистую сухую банку с этикеткой, закрывают крышкой. В таком виде направляют кал на общее исследование.
Для исследования собирают свежевыделенный кал. За 3-4 дня до исследования отменить прием слабительных препаратов, касторового и вазелинового масла и прекратить введение ректальных свечей. Кал, полученный после клизмы, а так же после прием бария (при рентгеновском обследовании) для исследования непригоден.
Емкость для сбора кала получить в процедурном кабинете лаборатории заранее. Предварительно написать на этикетке емкости для кала данные: Ф.И.О., дату рождения, дату и время сбора материала, запись должна быть сделана разборчивым почерком.
До сбора кала предварительно помочиться в унитаз. Далее путем естественной дефекации в унитаз или подкладное судно соберите испражнения. Затем кал забирается ложечкой в чистый, одноразовый контейнер с завинчивающейся крышкой в количестве не более 1/3 объема контейнера. Емкость завинчивается крышкой и доставляется в процедурный кабинет лаборатории медицинской сестре.
Подготовка к исследованию на дисбактериоз
Биоматериал (кал) на кишечный дисбактериоз собирается до начала лечения антибактериальными и химиотерапевтическими препаратами. Если это невозможно, то не ранее чем через 12 ч. после отмены препаратов. Для исследования собирают только свежевыделенный кал.
За 3-4 дня до исследования нужно отменить прием слабительных препаратов, касторового и вазелинового масла и прекратить введение ректальных свечей. Кал, полученный после клизмы, а так же после приема бария (при рентгеновском обследовании), для исследования непригоден.
Специальную стерильную емкость для сбора кала нужно получить заранее в любом процедурном кабинете лаборатории. Предварительно написать на этикетке емкости для кала данные: ФИО, дату рождения, дату и время сбора материала. Запись должна быть сделана разборчивым почерком.
При взятии материала необходимо соблюдать стерильность. До сбора анализа помочиться в унитаз, далее путем естественной дефекации в подкладное судно собрать испражнения (нужно проследить, чтобы не попала моча). Подкладное судно предварительно обрабатывается любым дезинфицирующим средством, тщательно промывается проточной водой несколько раз и ополаскивается кипятком. Кал забирается в чистый одноразовый контейнер (с завинчивающейся крышкой) ложечкой в количестве не более 1/3 объема контейнера.
Материал доставляется в любой процедурный кабинет лаборатории в течение 3 часов с момента сбора анализа. Желательно в течение указанного времени материал хранить в холоде (для этого можно использовать хладопакет или обложить контейнер кубиками льда, приготовленными заранее), но не замораживать.
Для бактериологического исследования испражнения направляют в лабораторию в стерильной баночке или пробирке. При этом накануне в бактериологической лаборатории получают специальную стерильную пробирку с ватным тампоном, хорошо навернутым на проволоку. Больного укладывают на правый бок, левой рукой раздвигают ягодицы, правой рукой вращательными движениями осторожно вводят ватный тампон в заднепроходное отверстие, также осторожно выводят его и вставляют в пробирку, не прикасаясь к краям и стенке. При получении в лаборатории стерильной пробирки (баночки) со вставленной в нее стерильной стеклянной или деревянной палочкой (без тампона) поступают следующим образом. После дефекации больного в чистое судно из середины объема каловых масс стерильной палочкой берут кусочек
источник