Инновации, применяемые в противовирусной терапии при гепатите С, описание основного лечения, перечень пациентов, имеющих прямые противопоказания, побочные эффекты лечения.
Рассеян миф о том, что вылечить гепатит С невозможно. По проценту полного выздоровления хронический гепатит С уверенно обогнал хронический гепатит В. Международная аналитика говорит о 80% выздоровлений при правильно подобранном лечении гепатита С, опирающемся на результаты анализов, особенности организма и генотип вируса.
При достижении полного купирования вирусного размножения в печени существенно снижается интенсивность воспалительных процессов, фиброз не прогрессирует. После терапии в течение следующего года при отсутствии в крови hcv-РНК пациент считается здоровым, а функциональность печени возобновляется. Если курс терапии не достиг своего результата, пациенту назначают повторное лечение по специальным схемам.
Вопросом лечения гепатита С занимается огромное количество ученых. Эффективность уже имеющихся методов результативна у 65% больных. Применяют комбинированную противовирусную терапию с использованием препаратов пегилированного альфа интерферона в сочетании с Рибавирином . Единых общепризнанных стандартов лечения нет, его назначают строго по показателям сыворотки крови, уровню вируса и изменениям ткани печени.
Протяженность терапии — от 4 до 18 месяцев, в зависимости от показаний и состояния здоровья больного. Основным критерием успешного лечения является стойкая ремиссия и снижение уровня некоторых компонентов в крови.
Ученые США предложили свой вариант терапии от вирусного гепатита С: пока лишь для 1 генотипа из 11. Предложенная комбинация препаратов после испытаний привела к полному избавлению от вируса у 96% пациентов.
В году в СНГ прошли испытания новые препараты, с помощью которых удалось достигнуть положительного результата в среднем у 92% пациентов. Медикаменты созданы на основе ингибиторов протеазы, которые действуют именно на вирус гепатита С, блокируя его размножение еще в клетке. Курс лечения в среднем составляет 3 месяца. Препаратом последнего поколения является Вирамидин , который выступает аналогом Рибавирина , вызывая более мягкие побочные эффекты.
Все эти препараты прошли регистрацию и поступили в продажу, но их финансовая доступность пока оставляет желать лучшего.
Существенно может усложнить ситуацию присоединение к имеющемуся гепатиту С других форм вирусного гепатита. Здесь в 97% случаев прогноз неблагоприятный, болезнь оканчивается летальным исходом.
Следует быть готовыми и к некоторым побочным эффектам противовирусной терапии, к которым большинство пациентов быстро адаптируется. Основные побочные проявления при приеме Рибавирина :
- легкая степень гемолитической анемии;
- расстройства желудочно-кишечного тракта;
- головная боль ;
- увеличение количества мочевой кислоты в крови (возможны боли в суставах);
- крайне редко полная непереносимость средства.
Интерферон может дать такие побочные реакции организма, как:
- синдром гриппа (проходит в течение 3 дней);
- слабость, утомляемость;
- изменение состава крови (через два-три месяца): снижение лейкоцитов и тромбоцитов, что чревато инфекциями и кровотечениями;
- снижение веса;
- сухость и чувствительность кожных покровов;
- выпадение волос;
- дисфункции щитовидной железы.
Помимо основных препаратов — Альфа интерферона и Рибавирина , применяют и дополнительную медикаментозную терапию. Это обязательно гепатопротекторы, действие которых направлено на поддержание и улучшение функциональности печени. Ослабленному гепатитом С организму требуются иммуномодуляторы, обеспечивающие более активное сопротивление организма. Показана диета № 5 и отказ от алкоголя. Однако все лечение сугубо индивидуально и зависит от многих факторов течения болезни и общего состояния пациента. Любые способы самолечения могут усугубить процесс.
Хуже реагируют на лечение гепатита С пациенты мужского пола, которым больше сорока лет.
Есть ряд пациентов, которые имеют противопоказания для терапии при гепатите С. Некоторые состояния или заболевания, имеющиеся у больного, препятствуют полноценной противовирусной терапии. К таким пациентам относятся:
- Люди, страдающие тяжелыми недугами, такими как сахарный диабет, ишемическая болезнь сердца, гипертензия, сердечная недостаточность, обструктивные заболевания легких хронического характера (бронхит. бронхоэктаз, эмфизема).
- Перенесшие трансплантацию сердца, почек или легких.
- С индивидуальной непереносимостью Интерферона альфа или Рибавирина .
- Не получавшие лечения при диагнозе гипертиреоидный зоб.
- Беременные женщины.
- Дети, не достигшие трех лет.
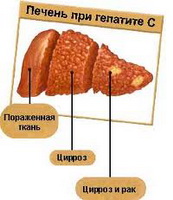
Вирусный гепатит С это инфекционное заболевание, которое передается посредством крови, и характеризуется поражением печени, быстрым переходом в хроническую форму с последующим возможным развитием цирроза печени или злокачественной опухоли.
Лечение в стационаре показано либо пациентам, которым нужно уточнить диагноз, либо больным в острой фазе или в периоде обострения заболевания, для того чтобы провести медикаментозное лечение вирусного гепатита С.
В легких формах, в периодах ремиссии пациент должен соблюдать режим труда и отдыха. Не рекомендуется работать в ночных сменах и на производствах, связанных с тяжелой физической работой, с командировками и с токсическими веществами. Для правильного питания назначается диета № 5.
Медикаментозное лечение вирусного гепатита С делиться на противовирусное и общее лечение симптомов, для поддержания работы печени, и других органов.
Не все пациенты получают противовирусное лечение, так как, во-первых, оно слишком дорогое. Выбирается специальная категория пациентов, те, которые не выздоровели в течении 2-4 месяцев с начало болезни, и те, у которых риск развить хроническую форму гепатита. Лечение направленно на полное выведение вируса из организма, до тех пор, пока вирус не обнаруживается с помощью исследования ПЦР, после 24 недель лечения.
Обнаружение в крови пациента вирусное РНК является прямым показателем к противовирусному лечению. Лечение начинается не ранее 8-12 недель от появления желтухи, только если в крови больного продолжают выявлять РНК вируса гепатита С.
Для лечения используют достаточно эффективные препараты интерферона и пегилированные интерфероны (ПЕГ – ИФН). По эффективности группы препаратов не отличаются, но все-таки рекомендуется проводить лечение с ПЕГ-ИФН, так как последние вводятся в организм реже (1 раз в неделю).
Иногда встречается спонтанное излечение пациента, после перенесения острого гепатита С, поэтому врач обычно выжидает до 12 недель, и только потом назначается лечение. Если же изначально количество вирусного РНК (указывает на наличие самого вируса в крови, на интенсивность его размножения) слишком велико в крови, тогда лечение назначается в начале заболевания.
Лечение с препаратами ПЕГ-ИФН проводят по специальной схеме, в течение 24 недель.
Когда трудно врачу определить фазу гепатита (острая или хроническая форма), назначается комбинированное лечение, состоящее из интерферона рибавирина и ПЕГ-ИФН. Если по истечению 24 недель, не был достигнут устойчивый вирусный ответ (то есть не исчез РНК в крови), назначается дополнительный курс с комбинированным лечением. Лечение из двух препаратов применяется стандартным образом и в обострении при хроническом вирусном гепатите С.
Медикаментозное лечение вирусного гепатита С в хронической форме направленно на подавление вирусной активности и его размножения, на полное выведение его из организма, что в свою очередь приводит к замедлению прогрессии болезни, к регенерации ткани печени и к восстановлению ее функций. Противовирусное медикаментозное лечение способно предотвратить развитие цирроза и карциномы печени.
Пациенты с хронической формой гепатита С должны получить лечение не зависимо от параметров биохимии крови, то есть от уровня АСТ, АЛТ, или билирубина. Главным индексом указывающий на необходимость лечения — это выявление вируса в крови пациента (РНК HCV), особенно если человек ранее никогда не получал лечение. Еще один важный показатель — это гистологический анализ клеток печени, и выявление вирусного поражения печени. Выбираются пациенты с компенсированным хроническим заболеванием, то есть когда печень, не смотря на наличие заболевания, продолжает исправно исполнять свои функции.
Медикаментозное лечение гепатита С абсолютно противопоказано в следующих случаях:
— депрессия, формы, не поддающиеся лечению;
— аутоиммунные заболевания, которых не удается контролировать;
— беременность, или риск возникновения беременности, в случаях, когда пара не способна или не желает использовать контрацептивные методы;
— гипертоническая болезнь, которая трудно поддается стабилизации;
— тяжело поддающийся лечению сахарный диабет;
— хроническая обструктивная болезнь легких.
— анемия, пониженные параметры крови: лейкоциты, тромбоциты;
— креатинин в крови 1,5 мг/дл;
— патологии щитовидной железы, которые ранее не лечились;
— стадия В развития цирроза печени.
Лечение второй группы пациентов проводится в стационаре под строгим контролем состояния здоровья.
Такой диагноз имеет массу последствий, и речь не только о риске осложнений. Если гепатит С превращается в хроническое заболевание, то больному приходится менять свои привычки, рацион питания, режим и образ жизни в целом. Поскольку основной вред вирус наносит печени, употреблять алкоголь, жирную пищу и курить запрещено. Любые токсины могут нанести вред и без того ослабленному органу.
В 80% случаев иммунная система человека справляется с острой формой заболевания, а хронический гепатит С может десятилетиями не проявляться. Это не означает, что можно игнорировать ВГС, употреблять алкоголь и вести нездоровый образ жизни. Наоборот, затаившаяся болезнь намного опаснее. После того, как острая стадия заканчивается, возбудитель гепатита С остается в организме, ожидая подходящего времени и провокационных факторов для того, чтобы проявить себя. Алкоголь, курение и вредная пища занимают ключевые позиции в списке этих факторов.
Стоит подробнее сказать о режиме питания и так называемых щадящих диетах. Исключив из рациона некоторые продукты, можно снизить нагрузку на печень больного ХВГС. Врач назначает диету для пациента индивидуально, учитывая стадию и характер течения заболевания, способ лечения и особенности организма. Однако можно выделить общие рекомендации.
В первую очередь, пациенту с хроническим гепатитом С нельзя употреблять напитки, содержащие кофеин и алкоголь. Пищу лучше делать не слишком соленой, ограничив суточную норму до 2 грамм соли. Этого вполне достаточно для поддержания водного баланса. Специи также крайне нежелательны.
Диета включает блюда на пару, отварное мясо и овощи, каши, вегетарианские супы. В список запрещенных продуктов и блюд попадают:
При нормальном течении заболевания диета назначается на срок от 4 до 6 недель. Стоит также учитывать, что правильный рацион и образ жизни при хроническом гепатите С – это инструмент компенсации побочных эффектов от противовирусного лечения. Врач учитывает такие аспекты, подбирая для пациента режим питания.
Любой врач скажет, что заболевания печени и спиртное – вещи несовместимые. Согласно общепринятому мнению о вреде алкоголя, пить водку и другие крепкие напитки при хроническом гепатите С нельзя. Такая категоричность полностью оправданна, учитывая, что в группу риска входят люди, страдающие алкоголизмом и те, кто регулярно злоупотребляет спиртным. Тем не менее однозначного мнения о критическом количестве крепких напитков среди специалистов нет. Многие убеждены, что вред для печени, пораженной вирусом HCV, зависит от дозы алкоголя и длительности употребления. Рассмотрим две противоположные точки зрения.
По результатам исследований американских медиков, в 2002 году было установлено, что 40–80 г алкоголя в сутки уже оказывают негативное влияние на печень больного и ухудшают прогноз при хроническом гепатите С. Тем не менее ученые так и не установили, как вирус HCV взаимодействует с этанолом, и не смогли однозначно ответить на вопрос, можно ли пациентам употреблять минимальные дозы спиртного. К примеру, шведские и английские медики определили, что даже небольшое количество (10 г и менее) ускоряет процесс фиброза тканей при регулярном приеме алкоголя. Экспериментальным путем было также установлено, что спиртное уменьшает противовирусный эффект от приема интерферона α (ИФН α) и препаратов для лечения хронического гепатита С на его основе. Алкоголь усиливает экспрессию вируса, поэтому пить пациентам, которые проходят терапию, нельзя.
Результаты других исследований не продемонстрировали зависимости между вирусной нагрузкой на организм и систематическим потреблением спиртного в небольших количествах. Эксперимент проводили на двух группах больных гепатитом С, 68 добровольцев принимали по 80 г алкоголя минимум пять лет, а 18 не пили совсем. Значимых различий по динамике развития заболевания выявлено не было. При превышении дневной дозы этанола в 30 г риск развития алкогольного повреждения печени увеличивается, но в равной степени, как для пьющих, так и для непьющих.
Непосредственно никотин и курение табака оказывают минимальное влияние на печень. Однако для больных хроническим гепатитом С может косвенно быть вреден сигаретный дым и канцерогены в смолах. Около 43% смертей при ВГС вызывает гепатоцеллюлярная карцинома, энцефалопатия и рак печени. Как известно, курение способствует развитию онкологических заболеваний. Также стоит учитывать, что такая вредная привычка часто становится причиной нарушений функций пищеварительной системы и желчного пузыря. Это лишняя нагрузка для истощенного вирусной инфекцией организма.
источник
По данным Всемирной организации здравоохранения, от острых и хронических гепатитов в мире ежегодно умирает около 2 миллионов человек, в том числе около 700 тысяч только от гепатита В. Эксперты Британской ассоциации болезней печени говорят о высокой распространенности вируса гепатита В: он превышает заболеваемость ВИЧ в 100 раз. Растёт и процент инфицирования среди молодёжи. Таким образом, вирусные гепатиты представляют серьёзную угрозу для населения.
На данный момент насчитывается более 10 вирусов, вызывающих поражения печени. Наибольший интерес представляют вирусы гепатитов А, В, С, D и Е. Как наиболее опасные и приводящие к большему количеству летальных исходов всех заболеваний печени, выделяют гепатиты B и C.
Вирус гепатита В чрезвычайно устойчив к действию различных факторов. Находясь во внешней среде, может сохранять свои свойства до 7 дней, а при попадании в организм человека приводить к инфицированию. Инкубационный период чаще всего длится до 80 дней. (подробнее в статье «Гепатит B – серьёзная угроза»)
Механизм заражения — парентеральный. Передача происходит от больного или носителя: в результате взаимодействия с биологическими жидкостями, а также во время медицинских или косметических процедур. Устойчивость вируса приводит к тому, что инфицирование может произойти при повторном использовании шприцев, во время маникюра, при стоматологических манипуляциях и пр.
Гепатит С имеет схожий механизм передачи. Заражение чаще всего случается через кровь, во время инъекционных процедур, пирсинга и реже — половым путём. В отличие от вируса гепатита В он гораздо менее устойчив в окружающей среде, поэтому контактно-бытовой путь передачи встречается крайне редко. Инкубационный период обычно составляет 2-3 месяца.
Вирусы гепатитов А, D и E также представляют опасность для человека, но заражение случается значительно реже. В случае с гепатитом D — заражение возможно только при наличии гепатита В, так как для развития он использует белки его оболочки. Гепатиты А и Е распространены в странах с плохой санитарной обстановкой, механизм их передачи — фекально-оральный (читайте статью «Гепатит А. Чем опасен и как не заразиться?»).
Симптомы вирусных гепатитов
Как правило, большинство людей не замечает никаких симптомов, указывающих на вирусный гепатит. Более того, даже общеклинический и биохимический анализы крови не позволяют выявить заболевание на начальных стадиях. Тем не менее, случается так, что болезнь может протекать остро и сопровождаться жалобами на усталость, тошноту и боли в животе. Также для острого течения могут быть характерны такие симптомы, как желтушность кожных покровов и глаз, тёмная моча.
Из-за бессимптомного развития заболевания вирусные гепатиты часто переходят в хроническую форму, приводя к развитию серьёзных патологий, таких как цирроз или рак печени.
На поздних стадиях хронического гепатита может происходить поражение нервной и сердечно-сосудистой систем, суставов.
Для диагностики вирусных гепатитов, прежде всего врач собирает тщательный анамнез. Назначают лабораторные и инструментальные исследования: биохимический анализ крови, УЗИ и др. Но главный способ выявления вируса и уточнения острой или хронической формы заболевания — обнаружение антигенов вирусов гепатита, антител к ним, и выявление их ДНК и РНК (в зависимости от типа вируса).
Так, для острого течения гепатита В характерно наличие HBsAg и антител класса IgM к HBcAg. О хроническом течении говорит присутствие HbsAg в течение 6 месяцев.
Для быстрого обнаружения вируса существуют экспресс-тесты на вирусы гепатита А и В.
К сожалению, специфического лечения вирусных гепатитов в настоящее время не существует. Терапия направлена на увеличение продолжительности жизни и включает в себя специальные противовирусные препараты.
Лекарственные препараты, направленные на подавление репликации вирусов гепатита, чаще всего назначаются пожизненно. Кроме того они имеют ряд неприятных побочных эффектов и не отличаются «демократичной ценой». У некоторых людей может развиваться лекарственная устойчивость, что значительно усложняет лечение.
Поздние стадии заболевания — рак и цирроз печени обычно заканчиваются летальным исходом, так как химиотерапия или хирургическое вмешательство могут продлить жизнь лишь на несколько лет.
Именно из-за сложности диагностики и лечения вирусных гепатитов профилактика играет решающую роль в борьбе с этими заболеваниями. Только иммунизация может исправить ситуацию с повсеместным распространением болезни.
В 1990 году было положено начало вакцинопрофилактики в нашей стране. Она осуществлялась с помощью бельгийской вакцины «Энджерикс» и показала эффективность и безопасность применения.
В 1992 году была разработана и успешно прошла испытания вакцина отечественного производства Комбиотех. В настоящее время для вакцинации используются несколько вакцин: Регевак, Бубо-Кок, Бубо-М, АКДС-ГЕП В, а также зарубежные — Инфанрикс Гекса, Шанвак В. Все они прошли тщательные проверки на соответствие требованиям ВОЗ по эффективности и безопасности.
После 1997 года обязательная вакцинация новорождённых была закреплена Федеральным законом и по рекомендации ВОЗ была включена в Национальный календарь профилактических прививок.
Такая стратегия привела к серьёзному снижению заболеваемости в нашей стране. По данным Всемирной организации здравоохранения вакцинопрофилактика позволила добиться снижения инфицирования среди иммунизированных детей до 1%.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком
Вирус гепатита А представляет опасность для грудных детей и лиц пожилого возраста — у них он протекает тяжело, но осложнения не характерны. Это заболевание встречается повсеместно, а за счёт его широкой распространённости и простоте инфицирования (через питьевую воду, загрязнённые продукты) представляет серьёзную угрозу здоровью населения.
Так, например, самой серьёзной вспышкой заболевания считается эпидемия 1988 года в Шанхае. По данным эпидемиологов тогда было заражено около 300 000 человек. Инфицирование произошло во время употребления в пищу моллюсков. Причём вирус гепатита А устойчив к воздействию физических факторов, поэтому термическая обработка продуктов не помогла.
Гепатит Е особенно опасен для беременных женщин, так как может приводить к стремительному развитию печёночной недостаточности. В остальных случаях наблюдается выздоровление.
Гепатит D, имеющий тяжёлое течение и приводящий к серьёзным последствиям, поражает лишь людей, инфицированных вирусом гепатита В.
Таким образом, можно заметить, что вакцинация позволяет предотвратить серьёзные последствия: инфицированием гепатитами В и D, а значит, и тяжёлого течения других заболеваний печени.
Поездки в отпуск и командировки не всегда могут хорошо заканчиваться, если вы не проводили вакцинацию. Отправляясь в Индию, Африку, Юго-Восточную Азию и даже Восточную Европу, необходимо позаботиться о профилактике вирусных гепатитов А и В.
В настоящее время существуют вакцины рекомбинантные и из плазмы крови. В первом случае используется HBsAg, который синтезируют в клетках молочной железы или дрожжах. Во втором случае — HBsAg получают из плазмы крови. По эффективности эти вакцины не отличаются.
Вакцинация против гепатита В происходит в три этапа: первый — при рождении, а два других одновременно с вакциной АКДС. Такая схема создает у более чем 95% детей повышение титра anti-HBs, а значит – обеспечивает защиту от гепатита В, как минимум, на 15 лет, чаще — пожизненно.
Иммунопрофилактика против гепатита А проводится, чаще всего, с помощью инактивированных вакцин и применяется для детей старше 12 месяцев и взрослых. Курс составляет 2 дозы с интервалом от 6 до 18 месяцев. В нашей стране используют такие вакцины против гепатита А: отечественнае — ГЕП-А-ин-ВАК и зарубежные — Хаврикс, Вакта, Аваксим, Аваксим 80.
В настоящий момент, вакцины от гепатита С не существует, однако в этом направлении ведутся масштабные исследования. Предотвратить заражение можно лишь путём неспецифической профилактики: соблюдением санитарных норм, информированием населения.
Вакцинацию против гепатита В необходимо проходить всем детям и подросткам в возрасте до 18 лет, а также ранее не вакцинированным людям, и тем, кто подвержен значительному риску инфицирования:
- медицинские работники,
- лица, находящиеся в контакте с HBsAg положительными людьми,
- люди, нуждающиеся в частых переливаниях крови и ее компонентов.
Вакцинацию против гепатита А рекомендуется проводить детям от 12 месяцев и взрослым. Особенно важна своевременная профилактика гепатита следующим лицам:
- люди, часто путешествующие или находящиеся в командировках,
- проживающие с инфицированным человеком.
Плохая санитарная обстановка и отсутствие чистой питьевой воды часто становятся причинами инфицирования.
Противопоказанием к вакцинации может служить наличие в прошлом аллергических реакций к компонентам вакцины.
Вакцина одобрена при беременности и кормлении грудью.
Кроме дискомфорта на месте прививки, нечасто наблюдалось незначительное повышение температуры.
Все проведенные исследования не выявили связи вакцинации с аутоиммунными заболеваниями, диабетом, синдромом Гийена-Барре или множественным склерозом. Крайне редки случаи анафилактических реакций.
Вакцины, применяемые в нашей стране, соответствует стандартам качества, установленным Всемирной организацией здравоохранения: они безопасны, отвечают всем технологическим требованиям, простые в применении и обладают высокой эффективностью.
Вакцинация ребёнка — первый шаг на пути к здоровью и профилактике серьезных заболеваний. Ведь если болезнь проще предотвратить, чем лечить.
В 2016 году согласно рекомендациям Всемирной ассамблеи здравоохранения, была разработана стратегия по борьбе с вирусным гепатитом. Эта масштабная кампания предполагает своей целью перспективу прекращения передачи заболевания.
Комплекс действий составлен вплоть до 2030 года, когда планируется достижение окончательных результатов, и включает в себя 5 стратегических направлений.
Ведется масштабная работа по каждому из них. Каждые два года по инициативе ВОЗ и Всемирного альянса по гепатиту проводится саммит, на котором обсуждают способы улучшения стратегии по борьбе с вирусным гепатитом.
Представьте себе масштабы работы, которая проводится для благополучия населения.
Сегодня борьба с гепатитом приобретает приоритет для общественного здравоохранения, а вакцинопрофилактика играет ведущую роль в здоровье нас и наших близких.
- http://www.who.int/immunization/Hepatitis_B_Rus_Mar2008.pdf — вакцины против гепатита В, изложение позиции ВОЗ.
- http://apps.who.int/iris/bitstream/10665/250042/1/WHO-HIV-2016.06-rus.pdf?ua=1 — глобальная стратегия сектора здравоохранения по вирусному гепатиту 2016-2021.
- В.В. Ботвиньева, М.Г. Галицкая, Т.В. Родионова, Н.Е. Ткаченко, Л.С. Намазова-Баранова -«Современные организационные и методические принципы вакцинации детей против гепатита В».
- Лысанов Ю.И., Шаманова Л.В — «Вирусные гепатиты: распространённость и динамика заболеваемости».
- Лапасов С.Х., Хакимова Л.Р., Аблакулова М.Х., Валиева М.Х. — «Диагностика, лечение и профилактика хронического гепатита B с позиции доказательной медицины».
- Т.Г. Дмитриева «Сравнительная клинико-лабораторная характеристика типичных форм вирусного гепатита С, В и микст гепатита В+С у детей».
Автор: Ольга Ройфман
Источник: ММК Формед
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Распространенность гепатита С в целом достигает 2%. В России количество инфицированных по предварительным подсчетам достигает 5 млн. В последнее время мы стали свидетелями резкого роста инфицирования данным заболеванием.
Такая вероятность составляет, по разным данным, до 10-30%. Как правило острый гепатит С практически не выявляется клинически и часто переходит в хронический.
С случае хронизации гепатита С самостоятельного излечения не происходит и требуется медикаментозное лечение.
Как правило, заражение вирусом ведет к хроническому вирусному гепатиту С. Чаще течение гепатита С клинически никак определенно не проявляется(без симптомов), существуют лишь общие симптомы : общая слабость, суставный дискомфорт, незначительное повышение температуры тела — в общем ничего, что бы указывало на поражение печени, однако зараженному человеку все же требуется наблюдение врача.
Наблюдение специалиста необходимо так как существует риск активации заболевания с активным поражением печеночной ткани и внепеченочных поражений — весь период носительства вируса эта угроза сохраняется. Наблюдение специалиста включает в себя определение печеночных проб и серологии крови ( ПЦР исследование активности инфекционного процесса) . Если выявляется неблагоприятная картина печеночных проб, или высокая вирусная нагрузка(высокий уровень выявляемого в крови генетического материала вируса), то требуется проведение противовирусной и гепатопротекторной терапии потому, что высок риск развития цирроза печени.
В первую очередь у лиц, злоупотребляющих алкоголем. Цирроз у них развивается в течение 5-8 лет от начала заболевания.
В группе риска пожилые люди и дети. Часто, им противопоказаны некоторые виды противовирусного лечения.
Лица со сниженным иммунным ответом – страдающие иммунодефицитами или хроническими аутоиммунными или аллергическими заболеваниями.
Гепатит С может протекать в форме острого или хронического инфекционного заболевания. Острая форма может перейти в хроническую( чаще так и происходит), а хроническая в, свою очередь, может иметь эпизоды обострения.
Для гепатита с характерны три варианта течения :
- выздоровление на стадии острого гепатита — в течение 6-12 месяцев с момента заражения (причем в крови исчезают маркеры гепатита С). Такой благоприятный исход ожидает 20% лиц подвергшихся заражению.
- носительство вируса гепатита С- при этом варианте симптомы поражения печени исчезают, а вот анализы на наличие вируса в крови остаются положительными. Этот вариант течения инфекционного заболевания наблюдается часто — до 20% от числа инфицированных. Чаще обнаруживается данная форма случайно – при профилактических обследованиях по поводу других патологий и заболеваний. Прогноз при этой форме заболевания не установлен – даже при отсутствии лабораторных признаков поражения печени процесс распространения вируса и его пагубное влияние на функцию данного органа может прогрессировать.
- развитие хронического гепатита – это самая частая форма протекания болезни (60-70%) . Характеризуется клиническими и лабораторными проявлениями поражения печени и высокой активности вируса.
Как правило переход острого гепатита С в хронический не выявляется клинически – острый гепатит не проявляет себя, а хронический выявляется лишь на стадии цирроза и печеночной недостаточности.
Гепатит С прогрессирует медленно, потому анализ течения и прогнозов по выздоровлению будет проведен через несколько десятков .
Если этого не случилось, то происходит переход в хронический гепатит, который может протекать десятилетиями.
- При активном течением гепатит (повышенная активностью трансаминаз+ высокая вирусная нагрузка) риск трансформации в цирроз печени в течение 20 лет составляет 20%.
- При циррозе печени возможность развития рака печени составляет 5%.
- Возрастает вероятность развития рака печени при одновременном наличии двух инфекций – гепатит В + гепатит С.
- Потребление алкоголя в разы повышает риск развития рака печени.
Для того, чтобы гепатит не перечеркнул все Ваши жизненные планы необходимо своевременное и адекватное лечение.
Прежде всего, начните с обращения к врачу для консультации и обследования. Нужно установить тип вируса и фазу течения инфекции, оценить состояние печени. Результаты данных исследований дадут врачу полную информацию о текущем состоянии дел и позволят выбрать адекватную схему лечения.

Ежегодно появляются все новые противовирусные препараты для лечения гепатита С, результаты их лабораторных и клинических исследований обнадеживают. Потому, даже если первый этап лечения инфекции не дал излечения, это не повод для паники. Будет проведено повторное курсовое лечение – с корректировкой препаратов или дозировок.
Естественно, что на фоне уничтожения вирусов необходимо ,чтоб пациент понес минимальные «санитарные потери» печеночной ткани. С этой целью назначаются специальные препараты — гепатопротекторы (эссенциале, фосфоглив, силимар, липоевая кислота), они не обладают противовирусным действием , однако вносят неоценимый вклад в дело сохранения клеток печени и их нормального функционирования.
Иммуномодуляторы эффективно помогают активизировать иммунный ответ, что позволяет организму более энергично бороться с инфекцией (задаксин). Однако необходимо следить за лабораторными показателями состояния печени – иногда иммунная система проявляет неуместный азарт в деле уничтожения инфицированных клеток -что вызывает массовую гибель гепатоцитов (клетки печени).
Не занимайтесь самолечением, это смертельно опасно !
С осторожностью относитесь к предложенным альтернативным методикам лечения — обсудите их с Вашим лечащим врачом.
Сегодня часто встречаются недобросовестные целители или чудесные лекарства «от всего» — на их рекламу затрачиваются колоссальные деньги , но их эффективность в лучшем случае стремиться к нулю, в худшем — вредит здоровью.
Главное – в лечении этого грозного заболевания это вовремя помочь иммунной системе уничтожить инфекцию.
Она индивидуальна — выбор схемы и продолжительности курса лечения определяется видом вируса, стадией заболевания и течением инфекционного процесса. Курс комбинированного лечения интерферон + рибавирин в среднем длиться 12 месяцев.
В отличие от многих инфекционных заболеваний, при хроническом гепатите С еще не разработана стандартная схема лечения – она формируется в процессе лечения, в зависимости от промежуточных результатов лечения.
Рибавирин как правило легко переносится. Часто в биохимическом анализе крови находят следи повышенного разрушения эритроцитов + различная степень гемолитической анемии. Иногда имеется явления диспепсии(тошнота, рвота), головная боль, повышенный уровень мочевой кислоты в крови, крайне редко — непереносимость препарата.
Лечение интерферонами редко обходится без побочных эффектов :
1. После инъекции интерферона у большинства больных отмечается гриппоподобный синдром(общее недомогание, слабость, озноб).
2. Через 2-3 часа температура повышается до 38-39 , возможен озноб, ломота в мышцах, суставах, общая слабость. Длительность этого периода от нескольких часов до 2-3 дней.
3. В течение месяца происходит адаптация организма к данному препарату и гриппоподобный синдром исчезает.
4. На втором-третьем месяце лечения могут наблюдаться снижение числа лейкоцитов и тромбоцитов в общем анализе крови. На основании выраженности этих симптомов интерферон отменяют или снижают его дозировку. Вот почему необходимо ежемесячно в обязательном порядке проводить контрольные анализы крови(общий и биохимический анализ крови) и консультироваться у ведущего специалиста.
5. Редко на фоне применения интерферона может наблюдаться: выпадение волос, депрессия, снижение веса, нарушение функции щитовидной железы.

Самыми дорогими из списка применяемых препаратов интерфероны.

- общий анализ крови
- биохимический анализ крови
- анализ на гормоны щитовидной железы
- ПЦР на HCV -РНК (качественный, количественный, генотипирование)
- Коагулограмма
Через 2 недели лечения проводят:
- общий анализ крови
- контроль наличия HCV-РНК в сыворотке крови( раннее исчезновение HCV-РНК является благоприятным фактором в оценке эффективности лечения)
Через 4 недели :
- общий анализ крови
- контроль наличия HCV-РНК в сыворотке крови
Раз в 3 месяца необходим контроль гормонов щитовидной железы. При необходимости врач может назначить и дополнительные обследования.
Для оценки общего состояния и знакомства с результатами текущих лабораторных исследований необходимо ежемесячное посещение лечащего врача. Имеет большое значение своевременная корректировка лечения и оценка промежуточных результатов- потому будьте предельно ответственны и добросовестны.
Автор: Ткач И.С. врач, хирург офтальмолог
источник
Сегодня большинство родителей очень скептически относятся к рекомендациям врачей-педиатров о необходимости привить своего ребенка от такого инфекционного заболевания, как гепатит В. Отчасти такая ситуация сложилась из-за большого количества информации о негативных последствиях вакцинации в целом, а отчасти и потому, что, к счастью, большинству людей не приходилось сталкиваться с гепатитом В и видеть последствия этой тяжелой инфекции.
Сейчас много говорится о негативной стороне введения вакцин, о последствиях, осложнениях, нецелесообразности прививать ребенка от гепатита В, да еще и в таком раннем возрасте, и вместе с тем слишком мало информации о том, зачем нужна эта прививка, почему она включена в календарь вакцинации, от чего защищает. В этой статье попробуем рассмотреть все стороны прививки от гепатита В, и прежде всего затронем тему целесообразности вакцинации детей.
Это инфекционное заболевание вирусной этиологии, которое поражает в основном клетки печени человека. Возбудителем является ДНК-содержащий одноименный вирус. Существует очень много клинических форм протекания инфекции – от бессимптомного вирусоносительства до острого желтушного варианта гепатита, хронического течения болезни, цирроза и рака печени, острой или хронической печеночной недостаточности.
Заразиться вирусом гепатита В можно следующими путями:
- При переливании гемокомпонентов (плазма, эритроциты, тромбоциты, лейкомасса и пр.) или цельной крови;
- Непосредственный контакт с кровью и некоторыми другими биологическими жидкостями больного человека или вирусоносителя (укол шприцом, другими медицинскими инструментами);
- Заражение при незащищенных половых контактах;
- При тесных бытовых контактах в семье, где есть больной гепатитом и непривитый ребенок;
- Вертикальный путь передачи – от матери к ребенку (во время беременности при патологии плаценты и родов).
Дело в том, что именно новорожденные дети имеют большой риск осложнений и развития хронической инфекции при заражении гепатитом В из-за недоразвития иммунной системы. Кроме того, не все беременные женщины проходят скрининг на носительство вируса, а существующие методики его определения не обладают 100% точностью. Потому риск того, что мать может быть носителем инфекции и передаст ее малышу во время родов, достаточно велик.
Также эффективность прививки будет максимальной, если ее начать с первых дней жизни ребенка и соблюдать все термины ревакцинаций.
Вакцинированию против гепатита В подлежат все новорожденные дети (согласно национального календаря прививок). Кроме новорожденных, вакцинация от гепатита В рекомендована следующим контингентам населения (группы риска):
- детям, рожденным от матерей, которые больны гепатитом или являются носителем вируса;
- пациентам, которые длительное время получают внутривенные инфузии компонентов крови;
- люди, которые находятся на лечении программным гемодиализом;
- все медицинские работники, особенно – манипуляционные и хирургические медсестры, врачи-хирурги;
- члены семьи, где есть больной гепатитом;
- люди, которые направляются в регион с повышенной заболеваемостью гепатитом В;
- инъекционные наркоманы, люди с большим количеством случайных половых связей.
В настоящее время к применению позволены только генно-инженерные вакцины против гепатита В. Их изготавливают путем генной модификации рекомбинантной вирусной ДНК в клетках дрожжевидных грибков. Вирус гепатита В владеет несколькими антигенами, к которым у человека может развиваться иммунитет. Все вакцины имеют в своем составе поверхностный антиген оболочки вируса (HBsAg). Именно к этому иммуногенному компоненту и развивается иммунитет у привитых людей.
Не стоит бояться того, что после прививки можно заразиться гепатитом. Этого случиться никак не может. Ведь в организм с вакциной вводится только один антиген вируса, а не полноценный инфекционный агент.
Как правило, используют ту вакцину, которую закупило лечебно-профилактическое учреждение (в большинстве случаев они отечественные). Делают такую прививку абсолютно бесплатно. Если вы хотите привиться дорогой импортной вакциной, то вам придется заплатить за нее из своего кошелька.
- Вакцина от гепатита В дрожжевая рекомбинантная – отечественного производства (Комбиотех Лтд), чаще всего используется при массовых прививках детей.
- Энджерикс-В – производят в Бельгии (GlaxoSmithKleine), имеет 2 разновидности, которые отличаются дозой (для детей и взрослых).
- Эбербиовак НВ – производится совместно Кубой и Россией, часто используется для массовых прививок.
- Н-В-VAX II – изготавливается в США, имеет несколько доз.
- Sci-B-Vac – производится в Израиле.
- Поливакцина Бубо-кок (от гепатита В, коклюша, дифтерии и столбняка), отечественного производства.
Часто у родителей возникает вопрос, можно ли сделать первую прививку одной вакциной, а следующие другой. Можно – все зарегистрированные вакцины являются взаимозаменяемыми, но без особой нужды делать этого не нужно.
Так как в составе вакцины присутствует только один антиген, то необходимо несколько прививок для того, чтобы выработался иммунитет (вакцина от гепатита В не обладает сильной иммуногенностью). Существует 2 основные схемы вакцинации. Первую используют у всех детей, которые не относятся к группам риска по заболеваемости гепатитом. Вторую применяют у детей с повышенным риском развития инфекции.
Стандартная схема вакцинации от гепатита В выглядит следующим образом – 0-1-6 месяцев. Первую прививку делают еще в роддоме, вторую – по достижению месячного возраста, а третью – не раньше, чем через 5 месяцев (на 6 месяце жизни). Такая же схема используются для прививания детей старшего возраста и взрослых (второй укол делают через месяц после первого, а третий – через 5 месяцев). Основной принцип – придерживаться установленного интервала между прививками.
Детей из группы риска (мать болеет или является носителем гепатита В, мать не обследована во время беременности, в семье есть больной гепатитом, ребенок из неблагополучной семьи) прививают по другой схеме: 0-1-2-12 месяцев.
Как быть, если схема нарушена? Ведь часто прививка противопоказана, например, из-за острой болезни. В таких случаях необходимо следовать принципу – минимальный временной промежуток между прививками составляет 1 месяц, максимальный –4 месяца для второго укола и 4-18 месяцев для третьего. В таких случаях иммунитет формируется полноценный.
После первого укола иммунитет развивается примерно у 50% людей, после второго – у 75%, а после третьего – почти у 100%. Длительность иммунной защиты имеет индивидуальные особенности, в среднем составляет 8-10 лет.
Все вакцины от гепатита В имеют в своем составе гидроокись алюминия. Данное вещество исполняет роль носителя антигена вируса. В связи с этим все уколы должны проводиться строго внутримышечно.
Во-первых, при подкожном введении состав вакцины адсорбируется жировой клетчаткой и высвобождается постепенно, что приводит к значительному снижению иммуногенности и к отсутствию развития полноценного иммунитета. Если ошибочно доза введена подкожно, то прививку не считают выполненной и обязательно повторяют.
Во-вторых, попадание гидроксида алюминия в жировую клетчатку приводит к развитию специфического воспаления, которое может протекать на протяжении нескольких месяцев. При внутримышечном введении воспалительный процесс тоже развивается, но проходит гораздо быстрее.
Малышам до 3 лет укол делают в боковую поверхность бедра (даже у новорожденных мышцы этой группы хорошо развиты), детям старше 3 лет рекомендуют вводить вакцину в дельтовидную мышцу плеча.
Введение вакцины против гепатита В противопоказано в таких случаях:
- Тяжелые аллергические осложнения при предыдущем введении данной вакцины (отек Квинке, анафилактический шок);
- Повышенная чувствительность к любому компоненту вакцины;
- Острое заболевание или обострение хронической патологии;
- Прогрессирующая болезнь нервной системы (например, гидроцефалия, эпилепсия);
- Недоношенные дети (массой до 2 кг), по достижению указанной цифры вакцинация проводится по стандартной схеме.
Часто родители путают побочные эффекты и поствакцинальные реакции, которые являются абсолютно физиологическим ответом организма на введение чужеродного белка.
Местные поствакцинальные реакции (в области укола): боль, покраснение, зуд, инфильтрация до 8 см.
Место укола не нужно смазывать медикаментами, чесать, тереть и пр. Спустя 7-10 дней все само заживет.
Общие поствакцинальные реакции: краткосрочное нарушение общего самочувствия, повышение температуры до субфебрильных цифр.
Как правило, такие симптомы не продолжаются более 3 дней, если у ребенка сильный жар, то причина не в прививке, возможно, малыш просто заболел, что совпало с вакцинацией.
- Аллергические осложнения (отек Квинке, сывороточная болезнь, развитие аллергического миокардита, гломерулонефрита. артрита), кожные аллергические реакции (крапивница, эритема, дерматит и пр.), анафилактический шок;
- Миалгия;
- Периферическая невропатия;
- Паралич лицевого, глазного нерва;
- Синдром Гиена-Барре.
Это тяжелые осложнения, которые в единичных случаях приводят к летальному исходу, если медицинская помощь не была оказана вовремя.
Примечание: предоставленная выше информация взята из открытых источников
Прививку от гепатита В ребенок, получает в первые часы после своего рождения. Глядя на то, с какой поспешностью врачи стремятся вакцинировать малыша, который не прожил еще и суток задаешься вопросом, что же это за болезнь такая страшная, что прививку нужно делать немедленно? Может быть, эпидемия, которая сотнями косит людей и поэтому с прививкой никак нельзя медлить?
Если вернуться к началу статьи (способы заражения гепатитом В), то по признанию самих создателей вакцины, она была разработана для достаточно немногочисленного контингента. Это в первую очередь люди, имеющие близкий контакт с носителем вируса, через медицинский инструмент недобросовестных медицинских работников, люди ведущие беспорядочную половую жизнь и принимающие наркотические средства внутривенно.
Что же касается вакцинации от гепатита В новорожденных детей, то им прививка показана только в том случае, если их родители находятся в группе риска или уже были инфицированы. Почему же в таком случае прививают всех новорожденных подряд, независимо от того находятся их родители в группе риска по гепатиту В или даже близко не приближались к этой категории?
Причина массового прививания новорожденных проста. До этих детей проще всего добраться. Люди, которым действительно показана эта прививка, вряд ли пойдут ее делать. Заставить взрослого, дееспособного человека вколоть себе непонятно что никто не может. До принудительной вакцинации взрослых людей, к счастью ни в одной стране еще не додумались.
Что же касается детей, то тут все очень просто. Достаточно как следует напугать родителей, и они сами понесут своих чад на прививку. Некоторые, конечно, сопротивляются. Правда, в случае с вакцинацией от гепатита В, мнением родителей никто не интересуется. Судите сами, прививку ребенку делают всего через несколько часов после его рождения.
В это время родители думают обо всем чем угодно, только не о вакцинации. В некоторых случаях за разрешением сделать малышу прививку подходят к женщине, едва отошедшей от наркоза. До прививки ли ей? О сознательном, взвешенном принятии решения в этой ситуации говорить не приходится. Вот и получается, что прививку эту делают практически без разрешения родителей, видя в каждом новорожденном младенце потенциальную угрозу распространения вируса гепатита В.
Вместо того, чтобы ограничить сферу применения прививки, определяя ее границы в соответствии с объективной угрозой заражения и отсутствием противопоказаний, представители здравоохранения пытаются подвергнуть вакцинации всех без исключения детей. Впрочем, учитывая ценности общества, где деньги стоят на первом месте, удивляться ничему не приходится. Продажа наркотиков приносит миллиардные прибыли. Так зачем с этим бороться?
Можно ли делать новорожденному ребенку прививку, это вопрос особый. Врачи утверждают, что вакцинировать можно только абсолютно здоровых детей. Поэтому ни один здравомыслящий родитель не позволит делать прививки ребенку, если наблюдается хоть малейшее отклонение в его здоровье. Даже если мама готова двумя руками голосовать за вакцинацию, вряд ли она даст прививать ребенка с расстройством желудка или признаками аллергии. Даже небольшой насморк является поводом отложить прививку «на потом».
Об общих противопоказаниях к вакцинации от гепатита В мы уже писали здесь, но хочется напомнить, что это лишь официальные данные, доступные практически в любой медицинской брошюре. Более широкий список, когда не стоит делать прививку, мы постараемся собрать чуть позже.
В случае вакцинации детей от гепатита В, о здоровье младенца, которому всего лишь несколько часов отроду можно только догадываться. По умолчанию считается, что ребенок здоров, если при рождении у него не было обнаружено каких-либо патологий. О том, есть ли у малыша аллергия, все ли в порядке с вилочковой железой не знает никто. Поэтому и реакцию его организма на чужеродное вещество предугадать невозможно.
И это притом, что в странах Европы перед вакцинацией от гепатита В, у пациента узнают, нет ли у него аллергии на дрожжи. Если врач, зная о наличии аллергии, все же сделает прививку, то ему грозит судебное разбирательство, штраф и дисквалификация. В России о какой-либо ответственности врачей перед пациентом говорить не приходится. Врач почти всегда прав. А в случае с вакцинацией врач вообще не несет ответственности за последствия.
источник
При хронической форме гепатита С не обойтись без противовирусной терапии (ПВТ). Основная цель такого лечения – избавить пациента от симптомов заболевания надолго. Действие специальных препаратов направлено на устранение воспалительных процессов в печени. При этом показатели уровня вируса в крови не определяются. Противовирусная терапия гепатита С помогает добиться стойкой ремиссии у большинства пациентов.
Вначале следует сказать, кому подходит этот вид терапии, так как не все пациенты могут принимать препараты ПВТ. Терапия показана для следующих групп больных:
- женщины;
- люди с обнаруженным генотипом вируса (любого, кроме 1);
- те, у кого имеет место повышенная активность трансаминаз;
- совершеннолетние пациенты, не достигшие возраста 40 лет;
- больные с массой тела, которая не превышает 75 кг;
- имеющие нормальные гематологические показатели.
Но это не означает, что всем остальным пациентам терапия запрещена. Теоретически, лечение может получать любой больной с виремией.
ПВТ может быть применена для ребенка старше 2 лет, но только если его родители не против.
Показаниями на проведения ПВТ являются:
- обнаружение вируса гепатита в крови;
- компенсированное поражение печени;
- мостовидный фиброз;
- компенсированный цирроз;
- гепатит в хронической форме с выраженным фиброзом.
При полном отсутствии фиброза или незначительном его проявлении терапию могут отсрочить.
Это обусловлено тем, что у таких больных вероятность обострения очень низкая, поэтому они не нуждаются в срочном лечении сильнодействующими медикаментами.
Сегодня ПВТ считается самым эффективным способом лечения гепатита С. На положительный результат и полную ремиссию могут рассчитывать многие пациенты. При этом практически отсутствуют рецидивы.
Эффективность лечения зависит от следующих факторов:
- пола и возраста пациента;
- степени и скорости развития патологического процесса;
- типа вируса;
- давности инфицирования.
Вирус гепатита последовательно проходит несколько стадий – от 0 до 5. Последний этап характеризуется тотальным поражением печени и началом цирроза. После этого полностью восстановить орган уже не удастся.
На выбор лекарственных средств влияет стадия развития болезни. Препараты должен подбирать врач, который в зависимости от состояния больного разрабатывает эффективную схему. Если имеет место нулевая стадия, то ПВТ применяют редко. Ее использование возможно при наличии симптомов и повышенной динамики развития вируса.
Выяснить необходимость лечения помогут анализы на определение АЛТ и АСТ, которые еще называют печеночными пробами. Данные исследования выявят нарушения в функционировании печени.
На длительность лечебного курса влияет генотип вируса:
1. Примерно у 50-75% пациентов выявляют 1 генотип. Для них срок лечения составляет до 1 года. Препараты используют в соответствии с весом в полных дозах.
2. При 2, 3 генотипах вируса проводят полугодовой курс. Лекарственные средства принимают в определенной дозировке, вне зависимости от веса пациента.
3. Пациенты с 4 и 5 генотипами должны пройти курс протяженностью 48 недель.
4. При 6 генотипе терапия подбирается в индивидуальном порядке.
На сроки также влияют промежуточные результаты анализов.

Продолжительность ПВТ интерферонами составляет около 48 недель. Этого достаточно для того, чтобы достичь стойкой ремиссии. Лучшего результата удается добиться при лечении больных со 2 и 3 генотипом вируса. Вероятность выздоровления у них достигает 95%.
При составлении схемы лечения нужно брать во внимание множество факторов. Препараты подбирают в соответствии с индивидуальными особенностями пациента.
Для того чтобы предотвратить изменения в составе крови, избежать побочных эффектов и получить эффект от лечения, интерфероны совмещают с Рибавирином.
Сегодня применяют трехкомпонентное лечение, включающее Рибавирин, интерферон и противовирусные медикаменты прямого действия. Эффективность такой терапии составляет до 98%.
В основном применяются такие средства, как Боцепревир, Телапревир и Симепревир. Они действуют на сам вирус и нередко применяются при отрицательном ответе на терапию.
Их использование преследует 3 цели:
- повышение эффективности ПВТ;
- предупреждение цирроза печени;
- устранение рецидива заболевания после успешно проведенного лечения.
Такая ПВТ значительно ухудшает самочувствие. К тому же лечение стоит достаточно дорого.
Относительным новшеством является лечение без использования интерферона. Эффективность такой терапии доказана при:
- I генотипе вируса;
- лечении без использовании Рибавирина;
- циррозе печени.
Безинтерфероновая терапия гепатита С более безопасна и дает минимальное количество побочных эффектов. Но у нее есть два недостатка: разрешение на проведение дают не во всех странах, и стоимость ее крайне высока.
В комбинации с Рибавирином безинтерфероновые средства дают 99% вирусологического ответа, даже если у пациента 1-й генотип вируса. Успехи в лечении без помощи этого препарата наблюдаются в около 95% случаев. Это касается даже больных с циррозом печени.
Терапия предоставляет возможность ударно лечить даже больных с ВИЧ, циррозом и другими серьезными поражениями, с которыми не справляются препараты старого образца.
Пациентам с хронической формой гепатита С не обойтись без применения гепатопротекторов. Это так называемая поддерживающая терапия, которая призвана наладить работу печени и восстановить ее ткани.
Препараты из этой группы не действуют на сам вирус. Но они необходимы для поддержания печени, которая была повреждена. К таким средствам относят Фосфоглив, Эссенциале и Силимар.
При хронической форме гепатита необходимы иммуномодулирующие препараты. 
Иммуносупрессивная терапия подавляет патогенные процессы. Ее применяют при аутоиммунном и токсическом гепатите, при вирусной форме используют редко. Целесообразно применять ее только в том случае, если иммунная система вредит печени больше, чем вирус.
При активном воспалительном процессе врач может назначить Преднизолон и Азатиоприн. Для того чтобы усилить эффект и поддержать печень, необходимо отказаться от алкоголя и курения, соблюдать диету и все предписания врача.
Используют средства прямого действия. В России прошли проверки и получили сертификат два таких средства: Телапревир и Виктрелис. Они оказывают действие на клетки вируса. Их преимущества – эффективность и отсутствие побочных эффектов.
Телапревир назначают тем, кто ранее не получал противовирусные препараты или имеет выявленную хроническую форму заболевания. Его применяют и при раннем лечении интерферонами. Но эффект обычно незначителен.
Дозировку определяют после тщательного исследования, помогающего установить, насколько сильно были повреждены ткани печени. Она также зависит от генотипа вируса.
У Телапревира есть свои противопоказания:
- дисфункция печени;
- пожилой и детский возраст;
- почечная недостаточность;
- нарушение функций почек.
Препарат редко вызывает побочные эффекты. Рецидивы после лечения им не наблюдаются.
Виктрелис применяют в комбинированной терапии наряду с Рибавирином. Он подойдем тем пациентам, которым не показана стандартная ПВТ. Не рекомендуют его детям и беременным.
ПВТ может вызывать следующие побочные эффекты:
- тахикардия, нарушение сердечного ритма;
- нарушения зрения, конъюнктивит;
- железодефицитная анемия;
- общая слабость, головная боль и недомогание;
- со стороны пищеварительной системы – ухудшение аппетита и пищеварения, кишечные боли, диарея;
- со стороны нервной системы – повышенная агрессия, тревога, возбудимость, депрессия, раздражительность, бессонница.
За побочные действия при ПВТ в основном отвечает Рибавирин. Он усиливает действие интерферона. Именно из-за обилия побочных эффектов многие пациенты не приемлют ПВТ. Прерывать лечение не рекомендуется. Последствием этого является неэффективность ПВТ в целом, более тяжелое восстановление.
Сроки комбинированной терапии составляют от 12 до 48 недель. При наличии показаний курс продлевают. Это зависит от генотипа вируса и возможности рецидивов. Эффективность такого лечения может снижаться у тех, кто имеет лишний вес.
Терапия при гепатите С противовирусными препаратами оказывает токсическое действие на организм, поэтому побочные эффекты при ее длительном применении не редкость. Чтобы свети их к минимуму, следует придерживаться правил:
- лучше всего принимать лекарственные средства перед сном;
- места уколов рекомендуется менять время от времени;
- полезна регулярная умеренная физическая нагрузка;
- примерно за час до инъекции рекомендуется принять анальгетик;
- пищу употребляют маленькими порциями;
- перед лечением и после инъекций с лекарственными препаратами необходимо пить больше жидкости, воды и фруктовых соков;
- при появлении проблем с кожей необходимо обратиться к дерматологу;
- на отдых нужно отводить больше времени;
- в период ПВТ не стоит пользоваться мылом, а также гелями с отдушкой.
Во время прохождения терапии гепатита С нужно регулярно сдавать анализы, которые позволят контролировать основные показатели и происходящие в них изменения.
Иногда может потребоваться повторное лечение. В отдельных случаях терапия оказывается неэффективной. Такое происходит у некоторых больных:
- иммунный ответ на назначенные препараты не получен;
- в период прохождения терапии вирус вдруг начал развиваться повторно;
- после окончания лечения возник рецидив.
Рецидивы часто возникают в первые 12 суток после окончания терапии. При повторении лечения вирусологический ответ возрастает на 20-40% лишь у десятой части пациентов.
Увеличить эффективность повторного противовоспалительного лечения помогают такие препараты, как Рибавирин и Пегинтерферон. Их применение позволяет увеличить вирусологический ответ до 40-42%, особенно если до этого использовался интерферон с Рибавирином или без него.
При назначении лекарств для повторной терапии врач-гепатолог будет ориентироваться на те средства, которые использовались изначально.
ПВТ могут получать не все больные. Некоторым группам пациентов эта терапия запрещена. К таковым относятся:
1. Те, кто ранее перенес пересадку внутренних органов.
2. Пациенты, у которых, кроме гепатита, диагностированы другие серьезные патологии – отклонения в работе сердца, хронические болезни легких, сахарный диабет, недостаточность кровообращения и высокое давление.
3. Нарушения в работе эндокринных желез.
4. Аутоиммунные заболевания. Терапия усугубляет патологические процессы.
5. Непереносимость медикаментов ПВТ.
Препараты для антивирусной терапии гепатита должен назначать врач. Самостоятельное лечение не рекомендуется из-за риска возникновения побочных эффектов и прочих негативных последствий.
источник