Беременность и гепатит C – сочетание, пугающее всех будущих мам без исключения. Нередко данный диагноз ставят, когда женщина уже находится в положении, а не планирует ребенка. Диагностика проводится посредством стандартного скрининга на инфекционные процессы. Он включает в себя ВИЧ-инфекцию, гепатит C, B.
Взаимодействие хронической формы гепатита C и беременности приводит к различным негативным последствиям. Заболевание может спровоцировать преждевременные роды, рождение ребенка с дефицитом массы тела. Имеются равные риски заражения малыша при естественных родах либо кесарева сечения.
Рассмотрим опасность хронической патологии для матери и ребенка, клинические признаки в период обострения, диагностику и особенности терапии беременной женщины.
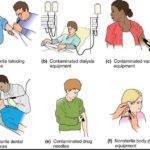
Существует несколько разновидностей гепатита, которые провоцируются вирусами. И самый опасный вид – гепатит C. Основным путем заражения предстает контакт с кровью инфицированного человека. Опасность представляет не только свежая, но и засохшая биологическая жидкость – возбудитель сохраняет жизнеспособность во внешней среде.
Заразиться можно и при контакте с другими жидкостями, например, во время полового акта. В семенной жидкости и вагинальном секрете имеются копии вируса, при нарушении целостности слизистой оболочки они попадают в кровеносную систему.
Передаваться вирус может такими путями:
- Во время использования инструментов, которые не являются стерильными, не прошли должной обработки.
- На фоне переливания донорской крови.
- В салоне тату, маникюра/педикюра.
- Во время секса без использования презерватива.
- Вертикальный путь – от больной матери к ребенку.
Риск заражения вертикальным способом составляет 5%. Поскольку у матери формируются в организме специфические антитела, процесс развития заболевания у малыша тормозится. Если в период беременности были проблемы с целостностью плаценты, риски возрастают до 30% включительно.
Усугубляет картину наличие ВИЧ-инфекции у беременной женщины. Инфицируется ребенок как во время естественной родовой деятельности, так и при кесаревом сечении.
Передача вируса от матери к ребенку происходит тремя путями:
- Во время перинатального периода – малыш заражается в утробе.
- В процессе родов.
- Инфицирование после рождения, поскольку мама с новорожденным малышом проводит 24 часа в сутки.
Вирусный гепатит на течении беременности не оказывает пагубного влияния. Однако разрушительные процессы в печени увеличивают вероятность преждевременных родов.
Обнаруживать гепатит могут посредством специальных исследований, которые назначаются всем беременным женщинам без исключения. Если был 3 раза положительный результат, то будущей маме нужен врачебный контроль. Рожать она будет в специальном отделении инфекционного характера. О родах лучше договариваться заранее.
Противовирусная терапия в период вынашивания ребенка не проводится, поэтому такие препараты как Даклатасвир, Ледифос под запретом – они негативно сказываются на плоде.
Маме могут назначить гепатопротекторы – средства для улучшения функциональности печени. По отзывам врачей, наиболее результативным является препарат Эссенциале Форте.

Гепатит C при беременности протекает латентно, женщина не чувствует ухудшения самочувствия. Только у 20% женщин проявляется негативная клиника. Она неспецифическая, поэтому ее нередко связывают с простудой, пищевым отравлением, проявлениями беременности.
К симптомам относят слабость, сонливость, увеличение температуры тела до субфебрильных показателей, дискомфорт в области правого ребра. Несколько реже проявляется пожелтение кожного покрова, слизистых оболочек.
Гепатит C и беременность – опасное сочетание, но все может завершиться благополучно, ребенок родится здоровым. Последствия для новорожденного обусловлены вирусной нагрузкой в организме мамы.
Если возбудителей менее 1 млн копий, то беременность протекает нормально, вероятность заражения приближается к нулю. Когда в организме циркулирует более 2 млн копий, то риски составляют свыше 30%. Поэтому врачи говорят, что беременность нужно планировать, заранее обследоваться.
На течение беременности оказывают влияние и другие провоцирующие факторы:
- Активность возбудителя в женском организме.
- ВИЧ, токсоплазмоз и другие сопутствующие болезни.
- Осложнения со стороны печени – цирроз, скопление жидкости в брюшной полости.
- Наличие гинекологических заболеваний.
- Особенности образа жизни – несоблюдение диеты, алкоголь, курение, тяжелая работа и пр.
При обнаружении вируса врачи рекомендуют всесторонний контроль заболевания. Нужно наблюдаться не только у гинеколога, но и посещать инфекциониста, гепатолога.
Беременной женщине необходимо следить за массой тела, поскольку при лишних килограммах возрастают риски развития гестационного диабета. Это нарушение обмена углеводов, которое проявляется увеличением глюкозы в организме.
В редких картинах у женщин, зараженных вирусом гепатита C, проявляется холестаз или «зуд беременности». Это отрицательное явление обусловлено снижением функциональности печени, уменьшением отхождения желчи в кишечник. В организме скапливаются желчные кислоты, что приводит к сильнейшему постоянному зуду.
У беременных повышаются риски возникновения жирового гепатоза. Как правило, патология проявляется в третьем триместре, медицинские специалисты ее называют «поздним токсикозом». Осложнение опасное, требуется госпитализация и соответствующая медикаментозная терапия, поскольку высока вероятность отслоения плаценты, гибели ребенка в утробе.
Это позволяет исключить ложноотрицательный либо ложноположительный результат.
Маркеры на наличие вируса выявляются посредством иммуноферментного анализа.
При сомнениях рекомендуется способ полимеразной цепной реакции. Суть методики состоит во множественном дублировании определенного фрагмента ДНК при применении ферментов в искусственно созданных условиях.
Иногда результаты исследования показывают неверный результат. При сомнительных результатах рекомендуется сделать анализ повторно. У женщин, вынашивающих ребенка, ложноположительный или ложноотрицательный результат может быть вследствие ошибки и ряда других причин:
- Патологии аутоиммунной природы.
- Наличие опухолевых новообразований в организме (злокачественного или доброкачественного течения).
- Инфекционные болезни.
Положительный результат по ИФА может быть следствием наличия другого возбудителя, поэтому проводится дополнительное обследование женщины. Оно включает в себя УЗИ печени, внутренних органов брюшной полости на предмет нарушений.

При лечении гепатита C используются лекарства, которые запрещено назначать женщинам в положении. Чаще всего пациентам прописывают медикаменты с интерферонами, веществом рибавирин. И задача врача предусмотреть гипотетическую вероятность пагубного влияния на плод, когда жизненно важно провести лечение.
Для поддержки печени и при диффузных преобразованиях, выявленных посредством УЗИ, назначаются разрешенные лекарства. Это Эссенциале Форте, Хофитол, рекомендуется диетическое питание, чтобы не нагружать печень. Кушают маленькими порциями, в рационе преобладает пища растительной природы.
Во время вынашивания малыша нужно избегать веществ, которые негативно влияют на организм, – краски, лаки. Вдыхание ядовитых паров может спровоцировать токсическое поражение железы, что усугубляет картину на фоне гепатита C.
При выраженном обострении, ухудшении самочувствия, тактика медикаментозной терапии меняется. Назначают интерфероны и другие препараты, рекомендуемые при вирусном гепатите. Женщина проходит лечение в стационарных условиях, требуется постоянный контроль ее состояния и плода.
При выборе способа рождения малыша медицинские специалисты отталкиваются от общего состояния мамы и наличия медицинских показаний. Обязательно учитывается вирусная нагрузка в организме – это количество копий вируса.
Вне зависимости от способа родоразрешения, медицинский персонал должен быть проинформирован о заболевании у роженицы. Необходимо минимизировать контакт с кровью беременной женщины и малыша.
Особенности выбора родоразрешения:
- Если анализы показывают высокую вирусную нагрузку, то рекомендуется проведение кесарева сечения. При таких условиях риски меньше, чем во время естественных родов.
- Когда нагрузка маленькая, женщина может рожать сама. Риски инфицирования новорожденного такие же, как и при оперативном вмешательстве.
- Когда помимо вирусного гепатита в анамнезе ВИЧ-инфекция, делают кесарево.
Грудное вскармливание после рождения малыша допускается, но имеются определенные особенности. Вирус не находится в грудном молоке, ребенок не заразится. Но если у мамы повреждены соски, через микротрещины кровь попадает на травмированную слизистую оболочку ребенка, он может заболеть. Чтобы обезопасить малыша, врачи рекомендуют покупать специальные силиконовые накладки для сосков.
источник
Любые вирусные заболевания у беременной женщины могут негативно отразиться на плоде. Возбудитель HCV – один из наиболее опасных патогенов, так как обладает высокой степенью мутации, из-за чего иммунная система не может с ним справиться.
Лечение не всегда оказывается успешным, поэтому многие пациентки интересуются у своего доктора можно ли рожать с гепатитом С. Такой вопрос актуален не только для больных, но и для здоровых женщин, которые хотят родить от инфицированного мужчины.
Рождение здорового ребенка — цель каждых родителей. Многие ответственные пары прибегают к планированию беременности, которое заключается в медицинском обследовании, лечении существующих заболеваний, отказе от вредных привычек, ведении здорового образа жизни.
Если у одного из будущих родителей во время обследования обнаружен HCV, то ответ на вопрос, можно ли беременеть с гепатитом С во многом зависит от того, кто заражен: женщина или мужчина. Лечение перед зачатием нужно обязательно пройти любому партнеру, но во втором случае риск инфицирования ребенка можно полностью исключить, прибегнув к экстракорпоральному оплодотворению.
В условиях современной медицины иметь детей при гепатите С возможно, если соблюдать все предписания врача. Даже в случае постановки диагноза во время беременности риск инфицирования плода реально значительно снизить.
Из-за постоянного видоизменения вируса HCV иммунитет не может распознать возбудителя и атаковать, поэтому острая форма возникает редко. Через 6 месяцев болезнь принимает хроническое течение, и долгое время никак не проявляется. У большинства людей, в том числе беременных пациенток, инфекция обнаруживается в хронической форме.
Хроническое заболевание хуже поддается терапии и в некоторых случаях не излечивается полностью. Для него характерны стадии обострения и ремиссии, от которых зависит, можно ли родить ребенка с гепатитом С. Если лабораторными исследованиями определена стойкая ремиссия, то беременность разрешена. При этом необходимо поддерживать печень и иммунную систему в хорошем состоянии.
Если у пациентки наблюдается высокая вирусная нагрузка, то планировать зачатие нельзя. В этом случае существует высокий риск передачи патогена, так как HCV способен преодолевать плацентарный барьер.
Лечение заболевания основано на приеме противовирусных препаратов, которые оказывают токсическое воздействие на организм. Независимо от того, кто был инфицирован, мужчина или женщина, требуется восстановительный период, так как организм пережил серьезную нагрузку.
Можно ли беременеть после лечения зависит от того, сколько времени прошло после противовирусной терапии. Доктора рекомендуют воздержаться от зачатия на срок не менее полугода. Кроме того, к этому времени делается повторный анализ ПЦР, который точно покажет, выздоровел человек или нет.
Беременность после лечения гепатита С может протекать сложнее из-за ослабления организма инфекцией и лекарствами. В восстановительный период женщине нужно принимать витаминно-минеральные комплексы, полноценно питаться, придерживаться режима сна и бодрствования. Только после того, как все анализы будут в норме, улучшится самочувствие, можно подумать о ребенке.
Инфекция у мужчины может быть потенциально опасна для плода, поэтому к вопросу, можно ли беременеть, если у мужа гепатит С, нужно подходить ответственно. Непосредственной угрозы нет, так как возбудитель не разрушает сперматозоид и не меняет его генетическую структуру. Однако возможно заражение самой женщины во время незащищенного полового акта, поэтому необходимо планирование беременности.
Как забеременеть от партнера с гепатитом С, чтобы полностью исключить риск для ребенка? Если вылечить инфекцию не получается, то паре предлагают воспользоваться процедурой ЭКО методом ИКСИ. В этом случае невозможно передать вирус ни женщине, ни плоду.
Если по каким-то причинам такой вариант не подходит, то можно забеременеть естественным способом, снизив риски передачи вируса женщине. Половой путь проникновения возбудителя в здоровый организм составляет менее 5%, и этот процент можно свести практически к нулю.
Как безопасно забеременеть от инфицированного партнера без медицинского вмешательства:
- Заражение во время полового акта возможно при наличии патогена в семенной жидкости, что указывает на высокую вирусологическую нагрузку у больного. Для исключения этого риска мужчине нужно пройти курс лечения противовирусными лекарствами. При нормальных показателях анализов врач может разрешить естественное зачатие.
- Риск передачи HCV увеличивается, если у партнерши есть гинекологические заболевания: эрозия, патологии воспалительного характера, при которой возможны травмы слизистых оболочек. Чтобы устранить эту вероятность, женщине необходимо вылечить болезни половых органов.
Если зачатие произошло, и будущая мама осталась здорова, то при всех последующих половых актах необходимо применять презервативы.
Любые противовирусные препараты, применяемые при терапии гепатита C, не подходит для лечения во время вынашивания ребенка. Они токсичны для организма матери, поэтому могут вызвать врожденные аномалии у плода и привести к выкидышу или преждевременным родам.
Острый тип вируса
Если женщина заразилась в период вынашивания ребенка, то ей назначают медикаменты с урсодезоксихолевой кислотой. Такие препараты не оказывают негативное влияние на плод и течение беременности.
В тяжелых случаях может быть назначен курс рибавирина и интерферонов. Лечение проводится под строгим контролем врача.
Хроническая форма
При хроническом течении болезни вариант лечения определяется согласно клинической картине больной. Если вирусы активизировались, то ей назначают витамины и гепатопротекторы.
Рекомендации по лечению:
- проходить регулярное медицинское обследование;
- соблюдать диету № 5;
- принимать витаминные комплексы;
- избегать инфекций;
- вести правильный образ жизни: умеренная физическая нагрузка, хороший сон, отсутствие вредных привычек.
Во время прохождения ребенка по родовым путям существует риск инфицирования. Для того чтобы свести его к минимуму, пациентку постоянно обследуют на вирусологическую нагрузку. Если она высокая, то вероятность заражения увеличивается.
Роды с гепатитом С могут быть искусственными или естественными. Мнения специалистов о том, какой путь безопаснее различаются. Если уровень РНК вирусов в крови низок, то женщина может безопасно рожать сама.
Больные гепатитом C рожают в обычных родильных домах. Никаких особых условий для этого процесса не требуется. В период обострения болезни роженицу помещают в изолированный бокс.
В течение всего срока вынашивания ребенка пациентка находится под врачебным контролем. К моменту родоразрешения врач сможет определить, как будут проходить роды: естественным путем или при помощи кесарева сечения.
Пока женщина беременна, нельзя точно сказать, можно ли ей рожать самой при гепатите С. Как таковых, противопоказаний к естественным родам при ВГС нет. Однако при сочетании с другими заболеваниями или отклонениями в ходе беременности может быть показана операция.
Операция проводится так же, как и у здоровых рожениц. Никаких особенных процедур не предполагается. Если у пациентки помимо HCV есть ВИЧ-инфекция, то кесарево сечение рекомендуется делать на 38 неделе беременности. Согласно клиническому опыту, на таком сроке регистрируются самые лучшие показатели, так как нет риска преждевременного разрыва плаценты.
Возможность инфицирования плода зависит от тяжести заболевания будущей мамы. Вероятность передачи вируса в среднем составляет около 5%. Риск повышается при высокой концентрации возбудителя ВГС в сыворотке крови.
Не менее важен уровень медицинского обслуживания. Так, в европейских странах не более 3% беременных болеют HCV, в России этот показатель составляет приблизительно 5%, а в экономически отсталых государствах — 14%.
Если ребенок рождается от инфицированной матери, в его крови присутствуют антитела, поэтому однозначно сказать болен он или нет нельзя. Анти-HCV выявляют с помощью иммунноферментного анализа крови (ИФА). Обычно антитела сохраняются у детей до 3 лет. После рождения информативен анализ ПЦР. Он может показать, инфицирован ли новорожденный. Всех малышей, рожденных от больных матерей ставят на учет и регулярно проверяют кровь на наличие РНК вирусов.
Если ребенок здоров, то антитела полностью исчезают в течение первых трех – четырех лет жизни. В случае заражения регулярно проводят УЗИ брюшной полости для контроля изменений печеночных тканей. На основании клинической картины назначают лечение.
У новорожденных заболевание редко протекает в острой форме. Хроническое течение опасно тем, что не проявляется характерными симптомами. При отсутствии лечения разрушенные вирусами здоровые клетки печени быстро замещаются соединительной тканью, развивается фиброз. Если на этом этапе не заметить инфекцию, то произойдут необратимые изменения. Цирроз со временем переходит в рак железы.
Неблагоприятные последствия могут возникнуть еще во внутриутробном периоде, если у матери заболевание протекает тяжело. Возможно преждевременное созревание или отслоение плаценты, что приводит к кислородному голоданию плода, преждевременным родам и малому весу новорожденного.
HCV проникает в кровь, но только при высокой виремии у матери. От грудного молока заразиться практически невозможно. Однако существует вероятность инфицирования грудничка кровью, которая выделяется из трещин на сосках. Поэтому чаще всего врачи рекомендуют отказаться от грудного вскармливания.
Для того чтобы не подвергать своего ребенка риску заболеть гепатитом С, родителям следует внимательно относиться к своему здоровью и планировать беременность. Если вирус обнаружен у мужа, то меры профилактики нужно соблюдать более тщательно.
Что надо делать:
- пройти совместное медицинское обследование перед планированием зачатия;
- использовать только свои предметы личной гигиены, особенно если партнер болен;
- отказаться от посещения маникюрных, тату-салонов, если нет уверенности в том, что все инструменты стерилизуются;
- любые повреждения кожных покровов обрабатывать антисептиками и заклеивать пластырем.
Если у мужа диагностирован гепатит С, то на протяжение всей беременности необходимо использовать барьерные средства контрацепции.
источник
Вирус HCV длительное время живет в печени незаметно для человека. Зачастую его обнаруживают при проведении медицинского обследования. Впервые об опасной болезни женщина может узнать в период беременности. И самый первый вопрос, возникающий в таком случае: можно ли рожать с гепатитом С? Врачи утверждают, что при соблюдении определенных правил и медицинских предписаний возможно родить здорового малыша, не передав ему инфекцию.
Заражение вирусом гепатита С происходит через кровь. Это могут быть любые контактные способы: переливание крови, непродезинфицированные инструменты (медицинские, маникюрные, тату-машинки и т.д.). Возможна передача инфекции во время полового акта, вертикальным и интранатальным путем от матери плоду. Однако прежде чем паниковать, следует внимательно изучить способы избежать инфицирования ребенка.
Гепатит С трудно поддается лечению, особенно хроническая форма. В некоторых случаях не удается достичь полного выздоровления, а лишь ремиссии заболевания. Многие женщины воспринимают это как приговор для возможности рожать. Однако вирусная инфекция лишь частично становится преградой для беременности. В условиях современной медицины безопасные роды становятся возможными.
Ответ на вопрос, можно ли беременеть с гепатитом С, зависит от клинической картины больной женщины. При положительной диагностике заболевания ей назначают соответствующее лечение. Если оно оказалось успешным, то переходят к планированию беременности. В противном случае терапию продолжают с помощью других медикаментов.
Иметь детей при гепатите С можно, так как вирус мало влияет на фертильность и ход беременности (исключение острая фаза болезни). Однако плод в утробе матери практически не может быть заражен, так как HCV способен преодолевать плацентарный барьер только при очень высокой вирусологической нагрузке. Однако в некоторых случаях показана срочная противовирусная терапия, которую нельзя проводить во всех триместрах вынашивания ребенка. Если вирусная нагрузка высока, то беременность нужно отложить до выздоровления или стадии ремиссии.
Ситуация усугубляется, если у пациентки существует вероятность выкидыша, отслоения плаценты и другие проблемы. На фоне вирусного заболевания эти осложнения протекают острее и могут стать причиной развития более серьезных патологий. При сохранении беременности они увеличивают риск инфицирования плода.
Хроническая форма инфекционного заболевания характеризуется периодами обострения и ремиссии. Возможность беременности определяется исходя из клинической картины и лабораторных исследований.
Обнаружение антител, но без РНК патогена говорит о том, что женщина болела ранее или сейчас инфекция не развивается. В этом случае риски минимальны, поэтому зачать ребенка можно. При обнаружении РНК вируса менее 2 миллионов единиц появляется риск инфицирования, а более высокие показатели увеличивают эту возможность многократно.
Чаще всего пациентке предлагается сначала пройти противовирусную терапию, а лишь затем планировать зачатие. При этом категорически запрещается беременеть во время курса лечения. Супруги обязательно должны предохраняться барьерными контрацептивами.
Во время беременности следует проводить поддерживающую терапию для исключения фазы обострения заболевания. Если болен муж, то вплоть до родов ребенка рекомендуется использовать презервативы при половом акте.
Можно ли беременеть после лечения, зависит от результатов лабораторных исследований. Если после успешной противовирусной терапии прошло полгода и при проведении ПЦР результат оказался отрицательным, значит, болезнь находится в стойкой стадии ремиссии. В этом случае можно планировать беременность. Более того, антитела в крови у женщины способны защитить плод в том случае, если вирусы вновь станут проявлять активность.
Беременность после лечения гепатита С может быть осложнена. Это обусловлено ослаблением женского организма после болезни и противовирусной терапии. Вынашивание ребенка повышает нагрузку на все органы и системы. Даже при нормальном состоянии здоровья будущим родителям рекомендуется перед зачатием пропить курс витаминов, придерживаться здорового образа жизни и проводить другие профилактические мероприятия. Поэтому врачи не рекомендуют сначала восстановить печень и укрепить здоровье в целом, а затем планировать беременность.
Перед молодыми женщинами не менее остро стоит вопрос: если у мужа гепатит С, можно ли беременеть? Положительное решение существует. Но при этом способ беременности выбирается в зависимости от тяжести заболевания у мужчины.
Гепатит С у отца не несет непосредственной угрозы для плода. HCV передается через кровь и не влияет на генетический материал. Повреждения сперматозоидов также не происходит. Однако больной может заразить партнершу при половом акте. Такая вероятность минимальна и составляет не более 5%, но она существует.
Если РНК вирусов отсутствуют в семенной жидкости или их очень мало, то заражения можно избежать. Риск инфицирования женщины от мужа возрастает в разы при наличии у нее воспалительных и эрозийных заболеваний половых органов, при которых повреждаются слизистые оболочки. Поэтому перед тем как забеременеть от партнера с гепатитом С необходимо пройти медицинское обследование обоим супругам.
При планировании беременности нужно также учесть тот факт, что при тяжелом течении болезни, лечении интерферонами и рибавирином у мужа возможны различные осложнения здоровья. Это может плохо сказаться на фертильности и других показателях, необходимых для нормального зачатия.
Если риск инфицирования партнерши слишком высок, то паре могут отказать в возможности естественного зачатия. В таком случае проводят экстракорпоральное оплодотворение (ЭКО). Процедура полностью исключает риск передачи вируса женщине и, соответственно, будущему ребенку.
Гепатит С и беременность – постоянная тема для обсуждения на медицинских конференциях. Проводятся исследования по поиску новых лекарств. При терапии вирусной инфекции применяются противовирусные препараты рибавирин и интерферон. Однако во время вынашивания ребенка такое лечение запрещено из-за опасности для плода, так как данные лекарства обладают токсичным действием. Они могут серьезно навредить развитию плода, привести к врожденным аномалиям, к выкидышу. Новые медикаменты прямого действия: Софосбувир, Лаклатасвир, Ледипасвир, также имеют противопоказания приема при беременности.
При остром течении вирус активно размножается и представляет угрозу для ребенка не только риском инфицирования, но и токсическим воздействием. Если вирусологическая нагрузка высокая, то в качестве исключения может быть назначена терапия интерфероном и рибавирином. Но это делают лишь в том случае, если риск для матери превышает возможные осложнения для плода.
Чаще всего назначают щадящие препараты на основе урсодезоксихолевой кислоты. Они подавляют активность патогенов и совершенно безвредны для развивающегося в утробе ребенка. Помимо этих средств, беременная должна соблюдать диету, стол № 5 по Певзднеру.
При хроническом течении комплекс мер сводится к следующему:
- регулярное медицинское обследование, исследование крови на наличие антител, РНК вирусов, общие и биохимические показатели;
- регулирование водного и электролитного баланса (в случае отклонения);
- прием рекомендованных препаратов для поддержания печени, в случае повышения активности вируса – урсодезоксихолевой кислоты;
- соблюдение диеты № 5;
- профилактика любых вирусных инфекций, которые могут ослабить иммунитет.
Больной рекомендуется вести правильный образ жизни: прогулки на свежем воздухе, умеренные физические нагрузки, отказ от сигарет и алкоголя, соблюдение режима сна и бодрствования.
При наличии вируса HCV женщинам рекомендуют делать кесарево сечение. Роды с гепатитом С могут проходить и естественным способом. Однако при высокой вирусологической нагрузке и если заболевание сочетается с ВИЧ-инфекцией, рекомендован искусственный способ родоразрешения. Он снижает вероятность инфицирования младенца опасными вирусами.
Особых условий для рожениц с гепатитом С не требуется. Женщины рожают в обычных роддомах. Каждое такое медицинское учреждение имеет соответствующее оборудование, способное обеспечить естественные или искусственные роды. Если у пациентки высокий показатель вирусологической нагрузки, то ее помещают в специальный инфекционный бокс.
На протяжении всего периода вынашивания ребенка женщина наблюдается у врача с целью выявления любых отклонений в ходе беременности. К окончанию этого срока доктор определяет, может ли женщина рожать естественным путем, либо необходимо кесарево сечение. Показаний к искусственным родам множество.
Ответ на вопрос о том, можно ли рожать самой при гепатите С, не бывает однозначным. Как таковых противопоказаний нет. Ребенок может родиться сам, но при этом у матери должны быть хорошие анализы, демонстрирующие низкую вирусологическую нагрузку или ее отсутствие. Также женщина обязательно должна рожать в медицинском учреждении, а не на дому с частными акушерами.
Клинические исследования о снижении риска заражения гепатитом С при кесаревом сечении разнятся. Так, итальянские ученые утверждают, что при искусственных родах процент заражения детей составляет 6% против 32% при естественном родовом процессе. Медики из США приводят прямо противоположные цифры: 13% инфицированных новорожденных при кесаревом сечении и 5% при самостоятельном рождении.
Какой путь заражения был у конкретного заболевшего ребенка (вертикальный или интранатальный) выявить практически невозможно. Кесарево сечение рекомендуют делать при сопутствующей ВИЧ-инфекции. Если женщина настаивает на искусственном родоразрешении, то это делают по ее желанию.
Согласно статистке по России, приблизительно 3–4% беременных больны гепатитом С. HCV передается ребенку от больной матери в 3–10% случаев. Если в Европе этот показатель составляет от 1 до 3%, то в странах третьего мира доходит до 14%. В нашем государстве вирус выявляется в среднем у 5% детей.
Сразу после того, как рождается ребенок, точно диагностировать заболевание нельзя. Кроме того, у некоторых новорожденных обнаруживаются антитела к вирусу, но они легко передаются во внутриутробном периоде от матери и не являются свидетельством заболевания. Если ребенок здоров, то максимум через 3 года антитела полностью исчезают.
Всех малышей больных матерей ставят на медицинский учет по гепатиту С. РНК-тест выполняется в три месяца, полгода и 1 год после рождения. Так же делают печеночные пробы для выявления повышенного показателя ферментов, свидетельствующих о воспалительном процессе.
Если у ребенка обнаружен возбудитель вируса, то ему ставят диагноз гепатит С. До трехлетнего возраста противовирусное лечение не проводится. В это время важно беречь малыша от любых вирусных инфекций.
Если соблюдать все требования врача, то риск инфицирования плода можно свести к минимуму. Однако полностью предотвратить вероятность заражение нельзя, так как плацента не является абсолютным препятствием для HCV.
Если мать заразилась вирусом при зачатии или во время вынашивания ребенка, то болезнь развивается стремительно. На небольших сроках беременность прерывают по медицинским показаниям. Острое течение многократно повышает риск передачи вируса плоду и ухудшает течение беременности из-за нарушения работы печени и почек.
Риски при гепатите С:
- преждевременное созревание, недостаточность плаценты;
- кислородное голодание плода;
- сбои в работе почек;
- кровотечение;
- сильный и длительный токсикоз;
- выкидыши;
- преждевременные роды;
- малый вес новорожденного.
Ребенок также может заразиться во время прохождения по родовым путям. Даже кесарево сечение не гарантирует передачу HCV новорожденному. Если мать имеет гепатит С, то ее малыша ставят на учет и регулярно обследуют на наличие инфекции. Это помогает выявить болезнь на ранних стадиях и вовремя провести лечение.
При отсутствии медицинского наблюдения у ребенка могут развиться печальные последствия, такие как цирроз и рак печени. При хроническом течении инфекция негативно влияет на функционирование почек и щитовидной железы.
Через грудное молоко вирус не передается, поэтому мамам не обязательно отказываться от кормления грудью своего малыша. Однако врачи предупреждают о том, что даже незначительная трещина на соске может стать путем передачи HCV ребенку.
Чтобы не задаваться вопросом, можно ли родить ребенка с гепатитом С, нужно постараться предотвратить заражение. Особенно важно соблюдать профилактику инфекции в том случае, если у партнера диагностирован HCV, так как риск передачи вируса от мужчины к женщине очень высок.
Меры профилактики при планировании беременности с зараженным партнером:
- регулярно проходить медицинское обследование вместе с мужем;
- вылечить болезни половой сферы, при которых возможно повреждение слизистых (отечность, трещины, эрозии);
- исключить совместное использование предметов, на которых может остаться кровь: зубные щетки, бритвы, полотенца и т. д.;
- при половом акте во время лечения или в период обострения болезни использовать презервативы.
Общие рекомендации при беременности:
- отказаться от посещения маникюрных салонов, если есть хоть малейшее сомнение в соблюдении санитарных норм;
- не делать тату, пирсинг и аналогичные процедуры;
- ограничить общение с инфицированными людьми;
- любые порезы и раны срочно обрабатывать антисептиком и заклеивать пластырем.
источник
Гепатит С и беременность — сочетание, которое пугает будущих мам. К сожалению, в наши дни этот диагноз все чаще обнаруживается во время вынашивания ребенка. Заболевание диагностируется с помощью стандартного скрининга на инфекции — ВИЧ, гепатиты В и С, который проходят все будущие мамы. По статистике, патология обнаруживается у каждой тридцатой жительницы нашей страны, то есть заболевание это достаточно распространенное.
В наши дни о взаимодействии хронического гепатита С и беременности известно очень мало. Известно лишь, что последствиями этого состояния могут оказаться выкидыш и преждевременные роды, рождение ребенка с недостаточной массой тела, инфицирование плода во время родов, развитие гестационного диабета у будущей матери.
Гепатит С — это вирусное заболевание печени. Вирус попадает в организм человека преимущественно парентеральным путем — через кровь. Признаки заражения гепатитом С обычно проявляются в стертой форме, поэтому патология, оставшись в определенный момент незамеченной, легко переходит в хронический процесс. Распространенность гепатита С среди населения неуклонно растет.
Основные пути заражения:
- переливание крови (к счастью, в последние годы этот фактор теряет свою значимость, поскольку вся донорская плазма и кровь обязательно проверяются на наличие вируса);
- незащищенный половой акт с вирусоносителем;
- использование шприца после больного человека;
- несоблюдение норм личной гигиены — совместное использование с носителем вируса бритвенных станков, маникюрных ножниц, зубных щеток;
- инфицирование зараженными инструментами при нанесении на кожные покровы пирсинга и татуировок;
- профессиональная деятельность, связанная с кровью — заражение происходит случайно, например, при гемодиализе;
- инфицирование плода во время его прохождения по родовым путям.
Вирус не передается контактно-бытовым и воздушно-капельным путями.
В группу риска по заражению гепатитом С входят:
- люди, которые перенесли хирургические операции до 1992 года включительно;
- медработники, регулярно работающие с лицами, инфицированными гепатитом С;
- люди, которые пользуются наркотическими веществами в виде инъекций;
- ВИЧ-инфицированные лица;
- люди, страдающими патологиями печени неясного генеза;
- лица, регулярно получающие гемодиализ;
- дети, рожденные инфицированными женщинами;
- люди, ведущие беспорядочную половую жизнь без использования презервативов.
Следует отметить, что большинство людей, инфицированных вирусом гепатита С, в течении долгого времени не замечают у себя каких-либо симптомов. Не смотря на то что заболевание протекает скрыто, в организме запускается механизм необратимых процессов, которые в конечном итоге могут привести к разрушению тканей печени — циррозу и раковой опухоли. В этом и заключается коварство данного заболевания.
Примерно у 20% инфицированных людей симптомы патологии все-таки появляются. Они жалуются на общую слабость, сонливость, ухудшение работоспособности, отсутствие аппетита и постоянную тошноту. Большинство людей с таким диагнозом теряют в весе. Но чаще всего отмечается дискомфорт в правом подреберье — именно там, где расположена печень. В редких случаях о патологии можно судить по болям в суставах и высыпаниях на кожных покровах.
Для того чтобы поставить диагноз, вероятный носитель вируса должен пройти следующие диагностические исследования:
- определение антител к вирусу в крови;
- определение АсАТ и АлАТ, билирубина в крови;
- ПЦР — анализ для определения РНК вируса;
- ультразвуковое исследование печени;
- биопсия тканей печени.
Если проведенные исследования показали положительный результат на наличие в организме гепатита С, это может свидетельствовать о следующих фактах:
- Человек болен хронической формой заболевания. Ему следует в ближайшее время провести биопсию тканей печени для уточнения объема ее поражения. Также нужно сделать тест на идентификацию генотипа штамма вируса. Это необходимо для назначения соответствующего лечения.
- Человек перенес инфекцию в прошлом. Это означает, что ранее вирус проникал в организм данного человека, но его иммунная система сумела своими силами справиться с инфекцией. Данные о том, почему организм конкретных людей смог побороть вирус гепатита С, а другие продолжают им болеть — нет. Принято считать, что многое зависит от состояния иммунной защиты и типа вируса.
- Результат ложноположительный. Иногда случается и такое, что при первичной диагностике результат может оказаться ошибочным, но при повторном анализе этот факт не подтверждается. Нужно провести анализ повторно.
Обычно течение гепатита С не имеет взаимосвязи с процессом вынашивания беременности, осложнения происходят достаточно редко. Женщина, страдающая данным заболеванием, на протяжении всего срока гестации требует более внимательного наблюдения, поскольку у нее повышен риск самопроизвольного прерывания беременности и вероятность развития гипоксии плода по сравнению со здоровыми женщинами.
Наблюдением пациентки с данным заболеванием должен заниматься не только гинеколог, но и инфекционист. Вероятность инфицирования плода во время беременности и родов составляет не более 5%. При этом предотвратить заражение малыша на 100% невозможно. Даже если женщине как носителю гепатита С будут проведены оперативные роды — кесарево сечение, профилактикой инфицирования это не является.
Поэтому после рождения ребенку проводится анализ на определение вируса в крови. В первые 18 месяцев жизни малыша антитела к гепатиту С, полученные при беременности, могут обнаруживаться в крови, но это не может быть признаком заражения.
Если диагноз у малыша все же подтверждается, необходимо наблюдать его более тщательно у педиатра и инфекциониста. Грудное вскармливание детей, рожденных инфицированными матерями, разрешено в любом случае, так как вирус с молоком не передается.
В наше время вакцины от вируса гепатита С не существует. Но лечению он может поддаваться. Главное вовремя заметить инфекцию: шансы на выздоровление будут выше, если инфицирование было замечено в самом начале.
Лечение гепатита С должно быть комплексным. Основу терапии составляют препараты, обладающие мощным противовирусным эффектом. Чаще всего для этой цели используются Рибавирин и Интерферон. Но, согласно дополнительно проведенным исследованиям, эти препараты отрицательно влияют на развивающийся плод. Поэтому лечение гепатита С при беременности проводить нежелательно.
Бывают случаи, когда специалисты вынуждены назначить женщине специфическую терапию. Обычно это происходит при появлении у будущей мамы ярких симптомов холестаза. В этой ситуации ее состояние резко ухудшается, и нужно срочно что-то предпринять. Подобное происходит нечасто — у одной женщины из 20.
Если возникла необходимость лечения гепатита С при беременности, врачи отдают предпочтение именно тем медикаментозным средствам, которые относительно безопасны для будущей матери и ее ребенка. Обычно это курс инъекций на основе урсодезоксихолевой кислоты.
В акушерстве давно ведется статистика о том, при каком способе родоразрешения риск заражения новорожденного повышается или, напротив, снижается. Но однозначных цифр статистики до сих пор получено не было, поскольку вероятность инфицирования во время родов приблизительно одинакова как в случае кесарева сечения, так и при естественном процессе.
Если у женщины гепатит С, роды будут проведены путем кесарева сечения при неудовлетворительных показателях печеночных проб. Обычно подобное случается у одной будущей мамы из 15. В остальных случаях врачи выбирают способ родоразрешения, отталкиваясь от состояния здоровья пациентки.
Заражение ребенка в родах может произойти только от крови матери в тот момент, когда малыш проходит через родовые пути. Если медицинский персонал осведомлен о заболевании роженицы, то инфицирование ребенка почти невозможно — не выше 4% случаев. Опыт и профессионализм врачей поможет максимально исключить контакт младенца с выделениями крови матери, в некоторых случаях проводят экстренное кесарево сечение. Подробнее о кесаревом сечении→
Во время планирования беременности каждая женщина должна сдать анализ на наличие в крови вируса гепатита С. Поскольку инфицирование обычно происходит при контакте с выделениями крови больного человека, нужно постараться избегать любых взаимодействий с этой физиологической средой.
Нельзя использовать общие иглы, воду, жгуты и вату, то есть все предметы, которые применяются для проведения инъекций. Весь медицинский инструментарий и перевязочный материал должен быть одноразовым или простерилизованным. Также нельзя пользоваться чужими зубными щетками, предметами маникюра, ушными серьгами, поскольку вирус может оставаться на всех этих вещах жизнеспособным до 4 суток.
Пирсинг и татуировки должны производиться одноразовым стерильным материалом. Ранки и повреждения на теле нужно дезинфицировать антисептиками, медицинским клеем или стерильными пластырями. При вступлении в интимные отношения с разными партнерами следует пользоваться презервативами.
Следует отметить, что большинство женщин, столкнувшись с гепатитом С во время беременности, начинают считать свою жизнь законченной. Но не нужно расстраиваться и уходить в депрессию, так можно только сильнее навредить себе и своему ребенку. На практике многие женщины, беременность которых наступает после лечения гепатита С или на его фоне, смогли успешно выносить и родить на свет совершенно здоровых детей.
Автор: Ольга Рогожкина, врач,
специально для Mama66.ru
источник
На сегодняшний день многие женщины являются носителем вирусного гепатита С, но не знаю от этом. Часто они узнают о своем диагнозе, будучи беременными. В большинстве случаев, данная информация является шокирующей и пугающей для беременной женщины. Возникает вопрос о возможности вынашивания и рождения здорового ребенка.
Гепатит является воспалительным заболеванием печени, которое часто провоцируется вирусными возбудителями. Помимо вирусных форм заболевания еще выделяют группу, которая вызвана токсическим воздействием веществ. К ним относятся аутоиммунный гепатит и лучевой.
Гепатит С относится к вирусной группе заболеваний. Способствует развитию цирроза печени и злокачественных новообразований.
На сегодняшний день данный вид является самым опасным. Характерная скрытая форма протекания болезни часто приводит к серьезным осложнениям. Являются причиной инвалидности или смерти.
Вирусный гепатит С широко распространён по всему миру. Его считают болезнью молодых. Чаще всего он диагностируется у людей в возрасте до 30 лет.
Основные пути инфицирования:
- Нанесение татуировки.
- Прокалывание пирсинга.
- Введение инъекции общей иглой (в том числе наркомания).
- Совместное использование средств личной гигиены (зубные щетки, бритвы, инструменты для маникюра).
- Во время операций.
- При лечении зубов.
- Незащищенный половой контакт с инфицированным человеком.
Таким образом, основным путем заражения гепатитом С является кровь и половые жидкости.
Заболевание не передается воздушно-капельным путем, через объятия и рукопожатия, при пользовании общей посудой.
Возможно совместное проживание с больным человеком при условии соблюдения всех мер предосторожности.
Беременность может провоцировать развитие гепатита С, если женщины до этого являлась его носителем. Это связано с понижением эффективности работы иммунной системы.
Каждая женщина, которой был поставлен диагноз гепатит С при беременности переживает о возможности инфицирования и последствиях для ребенка.
Вероятность заражения существует, но она достаточно мала.
Врачи утверждают, что вероятность внутриутробного заражения ребенка не превышает 5%.
Также , считается, что возможность заражения именно в процессе родов выше, чем в период вынашивания. Так как повышается риск попадания крови матери в организм ребенка.
Способы передачи вируса от матери к ребенку:
- в период родов — при попадании материнской крови в организм ребенка;
- новорожденный ребенок может получить вирус от матери в момент ухода за ним — обработка пуповины. Однако если соблюдать меры предосторожности, то вероятность такого заражения мала;
- в период кормления грудью — если происходит травматизация сосков (трещины или язвочки).
После рождения ребенка ставят на контроль и регулярно проверяют его кровь на наличие антител. Анализы берут в возрасте 1, 3 и 6 месяцев.
Если в крови отсутствует РНК-вирус, значит, ребенок здоров.
Если же результаты анализа будут положительными, то ребенку назначат соответствующее лечение.
Выделяют 2 формы протекания вирусного гепатита С:
Хроническим гепатитом С является форма, когда человек болеет более 6 месяцев.
Часто беременные женщины обнаруживают у себя именно этот вид гепатита.
Необходимо отметить, что для плода хроническая форма практически безопасна. Она не является причиной врожденных патологий развития ребенка и осложнений беременности.
Хронический гепатит С не оказывает негативного влияния на возможность зачатия ребенка.
Наряду с этим данная форма часто является причиной преждевременных родов и отставанием ребенка в росте. Это связано с наличием цирроза печени у матери.
Есть риск рождения мертвого ребенка из-за печеночной недостаточности.
Если же у беременной женщины диагностирована острая форма гепатита С, то ее отправляют под наблюдение в специальные инфекционные отделения родильных домов.
Шансы внутриутробного заражения ребенка в этом случае невелики.
С момента попадания вируса в организм женщины до появления первых признаков заболевания обычно проходит около 8 недель. Иногда этот срок может достигать 18-20 недель.
Признаки и симптомы вирусного гепатита С при беременности:
- Повышенная усталость;
- Плохое настроение и плаксивость;
- Плохой аппетит;
- Чувство тошноты, иногда рвота;
- Светлый кал;
- Темная моча;
- Повышение температуры;
- Болезненные ощущения в правом подреберье;
- Ощущение ломоты в суставах;
- Пожелтение кожи;
- Пожелтение белков глаз.
Особенностью данного заболевания является то, что часто наблюдается бессимптомное течение. Это очень осложняет лечение и состояние женщины.
Вирусный гепатит С включает в себя 3 стадии:
Именно острая фаза обычно не имеет симптоматики, что приводит к тому, что гепатит успевает перейти в хроническую форму.
Латентная фаза достаточно кратковременная и является, по сути, точкой перехода от острого состояния к хроническому.
Хроническая форма болезни считается самой тяжелой, т.к. при ней происходят максимальные поражения печени.
В большинстве случаев диагностирование заболевания у беременной женщины происходит после сдачи плановых анализов при постановке на учет в женскую консультацию.
После проведения общего анализа крови, где и отмечают первые признаки наличия болезни, женщине будут назначены еще дополнительные анализы.
- Печеночная проба;
- Биохимия крови;
- Биохимия мочи;
- Генетический анализ;
- Иммунологический анализ.
Кроме общего анализа крови будущая мама обязательно трижды за весь период беременности должна сдать анализы на гепатит В и С.
В случае положительного результата ей будет проведена необходимая консультация и объяснена тактика поведения в сложившейся ситуации.
Если же результат анализа сомнительный, то есть возможность дополнительно провести исследование под названием полимеразная цепная реакция. Оно позволит точно определить наличие заболевания у женщины.
Медикаментозные препараты, которые используют для лечения гепатита С противопоказаны в период беременности. Это связано с тем, что они провоцируют развитие внутриутробных патологий развития плода.
В большинстве случаев все лечение на момент беременности останавливается или даже не начинается.
В некоторых случаях необходимо провести лекарственную терапию.
Обычно препараты назначают в случаях желчного застоя или если были обнаружены камни.
Необходимо понимать, что даже если возникла необходимость назначение лекарственных средств, то они будут подобраны таким образом, чтобы нанести наименьший вред будущему ребенку.
Если у беременной наблюдается острая форма гепатита С, то все лечение будет направлено на сохранение беременности. В этом случае значительно повышается угроза выкидыша.
На сегодняшний день не существует единого врачебного мнения по вопросу о способе родоразрешения беременной, которая заражена вирусным гепатитом С.
Существует мнение, что риск инфицирования ребенка в родах значительно уменьшается, если провести операцию кесарево сечение.
На территории России инфицированные гепатитом С женщины имеют право выбирать способ родоразрешения. Врачи же обязаны проинформировать роженицу о возможных рисках и осложнениях.
Также ориентиром для выбора варианта родов является уровень вирусной нагрузки женщины.
Если он достаточно высок, то предпочтение стоит отдавать кесареву сечению.
Вирусный гепатит С и беременность совместимы. Эта болезнь не является противопоказание к зачатию и рождению ребенка.
Необходимо просто соблюдать все рекомендации врача и регулярно проходить назначенные обследования.
Вопрос «Можно ли рожать при гепатите С?» имеет однозначный ответ «Да». Даже при наличии заболевания у матери, шанс родить здорового ребенка достаточно велик.
Автор: Анита Игоревна, педиатр
Специально для сайта kakrodit.ru
источник
Вынашивание малыша – не только самый долгожданный, но и крайне волнительный период для каждой женщины. Особенно нервным он становится, если у будущей мамы имеются проблемы со здоровьем или она столкнулась с опасным заболеванием. Можно ли забеременеть и рожать при гепатите? Многие барышни уверены, что роды при гепатите C недопустимы, так как заболевание непременно передастся малышу и заранее обрекать ребёнка на такую жизнь просто не стоит. Врачи также уверяют, что при данном заболевании нельзя исключать вероятность развития патологий у ребёнка и советуют семейным парам планировать зачатие заранее.
Как показывает медицинская практика, сегодня этот недуг выявляется у каждой 32 барышни, находящейся в интересном положении, причём такие случаи с каждым годом встречаются всё чаще. Если беременной женщине диагностирован гепатит, ей нужно будет регулярно наблюдаться не у гинеколога, но и у инфекциониста.
Причём женщине придётся посещать врачей довольно часто, только так можно будет своевременно выявить негативные изменения и прогрессирование патологии. Сложность в такой ситуации заключается и в том, что женщине нельзя будет пользоваться противовирусными препаратами, так как они могут пагубно сказаться на состоянии плода.
Можно ли рожать с гепатитом C? Этот вирус не считается приговором, но заранее нужно понимать, что нельзя исключать вероятность формирования патологий у крохи. Прогрессирование заболевания обычно происходит из-за того, что во время беременности нагрузка на внутренние органы и системы увеличивается в несколько раз, а также ослабевают защитные силы иммунитета.
Многие женщины, инфицированные гепатитом C, переживают, что во время родов болезнь перейдёт в цирроз. Как показывает практика, такое серьёзное осложнение происходит крайне редко. Стоит отметить, что гепатит C и роды – это не несовместимые вещи. Данное заболевание совершенно никак не сказывается на способности зачать малыша.
Кроме того, в ходе многочисленных клинических исследований было доказано, что вирус не отражается на беременности и не способствует развитию патологий у будущего малыша. Самое распространённое отклонение на фоне этого заболевания – преждевременные роды, вызванные чрезмерной активностью печёночных процессов.

- женщины, которым проводили операции до 1990 года;
- гепатологи, которым постоянно приходится контактировать с заражёнными людьми;
- люди, злоупотребляющие наркотическими средствами, вводимыми инъекционным путём;
- люди с ВИЧ;
- граждане, страдающие от заболеваний печени неясной этиологии;
- дети, рождённые инфицированными женщинами.
Если женщина знает о наличии болезни, её лечением необходимо заняться ещё до планирования беременности. Сегодня существуют эффективные препараты, которые помогают устранить болезнь. Но так как они являются довольно мощными и активными, проводить терапию нужно как минимум за полгода до зачатия.
Если болезнь была выявлена при отсутствии беременности, избавиться от неё будет намного проще. Обычно при гепатите терапия проводится при помощи противовирусных препаратов. Чаще всего пациенткам назначают Рибаварин и Интерферон. Эти медикаменты зарекомендовали себя лучше всего, они не только успешно борются с недугом, но и крайне редко вызывают побочные эффекты.
Во время беременности пользоваться такими средствами запрещено, так как активные компоненты могут проникнуть через плаценту. Допускать их контакта с плодом нельзя, поскольку это может спровоцировать развитие разных патологий.
Если женщина принимала подобные медикаменты во время вынашивания ребёнка, но не знала, что беременна, необходимо как можно скорее обратиться к лечащему врачу. Необходимо понимать, что в такой ситуации риск развития патологий у плода достаточно высокий, именно поэтому существует вероятность того, что женщине придётся прервать беременность. В любом случае какие действия необходимо выполнять дальше, скажет только врач посоле проведения осмотра и выявления общей клинической картины.
В некоторых случаях откладывать медикаментозную терапию нельзя. Если у беременных женщин усиливается симптоматика заболевания и существенно ухудшается состояние, врачи также назначают приём противовирусных препаратов. Если польза от препаратов будет существенно превышать риски для плода, лечение необходимо начинать в любом случае, вне зависимости от желания женщины.
Можно ли беременеть при гепатите? Разумеется, делать этого категорически не стоит. Первым делом женщине необходимо избавиться от проблем со здоровьем и только после этого думать о зачатии. Если же избежать этого не удалось и болезнь была выявлена уже после зачатия, её придётся лечить.
Поскольку при гепатите удар наносится непосредственно по печени, терапия должна быть направлена на уменьшение нагрузки на орган. На начальном этапе сделать это можно при помощи корректировки рациона. Правильное и сбалансированное питание не только разгрузит печень, но и насытит организм витаминами и минералами.

- овощи;
- фрукты;
- кисломолочные продукты с невысоким процентом жирности;
- нежирное мясо;
- морская рыба;
- крупы и злаки.
Одновременно требуется отказаться от блюд, которые активизируют и усиливают продуцирование желчи.
Самыми вредными считаются:
- блюда с большим количеством специй;
- всё жирное и жареное;
- алкогольные напитки;
- продукты с консервантами и химическими добавками;
- фастфуд;
- полуфабрикаты.
Придерживаться такой диеты рекомендуется не только во время беременности, но и после появления малыша на свет. Если женщина будет соблюдать принципы правильного питания, печень будет функционировать должным образом, риск прогрессирования заболевания будет сведён к минимуму.

Стоит отметить, что сегодня мнения врачей по поводу оптимального способа родового процесса расходятся. Некоторые уверены, что роды должны проходить естественным путём, в то время как другие медики считают, что более безопасным в данном случае будет кесарево сечение. Бытует мнение, что при кесаревом сечении вероятность инфицирования малыша будет существенно меньше. Тем не менее это предположение не подтверждено.
Женщине могут посоветовать отдать предпочтение искусственным родам только в том случае, если показатели печёночных проб неудовлетворительные. В этом случае естественные роды могут сопровождаться чрезмерной нагрузкой на печень, что может привести к усугублению состояния органы и спровоцировать дальнейшие осложнения. Но как показывает статистика, подобное случается не чаще, чем в 4% случаев. Чаще всего способ родов подбирается врачами без учёта этого заболевания.
Можно ли рожать с гепатитом и каковы шансы передачи вируса малышу? По заверениям специалистов болезнь может передаться исключительно вместе с кровью. Именно поэтому намного разумнее заранее осведомить медиков, которые будут принимать роды, о статусе женщины. Так риск передачи вируса малышу будет существенно снижен, так как медперсонал не допустит контакта ребёнка с кровью мамы.
Вне зависимости от того, как пройдут роды, в первые годы жизни врачи будут наблюдать за малышом с особым вниманием.
Это обусловлено такими особенностями:
- В сыворотке крови малыша будут присутствовать антитела к гепатиту C.
- На протяжении первого года жизни ребёнка регулярно будут обследовать на наличие признаков гепатита.
- Если на протяжении первых 12 месяцев симптомы заболевания не проявятся, ребёнка признают полностью здоровым.
- Если присутствие антител будет обнаружено спустя 18 месяцев после рождения, ребёнка признают инфицированным.
Если гепатит C передался от матери к ребёнку, вероятность того, что первые проявления будут заметны уже к 3 месяцам, составляет более 65%.

Чтобы свести к минимуму риск инфицирования малыша, необходимо запомнить и придерживаться таких советов:
- требуется уделять особое внимание состоянию сосков. Если неправильно кормить ребёнка, существует риск травмирования кожи на сосках, что может спровоцировать появление трещинок и микроранок, что несёт риск заражения. Несмотря на то что данная теория существует, большинство врачей уверяют, что она ошибочна. Это обусловлено тем, что у новорождённых нет зубов, соответственно, они не могут повредить целостность кожи. Если же женщина всё равно очень переживает, можно приобрести специальные силиконовые накладки для кормления, которые продаются практически в каждой аптеке;
- необходимо следить за состоянием ротовой полости ребёнка и не допускать появления ранок. Если у ребёнка во рту будут ранки, а целостность кожи на сосках будет нарушена, вероятность передачи вируса существенно возрастает. В такой ситуации рекомендуется проконсультироваться с врачом, который скажет, что делать дальше. Если женщине запретят некоторое время кормить малыша, его придётся перевести на искусственные смеси либо просто сцеживать молоко, чтобы оно не пропало.
Единственный случай, когда необходимо воздержаться от грудного кормления – обострение заболевания. Как показывает практика, болезнь часто начинает прогрессировать непосредственно после родов, поскольку организм в первое время будет сильно ослаблен.
Также стоит отметить, что принимать решение о кормлении грудью должна не только женщина. Об этом решении необходимо проконсультироваться с педиатром и лечащим инфекционистом.
Чтобы не пришлось ломать голову над тем, стоит ли рожать ребёнка и какова вероятность его инфицирования, намного разумнее будет соблюдать профилактические меры с самого детства, в этом случае риск инфицирования будет сведён к минимуму. Если говорить в общих чертах, главная задача человека – избегать контакта с кровью заражённого.
Необходимо запомнить и соблюдать такие правила:
- При половом контакте необходимо всегда использовать барьерные средства контрацепции, особенно есть любимый человек является носителем вируса.
- Запрещено пользоваться чужими средствами личной гигиены. В первую очередь это касается зубных щёток, бритвенных станков, поскольку на этих предметах могут остаться частички крови инфицированного.
- Не рекомендуется делать маникюр и педикюр у мастеров, которые пользуются многоразовыми инструментами.
- Людям, страдающим от наркотической зависимости, нельзя пробовать инъекционные наркотики.
Эти советы нужно соблюдать абсолютно всем людям, вне зависимости от пола, возраста и состояния здоровья. Несмотря на то что сегодня существуют препараты от гепатита C, важно помнить, что заболевание в любом случае нанесёт серьёзный урон здоровью и может негативно отразиться на всей последующей жизни.
источник
