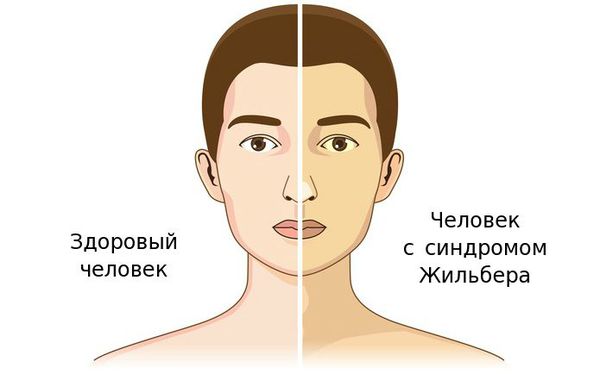
Что такое синдром Жильбера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильев Р. В., врача общей практики со стажем в 12 лет.
Синдром Жильбера —– это генетический пигментный гепатоз с аутосомно-доминантным типом наследования, протекающий с повышением уровня неконъюгированного (свободного) билирубина, чаще проявляющееся в период полового созревания и характеризующийся доброкачественным течением. [1]
Синонимы названия болезни: простая семейная холемия, конституциональная или идиопатическая неконъюгированная гипербилирубинемия, негемолитическая семейная желтуха.
По распространённости данное заболевание встречается не менее, чем у 5% населения, в соотношении мужчин и женщин — 4:1. Впервые заболевание описал французский терапевт Августин Жильбер в 1901 году.
Чаще синдром Жильбера проявляется в период полового созревания и характеризуется доброкачественным течением.
К провоцирующим факторам проявления синдрома можно отнести:
- голодание или переедание;
- жирную пищу;
- некоторые лекарственные средства;
- алкоголь;
- инфекции (грипп, ОРВИ, витрусный гепатит);
- физические и психические перегрузки;
- травмы и оперативные вмешательства.
Причина заболевания — генетический дефект фермента УДФГТ1*1, который возникает в результате его мутации. В связи с этим дефектом функциональная активность данного фермента снижается, а внутриклеточный транспорт билирубина в клетках печени к месту соединения свободного (несвязанного) билирубина с глюкуроновой кислотой нарушается. Это и приводит к увеличению свободного билирубина.
Некоторые специалисты трактуют синдром Жильбера не как болезнь, а как физиологическую особенность организма.
До периода полового созревания данный синдром может протекать бессимптомно. Позже (после 11 лет) возникает характерная триада признаков: [1]
- желтуха различной степени выраженности;
- ксантелазмы век (жёлтые папулы);
- периодичность появления симптомов.
Желтуха чаще всего проявляется иктеричностью (желтушностью) склер, матовой желтушностью кожных покровов (особенно лица), иногда частичным поражением стоп, ладоней, подмышечных впадин и носогубного треугольника.
Заболевание нередко сочетается с генерализованной дисплазией (неправильным развитием) соединительной ткани.
Усиление желтухи может наблюдаться после перенесения инфекций, эмоциональной и физической нагрузки, приёма ряда лекарственных препаратов (в частности, антибиотиков), голодания и рвоты.
Клиническими проявлениями заболевания общего характера могут быть:
- слабость;
- недомогание;
- подавленность;
- плохой сон;
- снижение концентрации внимания.
В отношении ЖКТ синдром Жильбера проявляется снижением аппетита, изменением привкуса во рту (горечь, металлический привкус), реже возникает отрыжка, тяжесть в области правого подреберья, иногда наблюдается боль ноющего характера и плохая переносимость лекарственных препаратов.
При ухудшении течения синдрома Жильбера и существенном повышении токсичной (свободной) фракции билирубина может появляться скрытый гемолиз, усиливая при этом гипербилирубинемию и добавляя в клиническую картину системный зуд.
В норме свободный билирубин появляется в крови преимущественно (в 80-85% случаев) при разрушении эритроцитов, в частности комплекса ГЕМ, входящего в структуру гемоглобина. Это происходит в клетках макрофагической системы, особенно активно в селезёнке и купферовских клетках печени. Остальная часть билирубина образуется из разрушения других гемсодержащих белков (к примеру, цитохрома P-450).
У взрослого человека в сутки образуется приблизительно от 200 мг до 350 мг свободного билирубина. Такой билирубин слаборастворим в воде, но при этом хорошо растворяется в жирах, поэтому он может взаимодействовать с фосфолипидами («жирами») клеточных мембран, особенно головного мозга, чем можно объяснить его высокую токсичность, в частности токсичное влияние на нервную систему.
Первично после разрушения комплекса ГЕМ в плазме билирубин появляется в неконъюгированной (свободной или несвязанной) форме и транспортируется с кровью при помощи белков альбуминов. Свободный билирубин не может проникнуть через почечный барьер за счёт сцепления с белком альбумином, поэтому сохраняется в крови.
В печени несвязанный билирубин переходит на поверхность гепатоцитов. С целью снижения токсичности и выведения в клетках печени свободного билирубина при помощи фермента УДФГТ1*1 он связывается с глюкуроновой кислотой и превращается в конъюгированный (прямой или связанный) билирубин. Конъюгированный билирубин хорошо растворим в воде, он является менее токсичным для организма и в дальнейшем легко выводится через кишечник с желчью.
При синдроме Жильбера связывание свободного билирубина с глюкуроновой кислотой снижается до 30% от нормы, тогда как концентрация прямого билирубина в желчи увеличивается.
В основе синдрома Жильбера лежит генетический дефект — наличие на промонторном участке A(TA)6TAA гена, кодирующего фермент УДФГТ1*1, дополнительного динуклеотида ТА. Это становится причиной образования дефектного участка А(ТА)7ТАА. Удлинение промонторной последовательности нарушает связывание фактора транскрипции IID, в связи с чем уменьшается количество и качество синтезируемого фермента УДФГТ1, который участвует в процессе связывания свободного билирубина с глюкуроновой кислотой, преобразуя токсичный свободный билирубин в нетоксичный связанный.
Вторым механизмом развития синдрома Жильбера является нарушение захвата билирубина микросомами сосудистого полюса клетки печени и его транспорта глутатион-S-трансферазой, которая доставляет свободный билирубин к микросомам клеток печени.
В конечном итоге вышеперечисленные патологические процессы приводят к увеличению содержания свободного (несвязанного) билирубина в плазме, что обуславливает клинические проявления заболевания. [6]
Общепринятой классификации синдрома Жильбера не существует, однако условно можно разделить генотипы синдрома по полиморфизму.
источник
Синдром Жильбера — врожденное заболевание печени, основным проявлением которого является гипербилирубиномия преимущественно за счет неконъюгированного (свободного) непрямого билирубина, желтуха, накопление в гепатоцитах пигмента липофусцина.
Болезнь Жильбера описана в 1900 г. под названием «простая семейная холемия», доброкачественная семейная негемолитическая гипербилирубиномия, наследственная энзимопатия. Передается по аутосомно-доминантному типу.
Интерес к этой болезни обусловлен тем, что она встречается не так редко, как предполагалось ранее. В различных регионах частота встречаемости синдрома Жильбера составляет от 5 до 11% в популяции. В связи с этим синдром Жильбера необходимо включать в программу диагностического скрининга у больных с гипербилирубиномией. Мужчины страдают синдрмом Жильбера в 10 раз чаще женщин.
В основе патогенеза болезни Жильбера лежит нарушение захвата, транспорта или конъюгации билирубина в гепатоцитах, связанное с генетически обусловленным дефектом микросомного фермента уридиндифосфатглюкуронилтрансферазы (УДФГТ), при участии которого в микросомах цитоплазматической сети происходит связывание билирубина с глюкуроновой кислотой. Из-за недостаточной активности УДФГТ печень может полностью терять способность конъюгировать (обезвреживать) билирубин
В патогенезе заболевания, кроме того, важную роль играет нарушение транспортной функции белков, доставляющих билирубин к микросомам гепатоцита.
Как правило, заболевание проявляется в подростковом возрасте и продолжается в течение всей жизни. Около 30% больных не предъявляют никаких жалоб. Длительное время оно может протекать латентно, не сопровождаться изменением цвета кожи и склер, заметных для пациента и родственников. В большинстве случаев синдром бывает случайной находкой при обследовании больного по поводу других заболеваний.
Обычно заболевание протекает триадой симптомов:
- перемежающаяся желтуха – гипербилирубиномия обусловлена преимущественно повышением уровня неконъюгированного билирубина;
- астеноневротические симптомы;
- абдоминальные боли и диспепсические нарушения.
Для клиники заболевания типична легкая иктеричность склер, желтушное окрашивание кожи. Появление желтухи провоцируется влиянием самых разнообразных факторов: нервного и физического напряжения, острых простудных заболеваний, приема некоторых препаратов, острой, жареной пищи, а также голодания. Отмечается непереносимость алкогольных напитков.
Кроме того, необходимо учитывать, что из-за сниженной активности микросомных ферментов печени проявляется токсическое действие метаболитов парацетамола, образующихся в системе цитохрома Р-450.
Больные часто могут жаловаться на тяжесть, постоянные тупые боли в правом подреберье, тошноту, рвоту, отсутствие аппетита, отрыжку, чередование запоров и поносов. В связи с увеличением концентрации в крови свободного билирубина могут появляться симптомы поражения центральной нервной системы, сопровождающиеся повышенной утомляемостью, раздражительностью, головной болью, реже – нарушением сна.
Прогноз благоприятный. Однако при длительном течении заболевания нередко развивается желчнокаменная болезнь, обнаруживаются дуоденальные язвы. При пальпации печень увеличена или определяется у края реберной дуги. У некоторых больных нерезкая гепатомегалия может быть обусловлена сопутствующим болезни Жильбера гемолитическим компонентом. Селезенка у большинства больных нормальных размеров. Общий анализ крови: в 30% случаев выявляется увеличение содержания гемоглобина (свыше 160 г/л), эритроцитоз, уменьшенная СОЭ. Моча остается обычной окраски, не содержит билирубин, иногда обнаруживаются следы уробилиногена. Активность цитолитических ферментов сыворотки крови в период ремиссии остается нормальной. В период обострения заболевания их активность может незначительно увеличиваться. Кал обесцвечен, иногда слабо окрашен за счет стеркобилина.
Течение болезни Жильбера длительное, волнообразное. С течением времени она может трансформироваться в хронический персистирующий гепатит.
Назначается общий анализ крови; общий анализ мочи с определением билирубина, уробилина; копрограмма с определением стеркобилина. Общий анализ крови при синдроме Жильбера, как правило остается без изменений.
Исследуют биохимические показатели: содержание билирубина и его фракций, холестерина, активность АЛТ, АСТ, ГГТ, определяют наличие маркеров вирусных инфекции — гепатит В, гепатит С и гепатит G. Для болезни Жильбера характерно увеличение уровня свободной фракции билирубина. Прямой генетический анализ позволяет выявить полиморфизм генов, ответственных за клинические проявления синдрома Жильбера.
Для детально диагностики болезни Жильбера проводят УЗИ органов брюшной полости, в сомнительных случаях пункционную биопсию печени. В биоптатах печени больных синдромом Жильбера выявляется нормальная морфологическая картина при значительном накоплении в гепатоцитах липофусцина.
Синдром Жильбера не является поводом для назначения какого-либо специфического лечения. Рекомендуется полноценное, калорийное питание с достаточным содержанием жиров. Запрещается употребление алкоголя, следует избегать эмоциональных и физических перегрузок, приема лекарственных препаратов, способных индуцировать желтуху.
При частых эпизодах гипербилирубиномии для лечения больных с синдромом Жильбера применяют фенобарбитал, который назначают по 0,05-0,1 г 2-3 раза в день в течение 1-2 недели. Обычно через 7-10 дней уровень билирубина в крови снижается до нормы.
источник
Синдром Жильбера — семейная желтуха , обусловленная неконъюгированной, негемолитической гипербилирубинемией вследствие недостаточности фермента уридиндифосфатглюкуронилтрансферазы (УДФГТ) печени.
Впервые синдром Жильбера был описан в 1901 г. французскими терапевтами AugustineGilbert и PierreLereboullet. Синдром Жильбера относится к заболеваниям с аутосомно-доминантным типом наследования. Генетический субстрат болезни состоит в наличии дополнительного динуклеотида на промоторном участке ТАТАА гена UGT1A1, расположенного на 2-й хромосоме
В большинстве случаев клиническая симптоматика синдрома Жильбера развивается у пациентов в возрасте 12-30 лет.
Синдрома Жильбера проявляется эпизодами желтухи, которые возникают спонтанно и самостоятельно разрешаются. Эти эпизоды могут провоцироваться дегидратацией, приемом алкоголя, голоданием, менструациями (у женщин), стрессовыми ситуациями, повышенными физическими нагрузками, интеркуррентными инфекциями. Больные жалуются на усталость и чувство дискомфорта в брюшной полости.
Уровень билирубина в сыворотке крови при этом может возрастать до 6 мг/дл (102,6 мкмоль/л). Однако у многих пациентов этот показатель не превышает 3 мг/дл (51,3 мкмоль/л). Содержание прямого билирубина составляет менее 20%. В 30% случаев уровень билирубина остается в пределах нормальных значений.
Диагностика синдрома Жильбера основана на данных семейного анамнеза, клинических проявлениях, результатах лабораторных методов исследований (общий, биохимический анализы крови, провокационные тесты).
Для лечения обострений заболевания применяются препараты (фенобарбитал, зиксорин), приводящие к индукции активности фермента УДФГТ, участвующего в процессе конъюгации билирубина.
- Классификация синдрома Жильбера
Существует «врожденный» вариант синдрома Жильбера, при котором симптомы заболевания появляются в возрасте 12-30 лет без предшествующего острого вирусного гепатита, и синдром Жильбера, манифестирующий после перенесенного острого вирусного гепатита.
В последнем случае диагностируется постгепатитная гипербилирубинемия. Она может быть связана не только с клинической реализацией генетического дефекта, но и с развитием хронического вирусного гепатита. Поэтому пациентам с постгепатитной гипербилирубинемией необходимо проводить дифференциальную диагностику между синдромом Жильбера и хроническим вирусным гепатитом.
- Эпидемиология синдрома Жильбера
В США частота возникновения синдрома Жильбера составляет 3-7% в общей популяции.
Показатели распространенности синдрома в мире могут отличаться (0,5-10%), что вызвано различиями в диагностических критериях. Кроме того, эти отличия связаны также с результатами молекулярно-генетических исследований, в ходе которых был установлен генетический дефект при синдроме Жильбера. Он состоит в наличии на промоторном участке А(ТА)6ТАА гена UGT1A1 (1q21 q23), расположенного на 2-й хромосоме, который кодирует фермент УДФГТ , дополнительного динуклеотида ТА (тимин-аденина), в результате чего образуется участок А(ТА)7ТАА. Было установлено, что полиморфизм участка ТАТАА наблюдается у 36% населения Африки и только у 3% жителей Азиатского региона.
Синдром Жильбера чаще развивается у мужчин, чем у женщин — (2-7):1.
Синдром Жильбера диагностируется после пубертатного возраста, что обусловлено ингибирующим влиянием половых гормонов на процесс конъюгации билирубина.
- Код по МКБ-10
источник
Хронический гепатит – относится к тяжелым заболеваниям гепатобилиарной системы человека. Это связано, в первую очередь, с поражением такого важного органа как печень. Стоит рассмотреть основные причины и факторы, которые способствуют возникновению и хронизации гепатита:
— инфекционные вирусные гепатиты;
— инфекционные вирусы (цитомегаловирус, вирус Эпштейна-Бара);
— аутоиммунные заболевания печени (аутоиммунный хронический гепатит);
— токсическое поражение печеночных клеток (гепатоцитов) и желчевыводящей системы, вследствие воздействия ядовитых веществ, тяжелых металлов, медикаментов;
— наследственные, патологические изменения желчевыводящей системы, которые приводят к первичному биллиардному циррозу, на ранних стадиях жизни человека (детей);
— врожденные, доброкачественные изменения системы переработки желчи и ее эффективного синтеза, переработки и выделения билирубина (синдром Стивена-Джонсона, синдром Жильбера).
Инфекционные гепатиты являются наиболее распространенными причинами поражения паренхимы и гепатоцитов печени, причиной активации медиаторов воспаления в этом органе. К ним относятся гепатиты: «А», «В», «С», «D», «Е», «F», «G», «ТТ». В этом списке инфекционных гепатитов наименьшую опасность представляет собой вирус «А» («болезнь Боткина»), так как вызывает наименьшую вероятность значительного повреждения печени и не является причиной дальнейшей хронизации воспалительного процесса.
Наибольшую опасность представляют собой вирусы инфекционных гепатитов «В» и «С». Вероятность того, что человек переболеет рассматриваемыми типами вирусов и процесс, в дальнейшем, не приобретет хроническое течение, составляет всего лишь 12 %. При этом в остальных случаях, инфекционный гепатит переходит в хронический процесс. Иммунная система начинает борьбу против вируса, атакуя непосредственно гепатоциты, так как именно в них и находится вирус гепатита. Вследствие чего, происходит разрушение печеночной паренхимы и постепенное ее замещение соединительной тканью, что в конечном итоге может привести к возникновению цирроза и рака печени.
На современном этапе развития науки, учеными не получено достоверных данных о воздействии гепатитов «Е», «F», «G», «ТТ» на хронизацию воспалительного процесса в клетках печени и гепатобилиарной системе в целом. Это связано с недостаточными исследованиями рассматриваемых видов инфекционных гепатитов.
Отдельное место в возможных причинах возникновения хронического гепатита занимают следующие типы вирусов: цитомегаловирус и вирус Эпштейна-Бара. При этом вирус Эпштейна-Бара оказывает наиболее негативное воздействие на печень (воздействие по принципу инфекционных гепатитов «В» и «С»).
Наиболее грозным заболеванием печеночной системы человека является аутоиммунный гепатит. Это сложное и недостаточно изученное заболевание вызывает агрессию собственной иммунной системы человека на гепатоциты, вследствие изменения ее толерантности по отношению к здоровым тканям. Ученые отмечают, что в большинстве случаев, механизмы возникновения этого заболевания связаны с неудовлетворительным состоянием экологической системы, возможной связью с инфекционными гепатитами разных типов.
Стоит отметить, что хронизация воспаления печеночной ткани может быть обусловлена и влиянием токсических веществ на организм человека, медикаментов. В большей степени токсическим эффектом обладают антибиотики, которые нашли широкое применение в современной медицине, в качестве основного инструмента борьбы с воспалением, вызванного бактериальными микроорганизмами.
При этом существуют и наследственные (врожденные), доброкачественные заболевания гепатобилиарной системы. Одно из наиболее распространенных и изученных – синдром Жильбера. В основу механизма данного заболевания положено нарушение системы синтеза, переработки и выделения прямого и непрямого билирубина. Ведь билирубин – является конечным продуктом переработки излишка желчи и обычно в прямом и непрямом виде выводиться вместе с мочой и калом человека.
В отношении установления связи возникновения хронического гепатита и влияния в этой цепочке синдрома Жильбера, мнения ученых разделились. Одни считают, что синдром Жильбера лежит в основе хронизации воспалительных процессов в паренхиме печени, за счет нарушения функционирования системы переработки билирубина. Другие, что данное заболевание не связано с возникновением и развитием хронического гепатита.
Последние данные, полученные американскими учеными, занимающимися исследования в сфере лечения хронических инфекционных гепатитов «В» и «С» демонстрируют тот факт, что синдром Жильбера – действительно нарушает стабильное функционирование некоторых систем и органов человека. Например, не переработанный непрямой билирубин, проникая в мозг человека, способен вызвать чувство страха, состояния затяжных депрессий и неврозов. Человеку стает тяжелее выполнять повседневные дела, и он чувствует усталость, но не более того. При этом ученые констатируют и объединение инфекционного гепатита и врожденного заболевания. Например, когда у человека с самого рождения был синдром Жильбера, а затем он был инфицирован гепатитом «С». Таким образом, течение инфекционного гепатита начинается уже на фоне ослабленной гепатобилиарной системы, что в значительной степени ухудшает показатели жизни, дальнейшей выживаемости и вызывает практически 100 % возникновение хронического воспаления в печени.
Течение хронического гепатита (вызванного инфекционным агентом) на фоне наличие синдрома Жильбера сопряжено с постепенным появлением ряда симптомов, а именно:
— ухудшение общего самочувствия пациента (с длительностью течения заболевания связаны показатели нарастания быстрой утомляемости);
— наличие симптома «желтых глаз» (за счет высоких показателей прямого и непрямого билирубина);
— боль в правом подреберье (в большинстве случае связана с активизацией воспалительных процессов в печени, за счет которых происходит увеличение печени и растяжение ее капсулы);
— потеря аппетита, разнообразные диспепсические расстройства (тошнота, изжога, отрыжка после еды, тяжесть в желудке, запоры, семенящиеся диареей).
Лечение пациентов с хроническим гепатитом на фоне наличия врожденного доброкачественного заболевания предполагает системное воздействие на больной орган:
1) Коррекция диеты пациента. В обязательном порядке исключается жареная, острая, соленая и кислая пища, так как она затрудняет работу печени, повышает нагрузку на ее функционал, а соль – способствует увеличению отека органа. При этом показано употребление таких продуктов, как: тыква, творог, минеральная вода (например, ессентуки № 17). Немаловажным является и применение настоев из лекарственных трав, сборов (желчегонный сбор № 2).
2) Применение широкого спектра гепатопротекторов, для защиты паренхимы печени (гептрал, урсохол, урсосан, цитроаргинин).
3) Применение общеукрепляющих (витаминные комплексы) и энзимных препаратов (вобензим, креон, панзинорм, пангрол).
4) Рекомендуется проведение процедуры плазмофереза (с целью детоксикации гепатобилиарной системы).
|
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||