Вирусный гепатит Б – это инфекционное заболевание печени, широко распространенное в мире. Его опасность заключается в том, что поражение печени, вызванное вирусом, может привести к тяжелым последствиям – циррозу и раку.
В случае, когда лечение пациента с диагнозом вирусный гепатит Б было назначено не своевременно или не было назначено вовсе, развитие болезни приводит к разрушению печени, причем не заметно для пациента. Именно по этой причине необходимо своевременно обратиться к специалисту гепатологу.
Чем раньше начато лечение гепатита Б / В, тем лучше его прогноз и выше вероятность сохранить здоровую печень на долгие годы.
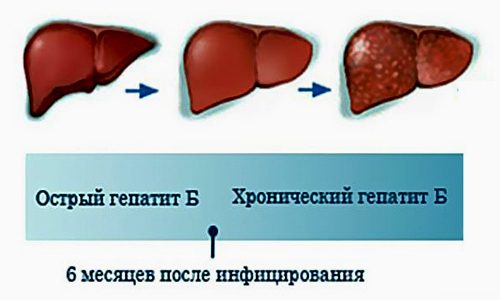
Рис.1 — Стадии развития хронического гепатита В
На сегодняшний день нет противовирусных препаратов, которые могли бы гарантировать выздоровление и полное удаление вируса из организма. Однако, терапия, дающая возможность сохранить здоровье печени надолго, существует и уже сейчас помогает миллионам пациентов с вирусом гепатита В. Подробнее о лечении гепатита Б / В и контроле над вирусом
Вирус гепатита В поражает печень в острой или хронической форме. При острой форме заболевания в течение 6 месяцев после заражения появляются характерные симптомы — желтизна кожи, тошнота, темная моча, повышенная утомляемость, температура, абдоминальные боли. Иногда острое течение вирусного гепатита В приводит к развитию печеночной недостаточности со смертельным исходом. У 15-20 % острый вирусный гепатит переходит в хроническую, бессимптомную форму, 30% из них — с прогрессирующим течением, из них в 70% случаев приводящим к циррозу печени в течение 2—5 лет. Гепатит В является высоким риском смерти от цирроза и гепатоцеллюлярной карциномы (рака печени).
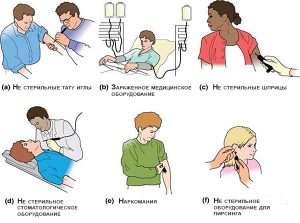
Гепатит В может попасть в кровь при различных медицинских манипуляциях — хирургических операциях, переливании крови, лечении зубов. Также заразиться можно при пирсинге, нанесении татуировок, при введении наркотиков внутривенно, а также половым путем. Вероятность заражения от полового партнера составляет 30%. Кроме того, возможно заражение ребенка от инфицированной матери во время беременности и родов.
Поскольку хронический вирусный гепатит В протекает бессимптомно, диагностика возможна только лабораторными методами. Основной показатель наличия вируса – антитела к поверхностному антигену – HbsAg.
Для острого гепатита характерно наличие антител класса IgM к ядерному антигену – anti-HBcor IgM, маркер высокого уровня активности и заразности вируса – HBeAg. Главным показателем опасности вируса является вирусная нагрузка, которая определяется методом ПЦР с количественной оценкой концентрации вируса в мл крови – HBV-ДНК.
Для опредения в крови вируса гепатита В необходимо сдать три анализа :
- HBsAg — показывает наличие или отсутствие вируса в настоящее время;
- Анти-HBcor – показывает наличие или отсутствие вируса в прошлом;
- Анти-HBs – показывает наличие или отсутствие защитных антител.
- Стоимость комплексного обследования — 1850 руб.
Запишитесь на бесплатную консультацию для назначения обследования и возможности вакцинации. АНОНИМНО.
Контактно-бытовым путем вирус гепатита В не передается. Для окружающих пациент не опасен. Подробнее о том как передается гепатит В (Б)
Вирус гепатита В очень заразен. Кроме того, он устойчив во внешней среде и может сохраняться в ней в течении целой недели.
Гепатитом В болеет более 2 миллионов человек в мире, а носителей вируса около 350 миллионов. 1 миллион человек ежегодно погибает от этого заболевания. Острый вирусный гепатит В отмечается у 4 миллионов человек в год.
В развитых странах болеет в основном взрослое население. Дети до 9 лет защищены прививкой, которую им делают по закону в первые часы после рождения.
Вирус гепатита В попадает в печень, внутрь печеночных клеток (гепатоцитов), и начинает там размножаться. Это приводит к гибели гепатоцитов, повреждению тканей печени и, при отсутствии своевременного лечения, циррозу.
Гепатит В может быть острым и хроническим.
Острый гепатит наступает через короткое время после заражения (до 6 месяцев) и проявляется чаще всего выраженными симптомами: температурой, ознобом, тошнотой, желтухой. Он продолжается 6-8 недель и может закончится либо выздоровлением с формированием естественного иммунитета, либо переходом гепатита в хроническую форму. При этом хроническая форма может быть как неактивной, без размножения вируса, так и активной.
В первом случае противовирусное лечение не требуется, но необходим контроль заболевания, во втором случае может возникнуть необходимость в противовирусных препаратах.
Течение хронического гепатита В и его исход зависят от скорости прогрессирования заболевания. Более чем в половине случаев болезнь прогрессирует очень медленно, а риск развития цирроза и рака печени довольно низок.
При активно прогрессирующем заболевании, риск развития цирроза и рака печени составляет около 20 %, однако при злоупотреблении алкоголем он намного выше.
Поскольку оценить характер течения и опасность прогрессирования гепатита Б может только специалист, во избежании необратимых последствий необходимо, как можно раньше, обращаться к гепатологу для уточнения тактики лечения и контроля над вирусным гепатитом В.
Инкубационный (скрытый) период составляет от 3-х недель до 6 месяцев. Симптомы появляются у 70 % заболевших, чаще всего это усталость, повышенная утомляемость, желтуха, темная моча, светлый кал, боли в суставах.
Для вирусного гепатита В также характерны внепеченочные проявления – поражения сосудов, почек, боли в суставах.
HbsAg — положительный. Лабораторные маркеры вирусного гепатита В появляются в среднем через 4 недели после заражения. Кроме того в крови значительно увеличиваются биохимические показатели АЛТ и АСТ, при желтушной форме также повышается билирубин.
Острый вирусный гепатит В может иметь одну из трех форм: безжелтушную форму, желтушную с признаками холестаза и затяжную форму.
При безшелтушной форме характерно легкое течение заболевания с невысокими биохимическими показателями.
Желтушная форма сопровождается желтухой, интоксикацией, выраженными биохимическими изменениями показателей крови.
При холестатической форме острого гепатита Б значительно выражены признаки функционального поражения печени.
Вирус гепатита В может сопровождаться вирусом гепатита D (Д, дельта-вирус) , который практически всегда вызывает в печени необратимые изменения (цирроз), поэтому во всех случаях выявления гепатита Б необходимо проводить исследование на вирус гепатита D.
К лабораторным маркерам вирусного гепатита В относятся следующие: HBsAg, anti-HBcor JgM, anti-HBcor JgG, HBeAg, anti-HBe, anti-HBs и HBV-ДНК.
Разные сочетания этих маркеров дают различную информацию, в том числе о давности заболевания, активности вируса, возможном выздоровлении. Анализы на гепатит В.
Отдельно необходимо провести оценку состояния печени. Для этого выполняют биохимический анализ крови с показателями АЛТ, АСТ, ГГТП, щелочная фосфатаза, общий белок и белковые фракции, билирубин, Также проводится УЗИ органов брюшной полости.
При остром вирусном гепатите В противовирусные препараты не назначаются. Лечение направлено на детоксикацию и восстановление печени.
Большинство пациентов с острым вирусным гепатитом В выздоравливает. Если острый вирусный гепатит переходит в хроническую форму, полное выздоровление происходит крайне редко. Современные препараты позволяют рассчитывать на полное выздоровления в 10-15% случаев.
Как правило целью лечения хронического вирусного гепатита В является снижение вирусной нагрузки и предотвращение перехода гепатита в цирроз или рак печени.
В настоящее время нет противовирусных препаратов для лечение гепатита В, которые могут обеспечить полное удаление вируса. Поэтому существующие в мире противовирусные препараты – аналоги нуклеозидов (нуклеотидов) применяются с целью подавить репликацию вируса, чтобы остановить или замедлить развитие цирроза, сократить риск рака печени и увеличить продолжительность и качество жизни пациентов с вирусным гепатитом В. К таким препаратам относятся энтекавир, тенофовир и другие препараты. В ряде случаев назначается альфа-интерферон.
В настоящее время идет разработка нового препарата – МЕРКЛЮДЕКС.
Выбор схемы терапии проводит квалифицированный гепатолог в зависимости от результатов полного обследования. Обследование позволяет установить не только степень поражения печени, но и активность и агрессивность вируса у конкретного человека.
Для назначения противовирусной терапии необходимы серьезные основания. Поводом для начала терапии является высокий уровень ДНК HBV в крови, повышенная активность печеночных ферментов и умеренно или сильно выраженный фиброз (больше F2 по шкале МЕТАВИР).
Длительность терапии не может быть меньше, чем 5 лет. Иногда курс лечения назначается пожизненно, если степень поражения печени близка к циррозу, или цирроз уже сформирован. Противовирусные препараты представляют собой таблетки, которые хорошо переносятся и редко вызывают лекарственную устойчивость. Препараты обладают противофиброзным действием (обратное развитие фиброза).
Решение о назначении терапии должен принимать врач-гепатолог после соответствующего обследования. По рекомендациям Европейской ассоциации по изучению печени, все пациенты с циррозом печени должны получать лечение независимо от уровня виремии, также как и пациенты с семейным анамнезом по раку печени и циррозу.
Пациентам с уровнем виремии больше 20 000 МЕ в мл крови и АЛТ в 2 раза превышающим норму лечение назначается независимо от степени фиброза.
Если оснований для применения противовирусной терапии гепатита Б нет, то необходим регулярный контроль, не реже 1 раза в год. Под контролем должна быть вирусная нагрузка и состояние печени по биохимическим данным и степени фиброза
Препараты интерферона имеют выраженные побочные действия (см. лечение вирусного гепатита С ). Однако, преимуществом этой схемы лечения является ограниченный по срокам курс лечения (1 год).
Аналоги нуклеозоидов выраженными побочными действиями не обладают. Крайне редко отмечается головная боль.
После курса терапии противовирусными препаратами вирус сохраняется в организме, поэтому кровь пациента заразна.
В последнее время появилось много рекламных предложений чудодейственных, или так называемых «народных» средств для лечения гепатита В. Они якобы активизируют иммунную систему, восстанавливают печень и способны удалить вирус из организма. Однако никакими методами доказательной медицины эффективность этих средств не подтверждена.
К сожалению, препаратов, позволяющих быстро и гарантированно получить выздоровление, не существует и в ближайшее время не ожидается. Однако, при правильном и вовремя начатом лечении сохранить здоровье печени удается в подавляющем большинстве случаев. Подробнее о лечении гепатита В
Для профилактики гепатита В в мире уже больше 20 лет делают прививки. Вакцина вводится в мышцу плеча по стандартной схеме: после первой вакцинации через месяц вторая и через 5 месяцев после этого – третья.
Крайне редко (примерно в 2 % случаев) возможно легкое повышение температуры.
Прежде, чем вакцинироваться, необходимо пройти вирусологическое обследование, (анализы для прививки) подтверждающее отсутствие вируса не только в данный момент, но и в прошлом: HBsAg, anti-HBcor, anti-HBs.
Только при отрицательных значениях этих лабораторных показателей можно делать прививку.
Через полгода после вакцинации необходимо оценить результат прививки, сделав анализ anti-HBs количественный. Если титр составляет больше 100 МЕ/мл, можно считать себя защищенным от гепатита В.
Иммунитет сохраняется от 5 до 8 лет.
Всем. Учитывая легкость заражения, необходимость в вакцинации является актуальной для всех. По закону, согласно нормативным документам Минздрава, всем новорожденным делают первую прививку в течение 12 часов после рождения, вторую – в один месяц, третью – в шесть месяцев.
Детям, рожденным от инфицированной матери, прививку делают по особой схеме.
источник
Хроническому гепатиту В не всегда предшествует распознаваемая острая форма гепатита В. Однако иногда непосредственно после острого эпизода наступает хронизация. В других случаях, несмотря на внезапное начало, сходное с острым заболеванием, хронический гепатит уже имеет место. Примерно у 10% взрослых больных, страдающих острым гепатитом В, HBsAg не исчезает из сыворотки крови в течение 12 нед, и они становятся хроническими носителями. Новорождённые, заболевшие гепатитом В, становятся хроническими носителями в 90% случаев.
Основными путями передачи вируса гепатита В являются парентеральный (различные инъекции, особенно внутривенные, переливания крови, ее заменителей и компонентов), половой и от матери к плоду.
Острый вирусный гепатит В проявляется в безжелтушной, желтушной или в фульминантной формах. После разрешения острого вирусного гепатита В через 4-6 недель от начала болезни HBsAg исчезает из сыворотки.
Переход процесса в хронический вирусный гепатит сопровождается HBsAg-емией. Хронический вирусный гепатит В (ХВГ-В) может эволюционировать в цирроз печени (ЦП), на фоне которого может развиться рак печени.
Хронический гепатит В — это исход острого гепатита B. обусловленный персистированием в организме вируса гепатита В. Принято разделять хронический гепатит В на 2 основных варианта по принципу инфицированности «диким» (НВe-позитивный хронический В) или мутантным вариантом HBV (НВe-негативный анти-НВe-позитивный вирусный гепатит В — pre-core/core-promoter мутантные варианты). Каждый из этих вариантов имеет неравномерное распространение в различных регионах, отличается определённым биохимическим и репликационным профилем активности HBV и ответом на лечение как интерфероном, так и нуклеозидными аналогами. У больного на ранних этапах хронический гепатит В может обнаруживаться как «дикий» тип HBV, так и НВeАg-негативный мутантный штамм. По мере увеличения длительности инфицирования под действием иммунной системы организма происходит эволюция «дикого» штамма вируса и процентное содержание мутантных форм постепенно начинает преобладать. и впоследствии мутантный вариант вытесняет «дикий» тип вируса. В связи с этим считается, что HBеAg-негативный хронический вирусный гепатит В — это фаза естественного течения хронической HBV-инфекции, а не отдельная нозологическая форма. Предлагается также различать хронический гепатит В с высокой и низкой репликативной активностью. Использование ПЦР позволило выявить больных с низким уровнем виремии и установить взаимосвязь между постоянно высоким уровнем вирусной нагрузки и неблагоприятными исходами заболевания — циррозом печени и гепатоцеллюлярной карциномой. Постоянно высокий уровень вирусной нагрузки в настоящее время предлагается рассматривать в качестве одного из критериев назначения пациенту с хронической HBV-инфекцией противовирусной терапии.
Однако только по результатам морфологического исследования печени можно диагностировать гепатит той или иной активности и стадии на основании оценки таких показателей, как выраженность воспаления и фиброза. Таким образом, каждый пациент с определяемым уровнем HBV должен рассматриваться как больной хроническим гепатитом В, а диагностированная морфологически степень активности гепатита и стадия фиброза в сочетании с динамикой активности АЛТ и уровня вирусной нагрузки позволяет клиницисту поставить точный диагноз и принять решение о целесообразности или нецелесообразности начала противовирусной терапии в настоящий момент времени.
Критериями бессимптомного носительсгва HBV служит сочетание ряда признаков: персистенция HBsAg в течение 6 мес и более при отсутствии серологических маркёров репликации HBV (HBeAg, анти-НВcIgM), нормальные показатели печёночных трансаминаз. отсутствие гистологических изменений в печени или картина хронического гепатита с минимальной некрозо-воспалительной активностью [индекс гистологической активности (ИГА) 0-4] и уровень ДНК HBV 5 копий/мл.
С точки зрения морфологии печени «неактивное носительство HBsAg» можно определить как персистирующую HBV-инфекцию без выраженного воспалительно-некротического процесса в печени и фиброза. Несмотря на благоприятный в целом прогноз для большинства таких пациентов, статус «неактивного вирусоносителя» нельзя считать постоянным состоянием, так как у пациентов, находившихся в фазе «неактивного носительства HBsAg», возможна реактивация HBV-инфекции и повторное развитие выраженного воспалительно-некротического процесса в печени. У данной категории лиц также не исключено формирование цирроза и развитие гепатоцеллюлярной карциномы, что обосновывает необходимость пожизненного динамического наблюдения за этой группой пациентов. В то же время у 0,5% «неактивных носителей HBsAg» ежегодно происходит спонтанная элиминация HBsAg, и у большинства этих пациентов в последующем регистрируются в крови анти-НВs.
Хроническая HBV-инфекция характеризуется широким спектром клинических вариантов течения и исходов заболевания. Выделяют 4 фазы естественного течения хронической HBV-инфекции в зависимости от присутствия в крови больного HBeAg, степени повышения АЛТ и уровня виремии: фазу иммунной толерантности, фазу иммунного клиренса, фазу иммунного контроля и фазу реактивации.
Независимые факторы риска развития гепатоцеллюлярной карциномы — мужской пол пациента, курение, злоупотребление алкоголем, повышенный уровень АЛТ, присутствие HBeAg. постоянно высокий уровень ДНК HBV (>10 5 копий/мл, или 20 000 ME).

Хронический гепатит, вызванный HBV-инфекцией, обусловленной «диким» типом вируса HBV, распространён в основном в Европе и Северной Америке, но также встречается в регионах с высоким уровнем носительства HBsAg. Характеризуется постоянно повышенной активностью печёночных трансфераз и высоким уровнем виремии. В зависимости от возраста на момент инфицирования этот вариант вирусного гепатита В протекает различно. У детей, инфицированных внутриутробно или перинатально до 18-20-летнего возраста, наблюдают фазу иммунной толерантности — нормальный уровень АЛТ, отсутствие клинических признаков болезни, минимальные гистологические изменения в печени, но наличие высокого уровня репликации ДНК HBV и HBeAg-емия. По достижении совершеннолетия у части этих больных происходит спонтанный клиренс HBeAg. Иммунный клиренс HBeAg может протекать бессимптомно или сопровождаться клиническими признаками острого гепатита В. В дальнейшем может наступить ремиссия заболевания и переход в фазу хронической HBV-инфекции с неопределяемым уровнем HBV ДНК на фоне стойкой HBsAg-eмии.
Однако у значительной части лиц, инфицированных внутриутробно или перинатально, в дальнейшем развивается HBеАg-позитивный хронический вирусный гепатит В с повышенным уровнем АЛТ в сыворотке крови, так и не наступает сероконверсия HBeAg/aнти-HBе и формируется прогрессирующее течение гепатита с возможным исходом в цирроз печени. Если инфицирование происходит в детском возрасте, то большинство НВ Ag-позитивных детей имеют повышенный уровень АЛТ в сыворотке крови, а сероконверсия HBeAg в анти-НВe обычно происходит в возрасте 13-16 лет. У пациентов, инфицированных в зрелом возрасте (характерно для Европы и Северной Америки), заболевание характеризуется наличием клинической симптоматики, стойко повышенной активностью АЛТ. наличием HBeAg и ДНК HBV в крови, гистологической картиной хронического гепатита. Среди пациентов всех возрастных групп с HBV-инфекцией, приобретённой в детском возрасте или во взрослом состоянии, частота спонтанной элиминации HBeAg из организма составляет от 8 до 12% в год. Частота спонтанного клиренса HBsAg составляет 0,5-2% в год. В целом из числа больных хронической HBV-инфекцией 70-80% становятся с течением времени бессимптомными носителями, а у 20-50% больных хронической HBV-инфекцией развивается прогрессирующее заболевание и в течение 10-50 лет может сформироваться цирроз печени и гепатоцеллюлярная карцинома.

Хронический гепатит, вызванный мутантным вариантом HBV, характеризуется наличием в крови анти-НВe, отсутствием HBeAg и более низкой концентраций HBV по сравнению с HBcAg-пoзитивным вирусным непатитом В. Хронический HBeAg-негативный вирусный гепатит В — наиболее частая форма в Южной Европе и Азии, в Северной Европе и США он встречается у 10-40% лиц с хронической HBV-инфекцией. В средиземноморском регионе заражение этим вариантом вирусного гепатита В, как правило, происходит в детстве, протекает бессимптомно в течение 3-4 десятилетий, приводя к циррозу печени в среднем к 45-летнему возрасту. Течение HBeAg-негативного хронического вирусного гепатита В характеризуется или стойко повышенной активностью ACT и АЛТ (3-4-кратное превышение нормы), что наблюдают у 3-40% пациентов, или флюктуирующей активностью ACT и АЛТ (45-65%) и редко встречающимися длительными спонтанными ремиссиями (6-15%) случаев. Переход HBeAg-негативного хронического гепатита В в неактивную нерепликативную фазу вирусоносительства или самопроизвольное выздоровление почти не встречают.

Составляющие компоненты понятия «ответ на лечение» в настоящее время определены и стандартизированы.
- Биохимический ответ (подразумевается, что до лечения у больного был повышенный уровень АЛТ) — нормализация показателей АЛТ на фоне терапии.
- Гистологический ответ — улучшение показателей гистологической активности на 2 балла (по шкале ИГА — индекс гистологической активности — 0-18 баллов) без ухудшения показателей фиброза или с улучшением по этому показателю при сравнении результатов биопсии печени до и после окончания лечения.
- Вирусологический ответ — снижение уровня вирусной нагрузки в крови до неопределяемого уровня (зависит от чувствительности применяемого метода и тест-системы) и исчезновение HBeAg у больного с наличием HBeAg в крови до начала лечения.
- Полный ответ — наличие критериев биохимического и вирусологического ответа и исчезновение HBeAg.
Также выделяют следующие понятия: ответ на лечение на фоне терапии, постоянный ответ на фоне терапии (на протяжении всего курса), ответ по окончании терапии (в конце запланированного курса лечения), устойчивый ответ после окончания терапии на шестом месяце и устойчивый ответ после окончания терапии на 12-м месяце.
Используются также следующие термины при характеристике обострений:
- вирусологическое обострение (breakthrough) — появление или увеличение вирусной нагрузки HBV ДНК более чем на 1xIg10 (десятикратное увеличение) после достижения вирусологического ответа на фоне противовирусной терапии;
- вирусологический прорыв (rebound) — увеличение уровня вирусной нагрузки HBV ДНК больше 20 000 МЕ/мл или увеличение уровня вирусной нагрузки HBV ДНК больше, чем было зарегистрировано до лечения на фоне продолжающейся противовирусной терапии. Длительность лечения, в том числе и после достижения конечной цели лечения (закрепление результата, консолидирующая терапия), зависит от варианта хронического вирусного гепатита В и типа препарата, которым проводят лечение.
Лечение хронического гепатита В проводят препаратами интерферона или аналогами нуклеозидов.
В Украине для лечения хронического гепатита В зарегистрированы 2 типа препаратов интерферона (стандартный интерферон альфа, пегилированнын интерферон альфа-2) и 3 аналога нуклеозидов: ламивудин, энтекавир и телбивудин.
Лечение стандартным интерфероном рекомендуют для больных хроническим гепатитом В с невысокой вирусной нагрузкой и повышенным уровнем аминотрансфераз в сыворотке крови (более 2 норм), так как при высоком уровне вирусной нагрузки и нормальных показателях АЛТ лечение малоэффективно. Лечение стандартным интерфероном больных НВe-позитивным хроническим гепатитом В позволяет достичь сероконверсии HBeAg/aнти-HBe у 18-20% больных, стойкий биохимический ответ регистрируют у 23-25% больных, а вирусологический ответ на лечение — у 37% больных. У 8% пациентов, ответивших на лечение, удаётся достичь полного ответа на терапию (исчезновение HBsAg). При HBeg-негативном хроническом гепатите В, несмотря на больший процент отвечающих на терапию, в процессе лечения (60-70% вирусологического и биохимического ответа) стойкий ответ регистрируют только у 20% больных, а в большинстве случаев регистрируют обострение после отмены терапии. Лечение проводят в течение 16 нед в дозе 5 млн ME ежедневно или 10 млн ME три раза в неделю подкожно.
Пегилированный интерферон альфа-2 имеет такие же показания, как стандартный интерферон, однако эффективность лечения выше по показателю сероконверсии (27-32%). Лечение проводят в течение 48 нед в дозе 180 мкг 1 раз в неделю подкожно.
У больных НВе-позитивным хроническим гепатитом В удаётся достичь сероконверсии HBeAg/aнти-НВе в 16-18% случаев при применении 100 мг препарата перорально один раз в сутки в течение года и в 27% случаев при применении этого препарата в течение 2 лет. Улучшение гистологической картины печени зафиксировано независимо от сероконверсии приблизительно у 50% больных. У больных HBeAg-негативным хроническим гепатитом В на фоне лечения ламивудином в течение 48-52 нед вирусологический и биохимический ответ отмечают у 70% пациентов, но после отмены терапии у 90% больных регистрируют возврат к виремии и повышение активности АЛТ. Улучшение гистологической картины печени также регистрируют более чем у половины пациентов после годового курса терапии. Полный вирусологический ответ, как правило, не регистрируют. Комбинированная терапия интерфероном и ламивудином не показала преимуществ перед монотерапией пегилированными интерферонами.
Существенный недостаток терапии ламивудином — высокая вероятность развития резистентности к препарату (17-30% через 2 года) вследствие мутации вируса. Лечение может быть закончено через 6 мес после достижения сероконверсии (6 мес консолидированной терапии). Лечение проводят в дозе 100 мг ежедневно per os. Ламивудин характеризуется хорошим профилем безопасности.
Энтекавир наиболее эффективно и быстро подавляет репликацию HBV в течение 48 нед лечения (67 и 90% эффективности при НВe-позитивном и НВe-негативном хроническом гепатите В соответственно) и с более чем 70% эффективностью формирования биохимической ремиссии при той и другой форме хронического гепатита В. Эффект быстрого снижения уровня вирусной нагрузки регистрируют в том числе у пациентов с исходно высокой репликативной активностью. Гистологический ответ регистрируют у 70-72% пациентов при НВe-позитивном и НВe-негативном хроническом гепатите В через 48 нед терапии. Частота сероконверсии НВe/анти-НВe через год терапии не превышает 21%, но повышается при увеличении длительности лечения (у 11% пациентов продолживших лечение ещё на год). Существенным преимуществом энтекавира служит низкая вероятность развития резистентности к лечению (менее 1% через 5 лет терапии). Оптимальная длительность лечения не определена. Лечение энтекавиром проводят в дозе 0,5 мг ежедневно per os. Длительность консолидирующей терапии при НВe-позитивном вирусном гепатите В рекомендуют в течение не менее 6 мес. Для пациентов с развившейся резистентностью или рефрактерностью к ламивудину лечение проводят в дозе 1,0 мг ежедневно не менее 6 мес. Энтекавир характеризуется хорошим профилем безопасности.
Телбивудин характеризуется эффективным подавлением репликации HBV в течение 48 нед лечения (60 и 88% эффективности при НВе-позитивном и НВе-негативном хроническом гепатите В соответственно и с более чем 70% эффективностью формирования биохимической ремиссии при той и другой форме хронического вирусного гепатита В). Гистологический ответ регистрируют у 65-67% пациентов при НВе-позитивном и НВе-негативном хроническом гепатите В. Частота сероконверсии НВе, анти-НВе через год терапии не превышает 23%. Риск развития резистентности к телбивудин), существенно меньший, чем к ламивудину, но выше, чем при лечении энтекавиром (8-17% через 2 года терапии). Телбивудин характеризуется хорошим профилем безопасности. Лечение телбивудином проводят в дозе 600 мг ежедневно per os. Длительность консолидирующей терапии при НВе-позитивном вирусном гепатите В рекомендуют в течение не менее 6 мес.
Больные хроническим гепатитом В трудоспособны. Рекомендовано наблюдение инфекшюкпснн; поликлиники, специалиста гепатологического центра. В случае ферментативное: обострения заболевания рекомендуют освобождение от работы, при повышении активности АЛТ более 10 норм рекомендована госпитализация. Больные циррозом печени ограниченно трудоспособны в отсутствие декомпенсации и нетрудоспособны при наличии симптомов декомпенсации заболевания.
Энтекавир (Бараклюд) является аналогом нуклеозида гуанозина с мощной и селективной активностью в отношении ДНК-полимеразы вируса гепатита В. Он быстро и сильно подавляет репликацию вируса до неопределяемого уровня, а также характеризуется низким уровнем резистентности.
Показания к применению. Препарат показан для лечения взрослых пациентов с хроническим гепатитом В, сопровождающейся компенсированной функцией печени, признаками активной репликации вируса и воспаления печени.
В настоящее время клиническая эффективность энтекавира установлена в шести клинических исследованиях II-III фазы, ещё двенадцать исследований II-IV фазы планируются для изучения эффективности энтекавира у отдельных категорий пациентов, а также для определения сравнительной эффективности с другими противовирусными препаратами. Следует отметить, что большинство клинических исследований препарата энтекавир проводилось с участием российских исследовательских центров.
По результатам регистрационных клинических исследований, в которых приняло участие в общей сложности около 1700 пациентов с хроническим гепатитом В, энтекавир продемонстрировал максимальную способность подавлять репликацию вируса гепатита В и минимальный риск развития резистентности, особенно у пациентов, ранее не получавших аналогов нуклеозидов.
Бараклюд хорошо переносится, обладает высоким профилем безопасности, как и ламивудин, удобен в применении (одна таблетка в сутки). На основании этого препарат включён в современные рекомендации по лечению пациентов с хроническим гепатитом В в качестве препарата первой линии (например, рекомендации Американской ассоциации по изучению болезней печени, 2007; рекомендации Европейской ассоциации по болезням печени, 2008).
Способ применения и дозы. Бараклюд следует принимать внутрь натощак (то есть не менее чем через 2 ч после еды и не позднее чем за 2 ч до следующего приёма пищи). Рекомендуемая доза Бараклюда составляет 0,5 мг один раз в день. Рефрактерным к ламивудину пациентам (то есть, пациентам в анамнезе с виремией вирусом гепатита В, сохраняющейся на фоне терапии ламивудином, или пациентам с подтверждённой резистентностью к ламивудину) рекомендуется назначать 1 мг энтекавира один раз в день.
источник
Довольно часто в современной медицинской практике регистрируется хронический гепатит В. Сколько с ним живут и каковы прогнозы для пациентов? Какими симптомами сопровождается недуг? Ответы на эти вопросы интересуют многих людей, ведь данное заболевание на сегодняшний день считается одним из самых распространенных на планете. Более того, при несвоевременной диагностике и отсутствии лечения гепатит часто заканчивается смертью человека.
Для начала стоит рассмотреть основные характеристики и особенности заболевания. Под термином «хронический гепатит В» принято объединять группу болезней, которые поражают гепатоциты. Разумеется, патологические изменения в печеночных тканях сказываются на работе всего организма.
В большинстве случаев подобные поражения печени наблюдаются при попадании в организм вирусов. Считается, что практически треть населения планеты болеет или ранее переболела данной инфекцией. Примерно в 7% случаев острый гепатит переходит в хроническую форму, которая уже с трудом поддается лечению. Кстати, развитие данного недуга может быть связано и с другими факторами.
Что представляет собой хронический гепатит В? Сколько с ним живут? Существуют ли эффективные методы лечения? Эти вопросы, безусловно, важны, но для начала стоит рассмотреть причины и механизм развития заболевания.
Как уже упоминалось, подобное поражение печение чаще всего связано с проникновением в организм специфических вирусных частичек. Вирус гепатита В выделяется вместе с биологическими жидкостями — это касается не только крови, но также спермы, вагинальных выделений и слюны. Соответственно, подхватить инфекцию очень легко при контакте с зараженным человеком. Согласно исследованиям, в семьях, в которых живет человек с вирусным гепатитом, спустя 5-10 лет заражаются все — вирусные частички распространяются бытовым путем.
Раньше подхватить инфекцию можно было во время инъекции или переливаний крови, посещения стоматологического кабинета и даже маникюра. Сегодня подобное распространение вируса наблюдается редко, так как в обиход вошли одноразовые инструменты, а также эффективное оборудование для стерилизации. Тем не менее к группе риска относятся люди из социально-неблагополучных групп населения, а также работники сферы интимных услуг, наркозависимые личности, а также люди с беспорядочной половой жизнью. Инфекция также может передаваться от матери к ребенку во время беременности.
Не только вирусная инфекция может стать причиной развития гепатита В. Есть и другие известные формы данного недуга:
- Аутоиммунный хронический гепатит — заболевание, связанное с генетическими расстройствами в работе иммунной системы, в результате чего она начинает атаковать собственные клетки. Как правило, аутоиммунную реакцию провоцируют те же вирусы гепатита, а также герпеса и некоторые другие группы инфекций.
- Алкогольный гепатит развивается на фоне постоянного, длительного злоупотребления алкоголем. Наблюдается у пациентов с хроническим алкоголизмом.
- Лекарственный хронический гепатит развивается как побочный эффект при бесконтрольном приеме больших доз определенных препаратов, например, антибиотиков, изониазида, мощных обезболивающих лекарств, антикоагулянтов и т. д.
Как выглядит хронический гепатит Б? Симптомы недуга зависят в первую очередь от стадии развития заболевания, которых принято выделять четыре:
- Стадия иммунной толерантности наблюдается в том случае, если заражение пациента произошло в очень юном возрасте. В этот период какие-то проявления недуга отсутствуют. Он, кстати, может быть продолжительным — до 15-20 лет.
- Далее следует активная стадия, при которой наблюдается быстрое размножение вирусных частичек, что сопровождается массовым отмиранием клеток печени. Иногда подобное течение приводит к быстрому развитию цирроза печени. Если же этого не происходит, заболевание переходит в фазу неактивного вирусоносительства — это переход в хроническую форму гепатита.
- Стадия относительного спокойствия, при котором пациент является лишь носителем вируса, также может длиться несколько лет. Активное размножение вирусных частичек не наблюдается.
- Несмотря на то что в неактивный период каких-то серьезных нарушений не наблюдается, организм человека ослаблен и более подвержен воздействию разных инфекций. Заражение вирусов, будь то простой герпес или даже простуда, может спровоцировать реактивацию болезни, а точнее, обострение хронического гепатита В, при котором снова начинается усиленное размножение вирусов и гибель клеток печени.
Проявления заболевания во многом зависят от стадии его развития и степени поражения печени. Как определить гепатит Б? Симптомы, которые беспокоят пациентов в первую очередь — это быстрая утомляемость и постоянная слабость. По мере развития недуга появляются проблемы со сном, а также частые мигрени.
Боли при гепатите также присутствуют — они локализованы в зоне правого подреберья. Пациенты жалуются и на диспептические явления, в частности, тошноту, вздутие, тяжесть в животе, горечь во рту, отсутствие аппетита, сухость слизистых оболочек ротовой полости.
Возможно также появление кожного зуда, покраснений и сыпи. Нередко у человека наблюдается кровоточивость десен, мелкие кровоизлияния под кожей, которые возникают даже после легкого удара или щипка, а также появление так называемых сосудистых звездочек.
Хронический гепатит В — заболевание, при котором разрушаются клетки печени. Нарушение нормального функционирования этого органа сказывается на работе всего организма. Например, на фоне гепатита нередко наблюдаются сильные изменения уровня гормонов в крови.
Может развиваться стойкая артериальная гипертензия, пурпура, артралгия, полинейропатия. У многих пациентов наблюдается поражение мышц, органов зрения, желез внутренней секреции, что может сопровождаться аменореей, заболеваниями щитовидной железы или даже возникновением сахарного диабета. К осложнениям гепатита относят и злокачественное перерождение клеток.
Разумеется, для постановления точного диагноза нужно пройти ряд обследований. В первую очередь проводят биохимический анализ крови, который позволяет врачу судить о работе печени. Специальное исследование крови на маркеры позволяет подтвердить наличие в организме пациента антител к вирусу гепатита.
Обязательно проводится ультразвуковое обследование органов брюшной полости — это безопасный, безболезненный и информативный метод диагностики, который позволяет выявить изменения в размерах и структуре органов. Нередко пациентам назначают биопсию печени. Лабораторное исследование образцов печеночных тканей помогает выяснить тяжесть заболевания, степень его распространения и даже предположительный исход для пациента.
Терапия при данном заболевании во многом зависит от его происхождения. Например, аутоиммунная форма гепатита лечится с помощью кортикостероидов. При наличии вирусной инфекции важное значение имеет прием иммуномодуляторов. Эти препараты угнетают процессы размножения вирусов. При сильной интоксикации организма проводятся соответствующие мероприятия по очищению организма от токсических веществ. Нужно также отказаться от потенциально опасных препаратов и алкоголя.
Дальнейшее лечение направлено на то, чтобы снять нагрузку с печени и постепенно восстановить ее работу. Терапия обязательно должна быть комплексной. Во время острой фазы заболевания очень важен постельный режим и минимум физической активности. Для больного составляют правильный рацион, богатых белками, минералами и витаминами. Из меню нужно исключить острые и соленые блюда, консервацию, жирную и жареную пищу, а также алкоголь. Для улучшения пищеварения могут быть использованы специальные ферментные препараты, которые не должны содержать желчь. Если пациент страдает от запоров, проблему решают с помощью мягких слабительных средств. Важен прием лекарств – гепатопротекторов, которые защищают клетки печени от губительного воздействия и способствуют процессам восстановления тканей. Иногда пациентам дополнительно назначают инъекции витаминов группы В.
Мы уже рассмотрели вопросы о том, что провоцирует развитие данного заболевания и какими нарушениями оно сопровождается. Так насколько опасен хронический гепатит В? Сколько с ним живут пациенты?
На этот вопрос однозначного ответа нет. Исходы хронического гепатита В зависят от его происхождения и тяжести поражения печени. Например, если заболевание вызвано приемом лекарств, то можно практически полностью восстановить работу печени. Аутоиммунный гепатит также неплохо поддается лечению. Что касается хронического вирусного гепатита, то существует весьма высокая вероятность появления осложнений в будущем, включая и цирроз.
Именно поэтому людям рекомендуют делать прививки от гепатита, избегать контакта с кровью зараженных людей, использовать защитные средства во время полового акта. Здоровый образ жизни важен не только для профилактики заражения — его стоит придерживаться и людям, уже перенесшим гепатит, так как правильное питание, лечебная гимнастика, физическая активность, правильный режим сна и отдыха снижает вероятность рецидива.
источник
Хронический вирусный гепатит В — это серьезное заболевание печени, которому подвержены только люди. Согласно медицинской статистике, треть населения земного шара имеет в своей крови маркеры HBV-инфекции, свидетельствующие о перенесенном недуге, и более 350 млн человек, которые в настоящее время являются носителями вируса, могут даже не догадываться об этом. Эти показатели указывают на разнообразие клинической картины и исход заболевания. Именно поэтому важно знать признаки недуга, как передается и есть ли возможность вылечить хронический гепатит.
Вирус гепатита В устойчив к воздействию внешней среды и передается только от человека к человеку.
В препаратах крови его жизнеспособности практически ничего не угрожает и он может быть активным на протяжении нескольких лет. Период существования вируса на предметах личной гигиены, белье и медицинских инструментах значительно меньше и при нормальной температуре составляет всего несколько месяцев. Высокие температуры (120–180 ºC) и дезинфицирующие препараты позволяют уничтожить частички гепатита В всего лишь в течение часа.
Переносчиками вируса считаются не только заболевшие люди, но и лица, являющиеся носителями. Биологический материал больного человека опасен уже в период инкубационного периода, когда симптомы хронического гепатита В еще незаметны. Несмотря на то что эпидемиологическую опасность представляют только кровь и сперма больного человека (именно здесь наибольший процент скопления клеток вируса), наблюдались случаи, когда гепатитом В заражались через слюну, мочу или грудное молоко вирусоносителя.
Возможные пути передачи вирусного гепатита В:
- Парентеральный путь. При переливании крови или плазмы больного человека, при многократном использовании без стерилизации медицинских инструментов после контакта с вирусоносителем.
- Бытовой путь. При использовании общих предметов гигиены (полотенец, бритв, зубных щеток). Однако здесь имеется некоторая особенность: вирус может попасть к здоровому человеку только при наличии ранок или микротрещин, сквозь которые в организм попадут зараженные биологические частички.
- Заражение гепатитом половым путем.
-
В редких случаях наблюдается вертикальный путь передачи инфекции, который регистрируется при родах.
- Часто вирус гепатита В передается через маникюрные приборы в салонах, при использовании общих шприцев или нанесении татуировок необработанными инструментами.
Различают несколько видов данного недуга:
- Позитивный репликативный хронический гепатит В, симптомы и лечение этого варианта соответствуют острой фазе заболевания. Больной ощущает сильную слабость, быструю утомляемость, горечь во рту, боли в правом подреберье. Наблюдается повышение температуры тела, вздутие живота, неустойчивый стул. Причем чем выше активность патологического процесса, тем более выражены признаки болезни. При осмотре врач наблюдает желтушность кожи, а в наиболее тяжелых случаях — носовые кровотечения и геморрагические высыпания.
-
Негативный хронический интегративный гепатит В. Это неактивная фаза заболевания, которая, как правило, протекает без особых симптомов и имеет благоприятный исход. При визуальном обследовании больного каких-либо существенных изменений, например желтушности кожи, не наблюдается. Селезенка также не увеличена, анализы в норме или на высшей границе нормы. Однако практически всегда заметно увеличение печени.
- Интегративный микст-гепатит характеризуется отсутствием маркеров патологии, но при этом сохраняются высокие уровни аланиновой аминотрансферазы в крови, что указывает на продолжающийся выраженный процесс разрушения печени.
О том, как лечить хронический гепатит В, пациенту должен рассказать лечащий врач. Не стоит пытаться излечить заболевание самостоятельно, поскольку патология может спровоцировать серьезные осложнения.
Лечение заболевания направлено на уменьшение воспаления и степени фиброза в печени, подавление вируса и улучшение качества жизни больного. При выраженной фазе рекомендуется противовирусная терапия, основой которой станет подавление активности вируса. При интегративном хроническом гепатите В терапевтические мероприятия не позволяют инфекционному процессу перейти в стадию активности.
Для подавления вируса используются следующие группы препаратов:
- Интерфероны, которые быстро подавляют вирус и приводят к длительной ремиссии.
- Нуклеозидные ингибиторы обратной транскриптазы. Очень мощные препараты, влияющие на вирус на клеточном уровне. Как правило, применяют при неэффективности интерферонов.
- Глюкокортикостероиды. Рекомендуются непосредственно перед противовирусной терапией для усиления иммунной реакции.
Помимо противовирусной терапии, используется симптоматическое лечение, благодаря которому функции печени быстрее восстанавливаются, а больной ощущает значительное облегчение состояния.

- Разогретый мед смешивают с яблочным соком и пьют непосредственно перед сном. Такой вариант лечения не позволяет клеткам печени разрушаться и деформироваться. Однако использовать его можно только при отсутствии аллергии на продукты пчеловодства.
- Смешивают в равных пропорциях тысячелистник, мяту и семена укропа. Готовую массу заливают 2 стаканами кипятка и проваривают пару минут. Отвар настаивают под крышкой 7–8 часов, после чего процеживают. Выпивают смесь в течение дня равными порциями.
- Горсть цветка маргаритки в течение 10 часов настаивают в 2 стаканах воды комнатной температуры (лучше кипяченой). По истечении времени настой фильтруют и употребляют по 100–120 мл трижды в день.
- 5 г измельченного корня девясила залить 200 мл крутого кипятка, настоять 8 часов, профильтровать через 2 слоя марли. Пить по четверти стакана 4 раза в день. Средство считается отличным желчегонным вариантом.
-
1 ч. л. цветков бессмертника заливают стаканом кипятка и настаивают в течение часа в термосе. Готовую жидкость фильтруют и употребляют по полстакана трижды в день после основных приемов пищи.
- Смешивают семена моркови, свеклы и сельдерея в пропорциях 1:3:4. 3 ст. л. смеси заливают 1 л кипятка и дают настояться полчаса, после чего фильтруют. Употребляют средство по полстакана 6 раз в день.
- 0,5 г мумие разводят в 500 мл кипяченой воды. Готовый раствор употребляют по 1 ст. л. за 30 минут до еды. Длительность лечения — 24 дня.
Обострение хронического гепатита В наблюдается, как правило, вследствие нарушений предписаний врача и после контакта с провоцирующими факторами. В период обострения больному рекомендуется соблюдать постельный режим. Причем до тех пор, пока не нормализуется работа печени.
Еще одно обязательное правило — соблюдение правильной системы питания. Часто врачи назначают диету №5. Рацион больного должен включать в себя пищу, богатую белками и углеводами. Жиры рекомендуется максимально сократить, а некоторые и вовсе исключить. Категорически противопоказан алкоголь (в том числе и в минимальных дозах). Рекомендуется есть часто, но порция не должна превышать 200–250 г.
Больным, у которых наблюдается данная патология, следует оберегать себя и от сопутствующих недугов. Особую опасность представляют болезни сердца, ЖКТ и инфекционные заболевания. Нежелательны также переохлаждения или длительное пребывание на солнце.
источник
Хронический вирусный гепатит – группа инфекционных поражений печени, протекающих с воспалительными дистрофически-пролиферативными изменениями паренхимы органа. Клиническими проявлениями хронических вирусных гепатитов служат диспепсический, астеновегетативный и геморрагический синдромы, стойкая гепатоспленомегалия, нарушения функции печени. Диагностика включает определение в сыворотке маркеров гепатитов В, С, D, F и G; оценку биохимических проб печени, УЗИ печени, реогепатографию, пункционную биопсию печени, гепатосцинтиграфию. Лечение хронических вирусных гепатитов консервативное, включающее диету, прием эубиотиков, ферментов, гепатопротекторов, противовирусных препаратов.
Под хроническими вирусными гепатитами в гастроэнтерологии понимают этиологически неоднородные антропонозные заболевания, вызываемые гепатотропными вирусами (A, B, C, D, E, G), имеющие манифестное течение продолжительностью свыше 6 месяцев. Хронические вирусные гепатиты чаще встречаются в молодом возрасте и при отсутствии адекватной терапии приводят к раннему развитию цирроза, рака печени и гибели пациентов. Прогрессирование заболевания ускоряется при злоупотреблении наркотиками, алкоголем, одновременном инфицировании несколькими вирусами гепатита или ВИЧ.
Хронические гепатиты этиологически тесно связаны с острыми формами вирусных гепатитов В, С, D, Е, G, особенно протекающими в легком желтушном, безжелтушном или субклиническом варианте и принимающими затяжной характер.
Хронический вирусный гепатит обычно развивается на фоне неблагоприятных факторов – неправильного лечения острого гепатита, неполной реконвалесценции на момент выписки, отягощенного преморбидного фона, алкогольной или наркотической интоксикаций, инфицирования другими вирусами (в т. ч. гепатотропными) и т. д.
Ведущим патогенетическим механизмом при хроническом вирусном гепатите служит нарушение взаимодействия иммунных клеток с содержащими вирус гепатоцитами. При этом отмечается дефицит Т-системы, депрессия макрофагов, ослабление системы интерфероногенеза, отсутствие специфического антителогенеза в отношении антигенов вирусов, что в конечном итоге нарушает адекватное распознавание и элиминацию иммунной системой антигенов вирусов на поверхности гепатоцитов.
С учетом этиологии различают хронические вирусные гепатиты В, С, D, G; сочетания В и D, В и С и др., а также неверифицированный хронический вирусный гепатит (неясной этиологии).
В зависимости от степени активности инфекционного процесса выделяют хронические вирусные гепатиты с минимальной, слабо выраженной, умеренно выраженной, выраженной активностью, фульминантный гепатит с печеночной энцефалопатией. Минимальная степень активности (хроническая персистенция вирусного гепатита) развивается при генетически обусловленном слабом иммунном ответе, когда отмечается пропорциональное угнетение всех показателей клеточного иммунитета (Т-лимфоцитов, Т-супрессоров, Т-хелперов, Т-киллеров и др.). Низкая, умеренная и выраженная активность хронического вирусного гепатита имеет место при резком дисбалансе иммунной регуляции.
В течении хронического вирусного гепатита различают стадии:
- с отсутствием фиброза;
- с наличием слабовыраженного перипортального фиброза;
- с наличием умеренного фиброза с портопортальными септами;
- с наличием выраженного фиброза с портоцентральными септами;
- с развитием цирроза печени;
- с развитием первичной гепатоцеллюлярной карциномы.
Хронический вирусный гепатит может протекать с ведущим цитолитическим, холестатическим, аутоиммунным синдромом. Цитолитический синдром характеризуется интоксикацией, повышением активности трансаминаз, снижением ПТИ, диспротеинемией. При холестатическом синдроме преимущественными проявлениями служат кожный зуд, увеличение активности ЩФ, ГГТП, билирубина. Аутоиммунный синдром протекает с астеновегетативными явлениями, артралгиями, диспротеинемией, гипергаммаглобулинемией, повышением активности АлАТ, наличием различных аутоантител.
В зависимости от развивающихся осложнений различают хронический вирусный гепатит, отягощенный печеночной энцефалопатией, отечно-асцитическим синдром, геморрагическим синдромом, бактериальными осложнениями (пневмонией, флегмоной кишки, перитонитом, сепсисом).
Клиника хронического вирусного гепатита определяется степенью активности, этиологией заболевания, а выраженность симптоматики – сопутствующим фоном и длительностью поражения. Наиболее характерными проявлениями служат астеновегетативный, диспепсический и геморрагический синдромы, гепато- и спеномегалия. Астеновегетативные проявления при хроническом вирусном гепатите характеризуются повышенной утомляемостью, слабостью, эмоциональной лабильностью, раздражительностью, агрессивностью. Иногда отмечаются жалобы на нарушение сна, головную боль, потливость, субфебрилитет.
Явления диспепсии связаны как с нарушением нормального функционирования печени, так и с частыми сопутствующими поражениями билиарного тракта, 12-перстной кишки и поджелудочной железы, поэтому сопровождают большинство случаев хронического вирусного гепатита. Диспепсический синдром включает ощущения тяжести в эпигастрии и подреберье, метеоризм, тошноту, отрыжку, непереносимость жирной пищи, ухудшение аппетита, неустойчивость стула (склонность к поносам). Желтуха не является патогномоничным симптомом хронического вирусного гепатита; в отдельных случаях может отмечаться субиктеричность склер. Явная желтуха чаще появляется и нарастает по мере развития цирроза и печеночной недостаточности.
В половине наблюдений у больных с хроническим вирусным гепатитом отмечается геморрагический синдром, характеризующийся склонностью к кожным кровоизлияниям, носовым кровотечениям, петехиальным высыпаниям. Геморрагии обусловлены тромбоцитопенией, нарушением синтеза факторов свертываемости. У 70 % пациентов отмечается появление внепеченочных знаков: телеангиэктазий (сосудистых звездочек), пальмарной эритемы, капиллярита (расширения капилляров), усиленного сосудистого рисунка на груди.
К внепеченочным проявлениям хронического вирусного гепатита относятся миалгии и артралгии, периферическая полинейропатия, аменорея, гинекомастия, снижение либидо, поражение глаз и слюнных желез. При преобладающем аутоиммунном синдроме могут присоединяться узелковый периартериит, кардиомиопатия, антифосфолипидный синдром, дерматомиозит, гранулематоз, болезнь Такаясу, аутоиммунный гепатит, хронический гломерулонефрит, сахарный диабет и др.
При хроническом вирусном гепатите отмечается гепатомегалия: печень может выступать из-под реберной дуги на 0,5-8 см; верхняя граница определяться перкуторно на уровне VI—IV межреберий. Консистенция печени становится плотноэластической или плотной, может отмечаться повышенная чувствительность или болезненность при пальпации. У большинства пациентов также выявляется спленомегалия. Расширение вен пищевода, геморроидальных вен, развитие асцита свидетельствуют о запущенности хронического вирусного гепатита и формировании цирроза печени.
Диагноз хронического вирусного гепатита устанавливается при длительно текущем (свыше 6 месяцев) инфекционном процессе, вызванном вирусами гепатита В, С, D, F, G; наличии гепатоспленомегалии, астенического, диспепсического и геморрагического синдромов.
С целью верификации формы заболевания проводится определение маркеров вирусных гепатитов методом ИФА, обнаружение РНК вирусов с помощью ПЦР-диагностики. Из биохимических показателей функции печени наибольший интерес представляет исследование АлАт и АсАТ, щелочной фосфатазы (ЩФ), гамма-глутамилтранспептидазы (ГГТ), лецитинаминопептидазы (ЛАП), сывороточной холинэстеразы (ХЭ), лактатдегидрогеназы (ЛДГ), билирубина, холестерина и др., позволяющих судить о степени повреждения паренхимы печени при хроническом вирусном гепатите. С целью оценки состояния гемостаза производится исследование коагулограммы, определение количества тромбоцитов.
УЗИ печени позволяет увидеть изменения печеночной паренхимы (воспаление, уплотнение, склерозирование и пр.). С помощью реогепатографии изучается информация о состоянии внутрипеченочной гемодинамики. Проведение гепатосцинтиграфии показано при признаках цирроза печени.
Биопсия печени и морфологическое исследование биоптата выполняется на заключительном этапе обследования для оценки активности хронического вирусного гепатита.
В стадии ремиссии хронического вирусного гепатита необходимо придерживаться диеты и щадящего режима, проводить профилактические курсы приема поливитаминов, гепатопротекторов, желчегонных средств. Обострение хронического вирусного гепатита требует стационарного лечения.
Основу базисной терапии хронического вирусного гепатита составляет диетический стол № 5; назначение препаратов, нормализующих кишечную микрофлору (лактобактерин, бифидумбактерин, бификол); ферментов (фестал, энзистал панкреатин); гепатопротекторов (рибоксин, карсил, гептрал, эссенциале и др.). Целесообразен прием настоев и отваров, обладающих противовирусным (календула, зверобой), спазмолитическим и слабым желчегонным и действием (спорыш, мята).
При цитолитическом синдроме необходимы внутривенные инфузии белковых препаратов и свежезамороженной плазмы, проведение плазмафереза. Купирование холестатического синдрома проводится с помощью адсорбентов (активированный уголь, полифепам, билигнин), препаратов ненасыщенных жирных кислот (хенофальк, урсофальк). При аутоиммунном синдроме назначаются иммунодепрессанты, глюкокортикоиды, делагил, проводится гемосорбция.
Этиотропная терапия хронического вирусного гепатита требует назначения противовирусных препаратов: синтетических нуклеозидов (ретровир, фамвир), интерферонов (виферон, роферон А) и др.
Пациенты с хроническим вирусным гепатитом находятся на пожизненном диспансерном учете у инфекциониста-гепатолога. Неблагоприятное течение хронические вирусные гепатиты приобретают при отягощенном фоне: одновременном инфицировании несколькими вирусами, злоупотреблении алкоголя, наркотической зависимости, ВИЧ-инфекции. Исходом хронических вирусных гепатитов служит цирроз и рак печени.
Профилактика хронизации инфекционного процесса заключается в выявлении малосимптомных форм вирусного гепатита, проведении адекватного лечения и контроле за реконвалесцентами. Пациенты, перенесшие вирусные гепатиты, должны придерживаться рекомендуемой врачом диеты и образа жизни.
источник
В гепатологии, занимающейся изучением и разработкой новых методов лечения заболеваний печени, за прошедшие два десятилетия произошел невероятный прогресс. Разработаны и внедрены методы точной вирусологической оценки активности в организме человека вирусов гепатита «С» и «В», которые являются наиболее частыми причинами хронического гепатита, цирроза, а также рака печени. Разработаны и широко применяются методы так называемой «неинвазивной», то есть без применения биопсии печени, диагностики степени поражения печени, установления стадии цирроза. Еще более впечатляющий прогресс достигнут в лечении этих заболеваний. Проблему гепатита «С» мы неоднократно обсуждали. Стоит только добавить, что открывается новая эпоха в лечении гепатита «С» – разработаны и уже начинают применяться препараты с прямым противовирусным действием, благодаря которым, как полагают, в течение десятилетия удастся достичь стопроцентной эффективности лечения. В этой статье мы расскажем о гепатите «В» и новых успехах в его лечении.
Несмотря на широкое внедрение вакцинации против гепатита «В», распространенность заболевания остается высокой. В разных регионах России распространенность носительства вируса составляет от 1,5% до 11,5%. Как и при гепатите «C», источником заражения является кровь инфицированного человека. Пути инфицирования аналогичны: использование нестерильных игл, инструментов при различных медицинских и немедицинских (пирсинг, татуировки, маникюр/педикюр) манипуляциях, использование в быту предметов личной гигиены инфицированного человека (бритва, ножницы, зубная щетка и др.) незащищенные половые контакты, передача вируса от инфицированной матери ребенку. Вирус гепатита «В» более устойчив во внешней среде и заразнее вирусов гепатита «С» и иммунодефицита человека. Поэтому естественные пути передачи вируса «В» (половой путь и передача от матери ребенку) для этого вируса более значимы.
Единственное средство защиты — прививка от гепатита «В», которая производится в настоящее время всем новорожденным детям и подросткам. Взрослые лица, имеющие факторы риска инфицирования, также должны быть привиты. Вакцина от гепатита В – одна из самых безопасных вакцин в мире. Трехкратное введение вакцины по специальной схеме приводит к образованию специфических антител, предотвращающих развитие заболевание гепатитом «В» у 98% привитых. Иммунитет сохраняется минимум в течение 8-10 лет, но зачастую остается на всю жизнь.
Как и при гепатите «С», острая фаза инфекции часто протекает без желтухи. В подавляющем большинстве случаев больные острым гепатитом «B» выздоравливают и приобретают пожизненный иммунитет к повторному заражению (в сыворотке крови у них обнаруживаются защитные антитела к белкам вируса). У части людей после инфицирования формируется носительство белка вируса HBsAg, носящего также название « австралийский антиген». Носительство наиболее часто формируется при инфицировании в детском возрасте. У небольшой части больных острый гепатит затягивается и переходит в хроническую форму. Хронический гепатит «В», как и хронический гепатит «С», часто длительно протекает скрыто, незаметно. На протяжении многих лет человек может чувствовать себя абсолютно здоровым, а первые симптомы заболевания проявляются лишь на поздней стадии цирроза печени, когда болезнь труднее поддается лечению и общий прогноз неблагоприятен.
Хроническая инфекция может протекать в виде двух основных форм:
Первая форма – неактивное носительство HBsAg. Она характеризуется отсутствием вирусных частиц в сыворотке крови или выявлением их в низком титре, отсутствием воспаления в печени и, как правило, не прогрессирующим течением. При снижении иммунитета неактивное носительство HBsAg может перейти в активную форму гепатита «В».
Вторая форма — хронический активный гепатит В. Она характеризуется наличием большого количества вирусных частиц в крови, наличием воспаления в печени, что отражается в изменении так называемых печеночных проб (или ферментов), прогрессирующим течением с риском развития цирроза и рака печени. В последние годы установлено, что чем выше концентрация вируса в крови, или «вирусная нагрузка», тем выше риск развития цирроза и рака печени.
Различить эти две формы на основании самочувствия больного, только клинических признаков болезни (которые, как и при неактивном носительстве, могут полностью отсутствовать у больного хроническим гепатитом В) невозможно.
К сожалению, гепатологи часто сталкиваются с недооценкой со стороны пациента, а также врачей других специальностей, серьезности выявляемого на протяжении многих лет HBsAg.
Пациент, у которого впервые выявлен HBsAg, обязательно должен пройти обследование, которое позволит поставить правильный диагноз – отграничить неактивное носительство HBsAg от активного хронического гепатита В, требующего лечения.
Для этого врач-гепатолог предложит Вам сделать ряд исследований:
— исследование биохимического анализа крови,
— исследование вирусной нагрузки с помощью количественной ПЦР (полимеразной цепной реакции)
— исследование на наличие другого белка (или антигена) вируса гепатита В, который характеризует высокую заразительность больного, — HBeAg
— исследование на наличие вируса-спутника гепатита В – вируса дельта
— исследование альфафетопротеина (онкомаркера опухоли печени)
— ультразвуковое исследование печени
— фиброэластографию для уточнения стадии фиброза печени
(по показаниям возможны и другие исследования)
Пациенты, у которых диагностировано неактивное носительство HBsAg, должны регулярно наблюдаться, так как в некоторых случаях, особенно при снижении иммунитета, возможна активизация инфекции и развитие активного гепатита, что может потребовать специального лечения. Поэтому особенно тщательного контроля требует динамика вирусной нагрузки. Ваш врач определит интервалы между контрольными анализами и визитами, а также объем необходимых исследований.
Если у Вас все-таки, диагностирован хронический гепатит В, необходимо назначение противовирусного лечения, то есть лечения с использованием препаратов, способных блокировать размножение вируса.
Целью современной противовирусной терапии хронического гепатита В является стойкое подавление размножения вируса, достижение ремиссии заболевания, то есть перевод процесса в неактивное состояние. При достижении такого результата предотвращается развитие цирроза печени и его осложнений (таких как асцит, внутренние кровотечения, печеночная недостаточность), а также многократно снижается риск развития рака печени.
Для лечения хронического гепатита «В» в настоящее время зарегистрирован целый ряд лекарственных препаратов с противовирусным действием. Среди препаратов нового поколения есть безопасные лекарства, которые можно применять в течение нескольких лет, лекарства, к которым не развивается устойчивости вируса. Ваш лечащий врач поможет выбрать Вам лечение, соответствующее стадии и форме Вашего заболевания.
Никакой особой диеты при хроническом вирусном гепатите не требуется, однако, Вам следует избегать употребления алкоголя даже в незначительных дозах, так как совместное действие алкоголя и вируса на печень значительно повышает риск развития цирроза и рака печени. Если у Вас избыточный вес, то следует ограничит употребление жиров, калорийной пищи, так как отложение жира в печени ускоряет развитие цирроза. Следует избегать факторов, снижающих иммунитет, в частности инсоляцию, то есть Вам не следует пользоваться солярием и загорать на пляже. Целесообразно отказаться от курения. Вы можете продолжать заниматься физическими упражнениями. Полезны плавание и закаливающие процедуры, поддерживающие состояние Вашего иммунитета.
источник

 В редких случаях наблюдается вертикальный путь передачи инфекции, который регистрируется при родах.
В редких случаях наблюдается вертикальный путь передачи инфекции, который регистрируется при родах.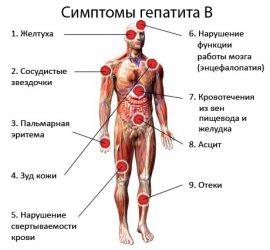 Негативный хронический интегративный гепатит В. Это неактивная фаза заболевания, которая, как правило, протекает без особых симптомов и имеет благоприятный исход. При визуальном обследовании больного каких-либо существенных изменений, например желтушности кожи, не наблюдается. Селезенка также не увеличена, анализы в норме или на высшей границе нормы. Однако практически всегда заметно увеличение печени.
Негативный хронический интегративный гепатит В. Это неактивная фаза заболевания, которая, как правило, протекает без особых симптомов и имеет благоприятный исход. При визуальном обследовании больного каких-либо существенных изменений, например желтушности кожи, не наблюдается. Селезенка также не увеличена, анализы в норме или на высшей границе нормы. Однако практически всегда заметно увеличение печени. 1 ч. л. цветков бессмертника заливают стаканом кипятка и настаивают в течение часа в термосе. Готовую жидкость фильтруют и употребляют по полстакана трижды в день после основных приемов пищи.
1 ч. л. цветков бессмертника заливают стаканом кипятка и настаивают в течение часа в термосе. Готовую жидкость фильтруют и употребляют по полстакана трижды в день после основных приемов пищи.