Гепатиты долгое время считались заболеваниями, которые быстро разрушают печень и часто заканчиваются смертью. Однако новый препарат для лечения вирусного гепатита С «Софосбувир» прямого действия эффективно излечивает все генотипы заболевания. Если придерживаться всех рекомендаций врача и завершить курс лечения, вероятность полной свободы организма от вируса близится к 100%.
Для эффективного излечения нужно начать лечебные меры как можно скорее, поэтому? если есть подозрение на первые симптомы гепатита, необходимо обратиться за помощью А также главными показателями считают следующие результаты клинических исследований крови:
- HBsAg в крови более 6 месяцев;
- повышенный уровень ферментов АЛТ и АСТ;
- присутствие ДНК вируса гепатита в плазме;
- фиброз и воспаление тканей шейки, обнаруженный по результатам биопсии, Фибротеста/Актитеста, Фиброметра или эластографии печени.
Для доктора главная цель в лечении вирусных гепатитов — очистить организм пациента от возбудителя и максимально сохранить здоровье печени. Поэтому первым делом осуществляется противовирусная терапия для уничтожения максимального количества ДНК вируса и остановки прогрессирования болезни. Следующий шаг — укрепить работу печени и предотвратить цирроз и рак печени в будущем.
Первым делом врач должен убедиться в том, что действительно причиной разрушения органа является вирусный гепатит. Перед назначением противовирусной терапии нужно обязательно определить генотип вируса. Далее индивидуально подобрать медикамент, исходя из общего здоровья больного. При лечении препаратом «Софосбувир» пациентов с поражениями почек или печени, нужно контролировать состояние этих органов, а излечение препаратом «Викейра Пак» декомпенсированного гепатита противопоказано. По протоколу, первым делом лечат больных с фиброзом F3-F4 по шкале METAVIR и декомпенсированным циррозом класса В и С или пораженных другими инфекциями.
Главной целью доктора считается полное выведение вируса из организма человека, и в этом хорошо помогает противовирусная терапия интерфероном. Этот белок вырабатывается в белыми тельцами крови для борьбы с инфекциями. К сожалению, этого количества недостаточно, и пациенту нужно принимать искусcтвенно синтезированные препараты, содержащие его. А также используют соединение альфа-интерферона с рибавирином — вещества, которое уничтожает вирус гепатита. Рассмотрим схему дозировки и длительности лечения в таблице:
Более эффективным в терапии считается комбинация интерферона с полиэтиленгликолем (ПЭГ), при которой белок сохраняется дольше, и постепенно снижает концентрацию вируса в крови. Однако стоит помнить, что ПЭГ значительно повышает риск побочных эффектов и осложнений. Основные дозировки представлены в таблице:
| Действующее вещество | Торговые названия |
| Интерферон (белковое соединение, снижающее чувствительность клеток к воздействию вируса) | · Виферон · Гиаферон |
| Рибавирин (сильнодействующее противовирусное средство с высокой биологической доступностью) | · Рибавирин Противовирусная терапия проводится при отсутствии противопоказаний. При лечении представленными препаратами есть вероятность развития побочных явлений. При возникновении требуется коррекция дозировок. Нетрадиционная медицина играет вспомогательную роль при гепатите. Ее проводят одновременно с приемом препаратов для улучшения самочувствия, восстановления функций печени, снижении побочных проявлений.
Пациентам с гепатитом B требуется коррекция рациона. Назначается лечебный стол №5, цель которого заключается в снижении нагрузки на больной орган, пищеварительную систему, устранении источников токсинов.
Придерживаться диетического способа питания нужно как при остром течении болезни, так после устранения симптомов. Это снижает риск рецидивов, осложнений. Полное выздоровление от гепатита Б стало возможным после появления новых лекарств. Инновационные медикаменты оказывают выраженное противовирусное действие. Также применяются вспомогательные медикаменты, в числе которых гепатопротекторы и иммуностимуляторы. К инновационным препаратам от гепатита Б относятся ингибиторы полимеразы и аналоги нуклеозидов. Это медикаменты характеризуются прямым воздействием на вирус гепатита, в отличие от интерферона и других противовирусных таблеток. В число препаратов с лучшими результатами входят:
Перечисленные лекарства обладают выраженным противовирусным действием, эффективны при гепатитах B, С. Также их используют при других ретровирусных инфекциях, в том числе ВИЧ. Препараты данной группы защищают печень от негативного воздействия. Они снижают чувствительность клеток к инфекции, препятствуют увеличению пораженных участков. Действие также направлено на восстановление поврежденных гепатоцитов.
Действующие компоненты усиливают иммунные функции организма. Поражение вирусом ослабляет реакции иммунитета. Это влияет на эффективность лечения. Лекарства этой группы укрепляет иммунитет, увеличивает эффективность противовирусной терапии. Полное выздоровление возможно при использовании современных медикаментозных методов. Однако такое лечение малодоступно из-за высокой стоимости препаратов. Курс составляет от 12 до 48 недель, в зависимости от генотипа патологии, степени тяжести. Противовирусная терапия часто сопровождается побочными явлениями, из-за чего прием отменяют. Но вероятность полного выздоровления есть, и с появлением инновационных препаратов она существенно увеличилась. Гепатит B – опасное вирусное заболевание, требующее комплексного лечения. Главный терапевтический метод – прием противовирусных лекарств, направленных на борьбу с возбудителями болезни. Вспомогательными способами лечения являются симптоматические препараты, народные средства, рациональная диета и образ жизни. источник Для достижения эффекта от лечения гепатита В важно выбрать препараты с лучшими результатами. Острое течение гепатита В в 95% случаев завершается полным выздоровлением и только у 5% пациентов заболевание переходит в хроническую форму. А вот лечение хронической формы инфекции иногда длится всю жизнь больного. Несмотря на высокий процент выздоравливающих, более полумиллиона человек ежегодно умирают от хронической формы заболевания и его осложнений — цирроза печени и гепатокарциномы. Вирус гепатита В (НВV) поражает клетки печени. Заболевание передается через кровь и другие биологические жидкости организма носителя инфекции. Источником инфекционного агента может быть:
Во внешней среде вирус гепатита сохраняет активность и способность вызывать заболевание не менее 7 дней. Инкубационный период инфекции составляет 30–180 дней. Нередко вирус гепатита В передается перинатальным путем — ребенку от матери в процессе родоразрешения и от ребенка к ребенку в возрасте до 5 лет. Возможна передача инфекционного агента половым путем. Это наиболее актуально для гомосексуальных мужских пар и для людей, ведущих беспорядочную половую жизнь, независимо от сексуальных предпочтений. В группу риска входят медицинские работники, сотрудники и клиенты тату-салонов, работники и пациенты стоматологических клиник, наркоманы и многие другие категории людей, имеющие контакт с нестерильными инструментами, кровью и другими биологическими средами посторонних лиц. Острая стадия гепатита В обычно протекает бессимптомно. Иногда острая форма сопровождается клиническими проявлениями, характерными для хронического течения:
Редко при гепатите В в острой форме регистрируют печеночную недостаточность и летальный исход. Хроническая форма заболевания чаще всего развивается у детей, зараженных в первый год жизни и в возрасте до 6 лет. У взрослых это случается гораздо реже, тем не менее у трети инфицированных взрослых при гепатите В развивается цирроз или раковое перерождение гепатоцитов. Наилучшим средством профилактики гепатита В является вакцинация. Применение вакцины практикуют с 1982 года. Качественные, эффективные и безопасные вакцины входят в национальные оздоровительные программы многих стран и позволяют ежегодно сокращать заболеваемость гепатитом В. ВОЗ рекомендует вакцинировать всех новорожденных детей в течение суток после рождения и с последующей ревакцинацией по предложенным схемам. Защита в этом случае сохраняется на протяжении 20 лет. Также вакцинируют подростков до 18 лет, не получивших вакцину ранее, и людей из группы риска.
В большинстве случаев острый гепатит В проходит самостоятельно, без противовирусной терапии. Пациенту проводят дезинтоксикацию, применяют поддерживающую терапию. Для поддержки и восстановления ослабленной болезнью печени применяют гепатопротекторы и иммуномодуляторы (например, Задаксин).
С целью излечения применяют противовирусные препараты для лечения гепатита. Эти лекарства подавляют репликацию вируса в клетках печени, способствуют восстановлению ее функциональной активности и снижают вероятность развития осложнений. Однако даже самые лучшие лекарства только в 15% случаев способствуют полному освобождению организма от вируса гепатита В. Схема лечения подбирается строго индивидуально, опираясь на результаты обследования, форму и тяжесть заболевания. Выбирая лекарство от гепатита, нужно опираться на результаты сравнительных исследований эффективности, а не на яркую рекламу. В любом случае лечение этого заболевания довольно длительное и может продолжаться от полугода до нескольких лет. Противовирусное средство назначают на этапе активной репликации вируса, что должно быть подтверждено специальными анализами. При лечении хронической формы для поддержания ослабленной печени также применяют гепатопротекторы и детокс-препараты. Лучшие противовирусные препараты для лечения этого заболевания относятся к группе альфа-интерферонов и аналогов нуклеозидов. Эти препараты в большинстве своем не убивают вирусы, но значительно подавляют скорость их репликации и формирования вирионов в гепатоцитах. Эти лекарственные средства применяют как по отдельности, так и в комбинациях. Все схемы лечения разделяются на три категории в зависимости от величины дозы лекарства: высокой, средней и низкой. Начинают терапию с самых высоких доз и снижают их в процессе лечения. Препараты группы интерферона являются иммуномодуляторами с умеренным противовирусным эффектом. К их преимуществам можно отнести тот факт, что устойчивость к этим средствам не вырабатывается и срок лечения ограничен 1 годом. Но эффективны они не для всех пациентов, плохо переносятся, имеют ряд побочных эффектов и противопоказаний. Применяют интерфероны в виде подкожных инъекций. На стадии цирроза печени препараты из этой группы не назначают. В настоящее время используют следующие противовирусные препараты для лечения гепатита в зависимости от разновидности интерферона:
При лечении интерфероном гепатита В лекарство вводят несколько раз в неделю в течение 6 месяцев. Возможные побочные эффекты: депрессия, головные боли. На первых порах через 2–3 часа после инъекции лекарства наблюдается лихорадка, боли в мышцах и суставах, слабость. Гриппоподобный синдром продолжается от нескольких часов до нескольких дней.
Иногда на фоне применения интерферона наблюдается астения и нарушения функций щитовидной железы. Кроме того, стоимость препаратов интерферона достаточно высока. Имеют свои преимущества и недостатки противовирусные препараты для лечения гепатита группы нуклеозидных аналогов. Они обладают высокой противовирусной активностью независимо от генотипа вируса и воздействуют непосредственно на него. Эти лекарства эффективно снижают количество вируса в организме, хорошо переносятся, почти не имеют побочных эффектов, выпускаются в форме таблеток. Удобство этой группы препаратов состоит в том, что таблетки можно принимать самостоятельно на дому.
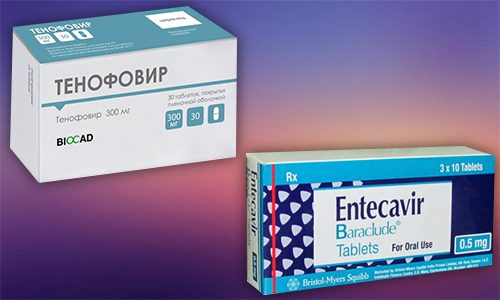
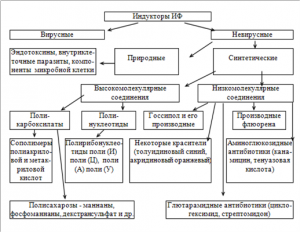
К недостаткам этой группы препаратов можно отнести длительный срок лечения. У первого поколения лекарственных средств — аналогов нуклеотидов высокий риск развития толерантности к вирусу, у нового поколения этот риск сведен к минимуму. Кроме того, новые препараты убивают вирусы, обеспечивая авиремию и обратимость фиброза паренхимы органа. В виде таблеток применяют: Лучшие средства по рекомендациям ВОЗ — Тенофовир и Энтекавир. Эти лекарства относятся к новому поколению аналогов нуклеозидов, они сильнее других подавляют размножение вируса гепатита В, не вызывают привыкания и удобны в применении: их принимают по 1 таблетке в сутки. Кроме того, Тенофовир и Энтекавир почти не вызывают побочных явлений. Телбивудин обычно назначают на ранней стадии заболевания или если оно протекает в легкой, в том числе и острой форме. Курс лечения — 1 год, но при необходимости его продлевают. Таблетки Ламивудин назначают пациентам разных возрастов, курс приема назначается индивидуально. Несмотря на хорошие показатели эффективности, аналоги нуклеозидов далеко не у всех пациентов убивают вирусы в организме, а лишь ингибируют их репликацию и построение вирионов. Поэтому лечение часто состоит в сдерживании вируса гепатита В и продолжается пожизненно. Из возможных побочных эффектов можно назвать диспепсию, головные боли, иногда — проблемы с почками, изменение картины крови. Врачи до сих пор не определились, какой подход к лечению гепатита В является наилучшим — таблетки или инъекции, интерферон или аналоги нуклеозидов. В любом случае пациенту нужно быть готовым к длительной, часто — пожизненной борьбе с вирусом. Ответственный подход к своему заболеванию позволит жить долго и с практически здоровой печенью. источник Лечение вирусных гепатитов Основные принципы лечения Лечение вирусных гепатитов разных видов имеет много общего. Это связано прежде всего с тем, что для всех вирусов-возбудителей этой инфекции существует один главный объект поражения – клетки печени (гепатоциты). Поэтому развитие заболевания происходит во многом по схожему сценарию. Основными принципами лечения хронических вирусных гепатитов являются: непрерывность, комплексность, а также индивидуальный подход к назначению лекарственных средств. Ранняя диагностика разновидности вирусного гепатита и правильно подобранное лечение значительно увеличивают шанс больного на полное выздоровление. Но все равно заболевшие острыми вирусными гепатитами все без исключения проходят курс лечения в инфекционных отделениях больничных стационаров. Больных гепатитами А и Е помещают отдельно от заразившихся гепатитами В, С и D. Это делается для того, чтобы исключить попадание в организм другого вируса и не усугубить болезнь. Находясь в больнице с диагнозом «вирусный гепатит в острой форме», больные с легким и среднетяжелым течением болезни должны соблюдать полупостельный режим, а с тяжелым – постельный. Горизонтальное положение тела способствует улучшению кровоснабжения печени и ускоряет восстановительные процессы в ней. Лечащий врач в этот период для разгрузки печени от токсинов назначает различные энтеросорбенты. Это могут быть микрокристаллическая целлюлоза или АНКИР-Б, гидролизная целлюлоза – полифепан, билигнин, угольные гранулированные сорбенты типа СКН-П, КАУ, СУГС и подобные им. Одновременно с ними, для улучшения общего функционирования печени, да и всего организма в целом, учитывая состояние пациента, назначается прием различных поливитаминов. Среди них, например, «Гексавит», «Ундевит», «Декамевит» и другие. Больные вирусным гепатитом должны строго соблюдать общие правила гигиены, в том числе гигиену полости рта и кожи. Если кожа начинает часто зудеть, нужно протирать ее раствором пищевого уксуса, разбавленным в соотношении 1: 2, или 1 % – ным раствором ментолового спирта. Перед сном полезен горячий душ. Для больных также важна регулярность стула, так как его задержка способствует накоплению в организме токсических веществ. Следует стремиться к тому, чтобы стул был ежедневно, а при его задержке можно принимать на ночь слабительные средства растительного происхождения, сульфат магния или пищевой сорбит. При ухудшении состояния больного, если будет необходимо, к уже назначенным лекарственным средствам могут быть добавлены пепсидил, абомин, фестал, панзинорм и другие ферментные препараты для усиления пищеварительной функции желудка и поджелудочной железы. Можно также через капельницу вводить смесь раствора глюкозы с раствором аскорбиновой кислоты, инсулином и рибоксином. При строгом постельном режиме полезны дыхательная гимнастика и массаж. Больным с тяжелым течением вирусного гепатита нужна интенсивная терапия. Им необходимо вводить белки плазмы крови и кровезаменителей или специальные растворы, предназначенные для лечения больных с печеночной недостаточностью. Дополнительно назначается лечение кислородом под повышенным давлением в барокамере, а при непосредственной угрозе жизни больных переводят в реанимационное отделение. Возбудителем гепатитов являются вирусы, а значит, методы лечения больных будут представлять собой борьбу с вирусами и называться противовирусной терапией. Все процедуры будут направлены на ликвидацию причины гепатитов и предупреждение перехода болезни от острой формы заболевания к хронической. При вирусных гепатитах А и Е, для которых характерно острое, но почти всегда кончающееся выздоровлением течение болезни, противовирусные средства обычно не назначают. В остальных случаях используют два класса противовирусных средств: химиопрепараты, еще называемые синтетическими нуклеозидами, и интерфероны. Из химиопрепаратов чаще всего используют ретровир и фамцикловир. Что же касается интерферонов, то к ним относятся препараты, содержащие защитный белок, вырабатываемый различными клетками человеческого организма в ответ на заражение его вирусами. Эти препараты универсальны и способны препятствовать размножению в клетках самых различных вирусов. Существуют три основных класса интерферонов, обозначаемых греческими буквами альфа, бета и гамма. Альфа-интерферон вырабатывается лейкоцитами, бета-интерферон – фибробластами, а гамма-интерферон – клетками иммунной системы – макрофагами. В настоящее время для лечения хронических гепатитов В и С используется только альфа-интерферон. Вместо интерферонов могут быть назначены их индукторы, то есть препараты, которые способствуют выработке в организме собственного интерферона. К ним относятся неовир или циклоферон и амиксин. Однако у некоторых больных интерферон вызывает побочные эффекты. Наиболее частыми являются повышение температуры тела, общая слабость, головная боль, потеря аппетита, ломота в мышцах и суставах, потливость. В общем, симптомы, характерные для гриппа. Также бывает поражение щитовидной железы. При хроническом гепатите В назначают альфаинтерферон. Но большего эффекта можно добиться, если сочетать интерферон с его индукторами или синтетическими нуклеозидами. При хроническом гепатите D лечение также проводят альфа-интерфероном, сочетая его с синтетическими нуклеозидами. Среди синтетических нуклеозидов особенно можно выделить ламивудин, адефовир и тенофовир. Но наука не стоит на месте. В настоящее время для более эффективного лечения вирусных гепатитов разработаны препараты, содержащие интерферон, химически связанный с высокомолекулярным полимером полиэтиленгликолем. Эти препараты называют пегилированными интерферонами. Их применение позволяет замедлить процесс высвобождения интерферона в организме и увеличить продолжительность его действия. Вирусный гепатит С – наиболее тяжелая форма заболевания из всех известных на сегодняшний день видов вирусных гепатитов. Поэтому о лечении этого заболевания расскажем отдельно. Лечение гепатита С требует строго индивидуального подхода к больному. Здесь учитывается буквально все: возраст пациента, переносимость им лекарственных препаратов, наличие и степень проявления нежелательных побочных эффектов, связанных с проводимым лечением, длительность заболевания, разновидность вируса и многое другое. Важным аспектом успешного завершения лечения является осознанное желание пациента лечиться, а также его оптимистическое отношение к предстоящей длительной и упорной борьбе за свое здоровье. Препараты для лечения гепатита С можно разделить на несколько групп. В первую группу препаратов входят рекомбинантные и природные альфа-интерфероны: человеческий лейкоцитарный интерферон, вэллферон, виферон, реаферон, роферон-А, интрои-А, интераль, реальдирон и другие. Их противодействие заболеванию основано на торможении размножения вирусов и стимуляции иммунной системы организма. Во вторую группу входят ингибиторы обратной транскриптазы. Среди них такие аналоги нуклеозидов, как ламивудин, ацикловир, рибавирин, ребетол, рибамидил, видарабин, лобукавир, соривудин и другие. Эти вещества блокируют синтез вирусных ДНК и РНК, заменяя собой натуральные нуклеозиды и тем самым тормозя размножение вируса. Третью группу составляют интерфероногены циклоферон, неовир, ремантадин, амантадин и другие. Механизм их воздействия заключается в стимуляции выработки организмом дополнительного количества своих собственных интерферонов. Так как вирус гепатита С был выделен только в 1989 году, его свойства до конца не изучены, а значит, нет и универсального средства для лечения этого заболевания. Наряду с традиционными лекарствами от гепатита, по мере накопления данных о вирусе гепатита С в мире появляются все новые и новые лекарственные препараты. Например, по данным недавно проведенных клинических исследований, комбинированное лечение нитроном А и рибавирином может стать для большинства больных единственным путем спасения. Интересным направлением считается использование интерферона в сочетании со снижением уровня железа в крови в результате кровопусканий. Недавно опубликованные данные свидетельствуют об обнадеживающих результатах такого лечения. Снижение уровня железа само по себе приводит к значительному уменьшению активности АЛТ в крови. Совсем недавно ученые установили, что для размножения вирусу необходимы особые ферменты – протеазы. Значит, использование препаратов, блокирующих их работу, может быть настоящим прорывом в лечении гепатита С. Исследования по их поиску активно ведутся, и не исключено, что уже в ближайшее время эти средства будут найдены. Восстановительное лечение при заболевании вирусными гепатитами Вирусный гепатит из тех болезней, что серьезно подрывают здоровье, и оправиться после него удается далеко не сразу, так как клетки печени медленно восстанавливают свою работоспособность. Поэтому для нормализации работы печени необходимо провести специальное восстановительное лечение, называемое реабилитацией. Такое лечение необходимо для предупреждения неблагоприятного развития заболевания у больных, находящихся на стадии выздоровления после вирусных гепатитов. Для этого используют специальные санатории или инфекционные и терапевтические отделения лечебных учреждений. На реабилитации человек должен находиться в течение трех недель после легкой формы заболевания и в течение месяца после среднетяжелой формы болезни. При поступлении больного в реабилитационное отделение проводится тщательное обследование и делаются всевозможные лабораторные анализы. На следующий день у больного начинаются различные процедуры, назначенные лечащим врачом. Строгое выполнение режима является основой реабилитационных мероприятий. Они включают в себя диетическое питание, витаминотерапию, медикаментозные средства, занятия лечебной физкультурой с элементами физической подготовки, физиотерапию и трудотерапию. После проведения восстановительного лечения дальнейшая реабилитация людей, перенесших вирусные гепатиты, производится в санатории. Здесь комплекс восстановительных мероприятий включает следующие элементы: лечебное питание, лечение минеральными водами, бальнеотерапию, то есть наружное лечение природными или искусственно приготовленными минеральными водами, теплолечение, физиотерапию, лечебную физкультуру, климатолечение, психотерапию, диспансерное наблюдение. источник Повсеместное внедрение диагностики вирусов гепатитов В (HBV) и С (HCV) открыло грандиозную картину: HBV инфицировано 300–350 млн человек в мире, носителями HCV являются, по разным данным, от 170 до 500 млн. Повсеместное внедрение диагностики вирусов гепатитов В (HBV) и С (HCV) открыло грандиозную картину: HBV инфицировано 300–350 млн человек в мире, носителями HCV являются, по разным данным, от 170 до 500 млн. Следовательно, по меньшей мере каждый десятый житель Земли инфицирован одним из этих вирусов. Только в США зарегистрировано 4 млн инфицированных вирусом гепатита С; из них ежегодно умирает 8–10 тыс. больных. В Европе число инфицированных HCV составляет 2% от всей популяции (5 млн в Западной Европе), в России — от 3 до 4 млн человек. С 1961 г. в США и Западной Европе хронические вирусные гепатиты (ХВГ) и циррозы печени (ЦП) как причина смерти переместились с 10-го на 5-е место [1, 2]. ВОЗ прогнозирует, что к 2010 г. показатель заболеваемости может утроиться. В настоящее время известны гепатиты, вызываемые вирусами A, B, C, D, E, F, G, TTV, SENV. Они имеют разные пути проникновения в организм, свое «клиническое лицо» и исходы [3]. В мире и в нашей стране ведущее место среди всех ХВГ занимают гепатиты В и С. Именно они характеризуются непрерывным ростом заболеваемости и наиболее частым развитием ЦП и рака печени. Лечение вирусных гепатитов — проблема трудная и неоднозначная. Имеющийся арсенал лекарственных средств базируется на гепатопротекторах, действие которых не является этиотропным. Ряд из них имеют побочные эффекты и достаточно высокую стоимость. Этиотропная противовирусная терапия остается дорогой и малодоступной для большинства пациентов. Это делает актуальным поиск новых эффективных и недорогих средств для лечения ХВГ. Начиная с 1970–80-х гг. происходил поиск средств этиотропной терапии вирусных гепатитов [1, 7, 30, 31]. Интерфероны. Интерфероны (ИФН) — группа гликопротеинов, действие которых связано с противовирусным эффектом — активацией (депрессией) клеточных генов, в результате чего синтезируются белки, ингибирующие синтез вирусной ДНК (РНК), а также иммуномодулирующим эффектом — усилением экспрессии антигенов HLA на клеточных мембранах и увеличением активности цитотоксических Т-клеток и естественных киллеров. К 1 типу ИФН, действующему как ингибиторы репликации вируса, относятся 22 различных подтипа ИФН-α и 1 подтип ИФН-β. К 2 типу, проявляющему иммуномодуляторную активность, относятся ИФН-γ. Существует 3 класса ИФН: ИФН-α, ИФН-β, ИФН-γ. К ИФН естественного происхождения относятся лимфобластоидный и лейкоцитарный ИФН (ИФН-α), синтезируемые соответственно стимулированными моноцитами и В-лимфоцитами человека, фибробластный ИФН (ИФН-β) и Т-лимфоцитарный ИФН (ИФН-γ). К искусственно синтезируемым ИФН относится рекомбинантный ИФН-a, получаемый по молекулярной технологии [27]. Среди рекомбинантных ИФН: ИФН-α-2а (Роферон-А), ИФН-α-2b (Интрон А, Реаферон), ИФН-α-2с, а также лимфобластоидный ИФН-α (Вэллферон). В последние годы в клинике стали использоваться препараты рекомбинантных ИФН-α пролонгированного действия — PEG (конъюгированные ИФН-α), производимые в виде препаратов Пегасис и ПегИнтрон. Пегасис — это препарат ИФН-α-2а, соединенный с молекулой полиэтиленгликоля (ПЕГ) с молекулярной массой 40 кДа, а ПегИнтрон — препарат ИФН-α-2-b, объединенный с молекулой ПЕГ с массой 12 кДа. Эти препараты обладают наибольшей противовирусной активностью [7]. Рекомбинантные ИФН-α являются в настоящее время основой лечения ХВГ В и С. Основным показанием для их назначения стало наличие репликации вируса, маркерами которой в крови являются: при HBV-инфекции — HBeAg, DNA HBV, при HCV-инфекции — RNA HCV. Благоприятными прогностическими факторами у больных ХВГ B и C при проведении ИФН-терапии являются: длительность заболевания менее 5 лет, возраст менее 45 лет, отсутствие гистологических признаков ЦП, низкий уровень аланинаминотрасферазы (АЛТ), аспартаминотрансферазы (АСТ) (не более 3-х норм), низкое содержание железа в ткани печени (менее 650 мкг/г нативной массы) и нормальные цифры сывороточного железа (17–22 мкмоль/л) [1, 7, 8, 9, 10]. Схемы применения короткодействующих препаратов ИФН-α можно разделить на три основных режима. Режим высоких доз — по 10 млн МЕ в/м ежедневно до получения нормальных трансаминаз, затем по 3 млн МЕ 3 раза в нед в течение еще 6 мес. Режим средних доз — по 5 млн МЕ в/м 3 раза в нед в течение 2–3 мес, затем по 3 млн МЕ 3 раза в неделю в течение 4–12 мес. Режим малых доз — по 3 млн МЕ в/м 3 раза в нед в течение 3–6 мес. Режим высоких доз чаще применяется при острых вирусных гепатитах. При ХВГ лечение начинают с режима средних доз; при плохой переносимости ИФН переходят на режим малых доз [8, 9]. Оценка эффективности ИФН-терапии проводится по нормализации уровня трансаминаз (АЛТ, АСТ), устранению маркеров репликации вирусов гепатитов В и С из крови и выраженности положительной динамики морфологических изменений ткани печени после курса лечения [6, 7, 11, 12]. На фоне терапии ИФН-α могут наблюдаться побочные эффекты, такие как гриппоподобный синдром, развивающийся на 1–2 нед лечения. Он может быть уменьшен переносом инъекций ИФН-α на вечерние часы. Кроме того, могут отмечаться диспепсические явления, инсомния, похудание, слабость, лейко-, тромбоцитопения и гипертиреоз [13]. Большинство побочных эффектов являются дозозависимыми и могут быть устранены при подборе дозы [1, 8, 9]. Эффективность монотерапии короткодействующими ИФН-α невысока. Только у трети больных с ХВГ В и С достигается устойчивый вирусологический ответ на лечение ИФН-α (отсутствие репликации вируса, нормальный уровень АЛТ и АСТ через 6 мес после окончания терапии). В связи с этим большинство специалистов считает, что лечение ХВГ В и С не должно осуществляться одними только ИФН [7, 9, 12, 14, 15, 29, 33]. Очевидна необходимость одновременного использования разнонаправленных препаратов, хотя интерфероны продолжают оставаться базисным компонентом лечения. С началом применения в клинической практике ПЕГ-ИФН-α открылись возможности для повышения эффективности лечения. Принципиальное преимущество ПЕГ-ИФН-α перед короткодействующими интерферонами — возможность их использования при ЦП, поскольку данные препараты не требуют для выведения высокосохранной печеночной перфузии [16]. Пролонгированные ИФН-α обладают меньшей антигенностью и могут применяться у больных с заболеваниями сердца, почек и гемоглобинопатиями [17]. Использование ПЕГ-ИФН-α удобно и тем, что инъекции вводятся гораздо реже. Введение осуществляется подкожно в дозе 1,5 мкг/кг массы тела всего 1 раз в нед в течение 6–12 мес. Публикации, отражающие эффективность ПегИнтрона в сочетании с Ребетолом, говорят о высокой противовирусной активности этой комбинации в лечении ХВГ С. Еще более обнадеживают результаты, полученные при использовании препарата «Пегасис» [7]. В последние годы в лечении ХВГ привлекает внимание также отечественный препарат интерферона Виферон. Это комплексный препарат противовирусного и иммуномодулирующего действия. В его состав входят генно-инженерный интерферон-альфа-2, витамины Е и С, усиливающие противовирусный эффект и активизирующие систему ИФН. Виферон стимулирует Т-клеточный иммунитет, восстанавливает иммунорегуляторный индекс, повышает активность естественных киллерных клеток, приводит к возрастанию фракции цитотоксических Т-лимфоцитов, активирует фагоцитоз. В комплексной терапии ХВГ В и С у взрослых назначают Виферон по 1 млн МЕ или по 3 млн МЕ (по 1 суппозиторию утром и 1 суппозиторию вечером) через 12 ч трижды в неделю через день в течение 6–12 мес. Если после достижения первичной ремиссии возникает обострение заболевания, назначают повторный курс лечения Вифероном продолжительностью 6 мес. При отсутствии ремиссии по окончании курса лечения дальнейшее применение препарата нецелесообразно. Перспективным следует считать применение комбинированных схем терапии — одновременное назначение ИФН + индуктора ИФН (например, Виферон + Амиксин) с целью предупреждения ускользания ремиссии. Аналоги нуклеозидов. Аналоги нуклеозидов — это группа средств, проявляющих активность в отношении генома вирусов гепатита. Ламивудин (Зеффикс, Эпивир ТриТиСи) является препаратом, ингибирующим РНК-зависимую обратную транскриптазу, необходимую для транскрипции прегенома HBV-РНК в HBV-ДНК. Ламивудин обладает выраженной противовирусной активностью в отношении HBV [1, 18]. Лечение ламивудином показано больным с репликацией вируса гепатита В (наличие в крови НВеАg и ДНК HBV), при повышении активности АЛТ в 3 и более раз и изменении гистологической картины печени, а также у пациентов в стадии декомпенсации хронического гепатита и ЦП с сохраняющейся репликацией HBV [9, 18]. Взрослым ламивудин назначается в дозе 100–300 мг в день в течение как минимум 12 нед. Критериями эффективности терапии ламивудином служат снижение концентрации HBV ДНК, исчезновение HBe-Ag и появление anti-HВe, нормализация АЛТ, уменьшение прогрессирования фиброза в печени и замедление перехода в цирроз по данным биопсии [18, 28]. Монотерапия ламивудином переносится хорошо. Побочные эффекты (недомогание, головная боль, тошнота, повышение температуры, лейкопения, депрессивный синдром) наблюдаются у 1–5% больных [18]. Терапия ламивудином позволяет через 1–3 мес лечения добиться подавления репликации и снижения уровня HBV ДНК до минимальных значений [19]. Длительное (в течение года и более) применение ламивудина приводит к исчезновению из крови ДНК HBV с нормализацией АЛТ и улучшению гистологической картины печени у 65% больных [20]. У остальных 35% больных после завершения годичного и даже трехгодичного курса терапии уровень HBV ДНК в крови вновь повышается. При длительной терапии ламивудином развивается резистентный к препарату штамм вируса с мутациями в YMDD-зоне [19], вероятность появления которого после 1 года терапии составляет 24%, а после 3-х лет лечения — 49% [18]. Больным ХВГ В с мутацией в YMDD-зоне, резистентным к терапии ламивудином, дополнительно назначают Гепсеру (адефовира дипивоксил), который способен ингибировать обратную транскриптазу мутировавшего вируса (только в комбинации с ламивудином). У больных ХВГ B с «мутировавшим» штаммом вируса испытываются комбинации с клевудином, энтекавиром, эмрицитабином. Все эти препараты также относятся к группе аналогов нуклеозидов [21]. Монотерапия ламивудином наиболее эффективна у больных с HBeAg-негативным вариантом ХВГ В. Тактика же лечения HBeAg-позитивного варианта HBV-инфекции требует комбинации ламивудина с ИФН [22]. Рибавирин (Копегус, Рeбетол, Веро-рибавирин) — аналог гуанозина, который вызывает торможение РНК-полимеразы вируса и непрямое торможение синтеза протеина. Доза препарата составляет 800–1200 мг/сут. Препарат принимается дважды в сутки внутрь в течение 12–48 нед. Среди его побочных эффектов отмечаются головокружение, тошнота, депрессия, гемолиз эритроцитов. Даже длительная монотерапия рибавирином не приводит к элиминации вируса. Поэтому рибавирин применяется только в комбинациии с ИФН-α, что значительно усиливает противовирусный эффект, особенно у больных, не ответивших на монотерапию ИФН, а также у больных, у которых не удалось добиться стойкого эффекта при лечении ИФН [14, 15, 23]. Схема комбинированного применения Интрона А в сочетании с Ребетолом в течение ряда лет являлась официально лицензированной схемой лечения ХВГ С [7]. Интрон А назначается в дозе 3 млн МЕ 3 раза в нед п/к или в/м в течение 24 нед, Ребетол — в дозе 800–1200 мг/сут per os в два приема также в течение 24 нед. После курса лечения у 40% больных стойко исчезала HCV РNA, снижалась активность АЛТ и уменьшался воспалительно-некротический процесс по данным биопсии печени [1]. Комбинированная терапия ПегИнтроном в дозе 1,5 мкг/кг п/к 1 раз в нед в сочетании с Ребетолом 800–1200 мг/сут per os ежедневно в течение 6–12 мес является «золотым стандартом» в лечении ХВГ С [17]. У пролеченных по такой схеме пациентов устойчивый вирусологический ответ наблюдался в 72% случаев, причем в группе HCV 2-го и 3-го генотипов он достигал 94%, а в группе с 1b-генотипом, распространенным в России, значительно возрастал и достигал 63% [16]. Адефовира дипивоксил относится к группе аналогов нуклеозидов, является аналогом аденозина монофосфата (АМФ). Лечение препаратом в дозе 10 мг/сут приводит к достоверному улучшению гистологической картины печени у HBeAg-позитивных больных в сравнении с плацебо. Снижение уровня HBV DNA, скорость HВeAg-сероконверсии, нормализация АЛТ оказываются значительно выше в основной группе, чем в группе плацебо. Препарат эффективен и в лечении HВeAg-негативных больных. Важным качеством адефовира является его способность подавлять репликацию HBV DNA у ламивудин-резистентных мутантов. Препарат в последние годы проходит клиническую апробацию как в виде монотерапии, так и в сочетании с ламивудином. Наибольший интерес вызывает последняя комбинация, хотя безопасность длительного курса адефовира дипивоксила еще предстоит уточнить. Для пациентов с сочетанной HBV + HCV-инфекцией разработаны схемы лечения, включающие применение ПЕГ-ИФН-a в течение года и комбинацию с ламивудином в течение 6 мес, а затем рибавирина на тот же срок. При отсутствии стойкого эффекта возможно продление данной комбинированной терапии еще на 24–48 нед. Индукторы ИФН (интерфероногены). Индукторы ИФН являются препаратами с комбинированным эффектом: этиотропным противовирусным и иммуномодулирующим, т. е. корригирующим нарушения иммунной системы. Они представляют собой семейство высоко- и низкомолекулярных природных и синтетических соединений, объединенных способностью вызывать в организме образование эндогенного ИФН. Большинство препаратов индуцируют синтез смеси α- и β-интерферонов в разных пропорциях; некоторые (Амиксин) индуцируют синтез интерферонов α, β и γ. Комбинированное применение с другими препаратами приводит к потенцированию их эффектов [24]. Индукторы интерферонов имеют определенные преимущества перед рекомбинантными интерферонами:
Индукторы ИФН, применяющиеся для лечения ХВГ: А — синтетические соединения:
Амиксин — наиболее известный препарат, является первым пероральным индуктором эндогенных ИФН α, β, γ. Он наиболее полно сочетает в себе преимущества индукторов ИФН. Являясь поликлональным стимулятором, Амиксин вызывает синтез ИФН 1 и 2 типов в Т-лимфоцитах, энтероцитах кишечника, гепатоцитах, клетках мозга. Важной особенностью Амиксина является вызываемая им длительная циркуляция в организме терапевтической концентрации ИФН (50–100 ЕД/мл в сыворотке крови) [25]. Препарат выпускается в таблетках по 125 мг, по 6 или 10 таблеток в упаковке. Для лечения ХВГ В, С, В + С Амиксин назначается по схеме: в 1-й день — 2 таблетки по 125 мг, потом через каждые 48 ч по 125 мг — начальная фаза лечения (20 таблеток), затем следует фаза продолжения — по 125 мг 1 раз в нед на 10–20 нед (при HBV общее количество составляет 30 таблеток, при HСV и при HBV + HСV — 40 таблеток) [25]. Иммуномодуляторы. Интерлейкин-2 (ИЛ-2) представляет собой гликопротеин, индуцирующий пролиферацию и дифференцировку Т-лимфоцитов и NK-клеток. ИЛ-2 активизирует функциональную активность Т-хелперов, продуцирующих ИФН-γ. Усиление с помощью ИЛ-2 продукции ИФН-α ведет к активации макрофагов. Интерлейкин-12 (ИЛ-12) активирует ТНJ-лимфоциты и NK-клетки, а также индуцирует выработку ИФН-α и ИЛ-2. Для лечения ХВГ B ИЛ-2 и ИЛ-12 назначаются в дозе 500 мкг п/к 2–5 раз в нед на 4–6 мес, что ингибирует репликацию ДНК НВV без уничтожения инфицированных гепатоцитов. Биохимическая ремиссия достигается в 20% случаев. Однако после окончания лечения уровень АЛТ вновь повышается и нормальные показатели сохраняются лишь у 8% больных [1]. Рекомбинантный дрожжевой ИЛ-2 человека — Ронколейкин, является полным аналогом ИЛ-2 и обладает тем же спектром активности. Для лечения ХВГ С Ронколейкин вводят по 500000 МЕ в/в капельно 2–3 раза в нед в течение 8 нед. После курса монотерапии Ронколейкином нормальные биохимические показатели и негативная ПЦР наблюдаются у 40% пациентов [26]. Глицирризин — оказывает выраженный иммуномодулирующий эффект, характеризующийся усилением Т-клеточной активности, стимуляцией и продукцией эндогенного γ-интерферона, повышением фагоцитоза и антителообразования. Применяется в лечении хронического репликативного гепатита В. В первый месяц лечения препарат назначают по 40 мл 3 раза в нед, затем 2 раза в нед. Терапию глицирризином продолжают не менее 1 года, после чего назначается ИФН. Такая адъювантная терапия потенцирует последующий эффект интерферонотерапии у 60% больных с сероконверсией HBeAg, а у части больных наблюдается исчезновение ДНК HBV [1]. При ХВГ С представляется обоснованным назначение отечественного комплексного препарата Фосфоглив, содержащего фосфатидилхолин и тринатриевую соль глицирризиновой кислоты, обладающего не только гепатопротекторными свойствами, но и противовирусной активностью. Амантадин — препарат, ранее применявшийся для лечения гриппа. Препарат использовался в качестве монотерапии при ХВГ С в дозе 1000 мг 2 раза в день в течение 6 мес. У 30% больных к концу лечения была достигнута биохимическая ремиссия, более чем у 50% снизилась виремия [10]. В ряде европейских стран (Австрия, Германия) официально зарегистрированы схемы «тройной» терапии ХВГ С, в которой наряду с ИФН-α и рибавирином используются препараты амантадиновой группы (Амантадин, Ремантадин, Симметрель, Мидантан) 200 мг/сут. Частота вирусологического ответа при таком режиме лечения у пациентов с не 1b-генотипом вируса составляет 60–70% и 50% — у больных с 1b-генотипом вируса, не ответивших до этого на монотерапию ИФН-a или с рецидивом после ее отмены [7]. Тимозин-α — ацетилированный полипептид, состоящий из 28 аминокислот, способный модифицировать иммунный ответ организма. Основной механизм действия, определяющий его эффективность в лечении гепатита В, — это влияние на рост и дифференциацию Т-лимфоцитов. Используется для лечения «дикого типа» (HBeAg+) HBV-инфекции. Назначается 1 мг тимозина-α 2 раза в день на 6–12 мес. Целесообразнее комбинированное лечение тимозином-a в дозе 1 мг 2 раза в день и лимфобластоидным ИФН-a в дозе 3 млн ЕД в/м 3 раза в нед. После курсового лечения, длящегося 1 год, эффективность терапии составляет 40–73% [1]. Применение лечебных вакцин. Принципиально новым подходом в лечении ХВГ В явилась разработка лечебных вакцин. Среди них выделяют три типа: рекомбинантные, Т-клеточные и ДНК-вакцины. Эффективность первых двух типов вакцин оценена в пилотных исследованиях, результаты которых пока не позволяют рекомендовать их внедрение в клиническую практику. Усиление иммунного ответа в этих случаях связывают со снижением исходной вирусной нагрузки (комбинация с противовирусными препаратами) и с дополнительной иммуностимуляцией (комбинация с гамма-интерфероном, интерлейкином-2). Особый интерес представляют плазмидные ДНК-вакцины, которые вводятся внутримышечно и индуцируют иммунный ответ против антигенов, синтезированных in vivo. В экспериментальных исследованиях на мышах показана не только длительная персистенция антител к HВsAg, но и мощный Т-клеточный ответ со стороны как цитотоксических Т-лимфоцитов, так и Т-хелперов 1-го типа. После получения доказательств безопасности ДНК-вакцин планируется исследование их эффективности у больных HBV-инфекцией. Мы располагаем личным опытом патогенетической терапии у 44 пациентов с ХВГ В и ХВГ С. Применявшиеся нами препараты ламивудин, Циклоферон и Неовир оказывали неплохой ближайший эффект (снижение маркеров цитолиза и холестаза после курса лечения в 72–73% случаев, элиминация вирусных маркеров из крови в 28–30% случаев). Вместе с тем спустя 6 мес после окончания лечения вирусологические маркеры не определялись лишь у 12–15% больных, отмечалось рецидивирование активности патологического процесса. По мнению профессора гепатологии Graham Foster (Лондонский университет), имеется группа «трудных пациентов», тяжело поддающихся терапии. К факторам, ухудшающим прогноз лечения, относят 1-й и 4-й генотипы ХВГ С, высокую исходную вирусную нагрузку. У пациентов, инфицированных HCV с 1-м генотипом, комбинация Пегасиса и Копегуса (рибавирина) обеспечивает самый высокий показатель сероконверсии — 52%. В случае инфицирования ХВГ С с 4-м генотипом терапия, проводимая в течение 48 нед Пегасисом (180 мкг/нед) и Копегусом (1000 или 1200 мг/сут), дает возможность получить уровень сероконверсии, сопоставимый с таковым при 2-м и 3-м генотипах — около 80%. Статистически достоверно большее количество больных с высокой исходной вирусологической нагрузкой (> 2 в 106 копий/мл), принимающих Пегасис + Копегус, продемонстрировало достижение сероконверсии по сравнению с пациентами, получающими простой ИФН альфа-2b + рибавирин (53% против 41%, р = 0,003). APRICOT (AIDS PEGASYS Ribavirin International Coinfection Trial) — международное многоцентровое рандомизированное исследование, изучающее комбинированное применение Пегасиса и Копегуса у больных с ВИЧ + ВГС, — продемонстрировало уровень эффективности, равный 40%, при длительности терапии 48 нед. Это самый высокий показатель по данной коинфекции, полученный в международном исследовании. Пегасис и Копегус — единственные препараты в мире, одобренные Управлением по контролю за пищевыми продуктами и лекарственными средствами (FDA) для лечения пациентов с ВИЧ + ВГС. Существует еще несколько перспективных направлений создания противовирусных препаратов. Интересным представляется появление соединений, блокирующих ферменты HCV — геликазу, протеазу, РНК-зависимую РНК-полимеразу. В процессе клинических испытаний находится генная терапия ХВГ В противосмысловыми олигонуклеотидами и рибозимами. Разработан также новый подход к лечению ХВГ С, когда в качестве объекта внешнего воздействия («рибосомальные ножницы») выступает наиболее стабильная часть генома — Core-протеин. Клинические испытания проходит новый препарат ISIS-14803, нарушающий связывание РНК HCV с рибосомами. Имеются сообщения ряда фирм об успешном исследовании соединений, в основе механизма действия которых лежит их способность ингибировать протеазную активность вирусного белка NS3 (VRT-21493, Ro-32-6167, Ro-32-6168 и др.). Получены данные о возможном применении бета-лейкина в терапии больных ХВГ C. В целом терапия вирусных гепатитов остается сложной и актуальной задачей на сегодняшний день. Можно утверждать, что будущее химиотерапии вирусных гепатитов принадлежит использованию комбинации лекарственных средств с разными механизмами действия. В. В. Скворцов, доктор медицинских наук источник |
 Детям до 18 лет некоторые препараты противопоказаны.
Детям до 18 лет некоторые препараты противопоказаны.  Защитит печень «Урсосан».
Защитит печень «Урсосан».


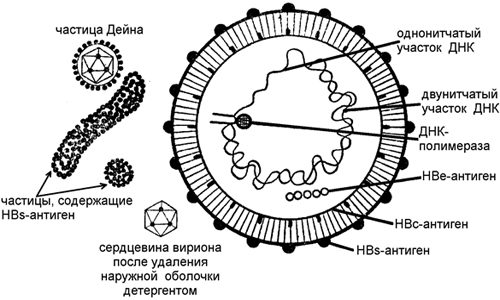
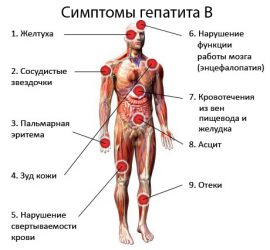 признаки желтухи (окрашивание в желтый цвет слизистых оболочек и кожи, темная моча, обесцвеченный кал);
признаки желтухи (окрашивание в желтый цвет слизистых оболочек и кожи, темная моча, обесцвеченный кал);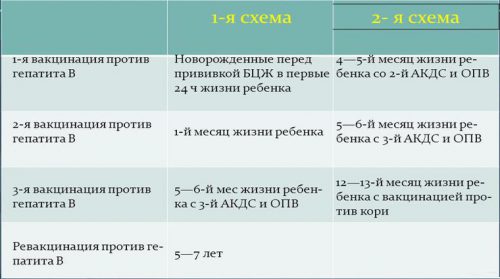
 При гепатите В в хронической форме терапия направлена на достижение клиренса s-антигена. Этот показатель является маркером клинического выздоровления и уменьшения вероятности развития осложнений. Кроме того, определяют наличие ДНК вируса в организме больного и активность печеночных трансаминаз.
При гепатите В в хронической форме терапия направлена на достижение клиренса s-антигена. Этот показатель является маркером клинического выздоровления и уменьшения вероятности развития осложнений. Кроме того, определяют наличие ДНК вируса в организме больного и активность печеночных трансаминаз.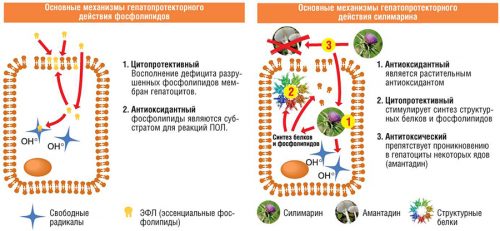
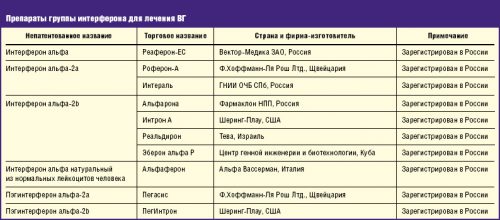
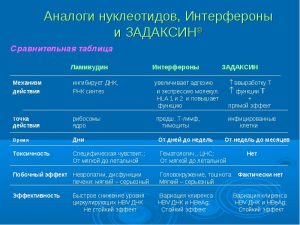
 Натуральный интерферон альфа из лейкоцитов человека. К этой группе относится противовирусное средство Альфаферон (Италия).
Натуральный интерферон альфа из лейкоцитов человека. К этой группе относится противовирусное средство Альфаферон (Италия). В течение месяца организм адаптируется, лихорадка исчезает, но общая слабость сохраняется до конца терапии. Лекарство от гепатита В влияет на показатели крови: снижается количество лейкоцитов и тромбоцитов. Поэтому необходим постоянный врачебный мониторинг. Если средство тяжело переносится, дозу интерферона снижают или отказываются от него на короткое время для нормализации показателей крови.
В течение месяца организм адаптируется, лихорадка исчезает, но общая слабость сохраняется до конца терапии. Лекарство от гепатита В влияет на показатели крови: снижается количество лейкоцитов и тромбоцитов. Поэтому необходим постоянный врачебный мониторинг. Если средство тяжело переносится, дозу интерферона снижают или отказываются от него на короткое время для нормализации показателей крови.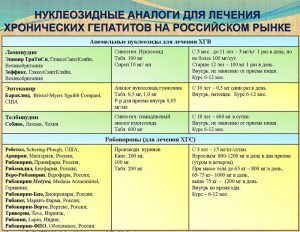 Аналоги нуклеозидов можно применять при циррозе печени, в этом случае назначают пожизненное лечение. Применение противовирусных препаратов в таблетках позволяет отстрочить развитие не только цирроза, но и гепатоцеллюлярной карциномы, что в итоге увеличивает продолжительность жизни.
Аналоги нуклеозидов можно применять при циррозе печени, в этом случае назначают пожизненное лечение. Применение противовирусных препаратов в таблетках позволяет отстрочить развитие не только цирроза, но и гепатоцеллюлярной карциномы, что в итоге увеличивает продолжительность жизни.