Хронический вирусный гепатит – обобщенное название для нескольких заболеваний печени. Все они имеют ряд общих признаков. Это хронические поражения печени, вызванные вирусами. Общим для данных патологий является и патогенез (характер развития заболевания). Соответственно клинические и лабораторно-инструментальные данные практически не различимы. Отличие заключается в факторе, вызывавшем заболевание.
Хронический вирусный гепатит — длительно текущее (более месяца) воспаление печени, вызванное вирусами. К таким микроорганизмам относятся следующие виды:
- вирус гепатита B;
- вирус гепатита C;
- вирус гепатита D;
- вирус гепатита G;
- вирус Эпштейн-Барра;
- вирусы кори и краснухи;
- герпес-вирусы.
Среди представленных выделяют два наиболее часто встречающихся. По наблюдениям ВОЗ, гепатит B встречается у 6%, а C — у 2% населения Земли. Все остальные вместе взятые вызывают заболевания печени в 5-6 раз реже. Поэтому данная патология рассматривается на примере гепатитов B и C.
Хронический вирусный гепатит характеризуется постепенным разрушением печеночных клеток. В результате чего орган теряет свои функции. А поскольку он является одним из важнейших в организме, это быстро приводит к смерти.
Любой, особенно хронический вирусный гепатит C, является исходом острого заболевания. В некоторых случаях этот период заметен и такие больные выявляются. Но у многих болезнь обнаруживается случайно, при прохождении обследования по другому поводу.
Хронический процесс подразумевает, что вирусы уже находятся в организме. Спустя месяц (примерный срок, так как у разных вирусов он отличается на 2-4 недели) после заражения все возбудители или прошли стадию репликации (размножения), или же еще находятся в ней.
Дальнейшее развитие патологии зависит от вида вируса. Клетки печени постепенно разрушаются, причем скорость восстановления значительно отстает. На месте погибших клеток формируется соединительная ткань и возникают другие изменения, характерные для фиброза. Поэтому исходом всех вирусных гепатитов является развитие цирроза печени. В ряде случаев возможно развитие рака.
Срок развития цирроза печени зависит от вида возбудителя. Самый продолжительный период — у хронического вирусного гепатита C. Срок от момента заражения до развития цирроза достигает 12-15 лет. А риск развития рака печени при инфицировании данным возбудителем выше, чем при воздействии всех остальных вирусов, взятых вместе.
Практически все вирусы гепатитов (кроме A и E) передаются от больного человека или носителя через кровь и другие биологические выделения (сперма, секрет желез влагалища, спинномозговая жидкость).
Высокий риск заражения у следующих групп людей:
- 1. Наркоманов, использующих внутривенный путь введения веществ.
- 2. Медицинских работников. Их профессиональная деятельность подразумевает контакт с биологическими жидкостями. Особенно это касается крови.
- 3. Пациентов, подвергающихся инвазивным методам лечения.
- 4. Гомосексуалистов. Они имеют контакт с кровью из-за своего девиантного (отклоняющегося от общепринятых норм) поведения.
- 5. Лиц, подвергающихся татуажу. Здесь риск связан с нарушением защитных свойств кожи во время процедуры, а также неделю после нее.
- 6. Лиц, имеющих незащищенные половые контакты с больным партнером. Поэтому вирусные гепатиты можно рассматривать как инфекции, передающиеся половым путем.
Вероятность заражения тем выше, чем больше вирусов. Больше всего их находится в крови, сперме и влагалищном секрете больных при обострении хронического гепатита. Меньше — в крови вирусоносителей и спинномозговой жидкости. Их полное отсутствие зафиксировано на коже, в секретах потовых и сальных желез.
Попадание вируса в организм не всегда приводит к развитию заболевания. Иногда развивается вирусоносительство. Но жизненный цикл вирусов всегда проходит через внедрение в клетки. Вне их эти микроорганизмы не проявляют каких-либо признаков жизни.
Жизненный цикл вирусов, вызывающих гепатит, состоит из следующих ступеней:
- 1. Прикрепление вирусной частицы (вириона) к печеночной клетке. Для этого у нее имеется ряд приспособлений. Например, вирус гепатита C (HVC) имеет на своей поверхности специальные рецепторы, обеспечивающие прикрепление к печеночной клетке (гепатоциту). При этом она определяет вирус как пузырек жидкости. Вирус гепатита B (HBV ) содержит специальные «якоря». Благодаря им он способен удерживаться на поверхности гепатоцита.
- 2. Попадание в клетку. Вирус (как это делает HVC) может быть буквально поглощен клеткой. То же самое происходит и с другими возбудителями. Вирус гепатита C освобождается от оболочки уже внутри клетки. У других (вирусы гепатитов B, D) этот процесс начинается после контакта с мембраной клетки. Она поглощает только содержимое вириона. Оболочка остается снаружи и постепенно саморазрушается.
- 3. Репликация. Данный процесс происходит у всех возбудителей. Смысл состоит в том, чтобы «заставить» клетку производить новые вирусы, а не выполнять свои функции. Для этого геном вируса (у одних это ДНК, у других — РНК) встраивается в хромосомы клетки. После чего их геном начинает «трудиться» для производства новых вирионов.
- 4. Выход из клетки. После создания вирусные геномы начинают покидать клетку. Для большинства возбудителей характерно полное ее разрушение при этом. Вирионы гепатита C «собираются» непосредственно внутри клетки. Вирионы гепатита B «одевают» капсулу на свой геном во время выхода через мембрану гепатоцита. Во время этого они берут часть ее молекул.
При вирусоносительстве происходит тот же цикл развития. Но здесь сильно удлинена фаза репликации. В ряде случаев она достигает нескольких десятилетий. Выход вирусных частиц не сопровождается гибелью гепатоцитов. Причины две: медленная репликация и малое количество синтезированных вирусных геномов. Причины появления вирусоносительства до конца еще не выяснены. Предполагается влияние человеческих генов и высокая степень иммунного ответа при первичном попадании вируса в кровь.
Все процессы при вирусоносительстве не вызывают каких-либо изменений самочувствия. Состояние печени пациента оценивается как норма. Но в крови и других биологических жидкостях могут присутствовать вирусы. Поэтому такой человек представляет еще большую опасность, так как может неосознанно заражать других.
В клинике заболеваний выделяют следующие синдромы:
- печеночной недостаточности;
- диспепсии;
- астено-вегетативных нарушений.
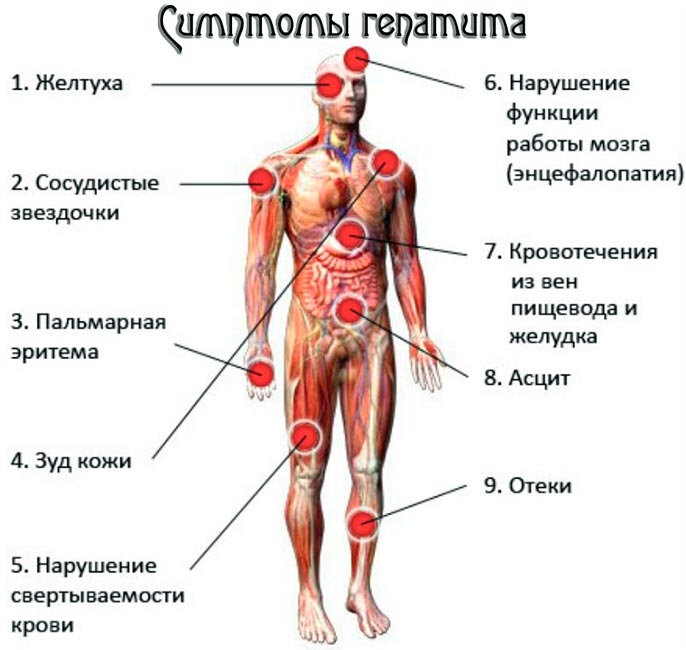
Синдром печеночной недостаточности при хроническом вирусном гепатите C, B, E, D и других проявляется признаками поражения гепатоцитов. У больного повышенное содержание в крови билирубина, печеночных ферментов (особенно АлАТ — аланиламинотрансферазы), продуктов обмена (индолы, скатолы и др.). Степень увеличения количества данных веществ прямо пропорциональна стадии гепатита. При хроническом стабильном течении и вне обострения заболевания все лабораторные показатели (врачи говорят о степени активности маркеров) незначительно выше нормы. А гипербилирубинемия (повышенное содержание билирубина в крови) не превышает норму более чем в 1,5 раза. Больной чувствует себя практически хорошо. Окружающие могут заметить только иктеричность (пожелтение) его склер.
Симптомы печеночно-клеточной недостаточности (желтуха, боли в правом подреберье) отчетливо отмечаются только при обострениях хронического процесса. С годами они будут все менее и менее выраженными. На стадии цирроза у больного развиваются два новых симптома. Они дополняют уже описанные. Это телеангиоэктазии (сосудистые звездочки) на коже туловища и асцит — скопление жидкости в брюшной полости. Еще одним характерным признаком является симптом «голова медузы». Это варикозное расширение околопупочных вен.
Диспепсические расстройства выражены:
- тошнотой и рвотой;
- вздутием живота;
- неустойчивостью стула (эпизоды поноса могут сменяться запорами и наоборот);
- снижением аппетита.
Данные признаки постоянно встречаются на протяжении всего периода заболевания. Меняется только их выраженность.
Астено-вегетативные нарушения (астено-вегетативный синдром) сопровождают больных с момента, когда болезнь приобретает хроническое течение. В отличие от первых двух синдромов, данный комплекс симптомов менее всего привязан к периодам обострений. Здесь преобладает постепенное нарастание симптомов по мере угасания функций печени.
- головная боль;
- сонливость днем и нарушения сна ночью, а на последних стадиях его полное отстутствие;
- слабость и похудение.
Головные боли в начале заболевания беспокоят редко. При хроническом гепатите C они не встречаются до момента развития цирроза. Сонливость днем и плохой сон ночью называются инверсией сна. Они характерны для поздних стадий заболевания, однако п ри некоторых формах (тот же гепатит C) появляются раньше остальных астено-вегетативных расстройств. Слабость и похудение связаны со снижением аппетита и нарушением обмена веществ из-за развития необратимых процессов в печени. Поэтому они появляются на ранних этапах развития цирроза и со временем становятся только более выраженными.
Самым важным лабораторным показателем заболеваний является наличие специальных маркеров. Это антигены вирусов (HBsAg, HBeAg, HBc и др) и антитела к ним (анти-HBs, анти-HBe и т. п.). Они позволяют точно определить вид возбудителя.
Неспецифические методы в диагностике гепатитов показывают только степень повреждения печени.
УЗИ выявляет изменения структуры органа и его размеров. При остром процессе и в периоде обострений печень увеличена. Ее структура не однородна.
Биохимический анализ крови позволяет выявить маркеры разрушения гепатоцитов (АлАТ и АсАТ) и признаки печеночной недостаточности (повышение билирубина за счет прямых фракций, появление в крови индолов и скатолов, снижение количества альбуминов).
В терапии вирусных заболеваний печени важны три категории лечебного воздействия:
- противовирусное;
- гепатопротекторное (поддержание и максимально возможное восстановление печени );
- снижение нагрузок на орган (соблюдение диеты и следование правилам здорового образа жизни ).
Противовирусное лечение должно быть начато сразу после уточнения диагноза. Основным препаратом является интерферон. Существует несколько его видов:
- 1. Интерферон -альфа (подвиды 2a и 2b).
- 2. Пэгинтерферон (подвиды 2a и 2b).
Хорошие результаты дает комбинация данных препаратов с Ремантадином и аскорбиновой кислотой. Витамин C обладает антиоксидантными свойствами. Это облегчает работу печеночным ферментам из группы детоксикантов (обеззараживающих). Ремантадин стимулирует выработку собственных интерферонов, что помогает справляться с вирусной нагрузкой.
При вирусном гепатите C доказана эффективность сочетания интерферонов с Рибаварином. По имеющимся данным, около 70% пациентов, получающих данную комбинацию (если у них нет сопутствующих болезней и они выполняют все рекомендации врача) добиваются полной остановки репликации вируса. Это способствует его постепенной полной элиминации (удалению из организма).
Гепатопротекторная терапия включает целый ряд препаратов. Все они относятся к разным группам, отличаются по механизмам действия. Это лекарственные средства на основе урсодеоксихолиевой кислоты (Урсосан и др.), Гептрал, Сниронолактон, витамин К и вся группа витаминов B.
При хроническом гепатите рекомендуется придерживаться определенных рекомендаций в плане диеты и отказа от вредных привычек (в первую очередь это касается употребления алкоголя). Рацион больного должен содержать термически обработанную и легкоусвояемую пищу. Это постные супы, отварные или приготовленные на пару нежирные сорта мяса, кисломолочные продукты, овощи и фрукты. Исключить следует мучное, копчености, жареную и жирную пищу.
Важно помнить, что некоторые препараты отрицательно влияют на работу гепатоцитов. Так, Ламивудин, используемый при ВИЧ инфекции, снижает активность печеночных клеток на уровне работы их генома. Это отрицательно сказывается на способности к регенерации. Поэтому при лечении пациентов с хроническим вирусным гепатитом данным препаратом и ему подобными надо обязательно следить за состоянием печени больных.
Специфическая профилактика заболеваний заключается в активной иммунизации населения. На сегодняшний день доказанную эффективность имеет вакцина против гепатита B. Она является обязательной для всех детей и включена в национальный календарь прививок. Взрослое население из групп риска проходит вакцинацию каждые 10 лет.
При вероятном заражении гепатитом нужно немедленно обратиться к врачу. По некоторым данным, в первые дни после инфицирования хорошим противовирусным эффектом обладает введение препаратов иммуноглобулина.
Здоровая печень — залог вашего долголетия. Этот орган выполняет огромное количество жизненно необходимых функций. Если были замечены первые симптомы заболевания желудочно-кишечного тракта или печени, а именно: пожелтение склер глаз, тошнота, редкий или частый стул, вы просто обязаны принять меры.
Рекомендуем обязательно прочитать мнение Елены Малышевой , о том как просто и быстро буквально за 2 недели восстановить работу ПЕЧЕНИ. Читать статью >>
источник
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Гепатит С – заболевание довольно тяжелое, но это не значит, что человеку нельзя работать. Когда вирус, провоцирующий болезнь, попадет во внешнюю среду, он становится безвредным для окружающих. Единственный способ заразиться – через кровь. Поэтому человек может вполне заниматься общественной деятельностью и своими делами, не причиняя вреда тем, с кем общается.
Поскольку вирус находится только в крови, окружающие люди могут не бояться контактировать с зараженным.
Главное, соблюдать личную гигиену. Человеку вполне можно работать там, где ему нравится. Хотя в силу обстоятельств не везде людей с гепатитом возьмут на работу. И этому есть объяснения.
Но сначала следует сказать утешительные слова тем, кто подвергся заражению.
- В быту гепатитом заразиться нельзя. И больные, и носители вируса могут выбирать практически любую трудовую деятельность.
- Диагноз и лечебный процесс может вызывать депрессивное состояние, которое благодаря любимой работе может исчезать.
- Находясь среди людей, настрой пациента улучшается. В результате укрепляется иммунитет, а лечение оказывается более эффективным.
Как уже говорилось, с гепатитом не везде можно устраиваться на работу.
- Человек может столкнуться с отказом, если необходимо обязательно оформлять санитарную книжку. Если больной захочет работать поваром или медсестрой, то данные вакансии будут для него закрытыми. Обычно людей с гепатитом стараются не брать в общепит, в сферу здравоохранения или обслуживания. Хотя, например, поваром, можно устроиться. Просто работодатели не желают брать на себя лишние проблемы.
- Если у медработника обнаружен гепатит С, он не попадет на станцию переливания крови, а также туда, где работники контактируют с биологическим материалом. В остальных случаях, ему можно заниматься работой. Только он должен будет соблюдать все правила асептики и антисептики. Все манипуляции строго должны выполняться в перчатках из латекса.
- С гепатитом в военные структуры практически не берут. Особенность такой службы заключается в наличии сильных физических и эмоциональных нагрузок. Поэтому трудоустройство осуществляется индивидуально. Будет учитываться стадия болезни и насколько активно протекает недуг. Ежегодно следует проходить профилактический осмотр, чтобы определить, можно ли дальше продолжать службу или же нужны другие условия.
- Врачи рекомендуют воздерживаться от таких мест, где предусматривается контакт с вредными для организма веществами, ненормированный график и тяжелые нагрузки. Из-за такой работы патологический процесс станет более активным, что приведет к циррозу.
Не стоит чрезмерно показывать волнение, если кто-то в семье заразился вирусом С. Конечно, это плохо скажется на здоровье, но как раз сейчас человек нуждается в поддержке близких. Можно понять состояние больного, ведь ему придется пересмотреть свой образ жизни. Поэтому следует отвлекать его от тяжелых мыслей любыми ежедневными заботами и спокойным внутренним настроем.
Нет необходимости отгораживаться от близкого человека. Не нужно разделять посуду, мыть каждый раз санузел, запрещать общаться с детьми. Единственно, у больного должны быть личные предметы гигиены. Ведь если на них попадет кровь, то заражение не исключается. Речь идет о ножницах для маникюра, зубной щетке, принадлежностях для бритья и так далее.
Нужно быть особенно осторожным, помогая человеку при небольших ранениях. Зараженная кровь не должна попасть на кожу здорового человека.
Случается такое, что человек, заразившись вирусом, всячески отказывается подобное признавать. Если не проходить обследований и вовремя не заняться лечением, болезнь зайдет в своем развитии далеко и справиться с ней будет не так просто.
Независимо от того, на какой стадии находится заболевание, об иммунной системе нужно заботиться.
Соответственно, следует беречь себя от влияния тех факторов, которые негативно скажутся на иммунитете.
- С вредными привычками стоит расстаться. На первый план выходит здоровый образ жизни и правильное питание. Это положительно отобразится на состоянии организма в период лечения.
- Исключаются тяжелые физические нагрузки. Допустимую нагрузку будет определять врач, принимая во внимание общую физподготовку пациента и насколько выражен патологический процесс.
Спорт полезен тем, что благодаря ему будут лучше выводиться токсины и увеличится кровоток, повысится общая сопротивляемость организма и улучшится настроение.
Главное, быть аккуратным, когда патология находится в стадии обострения и при назначении активного лечения.
Подобный запрет объясняется тем, что из-за солнечного влияния могут возникнуть осложнения. Недуг лечится в основном такими препаратами, из-за которых кожа становится чрезмерно чувствительной к солнцу. Поэтому возможны серьезные ожоги. Кроме того, наблюдаются иногда аутоиммунные нарушения. И если человек попадает на длительное время под солнечные лучи, здоровье может резко ухудшиться.
Конечно, это не означает, что отдыхать на море больному нельзя. Просто теперь понадобится следовать определенным рекомендациям, чтобы поездка оказалась максимально удачной.
- С наступлением летнего периода обязательно нужно пользоваться солнцезащитными кремами широкого спектра. Показания для применения крема: выход на солнце, после купания в море, сильное потоотделение.
- Тело максимально нужно защищать от прямых лучей с помощью шляпы с широкими полями, солнцезащитных очков и одежды.
- Период с 10 часов утра до 4 вечера – самый опасный для больного. От солнечных ванн стоит воздержаться.
Правильный режим и соблюдение рекомендаций позволит по-настоящему насладиться отдыхом на море.
С развитием болезни человек может оказаться в ситуации, когда ему могут дать инвалидность. Но тем, кто только является носителями вируса, группу не дадут.
Получают инвалидность в том случае, если:
- у человека возникают проблемы с самообслуживанием, передвижением и трудоспособностью;
- на протяжении полугода не проявилось никаких улучшений в состоянии здоровья;
- обострения длятся не менее месяца 2-3 раза за год;
- нарушается функциональная способность печени;
- хронический недуг осложнился портальной гипертензией, энцефалопатией, сбоем функций прочих органов.
Вирус гепатита С — это инфекционное заболевание, которое поражает печень. Изначально болезнь может протекать без каких-либо симптомов. В это время, пока человек не подозревает о своем заболевании, вирус продолжает разрушать печень, приводя к ее циррозу или раку.
С каждым годом количество заразившихся вирусом гепатита С увеличивается. Среди них не только люди ведущие антисоциальную жизнь. Заразиться может каждый.
Вирус гепатита С не имеет «предпочтений» в виде возрастных границ или половой принадлежности. Согласно статистике, процент успеха лечения заболевания у женщин и детей значительно выше, чем у мужчин.
Вирус гепатита А, В и С, являются инфекционными заболеваниями, которые поражают печень и вызывают ее воспаление. Но у этих типов гепатита существует ряд отличий. Поэтому ошибочно считать, что гепатит бывает только один. Отличие их в том, что каждый тип вызывается определенным вирусом. Кроме того, эти виды инфекций различаются по длительности и тяжести течения заболевания.
Вирус гепатита А считается самым распространенным и в сравнении с другими типами, не вызывает больших осложнений. Заразиться гепатитом данного типа можно при бытовом контакте. Инкубационный период составляет от 1 недели до 2,5 месяцев. Первые признаки болезни проявляются в виде повышения температуры тела. Через 2-3 дня у пациента наблюдается обесцвечивание кала и потемнение мочи, а затем развивается пожелтение кожных покровов (желтуха).
Продолжительность желтухи колеблется от 2 недель до 2 месяцев. Лечение подразумевает соблюдение специальной диеты и прием гепатопротекторов. Восстановительный период после болезни может занять более полугода.
Особенность вирусного гепатита В в том, что заболевание передается через кровь, половой акт или от матери к ребенку. Гепатит сильно поражает печень, может развиться рак или цирроз. Кроме температуры, могут присутствовать такие симптомы как тошнота, рвота, обесцвечивание каловых масс, боль в суставах и тому подобное. Лечение вируса гепатита В проводят с помощью следующей группы препаратов: антибиотики, гепатопротекторы, гормоны, иммунные препараты.
Возбудитель гепатита С считается самым опасным для человека. По статистике, у 70% пациентов данное заболевание не излечивается полностью, а переходит в хроническую форму. Существует более 14 генотипов вируса, которые отличаются между собой особенностями течения заболевания.
С помощью лабораторных исследований было установлено, сколько живет вирус гепатита и при какой температуре погибает. Устойчивость во внешней среде вируса при комнатной температуре сохраняется от 16 часов до 4 суток. При минусовой температуре гепатит может жить долгие годы.
Под воздействием различных кислот, спиртов, антисептиков и других дезинфицирующих агентов, вирус вне человеческого организма погибает мгновенно.
В недалеком прошлом заразиться гепатитом можно было при переливании донорской крови. Сейчас такая вероятность инфицирования значительно снизилась, так как вся кровь, предоставляемая донорами, проверяется на наличие данного вируса. Только экстренное переливание от человека к человеку или недобросовестность медицинского персонала, который исследует донорскую кровь, может стать причиной проникновения вируса в организм.
Источниками заражения вирусным гепатитом типа С являются:
- Многократное использование одноразовых игл и шприцов. Особенно часто этот путь распространения встречается у людей с наркотической зависимостью.
- Использование полностью непростерилизованных или некачественно прошедших очистку инструментов, которые используются многократно для разных людей. То есть, вирусом можно заразиться в салоне красоты (ножницы, расческа, пинцет, маникюрный набор и прочее), в кабинете стоматолога (иглы, сверла, шпатели), в салонах татуажа и пирсинга.
- Незащищенный половой акт.
- От матери к ребенку. Если беременная женщина является носителем или больна, то вирус может передаться ребенку.
В группе риска заражения находятся люди, специальность которых тесно связана с прямым контактом с вирусом или его носителями. Это работники медицины, которые занимаются лечением больных или проводят исследования крови. Вирус поражает в том случае, если попадет в открытую рану (порез).
Вирусом гепатита С нельзя заразиться воздушно-капельным путем, при рукопожатии (если нет открытых ран), поцелуе или объятьях.
Заражение может произойти от человека, который не болеет гепатитом, но является носителем данного вируса. То есть, носительство вируса заключается в том, что сам носитель не является больным, но он способен заражать окружающих. В большинстве случаев, носитель гепатита узнает о своей болезни случайно, после анализа крови.
От проникновения в организм вируса до первых симптомов может пройти от 2 до 26 недель. У больных наблюдаются следующие симптомы:
- слабость и повышенная утомляемость;
- повышенная температура тела;
- кожный зуд;
- обесцвечивание каловых масс;
- потемнение мочи;
- признаки интоксикации;
- боль в животе и правом боку;
- расстройства стула.
Все вышеперечисленные симптомы, кроме общей слабости и повышенной утомляемости, как правило, возникают уже когда болезнь значительно повредила печень. Боль в правом подреберье сразу не ощущается, так как печень не обладает болевыми рецепторами.
Вопрос о том, как убить вирус в организме и избавиться от болезни задает себе каждый, кому был поставлен диагноз гепатита С.
Вирус гепатита С достаточно сложно поддается лечению. Основная терапия заключается в том, чтобы устранить воспалительный процесс и предупредить дальнейшее поражение печени. Основными препаратами, которые используются при гепатите С, являются Интерферон и Рибавирин. Особое внимание уделяется иммунитету, поэтому назначаются иммуностимуляторы. Медикаментозное лечение дополняет плазмоферез (очищение крови). Принцип его действия основан на том, чтобы очистить плазму крови с помощью различных фильтров от токсинов, ядов и вирусов, которые в ней содержатся. При хронической форме заболевания достаточно 3-5 процедур, чтобы остановить обострение и затормозить разрушение клеток печени.
При диагнозе вирусного гепатита С нельзя заниматься самолечением. Такие попытки могут значительно усугубить состояние пациента и даже привести к летальному исходу.
- 1 Гепатит, как причина цирроза
- 2 Механизм развития
- 3 Характеризующие факторы и симптомы
- 4 Осложнения
- 5 Лечение гепатита для профилактики цирроза печени
- 6 Диета
- 7 Медикаменты
- 8 Физиотерапия
- 9 ЛФК
- 10 Санаторно-курортное лечение
- 11 Народное лечение
Любой воспалительный процесс, происходящий в печени, называется гепатитом. Самые распространенные из них — гепатит A, B, C, главным осложнением которых цирроз печени. Цирроз на фоне гепатита приводит к необратимым деструктивным изменениям в органе с тяжелыми последствиями. Уменьшение количества здоровых печеночных клеток вызывает снижение функции органа, некроз тканей и печеночную кому. Хронические гепатиты, циррозы лечатся медикаментозно, курсами ЛФК и физиотерапии, народными рецептами. В период длительной ремиссии показано курортное лечение. Такие меры позволяют добиться регресса и повысить выживаемость.
Гепатит С может повлечь за собой сложные заболевания печени.
Большинство гепатитов провоцирует вирусный агент, в результате действия которого поражаются клетки печени. Вирусные формы гепатита лечить довольно сложно. При неуспешном лечении или его отсутствии быстро развивается цирроз печени с переходом в рак.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Из всех гепатитов самым опасным считается тип С, который представляет наибольшую угрозу жизни человека из-за хронизации и развития тяжелых, необратимых осложнений, таких как цирроз. При осложненном циррозе с гепатитом С происходит разрушение печеночных гепатоцитов с постепенным их замещением инертным соединительным фибрином и дестабилизаций основных функций печени. Если диагностирован гепатит С и цирроз, состояние больного характеризуется резким ухудшением, прогноз при этом — самый неутешительный.
При вирусном инфицировании печени, провоцирующим развитие гепатита, патоген начинает вырабатывать особый фермент для размножения. В пораженных клетках органа начинает образовываться чужая ДНК. Чтоб избавиться от вируса, иммунная система организма начинает атаковать зараженные гепатоциты. В результате развивается сильное воспаление печени.
Чтобы восполнить пробелы, в поврежденном органе начинается фиброз. Инертная соединительная ткань не способна выполнять основные функции печени, поэтому происходит поражение всех систем и органов.
На фоне воспаления и постепенного разрушения печени наблюдается переход воспаления органа на стадию циррозного некроза. В результате:
Сбой в работе иммунитета при гепатите приводит к воспалению печени.
- дестабилизируется нервная система из-за масштабной интоксикации;
- нарушается свертываемость крови, что повышает риск развития внезапных кровотечений, подкожных кровоизлияний, гематом из-за уменьшения количества здоровых клеток печени;
- из-за постепенного некроза наблюдается водно-солевой дисбаланс, затрудняется вывод жидкости из организма, что провоцирует сильную отечность в конечностях и асцит;
- из-за грубого рубцевания с разрастанием фибрина происходит сдавливание кровеносных сосудов органа с развитием портальной гипертензии, варикоза пищевода и желудка.
Риск развития цирроза на фоне гепатита С — 19—25%. В отличие от других форм воспаления печени, тип С способен длительное время протекать бессимптомно. Первые симптомы начинают проявляться только при его прогрессировании и развитии осложнений, таких как цирроз. При таком исходе недуг полностью не лечится. При своевременной терапии и обнаружении ранних стадий воспаления регресс возможен.
Основные характеризующие факторы при хроническом гепатите и развитие циррозов печени:
- Образование узлов разной величины. При этих патологиях происходит постепенное изменение и перерождение печеночных клеток — фиброз. При грубом рубцевании образуются мелкие (до 0,3 см) или крупные (более 0,3 см) узлы.
- Нарушение кровоснабжения органа. Кровоток дестабилизируется на фоне активного узлообразования. В результате происходит смещение и сдавливание сосудов, пронизывающих органы. Образованный фибрин практически не содержит сосудистых коллатералей, а немногочисленные здоровые гепатоциты не в состоянии провести прием и фильтрацию всего объема крови.
- Развитие симптоматики портальной гипертензии, характеризующейся ВРВ внутренних органов. При сокращении количества нормально функционирующих сосудов происходит повышение давления крови, давящей на стенки кровеносной системы и воротной вены. Развивается обходное кровообращение, кровь перераспределяется неравномерно. Максимальное ее количество попадает в венозную сеть пищевода и верхную часть желудка, что провоцирует варикоз.
- Спонтанные кровотечения и смерть. На фоне перерастяжения сосудистых стенок происходит их истончение, что чревато разрывами и массивными кровотечениями. В большинстве случаев такие состояния заканчивают летальным исходом.
Патологическому состоянию характерно постадийное развитие клинической картины:
- Бессимптомность. Главная опасность вирусного цирроза печени, развившегося на фоне гепатита, невыраженная клиника. Человек может ощущать:
- постоянную усталость;
- легкий дискомфорт в области правого подреберья;
- метеоризм.
Такую картину часто путают с синдромом хронической усталости на фоне интенсивного ритма жизни, а также списывают на результат неправильного питания.
- Появление специфических симптомов. Степень выраженности клинической картины на этой стадии зависит от активности патологии и общего состояния человеческого организма. Возможно проявление следующих признаков:
- желтушность кожи и склер;
- исхудание;
- боли справа в животе, тошнота, рвота;
- головкружение;
- постоянный метеоризм, вздутие.
Постепенно проявляется специфическая картина:
- атрофия мышечной ткани;
- деформирование фаланг пальцев и ногтей;
- покраснение ладоней, геморрагическая сыпь.
- Тяжелая клиническая картина, которая характеризуется симптоматикой развившихся осложнений:
- кровотечения;
- асцит, выражающийся сильным увеличением объема живота из-за скопления избыточной жидкости;
- постоянные, сильные, разлитые боли в животе;
- анорексия и истощение;
- побледнение.
На последней стадии поражения печени циррозом, развившимся на фоне гепатита, развиваются следующие осложнения:
Усугубление гепатита до воспаления печени чревато кровотечениями, тромбозами, нарушениями в работе внутренних органов.
- Кровотечение из варикозно расширенных вен пищевода или желудка. Опасность состояния — отсутствие симптомов вплоть до развития массивной кровопотери.
- Нарушение свертываемости на фоне изменения состава крови. Даже незначительные травмы провоцируют развитие разных по интенсивности кровотечений. Состояние проявляется геморрагической сыпью, появлением крупных синяков и гематом. Если у пациента постоянно кружится голова, падает давление, необходима срочная госпитализация.
- Язвенное поражение 12-перстной кишки и желудка. Состояния связаны с нарушением проходимости крови по сосудам, передающим ее от внутренних органов в печень. В результате нарушается кровоснабжение желудка и 12-перстной кишки, что чревато секреторной дисфункцией, появлением эрозий и язв на слизистых.
- Энцефалопатия. На фоне снижения функции печени по очистке крови от токсинов происходит поражение ими головного мозга и всей нервной системы. Проявляется состояние психической и двигательной дисфункцией, а в особо тяжелых случаях — печеночной комой.
- Тромбоз вен. Замедление тока крови в печени приводит к ее застою и образованию тромбов. Состояние характеризуется резкой болью в правом подреберье, сильной тошнотой и рвотой. Лечением нужно заняться своевременно и быстро, чтобы не возникли более серьезные осложнения.
- Печеночная кома, как результат энцефалопатии.
- Напряженный асцит. Состояние характеризуется избыточным скоплением жидкости в брюшной полости из-за нарушения кровотока и перестройки печени.
- Спонтанный перитонит. Развивается патология на фоне вторичного бактериального инфицирования с развитием массивного воспаления брюшной полости. Состояние характеризуется сильными приступами болей в животе, жаром (от 39°С), нарастанием симптомов энцефалопатии.
- Рак печени. На фоне перерождения клеток печени возможно обращение процесса в сторону озлокачествления с развитием опухолевого процесса.
Для предупреждения развития цирроза у больных хроническим гепатитом применяются принципы сдерживающего лечения. Основные цели такой терапии:
- защита воспаленной печени от перенапряжения;
- отказ от опасных для органа медикаментов;
- коррекция питания и образа жизни больного.
Базисная терапия включает такие меры:
1. Оптимальный двигательный режим путем назначения индивидуального курса ЛФК в соответствии с тяжестью и формой патологии.
2. Лечебная диета, основанная на столе № 5 или № 5а.
3. Специфичная медикаментозная терапия.
4. Курс поливитаминов и минералов.
Успех противовирусной терапии в комплексе со вспомогательными мерами позволяет добиться регресса болезни и улучшения выживаемости больных.
Принципы лечебного питания:
- Минимум жиров — меньше 80 г, 75% из которых — растительные жиры. Животные жиры должны поступать в организм через молоко и нежирные сорта мяса.
- Минимум белка — меньше 80 г в сутки или полное исключение на стадии обострения.
- Углеводы — не больше 400 г в день.
- Суточное количество соли — меньше 10 г. Добавлять ее нужно после приготовления блюда. Полный отказ от вялений, копчений, солений, маринадов.
- Овощи и фрукты, насыщенные клетчаткой, употребляются только после термической обработки. Разрешены свежевыжатые соки и пюре.
- Готовка должна быть преимущественно на пару или варкой в воде. Тушение и запекание — минимизировать.
- Отказ от продуктов с высоким содержанием паурина и щавельной кислоты: мясные, рыбные, грибные бульоны.
- Запрещены холодные блюда.
- Обильный питьевой режим — по 1.5—2 литра в сутки.
Медикаментозная терапия основана на приеме противовирусных препаратов, которые подбираются с учетом генотипа вируса, вызвавшего хронический гепатит, стадии цирроза и других осложнений. Основные преараты: «Симепревир», «Софосбувир», «Пегинтерферон», «Рибавирин».
Для улучшения кровотока, стабилизации водно-солевого и жирового баланса рекомендуется:
Воспаление печени требует приём мочегонных, гормональных, антибиотиков и иммунодепрессантов.
- мочегонные средства «Эуфиллин» с глюкозой, «Лазикс» с «Фуросемидом», «Дихлотиазид» с «Гипотиазидом;
- строго дозированное вливание липотропных веществ: холин хлорид, натрий хлорид, липокаин, метионин;
- гормональная терапия, особенно на ранних стадиях хронического затяжного гепатита или прогрессирующего активного недуга с циррозом и гиперспленизмом, гемолитической анемией:
- «Лреднизолон», «Триамсинолон», «Дексаметазон», «Азатиоприн»;
- иммунодепрессанты коротким курсом, например, «Меркаптопурина»;
- антибиотики при вторичном инфицировании;
- антигистаминные средства при кожном зуде, такие как «Димедрол», «Упрастин», внутривенное вливание 0,5%-го раствора «Новокаина».
По показаниям может производиться:
- переливание плазмы;
- оперативное лечение такими техниками, как оментопексия, портокавальный анастомоз;
- трансплантация печени.
Физиотерапевтическое лечение является дополнительной мерой и включает назначение таких процедур, как ультразвук на область проекции больного органа, диатермия, двухполюсной ионофорез с сульфатом магния, индуктотермия раствором новокаина или йода.
Лечебная физкультура показа при отсутствии частых приступов печеночных колик, в период стойкой ремиссии. В основе ЛФК лежит выполнение дыхательной гимнастики для стимуляции диафрагмальной функции. Эти упражнения влияют на интенсивность печеночного кровотока: на вдохе кровь быстрее поступает в сердце, а на выдохе — выходит из полой вены. Делать дыхательные упражнения нужно из разных положений: стоя, лежа на правом боку, на спине, на четвереньках.
Оздоровительная терапия показана в период вне обострений хронической болезни и при циррозе на стадии компенсации. Рекомендуемые курорты в местных санаториях, Трускавце, Железноводске, Морщине, Ессентуках, Миргороде, на курорте «Березовские минводы».
Популярные рецепты народной медицины подходят для симптоматического лечения хронических форм патологических поражений печени и должны согласовываться с лечащим врачом. Пример эффективных народных средств:
- Травяной сбор ясменника, дымянки, аирного корня, календулы, взятых в равных объемах. Для получения настоя нужно взять 3 ч. л. смеси и залить 200 мл кипятка. Пить 4 р./сут. Средство снимает боль и отеки.
- Отвар можжевеловых ягод, взятых в пропорции к воде — 1:20. Пить по 1 ст. л. 4 р./сут. за полчаса до еды.
- Смесь корневища ревеня, бессмертника, тысячелистника, взятых в пропорции — 2:2:5. Для получения настоя нужна 1 ст. л. на 250 мл кипятка. Выпивать весь стакан настоя перед сном.
- Аптечный сухой экстракт бессмертника — «Фламин». Принимать 3 р./сут. за полчаса до еды по 0.05 г в 100 мл воды. Курс лечения — 14 дней.
- Смесь 10 г фенхеля, 10 г коры крушины, 20 г мяты, 10 г тысячелистника залить 1 л воды и кипятить 5 мин. Пить отвар 2 р./сут. утром натощак и перед сном по 200 мл.
источник
Это заболевание связано с воспалением печени. Последствия недуга хронический гепатит зависят от степени и активности поражения главного «фильтра организма», о чем не всегда сигнализируют симптомы и признаки. Страшными последствиями болезни является цирроз печени и развитие опухолей. Избежать этого можно, узнав причины возникновения, разновидности и способы лечения.
Недуг характеризуется наличием диффузных воспалительных заболеваний в печени (фильтре организма) на протяжении периода от 6 месяцев и более. Часто это проходит бессимптомно, поэтому человек может и не подозревать о наличии поражения гепатоцитов паренхимы. Если вовремя это не диагностировать, клетки печени замещаются соединительной тканью. Проявляется цирроз, развиваются острые онкологические, желчные расстройства. Не все разновидности заболевания перерастают в хроническую стадию, например, тип А. Инфекционные вариации B и C могут стать такими.
Если ненадлежащим методом проводить лечение реактивного гепатита В, С, D, G, заболевание переходит в хроническую стадию. Тип А стандартно лечится за несколько недель, в организме вырабатывается стойкий иммунитет до конца жизни. Его еще называют болезнью Боткина – желтухой. Основную опасность таит тип С (80%). Помимо этого, недуг развивается по причине таких факторов:
- нарушение обмена веществ;
- аутоиммунный гепатит – передается наследственным путем, сбои в защитных процессах;
- токсические – на организм длительное время воздействуют вредные вещества: алкоголь, лекарственные препараты (тетрациклины, наркотики, противотуберкулезные, седативные), соль, бензолы, тяжелые металлы, радиоактивные элементы.
Три основных типа поражения печени – А, B, C. Первый является распространенным, сначала похож на грипп. Через 2-4 дня кал становится бесцветным, а моча, наоборот, темнеет. Профилактика – соблюдение гигиенических норм. Разновидность Е похожа на А, но тяжелая форма поражает печень и почки. Тип F мало изучен. При вирусной этиологии гепатита D наблюдаются острые внепеченочные симптомы: поражение легких, почек, суставов, мышц. Тип G схож с С, но не приводит к раку, циррозу. Острая форма поражает организм быстро. Классификация хронических гепатитов:
- криптогенный – не изучены запускающие механизмы;
- хронический персистирующий (малоактивный) – развивается при медикаментозных, алкогольных и токсических поражениях печени;
- лобулярный – вариант первого с локализацией патологий в печеночных дольках;
- агрессивный гепатит (хронический активный) – характеризуется некрозами, есть склонность к возникновению цирроза, возникает из-за вирусов гепатитов В, редко С, может иметь медикаментозную, хроническую алкогольную этиологию (природу происхождения).
Для выявления патогенеза хронической болезни врач проводит первичный осмотр. У зараженного человека наблюдается мелкоточечная сыпь, желтоватый цвет кожи, малиновый язык, красные ладони, сосудистые звездочки. Вместе с осмотром производится пальпация в области селезенки, печени: если они увеличены, будут неприятные ощущения при надавливании. Потом назначается УЗИ этих органов для установления неоднородности их структуры. Диагностика хронического гепатита включает в себя в некоторых случаях:
- биопсию печени, чтобы определить тип заболевания, есть цирроз/фиброз или нет;
- общий анализ крови, который подтверждает наличие воспалительных процессов;
- лабораторное серологическое исследование – выявляет определенные маркеры вирусных антигенов;
- биохимический анализ крови – определяет уровень билирубина, печеночных ферментов, из-за которых кожа меняет цвет;
- иммунологическое обследование – выявление антител к печеночным клеткам.
Это жалобы на горечь во рту при холестазе, нарушения испражнения, головные боли, кровоточивость с гематомами, ощущение разбитости, усталости. Чувствуется тяжесть, дискомфорт в области печени – под правым подреберьем. Ноющая боль усиливается после употребления жареной, жирной пищи. Возможно развитие астеновегетативного синдрома – снижение умственной концентрации, работоспособности, сонливость. Клинические проявления иногда включают уменьшение массы тела вследствие нарушений метаболизма, холестатического синдрома.
Терапия разрабатывается с учетом индивидуальных особенностей каждого пациента. Лечебный комплекс определяется степенью активности заболевания, причинами возникновения. Лекарственная терапия дополняется специальной диетой, двигательным режимом. Используются препараты интерферона для того, чтобы подавить хронический вирусный гепатит C. Печень защищается гепатопротекторами, которые восстанавливают структуру ткани в комплексе с витаминами и антиоксидантами, снимают иммунное воспаление. Цель – ремиссия болезни (ослабление).
Он еще называется сывороточным типом. Заражение происходит через кровь, семенную жидкость при половых актах, во время родовой деятельности. Назначаются иммуностимуляторы (к примеру, Тималин, Метилурацил), витамины группы B и С, фолиевая, никотиновая кислота. Печень восстанавливается анаболическими, кортикостероидными гормонами. Дополняется лечение хронического гепатита этого типа лекарствами для защиты печени. После выписки из больницы ежегодно нужно проходить оздоровление в санатории, всю жизнь придерживаться диет.
После анализа степени поражения печени, стадии цирроза, рака, оценки сопутствующих заболеваний назначается индивидуальный курс длительной терапии. В современной практике применяется интерферон и Рибавирин, которые эффективны против всех генотипов недуга. Основная проблема больного инфекцией HCV (тип С) – плохая переносимость препаратов, их высокая стоимость.
Лечение должно начинаться после полного удостоверения в правильности диагноза хронической формы. Выждав 3-6 месяцев, повторно проводится гистологический контроль. Главные элементы терапии – иммуносупрессоры и кортикостероиды. Если лечение прерывается до устранения всех клинических симптомов, возможен рецидив со стадией обострения заболевания. Терапия должна проводиться под строгим контролем врача.
Хронический вирусный гепатит с минимальной степенью активности лечится путем снижения физических и нервных нагрузок. Обеспечивается здоровый сон, спокойная обстановка, правильное питание. При благоприятном протекании заболевания специальная медикаментозная помощь не нужна. Используются противовирусные и иммуномодулирующие препараты. Диспансеризация необходима как профилактическая мера.
Репликация не происходит воздушно-капельным и бытовым способом, поэтому носители вирусов заболевания не представляют опасность. Для защиты важно использовать барьерную контрацепцию, не брать чужие предметы гигиены. Экстренная профилактика типа B – применение иммуноглобулина человека, вакцин. Лекарственные поражения и аутоиммунные формы излечимы, а вирусный хронический гепатит трансформируется в цирроз. Избежать алкогольных поражений поможет исключение спиртного из рациона.
источник
Хронический вирусный гепатит С — распространенное инфекционное заболевание, которое во время воспалительной фазы меняет структуру печени.
Стандартной клинической картиной являются любые симптомы нарушения функций печени.
Диагностировать заболевание можно при наличии в анализе крови маркеров хронического вирусного гепатита.
Для того чтобы узнать степень поражения организма вирусом, оцениваются биохимические анализы, УЗИ, биопсия тканей печени.
Для избегания неприятных последствий, которые могут остаться на всю жизнь, необходимо проходить ежегодные обследования у гастроэнтеролога.
Когда начинаются изменения в печени, это тревожный сигнал об общем состоянии организма.
Чаще всего это происходит из-за неправильного питания или отравления, но может быть свидетельствовать о тяжелом вирусном заболевании, таком как гепатит.
Часто люди думают, что любой контакт с больными гепатитом опасен.
На самом деле это не так, заразиться этой болезнью довольно сложно, если соблюдаются простые правила.
Чтобы понять, как передается вирус С типа, надо знать, что главным разносчиком является кровь, все остальные жидкости безвредны.
- Повторное использование одноразовых иголок, ложек, стеклянных трубок и жгутов — самый популярный способ передачи вируса. По этой причине примерно 80% больных — люди с наркотической зависимостью.
- Трансплантация внутренних органов.
- Контакт медицинского персонала с зараженной кровью.
- Передача половым путем, если на слизистых больного есть повреждения.
- Гепатит у детей возникает крайне редко, только если во время беременности или вскармливания мать находилась в острой фазе заболевания. Но даже при таком контакте передача гепатита происходит в менее чем 10% случаев.
Проявление симптомов заражения происходит в период от 2 недель до 6 месяцев, в зависимости от количества инфекционного материала, попавшего в организм, а также стойкости иммунитета.
Проживая или общаясь с кем-то из больных хроническими вирусными гепатитами, стоит избегать любых предметов которые могут нарушать целостность кожи (бритвы, пилочки, щипцы для ногтей, зубные щетки).
- пересадка внутренних органов;
- гемодиализ, аппаратная процедура фильтрации крови, используемая при нарушении работы почек или почечной недостаточности;
- переливание крови;
- проведение уколов с нарушением младшим медицинским персоналом техники безопасности;
- лечение полости рта нестерильными инструментами;
- наличие у матери ХВГС вместе с ВИЧ повышает риск заразить ребенка через грудное молоко или плаценту.
- использование многопользовательских приспособлений для введения наркотиков;
- пирсинг, нанесение татуировок, акупунктура, косметические процедуры могут быть источником заражения, если не соблюдаются санитарные нормы;
- нарушение правил работниками медицинского учреждения, работающими с кровью;
- нападение человека, находящегося в измененном состоянии сознания, чаще всего это наркоманы;
- случайные заражения в местах скопления людей.
Диагноз ставится, если вирус находится в тканях печени больше 6 месяцев.
Развивается патология из-за неправильного лечения острой вирусной инфекции или прекращения лечения до того, как организм полностью очистится от патогенов.
Еще к форме хронического вирусного гепатита приводит прием во время лечения алкогольных напитков или наркотических веществ.
Вместе с лекарственными препаратами они усиливают побочные эффекты, могут спровоцировать интоксикацию и цирроз печени.
Препятствующим фактором для выздоровления является нарушение взаимодействия клеток иммунной системы с клетками, содержащими вирус.
Хронический вирусный гепатит провоцирует дефицит Т-системы, подавление интерферона, отсутствие выработки специфических антител в отношении антигенов гепатита, депрессию макрофагов.
Степень протекания болезни разделяют по нескольким критериям.
- Хронический вирусный гепатит с минимальной степенью активности.
- Мало выраженный.
- Умеренно выраженный.
- С ярко выраженной активностью.
- Быстроразвивающийся гепатит, с разрушением печеночных тканей.
Минимальная активность проявляется при слабом иммунном ответе на вирусное заболевание, обусловленном генетической предрасположенностью к пропорциональному подавлению иммунитета клеток.
Мало выраженная, умеренная, с ярко выраженной активностью — проявляются при дисбалансе подавления защиты клеток.
- Отсутствие в тканях печени фиброзных образований.
- Наличие небольшого количества фиброзной ткани.
- Умеренное образование фиброзных узелков.
- Ярко выраженный фиброз печени.
- Развитие из фиброзных тканей цирроза печени.
- Развитие злокачественных опухолей (гепатоцеллюлярнаякарцинома) в печени.
Расширение геморроидальных и пищеводных вен является признаком запущенного вирусного заражения и предшествует циррозу.
У больных хроническими вирусными гепатитами могут развиваться цитолические, холистические, или аутоиммунные нарушения.
Цитолиз проявляется признаками интоксикации, при холестазе нарушается выработка желчи, самым ярким проявлением является пожелтение кожи и глазных яблок.
Медицинские рекомендации и способы лечения хронического вирусного гепатита зависят от клиники болезни.
Насколько активная вирусная инфекция, как сильно выражены симптомы, — эти факторы показывают длительность воспалительных процессов.
- быстрая утомляемость, непроходящая сонливость;
- ослабленное состояние, не зависящее от затраченной энергии;
- эмоциональная лабильность, проявляющаяся слишком резкими реакциями на раздражители;
- агрессивность;
- немотивированная раздражительность;
- повышенное потоотделение;
- не прекращающаяся головная боль и бессонница.
- нарушения в работе печени;
- поражение желчного пузыря и желчновыводящих путей;
- неправильная работа двенадцатиперстной кишки и поджелудочной железы, возможны проблемы с выработкой инсулина;
- тяжесть в области солнечного сплетения и правого подреберья;
- возникновение боли между низом правой лопатки и позвоночником, распространяющейся до шеи;
- повышенный метеоризм и вздутие брюшной полости;
- частая отрыжка, может быть с желудочным соком или кусочками пищи;
- ощущение тошноты;
- значительное ухудшение аппетита, возможен отказ от еды;
- негативная реакция организма на любую жирную пищу;
- нестабильность стула, частая диарея;
- нетипичным проявлением является желтуха, когда печень не справляется с переработкой билирубина и вещество поступает в кровь.
Печень увеличивается, становясь очень плотной, выступает из-под ребер на 5-80 мм, при пальпации возникают болезненные ощущения, одновременно может увеличиваться селезенка.
У 50% пациентов наблюдаются подкожные кровоизлияния, высыпания на коже, возможны носовые кровотечения — это происходит из-за нарушения свертываемости крови.
У 4 из 5 больных наблюдается усиление сосудистого рисунка на груди. Возможно покраснение ладоней, по виду как будто обожженных, появление сосудистых звездочек, расширение капилляров.
К симптомам, проявляемым вне пищеварительной системы, относят и болевые ощущения в суставах и мышцах, онемение, жжение и покалывание рук и ног, ночные судороги, поражение глазных яблок и дисфункцию слюнных желез.
Снижается либидо, у женщин может быть отсутствие месячных в течение 3 циклов, у мужчин может увеличиться грудь за счет жировой ткани и гипертрофии желез.
Подтвердить диагноз можно только после 6 месяцев инфекционного заболевания, вызванного гепатитами от B до G, при постоянном присутствии признаков диспепсического или астеновегетативного синдрома.
Хронические вирусные гепатиты у детей настолько редкие, что для подтверждения собирают комиссию.
Для подтверждения проводят диагностику с помощью маркеров вирусных гепатитов и нахождения РНК- вирусов.
Биохимические анализы печени дают информацию о степени повреждения тканей от хронического вирусного гепатита.
Для понимания состояния гемостаза исследуются коагулограммы, определяющие, какое количество тромбоцитов циркулирует в крови.
УЗИ печени и желчного пузыря дает возможность увидеть, какие изменения произошли.
Насколько увеличены печеночные вены, в каком состоянии желчные протоки, есть ли неоднородные включения или воспаления.
Благодаря специальному аппарату можно увидеть не только вены, но и ток крови по ним, что позволяет узнать, какие зоны печени недополучают питательные вещества.
На заключительном этапе хронического вирусного гепатита проводится биопсия печени для подтверждения наличия в клетках вируса.
При ремиссионной стадии необходимо придерживаться щадящего режима, проводить профилактику авитаминоза, принимая курсами поливитамины.
Необходим прием гепатопротекторов и желчегонных составов.
Обязательно жесткое следование диете № 5, принятие лекарств, улучшающих кишечную микрофлору, усиливающих отток желчи ферментов, защищающих и восстанавливающих препаратов.
Если нет противопоказаний и аллергических реакций, врачи советуют принимать противовирусные и слабые желчегонные отвары.
При цитолизе нужны регулярные внутривенные вливания препаратов, содержащих белок и плазму для возмещения потерь полезных веществ от проведения плазмофереза.
Из-за аутоиммунных реакций применяются иммунодепрессанты, с помощью гемосорбции удаляют курсирующие в крови токсины.
Холестатическое влияние уменьшают с помощью адсорбентов, препаратов на основе ненасыщенных жиров.
Обострение происходит при одновременном заражении несколькими вирусами, принятии большого количества алкоголя и алкогольной зависимости.
Принятие наркотических веществ одновременно с лекарственными препаратами плохо влияет на печень, может вызвать аллергическую реакцию, анафилактический шок или повреждения внутренних органов.
Хронический вирусный гепатит в случае с ВИЧ-инфекцией увеличивает риск осложнений у пациента.
Если соблюдать все предписания врача и меры безопасности, гепатит не оказывает влияния на качество жизни.
Профилактику заболевания проводят с помощью употребления предписанных продуктов и препаратов, снижение физических нагрузок должно быть до уровня рекомендованных доктором.
Пациенты с подтвержденным диагнозом ставятся на пожизненный учет у инфекциониста-гепатолога.
источник