Гепатит А — острое, циклически протекающее заболевание, вызываемое РНК-содержащим вирусом; характеризуется кратковременными симптомами интоксикации, быстро проходящими нарушениями печёночных функций с доброкачественным течением.ЭПИДЕМИОЛОГИЯ
Гепатит А — распространённое инфекционное заболевание в детском возрасте. Заболеваемость бывает спорадической или в виде эпидемических вспышек.
Гепатит А — типичная антропонозная инфекция, Источником инфекции может быть только человек с явными или стёртыми формами болезни, а также вирусоно-ситель — здоровый или реконвалесцент.
Вирус появляется в испражнениях задолго до первых клинических симптомов, но его наибольшая концентрация бывает в преджелтушном периоде. В первые дни желтушного периода вирус удаётся обнаружить в крови и испражнениях не более чем у 10-15% больных, а спустя 4-5 сут от появления желтухи — лишь в единичных случаях.
Гепатит А — типичная кишечная инфекция. Вирус передаётся преимущественно контактно-бытовым путём, посредством загрязнённых фекалиями рук, а также с пищевыми продуктами и питьевой водой. Передача вируса от матери плоду трансплаце нтарно маловероятна.
Восприимчивость к вирусу чрезвычайно высока. Антитела к вирусу гепатита А обнаруживаются у 70-80% и даже у 100% взрослых.
Заболеваемость гепатитом А имеет сезонные подъёмы и периодичность. Наибольшую заболеваемость регистрируют в осенне-зимний период (сентябрь-январь), наименьшую — летом (июль-август). Эпидемические вспышки заболеваний обычно отмечают в детских учреждениях.
После перенесённого гепатита А формируется стойкий пожизненный иммунитет. ПРОФИЛАКТИКА
В очаге гепатита А для выявления атипичных форм рекомендуется проводить лабораторное исследование: определять в сыворотке крови (кровь берут из пальца) активность аланиновой трансаминазы (АЛТ) и анти-HAV IgM, Исследования необходимо повторять через 10-15 дней до окончания вспышки. С их помощью удается выявить практически всех инфицированных и быстро локализовать очаг инфекции.
Для пресечения путей передачи инфекции решающее значение имеет строгий контроль общественного питания, качества питьевой воды, соблюдения общественной и личной гигиены.
При выявлении больного гепатитом А в очаге инфекции проводят текущую и заключительную дезинфекцию.
Решающее значение имеет вакцинопрофилактика.
В России зарегистрированы и разрешены к применению следующие вакцины:
♦ вакцина против гепатита А очищенная концентрированная адсорбированная инактивированная жидкая ГЕП-А-ин-ВАК*, Россия;
♦ твинрикс* — вакцина против гепатитов А и В фирмы «ГлаксоСмитКпяйн», Англия.
Вакцинацию против гепатита А рекомендуют начинать с 12-месячного возраста. Вакцину вводят внутримышечно двукратно по схеме: 0 и 6 мес или 0 и 12 мес. Вакцину против гепатита А можно вводить одновременно с вакциной против гепатита В при совпадении сроков. Защитный уровень иммунитета формируется у 95% вакцинированных.
Реакции на введение вакцины против гепатита А относительно редки. У некоторых детей возможны болевые ощущения, гиперемия и отёк в месте введения, редко возникают общие реакции: повышение температуры тела, озноб, аллергическая сыпь. У гиперсенсибилизированных детей теоретически возможны анафилактические реакции, которые легко устранить общепринятыми десенсибилизирующими препаратами,
Гепатит А классифицируют по типу, тяжести и течению.
К типичным относят все случаи с появлением желтушного прокрашивания кожных покровов и видимых слизистых оболочек. По тяжести различают лёгкую, среднетяжёлую и тяжёлую формы. Атипичный случай (беэжелтушный, стёртый, субклинический гепатит) по тяжести не делят, поскольку его всегда расценивают как лёгкий гепатит.
Тяжесть клинической формы болезни оценивают в начальном периоде, но не раньше максимума клинических симптомов вирусного гепатита; при этом учитывают и проявления начального (дожелтушного) периода.
При оценке тяжести принимают во внимание выраженность общей интоксикации, желтухи, а также результаты биохимических исследований.
Вирус гепатита A (HAV) — сферическая РНК-содержащая частица диаметром 27-30 км. По физико-химическим свойствам относится к энтеровирусам с порядковым номером 72, локализуется в цитоплазме гепатоцитов.
При гепатите А допускают прямое цитопатическое действие вируса на паренхиму печени. С учётом этого положения патогенез заболевания можно представить в следующем виде. Вирус со слюной, пищевыми массами или водой проникает в желудок, а затем в тонкую кишку, где, по-видимому, всасывается в портальный кровоток и через родственный рецептор проникает в гепатоциты, где взаимодействует с биологическими макромолекулами, принимающими участие в процессах детоксикации. Следствием такого взаимодействия становится высвобождение свободных радикалов, выступающих инициаторами процессов перекисного окисления липидов клеточных мембран. Усиление процессов перок-сидации приводит к изменению структурной организации липидных компонентов мембран за счёт образования гидроперекисных групп, что обусловливает появление «дыр» в гидрофобном барьере биологических мембран и, следовательно, повышает их проницаемость. Возникает центральное звено патогенеза гепатита А — синдром цитолиза. Происходит движение биологически активных веществ по градиенту концентрации. В сыворотке крови повышается активность печёночно-клеточных ферментов с цитоплазматической, митохондриальной, лизосомальной и другой локализацией, что косвенно указывает на снижение их содержания во внутриклеточных структурах, а следовательно, на пониженный биоэнергетический режим химических превращений. Нарушаются все виды обмена (белковый, жировой, углеводный, пигментный и др.), вследствие чего возникает дефицит богатых энергией соединений и биоэнергетический потенциал гепатоцитов падает. Нарушается способность синтезировать альбумин, факторы свёртывания крови, различные витамины, ухудшается использование глюкозы, аминокислот для синтеза белка, сложных белковых комплексов, биологически активных соединений; замедляются процессы переаминирования и дезаминирования аминокислот, возникают затруднения в экскреции конъюги-рованного билирубина, эстерификации холестерина и глюкуронизации многих других соединений, что свидетельствует о резком нарушении детоксицирующей функции печени.
При типичном течении болезни отчётливо выражена цикличность с последовательной сменой пяти периодов: инкубационного, начального, или продромального (преджелтущного), разгара (желтушного), постжелтушного и периода рек онв ал ее це нци и.
Инкубационный период длится от 10 до 45 дней, обычно 15-30 дней. В этом периоде клинических проявлений болезни не бывает, но в крови уже можно обнаружить вирусный антиген и высокую активность печё’ночно-клеточных ферментов (АЛТ, аспарагиновая траксаминаза [ACT] и др.).
Начальный (продромальный) период. Заболевание у большинства детей начинается остро, с подъёма температуры тела до 38-39 «С и появления симптомов интоксикации: недомогания, слабости, головной боли, снижения аппетита, тошноты и рвоты. Возникают боли в правом подреберье, в эпигастрии иля без определённой локализации.
Дети становятся капризными, раздражительными, теряют интерес к играм, учебе, у них нарушается сон. Часто возникают скоропреходящие диспепсические расстройства: метеоризм, запор, реже — понос.
Через 1-2, реже через 3 дня от начала болезни температура тела нормализуется и симптомы интоксикации несколько ослабевают, но сохраняются общая слабость, анорексия, тошнота.
Наиболее важный объективный симптом в этом периоде болезни — увеличение печени, её чувствительность и болезненность при пальпации.
В единичных случаях пальпируется селезёнка. К концу преджелтушного периода наблюдают частичное обесцвечивание кала (цвет глины).
У некоторых детей клинические проявления начального периода бывают слабо выраженными или вообще отсутствуют, заболевание начинается сразу с изменения окраски мочи и кала. Такое начало гепатита обычно бывает при лёгких и легчайших формах болезни.
Продолжительность продромального (преджелтушного) периода при гепатите А — 3-8 дней, в среднем 6±2 дня, редко он удлиняется до 9-12 дней или укорачивается до 1-2 дней.
Период разгара (желтушный период). Переход в третий период обычно совершается при наступившем отчётливом улучшении общего состояния и уменьшении жалоб. С появлением желтухи общее состояние у половины больных можно расценивать как удовлетворительное, у другой половины — как среднетяжёлое еще в течение 2-3 дней желтушного периода. В начале появляется желтушность склер, а затем — кожи лица, туловища, твёрдого и мягкого нёба, позднее — конечностей. Желтуха нарастает быстро, в течение 1-2 дней, часто больной желтеет как бы «за одну ночь».
По интенсивности желтуха при гепатите А бывает лёгкой, умеренно выраженной или интенсивной и держится в течение 7-14-й дней, обычно 9-13 дней, дольше всего сохраняется в складках кожи, ушных раковинах и особенно на склерах в виде краевой иктеричности склер.
На высоте желтухи размеры печени максимально увеличены. Край печени уплотняется, закруглен, болезнен при пальпации. Нередко пальпируется край селезёнки.
Изменения со стороны других органов при гепатите А бывают слабо выраженными. Можно лишь отметить умеренную брадикардию, некоторое снижение АД, ослабление тонов сердца, нечистоту первого тона или лёгкий систолический шум у верхушки, небольшой акцент второго тона на лёгочной артерии, бывают кратковременные экстрасистолии.
После достижения максимального уровня (обычно на 7-10-й день от начала заболевания) желтуха начинает ослабевать.
Это сопровождается полным исчезновением симптомов интоксикации, улучшением аппетита, значительным увеличением диуреза (полиурия). в моче исчезают желчные пигменты и появляются уробилиновые тела, кал окрашивается. При циклическом течении болезни период спада клинических проявлений происходит в течение 7-10 дней.
Постжелтушный период характеризуется относительно медленным уменьшением размеров печени. Дети чувствуют себя вполне здоровыми, но у них, кроме увеличения размеров печени, а в редких случаях и селезёнки, остаются патологически изменёнными функциональные печёночные пробы.
Восстановительный период, или период реконвалеспенцни у большинства детей сопровождается нормализацией размеров печени, восстановлением её функций и вполне удовлетворительным состоянием. В некоторых случаях дети жалуются на быстрое утомление при физической нагрузке, боли в животе; иногда остаются небольшое увеличение печени, явления диспротеинемии, эпизодическое или постоянное незначительное повышение активности печёночно-клеточных ферментов. Эти симптомы наблюдают изолированно или в различных сочетаниях. Период реконвалесценции занимает около 2-3 мес.
Клинические признаки можно считать опорными, эпидемиологические — наводящими, результаты лабораторных методов имеют решающее значение на всех этапах болезни. Лабораторные показатели подразделяют на специфические и неспецифические.
• Специфические основаны на выявлении в крови РНК вируса гепатита A (HAV) в ПЦР и антител специфических анти-HAV IgM в ИФА. Определение антител класса IgG имеет диагностическое значение лишь при нарастании титра в динамике заболевания. Кроме того, исследование на анти-HAV IgG может иметь значение для оценки иммуноструктуры населения, т.е. для широких эпидемиологических обобщений.
• Неспецифические методы имеют решающее значение для установления факта поражения печени, оценки тяжести, течения и прогноза. Среди многочисленных лабораторных биохимических тестов наибольшее значение имеет определение активности печёночно-клеточных ферментов (АЛТ, ACT и др.). показателей пигментного обмена и белоксинтезирующей функции печени.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
источник
Вирусные гепатиты
Вирусные гепатиты — группа инфекционных заболеваний с различными механизмами передачи, характеризующихся преимущественно поражением печени, почему болезнь и получила своё название: hepatitis (лат.) — воспаление печени.. Относятся к самым распространенным заболеваниям в мире. Они могут проявляться различно, но среди основных симптомов выделяют желтуху и боли в правом подреберье. В настоящее время наиболее распространенны гепатиты B и C.
Причина. Вирусные гепатиты вызываются вирусами, относящимися к различным семействам. Они обозначены буквами латинского алфавита: А, В, С, D, Е, G. Соответственно называются вызываемые ими гепатиты.
Выделяют 8 генотипов вируса: A, B, C, D, E, F, G, H. Генотипы A и D распространены повсеместно; генотипы C и B характерны для Юго-Восточной Азии и Японии. Генотип Е распространен преимуществено в Африке. Генотип F был найден среди коренного населения Южной Америки и на Аляске. Генотип G спорадически встречается в различных частях света. Генотипы Е и G характеризуются низкой вариабельностью в последовательности нуклеотидов в геноме, по сравнению с другими генотипами.
Из всех форм вирусных гепатитов гепатит А является наиболее распространенным. При кипячении погибает через 5 мин. При комнатной температуре в сухой среде сохраняется неделю, в воде — 3-10 мес, в экскрементах — до 30 сут. Вирус гепатита попадает в организм оральным путём: вместе с частичками грязи через рот. Заражение происходит при не соблюдении правил личной гигиены (обязательно мыть руки после туалета и перед едой) и при употреблении в пищу немытых овощей и фруктов. От момента заражения до появления первых признаков болезни проходит от 7 до 50 дней. Чаще всего начало заболевания сопровождается подъёмом температуры и может напоминать грипп. В основном болеют в детстве, и обычно гепатит А проходит в течении месяца без последствий. Переболев гепатитом А, человек им больше не заразится. От гепатита А существует вакцина.
Гепатит А (болезнь Боткина) — инфекционное заболевание с фекально-оральным путём передачи, клинически и морфологически характеризующееся поражением печени с развитием симптомокомплекса острого гепатита.
Болезнь Боткина известен с глубокой древности, его описание содержат труды Гиппократа. Вирус гепатита А впервые выделил С. Фейстбун (1973).
В настоящее время вирус гепатита А включён в род Hepatovirus семейства Picornaviridae. Зрелые вирионы гепатита А сферической формы имеют размер 25-27 нм. Геном образует несегментированная молекула +РНК.
Нуклеокапсид гепатита А организован по типу кубической симметрии; образован капсомерами, состоящими из четырёх белков (VP1-4). Суперкапсид отсутствует.
Эпидемиология гепатита А
Резервуар возбудителя гепатита А — больной человек. Больной выделяет возбудитель гепатита А в течение 2-3 нед до начала и в течение первых 3-5 сут желтушного периода.
Передача возбудителя гепатита А происходит фекально-оральным путём (через воду, пищевые продукты, грязные руки, различные предметы). Вирус гепатита А устойчив в окружающей среде, при 21 «С сохраняется несколько недель; полностью инактивируется при температуре 85 «С.
Вирус гепатита А хорошо переносит низкие-температуры, устойчив к хлору, благодаря чему сохраняется в очищенной питьевой воде. Фекальное загрязнение источников водопользования может вызвать формирование эпидемических вспышек. Пик заболеваемости приходится на холодный сезон (поздняя осень или зима).
После перенесённого гепатита А формируется стойкая невосприимчивость к повторным заражениям.
Вирус гепатита Е — представитель нового, еще не установленного семейства вирусов. По сравнению с вирусом гепатита А он менее устойчив к разным факторам внешней среды.
Гепатит Е — острое инфекционное поражение печени, проявляющееся симптомами интоксикации и, реже, желтухой. Вирус гепатита Е включён в род Caticivirus семейства Caliciviridae.
Вирионы гепатита Е сферической формы 27-38 нм в диаметре. Геном образован несегментированной молекулой +РНК.
Резервуар возбудителя гепатита Е — человек. Эпидемиология заболевания во многом аналогична гепатиту А; возбудитель гепатита Е вызывает эндемичные вспышки.
Инкубационный период гепатита Е не превышает 2-6 нед. Заболевание проявляется общим недомоганием; желтуху наблюдают сравнительно редко. В большинстве случаев прогноз заболевания благоприятный, и пациенты полностью выздоравливают. Инфицирование беременных, особенно в III триместре, может закончиться фатально (смертность может достигать 20%).
Хронизации гепатита Е не наблюдают. Выздоровление сопровождается формированием стойкой невосприимчивости к повторным заражениям.
Гепатиты А и Еобъединяет фекально-оральный механизм передачи. Источником инфекции являются больные любой формой болезни: желтушной, безжелтушной, стертой, в инкубационном и начальном периодах болезни, в фекалиях которых обнаруживается вирус гепатита А или Е. Наибольшее эпидемиологическое значение имеют больные безжелтушными, стертыми формами, количество которых может в 2-10 раз превышать число больных с желтушными формами болезни. Выделение вируса с фекалиями начинается со второй половины инкубационного периода, а максимальная заразительность отмечается в последние 7-10 дней инкубации и в преджелтушном периоде. Когда больной желтеет, он уже, как правило, не заразен. Заражение чаще всего происходит через зараженную нечистотами воду. Восприимчивость не болевших к вирусу — абсолютная. Гепатитом А болеют преимущественно дети, гепатитом Е — преимущественно взрослые. Гепатит А встречается повсеместно, в то время как гепатит Е — в основном в тропических и субтропических регионах, в странах Средней Азии.
Процесс развития болезни. Возбудители гепатитов А и Евнедряются в организм человека через слизистую оболочку желудочно-кишечного тракта и током крови заносятся в печень, проникают в ее клетки и воспроизводятся в них. Одновременно вирусы их разрушают. Быстро нарастает иммунитет, вирус обезвреживается, пораженные клетки и вирусные частицы удаляются из организма. После гепатита А развивается пожизненная невосприимчивость к возбудителю. После перенесенного гепатита Е иммунитет нестойкий и возможно повторное заражение.
Исход гепатита А обычно благоприятный. Полное клиническое выздоровление в большинстве случаев (90%) наступает в течение 3-4 нед от начала болезни. У 10% период выздоровления затягивается до 3-4 мес, но хронический гепатит не развивается. Гепатит Е. Заболевание протекает подобно гепатиту А. У беременных женщин наблюдается тяжелое течение со смертельным исходом в 10 — 20%.
Вирус гепатита В Содержится в крови и других жидкостях человеческого организма (сперма, вагинальный секрет). Инкубационный период длится до 6 месяцев. Вирус гепатита В передается от инфицированного человека здоровому через кровь и при не защищенном сексуальном контакте. Заразиться можно также при совместном использовании предметов личной гигиены (зубная щетка, бритва, маникюрные принадлежности) и при совместном использовании инструментов (шприц, ложка, и др.) при употреблении наркотиков. В типичных случаях заболевание начинается с повышения температуры, слабости, болей в суставах, тошноты и рвоты. Иногда появляются высыпания. Происходит увеличение печени и селезёнки. Также может быть потемнение мочи и обесцвечивание кала. В ряде случаев может протекать бессимптомно, и тогда инфекцию можно выявить только при анализе крови. От гепатита В существует вакцина, которая эффективно защищает от заражения не менее 5 лет.
Вирус гепатита В отличается высокой устойчивостью к низким и высоким температурам, химическим и физическим воздействиям. При комнатной температуре сохраняется 3 мес, в холодильнике — 6 лет, в замороженном виде — 15-20 лет. Кипячение обеспечивает уничтожение вируса только при продолжительности более 30 минут. Вирус устойчив практически ко всем дезинфицирующим средствам. Автоклавирование при 120 оС подавляет вирус через 5 мин, воздействие сухого жара (160 о С) — через 2 ч.
Вирус гепатита В является ДНК-содержащим вирусом, относится к семейству гепаднавирусов. Его диаметр- 42 nm.
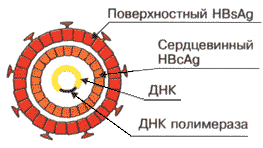 | Центральное положение занимает нуклеокапсид или «ядро» — «core».Нуклеокапсид имеет 27 nm в диаметре, в его состав входит т.н. «серцевинный антиген» HBcAg, а также — антиген HBeAg. Нуклеокапсид окружен оболочкой толщиной около 4 nm, белок которой назван «поверхностным антигеном» или HBsAg. Широко распространён синоним его названия — «австралийский антиген». |
| Иногда оболочка вирусной частицы (она же — поверхностный антиген HBsAg) простирается в виде длинного «цоколя лампы» по одну сторону от нуклеокапсида (НК). Поверхностный антиген производится в большом избытке, в крови инфицированных людей его нитевидные и сферические частицы обнаруживаются даже в отсутствие нуклеокапсида. Нитевидные частицы имеют различную длину, их средний диаметр 22nm. Нередко можно различить поперечную регулярную их исчерченность, не имеющую спирального характера. | 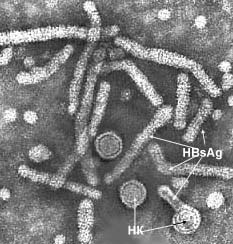 |
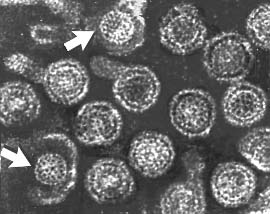 | Группа вирусных частиц гепатита B: «целые» вирионы, имеющие оболочку из поверхностного белка (справа) и два «обнажённых» нуклеокапсида (обозначены стрелками). Концентрация возбудителя гепатита В в крови в разгар болезни крайне высока: 1 мл крови содержит 1.000.000.000.000 вирусов. Под «обычным» (световым) микроскопом вирусные частицы выглядят точками или небольшими гранулами. Они называются «частицами Дейна» — по имени первооткрывателя. |
Вирус гепатита В кровью, в которую он попадает, заносится в печень и, не повреждая печеночную клетку, встраивается в нее. При нормальной, достаточно сильной защитной реакции организма лимфоциты разрушают зараженные клетки и вирус удаляется из печеночной ткани. Больной переносит острую форму гепатита средней степени тяжести, постепенно выздоравливает и у него формируется стойкий иммунитет.
При слабой защитной реакции или ее отсутствии вирус в печеночных клетках живет месяцами, а чаще и дольше (годами, десятилетиями, всю жизнь). Развивается бессимптомная или стертая форма болезни с переходом в последующем в хронический гепатит (5-10%). Хроническое носительство HBsAg является бессимптомной формой хронического гепатита. В этом случае генетическая программа клетки постепенно видоизменяется и она может переродиться в опухолевую (0,1%). Наиболее частая причина отсутствия защитной реакции организма на вирус гепатита В — «привыкание» к нему еще в материнской утробе, если беременная женщина является носительницей вируса.
Гепатит Ввстречается гораздо чаще протекает более остро, но чаще всего заканчивается без осложнений. Последнее мало утешает те 10% больных, у которых болезнь переходит в хроническое течение, а при хроническом гепатите, в свою очередь, в 1 % случаев развивается цирроз и первичный рак печени.
Гепатит В.Продолжительность инкубационного периода в среднем составляет 3-6 мес. Преджелтушный период длится 7-12 дней. Заболевание начинается постепенно с недомогания, слабости, быстрой утомляемости, чувства разбитости, головной боли, нарушения сна. В 25 — 30% случаев наблюдаются боли в суставах, главным образом в ночные и утренние часы. У 10% больных отмечается зуд кожи. У многих больных появляются диспептические расстройства — понижение аппетита, тошнота, часто бывает рвота, чувство тяжести, иногда тупые боли в правом подреберье. В конце преджелтушного периода темнеет моча, обычно в сочетании с посветлением кала.
Желтушный период характеризуется наибольшей выраженностью проявлений болезни. Желтуха достигает своего максимума. У части больных с тяжелым течением болезни бывают кровоточивость десен, носовые кровотечения. Общая продолжительность этого периода в зависимости от тяжести болезни составляет 1-3 нед.
Период выздоровления более длителен, чем при гепатите А и составляет 1,5-3 мес. Наблюдается медленное исчезновение проявлений болезни и, как правило, длительно сохраняется слабость и чувство дискомфорта в правом подреберье. Полное выздоровление наступает в 70%. В остальных случаях отмечаются остаточные явления в виде сохраняющегося увеличения печени при отсутствии жалоб и отклонений от нормы в крови. Кроме этого, наблюдается поражение желчевыводящих путей или поджелудочной железы, проявляющиеся болями в правом подреберье и подложечной области, связанными с приемом пищи. Реже может отмечаться функциональная гипербилирубинемия, характеризующаяся повышением в сыворотке крови уровня свободного билирубина и неизмененностью остальных показателей. Остаточные явления не угрожают развитием хронического гепатита.
Стертая желтушная форма характеризуется удовлетворительным самочувствием больных и слабо выраженной желтухой, которая ограничивается желтушностью склер, потемнением мочи и посветлением кала при незначительном желтушном окрашивании кожи. Эта и последующие две формы гепатита в большинстве случаев свидетельствуют об угрозе хронизации болезни.
Безжелтушная форма проявляется слабостью, недомоганием, быстрой утомляемостью, ухудшением аппетита, ощущением горечи во рту, неприятными ощущениями в подложечной области, чувством тяжести в правом подреберье. При осмотре врачом определяется увеличение печени, лабораторное обследование выявляет изменение биохимических показателей крови.
Бессимптомная форма характеризуется полным отсутствием видимых проявлений болезни, при наличии в крови антигенов вируса гепатита В. Эта форма болезни, как правило, угрожает развитием хронического гепатита.
Cчитается наиболее опасным. Во-первых, более чем в половине случаев гепатит С переходит в хроническую форму, что в последствии может привести к циррозу или раку печени. Хроническое течение развивается примерно у 70-80% больных. Во-вторых, вирус гепатита С постоянно мутирует, имеет несколько генотипов и поэтому тяжело поддается лечению. В-третьих, очень часто гепатит С протекает совершенно бессимптомно. Достаточно часто заражение происходит через шприцы, иглы у людей употребляющих наркотики. Возможен половой путь передачи и от матери — плоду.
Вирус гепатита Сотносится к семейству флавивирусов, во внешней среде нестоек.
Вирус гепатита С содержит однонитевую РНК и относится к семейству флавивирусов. Электроннооптических изображений вируса гепатита С не существует, это связано с низким содержанием вируса в крови. По понятным причинам не может быть и фотографий, сделанных с помощью светового микроскопа. Вирус идентифицирован и охарактеризован молекулярно-биологическими методами.
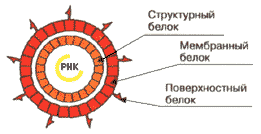 | Однонитевая РНК вируса содержит около 10.000 нуклеотидов. Идентифицированы три структурных белка: структурный белок нуклеокапсида (белок C), а также — мембранный (белок М) и поверхностный (белок E). Белки обладают сходными антигенными свойствами, поэтому их общим маркером являются иммуноглобулины анти-HCV-core-Ig. Выделены также 5 неструктурных (NS) белков, принимающие участие в репликации вируса. |
Вирус гепатита С, попав в клетки печени, повреждает их. Однако это не приводит к быстрому освобождению организма от вируса, как при гепатите А. Вирус гепатита С «ускользает» из под защитных механизмов организма путем непрерывного изменения, воспроизведения себя во все новых разновидностях. Эта особенность вируса определяет возможность многолетнего, практически пожизненного выживания вируса в зараженном организме. Он является основной причиной хронического гепатита, цирроза и рака печени. Иммунитет после гепатита С нестойкий, возможны повторные заражения.
Гепатит С.Инкубационный период длится около 2-3 мес. Заболевание в большинстве случаев (до 90%) начинается без отчетливо выраженных признаков болезни и долгое время остается нераспознанным.
Проявления болезни заключаются в ухудшении самочувствия, вялости, слабости, быстрой утомляемости, ухудшении аппетита. При появлении желтухи, ее выраженность очень слабая. Отмечается легкая желтушность склер, незначительное окрашивание кожи, кратковременное потемнение мочи и посветление кала. Выздоровление при остром гепатите С чаще происходит при желтушном варианте болезни.
У остальной, большей части больных (80-85%) развивается хроническое носительство вируса гепатита С. Большинство зараженных лиц считают себя здоровыми. У меньшей части зараженных периодически возникают жалобы на снижение работоспособности, незначительно увеличена печень, определяются биохимические изменения в крови.
Возобновление болезни происходит через 15-20 лет в виде хронического гепатита. Больных беспокоит быстрая утомляемость, снижение работоспособности, нарушение сна, чувство тяжести в правом подреберье, ухудшение аппетита, похудание. У 20-40% больных хроническим гепатитом С развивается цирроз печени, который в течение многих лет остается не распознанным. Конечным звеном болезни, особенно при циррозе печени, может явиться рак печени.
Гепатит D — называют «болезнь-спутник» так как заболеть можно только при наличии гепатита В. При этом развивается тяжелое заболевание, которое может привести к смерти в острой фазе или с большей вероятностью – к хроническому гепатиту D. Пути передачи и источники инфекции при гепатите В такие же, как и при гепатите В. Вакцина от гепатита В соответственно защищает и от гепатита D. термоустойчивый вирус.
Вирус гепатита D, как правило, наслаивается на гепатит В, чаще затяжной или хронический (бессимптомный либо выраженный), повреждает клетки печени и резко активизирует процесс. При этом чаще развиваются молниеносные формы болезни, выраженный хронический гепатит, цирроз и даже рак печени.
От гепатита D защищает вакцинация против гепатита В, так как заражение гепатитом D, как правило, требует наличия в организме поверхностного антигена вируса гепатита В.
Вирус гепатита D обнаружил М. Ризетто и сотр. (1977) в ядрах гепатоцитов во время необычно тяжёлой вспышки сывороточного гепатита в Южной Европе. Позднее его стали обнаруживать повсеместно, особенно часто в Северной Америке и странах Северо-Западной Европы.
Возбудитель гепатита D — дефектный РНК-содержащий вирус рода Deltavirus семейства Togaviridae. Его выделяют только от пациентов, инфицированных вирусом гепатита В.
Дефектность возбудителя гепатита D проявляется в полной зависимости от его передачи, репродукции и наличия вируса гепатита В. Соответственно, моноинфекция вирусом гепатита D абсолютно невозможна. Вирионы вируса гепатита D имеют сферическую форму, 35-37 нм в диаметре. Геном вируса образует однонитевая кольцевая молекула РНК, что сближает вирус гепатита D с виро-идами. Её последовательности не имеют гомологии с ДНК возбудителя гепатита В, но суперкап-сид вируса гепатита D включает значительное количество HBsAg вируса гепатита В. Резервуар возбудителя — инфицированный человек; вирус передаётся парентеральным путём. Возможна вертикальная передача вируса гепатита D от матери к плоду.
Дата добавления: 2016-04-14 ; просмотров: 1067 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
ГЛАВА 9. ВИРУСНЫЕ ГЕПАТИТЫ
Вирусные гепатиты отнесены к одной из важнейших медико-социальных проблем здравоохранения РФ.
Будучи полиэтиологичной группой заболеваний, вирусные гепатиты (А, В, С, D, Е, G, TTV и SEN) имеют неодинаковую эпидемиологическую роль источника инфекции, различные механизмы передачи возбудителя, реализация которых детерминирована социальными, природными и биологическими факторами.
Известно, что при парентеральных гепатитах возможно развитие неблагоприятных исходов. Часто после перенесенной острой формы болезни формируется хронический гепатит (особенно при гепатите С), в последующем у части этих больных возможно развитие цирроза печени. Доказана также этиологическая связь между первичной гепатоцеллюлярной карциномой и вирусами гепатитов В и С. Кроме того, несмотря на использование современных методов лечения, в большинстве случаев не удается предотвратить летальные исходы при фульминантном течении гепатита.
Основные вопросы темы
1. Этиология вирусных гепатитов.
2. Эпидемиология вирусных гепатитов с фекально-оральным механизмом передачи (А, Е).
3. Профилактические и противоэпидемические мероприятия при вирусных гепатитах А, Е.
4. Эпидемиология вирусных гепатитов с контактным и искусственным механизмами передачи.
5. Профилактические и противоэпидемические мероприятия при вирусных гепатитах В, С, D.
Гепатит А — антропонозная вирусная инфекционная болезнь с фекально-оральным механизмом передачи возбудителя. Характеризуется воспалением печени, циклическим доброкачественным течением, может сопровождаться желтухой.
Основные вопросы темы
1. Характеристика возбудителя.
2. Источник возбудителя инфекции.
3. Механизм и пути передачи возбудителя.
4. Эпидемический процесс гепатита А.
5. Профилактические и противоэпидемические мероприятия.
Возбудитель— РНК-содержащий вирус гепатита А (HAV — от англ. hepatitis A virus) из семейства Picornaviridae, рода Hepatovirus; геном состоит из однонитчатой РНК и не имеет сердцевины и оболочки. Вирус представлен шестью генотипами и одним серотипом. Относительно устойчив во внешней среде. В воде сохраняется от 3 до 10 мес, в экскрементах — до 30 сут. При концентрации остаточного хлора в питьевой воде в дозе 0,5-1,0 мг/л при pH 7,0 вирус выживает в течение 30 мин и более, что обусловливает длительность сохранения возбудителя в воде, пищевых продуктах, сточных водах и других объектах внешней среды. При температуре 100 °С инактивируется в течение 5 мин. Чувствительны к дезинфектантам.
Источник возбудителя инфекции— больной человек с любыми проявлениями болезни: желтушными, безжелтушными, бессимптомными и инаппарантными формами. Период заразительности — последние 7-10 дней инкубационного периода, весь преджелтушный период (2-14 дней, чаще 5-7 дней) и 2-3 дня желтушного периода. Наиболее активное выделение вируса в инкубационном периоде в сочетании с его высокой устойчивостью в окружающей среде обусловливает широкое распространение этого гепатита. Хроническое носительство вируса не установлено. Длительность инкубационного периода составляет в среднем 15-30 дней (7-50 дней).
Механизм передачи— фекально-оральный, реализуется через воду, пищу, загрязненные предметы. Роль каждого из этих путей передачи возбудителя в разных условиях неодинакова. Водный путь, как правило, приводит к вспышкам. Они охватывают население, пользующееся недоброкачественной водой. Пищевые вспышки связаны с заражением продуктов на предприятиях общественного питания невыявленными больными среди персонала. Возможно, кроме того, заражение ягод и овощей при поливе плантации сточными водами и (или) удобрении фекалиями. Морепродукты могут быть инфицированы вирусом гепатита А при отлове моллюсков в загрязненной сточными водами прибрежной зоне. Бытовой путь передачи может реализоваться при нарушении правил санитарно-гигиенического режима, например в детских дошкольных учреждениях, семьях, воинских частях. Вирус гепатита А не проходит через плаценту и его нет в грудном молоке.
Естественная восприимчивостьк гепатиту А высокая. Заболевание относят к числу наиболее распространенных в мире кишечных инфекций. Ежегодно, по данным ВОЗ, в мире регистрируют приблизительно 1,4 млн случаев гепатита А. На территориях с низкими и средними показателями заболеваемости большинство жителей приобретает иммунитет к 20-30 годам жизни, поскольку к этому времени переносят гепатит А (как в желтушной, так и в безжелтушной и бессимптомной формах). В отличие от этого в районах с высокой заболеваемостью постинфекционный иммунитет формируется к 4-6-и годам жизни.
Для эпидемического процесса гепатита А характерна неравномерность заболеваемости на отдельных территориях, цикличность в многолетней динамике, сезонность. Многолетняя динамика заболеваемости гепатитом А в РФ представлена на рис. 9.3.
Рис. 9.3.Многолетняя динамика заболеваемости вирусным гепатитом А на территории Российской Федерации в 1977-2011 гг.
При повсеместном распространении болезни выделяют территории с высокими, невысокими и низкими показателями заболеваемости.
Наряду со спорадической заболеваемостью (семейные очаги с единичными случаями) отмечают эпидемические вспышки, в основном водного происхождения, что связано с неудовлетворительным обеспечением населения доброкачественной питьевой водой (на некоторых территориях в 2-5% проб воды из мест водозаборов обнаруживают возбудителей кишечных инфекций и антиген вируса гепатита А). Наи-
более высокие показатели заболеваемости гепатитом А регистрируют в регионах, где в качестве источников водоснабжения используют в основном открытые водоемы. При оценке распространенности вирусного гепатита А следует учитывать, что на 1 случай заболевания, протекающего с желтухой, приходится 5 случаев и более безжелтушных форм, которые обычно не выявляют и, соответственно, не регистрируют.
Болезни присуща летне-осенняя сезонность. Подъем заболеваемости начинается в июле-августе, достигая наибольших показателей в октябре-ноябре, и снижается затем в первой половине следующего года. Преимущественно поражаются дети в возрасте от 3 до 6 лет, однако в последние годы на территории РФ произошло перемещение максимальных возрастных показателей заболеваемости с младших возрастных групп на более старшие (11-14, 15-19 и 20-29 лет). Если ранее удельный вес детей до 14 лет достигал 60% и более, то в 2010-2011 гг. этот показатель составил около 44%. Заболеваемость среди городского и сельского населения практически выровнялась. Семейные очаги регистрируют редко. Выявлена периодичность заболеваемости: подъемы на отдельных ограниченных территориях возникают через 3-10 лет, а на большой территории, в стране в целом, подъемы бывают через 15-20 лет. Характеристика проявлений эпидемического процесса гепатита А представлена на схеме 9.1.
Гепатит Е — вирусная инфекционная болезнь с фекально-оральным механизмом передачи возбудителя. Характеризуется преимущественным поражением печени, циклическим течением и частым развитием острой печеночной энцефалопатии у беременных.
Основные вопросы темы
1. Характеристика возбудителя.
2. Источник возбудителя инфекции.
3. Механизм и пути передачи возбудителя.
4. Эпидемический процесс гепатита Е.
5. Профилактические и противоэпидемические мероприятия.
Возбудитель— вирус с одноцепочечной РНК из семейства Hepeviridae, род Hepevirus. Выделяют 4 генотипа вируса гепатита Е (HEV — от англ. hepatitis Е virus). Вирус устойчив во внешней среде.
Резервуар и источник возбудителя инфекции— больной человек острой, преимущественно безжелтушной и стертой формами заболевания. Хроническое носительство вируса не зарегистрировано. Отмечено тяжелое течение болезни, особенно у беременных. Во второй половине беременности болезнь имеет высокую летальность.
Вирус гепатита Е циркулирует среди различных видов животных (крысы, свиньи, ягнята, куры). Чаще других животных источником инфекции становятся свиньи, в фекалиях которых частота обнаружения РНК вируса гепатита Е достигает 70%, а у персонала свиноводческих хозяйств инфицированность гепатитом Е составляет около 50%. Инкубационный период варьирует от 2 до 8 нед, в среднем около 30 дней (14-60 дней).
Механизм передачи— фекально-оральный, пути передачи — преимущественно водный (на эндемичных территориях), дополнительные — бытовой, пищевой. Водные вспышки гепатита Е на эндемичных территориях отличались внезапностью, «взрывообразным» характером и высокими показателями заболеваемости. Возможно заражение при употреблении в пищу термически недостаточно обработанных моллюсков и ракообразных.
Бытовой путь передачи возбудителя в семьях выявляют редко.
Эпидемиологические данные косвенно свидетельствуют о значительно большей заражающей дозе при гепатите Е, чем при гепатите А.
Естественная восприимчивостьвысокая. В РФ гепатит Е встречается только в виде завозных случаев. По интенсивности эпидемического процесса гепатита Е принято делить территории на эндемичные и неэндемичные, что основано на резко выраженной территориальной неравномерности этой инфекции. К эндемичным территориям относят зоны тропического и субтропического пояса. Зоны с умеренным климатом — неэндемичные территории, на которых отмечают лишь спорадические случаи заболеваний, расцениваемые в основном как завозные — «гепатит путешественников».
Эндемичные регионы — Туркмения, Таджикистан, Кыргызстан, Узбекистан, страны Юго-Восточной и Центральной Азии (Индия, Пакистан, Афганистан и др.), Северной и Западной Африки, а также (частично) Центральной Америки. Эпидемический процесс проявляется спорадической и вспышечной заболеваемостью преимущественно водного происхождения и имеет ряд особенностей, представленных на схеме 9.4.
Схема 9.4. Эпидемиология вирусного гепатита Е
Официальной регистрации заболеваемости гепатитом Е в РФ нет.
Профилактические и противоэпидемические мероприятия проводят как при гепатите А с учетом групп риска заражения; вакцина против гепатита Е на территории РФ не лицензирована.
Гепатит В — антропонозная вирусная инфекционная болезнь с контактным и вертикальным механизмом передачи возбудителя. Характеризуется первичным поражением печени, полиморфизмом клинических проявлений с преобладанием манифестных форм, склонностью к хронизации процесса и длительной персистенцией возбудителя в организме (вирусоносительство).
Основные вопросы темы
1. Характеристика возбудителя.
2. Источник возбудителя инфекции.
3. Механизм и пути передачи возбудителя.
4. Эпидемический процесс гепатита В.
5. Контингенты, подлежащие обследованию на носительство вирусов гепатитов В и (или) С.
6. Профилактические и противоэпидемические мероприятия.
7. Диспансеризация переболевших гепатитом В.
Возбудитель— вирус с двунитчатой ДНК, относящийся к семейству Hepadnaviridae, роду Orthohepadnavirus. Известны три вирусспецифических антигена: HBsAg, НВсАg и НВеАg. Выделено несколько подтипов HBsAg, отличающихся субдетерминантами: ааw, aar, ayw, ayr. В РФ регистрируют в основном субтипы aaw, ayw.
Вирус чрезвычайно устойчив во внешней среде, термостабилен, не разрушается при обычных методах инактивации сывороток крови и сохраняется при добавлении консервантов. При автоклавировании (температура 120 °С) он погибает через 45 мин, стерилизации сухим жаром (температура 180 °С) — через 60 мин, а при 60 °С — в течение 10 ч. HBsAg сохраняется длительно при пониженной температуре: в сыворотке крови при 4 °С — до 6 мес, в замороженных препаратах крови при -20 °С в течение 15-20 лет, в высушенной плазме — до 25 лет. Антиген обнаруживают на постельных принадлежностях, загрязненных сывороткой крови больного, в течение 3 мес при комнатной температуре. Вирус гепатита В (HBV — от англ. hepatitis B virus) устойчив к дезинфектантам.
Источник возбудителя инфекции— больные и вирусоносители. Заразительность для окружающих появляется в инкубационном периоде за 2-8 нед до первых признаков болезни, сохраняется в течение всей болезни при острой и хронической форме. Вирусоносители — люди, у которых при отсутствии клинических проявлений болезни обнаружена антигенемия. Острые и хронические носители HBsAg особенно опасны при наличии у них в крови HBeAg. Больные хронической формой гепатита В и вирусоносители остаются источниками инфекции в течение всей жизни.
Продолжительность инкубационного периода острого гепатита В — от 6 нед до 6 мес (обычно 2-4 мес).
Механизмы передачи:естественные — контактный, вертикальный и искусственный (артифициальный). Пути реализации механизмов передачи возбудителя разнообразны: половой, трансплацентарный, парентеральный (инъекционный, трансфузионный, трансплантационный). Искусственный механизм передачи возбудителя может реализоваться при проведении любых парентеральных вмешательств, сопровождающихся нарушением целостности кожного покрова и слизистых оболочек с использованием медицинского инструментария, загрязненного инфицированными биологическими субстратами, которые содержат вирус гепатита В, а также при переливании инфицированной крови и ее препаратов. Особое значение в реализации искусственного механизма передачи вируса гепатита В имеет внутривенное введение психоактивных веществ наркозависимыми людьми, пользующимися одним шприцем, который может быть контаминирован возбудителем.
В распространении возбудителя гепатита В большое значение имеет половой путь передачи; может реализоваться контактно-бытовой — за счет контаминации вирусом различных предметов обихода (бритвы, зубные щетки, маникюрные принадлежности и др.). Установлено, что для заражения достаточно ничтожно малого количества инфицированной крови (10 -7 в 1 мл).
Возможна передача возбудителя от матери плоду. Выделяют понятие «перинатальное инфицирование» (пренатально, интранатально, постнатально) ребенка от матерей-носителей HBsAg или больных острым гепатитом В в III триместре беременности, а также от больных хроническим гепатитом В. Тем не менее в преобладающем большинстве случаев заражение новорожденного происходит при прохождении родовых путей матери (интранатально).
Естественная восприимчивостьк гепатиту В высокая. Гепатит В распространен повсеместно. По оценкам экспертов ВОЗ, в мире ежегодно регистрируют 50 млн заболевших и насчитывают 300-350 млн вирусоносителей, являющихся потенциальными источниками инфекции. Ежегодно от гепатита В погибает около 2 млн человек.
К особенностям эпидемиологической характеристики гепатита В относят разнообразные источники инфекции и множественность путей и факторов передачи возбудителя (естественные и искусственные), что определяет широчайшую распространенность заболевания. На схеме 9.5. приведены основные проявления эпидемического процесса гепатита В.
Схема 9.5. Эпидемиология вирусного гепатита В
Для эпидемического процесса гепатита В характерна территориальная неравномерность в проявлениях заболеваемости. Условно выделяют регионы с высокой, промежуточной и низкой эндемичностью.
В качестве критерия распространенности гепатита В учитывают частоту выявления HBsAg. На территориях с высоким уровнем заболеваемости (гиперэндемичность) носительство HBsAg может достигать 15-20% и более. Показатели носительства порядка 2-7% характерны для регионов со средним (промежуточным) уровнем заболеваемости. Благополучными считают территории с частотой носительства HBsAg менее 2%.
На территории РФ распространенность носительства HBsAg следующая: европейская часть страны — менее 1%; Восточная Сибирь — 4-5%, а в республиках Северного Кавказа, Якутии, Тыве — 8-10%.
Перечень контингентов, подлежащих обследованию на HBsAg, приведен на схеме 9.6.
Схема 9.6. Контингенты, подлежащие обследованию на носительство вирусов гепатитов В и(или)С
Уровень заболеваемости в городах в 3 раза выше, чем в сельской местности. Среди заболевших преобладают взрослые, однако в конце 90-х годов ХХ в. в эпидемический процесс стали активно вовлекаться люди молодого и трудоспособного возраста (15-29 лет), что по всей видимости было связано с развитием эпидемии наркомании. Многолетняя динамика заболеваемости гепатитом В на территории РФ представлена на рис. 9.4.
Рис. 9.4.Многолетняя динамика заболеваемости вирусным гепатитом В на территории Российской Федерации в 1987-2011 гг.
В связи с тем, что гепатит В представляет одну из важнейших проблем здравоохранения во многих странах мира, в 1998 г. группа советников Европейского бюро ВОЗ приняла в качестве цели по борьбе с данным заболеванием следующие положения:
• к 2002 г. или раньше все страны с распространенностью носительства HBsAg среди населения 2% и выше должны проводить вакцинацию всех грудных детей;
• к 2002 г. или раньше все страны с распространенностью носительства HBsAg среди населения ниже 2% должны проводить вакцинацию всех грудных детей и (или) подростков;
• к 2005 г. или раньше все страны должны достичь 90% охвата тремя прививками против гепатита В в группах, подлежащих обязательной иммунизации.
Вакцинация против гепатита В включена в Национальный календарь профилактических прививок 90 стран, в том числе и в РФ (с 1997 г.). Прививки проводят планово и по эпидемическим показаниям. На рис. 9.5 приведены показатели охвата и своевременности иммунизации против вирусного гепатита В на территории РФ.
Рис. 9.5.Показатели охвата и своевременности иммунизации против вирусного гепатита В на территории Российской Федерации в 2007-2011 гг.
Люди, имеющие профессиональный контакт с кровью, должны ежегодно проходить обследование на содержание антител к HBsAg. При уровне антител ниже 100 МЕ/л рекомендуется ревакцинация одной дозой вакцины.
Непривитым пациентам, которым предстоит плановое хирургическое вмешательство, рекомендуется экстренная схема вакцинации 0-7-21 день.
Пациентам отделений гемодиализа вакцину вводят четырехкратно по схеме 0-1-2-6 мес.
Объем профилактических и противоэпидемических мероприятий при гепатите В приведен на схемах 9.7-9.9.
Схема 9.7. Профилактика заражения гепатитом В среди новорожденных и беременных — носителей гепатита В
Государственный санитарно-эпидемиологический надзор за гепатитом В предусматривает постоянное наблюдение за проявлениями эпидемического процесса, включая мониторинг заболеваемости, анализ охвата населения прививками с выборочным серологическим контролем состояния иммунитета. В рамках эпидемиологического надзора также проводят мониторинг территориального распространения субтипов вируса гепатита В с оценкой эффективности проводимых профилактических и противоэпидемических мероприятий и прогнозирование дальнейшего хода эпидемического процесса заболевания.
Схема 9.8. Работа в эпидемическом очаге вирусного гепатита В
Схема 9.9. Диспансеризация переболевших гепатитом В
Гепатит D (дельта-инфекция) — антропонозная вирусная инфекционная болезнь с контактным механизмом передачи, характеризующаяся поражением печени и протекающая в виде коинфекции или суперинфекции на фоне гепатита В.
Основные вопросы темы
1. Характеристика возбудителя.
2. Источник возбудителя инфекции.
3. Механизм и пути передачи возбудителя.
4. Основные проявления эпидемического процесса гепатита D.
5. Профилактические и противоэпидемические мероприятия.
Возбудитель— дельта-агент с однонитчатой молекулой РНК, внешняя оболочка которого сформирована поверхностным антигеном вируса гепатита В (HBsAg).
Источник возбудителя инфекции.Поскольку при отсутствии в организме человека вируса гепатита В заражения дельта агентом в основном не происходит, источники инфекции при гепатитах D и B общие. Основное эпидемиологическое значение имеют хронические носители HBsAg и больные хроническими формами гепатита В, инфицированные дельта-агентом. Причем передача возбудителя возможна не только при высокой, но и при низкой репликативной активности вируса гепатита В. Период заразительности — с момента инфицирования дельта-вирусом.
Механизм передачи возбудителяаналогичен таковому при гепатите В.
Естественную восприимчивостьк вирусу гепатита D определяет наличие больных гепатитом В и (или) носителей возбудителя этой инфекции. Выделяют два основных варианта дельта-вирусной инфекции: в случаях одновременного инфицирования вирусом гепатита В и дельтавирусом развивается острый гепатит В с дельта-агентом (коинфекция). При заражении вирусом гепатита дельта носителей HBsAg диагностируют острую дельта- (супер-) инфекцию вирусоносителя гепатита В. Официальной регистрации заболеваемости гепатитом D в РФ нет.
Инкубационный период составляет от 6 нед до 6 мес.
Основные эпидемиологические проявления гепатита D такие же, как и при гепатите B. Вместе с тем существуют и определенные различия, в частности это касается территориальной распространенности. Зоны гиперэндемичности гепатитов D и B в основном совпадают — это Южная Америка, Экваториальная Африка.
В РФ максимальная регистрация гепатита D также приходится на зоны, гиперэндемичные по гепатиту В — Тыва, Якутия, а из стран ближнего зарубежья — Молдова, Казахстан, Узбекистан. Вместе с тем в некоторых регионах мира с высокой распространенностью гепатита В, прежде всего на Дальнем Востоке (Китай, Япония), гепатит D выявляют сравнительно редко, менее чем у 1% носителей HBsAg. Близкие показатели отмечают и в ЮАР. Для объяснения этих эпидемиологических особенностей допускают генетическую неоднородность вируса гепатита D и неодинаковую выявляемость его разных антигенных разновидностей. Благодаря повсеместной вакцинации против гепатита В распространенность дельта-инфекции заметно снизилась.
Профилактические и противоэпидемические мероприятия при гепатите D проводят так же, как и при гепатите В.
Гепатит C — антропонозная вирусная инфекционная болезнь с контактным механизмом передачи. Характеризуется первичным поражением печени, полиморфизмом клинических проявлений, длительным
бессимптомным течением, высокой частотой хронизации, возможным развитием цирроза печени и гепатоцеллюлярной карциномы.
Основные вопросы темы
1. Характеристика возбудителя.
2. Источник возбудителя инфекции.
3. Механизм и пути передачи возбудителя.
4. Эпидемический процесс гепатита С.
5. Профилактические и противоэпидемические мероприятия.
6. Диспансерное наблюдение.
7. Профилактика инфицирования вирусами парентеральных гепатитов при оказании медицинской помощи.
Возбудитель— РНК-содержащий вирус, относящийся к семейству Flaviviridae, роду Hepacivirus и характеризующийся высокой генетической вариабельностью.
В настоящее время выделяют 6 генотипов и более 90 субтипов вируса гепатита С (1а, 1в, 1с, 2а, 2в, 2с, 3а, 3в, 4а, 5а, 6а и др.). Считают, что генотип вируса определяет тяжесть течения гепатита и клиническую эффективность интерферонотерапии. При генотипе 1в у инфицированного отмечают более высокий уровень РНК вируса гепатита С (HCV — от англ. hepatitis Cvirus), более тяжелое течение болезни, недостаточную ответную реакцию на проводимую терапию.
Особенность возбудителя — высокая вариабельность его генома, которая обусловливает быстрые изменения в строении антигенных детерминант, к которым формируются антитела (анти-HCV). Это, с одной стороны, препятствует его элиминации, а с другой — создает трудности создания эффективной вакцины против гепатита С. Таким образом, вирус гепатита С способен к длительной персистенции в организме, что определяет высокий уровень хронизации инфекционного процесса.
Определение генотипов (субтипов) имеет большое эпидемиологическое и клиническое значение. Мониторинг за циркулирующими генотипами вируса гепатита С необходим для углубленной эпидемиологической оценки развития эпидемического процесса.
Вирус гепатита С обладает невысокой устойчивостью к воздействию факторов окружающей среды. Полная инактивация вируса наступает через 30 мин при температуре 60 °С и через 2 мин при температуре 100 °С. Вирус чувствителен к ультрафиолетовому облучению и воздействию растворителей липидов.
Источник возбудителя инфекции— больной человек острой или хронической формой заболевания, носитель. Сыворотка и плазма крови
инфицированного человека заразительны, начиная с нескольких недель до появления клинических признаков болезни и затем в течение всего периода болезни (хроническая фаза).
Инкубационный период гепатита С составляет в среднем 6-8 нед (с колебаниями от 2 до 26 нед).
Механизмы передачи возбудителя— такие же, как и при гепатите В. Тем не менее структура путей, реализующих механизм передачи, имеет свои особенности, что связывают с относительно невысокой устойчивостью возбудителя во внешней среде и большой инфицирующей дозой для заражения.
Главный ведущий путь распространения возбудителя — парентеральный, реализуемый при внутривенном введении наркотических препаратов наркозависимыми людьми, использующими шприцы, контаминированные возбудителем. Инфицирование может происходить при нанесении татуировок, пирсинге, ритуальных обрядах, проведении косметических, маникюрных, педикюрных и других процедур с использованием обсемененных вирусом гепатита С инструментов.
При медицинских манипуляциях инфицирование гепатитом С возможно при переливании крови или ее компонентов, пересадке органов или тканей и процедуре гемодиализа (высокий риск), через медицинский инструментарий для парентеральных вмешательств, лабораторный инструментарий и другие изделия медицинского назначения.
Вследствие низкого уровня виремии половой, бытовой пути передачи имеют меньшее значение, чем при гепатите В.
Вертикальный риск заражения гепатитом С не превышает 3%. Риск инфицирования новорожденного значительно увеличивается при высокой концентрации вируса в сыворотке крови матери, а также при наличии у нее ВИЧ-инфекции. Случаев передачи гепатита С от матери ребенку при грудном вскармливании не описано.
Естественная восприимчивостьлюдей к гепатиту С неодинакова и в большей степени определяется инфицирующей дозой. Выявляемые в организме инфицированного человека антитела не обладают протективными свойствами.
Основные эпидемиологические проявления гепатита С такие же, как и при гепатите В. Подобно гепатиту В гепатит С имеет повсеместное неравномерное распространение. Частота обнаружения маркеров вируса гепатита С среди доноров крови варьирует от 0,2% в странах Северной Европы до 1,2% в Южной Европе; от 3-6% в Японии до 10-20% в стра-
нах Африканского континента. В РФ частота выявления маркеров вируса гепатита С составляет 1-5%.
В настоящее время в мире насчитывают примерно 500 млн носителей вируса гепатита С, в РФ — около 5 млн.
Официальную регистрацию этой инфекции на территории РФ начали с 1994 г. С 2000 г. заболеваемость острым гепатитом С имеет тенденцию к снижению. Уровень заболеваемости снизился в 7,8 раз. Основной удельный вес в структуре заболевших гепатитом С составляют взрослые (95%); на долю детей до 17 лет приходится 5%.
Многолетняя динамика заболеваемости гепатитом С приведена на рис. 9.6.
Рис. 9.6.Многолетняя динамика заболеваемости вирусным гепатитом С на территории Российской Федерации в 1994-2011 гг.
Комплекс профилактических и противоэпидемических мероприятий при гепатите С такой же, как и при гепатите В.
Принимая во внимание полиэтиологичность вирусных гепатитов, своеобразие механизмов передачи возбудителя, многообразие путей и факторов, реализующих эти механизмы, определяющее значение при разработке и планировании комплекса профилактических и противоэпидемических мероприятий, имеет клинико-эпидемиологическая и лабораторная диагностика этих болезней. Ведущее место в комплексе этих мер принадлежит выявлению источников инфекции, расшифровке путей и факторов передачи возбудителя. Большое значение име ет определение наиболее поражаемых социально-профессиональных групп населения, территорий и времени риска заболевания. В связи с этим особое внимание должно быть уделено сероэпидемиологическому мониторингу для выявления распространенности среди населения носителей вирусов гепатитов В и С. Перечень контингентов, подлежащих обследованию для выявления маркеров вирусов гепатитов В и (или) С, приведен на схеме 9.6.
Организация диспансерного наблюдения за больными гепатитом С и детьми, рожденными от инфицированных матерей, представлена на схеме 9.10, 9.11.
Схема 9.10. Диспансерное наблюдение за больными гепатитом С
Значимый раздел комплекса профилактических мероприятий при вирусных гепатитах составляет профилактика инфицирования вирусами гепатитов В и С при оказании медицинской помощи (рис. 9.12).
Государственный санитарно-эпидемиологический надзор за гепатитом С состоит в динамическом наблюдении за эпидемическим процессом, включая мониторинг заболеваемости острым и хроническим
гепатитом С, распространенности хронического гепатита С с анализом качества и полноты диспансерного наблюдения и лечения больных гепатитом С, прогнозирование и оценку эффективности проводимых мероприятий.
Схема 9.11. Диспансерное наблюдение за детьми, рожденными от матерей, инфицированных вирусом гепатита С
Схема 9.12. Профилактика инфицирования гепатитами В и С при оказании медицинской помощи
Гепатит G — антропонозная вирусная инфекционная болезнь с парентеральным путем передачи, протекающая в бессимптомной форме. Основные вопросы темы
1. Характеристика возбудителя.
2. Источник возбудителя инфекции.
3. Механизм и пути передачи возбудителя.
4. Основные проявления эпидемического процесса гепатита G.
5. Профилактические и противоэпидемические мероприятия.
Возбудитель.Вирус гепатита G (HGV — от англ. hepatitis G virus) относится к семейству Flaviviridae. Геном вируса представлен одноцепочечной РНК, по своей структуре он подобен организации вируса гепатита С. Считают, что существует 5 генотипов и несколько субтипов вируса с неодинаковой распространенностью в различных регионах мира.
Источник возбудителя инфекции— больные острым и хроническим гепатитом G и носители вируса. Коинфекцию вируса гепатита G с вирусами гепатитов В, С и D выявляют значительно чаще, чем моноинфекцию. Сочетанная инфекция гепатитами G и С регистрируется в 20-30% случаев. Антитела к гепатиту G чаще всего определяют у людей, инфицированных парентерально вирусами гепатитов В и С.
Механизм передачи возбудителяаналогичен таковому у гепатитов В и С. К группам высокого риска инфицирования относят людей, подвергающихся парентеральным манипуляциям (онкологические больные), получающих переливание крови и ее заменителей (пациенты отделения гемодиализа); реципиентов органов и тканей; медицинских работников; наркоманов; людей, имеющих большое количество половых партнеров; детей, рожденных от HGV-позитивных матерей. У значительной части инфицированных вирусом гепатита G путь передачи остается невыясненным.
Естественная восприимчивостьлюдей к гепатиту G неодинаковая и в большей степени определяется инфицирующей дозой. Выявлена высокая восприимчивость к гепатиту G у людей с выраженным иммунодефицитом.
Отмечают повсеместное и неравномерное распространение вируса гепатита G. В европейских странах частота выявления антител к вирусу гепатита G колеблется от 4,9% во Франции до 34% в Швейцарии. В странах Азии уровень определяемых антител ниже: в Китае — 4,4%, на Филиппинах — 2,7%. В различных регионах РФ частота обнаружения антител к вирусу гепатита G у доноров составляет 4,7-9,6%.
Профилактические и противоэпидемические мероприятия такие же, как и при гепатите В.
Гепатиты ни А, ни G
Гепатиты ни A, ни G — группа острых инфекционных болезней человека, протекающих с клинико-лабораторными признаками острого вирусного гепатита, но при отсутствии в сыворотке крови маркеров известных уже возбудителей вирусных гепатитов (А, В, С, D, E, G).
Основные вопросы темы
1. Характеристика возбудителей.
2. Источник возбудителя инфекции.
3. Механизм и пути передачи возбудителя.
4. Основные проявления эпидемического процесса гепатитов ни А, ни G.
5. Профилактические и противоэпидемические мероприятия. Вероятными возбудителями вирусных гепатитов ни А, ни G могут
выступать недавно открытые вирусы TTV и SEN.
Название transfusion transmitted virus (TTV; в пер. с англ. — вирус, передаваемый при переливании крови) указывает на его первоначальное выявление у больных именно с посттрансфузионным гепатитом.
Возбудитель.TTV относят к семейству Circoviridae. Различают до 16 генотипов и несколько субтипов этого вируса.
Эпидемиология.TTV распространен повсеместно, но неравномерно. К группе с повышенным риском заражения TTV относятся наркоманы, проститутки, гомосексуалисты; больные гемофилией и пациенты, находящиеся на гемодиализе, т.е. контингенты, имеющие повышенный риск заражения вирусами гепатитов с парентеральным и половым путем передачи возбудителя. Инфицирование TTV возможно как за счет реализации парентеральной передачи вируса, так и за счет фекально-орального механизма. Возможность трансплацентарного перехода TTV и перинатальная передача вируса в настоящее время считаются спорными.
Обнаружение TTV в крови некоторых сельскохозяйственных животных (быки, свиньи, куры, овцы) и домашних животных (собаки, кошки) позволяет предположить существование резервуара сохранения вируса в природных условиях. Имеющиеся эпидемиологические данные сви детельствуют о множественности путей и механизмов передачи TTV. Сведения о восприимчивости к TTV отсутствуют.
Официальной регистрации этого гепатита на территории РФ нет.
Профилактические и противоэпидемические мероприятиятакие же, как при гепатитах А и В.
SEN-инфекция
SEN-вирус,кандидат для включения в число гепатотропных вирусов, был открыт в 1999 г. в сыворотке крови больного ВИЧ-инфекцией. По инициалам этого больного и назвали новый вирус.
Возбудитель.SEN-вирус — безоболочечная частица, содержащая одноцепочечную кольцевидную ДНК. По физико-химическим и структурным характеристикам этот вирус близок к TTV, что позволило отнести его к семейству Circoviridae имеет как минимум 8 генотипов, наиболее часто выявляют генотипы D и H.
Последнее изменение этой страницы: 2017-02-08; Нарушение авторского права страницы
источник