
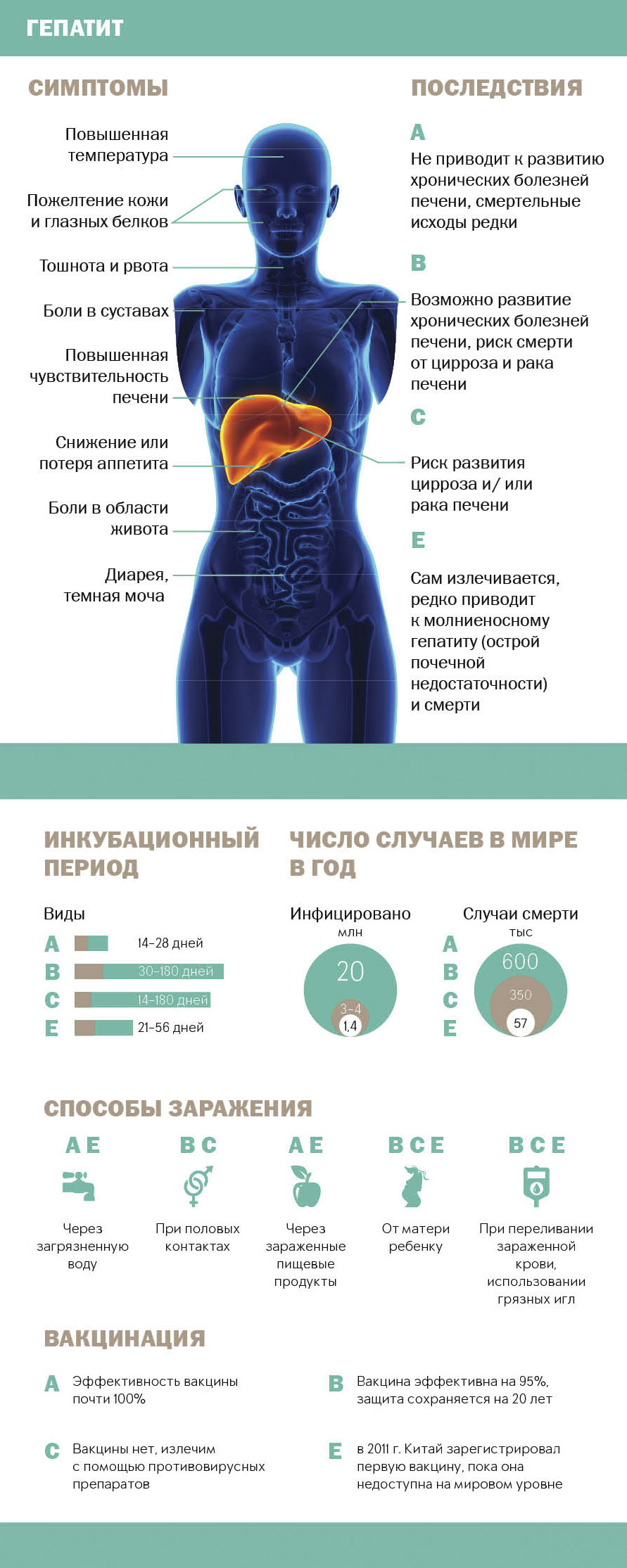
Хронические гепатиты — это инфекционные заболевания печени, которые вызываются вирусами и характеризуются разрушением гепатоцитов и пролиферацией соединительной ткани.
Вирусное заболевание печени, длящееся более полугода. Возбудитель внедряется в клетки органа и активно там размножается.
Вирус попадает в организм различными путями: при половом контакте, при гемоконтакте, перинатальным путем, при проведении косметических или лечебных манипуляций.
Хронический гепатит является исходом острого, при котором наблюдается длительное нахождение вируса в организме человека. Клинические проявления хронической формы очень слабые, может протекать бессимптомно.

Источником заражения является человек, больной гепатитом. Инфекция чаще передается искусственным путем, посредством переливания крови, медицинских манипуляций, которые сопровождаются нарушением целостности слизистых оболочек или кожных покровов.
Вирус вызывает инфильтрацию печеночных долек, некроз тканей, повреждение протоков, фиброз печени. Погибшие гепатоциты замещаются соединительной тканью, которая формирует рубцы, шрамы. При длительном хроническом процессе у больных в течение 25- 30 лет формируется цирроз печени. Цирротическое поражение, в свою очередь, приводит к образованию злокачественных опухолей.
Особенность хронической формы— практически бессимптомное течение болезни на протяжении многих лет, без появления желтухи. Заболевание выявляется случайно при профилактическом обследовании или уже на стадии развития цирроза.
Клинические симптомы гепатита С не являются специфичными, проявления схожи с другими хроническими заболеваниями печени.
Хронический гепатит с минимальной степенью активности не влияет на общее самочувствие носителя вируса. Выраженные симптомы отсутствуют. Заболевание этой формы наносит минимальный вред здоровью.
При обострении больные предъявляют следующие жалобы:
Редко обнаруживаются расширение кровеносных сосудов, усиление сосудистого рисунка и образование гематом.
При осмотре отмечается увеличение печени, что зачастую является единственным выраженным симптомом. В общем анализе крови обнаруживается анемия, увеличение СОЭ, лимфоцитоз. Большое значение в оценке печеночных заболеваний имеет биохимический анализ крови. При исследовании видна повышенная активность сывороточных аминотрансфераз.
Клиника более выражена, чем при минимальной степени. На этой стадии заболевания симптомы хронического гепатита С у женщин и мужчин имеют отличия.
Признаки хронического гепатита С у женщин:
- нарушение сна;
- резкие перепады настроения;
- нарушение менструального цикла (наблюдаются обильные кровотечения);
- повышенная утомляемость;
- потеря аппетита;
- потеря веса;
- тянущая боль в правом боку.
Хронический гепатит С симптомы у мужчин:
- снижение работоспособности;
- отвращение к пище;
- увеличение объема живота;
- суставная и мышечная боль;
- болезненность в правом подреберье;
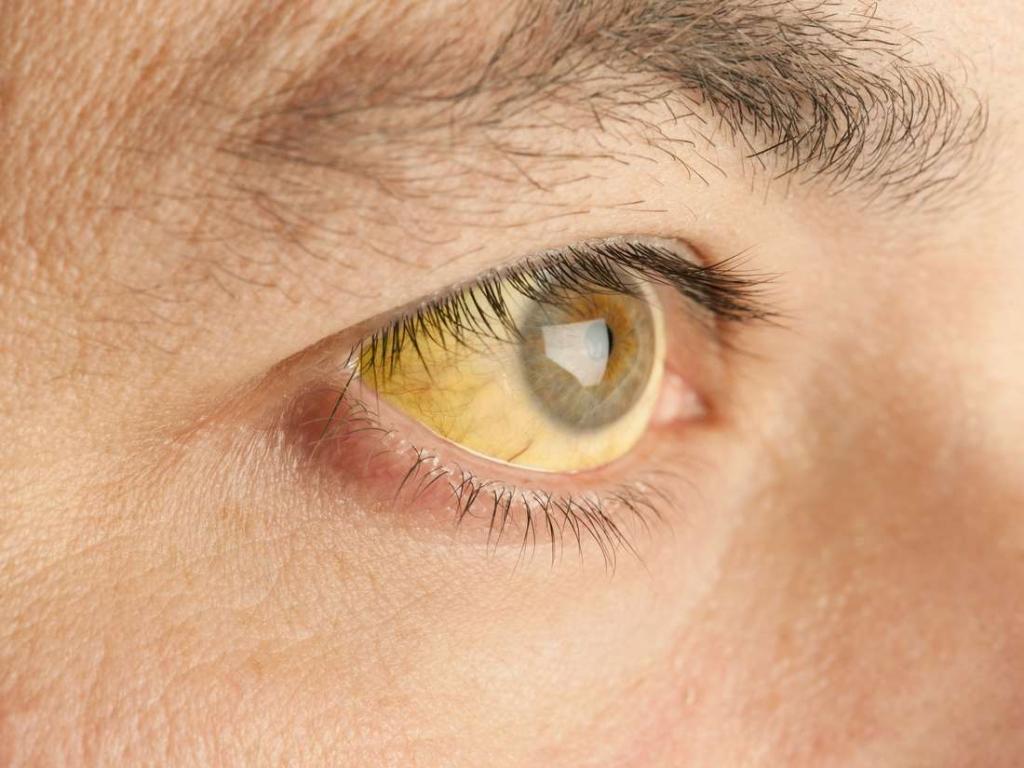
- желтушность кожных покровов;
- потемнение мочи.
Иногда добавляются внепеченочные признаки заболевания в виде кожной сыпи, энцефалопатия, артриты.
На этом этапе клиника заболевания более яркая. Во время пальпации отмечается сильное увеличение печени и селезенки. Болевой синдром характеризуется симптомом Кера: болезненность в месте пересечения ребер и грудины.
Общие проявления хронического гепатита С при высокой степени активности:
- упадок сил;
- потеря веса;
- желтушность кожных покровов, склер;
- ухудшение памяти, внимания;
- кровоточивость различной локализации;
- появление сосудистых звездочек;
- гипертермия;
- постоянная боль в правом боку;
- диспепсические расстройства;
- асцит;
- увеличение вен передней брюшной стенки.
У женщин ярче проявляются депрессивные расстройства, кожные симптомы, отеки. Желтуха имеет перемежающий характер, появляется во время менструации.
Хроническим вирусным гепатитам в МКБ 10 отведен код В18, среди них форма С имеет код *.2.
Выбор тактики лечения зависит от генотипа вируса, скорости его исчезновения из крови, выраженности побочных явлений, наличия фиброза или цирроза печени.

Успешность терапии во многом зависит от нескольких факторов:
- генотипа вируса (больные генотипом 2-3 успешней поддаются лечению, чем пациенты с 1 и 4 генотипом);
- возраста больного;
- выполнения точных рекомендаций по лечению;
- отсутствия фиброза и цирроза печени;
- пола пациента (у женщин отмечается выраженный вирусологический ответ);
- отсутствия сопутствующих заболеваний (других гепатитов, ВИЧ, ожирения, сахарного диабета);
Главный принцип лечения гепатитов совсем недавно заключался в назначении препаратов интерферона. Интерфероновые схемы продолжают использоваться, однако из-за невысокой эффективности, длительности и частых побочных эффектов от них постепенно отказываются, переходя на современные препараты.
Основные лекарственные средства, используемые в лечении хронического гепатита С:
Используются следующие схемы лечения:
- У первичных больных 1 генотипом без цирроза применяется софосбувир + ледипасвир 1 раз в день на протяжении 12 недель.
- У пациентов с компенсированным циррозом используется софосбувир+ледипасвир+рибавирин длительностью на 12 недель, дозировка зависит от веса больного.
- Если имеются противопоказания или непереносимость рибавирина назначается софосбувир+ледипасвир на 24 недели.
- При других генотипах вируса применяются софосбувир+рибавирин.
Через 4 недели от начала лечения пациенту необходимо сдать анализ крови для оценки эффективности терапии. Если наблюдается положительная динамика, лечение продолжается. Если антитела в крови не уменьшаются, врач может скорректировать дозу. Кровь исследуется через 4, 12 и 24 недели после начала медикаментозной терапии.
У 30% больных, получающих противовирусное лечение, отмечаются побочные эффекты. Самые распространенными являются психические нарушения, гриппоподобные состояния, изменения в анализах крови. При ярко выраженных побочных реакциях решается вопрос о корректировке дозы, если это не помогает, препарат отменяют.
При отсутствии вирусологического ответа у пациентов используется поддерживающая противовирусная терапия для уменьшения концентрации вируса.
Рекомендовано назначение симптоматических средств:
Важную роль в терапии хронического гепатита играет питание. Оно должно быть регулярными полезным. Кушать необходимо 4-5 раз в день небольшими порциями.
Пища должна содержать большое количество клетчатки. Следует ограничить употребление жареных, соленых, острых блюд.
Очень важно наладить питьевой режим, необходимо пить не меньше 2 литров жидкости. Вода выводит токсические вещества из организма, помогает при транспортировке питательных веществ, облегчает переваривание пищи.
Имея представление о том, что такое хронический гепатит С, следующий важный для болеющих вопрос — как долго можно прожить с таким диагнозом.
Продолжительность жизни зависит от развития печеночного процесса. Хронический вирусный гепатит С является прогрессирующим заболеванием, в 20-30% случаев переходящий в цирроз печени. У 5-15% больных циррозом развивается гепатоцеллюлярная карцинома.
Прогноз улучшается при соблюдении общих рекомендаций по режиму, лечению. Следует избегать тяжелых физических нагрузок и ОРВИ, которые часто приводят к обострению хронического гепатита С.
На вопрос, сколько с ним живут, не может быть однозначного ответа. Сложно спрогнозировать, с какой скоростью будет прогрессировать заболевание.
источник
Хронический вирусный гепатит – обобщенное название для нескольких заболеваний печени. Все они имеют ряд общих признаков. Это хронические поражения печени, вызванные вирусами. Общим для данных патологий является и патогенез (характер развития заболевания). Соответственно клинические и лабораторно-инструментальные данные практически не различимы. Отличие заключается в факторе, вызывавшем заболевание.
Хронический вирусный гепатит — длительно текущее (более месяца) воспаление печени, вызванное вирусами. К таким микроорганизмам относятся следующие виды:
- вирус гепатита B;
- вирус гепатита C;
- вирус гепатита D;
- вирус гепатита G;
- вирус Эпштейн-Барра;
- вирусы кори и краснухи;
- герпес-вирусы.
Среди представленных выделяют два наиболее часто встречающихся. По наблюдениям ВОЗ, гепатит B встречается у 6%, а C — у 2% населения Земли. Все остальные вместе взятые вызывают заболевания печени в 5-6 раз реже. Поэтому данная патология рассматривается на примере гепатитов B и C.
Хронический вирусный гепатит характеризуется постепенным разрушением печеночных клеток. В результате чего орган теряет свои функции. А поскольку он является одним из важнейших в организме, это быстро приводит к смерти.
Любой, особенно хронический вирусный гепатит C, является исходом острого заболевания. В некоторых случаях этот период заметен и такие больные выявляются. Но у многих болезнь обнаруживается случайно, при прохождении обследования по другому поводу.
Хронический процесс подразумевает, что вирусы уже находятся в организме. Спустя месяц (примерный срок, так как у разных вирусов он отличается на 2-4 недели) после заражения все возбудители или прошли стадию репликации (размножения), или же еще находятся в ней.
Дальнейшее развитие патологии зависит от вида вируса. Клетки печени постепенно разрушаются, причем скорость восстановления значительно отстает. На месте погибших клеток формируется соединительная ткань и возникают другие изменения, характерные для фиброза. Поэтому исходом всех вирусных гепатитов является развитие цирроза печени. В ряде случаев возможно развитие рака.
Срок развития цирроза печени зависит от вида возбудителя. Самый продолжительный период — у хронического вирусного гепатита C. Срок от момента заражения до развития цирроза достигает 12-15 лет. А риск развития рака печени при инфицировании данным возбудителем выше, чем при воздействии всех остальных вирусов, взятых вместе.
Практически все вирусы гепатитов (кроме A и E) передаются от больного человека или носителя через кровь и другие биологические выделения (сперма, секрет желез влагалища, спинномозговая жидкость).
Высокий риск заражения у следующих групп людей:
- 1. Наркоманов, использующих внутривенный путь введения веществ.
- 2. Медицинских работников. Их профессиональная деятельность подразумевает контакт с биологическими жидкостями. Особенно это касается крови.
- 3. Пациентов, подвергающихся инвазивным методам лечения.
- 4. Гомосексуалистов. Они имеют контакт с кровью из-за своего девиантного (отклоняющегося от общепринятых норм) поведения.
- 5. Лиц, подвергающихся татуажу. Здесь риск связан с нарушением защитных свойств кожи во время процедуры, а также неделю после нее.
- 6. Лиц, имеющих незащищенные половые контакты с больным партнером. Поэтому вирусные гепатиты можно рассматривать как инфекции, передающиеся половым путем.
Вероятность заражения тем выше, чем больше вирусов. Больше всего их находится в крови, сперме и влагалищном секрете больных при обострении хронического гепатита. Меньше — в крови вирусоносителей и спинномозговой жидкости. Их полное отсутствие зафиксировано на коже, в секретах потовых и сальных желез.
Попадание вируса в организм не всегда приводит к развитию заболевания. Иногда развивается вирусоносительство. Но жизненный цикл вирусов всегда проходит через внедрение в клетки. Вне их эти микроорганизмы не проявляют каких-либо признаков жизни.
Жизненный цикл вирусов, вызывающих гепатит, состоит из следующих ступеней:
- 1. Прикрепление вирусной частицы (вириона) к печеночной клетке. Для этого у нее имеется ряд приспособлений. Например, вирус гепатита C (HVC) имеет на своей поверхности специальные рецепторы, обеспечивающие прикрепление к печеночной клетке (гепатоциту). При этом она определяет вирус как пузырек жидкости. Вирус гепатита B (HBV ) содержит специальные «якоря». Благодаря им он способен удерживаться на поверхности гепатоцита.
- 2. Попадание в клетку. Вирус (как это делает HVC) может быть буквально поглощен клеткой. То же самое происходит и с другими возбудителями. Вирус гепатита C освобождается от оболочки уже внутри клетки. У других (вирусы гепатитов B, D) этот процесс начинается после контакта с мембраной клетки. Она поглощает только содержимое вириона. Оболочка остается снаружи и постепенно саморазрушается.
- 3. Репликация. Данный процесс происходит у всех возбудителей. Смысл состоит в том, чтобы «заставить» клетку производить новые вирусы, а не выполнять свои функции. Для этого геном вируса (у одних это ДНК, у других — РНК) встраивается в хромосомы клетки. После чего их геном начинает «трудиться» для производства новых вирионов.
- 4. Выход из клетки. После создания вирусные геномы начинают покидать клетку. Для большинства возбудителей характерно полное ее разрушение при этом. Вирионы гепатита C «собираются» непосредственно внутри клетки. Вирионы гепатита B «одевают» капсулу на свой геном во время выхода через мембрану гепатоцита. Во время этого они берут часть ее молекул.
При вирусоносительстве происходит тот же цикл развития. Но здесь сильно удлинена фаза репликации. В ряде случаев она достигает нескольких десятилетий. Выход вирусных частиц не сопровождается гибелью гепатоцитов. Причины две: медленная репликация и малое количество синтезированных вирусных геномов. Причины появления вирусоносительства до конца еще не выяснены. Предполагается влияние человеческих генов и высокая степень иммунного ответа при первичном попадании вируса в кровь.
Все процессы при вирусоносительстве не вызывают каких-либо изменений самочувствия. Состояние печени пациента оценивается как норма. Но в крови и других биологических жидкостях могут присутствовать вирусы. Поэтому такой человек представляет еще большую опасность, так как может неосознанно заражать других.
В клинике заболеваний выделяют следующие синдромы:
- печеночной недостаточности;
- диспепсии;
- астено-вегетативных нарушений.
Синдром печеночной недостаточности при хроническом вирусном гепатите C, B, E, D и других проявляется признаками поражения гепатоцитов. У больного повышенное содержание в крови билирубина, печеночных ферментов (особенно АлАТ — аланиламинотрансферазы), продуктов обмена (индолы, скатолы и др.). Степень увеличения количества данных веществ прямо пропорциональна стадии гепатита. При хроническом стабильном течении и вне обострения заболевания все лабораторные показатели (врачи говорят о степени активности маркеров) незначительно выше нормы. А гипербилирубинемия (повышенное содержание билирубина в крови) не превышает норму более чем в 1,5 раза. Больной чувствует себя практически хорошо. Окружающие могут заметить только иктеричность (пожелтение) его склер.
Симптомы печеночно-клеточной недостаточности (желтуха, боли в правом подреберье) отчетливо отмечаются только при обострениях хронического процесса. С годами они будут все менее и менее выраженными. На стадии цирроза у больного развиваются два новых симптома. Они дополняют уже описанные. Это телеангиоэктазии (сосудистые звездочки) на коже туловища и асцит — скопление жидкости в брюшной полости. Еще одним характерным признаком является симптом «голова медузы». Это варикозное расширение околопупочных вен.
Диспепсические расстройства выражены:
- тошнотой и рвотой;
- вздутием живота;
- неустойчивостью стула (эпизоды поноса могут сменяться запорами и наоборот);
- снижением аппетита.
Данные признаки постоянно встречаются на протяжении всего периода заболевания. Меняется только их выраженность.
Астено-вегетативные нарушения (астено-вегетативный синдром) сопровождают больных с момента, когда болезнь приобретает хроническое течение. В отличие от первых двух синдромов, данный комплекс симптомов менее всего привязан к периодам обострений. Здесь преобладает постепенное нарастание симптомов по мере угасания функций печени.
- головная боль;
- сонливость днем и нарушения сна ночью, а на последних стадиях его полное отстутствие;
- слабость и похудение.
Головные боли в начале заболевания беспокоят редко. При хроническом гепатите C они не встречаются до момента развития цирроза. Сонливость днем и плохой сон ночью называются инверсией сна. Они характерны для поздних стадий заболевания, однако п ри некоторых формах (тот же гепатит C) появляются раньше остальных астено-вегетативных расстройств. Слабость и похудение связаны со снижением аппетита и нарушением обмена веществ из-за развития необратимых процессов в печени. Поэтому они появляются на ранних этапах развития цирроза и со временем становятся только более выраженными.
Самым важным лабораторным показателем заболеваний является наличие специальных маркеров. Это антигены вирусов (HBsAg, HBeAg, HBc и др) и антитела к ним (анти-HBs, анти-HBe и т. п.). Они позволяют точно определить вид возбудителя.
Неспецифические методы в диагностике гепатитов показывают только степень повреждения печени.
УЗИ выявляет изменения структуры органа и его размеров. При остром процессе и в периоде обострений печень увеличена. Ее структура не однородна.
Биохимический анализ крови позволяет выявить маркеры разрушения гепатоцитов (АлАТ и АсАТ) и признаки печеночной недостаточности (повышение билирубина за счет прямых фракций, появление в крови индолов и скатолов, снижение количества альбуминов).
В терапии вирусных заболеваний печени важны три категории лечебного воздействия:
- противовирусное;
- гепатопротекторное (поддержание и максимально возможное восстановление печени );
- снижение нагрузок на орган (соблюдение диеты и следование правилам здорового образа жизни ).
Противовирусное лечение должно быть начато сразу после уточнения диагноза. Основным препаратом является интерферон. Существует несколько его видов:
- 1. Интерферон -альфа (подвиды 2a и 2b).
- 2. Пэгинтерферон (подвиды 2a и 2b).
Хорошие результаты дает комбинация данных препаратов с Ремантадином и аскорбиновой кислотой. Витамин C обладает антиоксидантными свойствами. Это облегчает работу печеночным ферментам из группы детоксикантов (обеззараживающих). Ремантадин стимулирует выработку собственных интерферонов, что помогает справляться с вирусной нагрузкой.
При вирусном гепатите C доказана эффективность сочетания интерферонов с Рибаварином. По имеющимся данным, около 70% пациентов, получающих данную комбинацию (если у них нет сопутствующих болезней и они выполняют все рекомендации врача) добиваются полной остановки репликации вируса. Это способствует его постепенной полной элиминации (удалению из организма).
Гепатопротекторная терапия включает целый ряд препаратов. Все они относятся к разным группам, отличаются по механизмам действия. Это лекарственные средства на основе урсодеоксихолиевой кислоты (Урсосан и др.), Гептрал, Сниронолактон, витамин К и вся группа витаминов B.
При хроническом гепатите рекомендуется придерживаться определенных рекомендаций в плане диеты и отказа от вредных привычек (в первую очередь это касается употребления алкоголя). Рацион больного должен содержать термически обработанную и легкоусвояемую пищу. Это постные супы, отварные или приготовленные на пару нежирные сорта мяса, кисломолочные продукты, овощи и фрукты. Исключить следует мучное, копчености, жареную и жирную пищу.
Важно помнить, что некоторые препараты отрицательно влияют на работу гепатоцитов. Так, Ламивудин, используемый при ВИЧ инфекции, снижает активность печеночных клеток на уровне работы их генома. Это отрицательно сказывается на способности к регенерации. Поэтому при лечении пациентов с хроническим вирусным гепатитом данным препаратом и ему подобными надо обязательно следить за состоянием печени больных.
Специфическая профилактика заболеваний заключается в активной иммунизации населения. На сегодняшний день доказанную эффективность имеет вакцина против гепатита B. Она является обязательной для всех детей и включена в национальный календарь прививок. Взрослое население из групп риска проходит вакцинацию каждые 10 лет.
При вероятном заражении гепатитом нужно немедленно обратиться к врачу. По некоторым данным, в первые дни после инфицирования хорошим противовирусным эффектом обладает введение препаратов иммуноглобулина.
Здоровая печень — залог вашего долголетия. Этот орган выполняет огромное количество жизненно необходимых функций. Если были замечены первые симптомы заболевания желудочно-кишечного тракта или печени, а именно: пожелтение склер глаз, тошнота, редкий или частый стул, вы просто обязаны принять меры.
Рекомендуем обязательно прочитать мнение Елены Малышевой , о том как просто и быстро буквально за 2 недели восстановить работу ПЕЧЕНИ. Читать статью >>
источник
Однажды заразившись вирусом гепатита С, большинство инфицированных приобретают хронический гепатит С. Вероятность этого составляет около 70%.
Хронический гепатит С развивается у 85 % больных с острой формой инфекции. В процессе развития заболевания вполне вероятна цепочка острый вирусный гепатит →хронический гепатит→цирроз печени→ гепатоцеллюлярный рак.
Обратите внимание на то, что эта статья содержит только общие современные представления о хроническом гепатите С.
Хронический вирусный гепатит С — симптомы Намного опаснее хроническая форма — болезнь долгое время длится бессимптомно, сигнализируют о болезни лишь хроническая усталость, упадок сил и нехватка энергии.
Хронический гепатит С — это воспалительное заболевание печени, вызванное вирусом гепатита С, текущее без улучшения в течение 6 мес и более. Синонимы: Хронический вирусный Гепатит C (хвгс), Хроническая HCV-инфекция (от англ. hepatitis С virus), хронический гепатит С.
Вирусный гепатит С был открыт только в 1989 году. Заболевание опасно тем, протекает практически бессимптомно и клинически себя никак не проявляет. Острый вирусный гепатит C лишь в 15-20% случаев завершается выздоровлением, остальные переходят в хроническую форму.
В зависимости от степени активности инфекционного процесса выделяют хронические вирусные гепатиты с минимальной, слабо выраженной, умеренно выраженной, выраженной активностью, фульминантный гепатит с печеночной энцефалопатией.
Хронический вирусный гепатит C с минимальной степенью активности (хронический персистирующий вирусный гепатит) возникает в условиях генетически обусловленного слабого иммунного ответа.
КОД ПО МКБ-10 В18.2 Хронический вирусный гепатит С.
Распространённость хронической HCV-инфекции в мире составляет 0,5-2%. Выделяют области с высокой распространённостью вирусного гепатита С: изолированные поселения в Японии (16%), Заир и Саудовская Аравия (>6%) и др. В России заболеваемость острой HCV-инфекцией — 9,9 на 100 000 населения (2005 г.).
Хронический вирусный гепатит С за последние 5 лет вышел на первое место по заболеваемости и тяжести осложнений.
Существует 6 основных генотипов вируса гепатита С и более 40 подтипов. Именно с этим связана высокая частота развития хронического вирусного гепатита С.
Неспецифическая профилактика — см. «Хронический гепатит В».
Результаты исследований свидетельствуют о низкой вероятности передачи HCV-инфекции половым путем. Вакцина для профилактики гепатита С находится в стадии разработки.
Хронический гепатит C является одной из главных причин, приводящих к пересадке печени.
Определяют суммарные антитела к вирусу гепатита С (анти-HCV). Рекомендовано подтверждение положительного результата иммуноферментного анализа методом рекомбинантного иммуноблоттинга.
Возбудитель — покрытый оболочкой РНК-содержащий вирус диаметром 55 нм семейства Flaviviridae. Вирус характеризуется высокой частотой мутаций участков генома, кодирующих белки Е1 и E2/NS1, что обусловливает значительную изменчивость HCV-инфекции и возможность одновременного инфицирования разными типами вируса.
Передача инфекции происходит гематогенным путем, реже половым путем или от инфицированной матери плоду (3-5% случаев).
Вирус гепатита С передается через кровь. Половой путь является не актуальным и заражение вирусом гепатита С половым путем происходит редко. Передача вируса от матери во время беременности происходит, также, крайне редко. Кормление грудью не запрещено при гепатите С, но следует соблюдать осторожность при появлении крови на сосках.
Заразиться вирусом можно при нанесении татуировок, пирсинге, посещении маникюрного кабинета, медицинских манипуляциях с кровью, в том числе при переливании крови, введении препаратов крови, операциях, у стоматолога. Возможно также заразиться при общем использовании зубных щеток, бритвенных приборов, маникюрных принадлежностей.
При бытовых контактах заразиться вирусом гепатита С невозможно. Вирус не передается воздушно-капельным путем, при рукопожатии, объятиях и использовании общей посуды.
После попадания вируса в кровь человека, он с током крови поступает в печень, заражает печеночные клетки и там размножается.
Хронический вирусный гепатит С протекает, как правило, со скудной клинической картиной и преходящим уровнем трансаминаз.
В большинстве случаев заболевание протекает бессимптомно. У 6% больных выявляют астенический синдром. Часто наблюдается тупая непостоянная боль или тяжесть в правом подреберье (эти симптомы напрямую не связаны с HCV-инфекцией), реже — тошнота, снижение аппетита, кожный зуд, артралгии и миалгии.
Внепечёночные клинические проявления вирусного гепатита С:
- часто смешанная криоглобулинемия — проявляется пурпурой, артралгиями.
- поражением почек и редко нервной системы;
- мембранозный гломерулонефрит;
- синдром Шегрена;
- красный плоский лишай;
- аутоиммунная тромбоцитопения;
- поздняя кожная порфирия.
Анамнез позволяет получить сведения о возможном пути инфицирования и иногда о перенесённом остром гепатите С.
На доцирротической стадии малоинформативно, может быть незначительная гепатомегалия. Появление желтухи, спленомегалии, телеангиэказий указывает на декомпенсацию функции печени или присоединение острого гепатита другой этиологии (HDV, алкогольный, лекарственный гепатиты и др.).
Биохимический анализ крови при гепатите C: Цитолитический синдром отражает активность трансаминаз (АЛТ и АСТ). Однако их нормальные показатели не исключают цитологическую активность гепатита. При хроническом гепатите С активность АЛТ редко достигает высоких значений и подвержена спонтанным колебаниям. Постоянно нормальная активность трансаминаз и 20% случаев не коррелирует с выраженностью гистологических изменений. Только при повышенной активности АЛТ в 10 раз и больше можно (высокой степенью вероятности предполагать наличие мостовидных некрозов печени)
Согласно данным проспективных исследований, примерно у 30% пациентов с хроническим вирусным гепатитом С (ХВГС) активность аминотрансфераз сохраняется в пределах нормальных значений
Серологические исследования при гепатите C: основной маркер наличия вируса гепатита C в организме — HCV-PHK. Аити-HCV могут не выявляться у лиц с врождённым или приобретенным иммунодефицитом, у новорождённых от матерей-носителей или прииспользовании недостаточно чувствительных методов диагностики.
Перед началом противовирусной терапии необходимо определить генотип HCV и вирусную нагрузку (количество копий вирусной РНК в 1 мл крови; показатель также может быть выражен в ME). Например, генотипы 1 и 4 хуже поддаются лечению интерферонами. Значение вирусной нагрузки особенно велико при инфицировании HCV с генотипом 1, поскольку при ее значении ниже 2х10^6 копий/мл либо 600 МЕ/млвозможно сокращение курса лечения.
Лечению хронического гепатита C подлежат пациенты с высоким риском формирования цирроза печени, определяемому по биохимическим и гистологическим признакам. Терапия хронического гепатита С направлена на достижение устойчивого вирусологического ответа, то есть элиминации сывороточной HCV-PHK через 6 месяцев после окончания противовирусной терапии, поскольку в этом случае рецидивы заболевания редки.
Вирусологический ответ сопровождают биохимические (нормализация АЛТ и ACT) и гистологические (снижение индекса гистологической активности ииндекса фиброза) изменения. Гистологический ответ может быть отсроченным, особенно при исходном фиброзе высокой степени. Отсутствие биохимического и гистологического ответа при достижении вирусологического требует тщательного исключения других причин повреждения печени.
- Нормализация активности сывороточных трансаминаз.
- Элиминация сывороточной HCV-PHK.
- Нормализация или улучшение гистологической структуры печени.
- Предотвращение осложнений (цирроз, рак печени).
- Снижение смертности.
Противовирусная терапия хронического гематита C включает применение интерферонов альфа (простых или пегилированиых) в комбинации с рибавирином.
Схема фармакотерапии гепатита C зависит от генотипа HCV и массы тела пациента.
Препараты применяются в комбинации.
• Рибавирин внутрь 2 раза в сутки во время еды в следующей дозе: при массе тела до 65 кг — 800 мг/сут, 65-85 кг — 1000 мг/сут, 85-105 кг 1200 мг/сут. выше 105 кг — 1400 мг/сут.
• Интерферон альфа в дозе 3 млн ME З раза в неделю в виде внутримышечных или подкожных инъекций. Или подкожно пегинтерферон альфа-2а в дозе 180 мкг 1 раз в неделю. Или подкожно пегинтерферон альфа-2b в дозе 1,5 мкг/кг 1 раз в неделю.
При инфицировании HCV с генотипом 1 или 4 продолжительность курса комбинированного лечения составляет 48 нед.При инфицировании HCV с другим генотипом эту схему лечения применяют в течение 24 нед.
В настоящее время идет разработка новых противовирусных препаратов ингибиторов ферментов HCV (протеаз, геликаз, полимераз). При компенсированном циррозе печени в исходе хронического гепатита С противовирусное лечение проводят по общим принципам. При этом вероятность для снижения устойчивого вирусологического ответа ниже, а частота побочных эффектов лекарственных средств выше, чем при лечении пациентов без цирроза печени.
Частота развития цирроза печени при ее типичном течении хронического гепатита С достигает 20-25%. Однако возможны колебания этого показателя в значительных пределах, потому что развитие цирроза печени зависит от индивидуальных особенностей течения болезни и дополнительных повреждающих факторов (особенно алкоголя). Процесс формирования цирроза печени длится от 10 до 50 лет (в среднем — 20 лет). При инфицировании в возрасте 50 лет и старше прогрессирование заболевания ускорено.
Риск развития гепатоцеллюлярной карциномы у больных с циррозом печени составляет от 1,4 до 6,9%. Единственным способом предотвращения тяжёлых осложнений хронического гепатита С у пациентов с высоким риском прогрессирования болезни служит противовирусная терапия.
Даже при декомпенсированномциррозе она снижает риск развития гелатоцеллюлярной карциномы до 0,9-1,4% вгод, а потребность в трансплантации печени — со 100 до 70%.
источник
Хроническому гепатиту В не всегда предшествует распознаваемая острая форма гепатита В. Однако иногда непосредственно после острого эпизода наступает хронизация. В других случаях, несмотря на внезапное начало, сходное с острым заболеванием, хронический гепатит уже имеет место. Примерно у 10% взрослых больных, страдающих острым гепатитом В, HBsAg не исчезает из сыворотки крови в течение 12 нед, и они становятся хроническими носителями. Новорождённые, заболевшие гепатитом В, становятся хроническими носителями в 90% случаев.
Основными путями передачи вируса гепатита В являются парентеральный (различные инъекции, особенно внутривенные, переливания крови, ее заменителей и компонентов), половой и от матери к плоду.
Острый вирусный гепатит В проявляется в безжелтушной, желтушной или в фульминантной формах. После разрешения острого вирусного гепатита В через 4-6 недель от начала болезни HBsAg исчезает из сыворотки.
Переход процесса в хронический вирусный гепатит сопровождается HBsAg-емией. Хронический вирусный гепатит В (ХВГ-В) может эволюционировать в цирроз печени (ЦП), на фоне которого может развиться рак печени.
Хронический гепатит В — это исход острого гепатита B. обусловленный персистированием в организме вируса гепатита В. Принято разделять хронический гепатит В на 2 основных варианта по принципу инфицированности «диким» (НВe-позитивный хронический В) или мутантным вариантом HBV (НВe-негативный анти-НВe-позитивный вирусный гепатит В — pre-core/core-promoter мутантные варианты). Каждый из этих вариантов имеет неравномерное распространение в различных регионах, отличается определённым биохимическим и репликационным профилем активности HBV и ответом на лечение как интерфероном, так и нуклеозидными аналогами. У больного на ранних этапах хронический гепатит В может обнаруживаться как «дикий» тип HBV, так и НВeАg-негативный мутантный штамм. По мере увеличения длительности инфицирования под действием иммунной системы организма происходит эволюция «дикого» штамма вируса и процентное содержание мутантных форм постепенно начинает преобладать. и впоследствии мутантный вариант вытесняет «дикий» тип вируса. В связи с этим считается, что HBеAg-негативный хронический вирусный гепатит В — это фаза естественного течения хронической HBV-инфекции, а не отдельная нозологическая форма. Предлагается также различать хронический гепатит В с высокой и низкой репликативной активностью. Использование ПЦР позволило выявить больных с низким уровнем виремии и установить взаимосвязь между постоянно высоким уровнем вирусной нагрузки и неблагоприятными исходами заболевания — циррозом печени и гепатоцеллюлярной карциномой. Постоянно высокий уровень вирусной нагрузки в настоящее время предлагается рассматривать в качестве одного из критериев назначения пациенту с хронической HBV-инфекцией противовирусной терапии.
Однако только по результатам морфологического исследования печени можно диагностировать гепатит той или иной активности и стадии на основании оценки таких показателей, как выраженность воспаления и фиброза. Таким образом, каждый пациент с определяемым уровнем HBV должен рассматриваться как больной хроническим гепатитом В, а диагностированная морфологически степень активности гепатита и стадия фиброза в сочетании с динамикой активности АЛТ и уровня вирусной нагрузки позволяет клиницисту поставить точный диагноз и принять решение о целесообразности или нецелесообразности начала противовирусной терапии в настоящий момент времени.
Критериями бессимптомного носительсгва HBV служит сочетание ряда признаков: персистенция HBsAg в течение 6 мес и более при отсутствии серологических маркёров репликации HBV (HBeAg, анти-НВcIgM), нормальные показатели печёночных трансаминаз. отсутствие гистологических изменений в печени или картина хронического гепатита с минимальной некрозо-воспалительной активностью [индекс гистологической активности (ИГА) 0-4] и уровень ДНК HBV 5 копий/мл.
С точки зрения морфологии печени «неактивное носительство HBsAg» можно определить как персистирующую HBV-инфекцию без выраженного воспалительно-некротического процесса в печени и фиброза. Несмотря на благоприятный в целом прогноз для большинства таких пациентов, статус «неактивного вирусоносителя» нельзя считать постоянным состоянием, так как у пациентов, находившихся в фазе «неактивного носительства HBsAg», возможна реактивация HBV-инфекции и повторное развитие выраженного воспалительно-некротического процесса в печени. У данной категории лиц также не исключено формирование цирроза и развитие гепатоцеллюлярной карциномы, что обосновывает необходимость пожизненного динамического наблюдения за этой группой пациентов. В то же время у 0,5% «неактивных носителей HBsAg» ежегодно происходит спонтанная элиминация HBsAg, и у большинства этих пациентов в последующем регистрируются в крови анти-НВs.
Хроническая HBV-инфекция характеризуется широким спектром клинических вариантов течения и исходов заболевания. Выделяют 4 фазы естественного течения хронической HBV-инфекции в зависимости от присутствия в крови больного HBeAg, степени повышения АЛТ и уровня виремии: фазу иммунной толерантности, фазу иммунного клиренса, фазу иммунного контроля и фазу реактивации.
Независимые факторы риска развития гепатоцеллюлярной карциномы — мужской пол пациента, курение, злоупотребление алкоголем, повышенный уровень АЛТ, присутствие HBeAg. постоянно высокий уровень ДНК HBV (>10 5 копий/мл, или 20 000 ME).

Хронический гепатит, вызванный HBV-инфекцией, обусловленной «диким» типом вируса HBV, распространён в основном в Европе и Северной Америке, но также встречается в регионах с высоким уровнем носительства HBsAg. Характеризуется постоянно повышенной активностью печёночных трансфераз и высоким уровнем виремии. В зависимости от возраста на момент инфицирования этот вариант вирусного гепатита В протекает различно. У детей, инфицированных внутриутробно или перинатально до 18-20-летнего возраста, наблюдают фазу иммунной толерантности — нормальный уровень АЛТ, отсутствие клинических признаков болезни, минимальные гистологические изменения в печени, но наличие высокого уровня репликации ДНК HBV и HBeAg-емия. По достижении совершеннолетия у части этих больных происходит спонтанный клиренс HBeAg. Иммунный клиренс HBeAg может протекать бессимптомно или сопровождаться клиническими признаками острого гепатита В. В дальнейшем может наступить ремиссия заболевания и переход в фазу хронической HBV-инфекции с неопределяемым уровнем HBV ДНК на фоне стойкой HBsAg-eмии.
Однако у значительной части лиц, инфицированных внутриутробно или перинатально, в дальнейшем развивается HBеАg-позитивный хронический вирусный гепатит В с повышенным уровнем АЛТ в сыворотке крови, так и не наступает сероконверсия HBeAg/aнти-HBе и формируется прогрессирующее течение гепатита с возможным исходом в цирроз печени. Если инфицирование происходит в детском возрасте, то большинство НВ Ag-позитивных детей имеют повышенный уровень АЛТ в сыворотке крови, а сероконверсия HBeAg в анти-НВe обычно происходит в возрасте 13-16 лет. У пациентов, инфицированных в зрелом возрасте (характерно для Европы и Северной Америки), заболевание характеризуется наличием клинической симптоматики, стойко повышенной активностью АЛТ. наличием HBeAg и ДНК HBV в крови, гистологической картиной хронического гепатита. Среди пациентов всех возрастных групп с HBV-инфекцией, приобретённой в детском возрасте или во взрослом состоянии, частота спонтанной элиминации HBeAg из организма составляет от 8 до 12% в год. Частота спонтанного клиренса HBsAg составляет 0,5-2% в год. В целом из числа больных хронической HBV-инфекцией 70-80% становятся с течением времени бессимптомными носителями, а у 20-50% больных хронической HBV-инфекцией развивается прогрессирующее заболевание и в течение 10-50 лет может сформироваться цирроз печени и гепатоцеллюлярная карцинома.

Хронический гепатит, вызванный мутантным вариантом HBV, характеризуется наличием в крови анти-НВe, отсутствием HBeAg и более низкой концентраций HBV по сравнению с HBcAg-пoзитивным вирусным непатитом В. Хронический HBeAg-негативный вирусный гепатит В — наиболее частая форма в Южной Европе и Азии, в Северной Европе и США он встречается у 10-40% лиц с хронической HBV-инфекцией. В средиземноморском регионе заражение этим вариантом вирусного гепатита В, как правило, происходит в детстве, протекает бессимптомно в течение 3-4 десятилетий, приводя к циррозу печени в среднем к 45-летнему возрасту. Течение HBeAg-негативного хронического вирусного гепатита В характеризуется или стойко повышенной активностью ACT и АЛТ (3-4-кратное превышение нормы), что наблюдают у 3-40% пациентов, или флюктуирующей активностью ACT и АЛТ (45-65%) и редко встречающимися длительными спонтанными ремиссиями (6-15%) случаев. Переход HBeAg-негативного хронического гепатита В в неактивную нерепликативную фазу вирусоносительства или самопроизвольное выздоровление почти не встречают.

Составляющие компоненты понятия «ответ на лечение» в настоящее время определены и стандартизированы.
- Биохимический ответ (подразумевается, что до лечения у больного был повышенный уровень АЛТ) — нормализация показателей АЛТ на фоне терапии.
- Гистологический ответ — улучшение показателей гистологической активности на 2 балла (по шкале ИГА — индекс гистологической активности — 0-18 баллов) без ухудшения показателей фиброза или с улучшением по этому показателю при сравнении результатов биопсии печени до и после окончания лечения.
- Вирусологический ответ — снижение уровня вирусной нагрузки в крови до неопределяемого уровня (зависит от чувствительности применяемого метода и тест-системы) и исчезновение HBeAg у больного с наличием HBeAg в крови до начала лечения.
- Полный ответ — наличие критериев биохимического и вирусологического ответа и исчезновение HBeAg.
Также выделяют следующие понятия: ответ на лечение на фоне терапии, постоянный ответ на фоне терапии (на протяжении всего курса), ответ по окончании терапии (в конце запланированного курса лечения), устойчивый ответ после окончания терапии на шестом месяце и устойчивый ответ после окончания терапии на 12-м месяце.
Используются также следующие термины при характеристике обострений:
- вирусологическое обострение (breakthrough) — появление или увеличение вирусной нагрузки HBV ДНК более чем на 1xIg10 (десятикратное увеличение) после достижения вирусологического ответа на фоне противовирусной терапии;
- вирусологический прорыв (rebound) — увеличение уровня вирусной нагрузки HBV ДНК больше 20 000 МЕ/мл или увеличение уровня вирусной нагрузки HBV ДНК больше, чем было зарегистрировано до лечения на фоне продолжающейся противовирусной терапии. Длительность лечения, в том числе и после достижения конечной цели лечения (закрепление результата, консолидирующая терапия), зависит от варианта хронического вирусного гепатита В и типа препарата, которым проводят лечение.
Лечение хронического гепатита В проводят препаратами интерферона или аналогами нуклеозидов.
В Украине для лечения хронического гепатита В зарегистрированы 2 типа препаратов интерферона (стандартный интерферон альфа, пегилированнын интерферон альфа-2) и 3 аналога нуклеозидов: ламивудин, энтекавир и телбивудин.
Лечение стандартным интерфероном рекомендуют для больных хроническим гепатитом В с невысокой вирусной нагрузкой и повышенным уровнем аминотрансфераз в сыворотке крови (более 2 норм), так как при высоком уровне вирусной нагрузки и нормальных показателях АЛТ лечение малоэффективно. Лечение стандартным интерфероном больных НВe-позитивным хроническим гепатитом В позволяет достичь сероконверсии HBeAg/aнти-HBe у 18-20% больных, стойкий биохимический ответ регистрируют у 23-25% больных, а вирусологический ответ на лечение — у 37% больных. У 8% пациентов, ответивших на лечение, удаётся достичь полного ответа на терапию (исчезновение HBsAg). При HBeg-негативном хроническом гепатите В, несмотря на больший процент отвечающих на терапию, в процессе лечения (60-70% вирусологического и биохимического ответа) стойкий ответ регистрируют только у 20% больных, а в большинстве случаев регистрируют обострение после отмены терапии. Лечение проводят в течение 16 нед в дозе 5 млн ME ежедневно или 10 млн ME три раза в неделю подкожно.
Пегилированный интерферон альфа-2 имеет такие же показания, как стандартный интерферон, однако эффективность лечения выше по показателю сероконверсии (27-32%). Лечение проводят в течение 48 нед в дозе 180 мкг 1 раз в неделю подкожно.
У больных НВе-позитивным хроническим гепатитом В удаётся достичь сероконверсии HBeAg/aнти-НВе в 16-18% случаев при применении 100 мг препарата перорально один раз в сутки в течение года и в 27% случаев при применении этого препарата в течение 2 лет. Улучшение гистологической картины печени зафиксировано независимо от сероконверсии приблизительно у 50% больных. У больных HBeAg-негативным хроническим гепатитом В на фоне лечения ламивудином в течение 48-52 нед вирусологический и биохимический ответ отмечают у 70% пациентов, но после отмены терапии у 90% больных регистрируют возврат к виремии и повышение активности АЛТ. Улучшение гистологической картины печени также регистрируют более чем у половины пациентов после годового курса терапии. Полный вирусологический ответ, как правило, не регистрируют. Комбинированная терапия интерфероном и ламивудином не показала преимуществ перед монотерапией пегилированными интерферонами.
Существенный недостаток терапии ламивудином — высокая вероятность развития резистентности к препарату (17-30% через 2 года) вследствие мутации вируса. Лечение может быть закончено через 6 мес после достижения сероконверсии (6 мес консолидированной терапии). Лечение проводят в дозе 100 мг ежедневно per os. Ламивудин характеризуется хорошим профилем безопасности.
Энтекавир наиболее эффективно и быстро подавляет репликацию HBV в течение 48 нед лечения (67 и 90% эффективности при НВe-позитивном и НВe-негативном хроническом гепатите В соответственно) и с более чем 70% эффективностью формирования биохимической ремиссии при той и другой форме хронического гепатита В. Эффект быстрого снижения уровня вирусной нагрузки регистрируют в том числе у пациентов с исходно высокой репликативной активностью. Гистологический ответ регистрируют у 70-72% пациентов при НВe-позитивном и НВe-негативном хроническом гепатите В через 48 нед терапии. Частота сероконверсии НВe/анти-НВe через год терапии не превышает 21%, но повышается при увеличении длительности лечения (у 11% пациентов продолживших лечение ещё на год). Существенным преимуществом энтекавира служит низкая вероятность развития резистентности к лечению (менее 1% через 5 лет терапии). Оптимальная длительность лечения не определена. Лечение энтекавиром проводят в дозе 0,5 мг ежедневно per os. Длительность консолидирующей терапии при НВe-позитивном вирусном гепатите В рекомендуют в течение не менее 6 мес. Для пациентов с развившейся резистентностью или рефрактерностью к ламивудину лечение проводят в дозе 1,0 мг ежедневно не менее 6 мес. Энтекавир характеризуется хорошим профилем безопасности.
Телбивудин характеризуется эффективным подавлением репликации HBV в течение 48 нед лечения (60 и 88% эффективности при НВе-позитивном и НВе-негативном хроническом гепатите В соответственно и с более чем 70% эффективностью формирования биохимической ремиссии при той и другой форме хронического вирусного гепатита В). Гистологический ответ регистрируют у 65-67% пациентов при НВе-позитивном и НВе-негативном хроническом гепатите В. Частота сероконверсии НВе, анти-НВе через год терапии не превышает 23%. Риск развития резистентности к телбивудин), существенно меньший, чем к ламивудину, но выше, чем при лечении энтекавиром (8-17% через 2 года терапии). Телбивудин характеризуется хорошим профилем безопасности. Лечение телбивудином проводят в дозе 600 мг ежедневно per os. Длительность консолидирующей терапии при НВе-позитивном вирусном гепатите В рекомендуют в течение не менее 6 мес.
Больные хроническим гепатитом В трудоспособны. Рекомендовано наблюдение инфекшюкпснн; поликлиники, специалиста гепатологического центра. В случае ферментативное: обострения заболевания рекомендуют освобождение от работы, при повышении активности АЛТ более 10 норм рекомендована госпитализация. Больные циррозом печени ограниченно трудоспособны в отсутствие декомпенсации и нетрудоспособны при наличии симптомов декомпенсации заболевания.
Энтекавир (Бараклюд) является аналогом нуклеозида гуанозина с мощной и селективной активностью в отношении ДНК-полимеразы вируса гепатита В. Он быстро и сильно подавляет репликацию вируса до неопределяемого уровня, а также характеризуется низким уровнем резистентности.
Показания к применению. Препарат показан для лечения взрослых пациентов с хроническим гепатитом В, сопровождающейся компенсированной функцией печени, признаками активной репликации вируса и воспаления печени.
В настоящее время клиническая эффективность энтекавира установлена в шести клинических исследованиях II-III фазы, ещё двенадцать исследований II-IV фазы планируются для изучения эффективности энтекавира у отдельных категорий пациентов, а также для определения сравнительной эффективности с другими противовирусными препаратами. Следует отметить, что большинство клинических исследований препарата энтекавир проводилось с участием российских исследовательских центров.
По результатам регистрационных клинических исследований, в которых приняло участие в общей сложности около 1700 пациентов с хроническим гепатитом В, энтекавир продемонстрировал максимальную способность подавлять репликацию вируса гепатита В и минимальный риск развития резистентности, особенно у пациентов, ранее не получавших аналогов нуклеозидов.
Бараклюд хорошо переносится, обладает высоким профилем безопасности, как и ламивудин, удобен в применении (одна таблетка в сутки). На основании этого препарат включён в современные рекомендации по лечению пациентов с хроническим гепатитом В в качестве препарата первой линии (например, рекомендации Американской ассоциации по изучению болезней печени, 2007; рекомендации Европейской ассоциации по болезням печени, 2008).
Способ применения и дозы. Бараклюд следует принимать внутрь натощак (то есть не менее чем через 2 ч после еды и не позднее чем за 2 ч до следующего приёма пищи). Рекомендуемая доза Бараклюда составляет 0,5 мг один раз в день. Рефрактерным к ламивудину пациентам (то есть, пациентам в анамнезе с виремией вирусом гепатита В, сохраняющейся на фоне терапии ламивудином, или пациентам с подтверждённой резистентностью к ламивудину) рекомендуется назначать 1 мг энтекавира один раз в день.
источник
Вирусные заболевания печени классифицируются по степени активности гепатита. Клиническая картина каждого вида и определение присущих ей симптомов обусловлено репликативной активностью вируса и тем, насколько выражено воспаление в печени. При этом принято выделять такие биологические фазы развития вируса, как репликация и интеграция. В фазе репликации иммунная агрессия выражена сильнее, чем в фазе интеграции, так как в этот период происходит размножение вируса. В первой фазе геном вируса и геном клетки печени существуют отдельно друг от друга, а в фазе интеграции генетический материал вируса встраивается в геном клетки печени.
На второй стадии добиться изгнания вируса из организма уже невозможно, и болезнь переходит в хроническую форму. Тяжесть поражения печени и сопутствующие этому симптомы определяются активностью вируса.
Классификация хронических вирусных гепатитов (ХВГ) в зависимости от активности вируса выглядит так:
- гепатит с минимальной активностью;
- гепатит с низкой активностью;
- гепатит с умеренной степенью активности;
- ХВГ с высокой степенью активности;
- ХВГ с холестазом (патологический процесс, связанный с застоем желчи).
Поэтому обнаруженный у человека неактивный гепатит С — это повод незамедлительно обратиться к специалистам и начать лечение. Из-за того что это заболевание зачастую протекает бессимптомно, и определить его на ранней стадии очень тяжело, больные узнают о своем диагнозе очень поздно. К тому моменту в организме, как правило, уже произошли необратимые изменения и лечение не приносит положительных результатов.
Для гепатита с минимальной степенью активности свойственно бессимптомное течение. Общее состояние здоровья и самочувствие людей остаются практически неизменными, жалоб практически нет. Во время обострения болезни вероятно появление симптомов вирусного поражения печени. Это может быть:
-
тошнота;
- внезапные боли в животе;
- потеря аппетита;
- повышенная утомляемость, усталость.
Еще реже возможно появление кожных высыпаний, характерных для заболеваний печени. К ним относятся телеангиэктазии, расширение капилляров, появление сосудистого рисунка или синяков на каком-либо участке тела. В большинстве случаев единственным симптомом, указывающим на поражение вирусом клеток печени, является увеличение ее размеров и уплотнение структуры. Селезенка увеличивается крайне редко, болезненных ощущений нет.
При проведении исследования крови можно обнаружить признаки цитолиза (процесс разрушения определенных клеток) умеренной степени — увеличение активности АлАТ и АсАТ (печеночные ферменты) в 1,5–2 раза. Увеличение количества билирубина наблюдается крайне редко. Может присутствовать повышенное содержание общего белка — до 9 г/л.
Чаще возникает такое явление, как гипергаммоглобулинемия (представляет собой повышенное содержание в крови иммуноглобулинов), и отмечается повышенное содержание белка. Приблизительно у трети заболевших обнаруживаются гистологические признаки поражения печени.
Этот вид заболевания носит еще название хронического активного гепатита с умеренной активностью и на сегодняшний день является самой распространенной формой хронического гепатита. Количество симптомов в сравнении с гепатитом с низкой степенью активности растет. К ним относятся:
-
повышенная утомляемость;
- нарушения сна;
- частые головные боли;
- снижение аппетита;
- тошнота;
- появление болевого синдрома — ноющая боль в подреберье с правой стороны.
Постоянным признаком этого вида гепатита является патологическое увеличение размеров печени, называемое гепатомегалией. При ощупывании больной испытывает боль, практически всегда наблюдается увеличение на 2–3 см размеров селезенки. Возможно появление кожных высыпаний, болей в суставах (артралгии), нарушений в работе почек. Показатели АлАТ и АсАТ в крови превышают нормальные уже в 5–10 раз. Еще отмечается резкое превышение количества белка и иммуноглобулинов в крови больного.
У части заболевших наблюдаются кожные реакции, артралгии, лихорадка. Показатели АлАТ и АсАТ более чем в 10 раз превышают норму, из-за этого сильно завышены показатели билирубина, иммуноглобулина, а также наблюдается нарушение белкового обмена в крови.
Это довольно редко встречающаяся форма вирусного гепатита. Интоксикации организма при ней нет, общее самочувствие больного обычно удовлетворительное. Гепатомегалия (увеличение размеров печени) небольшая, 5 см, селезенка увеличена редко. Выражена желтушность кожных покровов и сильный зуд, который появляется задолго до окрашивания кожных покровов.
При этом типе активного гепатита резко возрастает активность печеночных ферментов и быстро ухудшаются показатели крови. Со временем развивается билиарный цирроз печени, лечение которого малоэффективно, это заболевание имеет неблагоприятный прогноз для жизни.
Еще недавно вирусный гепатит считался неизлечимым заболеванием, сегодня уже возможно его излечение, если он диагностирован на ранней стадии.
Чем ниже активность вируса и чем меньше предпосылок для развития цирроза печени, тем более благоприятный прогноз на жизнь имеет больной.
источник




 тошнота;
тошнота; повышенная утомляемость;
повышенная утомляемость;