Характерным признаком вирусного гепатита С является изменение состава крови. Уровень билирубина не становится исключением. Данное соединение представляет собой фермент, характеризующийся зеленовато-желтым цветом. Вещество можно обнаружить в крови, желчи, урине и каловых массах.
Метаболический обмен во многом зависит от функциональности печени. Поэтому возникновение частичной дисфункции этого паренхиматозного органа в любом случае сказывается на концентрации жизненно важного фермента.
Показатели билирубина при гепатите С существенно снижаются или увеличиваются.
Выделяют несколько разновидностей пигмента, среди них:
- Непрямой – формируется из-за распада гемоглобина. Билирубин этого типа сразу проникает в печень, после чего начинается его взаимодействие с ферментами. Вещество отличается высокой токсичностью. Непрямой билирубин невозможно растворить в воде. Он опасен тем, что после поступления в функциональные клетки он провоцирует развитие патологических изменений. Соединение растворяется в липидах.
- Прямой – фермент образуется благодаря сочетанию непрямого билирубина и глюкуроновой кислоты. Выводится из организма через желудочно-кишечный тракт.
- Общий – его возникновение обусловлено взаимодействием несвязанных и связанных соединений.
Уровень билирубина определяют в ходе диагностического обследования. Данный показатель довольно часто изменяется, поэтому лабораторные анализы повторяют регулярно. О прогрессировании гепатита С свидетельствуют клинические проявления желтухи. К ним причисляют изменение оттенка кожных покровов, слизистых оболочек, склеры глаз.
Исследование на билирубин обязательно назначают беременным женщинам. Гепатитом С можно заразиться трансплацентарным путем. Он опасен как для матери, так и для ребенка. Количество фермента напрямую зависит от его индивидуальных особенностей, стадии и генотипа заболевания.
В функции печени входит разложение токсических продуктов белкового обмена и преобразование пищи. Гепатит С является сложной патологией. Из-за отсутствия эффективной вакцины заболевание распространено по всему миру. Число заболевших с каждым годом увеличивается. Распознать гепатит на ранней стадии сложно, он часто развивается бессимптомно.
Небольшое количество билирубина образуется в организме. Если печень функционирует нормально, выработанного фермента будет вполне достаточно. При наличии патологических изменений больному необходимо соблюдать все рекомендации лечащего врача.
Суточная норма билирубина зависит от половой принадлежности, возраста и имеющихся хронических заболеваний. У женщин концентрация ферментов часто понижена. Это обусловлено тем, что у них вырабатывается меньшее количество указанного компонента, чем у мужчин. То же касается несовершеннолетних пациентов. В красных кровяных тельцах, образующихся в организме плода, присутствует особый гемоглобин. В течение первых месяцев после рождения его структура становится стандартной.
Ежедневно должно выделяться не больше 300 мг. Билирубин образуется на основе гемоглобина. Последний возникает в результате распада эритроцитов. Эти компоненты крови сохраняют свою жизнеспособность на протяжении 4 месяцев. Непрямой билирубин поступает в печень по току крови. Уровень билирубина определяют с помощью биохимического анализа. Для взрослого человека нормой считается 8,5–20,5 единиц.
Отклонения свидетельствуют о том, что организм не может полноценно выполнять свои функции. Чтобы выявить точную причину недомогания, потребуется комплексное лечение. Несостоятельность печени часто возникает у новорожденных детей, которые еще не прошли адаптацию. Концентрация билирубина может измениться вследствие следующих факторов:
- алкоголизм;
- синдром Жильбера;
- злоупотребление медикаментозными препаратами;
- авитаминоз (недостаток метилкобаламина и кобамамида);
- отравление.
Изменение уровня происходит не только при гепатите С. Причиной недомогания может быть панкреатит или желчекаменная болезнь. Токсическое вещество обнаруживают в урине, если больной страдает от вирусного гепатита и/или закупорки желчных протоков.
Чтобы определить уровень билирубина проводят биохимический анализ. Для этого у больного берут кровь из вены. Биологический материал сдают утром на голодный желудок. За несколько дней до процедуры пациент должен забыть про выпивку, употребление острых и жирных блюд. То же касается приема лекарственных средств. Также больному рекомендуется избегать стрессовых ситуаций и чрезмерной двигательной активности. Расшифровка результатов клинического исследования должна осуществляться узкопрофильными специалистами.
Инфекционное заражение может произойти несколькими способами. В группе риска находятся медицинские работники, сотрудники салона красоты, люди, злоупотребляющие наркотиками. Риск инфицирования становится высоким, если человек:
- Нуждается в гемодиализе, переливании крови и ее компонентов.
- Не соблюдает правила гигиены.
- Ведет асоциальный образ жизни.
- Увлекается татуажем.
- Посещает салоны красоты, стоматологический кабинет.
Уровень билирубина определяют в следующих ситуациях:
- При прохождении комплексной диагностики.
- Возникновение желтушного синдрома.
- Появление клинических проявлений анемии, панкреатита, гепатита, холецистита и злокачественной опухоли.
- При интоксикации организма.
Весомым поводом для беспокойства становится появление таких симптомов, как частые позывы к мочеиспусканию, сильные головные боли, диспепсическое расстройство, снижение трудоспособности.
Уровень прямого билирубина у здорового человека не должен превышать 75–80% от общего объема. Концентрация может повыситься из-за:
- ускоренной деструктуризации красных кровяных телец;
- частичной дисфункции паренхиматозного органа;
- проблем с удалением шлаков и токсинов из организма.
К усугубляющим факторам причисляют злоупотребление алкогольными напитками, гепатоз пигментного типа, прием вредных химических соединений, медикаментозную терапию. Продолжительность инкубационного периода при гепатите С равна 12 месяцам. В большинстве случаев заболевание из острой формы может перейти в хроническую фазу. На этой стадии патологии риск развития негативных последствий существенно увеличивается. Среди наиболее серьезных выделяют цирроз печени и рак.
У пациента, страдающего от патологических изменений в паренхиматозном органе, показатель общего билирубина обычно не превышает 21,0 мкмоль/л. О появлении гипербилирубинемии свидетельствует концентрация, равная больше 17,1 мкмоль/л. Подобное повышение может спровоцировать повреждение функциональных клеток. Желтушный синдром развивается, если уровень в крови составляет от 30 до 35 мкмоль/л. Выделяют тяжелую (больше 160 мкмоль/л), среднюю (от 87 до 160 мкмоль/л) и легкую (меньше 86 мкмоль/л) формы.
При печеночной коме концентрация указанного соединения может достигнуть 300 мкмоль/л. Для уточнения результата используют диагностический комплекс из биохимического исследования крови, общего анализа мочи, биопсии пораженной ткани паренхиматозного органа. Сбои в билирубиновом обмене игнорировать категорически запрещено. При отсутствии своевременного лечения заболевание будет прогрессировать.
Нормализовать уровень фермента можно посредством:
- противовирусной терапии (с включением интерферонов);
- правильного рациона питания;
- диуретиков, гормонов и гепатопротекторов;
- хирургического вмешательства.
Стабилизацию желательно осуществлять в стационарных условиях. Положительного эффекта добиваются с помощью лекарственных средств, активирующих процесс синтеза билирубина. Действие данных медикаментов повышается посредством внутривенных растворов альбумина и глюкозы. Лечение должно происходить под руководством доктора.
При этом пациент обязательно проходит контрольные клинические исследования. Врач, ориентируясь на полученные результаты, оценивает результаты принятых лечебных мер, предупреждает рецидив и при необходимости корректирует терапевтическую схему.
При вирусном гепатите С больной нуждается в срочном лечении. Чем раньше оно начнется, тем больше шансов на полное выздоровление. Эффективный медикаментозный комплекс ведет к ускорению регенерации гепатоцитов и стабилизации уровня билирубина. Если лекарства не оказывают соответствующего лечебного воздействия на повышенный уровень жизненно важного фермента, доктор проводит хирургическую операцию. Срок лечения определяют при индивидуальном подходе к каждому пациенту.
Больному придется отказаться от пагубных зависимостей. В противном случае для нормализации уровня билирубина требуются более длительная терапия, строгая диета и регулярное посещение узкопрофильных специалистов. Снижение/увеличение концентрации билирубина считается специфическим симптомом, проявляющимся при печеночных патологиях, в частности, гепатите С. Поэтому пренебрегать консультацией нефролога и регулярными медицинскими обследованиями не следует.
источник
Каким бывает билирубин при гепатите? Различают легкую форму желтухи — при концентрации билирубина в крови до 86 мкмоль/л среднетяжелую — 87-159 мкмоль/л и тяжелую — свыше 160 мкмоль/л.
Билирубин – это пигмент, имеющий желто-зеленоватую окраску. В случае перенасыщения крови этим веществом у человека могут появиться различные болезни, например, желтуха. В других случаях нахождение такого вещества в крови является одним из симптомов серьезной болезни печени или крови. Это может быть гепатит или анемия.
Когда этот процесс произошел в организме совсем недавно, то пигмент на такой стадии может быть опасен для человека. Специалисты разделяют этот пигмент на несколько видов. В анализы они добавляют специальную сыворотку, которая и определит прямой или непрямой билирубин.
Непрямой билирубин находят у людей, которые больны анемией, синдромами Криглера-Найяра, Жильбера и Ротора, а также у младенцев, которые больны желтухой. Поражение печени, нарушение ее основных функций по обработке билирубина.
Из этих названных причин можно выделить 3 основные причины увеличения в организме билирубина, печень при этом теряет свои функции. Это постепенная или ускоренная гибель красных телец в крови (эритроцитов), серьезные сбои в работе желчи и нарушения основных функций печени.
Гепатит А. Это энтеровирусная инфекция, которая протекает в острой форме. Передается фекально-оральным путем. Такой вирус не разрушает печень и не переходит в хроническую стадию. Гепатит С. Заразиться им можно при контакте с кровью больного.
Гепатит D. Такой вирус способен выжить в организме человека, если тот уже болен гепатитом В. Недуг может легко переходить в хроническую стадию и при циррозе печени. Больным типом С специалисты делают вакцинацию против типов А и В. Это делается для того, чтобы самочувствие пациента не ухудшилось.
В ходе специального биохимического анализа крови специалисты получают все необходимые данные об обмене билирубина, белках, ферментах. Билирубин у здорового человека содержится в концентрации с другим веществом. Повышение прямого билирубина вызывает заболевание печени. Все заболевания, которые связаны с печенью, нарушают этот отток желчи, а пигмент напрямую начинает попадать в кровь. При вирусных формах в анализах, помимо прямого билирубина, находится и непрямой.
Каковы же причины повышения билирубина, механизмы и последствия этих нарушений? Билирубин относят к так называемым гемоглобиногенным пигментам. Этот пигмент обнаруживается в крови и в норме, однако его количество не должно превышать предельно допустимых значений. На сегодняшний день особенности строения, метаболизма, а также причины нарушения в обмене билирубина изучены и описаны достаточно хорошо. Исходя из особенностей метаболизма, выделяют прямой и непрямой билирубин.
Это билирубин, который уже обезврежен печенью и готов для вывода из организма. В условиях неблагополучия возможно повышение уровня как прямого, так и непрямого билирубина, именуемое гипербилирубинемией. Бывает, что содержание билирубина в десятки раз превышает допустимые значения, что ставит под угрозу жизнь больного и требует оказания незамедлительной помощи.
Иногда бывает, что выраженность желтухи не соответствует цифрам билирубина в сыворотке. Например, при ожирении, отеках желтушность менее заметна, в то время как у худых и мускулистых людей она выражена больше. Это один из наиболее часто развивающихся видов желтух, при котором высокий прямой билирубин.
Клинические проявления их сводятся к паренхиматозной желтухе и изменениям в биохимическом анализе крови; при обострении возможны лихорадка, артралгии, а также кожные высыпания.
Особое внимание заслуживают гипербилирубинемии, то есть повышенный билирубин у новорожденных. При высоких цифрах билирубина вследствие выраженного гемолиза эритроцитов показана инфузионная терапия с введением глюкозы, альбумина, а также проведение плазмафереза.
Билирубин — это особый желчный пигмент, который образуется при распаде веществ, содержащих железо, в основном при расщеплении гемоглобина, содержащегося в эритроцитах. Изменение содержания билирубина в крови может указывать на проблемы в работе печени, желчевыводящих протоков и другие патологии.
Анализ крови на билирубин относят к пяти стандартным печеночным пробам. У разного лабораторного оборудования существует настройка на собственные нормы количества билирубина в крови. Другой единицей считается mg/dl или мг/дл, что означает миллиграмм на децилитр. Это связано с незначительным нарушением оттока желчи, кровотока из-за подъема в этот период внутрибрюшного давления и растущей матки. Но резкого изменения уровня в норме не наблюдают.
Количество билирубина у новорожденных отличается от показателей взрослых. При массивном разрушении эритроцитов образуется много билирубина. Болезни крови с массивным разрушением эритроцитов (гемолиз) и образованием избытка пигмента.
В результате гемолитической болезни новорожденных при резус-конфликте с кровью матери. Печень младенца не в состоянии вывести избыточный пигмент и анализ крови на билирубин показывает повышение уровня обеих фракций. При задержке выведения желчи количество пигмента в каловых массах падает, и стул обесцвечивается.
Критическая концентрация билирубина приводит к его отравляющему воздействию на весь организм. Тяжесть в области печени, возможны тянущие боли или острые при печеночной колике. Больного облучают специальными лампами, при свете которых токсичный пигмент трансформируется в прямую фракцию и быстро удаляется из организма. К такому лечению часто прибегают при желтухе у новорожденных, помещая младенцев в специальные боксы с ультрафиолетовыми лампами.
Опасно выжидать при появлении явных симптомов повышенного желтого пигмента и данных анализа, подтверждающих его аномальную концентрацию. Высокий билирубин только признак вероятных патологий, происходящих в организме. Это состояние может быть следствием, в том числе и болезней, связанных с повреждением клеток печени. При вирусных гепатитах степень билирубинемии в какой-то мере коррелирует с тяжестью заболевания.
Прямой (конъюгированный, связанный), образующийся в печени при связывании с глюкуроновой кислотой. Общий билирубин, представляющий собой суммарное количество пигмента, находящегося в организме. Итак, при разрушении эритроцитов образовался билирубин, представляющий собой токсичное и нерастворимое в воде соединение.
Каким бывает билирубин при гепатите? Билирубин #8212; это пигмент, имеющий желто-зеленоватую окраску. Такой пигмент присутствует в организме практически каждого живого существа. Он находится в желчи и крови. Основную роль в обмене пигмента играет печень. В случае перенасыщения крови этим веществом у человека могут появиться различные болезни, например, желтуха. В других случаях нахождение такого вещества в крови является одним из симптомов серьезной болезни печени или крови. Это может быть гепатит или анемия.
Так как же происходит образование билирубина? Красные тельца (эритроциты), находящиеся в крови человека, имеют, в свою очередь, специальное вещество, которое гоняет кислород из легких по всему организму. Это вещество называется гемоглобином. Старые клетки эритроцитов распадаются в других клетках, которые находятся в печени и костном мозге человека. В ходе этой реакции из эритроцитов выходят красные тельца. Спустя некоторое время человеческий организм в результате нескольких химических реакций превращает гемоглобин в данный пигмент.
Когда этот процесс произошел в организме совсем недавно, то пигмент на такой стадии может быть опасен для человека. Он содержит ядовитые микроэлементы, которые отрицательным образом могут повлиять на центральную нервную систему человека. Этого не происходит лишь потому, что пигмент, проходя через печень, соединяется там с другими веществами человеческого организма и этот пигмент становится совершенно безвредным. После такого долгого путешествия по организму пигмент покидает его вместе с калом. Именно благодаря этому пигменту кал и становится темного цвета. Если у человека есть какие-то заболевания, то кал станет цвета глины.
Специалисты разделяют этот пигмент на несколько видов. В анализы они добавляют специальную сыворотку, которая и определит прямой или непрямой билирубин. Первый вид пигмента в основном находят у пациентов, которые больны желтухой. Непрямой билирубин находят у людей, которые больны анемией, синдромами Криглера-Найяра, Жильбера и Ротора, а также у младенцев, которые больны желтухой.
Причин повышения уровня пигмента в крови может быть несколько:
- Повышение уровня эритроцитов в крови.
- Сбои в работе желчи и ее оттока в кишечник.
- Поражение печени, нарушение ее основных функций по обработке билирубина.
- Отсутствие целой цепочки, обеспечивающей биосинтез.
- Серьезные сбои в работе печеночной секреции.
Из этих названных причин можно выделить 3 основные причины увеличения в организме билирубина, печень при этом теряет свои функции. Это постепенная или ускоренная гибель красных телец в крови (эритроцитов), серьезные сбои в работе желчи и нарушения основных функций печени.
Заболевания, которые появляются из-за нарушения работы человеческого организма:
- Гемолитическая анемия.
- Вирусные гепатиты.
- Синдром Жильбера.
- Желтуха.
Гепатит #8212; это особое заболевание, которое поражает печень. Существует несколько форм болезни: очаговая и диффузная. Помимо этого, недуг разделяют и по тяжести заболевания: острое или хроническое.
Как ни странно, у всех пациентов врачи отмечают жуткую усталость.
Заболевание разделяют на 6 типов:
- Гепатит А. Это энтеровирусная инфекция, которая протекает в острой форме. Передается фекально-оральным путем. Такой вирус не разрушает печень и не переходит в хроническую стадию.
- Гепатит В. Передается только через кровь, в 12% случаев может перейти в хроническую стадию. Эта болезнь при использовании современных медикаментозных средств хорошо излечивается. Чтобы не болеть, нужно делать вакцинацию от этого вируса, который будет защищать вас в течение 20 лет.
- Гепатит С. Заразиться им можно при контакте с кровью больного. Такой тип болезни очень опасен. Он может вызвать цирроз печени, а в некоторых случаях даже рак. Болезнь может перейти в хроническую форму.
- Гепатит D. Такой вирус способен выжить в организме человека, если тот уже болен гепатитом В. Недуг может легко переходить в хроническую стадию и при циррозе печени.
- Больным типом С специалисты делают вакцинацию против типов А и В. Это делается для того, чтобы самочувствие пациента не ухудшилось.
- Гепатит Е. Заражение такой формой гепатита происходит точно так же, как и типом А. Ученые распознали эту болезнь только в XX в. Заболевание имеет широкое распространение в странах Африки и Центральной Азии.
- Гепатит G. Такой тип болезни ученые выявили совсем недавно. Он передается половым путем и через кровь. Об этом вирусе человечеству еще мало что известно.
Самые распространенные #8212; это вирусные гепатиты B, C и D. Такие болезни могут протекать у пациентов по-разному. Независимо от того, какой у пациента тип недуга, он все равно ведет к повышению общего билирубина в крови.
В ходе специального биохимического анализа крови специалисты получают все необходимые данные об обмене билирубина, белках, ферментах. Такой анализ делается для определения воспалительных процессов, которые происходят в организме человека, с целью их локализации. Помимо этого, врачи смотрят на состояние печени.
Билирубин у здорового человека содержится в концентрации с другим веществом. При гепатитах клетки печени сильно повреждаются, и это приводит к снижению выделяемой желчи. Когда у человека имеются какие-нибудь повреждения в области печени, то желчь может находиться не только в желчном канале, но и в крови. Такой процесс в организме человека незамедлительно приводит к повышению общего пигмента в крови.
Получившиеся показатели обмена важны не только при желтухе. Безжелтушная форма и преджелтушная фаза вирусных гепатитов так и могут остаться скрытыми болезнями. Помимо анализа на данный пигмент, врачи занимаются и другими способами выявления недуга.
Повышение прямого билирубина вызывает заболевание печени.
У печени достаточно разветвленная система желчевыводящих путей. Ее обволакивает целая сеть мелких сосудов, которые потом, в свою очередь, образуют крупные. Все заболевания, которые связаны с печенью, нарушают этот отток желчи, а пигмент напрямую начинает попадать в кровь. При вирусных формах в анализах, помимо прямого билирубина, находится и непрямой. Здесь главное #8212; правильно расшифровать полученные данные, которые находятся в результатах анализа. В процессе лечения необходимо понизить пигмент.
Повышение прямого билирубина вызывает вирусный гепатит, а увеличение непрямого может быть вызвано бактериальным, токсическим, лекарственным, бруцеллезным гепатитами.
Желтуха — это синдром, характеризующийся желтушным окрашиванием кожных покровов, слизистых оболочек и склер, обусловленный повышенным накоплением билирубина в сыворотке крови, а также других жидкостях и тканях организма.
Выявление желтухи не представляет трудностей, т.к. это хорошо заметный признак, обращающий на себя внимание не только медицинских работников, но и самого больного и окружающих его. Всегда значительно сложнее выяснить ее причину, т.к. желтуха наблюдается при многих как инфекционных, так и неинфекционных заболеваниях. Часто больные с механической желтухой ошибочно госпитализируются в инфекционный стационар с подозрением на инфекционный характер, что приводит к запоздалой диагностике и упущению времени для оптимального вмешательства.
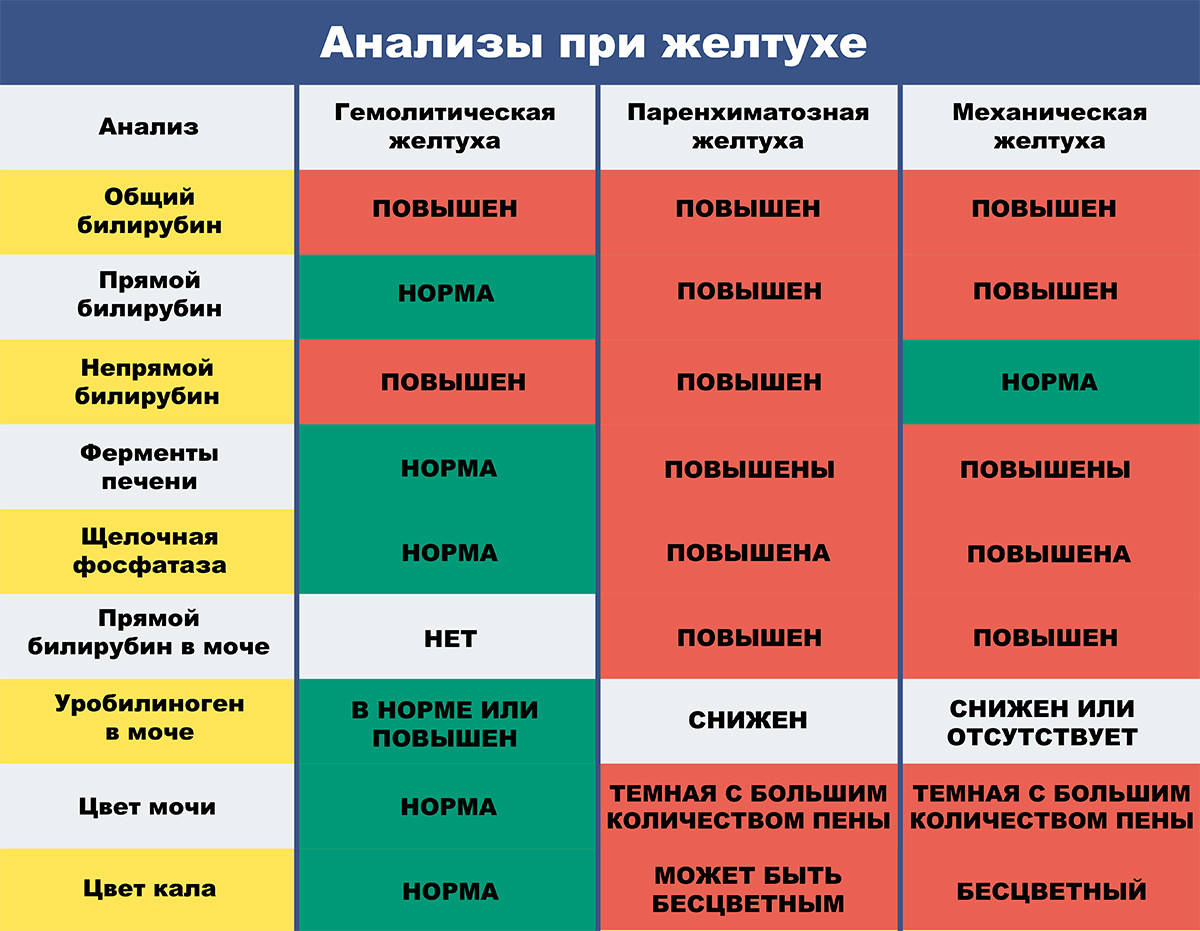
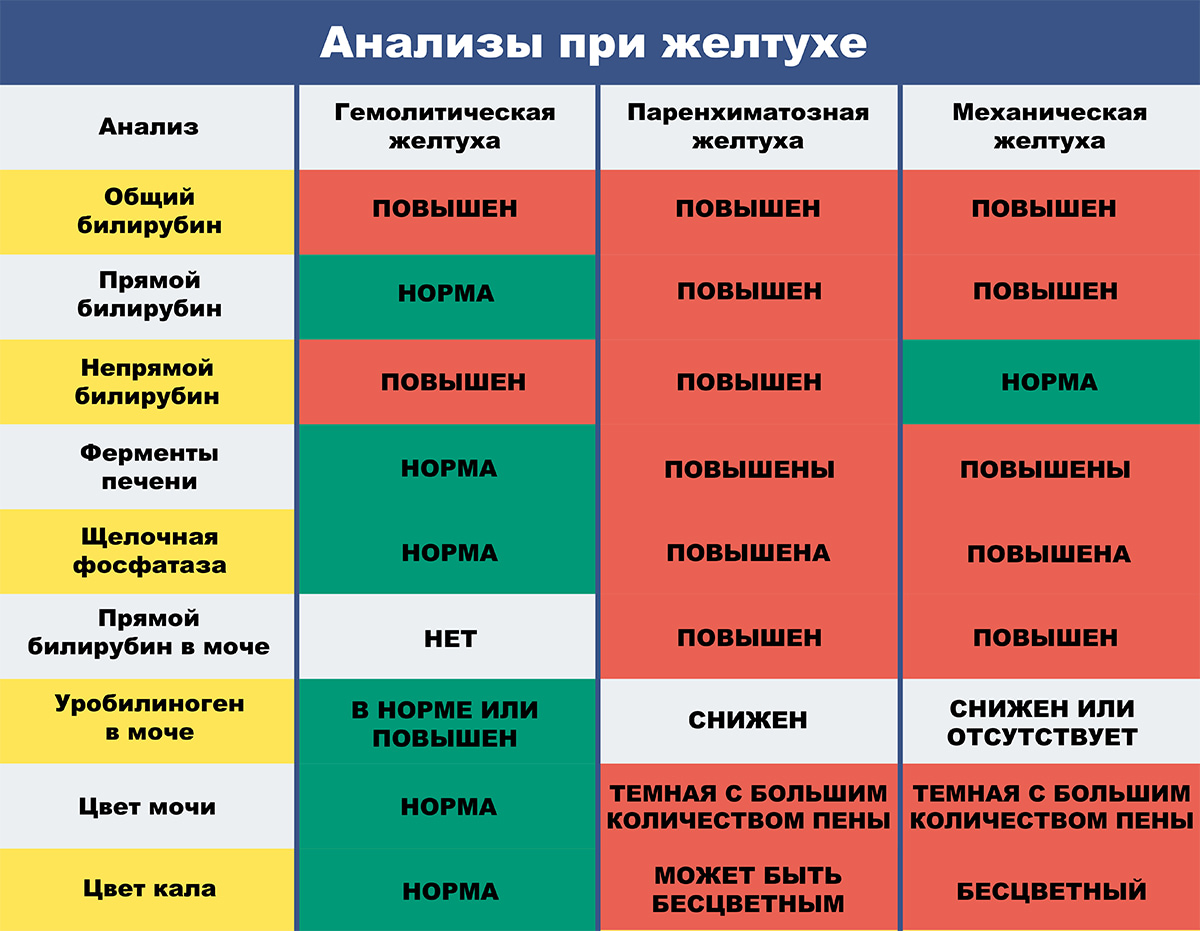
В зависимости от первичной локализации патологического процесса, приводящего к развитию желтухи, и механизма возникновения выделяют следующие виды желтухи:
• Надпеченочная или гемолитическая желтуха — вызвана главным образом повышенной продукцией билирубина в связи с усилением распада эритроцитов и реже при нарушении плазменного транспорта билирубина. К ней относятся различные типы гемолитической желтухи — врожденные дефекты эритроцитов, аутоиммунные гемолитические желтухи, ассоциированные сВ12- (фолиево-) дефицитной анемией,рассасывающиеся массивные гематомы, инфаркты, различного рода интоксикации, отравления. Повышенный гемолиз независимо от его этиологии всегда приводит к характерной клинической триаде: анемия, желтуха с лимонным оттенком, спленомегалия.
• Печеночная или паренхиматозная желтуха — обусловлена поражением гепатоцитов и/или холангиол. По ведущему механизму можно выделить несколько вариантов печеночных желтух. Она может быть связана с нарушением экскреции и захвата билирубина, регургитацией билирубина. Это наблюдается при остром и хроническом гепатитах, гепатозе, циррозе печени (печеночно-клеточная желтуха ). В других случаях нарушаются экскреция билирубина и регургитация его. Подобный тип отмечается при холестатическом гепатите, первичном билиарном циррозе печени, идиопатическом доброкачественном возвратном холестазе, при печеночно-клеточных поражениях (холестатическая печеночная желтуха ). В основе желтух может лежать нарушение конъюгации и захвата билирубина. Это отмечается при энзимопатической желтухе при синдромах Жильбера, Криглера-Найяра. Печеночная желтуха может быть связана с нарушением экскреции билирубина, например при синдромах Дабина-Джонсона и Ротора.
• Механическая или обтурационная желтуха — осложнение патологических процессов, нарушающих отток желчи на различных уровнях желчевыводящих протоков.
Основной источник билирубина —гемоглобин. Он превращается в билирубин в клетках ретикуло-гистиоцитарной системы, главным образом в печени, селезенке, костном мозге. За сутки распадается примерно 1% эритроцитов и из их гемоглобина образуется 10–300 мг билирубина. Приблизительно 20% билирубина образуется не из гемоглобина зрелых эритроцитов, а из других гемсодержащих веществ, этот билирубин называется шунтовым или ранним. Он образуется из гемоглобина распадающихся в костном мозге эритробластов, незрелых ретикулоцитов, из миоглобина и др.
При разрушении эритроцитов гемоглобин расщепляется на глобин, железосодержащий гемосидерин и не содержащий железа гематоидин. Глобин распадается на аминокислоты и снова идет на построение белков организма. Железо подвергается окислению и снова используется организмом в виде ферритина. Гематоидин (порфириновое кольцо) превращается через стадию биливердина в билирубин.
Образующийся билирубин поступает в кровь. Так как он не растворим в воде при физиологическом pH крови, то для транспортировки в крови он связывается с носителем — главным образом, альбумином.
Печень выполняет три важнейшие функции в обмене билирубина:захват из крови гепатоцитами,связывание билирубина с глюкуроновой кислотой ивыделение связанного (конъюгированного) билирубина из гепатоцитов в желчные капилляры. Перенос билирубина из плазмы в гепатоцит происходит в печеночных синусоидах. Свободный (непрямой, неконъюгированный) билирубин отщепляется от альбумина в цитоплазматической мембране, внутриклеточные протеины гепатоцита захватывают билирубин и ускоряют его перенес в гепатоцит.
Поступив в гепатоцит, непрямой (неконъюгированный ) билирубин переносится в мембраны эндоплазматической сети, где связывается с глюкуроновой кислотой под влиянием ферментаглюкуронилтрансферазы. Соединение билирубина с глюкуроновой кислотой делает егорастворимым в воде. что делает возможным переход его в желчь, фильтрацию в почках и обеспечивает быструю (прямую) реакцию с диазореактивом (прямой, конъюгированный, связанный билирубин ).
Далее билирубин выделяется из печени в желчь. Экскреция билирубина из гепатоцита в желчь находится под контролем гормонов гипофиза и щитовидной железы. Билирубин в желчи входит в состав макромолекулярных агрегатов (мицелл), состоящих из холестерина, фосфолипидов, желчных кислот и незначительного количества белка.
Желчь течет согласно градиенту давления: печень выделяет желчь при давлении 300–350 мм.водн.ст. далее она накапливается в пузыре, который сокращаясь, создает давление 200–250 мм.вод.ст, что достаточно для свободного истечения желчи в ДПК при условии расслабления сфинктера Одди.
Билирубин поступает в кишечник и под действием бактериальных дегидрогеназ превращается в мезобилиноген и уробилиногеновые тельца: уробилиноген и стеркобилиноген. Основное количество уробилиногена из кишечника выделяется с калом в виде стеркобилиногена (60–80 мг в сутки), на воздухе превращающегося в стеркобилин, что окрашивает кал в коричневый цвет. Часть уробилиногена всасывается через стенку кишечника и попадает в воротную вену, затем в печень, где расщепляется. Здоровая печень полностью расщепляет уробилин, поэтому в норме в моче он не определяется.
Часть стеркобилиногена через систему геморроидальных вен попадает в общий кровоток и выводится почками (около 4 мг в сутки), придавая моче нормальный соломенно-желтый цвет.
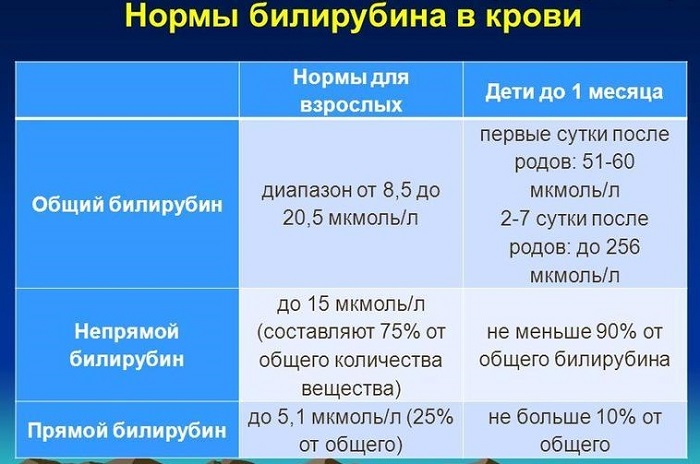
Нормальное содержание билирубина в крови:
непрямой (неконъюгированный, свободный). 4–16 мкмоль/л (75–85% от общего);.
прямой (конъюгированный, связанный). 1–5 мкмоль/л (15–25% от общего).
Повышение уровня общего билирубина в крови (гипербилирубинемия) свыше 27–34 мкмоль/л приводит к связыванию его эластическими волокнами кожи и конъюнктивы, что проявляется желтушным окрашиванием. Тяжесть желтухи обычно соответствует уровню билирубинемии (легкая форма — до 85 мкмоль/л, среднетяжелая — 86–169 мкмоль/л, тяжелая форма — свыше 170 мкмоль/л). При полном блоке желчных протоков ежедневно происходит повышение уровня билирубина на 30–40 мкмоль/ч (до уровня 150 мкмоль/л, далее скорость снижается).
Интенсивность желтухи зависит от кровоснабжения органа или ткани. Сначала обнаруживается желтое окрашивание склер, несколько позднее кожных покровов. Накапливаясь в коже и слизистой, билирубин в сочетании с другими пигментами прокрашивает их в светло-желтый цвет с красноватым оттенком. В дальнейшем происходит окисление билирубина в биливердин, и желтуха приобретает зеленоватый оттенок. При длительном существовании желтухи кожные покровы приобретают черновато-бронзовую окраску. Таким образом, осмотр больного позволяет решить вопрос о длительности желтухи.
источник
Билирубин при гепатите – один из основных лабораторных показателей, позволяющих оценить функциональные способности печени. Изменение концентрации билирубина часто заметно визуально, так как желтеет кожа пациента и склеры. В соответствии с количеством общего билирубина в крови определяется степень тяжести острого гепатита. В отдельных случаях возможна безжелтушная форма (например, при гепатите С).
Билирубином называется желчный пигмент, который образуется на определенной стадии распада гемоглобина. В норме его концентрация невысока. Значительно возрастает его концентрация в крови при печеночной патологии, то есть при нарушении выделительной функции органа.
Различают 2 вида билирубина: непрямой (связанный) и прямой (несвязанный). Рассмотрим цикл образования билирубина:
- Процесс начинается с разрушения эритроцитов и распада гемоглобина. В селезенке отсекается белковая часть, образуется непрямой билирубин.
- Далее из крови вместе с альбуминами плазмы непрямой билирубин захватывается печеночными клетками (гепатоциты). Он связывается с глюкуроновой кислотой – образуется прямой билирубин. У здорового человека он выделяется с желчью в кишечник, распадается на уробилиноген и стеркобилиноген.
- Уробилиноген через систему воротной вены обратно попадает в печень; при патологии проникает в мочу.
- Стеркобилиноген трансформируется в стеркобилин, который обуславливает темную окраску каловых масс.
- Если отмечается выраженный холестатический синдром – задержка выделения билирубина из печени – в коже образуется биливердин, обуславливающий зеленоватый оттенок кожных покровов.
В клинической практике важно оценивать не только уровень общего билирубина в крови, но и соотношение его фракций.
При определенных заболеваниях преобладает либо прямая, либо непрямая фракция, что позволяет определить вид желтухи, спланировать дальнейшую тактику обследования пациента и его лечение.
Правильно оценивать не причины, по которым повышается или понижается билирубин, а факторы и причины, которые вызывают определенный вид желтухи и, соответственно, целый каскад биохимических изменений, а не только билирубина. При обследовании пациента оценивается комбинация определенных показателей – так называемые печеночные пробы. Кроме билирубина в этот комплекс входят печеночные ферменты (АлАт, АсАт, тимоловая пробы, ЛДГ).
В соответствии с причинами возникновения и изменениями биохимических процессов выделяют 3 варианта желтухи:
- обтурационная (она же механическая или подпеченочная);
- паренхиматозная (она же печеночная);
- гемолитическая (она же надпеченочная).
Механическая желтуха развивается при формировании препятствия на пути выделения желчи. Это может быть камень внутри желчных ходов, опухолевое образование, скопление глистов. Билирубин увеличен потому, что не происходит выделения желчи по желчным путям, пигмент скапливается внутри желчных протоков в печеночной ткани.
Главные диагностические критерии этого вида желтухи – это преобладание прямого билирубина и нормальные уровни АлАт и АсАт.
Паренхиматозная желтуха – это собственно воспалительный процесс в печени (гепатит), который может быть вызван вирусом, бактерией, паразитарной инвазией, токсической субстанцией. Билирубин поднимается вследствие того, что нарушается структура печеночной ткани, разрушаются печеночные дольки.
При тяжелом течении гепатита морфологические изменения настолько тяжелые, что снижается или полностью прекращается трансформация непрямого билирубина в прямой.
Главные диагностические критерии этого вида желтухи – это преобладание прямого билирубина и повышенный уровень АлАт и АсАт.
Гемолитическая желтуха возникает при усиленном распаде эритроцитов. Билирубин повышен потому, что гепатоциты не могут связать большое количество гемоглобина и превратить непрямой билирубин в прямой. При этом сама печень не скомпрометирована, все биохимические процессы происходят физиологически.
Главные диагностические критерии этого вида желтухи – это преобладание непрямого билирубина и нормальные уровни АлАт и АсАт.
Билирубин не всегда повышается при воспалительном поражении печени. При умеренном воспалительном процессе, например, при гепатите А нередко формируется так называемая безжелтушная форма.
Количество общего билирубина остается в пределах нормы или повышается незначительно, желтуха кожных покровов отсутствует. Пациент может обратить внимание на потемнение мочи, а в лабораторных анализах отмечается увеличение активности внутриклеточных печеночных ферментов.
Возможен такой же вариант течения болезни при хроническом гепатите, чаще при хроническом гепатите С. Обострение процесса диагностируется на основании повышения активности внутриклеточных печеночных ферментов (АлАт, АсАт) при нормальном уровне общего билирубина и его фракций.
Исследование содержания билирубина в крови производится на момент первичного обращения к доктору для того, чтобы определиться с видом желтухи и дальнейшей тактикой ведения пациента.
При остром вирусном гепатите содержание билирубина в крови определяется каждые 7-10 дней для оценки состояния пациента и динамики его заболевания. При развитии острой или подострой печеночной недостаточности уровень общего билирубина и его фракций определяется ежедневно.
При диспансерном наблюдении за пациентом с хроническим гепатитом определение уровня билирубина и его фракций вместе с другими печеночными пробами производится при первичном обращении, через 1 месяц после начала терапии противовирусными препаратами, после окончания специфического лечения и далее через 3 месяца, через 6 и через 12 месяцев.
Определение содержания билирубина в крови проводится по методу Ван ден Берга. Применяется специальный диазореактив Эрлиха. В результате образуется другое соединение – азобилирубин – и изменяется цвет жидкости. Количество общего билирубина определяется с помощью колориметра.
Именно определение уровня билирубина в сыворотке крови имеет наибольшую диагностическую ценность при патологии печени и желтухе другой этиологии.
В клинической практике определение содержания билирубина в моче существенного диагностического значения не имеет. В норме это соединение содержится в незначительном количестве и не определяется традиционными методами.
При поражении печеночной ткани увеличивается содержание билирубина в сыворотке крови, вследствие этого он появляется в моче. Для его определения применяется качественная проба Гаррисона с реактивом Фуше.
Определение содержания билирубина в каловых массах в практическом здравоохранении также не имеет диагностической ценности. В фекалиях пациента определяется стеркобилин, который обуславливает специфическую окраску испражнений. Нормальная микрофлора кишечника полностью превращает билирубин в стеркобилин, поэтому в нормальной копрограмме билирубин отсутствует.
Если развиваются тяжелые заболевания кишечника с выраженным дисбактериозом, то билирубин может появиться в незначительных количествах, так как для его биологической трансформации необходимы определенные микроорганизмы.
Правила подготовки к исследованию уровня билирубина в крови такие же, как и для большинства общеклинических и биохимических тестов. Перед обращением в лабораторный центр пациенту необходимо:
- запланировать визит на первую половину дня и до лечебных медицинских манипуляций (например, до капельных вливаний);
- последний перед взятием крови прием пищи осуществить за 8-10 часов;
- утром пить только питьевую воду и не завтракать;
- отказаться от приема лекарственных средств (если это возможно).
На уровень общего билирубина в крови могут влиять определенные лекарственные средства, что необходимо учитывать при проведении исследования. Уровень общего билирубина может быть повышен, если пациент принимает:
- противотуберкулезные антибиотики;
- противогрибковые средства;
- ацикловир;
- диклоенак;
- аллопуринол;
- ангибиторы АПФ;
- метотрексат;
- папаверин;
- метиодопа;
- вакцины БЦЖ и против гепатита В.
Уровень общего билирубина может быть понижен, если пациент принимает:
- теофиллин;
- противосудорожные средства;
- амикацин.
При необходимости исследование содержания билирубина необходимо сделать в разных диагностических центрах для получения объективного результата.
Правильно оценить содержание билирубина в крови может лечащий доктор в комплексе с другими проведенными исследованиями и состоянием пациента. Сам по себе проведенный тест имеет ограниченную диагностическую ценность.
Уровень общего билирубина в сыворотке крови у здорового человека варьируется в пределах 0-21 мкмоль/л. В некоторых лабораториях результаты исследования представлены в других единицах (мг/дл), в бланке обычно указывают пределы нормы.
Содержание непрямой фракции билирубина должно составлять 75% от общего, но это изменение соотношения имеет значение при повышении общего билирубина.
При вирусных гепатитах различной этиологии уровень общего билирубина может варьироваться в значительных пределах. При любом гепатите возможна безжелтушная форма (нормальный уровень билирубина), но чаще всего она регистрируется при гепатитах А и С. Также при любом гепатите возможно тяжелое течение, когда содержание общего билирубина увеличивается в сотни раз.
Более правильно говорить о степени тяжести заболевания и общего состояния пациента в соответствии с уровнем общего билирубина. Удобно рассматривать эту информацию в виде таблицы:
| Уровень общего билирубина, мкмоль/л | Степень тяжести заболевания |
| 80-85 | легкое течение |
| 85-160 | средней степени тяжести |
| более 160 | тяжелое течение |
При оценке степени тяжести учитывают субъективные жалобы пациента, результаты объективного осмотра, а также другие биохимические показатели (уровень ферментов АлАт, АсАт, тимоловой пробы, протромбиновый индекс и прочее).
При любом заболевании печени цель терапии – это уменьшение или полное прекращение воспалительного процесса. При восстановлении морфологической структуры и функциональных способностей печеночной ткани нормализуются все биохимические показатели, в том числе и уровень билирубина.
Не разработаны лекарственные средства, которые могут понизить уровень билирубина, так как это нецелесообразно. Чтобы нормализовать содержание общего билирубина и его фракций в крови, пациенту необходимо выполнять все врачебные рекомендации, принимать регулярно лекарственные препараты, соблюдать диету.
Билирубин – один из биохимических показателей, отражающих пигментный обмен в печени. При поражении этого органа билирубин повышается, что позволяет оценить состояние больного, поставить правильный диагноз и спланировать лечение. Это достаточно простой с технической точки зрения тест, доступный практически в любой лаборатории.
источник
Диагностика гепатита А основывается на клинических, эпидемиологических и лабораторных данных. Информативность этих составляющих неодинакова. Клинические признаки можно отнести к разряду опорных, эпидемиологические — наводящих, тогда как результаты лабораторных исследований имеют решающее значение на всех этапах течения болезни.

Диагноз гепатита А в типичных случаях основывается на остром начале болезни с кратковременного подъема температуры и появления в той или иной степени выраженных симптомов интоксикации (вялость, снижение аппетита, тошнота, рвота и др.). Уже в этом периоде у многих больных появляется чувство тяжести в правом подреберье, отмечается повышенная чувствительность или даже болезненность при поколачивании по правому краю ребер или при пальпации области печени. Язык, как правило, обложен.
Диагностика существенно упрощается, если больные предъявляют самостоятельно жалобы на боли в животе, и особенно если при пальпации обнаруживаются увеличенные размеры печени и ее болезненность. Этот симптом можно считать ведущим объективным признаком гепатита А в преджелтушном периоде. В конце начального периода болезни, чаще всего за 1-2 дня до появления желтухи, выявляется другой высокоинформативный признак — потемнение окраски мочи, а затем и обесцвечивание кала.

Детальный эпидемиологический анамнез позволяет у большинства больных установить наличие контакта с больным гепатитом в семье, коллективе за 2-4 нед до возникновения первых признаков болезни. Примерно у трети больных явного контакта не прослеживается, но в этих случаях нельзя исключить контакт с людьми, переносящими стертые или инаппарантные формы болезни, которые могут протекать под маской других заболевании.

Предложено большое количество лабораторных тестов, характеризующих функциональное состояние печени, которые рекомендуется использовать для оценки тяжести заболевания. Однако для практической работы необходимо определить минимальный набор лабораторных показателей, которые бы, во- первых, наиболее полно отражали степень функциональной недостаточности печени, а во-вторых, отличались бы специфичностьюю
В этом минимальном комплексе большое значение мы отводим определению в сыворотке крови общего билирубина и его фракций, оценке белково-синтезирующей функции печени преимущественно по факторам свертывания крови и сулемовому титру, исследованию активности ферментов с различной субклеточной локализацией.
Показатели билирубина в сыворотке крови тем выше, чем тяжелее форма заболевания. При легких формах содержание общего билирубина в подавляющем большинстве случаев (95%) не превышает 85 мкмоль/л и составляет в среднем по методу Jendrassik-Gleghorn 57,7+25,9 мкмоль/л, при среднетяжелых формах в 80% случаев показатель общего билирубина находится в пределах от 85 до 170 мкмоль/л, в среднем — 111,3±47,4 мкмоль/л, при тяжелых формах почти у всех больных уровень общего билирубина — от 140 до 250 мкмоль/л. Разница этих величин статистически достоверна (Т>2 при р 0,05).
Таким образом, степень гипербилирубинемии соответствует тяжести поражения печени. Однако оценивать тяжесть болезни только по показателю общего билирубина в сыворотке крови нередко бывает затруднительно, так как наблюдаются случаи тяжелого гепатита, при которых уровень общего билирубина в сыворотке крови не более 85 мкмоль/л, и наоборот, бывают случаи с чрезмерно высокими показателями общего билирубина (до 400 мкмоль/л) при умеренном поражении паренхимы печени. У таких больных в механизме нарушения пигментного обмена преобладает холестатический компонент. Именно поэтому особенно большое значение в оценке тяжести вирусных гепатитов придается неконъюгированному (непрямому) билирубину, чье содержание при тяжелых формах в среднем возрастает в 5-10 раз по сравнению с нормой, в то время как при легких и среднетяжелых формах отмечается только 1,5-2-кратное его увеличение. Более всего отражает тяжесть заболевания показатель фракции моноглюкуронида, который при легких формах превышает нормальные величины в 5 раз, а при среднетяжелых — в 10 раз и более. Однако нарастание фракции моноглюкуронида вряд ли можно расценивать только как показатель тяжелого поражения гепатоцита, так как увеличение ее постоянно отмечается и при холестатических и даже механических желтухах. Именно поэтому при оценке тяжести лучше ориентироваться на содержание неконъюгированного билирубина по методу Jendrassik-Gleghorn. Нарастание неконъюгированной фракции указывает на нарушение конъюгации пигмента в печеночных клетках и, следовательно, служит показателем распространенных некробиотических процессов в паренхиме печени.

Ведущая роль печени в синтезе белков показана в многочисленных исследованиях отечественных и зарубежных авторов. Доказано, что альбумины, фибриноген, протромбин, проконвертин и основная часть а- и y-глобулинов, а также сложные белковые комплексы (глико- и липопротеиды, церулоплазмин, трансферрин и др.) синтезируются преимущественно в рибосомах гепатоцитов. При этом следует отметить, что определение общего белка в сыворотке крови не может быть использовано для оценки тяжести заболевания, так как цифровые величины при легких, среднетяжелых и тяжелых формах вирусных гепатоцитов у пациентов существенно не различаются. То же можно сказать и в отношении белкового спектра крови, который хотя и характеризуется при гепатите А некоторой диспротеинемией за счет понижения уровня альбуминов и повышения у-глобулинов, но степень выраженности этих изменений мало зависит от тяжести заболевания.
Среди лабораторных показателей, характеризующих белково-синтезирующую функцию печени, наибольшее значение для оценки тяжести вирусных гепатитов имеет определение в сыворотке крови факторов свертывания крови. Содержание протромбина в сыворотке крови тем ниже, чем тяжелее форма гепатита. То же можно сказать и в отношении фибриногена и особенно проконвертина. Эти факторы свертывания крови синтезируются исключительно в печени и, кроме того, их период полураспада — от нескольких часов (проконвертин) до 3 сут (фибриноген), что предопределяет быстрое и невосполнимое снижение уровня фибриногена и проконвертина даже при легких формах вирусного гепатита. Снижение уровня проконвертина наблюдается даже в тех случаях, когда заболевание протекает с нормальным уровнем билирубина. Установлена зависимость содержания фибриногена и проконвертина от течения болезни: при гладком циклическом течении их содержание быстро нормализуется, длительное снижение уровня соответствует затяжному течению болезни, что может быть использовано для прогноза.
При гепатите А в сыворотке крови увеличивается концентрация практически всех аминокислот. Экскреция большинства аминокислот с мочой также повышена. Степень гипераминоацидемии и гапераминоацидурии находится в прямой зависимости от тяжести заболевания. На высоте клинических проявлений при легких формах болезни общее содержание аминокислот в сыворотке крови превышает контрольные величины в среднем в 2 раза, а в суточной моче — в 1,4 раза, при среднетяжелых — в 3 и 1,7 раза, а при тяжелой форме — в 4 и 2,2 раза соответственно.
О состоянии белково-синтезирующей функции печени косвенно можно судить и по изменению коллоидных реакций — сулемовой и тимоловой пробам. Однако показатель тимоловой пробы мало зависит от тяжести поражения печени и не может использоваться при оценке тяжести вирусных гепатитов. Большее значение для оценки тяжести вирусных гепатитов имеет сулемовая проба, величина которой при тяжелых формах практически всегда снижается, тогда как при легких формах остается в пределах нормальных показателей.
Активность ферментов с различной субклеточной локализацией. В эксперименте показано, что при повреждении гепатоцитов четыреххлористым углеродом первыми в кровь поступают цитоплазматические ферменты, не связанные с клеточными органеллами, — альдолазы, трансаминазы, лактатдегидрогеназы и других веществ; при более глубоком поражении происходит выброс ферментов, имеющих митохондриальную, лизосомальную и другую внутри клеточную локализацию. Эти данные теоретически обосновывают определение для оценки тяжести поражения печени активности ферментов с различной субклеточной локализацией.
С нарастанием тяжести вирусного гепатита активность цитоплазматических ферментов увеличивается: при легких формах болезни показатели специфической для печени Ф-1-ФА в крови превышают значения у здоровых в 11 раз, при среднетяжелой — в 18, при тяжелой — в 24 раза. Активность печеночной ЛДГ превышает норму соответственно в 3, 6 и 8 раз. Однако показатели других цитоплазматических ферментов — АЛТ, ACT, Ф-1-6-ФА — меньше зависят от тяжести. Так. при легкой форме активность АЛТ увеличивалась в 6 раз, при среднетяжелой — в 6,4, а при тяжелой — в 8 раз. Мало коррелирует с тяжестью заболевания и активность Ф-1 -6 — ФА» лактатдегидрогеназы и др.
Следовательно, среди многих цитоплазматических ферментов для оценки тяжести вирусных гепатитов можно рекомендовать определять в сыворотке крови активность органоспецифических для печени Ф-1-ФА и пятой фракции лактатдегидрогеназы, тогда как неспецифические для печени АЛТ, ACT, Ф- 1-6-ФА и другие цитоплазматические ферменты не могут быть рекомендованы для этих целей.

По данным большинства авторов, активность митохондриальных ферментов в сыворотке крови повышается преимущественно при тяжелом поражении печени.
Активность митохондриальных ферментов повышается у всех больных вирусными гепатитами, причем она тем выше, чем тяжелее заболевание. В остром периоде болезни у половины больных со среднетяжелыми и у всех больных с тяжелыми формами в сыворотке крови обнаруживается МДГ-4, чего не отмечается при легких формах. Активность глутаматдегидрогеназы при легких формах превышает контрольные значения в 5 раз, при среднетяжелых — в 9, а при тяжелых — в 18 раз. Аналогичная зависимость прослеживается и у других ферментов с митохондриальной локализацией. Эти данные позволяют рекомендовать определение активности митохондриальных ферментов для оценки тяжести вирусного гепатита.
При вирусном гепатите лизосомы гепатоцитов закономерно вовлекаются в патологический процесс, причем время их вовлечения соответствует выраженным морфологическим изменениям в паренхиме печени.
В остром периоде вирусных гепатитов активность РНК-азы, лейцинаминопептидазы, катепсинов D и С повышается у всех больных, и она тем выше, чем тяжелее поражение печени. Обратная зависимость отмечается у катепсинов В и особенно А, чья активность с нарастанием тяжести заболевания обнаруживает отчетливую тенденцию к понижению.
В настоящее время известны и хорошо изучены 6 ингибиторов протеолиза: альфа1-антитрипсин (а1-АТ), а2-макроглобулин (а-МГ), антитромбин III, СII-инактиватор, а-антихимотрипсин и интер-а-антитрипсин. Все ингибиторы протеиназ синтезируются почти исключительно печенью. Этим предопределяется их значение для оценки тяжести вирусных гепатитов. Среди всех ингибиторов протеолиза наибольшее клиническое значение имеют а2-МГ и а1-АТ. Известно, что на долю а1-АТ приходится около 90% общей активности всех ингибиторов. Он подавляет активность трипсина, плазмина, химотрилсина, эластазы и др. Несмотря на то что на долю а2-МГ приходится около 10% всей антипротеолитической активности сыворотки крови, он привлекает внимание клиницистов прежде всего потому, что ингибирует не только трипсин, химотрипсин, плазмин, тромбин, эластазу, но и активность большинства катепсинов ткани печени, с которыми связывается синдром аутолиза при вирусных гепатитах. Предполагается также, что а2-МГ играет роль регулятора свертывающей и кининовой систем, имеющих большое значение в патогенезе вирусных гепатитов.
Содержание в крови а1АТ при легких, среднетяжелых и тяжелых формах вирусного гепатита повышается пропорционально тяжести заболевания, тогда как уровень а2-МГ, наоборот, понижается. Следует, однако, отметить, что различия содержания этих ингибиторов в зависимости от тяжести заболевания не всегда бывают достоверными.
При вирусных гепатитах у детей отмечаются значительные изменения в липидном спектре сыворотки крови. В остром периоде при всех формах заболевания увеличивается содержание триглицеридов, фосфолипидов, неэтерифицированных жирных кислот (НЭЖК), моно-, диглицеридов, свободного холестерина. Степень выраженности этих нарушений находится в прямой зависимости от тяжести заболевания. Если при легких формах содержание триглицеридов, фосфолипидов, моно-, диглицеридов, свободного холестерина и общих липидов увеличивается в среднем на 50%, то при среднетяжелых и тяжелых формах более чем в 2 раза.
Еще более значительно повышается содержание НЭЖК. При легких формах их количество превышает нормальные показатели в 2-3 раза, а при тяжелых — в 4-5 раз. Иная зависимость характеризует динамику эфиров холестерина: при легких формах их содержание находится в пределах нормы, при тяжелой — ниже нормы на 40-50%. Уровень общего холестерина не зависит от тяжести заболевания. При всех формах вирусного гепатита количество общего холестерина имеет тенденцию к повышению, преимущественно за счет нарастания свободной фракции. Коэффициент этерификации холестерина снижается тем больше, чем тяжелее форма болезни. При легкой форме он составляет в среднем 0,53±0,009, при среднетяжелой — 0,49±0,015, при тяжелой — 0,41±0,013 (в норме — 0,69±0,01).

Универсальная роль в межу точном обмене белков, жиров и углеводов принадлежит процессам биологического ацетилирования, чья активность в основном связана с деятельностью коэнзимаА (КоА) и зависит от функционального состояния печени. Коэнзим А активирует органические кислоты под действием соответствующих ферментов, образуя с ними тиоэфиры — богатые энергией соединения, которые могут участвовать в реакциях с самыми различными соединениями в клетке. Посредством КоА осуществляется связь углеводного и жирового обменов с цикпом трикарбоновых кислот (цикл Кребса). КоА принимает участие в синтезе самых разнообразных соединений: холестерина, стероидных гормонов, в окислении свободных жирных кислот, окислительном декарбоксилировании пирувата и др.
О состоянии ацетилирующей способности организма можно судить по проценту ацетилированных сульфаниламидов, выведенных с суточной мочой после нагрузки белым стрептоцидом в дозе 0,1-0,3 г на прием. Интенсивность процессов ацетилирования сульфаниламидов прямо зависит от биологической активности процессов ацетилирования в организме. Следовательно, определяя процент ацетилированных сульфаниламидов, можно косвенно судить о цитобиохимических процессах, происходящих в клетках печени.
У здоровых людей способность к ацетилированию составляет в среднем 52,5±0.93%. При вирусном гепатите способность к ацетилированию в разгар заболевания достоверно снижается: при легкой форме — до 44±1,38%, при среднетяжелой — до 38±1,25, а при тяжелой — до 30,6+3,33%.
Из других показателей межуточного обмена, имеющих отношение к оценке функционального состояния печени, а следовательно, к оценке тяжести заболевания, заслуживает внимания определение содержания пировиноградной и молочной кислот, которым, как известно, принадлежит основное место в процессах распада и синтеза углеводов. Динамика средних величин пирувата находится в обратной зависимости от его способности ацетилировать сульфаниламиды. При легкой форме концентрация пиру вата превышает нормальные величины в 2 раза, при среднетяжелой — в 2,5, а при тяжелой — в 4 раза.
Таким образом, можно сказать, что функциональное состояние печени отражают различные биохимические показатели, но ни один из них в отдельных значений, активность специфических печеночно-клеточных ферментов (Ф-1-ФА, ГлДГ и др.) превышает нормативы в 5-10 раз.
Течение болезни циклическое. Длительность желтушного периода в среднем 7-10 сут. Нормализация размеров печени наступает на 25-35-е сутки. Примерно в эти же сроки происходит полное восстановление ее функционального состояния. Лишь у 5% пациентов заболевание принимает затяжное течение.
Методы лабораторной диагностики гепатита А делятся на специфические и неспецифические. Специфические методы основаны на выявлении возбудителя, его антигенов или антител.
Для обнаружения вируса гепатита А обычно используют метод иммунной электронной микроскопии (ИЭМ) и различные его модификации, а также методы иммунофлуоресценции (ИФ), радиоиммунный анализ (РИА) ииммуноферментный анализ (ИФА) и другие. Антиген вируса гепатита А обнаруживается в фекалиях больных за 7-10сут до появления клинических симптомов ив первые дни заболевания, что может быть использовано для ранней диагностики. Однако в связи с трудоемкостью методы обнаружения вируса и его антигена в практической работе не получили распространения.
В настоящее время специфическая диагностика гепатита А основана исключительно на определении антител к вирусу класса lgM (анти-HAV IgM) и IgG (анти-HAV IgG) радиоиммунным методом или ИФА. Оба метода высокочувствительны и специфичны.
В начале заболевания в крови появляются антитела класса IgM (анти-HAV IgM), их синтез начинается еше до появления первых клинических симптомов и нарастает в острой фазе болезни, а затем титр антител постепенно снижается, и анти-HAV IgM исчезают из циркуляции через 6-8 мес от начала болезни, Анти-HAV класса IgM обнаруживаются у всех больных гепатитом А, независимо o r тяжести болезни, в том числе и при всех стертых, безжелтушных и инаппарантных формах. Синтез антител класса IgG (анти-HAV IgG) начинается в более поздние сроки болезни, обычно через 2-3 нед от начала заболевания, их титр возрастает медленнее, достигая максимума на 5-6-й месяц периода реконвалесценции. Именно поэтому для диагностики гепатита А на всех этапах болезни используется только определение анти-HAV класса IgM, Диагностическое значение антител класса IgG может быть принято только в случае нарастания титра в динамике заболевания.
Антитела к HAV класса IgG обнаруживаются в крови после перенесенного явного или скрытого гепатита А неопределенно долгое время, что позволяет оценивать состояние иммуноструктуры населения, его защищенность от гепатита А.
Неспецифические методы имеют большое значение для оценки активности процесса, тяжести, характеристики течения и прогноза. Среди многочисленных лабораторных тестов, предложенных для этих целей, решающее значение имеет определение активности печеночно-клеточных ферментов, показателей пигментного обмена и белково-синтезирующей функции печени.
Показатели активности печеночно-клеточных ферментов занимают центральное место во всей неспецифической диагностике вирусных гепатитов. Результаты определения активности ферментов можно считать своеобразной «энзимологической пункцией» печени. Среди многочисленных ферментных тестов, используемых в гепатологии, наибольшее распространение получило определение активности АЛТ, ACT, Ф-1-ФА, сорбитдегидрогеназы, глутаматдегидрогеназы, уроканиназы и некоторых других.
Повышение активности трансфераз в остром периоде типичного гепатита А наблюдается в 100% случаев, при безжелтушных формах — в 94, при стертых — в 80%. В большей степени повышается активность АЛТ, чем ACT, поэтому коэффициент АСТ/АЛТ в остром периоде гепатита А составляет меньше единицы. Активность трансфераз снижается по мере выздоровления, при этом коэффициент АСТ/АЛТ приближается к единице. При обострении активность трансфераз повышается вновь уже за несколько дней до клинических проявлений обострения При затяжных формах активность трансфераз остается повышенной весь период заболевания.
При высокой чувствительности трансаминазного теста следует отметить его неспецифичность для вирусных гепатитов. Высокая активность трансаминаз наблюдается при инфаркте миокарда, карциноме печени, заболеваниях поджелудочной железы. Небольшое повышение активности может быть при ОРВИ, пневмонии, гастроэнтеритах, инфекционном мононуклеозе, гепатохолецистите и др. Однако только при вирусных гепатитах (и при инфаркте миокарда) отмечается высокая (в десятки раз превышающая нормальные величины) и стабильная гипертрансфераземия.
Среди так называемых печеночно-специфических ферментов наибольшее значение имеет Ф-1-ФА. Повышение активности этого фермента отмечается только при вирусных гепатитах и не встречается при других инфекционных заболеваниях; то же можно сказать и в отношении других печеночно-специфических ферментов — ГлДГ, уроканиназы и др. Степень повышения активности этих ферментов коррелирует и с тяжестью заболевания — чем тяжелее форма болезни, тем выше их активность.
Следует, однако, отметить, что нормализация активности печеночно-специфических ферментов у некоторых больных наступает быстрее, чем нормализация активности АЛТ, что снижает прогностическую ценность определения активности печеночно-специфических ферментов. Для полного решения всех клинических задач рационально в практической работе использовать комплекс ферментных тестов. Оптимальным можно считать определение активности АЛТ и Ф-1-ФА.
Показатели пигментного обмена по своей информативности уступают ферментным тестам, так как повышение уровня конъюгированного билирубина в сыворотке крови при вирусных гепатитах отмечается в сравнительно поздние сроки заболевания — обычно на 3-5-е сутки болезни, а при безжелтушных формах повышения содержания билирубина в сыворотке крови вообще не бывает.
В качестве раннего лабораторного теста, указывающего на нарушение пигментного обмена, можно использовать определение уробилина и желчных пигментов в моче.
В ранние сроки заболевания желчные пигменты в моче обнаруживаются в 80-85% случаев. Интенсивность билирубинурии нарастает с увеличением тяжести заболевания, и в целом кривая билирубинурии повторяет уровень содержания конъюгированного билирубина в крови.
Уробилиногеновых и уробилиновых тел у здоровых людей удается обнаружить очень немного с помощью количественных методов. При повреждении печени уробилиновые тела не задерживаются печеночными клетками и переходят в кровь, а затем в мочу. Уробилинурия появляется в ранние сроки заболевания, достигает максимума вначале желтухи, а затем уменьшается. На высоте выраженной желтухи уробилиновые тела в моче обычно не определяются. Это объясняется тем, что в данный период большая часть конъюгированного билирубина поступает в кровь, а в кишечник он не попадает, поэтому количество уробилиновых тел в кишечнике резко уменьшается.
На спаде желтухи, когда восстанавливаются экскреция билирубина гепатоцитами и проходимость желчных ходов, количество уробилиновых тел в кишечнике увеличивается, и они вновь в возрастающем количестве поступают в печень. В то же время функция последней остается все еще нарушенной, и поэтому уробилиновые тела путем регургитации попадают в кровь и выводятся с мочой. Количество уробилина в моче вновь резко увеличивается. Продолжительная уробилинурия указывает на сохраняющийся в печени патологический процесс.
Из показателей белково-синтезирующей функции печени для диагностики гепатита А наибольшее значение имеет осадочная тимоловая проба. При гепатите А ее показатели повышаются в 3-5 раз и, как правило, с первых дней заболевания. По мере стихания клинических проявлений болезни показатели тимоловой пробы снижаются медленно. Полной нормализации их у большинства больных не отмечается даже к моменту клинического выздоровления. При затяжном течении болезни показатели тимоловой пробы в течение длительного времени остаются повышенными. При обострении показатели этой пробы повышаются вновь.
Другие осадочные пробы (сулемовая, Вельтмана и др.) при гепатите А не имеют диагностического значения.
В преджелтушном периоде гепатита А в 70-90% случаев ошибочно ставится диагноз ОРВИ. Трудности диагностики заключаются в том, что в начальном периоде гепатита А иногда выявляется небольшая гиперемия слизистой оболочки ротоглотки или заложенность носа. Следует, однако, учитывать, что катаральные явления (кашель, насморк) не характерны для гепатита А, а если они и встречаются, то, как правило, обусловлены остаточными явлениями ОРВИ или становятся следствием сочетанного течения гепатита А и ОРВИ. Для дифференциальной диагностики имеет значение динамика болезни. У больных гепатитом А при падении температуры тела могут сохраняться симптомы интоксикации. Сохраняются диспептические расстройства (тошнота, рвота), нередко появляются боли в животе, увеличивается печень, что не свойственно респираторным вирусным инфекциям.
Ошибки в диагностике могут возникать при дифференциации гепатита А с кишечными инфекциями, острым аппендицитом, глистной инвазией, мезаденитом и др. Анализ диагностических ошибок убеждает в том, что объективные трудности имеются лишь в 1-2-е сутки от начала заболевания, когда еще нет характерных признаков, свойственных указанным заболеваниям и гепатиту А. В отличие от кишечной инфекции, рвота при гепатите А не бывает частой, жидкий стул в преджелтушном периоде наблюдается крайне редко, тогда как для острой кишечной инфекции характерно вслед за рвотой появление частого жидкого стула с патологическими примесями. При объективном осмотре выявляются урчание и болезненность по ходу кишечника; если при гепатите А и отмечаются болевые ощущения, то они исключительно связаны с областью печени.
При глистной инвазии, как и при гепатите А, могут быть жалобы на плохой аппетит, вялость, слабость, боли в животе, тошноте и даже рвоте но эти жалобы отмечаются в течение нескольких недель и даже месяцев, тогда как преджелтушный период при гепатите А практически никогда не продолжается более 7 сут, чаше он длится 3 -5 сут.
У некоторых больных гепатитом А в продромальном периоде могут быть довольно сильные боли, и они в ряде случаев принимаются за острый аппендицит, острый панкреатит или другие заболевания органов брюшной полости. При гепатите А пальпация живота, как правило, безболезненна, живот мягкий, отмечается болезненность в области печени. Напряжения прямых мышц живота и симптомов раздражения брюшины не бывает лаже в случае сильных болей в животе. Важно учитывать, что болевой синдром при гепатите А возникает вследствие острого набухания печени, при этом всегда можно обнаружить ее резкое увеличение и болезненность при пальпаций, тогда как при остром аппендиците боли обычно локализуются в правой подвздошной области, а при остром панкреатите определяется болезненность в проекции поджелудочной железы. При дифференциальной диагностике гепатита А с хирургическими заболеваниями органов брюшной полости важно учитывать характер температурной реакции, частоту пульса, состояние языка и особенно характер изменений со стороны периферической крови — при гепатите А имеется тенденция к лейкопении и лимфоцитозу, в то время как при остром аппендиците, панкреатите и другой хирургической патологии отмечается лейкоцитоз нейтрофильного характера. Кроме того, при гепатите А в случае правильно собранного анамнеза почти всегда удается выявить нарушения в состоянии больного за несколько дней до появления болей в животе — повышение температуры тела, плохой аппетит, недомогание — в отличие от острого живота, при котором заболевание возникает остро и боли в животе служат первыми признаками болезни.
Из лабораторных методов в преджелтушном периоде большое значение имеют биохимические пробы и в первую очередь — ферментативные тесты Повышение активности ферментов АЛТ, Ф-1-ФА и других показателей наблюдается еще до появления первых клинических симптомов гепатита А, тогда как при всех других заболеваниях, с которыми проводится дифференциальная диагностика, активность указанных ферментов существенно не повышается. Увеличение показателя тимоловой пробы, как и повышение уровня конъюгированного билирубина в сыворотке крови, следует считать надежным диагностическим тестом в продромальном периоде гепатита А. Для точной диагностики гепатита А используется определение специфических маркеров заболевания — выявление в сыворотке крови анти-НАV класса IgМ.
При дифференциальной диагностике гепатита А в желтушном периоде представляется важным на первом этапе ответить на вопрос: с каким типом желтухи (надпеченочная, печеночная, подпеченочная) приходится иметь дело в каждом конкретном случае. Выделение типа желтухи по месту локализации первичного нарушения пигментного обмена весьма условно, но такой подход существенно облегчает целенаправленное обследование больного, служит обоснованием необходимости проведения дифференцированной терапия.

Возникают в результате усиленного гемолиза эритроцитов и избыточного образования неконьюгированного билирубина при условии снижения функциональной активности печени. Подобный тип желтухи возникает при наследственных и приобретенных гемолитических анемиях, различных интоксикациях, массивных кровоизлияниях и др. За вирусный гепатит иногда ошибочно принимают сфероцитарную гемолитическую анемию, эритроцитарную энзимопатию и другие редкие формы анемии, обусловленные патологией гемоглобина. Ошибки в диагностике в этих случаях в первую очередь связаны с недооценкой анамнестических данных, указывающих на семейный характер болезни, а также с неправильной трактовкой клинических проявлении и течения болезни. При дифференциальной диагностике следует иметь в виду длительное волнообразное течение гемолитической анемии с раннего возраста, а при объективном осмотре всегда удается отметить более или менее выраженную анемию и, что особенно важно, значительное увеличение размеров селезенки; печень тоже может быть увеличена, но умеренно, желтуха бывает слабой даже во время криза. Моча часто остается светлой или изменяется незначительно за счет увеличения количества уробилина, билирубин в моче не определяется. В сыворотке крови увеличено содержание исключительно неконъюгированного билирубина. Другие биохимические показатели (активность ферментов, уровень тимоловой пробы) не изменены. Цвет кала при гемолитических анемиях, в отличие от вирусного гепатита, темно-коричневый вследствие большого количества стеркобилиногена. Диагноз гемолитической анемии подтверждается изменениями крови: пониженное содержание гемоглобина и эритроцитов, микросфероцитоз, ретикулоцитоз и пониженная осмотическая резистентность эритроцитов к гипотоническим растворам натрия хлорида.
В типичных случаях дифференциальная диагностика наследственной сфероцитарной анемии с гепатитом А не представляет больших затруднений. Трудности могут возникать в тех случаях, когда при длительно текущей гемолитической анемии в крови начинает расти уровень конъюгированного билирубина и появляются боли в животе, при этом в желчных путях или желчном пузыре вследствие избыточного содержания билирубина могут образовываться пигментные камни, вызывающие клинические проявления механической желтухи и калькулезного холецистита.
В большой степени гепатит А может напоминать гемолитическая желтуха аутоиммунного генеза, сопровождающаяся высокой температурой, головной болью, умеренной желтухой и гипербилирубинемией. Диагностика в этих случаях основывается на наличии быстро развивающейся анемии, не свойственной гепатиту А, а также на несоответствии слабовыраженной желтухи тяжелой интоксикации. Из лабораторных показателей для аутоиммунной анемии характерны лейкоцитоз, ретикулоцитоз и повышенная СОЭ, тогда как показатели функциональных печеночных проб мало изменены. Диагноз аутоиммунной гемолитической анемии подтверждается обнаружением антиэритроцитарных антител при помощи прямой и непрямой реакции Кумбса, а диагноз гепатита А — наличием специфических антител — анти-HAV класса lgM.
Более редкие формы гемолитических анемий, связанные с патологией гемоглобина и эригроцитарной ферментопатией, также могут ошибочно диагностироваться как вирусный гепатит, поскольку ведущим клиническим проявлением болезни бывает желтуха. Для установления диагноза в этих случаях требуется специальное гематологическое исследование: определение характера гемоглобина и содержания ферментов в эритроцитах.
Печеночные желтухи но механизму происхождения неоднородны, они могут возникать вследствие нарушения функции захвата, конъюгации или экскреции билирубина печеночными клетками. В тех случаях, когда преимущественно нарушается функция захвата билирубина, в сыворотке крови накапливается неконъюгированный билирубин, появляется картина, характерная для синдрома Жильбера; при нарушении процесса конъюгации (глюкуронидизании) билирубина возникает синдром Криглера-Паджара, а при нарушении экскреции конъюгированного билирубина — картина синдромов Дабина-Джонсона или Ротора
В гепатитное отделение ошибочно чаше всего поступают больные с синдромом Жильбера, при этом затруднения в дифференциальной диагностике возможны, когда желтуха как проявление функциональной гипербилирубинемии возникает на фоне какого-либо заболевания: ОРВИ, острой кишечной инфекции и др. При этом такие симптомы, как повышение температуры тела, тошнота. рвота, предшествуя появлению желтухи, создают картину преджелтушного периода вирусного гепатита и как бы демонстрируют цикличность в развитии болезни. Особенно усложняет диагностику наличие контакта с больным гепатитом А. Для диагностики функциональной гипербилирубинемии существенное значение имеют данные анамнеза о семейном характере желтухи. Гипербилирубинемия имеет волнообразное течение, при этом периоды усиления желтухи совпадают с различными стрессовыми состояниями: физическая нагрузка, ОРВИ и др. Окончательный диагноз ставится после лабораторного исследования. При функциональной гипербилирубинемии в сыворотке крови повышено содержание неконъюгированного билирубина, активность печеночно-клеточных ферментов остается в пределах нормальных величин. Значительно труднее бывает установить правильный диагноз в тех случаях, когда при функциональной гипербилирубинемии, наряду с увеличением уровня неконъюгированного билирубина, повышается и уровень конъюгированной фракции. Среди наблюдавшихся больных с функциональной гипербилирубинемией почти у половины содержание конъюгированной фракции было повышено, но билирубиновый показатель не превышал 25% (при вирусном гепатите он в 3-5 раз выше), а показатели активности печеночно-клеточных ферментов (АПТ. ACT, Ф-1-ФА и др.) существенно не изменялись.
В редких случаях объективные трудности возникают при дифференциальной диагностике гепатита А с синдромами Дабина-Джонсона и Ротора, при которых нарушение пигментного обмена бывает на этапе экскреции билирубина геиатоцитами, и поэтому в сыворотке крови, как и при гепатите А, повышается преимущественно уровень конъюгированной фракции билирубина, отмечаются потемнение мочи и обесцвечивание кала. Однако, в отличие от гепатита А, при этих пигментных гепатозах желтуха появляется на фоне нормальной температуры, не сопровождается симптомами интоксикации. Печень существенно не увеличена. Активность печеночных ферментов и показатели тимоловой пробы остаются в пределах нормы.
Иногда возникает необходимость дифференцировать гепатит А с ангиохолециститом или ангиогепатохолециститом, при которых может быть слабовыражена иктеричность и кратковременно изменяться окраска мочи В отличие от гепатита А, при ангиогепатохолецистите наиболее часты жалобы на приступообразные или ноющие боли в животе, особенно в правом подреберье, тошноту, периодически повторяющуюся рвоту, плохой аппетит, непереносимость определенного вида пищи, особенно жирной. У таких пациентов нередко отмечаются длительный субфебрилитет, преходящие боли в суставах, часто бывает склонность к запору, а иногда периодически появляется жидкий стул. Ангиохолецистит может иметь острое начало, при этом повышается температура тела, бывают рвота и приступообразные боли в животе. При объективном обследовании часто отмечаются несколько увеличенная печень, болезненность и напряженность мышц при пальпации в правом подреберье. Может быть легкая иктеричность или субиктеричность склер. Выраженной иктеричности кожи при ангиохолецистите и ангиогепатохолецистите не наблюдается, селезенка, как правило, не пальпируется. Изменения окраски мочи икала непостоянны и кратковременны. При лабораторном исследовании уровень билирубина в крови обычно не повышен или повышен незначительно за счет конъюгированной фракции. Активность специфических для печени ферментов может быть незначительно повышена только у отдельных больных. В этих редких случаях особенно важно правильно оценить клиническое течение болезни: отсутствие преджелтушного периода, длительность субъективных жалоб без выраженной динамики клинических симптомов, болезненность в проекции желчного пузыря, продолжительность лихорадки и т.д. В желчи, полученной при дуоденальном зондировании, находят слизь, бактерии или лямблии, а при УЗИ выявляются признаки воспаления: утолщенные стенки желчного пузыря, явления застоя и нарушение эвакуации желчи. В периферической крови; умеренный лейкоцитоз, нейтрофилез, повышенная СОЭ, что в комплексе с клиническими проявлениями помогает установлению диагноза ангиохолецистита.
Многие симптомы, свойственные гепатиту А, наблюдаются и при других инфекционных (иерсиниозы, иктерогеморрагический лептоспироз, инфекционный мононуклеоз и др.) и неинфекционных (острый лейкоз, желчнокаменная болезнь, опухоль печени и др.) заболеваниях.

Особенно трудно бывает дифференцировать гепатит А от иерсиниоза, протекающего с поражением печени. В этих случаях заболевание, как и при гепатите А, может проявляться подъемом температуры тела, симптомами интоксикации, болями в животе, увеличением размеров печени, селезенки, изменением окраски мочи и кала. В сыворотке крови при иерсиниозе отмечаются увеличение уровня билирубина и высокая активность печеночно-клеточных ферментов, что делает эти заболевания клинически очень схожими. Однако, в отличие от гепатита А, при печеночной форме иерсиниоза чаще наблюдается продолжительная лихорадка, у отдельных больных на коже появляется мелкоточечная сыпь на гиперемированном фоне, больше в паховых складках, вокруг суставов, на кистях рук и стоп. Характерен белый дермографизм, иногда артралгии, нередки катаральные явления, инъекция сосудов склер, кратковременное расстройство стула. Решающее значение для диагноза имеют лабораторные методы исследования. При иерсиниозе в периферической крови постоянно обнаруживаются умеренный лейкоцитоз, нейтрофилез, повышенная СОЭ, а при биохимическом исследовании — относительно невысокий показатель тимоловой пробы, что совершенно не характерно дня гепатита А. В редких случаях дифференциальная диагностика возможна лишь по результатам специфического исследования на гепатит А и иерсиниоз.
Желтушная форма лептоспироза (иктерогеморрагический лептоспироз) отличается от гепатита А летней сезонностью, бурным началом заболевания с резкого подъема температуры тела, озноба, сильной головной боли. Характерны мышечные боли, особенно в икроножных и затылочных мышцах, одутловатость и гиперемия лица, инъекция сосудов склер, кожные высыпания и геморрагии, герпетические высыпания. На высоте интоксикации обнаруживается поражение почек, проявляющееся снижением диуреза, протеинурией, гематурией, цилиндрурией. Желтуха слизистых оболочек и кожного покрова обычно появляется на 3-5-е сутки болезни, бывает слабо- или умеренно выраженной. С появлением желтухи симптомы интоксикации сохраняются, что не типично для гепатита А. Заболеванию свойственны симптомы поражения ЦНС: оглушенность, бред, возбуждение, менингеальные явления, что совершенно не характерно для гепатита А. При лептоспирозе в периферической крови выявляются высокий лейкоцитоз, нейтрофилез, увеличение СОЭ, возможны анемия, тромбоцитопения, эозинопения. При биохимическом исследовании в крови повышено содержание как конъюгированной, так и неконъюгированной фракции билирубина, активность печеночно-клеточных ферментов повышается не резко, показатели тимоловой пробы часто остаются в пределах нормы.
Инфекционный мононуклеоз может напоминать гепатит А только в том случае, если сопровождается появлением желтухи. Такие формы инфекционного мононуклеоза встречаются нечасто — в 2,7% случаев. Желтуха возникает в разгар инфекционного мононуклеоза и исчезает параллельно с исчезновением других проявлений болезни.
Появление желтухи не зависит от степени увеличения размеров печени. По интенсивности желтуха обычно бывает слабовыраженной и не доминирует в клинической картине болезни. Для инфекционного мононуклеоза особенно характерны поражение лимфоидного кольца ротоглотки, увеличение шейных лимфатических узлов, увеличение селезенки. Большое диагностическое значение имеют характерные изменения в периферической крови: лейкоцитоз, лимфоцитоз, моноцитоз и особенно появление в большом количестве атипичных мононуклеаров. Эти клетки чаше обнаруживаются впервые дни болезни или в разгар ее, и только у некоторых больных они появляются через 1-1,5 недели. У большинства больных атипичные мононуклеары можно обнаружить в течение 2-3 нед от начала болезни, иногда они исчезают к концу 1-й-началу 2-й нед. В 40% случаев они обнаруживаются в крови в течение месяца и дольше. В биохимических анализах при инфекционном мононуклеозе отмечается умеренное повышение активности АЛТ, ACT, Ф-1-ФА. Однако, в отличие от гепатита А, эти изменения непостоянны и слабовыражены, более характерны повышение уровня экскреторных ферментов — АЛТ, ЩФ, ГГТП, а также явления диспротеинемии. В сомнительных случаях для установления диагноза прибегают к специфическим методам исследования.
Объективные затруднения могут возникнуть при проведении дифференциальной диагностики гепатита А с подпеченочными желтухами, возникающими вследствие механического препятствия нормальному оттоку желчи. Затруднять желчеотгок могут опухоли гепатопанкреатодуоденальной зоны, кисты общего желчного протока, камни желчного протока и др. Ошибки в диагностике в этих случаях возникают, как правило, лишь на ранних этапах заболевания и часто обусловлены недооценкой анамнестических данных (появление желтухи как первого симптома болезни при отсутствии симптомов интоксикации, приступообразные боли в животе и перемежающийся тип желтухи). Особенно сильными бывают боли при желтухах калъкулезного генеза. У больных механической желтухой опухолевого генеза болевой синдром может полностью отсутствовать. Дифференциальная диагностика в этих случаях бывает непростой, особенно если желтуха появляется вслед за кратковременным подъемом температуры тела Все подпеченочные желтухи отличаются затяжным течением и протекают с более или менее выраженными симптомами холестаза; застойный характер желтухи, зуд кожи, следы расчесов. При объективном осмотре у таких больных можно обнаружить симптомы Ортнера, Мерфи (при желчнокаменной болезни) шли симптом Курвуазье (при опухолевом процессе). Степень увеличения печени не имеет дифференциально-диагностического значения, но все же при желтухе, связанной с опухолевым процессом, мы иногда отмечали асимметричное увеличение печени из и бугристость при пальпации. При закупорке общего желчного протока камнем болевой синдром почти всегда определяется в проекции желчного пузыря, но не в проекции края печени. Увеличение размеров селезенки вообще не характерно для механической желтухи.
Из лабораторных данных для подпеченочных желтух особенно типичны высокая активность в сыворотке крови экскретируемых печенью ферментов; ШФ, ЛАП, ГГТП, 5-нуклеотидазы, тогда как активность печеночно-клеточных ферментов (АЛТ, ACT, Ф-1-ФА и др.) в первые дни болезни остается нормальной или немного повышенной. При механической желтухе в крови долгое время повышен почти исключительно уровень конъюгированного (прямого) билирубина, обнаруживаются высокие показатели общего холестерина и бета-липопротеидов, что также указы вдет на преобладание синдрома холестаза в генезе желтухи.
Изменения в периферической крови непостоянны, но при механической желтухе часто наблюдаются умеренный лейкоцитоз, нейтрофилез, палочкоядерный сдвиг; повышенная СОЭ, чего не встречается при вирусных гепатитах.
Часто решающее значение в диагностике гепатита А имеют специальные методы исследования: УЗИ, эндоскопия, рентгенография, сцинтиграфия, лапароскопия и др., а также отрицательные результаты исследования на специфические маркеры вирусных гепатитов.
источник