Ветряная оспа – вирусная инфекция, протекающая с высокой температурой, сыпью и др. тревожными симптомами. Чаще болеют дети от 2 до 10-летнего возраста, в большинстве протекает в легкой форме. У взрослых наблюдается тяжелое течение с присоединением осложнений. Ответ на вопрос, через сколько дней проявляется ветрянка, следующий – инкубационный период колеблется от 10 до 21 дня. Период инкубации – время от попадания вирусного элемента в организм после заражения до развития первых признаков.
Ветрянка преимущественно детское заболевание, которое диагностируется у маленьких пациентов в возрасте 2-7 лет. Однако заразиться может и взрослый человек, если не переболел в детском возрасте.
Передается ветряная оспа от больного человека воздушно-капельным путем во время чихания, кашля. Некоторые считают, что можно заразиться через бытовые предметы либо через третьих лиц, но в действительности риск сводится к нулю. Возбудитель патологии в окружающей среде живет не более 15 минут.
С момента заражения до проявления первых симптомов проходит определенный срок – инкубационный период. В это время вирус проникает на клеточный уровень, активизируется и размножается.
На вопрос, через какое время появляется ветрянка, можно назвать усредненное время – 10-21 день, вариабельность которого обусловлена возрастом пациента, состоянием иммунной системы, концентрацией вирусных веществ, попавших в организм во время контакта с инфицированным.
Длительность инкубационного периода в зависимости от возраста:
- У детей – 14 дней;
- У взрослых до 30-летнего возраста – 13-17 дней;
- У взрослых старше 30 лет – 11-21 день.
Высыпания на кожном покрове ребенка необходимо искать на 11-14 день с момента вероятного заражения. Если в течение трех недель никакие симптомы не проявились, то инфицирование можно исключить.
Интересно: до ХVII века ветрянка приравнивалась к смертельно опасным заболеваниям – считалась разновидностью оспы. Только в 1772 году болезнь выделили как отдельную патологию, а вирус исследовали в середине ХХ века.
Во время инкубационного периода вирус герпеса третьего типа посредством слизистой оболочки дыхательных путей проникает на клеточный уровень. Разносится по организму, стремительно размножается. Чтобы ответить на вопрос, когда проявляется ветрянка, нужно рассмотреть стадии инкубационного периода:
- Начальная. Она характеризуется проникновением сквозь слизистую органов дыхания.
- Развитие периода инкубации – стадия адаптации, которой свойственно накопление вирусных частиц в пораженных клетках эпителия. Затем он распространяется в лимфатической системе, перемещаясь в кровь.
- Заключительная стадия сопровождается выходом вируса и распространением по всему организму. Патоген накапливается в коже и вызывает образование характерной сыпи.
После инкубационного периода наблюдается продромальный этап. Он сопровождается общим недомоганием, головной болью, ломотой во всем теле, лихорадкой и др. симптомами. Они могут отсутствовать, если ветряная оспа протекает в легкой форме. Спустя два дня появляется сыпь; затем идет период волнообразных высыпаний, формируются корочки.
Важно: ветрянка заразна за 1-2 дня до возникновения сыпи, весь период высыпаний, а также 5 дней спустя появления последнего волдыря.
Симптоматика ветряной оспы в клинических картинах отличается. Обычно дети легче переносят заболевание в сравнении с взрослыми людьми. В продромальный период наблюдаются следующие клинические проявления.
- Лихорадка. Резкое повышение температуры в течение суток. Она может снижаться самостоятельно, а потом снова возрастать. Подъем отмечается на момент высыпаний по телу. Держится в течение 2-4 дней. Если сыпь обильная – до 9 дней. В детском возрасте температура способна повышаться незначительно, либо остается на нормальном уровне;
- Проявления общей интоксикации. Слабость, вялость, апатия, мигрень, болезненные ощущения в области поясницы, снижение аппетита, приступы тошноты и рвоты. Симптомы более выражены у взрослых, у детей отсутствуют либо слабые.
Клинические проявления ветрянки зависят от формы заболевания. Она бывает легкой, средней и тяжелой. В детском возрасте чаще наблюдается легкая, у взрослых пациентов диагностируется средняя и тяжелая.
Примерно на второй день описанных симптомов возникают высыпания. Длительность этого периода составляет от 2 до 9 дней. Следующий период – образование корочек – волдыри покрываются ими на 5 день после появления.
Герпес третьего типа локализуется в эпидермисе, вследствие чего в пораженных клетках возникают вакуоли, сливающиеся с вакуолями соседних клеток. Образовавшаяся полость быстро наполняется жидкостью, которая содержит много вирусных частиц. С течением времени в содержимом папул скапливаются токсины, фибрины и пр. вещества, что приводит к их изъязвлению наружу. Они лопаются, содержимое изливается.
Сыпь при ветрянке появляется на первый или второй день после увеличения температуры. В период волны высыпаний она постоянно повышается, ухудшается общее самочувствие больного человека.
К сведению, в детском возрасте характерная сыпь может быть первым и единственным признаком ветряной оспы.
- Появление пятен красного оттенка. Бывают округлой либо овальной формы, диаметр варьируется от 5 до 10 мм. Быстро трансформируются в прыщики.
- Папула выглядит как красный узелок, располагающийся по центру пятнышка.
- Пузырьки – патологические элементы, возвышающиеся над кожным покровом; наполнены экссудатом. Размер широко колеблется от 1 мм до 1 см. Характеризуются тончайшей поверхностью, которая легко лопается при малейшем давлении. При тяжелом течении могут нагнаиваться, вследствие чего остаются шрамы и рубцы.
- Корочки – завершающий этап сыпи. Они образуются на месте слившихся волдырей.
Сыпь при ветрянке локализуется на участках кожного покрова, имеющих хорошее кровоснабжение. Первые высыпания можно обнаружить на шее, волосистой части головы и верхней части туловища. Затем высыпания возникают хаотично.
Количество патологических элементов зависит от формы протекания вирусной патологии. При легкой форме количество единичное, сыпь можно вовсе не заметить, если она поразила исключительно волосистую часть головы.
Другая крайность – сыпь покрывает всю поверхность кожного покрова. В медицинской практике встречались случаи, когда у пациента насчитывалось до 800 папул.
Заболеть ветрянкой может каждый человек, застраховаться от болезни невозможно. После выздоровления больной приобретает пожизненный иммунитет к вирусу, хотя последний и остается в теле навсегда, находясь в латентном состоянии.
Под воздействием негативных факторов на фоне низкого иммунного статуса, частых стрессов, неврозов, вирус способен активизироваться, вследствие чего диагностируется вторичная ветрянка. Однако это наблюдается крайне редко.
Вирус варицелле-зостер размножается в слизистых оболочках, вследствие чего выявляются изменения в структуре эпидермиса. При тяжелом течении развивается сыпь на слизистой.
Стадии возникновения сыпи на слизистой оболочке:
- Возникновение красных пятен на слизистой ротовой полости, половых органов. Они наблюдаются на небе, конъюнктиве органов зрения, деснах;
- Появление пузырьков, наполненных прозрачным содержимым. Слизистая становится более мягкой, они быстро лопаются;
- Развитие афт – язвочки небольшого размера, покрытые налетом белого либо желтого оттенка, состоящего из фибрина. Имеют окантовку красного цвета, присутствует воспалительный процесс. Пациенту больно кушать, разговаривать, глотать и т.д. Если патологические элементы наблюдаются на половых органах, то присутствует выраженный дискомфорт и сильный зуд.
Кроме поражения слизистых оболочек наблюдаются множественные высыпания по всему кожному покрову.
Стоит знать: нетипичная форма в большинстве диагностируется у взрослых пациентов с иммунодефицитом, хроническими заболеваниями, истощением.
Ложный полиморфизм характеризуется тем, что на одной зоне кожного покрова одновременно выявляются патологические элементы на разной стадии развития – корочки, папулы, пузырьки, красные пятна. Это обусловлено тем, что сыпь появляется неравномерно, а волнообразно.
Практика показывает, что в течение ветрянки происходит около 3-х волн высыпаний. Каждая последующая сопровождается появлением меньшего количества пузырьков. Сыпь никогда не появляется на ладошках и подошвах.
После отпадания корочки остается пигментное пятно, которое по цвету отличается от здорового кожного покрова. В течение 2-3 месяцев оно блекнет и исчезает. Высыпания не оставляют рубцов, шрамов и пр. дефектов кожи, если их не травмировать.Ветрянкой легче переболеть в «свое время» – в детском возрасте, что позволяет избежать тяжелого течения и осложнений. Если у ребенка хороший иммунитет, то он перенесет заболевание легко.
источник
Считается, что ветряной оспой для собственной же безопасности лучше переболеть в детстве. Так ли это и почему, как протекает ветрянка у взрослых и детей, и сколько дней больной является заразным?

Попав на слизистые оболочки, вирус ветряной оспы начинает размножаться и проникает в кровь, а затем, с током крови разносится по всему организму и накапливается в эпителии, вызывая отеки, а затем отслоение верхнего слоя эпидермиса.
Размножение Varicella Zoster и его жизнедеятельность в организме вызывает общую интоксикацию, которая выражается в повышении температуры у детей до 38°C, а у взрослых до 40, головной боли, болях в пояснично-крестцовой области. Как только вирус достигает кожных покровов – больной начинает покрываться сыпью.
Маленькие дети переносят заболевание значительно легче взрослых, вероятность развития осложнений у дошкольников составляет в среднем около 5%.
Взрослые переносят ветрянку тяжелее, с высокой вероятностью осложнений. После болезни развивается достаточно стойкий иммунитет к вирусу Varicella Zoster, однако при существенном ослаблении иммунитета может случиться рецидив в виде опоясывающего лишая, так как попавший однажды в организм вирус герпеса остается там пожизненно.
Избежать заболевания или перенести ветряную оспу в легкой форме может помочь только вакцинация.
В детских коллективах ветрянка распространяется стремиительно. Как правило, если в коллективе заболел один ребенок, то заражаются и переболевают все дети, ранее не болевшие. Причем, за те 10 минут, пока вирус живет в окружающей среде, он может по вентиляции проникать и в соседние помещения, поражая находящихся там людей. Поэтому ветрянкой болеют в детских садах даже не целыми группами, а всем детским садом сразу.
Инкубационный период – это время с момента заражения до появления первых признаков заболевания. У ветрянки он занимает от 10 до 16 дней и для детей и для взрослых.
Продромальный период (время появления первых симптомов) – у детей в этот промежуток времени происходит ухудшении общего самочувствия. Может наблюдаться повышение температуры до 38°C. У взрослых температура повышается до 40°C, а также ярко выражены все симптомы сильной интоксикации: головная боль, мышечные боли, возможны тошнота и рвота. Длительность с момента заражения — от 3-5 часов до двух суток.
Период разгара заболевания – при ветрянке разгар заболевания начинается с появления первых высыпаний. Сыпь появляется на теле волнообразно, в несколько этапов, через одни — двое суток после появления первых симптомов и проходит три стадии: сначала появляется красное пятно, затем внутри него образуется прозрачная жидкость, а потом пузырек подсыхает и образуется корочка, которая через пару дней отпадает. Период высыпаний у детей длится в среднем 10 дней, у взрослых – 2-3 недели. У взрослых высыпания более обильные, нежели у детей, и чаще оставляют следы на коже после отпадания корочек.
Реконвалесценция — это период со времени появления последних высыпаний и до подсыхания последней везикулы. В период выздоровления температура тела нормализуется.
В продромальный период заболевший остается заразным и активно распространяет в окружающую среду вирусы посредством разговора, чиханья или кашля. А постольку, поскольку у детей дошкольного возраста данный промежуток времени может протекать без температуры, то ребенок нередко продолжает посещать детский сад вплоть до появления сыпи – и активно заражает других детей.
Весь период высыпаний больной ветрянкой остается заразным для окружающих, и только спустя 5 суток с момента появления последних пятен он перестает распространять инфекцию. Определить момент, после которого высыпания больше не появляются, российским мамам помогает использование зеленки – нет наутро не замазанных прыщиков, значит можно отсчитывать 5 дней и выписываться с больничного.
Таким образом, подхвативший вирус ветрянки, является заразным в среднем течение 14-18 дней. Однако так как выявить ветряную оспу во время инкубационного периода практически невозможно, врачи изолируют больного с момента постановки диагноза (как только появляются характерные высыпания). Обычно у детей этот срок составляет 10-12 дней, а у заболевших взрослых 2-3 недели.
Изоляция больного не предполагает отсутствие прогулок. Для заразившегося ветрянкой, прогулки на свежем воздухе считаются полезными, если нет лихорадки. На свежем воздухе ребенок с ветрянкой не опасен для окружающих, если, конечно, он не вступает в тесный контакт с другими людьми (объятия, поцелуи).
При выходе из квартиры лучше надеть на больного одноразовую маску для снижения распространения вируса в подъезде и открыть окна на режим проветривания.
К сожалению, даже полная изоляция заболевшего в квартире полностью предотвратить попадание вируса в окружающую среду не может, так как вирусы могут перебраться в соседнюю квартиру по вентиляции и попасть в подъезд при открывании квартирных дверей. Поэтому, если в подъезде есть больной ветрянкой, то исключать вероятность заражения не переболевших ранее соседей нельзя, хотя она и не такая высокая, как при близком контакте с больным.
источник
В отличие от большинства вирусов, ветряная оспа имеет хитрый инкубационный период. Поэтому главный вопрос, который интересует как уже зараженных, так и потенциальных больных, следующий: сколько заразна ветрянка в скрытом периоде и в открытой форме? Какие бывают лекарства от ветряной оспы, возможна ли профилактика заболевания, нужна ли при лечении зеленка? Будем разбираться.
Прежде чем отвечать на вопрос, сколько заразна ветрянка, нужно разобраться, что собой представляет эта «детская» болезнь. Любой медицинский справочник ответит, что это вирусная инфекция, которая вызывается герпесом третьего типа. Самая большая проблема недуга – он невероятно заразен.
Есть два способа подхватить ветрянку:
- Воздушно-капельным путем.
- Получить в качестве осложнения от опоясывающего лишая.
В подавляющем большинстве случаев недуг приходит первым путем. Сам вирус способен передвигаться на достаточно дальние расстояния – на несколько метров от своего носителя. Если на лестничной площадке живет ребенок «разукрашенный» зеленкой, нет смысла гадать, сколько времени заразна ветрянка конкретно у него. Своеобразный герпес может добраться до здорового человека с другого этажа и даже из соседнего дома.
Сама болезнь предпочитает людей с ослабленным иммунитетом, поэтому вспышки ветрянки приходятся на осень-зиму.
Чаще всего на больничном оказываются дети. Причем ребенок в возрасте до 10 лет достаточно легко переносит этот коварный вирус. Основным симптомом ветрянки считаются красные пузырьки. Они появляются на груди, лице и спине, впоследствии «захватывают» все тело. Иногда сыпь можно обнаружить даже во рту. Чесать «болячки» категорически нельзя, иначе недуг останется в организме дольше и может привести к опасным осложнениям. В среднем у ребенка за всю ветрянку высыпает порядка 200-300 пузырьков.
Иногда к сыпи и зуду добавляются и другие симптомы болезни:
- температура;
- пониженный аппетит;
- снижение настроения;
- головная боль.
Обычно ветряной оспой страдают организованные дети. В детском саду, школе, оздоровительном лагере – большой риск заразиться «зудящей сыпью». Наверняка никто не сможет ответить на вопрос, сколько заразна ветрянка у детей, которые ходят в школу вместе с вашим чадом. Дело в том, что не все родители соблюдают меры безопасности и порой приводят в группу инфицированного или только что переболевшего ребенка.
Ветрянка перестает быть безобидной болячкой уже во время полового созревания. После 12 лет ею болеют тяжело и практически всегда с осложнениями. Самыми безопасными считаются оставшиеся после оспы шрамы и рубцы. Хуже всего переносят недуг беременные женщины. Вирус вредит не только взрослому организму, но и еще не рожденному ребенку.
К симптомам у взрослых прибавляются:
- Резкое повышение температуры до 39-40 °С.
- Тошнота и рвота (признак интоксикации).
- Головокружение и обмороки.
- Ломота в теле.
Кроме того, у взрослых чаще всего воспаляются лимфоузлы. Особенно страдает область шеи и за ушами. Чтобы не искать ответ на вопрос, сколько дней заразна ветрянка после высыпания, и не бояться, что вирус перекинется с ребенка на взрослого члена семьи, лучше заранее подстраховаться и поставить прививку против вируса.
В Европе и Америке, несомненно, удивятся, если увидят ребенка или взрослого с ног до головы «разукрашенного» зеленкой. А вот жители бывшего Советского Союза при проявлении первых признаков ветрянки сразу же бегут в аптеку, чтобы купить «бриллиантовый зеленый».
- не снимает зуд;
- не останавливает появление сыпи.
Зачем же ею так обильно мажут? Дело в том, что каждый врач знает, сколько заразна ветрянка после высыпания: ровно 5 суток после появления последнего пузыря. Как же определить, когда выскочила последняя болячка? Оказывается, как раз с помощью зеленки.
В западных странах ориентируются по другому признаку. Смотрят на саму сыпь. Если есть пузырьки без темной корочки, значит болезнь все еще опасна.
Подходя к рассмотрению вопроса, сколько заразна ветрянка, нельзя упускать из виду инкубационный период недуга. От 1 до 3 недель вирус никак себя не проявляет. Инфицированный чувствует себя прекрасно, и без специальных анализов никто данный вид оспы определить не сможет. Это не мешает за несколько дней до появления сыпи ветрянке стать заразной.
То есть больной ходит в школу, садик, на работу и везде носит с собой вирус герпеса. Поэтому так часто люди не могут понять, где именно они подхватили болезнь.
Другой вопрос, сколько дней заразна ветрянка после высыпания? Точного ответа на него дать нельзя. В среднем пузырьки появляются спустя 4-12 дней с момента первой «болячки». Все это время больной опасен для окружающих.
Получается, ветрянка заразна за 2-3 дня до высыпания, весь период сыпи (4-12 дней) и 5 суток после появления последнего пузырька.
Для начала нужно понять, чего делать при ветрянке нельзя. А именно:
- Принимать антибиотики. Вирус герпеса, как и любой другой, не является бактерией, а значит, подобные препараты с ним не справятся.
- Аспирин. При ветряной оспе его потребление может привести к поражению печени.
- Спиртовые растворы. Увеличивают риск появления рубцов.
- пить много жидкости;
- принимать жаропонижающее, если это необходимо;
- чаще менять одежду и постельные принадлежности.
При сильном зуде можно использовать антигистаминные препараты. Например, марганцовку или мазь Кастеллани. Мыться при этом крайне нежелательно. Иначе пузырьки еще быстрей начнут распространяться по телу.
Дети обычно справляются без дополнительной лекарственной терапии. Взрослым, а также родителям младенцев обязательно нужно проконсультироваться с врачом, чтобы подобрать правильное лечение. Если температура долго не снижается, а в пузырьках образуется гной – следует звонить в скорую помощь.
Несмотря на то что большинство родителей знают, через сколько ветрянка не заразна, не стоит сразу после болезни отправлять ребенка в коллектив. Несколько недель лучше побыть дома, чтобы восстановить иммунную систему.
Чтобы уже во взрослом возрасте не мучиться вопросом, сколько заразна ветрянка, медики рекомендуют прививаться. Особенно это актуально для:
- Женщин, не переболевших в детстве, планирующих беременность.
- Всех остальных взрослых, которые не столкнулись с ветрянкой.
- Детей с пониженным иммунитетом.
В Америке и Западной Европе вакцина от ветряной оспы ставится всем детям и взрослым согласно национальной программе. В России это достаточно дорогая прививка. Однако если есть финансовая возможность, рекомендуется от нее не отказываться. У своеобразного герпеса могут быть достаточно серьезные осложнения, включая воспаление головного мозга. Вот только прививку придется ставить регулярно, она не дает пожизненного иммунитета. В свою очередь, повторно заболеть ветрянкой невозможно.
источник
Ветрянка – достаточно заразное инфекционное заболевание, которое вызвано вирусом герпеса, принадлежащему к третьему типу. Главным характерным признаком является сыпь, возникающая на слизистых и коже, вызывающая сильный зуд.
Период первых проявлений не всегда совпадает с промежутком, когда человек опасен для окружающих людей. Поэтому, очень важно знать, когда заразна ветрянка у детей. Давайте попробуем разобраться с данным вопросом, дабы не «подхватить» данное заболевание.
По большому счёту ветряная оспа является наиболее популярным инфекционным заболеванием, которое чаще всего, возникает именно в детском возрасте. Данная патология отличается тем, что проявляется в качестве мелкой сыпи и всевозможных других симптомах, присущих интоксикации.
Ветрянка бывает различной степени тяжести, от лёгкой до самой тяжёлой, в результате которой возникают достаточно серьёзные последствия.
ЭТО ИНТЕРЕСНО! Раньше на Руси, когда не было в природе лабораторных анализов и не существовало современных вакцин, ветрянку и краснуху считали детскими заболеваниями.
В народе знали, что лучше переболеть такими болезнями в детстве, чтобы дальше не было осложнений. Особенно касался данный факт девочек, как будущих матерей.
Если кто-то заболевал из детей краснухой или ветрянкой, то в населенном пункте старались собрать ребятишек вместе и закрыть их в одном помещении на пару часов. В итоге, детскими заболеваниями болели в раннем возрасте.
В младшем возрастном периоде, ветрянка переносится легко. При этом, инфекция оставляет за собой пожизненный иммунитет и способна проявляться только в случае иммунодефицита. В основном ветряной оспой болеют только один раз в жизни. Проявляется ветрянка следующим образом:
- существенно ухудшается общее состояние;
возникает недомогание;
повышается температура тела, возникает озноб; - потеря аппетита;
- нарушается сон;
- появляются кожные высыпания и зуд.
Но, самое интересное, что далеко не во всех случаях оспа имеет какие-либо проявления. Иногда заболеванию характерно бессимптомное течение.
Данный период представляет собой некий промежуток времени, который отсчитывается от попадания вируса в человеческий организм до первых его проявлений. После этого, вирусы начинают размножаться в клетках слизистой, накапливаться и постепенно просачиваться в кровь. После того, как возбудитель разнёсся по всему телу, он начинает оседать в клетках и провоцировать высыпание.
В основном, продолжительность инкубационного периода составляет две недели.
В зависимости от огромного количества факторов, работы иммунной системы, такой период может достигать и три недели, и одну.
Вообще, заражение ветряной оспой происходит очень быстро, за счёт высокой степени контагиозности. Иными словами, достаточно побыть вместе с больным в одном помещении всего несколько минут, и вирус находит для себя носителя. Вирус тщательно проникает в носоглотку, слизистую рта и начинает размножаться. Но на первых этапах симптомы отсутствуют. Такой период и называют инкубационным.
Карантин по ветряной оспе в детских учреждениях (в детском саду, в школе) составляет 21 день. В течении этого периода после контакта ветрянка может проявиться у других детей или взрослых, которые не перенесли заболевание ранее и контактировали с больным.
На различных этапах заболевания, человек способен выделять инфекцию всевозможными способами. Так что, перед тем, как определить заразный период при ветрянке, стоит отметить, что в большом количестве возбудитель находятся в слюне, а с появлением сыпи, ещё и в пузырьках. Лопаясь, они способны заражать окружающих. В этот период ветрянка способна передаться воздушно-капельным путём.
Продолжительность данного периода может существенно варьироваться, тут всё зависит от тяжести болезни и составлять от девяти дней до трёх недель.
Вообще такой период можно условно поделить на три этапа:
ПЕРВЫЙ – один-два дня перед тем, как проявляются первые симптомы болезни (до первых высыпаний);
ВТОРОЙ – острый этап, его длительность от трёх до десяти дней, хотя может быть дольше;
ТРЕТИЙ – выздоровление, это около недели после того, как проявляются пузырьки.
До высыпаний ветряная оспа может быть заразна в течении 7 дней.
Отправным пунктом для отсчёта считается промежуток, когда на слизистых и коже проявляются везикулы. Именно они обладают в высокой концентрации вирусом возбудителем. В тот момент, когда новая сыпь перестаёт формировать, при этом наблюдает заживление старых везикул, можно утверждать, что период выздоровления начался.
Естественно, многих родителей, взрослых людей волнует вопрос того, сколько после того, как проявились первые высыпания человек остаётся заразным.
Специалистами было установлено, что во время ветряной оспы больной способен заразить других на протяжении пяти-семи дней после появления последней сыпи.
После этого вирус больше не выделяется в окружающую среду. Благодаря применению окрашивающих антисептиков, существенно облегчается определение момента начала заражения. Так как с лёгкостью можно отличить обработанные и вновь появившиеся пузырьки.
Когда два дня неокрашенные везикулы не появляются, можно начинать отсчитывать оздоровительный период.
Ответ на данный вопрос очень важен, особенно в том случае, когда болеет ребёнок. Ведь тут важно определить, когда допустимо возобновление контактов с другими детьми.
Естественно, видимыми ориентирами для определения такого момента считаются кожные высыпания. В тот момент, когда новые пузырьки перестают появляться, это и является важным сигналом того, что малыш начинает выздоравливать.
Болезнь прекращает быть заразной через неделю после того как появилась последняя сыпь. По истечению данного периода человек уже не опасен для окружающих людей.
Возвращаться в сад, общество, раньше данного срока не просто неэтично по отношению к другим людям, но это ещё грозит новой вспышкой заболевания. К тому же, больной должен восстановить физические силы, внешний вид, после ветрянки дома, в нормально, тихой обстановке. Если есть сыпь, но отсутствует температура, озноб, боль в мышцах, то можно прогуливаться, но не контактировать с другими людьми.
Как показывают исследования, восприимчивость к данному заболеванию у людей достаточно высокая. Иными словами, избежать ветрянку, находясь в тесном контакте с заражённым практически нереально, но всё же можно, обладая специфическим иммунитетом к вирусу. Такой иммунитет способен сформироваться либо в результате вакцинации, либо после перенесённой болезни.
В настоящее время существует лишь один вариант не заразиться ветрянкой – это прививка.
Вакцина Окавакс была разработана в семидесятых годах в Японии и прошла массу специальных испытаний, в результате которых получила исключительно положительные отзывы. К достоинствам другой вакцины — Варилрикс — относят доступность и высокую степень защиты.
Кроме этого, сделав прививку на протяжении трёх суток после контакта с больным, можно избежать проявления некоторых симптомов. В России доступны две вакцины — Варилрикс (Бельгия) и Окавакс (Япония). Об этих вакцинах можно прочитать в статье.
Также после вакцины само протекание болезни проходит гораздо легче. Особенно это важно для людей старшей возрастной категории. Так как в этот период ветрянка протекает тяжело, то она способна спровоцировать негативные последствия.
В среднем заразный период ветрянки составляет от 12 до 18 дней (по среднестатистическим данным). Если болеет взрослый человек, то ветрянка может приобрести тяжелую форму, а период заразности у взрослого составит 21 день.
Так что, как видите, очень важно вовремя распознать такое инфекционное заболевание, определить, с какого периода больной идёт на выздоровление. И что не менее важно для предотвращения тяжёлых последствий необходима вакцинация.
источник
Ветряная оспа – распространенная болезнь, с которой многие сталкиваются в детском возрасте. Основной вопрос, который волнует родителей, сколько дней заразна ветрянка и на какой период придется изолировать ребенка? Чтобы это понять, нужно подробнее остановиться на особенностях развития заболевания.
Ветряная оспа – специфическое инфекционное заболевание, которое вызывается вирусом герпеса третьего типа, свойства которого идентичны вирусу герпес-зостер. Считается, что это детская болезнь, так как в основном болеют ею в раннем возрасте, Переболевший малыш приобретает иммунитет на всю оставшуюся жизнь. Но заболеть ветряной оспой могут и взрослые люди, не перенесшие инфекцию в детстве. В этом случае заболевание протекает намного тяжелее и нередко сопровождается тяжелыми осложнениями.
Ветряная оспа отличается высокой степенью контагиозности, иначе говоря, это очень заразное заболевание, передача которого осуществляется воздушно-капельным путем. Вирус оспы отличается повышенной летучестью, он легко преодолевает значительные расстояния и может по системе вентиляции распространяться между этажами. Если ребенок в многоквартирном доме заболел ветрянкой, скорее всего все малыши, живущие в этом подъезде подвергнуться атаке вируса.
Болезнь очень легко и быстро распространяется в детских коллективах (детском саду, школе). Если один ребенок из группы заболел, скорее всего, в ближайшее время и у остальных малышей появятся симптомы ветрянки. В детских учреждениях эпидемии ветряной оспы случаются с определенной периодичностью, чаще всего в осенне-зимний период и вынуждают закрывать садики на карантин. Любой человек, не переболевший ранее ветрянкой и не имеющий иммунитета к этому штамму вируса, может легко заразиться на улице или в помещении, где находится больной.
Педиатры говорят о том, что лучше всего переболеть ветрянкой в детстве. Ребенок намного легче переносит вирусную инфекцию, после которой приобретает пожизненный иммунитет и устойчивость к повторному заражению. Однако коварство вируса в том, что из организма он никуда не исчезает, просто становится неактивным. При определенных неблагоприятных условиях он может вновь активизироваться.
Это не значит, что человек повторно заболеет ветрянкой. При ослаблении иммунитета вирус герпеса проявляет себя симптомами опоясывающего лишая. Характерные водянистые пузырьки появляются в области спины по ходу нервов, их формирование сопровождается сильной болезненностью, слабостью, температурой и прочими неприятными симптомами.
Как и любое инфекционное заболевание, ветрянка протекает в несколько этапов. Основные периоды:
- инкубационный;
- продромальный (появление первых симптомов);
- разгар заболевания;
- заключительная стадия болезни.
Многие родители спрашивают, за сколько дней до высыпаний заразна ветрянка? Ребенок становится заразным за 2-3 дня до конца инкубационного периода. Но поскольку до появления первых признаков заболевания самочувствие малыша остается нормальным, он продолжает посещать детский сад и в это время активно заражает других детей. Лишь за 1-2 дня до появления высыпаний ребенок или взрослый может почувствовать легкое недомогание или столкнуться с повышением температуры тела.
При появлении симптомов заболевания степень заразности увеличивается вследствие большой концентрации вируса в жидкости, которая находится внутри ветряночной сыпи. После окончания инкубационного периода начинают появляться первые признаки инфекции. На коже сначала образуются розеолы (красные пятна), которые в течение 24 часов превращаются в узелки, а еще через два дня на их месте формируются везикулы – пузырьки, наполненные прозрачной жидкостью.
Именно в этой жидкости содержится основная концентрация возбудителя. При вскрытии пузырька происходит массовый выброс вируса в воздушную среду, что ведет к заражению окружающих. После появления первых высыпаний больной становится особенно опасным в плане заражения.
Ветряночная сыпь появляется на различных участках тела – лице, груди, спине, захватывает руки и ноги, может распространяться на волосистую часть головы, слизистую рта или половых органов. В среднем, на теле ребенка может одновременно находиться 200-300 высыпных элементов. Чем больше появляется таких водянистых пузырьков, тем тяжелее течение болезни.
В остром периоде температура может повышаться до высоких значений, появляется слабость, лихорадка, головные боли, тошнота и прочие признаки интоксикации организма. Ребенок становится капризным, теряет аппетит, плохо спит, стремится расчесать зудящие узелки. Родители должны следить, чтобы не было расчесов, так в ранки может легко попасть инфекция, что грозит гнойными осложнениями, с последующим образованием шрамов и рубцов, которые остаются на всю жизнь. В это время нужно как можно чаще обрабатывать пузырьки антисептическими средствами, обеспечивающими обеззараживающий, противозудный, подсушивающий эффект, использовать мази и гели, ускоряющие заживление кожи.
Активный период болезни в среднем длится от 5 до 10 дней. Некоторые малыши переносят его довольно легко – самочувствие изменяется незначительно. Может отмечаться лишь незначительное повышение температуры, слабость, вялость. У взрослых ветрянка протекает намного тяжелее, с ярко выраженной интоксикацией, головными болями, гипертермией, высыпаниями по всему телу. В это время больной чрезвычайно заразен и представляет наибольшую угрозу для тех, у кого нет иммунитета к ветряной оспе.
Когда ветрянка перестает быть заразной? Сколько времени должно пройти, чтобы опасность миновала? Специалисты говорят о том, что заразиться можно не только в активной фазе заболевания, но и после того, как высыпания исчезнут.
Этот вопрос чаще всего родители задают лечащему врачу. Многие малыши тяжело переносят изоляцию и стремятся быстрее вернуться в детский коллектив. Родители тоже хотят быстрее выйти на работу, чтобы вернуться к привычному ритму жизни. Но в случае с ветряной оспой спешить не стоит. Дело в том, что ребенок или взрослый продолжает оставаться заразным еще в течение 5-6 дней после исчезновения последних высыпаний.
Даже если все пузырьки подсохнут, окончательное выздоровление наступает не сразу. Еще несколько дней малыш или взрослый человек может инфицировать окружающих, поэтому все это время должен оставаться дома. В среднем, период высыпаний продолжается 7-10 дней, а полное заживление везикул, в процессе которого они подсыхают и покрываются корочкой, занимает около 2-х недель. После того, как корочка отпадет, на месте пузырька остается розовое пятнышко (при правильном лечении).
Чтобы не допустить образования шрамов на месте везикул, необходимо как можно чаще производить обработку кожи средствами с антисептическим, противовирусным и обеззараживающим действием. Можно прижигать высыпания зеленкой, раствором марганцовки или Фукорцином, но в последние годы врачи рекомендуют использовать современные средства – Каламин, Циндол, Фенистил, которые дополнительно подсушивают высыпания, устраняют зуд, снимают воспаление и ускоряют выздоровление.
Подводя итоги, можно выделить следующие временные промежутки, когда больной представляет угрозу заражения:
- конец инкубационного периода (за 2-3 дня до первых высыпаний)
- активный период высыпаний, который длится от 5 до 10 дней;
- конечная стадия заболевания –5-6 дней после того, как кожа очистится и исчезнут последние высыпные элементы.
Таким образом, заразный период ветрянки в среднем составляет 12-18 дней. Это среднестатическая цифра, которая включает минимальную и максимальную продолжительность контагиозности ветряной оспы. Если болеет взрослый человек, инфекция может приобретать тяжелую форму. В этом случае продолжительность этапа, в течение которого человек остается заразным, может увеличиваться до 21 дня.
источник
Ветряная оспа – вирусная инфекция, протекающая с высокой температурой, сыпью и др. тревожными симптомами. Чаще болеют дети от 2 до 10-летнего возраста, в большинстве протекает в легкой форме. У взрослых наблюдается тяжелое течение с присоединением осложнений. Ответ на вопрос, через сколько дней проявляется ветрянка, следующий – инкубационный период колеблется от 10 до 21 дня. Период инкубации – время от попадания вирусного элемента в организм после заражения до развития первых признаков.
Ветрянка преимущественно детское заболевание, которое диагностируется у маленьких пациентов в возрасте 2-7 лет. Однако заразиться может и взрослый человек, если не переболел в детском возрасте.
Передается ветряная оспа от больного человека воздушно-капельным путем во время чихания, кашля. Некоторые считают, что можно заразиться через бытовые предметы либо через третьих лиц, но в действительности риск сводится к нулю. Возбудитель патологии в окружающей среде живет не более 15 минут.
С момента заражения до проявления первых симптомов проходит определенный срок – инкубационный период. В это время вирус проникает на клеточный уровень, активизируется и размножается.
На вопрос, через какое время появляется ветрянка, можно назвать усредненное время – 10-21 день, вариабельность которого обусловлена возрастом пациента, состоянием иммунной системы, концентрацией вирусных веществ, попавших в организм во время контакта с инфицированным.
Длительность инкубационного периода в зависимости от возраста:
- У детей – 14 дней;
- У взрослых до 30-летнего возраста – 13-17 дней;
- У взрослых старше 30 лет – 11-21 день.
Высыпания на кожном покрове ребенка необходимо искать на 11-14 день с момента вероятного заражения. Если в течение трех недель никакие симптомы не проявились, то инфицирование можно исключить.
Интересно: до ХVII века ветрянка приравнивалась к смертельно опасным заболеваниям – считалась разновидностью оспы. Только в 1772 году болезнь выделили как отдельную патологию, а вирус исследовали в середине ХХ века.
Во время инкубационного периода вирус герпеса третьего типа посредством слизистой оболочки дыхательных путей проникает на клеточный уровень. Разносится по организму, стремительно размножается. Чтобы ответить на вопрос, когда проявляется ветрянка, нужно рассмотреть стадии инкубационного периода:
- Начальная. Она характеризуется проникновением сквозь слизистую органов дыхания.
- Развитие периода инкубации – стадия адаптации, которой свойственно накопление вирусных частиц в пораженных клетках эпителия. Затем он распространяется в лимфатической системе, перемещаясь в кровь.
- Заключительная стадия сопровождается выходом вируса и распространением по всему организму. Патоген накапливается в коже и вызывает образование характерной сыпи.
После инкубационного периода наблюдается продромальный этап. Он сопровождается общим недомоганием, головной болью, ломотой во всем теле, лихорадкой и др. симптомами. Они могут отсутствовать, если ветряная оспа протекает в легкой форме. Спустя два дня появляется сыпь; затем идет период волнообразных высыпаний, формируются корочки.
Важно: ветрянка заразна за 1-2 дня до возникновения сыпи, весь период высыпаний, а также 5 дней спустя появления последнего волдыря.
Симптоматика ветряной оспы в клинических картинах отличается. Обычно дети легче переносят заболевание в сравнении с взрослыми людьми. В продромальный период наблюдаются следующие клинические проявления.
- Лихорадка. Резкое повышение температуры в течение суток. Она может снижаться самостоятельно, а потом снова возрастать. Подъем отмечается на момент высыпаний по телу. Держится в течение 2-4 дней. Если сыпь обильная – до 9 дней. В детском возрасте температура способна повышаться незначительно, либо остается на нормальном уровне;
- Проявления общей интоксикации. Слабость, вялость, апатия, мигрень, болезненные ощущения в области поясницы, снижение аппетита, приступы тошноты и рвоты. Симптомы более выражены у взрослых, у детей отсутствуют либо слабые.
Клинические проявления ветрянки зависят от формы заболевания. Она бывает легкой, средней и тяжелой. В детском возрасте чаще наблюдается легкая, у взрослых пациентов диагностируется средняя и тяжелая.
Примерно на второй день описанных симптомов возникают высыпания. Длительность этого периода составляет от 2 до 9 дней. Следующий период – образование корочек – волдыри покрываются ими на 5 день после появления.
Герпес третьего типа локализуется в эпидермисе, вследствие чего в пораженных клетках возникают вакуоли, сливающиеся с вакуолями соседних клеток. Образовавшаяся полость быстро наполняется жидкостью, которая содержит много вирусных частиц. С течением времени в содержимом папул скапливаются токсины, фибрины и пр. вещества, что приводит к их изъязвлению наружу. Они лопаются, содержимое изливается.
Сыпь при ветрянке появляется на первый или второй день после увеличения температуры. В период волны высыпаний она постоянно повышается, ухудшается общее самочувствие больного человека.
К сведению, в детском возрасте характерная сыпь может быть первым и единственным признаком ветряной оспы.
- Появление пятен красного оттенка. Бывают округлой либо овальной формы, диаметр варьируется от 5 до 10 мм. Быстро трансформируются в прыщики.
- Папула выглядит как красный узелок, располагающийся по центру пятнышка.
- Пузырьки – патологические элементы, возвышающиеся над кожным покровом; наполнены экссудатом. Размер широко колеблется от 1 мм до 1 см. Характеризуются тончайшей поверхностью, которая легко лопается при малейшем давлении. При тяжелом течении могут нагнаиваться, вследствие чего остаются шрамы и рубцы.
- Корочки – завершающий этап сыпи. Они образуются на месте слившихся волдырей.
Сыпь при ветрянке локализуется на участках кожного покрова, имеющих хорошее кровоснабжение. Первые высыпания можно обнаружить на шее, волосистой части головы и верхней части туловища. Затем высыпания возникают хаотично.
Количество патологических элементов зависит от формы протекания вирусной патологии. При легкой форме количество единичное, сыпь можно вовсе не заметить, если она поразила исключительно волосистую часть головы.
Другая крайность – сыпь покрывает всю поверхность кожного покрова. В медицинской практике встречались случаи, когда у пациента насчитывалось до 800 папул.
Заболеть ветрянкой может каждый человек, застраховаться от болезни невозможно. После выздоровления больной приобретает пожизненный иммунитет к вирусу, хотя последний и остается в теле навсегда, находясь в латентном состоянии.
Под воздействием негативных факторов на фоне низкого иммунного статуса, частых стрессов, неврозов, вирус способен активизироваться, вследствие чего диагностируется вторичная ветрянка. Однако это наблюдается крайне редко.
Вирус варицелле-зостер размножается в слизистых оболочках, вследствие чего выявляются изменения в структуре эпидермиса. При тяжелом течении развивается сыпь на слизистой.
Стадии возникновения сыпи на слизистой оболочке:
- Возникновение красных пятен на слизистой ротовой полости, половых органов. Они наблюдаются на небе, конъюнктиве органов зрения, деснах;
- Появление пузырьков, наполненных прозрачным содержимым. Слизистая становится более мягкой, они быстро лопаются;
- Развитие афт – язвочки небольшого размера, покрытые налетом белого либо желтого оттенка, состоящего из фибрина. Имеют окантовку красного цвета, присутствует воспалительный процесс. Пациенту больно кушать, разговаривать, глотать и т.д. Если патологические элементы наблюдаются на половых органах, то присутствует выраженный дискомфорт и сильный зуд.
Кроме поражения слизистых оболочек наблюдаются множественные высыпания по всему кожному покрову.
Стоит знать: нетипичная форма в большинстве диагностируется у взрослых пациентов с иммунодефицитом, хроническими заболеваниями, истощением.
Ложный полиморфизм характеризуется тем, что на одной зоне кожного покрова одновременно выявляются патологические элементы на разной стадии развития – корочки, папулы, пузырьки, красные пятна. Это обусловлено тем, что сыпь появляется неравномерно, а волнообразно.
Практика показывает, что в течение ветрянки происходит около 3-х волн высыпаний. Каждая последующая сопровождается появлением меньшего количества пузырьков. Сыпь никогда не появляется на ладошках и подошвах.
После отпадания корочки остается пигментное пятно, которое по цвету отличается от здорового кожного покрова. В течение 2-3 месяцев оно блекнет и исчезает. Высыпания не оставляют рубцов, шрамов и пр. дефектов кожи, если их не травмировать.Ветрянкой легче переболеть в «свое время» – в детском возрасте, что позволяет избежать тяжелого течения и осложнений. Если у ребенка хороший иммунитет, то он перенесет заболевание легко.
источник
Ветрянка – очень заразная инфекционная болезнь, вызванная вирусом герпеса 3 типа (Варицелла-Зостер). Её самый узнаваемый и явный симптом – характерная зудящая сыпь на коже и слизистых оболочках. Однако период видимых высыпаний не совпадает с временным промежутком, когда больной заразен для окружающих. Это обстоятельство нужно иметь в виду тем, кто боится «подхватить» инфекцию.
За счёт высокой контагиозности ветряной оспы заражение происходит очень быстро – порой достаточно нескольких минут в одном помещении с больным человеком, и вирус уже «осваивает» нового носителя. Вирусные агенты внедряются в слизистые оболочки рта и носоглотки, и начинают там активно размножаться. С током крови вирионы распространяются по организму. При этом внешние симптомы заболевания отсутствуют. Этот период времени называется инкубационным, он может продолжаться от 1 до 3 недель, в зависимости от индивидуальных особенностей организма.
Однако заразным для остальных человек становится только в конце инкубационного периода. Исследования показали, что выделять вирус в окружающую среду больной начинает за 1-2 дня до появления первых симптомов. Возможность установить диагноз появляется только при возникновении первых элементов сыпи. В этом заключается опасность болезни – человек может не знать, что инфицирован, но при этом являться источником вируса для окружающих. На этом этапе возбудитель попадает в окружающее пространство с частичками слюны, при разговоре, чихании, кашле.
На разных этапах болезни человек разными способами выделяет вирус во внешнюю среду. Возбудители в больших количествах содержатся в слюне и отделяемом носоглотки больного, а с появлением высыпаний – ещё и в содержимом пузырьков. Лопаясь, они выпускают в окружающее пространство огромное количество вирионов. На этом этапе интенсивность продуцирования инфекции «вовне» резко возрастает, и ветрянка легко передаётся воздушно-капельным путём.
Общая продолжительность «заразности» ветряной оспы может существенно различаться в зависимости от тяжести заболевания (продолжительности острой фазы), и составляет в среднем от 9-10 дней до 3 недель.
Весь период, когда заболевший представляет опасность для окружающих, можно условно разделить на несколько этапов:
- 1-2 дня перед появлением видимых симптомов заболевания (конец инкубационного периода ветрянки);
- острая фаза ветряной оспы (сыпь на коже)- длительность которой 3-10 дней и дольше;
- выздоровление (около 5 дней после возникновения последних пузырьков).
Отправной точкой для отсчёта является промежуток времени, когда на слизистых оболочках и коже возникают везикулы – заполненные жидкостью пузырьки. Они содержат вирус-возбудитель ветряной оспы в высокой концентрации. Когда новые пузырьки перестают формироваться, и наблюдается только процесс рубцевания ранее возникших везикул, можно говорить о начале выздоровления.
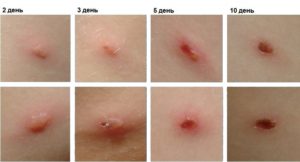
Чтобы узнать когда сыпь перестанет появляться, новые высыпания отмечают красителями: фото №1 — зелёнка, фото №2 — фукорцин
У детей ветрянка обычно протекает легче, чем у взрослых. У них меньше продолжительность острой фазы и вероятность осложнений. Поэтому можно сказать, что в среднем ветрянка заразна в этом возрасте около 14 дней. Именно такая продолжительность карантина рекомендована, если инфекция обнаружена в детском дошкольном учреждении. На этот период заболевших и тех, кто с ними контактировал, изолируют от остальных малышей. Отчасти это помогает предотвратить вспышку заболевания, однако учитывая крайнюю заразность ветрянки, карантин не всегда даёт результаты.
Установлено, что при ветрянке больной остаётся заразным примерно 5-6 дней после появления последних элементов сыпи, затем выделение вируса в окружающую среду прекращается. Использование «красящих» антисептиков (зелёнка, йод, раствор марганцовки) значительно облегчает определение этого момента – потому что несложно различить обработанные и необработанные пузырьки. Когда 1-2 дня «непокрашенных» везикул не наблюдается – можно начинать отсчёт до выздоровления.
Применение более современных, но бесцветных препаратов несколько усложняет задачу. Но высыпания быстро видоизменяются и рубцуются, поэтому определить новые образования можно по их внешнему виду.
Ветрянка: пути передачи, инкубационный период, продолжительность
Ответ на этот вопрос очень важен, поскольку возобновление контактов с другими детьми допустимо только когда ребёнок становится незаразным. Видимым «ориентиром» для определения этого момента также являются кожные высыпания. Когда новые пузырьки перестают появляться – это сигнал, что малыш пошёл на поправку. Болезнь перестаёт быть заразной через 5-7 дней после возникновения последних элементов сыпи, по истечении этого времени ребёнок уже не будет опасен для окружающих.
Возвращаться в коллектив раньше этого срока – не только неэтично по отношению к другим детям, но и грозит новой вспышкой заболеваемости. К тому же, есть смысл дать больному полностью восстановиться после ветрянки дома, в спокойной обстановке. Если есть сыпь, но нет температуры и других признаков лихорадки (слабость, боли в мышцах), то можно гулять на улице, не контактируя со сверстниками.
Исследования показали, что восприимчивость к возбудителю ветряной оспы у людей крайне высокая – выше 90%. Иначе говоря, избежать заражения при тесном контакте с больным человеком можно, только имея специфический иммунитет к вирусу Варицелла-Зостер. Такой иммунитет формируется либо после перенесённой ветрянки (поэтому, как правило, ею болеют 1 раз в жизни), либо после вакцинации. При этом в крови появляются и сохраняются на протяжении всей жизни особые антитела к данному вирусу-возбудителю, они препятствуют повторному инфицированию.
На сегодняшний день существует только один надёжный способ избежать заражения ветряной оспой – это специальная прививка. Вакцина разработана в Японии в 70-х годах ХХ века, прошла все необходимые клинические испытания и отлично себя зарекомендовала. Уже около 40 лет она широко применяется в развитых странах для предотвращения заражения. Более того, если сделать прививку в течение трёх суток после контакта с больным, то можно избежать развития симптомов.
В России вакцинация от ветрянки проводится с 2008 года, на добровольной основе. Для этих целей в стране лицензированы две вакцины – «Окавакс» и «Варилрикс». В редких случаях после прививки заражение всё же может произойти, но болезнь протекает значительно легче.
Все другие способы избежать заражения могут разве что отсрочить знакомство с инфекцией:
- Работа над повышением иммунитета в случае с ветрянкой малоэффективна – она поможет легче перенести болезнь, но не защитит от инфицирования.
- Можно избегать скоплений людей и работы «в дружном коллективе», однако полностью изолировать себя от контактов с людьми едва ли удастся. А любой из них может оказаться носителем «активной» инфекции, которая легко передаётся по воздуху.
- Заразиться ветряной оспой можно и от взрослого, и от ребёнка, так что вполне реальна вероятность «получить» вирус от собственного малыша.
Традиционно в России ветрянка считается неопасным заболеванием, редко дающим осложнения. Однако сейчас у людей появился выбор – приобрести иммунитет «естественным путём» (перенеся заболевание со всеми симптомами), либо «искусственным» — сделав прививку и избежав всех неприятных «спутников» этой вирусной инфекции. Цивилизованный мир давно сделал выбор в пользу второго пути.
источник
Ветрянка – причины, симптомы и диагностика, медикаментозное лечение ветряной оспы у детей и у взрослых, диетическое питание, фото. Через сколько дней после заражения появляются первые признаки заболевания? Помогает ли прививка от ветрянки?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ветрянка или ветряная оспа – инфекционное вирусное заболевание, сопровождавшееся интоксикацией и пятнисто-пузырьковыми высыпаниями на коже и слизистых оболочках. Ветрянка очень заразна – заболевают практически все, кто контактировал с больным, и не болел до этого. После болезни вырабатывается стойкий пожизненный иммунитет.
Примечательно, что тяжесть протекания заболевания зависит от возраста. Дети переносят болезнь в легкой форме, а подростки и взрослые в более тяжелой. Также у них высок риск осложнений. Педиатры указывают, что у детей с активным темпераментом сыпь более обильная, чем у спокойных и флегматичных.
До ХVII века ветрянку считали смертельно опасным заболеванием – разновидностью натуральной оспы. С тех пор осталось название «ветряная оспа». Как отдельную болезнь ветрянку стали выделять в 1772 году, а вирус удалось исследовать лишь в середине ХХ века.
Вирус размножается только в организме человека, а в окружающей среде быстро гибнет при высыхании, под воздействием УФ лучей и любых средств для дезинфекции. В капельках слизи и слюны сохраняется до 15 минут. Обладает высокой летучестью – распространяется с потоком воздуха.
Источник инфекции – человек, больной ветрянкой, редко опоясывающим лишаем. Он становится заразным последние 2 дня инкубационного периода и 7-9 дней после появления сыпи.
Путь передачи – воздушно-капельный. Из организма больного вирус выделяется с капельками слюны при разговоре, кашле и дыхании. С током воздуха он заносится в другие помещения. Из-за того, что вирус неустойчив во внешней среде, он не передается через предметы или через третьих лиц. Возможен и вертикальный путь заражения, когда вирус проникает от зараженной матери к плоду через плаценту.
Восприимчивость к вирусу ветряной оспы очень высокая – заболевает почти 100% ранее не болевших людей. Это означает, что если человек, не имеющий иммунитета, пообщался с больным, то он гарантированно заболеет.
Инкубационный период ветрянки (от заражения до появления первых симптомов) длится 10-21 день, в среднем 14-17 день.
После болезни в организме вырабатывается стойкий пожизненный иммунитет. Считается, что повторно заболеть ветрянкой можно лишь в исключительных случаях. Младенцев первые 2-3 месяца жизни защищает врожденный иммунитет. Антитела к вирусу ветрянки им передаются от матери трансплацентарно. В дальнейшем титр антител в крови снижается, и ребенок может заболеть.
Численность больных ветрянкой увеличивается в осенне-зимний период. Крупные вспышки происходят в детских садах, школах и интернатах, при этом заражаются практически все дети, не болевшие ранее. Благодаря такой особенности к 15-16 годам 70% населения уже имеют иммунитет к ветрянке, приобретенный после болезни. Не заболевшие в детстве люди рискуют заразиться в более взрослом возрасте.
Ветрянка: какой путь передачи вируса ветряной оспы, как можно заразиться, сколько дней длится инкубационный период и само заболевание — видео
Инкубационный период. Вирус попадает на слизистую оболочку дыхательных путей. Он проникает в клетки и перестраивает их, заставляя продуцировать новые вирусные частицы. В дальнейшем вирус разносится по всему организму с током лимфы. В конце инкубационного периода он выходит в кровь.
Развитие болезни. Первые симптомы ветрянки связаны с вирусемией – наличием вируса в крови. У больных повышается температура и развивается интоксикация из-за отравления организма продуктами жизнедеятельности вируса.
Далее вирус ветрянки избирательно поражает клетки кожи и слизистых оболочек, что проявляется характерными высыпаниями – пятнисто-папулезной сыпью. Также вирус проникает в нервные ганглии, ответственные за иннервацию кожи. Кроме того, он угнетает иммунную систему, нарушая функции Т-лимфоцитов. В связи с этим у больного могут обостриться хронические заболевания. Дети во время и после ветрянки становятся особенно чувствительными к вирусным и бактериальным инфекциям.
Выздоровление и формирование иммунитета. Иммунная система распознает вирус и вырабатывает специфические антитела для борьбы с ним. Эти иммуноглобулины являются основой стойкого иммунитета. При повторном заражении они быстро распознают и уничтожают вирус.
Иммунитет не обеспечивает исчезновение вируса из организма. Возбудитель пожизненно продолжает существовать в нервных ганглиях – ядрах спинномозговых нервов, куда не могут проникнуть противовирусные антитела. Вирус не вызывает никаких симптомов, но при снижении защитных сил организма он активизируется, вызывая развитие опоясывающего лишая.
| Механизм возникновения | Как внешне или субъективно проявляется | |
| Лихорадка | Реакция организма на продукты обмена вируса, присутствующие в крови. | Температура повышается резко, она может увеличиваться на протяжении первых суток. Далее лихорадка носит волновой характер, причем подъем температуры совпадает с периодом появления новых высыпаний. Лихорадка держится 2-5 дней. При обильных высыпаниях до 9 дней. У детей температура может повышаться незначительно или оставаться в пределах нормы. |
| Симптомы общей интоксикации | Отравление центральной нервной системы токсинами, образующимися в результате болезни. | Сильная слабость, головная боль, ломота в теле, боль в пояснице, отсутствие аппетита. Возможны тошнота и рвота. У детей эти симптомы могут быть выражены слабо. |
| Сыпь | Вирус локализируется в эпидермисе. В пораженных клетках образуются вакуоли, которые сливаются с вакуолями соседних клеток. Образовавшиеся полости быстро заполняются жидкостью, содержащей большое количество вируса. Постепенно в содержимом пузырьков скапливаются токсины, клетки эпидермиса, волокна фибрина и нейтрофилы. Пузырек лопается, а его содержимое изливается на кожу. При его высыхании образуются корочки. | Сыпь появляется через 1-2 дня после повышения температуры. Во время новой волны высыпаний температура повышается, а состояние ухудшается. У детей сыпь может быть первым и единственным признаком болезни. В своем развитии сыпь проходит несколько стадий: Пятна – красные пятна округлой или овальной формы диаметром 5-10 мм. Через несколько часов они превращаются в прыщи. Папула – бесполостной красный узелок, который располагается в центре пятна. Везикулы (пузырьки) – полушаровидные образования, возвышающиеся над кожей. Имеют полость, заполненную прозрачным содержимым. Размер от спичечной головки до 1 см в диаметре. Пузырьки имеют очень тонкую поверхность и лопаются от малейшего повреждения. У некоторых больных везикулы нагнаиваются и превращаются в пустулы, оставляющие после себя рубцы. Корочки образуются на месте спавшихся пузырьков. |
| Локализация сыпи | Сыпь появляется на участках с хорошим кровоснабжением. При вирусемии возбудитель поступает сюда в большом количестве. | Первые элементы сыпи при ветрянке, как правило, обнаруживаются на шее, волосистой части головы и верхней половине туловища. Далее высыпания появляются хаотично на любом участке тела. |
| Количество элементов | Интенсивность сыпи зависит от формы протекания болезни. | У некоторых больных возможны единичные элементы сыпи, которые могут остаться незамеченными – стертая форма. Другая крайность – высыпания могут покрывать практически всю поверхность кожи. У тяжелых больных насчитывалось свыше 800 папул. |
| Поражение слизистых — экзантема | Вирус размножается в клетках слизистой оболочки, вызывая такие же изменения, как в эпидермисе. | Стадии развития высыпаний на слизистых: Красные пятна появляются на слизистых оболочках рта, глотки и половых органов одновременно с сыпью. Они обнаруживаются на конъюнктивах глаз, деснах, внутренней поверхности щек, на твердом и мягком небе. Пузырьки, заполненные прозрачной жидкостью, которые быстро лопаются. Слизистая в этом месте размягчается и разрушается. Афты – небольшие изъязвления на слизистых, дно которых покрыто беловатым или желтовато-серым налетом из ниток фибрина. Афты окружены красным ободком воспаленной ткани. Больной испытывает боль во время еды и разговора. При осмотре обнаруживается гиперемия (покраснение неба), красные пятна, пузырьки на слизистой. Язык обложен белым налетом. Появление афт на слизистой влагалища вызывает сильный зуд и дискомфорт в половых органах. |
- Ложный полиморфизм. На ограниченном участке кожи одновременно присутствуют элементы на разной стадии созревания: пятна, пузырьки и корочки. Это происходит из-за того, что элементы сыпи появляются не одновременно.
- Волнообразное появление – подсыпания происходят волнами. В среднем 3 этапа за период болезни.
- В отличие от натуральной оспы, первые элементы сыпи появляются на верхней части туловища. Лицо поражается во вторую очередь, и высыпания здесь менее обильные.
- Сыпь отсутствует на ладонях и подошвах.
- Отсутствие рубцов после сыпи. Сыпь не затрагивает ростковый слой кожи, обеспечивающий ее регенерацию. Поэтому после того как папула разрушается, образуется неглубокая поверхностная эрозия, которая бесследно заживает. Однако на месте расчесов, куда проникают бактерии, возникает глубокое воспаление. После заживления таких элементов остаются «оспины».
- После отпадания корочек остаются пятна пигментации, которые со временем бесследно исчезают.
| Особенности протекания | |
| Легкое течение | Температура до 38 градусов. Общее состояние удовлетворительное. Единичные элементы сыпи на всей поверхности тела, которые не достигают полного развития. Могут быть представлены пятнами или узелками. |
| Температура до 39 градусов, держится до 7 дней. Выраженная интоксикация – слабость, потеря аппетита. Большое количество высыпаний. | |
| Лихорадка 39-40 градусов до 9 дней. Сильная интоксикация – ломота в теле, сильная слабость, апатия, тошнота, рвота. Большое количество высыпаний на коже и слизистых оболочках. |
| Особенности протекания |
| Стертая форма. Температура нормальная. Нет жалоб на ухудшение общего состояния. Элементы сыпи единичные имеют вид пятен и узелков. Иногда сыпь вовсе отсутствует. |
| Буллёзная форма. Течение болезни такое же, как при типичной форме, однако сыпь представлена буллами. Это крупные дряблые тонкостенные пузыри, достигающие 1-2 см. Могут расти по периферии и сливаться с соседними пузырями. Буллы заполнены желтоватым мутным содержимым. После вскрытия на их месте медленнее образуются корочки. Эта форма чаще встречается у детей до 2-х лет. |
| Геморрагическая форма возникает при повреждении сосудистых стенок у людей, страдающих капилляротоксикозом и другими патологиями мелких сосудов. Отличается от типичной формы кровоизлияниями различного размера, которые образуются подкожно и на слизистых. Пузырьки заполнены кровянистым содержимым. После их вскрытия образуются корочки черного цвета. Возможны кровотечения из носа, десен и желудочно-кишечного тракта. |
| Гангренозная форма. Протекает с высокой температурой и сильной интоксикацией. Через 1-2 дней после появления сыпи вокруг пузырьков образуется черная некротическая кайма. Пузырьки крупные, заполненные гнойно-кровянистым содержимым. Развивается у больных с сильно ослабленным иммунитетом. Высок риск летального исхода. |
| Генерализированная форма – вызывает массивное поражение внутренних органов. Течение болезни очень тяжелое, иногда с летальным исходом. Симптомы обусловлены местом поражения. Развивается у больных, которые получают лечение стероидными препаратами. |
Форма ветрянки зависит от возраста больного. Дети до 12 лет болеют легко. Подростки тяжелее переносят ветрянку, у взрослых болезнь практически всегда протекает в среднетяжелой и тяжелой форме. Атипичные формы встречаются довольно редко у людей с ослабленным иммунитетом.
Ветрянка: первые признаки, симптомы и формы ветряной оспы, когда появляются первые высыпания, как справиться с зудом, может ли ветряная оспа протекать без температуры — видео
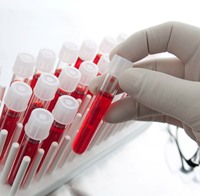
Лабораторные исследования при ветрянке применяют не часто. Для диагностики достаточно характерной пятнисто-папулезной сыпи. Дополнительные исследования назначают при тяжелых и атипичных формах болезни.
Общий анализ крови. Изменения указывают на воспаление. У больных повышается СОЭ. Увеличение количества палочкоядерных нейтрофилов, а также появление юных, незрелых форм нейтрофилов указывает на бактериальные осложнения.
Вирусоскопический метод – содержимое пузырьков окрашивают реактивами, содержащими серебро, после этого фрагменты вирусов изучают под микроскопом.
Вирусологический метод – полимеразная цепная реакция (ПЦР) позволяет повысить концентрацию фрагментов нуклеиновой кислоты. С ее помощью определяют ДНК вируса. Исследуемый материал – кровь и содержимое пузырьков.
Серологический метод – используются парные сыворотки для обнаружения антигенов в плазме крови больного:
- Реакция связывания комплемента РСК – изучает активность антител против возбудителя ветрянки.
- Реакция торможения гемагглютинации РТГА – используется для обнаружения вируса.
Лечение ветрянки зависит от формы протекания болезни. У большинства детей болезнь протекает легко, и лечение проводят в домашних условиях.
Показания к госпитализации при ветрянке. В инфекционное отделение, оснащенное изолированными боксами, госпитализируют:
- ослабленных детей;
- детей, проживающих в неблагоприятных социально-бытовых условиях;
- больных с тяжелыми формами болезни;
- при развитии осложнений.
Лечение ветрянки медикаментами
| Механизм лечебного действия | Представители | Способ применения | |
| Жаропонижающие средства | Нормализуют температуру в лихорадочном периоде. | Парацетамол (Тайленол, Панадол) | У детей доза рассчитывается соответственно возрасту: по 20 мг на 1 кг массы тела ребенка. У взрослых разовая доза 0,35-0,5 г (1-2 таблетки). Принимать после еды с большим количеством воды 2-3 раза в сутки. Превышение дозы вызывает необратимое повреждение печени. |
| Нурофен (Бонифен, Брен, Ибупрон) | Для детей в виде суспензии дозируют исходя из массы тела. Разовая доза 5-10 мг/кг. Взрослым внутрь по 0,2-0,6 г 3-4 раза в сутки после еды. | ||
| Антигистаминные препараты | Блокируют гистаминовые рецепторы, отвечающие за развитие аллергии. Уменьшают кожный зуд. | Супрастин | Детям в зависимости от возраста по 1/4-1/2 таблетки 2 раза в день. Взрослым по 1 таблетке 2-3 раза в день. |
| Фенистил | Детям по 3-10 капель 3 раза в день. Взрослым по 30 капель 3 раза в день. | ||
| Успокаивающие средства | Уменьшают зуд и бессонницу, связанную с ним. | Настойка валерианы | Детям по 1 капле на год жизни 2-3 раза в день. Взрослым по 20-30 капель 3-4 раза в день |
| Отвары ромашки, мяты | 2 ст.л. травы залить стаканом кипятка, настаивать 15 мин. Детям по 2 ст. ложки 2-3 раза в день. Взрослым по 100 мл перед едой 3-4 раза в день. | ||
| Противовирусные средства | Ускоряют выздоровление, уменьшает вероятность поражения внутренних органов. Назначаются взрослым, детям лишь для лечения тяжелых форм. | Ацикловир | Детям по 20 мг/кг 4 раза в сутки. Взрослым по 800 мг внутрь 4 раза в день в течение 7-10 суток. Принимают внутрь, запивая водой, не зависимо от приема пищи. |
| Фамцикловир | Взрослым по 500 мг внутрь 3 раза в день. Длительность приема 7-10 суток. Не рекомендуется для лечения детей. | ||
| Противовирусные и иммуномодулирующие средства | Обладают противовирусным и иммуномодулирующим действием. Способствуют активизации Т-лимфоцитов и других звеньев иммунной системы. Замедляют размножение вирусов. | Виферон свечи | Взрослым по 1 ректальной суппозитории 2 раза в сутки через 12 часов. Курс 5-10 суток. Детям рассчитывают дозу, умножая возрастную норму на площадь тела. |
| Гропринозин | Взрослым по 2 таблетки 3 раза в день. Детям из расчета 50 мг/кг в сутки. Дозу разделяют на 3 приема. Курс 7-10 суток. |
Внимание! При лечении больных ветряной оспой для снижения температуры нельзя применять Аспирин (ацетилсалициловую кислоту). При ветрянке он может вызвать поражение печени.
При лечении ветрянки у детей и легких форм у взрослых достаточно сбивать температуру и обрабатывать элементы сыпи. Необходимость приема лекарственных препаратов определяет врач.
- Постельный режим на период лихорадки. Детям с легкой формой болезни и нормальной температурой нет необходимости ограничивать активность.
- Для выведения токсинов рекомендовано пить больше жидкости.
- Элементы сыпи на коже обрабатывают:
- 10% раствором марганцевокислого калия (марганцовки);
- 1% спиртовым раствором бриллиантовой зелени.
- Для уменьшения кожного зуда рекомендовано смазывать кожу:
- камфорным маслом;
- водкой.
- Детям коротко стричь ногти для предотвращения расчесывания и занесения инфекции.
- Полоскать рот после приема пищи:
Легкие формы ветрянки можно лечить с помощью народных средств. Лекарственные растения стимулируют выработку противовирусных антител, укрепляют иммунитет и способствуют очищению кожи от сыпи.
- Черника. Применяют свежие ягоды, сок или отвар из сухих плодов и листьев. Черника обладает антисептическими свойствами и является «природным антибиотиком». Она сокращает лихорадочный период и предотвращает развитие гнойных осложнений. Свежие ягоды или сок принимают по 50-150 г 3 раза в день. Для приготовления отвара из сухих плодов или листьев 2 ст.л. сырья заливают 300 мл воды, кипятят на слабом огне 10 минут. Отвар остужают, процеживают и принимают по 100 мл 3 раза в день перед едой.
-
Настойцикория. Ускоряет выведение токсинов, повышает тонус организма и укрепляет иммунитет. Обладает противомикробными, противовоспалительными и жаропонижающими свойствами. Для приготовления настоя берут 1 чайную ложку высушенного измельченного корня на 1 стакан кипятка. Смесь проваривают 5 мин. на слабом огне, дают остыть. Детям 3 раза в день по 1 ст.л. Взрослым по 0,5 стакана 3-4 раза в день перед едой. В напиток можно добавить мед или молоко для вкуса.
- Корни петрушки. Благодаря мочегонному действию петрушка очищает кровь от токсинов, замедляет размножение вирусов и бактерий, улучшает аппетит. 2 ст.л. измельченных корней залить 0,5 л кипятка, укутать и дать настояться. Принимать по 100 мл 3-4 раза в день. Также полезно использовать зелень петрушки в пищу.
- Противозудная ванна. 1 кг ячменя или овса на 5 л воды. Проварить 10 минут остудить до нужной температуры, добавить в воду для ванны. Температура воды не выше 37 градусов. Во время купания не использовать мыло.
- Содовый раствор для компресса. Растворить 1 ч.л. соды в стакане теплой воды. Полученным раствором протирать кожу для уменьшения зуда и подсушивания высыпаний. Раствор можно использовать для компресса: 4-х слойную марлевую салфетку смочить содовым раствором и приложить к коже на 5-10 минут.
Диета при ветрянке должна быть направлена на выведение токсинов из организма и стимуляцию иммунитета. Облегчить процессы пищеварения помогает вареная или паровая пища. Желательно, чтобы блюда были пюреобразными и не горячими. Это особенно важно для больных, имеющих высыпания на слизистой оболочке рта.
При появлении первых симптомов ветрянки аппетит значительно ухудшается. Не стоит заставлять больного есть, особенно в период повышения температуры. Предлагайте пищу в те часы, когда удалось сбить температуру. Желательно есть понемногу, но часто – 4-5 раз в день.
Основойпитаниядолжны стать:- Хлеб из муки высшего сорта.
- Супы, не жирные, не наваристые.
- Мясо животных и птицы в виде суфле, фрикаделек, паровых котлет и тефтелей.
- Молоко и молочные продукты – йогурт, кефир, нежирный творог.
- Яйца всмятку, паровой омлет.
- Полужидкие каши с добавлением молока или бульона.
- Приготовленные на пару овощи – овощное рагу, икра, пюре.
- Ягоды и не жесткие фрукты, очищенные от кожуры. Соки, компоты, кисели, муссы, желе из них.
- Отвар шиповника, некрепкий чай с медом или молоком.
Из меню исключают:
- Жирные и жареные блюда.
- Острые закуски.
- Копченые продукты – мясо, рыба, колбаса.
- Продукты, вызывающие газообразование – капуста, редька, редис, бобовые.
- Острые сыры, жирная сметана, сливки.
- Крепкий чай, кофе, спиртные напитки.
Лечение ветрянки: жаропонижающие, противовирусные, антигистаминные препараты, обработка сыпи, гигиенические мероприятия, питание — видео
Ветрянка: осложнения у грудничков; как протекает ветряная оспа при беременности, как избежать негативных последствий для плода; как устранить рубцы и шрамы после ветрянки; когда можно мыться (рекомендации педиатра) — видео
Профилактика ветрянки основывается на своевременном выявлении и изоляции больного:
- При обнаружении признаков ветрянки у ребенка или взрослого необходимо вызвать врача на дом. Нельзя самостоятельно идти в поликлинику или в другие общественные места, чтобы не заразить окружающих.
- Больной ребенок или взрослый изолируется от окружающих с момента выявления болезни. Вернуться в коллектив он может через 8 дней с момента появления последнего элемента сыпи.
-
В группах детских садов накладывают карантин на 21 день, начиная с последнего дня посещения заболевшего ребенка. В группу не принимают детей, отсутствовавших в последний день перед карантином. Исключение составляют дети, которые перенесли ветрянку ранее. При выявлении больного в школах и других учебных заведениях карантин при ветрянке не вводится.
- Вирус быстро погибает в окружающей среде, поэтому дезинфекцию и генеральную уборку с применением дезсредств не проводят. Достаточно ежедневной влажной уборки и проветривания.
Профилактические мероприятия относительно контактных лиц
Контактными считаются люди, которые общались с больным или находились с ним в одном помещении за 2 дня до появления сыпи и до 8-го дня с момента появления последнего элемента сыпи:
- На протяжении 21-го дня контактным всех возрастов необходимо уделять особое внимание. При повышении температуры, покраснении слизистой зева или любых высыпаниях на коже необходимо вызвать врача.
- Контактные дети до 7-ми лет (посещающие детские сады) не допускается в дошкольные учреждения с 11-го по 21-й день с момента контакта. Если точной даты контакта нет, то контактный ребенок изолируется на 21 день.
- Контактные дети старше 7-ми лет и взрослые. Не подлежат разобщению, они могут продолжать ходить в школу и посещать общественные места до появления первых признаков болезни.
- Экстренная вакцинация контактных может быть рекомендована детям с ослабленным иммунитетом и беременным женщинам. Используются препарат Окавакс или противоветряночный иммуноглобулин. Введение этих лекарственных средств в первые трое суток после контакта защищает от развития болезни.
Повторное заражение ветрянкой возможно при условии, что в крови человека недостаточно высокий уровень антител IgG к вирусу ветряной оспы. Несколько десятилетий назад повторная ветрянка была исключением, а сейчас считается, что вероятность составляет до 10%.
Причины повторного заражения ветрянкой:
- Значительное снижение иммунитета – заражение ВИЧ, длительный прием системных кортикостероидов и иммунодепрессантов, жесткие диеты и голодание, физическое и психическое истощение.
- Низкий уровень противоветряночных антител. Такая ситуация возможна, если человек перенес ветрянку в раннем возрасте. На первом году жизни иммунная система не достаточно сформирована, поэтому может не обеспечить адекватную защиту.
- Заражение другой разновидностью вируса герпеса. Сыпь могут вызывать 1, 2 и 6-го типа.
- Диагностическая ошибка. Пузырьковая сыпь может быть симптомом не только ветрянки. Возможно, в первый раз за ветряную оспу ошибочно были приняты везикулезный риккетсиоз, укусы блох или других насекомых.
Больной ветрянкой считается заразным за 2 суток до появления сыпи и 5 дней после появления последнего элемента.
При легких и среднетяжелых формах больной ветрянкой заразен 9 дней с момента появления первого прыща.
100% вероятность заражения – пребывание с больным в закрытом помещении, общественном транспорте. А также в любых ситуациях, когда слюна больного попадает на слизистую рта здорового человека – при поцелуе, питье из одной чашки и т.д. Заражаются все, кто не болел ветрянкой ранее.
Высок риск до 80% при общении с больным на улице – при разговоре и кашле капли слюны распространяются на расстояние 1-2-х метров. Если они попадают на слизистую дыхательных путей восприимчивых людей, то заражение произойдет. Однако солнечный свет и потоки воздуха уменьшают возможность заражения.
Отсутствует риск заразиться через личные вещи и игрушки больного или через третьих лиц. Например, родители больного ребенка или воспитательница, в группе которой есть вспышка ветрянки, не могут переносить инфекцию.
Дети с легкими формами ветрянки с нормальной температурой могут гулять на улице. При этом необходимо позаботиться, чтобы исключить контакт с другими людьми. Больной может заразить не болевших жильцов подъезда и тех, кто окажется поблизости на улице, а для людей с ослабленным иммунитетом ветрянка может быть очень опасна.
Помните, что для больного ребенка нежелательны активные игры, пребывание на солнце и переохлаждение.
Взрослые должны соблюдать постельный режим до полного выздоровления. Нежелательная физическая активность может стать причиной развития осложнений.
Врачи «старой школы» не рекомендуют мочить сыпь, аргументируя это риском нагноения пузырьков. Западная медицина, напротив, советует принимать ванны для уменьшения кожного зуда. Современные инфекционисты рекомендуют принимать душ при сильном зуде (каждые 4 часа) или 1 раз в день в качестве обычной гигиенической процедуры.
Существует опасность занесения бактерий через полотенце. Поэтому оно должно быть чистым и выглаженным горячим утюгом. Допустимо пользоваться мягкими одноразовыми бумажными полотенцами.
Опасность ветрянки прибеременности зависит от срока, на котором пребывает женщина.
- Первые 8-10 недель беременности ветрянка может вызвать выкидыш или привести к замершей беременности. Если этого не произошло, то риск развития осложнений у плода менее 5%.
- 2-3-й триместр риск для плода минимальный – не превышает 2%.
- Срок свыше 37 недель – риск развития у ребенка врожденной ветрянки достигает 25%.
Возможные последствия для плода (аномалии развития): недоразвитие конечностей, поражения глаз и зрительного нерва, патологии нервной системы, поражения кожи, опоясывающий герпес.
Лечение ветрянки у беременных. При легких формах специфической терапии не назначается, достаточно пить больше жидкости и обрабатывать элементы сыпи. Последние исследования показали, что у беременных низкий риск развития пневмонии и других поражений внутренних органов.
При тяжелых формах проводят лечение Ацикловиром, который не оказывает негативного влияния на плод. Суточная доза 4 г, длительность лечения 7-12 дней.
Что делать беременной женщине, которая переболела ветрянкой?
- УЗИ – помогает определить, вызвала ли ветрянка у беременной патологию в развитии плода.
- Амниоцентез – забор и обследование амниотической жидкости из матки. Проводят, если результат УЗИ указывает на нарушения развития.
- Консультация генетика. Врач определяет риск развития аномалий на основе результатов УЗИ и амниоцентеза.
В случае выявления тяжелых осложнений развития плода врач может порекомендовать прерывание беременности.
Что делать беременной, если был контакт с больным ветрянкой?
- Сделать анализ крови на наличие антител, обеспечивающих иммунитет к ветряной оспе. Это исследование показывает, может ли женщина заразиться ветряной оспой.
- Женщинам, у которых низкий титр антител (нет иммунитета к ветрянке), вводят противоветряночный иммуноглобулин в первые 72-96 часов после контакта. Дозировка 1 мл/кг внутривенно или 0,5 мл/кг внутримышечно.
- На сроке свыше 37 недель проводят токолиз – женщине вводят препараты, позволяющие отсрочить роды. В этом случае, даже если женщина заболевает, то плоду через плаценту передаются антиветряночные антитела, и болезнь у ребенка протекает в более легкой форме. Таким образом свести к минимуму риск развития тяжелой врожденной ветрянки у плода.
Как проходят роды у больных ветрянкой?
Женщины, больные ветрянкой, рожают в обсервационном отделении. Специального ведения родов при этом не требуется.
После родов женщину с ребенком изолируют в отдельный бокс. Новорожденному для профилактики назначают курс Ацикловира и пассивную иммунизацию противоветряночным иммуноглобулином. Врач наблюдает за новорожденными на протяжении 2-х недель.
Ветрянка у новорожденных или врожденный ветряночный синдром развивается у младенцев, матери которых переболели ветрянкой в последние недели беременности. В этом случае вирус ветряной оспы передается плоду через плаценту. Ребенок рождается с признаками ветряной оспы либо симптомы проявляются в первые недели жизни.
Существуют 3 варианта течения ветряной оспы у новорожденных
- Сыпь появляется в первые 4 дня после рождения или позже 12-го дня. Такое заболевание протекает в легкой форме. Младенца защищают материнские антитела, которые он успевает получить через плаценту, и у него имеется материнский иммунитет.
- Сыпь появляется на 5-11-й день после рождения. При этом в 50-60% случаев болезнь протекает в тяжелой форме, что становится причиной летальных исходов у 20-30% младенцев с врожденным ветряночным синдромом.
- Сыпь появилась позже 21-го дня. Это говорит о послеродовом заражении ветрянкой. Иммуноглобулины в грудном молоке обеспечивают легкое протекание болезни.
Признаки ветрянки у новорожденных:
- Пятнисто-папулезная сыпь, характерная для ветрянки.
- Высыпания по типу опоясывающего лишая, связанные с проникновением вируса в нервные ганглии.
- Повышение температуры.
- Вялость, отказ от груди.
Лечение ветрянки у новорожденных проводят в стационаре.
Вводят Ацикловир внутривенно по 10—15 мг/кг каждые 8 часов. Длительность лечения 5-7 дней.
Обязательным элементом лечения является грудное вскармливание. Вместе с материнским молоком ребенок получает антитела для борьбы с вирусом ветрянки.
Прививка от ветрянки существует и ее эффективность превышает 90%.
Препараты для вакцинации:
- Противоветряночный иммуноглобулин – готовые специфические противоветряночные антитела для борьбы с вирусом ветряной оспы. Их получают из крови людей, переболевших ветрянкой. Иммуноглобулин вводят людям, с ослабленным иммунитетом, которые контактировали с больным. Детям внутримышечно из расчета 0,2 мл/кг, взрослым внутримышечно по 0,5 мл/кг.
- Варилрикс (Бельгия) – содержит живой ослабленный инактивированный вирус ветряной оспы. Препарат используют для вакцинации здоровых, не болевших людей любого возраста. Однократно для детей в возрасте от 9 месяцев до 13 лет. Двукратно с интервалом 6-10 недель для подростков старше 13 лет и взрослых.
- Окавакс (Япония) – живая вакцина на основе ослабленного вируса ветряной оспы. Ее используют для вакцинации здоровых не болевших людей. Вводится однократно в любом возрасте. Подходит для экстренной профилактики после контакта с больным.
Длительность иммунитета, приобретенного после вакцинации живой вакциной – 10-20 лет. В будущем у 4-5% привитых после заражения может развиться ветрянка в легкой форме.
В западных странах (США, Канада, Германия) вакцинация от ветрянки входит в Национальный календарь прививок. Однако среди наших врачей бытует мнение, что ветряной оспой лучше переболеть в детском возрасте, когда заболевание переносится в легкой форме. В РФ и странах СНГ вакцинация не обязательная, поэтому, делать ли прививку против ветряной оспы, родители решают самостоятельно.
Вакцинацию живой вакциной против ветряной оспы рекомендуют делать отдельным категориям населения, не болевшим ветрянкой:
- женщинам, планирующим беременность;
- всем детям 2-х лет, не болевшим ветрянкой ранее;
- детям старше 2-х лет, выезжающим в летние оздоровительные учреждения;
- детям, страдающим:
- онкологическими болезнями;
- гематологическими патологиями;
- аутоиммунными заболеваниями;
- коллагеновой болезнью;
- тяжелой формой бронхиальной астмы;
- хронической почечной недостаточностью;
- членам их семей.
Последствия введения живых вакцин развиваются у 4-5 человек из 100 привитых. Возможные побочные эффекты:
- недомогание;
- повышение температуры до 38 o С;
- отдельные элементы сыпи, характерной для ветрянки;
- боль в месте введения препарата.
Абсолютные противопоказания для вакцинации против ветрянки:
- первичный и вторичный иммунодефицит;
- аллергическая реакция на вакцину или отдельные ее компоненты;
- беременность и кормление грудью.
Автор: Исаева А.Д. Практикующий врач 2-й категории
источник
 ЭТО ИНТЕРЕСНО! Раньше на Руси, когда не было в природе лабораторных анализов и не существовало современных вакцин, ветрянку и краснуху считали детскими заболеваниями.
ЭТО ИНТЕРЕСНО! Раньше на Руси, когда не было в природе лабораторных анализов и не существовало современных вакцин, ветрянку и краснуху считали детскими заболеваниями.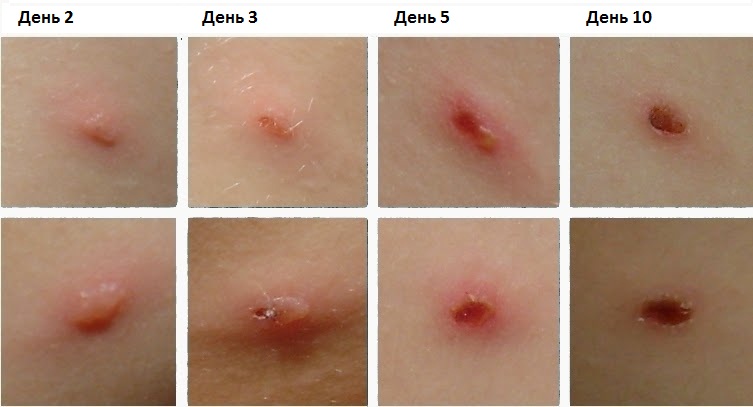
 Настойцикория. Ускоряет выведение токсинов, повышает тонус организма и укрепляет иммунитет. Обладает противомикробными, противовоспалительными и жаропонижающими свойствами. Для приготовления настоя берут 1 чайную ложку высушенного измельченного корня на 1 стакан кипятка. Смесь проваривают 5 мин. на слабом огне, дают остыть. Детям 3 раза в день по 1 ст.л. Взрослым по 0,5 стакана 3-4 раза в день перед едой. В напиток можно добавить мед или молоко для вкуса.
Настойцикория. Ускоряет выведение токсинов, повышает тонус организма и укрепляет иммунитет. Обладает противомикробными, противовоспалительными и жаропонижающими свойствами. Для приготовления настоя берут 1 чайную ложку высушенного измельченного корня на 1 стакан кипятка. Смесь проваривают 5 мин. на слабом огне, дают остыть. Детям 3 раза в день по 1 ст.л. Взрослым по 0,5 стакана 3-4 раза в день перед едой. В напиток можно добавить мед или молоко для вкуса. Диета при ветрянке должна быть направлена на выведение токсинов из организма и стимуляцию иммунитета. Облегчить процессы пищеварения помогает вареная или паровая пища. Желательно, чтобы блюда были пюреобразными и не горячими. Это особенно важно для больных, имеющих высыпания на слизистой оболочке рта.
Диета при ветрянке должна быть направлена на выведение токсинов из организма и стимуляцию иммунитета. Облегчить процессы пищеварения помогает вареная или паровая пища. Желательно, чтобы блюда были пюреобразными и не горячими. Это особенно важно для больных, имеющих высыпания на слизистой оболочке рта. В группах детских садов накладывают карантин на 21 день, начиная с последнего дня посещения заболевшего ребенка. В группу не принимают детей, отсутствовавших в последний день перед карантином. Исключение составляют дети, которые перенесли ветрянку ранее. При выявлении больного в школах и других учебных заведениях карантин при ветрянке не вводится.
В группах детских садов накладывают карантин на 21 день, начиная с последнего дня посещения заболевшего ребенка. В группу не принимают детей, отсутствовавших в последний день перед карантином. Исключение составляют дети, которые перенесли ветрянку ранее. При выявлении больного в школах и других учебных заведениях карантин при ветрянке не вводится.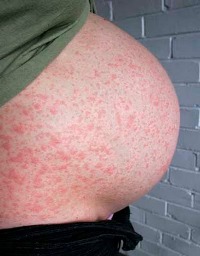 Опасность ветрянки прибеременности зависит от срока, на котором пребывает женщина.
Опасность ветрянки прибеременности зависит от срока, на котором пребывает женщина. 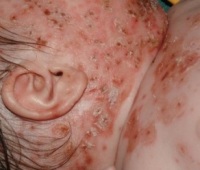 Признаки ветрянки у новорожденных:
Признаки ветрянки у новорожденных: Прививка от ветрянки существует и ее эффективность превышает 90%.
Прививка от ветрянки существует и ее эффективность превышает 90%.