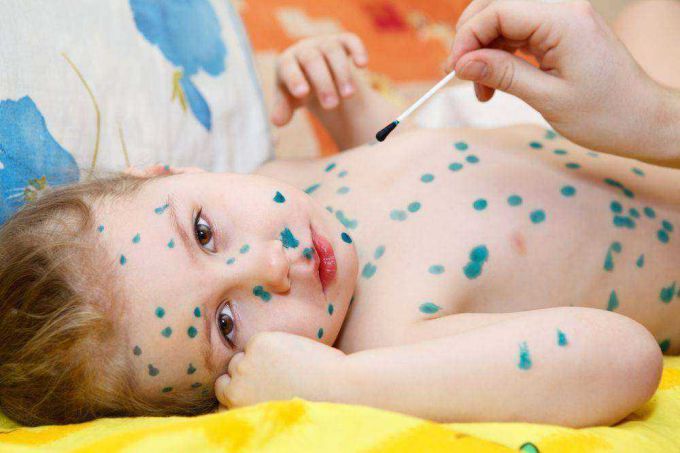
Турецкая ветрянка — основные симптомы, инкубационный период, методы лечения у детей и взрослых, фото заболевания у ребенка
Турецкая ветрянка является энтеровирусным заболеванием, которое вызывает РНК-вирус Коксаки, поражающий пищеварительную систему человека. Такое название вирус получил благодаря городу, в котором его впервые обнаружили. Существует более двадцати типов вирусов Коксаки, которые специалисты распределили по трем группам патогенных энтеровирусов: A, B и С. Обычно инфекционные агенты активизируются в теплое время года.
В последнее время на популярных курортах Черного моря часто регистрируются случаи заболевания турецкой ветрянкой, 2017 год не стал исключением. Появляется много сообщений о том, что после прибытия в Турцию, дети заболевают энтеровирусной болезнью, вызванной вирусом Коксаки. К сожалению, доказать, что малыши не были инфицированы до приезда на отдых, практически невозможно.
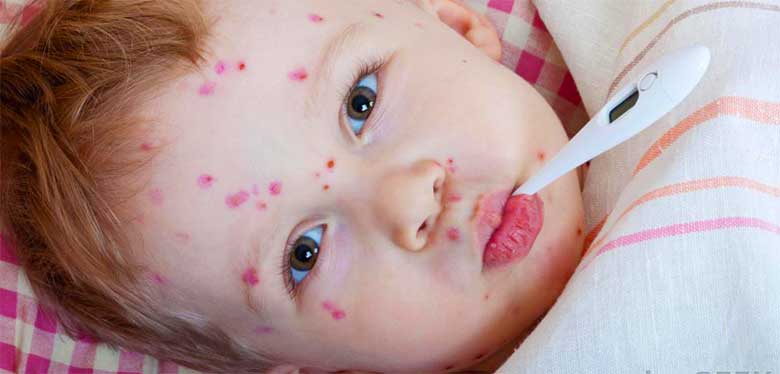
Власти относятся к данной проблеме крайне пренебрежительно. «Раздутая проблема. Мойте руки — и все будет хорошо», – утверждает владелец популярной туристической компании Юрий Авдеев. Врачи советуют не пускать малышей в бассейны и другие места высокого скопления детей. Оптимальным решением будет проводить время с ребенком в море и тщательно следить за качеством употребляемой пищи и воды. Также вспышки инфекции Коксаки случались в Малайзии, Греции и Китае. Как выглядит турецкая ветрянка можно посмотреть на фото на нашем сайте. Вы можете сами увидеть как выглядит турецкая ветрянка на фото в данной статье.
Каковы основные пути заражения болезнью? Турецкая ветрянка Коксаки является очень заразной и легко распространяется между людьми воздушно-капельным путем, через пищу, питьевую воду, предметы личной гигиены, выделения или кровь. При общении с больным человеком вероятность заражения достаточно высока. В особенности это касается начального периода заболевания. Взрослые люди болеют довольно редко, в основной группе риска находятся дети.
Турецкая инфекция, похожая на ветрянку часто случается в детских садиках. Одним из главных пунктов профилактики болезни является тщательное соблюдение простейшей детской гигиены. У турецкой ветрянки инкубационный период составляет от 6 до 10 дней. Сразу после него начинают проявляться первичные признаки заражения, похожие на обычную простуду.
При турецкой ветрянке симптомы у ребенка заключаются в появлении нарывов в виде небольших язвочек, наполненных жидкостью, с локацией в ротовой полости, на конечностях и ягодицах. В некоторых случаях сыпь может охватить все ноги и затронуть даже половые органы.
При турецкой ветрянке может появится герпетическая ангинаПроцесс будет сопровождаться плохим самочувствием, высокой температурой (39-39,5), болезненными ощущениями в горле или герпетической ангиной, рвотой и кишечным расстройством. Иногда у детей, зараженных вирусом турецкой ветрянки Коксаки, инкубационный период может составлять всего три дня.
При турецкой ветрянке Коксаки лечение у детей должно проходить под строгим наблюдением врача. Применение антибиотиков в данном случае недопустимо, т.к. заболевание имеет вирусную природу. При появлении первых симптомов необходимо сразу же обратиться к вирусологу для подтверждения диагноза и назначения правильного курса лечения. Иногда возникает необходимость в повторном диагностировании энтеровирусов в организме малыша, если появилось дополнительное воспаление.
Первое, с чем придется бороться – это обезвоживание, вызванное нежеланием ребенка глотать из-за болезненных ощущений. При появлении симптомов у новорожденного нужно сильнее увлажнить соски и вызвать врача. Водно-солевой баланс восстановят Реосолан, Регидрон и другие Регидротанты.
При должном лечении на улучшение самочувствия малыша понадобится до пяти дней. Симптомы должны пройти в течение недели.
При лечении энтеровирусов используют интерфероны, иммуноглобулины и плеконарил. Для снижения жара рекомендуется применять детский Парацетамол, а в качестве обезболивающего – Ибупрофен. Данные препараты можно давать детям старше трех месяцев и весящим более пяти килограмм. Дозы лекарств назначает специалист.
Боль в ротовой полости поможет уменьшить гель от режущихся зубок. Его нужно намазать на всю площадь, покрытую язвочками. Можно применять Тантум-Верде и Гексорал в качестве спреев от боли в горле и антигистаминные средства от зуда (Фенистил, Лоратадин, Псило-бальзам и Эриус). Общую интоксикацию победят различные сорбенты (Полисорб, активированный уголь, Энтеросгель и Смекта).
Согласно отзывам мам, столкнувшихся в туристической поездке с данной болезнью, врачи в Турции лечат данный вирус препаратами, содержащими ацикловир. Прописывают и сироп, содержащий ацикловир и наружно мазью с ним же снимают зуд. Заметьте, что после перенесения заболевания не устанавливается стойкий иммунитет к определенному типу энтеровируса.
Чаще всего инфекция поражает детей, т.к. у зрелой части населения обычно встречается иммунитет к энтеровирусам, но иногда взрослые люди тоже могут подвергнуться заражению вирусом, что может привести к ряду проблем. Особую осторожность следует соблюдать беременным женщинам. Если они подхватят инфекцию в третьем семестре, то могут передать ее ребенку. Но, как правило, к серьезным последствиям для плода это не приводит.
При турецкой ветрянке Коксаки симптомы у взрослых людей проявляются не так, как у детской части населения. Заболевание вызывает у малышей язвочки на кожных покровах. Симптоматика турецкой ветрянки Коксаки у взрослых зависит от типа энтеровируса.
К каким последствиям может привести несвоевременное начало лечения турецкой ветрянки? При инфицировании вирусом категории А клиника точно такая же, как у детей, и выражается в появлении сыпи и кожном шелушении. А вот класс B может привести к серьезным осложнениям, проявляющимся различными способами.
При турецкой ветрянке симптомы обычно связаны с появлением лихорадки. Иногда заболевание может протекать в бессимптомной форме. Бывают случаи, когда инфекция приводит к следующим серьезным осложнениям:
- энцефалит (поражение мозга); геморрагический конъюнктивит (поражение оболочки глаза);
- миокардит (поражение мышцы сердца); диабет; гепатит С (поражение печени);
- менингит (поражение мозговых оболочек); плевралгия (поражение грудных мышц);
- паралич; перикардит (поражение сердечного мешочка);
- герпетическая ангина; инфекционный мононуклеоз; поражение кожных покровов.
В случае заражения турецкой ветрянкой, лечение зависит от симптомов и направлено на их устранение. Ни один фармацевт в аптеке не скажет чем лечить турецкую ветрянку, так как узко профильных препаратов против нее не существует. Лекарства назначаются специалистом только после комплексного диагностирования болезни. Чаще всего язвы лечатся антисептиками, можно полоскать рот раствором фурацилина.
Кожные высыпания обрабатываются Фукорцином, йодом или обычной зеленкой. Воспалительный процесс помогут снять парацетамол и Ибупрофен. При тяжелом течении заболевания назначается Амиксин.
В этот период очень важно тщательно соблюдать личную гигиену для предотвращения передачи вируса здоровым людям и сразу избавляться от индивидуальных предметов для поддержания гигиены после использования (салфетки, платки, прокладки, подгузники).
Инфекция часто приводит к обезвоживанию. Бороться с ней следует обильным питьем воды. Около 2 литров в день необходимо человеку для нормальной жизнедеятельности и отклонение от нормы может привести к осложнениям. Иногда заболевание перетекает в хроническую форму или человек становится носителем вируса.
Таким образом, если ребенок заразился турецкой ветрянкой, не стоит пугаться и заниматься самолечением. Следует немедленно отвести малыша к врачу, который поставит правильный диагноз и подберет оптимальный курс лечения. То же самое касается и взрослых, для которых невнимательность к собственному здоровью может привести к серьезным осложнением. Хотя вирус и легко подхватить, соблюдение стандартных правил личной гигиены поможет снизить риск заражения. К тому же, по словам специалистов, стоит отказаться от отдыха на турецких курортах.
источник
Эта болезнь схожа по клиническим проявлениям с ветряной оспой. Однако между ними существует отличие, исходя из которого подбирается лечение и терапевтические методы. Основные различия следующие:
- Турецкая ветрянка чаще регистрируется летом, тогда как оспой в основном болеют зимой или в начале весны;
- «Русская» ветрянка передается воздушно-капельным путем, возбудителями турецкой ветрянки становятся вода и продукты питания;
- Ветряная оспа после окончания лечения оставляет на коже следы. Турецкий вид этой болезни не становится причиной изменений кожного покрытия;
- Сыпь при турецкой ветрянке всегда однообразна и представляет собой либо пятна, либо пузырьки, либо слущивание кожи. Ветряная оспа часто покрывает кожу различными видами высыпаний;
Особенностью турецкой ветрянки при отсроченной патологии является поражение ногтевой пластины. Большинство заболевших отмечают отслаивание и помутнение ногтевой пластины на руках и ногах. Через несколько недель этот синдром полностью исчезает. Такого симптома не наблюдается при заболевании обычной ветрянкой.
Как любая другая инфекционная патология, турецкая ветрянка проходит несколько этапов: инкубационный, продромальный, этап разгара и выздоровление.
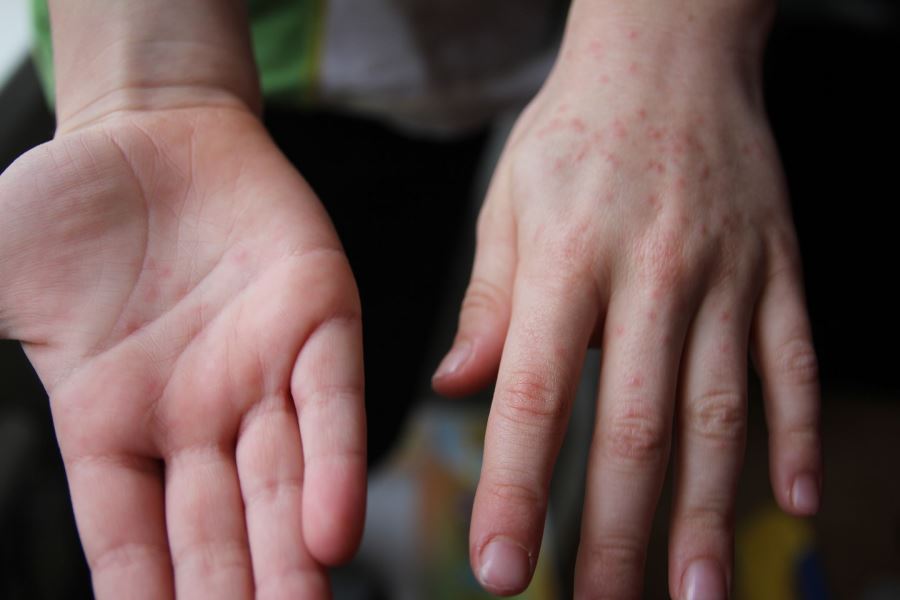
- Плохой аппетит;
- Общая слабость организма;
- Низкий порог утомляемости, постоянная сонливость;
- Ребенок в начале болезни может часто капризничать и плакать;
Турецкая ветрянка отличается быстрым развитием, поэтому уже этот этап может послужить угрозой не только для больного, но и для окружающих, рискующих получить заражение. Эта стадия длится в течение двух суток, после чего наступает разгар заболевания и общее ухудшение.
Во время разгара тело больного покрывает высыпание, проявляются признаки интоксикации. Температура повышается до 39 – 39,5 градусов. Также больной может страдать от тошноты, озноба, светобоязни, рвоты и нарушения стула. Кроме того, интоксикация может вылиться в артралгию, миалгию, лимфоаденопатию с увеличением и болезненностью лимфоузлов. Лечение при помощи жаропонижающих препаратов приносит незначительный результат либо не действует совсем.
Эпидемия турецкой ветрянки часто происходит в детских садиках. Избежать возникновения этой болезни у ребенка можно, соблюдая базовую детскую гигиену. Характерный симптом ветрянки у детей — появление небольшого размера язвочек с жидкостью на слизистой поверхности рта, на конечностях и ягодицах.
Взрослый человек не так часто болеет этой инфекцией, как дети, так как во взрослом возрасте развивается иммунитет к энтеровирусам. Тем не менее, иногда встречаются подобные случаи. Особое внимание к симптомам следует проявлять беременным женщинам, так как заболевание, полученное на третьем семестре беременности, может привести к передаче болезни плоду. Начало болезни у взрослых проходит не так, как у детей. Если для малышей характерны язвочки во рту и на кожном покрове, то у взрослых болезнь протекает в зависимости от типа энтеровируса.
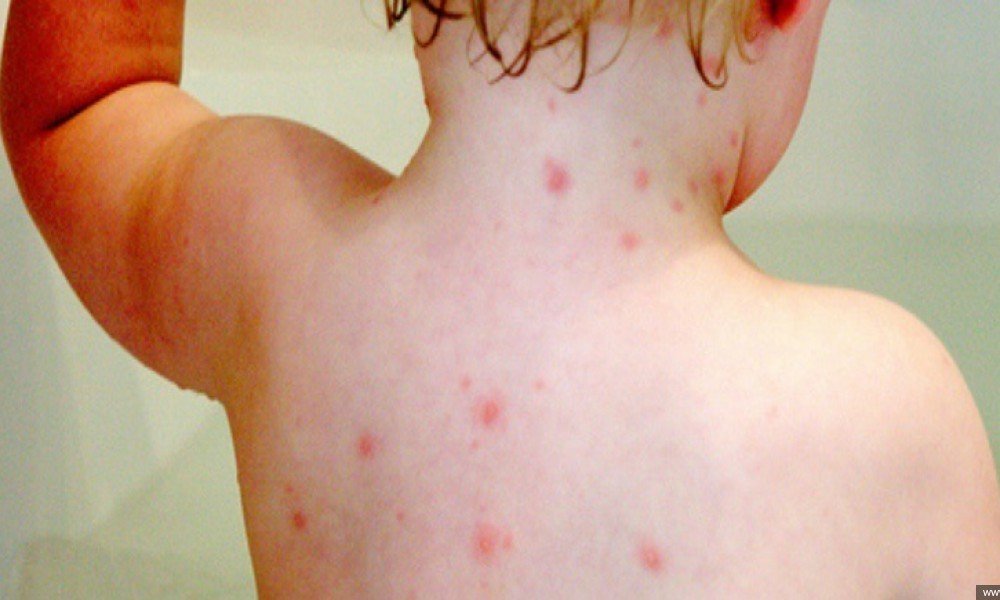
Первая сыпь представляет собой небольшое пятно, имеющее розовый цвет и нечеткие контуры. Постепенно цвет становится более ярким и насыщенным, на месте пятна появляется папула. При этом больной может ощущать сильный зуд.
Затем папулы формируются в пузырьки, наполненные прозрачной жидкостью. Пораженный участок кожи приобретает красноватый оттенок. По мере увеличения пузырьки лопаются, на их месте кожа становится сухой. Если сыпь локализовалась на ступнях и ладонях, то на пораженных участках начинает облезать кожа. При этом сохраняется сильный зуд.
Если лечение протекает нормально, то к концу второй недели следы от высыпаний становятся почти незаметными. Если зуб полностью пропадает, то это характеризует начало выздоровления. В следующие несколько дней происходит слущивание эпидермиса.
Правильно поставить диагноз можно только при обращении к профессиональному врачу. Диагностика проводится по следующим принципам:
- Выявляются основные жалобы пациента;
- Нужно известить врача о недавних командировках, так как иногда развитие вируса становится последствием посещений теплых стран;
- Врач фиксирует высыпания накожном покрове, покраснение на слизистой оболочке и характерную сыпь;
- Берется забор крови. При заболевании в анализах отмечается высокое количество лимфоцитов и ускоренная скорость оседания эритроцитов, а также общие изменения в химическом составе крови, что указывает на развитие инфекции;
- Если отмечается поражение сердечной мышцы, суставов или внутренних органов, применяется ультразвуковая диагностика и другие инструментальные методы;
Не следует пытаться самостоятельно проводить диагностику, так как это может привести к неправильному лечению и вызвать серьезное осложнение заболевания.
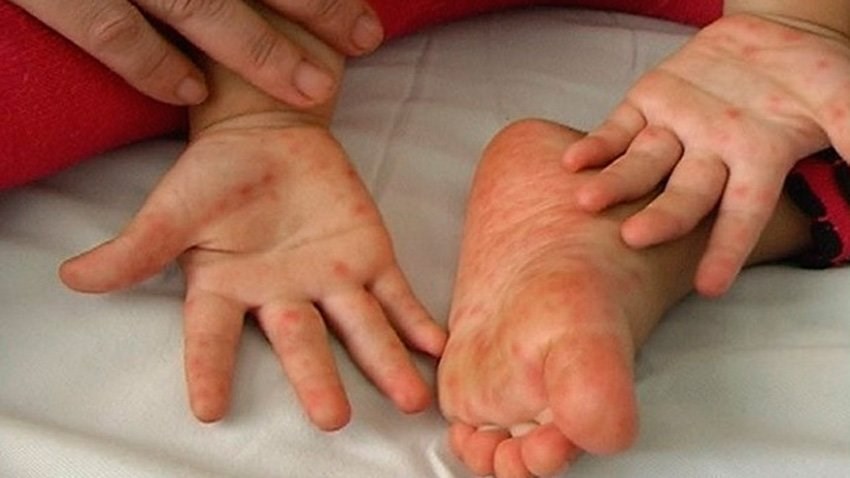
- Из-за язв на слизистой оболочке больному больно глотать, поэтому ветрянка может стать причиной обезвоживания. Важно следить за тем, чтобы пациент своевременно употреблял рекомендуемое количество воды;
- При повышенной температуре и плохой переносимости лихорадки больному выписывают жаропонижающее;
- Чтобы предотвратить появление инфекционных высыпаний, уже появившуюся сыпь нужно обрабатывать мирамистином, зеленкой или фукорцином;
- При наличии сыпи в ротовой полости следует полоскать рот раствором фурацилина, а также смазывать сыпь мазью Солкосерил или Холисал;
Если терапевтических мер недостаточно и болезнь входит в тяжелую фазу, больного госпитализируют. В этом случае назначаются противовирусные препараты.
- Пейте только кипяченую или бутилированную воду;
- Продукты питания следует подвергать термической обработке;
- Используйте специальные септики для рук перед приемом пищи;
- Старайтесь оградить себя от людей, уже подверженных заболеванию;
- При возникновении подозрения на заболевание обратитесь к врачу;
Если лечение было проведено неправильно, имели место попытки самолечения либо вы припозднились с походом к врачу, то болезнь может вызвать следующим осложнения, опасные для здоровья в целом:
- Нарушение движений;
- Изменяется уровень кровяного давления;
- Нарушение работы сердца либо его полная остановка;
- У новорождённый заболевание может вызвать внутреннее кровоизлияние и почечную недостаточность;
- Воспаления внутренних органов;
- Неврологический дефицит, поражение головного мозга;
Не затягивайте с посещением врача. При первых признаках турецкой ветрянки следует немедленно прибегнуть к профессиональной помощи. Только тогда будет своевременно проведена диагностика и применены меры по уничтожению вируса из организма. Попытки самолечения могут привести к результатам, угрожающим жизни, вплоть до нарушений работы сердца и паралича.
источник
Видела много вопросов на тему Отдых + ветрянка + заграница.
Хочу поделиться реальным опытом болезни ребенка ветряной оспой на отдыхе в Турции.
Мы поехали отдыхать всей семьей. Я, муж и двое деток (сын 6 лет и дочь 1,7 года). Все, кроме дочурки, ранее болели ветрянкой. Не опасаясь болезни (даже мысли не было, что ребенок в 1,7 г., который не ходит в садик и мало контактирует с детьми, может заболеть ветрянкой без видимого контакта с больными), мы отправились на отдых.
Какого же было удивление, когда за 3 дня до отъезда мой ребенок покрылся сыпью. Причем не тремя прыщами, а дочурка стала похожа на леопарда! Все личико и спинка начали покрылись обильной сыпью.
Поняв, что это ни что иное как ветряная оспа, и что лететь домой нам нельзя, мы обратились к гиду в отеле для решения вопроса с продлением тура для меня и дочки. Мы обратились к доктору через страховую компанию. Нас отвезли в поликлинику, где врач подтвердил диагноз Chicken-pox (ветряная оспа), и то, что перелет невозможен. Доктор выдал нам лосьон белого цвета и велел мазать пятна 2 раза в день. Повторная явка через 5 дней.
По оплате: в страховой компании сразу предупредили, что если у моего ребенка ветрянка, то это страховой случай, и мы оплачиваем лишь франшизу в 30 долларов, если это нечто иное (аллергия, например), то это уже будет НЕ страховой случай, и все расходы нам придется взять на себя. Обращаю внимание, что страховая компания компенсировала нам только оплату за посещение врача. Проживание в отеле сверх оплаченного тура, билеты на самолет – это СК не компенсирует.
Понимая, что продлевать проживание для всей семьи — это слишком накладно для нашего бюджета, было принято решение о возвращении мужа и сына домой в запланированном порядке. Я и дочь остаемся до момента, когда доктор даст разрешение на вылет.
Да, еще представитель страховой компании сразу сделал предложение – попробовать вылететь с нашим больным ребенком … другим рейсом! На что я ответила, что для начала наш рейс только завтра, но с больным ребенком я никуда не полечу (и не просто потому, что НЕ заметить ветрянку на лице моего ребенка мог только слепой и то только темной ночью).
Врач дал разрешение на вылет на 8-ой день заболевания, когда новых высыпаний уже не было, а старые прыщи заметно подсохли.
Выводы:
Если ваш ребенок на отдыхе заболел ветряной оспой, то вы не сможете вылететь самолетом домой без разрешения на перелет от врача. В зависимости от тяжести заболевания (температура, количество сыпи), скорее всего, вам придется продлевать пребывание на отдыхе на несколько дней. В связи с этим настоятельно рекомендую иметь запас денежных средств на такие дополнительные расходы:
— проживание в отеле (при продлении тура стоимость номера в сутки будет выше, чем когда вы покупаете полный пакет у туроператора);
— новые билеты на самолет (старые билеты не сдаются, их стоимость никак не компенсируется);
— оплата услуг врача при повторном приеме (при необходимости. У моего ребенка на 7-ой день поднялась высокая температура, как оказалось, подхватили еще инфекцию горла. Прием врача обошелся мне в 50$).
Для тех, кто думает, что прокрадется с больным ребенком на борт самолета, скажу сразу — это маловероятно. Особенно если сыпь обильная. Когда я ехала домой уже с разрешением от врача, сотрудники аэропорта начали спрашивать про сыпь на первом же этапе — металлоискатели при входе в аэропорт. У стойки регистрации на рейс первым же вопросом (с помощью жестов) был вопрос о сыпи. Я предъявила справку от врача, сотрудники еще что-то обсудили на турецком языке, потом попросили кого-то из своих сделать им фотокопию этого разрешения, и только потом приступили к регистрации нас на рейс.
Совет:
Читайте внимательно ваш страховой договор до отъезда на отдых. Если вы покупаете тур заранее, то обязательно посмотрите, чтобы в вашем договоре со СК был активен пункт: «возврат денежных средств при отказе от тура в связи с инфекционным заболеванием, требующим лечения и карантина, наступившим ДО отъезда на отдых» (для тех, кто знает, что был контакт с больным ветрянкой заранее). Плюс уточняйте, если вдруг ваш ребенок на отдыхе заболеет ветрянкой, то входит ли ветрянка в перечень «страховых» болезней и какие именно расходы компенсирует СК при этом. Дешевле будет заплатить лишние деньги за расширенную страховку, чем потом оплачивать все самим. А также внимательно проверяйте свои паспортные данные в договоре страховки. У меня в документах была лишняя буква в имени. Благо я заметила это еще до отъезда и настояла на исправлении ошибки.
Родители, которые выезжают с двумя и более детьми, обратите внимание, что для вашего спокойствия все дети должны быть вписаны в загранпаспорта обоих родителей. У нас сын были вписан и в моем паспорте, и в паспорте мужа. Дочка – только в моем. Так вот если бы сын был тоже вписан только в моем паспорте, мне бы пришлось оставаться одной в чужой стране не только с дочкой, но и с сыном, т.к. муж не смог бы вывезти сына без меня домой. А также вместо меня теоретически с дочкой мог бы остаться муж, но поскольку в его паспорте она не была указана, то выехать с ней домой без меня и моего паспорта также было бы невозможно.
источник
- вирус герпеса 1 или 2 типа у вас в организме;
Перейти к тесту (1 и 2 тип ВПГ)
Перейти к тесту (Опоясывающий герпес)
Перейти к тесту (Мононуклеоз и ВЭБ)
Многие инфекционные заболевания приводят к появлению сыпи на кожном покрове у детей и взрослых. Это может затруднять постановку диагноза и откладывать назначение необходимого лечения.
Одна из подобных патологий – турецкая ветрянка, напоминает своими клиническими проявлениями ветряную оспу. Однако у данных болезней существует большое количество отличий: от возбудителя инфекции до подходов к терапии.
Знание основных признаков заболевания позволяет людям своевременно обращаться за медицинской помощью к докторам для проведения диагностических и лечебных мероприятия.
Многие люди интересуются вопросом о турецкой ветрянки и русской – есть ли разница?
Несмотря на схожую клиническую симптоматику, обе инфекции имеют ряд особенностей, которые используются докторами для правильной диагностики. Ветряная оспа, которую некоторые люди назвали «русской», характеризуется следующими признаками:
- основное количество заболевших регистрируется в конце зимы – в начале весны. В случае турецкой ветрянки, пик заболеваемости приходится на лето;
- путь передачи возбудителя ветрянки (вирус варицелла-зостер) воздушно-капельный, а турецкая разновидность болезни часто связана с водой и продуктами питания;
- в случае ветряной оспы, интоксикационный синдром выражен слабо, а жаропонижающие медикаменты обладают высокой эффективностью;
- классический вариант ветрянки чаще всего выявляется у детей, а турецкий – во взрослом возрасте;
- при внешнем осмотре больного, на фоне ветряной оспы отмечается наличие на коже различных элементов высыпаний: пятнышек, пузырьков и корочек. При турецкой инфекции сыпь всегда однотипна – или пятна, или пузырьки, или слущивание кожи;
- возбудитель турецкой ветрянки не приводит к изменению кожи после выздоровления. В случае ветряной оспы, кожа после отпадания корочки некоторое время остается гиперпигментированной;
- при ветрянке отсутствует слущивание эпителия;
- поражение слизистой оболочки ветряночными высыпаниями редкая ситуация. При турецком варианте патологии часто отмечается герпангина.
Знание основных отличий, позволяет людям правильно отличать симптомы турецкой инфекции, похожие на ветрянку.
Основной возбудитель турецкой ветрянки – Коксаки вирус, относящийся к семейству энтеровирусных микроорганизмов.
Данные вирусные частицы выявляются в большом количестве стран мира, однако, в связи со своей «теплолюбивости», вспышки инфекций часто возникают в теплых регионах, в том числе, Турции. В связи с этой особенностью, заболевание в народе и прозвали турецкой ветрянкой.
Основных источников инфекции несколько: вирусоносители не имеющие клинического заболевания, больные с характерными и стертыми формами патологии. Наиболее часто, вирус передается фекально-оральным механизмом по нескольким путям:
- с загрязненной водой;
- через продукты питания;
- предметы быта;
- на лапках мух и других мелких насекомых.
В связи с тем, что вирусные частицы Коксаки активно размножаются на слизистой оболочке носоглотки, распространение возбудителя возможно и при чихании, кашле и разговоре на близкой дистанции с больным человеком.
Также существуют доказательства, что вирус способен проникать через плаценту от больной женщины к развивающемуся внутриутробно плоду.
Важная особенность турецкой ветрянки – появление не единичного случая заболевания, а инфекционной вспышке в конкретном коллективе. Связано это с путями передачи возбудителя: через воду и пищевые продукты.
Возникновение энтеровирусной инфекции проходит через ряд этапов, свойственных для всех инфекционных патологий: инкубационный, продромальный, разгара и выздоровления. Средняя продолжительность инкубационного периода – 5 дней, однако, максимальный его срок – 10 суток.
Во время продромального этапа, у человека отмечается появление следующих симптомов, которые не специфичны для какой-либо конкретной инфекции:
- отказ от приемов пищи в связи со снижением аппетита;
- быстрая утомляемость и общая слабость, не связанная с какой-либо умственной или физической работой;
- повышенная сонливость;
- в случае маленьких детей, они капризничают и плачут.
Уже на этапе продромы, больной становится угрозой для окружающих его людей, так как вирусные частицы в большом количестве размножаются в области глотки и кишечнике.
Продромальный период продолжается пару суток, после чего характерно ухудшение состояния с переходом турецкой ветрянки в фазу разгара.
Период разгара характеризуется выраженными интоксикационными явлениями и появлением сыпи на кожном покрове.
Симптомы интоксикации включают в себя повышение температуры тела до 39-39,5оС, артралгию, миалгию, озноб, возникновение светобоязни, лимфоаденопатию с увеличением размеров лимфоузлов и их болезненностью, а также диспепсические явления в виде тошноты, рвоты и нарушений стула.
Лихорадка при турецкой ветрянке отличается своей стойкостью – жаропонижающие лекарства часто демонстрируют низкую эффективность.
Кожные высыпания – важный симптом турецкой ветрянки. Сыпь проходит ряд изменений во время инфекционной патологии:
- при первичном появлении, сыпь представлена небольшими пятнышкам розоватого оттенка с нечеткими контурами. Высыпания приобретают более насыщенный цвет, постепенно превращаются в папулы. Кожные покровы вокруг пятнышек не изменены. При формировании папул, больные отмечают зуд.
- папулы на второй-третий день болезни формируют пузырьки с прозрачной жидкостью. Кожа вокруг них становится красноватой, а зуд существенно усиливается. Все это приносит существенный дискомфорт для пациента любого возраста;
- при дальнейшем увеличении пузырьков они лопаются, а кожа в местах локализации высыпаний становится сухой. В случае сыпи в области ладоней и стоп, кожа на них начинает активно облазить при сохранении зуда;
- К концу первой недели болезни, элементы высыпаний на коже становятся плохо выраженными, а большинство из них полностью проходит. Зуд перестает беспокоить больного, что свидетельствует о начала выздоровления. В последующие три дня пациенты отмечают слущивание эпидермиса.
Сыпь при турецкой ветрянки выявляется на различных участках тела: ладонях, подошвах, руках и ногах, туловище и слизистой оболочки ротовой полости.
Помимо высыпаний и проявлений интоксикации, инфекционная патология сопровождается следующими синдромами:
- Герпангина характеризуется формированием элементов сыпи в области зева: на миндалинах, небе и его язычке. После вскрытия пузырьков образуются язвочки, вызывающие болевые ощущения и быстро покрывающиеся белесоватым налетом;
- при появлении высыпаний в области рта, области промежности, конечностях и в небольшом количестве на туловище, доктора говорят о развитии бостонской болезни;
- возникновение плевродинии проявляется болью в области грудной клетки, которая существенно усиливается при любых дыхательных движениях и кашле;
- для турецкой ветрянки характерно развитие конъюнктивита, приводящего к появлению светобоязни, слезотечению и покраснению склер.
Специфическим признаком турецкой ветрянки, используемым для дифференциальной диагностики с ветряной оспой, является поражение ногтей в отсроченном периоде патологии.
У абсолютного большинства больных через несколько недель возникают изменения ногтевых пластинок в виде их отслойки и помутнения. Ногти поражаются как на руках, так и на ногах. Через несколько недель, подобный синдром полностью проходит.
Эффективное лечение турецкой ветрянки доктором – необходимое условие выздоровления и профилактики негативных последствий патологии. При болезни возможно развитие следующих осложнений:
- поражение головного мозга и его оболочек с последующим неврологическим дефицитом, нарушениями движений, судорожными приступами и изменением уровня кровяного давления;
- в случае развития миокардита, возможно формирование кардиомегалии, нарушений сердечного ритма вплоть до внезапной остановки сердечной мышцы;
- если патология развивается у новорожденных, то это может стать причиной развития внутренних кровотечений и признаков почечной недостаточности;
- воспалительное поражение внутренних органов и суставных сочленений.
При появлении любых осложнений, пациент нуждается в комплексной терапии, направленной на коррекцию возникших нарушений и предупреждение дальнейшего прогрессирования турецкой ветрянки.
Постановка правильного диагноза возможна только при обращении за профессиональной медицинской помощью. Лечащий врач проводит обследование больного по следующему алгоритму:
- Тщательный сбор анамнеза развития заболевания и имеющихся жалоб. Очень важно, выяснить о недавних путешествиях пациента, так как, турецкая ветрянка часто связана с поездками в теплые страны, например, в Турцию, на отдых.
- При внешнем осмотре, доктор выявляет поражение кожных покровов в виде сыпи. При этом все высыпания однородные, что отличает болезнь от ветряной оспы. В случае развития герпангины, во время осмотра ротоглотки, врач отмечает покраснение слизистой оболочки и формирование на ней характерной сыпи.
- В клиническом анализе крови отмечается повышение количества лимфоцитов и ускорение скорости оседания эритроцитов. Повышенный уровень фибриногена и С-реактивного белка – характерные изменения в биохимическом исследовании крови. Указанные признаки отражают развитие воспалительных изменений в организме на фоне инфекционного процесса.
- При поражении сердечной мышцы, внутренних органов и суставов, используются различные инструментальные методы: ультразвуковая диагностика, компьютерная или магнитно-резонансная томография и пр.
Интерпретировать полученные в результате обследования данные должен только доктор. Любые попытки самостоятельной постановки диагноза могут привести к неправильному лечению и развитию осложнений турецкой ветрянки.
Доктора хорошо знают, как лечить турецкую ветрянку. Считается, то если заболевание протекает в легкой форме, то лечение может проходить в домашних условиях с использованием назначенных препаратов. Основное направление терапии – симптоматическое:
- для снижения выраженности интоксикации пациентам рекомендуется обильное питье;
- если температура тела превышает 38,5оС или плохо переносится больным при меньших значениях лихорадки, то необходимо использовать жаропонижающие препараты (Парацетамол, Ибупрофен и др.);
- предупреждение присоединения бактериальной инфекции к сыпи основывается на обработке высыпаний с помощью Мирамистина, Бриллиантовой зелени или Фукорцином;
- при сильном зуде рекомендуется использовать антигистаминные препараты (Супрастин, Эреус) и местные средства по типу лосьона Каламин;
- высыпания на слизистой оболочке ротовой полости необходимо смазывать мазями Солкосерил или Холисал, а также обрабатывать водным раствором Хлоргексидина или Мирамистином.
В более тяжелых случаях и при развитии осложнений, больной нуждается в госпитализации. В подобных ситуациях, терапия может включать в себя противовирусные препараты – Интерферон и его индукторы. Данные средства блокируют размножение возбудителя и останавливают прогрессирование инфекции.
Специфической профилактики энтеровирусной инфекции нет, так как вакцины против нее не разработаны. В связи с этим, на первое место выходят рекомендации по неспецифическому предупреждению турецкой ветрянки:
- необходимо пить только кипяченную воду или воду из проверенных источников, например, бутилированную;
- любые продукты питания также должны быть проверенными и подвергнуты термической обработки;
- перед приемом пищи следует тщательно мыть руки, возможно с использованием специальных антисептиков для рук;
- необходимо избегать контакта с людьми, имеющими симптомы турецкой ветрянки;
- при возникновении любых симптомов, следует сразу же обратиться за медицинской помощью.
Своевременное посещение лечащего врача – залог постановки правильного диагноза и начала эффективной терапии. Любые попытки самолечения приводят к прогрессированию вирусного заболевания и развитию осложнений различной степени тяжести, вплоть до нарушений сердечного ритма и параличей.
Развитие турецкой ветрянки у человека приводит к появлению характерных признаков патологии: высыпаний на коже, интоксикационного синдрома и поражения зева. Симптомы болезни приводят к выраженному дискомфорту и снижают качество жизни пациента.
Терапевтические мероприятия основываются на симптоматическом подходе – использовании жаропонижающих средств, антигистаминных средств против зуда и других методов.
При поражении внутренних органов или суставных сочленений, терапия должна включать в себя реабилитационные мероприятия, необходимые для восстановления их функции.
Автор: врач-педиатр Яценко Антон Андреевич.
источник
Собираясь в путешествие к морю всей семьей, следует действовать по принципу: надейся на лучшее, готовься к худшему. Конечно, никто не хочет думать о том, что дети на курорте могут заболеть, но предусмотреть такой вариант развития событий все же необходимо. Помимо того, что нужно запастись аптечкой и оформить страховку, следует знать, что делать, если заболел ребенок на отдыхе в Турции. Поэтому инструкция с подробными действиями для родителей окажется совсем не лишней.
Основная причина детских заболеваний в теплых странах кроется в том, что иммунитет малыша еще не полностью окреп и остро реагирует на смену привычной для него обстановки, регулярные солнечно-морские ванны и огромное количество эмоций и новых впечатлений.
Практический совет. Перед тем как оформлять визу или покупать билеты в другую страну, рекомендуем проверить наличие запрета на выезд из страны. Сделать это быстро, безопасно и в режиме онлайн можно при помощи проверенного сервиса Невылет.рф
Если детский организм не устоял перед болезнью, это может быть вызвано следующими факторами:
- смена климата;
- непривычная еда;
- некачественная питьевая вода или пища, которая быстро портится в условиях жаркого климата;
- санитарное состояние бассейнов;
- жара;
- длительное пребывание на солнце;
- нарушение режима дня;
- переизбыток водных процедур;
- несоблюдение правил личной гигиены;
- нарушение санитарных норм персоналом отеля.
Расстройство пищеварения на курорте может настигнуть и взрослого человека, однако от инфекций он защищен лучше, чем ребенок. Детский организм чрезвычайно восприимчив к микробам и бактериям. Самое опасное место на территории отеля – это бассейн. К концу дня вода в нем превращается в смесь, состоящую из косметических средств, хлорки, волос, пота и т.д. Так что одного случайного глотка ребенку бывает вполне достаточно, чтобы подхватить кишечный грипп.
Чаще всего родителям приходится сталкиваться с такими симптомами, как жар, рвота, диарея, насморк и кашель, высыпания на коже. При этом нужно помнить о том, что температура у ребенка в Турции может быть вызвана совершенно разными заболеваниями.
К примеру, в последние несколько лет были отмечены частые случаи заражения вирусом Коксаки. Данная инфекция является разновидностью энтеровируса и может проявляться под видом обычного респираторного заболевания, вызывая воспалительный процесс в зеве, верхних дыхательных путях, гортани.
Распространение вируса происходит через бассейны, канализацию и мух. Сопровождается недуг следующими симптомами:
- высокая температура;
- высыпания на коже размером с горошину;
- диарея.
Заражение происходит фекально-оральным или воздушно-капельным путем.
Нередко приходится сталкиваться и с такими опасными возбудителями заболеваний, как ротавирус и менингококковый энтеровирус. Признаки, по которым их можно распознать, мало чем отличаются от описанных выше:
- температура;
- насморк;
- кашель;
- водянистая диарея;
- рвота;
- обезвоживание организма.
К другим частым заболеваниям на турецких курортах можно отнести:
- ангина: боль в горле, температура, увеличение лимфатических узлов в области шеи, головная боль;
- ветрянка: пузырьковая сыпь, температура, отсутствие аппетита, слабость, зуд;
И, наконец, самое интересное – ограничение выезда за границу должникам. Именно о статусе должника проще всего «забыть», собираясь в очередной заграничный отпуск. Причиной могут быть просроченные кредиты, неоплаченные квитанции ЖКХ, алименты или штрафы из ГИБДД. Любая из этих задолженностей может грозить ограничением выезда за границу в 2018 году, узнать информацию о наличии задолженности рекомендуем с помощью проверенного сервиса невылет.рф
При этом не стоит забывать, что даже обычная акклиматизация может сопровождаться насморком, общей слабостью, повышением температуры тела, ломотой в мышцах.
Самое сложное для родителей в момент болезни ребенка – соблюдать спокойствие и не утратить способность здраво мыслить. На начальном этапе, после того как стало понятно, что ребенок болен, необходимо:
- Установить все симптомы, которые имеются у малыша.
- Определить, когда они появились.
- Попытаться вспомнить, что могло привести к такому состоянию.
Самый опасный для здоровья вариант дальнейших действий – пытаться лечить ребенка самостоятельно. Этому утверждению можно верить хотя бы потому, что симптомы многих болезней очень похожи. Следовательно, просто сбивать температуру, которая сопровождает практически все вирусные и инфекционные заболевания, будет не самым верным решением.
Если у малыша поднялась температура, появилась сыпь, началась рвота или понос, самым правильным будет обратиться к врачу.
Но сначала нужно решить, будете ли вы платить за услуги из своего бюджета или воспользуетесь страховкой.
Помощь врача на территории отеля практически всегда оплачивается отдельно, вне зависимости от наличия полиса. Однако если вы намерены воспользоваться страховкой, тогда нужно связаться с представителем компании в Турции. Номера телефонов всегда указаны в договоре, и звонить по ним можно круглосуточно. Получив ваш запрос, страховщик начнет поиски врача и больницы. В свою очередь, вам следует, не теряя времени, оказать первую помощь ребенку.
Если вопрос касается обычной акклиматизации, в этом случае важно придерживаться привычного для малыша режима дня, следить за его питанием, сократить время пребывания в бассейне и на солнце.
Сложнее обстоят дела, если ребенок заболел ветрянкой в Турции. Очень часто ее путают с вирусом Коксаки. В ожидании педиатра можно дать малышу жаропонижающий препарат и смазать зеленкой точечные высыпания на коже.
При ротавирусной инфекции очень важно не допустить обезвоживания организма. Поэтому до приезда врача следите за тем, чтобы в детский организм поступало достаточное количество воды. Если причиной плохого самочувствия стало отравление, необходимо вызвать рвоту и дать малышу выпить много воды.
Не стоит давать ребенку никаких антибиотиков до тех пор, пока не будет установлен диагноз.
Отправляясь в путешествие с ребенком, родители должны помнить о том, что под рукой у них обязательно должна находиться аптечка, привезенная из дома.
Вызов врача никогда не будет лишним, даже с учетом того, что медицинские услуги в Турции не дешевые. В данной ситуации у туристов есть выбор: вызвать отельного доктора или позвонить в страховую компанию. Как правило, у каждого страховщика имеется список врачей, с которыми он сотрудничает.
Обращение к доктору в отеле будет платным, начиная с его вызова и заканчивая лечением. А вот полис, если случай окажется страховым, покроет все ваши расходы.
Отметив в заявке все симптомы и жалобы, оператор подберет врача, а при необходимости вызовет скорую помощь по адресу вашего размещения. Вполне вероятно, что не все процедуры в больнице будут оплачены страховой компанией, но это лучше, чем оплачивать все самостоятельно.
В последнее время все чаще можно услышать истории, когда семьи приехали из Турции, у ребенка по телу прыщи или другие признаки какого-то заболевания. Чтобы этого не случилось, еще перед выездом необходимо заняться вопросами профилактики различных недугов:
- Укрепление иммунитета. Комплекс процедур должен включать не только закаливание и йогурты, богатые лактобактериями. Ребенок должен быть вакцинирован согласно его возрасту. Особенно важно привить его от ветряной оспы и кори.
- Будучи на отдыхе, оградите ребенка от продолжительного пребывания в детских коллективах. Дело в том, что для поездки в Турцию не требуется проходить осмотр у педиатра или сдавать анализы, поэтому многие родители привозят на курорт уже инфицированных детей, которые легко предают болезни другим малышам.
Испортить отдых ребенку полной изоляцией в общении будет большой несправедливостью. Но не теряйте бдительности: если вы увидели болезненно чихающего малыша или взрослого, постарайтесь держаться от них подальше.
- Особенно тщательно соблюдайте правила личной гигиены. Мойте руки каждый раз перед едой и выходя из туалета.
- Не слишком балуйте местными изысками своего малыша – еда на курорте может оказаться слишком тяжелой для него. Всегда отдавайте предпочтение детскому меню и старайтесь убедиться в том, что блюда поданы свежие, а не со вчерашнего стола.
Отдых окажется увлекательным и захватывающим, если предусмотреть все возможные ситуации. И поможет в этом страховой полис, который в обязательном порядке должен покрывать несчастные случаи. Дети проявляют на отдыхе большую активность: в бассейне, в море, на батуте, на детских площадках. А потому всегда существует вероятность ушибов, ссадин и переломов.
Страховка обязательно должна быть расширенной и предусматривать такую ситуацию, как госпитализация.
Дети, подхватившие на курорте ротавирусную инфекцию, редко справляются с ней в условиях отельного номера. Чаще всего им требуется проведение определенных процедур в больнице. Поэтому важно, чтобы условия договора позволяли вам покрыть все расходы за счет страховой компании.
Отдых на турецком побережье требует тщательной подготовки, особенно если предстоит путешествие с маленькими детьми. Помимо того, что нужно подготовить аптечку с медикаментами первой необходимости, родители должны позаботиться о страховом полисе и профилактических мерах. Чаще всего малыши подвержены таким заболеваниям, как ОРЗ, ангина, отит, отравление. В последние годы участились случаи заражения вирусом Коксаки. Сложности, связанные с болезнью за границей, обусловлены, прежде всего, дороговизной медицинских услуг и незнакомой обстановкой в целом. Если состояние ребенка вызывает у вас беспокойство, незамедлительно связывайтесь со страховой компанией, которая быстро найдет вам нужного врача.
источник
Через несколько дней отдыха их ребёнок стал заболевать, они обратились в страховую и им поставили диагноз ветрянка!
И вот что в такой ситуации делает отель – туристам поставили ультиматум, что их выселяют в одностороннем порядке, без предоставления другого места проживания, без компенсации стоимости оставшихся суток оплаченного отдыха просто на улицу.
Туристы в шоке, мы соответственно тоже, страховая не может ничем помочь, туроператор разводит руками, но обещали, что будут как-то решать этот вопрос (так и не решили).
Туристы из региона, ближайший самолёт только через трое суток. Что делать туристам никого не волновало!
Отель я, конечно, тоже могу понять, но тогда давайте выселять всех, у кого диарея, насморк, спид и ещё что угодно. Страховка от невыезда действует только до даты вылета в страну отдыха, а не когда тур уже начался и туристы улетели. За досрочное возвращение на родину отвечает мед. страховка, но страховая не видит основания для досрочного возвращения, а скорее просто не хочет платить. Да и ребёнок в целом себя чувствует себя нормально, нет температуры и высыпаний совсем немного.
Встал сложный вопрос: как быть остальным туристам с детьми, проживающим в этом отеле, ведь есть риск заразиться?!
Ведь варианты есть всегда. Карантин в номере, например, приносить ребёнку еду и напитки. Взрослые то не болеют, ребёнок может с мамой или папой в номере находиться и не контактировать с окружающими. Тем более, если задуматься, если они там живут уже не один день, то и скорее всего с собой ветрянку и привезли.
Получается заколдованный круг. В отеле находиться нельзя, в другой отель переселиться тоже, в больницу нельзя, страховая отказывается за это платить, в самолёт скорее всего не посадят.
Да к тому же ещё не страховой случай. Больше всего боялись, что без справки на обратный рейс могут не пустить.
В итоге каким то чудом уговорили отель, что из номера туристы выходить не будут! Только отец семейства, чтобы принести в номер еду.
В аэропорту было тоже не весело, спасло только то, что они увидели пилота или командира из экипажа нашей российской авиакомпании, кинулись им в колени со слезами и мольбами, последние $ им совали в руки, кое-как улетели. Да, на свой страх и риск других пассажиров тоже.
Сейчас уже смутно помню все подробности, а тогда аж до мурашек пробрало от жути такой.
Многие осудят, скажут: «Вот, эгоисты, только о себе думали,
а как же другие дети в самолёте, беременные. » Но много ли людей задумываются о других, когда дело касается их самих?
Ребёнка обсыпало в Турции, его родители под конец отпуска намазали прыщи каким-то средством из аптеки белого цвета, уже не вспомню названия. Ну и решили, что не заметят и скажут, мол аллергию лечили. Но это не помогло. Естественно в аэропорту их развернули, так как у них отсутствовала справка о возможности лететь от врача. Улетела только бабушка. Мать с ребёнком осталась рыдать в Турции, одна, без денег и без поддержки. В итоге отец семейства переслал им деньги, пришлось за свой счёт снять довольно скромный по меркам Турции мини-отель где-то в городе, съездили ко врачу, получили справку и купили новые билеты.
Ни о какой компенсации со страховой речи быть не могло, как и от туроператора, так как ветрянка не являлась и в большинстве случаев не является страховым случаем по договору ни одной страховой компании!
✔для полёта нужна справка от врача, которую выдадут только, когда пройдёт инкубационный период болезни и ребёнок не будет угрожать здоровью окружающих;
✔отель имеет полное право выселить «дефектных» гостей, чтобы не напрягать остальных и подвергать риску их здоровье;
✔ вопрос о проживании на время болезни и обратных билетах турист будет решать самостоятельно!
источник
Так называемая «турецкая ветрянка», вызываемая вирусом Коксаки, является инфекционным заболеванием. Возбудитель ее относится к семейству энтеровирусов, размножающихся и обитающих в желудочно-кишечном тракте человека. Эти вирусы попадают в окружающую среду с экскрементами, поэтому большинство случаев инфицирования наблюдается летом и осенью. Ведь именно в этот период происходит частое загрязнение воды и почв испражнениями.
К такому заболеванию, как «турецкая ветрянка», восприимчивы в основном дети 3-10 лет. Заражение в большинстве случаев происходит в возрасте 4-6 лет. Вирус Коксаки встречается чаще всего в странах с умеренным климатом.
Младенцы до полугода практически невосприимчивы к этой инфекции, так как в их крови присутствуют антитела матери. Они передаются ребенку через плаценту в процессе внутриутробного развития. Продолжительность их активности в среднем составляетя 6 месяцев, что объясняет стойкий иммунитет малыша ко многим заболеваниям в течение этого периода.
Антитела еще частично передаются ребенку во время грудного кормления. После перенесенной «турецкой ветрянки» малыш не приобретает достаточного иммунитета. Следовательно, при последующем проникновении вируса в организм он может повторно заразиться, однако сама болезнь будет протекать в более легкой форме.
«Турецкая ветрянка», как уже упоминалось ранее, встречается в большинстве случаев у маленьких пациентов из-за отсутствия у них антител к патологии, но заразиться этим недугом может даже взрослый. Для пациентов преклонного возраста такая инфекция представляет огромную опасность. У пожилых людей вирус Коксаки способен спровоцировать возникновение таких осложнений, как:
Специалисты насчитали около 29 серотипов, относящихся к энтеровирусам Коксаки. Эту инфекцию принято делить на группы А и В. Первая разновидность вируса является менее опасной. При заражении у больного возникают красные бляшки на коже вокруг рта, нижних и верхних конечностей. Быстро избавиться от ран в этом случае помогает местная терапия.
Второй тип вирусов способен вызвать у пациента кишечную инфекцию, лихорадку, диарею. Помимо этого, он может поразить сердечную мышцу и дыхательные пути. Протекает заболевание в большинстве случаев бессимптомно.
«Турецкая ветрянка» (Коксаки) передается во время контакта с больным. Маленький пациент заражается инфекцией при общении с другим ребенком практически всегда. Проникнуть в организм вирус может следующими способами:
- воздушно-капельным путем (от инфицированного ребенка);
- алиментарным путем (через грязные предметы домашнего обихода и руки).
Для предотвращения заражения необходимо избегать массовых скоплений людей, соблюдать гигиену и полностью исключить общение с больными детьми. Если заметили, что ребенок поднял во время прогулки грязный предмет, следует хорошо продезинфицировать и вымыть ему руки, чтобы снизить риск проникновения опасного возбудителя в организм.
При инфицировании этим вирусом у пациента изначально поднимается высокая температура, пропадает аппетит, возникает чувство усталости, появляются болевые ощущения в горле и кашель. Длительность данного инкубационного периода — 1-2 дня. Болезненные места в ротовой полости развиваются спустя несколько дней после начала лихорадки и перерастают в небольшие папулы. Эти высыпания во время заболевания могут лопаться.
К основным признакам болезни у маленьких пациентов можно отнести:
- повышение температуры до 39 градусов;
- образование маленьких болезненных высыпаний в полости рта, на ногах, лице и руках крохи;
- болевые ощущения в горле;
- рвоту и диарею.
Турецкую ветрянку еще нередко называют заболеванием «руки-ноги-рот». Именно на этих частях тела возникают болезненные язвочки. На ранней стадии болезни образуются бледно-розовые пятнышки, перерастающие потом в везикулы (пузырьки). После их появления ребенка беспокоит сильный зуд, сыпь по виду напоминает ветрянку. Высыпания лопаются и превращаются в болезненные язвочки. Состояние больного малыша улучшается при благоприятном течении заболевания примерно через неделю.
В некоторых случаях у малышей спустя 2-3 недели после выздоровления наблюдается отслоение и сильная ломкость ногтевой пластины. Специалисты объяснить подобное явления пока не могут, однако по статистике страдают от этого в основном переболевшие детей.
Длится «турецкая ветрянка» 2-5 дней, во время болезни ухудшается аппетит и появляется общая слабость. Энтеровирусной лихорадкой многие люди заражаются в процессе отдыха на море. Специального лечения такая патология не требует.
«Турецкая ветрянка», симптомы которой у разных малышей могут проявляться по-разному (все зависит от типа вируса), еще может сопровождаться сильными головными болями.
У взрослых «турецкая ветрянка» встречается намного реже, чем у детей. Симптомы заболевания у них следующие:
- Жар, высокая температура и озноб.
- Воспаление слизистой глаз и конъюнктивит.
- Боли в мышцах, особенно в верхней части туловища.
- Рвота и жидкий стул.
- Высыпания на ногах и руках либо покраснение кожных покровов.
В некоторых случаях «турецкая ветрянка», фото которой представлено в статье, приводит к развитию миалгии либо болезни Борнхольма. При заболевании беспокоят приступы боли в мышцах с интервалом в 1-2 часа. Чаще всего они возникают в верхней части тела: межреберных мышцах, шее и грудной клетке. Подобные приступы могут повторяться в течение нескольких дней, после этого болезнь отступает. При нетипичной форме вируса Коксаки может развиться перикардит, миокардит, мезаденит, энцефалит, а также воспаление придатков и яичников.
«Турецкая ветрянка», инкубационный период которой составляет 4-6 дней, особенно опасна летом и осенью. Ведь вирус, вызывающий заболевание, комфортно чувствует себя во влажной среде. Его частицы накапливаются в тонком кишечнике или на слизистых носоглотки.
На первом этапе избавиться от «турецкой ветрянки» намного легче. Инфицированному ребенку назначают прием противовирусных лекарственных средств.
На второй стадии происходит проникновение инфекционного агента в кровь, он по кровяному руслу стремительно распространяется по человеческому организму. Одна часть вирусов остается в кишечнике и желудке, другая оседает в мышцах и лимфе.
На третьем этапе болезнетворные микроорганизмы, проникнув в тот или иной орган, повреждают его клетки, вызывая в нем воспалительный процесс. Во время последней стадии активируется иммунитет, Т-лимфоциты начинают убивать непрошеных гостей.
Вирус Коксаки, как известно, относится к семейству энтеровирусов, а ветряная оспа — к герпесвирусам. Следует помнить, что при синдроме «рука-нога-рот» сыпи на волосистой части головы не возникает, это отличает болезнь от обычной ветрянки.
Чтобы убедиться в правильности диагноза, лучше сдать необходимые анализы. У больного для подтверждения врач берет мазок из носоглотки и проводит анализ кала. Полученные образцы обследуются потом ПЦР-способом для выявления генотипа вируса. Какие еще необходимо сдать анализы, подскажет доктор на основании имеющихся симптомов болезни и общего состояния.
Первым делом при заражении этим недугом следует принять общие меры, включающие в себя прием витаминных комплексов, соблюдение постельного режима и употребление достаточного количества жидкости.
Если ребенка беспокоит зуд во время болезни, то назначают «Виатон бэби» или «Фенистил». Для снятия боли в горле и устранения высыпаний во рту применяют различные антисептики. Чтобы избавиться быстрее от неприятных симптомов, можно полоскать ротовую полость фурацилином.
Пузырьки на кожных покровах рекомендуется обрабатывать обычной зеленкой, чтобы избежать развития бактериальных инфекций. Избавиться от головных болей и снизить высокую температуру поможет «Ибупрофен», детский парацетамол, «Нурофен» либо «Цефекон». Анальгин при таком заболевании не следует давать.
При нарушении стула и рвоте принимают «Регидрон». Когда болезнь протекает в тяжелой форме, могут назначить противовирусные препараты. Еще в некоторых случаях больному выписывают лекарственные средства на основе интерферона, иначе говоря, иммуномодуляторы. Чтобы ускорить обменные процессы, употребляют ноотропные препараты, а также витамины В1 и В2.
Антибиотики при турецкой ветрянке не применяются, поскольку они неэффективны против вирусной инфекции. Маленькому пациенту их выписать могут лишь для того, чтобы избежать бактериальных осложнений. При грамотном лечении у ребенка улучшается самочувствие через 3 дня. Сыпь проходит через 10 дней, а язвочки исчезают спустя неделю.
Чтобы не заразиться вирусом Коксаки, необходимо:
- пить только очищенную воду;
- тщательно мыть руки после посещения туалета или прогулки;
- всегда обрабатывать кипятком овощи и фрукты.
Следует поддерживать чистоту в доме. Не стоит забывать сразу же выбрасывать средства личной гигиены (салфетки, подгузники, прокладки) после их использования.
источник
Многие годы безуспешно боретесь с ПАПИЛЛОМАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от папиллом принимая каждый день.
Если вы приобрели билет и ваши документы в полном порядке, то вас не имеют права не пустить на борт. Поэтому ответ на вопрос: можно ли лететь с этой болезнью, определяет каждый для себя самостоятельно. Перед тем, как принимать решение, задумайтесь, хотите ли вы рисковать жизнью и здоровьем других людей?
Дело в том, что это крайне заразный недуг. Дети ее переносят сравнительно легко, а вот для взрослых она может быть смертельно опасной! Эта вирусная болезнь заразна не постоянно:
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- за 2 дня до появления первых водянистых прыщей;
- на протяжении 5-и дней после появления последнего прыща.
Их немного, но все они обязательны:
- начало — период, когда произошло заражение (вирус проник в организм потенциального носителя);
- развитие — период накопления инфицированных клеток в человеческом организме (вирус окреп и размножается, заражая здоровые клетки);
- завершение — период распространения вируса по человеческому организму (после этого появляются характерные водянистые прыщи).
Инкубация оспы длиться у детей 14 дней, а у взрослых 16 (в среднем). Заразиться можно воздушно-капельным путем, а также контактируя с содержимым прыщиков, что происходит редко.
Вентиляционная система в воздушном транспорте замкнутая. Таким образом, если на борту будет находиться больной, он будет заражать всех остальных.
Для сравнения, если с больным вы пообщаетесь на открытом воздухе, то, вероятнее всего, заразитесь только вы, и то не факт. А вот в замкнутом пространстве самолета угроза заражения возрастает в разы.
Именно поэтому вопрос перелета с ветряной оспой — это ваша личная порядочность. Относитесь к другим с уважением и тогда вы почувствуете взаимность от окружающих. Подумайте, позволите ли вы себе подвергнуть риску огромное количество незнакомых людей? Надеюсь, вы примете правильное решение.
Врачи, как специалисты, знающие все тонкости болезни, придерживаются вышеописанного мнения. Любой специалист вам будет рекомендовать не лететь в самолете, если вы или ваш ребенок больны. Лучше примите все необходимые меры для ускорения выздоровления и только после того, как болезнь отступит, отправляйтесь в путешествие.
Ребенка или взрослого можно смело пускать на борт в том случае, если у него имеется справка от врача о незаразности.
Никто не будет запрещать ему пребывать на борту в таком случае, даже если у него будут видимые признаки недуга — зеленые пятна от зеленки или красные пятнышки от заживающих прыщиков.
Однако если у человека будут заметные следы, могут возникнуть проблемы с другими пассажирами.
Согласитесь, никто из здравомыслящих людей не захочет лететь рядом с больным заразным вирусным заболеванием.
Одна из моих знакомых рассказывала о таком случае: пассажиры самолета, летевшего из Египта в Россию, подняли бунт из-за того, что в салоне находился ребенок с зелеными пятнышками по всему телу. В итоге оказалось, что у ребенка была справка о незаразности.
Несмотря на это, многие пассажиры не успокоились. Задержка полета составила около 5-и часов. А теперь представьте, что пришлось пережить ребенку и его родителям? Такие разбирательства очень неприятны и унизительны.
Исходя из вышесказанного, можно сделать такой вывод: если вам сильно нужно лететь, то можете делать это, даже если следы еще не прошли.
Главное, чтобы болезнь была незаразной. А вот если вы переживаете не только за физическое, но и за психическое состояние, то перелет на самолете лучше отложить до тех пор, пока признаки не исчезнут полностью.
Пустят ли на борт больного ветряной оспой? Давайте рассмотрим данный вопрос с точки зрения законодательства РФ.
В статье 107 «Воздушного Кодекса РФ» говорится о праве, которое дается компании-перевозчику, расторгнуть договор воздушной перевозки по личной инициативе в тех случаях, если:
- пассажиру по состоянию здоровья требуются особые условия воздушной перевозки;
- состояние здоровья угрожает безопасности самого заболевшего или других лиц;
- заболевший может создавать беспорядок и доставлять неудобства другим пассажирам.
Допустим, вы отправились в Турцию и уже там обнаружили первые симптомы болезни, а домой вам нужно лететь через день-два. Что делать в таком случае? Как вернуться домой, если вы заболели заграницей?
В такой ситуации исход может быть различным. В некоторых странах вам настоятельно порекомендуют пролечиться, а уж только потом лететь домой.
В других странах вас спокойно пустят в самолет. Правила относительно мер, принимаемых к инфекционным и вирусным болезням за рубежом, очень разные. Но, скорее всего, заболевшего направят в стационар.
Вот и вся информация о перелетах на самолетах больных ветряной оспой. Главное, помните, что данный недуг очень заразен. Не рискуйте здоровьем и жизнью незнакомых людей.
Если вы точно знаете, что не сможете перенести отпуск на пару недель, а угроза заражения недугом существует, то лучше проведите профилактику вирусного недуга: сдайте анализы на антитела и сделайте прививку.
Надеюсь, статья ответила на все ваши вопросы. Поделитесь прочитанным со своими друзьями в соц. сетях и подпишитесь на обновления данного сайта. Всего вам доброго!
Автор статьи: Анна Дербенева (врач-дерматолог)
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях,
не претендует на справочную и медицинскую точность, не является руководством к действию.
Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом. Руководство сайта не несет ответственности за использование размещенной на сайте информации.
Доброго времени суток, уважаемые посетители сайта о дерматологии. Скоро наступает сезон отпусков и всем нам хочется отправиться в теплые страны заграницу. При этом дети пока продолжают учиться и находиться в обществе, а значит, могут заразиться ветрянкой.
То же самое касается взрослых, которые подвержены этому заболеванию, если не переболели ею в детстве. Возникает вопрос: пустят ли с таким недугом в самолет? Что делать, если вы или ваш ребенок заболели непосредственно перед отпуском?
Если вы приобрели билет и ваши документы в полном порядке, то вас не имеют права не пустить на борт. Поэтому ответ на вопрос: можно ли лететь с этой болезнью, определяет каждый для себя самостоятельно. Перед тем, как принимать решение, задумайтесь, хотите ли вы рисковать жизнью и здоровьем других людей?
Дело в том, что это крайне заразный недуг. Дети ее переносят сравнительно легко, а вот для взрослых она может быть смертельно опасной! Эта вирусная болезнь заразна не постоянно:
- за 2 дня до появления первых водянистых прыщей;
- на протяжении 5-и дней после появления последнего прыща.
Их немного, но все они обязательны:
- начало — период, когда произошло заражение (вирус проник в организм потенциального носителя);
- развитие — период накопления инфицированных клеток в человеческом организме (вирус окреп и размножается, заражая здоровые клетки);
- завершение — период распространения вируса по человеческому организму (после этого появляются характерные водянистые прыщи).
Инкубация оспы длиться у детей 14 дней, а у взрослых 16 (в среднем). Заразиться можно воздушно-капельным путем, а также контактируя с содержимым прыщиков, что происходит редко.
Вентиляционная система в воздушном транспорте замкнутая. Таким образом, если на борту будет находиться больной, он будет заражать всех остальных.
Для сравнения, если с больным вы пообщаетесь на открытом воздухе, то, вероятнее всего, заразитесь только вы, и то не факт. А вот в замкнутом пространстве самолета угроза заражения возрастает в разы.
Именно поэтому вопрос перелета с ветряной оспой — это ваша личная порядочность. Относитесь к другим с уважением и тогда вы почувствуете взаимность от окружающих. Подумайте, позволите ли вы себе подвергнуть риску огромное количество незнакомых людей? Надеюсь, вы примете правильное решение.
Врачи, как специалисты, знающие все тонкости болезни, придерживаются вышеописанного мнения. Любой специалист вам будет рекомендовать не лететь в самолете, если вы или ваш ребенок больны. Лучше примите все необходимые меры для ускорения выздоровления и только после того, как болезнь отступит, отправляйтесь в путешествие.
Ребенка или взрослого можно смело пускать на борт в том случае, если у него имеется справка от врача о незаразности.
Никто не будет запрещать ему пребывать на борту в таком случае, даже если у него будут видимые признаки недуга — зеленые пятна от зеленки или красные пятнышки от заживающих прыщиков.
Однако если у человека будут заметные следы, могут возникнуть проблемы с другими пассажирами.
Согласитесь, никто из здравомыслящих людей не захочет лететь рядом с больным заразным вирусным заболеванием.
Одна из моих знакомых рассказывала о таком случае: пассажиры самолета, летевшего из Египта в Россию, подняли бунт из-за того, что в салоне находился ребенок с зелеными пятнышками по всему телу. В итоге оказалось, что у ребенка была справка о незаразности.
Несмотря на это, многие пассажиры не успокоились. Задержка полета составила около 5-и часов. А теперь представьте, что пришлось пережить ребенку и его родителям? Такие разбирательства очень неприятны и унизительны.
Исходя из вышесказанного, можно сделать такой вывод: если вам сильно нужно лететь, то можете делать это, даже если следы еще не прошли.
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Главное, чтобы болезнь была незаразной. А вот если вы переживаете не только за физическое, но и за психическое состояние, то перелет на самолете лучше отложить до тех пор, пока признаки не исчезнут полностью.
Пустят ли на борт больного ветряной оспой? Давайте рассмотрим данный вопрос с точки зрения законодательства РФ.
В статье 107 «Воздушного Кодекса РФ» говорится о праве, которое дается компании-перевозчику, расторгнуть договор воздушной перевозки по личной инициативе в тех случаях, если:
- пассажиру по состоянию здоровья требуются особые условия воздушной перевозки;
- состояние здоровья угрожает безопасности самого заболевшего или других лиц;
- заболевший может создавать беспорядок и доставлять неудобства другим пассажирам.
Допустим, вы отправились в Турцию и уже там обнаружили первые симптомы болезни, а домой вам нужно лететь через день-два. Что делать в таком случае? Как вернуться домой, если вы заболели заграницей?
В такой ситуации исход может быть различным. В некоторых странах вам настоятельно порекомендуют пролечиться, а уж только потом лететь домой.
В других странах вас спокойно пустят в самолет. Правила относительно мер, принимаемых к инфекционным и вирусным болезням за рубежом, очень разные. Но, скорее всего, заболевшего направят в стационар.
Вот и вся информация о перелетах на самолетах больных ветряной оспой. Главное, помните, что данный недуг очень заразен. Не рискуйте здоровьем и жизнью незнакомых людей.
Если вы точно знаете, что не сможете перенести отпуск на пару недель, а угроза заражения недугом существует, то лучше проведите профилактику вирусного недуга: сдайте анализы на антитела и сделайте прививку.
Надеюсь, статья ответила на все ваши вопросы. Поделитесь прочитанным со своими друзьями в соц. сетях и подпишитесь на обновления данного сайта. Всего вам доброго!
источник