Повторная ветрянка у детей наблюдается редко. Как правило, после выздоровления вырабатывается достаточно стойкий иммунитет и рецидив отсутствует, но имеет место быть. Чтобы ребенок заболел ветрянкой второй раз должны быть довольно веские обстоятельства и причины.
На самом деле, после выздоровления вирус, вызвавший болезнь, никуда не уходит, а остается в организме в нервных ганглиях. Он может оставаться там всю жизнь в неактивном состоянии и никак себя не проявлять. Активизировать вновь может переохлаждение организма, сильный стресс, низкий иммунитет. Если имел место провоцирующий фактор, то ребенок любого возраста может переболеть ветрянкой 2 раза.
Причин рецидива несколько:
- Врачебная ошибка. В один из двух раз, когда ребенок болел, врач мог ошибиться и поставить неправильный диагноз. По своим проявлениям ветряная оспа схожа с такими заболеваниями, как импетиго, строфулюс, стрептодермия, герпангина, простой герпес и даже с укусами некоторых насекомых. Не редки случаи, когда диагностируется повторная ветрянка у детей, симптомы которой схожи со многими другими заболеваниями, в то время как на самом деле у малыша опоясывающий лишай.
- Ранний возраст. Если в первый раз малыш болел ветряной оспой еще в раннем детстве, а точнее в младенчестве, то иммунитет у него мог и не выработаться, так как иммунная система человека формируется к 3-4 годам. А если еще и находился на естественном вскармливании, то антитела, находящиеся в грудном молоке, помогли перенести заболевание с минимальными негативными симптомами.
- Нарушения иммунной системы. Вопрос о том, сколько раз можно переболеть ветрянкой, интересует и родителей тех детей, в анамнезе которых есть различные нарушения иммунной системы вследствие таких обстоятельств, как:
- иммунодефицит (приобретенный);
- прием глюкокортикостероидов;
- ВИЧ;
- химиотерапия;
- раковые опухоли, в том числе рак крови;
- Пересадка внутреннего органа.
- Легкая форма. В легкой форме протекания заболевания существует два подвида:
- стертая – высыпания единичны и имеют небольшие размеры;
- абортивная – стадия формирования пузырька в этой форме пропущена, а образуется сразу папула, температура тела при этом не повышается.
Через несколько дней после того, как вирус, вызывающий заболевание, начинает активно размножаться в организме, резко ухудшается самочувствие. На начальном этапе появляется головная боль, головокружение, снижается активность, повышается утомляемость. Затем у ребенка начинает зудеть кожа, повышается температура тела. Через несколько дней появляется сыпь в виде маленьких пузырьков, которые не проходят около 7 дней.
Повторная ветрянка у детей развивается по такому механизму:
- Ухудшение самочувствия, потеря аппетита (из-за язвочек во рту и в гортани может болеть горло), температура.
- Тело покрывается волдырями, внутри которых мутная жидкость.
- Через время они лопаются, оставляя после себя прыщи.
- Затем язвочки покрываются коркой.
- Под конец заболевания корка высыхает и отпадает.
Специалисты отмечают тяжесть повторного течения ветряной оспы – высокая температура держится достаточно долго и сбить ее сложно, унять зуд также практически невозможно, даже обработав кожу специальными средствами. Нередки серьезные осложнения, особенно, если произошло вторичное наслоение инфекции. Зарегистрированы случаи, когда последствием после данного заболевания была частичная или полная потеря зрения, невралгия постгерпетического характера, глухота, пошатывания при передвижении, энцефалит, менингит. Зачастую обостряются имеющиеся хронические недуги. Все эти особенности имеют место быть, если в первый раз ребенок перенес недуг в младенчестве, либо в легкой форме.
Побороть высокую температуру при вторичной ветряной оспе помогут средства с Парацетамолом. Антигистаминные препараты частично снимут зуд, а дискомфорт на коже можно ослабить при помощи зеленки, фукорцина.
Больному ребенку запрещается принимать ванну, да и вообще мочить высыпания в период их активного роста (обычно это первые 3 дня). Врачи рекомендуют смазывать кожу увлажняющим кремом – это поможет избежать шрамов. Для тех, кому «посчастливилось» переболеть ветрянкой дважды, также, как и в первый раз, не маловажен постельный режим, обильное питье и специальная (молочная) диета. В случае развития тяжелого состояния дополнительно назначают противовирусные медикаментозные средства.
Если малыш жалуется на боль в горле при приеме пищи, то врачи советуют прибегать к полосканию фурацилином, травяными настойками или сборами. Фурацилин оказывает антибактериальное воздействие. Таблетку (0,2 гр) растворить в 100 мл воды. Полоскать через каждые 2-3 часа.

Столовая ложка травяного сбора из ромашки, семян льна, эвкалипта и календулы, залитая кипятком и настоянная в течение 30 минут, станет эффективным средством в борьбе с язвочками во рту. Полоскать 3 раза в течение дня.
Профилактические меры повторного заражения ветрянкой заключаются в ведении вакцины «Варилрикс», которая защищает на 7-20 лет. Делается на платной основе.
Дабы избежать врачебной ошибки, следует обращаться не к рядовому педиатру или врачу общей практики, а к инфекционисту. Также необходимо 2 раза сдать кровь из вены на серологический анализ. При ветрянке количество титров антител увеличивается примерно в 4 раза.
Информацию о том, может ли быть ветрянка второй раз у ребенка должны знать те родители, дети которых находятся в группе риска:
- имеют слабый иммунитет;
- имеют хронические болезни;
- первое заражение было в раннем возрасте, либо протекало в легкой форме.
источник
Возбудителем инфекции является вирус опоясывающего лишая. Болезнь передается воздушно-капельным путем и поражает людей любого возраста. Заметим, что ветрянка у взрослых и детей становится заразной еще до появления первых симптомов, поэтому и в нашей стране, и за рубежом регулярно фиксируются эпидемии ветряной оспы, обычно приходящиеся на зиму и начало весны.
В организм человека вирус проникает через слизистые оболочки верхних дыхательных путей. В них же происходит его первоначальное размножение (репликация). После этого вирус попадает в кровь и разносится по всем основным системам жизнедеятельности. В процессе дальнейшего развития возбудитель ветрянки фиксируется, вызывает дистрофические изменения и образует характерные пузырьки, наполненные серозным веществом.
Ветряная оспа (ветрянка) – это специфическое инфекционное заболевание, характеризующееся высокой контагиозностью, а также острым течением. Возбудитель патологического процесса относится к вирусам герпеса (по своим свойствам он идентичен для герпес-зостер). Заражение происходит воздушно-капельным путем. Вирус выделяется от больного ребенка с выдыхаемым воздухом, он легко распространяется в помещениях, включая возможность перемещения по вентиляционным системам. Инфицирование здорового ребенка происходит после вдыхания воздуха, содержащего вирусы. Ветрянка характеризуется наличием нескольких особенностей, к которым относятся:
- Высокая контагиозность – это означает, что заболевание развивается у 90% детей, контактировавших с больным ветрянкой ребенком при условии, если они не болели раньше.
- Воздушно-капельный путь передачи.
- Инкубационный период (время с момента заражения до появления первых клинических признаков) составляет около 2-х недель (может варьировать от 11 до 24 дней).
- Возбудитель ветрянки является ДНК содержащим вирусом, он неустойчив во внешней среде и быстро погибает под воздействием высокой температуры, дезинфицирующих средств, ультрафиолетового облучения. При замораживании возбудитель может сохранять свою жизнеспособность в течение достаточно длительного периода времени.
- Передача инфекционного возбудителя осуществляется воздушно-капельным путем.
- Ребенок становится заразным в конце инкубационного периода за 2-3 дня до появления первых клинических проявлений заболевания.
- После перенесенного инфекционного процесса формируется стойкий иммунитет, который нивелирует возможность повторного заболевания после контакта с больным человеком.
- Клиническая картина типичного течения инфекционного процесса включает интоксикацию организма с повышением температуры тела, а также появление сыпи на коже и слизистых оболочках.
- У детей инфекционный процесс имеет более легкое течение, чем у взрослых.
Практически всегда инфекционный процесс, вызванный вирусом возбудителем ветрянки, протекает с повышением температуры тела. Основным механизмом такого симптома является развитие интоксикации, скопление в крови вирусных частиц, которые оказывают влияние на функциональное состояние центра терморегуляции продолговатого мозга, приводя к повышению температуры. Чем старше человек, заболевший ветряной оспой, тем больше выражена интоксикация и выше температура тела. Она может повышаться до фебрильных цифр и превышать значение +41° С. Все особенности возбудителя, а также течения инфекционного процесса обязательно учитываются во время проведения диагностики, лечения, а также неспецифической профилактики ветряной оспы.
После того, как вирус внедрился в эпителий слизистой оболочки дыхательных путей, начинается его активное размножение. Вскоре он проникает в кровь и поражает клетки кожи, особенно ее эпителиального слоя. Там возникает комплекс следующих патологических реакций:
- гибель клеток с формированием пузырей, наполненных серозной жидкостью;
- местный воспалительный ответ, который сопровождается выделением медиаторов воспаления, отеком и расширением сосудов микроциркуляторного русла.
Естественно, что на вирус, который содержится в высокой концентрации в крови, возникает иммунный ответ, который сопровождается выделением биологически активных веществ – интерлейкинов. Они проникают в нервную систему и вызывают лихорадочные реакции со стороны организма. Токсическое действие на центральную нервную систему при ветрянке оказывают не только продукты иммунного ответа, но и непосредственно сами вирусные частицы.
Ветрянка характеризуется длительным инкубационным периодом. После контакта с источником инфекции проходит от 7 до 21 дня (чаще 14 дней), прежде чем появляются характерные для этого заболевания клинические признаки.
Попадая в организм, вирус ветряной оспы сначала фиксируется на слизистых верхних дыхательных путей, начинает адаптироваться и размножаться. В течение инкубационного периода какие-либо признаки заболевания отсутствуют, ребенок не заразен для окружающих. Когда вирус накапливается в достаточном объеме, он преодолевает местный иммунитет слизистых оболочек и начинает проникать в кровь.
При достижении в крови определенной концентрации вирусных частиц запускается ответная реакция иммунной системы, которая может сопровождаться подъемом температуры тела, головной болью, слабостью. Это состояние длится 1-2 дня и называется продромальным периодом, после чего уже появляются свойственные для данной болезни высыпания на коже. У детей симптомы ветрянки этого периода чаще слабо выражены или вообще отсутствуют.
Для клинической картины ветрянки, наступающей по завершении инкубационного периода вируса, характерно резкое и быстрое развитие. Сначала у детей может отмечаться:
- слабость, сонливость;
- повышение температуры тела примерно до 38-40°C;
- капризность, раздражительность;
- потеря аппетита;
- головная боль.
Впоследствии или одновременно с перечисленными симптомами появляется сыпь. Иногда отмечается увеличение в размерах лимфатических узлов.
В основном ветрянка (см. фото) характеризуется типичным, однотипным течением у всех детей, за редкими исключениями, поэтому можно выделить следующие основные симптомы данной болезни:
- Внезапное начало заболевания с развитием интоксикации и резким повышением температуры.
- Почти одновременное появление на кожном покрове, иногда и на слизистых, типичных везикулезных элементов.
- Волнообразное течение процесса заболевания с периодическими подсыпаниями папуловезикул.
- Повышение температуры тела при каждой новой волне сыпи.
- Формирование на поверхности пузырьков корочек, которые впоследствии не оставляют никаких рубцов после выздоровления.
Все стадии ветрянки у детей последовательно идут друг за другом и характеризуются определенными типичными симптомами.
Первая стадия ветрянки и ребенка – это инкубационный период, который охватывает время от проникновения варицелла-зостер в организм малыша до непосредственного проявления первых клинических симптомов. Продолжительность его считается от минимума 5-ти до максимум 21 дня, однако, в среднем он может длиться около 2 недель. В это время варицелла-зостер активно размножается, а также накапливается в слизистых оболочках ротоглотки, носовой полости, а далее способен преодолевать все защитные барьеры и проникать в кровь. В этот момент и развивается самый первый признак ветрянки у детей: возникновение сыпи по телу, сопровождаемое высокой температурой. Стадия, сопровождаемая вышеописанными симптомами, носит название начальной, однако иногда ей предшествует так называемый продромальный период, во время которого регистрируется подъем температуры, головные боли, слабость, вялость. Температура при ветрянке у детей порою достигает 40°C и выше.
В результате проникновения вируса ветрянки в кожный покров, формируется местный отек и возникает период высыпаний, который может длиться как всего лишь 2 дня, так и 7 дней и даже более. Он характеризуется изначальным формированием красного пятна, которое быстро приобретает форму папулы, далее преобразуется в пузырек, который впоследствии покрывается корочкой. Чаще всего сперва поражается элементами сыпи туловище больного, затем руки, ноги и только после их удается обнаружить на лице и волосистой части головы. Также этот процесс характеризуется очень сильно беспокоящим зудом, который доставляет серьезный дискомфорт. Вместе с формированием сыпи наблюдается увеличение лимфатических узлов, а также проявление симптомов интоксикации организма.
Последняя стадия ветрянки у детей характеризуется нормализацией температуры тела, отпадением корочек, улучшением самочувствия больного. На месте бывшего патологического элемента, покрытого корочкой, первое время сохраняется пигментация коричневатого цвета, однако, с течением времени она пропадает.
Кожа после ветрянки у детей при отсутствии постоянных расчесов зудящих элементов, при тщательной обработке и предотвращения инфицирования сохраняется здоровой и чистой. Средняя длительность от момента проявления первых признаков до полного очищения кожи от корочек составляет около 3 недель.
Ветрянка у грудных детей до возраста 6 месяцев возникает исключительно редко, так как ребенок защищен антителами, получаемыми от матери. В случае регистрирования заболевания ребенка до года оно протекает достаточно легко. Температура при ветрянке у детей данного возраста обычно невысокая, период высыпаний короткий, а синдром интоксикации практически не выражен. Однако это относится к детям, рожденным от матерей, которые в детстве болели ветрянкой. В обратном случае, ветрянка у детей до года протекает достаточно долго и тяжело.
Следует учитывать тот факт, что характерная сыпь на коже в виде пузырьков никогда не возникает в первые дни заболевания. Сыпь при ветряной оспе проходит следующие метаморфозы:
- пятно. Его появление обусловлено локальным расширением сосудов микроциркуляторного русла в том месте на коже, куда произошло внедрение возбудителя. Размеры этих пятен не превышают 5-6 мм, они не возвышаются над уровнем остальной кожи и имеют четкие края (см. фото);
- пузырек. Появляется на том месте, где ранее было пятно через 5-6 часов от момента появления на коже первого морфологического элемента. Содержимым пузырька является серозная (прозрачная) жидкость, где в больших концентрациях содержатся культуры вируса (см. фото). Если же происходит нагноение, то могут поражаться глубжележащие слои кожи и тогда формируются уродливые шрамы;
- корочка. Через некоторое время покрышка пузырька разрывается, содержимое его изливается наружу, а на том месте, где располагался первичный морфологический элемент, образуется корочка (см. фото).
Как уже было сказано выше, новые высыпания могут появляться на коже практически ежедневно на протяжении 3-5 дней. Поэтому у пациента имеются различные варианты морфологических элементов: и пятна, и пузырьки, и корочки.
Первые высыпания на коже малозаметны. Проявляются небольшие красные пятна, которые принимаются за раздражение. Уже скоро эти пятна становятся выпуклыми, наполняются прозрачной жидкостью, распространяются по телу, появляются даже во рту. Становится ясно, что ребенок болеет ветряной оспой.
Типичные области распространения сыпи – лицо, голова, шея, грудь, живот.
В зависимости от типа клинической картины при ветрянке выделяют типичную и атипичную формы. Типичная форма по характеру течения бывает:
- Легкая. Состояние ребенка удовлетворительное, температура остается в пределах нормы или не поднимается выше 38°С, длительность периода высыпаний составляет 4 дня, высыпания немногочисленны.
- Среднетяжелая. Незначительная интоксикация (головная боль, слабость, сонливость), температура поднимается выше 38°С, высыпания обильные, появляются в течение 5 дней.
- Тяжелая. Общая интоксикации организма (тошнота, повторяющаяся рвота, потеря аппетита), температура поднимается до 40°С, период высыпаний составляет 9 дней, они почти полностью покрывают кожные покровы больного, а также присутствуют на слизистых оболочках, элементы сыпи могут сливаться друг с другом.
Атипичные формы ветрянки разделяют на рудиментарную и аггравированную. Рудиментарная форма характеризуется легким течением, высыпания единичные, температура тела нормальная или субфебрильная. Аггравированная форма характеризуется очень интенсивно выраженной клинической картиной заболевания. К ней относятся висцеральная, гангренозная и геморрагическая формы, лечение которых осуществляется в стационаре.
При геморрагической форме заболевания у больного отмечается высокая температура, сильная интоксикация, поражение внутренних органов, в пузырьках появляется кровь, они кровоточат. Возникает гематурия, кровоизлияния в кожу и клетчатку, слизистые оболочки и внутренние органы.
Висцеральная форма ветрянки преимущественно выявляется у недоношенных детей, новорожденных и у детей с иммунодефицитом. Для нее характерны длительная интоксикация, обильные высыпания, тяжелая лихорадка, поражение нервной системы и внутренних органов (почек, легких, печени, сердца).
Гангренозная форма диагностируется крайне редко, в основном у пациентов с иммунодефицитом. Наблюдается выраженная интоксикация. Пузырьки при этой форме имеют крупные размеры, быстро покрываются корочкой с зоной некроза тканей. При отпадании корочки на коже возникают глубокие, очень медленно заживающие язвы.
При правильном лечении и соблюдении личной гигиены осложнения в результате ветрянки у детей встречаются редко. Опасные осложнения иногда возникают при употреблении некоторых лекарств. Например, категорически запрещено давать детям аспирин, это может привести к опасному поражению печени (синдром Рейе). Нельзя сочетать ветряную оспу и прием гормональных, глюкокортикостероидных препаратов.
Среди наиболее опасных последствий значатся:
- Вирусный энцефалит (мозговое воспаление);
- Опоясывающий лишай – тяжелое хроническое заболевание, вызываемое тем же вирусом, но проявляющееся крайне редко у ослабленных больных;
- Неврологические последствия вирусного поражения – бывают при раннем внутриутробном заражении, во время органогенеза, когда мать заболевает в первый триместр беременности.
Родители должны быть очень внимательны и не давать малышу чесать высыпания, ведь в ранки можно легко занести инфекцию.
Период инкубации – от 11-ти до 21-го дня.
Заразный период – последние 2 дня периода инкубации + пять дней с момента окончания подсыпаний.
Быстро вылечить ветрянку не получится. Заболевание имеет четкую стадийность. Общая длительность индивидуальна:
- продромальный период – от одно до двух дней;
- высыпания до пяти дней (при тяжелом течении – до 10-ти дней);
- период обратного развития (полное отпадение корочек) от одной до двух недель.
Согласно клиническим рекомендациям, карантин по ветрянке устанавливается с одиннадцатого по 21-й день (от момента контакта с больным), для детей, ранее не болевших ветряной оспой.
Больные на весь заразный период. Проведение дезинфекции не требуется, достаточно обычной влажной уборки и регулярного проветривания помещения.
Обычно дети приносят инфекцию из детского садика, часто заражают младших братьев и сестёр. Ветрянка у детей протекает в лёгкой форме, и самое неприятное — это сыпь, потому лечатся эти дети дома.
Как лечить ветрянку у детей мы обсудим чуть позже, а пока давайте вспомним, как ухаживать за малышами с ветрянкой:
- режим питания. Если ребёнок отказывается от еды, не заставляйте силком, пусть лучше ест по чуть-чуть, но чаще. Увеличьте количество фруктов и овощей в рационе;
- обильное питьё. Рекомендуются морсы, компоты, кисели и домашние свежевыжатые соки. Если ребёнок не хочет это пить, предложите чай или воду;
- желательно ограничить активные игры, пытаться удерживать ребёнка в постели бессмысленно;
- постарайтесь объяснить, что расчёсывать язвочки нельзя, ногти у ребёнка должны быть коротко острижены;
- постельное бельё желательно менять каждый день, ребёнок должен спать отдельно в своей постели;
- помещение, в котором находится ребёнок, обязательно мыть каждый день, проветривать надо не реже, чем раз в час;
- желательно, чтобы других детей в окружении больного ребёнка не было, но, увы, это не всегда возможно.
Это ещё один вопрос в уходе за больным ветрянкой ребёнком, беспокоящий родителей: можно ли гулять с малышом при ветрянке? В период, когда ребёнок заразен, прогулки не рекомендуются. Но если родители уверены, что малыш не будет ни с кем контактировать (например, если вы живёте в частном доме), то можно выйти на короткую прогулку.
Перечислим важные условия для прогулок:
- Температура тела должна нормализоваться.
- Последние высыпания были 7 дней назад. В противном случае, если вы всё же вышли на прогулку, на улице не должно быть других людей, особенно детей или беременных женщин.
- Если ребёнок недавно переболел ветрянкой, загорать и купаться в открытых водоёмах ему нельзя.
- Иммунитет переболевшего ребёнка ещё ослаблен, потому ему не рекомендованы контакты с больными детьми или взрослыми с недомоганием.
Ключевым методом лечения ветрянки считают обработку высыпаний. Прыщи можно не обрабатывать антисептиком, но тогда во время расчесывания малыш может занести в ранку инфекцию (бактериальную):
- Узелки и пустулы смазывают зеленкой, раствором марганцовки, Фукорцином. Процедуру проводят 3-4 раза в день. Для снятия зуда и во избежание расчесывания маленькому пациенту дают антигистаминные средства.
- Также для лечения ветрянки используют противовирусные препараты, например, Ацикловир. Его можно принимать в таблетках, а мазью смазывать высыпания. Однако Ацикловир чаще применяют при тяжелом течении заболевания и лишь в начальной стадии. Перед применением нужно почитать описание препарата с пояснениями по дозировке.
- У малыша возникли признаки интоксикации организма – повышенная температура, головная боль и ломота в теле? Есть смысл дать ему обезболивающие препараты. Как правило, малышам назначают Нурофен, Панадол, Эффералган.
Во время любой болезни ребенок нуждается в достаточном количестве жидкости. Если на первых порах у малыша отмечается высокая температура и интоксикация – тем более. Какая должна быть суточная дозировка жидкости? Расчет дневного объема производится согласно возрасту ребенка. Например, малышу 3 лет требуется 105 мл воды на 1 кг веса в сутки. Для ребенка постарше (7 лет) – 95 мл на килограмм веса.
При этом следует давать ребенку не только воду, но и другие напитки – чай, компот, морс. Часть объема жидкости малыш может получать в составе жидких блюд – супов.
При ветрянке возможно лечение народными средствами. Ребенку целесообразно давать свежие ягоды черники или черничный сок. Активные вещества плодов этого растения обладают противовирусными свойствами. Рекомендуется также поить детей настоем из смеси липового цвета, ягод малины, ивовой коры и плодов аниса (заваривают из расчета 300 мл воды на 1 ст. л. сбора).
Общеукрепляющее действие оказывает мед с лимонным соком или орехами.
С кожной сыпью при ветряной оспе поможет быстрее справиться купание в отваре ромашки (60 г сырья на литр воды). Внутрь можно принимать (по 1/3 стакана четырежды в день) отвар из травяного сбора, в состав которого входят корень лопуха, цветки календулы и ромашки, а также надземные части цикория и мать-и-мачехи. Дважды в день после еды показано употреблять внутрь отвар из смеси календулы, мелиссы, базилика и ромашки.
Лечение нужно начинать по возможности раньше (в течение 1-2 суток после появления первых, даже единичных, высыпаний).
Долгие годы шли жаркие дискуссии по этому поводу. Сейчас большинство педиатров считает, что водные процедуры разрешены с соблюдением определённых условий:
- Купание при ветрянке разрешено только при отсутствии язвенно-некротических изменений элементов высыпаний – говоря проще, при отсутствии ран, в которые бактерии могут беспрепятственно проникнуть.
- Купать можно уже со второго-третьего дня заболевания.
- Температура воды не должна быть высокой — 38-40 градусов. Это не позволит образовавшимся после расчесываний на месте высыпаний корочкам размокнуть.
- Нельзя мыть ребенка с использованием обычных средств для купания (мыла, гелей для душа, шампуней).
- Стоит избегать длительных водных процедур. Рекомендуются частые приемы (около 5-6 раз в день) кратковременного (от одной до трех минут) душа с несильным напором.
- Не использовать мочалку во избежание сдирания прыщиков и последующего образования шрамов на поврежденных участках кожи.
- После приема ванны не следует обтираться полотенцем. Тело лучше осторожно обмокнуть самым мягким полотенцем во избежание повреждений воспаленной кожи.
- Купаться при ветрянке не рекомендуется в первые два дня, когда болезнь прогрессирует, и основным ее симптомом является постоянная повышенная температура тела.
- По окончанию водных процедур тело ребенка в местах высыпаний следует обработать зеленкой.
Если родители решили не мыть ребенка весь период высыпаний, тогда первая ванна должна проводиться максимально бережно, для проведения дезинфекции заживающих везикул. Для этого врачи советуют приготовить слабый раствор марганцовки. Цвет раствора бледно-розовый, более яркий оттенок создаст сильное воздействие на кожу, может привести к образованию ожога.
Обычно, переболев ветрянкой в детском возрасте, человек должен обрести устойчивый иммунитет, который позволит не заразиться повторно. Но практике известные случаи, когда и взрослые, и дети удосуживались заболеть ветрянкой второй раз. Причиной тому обычно является снижение иммунитета, поэтому он не устойчив и провоцирует повторные вспышки. Во избежание повторного заболевания, как и других явлений, необходимо проводить профилактические меры в рамках укрепления функционирования иммунной системы.
Тем, кто еще не болел ветрянкой, нужно придерживаться некоторых правил в качестве профилактики заболевания:
- если кто-то из родных заболел ветрянкой, необходимо полностью изолировать его от остальных;
- прием противовирусных медицинских препаратов, которые назначит семейный врач;
- кварцевание помещения; использовать лампу необходимо строго по инструкции;
- заболевшему нужно выдать отдельную посуду, и по возможности ежедневно менять постель и нательное белье;
- всем членам семьи необходимо носить марлевые повязки, и как можно чаще их утюжить в целях обеззараживания.
Часто, чтобы не подхватить вирус герпеса в виде ветряной оспы, взрослым и детям проводят вакцинацию препаратами Окавакс, Варилрикс. После чего вероятность заболеть становится меньше, а если человек и подхватит инфекцию, то ее течение будет не таким тяжелым, и организм поборет ее гораздо быстрее.
Естественно профилактические меры не дают 100% гарантии того, что человек защищен от ветрянки, но соблюдать их следует, чтобы свести к минимуму риск заразиться. Медики часто рекомендуют в качестве профилактики правильно питаться.
Нужно насытить рацион продуктами исключительно природного происхождения, а так же включить пищу богатую витаминами и минеральными веществами, плюс добавить занятия спортом для закаливания организма и приобретения сильного иммунитета, способного защитить от любой инфекции.
У меня ребенок переболел ветрянкой в 1 год, а потом в садике была эпидемия ветрянки, болели почти все и он по новому заболел. Заболевание проходит средней тяжести, есть сыпь и на голове и на туловище и на половых органах, и даже на глазах. Температура была не большая 37,7. Но длится заболевание у же вторую неделю. Сколько вообще дней длится ветрянка. Когда можно вести его уже в садик?
источник
Как определить, что у ребёнка ветрянка? Советы родителям по диагностике и лечению ветряной оспы от врача-педиатра
Когда ребёнок плачет, любая мама чувствуют себя потерянной и виноватой, но у всех детских слёз есть причина, к несчастью иногда этой причиной становиться болезнь. Порой она лёгкая по течению, но кожный зуд настолько сильно изводит маленького человечка, что он кричит и плачет. Давайте поговорим о том, что такое ветрянка у детей, какие симптомы и лечение в домашних условиях.

Особенностью вируса герпеса 3 типа является его летучесть. В плохо проветриваемом помещении он способен распространяться на 20 м, и заразиться может любой не болевший ветрянкой человек.
Ветрянка чаще всего встречается у детей дошкольного возраста, но крайне редко бывает и у детей до 6 месяцев.
К 6 годам у 70 % детей есть антитела к ветрянке и иммунитет на всю оставшуюся жизнь.

Опоясывающим лишаем чаще всего болеют люди с иммунодефицитом. Особенностью этого заболевания является то, что сыпь распространяется не по всей коже, а по ходу нерва, например, по межреберьям или на лице по одной из ветвей лицевого или тройничного нерва. Заболевание это неприятно, особенно неприятен продромальный его период, часто заболевший не связывает его с проявлением герпес-инфекции.
До 18 века ветряная оспа не рассматривалась как самостоятельное заболевание, её считали одним из проявлений натуральной оспы. И лишь в начале 20 века появились первые описания вируса — возбудителя болезни в содержимом пузырьков. И только в 40-х годах двадцатого столетия появилось описание вируса ветряной оспы.
Обычно после контакта с больным человеком через 11 — 21 день (это инкубационный период ветрянки) появляются первые признаки ветрянки у ребёнка. Длительный инкубационный период часто провоцирует небольшое замешательство у родителей.
Казалось бы, встреча с больным была давно, и угроза заболеть уже миновала, и тут ребёнок начинает жаловаться на ломоту в теле, появляется озноб, происходит подъём температуры до 38 — 39 ˚С, появляются выделения из носа, малыш становится вялый, сонливый. Так как после контакта с больным проходит много времени, мамы не всегда могут понять, что это первые симптомы ветрянки у детей.

Нужно отметить, что сыпь появляется (подсыпает) каждые 2 — 3 дня в течение 3 — 7 дней, потому все элементы сыпи разные (полиморфные).
Ребёнок заразен за два дня до появления первых признаков болезни, в период высыпаний и до семи дней с момента последнего подсыпания.
Надо отметить, что обычно чем младше возраст ребёнка, тем легче он переносит заболевание. Малышу 3 лет проще, чем взрослому человеку, пережить этот период.
- температура выше 38 ˚С. Надо обратить внимание, что порой температура поднимается до 40 ˚С. Это не является осложнением заболевания, а лишь особенностью реактивности иммунитета болеющего человека. Впрочем, в некоторых случаях температура на протяжении всего заболевания может быть 37 ˚С;
- появление сыпи отличается стадийностью. Стадии сыпи — пятно-пузырёк-появление корочек. Сыпь появляется на всём теле ребёнка, кроме ладоней и ступней. Также для ветрянки характерна сыпь на волосистой части головы;
- волнообразное появление сыпи, когда после появления высыпаний наблюдается кратковременное затишье.
Другие симптомы заболевания:
- вирусный конъюнктивит. Появляется он, как правило, при поражении вирусом герпеса первой ветви тройничного нерва. При появлении вирусного конъюнктивита дети могут жаловаться на неприятные ощущения в глазках, будут говорить, что им неприятно или больно смотреть на свет, из глаз текут слёзы;
- вульвовагиниты у девочек;
- стоматит — появление сыпи на слизистых оболочках рта. В случае появления сыпи во рту у ребёнка следует обратиться к лечащему врачу для дальнейшего дообследования и возможного изменения тактики лечения.
Можно ли купать ребёнка при ветряной оспе, когда тот болеет, — этот вопрос стоит особенно остро.
Мнения по этому вопросу, как всегда, расходятся.
Есть рекомендации, с которыми согласно большинство:
- Нельзя принимать ванну, то есть подолгу лежать и распаривать тело (во избежание инфицирования открытых ран).
- Нельзя пользоваться губкой или мочалкой. Не трите тело ребёнка ничем и никак.
- Будьте осторожны с мылом и гелями для душа. Они сушат кожу и могут усилить раздражение.
- Лучше, если ребёнок примет душ.
- После душа нужно промокнуть воду мягким полотенцем. Ни в коем случае не следует тереть тело.
- После высыхания кожи язвочки нужно обработать зелёнкой или фукорцином.
Обычно дети приносят инфекцию из детского садика, часто заражают младших братьев и сестёр. Ветрянка у детей протекает в лёгкой форме, и самое неприятное — это сыпь, потому лечатся эти дети дома.

- режим питания. Если ребёнок отказывается от еды, не заставляйте силком, пусть лучше ест по чуть-чуть, но чаще. Увеличьте количество фруктов и овощей в рационе;
- обильное питьё. Рекомендуются морсы, компоты, кисели и домашние свежевыжатые соки. Если ребёнок не хочет это пить, предложите чай или воду;
- желательно ограничить активные игры, пытаться удерживать ребёнка в постели бессмысленно;
- постарайтесь объяснить, что расчёсывать язвочки нельзя, ногти у ребёнка должны быть коротко острижены;
- постельное бельё желательно менять каждый день, ребёнок должен спать отдельно в своей постели;
- помещение, в котором находится ребёнок, обязательно мыть каждый день, проветривать надо не реже, чем раз в час;
- желательно, чтобы других детей в окружении больного ребёнка не было, но, увы, это не всегда возможно.
Это ещё один вопрос в уходе за больным ветрянкой ребёнком, беспокоящий родителей: можно ли гулять с малышом при ветрянке?
В период, когда ребёнок заразен, прогулки не рекомендуются. Но если родители уверены, что малыш не будет ни с кем контактировать (например, если вы живёте в частном доме), то можно выйти на короткую прогулку.
Перечислим важные условия для прогулок:
- Температура тела должна нормализоваться.
- Последние высыпания были 7 дней назад. В противном случае, если вы всё же вышли на прогулку, на улице не должно быть других людей, особенно детей или беременных женщин.
- Если ребёнок недавно переболел ветрянкой, загорать и купаться в открытых водоёмах ему нельзя.
- Иммунитет переболевшего ребёнка ещё ослаблен, потому ему не рекомендованы контакты с больными детьми или взрослыми с недомоганием.
Прививка от ветрянки детям делается в нашей стране с 2008 года, но до сих пор не входит в число обязательных прививок, а значит, родители сами должны решить для себя, прививать или нет своего малыша.

Осуществляется вакцинация вакцинами «Варилрикс» или «Окавакс» (являются живыми ослабленными вакцинами).
Вакцинация проходит по следующей схеме:
- «Окавакс» — 0,5 мл (одна доза) единовременно детям, достигшим возраста 12 месяцев;
- «Варилрикс» — 0,5 мл (одна доза) дважды с интервалом 2 — 2,5 месяца.
Экстренная профилактика проводится любым из выше названных препаратом в течение 96 часов с момента контакта с больным человеком. В нашей стране такая профилактика не распространена.
После введения препарата через 7 дней могут появиться признаки ветрянки у ребёнка. Это лёгкое недомогание, повышение температуры до 38 ˚С, возможно появление неяркой сыпи. Все симптомы проходят самостоятельно в течение нескольких дней. Лечить их не нужно, они не являются осложнением вакцинации.
Другим способом профилактики является изоляция больных детей. Правда, это неэффективно, так как у детей не всегда продромальный период проявляется ярко, а заразен ребёнок за два дня до появления сыпи.
В начале, до появления сыпи, заболевание похоже на течение любого вирусного заболевания, например, гриппа.
При первых подсыпаниях можно принять ветрянку за аллергию или потницу, но обычно в течение суток становится ясно, что вывод сделан ошибочный.
Обычно после появления сыпи всё становится ясно.
Исключения есть всегда, однако чаще говорят о правилах. Например, когда заболевает беременная женщина, ранее не болевшая ветрянкой, у неё есть шанс потерять ребёнка, или малыш может родиться с ветрянкой.

Другой вариант — взрослые и подростки. У них тоже иногда бывают осложнения, такие, например, как вирусная пневмония, миокардит или энцефалит.
- Рудиментарная. Высыпания пятнистые, катаральных явлений практически нет, заболевание проходит легко.
- Геморрагическая форма. Пузырьки при этой форме наполнены не прозрачным, а кровяным содержимым. Течение болезни тяжёлое, у больных отмечается рвота с кровью, носовые кровотечения, возможен чёрный стул. На второй день появляются петехиальные высыпания (мелкие точечные кровоизлияния в кожу).
- Буллёзная форма. Пузырьки при этой форме сливаются, образуя так называемые буллы. Заполнены они обычно мутным содержимым.
- Гангренозная форма. Имеет крайне тяжёлое течение.
- Генерализованная форма. При этой форме заболевания наблюдается тяжёлая интоксикация, поражение внутренних органов, гипертермия.
Все атипичные формы (кроме рудиментарной) лечатся в больнице, часто в отделениях реанимации.
- При подъёме температуры выше 38,5 ˚С можно дать ребёнку жаропонижающий препарат на основе ибупрофена или парацетамола.
- Для уменьшения кожного зуда можно использовать местные мази, такие как Герпевир, Ацикловир. Возможно применение Фенистил геля.
- Можно использовать противогистаминные препараты. Например, средство Диазолин, выпускается оно в таблетках.
- Для профилактики вторичного инфицирования язвочек используют зелёнку или Фукорцин. Нанесение таких препаратов ещё и определить появление новых пузырьков помогает.
- При першении в горле можно использовать отвары трав и препараты, разрешенные для лечения детей конкретного возраста.
- Обязательна противовирусная терапия. Она назначается врачом.
Дорогие мамы, я желаю вам не теряться от слёз ваших детей, а для этого быть к ним очень внимательными и терпеливыми. Ветрянка — это лишь часть жизни вашего ребёнка, и со временем останутся лишь фото, напоминающие о пятнисто-зелёночном периоде.
источник
Ветряная оспа – это инфекционное заболевание, возбудителем которого является одна из разновидностей вирусов герпеса. Считается, что однажды переболев им, человек приобретает специфический иммунитет, но встречаются и случаи повторного заражения ветрянкой, как в детском, так и во взрослом возрасте. Можно ли заболеть ветрянкой второй раз?
Инфицирование ветряной оспой происходит воздушно-капельным путем. Инкубационный период заболевания – 7 дней, и в это время носитель уже заразен. Необязательно инфицирование произойдет при первичном контакте и не все контактирующие могут заболеть.
В каких случаях можно заболеть ветрянкой второй раз? Существует несколько факторов, которые могут повлиять на повторное заражение:
- Нарушение иммунитета. В детском возрасте оно может быть связано с вакцинацией, перенесенным заболеванием.
- Частое нахождение в детском коллективе. От ребенка к ребенку передается масса инфекций. Малыш, посещающий детский сад или развивающие занятия больше подвержен заражению, как и взрослые, часто и близко контактирующие с детьми.
- Период после химиотерапии. Происходит заражение на фоне ослабления всего организма.
- При беременности.
- Во время лечения гормонами.
- При ВИЧ.
- После перенесенной трансплантации органов.
- При онкологических заболеваниях.
Если была легкая форма первичной ветрянки без образования пузырьков, и не сформировался иммунитет к вирусу.
На форумах можно встретить немало сообщений пользователей о том, что они или их дети заболели ветрянкой второй раз. В основном, люди привыкли считать, что если переболеть ветрянкой в детстве, больше этого с ними не повторится.
Поэтому, обнаружив во взрослом возрасте у себя симптомы заболевания, теряются и не знают, что делать. Важно – найти грамотного врача, который подтвердит диагноз и даст рекомендации.
- Резкое повышение температуры тела до высокой отметки.
- Обильные высыпания – пузырьки – по всему телу: сыпь может появиться и на ступнях, ладонях, ушах, во рту, глазах и под волосами.
- Высыпания более рельефные, чем в первичное заражение.
- Нестерпимый зуд.
- Головная боль, головокружение.
- Потеря аппетита, сильная слабость.
- Тяжелое лечение, до 20 дней.
Вторичное заражение у взрослых протекает гораздо сложнее, чем у детей.
У ребенка симптомы такие же. По изменению в поведении и состоянии малыша родители поймут, что что-то не так. Первое, что нужно сделать, – вызвать врача на дом для постановки диагноза и назначения лечения.
- Ребенок резко становится вялым, раздражительным.
- Повышается температура тела.
- По телу начинают выступать высыпания в виде пузырьков, которые малыш яростно чешет. Сыпь быстро распространяется на все части тела.
- Появляется отвращение к еде.
- Возможно появление головной боли, тошноты, ломоты в суставах.
- Может появиться воспаление слизистой горла и увеличение лимфоузлов.
Один из основных критериев диагностирования ветряной оспы – высыпания на волосистой части головы. Обычно распространение пузырьков по телу начинается именно оттуда.
У взрослых признаки вторичного проявления ветряной оспы очень схожи с проявлением опоясывающего лишая. У детей он встречается гораздо реже. Это инфекция также герпетической породы со схожей с ветрянкой симптоматикой. И ею можно заразиться несколько раз.
Основные различия симптоматики вторичной ветряной оспы и опоясывающего лишая:
- Характер высыпаний. При ветрянке они носят неоднородный характер, располагаются хаотично по всему телу и продолжаются до 7 дней. Опоясывающий герпес отличается однородными высыпаниями, локализующимися в определенных местах, и появляющимися в течение суток, а потом прекращающимися.
- Повторная волна высыпаний при ветрянке возможна, при опоясывающем лишае отсутствует.
- Ощущения от высыпаний разнятся: при ветряной оспе они сильно зудят, а ко второму виду заболевания добавляется еще жжение и боль.
- Длительность заболевания.
Ветряная оспа чаще длится от 10 до 20 дней, опоясывающий лишай – до 4 недель.
Какова вероятность постановки неправильного диагноза? Существует несколько видов герпетических инфекций, проявляющихся высыпаниями на коже и слизистых. Поэтому не исключены случаи постановки ошибочного диагноза. Все зависит от компетентности врача и лаборанта, проводящего анализ.
Важен личный осмотр больного специалистом с опросом пациента или его родственников. В идеале при появлении высыпаний нужно обращаться к инфекционисту: этот врач узкой направленности оценит характер высыпаний, сопровождающие их симптомы, и определит, ветрянка это или герпес другого вида.
В сложных, трудно диагностируемых случаях больному могут быть назначены серологические тесты на наличие антител к герпесу, вызывающему ветрянку. Одним из самых надежных методов на сегодняшний день является ПЦР. Для проведения анализа производят забор крови утром натощак.
Специфического лечения ветряной оспы, как при первом проявлении, так и при повторном, не существует. После подтверждения диагноза врачом нужно направить усилия на лечение симптоматики и облегчение состояния больного.
В первую очередь стоит набраться терпения, ведь повторное течение ветрянки чаще всего длительное. Лекарственные средства и их дозировку назначает инфекционист. При соблюдении его рекомендаций можно значительно снизить проявление симптомов.
- Высокую температуру сбивают жаропонижающими. Для детей эффективны Нурофен, Панадол. Взрослые могут принимать препараты на основе парацетамола, ибупрофена.
- Для снижения зуда используют антигистаминные препараты : Фенистил, Диазолин, Зиртек, Зодак и другие.
- Взрослым часто назначают противогерпетический препарат Ацикловир и его аналоги.
- Сами высыпания можно смазывать средствами на основе цинка оксида, например, эффективность доказала суспензия Циндол. Многие мамы выбирают именно ее для смазывания пузырьков на теле ребенка вместо привычной зеленки.
- Самое неприятное проявление ветряной оспы – язвочки во рту. Слизистую по очереди обрабатывают перекисью водорода и риванолом до полного исчезновения высыпаний.
- Уже созревшие корочки на теле смазывают вазелином, жирным кремом (вроде Ф 99), чтобы они быстрее отпали.
- Если к ветрянке присоединилась инфекция, врач может назначить антибиотики.
В период болезни нужно соблюдать щадящую диету, полностью исключить:
- острое, жареное,
- жирное мясо,
- кофе,
- потенциально аллергенные продукты (шоколад, цитрусовые, орехи, морепродукты, куриное мясо).
Медики, в том числе доктор Комаровский, отмечают, что наиболее часто болеют ветрянкой дети до 12 лет. Дети старше и взрослые переносят болезнь гораздо тяжелее, а повторное заражение ветрянкой всегда имеет еще более выраженные симптомы.
Для лечения ветрянки у взрослых Комаровский рекомендует принимать противогерпетические препараты и ни в коем случае не использовать аспирин – чтобы избежать осложнений с печенью.
Ответы врачей по поводу заражения при беременности неутешительны. В этом случае высок риск рождения ребенка с патологиями. Поэтому важно своевременное обращение к специалисту, который проведет лечение специфическим иммуноглобулином.
При лечении ветрянки большинство мам, по-прежнему, отдают предпочтение зеленке, считая, что она снимает зуд и обеззараживает. Доктор Комаровский отмечает, что раствор бриллиантового зеленого для лечения ветрянки бесполезен. Используют его просто для того, чтобы вовремя отследить прекращение новых высыпаний. Каждое утро мама смазывает зеленкой новые пузырьки, а когда оказывается, что свежих язвочек больше нет, можно считать, что через 5 дней ребенок перестанет быть заразным.
Советы врачей, как не заболеть ветрянкой второй раз, сводятся к следующему:
- Можно вакцинироваться, но действия вакцины хватает только на десятилетие, потом нужно прививаться снова. Доктор Комаровский не считает эту прививку обязательной.
- Поддерживать иммунитет, особенно в осенний и весенний период: пить витамины, иммуномодуляторы, заниматься спортом, больше гулять на свежем воздухе и полноценно лечиться при любых ОРВИ.
источник
Многие родители боятся того момента, когда наступает повторение ветрянки через год у ребенка.
Известно, что случается все же и повторная ветрянка у детей — симптомы и лечение её очень сложные, поэтому нужно постараться максимально обезопасить малыша от данного вирусного заболевания.
Но если все-таки не удалось избежать повторного заболевания, то нужно срочно приступать к его лечению. Прежде всего следует знать, что ветрянка является недугом, возникающим под влиянием вируса, который передается воздушно-капельным путем. Обычно данная инфекция наступает в том случае, если человек раньше не болел данной болезнью. Но если иммунитет организма ослаблен, то может наступить рецидив.
Проявляется ветрянка очень просто. На теле появляются прозрачные пузыри, которые потом лопаются, и на их месте образуется ранка с подсыхающей поверхностной корочкой.
Важно! Основной причиной повторного заражения является то, что многие родители думают, что после перенесенного недуга дети повторно не заболеют, поэтому не ограничивают их общение с инфицированными детьми.
Правда, есть один способ, который позволит максимально обезопасить малыша от подобного заражения. Речь идет о вакцине, она предупреждает развитие инфекции и тем самым минимизирует возможность заражения.
Ветрянка является недугом, возникающим под влиянием вируса, который передается воздушно-капельным путем
Исходя из всего, что сказано выше, можно смело дать ответ на вопрос относительно того, может ли ребенок повторно заболеть ветрянкой? И, к сожалению, ответ будет утвердительный.
Еще в далеких 70-х годах прошлого века удалось установить, что у детей после ветряной оспы иммунная система подвергается более сильному испытанию, чем у взрослых. Соответственно в ней происходит больше нарушений.
Из-за этого возможны повторные заражения. И даже если вакцинировать ребенка, то изменения, которые произошли в иммунной системе, могут стать причиной повторного развития болезни в случае инфицирования.
Чаще всего первые признаки болезни проявляются такими симптомами, как:
- очень высокая температура тела;
- интенсивные высыпания по всему телу;
- большое количество волн высыпания;
- сама сыпь имеет более рельефную структуру;
- чаще всего сыпь появляется на ладонях, а также подошвах;
- заживление происходит намного сложнее и дольше;
- часто данная болезнь сопровождается какой-нибудь вторичной инфекцией.
Также нужно отметить, что при повторном заражении инкубационный период более длительный, и существует высокая вероятность гибели пациента при развитии осложнений.
Большинство специалистов уверены, что перенесенная единожды ветрянка уже никогда не повторится
Конечно, большинство специалистов уверены, что перенесенная единожды ветрянка уже никогда не повторится. Но такая картина возможна только для тех людей, которые имеют нормально работающую иммунную систему, без каких-либо отклонений.
Исходя из этого понятно, что повторная ветрянка у детей возможна, и её симптомы бывают намного ярче.
Повторное заражение возможно только в том случае, если у пациента проявляются признаки иммунного дефицита. Он может быть вызван различными ситуациями. Это могут быть любые другие вирусные инфекции, которые перенес ребенок, или врожденные отклонения. Именно поэтому в последнее время так часто фиксируются случаи повторного заражения ветряной оспой.
Важно! Чаще всего в группу риска попадают дети с онкологическими заболеваниями, ведь их иммунитет очень ослаблен и нарушен из-за основного заболевания.
И конечно, он очень сильно изменяется после перенесенной химио- или лучевой терапии.
Как уже говорилось выше, повторная ветрянка у детей проявляется интенсивней, её симптомы намного сильнее и хуже переносятся больным. Поэтому очень важно вовремя обнаружить начало развития болезни и постараться максимально быстро предотвратить её дальнейшее распространение.
Понятно, что после перенесенного заболевания первый раз, возбудитель остается в организме. Просто он находится в неактивном состоянии. В основном он прячется в нервных клетках. Когда происходит даже небольшое раздражение иммунной системы или нервной, у больного начинаются повторные высыпания. Они внешне очень похожи на ветряную оспу. Чаще всего они проявляются в виде местных высыпаний, и именно там, где расположены нервные веточки. Эта сыпь очень похожа на ветрянку, поэтому при обнаружении нужно сразу же начинать лечение. Когда иммунитет начинает дальше ослабевать, сыпь распространяется по всему телу.
Повторное заражение возможно только в том случае, если у пациента проявляются признаки иммунного дефицита
Как уже говорилось выше, многие специалисты уверены, что повторное заражение ветряной оспой просто невозможно.
Известно, что существует 8 типов вирусного герпеса. Каждый из них может вызвать инфекцию, которая сопровождается сыпью. Поэтому не всегда высыпания являются однозначным признаком развития ветряной оспы. Очень похожи симптомы у обычного герпеса первого и второго типа и ветряной оспы. А вот, допустим, вирус герпеса шестого типа чаще всего развивается у детей раннего возраста и также сопровождается высокой температурой, интенсивной сыпью, которая внешне проявляется в виде небольших пузырьков. Также возможна пузырьковая сыпь и при развитии энтеровирусной инфекции.
Поэтому вполне логично, что во всех этих случаях врачи могут утверждать, что у детей повторно развилась ветрянка. Чтобы удостовериться в этом, лучше всего провести полное обследование со сдачей соответствующих анализов, и только после этого ставить окончательный диагноз.
Еще стоит отметить, что чаще всего повторно ветрянка развивается у детей, которые впервые перенесли её в грудничковом возрасте. Ведь, в таком раннем возрасте их иммунная система просто не успевает правильно сформироваться.
Вирус герпеса шестого типа чаще всего развивается у детей раннего возраста и сопровождается высокой температурой, интенсивной сыпью
Теперь понятно, что для того, чтобы установить действительно верный диагноз, нужно изначально провести правильную диагностику организма. А для этого больному нужно обратиться в специализированное медицинское учреждение, которое предоставляет данные услуги. Только после этого врач скажет, может ли это быть ветрянка повторно у ребенка или другая вирусная инфекция.
Итак, диагностика состоит из нескольких этапов. А именно:
- Внешний осмотр. Педиатр проверяет состояние лимфоузлов больного, осматривает состояние кожи ребенка с целью проанализировать этиологию сыпи. Затем он сравнивает остальные симптомы с теми, что присутствуют при развитии ветряной оспы.
- Затем нужно сдать клинические анализы. Обычно сюда относится анализ крови и мочи. Ну и лабораторное исследование тканей самого прыща. По результатам данных исследований врач определяет группу вируса, которым заразился пациент, и ставит окончательный диагноз.
Как показывает практика, ответ на вопрос, можно ли повторно заразиться ветрянкой, почти всегда будет положительным. Особенно, если речь идет о ребенке, который болел данным недугом в младенчестве, или о том, кто перенес сильное заболевание, что повлияло на иммунную систему организма.
Но поставить окончательный диагноз можно только после того, как будут проведены все исследования. Иначе можно назначить неверный курс лечения.
Обязательно нужно сдать клинические анализы
После того как стало немного понятно, может ли быть повторная ветрянка у детей, а также, как правильно её диагностировать, нужно разобраться с лечением болезни.
Важно! Если все-таки пришлось столкнуться с ситуацией, когда произошло повторное заражение ветряной оспой, следует правильно расписать схему лечения.
Ведь при повторном заражении данная болезнь может нанести еще больший вред здоровью больного. Тем более, что смертность в данном случае более вероятна.
Итак, длительность болезни обычно составляет от 10 до 20 дней. После того как на теле появится последний прыщик, пациент болеет еще около 5 дней. Конечно, весь этот процесс сопровождается повышенной температурой и сильной лихорадкой. Поэтому ребенку нужно давать препараты, которые снизят температуру тела. Это может быть Ибупрофен или Парацетамол. Категорически запрещено давать Аспирин — он противопоказан больным ветряной оспой.
Также нельзя забывать и о том, что нужно своевременно обрабатывать волдыри. Для этого используют антисептические специальные растворы. Обычно это:
- зеленка;
- раствор фукорцина;
- или же жидкость Кастеллани.
При повышении температуры ребенку можно давать Ибупрофен или Парацетамол
Если же у малыша возникают какие-либо осложнения, то следует прибегать к более серьезным методам лечения.
Родителей интересует и еще один важный вопрос. Если, к примеру, в семье несколько детей, и все они уже единожды переболели данным недугом, можно ли повторно заразиться ветрянкойздоровому малышу. В данном случае все зависит от состояния иммунной системы ребенка, если она была нарушена после перенесенного ранее заболевания, то повторное заражении возможно. Тогда придется лечить детей, и при этом каждого следует изолировать друг друга, чтобы они не передавали инфекцию между собой.
Само лечение нужно проводить по установленной схеме. Например, для обработки прыщей нужно полностью отказаться от любых спиртовых растворов. Кроме того, главная задача при лечении высыпаний — это не допустить развития гнойных образований на месте прыщей. Поэтому уровень гигиены малыша должен быть на высшем уровне.
Еще можно использовать для ополаскивания ребенка специальные отвары трав. Это могут быть:
- ромашка;
- шалфей;
- крапива;
- кора дуба и многое другое.
Для ополаскивания ребенка можно использовать отвар из ромашки
Данные процедуры помогут уменьшит зуд, и предотвратят появление гнойных образований.
Еще следует помнить о том, что в данный период кожа малыша очень нежная, и нужно постараться минимально раздражать её. После купания малыша лучше протереть тканью натурального происхождения. Нельзя использовать для этого грубые полотенца, иначе на месте прыща останется глубокий рубец. Также следует позаботиться о том, чтобы ребенок спал в просторной одежде, ну и понятно, что она должна быть из натуральной ткани.
В комнате, где спит ребенок, должна быть самая оптимальная температура воздуха, чтобы он не потел, но и в то же время, чтобы ему не было холодно, должен быть и подходящий уровень влажности.
Не менее важно следить за правильным рационом питания ребенка, нужно обеспечить ему обильное питье.
В некоторых случаях врач может назначить различного рода антигистаминные препараты. Они нужны для того, чтобы снять зуд. Препараты для лечения может подбирать только врач, самостоятельно делать это категорически запрещено. Ну и нельзя забывать о поддержании иммунной системы больного.
Ветрянка – это заболевание, вызванное активностью вируса простого герпеса Varicella Zoster (3 тип герпеса). Протекает в легких, умеренных и тяжелых формах. Характерные симптомы — температура и сыпь. Считается типичной детской инфекцией, хотя взрослые также болеют ветрянкой. Медики утверждают, что переболеть ветрянкой лучше в детстве, так как в этом возрасте заболевание протекает намного легче и после выздоровления вырабатывается стойкий, пожизненный иммунитет.
Все предпринимаемые терапевтические меры направлены только на облегчение состояния больного и предупреждение осложнений. Далее рассмотрим, как начинается и протекает ветрянка, какой инкубационный период, а также первые симптомы и методы лечения заболевания у детей.
Ветрянка у детей – это инфекция, которая вызывается определенным видом герпеса, а именно варицелла-зостер. Более полутора миллионов человек каждый год заболевают ветряной оспой, 90% из которых — дети до двенадцатилетнего возраста. Чаще всего маленькие непоседы «подхватывают» вирусную инфекцию в детских учреждениях — при появлении хотя бы одного носителя ВВЗ в острой стадии избежать заражения крайне сложно.
В среднем инкубационный период от 10 до 21 дня — это время от момента попадания на слизистую до первых симптомов. Вирус ветряной оспы отличается необыкновенной летучестью, разносится потоками воздуха, ветром (но в форточку все-таки не залетает), поэтому и называется «ветрянка». Заразиться можно от человека-носителя не только на расстоянии вытянутой руки, но и в радиусе 50 метров.
Интересен и тот факт, что возбудитель может жить исключительно в человеческом организме. Вне его он гибнет в течение 5-10 минут.
Ветрянку вызывает вирус семейства герпесов. Восприимчивость населения к этому вирусу очень высока, поэтому 70-90% людей успевают перенести заболевание в детском или подростковом возрасте. Как правило, ребенок подхватывает инфекцию в детском саду или школе. Источником болезни служит инфицированный человек в последние 10 дней инкубационного периода вируса и первые 5-7 дней с момента появления сыпи.
Считается, что ветряная оспа – это единственная вирусная болезнь, которая остается самым часто встречающимся инфекционным заболеванием контингента детского возраста по сегодняшний день.
Вирус к внешней среде не приспособлен и практически сразу же погибает, как только выходит из организма человека. Источником заражения будет лишь тот человек, у которого болезнь протекает в активной форме, она начинается за двое суток до того, как появляются первые признаки ветрянки у ребенка.
Грудные дети болеют также тяжело и только в очень редких случаях:
- при внутриутробном заражении (мама заболевает в последнюю неделю беременности);
- при отсутствии грудного вскармливания и, соответственно, защитных антител мамы;
- при сильных иммунодефицитных состояниях (в т.ч. раковых заболеваниях и СПИДе).
Все родители должны знать, как начинается ветрянка у детей. Так они смогут поскорее начать лечение и предотвратить развитие осложнений.
- Сначала вирус попадает на слизистую носоглотки, дыхательных путей, затем активно размножается в клетках эпителия, так протекает скрытый период заболевания. Скрытый, начальный период болезни называется инкубационным. Это означает, что человек будет выглядеть здоровым, но инфекция уже распространяется по организму.
- Начало ветрянки протекает, как банальное ОРЗ, с типичными признаками: повышенная температура тела, слабость, озноб, сонливость, головные боли, дети становятся более капризными, вялыми.
- Затем вирус попадает в сосуды лимфы и крови, там накапливается, распространяется по организму, что вызывает характерные признаки — лихорадку, а затем высыпания.
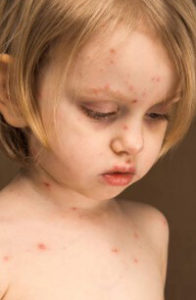
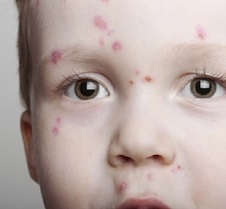
- Далее на теле образуется сыпь. Изначально она имеет вид мелких единично разбросанных красных пятен разных размеров (фото ветрянки смотрите ниже).
Как правило, первые морфологические элементы на коже появляются в области головы (ее волосистой части), а также на спине. В последующем высыпания могут обнаруживаться не только на любом участке кожи, но и на слизистых оболочках рта или глаз. Кожа стоп, а также ладоней никогда не поражается патологическим процессом.
Буквально через несколько часов после появления первой сыпи пятнышки превращаются в заполненные жидкостью маленькие пузырьки. Вместе с появлением пузырьков начинается их невыносимый зуд, ребенок начинает расчесывать сыпь.
Сыпь при ветрянке появляется не сразу, ее элементы могут возникать на коже в течение примерно недели. Таким образом, у детей на коже будут присутствовать высыпания в трех различных стадиях.
При появлении сыпи кожа зудит и чешется и родителям необходимо следить, чтобы малыш не расчесывал зудящие участки. Это поможет избежать присоединения вторичной бактериальной инфекции.
Сколько дней заразна ветрянка? В течение 1-3 недель, именно столько длится инкубационный период, возбудитель ветрянки не беспокоит ребенка и никак себя не проявляет. Учитывая «летучесть» вируса, который легко распространяется на расстояние двадцати метров, заразиться можно даже через вентиляционные отверстия.
Наиболее заразным заболевание считается в активной фазе, которая начинается за 2 дня до появления первых характерных высыпаний. В неактивную фазу болезнь переходит через пять дней после того, как на теле появились последние пузырьки.
В это время вирус прекращает распространение, высыпания подсыхают и заживают, и ребенок выздоравливает. Лечение ветрянки должно проходить на карантинных условиях, на все время болезни ребенка изолируют от других детей.
По рекомендации врачей карантин в среднем продолжается около 10 дней с момента первых кожных проявлений.
В течение всего инкубационного периода ребенок, заразившийся ветрянкой, может выглядеть абсолютно активным и здоровым. Тем не менее, даже не имея никаких внешних признаков заболевания, он уже несет угрозу окружающим.
Чтобы не ошибиться с диагнозом, не пропустить первые появляющиеся симптомы, очень важно знать, как выглядит неприятное заболевание. У детей ветрянка внешне проявляется вначале красноватыми пятнами на поверхности кожи, которые затем образуют мелкие по размерам волдыри, наполненные жидкостью (см. фото).
Высыпания, возникающие в ходе ветряной оспы, обладают следующими характерными особенностями:
- внешний вид их напоминает прозрачные капли;
- нижняя часть окружена алым ободком, зачастую припухшим;
- свежие высыпания соседствуют на коже с уже подсохшими коричневыми корочками.
Высыпания на коже появляются постоянно, одна волна сменяет другую. Период появления новых высыпаний может длиться до 9 дней (обычно это 3-5 дней). Ребенок остается заразным еще 5 дней после появления последних высыпаний.
Для малышей до 6 месяцев, чьи мамы в детстве переболели ветрянкой, вирус, как правило, не представляет опасности, так как в их крови еще сохраняются преданные матерью через плаценту антитела к нему. После перенесенной ветрянки у 97% людей формируется пожизненный иммунитет, поэтому повторное заражение встречается редко.
Период высыпаний длится от 4 до 8 дней, после этого начинается выздоровление. Появляющиеся на месте пузырьков желто-коричневые корочки примерно через неделю отпадают, не оставляя следа. Но это лишь в случае, если мама помогла пережить малышу период сильного зуда — не допустила расчесывания и попадания в ранку инфекции.
Преждевременное отдирание коркового слоя может привести к появлению «оспинки», которая способна остаться на всю жизнь.
Среди основных симптомов ветрянки можно выделить следующие:
- Резко возрастающая температура тела (до 40 градусов С);
- Боли в голове, конечностях и мышцах;
- Раздражительность, плаксивость малыша, сильная слабость и апатия;
- Беспричинное беспокойство, нарушения сна;
- Снижение аппетита и даже отказ от пищи;
- Появление на всей поверхности тела характерных высыпаний пятен и пузырьков, которые не поражают лишь поверхности ладоней и ступней.
Эти признаки возникают за 1-2 дня до появления сыпи на теле ребенка. У него может пропадать аппетит, наблюдается плохое настроение. Иногда этот период отсутствует, и родители просто замечают высыпания на коже.
Все стадии ветрянки у детей последовательно идут друг за другом и характеризуются определенными типичными симптомами.
Зуд — самый неприятный признак ветряной оспы. В период формирования, вскрытия, роста пузырьков тело чешется, детки мучаются от нестерпимого зуда. Годовалому малышу сложно объяснить, почему нельзя расчёсывать, сдирать подсохшие корочки.
Появляется замкнутый круг:
- больной активно чешется;
- серозная жидкость изливается;
- вирус распространяется на новые области;
- происходит дальнейшее заражение;
- иногда зудящих пузырьков на теле насчитывается 100 и более штук.
- важно унять зуд, иначе ребёнок обязательно будет царапать корочки. Если поверхность ещё окончательно не подсохла, на месте пузырька образуется глубокий шрам;
- постепенно (не за один год) многие углубления рассасываются, но некоторые ямки остаются на всю жизнь.
| Форма ветрянки у детей | Симптомы |
| Легкая | Характеризуется единичными высыпаниями, отсутствием повышенной температуры и плохого самочувствия. Герпетические прыщики появляются всего 2 — 3 дня. Медики предполагают, что в легкой форме заболевание протекает благодаря крепкому иммунитету или наследственной устойчивости к вирусу. |
| Средняя | Тело покрывается характерными для ветрянки пятнами, у больного появляется высокая температура и симптомы интоксикации организма. При ветрянке средней тяжести температура тела не больше 38 градусов С. |
| Тяжелая | Температура резко повышается до 40°С, а все тело больного покрывается зудящей сыпью. Высыпания могут сливаться между собой в сплошную болезненную корку, интенсивный зуд ведет к психоэмоциональным срывам и не дает уснуть по ночам. Присутствуют все симптомы сильнейшей интоксикации организма:
|
При правильном лечении и соблюдении личной гигиены осложнения в результате ветрянки у детей встречаются редко. Опасные осложнения иногда возникают при употреблении некоторых лекарств. Например, категорически запрещено давать детям аспирин, это может привести к опасному поражению печени (синдром Рейе). Нельзя сочетать ветряную оспу и прием гормональных, глюкокортикостероидных препаратов.
Среди наиболее опасных последствий значатся:
- Вирусный энцефалит (мозговое воспаление);
- Опоясывающий лишай – тяжелое хроническое заболевание, вызываемое тем же вирусом, но проявляющееся крайне редко у ослабленных больных;
- Неврологические последствия вирусного поражения – бывают при раннем внутриутробном заражении, во время органогенеза, когда мать заболевает в первый триместр беременности.
Родители должны быть очень внимательны и не давать малышу чесать высыпания, ведь в ранки можно легко занести инфекцию.
Постановка диагноза «ветряная оспа» происходит на основании данных наружного осмотра. При наличии на теле маленького пациента жидкостных папул врач дифференцирует их от сыпи, характерной для паразитарных заболеваний, волдырей опоясывающего герпеса, укусов насекомых и проявлений аллергии.
Для уточнения диагноза доктор может выписать направление на лабораторные анализы на ветрянку:
- Световая микроскопия элементов с серебрением реактивов.
- Серологическое исследование крови для выявления вирусного агента и определения активности антител к возбудителю.
Обязательно обратитесь к врачу, если:
- У ребенка есть экзема, астма, или ослабленная иммунная система;
- Лихорадка длится более 6 дней или превышает 39 градусов.
- Любые обширные участки выглядят красными, опухшими, и истекающими гноем.
- У ребенка появился сильный кашель, рвота, головная боль, сонливость, спутанность сознания, ригидность (неэластичность) затылочных мышц, светобоязнь или трудности при ходьбе или дыхании.
Лечение ветрянки у детей проходит дома, лишь при возникновении каких-либо осложнений доктор может предложить госпитализацию. Родители должны помочь малышу справиться с неприятным состоянием, облегчить страдания от зудящей сыпи.
Прежде всего, для профилактики возможных осложнений необходимо соблюдение строго постельного режима на протяжении всего лихорадочного периода. Если у ребенка имеются поражения слизистой оболочки полости рта, то ему необходимо придерживаться щадящей диеты, избегая соленых блюд, цитрусовых и прочих продуктов, раздражающих полость рта.
Стандартной терапией считается назначение антигистаминных средств для избавления от зуда, жаропонижающих препаратов и антисептиков (как правило анилиновых красителей).
При ветрянке у детей рекомендовано принимать следующие лекарственные препараты:
- Для снижения высокой температурной реакции рекомендованы жаропонижающие препараты в соответствующих дозах, за исключением Аспирина;
- Чтобы снять сильный зуд, вы можете попросить педиатра назначить вам антигистаминный препарат. Для облегчения и снятия симптомов зуда назначают антигистаминные лекарственные средства, например, Супрастин, Фенистил в каплях, Зодак, Лоратадин и другие;
- При локализации элементов сыпи в полости рта рекомендовано полоскание горла раствором Фурациллина несколько раз в течение дня и обязательно после приема пищи;
- При поражении глаз назначают закладывание за веки специальной глазной мази Ацикловир.
Запрещены: амидопирин, аспирин (крайне опасен для детей при заболевании ветрянкой).
Антибиотикотерапия применяется исключительно в случаях развития бактериальной инфекции, возникающей, как правило, вследствие расчесывания везикул. Поэтому во избежание осложнений необходимо постоянное наблюдение за поведением ребенка, малышам лучше всего надеть легкие рукавички. Следует избегать перегревов, поскольку потоотделение увеличивает зуд.
Для профилактики инфицирования пузырьков используются следующие антисептические дезинфицирующие препараты:
- 1%-й спиртовой раствор бриллиантового зеленого (зеленка);
- жидкость Кастеллани;
- водный раствор фукорцина;
- водный раствор перманганата калия (марганцовки).
При обработке элементов сыпи зеленкой, несмотря на все ее недостатки, можно легко и быстро определить, когда перестанут появляться новые высыпания.
- Питание должно быть полноценным и содержать повышенное количество белков и витаминов. Лучше всего отдавать предпочтение легко усваиваемой пище (молочно-растительная диета). При поражении слизистой оболочки ротовой полости следует исключить острые и кислые блюда.
- Важное условие, необходимое для соблюдения при лечении ветрянки у детей, предоставление больному обильного питья. На фоне обезвоживания возникает большинство осложнений, заболевание может влиять на нервную систему. Обильное питье поможет вывести продукты распада вирусов, токсины. Пить нужно кипяченую воду, минералку без газа, несладкие компоты, некрепкие чаи, травяные отвары. Свежеотжатые соки разбавлять водой наполовину.
- При ветрянке возможно лечение народными средствами. Ребенку целесообразно давать свежие ягоды черники или черничный сок. Активные вещества плодов этого растения обладают противовирусными свойствами. Рекомендуется также поить детей настоем из смеси липового цвета, ягод малины, ивовой коры и плодов аниса (заваривают из расчета 300 мл воды на 1 ст. л. сбора).
Долгие годы шли жаркие дискуссии по этому поводу. Сейчас большинство педиатров считает, что водные процедуры разрешены с соблюдением определённых условий:
- Купание при ветрянке разрешено только при отсутствии язвенно-некротических изменений элементов высыпаний – говоря проще, при отсутствии ран, в которые бактерии могут беспрепятственно проникнуть.
- Купать можно уже со второго-третьего дня заболевания.
- Температура воды не должна быть высокой — 38-40 градусов. Это не позволит образовавшимся после расчесываний на месте высыпаний корочкам размокнуть.
- Нельзя мыть ребенка с использованием обычных средств для купания (мыла, гелей для душа, шампуней).
- Стоит избегать длительных водных процедур. Рекомендуются частые приемы (около 5-6 раз в день) кратковременного (от одной до трех минут) душа с несильным напором.
- Не использовать мочалку во избежание сдирания прыщиков и последующего образования шрамов на поврежденных участках кожи.
- После приема ванны не следует обтираться полотенцем. Тело лучше осторожно обмокнуть самым мягким полотенцем во избежание повреждений воспаленной кожи.
- Купаться при ветрянке не рекомендуется в первые два дня, когда болезнь прогрессирует, и основным ее симптомом является постоянная повышенная температура тела.
- По окончанию водных процедур тело ребенка в местах высыпаний следует обработать зеленкой.
Если родители решили не мыть ребенка весь период высыпаний, тогда первая ванна должна проводиться максимально бережно, для проведения дезинфекции заживающих везикул. Для этого врачи советуют приготовить слабый раствор марганцовки. Цвет раствора бледно-розовый, более яркий оттенок создаст сильное воздействие на кожу, может привести к образованию ожога.
Пока ребенок жалуется на слабость, у него появляются новые прыщики, он с температурой, гулять категорически запрещается, так как вирус активно распространяется. В это время все силы иммунитета идут на борьбу с ветрянкой, поэтому сильно растет вероятность заражения другой болезнью, что будет проходить достаточно тяжело.
Если у малыша нет температуры и новых высыпаний, а на улице очень хорошая погода, то противопоказаний к прогулке нет. Единственное, надо учитывать, что ребенок еще может быть заразным и гулять в общественных местах (парках, детских площадках) неэтично. Если вы проживаете в частном доме, то небольшое количество свежего воздуха точно не повредит.
Если по пути к выходу с больным в активной фазе болезни нужно пройти через подъезд, лучше отказаться от идеи погулять, чтобы не заразить соседей.
Единственная эффективная мера профилактики заболевания ветряной оспой – вакцинация. Ее целесообразно проводить женщинам, которые не болели ветрянкой, и планируют беременность, грудным детям, у которых есть старшие братья и сестры, детям и взрослым с дефектом иммунной системы, пожилым людям.
От вируса ветрянки гарантированно может уберечь только прививка – введение в организм ослабленного вируса. Это и есть главный метод профилактики болезни. Уберечься от воздушно-капельной инфекции другим путем сложно. Лучшее же средство борьбы с ветряной оспой – стабильный иммунитет.
Также всегда следует помнить и о личных мерах защиты в случае заболевания кого-либо из членов семьи ветрянкой:
- Обязательное изолирование больного в отдельной комнате;
- Выделение индивидуальной посуды и полотенца для больного, за чистотой которых также нужно следить отдельно;
- Обязательное каждодневное проветривание помещения, в котором находится больной ветрянкой;
- Ношение маски или марлевой повязки при контакте с заразившимся.
У детей повторная ветрянка – это исключительный случай, ведь иммунитет после перенесенного заболевания сохраняется на всю жизнь. Но это актуально для тех малышей, чья защитная система укреплена и функционирует исправно.
Ветряная оспа является очень заразной болезнью и может легко распространяться от одного ребёнка к другому. Ветрянка является одним из распространённых заболеваний, которое дети вынуждены переносить.
Ветрянка, также известная как ветряная оспа, поражает большинство детей. Заражение и развитие болезни происходит из-за вируса varicella-zoster.
Проявляется ветрянка после прямого контакта с заражённым человеком, также распространяется через воздух, загрязнённый вирусными частицами.
В большинстве случаев длина инкубационного периода ветрянки составляет около двух недель, а это означает, что ребёнок впервые проявит симптомы заражения через 14 суток после контакта с вирусом.
Внешние проявления выглядят как красные нарывы и высыпания на коже, которые зудят и преобразуются в пузырьки с жидкостью внутри. По мере прогрессирования инфекции пузырьки начинают заживать и подсушиваться, образуя корки, которые затем отпадают от тела.
У некоторых детей будет только несколько пятен и высыпаний, в то время как у других детей всё тело будет поражено сыпью.
Однако у некоторых детей симптомы ветрянки могут появляться уже в течение семи дней после контакта с вирусом или уже спустя 21 день.
Основной признак – это характерная сыпь. Поэтому родителям важно знать этапность её появления:
- на теле ребёнка начнут появляться красные высыпания, похожие на волдыри;
- сыпь может возникать лишь на некоторых частях тела или распространяться, покрывая всё туловище;
- сыпь обычно появляется небольшими группками;
- иногда сыпь может появляться даже с внутренней стороны губ ребёнка и ушей;
- кроме того, сыпь может присутствовать на ладонях, а также на подошвах ног или вокруг поясницы;
- вначале сыпь начнёт появляться в виде крошечных красных пятен, которые вскоре станут зудеть. Через несколько дней она будет выглядеть как блистер, а зуд увеличится;
- на следующий день или через день пузырьки начнут заполняться прозрачной жидкостью, которая постепенно станет мутной (в ближайшие несколько дней). В конце пузырьки подсыхают, сверху формируется корка;
- через неделю или две корки медленно начнут отслаиваться от пузырей и сойдут с тела ребёнка;
- новая сыпь также может появиться спустя первые 3 — 5 суток от начала высыпания. В этом случае новые высыпания обычно объединяются в группы (волны) и образуют разные группы высыпаний.
От ветрянки могут быть осложнения:
- бактериальное инфицирование открытой ранки может повредить кожу, иногда вызывает рубцевание, особенно если ребёнок царапает воспалённую область. Бактериальная стрептококковая кожная инфекция является, по сути, частым осложнением ветрянки у детей;
- другие осложнения встречаются гораздо реже. У детей может быть затронута центральная нервная система. Нарушение мозжечковой части мозга проявляется неустойчивостью походки, головокружением, тремором и изменённой речью;
Может возникать энцефалит (воспаление головного мозга) с головными болями, судорогами и угнетением сознания, а также повреждаться нервы (нервный паралич).
- другие осложнения включают заражение крови (сепсис) и обезвоживание;
- пневмония является более распространённым осложнением у подростков. Смерть от ветрянки может возникать даже у здоровых пациентов.
Есть люди с определёнными заболеваниями, которые в большей степени подвержены серьёзным осложнениями и смерти. К таким состояниям и пациентам относятся:
- вирус иммунодефицита человека (ВИЧ или СПИД);
- волчанка или другие аутоиммунные заболевания;
- лейкемия и другие виды рака;
- люди, принимающие иммуномодулирующие препараты (препараты, связанные с кортизоном, ингибиторы фактора некроза опухолей и химиотерапия);
- люди, перенёсшие трансплантацию;
- беременные.
Беременным, у которых никогда не было ветрянки и они не привиты от неё, следует избегать контакта или нахождения в том же помещении, где находится человек с подозрением на ветрянку. Мало того, что женщина подвержена риску пневмонии, вызванной varicella-zoster, плод находится под угрозой заражения в матке (синдром врождённой ветряной оспы) до 20 недель беременности.
Врождённая ветряная оспа вызывает многочисленные внутриутробные нарушения, к примеру, рубцевание кожи и повреждение конечностей. К счастью, очень-очень редко. Новорождённые, мамы которых заболели ветрянкой за 5 дней до родов, или малыши, заразившиеся спустя два дня после собственного рождения, подвергаются наибольшему риску тяжёлой ветрянки.
Эти дети могут проявлять симптомы в течение 2 недель после рождения. Это обосновывается тем, что у матери не хватает времени на разработку антител к ветряной оспе, чтобы они перешли к ребёнку. Уровень смертности для этих детей составляет до 30 %. Если у малыша развиваются симптомы в возрасте 10 — 28 дней, они, вероятнее всего, будут мягкими.
Специфического лечения varicella-zoster у детей нет, так как это больше похоже на наблюдение и ожидание, когда инфекция пройдёт. Большинство методов лечения ветряной оспы направлены на снижение симптомов. С чувством зуда, которое испытывает ребёнок во время ветрянки, особенно сложно справиться.
Существует несколько способов облегчения зуда в домашних условиях:
- возьмите несколько марлевых прокладок и пропитайте их раствором соды и воды. Поместите марлю на сыпь вашего ребёнка, чтобы обеспечить на некоторое временное облегчение от ощущения зуда;
- проконсультируйтесь с врачом о безопасности использования определённых кремов или лосьонов, содержащих каламин. Известно, что каламин успокаивает кожу и может дать некоторое облегчение ребёнку от зуда;
- в случае если зуд слишком суровый и ребёнок не может его контролировать, врач, скорее всего, назначит антигистаминный препарат, который уменьшит зуд.
Для снижения температуры у ребёнка врач назначить дозу Парацетамола или Ибупрофена. Удостоверьтесь, что вы даёте только то, что назначает доктор, следуйте дозировке.
Если состояние вашего ребёнка тяжёлое, врач назначит антивирусные препараты.
Прогноз неосложнённой ветрянки обычно хороший, если болезнь переносится в детстве. И даже у многих взрослых людей она проходит относительно легко. Большинство переболевших никогда не испытывают симптомы ветряной оспы снова после первого появления, и они невосприимчивы к ветрянке другого человека, так как вирус остаётся бездействующим в нервной системе.
У любого, у кого была ветряная оспа, позднее может развиться опоясывающий лишай, даже у детей. Хорошей новостью является то, что так называемая повторная ветрянка у детей и подростков со здоровой иммунной системой довольно редко встречается.
При заражении ветрянкой организм начинает продуцировать IgG, IgM и IgA антитела. IgG является наименьшим по размерам молекулы антителом, и он сохраняется всю жизнь. Иммунный ответ ограничивает первичную инфекцию. Однако после заражения вирус распространяется по нервам и остаётся бездействующим после выздоровления. Повторная активация этих скрытых вирусов вызывает вторичную инфекцию. Это проявляется как опоясывающий лишай.
Возбудитель один и тот же, но клиническое проявление очень отличается из-за механизмов, опосредованных иммунной системой. Первичное инфицирование varicella-zoster вызывает ветрянку, а реактивация вызывает опоясывающий лишай.
Опоясывающий лишай – это инфекция вирусного генеза, проявляющаяся в виде сыпи, вызванной инфекцией нервов. Опоясывающий лишай обычно проявляется как полоса раздражённой кожи и цепочка волдырей на одной стороне грудной клетки или спины, но это может происходить где угодно на теле, в том числе на лице и вблизи глаз. Эта характерная сыпь имеет полосовой рисунок, который распространяется только на одну сторону тела (справа или слева) и обычно не пересекает среднюю линию. Обычно опоясывающий герпес встречается только у детей с нарушенным иммунитетом.
Редко опоясывающий лишай может появиться более одного раза.
Опоясывающий лишай, как ветрянка, является очень заразной болезнью. У любого, кто контактирует с ребёнком, имеющим опоясывающий лишай, будет развиваться ветрянка, а не лишай. В среднем, период, в течение которого болезнь может длиться, составляет от двух до четырёх недель. Когда заболевание пройдёт все свои этапы развития, инфекция исчезает сама.
Опоясывающий лишай вызван вирусом varicella-zoster, из-за которого также появляется ветрянка. Varicella-zoster ассоциирован с вирусом герпеса, который вызывает генитальный герпес и обычный герпес. Поэтому опоясывающий лишай также известен как опоясывающий герпес.
Врачи не могут с точностью определить, почему вирус внезапно вспыхивает снова после нескольких месяцев или лет бездействия. Это, возможно, вызывается тем, что наша иммунная система делается легкоуязвимой к инфекциям по мере старения, что может объяснить, почему опоясывающий герпес чаще всего развивается у людей пожилого возраста.
У детей, у которых была ветряная оспа, высок риск развития опоясывающего герпеса, если их иммунная система ослаблена после болезни или в результате приёма некоторых лекарств.
Опоясывающий лишай обычно начинается со жжения, покалывания, зуда в области, где сыпь будет в конечном итоге развиваться. Иногда эта боль может быть сильной, и ребёнок будет жаловаться на чрезвычайную чувствительность кожи. Этот дискомфорт обычно возникает за несколько дней до проявления видимой сыпи.
Часто дети будут также испытывать другие ассоциированные симптомы, такие как:
- головная боль
- лихорадка и озноб
- недомогание
- тошнота
- ломота в теле
- увеличение лимфатических желёз.
Спустя несколько дней с начала дискомфорта на коже (или, что бывает редко, спустя несколько недель) появляется характерная герпесная сыпь. Сначала она проявляется как скопление небольших красных пятен, которые в конечном итоге превращаются в маленькие пузыри.
Эти наполненные жидкостью пузыри в конечном счёте разрываются, и маленькие язвочки начинают медленно подсушиваться и покрываться корочкой. Корки отваливаются через несколько недель, и сыпь исчезает примерно через две — четыре недели.
В подавляющем количестве случаев опоясывающий герпес можно диагностировать самостоятельно.
Но необходима срочная медицинская помощь в следующих ситуациях:
- если высыпания появляются на лице. Есть вероятность, что сыпь распространится на глаза, что может сильно повредить зрение ребёнка. Врач примет меры с целью воспрепятствовать распространению инфекции на глаза;
- если у ребёнка ослабленная иммунная система. Могут случиться такие осложнения, как поверхностные стрептококковые инфекции кожи и другие проблемы, связанные с нервами (лицевой паралич, нарушение равновесия и проблемы со слухом). В некоторых редких случаях сообщается о воспалении головного мозга;
- болезненные высыпания. Если ребёнок жалуется, что сыпь очень болит и зудит;
- вы не уверены, что сыпь – это опоясывающий лишай;
- никаких признаков исцеления даже после 14 дней.
Если подозреваете, что у ребёнка развивается опоясывающий герпес, лучше сразу же обратиться к специалисту для диагностики.
В целом опоясывающий герпес проходит самостоятельно, с лечением или без него, и не вызывает каких-либо тяжёлых состояний.
В редких случаях лишай может вызвать осложнения:
- постоянная боль (постгерпетическая невралгия). Повреждённые нервные волокна на коже посылают беспорядочные импульсы в мозг, что вызывает боль, которая может продолжаться долгое время после исчезновения сыпи;
- проблемы со зрением. Если лишай развивается на глазах или вблизи их, это может привести к слепоте;
- инфекции кожи. Сыпь может инфицироваться бактериями, что приводит к проблемам с кожей (к стрептодермии, например);
- нарушения нервной системы. Герпес на лице может захватывать различные нервы, которые соединяются с мозгом. Это может вызвать проблемы, связанные с нервами (паралич лица, нарушение слуха и проблемы с равновесием). Редко герпес приводит к энцефалиту.
Врач может самостоятельно поставить диагноз на основании отличительного вида и распределения характерной сыпи, не прибегая к лабораторным методам исследования. Болезненная, цепочечного вида сыпь, которая локализована на определённых участках кожи, является признаком опоясывающего герпеса.
Диагностика опоясывающего герпеса до момента появления сыпи бывает сложной задачей. В случаях, когда диагноз неясен, для подтверждения диагноза доступны лабораторные анализы. В зависимости от клинической ситуации тестирование может проводиться с использованием образцов крови (для обнаружения антител к varicella-zoster), либо путём специализированного тестирования образцов поражения кожи.
Терапия опоясывающего герпеса направлена на уменьшение воздействия вируса, а также на купирование боли.
Существует несколько препаратов, которые можно использовать, обсудите с врачом лучшие варианты лечения для конкретной ситуации.
Подавляющее количество случаев опоясывающего герпеса можно лечить дома. В некоторых ситуациях детям с ослабленным иммунитетом или детям с тяжёлыми симптомами и/или осложнениями может потребоваться госпитализация.
Противовирусные препараты. Используются в борьбе с вирусом varicella zoster. Эти препараты помогают сократить течение болезни, уменьшить тяжесть болезни и ускорить заживление поражений кожи. Они также помогут предотвратить возможные осложнения, которые иногда встречаются. Противовирусные препараты наиболее эффективны при начале их применения в течение 3 суток от первого появления сыпи, однако в отдельных случаях опоясывающего герпеса (например, у пациента с ослабленным иммунитетом) их можно начать принимать через 72 часа.
Существует несколько противовирусных препаратов, которые могут быть использованы. Это Ацикловир, Фамцикловир и Валацикловир (последние два не назначаются детям до 12 лет).
- Средства для уменьшения болезненности. Некоторые врачи назначают местные кремы или спреи, кожные повязки или пероральные препараты, чтобы минимизировать боль, вызванную вирусом. В отдельных случаях для борьбы с болью могут быть рекомендованы лекарства, такие как Парацетамол, Ибупрофен.
- Лечение воспаления. Если сыпь распространяется на глаза (что является основным осложнением опоясывающего герпеса), врач назначит противовирусные препараты вместе со стероидами для уменьшения высыпаний. Иногда местные кортикостероиды помогают в уменьшении воспаления кожи, хотя их необходимо применять только под руководством врача.
- Лекарства для уменьшения зуда. Врач выпишет антигистаминные препараты, чтобы уменьшить зуд сыпи.
- Уход за повреждённой кожей. Уход за кожной сыпью можно обеспечить домашними средствами, и это может принести некоторое облегчение симптомов. Каламинный лосьон наносится местно на сыпь, чтобы уменьшить зуд. А прохладные мокрые компрессы действуют успокаивающе.
Важно поддерживать хорошую личную гигиену, избегать царапин в месте поражения и стараться держать эту область чистой, чтобы предотвратить вторичную бактериальную инфекцию кожи.
Опоясывающий лишай нельзя вылечить полностью, так как вирус редко уничтожается любым противовирусным препаратом. Однако его появление и развитие может быть эффективно приостановлено. Сильная иммунная система не позволяет вирусу повторно активироваться и размножаться.
Поэтому детей с герпесом следует обеспечивать здоровым питанием, богатым белками и витамином С на протяжении всей их жизни. Это лучшая профилактическая мера против опоясывающего лишая.
Таким образом, повторная ветрянка (также известная как зостер или опоясывающий лишай) представляет собой болезненную кожную сыпь, вызванную вирусом, который отвечает за ветряную оспу — varicella-zoster. Даже если у ребёнка была ветряная оспа в прошлом, он всё равно может заболеть опоясывающим лишаем. Это случается потому, что вирус ветряной оспы остаётся в организме, находится в состоянии покоя в нервных ганглиях и может активироваться много лет спустя.
Непонятно, почему вирус снова пробуждается, у некоторых это никогда не происходит. Но исследователи считают, что вирус запускается, когда иммунная система ослабляется с возрастом или в условиях стресса.
Опоясывающий лишай менее заразен, чем ветряная оспа. Тем не менее вирус ветряной оспы может распространяться от ребёнка с зостером к ребёнку, у которого никогда не было ветряной оспы. У несчастного реципиента может развиться ветрянка, а не опоясывающий герпес.
Ветрянка -это острое вирусное заболевание, вполне естественное и даже полезное для детей. Вызвано оно разновидностью вируса герпеса. Для него характерно повышение температуры и папуловезикулезной сыпью.
В медицинской терминологии называется ветряной оспой. В организм респираторным путем попадает вирус варицелла-зосте. То есть человек его вдыхает.
Инфицируются ветрянкой только после контакта носителем вируса. Начинается активная форма ветрянки за двое суток до появления на теле первых высыпаний.
У детей ветрянка протекает нормально, особенно, если ее правильно лечить. Хуже, когда человек заболевает, будучи взрослым. Тогда эта болезнь происходит гораздо сложнее. У переболевшего же ветрянкой ребенка вырабатываются антитела, которые в будущем сопротивляться активности ветряной оспы.
Такое, хоть и редко, но встречается. Это происходит, как правило, потому, что в первый раз антитела не выработались иммунитетом. Надо сказать пару слов и об опоясывающем лишае – виде ветряной оспы, вызываемом тем же вирусом, который уже после ветрянки находится в организме., но, находясь в нервных клетках, перешел в скрытое состояние. Иммунитет подавляет любое его проявление, но порой все же может не справиться.
Период инкубации у ветряной оспы длится 13-17 дней. Первый симптом — проявление сыпи на лице и на всей голове. Параллельно у ребенка поднимается температура, появляется недомогание. Через дыхательные пути вирус герпеса и поражает мелкие капилляры – от этого и имеющая розовый оттенок сыпь на голове.
Высыпания возникают волнообразно – не по одному, а по несколько десятков. Вскоре они превращаются в пузырьки с мутным содержимым. Температура остается повышенной обычно дня два, но иногда держится до пяти. Если тело ребенка покрылось сыпью полностью, значит, организм перешел в период активной борьбы с болезнью.
Дня через четыре пузырьки раскрываются, подсыхают, на их месте появляется корочка, отпадающая через две недели. Кроме температуры и слабости ребенка мучает зуд.
В первые три-четыре дня болезни малыш должен выполнять постельный режим. Для снижения температуры ребенку нужно дать Парацетамол или Ибупрофен.
Весьма эффективно с ветряной оспой борется ацикловир. Однако его выписывают только взрослым или подросткам.
Сыпь при ветрянке сильно чешутся по всему телу. А пот, который выделяется при высокой температуре, только усиливает его. Сбивайте температуру в первые дни болезни. Проветривайте комнату. Надевайте на малыша одежду только из натуральных материалов и меняйте ее каждый день, как и постельное белье. Купать ребенка во время болезни ветрянкой нельзя. Полезен быстрый душ.
- Принимать душ ребенку можно только когда у него спадет температура – на вторые-третьи сутки.
- Вода в душе должна быть еле теплая.
- Продолжительность принятия душа должна быть короткая, иначе размочится корочка.
- Нельзя пользоваться мылом и мочалкой.
- Промокните тело простынкой, а не полотенцем.
Зуд снимается препаратами по назначению врача: Диазолином, Супрастином, Тавегилом и т. д.
Обычно зеленкой мажут ветряную сыпь, чтобы она быстрее подсыхала и чтобы можно было определить, когда прекратятся новые высыпания. Мажут высыпания одиножды ватной палочкой. Кроме зеленки существуют другие антисептики – различные лосьоны.
Когда ребенок начинает выздоравливать, ему следует совершать короткие прогулки несколько раз в день. Одевать его нужно так, чтобы он не вспотел. Летом ему полезно находиться на солнце, чтобы заживлялась сыпь.
При ветряной оспе ребенку надо много пить: некислые фрэши, разбавленные водой, чаи и отвары из трав, негазированную минеральную воду.
В начале болезни у ребенка нет аппетита. Заставлять его есть не стоит. Можно давать ему продукты, которые он любит. Исключите соленую, острую, кислую, копченую пищу. В рационе должны быть преимущественно бульоны и крупяные супы, каши на молоке. Давайте рыбу на пару и без специй. Полезны будут бананы, авокадо – в них много витаминов.
источник