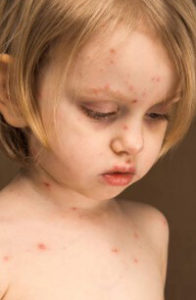
Грудные дети в первые полгода своей жизни изредка заражаются ветряной оспой, потому что в их организме еще сохраняется материнский иммунитет. По достижению 7 лет ветрянка развивается намного реже, но протекает в более тяжелой форме.
Основной путь попадания вируса в организм – воздушно-капельный.
Чтобы точно поставить диагноз и не пропустить первую симптоматику болезни требуется знать, как выглядит ветрянка:
- В первый день сыпь на коже напоминает комариные укусы.
- Затем красные точки активно прогрессируют и становятся пузырьками с прозрачным содержимым, которые по кругу обрамлены покраснением. Жидкость внутри начинает мутнеть, и пузырьки прорываются.
- После прорыва пупырышки подсыхают и покрываются корочкой, которую запрещено отрывать для предотвращения формирования шрамов.
Как правило, все стадии можно наблюдать на коже одновременно, потому что одни пузырьки уже лопаются, а другие только формируются.
Основные симптомы заболевания – это высыпания и зуд на всем теле. Иногда они сопровождаются и другими проявлениями:
- головные боли;
- лихорадка;
- повышение температуры.
Диагностирует болезнь и разрабатывает тактику лечения только врач. У детей ветрянка почти всегда протекает в легкой форме, не дает осложнений.
Показатели температуры тела будут соответствовать типу ветряной оспы. Простые формы не провоцируют резкого перепада температурного режима, максимальное увеличение не превышает 37,5 градусов.
У детей чаще всего развивается ветрянка средней тяжести, когда температура тела увеличивается прямо пропорционально количеству образованных пузырьков на теле, она доходит до 38 градусов.
При тяжелой форме температура увеличивается до 39 – 40 градусов.
То, сколько дней продержится температура, зависит от тяжести заболевания. Показатели до 38 обычно не спадают в течение 2 – 4 дней. Если температура поднялась до 39, то лихорадка может продлиться неделю. В таком случае нужно срочно обратиться за медицинской помощью и вызвать скорую помощь.

У детей ветрянка классифицируется на несколько типов с характерными для каждого признаками:
- Инкубация болезни – длится 1 – 3 недели, когда в организме производится размножение и скопление вируса без каких-либо внешних признаков.
- Продромальный этап – иногда у совсем маленьких детей он не развивается или протекает со слабой симптоматикой. Эта стадия развивается в течение суток или немного дольше и напоминает собой простую простуду с подъемом температуры, головными болями, утомленностью, отсутствием аппетита, першением горла. Иногда происходит кратковременное формирование красных пятен на некоторых местах кожного покрова.
- Стадия высыпаний – обычно она начинается с повышения температуры до 38 – 39 градусов. Чем выше температура в первый день, тем обильнее будут последующие высыпания и тяжелее течение патологии. В легкой форме температура повышается совсем немного, иногда совсем не повышается.
Врач устанавливает специфику терапии в соответствии с симптоматикой заболеваний в индивидуальном порядке.
При высоких отметках температуры ребенку назначается прием жаропонижающих средств с парацетамолом или ибупрофеном. Когда происходит бактериальное поражение расчесов, лечение дополняется антибиотиками. Как правило, лечение ветрянки – это комплексный подход, поэтому врач назначает несколько групп препаратов:
- Противогерпетические и иммуномодулирующие медикаменты: Ацикловир, Виферон. В типичных случаях организм ребенка до 7 лет в состоянии самостоятельно победить заболевания без помощи противовирусных препаратов.
- Антигистаминные медикаменты – они дают возможность облегчить нестерпимый зуд и восстановить нормальный сон ребенка. Самыми популярными средствами этой группы являются Тавегил, Диазолин, Супрастин – это препараты 1-го поколения. К препаратам 2-го поколения относятся: Кларитин, Лоратадин и Зиртек.
- Седативные медикаменты – их назначают при сильной капризности ребенка и легкой возбудимости. При приеме антигистаминных средств нужно убедиться, может они уже оказывают успокоительное действие.
Для местной обработки высыпаний можно пользоваться зеленкой. Хорошо подсушивает волдыри перекись водорода, раствор марганцовки с водой, раствор Фукорцина.
Ветрянка почти всегда сопровождается нестерпимым зудом, поэтому требуется пояснить больному о важности воздержания от расчесов.

Париться в горячей ванной при ветряной оспе категорически запрещено, но можно и даже нужно принимать душ водой приятной температуры. Это уменьшит зуд. Запрещается тереться мочалкой и вытираться жестким полотенцем, чтобы не травмировать сыпь.
Осложнения, которые прогрессируют после ветрянки, бывают, но случается это очень редко. Они возникают из-за несоблюдения правил ухода за ребенком во время болезни, при постоянном отговаривании корочек и расчесывании пузырьков.
Но развитие осложнений не всегда зависит от ухода и от поведения родителей, часто из-за присоединения сопутствующей болезни, хронических патологий, ослабления иммунитета могут проявляться следующие типы ветряной оспы у детей:
- Буллезная ветрянка – для нее характерно образование на коже специфических высыпаний – пузырей с тонкой кожицей и гнойной жидкостью внутри. Интоксикация при этом ярко выражена, иногда форма болезни осложняется сепсисом, поэтому лечить и контролировать пациента врач должен в стационарных условиях. В основном такая ветрянка развивается из-за ослабления иммунитета у ребенка.
- Геморрагическая ветрянка – возникает при сопутствующих поражениях крови, у ВИЧ-инфицированных детей или при онкологиях. Эта форма очень редкая, у нее ярко выраженная интоксикация организма, высокая температура, по всему телу образуется большое количество высыпаний. Течение болезни осложняется риском возникновения внутренних кровотечений, и появлением промеси крови в пузырьках на теле.
- Гангренозно-некротическая ветрянка – соединяет в себе симптомы двух описанных выше форм. На теле ребенка образуется множество пузырей с серозным и кровянистым наполнением. Данная форма часто приобретает септический характер.
- Висцеральная ветрянка – для нее характерно дополнительное поражение внутренних органов и систем – печени, сердца, поджелудочной, легких и почек.

Иногда осложнения развиваются уже после выздоровления – это может быть воспаление легких, энцефалит, проникновение вируса в легкие или в клетки мозга. Часто возникают воспалительные процессы глазного нерва, лицевого нерва. Бывает, что уже после завершения болезни еще длительное время ребенок жалуется на боли в суставах.
Бактериальные осложнения проявляются в случае повреждения пузырьков или отрывании корочек. Дети часто могут делать это по причине сильного зуда, родителям следует внимательно следить за ребенком в это время.
При вторичном формировании пузырьки оставляют после себя шрамы.
При развитии легкой или средней формы ветряной оспы и отсутствии необходимости прохождения стационарного лечения, нужно постараться создать ребенку комфортные условия:
- В первую очередь обеспечить постельный режим на протяжении 9 дней, как можно чаще менять постельное белье и одежду ребенка.
- Следует давать больному много жидкости, исключить из его рациона соленое, кислое и острое.
- Высыпания на теле можно обработать зеленкой, при формировании сыпи на слизистых – требуется полоскание противомикробными средствами.
- Для снижения температуры тела дают Ибупрофен или Парацетамол. Не рекомендуется давать детям Аспирин.
- Нужно предотвратить расчесывание ранок – подрезать ребенку ногти или надеть перчатки из хлопчатобумажной ткани.
- Обильное потоотделение вызывает сильный зуд – значит не нужно слишком тепло одевать ребенка, допустимо принятие душа под теплой комфортной водой без вытирания жестким полотенцем.
Многие родители задают вопрос о возможности прогулок. В хорошую погоду и при нормальной температуре гулять нужно – но делать это недолго, устраняя контакты с людьми во избежание их заражения или развития осложнения у самого малыша из-за присоединения дополнительной инфекции на фоне ослабленного иммунитета.
Следует отметить, что современные способы терапии ветрянки имеют высокую эффективность и наносят организму больного меньше вреда. К ним относятся:
- Обработка кожи – это неотъемлемый этап лечебного процесса. Для уменьшения зуда при высыпаниях и предупреждения формирования рубцов требуется применение мягко действующих антисептиков и антигистаминных средств. К ним относятся: Цинковая мазь, Мирамистин и другие аналогичные лекарства.
- Самым эффективным противовирусным препаратом при лечении ветрянки является Ацикловир. Он разрушает структуру герпеса.
- Ибупрофен и Парацетамол помогут быстро нормализовать температуру, но давать их требуется только при подъеме показателей больше 38,5.
- Соблюдение правил гигиены.
- Если ребенок отказывается есть, не нужно заставлять. Следует увеличить объем выпитой жидкости.
- Самыми подходящими напитками для этого являются теплый компот или теплый слабо заваренный чай.
- В лечении обязательно применяются витамины, в меню включаются фрукты и овощи. Это поможет укрепить ослабленный болезнью иммунитет.
Ускорить течение заболевания не получится. При первых признаках требуется немедленно обратиться к врачу и дальше следовать его назначениям. Это позволит предотвратить развитие негативных последствий.
Важно знать, что лучше переболеть ветряной оспой, пока ребенок не вырос, так как после выздоровления в организме сохраняются антитела. Несмотря на характер патологии, ее дискомфорт она проявляется у человека всего 1 раз за всю жизнь.
Доктор Комаровский рассказывает о важных этапах лечения ветряной оспы у ребенка, о принципах профилактики осложнений и способах облегчения состояния.источник
Повторная ветрянка у детей наблюдается редко. Как правило, после выздоровления вырабатывается достаточно стойкий иммунитет и рецидив отсутствует, но имеет место быть. Чтобы ребенок заболел ветрянкой второй раз должны быть довольно веские обстоятельства и причины.
На самом деле, после выздоровления вирус, вызвавший болезнь, никуда не уходит, а остается в организме в нервных ганглиях. Он может оставаться там всю жизнь в неактивном состоянии и никак себя не проявлять. Активизировать вновь может переохлаждение организма, сильный стресс, низкий иммунитет. Если имел место провоцирующий фактор, то ребенок любого возраста может переболеть ветрянкой 2 раза.
Причин рецидива несколько:
- Врачебная ошибка. В один из двух раз, когда ребенок болел, врач мог ошибиться и поставить неправильный диагноз. По своим проявлениям ветряная оспа схожа с такими заболеваниями, как импетиго, строфулюс, стрептодермия, герпангина, простой герпес и даже с укусами некоторых насекомых. Не редки случаи, когда диагностируется повторная ветрянка у детей, симптомы которой схожи со многими другими заболеваниями, в то время как на самом деле у малыша опоясывающий лишай.
- Ранний возраст. Если в первый раз малыш болел ветряной оспой еще в раннем детстве, а точнее в младенчестве, то иммунитет у него мог и не выработаться, так как иммунная система человека формируется к 3-4 годам. А если еще и находился на естественном вскармливании, то антитела, находящиеся в грудном молоке, помогли перенести заболевание с минимальными негативными симптомами.
- Нарушения иммунной системы. Вопрос о том, сколько раз можно переболеть ветрянкой, интересует и родителей тех детей, в анамнезе которых есть различные нарушения иммунной системы вследствие таких обстоятельств, как:
- иммунодефицит (приобретенный);
- прием глюкокортикостероидов;
- ВИЧ;
- химиотерапия;
- раковые опухоли, в том числе рак крови;
- Пересадка внутреннего органа.
- Легкая форма. В легкой форме протекания заболевания существует два подвида:
- стертая – высыпания единичны и имеют небольшие размеры;
- абортивная – стадия формирования пузырька в этой форме пропущена, а образуется сразу папула, температура тела при этом не повышается.
Через несколько дней после того, как вирус, вызывающий заболевание, начинает активно размножаться в организме, резко ухудшается самочувствие. На начальном этапе появляется головная боль, головокружение, снижается активность, повышается утомляемость. Затем у ребенка начинает зудеть кожа, повышается температура тела. Через несколько дней появляется сыпь в виде маленьких пузырьков, которые не проходят около 7 дней.
Повторная ветрянка у детей развивается по такому механизму:
- Ухудшение самочувствия, потеря аппетита (из-за язвочек во рту и в гортани может болеть горло), температура.
- Тело покрывается волдырями, внутри которых мутная жидкость.
- Через время они лопаются, оставляя после себя прыщи.
- Затем язвочки покрываются коркой.
- Под конец заболевания корка высыхает и отпадает.
Специалисты отмечают тяжесть повторного течения ветряной оспы – высокая температура держится достаточно долго и сбить ее сложно, унять зуд также практически невозможно, даже обработав кожу специальными средствами. Нередки серьезные осложнения, особенно, если произошло вторичное наслоение инфекции. Зарегистрированы случаи, когда последствием после данного заболевания была частичная или полная потеря зрения, невралгия постгерпетического характера, глухота, пошатывания при передвижении, энцефалит, менингит. Зачастую обостряются имеющиеся хронические недуги. Все эти особенности имеют место быть, если в первый раз ребенок перенес недуг в младенчестве, либо в легкой форме.
Побороть высокую температуру при вторичной ветряной оспе помогут средства с Парацетамолом. Антигистаминные препараты частично снимут зуд, а дискомфорт на коже можно ослабить при помощи зеленки, фукорцина.
Больному ребенку запрещается принимать ванну, да и вообще мочить высыпания в период их активного роста (обычно это первые 3 дня). Врачи рекомендуют смазывать кожу увлажняющим кремом – это поможет избежать шрамов. Для тех, кому «посчастливилось» переболеть ветрянкой дважды, также, как и в первый раз, не маловажен постельный режим, обильное питье и специальная (молочная) диета. В случае развития тяжелого состояния дополнительно назначают противовирусные медикаментозные средства.
Если малыш жалуется на боль в горле при приеме пищи, то врачи советуют прибегать к полосканию фурацилином, травяными настойками или сборами. Фурацилин оказывает антибактериальное воздействие. Таблетку (0,2 гр) растворить в 100 мл воды. Полоскать через каждые 2-3 часа.

Столовая ложка травяного сбора из ромашки, семян льна, эвкалипта и календулы, залитая кипятком и настоянная в течение 30 минут, станет эффективным средством в борьбе с язвочками во рту. Полоскать 3 раза в течение дня.
Профилактические меры повторного заражения ветрянкой заключаются в ведении вакцины «Варилрикс», которая защищает на 7-20 лет. Делается на платной основе.
Дабы избежать врачебной ошибки, следует обращаться не к рядовому педиатру или врачу общей практики, а к инфекционисту. Также необходимо 2 раза сдать кровь из вены на серологический анализ. При ветрянке количество титров антител увеличивается примерно в 4 раза.
Информацию о том, может ли быть ветрянка второй раз у ребенка должны знать те родители, дети которых находятся в группе риска:
- имеют слабый иммунитет;
- имеют хронические болезни;
- первое заражение было в раннем возрасте, либо протекало в легкой форме.
источник
С такой детской инфекцией, как ветряная оспа, сталкивается в своей жизни практически каждый человек. Зачастую эту болезнь диагностируют в возрасте старше двух лет, но иногда ветрянка бывает и у грудничков.
Опасна ли эта инфекционная болезнь для деток младше года, болеют ли ветрянкой новорожденные дети и что делать родителям, если у крохи в столь раннем возрасте началась ветряная оспа?
Если мама переболела ветрянкой до беременности, первые 6 месяцев малютка защищен от возбудителя этой инфекции благодаря полученным от матери антителам во время вынашивания и при грудном вскармливании.
Заражение грудного малыша вирусом Varicella Zoster, вызывающим у человека ветрянку, возможно такими путями:
- Внутриутробно от мамы, которая не болела ветряной оспой до беременности и заразилась вирусом в период вынашивания. Особенно опасно, если заражение происходит в первые 12 недель беременности, так как вирус Varicella Zoster в этом случае провоцирует развитие у плода серьезных патологий. Когда возбудитель попадает к малышу в последние дни беременности (за 5 дней до родов), он становится причиной врожденной ветрянки. Если же заражение происходит позже 12 недели, а болезнь у женщины начинается раньше, чем неделю до родов, кроха успевает получить от болеющей мамы достаточно антител, поэтому ветрянка может никак не проявиться.
- Воздушно-капельным путем от болеющего ветрянкой ребенка или взрослого. Обычно такое заражение происходит в возрасте старше 6 месяцев, когда защита материнскими антителами исчезает, и кроха становится восприимчивым к вирусу Varicella Zoster. Если он будет в одном помещении с больным ветрянкой, например, если инфекция выявлена у старшего братика или посещающей детский сад сестры, то риск заражения очень высокий.
Известно, что инкубационный период при ветряной оспе составляет в среднем 10-21 день. При этом чаще всего у деток от 6 месяцев до года этот период, в течение которого вирус развивается в организме крохи и никак себя не проявляет, укорачивается до 7 дней.
Первыми симптомами ветряной оспы у грудничка являются ухудшение аппетита и сна, беспокойное поведение, слабость. Вскоре у младенца повышается температура тела (иногда лишь до 37-38 градусов, но у многих карапузов бывает и более высокая температура) и возникает сыпь. Высыпания появляются сначала на туловище, затем на голове и на конечностях.
Элементы сыпи постепенно меняют форму – сначала они выглядят, как пятна, затем становятся похожими на укусы комаров (папулами) и очень быстро преобразуются в пузырьки, наполненные прозрачной жидкостью. Вскоре такие пузырьки подсыхают, и на их поверхности появляются корочки.
В то время как одни пузырьки подсохли, рядом на чистой коже появляются новые пятнышки, которые тоже превращаются в везикулы. Если не расчесывать эту сыпь, в течение нескольких недель корочки отпадают, не оставляя каких-либо следов.
Течение ветрянки в возрасте до года бывает как легким, так и тяжелым. Если младенец переносит инфекцию легко, его общее состояние меняется незначительно, а сыпь бывает представлена лишь единичными элементами. Однако из-за незрелого иммунитета у малюток до года тяжелые формы ветрянки – не редкость.
У новорожденных, заразившихся от мамы непосредственно перед родами, болезнь также протекает очень тяжело. В таком случае у крохи очень высокая температура, много пузырьков и возможны осложнения (энцефалит, пневмония, гепатит и другие).
- Если болезнь протекает легко, ее лечат в грудном возрасте только симптоматически и в домашних условиях. Тяжелое течение требует госпитализации и назначения противовирусных средств.
- Чтобы снизить температуру, младенцам дают парацетамол или ибупрофен, уточнив дозировку у педиатра.
- Для обработки пузырьков можно пользоваться бриллиантовым зеленым, лосьоном Каламин или суспензией Циндол на основе оксида цинка. При сильном зуде на кожу младенцу старше месяца можно наносить гель Фенистил.
- Если пузырьки появились у грудничка во рту, на половых органах или на других слизистых оболочках, их можно промывать травяным настоем (например, ромашковым) или раствором фурациллина. Образовавшиеся на слизистых ранки можно обработать облепиховым маслом, а если они сильно беспокоят малыша, то смазать одним из обезболивающих гелей, применяющихся при прорезывании зубов.
- Важно предотвратить расчесывание везикул, поэтому грудничку с ветрянкой надевают рукавички, а если зуд очень выраженный, обращаются к врачу для подбора антигистаминного средства.
- Купать младенца с ветрянкой не запрещено, так как гигиенические процедуры помогают уменьшить зуд. При этом ванна не рекомендуется в период высокой температуры. Если же самочувствие карапуза нормализовалось, избегать купания не нужно. Однако при водных процедурах следует соблюдать некоторые рекомендации – не перегревать воду, не использовать моющие средства и мочалку, не тереть после купания полотенцем.
- Если течение ветрянки у грудничка тяжелое, врач назначает противовирусные средства, например, Ацикловир – препарат, который воздействует на вирус Varicella Zoster, блокируя его размножение в детском организме. Такое лекарство в очень тяжелых случаях вводят малютке внутривенно, а также наносят на везикулы в форме мази.
- В случае, когда мама заболела ветряной оспой за пять дней до родов или позже, новорожденному сразу после рождения вводят иммуноглобулин, помогающий уничтожить вирус Varicella Zoster. Также таким малышам обязательно вводят Ацикловир.
Если будущая мама никогда не болела ветряной оспой и задумывается о том, как защитить от ветрянки и себя в период вынашивания, и кроху в животике, лучшим вариантом будет вакцинация. Сделать прививку от ветрянки рекомендуют минимум за 3 месяца до планируемой беременности. А так как вакцину против ветрянки во взрослом возрасте вводят дважды с промежутком 6-10 недель, то обратиться для прививки в поликлинику следует еще раньше.
Деток старше шести месяцев можно защитить от заражения от старшего ребенка в семье посредством изоляции заболевшего малыша в период наибольшей заразности и частой влажной уборкой в квартире (вирус весьма нестоек вне тела человека).
Но, так как ребенок с ветрянкой становится заразным, когда никаких клинических проявлений болезни еще нет (в последний день инкубационного периода), в полной мере защитить грудничка от ветряной оспы в ситуации, когда старший ребенок «принес» ее из сада или школы, не получится.
источник
Каждый ребёнок временами заболевает. Дети склонны к заражению разными типами вирусных инфекций, так как существует много шансов подвергнуться воздействию вируса, который присутствует в воздухе, воде, на поверхностях, полах, игрушках. Может ли быть повторная ветрянка у детей?
Ветряная оспа является очень заразной болезнью и может легко распространяться от одного ребёнка к другому. Ветрянка является одним из распространённых заболеваний, которое дети вынуждены переносить.
Ветрянка, также известная как ветряная оспа, поражает большинство детей. Заражение и развитие болезни происходит из-за вируса varicella-zoster.

В большинстве случаев длина инкубационного периода ветрянки составляет около двух недель, а это означает, что ребёнок впервые проявит симптомы заражения через 14 суток после контакта с вирусом.
Внешние проявления выглядят как красные нарывы и высыпания на коже, которые зудят и преобразуются в пузырьки с жидкостью внутри. По мере прогрессирования инфекции пузырьки начинают заживать и подсушиваться, образуя корки, которые затем отпадают от тела.
У некоторых детей будет только несколько пятен и высыпаний, в то время как у других детей всё тело будет поражено сыпью.
Однако у некоторых детей симптомы ветрянки могут появляться уже в течение семи дней после контакта с вирусом или уже спустя 21 день.
Основной признак – это характерная сыпь. Поэтому родителям важно знать этапность её появления:
- на теле ребёнка начнут появляться красные высыпания, похожие на волдыри;
- сыпь может возникать лишь на некоторых частях тела или распространяться, покрывая всё туловище;
- сыпь обычно появляется небольшими группками;
- иногда сыпь может появляться даже с внутренней стороны губ ребёнка и ушей;
- кроме того, сыпь может присутствовать на ладонях, а также на подошвах ног или вокруг поясницы;
- вначале сыпь начнёт появляться в виде крошечных красных пятен, которые вскоре станут зудеть. Через несколько дней она будет выглядеть как блистер, а зуд увеличится;
- на следующий день или через день пузырьки начнут заполняться прозрачной жидкостью, которая постепенно станет мутной (в ближайшие несколько дней). В конце пузырьки подсыхают, сверху формируется корка;
- через неделю или две корки медленно начнут отслаиваться от пузырей и сойдут с тела ребёнка;
- новая сыпь также может появиться спустя первые 3 — 5 суток от начала высыпания. В этом случае новые высыпания обычно объединяются в группы (волны) и образуют разные группы высыпаний.
От ветрянки могут быть осложнения:
- бактериальное инфицирование открытой ранки может повредить кожу, иногда вызывает рубцевание, особенно если ребёнок царапает воспалённую область. Бактериальная стрептококковая кожная инфекция является, по сути, частым осложнением ветрянки у детей;
- другие осложнения встречаются гораздо реже. У детей может быть затронута центральная нервная система. Нарушение мозжечковой части мозга проявляется неустойчивостью походки, головокружением, тремором и изменённой речью;

- другие осложнения включают заражение крови (сепсис) и обезвоживание;
- пневмония является более распространённым осложнением у подростков. Смерть от ветрянки может возникать даже у здоровых пациентов.
Есть люди с определёнными заболеваниями, которые в большей степени подвержены серьёзным осложнениями и смерти. К таким состояниям и пациентам относятся:
- вирус иммунодефицита человека (ВИЧ или СПИД);
- волчанка или другие аутоиммунные заболевания;
- лейкемия и другие виды рака;
- люди, принимающие иммуномодулирующие препараты (препараты, связанные с кортизоном, ингибиторы фактора некроза опухолей и химиотерапия);
- люди, перенёсшие трансплантацию;
- беременные.
Врождённая ветряная оспа вызывает многочисленные внутриутробные нарушения, к примеру, рубцевание кожи и повреждение конечностей. К счастью, очень-очень редко. Новорождённые, мамы которых заболели ветрянкой за 5 дней до родов, или малыши, заразившиеся спустя два дня после собственного рождения, подвергаются наибольшему риску тяжёлой ветрянки.

Специфического лечения varicella-zoster у детей нет, так как это больше похоже на наблюдение и ожидание, когда инфекция пройдёт. Большинство методов лечения ветряной оспы направлены на снижение симптомов. С чувством зуда, которое испытывает ребёнок во время ветрянки, особенно сложно справиться.
Существует несколько способов облегчения зуда в домашних условиях:
- возьмите несколько марлевых прокладок и пропитайте их раствором соды и воды. Поместите марлю на сыпь вашего ребёнка, чтобы обеспечить на некоторое временное облегчение от ощущения зуда;
- проконсультируйтесь с врачом о безопасности использования определённых кремов или лосьонов, содержащих каламин. Известно, что каламин успокаивает кожу и может дать некоторое облегчение ребёнку от зуда;
- в случае если зуд слишком суровый и ребёнок не может его контролировать, врач, скорее всего, назначит антигистаминный препарат, который уменьшит зуд.
Для снижения температуры у ребёнка врач назначить дозу Парацетамола или Ибупрофена. Удостоверьтесь, что вы даёте только то, что назначает доктор, следуйте дозировке.
Если состояние вашего ребёнка тяжёлое, врач назначит антивирусные препараты.
Прогноз неосложнённой ветрянки обычно хороший, если болезнь переносится в детстве. И даже у многих взрослых людей она проходит относительно легко. Большинство переболевших никогда не испытывают симптомы ветряной оспы снова после первого появления, и они невосприимчивы к ветрянке другого человека, так как вирус остаётся бездействующим в нервной системе.
У любого, у кого была ветряная оспа, позднее может развиться опоясывающий лишай, даже у детей. Хорошей новостью является то, что так называемая повторная ветрянка у детей и подростков со здоровой иммунной системой довольно редко встречается.
Возбудитель один и тот же, но клиническое проявление очень отличается из-за механизмов, опосредованных иммунной системой. Первичное инфицирование varicella-zoster вызывает ветрянку, а реактивация вызывает опоясывающий лишай.
Опоясывающий лишай – это инфекция вирусного генеза, проявляющаяся в виде сыпи, вызванной инфекцией нервов. Опоясывающий лишай обычно проявляется как полоса раздражённой кожи и цепочка волдырей на одной стороне грудной клетки или спины, но это может происходить где угодно на теле, в том числе на лице и вблизи глаз. Эта характерная сыпь имеет полосовой рисунок, который распространяется только на одну сторону тела (справа или слева) и обычно не пересекает среднюю линию. Обычно опоясывающий герпес встречается только у детей с нарушенным иммунитетом.
Опоясывающий лишай, как ветрянка, является очень заразной болезнью. У любого, кто контактирует с ребёнком, имеющим опоясывающий лишай, будет развиваться ветрянка, а не лишай. В среднем, период, в течение которого болезнь может длиться, составляет от двух до четырёх недель. Когда заболевание пройдёт все свои этапы развития, инфекция исчезает сама.

Врачи не могут с точностью определить, почему вирус внезапно вспыхивает снова после нескольких месяцев или лет бездействия. Это, возможно, вызывается тем, что наша иммунная система делается легкоуязвимой к инфекциям по мере старения, что может объяснить, почему опоясывающий герпес чаще всего развивается у людей пожилого возраста.
У детей, у которых была ветряная оспа, высок риск развития опоясывающего герпеса, если их иммунная система ослаблена после болезни или в результате приёма некоторых лекарств.
Опоясывающий лишай обычно начинается со жжения, покалывания, зуда в области, где сыпь будет в конечном итоге развиваться. Иногда эта боль может быть сильной, и ребёнок будет жаловаться на чрезвычайную чувствительность кожи. Этот дискомфорт обычно возникает за несколько дней до проявления видимой сыпи.
Часто дети будут также испытывать другие ассоциированные симптомы, такие как:
- головная боль
- лихорадка и озноб
- недомогание
- тошнота
- ломота в теле
- увеличение лимфатических желёз.
Спустя несколько дней с начала дискомфорта на коже (или, что бывает редко, спустя несколько недель) появляется характерная герпесная сыпь. Сначала она проявляется как скопление небольших красных пятен, которые в конечном итоге превращаются в маленькие пузыри.
Эти наполненные жидкостью пузыри в конечном счёте разрываются, и маленькие язвочки начинают медленно подсушиваться и покрываться корочкой. Корки отваливаются через несколько недель, и сыпь исчезает примерно через две — четыре недели.
В подавляющем количестве случаев опоясывающий герпес можно диагностировать самостоятельно.
Но необходима срочная медицинская помощь в следующих ситуациях:
- если высыпания появляются на лице. Есть вероятность, что сыпь распространится на глаза, что может сильно повредить зрение ребёнка. Врач примет меры с целью воспрепятствовать распространению инфекции на глаза;
- если у ребёнка ослабленная иммунная система. Могут случиться такие осложнения, как поверхностные стрептококковые инфекции кожи и другие проблемы, связанные с нервами (лицевой паралич, нарушение равновесия и проблемы со слухом). В некоторых редких случаях сообщается о воспалении головного мозга;
- болезненные высыпания. Если ребёнок жалуется, что сыпь очень болит и зудит;
- вы не уверены, что сыпь – это опоясывающий лишай;
- никаких признаков исцеления даже после 14 дней.
Если подозреваете, что у ребёнка развивается опоясывающий герпес, лучше сразу же обратиться к специалисту для диагностики.
В целом опоясывающий герпес проходит самостоятельно, с лечением или без него, и не вызывает каких-либо тяжёлых состояний.
В редких случаях лишай может вызвать осложнения:
- постоянная боль (постгерпетическая невралгия). Повреждённые нервные волокна на коже посылают беспорядочные импульсы в мозг, что вызывает боль, которая может продолжаться долгое время после исчезновения сыпи;
- проблемы со зрением. Если лишай развивается на глазах или вблизи их, это может привести к слепоте;
- инфекции кожи. Сыпь может инфицироваться бактериями, что приводит к проблемам с кожей (к стрептодермии, например);
- нарушения нервной системы. Герпес на лице может захватывать различные нервы, которые соединяются с мозгом. Это может вызвать проблемы, связанные с нервами (паралич лица, нарушение слуха и проблемы с равновесием). Редко герпес приводит к энцефалиту.
Врач может самостоятельно поставить диагноз на основании отличительного вида и распределения характерной сыпи, не прибегая к лабораторным методам исследования. Болезненная, цепочечного вида сыпь, которая локализована на определённых участках кожи, является признаком опоясывающего герпеса.

Терапия опоясывающего герпеса направлена на уменьшение воздействия вируса, а также на купирование боли.
Подавляющее количество случаев опоясывающего герпеса можно лечить дома. В некоторых ситуациях детям с ослабленным иммунитетом или детям с тяжёлыми симптомами и/или осложнениями может потребоваться госпитализация.
Противовирусные препараты. Используются в борьбе с вирусом varicella zoster. Эти препараты помогают сократить течение болезни, уменьшить тяжесть болезни и ускорить заживление поражений кожи. Они также помогут предотвратить возможные осложнения, которые иногда встречаются. Противовирусные препараты наиболее эффективны при начале их применения в течение 3 суток от первого появления сыпи, однако в отдельных случаях опоясывающего герпеса (например, у пациента с ослабленным иммунитетом) их можно начать принимать через 72 часа.

- Средства для уменьшения болезненности. Некоторые врачи назначают местные кремы или спреи, кожные повязки или пероральные препараты, чтобы минимизировать боль, вызванную вирусом. В отдельных случаях для борьбы с болью могут быть рекомендованы лекарства, такие как Парацетамол, Ибупрофен.
- Лечение воспаления. Если сыпь распространяется на глаза (что является основным осложнением опоясывающего герпеса), врач назначит противовирусные препараты вместе со стероидами для уменьшения высыпаний. Иногда местные кортикостероиды помогают в уменьшении воспаления кожи, хотя их необходимо применять только под руководством врача.
- Лекарства для уменьшения зуда. Врач выпишет антигистаминные препараты, чтобы уменьшить зуд сыпи.
- Уход за повреждённой кожей. Уход за кожной сыпью можно обеспечить домашними средствами, и это может принести некоторое облегчение симптомов. Каламинный лосьон наносится местно на сыпь, чтобы уменьшить зуд. А прохладные мокрые компрессы действуют успокаивающе.
Опоясывающий лишай нельзя вылечить полностью, так как вирус редко уничтожается любым противовирусным препаратом. Однако его появление и развитие может быть эффективно приостановлено. Сильная иммунная система не позволяет вирусу повторно активироваться и размножаться.
Поэтому детей с герпесом следует обеспечивать здоровым питанием, богатым белками и витамином С на протяжении всей их жизни. Это лучшая профилактическая мера против опоясывающего лишая.
Таким образом, повторная ветрянка (также известная как зостер или опоясывающий лишай) представляет собой болезненную кожную сыпь, вызванную вирусом, который отвечает за ветряную оспу — varicella-zoster. Даже если у ребёнка была ветряная оспа в прошлом, он всё равно может заболеть опоясывающим лишаем. Это случается потому, что вирус ветряной оспы остаётся в организме, находится в состоянии покоя в нервных ганглиях и может активироваться много лет спустя.
Непонятно, почему вирус снова пробуждается, у некоторых это никогда не происходит. Но исследователи считают, что вирус запускается, когда иммунная система ослабляется с возрастом или в условиях стресса.
Опоясывающий лишай менее заразен, чем ветряная оспа. Тем не менее вирус ветряной оспы может распространяться от ребёнка с зостером к ребёнку, у которого никогда не было ветряной оспы. У несчастного реципиента может развиться ветрянка, а не опоясывающий герпес.
источник
Ветрянка передается воздушно-капельным путем и начинается при попадании в организм вируса, также вызывающего опоясывающий герпес. Переносчиком инфекции является больной человек, который представляет опасность за сутки до высыпаний и еще 5 дней после появления сыпи. Ветрянка у детей до года встречается нечасто, обычно болеют дети в возрасте от года до семи лет.
Сколько болеют ветрянкой дети, зависит от иммунитета и аллергической настроенности заболевшего. Большинство детей переносит заболевание быстро и легко.
- С момента попадания вируса в организм до появления первых признаков заболевания может пройти немало времени. Если ребенок заразился, не ранее чем через неделю вы поймете, что у него ветрянка. Инкубационный период заболевания длится от 1 до 3 недель. Таким образом, начальная стадия ветрянки у детей обычно проходит бессимптомно.
- О том, что заражение произошло, родители узнают, когда у ребенка резко повышается температура и после этого появляется сыпь. Температура при ветрянке у детей может достигать 39-40 градусов. Она появляется за день-два до сыпи, а чаще – одновременно с ней. Зная, как начинается ветрянка у детей, вы не перепутаете ее с банальной ОРВИ. Если температура уже поднялась, при этом ребенок также жалуется на озноб, слабость, головную боль и боль в пояснице, необходимо следить за высыпаниями на коже – очень вероятно, что у ребенка ветрянка.
- Сыпь при ветрянке появляется стремительно: ребенок покрывается розовыми пятнами диаметром 2-4 мм, которые за несколько часов превращаются в волдыри с жидкостью внутри и красным окаймлением снаружи. Через 1-3 дня сыпь подсыхает, на ее поверхности образуются темные корочки, которые отпадают на второй-третьей неделе болезни.
Легкая форма ветрянки у детей характеризуется единичными высыпаниями. При тяжелом протекании болезни высыпания на теле обильны и появляются в несколько этапов. При этом на коже ребенка может быть сыпь сразу нескольких видов: как с подсыхающими корочками, так и свежие розовые пятна.
Высыпания появляются не только на коже ребенка, но и на слизистых оболочках: на глазах, в области паха, во рту. Ветрянка у детей во рту доставляет серьезный дискомфорт и может быть причиной капризности и отсутствия у заболевшего аппетита.
Сильный зуд при ветрянке у детей заставляет их расчесывать прыщики, в результате чего могут образовываться рубцы. Нужно постараться объяснить ребенку, что их не нужно трогать.
Температура при ветрянке, в среднем, держится от 2 до 5 дней, в тяжелых случаях – до 10 дней. Новые высыпания появляются в период от 2 до 9 дней. Заразным ребенок считается еще 5 дней с момента появления последних высыпаний.
Если в детском саду выявлена ветрянка у детей, сколько дней пройдет до заражения, и как долго ребенок будет болеть – нельзя сказать наверняка. Чтобы остановить распространение заболевания, педиатры рекомендуют 21-дневный карантин для детей, контактировавших с больными ветрянкой.
У родителей возникает множество вопросов, если у ребенка ветрянка: можно ли купать ребенка, можно ли пользоваться гелем для душа или кремом для кожи?
Все зависит от формы ветрянки у детей. Если болезнь протекает тяжело, у ребенка высокая температура или нагноения и язвочки на коже – с водными процедурами лучше повременить. Если ребенок чувствует себя хорошо, сыпь подсыхает – от гигиенических процедур будет только польза. Купание в теплой воде со слабо разведенным раствором марганцовки поможет снять зуд и подсушит сыпь.
Специфического лечения ветрянка обычно не требует. Но для ускорения процесса выздоровления часто назначают противогерпесные препараты. Для снижения температуры рекомендуются парацетамол и ибупрофен, для устранения зуда антигистаминные средства, слабый раствор марганцовки, а также зеленка, ставшая уже традицией при лечении ветрянки. В редких случаях тяжелого протекания инфекции и осложнений педиатр может назначить антибиотики.
Вопрос о том, надо ли предотвращать заражение ребенка ветрянкой, остается открытым. Некоторые родители сознательно приводят своего малыша в гости к ребенку, болеющему ветрянкой, чтобы он заразился, переболел и получил иммунитет естественным образом, ведь ветрянка осложнения у детей вызывает редко, а вот у взрослых протекает тяжело и не всегда без последствий.
Профилактика заболеваний требуется, если в доме маленький ребенок. Ветрянка у грудных детей – редкость. До 6 месяцев дети, находящиеся на грудном вскармливании, защищены антителами матери. Если ребенку месяц, ветрянка, скорее всего, обойдет его стороной, хотя если заболели старшие брат или сестра, с которыми малыш постоянно контактирует, заражение возможно.
Лучшим средством профилактики является прививка от ветрянки детям. В зависимости от вида вакцины, она вводится однократно или двукратно.
Прививку необходимо делать заранее, пока эпидемия ветрянки не началась. Но если у малыша был контакт с заболевшим, и с этого момента прошло не более 72 часов, с помощью экстренной прививки можно затормозить развитие вируса в организме.
Если ваш ребенок заболел ветрянкой, направьте свои усилия на предотвращения зуда, расчесывания и нагноения сыпи, ведь если прыщи не трогать, заболевание не оставит на коже ни следа. Если ребенок еще не болел ветрянкой, можно рассмотреть вопрос о его вакцинации.
источник
Практически все родители детей дошкольного возраста, которые посещают детский сад, готовы к тому, что их ребенок может заразиться ветрянкой. Практически все, но не мы.
Ведь ни я, ни муж не болели в детстве, а заболеть во взрослом возрасте столь детской болезнью не только некрасиво, морально сложно, но и опасно.
К сожалению, уберечься от ветряной оспы мы не смогли, и в декабре 2017 года слегли всей семьей. Как известно, инкубационный период ветряной оспы 21 день, поэтому с первого дня высыпаний у старшего, мы сидели в ожидании: «Кто следующий, а главное когда?!»
Ровно через 2 недели первые признаки появились у нас с мужем, а на следующий день и у младшего.
В зеленке было всё: мы, одежда, постель, стулья, мобильный телефон.
Сразу хочу отметить, что применение зеленки необязательно и не спрашивайте: «Зачем зеленка?». Я знаю, что есть множество других лекарственных средств о которых будет написано чуть ниже.
Зеленка — мой личный «древний» выбор! Нам было весело, ведь болели мы все! Муж рисовал на мне, а я на нём! Всё равно нас никто не видел, а отмывается это все очень легко, главное знать несколько «лайфхаков».
Я не врач и вся статья — это не более чем история болезни моей семьи.
Немного о самой болезни:
Ветрянка или ветряная оспа – инфекционное вирусное заболевание, сопровождавшееся интоксикацией и пятнисто-пузырьковыми высыпаниями на коже и слизистых оболочках.
Взрослый или ребенок, заболевший ветряной оспой, считается заразным за три дня до появления первых высыпаний и лишь спустя пять дней после появления последнего элемента сыпи уже не является носителем инфекции.
От момента проникновения возбудителя в организм и до того как появятся первые симптомы проходит в среднем от 10 и до 21 дня, чаще всего заболевание развивается спустя две недели после заражения.
Болезнь развивается на протяжении 7-10 дней, по истечении этого срока новых пятен уже не появляется, а корочки на пузырьках подсыхают и отпадают.
Основные симптомы и признаки:
- слабость
- головная боль
- озноб
- отказ от пищи
- повышение температуры
- кожная сыпь в виде красных пятнышек, которые преобразовываются в пузырьки с прозрачным экссудатом
- интенсивный зуд, сильно беспокоящий ребенка
- недомогание и вялость
- раздражительность и плохой сон
При сильном зуде, ребенок и даже взрослый, могут расчесывать пузырьки, что приводит к инфицированию и к образованию в дальнейшем небольших рубчиков.
При появлении первых пузырьков ветрянку уже ни с чем не спутаешь. В обязательном порядке как для взрослых, так и для детей, вызываем врача, который назначит лечение и подтвердит заболевание. Все данные о заболевших передаются в санэпидемстанцию, а также в учебное заведение для продления карантина.
Со времен наших мам и бабушек, болезнь обросла множеством мифов, некоторые из них я хочу Вам сейчас привести ниже:
МИФ #1 НЕЛЬЗЯ КУПАТЬСЯ!
В это до сих пор верят наши мамы и бабушки! Первое, что сказала мне свекровь, когда узнала, что мы с ветрянкой: «Мыться ни в коем случае нельзя», первое, что сказала мне молодая врач-педиатр: «Купаться!»
Именно соблюдение гигиенических мер препятствует присоединению вторичных осложнений и других кожных инфекций.
Главное в этом деле — отсутствие повышенной температуры!
МИФ #2 ВЕТРЯНКА ЛЕЧИТСЯ ЗЕЛЕНКОЙ
Зеленка лишь слегка подсушивает высыпания, за счет содержания в ней спирта! Зеленка служит лишь маркером, благодаря которому, можно проконтролировать когда на теле появится последний прыщик.
МИФ #3 ВЕТРЯНКОЙ БОЛЕЮТ ТОЛЬКО ОДИН РАЗ
К сожалению, это не так. Повторная ветрянка возможна и у детей, и у взрослых с сильно ослабленным иммунитетом. Повторная ветрянка у детей проявляется интенсивней, её симптомы намного сильнее и хуже переносятся больным.
Степень протекания болезни разная:
- Легкая степень — температура до 38 градусов. Общее состояние удовлетворительное. Единичные элементы сыпи на всей поверхности тела, которые не достигают полного развития. Могут быть представлены пятнами или узелками.
- Средняя степень — температура до 39 градусов, держится до 7 дней. Выраженная интоксикация – слабость, потеря аппетита. Большое количество высыпаний.
- Тяжелая степень — лихорадка 39-40 градусов до 9 дней. Сильная интоксикация – ломота в теле, сильная слабость, апатия, тошнота, рвота. Большое количество высыпаний на коже и слизистых оболочках.
У нас было всё! Муж переболел в легкой форме, дети в средней, а я в тяжелой. Признаюсь честно, я даже рыдала от того как мне было плохо. Сильнейшей интоксикации, температура, которую жаропонижающие приглушали на несколько часов, а потом все по новой.
Лечение ветряной оспы:
1. Жаропонижающие: так как при заболевании возможно увеличение температуры тела и лихорадка, врачи рекомендуют применять жаропонижающие средства (Парацетамол, Ибупрофен и их аналоги)
2. Антигистаминные: уменьшают кожный зуд (Супрастин, Фенкарол, Фенистил)
3. Противовирусные: ускоряют выздоровление, обегчают ход болезни, снижают риск поражения внутренних органов (Ацикловир, Гропринозин)
4. Средства для обработки кожных покровов: 10% раствор марганцевокислого калия (марганцовка); 1% спиртовой раствор бриллиантовой зелени (зеленка), салициловая кислота, Каламин, Циндол)
5. При конъюктивите (к сожалению, даже он может появиться) — капли для глаз (Сульфацил-натрия, настойка чая или ромашки)
Последствия ветряной оспы:
Ветрянка относительно легко переносится, особенно в детском возрасте, не зря её называют «детской болезнью». Однако у 5% больных могут развиваться осложнения, чаще это взрослые люди с ослабленным иммунитетом. Я не буду писать все болезни, которые может вызвать ветрянка, но скажу, что прошло почти 2 месяца, а у меня на теле (благо не на лице) до сих пор вот такие пятна, у мужа и детей их практически нет!
Прививка от ветряной оспы:
Как таковой профилактики ветряной оспы не существует! При контакте с больным заражение 100%!
Но существует прививка от ветрянки с 90%-ной эффективностью.
Длительность иммунитета, приобретенного после вакцинации живой вакциной – 10-20 лет. В будущем у 4-5% привитых после заражения может развиться ветрянка в легкой форме.
Есть противопоказания! Перед вакцинацией необходимо проконсультироваться со специалистом!
Также хочу затронуть вопрос, который интересовал именно нас: можно ли сразу после ветрянки ехать на море?
Именно поэтому нам было важно мазать прыщи именно зеленкой, чтобы четко и точно проконтролировать когда появился последний прыщ. Ведь отменять запланированное заранее не хотелось, а переместить вылет нам все же немного пришлось.
Мы проконсультировались у троих врачей: педиатр, терапевт и инфекционист. Инфекционист нам сказал, что после ветрянки снижен иммунитет и можно заболеть еще чем-нибудь. Терапевт сказала, а чем плохо? Едьте! Море, солнце, хорошо! Педиатр тоже возражать не стала!
Честно признаюсь, что я очень боялась, но все прошло как по маслу! Наш иммунитет выдержал и выдерживает до сих пор!
На последок парочка обещанных лайфхаков:
Когда после болезни со старшим мы вышли гулять в первый раз, мы встретили нашего педиатра, которая была в шоке от того, как мы быстро отмыли зеленку ведь многие ее месяц отмыть не могут, а мы «нашли свою фишечку». Секрет прост: МЫТЬСЯ!
После того, как температура уходила мы начинали тщательно принимать ванну в легком растворе марганцовки КАЖДЫЙ ДЕНЬ, без мочалки, с применением натурального детского средства для купания Ecolab и Natura Siberica.
Применение этих средств сродни настоящим заваркам ромашки, календулы, череды и других полезных трав: кожа успокаивается, прыщи подсушиваются, а зеленка смывается.
Не болейте и будет Вам счастье!
источник
Ветрянка – одна из самых распространенных инфекционных болезней, протекающая с характерной пузырьковой сыпью. Чаще болеют дети 2-6 лет, посещающие детский сад или школу (места с большим количеством людей).
Возбудителем ветрянки является один из вирусов герпеса, который называется Варицелла Зостер и обладает очень большой летучестью (с воздухом может распространяться на расстояния до 20 метров). Вне организма человека вирус сохраняется всего 10-15 минут, быстро гибнет при прямом солнечном освещении и нагревании, поэтому наибольшая заболеваемость приходится на осенне-зимний, ранне-весенний период.
Передача инфекции происходит воздушно-капельным путем (при разговоре, пребывании в одном небольшом непроветриваемом помещении); с потоком воздуха вирус может распространяться на большие расстояния, например, соседние комнаты. Возбудитель ветряной оспы неустойчив во внешней среде и проникает в организм через слизистые оболочки верхних дыхательных путей – через слизистые оболочки носа, рта и глотки. Затем вирус разносится по организму лимфой и кровью, проникает в кожу и слизистые оболочки, где происходит его размножение. Через вещи, предметы и третье лицо вирус не передается.
Источником инфекции является больной ребенок, который становится заразным за 1-2 дня до появления сыпи, и остается заразным в течение первых 5-7 дней после появления последних высыпаний. Заражение также может произойти от больного опоясывающим лишаем.
Считается, что ребенок до 4-5 месячного возраста защищен от болезни (в случае, если мама болела ветрянкой и у женщины присутствуют антитела к вирусу ветряной оспы). Тем не менее, заболеть ветряной оспой могут дети всех возрастов, включая новорожденных. Более 90% заболевших составляют дети в возрасте до 10 лет.
Перенесенное заболевание оставляет стойкий иммунитет, повторные случаи ветряной оспы возможны, но регистрируются очень редко.
Инкубационный период – это промежуток времени от момента проникновения вируса в организм человека и до появления первых симптомов заболевания. Инфекция проникает в ткани, органы, где происходит их накопление, размножение вируса. Длительность инкубационного периода важно знать для того, чтобы понимать, когда ожидать первых проявлений ветряной оспы, а также для проведения карантинных мер.
Как правило, во время инкубационного периода больной человек не заразен для окружающих, но не при ветряной оспе. Выделение микробов со слюной при кашле и чиханье начинается за 1—3 дня до проявления первых признаков ветрянки.
Ветрянка обычно проявляется между 10 и 19-ым днем со дня заражения (инкубационный период составляет 11-21 день, обычно 14-16 дней). Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 часов до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи.
Как заболевание ветряная оспа диагностируется очень легко.
Диагноз ветрянка ставится врачом при наличии сведений о контакте с больным ветряной оспой, характерной сыпи. Когда врач ставит диагноз, он ищет среди корочек свежий прыщик с еще не лопнувшим пузырем.
Ветряная оспа начинается с повышения температуры до 38-39°С (хотя у некоторых детей температура значительна ниже), слабости ребенка, на этом фоне появляются маленькие единичные красные пятнышки, затем в ближайшие часы на их основании образуются пузырьки диаметром 3-5 мм, наполненные прозрачной жидкостью с розовым ободком (их можно сравнить с каплей росы).
На второй день содержимое пузырьков мутнеет, поверхность пузырька становится морщинистой, центр начинает западать. В последующие дни образуются корочки, которые постепенно в течение 7-14 дней подсыхают и отпадают, оставляя красные пятна, которые не бледнеют в течение многих недель. Высыпание обычно происходит не одновременно, а как бы толчками в течение 2-5 дней. Вследствие быстрого изменения каждого пузырька на одном участке тела можно видеть сыпь в разной стадии: пятно — пузырек — корочка. При сдирании корочек и заносе инфекции на коже могут оставаться рубчики. Сыпь сопровождается сильным зудом, может появиться кашель (из-за пузырьков, которые поражают слизистую оболочку).
Обычно сыпь при ветрянке возникает сначала на лице, волосистой части головы, на туловище, затем распространяется на конечности; иногда поражаются слизистая оболочка рта, наружные половые органы, конъюктива глаза. На ладонях и подошвах сыпь отсутствует. Сыпь сопровождается сильным зудом. Ребенок становится вялым, капризничает, у него ухудшается аппетит. Как правило, каждая волна новой сыпи совпадает с ухудшением общего состояния ребенка, больного ветрянкой.
Ветряная оспа проявляется типичной, атипичной и стертой клиническими формами. Типичная ветряная оспа по тяжести течения подразделяется на легкую, среднетяжелую и тяжелую.
Легкую форму ветрянки. Заболевание протекает без подъема температуры или температура тела не превышает 38°С и носит кратковременный характер. Общее самочувствие, как правило, не нарушено, высыпания не обильные, продолжаются 2-3 дня.
Среднетяжелую форму ветрянки – сопровождается повышением температуры до 38-39°C, температура держится на протяжении 3-4 дней. Появляются симптомы интоксикации: головная боль, может быть рвота, нарушается сон и аппетит. Высыпания обильные, особенно на туловище и конечностях, и не только на коже, но и на слизистых рта, наружных половых органов, продолжаются 5-7 дней и сопровождаются кожным зудом. У многих детей со среднетяжелой формой ветряной оспы наблюдается увеличение шейных лимфатических узлов.
Тяжелую форму ветрянки. Температура поднимается до 39-40°C, которая держится в течении 6-9 суток. Самочувствие ребенка значительно ухудшается, у него отмечается головная боль, вялость, рвота, иногда бред, отказ от еды. Высыпания на коже и слизистых обильные, крупные, сопровождаются сильным кожным зудом длительностью 7-8 дней. Очень часто увеличиваются не только шейные, но и подмышечные и паховые лимфатические узлы.
Осложнения при ветряной оспе редкие: это развитие крупа, пневмонии, нефрита, энцефалита (воспаление головного мозга), серозного менингита. Увеличение лимфоузлов может быть реакцией на инфекцию в области высыпаний. Чаще осложнения вызваны с расчесыванием высыпаний и сдиранием корочек, а это способствует присоединению гнойничковой инфекции (стафилококка, стрептококка, пневмококка), что приводит к образованию гнойничков; у детей первых лет жизни развиваются отиты и пневмонии. Осложнения встречаются довольно редко и чаще всего связаны с неаккуратной обработкой высыпаний, что впоследствии приводит к образованию рубцов.
Если мать перенесла ветряную оспу в первом триместре беременности, у плода могут возникнуть тяжелые пороки.
Ветрянка относится к «детским» болезням, но не перенесшие заболевание взрослые также могут быть инфицированы, а с возрастом это заболевание тяжелее переносится.
Профилактика ветрянки состоит в изоляции больных детей до пятого дня после появления последних элементов сыпи. После изоляции больного помещение тщательно, многократно проветривается — вирус боится сквозняков. Необходима влажная уборка помещений. Дети, контактировавшие с заболевшим, подлежат карантину с 11-го до 21-го дня контакта.
Лечение ветрянки проводят в домашних условиях и заключается, главным образом, в предупреждении бактериальных осложнений. Во избежание распространения инфекции следует строго соблюдать все правила личной гигиены:
- с первого дня болезни необходимо купать ребенка, добавляя в ванночку слабый раствор перманганата калия. Зуд можно облегчить при помощи двух-трех ванн в день с теплым раствором кукурузного крахмала, питьевой соды или овсяной муки. На маленькую ванну растворяют полный стакан, на большую— 2 стакана средства. Сухой крахмал насыпают в емкость вместимостью 2-4 стакана, затем при постоянном помешивании медленно добавляют холодную воду до полного растворения крахмала (таким образом не образуются комочки). Затем выливают полученный раствор в ванну.
- ежедневно менять белье. Маечки и рубашечки должны быть только из натуральных материалов.
- подстригать ногти для предупреждения расчесывания пузырьков. Если ребенок совсем маленький, наденьте ему хлопчатобумажные рукавички.
- не менее трех раз в день мойте ребенку руки с мылом и надевайте хлопчатобумажные варежки на ночь, чтобы он не царапал себя во сне.
Не давайте ребенку расчесывать волдыри (струпики) возникающие при ветрянке, это может привести к вторичной бактериальной инфекции или образованию шрамов.
Для облегчения зуда врач может прописать слабое антигистаминное средство.
Смазывайте пузырьки по выбору слабым раствором перманганата калия (1-2%), водным, спиртовым раствором бриллиантовой зелени (1-2%), раствором фукарцина, раствором риванола (0,05%) или водным раствором метиленового синего (1%). Это поможет подсушить пузырьки.
Если у малыша есть высыпания на слизистой оболочке рта, регулярно проводите полоскания слабым раствором фурацилина или мирамистина или обрабатывайте 2% раствором метиленовой сини.
При повышении температуры выше 38°С, ознобе ребенку необходимо дать жаропонижающие средства на основе парацетомола или ибупрофена, ни в коем случае нельзя давать аспирин!
Постарайтесь соблюсти молочно-растительную диету (не давайте ребенку сладостей, газировки, жареного) и давайте ребенку обильное питье – соки (лучше разведенные напополам водой), отвар шиповника, клюквенный морс, компот из сухофруктов.
Постарайтесь, чтобы дома была комфортная температура, не кутайте малыша, пот усиливает зуд.
Использование противовирусных препаратов, таких как анаферон, ацикловир, является необходимым лишь для недоношенных, ослабленных детей, больных, с нарушениями функций иммунной системы и взрослых (из-за большей степени тяжести течения заболевания).
Детям до 12 лет при неосложненном течении противовирусные препараты не назначаются.
Противовирусный препарат Ацикловирв виде таблеток внутрь целесообразно принимать в первые 24 часа после появления ветряночной сыпи следующим категориям больных:
- детям старше 1 года с хроническими заболеваниями кожи и легких;
- всем детям старше 12 лет из-за высокого риска развития неврологических осложнений;
- взрослым.
Зеленка очень популярна для обработки высыпаний при ветряной оспе, она оказывает антисептическое воздействие на кожу, подсушивает появившиеся пузырьки и препятствует их увеличению и заражению болезнетворными бактериями.
Ветрянку мажут зелёнкой ещё и потому, что эту жидкость можно купить не только в аптеках, но и в любом супермаркете и стоит она сравнительно дешёво.
Зеленка наносится точечно на появившиеся высыпания, для этого используют ватную палочку, смоченную в спиртовой раствор бриллиантовый зелёный.
Зелёнка является не только красителем, для того, чтобы определить периоды высыпания и их окончание, но и за счет спирта подсушивает ветряную сыпь и подавляет активность заражения и патогенными микроорганизмами.
Если начать смазывать высыпания как только они появятся, то это предупреждает развитие и увеличение пузырьков. Эффективно чередование обработки высыпаний зеленкой с аппликациями Мирамистина на элементы сыпи по 5-6 раз в сутки.
Как только новые пузырьки перестают появляться, на пятый — седьмой день ребёнок перестаёт быть заразным. Зеленку часто применяли в советских поликлиниках при лечении герпетических высыпаний.
Чем можно заменить зелёнку при ветрянке? Существует множество других антисептических средств для смазывания высыпаний при ветряной оспе.
Фукорцин. Раствор фукорцина оказывает такое же действие как и бриллиантовый зеленый – антисептическое и противогрибковое. При этом фукорцин имеет темно-красный цвет с характерным запахом фенола (похож на запах гуаши). Фукорцином не рекомендуется обрабатывать большие участки кожи и использовать у маленьких детей, так как фенол, входящий в состав раствора может вызвать токсические явления (головокружение и слабость). Также как и зеленка, фукорцин может пачкать белье.
Мазь (крем) Ацикловир. Оказывает локальное действие на инфекционные процессы, проходящие в эпидермисе. Для обработки высыпаний Ацикловир наносят 6 раз в день (каждые 4 часа) в течение 5 суток, до тех пор, пока на пузырьках не образуется корка, либо пока они полностью не заживут. Мазь (крем) аккуратно накладывают ватной палочкой, не размазывая, чтобы не повредить пузырьки. Ацикловир не рекомендуется наносить на слизистые оболочки полости рта, глаз, носа, так как возможно развитие выраженного местного воспаления.
Каламин лосьон. Это косметическое средство. Каламин лосьон не является лекарством. Выглядит лосьон как разведенная белая гуашь. Оказывает охлаждающее, успокаивающее действие. Активные вещества подсушивают и успокаивают кожу, уменьшают раздражение, отечность, зуд, воспаление, обеззараживают, образуют защитный барьер на поврежденной поверхности кожи.
Циндол. Это препарат антисептик, содержащий окись цинка. Оказывает подсушивающее действие, уменьшает мокнутие, снимает местные явления воспаления и раздражения. Выпускается в виде суспензии (болтушки), перед применением суспензию необходимо взболтать, тогда препарат станет равномерно белого цвета. Используется для наружного применения. Может применяться у грудничков, при беременности и в период грудного вскармливания.
В качестве меры экстренной профилактики ветряной оспы в отношении лиц, не болевших ветряной оспой и не привитых против нее, находившихся в тесном контакте с больными ветряной оспой или опоясывающим лишаем, используется активная (вакцинация) и пассивная (введение иммуноглобулина) иммунизация.
Активная иммунизация (вакцинация) против ветряной оспы проводится детям (в возрасте от 12 месяцев) и взрослым, не имеющим медицинских противопоказаний к введению вакцины, в первые 72 — 96 часов после вероятного контакта с больным ветряной оспой или опоясывающим лишаем. Для специфической профилактики ветряной оспы применяют живые ослабленные вакцины. Варилрикс (производство Бельгия) и Окавакс (производство Япония). Прививка от ветрянки делается подкожно в область плеча. Иммунизацию проводят в соответствии с инструкцией по применению используемой вакцины против ветряной оспы.
Профилактические прививки несовершеннолетним, не достигшим возраста 15 лет, проводят с согласия родителей или иных законных представителей несовершеннолетних. Согласие или отказ от проведения вакцинопрофилактики оформляется письменно.
Специфический (противоветряночный) иммуноглобулин (пассивная иммунизация) вводится по назначению врача в течение 72-96 часов после контакта с больным ветряной оспой или опоясывающим лишаем следующим лицам:
- лицам, имеющим противопоказания к вакцинации;
- детям (в том числе родившимся недоношенными) в возрасте от 0 месяцев до 11 месяцев 29 дней – при отрицательном результате серологических исследований на IgG к вирусу ветряной оспы у матери;
- новорожденным, матери которых заболели ветряной оспой в период за 5 суток до родов или до 48 часов после них;
- беременным женщинам – при отрицательном результате серологических исследований на IgG к возбудителю ветряной оспы;
- пациентам, которым выполнена трансплантация костного мозга, независимо от перенесенного заболевания ветряной оспой.
Введение иммуноглобулина осуществляется в соответствии с инструкцией по применению препарата.
Беременные относятся к группе риска развития заболеваний, связанных с ветряной оспой. Случаи заболевания ветряной оспой новорожденных до 11 дня жизни считаются врожденной инфекцией.
Внутриутробное инфицирование плода ветрянкой в течение первых 20 недель беременности может приводить к самопроизвольному аборту, внутриутробной смерти плода или рождению ребенка с синдром врожденной ветряной оспы.
Неонатальная (врожденная) ветряная оспа развивается при заболевании беременной женщины менее чем за 10 суток до родов. Тяжесть течения неонатальной (врожденной) ветряной оспы определяется сроками инфицирования.
В случае заболевания ветряной оспой беременной за 5-10 дней до родов, первые клинические признаки у новорожденного появляются сразу после рождения.
В случае внутриутробного заражения ветрянкой в первом триместре беременности (на 13-20 неделе), может развиться синдром врожденной ветряной оспы, который характеризуется пороками развития конечностей (укорочение, деформация), головного мозга (микроцефалия, гидроцефалия, корковая атрофия, диафрагмальный паралич) и органов зрения (катаракта). Новорожденный ребенок с СВВО не является источником возбудителя ветряной оспы.
Для предупреждения врожденной патологии у новорожденных, в отношении беременных женщин, имевших контакт с заболевшим инфекцией, медицинской организацией организуются следующие профилактические мероприятия:
- при отсутствии у беременной женщины, контактировавшей с больным ветряной оспой или опоясывающим лишаем, клинических признаков этой инфекции, она подлежит медицинскому наблюдению и серологическому обследованию (первое исследование) до введения иммуноглобулина;
- если при первом исследовании антитела IgG и IgM к вирусу ветряной оспы не обнаружены, беременной женщине необходимо ввести иммуноглобулин и через 10-14 дней повторить обследование на IgM (второе исследование) к вирусу ветряной оспы для исключения факта инфицирования;
- при отрицательном результате второго исследования на IgM через 10-14 дней проводится следующее серологическое обследование (третье исследование). Если при третьем исследовании IgM не выявлены, то наблюдение прекращается, но женщина предупреждается о том, что она восприимчива к ветряной оспе. Прививки против ветряной оспы таким женщинам проводятся после родов и окончания периода лактации;
- если при первом исследовании у беременной женщины выявлены специфические IgG при отсутствии IgM к возбудителю ветряной оспы, обследование повторяют через 10-14 дней для исключения возможных ложноположительных результатов. Если при втором исследовании также выявлены специфические IgG, и не обнаружены IgM к вирусу ветряной оспы, то риск развития синдрома врожденной ветряной оспы у плода исключается, дальнейшее медицинское наблюдение за беременной женщиной по контакту в очаге ветряной оспы не проводят;
- если при втором исследовании выявлены специфические IgM антитела, то через 10-14 дней проводят третье исследование, продолжая медицинское наблюдение за беременной. При выявлении IgG и IgM антител женщина предупреждается о риске развития у плода СВВО, о чем делают запись в медицинской документации, удостоверяя подписями врача и беременной. При сохранении беременности за женщиной проводят диспансерное наблюдение вплоть до родов.
Рекомендации по экстренной профилактике и иммунизации против ветряной оспы даны в соответствии с Постановлением Главного государственного санитарного врача РФ от 05.02.2018 N 12″Об утверждении санитарно-эпидемиологических правил СП 3.1.3525-18 «Профилактика ветряной оспы и опоясывающего лишая».
источник