Сопутствующие: Хронический тонзиллит
Высыпания на туловище, конечностях, зуд, боль в горле, озноб
Высыпания на туловище, конечностях, зуд, боль в горле,
ИСТОРИЯ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ
Считает себя больным с 29.05.15г, когда появились высыпания на туловище. 30.05.15 количество высыпаний увеличилось, когда появились слабость, боль в горле, повышение температуры до 37.4 С, обратился в мед. пункт в воинской части, откуда был направлен на госпитализацию, госпитализирован в ИКБ №2 30.05.15.
ИСТОРИЯ ЖИЗНИ (ANAMNESIS VITAE)
Краткие биографические данные: Родился 8 сентября 1995 года в Суровикинском районе Волгоградской области станица Чир, в полной семье, есть младшая сестра. Рос и развивался в соответствии с возрастом. Учился удовлетворительно. Неженат.
Бытовой анамнез. Проживает казарме МВВКУ в г. Москве(ст. м. Люблино) Питание. Питается регулярно , однообразной пищей.
Трудовой анамнез: до восьмого класса включительно учился в станице Чир, после учился в кадетском корпусе в Волгограде, последние два года служит в МВВКУ в Москве.
Профессиональные вредности: Воздействие токсических, химических соединений, ионизирующих радиации и других вредностей отрицает. Условия труда: физическое напряжение, температурный режим в норме, условия удовлетворительные.
Вредные привычки. Курение с 15 лет по 10 сигарет, употребление алкоголя, со слов пациента, изредка употребляет пиво и крепкие спиртные напитки, токсикоманию отрицает.
Перенесенные заболевания.
ОРВИ, двухсторонняя бронхопневмония, ангины, краснуха, «свинка».
Аллергологический анамнез. Не отягощен
Наследственность. Состояние здоровья ближайших родственников – удовлетворительное, онкологии и хронические заболевания – отрицает.
Эпиданамнез. Профессия военный. Живет в казарме (вместе с ним проживает 60 человек). Последние 6 месяцев с 1 по 10 января выезжал в Волгоград. Конакты с больными присутствовали
Заболевание связывает в части регистрировались случаи заболевания ветряной оспы
Источник водоснабжения централизованный канализация централизованная
Грызуны дома и на работе нет. Контакт с животными и птицами отрицает.
Купание в открытых водоемах, питье воды из них отрицает
Лечение в стационаре отрицает
Переливание крови и ее препаратов отрицает
Посещение стоматолога и других врачей отрицает
Настоящее состояние (Status praesens)
Общее с остояние— средней тяжести. Сознание ясное. Положение активное. Телосложение правильное, конституция нормостеническая. Осанка правильная. на момент осмотра t о тела 37,2 о.
Осмотр лица
Не обильная полиморфная сыпь(розеолы, везикулы, папулы, пустулы)Выражение лица спокойное, патологических масок нет. Форма носа правильная, носогубная складка симметричная. Отечности нет, птоза век не наблюдается. Глазные щели нормальной ширины. Конъюнктива бледно-розового цвета. Склеры белой окраски, сосуды склер не расширены. Зрачки правильной формы, равномерные, реакция на свет сохранена. Пульсации зрачков нет. Колец вокруг зрачка не выявлено.
Осмотр головы и шеи
На волосистой части головы обильная полиморфная сыпь (розеолезного, папулезного, везикулезного, пустулезного характера)Патологической формы и размеров головы не выявлено. Пульсация сонных артерий умеренная, пульсация яремных вен не видна. Воротника Стокса нет.
Осмотр кожных покровов:
Обильная полиморфная сыпь (розеолезного, папулезного, везикулезного пустулезного характера), расположена на волосистой части головы, лице, груди, спине, верхних третей плеч, животе, нижних конечностях; на волосистой части головы и лице выражена умеренно; кисти, нижние конечности – единичные высыпания. Сосудистые изменения, видимые опухоли, кровоизлияния – не обнаружены. Кожные покровы розовой окраски, влажность умеренная, кожные покровы эластичные.
Осмотр слизистых
Видимые слизистые розовой окраски, влажность сохранена. На внутренней поверхвости щек язв, трофических изменений нет.
Придатки кожи
Патологической деформации ногтевой пластинки -нет. Форма ногтевой пластинки правильная, исчерченность – продольная , ломкости нет. Поперечной исчерченности- нет. Осмотр подкожно-жировой клетчатки
Подкожно-жировая клетчатка развита умерено, распределена равномерно.
Осмотр лимфатических узлов
Шейные лимфоузлы увеличины до 1 см, мягкие эластичные, не спаяны с окружающими тканями. Затылочные, околоушные, над- и подключичные, подмышечные, локтевые, паховые, подколенные лимфатические узлы не пальпируются.
Щитовидная железа: деформации шеи нет, мягкой консистенции, опухолевидных образований нет.
Осмотр мышечной системы
Общее развитие удовлетворительное. Тонус мышц сохранен. Сила мышц достаточная. Болезненности и уплотнения при пальпации не выявлено, параличи, парезы отсутствуют.
Осмотр костной системы
Форма костей правильная, деформации не выявлено. Болезненности при ощупывании нет, патологической подвижности нет , болезненности при ощупывании и поколачивании –нет. Симптома «Барабанных палочек» не выявлено.
Осмотр суставов
Конфигурация суставов без видимой патологии. Болезненности при ощупывании нет. Кожные покровы над суставами не изменены. Активные и пассивные движения в суставах сохранены в полном объеме. Контрактуры и анкилозы отсутствуют, болезненность и хруст при движениях не наблюдается.
Система органов дыхания . Осмотр
На момент осмотра жалоб не предъявляет. Деформации носа нет.
Дыхание через нос свободное. Состояние слизистой полости носа удовлетворительное.
Голос чистый, звонкий, охриплости и афонии нет.
Грудная клетка нормостенического типа. Асимметрии не выявлено. Патологического искривления позвоночника не выявлено. Лопатки плотно прилегают к грудной клетке.
Дыхание обычное. Тип дыхания: смешанное с преобладанием грудного. Грудная клетка участвует в дыхании симметрично.
Пальпация грудной клетки: Болезненных участков в области грудной клетки нет. Грудная клетка эластичная. Голосовое дрожание на симметричных участках одинаково; усиления голосового дрожания нет.
Сравнительная перкуссия На симметричных участках звук ясный легочный
Топогарфическая перкуссия
| справа | слева | |
| Верхняя граница лёгких: | ||
| Высота стояния верхушек спереди | 3 см от верхнего края ключицы | 3 см от верхнего края ключицы |
| Высота стояния верхушек сзади | остистый отросток VII шейного позвонка | остистый отросток VII шейного позвонка |
| Нижняя граница лёгких: | ||
| По l. parasternalis | VI межреберье | — |
| По l. clavicularis medianus | VII межреберье | — |
| По l. acsillaris anterior | VIII межреберье | VIII межреберье |
| По l. acsillaris medius | IX межреберье | IX межреберье |
| По l. acsillaris posterior | X межреберье | X межреберье |
| По l. scapularis | XI межреберье | XI межреберье |
| По l. paravertebralis | остистый отросток XI грудного позвонка | остистый отросток XI грудного позвонка |
| Дыхательная экскурсия нижнего края лёгких: | ||
| По l. clavicularis medianus: вдох | ||
| выдох | 4 см | 4 см |
| экскурсия | 7см | 7см |
Аускультация.
Характер дыхания на симметричных участках обоих легких — везикулярное дыхание. Хрипов нет. Крепитации нет. Шума трения плевры нет. Бронхофония одинакова с обеих сторон.
Осмотр области сердца.
Выпячивания области сердца- нет. Верхушечный толчок: не виден. Сердечный толчок — нет. Пульсации во 2 межреберье около грудины справа и слева- нет. Пульсация артерий шеи: умеренная . Пульсация и набухание вен шеи – умеренное. Патологическая прекардиальная пульсация не выявлена Пальпация. Верхушечный толчок: пятое межреберье на 1,5 см кнутри от левой среднеключичной линии. Высоты и силы- средней , диаметром 3 см. умеренной резистентности. Дрожания в области сердца — нет. Сердечный толчок: отсутствует.
ульсация — нет. Эпигастральной пульсации , расширения вен в области грудины нет.
Перкуссия. Относительная тупость сердца: Границы относительной тупости сердца: Правая: IV межреберье кнаружи от правого края грудины на 1 см. Левая: V межреберье на 2 см кнаружи от левой срединно-ключичной линии. Верхняя: верхний край III ребра слева. Поперечник относительной тупости сердца: правый – 3 см; левый – 10 см; общий – 13 см. Ширина сосудистого пучка: 5 см. Конфигурация сердца нормальная.
Аускультация. Тоны сердца приглушенные , ритм правильный , ЧСС: 78 ударов в минуту.
1 точка аускультации (митральный клапан): над верхушкой сердца , ослабление первого тона. 2 точка аускультации (аортальный клапан, 2 межреберье справа от грудины): второй тон громче первого не более чем в два раза. 3 точка аускультации (клапан легочной артерии, 2 межреберье слева от грудины): второй тон громче первого не более чем в два раза. 4 точка аускультации (трикуспидальный клапан, под мечевидным отростком): первый тон громче второго не более чем в два раза. 5 точка аускультации (точка Боткина-Эрба, аортальный клапан, 3 межреберье слева от грудины): ослабление первого тона. Дополнительные тоны: не выслушиваются. Дополнительные тоны: не выслушиваются. Шум трения перикарда: не выслушивается. Шумы не выслушиваются.
Исследования сосудов. пальпация
При пальпации сонных и лучевых артерий изменений на стенках не выявлено.
Исследование пульса: стенка лучевой артерии эластичная, однородная. Пульс на обеих лучевых артериях синхронный и одинаковый, ритмичный, частота 81 уд/мин, мягкий, средней полноты, малый, медленный и равномерный, дефицита нет. При пальпации сонных, височных, плечевых, локтевых, бедренных, подколенных, задних берцовых и тыльных артерий стоп отмечается совпадающая пульсация, одинаковая на одноименных симметричных артериях.
Исследование вен: Набухание шейных вен умеренное , видимой пульсации нет , при аускультации яремных вен « шум волчка « отсутствует , расширения вен грудной и брюшной стенки нет . Осмотр и пальпация вен ног : варикозные расширения вен на обоих нижних конечностях -нет. Покраснения кожи над венами нет , болезненности при пальпации нет , уплотнений по ходу вен нет.
Полость рта: запах обычный. Язык влажный.
Состояние зубов: количество зубов: 28; кариес по первому классу по Блеку 4.6, 4.7. Десны, мягкое и твердое небо розового цвета, без налетов. Характеристика миндалин: небные миндалины немного увеличены, отмечается покраснение, лакуны не расширены, патологического содержимого в лакунах нет. Поверхность миндалин гладкая, цвет слизистой оболочки задней стенки глотки красный, влажный, по средней линии отмечается стекание слизистого секрета.
Живот: нормальной величины, правильной формы, его половины симметричные, участвует в акте дыхания, рисунок подкожных вен отсутствует, грыжевых выпячиваний не выявлено.
аускультация
Выслушивается периодическая перистальтика кишечника. Шум трения брюшины отсутствует. Прослушиваются два тона брюшной аорты. Над почечными артериями тоны и шумы не прослушиваются.
Перкуссия брюшной полости.
Тимпанический перкуторный звук, свободная жидкость отсутствует. Печеночная тупость сохранена.
Поверхностная ориентировочная пальпация живота по методу Образцова – Стражеско. Состояние кожи и подкожной клетчатки нормальное. Болезненные области на животе- не обнаружены,
Состояние мышц нормальное , симптома раздражения брюшины Щеткина – Блюмберга нет.
Грыж , расхождений мышц передней брюшной стенки нет.
Мочеполовая система
Осмотр поясничной области: покраснения кожи , болезненности при ощупывании нет. Надлобковая область: выбухания нет.
Почки: пальпация ,почки- не пальпируются. Поясничная область – симптом поколачивания отрицательный.
Эндокринная система
Щитовидная железа не увеличена, узловые образования не пальпируются
Нервно-психическая система
Нарушения чувствительности: нет; в позе Ромберга устойчива, тремора рук нет; контактна, ориентирована в пространстве, личности и времени. Со стороны двигательной и чувствительных сфер патологии не выявлено. Сухожильные рефлексы без патологии. Зрачки расширены, живо реагируют на свет.
Status lokalis
Обильная полиморфная сыпь(розеолы, везикулы, папулы, пустулы), расположена на волосистой части головы, лице, груди, спине, верхних третей плеч, животе, нижних конечностях; на волосистой части головы и лице выражена умеренно; кисти, нижние конечности – единичные высыпания. Шейные лимфоузлы увеличины до 1 см, мягкие эластичные, не спаяны с окружающими тканями
Предварительный диагноз.
На основании острого начала болезни, умеренно выраженного интоксикационного синдрома, появления экзантем полиморфного характера(розеолы, везикулы, папулы, пустулы),присутствующие так же на волосистой части головы; появления энантем. Лимфоаденопатия группы шейных лимфоузлов, предварительный диагноз: Ветряная оспа
План обследования
- RW
- ИФА ВИЧ
- ИФА Anti Hbcore Ig M
- ИФА Hbs Ag
- ИФА Anti HAV Ig M
- ИФА Anti HCV
- Общий анализ крови
- Биохимический анализ крови
- Rg-графия органов грудной клетки
Anti HAV Ig M (-)отрицательно
- Общий анализ крови:
| Норма | ||||||||
| Единицы СИ | Единицы, подлежащие замене | |||||||
| Гемоглобин | Ж | 130,0—160,0 120,0—140,0 | г/л | 13,0-16,0 Показатель | — | 0,85-1,05 | 0,85—1,05 | |
| Среднее содержание гемоглобина в 1 эритроците | 28,5 | 30-35 | пг | 30—35 | пг | |||
| Ретикулоциты | – | 2—10 | 0 /00 | 2—10 | 0 /00 | |||
| Тромбоциты | 238 | l80,0— 400,0 | * 10 9 /л | 180,0—320,0 | тыс. в 1 мм 3 (мкл) | |||
| Лейкоциты | 4,2 | 4,0—9,0 | * 10 9 /л | 4,0—9,0 | тыс. в 1 мм 3 (мкл) | |||
| Миелоциты | – | %*10 9 /л | — | % в 1 мм 3 (мкл) | ||||
| Метамиелоциты | — | %*10 9 /л | — | % в 1 мм 3 (мкл) | ||||
| Палочкоядерные | 4 | 1—6 40-300 | % в 1 мм 3 (мкл) | |||||
| Сегментоядерные | 69 | 47—72 2,000—5 500 | %*10 9 /л | 47—72 2000-5500 | % в 1 мм 3 (мкл) | |||
| Эозинофилы | 2,0 | 0,5—5 0,020—0,300 | %*10 9 /л | 0,5—5 20—300 | % в 1 мм 3 (мкл) | |||
| Базофилы | 0—1 0—65 | % в 1 мм 3 (мкл) | ||||||
| Лимфоциты | 21 | 19—37 1,200—3.000 | %*10 9 /л | 19—37 1200—3000 | % в 1 мм 3 (мкл) | |||
| Моноциты | 4 | 3-11 90—600 | % в 1 мм 3 (мкл) | |||||
| Плазматические клетки | – | %*10 9 /л | % в 1 мм 3 (мкл) | |||||
| Скорость (реакция) оседания эритроцитов | М
Кетоновые тела — отсутствуют; Эр. неизменённые – отсуствуют. 6.Биохимическое исследование: Билирубин общий 12 ммоль/л (3-21) Билирубин конюг 4.2 ммоль/л (1-5) Холестерин 4.8 ммоль/л (3,50-5,20) Глюкоза 5,56 ммоль/л (3,90-6,40) Креатинин 71 мкмоль/л (50-120)
КЛИНИЧЕСКИЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ Основное заболевание: Ветряная оспа, среднетяжелое течение Сопутствующее: хронические тонзилит Диагноз поставлен основании острого начала болезни, умеренно выраженного интоксикационного синдрома, появления обильных экзантем полиморфного характера(розеолы, везикулы, папулы, пустулы),присутствующие на волосистой части головы, туловище, конечностях; лимфоаденопатия группы шейных лимфоузлов
В то время как при ветряной оспе сыпь полиморфная (розеолы, папулы, везикулы, пустулы), имеет место этапность высыпания, образования корочек сопровождается зудом. Везикула располагается поверхностно на неинфильтрированном основании. Характерно расположение сыпи на волосистой части головы, слизистых оболочках полости рта. Сыпь появляется в первый день болезни в 3-5 этапов с интервалом в 24-48 часов. Повторные высыпания сопровождаются повышением температуры, что не характерно для опоясывающего герпеса
2.Диета 5 (нормальное содержание белков и углеводов при небольшом ограничении жиров (в основном тугоплавких) . Блюда готовят отварными, запеченными, изредка — тушеными. Протирают только жилистое мясо и богатые клетчаткой овощи; муку и овощи не пассеруют. Исключены очень холодные блюда)
Прогноз благоприятный для жизни, здоровья, работы. Трудоспособность сохранена источник Характеристика жалоб и общего состояния больного. Анализ результатов общего осмотра, а также лабораторных исследований. Постановка и обоснование дифференциального и клинического диагноза: ветряная оспа, типичная, тяжелая форма. Описание хода лечения.Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны. Размещено на http://www.allbest.ru/ Фамилия, имя, отчество Айдаров Дурусбек Бахтиярович Профессия, должность, место работы не работает Время поступления в клинику 08.02.16 Диагноз при поступлении ветряная оспа, тяжелая форма При поступлении больной жаловался на общую слабость, боли в горле,повышение температуры, снижение аппетита, сыпь на теле. История настоящего заболевания. Считает себя больным в течение 2 дней с 6.02.16 заболевание началось остро. Появились жалобы на общую слабость, повышение температуры до 37,7 С. На следующий день появились высыпания на коже. Самостоятельно не лечился, принимал парацетамол для снижения температуры. После чего обратился в РКИБ и был госпитализирован. Краткие биографические данные — родился в 1997году в г. Кант. Семейный анамнез — не женат, детей нет. Трудовой анамнез — в настоящее время не работает. Вредные привычки — вредных привычек не имеет. Перенесенные заболевания — в течение жизни болел ОРВИ, ангиной. Аллергический анамнез — не отягощен. Наследственность — не отягощена. Эпидемиологический анамнез: контакт с инфекционными больными отрицает. Раннее переносил простудные заболевания. Менингеальные симптомы отрицательные. Живет с братом, питается удовлетворительно. Бытовые условия удовлетворительные. Инфекционными заболеваниями не болел. Настоящее состояние больного Общее состояние больного удовлетворительное. Положение больного активное. Рост 163 см, вес 55 кг, температура тела 36,7°С. Кожные покровы — обычной окраски, обильная папулезно-везикулезная сыпь на коже головы, туловища и конечностей. Придатки кожи — очагового или генерализованного выпадения волос не отмечается. Ногти правильной формы, бледно-розового цвета, продольная или поперечная исчерченность отсутствует, ломкости ногтей не наблюдается. Видимые слизистые — слизистая ротоглотки гиперемирована, слизистая конъюнктивы бледно-розового цвета, склеры белого цвета. Подкожно-жировая клетчатка — развита умеренно, отеков нет. Лимфатические узлы — пальпируются заушные лимфатические узлы, увеличенные, болезненные. Костно-мышечная система — без особенностей. Суставы — конфигурация не изменена, активные и пассивные движения в суставах сохранены в полном объеме, безболезненны. Осмотр грудной клетки — форма грудной клетки правильная, симметричная, тип грудной клетки нормостенический, деформаций нет, обе половины грудной клетки одинаково участвуют в дыхании. Дыхание — тип дыхания брюшной, ЧД 16 в минуту, дыхание через нос свободное, ритмичное, средней глубины. Пальпация — при пальпации болезненных участков не выявлено. Сравнительная перкуссия — отмечается легочный звук. Топографическая перкуссия — границы легких в пределах нормы. Аускультация — при аускультации выслушивается везикулярное дыхание, равномерно проводится во все отделы, хрипы отсутствуют во всех отделах. Система органов кровообращения. Осмотр области сердца — при осмотре области сердца выпячиваний и патологической пульсации не выявлено. Пальпация — верхушечный толчок локализован в V межреберье по левой срединно-ключичной линии. Перкуссия — границы относительной и абсолютной тупости сердца в пределах нормы. Аускультация — сердечные сокращения ритмичные, ЧСС 88 уд/мин, тоны сердца нормальной звучности, шумы отсутствуют. Пульс одинаковый на обеих лучевых артериях, ритмичный, 88 уд/мин, умеренного напряжения и наполнения, АД 120/80 мм рт ст. Система органов пищеварения. Полость рта — язык бледно-розовый, чистый, влажный, сосочковый слой умеренно выражен, налетов и изъязвлений нет. Живот — правильной формы, симметричный, вздутий нет, участвует в акте дыхания. Пальпация живота — живот мягкий, безболезненный, перитонеальных симптомов нет, симптом Щеткина-Блюмберга отрицательный. Перкуссия — над всей поверхностью живота отмечается тимпанический звук. Аускультация — шумов со стороны брюшной аорты и почечных артерий нет, шум трения брюшины отсутствует. Осмотр — выпячиваний и ограничения дыхания в области правого подреберья нет. Пальпация — край печени острый, ровный, мягкий, безболезненный, желчный пузырь не пальпируется. Перкуссия — верхняя и нижняя границы печени не изменены, размеры печени в пределах нормы. Аускультация — шум трения брюшины в области правого подреберья отсутствует. Осмотр — выпячиваний и ограничения дыхания в области левого подреберья нет. Пальпация — селезенка не пальпируется. Система органов мочеотделения. Пальпация — почки и мочевой пузырь не пальпируются. Перкуссия — при перкуссии поясничной области болезненных участков не выявлено. Сознание ясное, память сохранена, больной адекватный, ориентирован во времени и пространстве, менингеальных и очаговых симптомов нет. Предварительный диагноз — Ветряная оспа, типичная, тяжелая форма. Осложнение: заушной лимфаденит Диагноз ставится на основании жалоб на появление сыпи, повышение температуры, общую слабость и вялость, боли в горле, анамнеза об остром начале, данных осмотра полиморфная пятнисто-папулезная везикулярная сыпь на коже лица, туловища, конечностей, волосистой части головы, гиперемия зева. Заключение — анализ крови в пределах нормы. Цвет — светло-желтый, прозрачная. Относительная плотность 1015. Заключение — анализ мочи в пределах нормы. Анализ кала на яйца глист — отрицательный. Т 37,0 осмотр диагноз ветряной оспа Состояние больного улучшается. Жалобы на повышение температуры тела до 37,6 С. Кожные покровы обычной окраски, обильная везикулезная сыпь на коже туловища и конечностей, много подсыхающих везикул и корок. Слизистая зева гиперемирована, миндалины гиперемированы, не увеличены. Шейные лимфатические узлы неувеличены, безболезненны. Дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные, ЧСС 80 в минуту, Живот мягкий, безболезненный. Отеков нет. Стул и диурез в норме. Состояние средней тяжести. Жалоб нет. Кожные покровы обычной окраски, большое количество подсыхающих везикул, пустул и корок, новых элементов нет. Слизистая зева гиперемирована, миндалины обычной окраски, не увеличены. Дыхание везикулярное, хрипов нет, ЧД 18 в минуту. Тоны сердца ясные, ритмичны. Живот мягкий, безболезненный. Отеков нет. Стул и диурез в норме. источник БольнойПухлов Сережа, 12 лет. Жалобы: на повышение температуры до 37,4, вялость, боли в животе, тошноту, темную мочу и субиктеричность склер. Эпидемический анамнез: был в контакте с сестрой, больной ВГА. Привит по возрасту. За последние 7 мес не болел, парентеральных вмешательств не производилось, зубы не лечил. Кровь, плазму не переливали. Анамнез заболевания. Заболевание началось с появления болей в животе, отсутствия аппетита, затем субфебрильной температуры, тошноты. На 5 день болезни мать заметила, что потемнела моча, стула не было. Обратились к врачу, который выявил увеличение печени, субиктеричность склер и направил больного в инфекционный стационар. Анамнез жизни. Ребенок поступает без сопровождающих. С его слов – ничем не болел, у специалистов не наблюдался. Из перенесенных заболеваний отмечает ангину в 10 лет и ветряную оспу в восьмилетнем возрасте. Объективные данные. При поступлении в стационар состояние расценено как среднетяжелое. Была однократная рвота, Т-37,7°С. В контакт вступает охотно. Адекватен. Сознание ясное. Менингеальные знаки отсутствуют. Кожные покровы чистые, обычной окраски. Склеры иктеричны. Слизистые ротовой полости чистые. Нерезкая гиперемия дужек. Язык слегка обложен белым налетом. Дыхание везикулярное, хрипы не выслушиваются. ЧД 20 в мин. Границы сердца возрастные, тоны ритмичные, громкие. ЧСС 92 в мин. Пульс удовлетворительных свойств. Живот мягкий, слабо болезненный в правом подреберье. Пузырные симптомы отрицательные. Границы печени по Курлову 12х10х10 см. По среднеключичной линии печень на 2 см ниже края реберной дуги, эластической консистенции, болезненная, край закруглен, поверхность гладкая. Верхняя граница печени в 5 межреберье. Селезенка не увеличена. Моча темная, диурез достаточный. Стула нет в течение 2-х суток. На следующий день появилась иктеричность кожи, светлый кал. Тошноты не отмечалось, рвоты не было. Биохимическое исследование крови:общий билирубин – 52 мкмоль/л, прямой – 36 мкмоль/л, непрямой – 16 мкмоль/л, АлАТ – 3,5 ммоль/л ч, АсАт – 2,0 ммоль/л ч, тимоловая проба – 11 ед, сулемовая проба – 1,9 мл ИФА:обнаружены анти-HAVIgM, остальные маркеры – отрицательные. Общие анализы крови и мочибез патологии. В последующие дни самочувствие улучшилось. Аппетит нормализовался. Желтушность не нарастала, а через 7 дней исчезла. Печень сократилась до нормы к 12 дню пребывания в стационаре. На 16 день выписан с диагнозом: вирусный гепатит А, типичная форма, легкой степени тяжести, острое течение. Назначьте адекватную терапию. Возможные исходы заболевания. БольнойТ., 5 лет, проживает в Симферопольском районе, п. Лозовом. Поступил в ДИБ по скорой помощи 14.12. Жалобы на повышение температуры тела до 39,4 о С, головную боль, вялость, плаксивость, отказ от еды, сыпь на коже. Эпидемиологический анамнез. Ребенок, посещает детский сад, где в группе имеются 4 случая заболевания ветряной оспой за последние 2 недели. Ранее ветряной оспой не болел. В семье все здоровы. Последнее посещение детского сада — 13.12. Анамнез жизни. Ребенок от 1-й беременности 1-х срочных родов. Период новорожденности протекал без особенностей. Рос и развивался согласно возрасту. С 4-х лет посещает детский сад п. Лозовом. Болел несколько раз ОРВИ, в 3 года перенес обструктивный бронхит. На диспансерном учете у педиатра не состоит. Семья проживает в частном доме со всеми удобствами. Анамнез заболевания. Заболел 13.12. вечером, когда повысилась температура тела до 37,8 о С, стал вялым, попросился в постель. Мать дала отвар ромашки и чабреца. Утром 14.12. температура тела у ребенка повысилась до 39 о , на коже появилась обильная сыпь, болезненная, зудящая. Сохранялись вялость, отказ от еды и питья. Мать вызвала скорую помощь, врач которой госпитализировал ребенка в детскую инфекционную больницу с диагнозом «Ветряная оспа». Настоящее состояние. Общее состояние тяжелое за счет выраженного интоксикационного синдрома. Ребенок вялый, апатичный, на осмотр реагирует негативно, плачет. Температура тела 39,4 о С, в сознании, в окружающей действительности ориентирован. Менингеальные симптомы отрицательные, очаговой симптоматики нет. Ребенок правильного телосложения, удовлетворительного питания. Костно-мышечная система без патологии. Пальпируются подчелюстные лимфоузлы до 1,5 см в диаметре, не спаянные с подлежащей тканью, кожа над ними не изменена, безболезненные; другие группы лимфатических узлов не увеличены. Тургор ткани и эластичность кожи сохранены. Кожные покровы бледные, конечности на ощупь холодные. На коже лица, шеи, туловища, конечностях, волосистой части головы видна обильная сыпь в виде розеол, папул, однокамерных везикул, заполненных серозным содержимым, размерами 0,2-0,5 мм в диаметре. Отмечается их зуд и болезненность. На слизистых оболочках конъюктив обоих глаз, носоглотки, половых органов также имеются множественные везикулы 0,1-0,3 мм в диаметре, с серозным содержимым, зудящие, болезненные. Дыхание через нос не затруднено. Одышки нет. Над легкими перкуторно — легочный звук, аускультативно — жесткое дыхание, хрипов нет. ЧД 21 в минуту. Сердечные тоны приглушены, тахикардия до 150 в минуту. Границы сердечной тупости в пределах возрастной нормы. Живот участвует в акте дыхания, симметричный, доступен глубокой пальпации, безболезненный. Печень выступает из-под реберной дуги на 1 см, безболезненная. Селезенка не увеличена. Диурез снижен. Отмечается болезненность при мочеиспускании за счет высыпаний на половых органах. Стул 1 раз оформленный, без патологических примесей. источник Ветряная оспа у детей является одной из самых заразных инфекций. Подхватить это заболевание могут как груднички, так и взрослые люди. Но группой риска являются дети в возрасте от 2 до 7 лет. Даже после полного выздоровления вирус не исчезает, он на всю жизнь остаётся в нервных узлах. Если иммунитет ребёнка по какой-то причине снизится, вирус снова может проявиться в виде опоясывающего лишая. Вирус ветряной оспы обладает довольно крупными размерами, что мешает ему поражать организм животных, поэтому заразиться им можно только от больного человека. Чаще всего вирус у детей концентрируется на слизистых оболочках полости рта, глаз и половых органов. Заболеть ветрянкой можно только один раз в жизни. Больной ребёнок должен быть изолирован лишь в период острого проявления симптомов заболевания, поскольку именно в пузырьках содержится максимальное количество вирусов, которые могут высвобождаться и попадать в окружающую среду. Эти пузырьки исчезают примерно к концу первой недели болезни. После этого заболевший прекращает быть источником инфекции. Вирус передаётся воздушно-капельным путём. Вспышки эпидемии ветрянки чаще всего наблюдаются в зимний период, когда иммунитет особенно ослаблен. В многоквартирных домах, больницах и детских садах вирус может распространяться по вентиляционным ходам, коридорам и лестницам. Ребёнок может также заразиться ветряной оспой от мамы во время беременности. Активное размножение вируса начинается в слизистой носа или ротоглотки. Болезнь начинается с инкубационного периода, который протекает бессимптомно. Длится бессимптомный период ветрянки довольно долго – дней десять, а иногда и около трёх недель. Первые признаки появляются после того, как вирус попадает в кровоток. С этого момента начинается второй период болезни – продромальный. Он длится недолго и проявляется снижением аппетита, незначительным повышением температуры тела (от 37,2⁰ до 37,5⁰) и общим недомоганием. Острый период болезни начинается с высокой температуры (до 39⁰) и появления пузырьковых высыпаний. Сыпь может появиться на любом участке тела и распространяется по коже очень быстро. Вскрывать эти пузырьки ни в коем случае нельзя, это может привести к появлению на их месте рубцов. Их содержимое очень быстро подсыхает, образуя корочку, которая в скором времени отваливается. Ветряная оспа может быть очень опасной, если болеют очень слабые малыши или беременные женщины. Последствиями инфекции могут быть осложнения в виде поражённой нервной системы или пневмонии. Чаще всего болезнь заканчивается полным выздоровлением. Поскольку ветряная оспа имеет вирусную природу, лечить её довольно сложно. Противовирусные препараты назначают малышам только в случае острого протекания заболевания. Основными моментами в лечении ветрянки являются гигиенические процедуры. В острый период болезни малыши должны соблюдать постельный режим, у них должна быть чистая одежда. Нельзя допускать, чтобы ребёнок расчёсывал высыпания и нужно периодически подстригать ему ногти. Показаны также водные процедуры. Душ принимать можно несколько раз в день, не используя при этом мочалки, чтобы не повредить пузырьки. Сами высыпания нужно обрабатывать зелёнкой, чтобы на их месте не развивались воспаления. Если высыпания появляются на слизистой рта, их можно обрабатывать растворами антисептиков или средствами на основе ацикловира, но лишь после консультации с врачом. Если сыпь мешает малышу кушать, показано применение обезболивающих гелей. источник Куратор: студентка 6 курса 607 группы лечебного вечернего факультета Паспортные данные Ф.И.О. больной: Тахирли Лала Ильгаровна Место работы, профессия: не работает, студентка ТК №13 Место жительства: г. Москва, Ленинский пр-кт 127-24 Время поступления в клинику: 11.12.2011. Предварительный диагноз при поступлении: ветряная оспа. Заключительный диагноз: ветряная оспа, средней степени тяжести. Жалобы при поступлении: На умеренную головную боль, недомогание, слабость, снижение аппетита, познабливание, сопровождаемое повышением температуры тела до 38,3 С; на першение в горле; на появление через два дня после вышеописанных жалоб обильной сыпи на коже лица, волосистой части головы, туловища, сопровождаемой умеренным зудом. Жалобы на момент курации: На слабость, недомогание, повышение температуры до 37,8 С, наличие обильной, умеренно зудящей сыпи на лице, волосистой части головы, туловище. История настоящего заболевания Считает себя больной с 08.12.11, когда почувствовала слабость, недомогание, першение в горле, познабливание. Температуру тела не измеряла, осталась дома, принимала колдрекс (2 раза в день) со слабо положительным эффектом. На следующий день состояние ухудшилось – повысилась температура до 37,8 С, усилились боли в горле при глотании, появилась головная боль, преимущественно в висках. 10.12.11г. отметила появление единичных элементов сыпи (3-5 шт.) в виде пятен небольшого размера (до 2мм) на лице и шее. К вечеру количество папул увеличилось, сыпь распространилась на туловище, сопровождалась небольшим зудом, усилилась головная боль, температура поднялась до 38,3 С. Утром 11.12.11г отметила значительное увеличение количества элементов сыпи с распространением на нижние и верхние конечности, так же наряду с пятнами появились пузырьки с мутноватым содержимым, усилился зуд, температура тела 37,8 С. Вызвала участкового терапевта, госпитализирована в ИКБ №2 с предварительным диагнозом «ветряная оспа». Эпидемиологический анамнез Больная не работает, является учащейся в ТК. Живет совместно с мужем в отдельной квартире со всеми удобствами, централизованным водоснабжением и канализацией, в доме грызунов нет. В последние два месяца из Москвы не выезжала, в открытых водоемах не купалась. Контакты с животными и птицами отрицает. Находилась в стационаре последний раз в 2009 году по поводу медицинского аборта. Переливание крови, парентеральные вмешательства за последние 6 месяцев отрицает. У стоматолога была около 1,5 недель назад. Свое заболевание связывает с контактом около двух недель назад с больным ветряной оспой одноклассником своих племянников. История жизни Краткие биографические данные: Родилась 02.04.1991в Азербайджане, вторым ребенком в семье. Росла и развивалась всоответствии с возрастом. Образование: неполное среднее, в настоящее время на третьем курсе ТК№13. Первые менструации в возрасте 13 лет, регулярные, умеренно болезненные. Замужем, детей не имеет, в 2009г аборт по медицинским показаниям. Дата последней менструации с 11.12. Бытовой анамнез: Проживает совместно с мужем в однокомнатной квартире со всеми удобствами. Питание нерегулярное, 3 раза в день, разнообразное. Калорийность соответствует энергозатратам Наследственность: специфические, опухолевые, аллергические заболевания у родственников отрицает, мать страдает гипертонической болезнью, отец – язвенной болезнью желудка. Вредные привычки: Курение, употребление наркотиков отрицает, спиртное со слов употребляет умеренно (1-2 бокала вина по праздникам). Перенесённые заболевания: В возрасте 8 лет краснуха, в 9 лет эпидемический паротит, неоднократно ОРВИ. В 2007 году поликистоз яичников. Аллергический анамнез: Непереносимости пищевых и лекарственных веществ не отмечает. Настоящее состояние больной Общее состояние больной: удовлетворительное Состояние сознания: ясное Положение больной: активное Телосложение:правильное Осанка:прямая Походка:быстрая Рост:164 см Температура тела:37,5 0 Осмотр лица: Выражение лица спокойное, патологические маски отсутствуют, форма носа правильная, носогубные складки симметричны. Отёчности, птоза, тёмной окраски век нет; глазные щели не сужены, симметричны; экзо- и энофтальма нет; конъюнктива бледно-розовая, склеры белые, не инъецированные; зрачки правильной формы, симметричные, реагируют на свет, пульсация зрачков отсутствует. Осмотр головы и шеи: Изменения формы головы нет, размер пропорционален другим частям тела, движения головы полные. Искривления и деформации шейного отдела позвоночника отсутствуют. Пульсация сонных артерий, набухание и пульсация ярёмных вен отсутствуют. Кожные покровы: Кожные покровы умеренной влажности, бледно-розового цвета. На коже волосистой части головы, лица, туловища, обильная полиморфная (одновременно наличие розеол, папул, везикул, пустул и корочек диаметром от 2 до 8 мм), единичные элементы сыпи на конечностях. Тургор и эластичность кожи сохранены. Сосудистых изменений и видимых опухолей нет. Придатки кожи: Оволосение по женскому типу, волосы – блестящие, мягкие, не сухие, не истончены, очагового или генерализованного выпадения волос не отмечается. Ногти правильной формы, бледно-розового цвета, не ломкие, поперечная или продольная исчерченность отсутствует. Видимые слизистые: Слизистая ротоглотки умеренно гиперемирована, налетов нет. На слизистой мягкого и твердого неба, язычке визуализируется небольшое количество (4-5) везикул, быстро вскрывающихся с образованием поверхностных эрозий. Подкожная клетчатка: Подкожно-жировая клетчатка развита умеренно. Толщина подкожно-жировой клетчатки на уровне пупка – 2 см, на уровне угла лопатки – 2 см. Периферические отеки отсутствуют. Лимфатические узлы: Пальпируются умеренно болезненные затылочные и передние шейные лимфатические узлы – одиночные, мягкоэластичной консистенции, не спаянные с окружающими тканями размерами до 8мм. Подчелюстные, околоушные, надключичные, подключичные, подмышечные, локтевые, паховые, подколенные лимфатические узлы не пальпируются. Степень развития удовлетворительная. Тонус нормальный, сила симметричных групп мышц одинакова. Болезненности и уплотнений при пальпации не выявлено. Форма костей правильная. Деформации отсутствуют. Болезненности при пальпации нет. Концевые фаланги пальцев рук и ног не изменены. Форма суставов правильная. Окраска кожи над суставами соответствует цвету кожи на остальной поверхностью тела. Температура кожи над суставами не изменена. Болезненности и припухлости при пальпации не обнаружено. Активные и пассивные движения в суставах в полном объёме. Органы дыхания Форма грудной клетки: правильная Дыхательные экскурсии обеих половин грудной клетки симметричны Дыхательная экскурсия грудной клетки: 7 см Расширения поверхностных венозных коллатералей грудной клетки не отмечается. Частота дыхания: 20 дыхательных движений в минуту Болезненность при пальпации отсутствует. Грудная клетка эластичная. Голосовое дрожание в симметричных участках грудной клетки одинаково. Над всей поверхностью лёгких слышится лёгочный перкуторный звук. Высота стояния верхушек лёгких спереди — 3 см, сзади — на уровне остистого отростка VII шейного позвонка. Ширина полей Кренига слева и справа 6 см. Нижняя граница правого лёгкого по окологрудинной линии — V ребро, по срединноключичной линии -V межреберье, по передней подмышечной линии — VI межреберье, по средней подмышечной линии — IX межреберье, по задней подмышечной линии — X межреберье, по лопаточной линии — X ребро, по околопозвоночной линии — на уровне остистого отростка XI грудного позвонка; подвижность нижнего края правого легкого по лопаточной линии – 6см. Нижняя граница левого лёгкого по передней подмышечной линии — VI межреберье, по средней подмышечной линии — IX межреберье, по задней подмышечной линии — X межреберье, по лопаточной линии — X ребро, по околопозвоночной линии — на уровне остистого отростка XI грудного позвонка; подвижность нижнего края левого легкого по лопаточной линии – 3см. Дыхание везикулярное. Хрипы и побочные дыхательные шумы не выслушиваются. Последнее изменение этой страницы: 2016-08-26; Нарушение авторского права страницы источник
Ветрянка, она же – ветряная оспа, а по-научному – вирус Варицелла-Зостер – это острое инфекционное заболевание, которое относится к группе «детских», так как болеют им, как уже было сказано выше, в основном дети в возрасте до 10 лет. Ветряной оспой ее называют потому, что кожные высыпания при ветрянке внешне очень похожи на настоящие оспины, но, разумеется, ничего общего с таким страшным заболеванием, как оспа, у ветрянки нет. Возбудителем ветрянки является ДНК содержащий вирус Варицелла-Зостер, который относится к семейству вирусов герпеса. Передается он только воздушно-капельным путем при кашле, чихании и разговоре с больным человеком. Поскольку вирус крайне неустойчив к внешней среде, что никакими другими способами он не передается, так как быстро погибает. Поэтому мнение о том, что ветрянка может «залететь в форточку с ветром» является ничем необоснованным мифом. Кроме того, болезнь не передается через принадлежащие больному предметы обихода, источником заразы может стать только больной человек. Причина высокой контагиозности ветрянки состоит в том, что заразным больной человек становится еще во время инкубационного периода, то есть до появления симптомов и кожных высыпаний. Больной человек может стать носителем болезни за двое суток до появления сыпи, а так как других симптомов (температура, слабость и др.) нет, то никто, даже он сам не подозревает, что болен. Заразность ветрянки сохраняется до того момента, как начнут подсыхать корочки сыпи, то есть больного можно считать безопасным для окружающих только после того, как перестанут появляться новые высыпания и последние из них покроются твердой корочкой. Важно понимать, что Варицелла-Зостер является возбудителем и другого заболевания – опоясывающего лишая, поэтому взрослый, больной опоясывающим лишаем может заразить ветрянкой здорового ребенка. Обратных случаев заражения опоясывающим лишаем от больных ветряной оспой медицина не знает. Что еще интересно, человек переболевший ветрянкой, сохраняет пожизенный иммунитет у ветряной оспе и опоясывающему лишаю. Медицине известны случаи повторного заболевания, но это, скорее, редкие исключения, лишь подтверждающие правила. Из-за вероятности развития осложнений ветрянки в некоторых странах врачи настоятельно рекомендуют делать детям прививки против этого заболевания. В России такая вакцинация не входит в календарь прививок, так как многие врачи-инфекционисты сомневаются в ее надежности. Ветрянка, как и многие другие инфекционные заболевания, относится к тем инфекциям, которые легче всего перенести в детстве, после чего организм ребенка вырабатывает пожизненный иммунитет. Вакцина не дает такого эффекта, она лишь оттягивает возможность подцепить ветрянку, чем увеличивает риск заболевания во взрослом возрасте, а это может привести к более тяжелым последствиям. Кроме того, переболевший ветряной оспой ребенок в дальнейшем защищен от этой болезни и от опоясывающего лишая, тогда как прививка не дает такого эффекта. Если ребенок заразился ветрянкой, то нужно понимать, как и чем ее лечить, а также какой диеты лучше всего придерживаться больному, чтобы максимально быстро поправиться с наименьшими потерями для организма. Несмотря на то, что ветрянка – заболевание не бактериальное, некоторые врачи назначают детям антибиотики, но это происходит лишь тогда, когда обычная сыпь начинает гноиться. В этих случаях больным назначают антибиотики пенициллинового ряда, чтобы избежать серьезных последствий. После прохождения курса антибиотиков нужно в обязательном порядке восстановить естественную микрофлору желудочно-кишечного тракта, чтобы в дальнейшем не было проблем с пищеварением. Для этого попросите врача назначить ребенку соответствующие препараты. Не занимайтесь самолечением, это может негативно отразиться на здоровье малыша, просто напомните врачу об этом моменте. К несчастью, в России врачи редко озадачиваются вопросами восстановления микрофлоры организма больного, так как важнее всего для них – вылечить саму болезнь. От чего могут загноиться высыпания? Прежде всего, если их постоянно расчесывать, то туда может попасть посторонняя инфекция, что и вызовет нагноение. Постарайтесь объяснить ребенку, чтобы он не чесался и не сдирал корочки, если это не возможно, следите за ним сами. Помимо нагноений, от оспин могут остаться неприятные шрамы. Поэтому лучше всего развлекать ребенка, чтобы он мог отвлечься от зуда и коротко стричь ему ногти, обрабатывая их дезинфицирующим раствором. Лечение ветрянки обычно проходит на дому. Врач рекомендует постельный режим в течение 7-10 дней. Очень важно соблюдать личную гигиену и каждый день ребенку менять постельное и нательное белье, это предотвратит появление новых высыпаний. Специального лечения ветрянки не существует. Все сводится к предотвращению развития осложнений за счет попадания в ранки вторичной инфекции. Существует также возможность уменьшить до минимума зуд. Педиатры разрешают кратковременное (3-5 минут) принятие теплой ванны со слабо-розовым раствором марганцовки. Раньше переболевшего ветрянкой ребенка можно было за версту заметить по остаткам зеленки на всех частях тела. Считалось, что зеленка помогает заживлению и подсушивает оспины. В какой-то мере так и есть, но нужно понимать, что зеленка была изобретена в помощь хирургам, проводящим полосные операции. Ею обрабатывали большие поверхности тела, чтобы было видно, что уже дезинфицировано, а что нет. Другого применения зеленке не предусматривалось. Кроме неприятных зеленых пятен, она сжигает края слизистой, после чего более вероятно появление шрамов. Так что вместо зеленки можно использовать другие антисептики. Например, желтый риванол – это профилактическое и лечебное антимикробное средство, применяемое при лечении ран, кожи и слизистых оболочек. Еще одно средство – раствор метиленового синего – обладает окислительно-восстановительными свойствами, может играть роль акцептора и донора ионов водорода в организме, применяется в качестве антидота при некоторых отравлениях, оказывает мощное антисептическое действие. Кроме того, существует еще фукорцин – комбинированный препарат для наружного применения, оказывает противомикробное и противогрибковое действие. Однако фукорцин может вызывать кратковременное чувство жжения и боли, а также сильно пачкает одежду и белье, так что отстирать эти пятна потом практически невозможно. И, наконец, 10%-ный раствор марганцовокислого калия – чаще всего применяется в современной медицине для лечения ветрянки. Ни в коем случае нельзя использовать для обработки спиртосодержащие препараты! Сыпь обрабатывают 2-3 раза в день. Ванночку можно сделать на ночь, чтобы уменьшить зуд. Также при ветрянке желательно соблюдать простую диету из молочно-растительной пищи. Заболевание будет протекать легче, если исключить из рациона все возможные аллергены. Кроме того, давайте ребенку обильное теплое питье, особенно в том случае, если ветрянка сопровождается высокой температурой. При повышении температуры тела более 38,5-39 градусов ребенку дают жаропонижающие средства: рекомендуются лекарственные средства с содержанием парацетамола, исключен аспирин. При правильной дозировке парацетамол снимет жар и окажет комплексное противовоспалительное действие. Инкубационный период ветряной оспы составляет 21 день, то есть если ребенок контактировал с больным ветрянкой или опоясывающим лишаем человеком, то он может слечь с аналогичным диагнозом еще в течение 3-х недель! Заболевание может протекать в разных по характеру проявления и тяжести формах, обычно болезнь протекает легко, без осложнений. Высыпания продолжаются 3-4 дня, иногда сопровождаются повышенной температурой, которая нормализуется на 3-5 день после появления высыпаний. Отпадение корочек происходит на 7-14 день. Врачи полагают, что самые сильные высыпания попадают на 11-12й день после контакта с больным. Однако втречаются и тяжелые формы заболевания, особенно у новорожденных детей, малышей тяжелыми «фоновыми заболеваниями», у больных, находящихся на гормональном лечении, взрослых и беременных женщин. При особо тяжелых формах болезнь может поражать внутренние органы, сопровождаться очень высокой температурой – более 40 градусов, может проявиться судорожный синдром, а также высыпания с кровоизлиянием. В очень редких случаях, но все же возможен летальный исход. Важно также понимать, что чем старше ребенок, тем тяжелее проходит болезнь. Поэтому мамы, чьи старшие дети не болели ветрянкой, не изолируют их от младших, подцепивших заразу. В некоторой степени это решение оправдано – лучше перенести заболевание в раннем детстве, чем заболеть, будучи взрослым и что еще хуже – пожилым человеком. Ветрянка представляет большую опасность для взрослых, чем для детей. Подвергнуться заражению может любой человек, в том числе и беременные женщины. Хотя их нет в группе риска, но статистика утверждает, что из 10 000 заболевших 5-7 человек – это именно будущие матери. Многие из нас не знают или не помнят, болели ли они в детстве ветрянкой или нет, поэтому каждой женщине, планирующей беременность, рекомендуется сдать анализ на проверку наличия в крови антител к ветряной оспе. Если результаты будут положительными, то беспокоится абсолютно не о чем – вы и ваш малыш в безопасности, но если ответ отрицательный, то есть шанс заразиться. Наибольший вред ветрянка несет плоду, а не самой матери. Самые опасные периоды для заболевания – это начало беременности и несколько дней до самих родов. Если женщина заболевает ветрянкой в первом триместре – это чревато рождением мертвого плода, непроизвольными абортами или выкидышами, а также различными уродствами ребенка. Далее болезнь будет протекать более спокойно: на сроках до 14 недель – шанс заражения плода от матери составляет 0,4%; от 14 до 20 недели –2%; а после 20 недель риск сводится к минимуму. Однако самый опасный период – это от 2 до 10 дней до родов и столько же – после. Ребенку в этом случае грозит ветряночная пневмония с вероятностью 10-20% и даже летальный исход – 20-30%. Чтобы избежать тяжелых последствий, можно слегка задержать роды – примерно на 4-7дней, но это не всегда удается. Так что чаще всего беременной женщине вводят иммуноглобулин с антителами к вирусу Варицелла-Зостер, что значительно снижает риск заболевания плода, в некоторых случаях ацикловир – внутривенно. К сожалению, иной профилактики ветрянки, кроме вакцинанции, не существует, да и та не дает 100%-ной гарантии. Так что оградить ребенка и взрослого от инфекции, иначе как исключить контакт с больным человеком, не получится. Эксперт: Н.И. Иванченко, врач-инфекционист источник Ветряная оспа (В01) — острая вирусная инфекция, проявляющаяся умеренной лихорадкой, появлением на коже, слизистых оболочках мелких пузырьков с прозрачным содержимым. B01.1 — ветряная оспа с энцефалитом (энцефалит после ветряной оспы, энцефаломиелит при ветряной оспе); B01.2 — ветряная оспа с пневмонией; B01.8 — ветряная оспа с другими осложнениями; B01.9 — ветряная оспа без осложнений. Этиология. Возбудитель болезни — вирус герпеса типа 3, содержащий ДНК; по свойствам близок к ВПГ и неотличим от возбудителя опоясывающего герпеса, вследствие чего он обозначен как вирус ветряной оспы — зостер. Ответ на вопрос, почему один и тот же вирус вызывает столь разные по клиническим проявлениям заболевания, кроется в особенностях специфического иммунитета при этих заболеваниях. Ветряная оспа — это проявление первичной инфекции в восприимчивом к вирусу организме, а опоясывающий герпес представляет собой реактивацию патогенной инфекции в иммунном организме. Вирус малоустойчив во внешней среде и непатогенен для животных. Хорошо культивируется в перевиваемых культурах клеток человека и обезьян. Поражает ядра клеток, при этом формируются эозинофильные внутриядерные включения. Может вызывать образование гигантских многоядерных клеток. Эпидемиология. Ветряная оспа — типичная инфекция детского возраста. Практически все население Земли переболевает ею в возрасте до 10- 14 лет. Единственным источником является больной человек. Больной заразен за сутки до появления первых высыпаний и в течение 3-4 дней после появления последних пузырьков, особенно в момент начала высыпаний. Источником заражения могут быть и больные опоясывающим герпесом. Возбудитель присутствует в содержимом пузырьков, но не обнаруживается в корочках. Инфекция передается воздушно-капельным, реже контактным путем, при этом возможно заражение на большом расстоянии. Вирус легко распространяется с током воздуха по вентиляционной системе, лестничным клеткам с этажа на этаж. Доказана трансплацентарная передача вируса от матери плоду. Дети первых 2-3 мес жизни болеют ветряной оспой редко. Однако при отсутствии иммунитета у матери могут заболеть и новорожденные. Заболеваемость наибольшая осенью и зимой, летом она резко снижается. В больших городах заболеваемость ветряной оспой имеет эпидемические подъемы, но вспышки ограничиваются преимущественно организованными детскими коллективами. После перенесенной инфекции остается прочный иммунитет. Повторные заболевания встречаются редко, не чаще чем в 3% случаев. Патогенез. Входные ворота инфекции — слизистая оболочка верхних дыхательных путей. Здесь начинается первичное размножение вируса. По лимфатическим путям он попадает в кровь. Током крови вирус заносится в эпителиальные клетки кожи и слизистых оболочек и фиксируется там. Образуются пузырьки, наполненные серозным содержимым, в котором находится вирус в высокой концентрации. Кроме того, вирус ветряной оспы обладает тропизмом к нервной ткани, способен поражать межпозвонковые ганглии, кору головного мозга, подкорковую область и особенно кору мозжечка. В очень редких случаях возможно поражение висцеральных органов, прежде всего печени, легких, желудочно-кишечного тракта. Патоморфология. Основные морфологические изменения отмечаются в коже и слизистых оболочках. Формирование ветряночного пузырька начинается с поражения клеток шиповидного слоя эпидермиса. Пораженные клетки гиперплазируются, в них образуются внутриядерные и внутрицитоплазматические оксифильные включения, затем клетки подвергаются баллонной дистрофии вплоть до полного некроза. В очагах наибольшего поражения происходит накопление межтканевой жидкости, что ведет к образованию типичных пузырьков. Дерма при этом отечна, с умеренной лимфомоноцитарной инфильтрацией. Обратное развитие пузырьков начинается с резорбции экссудата, покрышка пузырьков западает, образуется коричневая корочка. При генерализованных формах везикулезные высыпания в виде эрозий и язвочек могут обнаруживаться на слизистых оболочках желудочно-кишечного тракта, трахеи, мочевого пузыря, почечных лоханок, уретры и др. Во внутренних органах, преимущественно в печени, почках, легких и ЦНС, выявляются мелкие очаги некроза с кровоизлияниями по периферии. Генерализованные формы ветряной оспы встречаются исключительно редко, главным образом у детей с измененным иммунным статусом. Клиническая картина. Инкубационный период составляет 11-21, в среднем — 14 дней. Обычно заболевание начинается остро, с повышения температуры тела до 37,5-38,5 °С и появления ветряночной сыпи. Первичный элемент сыпи — мелкое пятно-папула, которое быстро, через несколько часов, превращается в везикулу диаметром 0,2-0,5 см. Ветряночные везикулы имеют округлую или овальную форму, расположены поверхностно, на неинфильтрированном основании, окружены венчиком гиперемии, их стенка напряжена, содержимое прозрачно (см. рис. 54, 55, 56 на цв. вклейке). Отдельные везикулезные элементы имеют пупковидное вдавление в центре. Пузырьки обычно однокамерные и при проколе опадают. В конце 1-х, реже на 2-е сутки от начала высыпания пузырьки подсыхают и превращаются в коричневую корочку, отпадающую на 1-3-й нед заболевания. После отделения корочек еще долго (до 2-3 мес) можно видеть постепенно «выцветающие» пигментные пятна, но рубцы не образуются. Высыпания располагаются на лице, волосистой части головы, на туловище и конечностях. На ладонях и подошвах сыпи обычно не бывает. Нередко везикулезные высыпания появляются и на слизистых оболочках полости рта, конъюнктиве, реже — на слизистых оболочках гортани, половых органов. Элементы сыпи на слизистых оболочках нежные, быстро вскрываются и превращаются в поверхностные эрозии, при этом может появляться незначительная болезненность. Заживление эрозий наступает на 3-5-й день появления высыпаний. При ветряной оспе высыпания возникают не одновременно, а как бы толчкообразно, с промежутками в 1-2 дня. Вследствие этого на коже можно видеть элементы на разных стадиях развития — макуло-папулы, пузырьки, корочки. Это так называемый «ложный полиморфизм» сыпи, характерный для ветряной оспы (см. рис. 57, 58, 59 на цв. вклейке). Каждое новое высыпание сопровождается новым подъемом температуры тела, поэтому температурная кривая при ветряной оспе имеет неправильный вид. На высоте заболевания, что обычно совпадает с максимально выраженным высыпанием, дети могут жаловаться на общее недомогание, нарушение аппетита и ритма сна. Дети раннего возраста становятся раздражительными, капризными, их беспокоит зуд кожи. Симптомы интоксикации более выражены при обильной сыпи и у детей раннего возраста. Периферическая кровь при ветряной оспе практически не изменена. Иногда наблюдаются небольшая лейкопения и относительный лимфоцитоз. Классификация. Различают типичную и атипичную ветряную оспу. К типичной относятся такие случаи, при которых имеются характерные пузырьковые высыпания, наполненные прозрачным содержимым. Типичная ветряная оспа по тяжести делится на легкую, среднетяжелую и тяжелую. Легкая форма сопровождается повышением температуры тела до 37,5- 38,5 °С. Симптомы интоксикации практически отсутствуют. Высыпания не обильны. При среднетяжелой форме температура тела — до 39 °С, симптомы интоксикации выражены умеренно, высыпания обильные, в частности, и на слизистых оболочках. При тяжелых формах температура высокая (до 39,5-40 °С), высыпания очень обильные, крупные, застывшие на одной стадии развития. На высоте заболевания возможен нейротоксикоз с судорожным синдромом и менингоэнцефалитическими реакциями. К атипичной ветряной оспе относятся рудиментарная, геморрагическая, гангренозная, генерализованная (висцеральная). Рудиментарная обычно встречается у детей с остаточным специфическим иммунитетом или у получивших в период инкубации иммуноглобулин, плазму. Появляются розеолезно-папулезные высыпания с единичными едва заметными пузырьками. Температура тела нормальная. Общее состояние ребенка не нарушено. Генерализованная (висцеральная) форма встречается у новорожденных. Иногда наблюдается у детей старшего возраста, ослабленных тяжелыми заболеваниями и получающих иммунодепрессивные средства. Болезнь проявляется гипертермией, тяжелой интоксикацией и поражением внутренних органов: печени, легких, почек и др. Течение болезни очень тяжелое, с весьма частым летальным исходом. На вскрытии обнаруживают мелкие очаги некроза в печени, легких, поджелудочной железе, надпочечниках, тимусе, селезенке, костном мозге. Геморрагическая форма наблюдается у ослабленных, истощенных детей, страдающих гемобластозами или геморрагическими диатезами, длительно получавших кортикостероидные гормоны или цитостатики. У таких больных на 2-3-й день высыпаний содержимое пузырьков становится геморрагическим (см. рис. 60 на цв. вклейке). Возможны кровоизлияния в кожу и слизистые оболочки, носовые кровотечения и кровавая рвота. Прогноз часто неблагоприятный. При гангренозной форме в окружении геморрагических пузырьков появляется воспаление, затем образуются некрозы, покрытые кровянистым струпом, после отпадения которых обнажаются глубокие язвы с грязным дном и подрытыми краями. Язвы увеличиваются, сливаются между собой. Такие формы возникают у истощенных, ослабленных детей при плохом уходе, когда возможно присоединение вторичной микробной флоры. Течение гангренозной формы длительное, нередко становится септическим. Течение. В типичных случаях болезнь протекает легко. Температура тела нормализуется на 3-5-й день от начала заболевания. При тяжелых формах высыпания и лихорадка сохраняются до 7-10 дней. Корочки отпадают на 7-14-й день, в редких случаях — в течение 3-й нед болезни. На месте корочек долго остается легкая пигментация, и только иногда — поверхностные рубчики. Осложнения. При ветряной оспе осложнения бывают специфическими, обусловленными непосредственным действием вируса, и могут возникать в результате присоединения бактериальной инфекции. Среди специфических осложнений ведущее значение имеют ветряночный энцефалит и менингоэнцефалит, реже возникают миелиты, нефриты, миокардиты и др. Поражение ЦНС возможно в первые дни болезни на высоте высыпаний. Состояние ребенка тяжелое, отмечаются гипертермия и бурное развитие общемозговых симптомов. Судороги и потеря сознания наступают в первые дни болезни. После некоторого улучшения состояния появляются очаговые симптомы и быстро проходящий гемипарез. Течение болезни обычно благоприятное. Такие осложнения встречаются очень редко и указывают на особую тяжесть ветряной оспы. Значительно чаще ветряночный энцефалит возникает в периоде образования корочек и не связан с тяжестью острой фазы ветряной оспы. Через несколько дней нормальной температуры тела и удовлетворительного самочувствия появляются общемозговые симптомы в виде вялости, головной боли, рвоты, повышения температуры. Наиболее характерны мозжечковые нарушения: тремор, нистагм, атаксия. Походка ребенка становится шаткой, он падает при ходьбе, иногда не может стоять, сидеть, не держит голову, жалуется на головокружение («шатается кроватка», «меня шатает ветрянка»). Речь становится дизартричной, тихой, медленной, выявляются гипотония, нарушение координации движений (пальценосовая и коленно-пяточная пробы положительны). Менингеальные симптомы отсутствуют или нерезко выражены. Спинномозговая жидкость прозрачная, изредка бывает небольшой цитоз в результате повышения уровня лимфоцитов, количество белка и сахара не меняется. Течение болезни благоприятное. Через несколько дней атаксия уменьшается, но шаткость походки может сохраняться несколько месяцев. Из других осложнений со стороны ЦНС возможны паралич лицевого и зрительного нерва, поперечный миелит, гипоталамический синдром. В качестве осложнений при ветряной оспе описаны синдром Рея, молниеносная пурпура, мио-, пери- и эндокардиты, гепатит, гломерулонефрит, кератит и др. Среди бактериальных осложнений чаще отмечаются: флегмона, абсцесс, импетиго, буллезная стрептодермия, рожа и лимфоаденит (обычно у ослабленных детей при плохой гигиене кожи и слизистых оболочек). Высыпания на слизистой оболочке полости рта могут осложниться стоматитом, а на слизистой оболочке глаза — гнойным конъюнктивитом и кератитом. В редких случаях возможны синдром крупа и пневмония. Ветряная оспа у новорожденных и детей раннего возраста чаще начинается с общеинфекционных проявлений. С первых дней отмечаются вялость, беспокойство, отсутствие аппетита, нередко бывают рвота и учащение стула, температура тела субфебрильная или даже нормальная. Сыпь появляется не сразу, на 2-5-й день, обычно обильная, полиморфная: папулы, везикулы, пустулы, но иногда элементы сыпи как бы застывают на одной стадии развития. На высоте высыпаний температура тела может достигать высоких значений, нарастает токсикоз, возможны судороги, потеря сознания, высыпания порой становятся геморрагическими. Течение болезни нередко тяжелое. В этих случаях прогрессирует нейротоксикоз, появляются менингоэнцефалитические реакции и возможны висцеральные поражения. Часто присоединяется вторичная инфекция с развитием гнойных очагов воспаления (пиодермия, флегмона, абсцессы, пневмония и др.). Вместе с тем у новорожденных и детей раннего возраста ветряная оспа может протекать в легкой и даже в рудиментарной форме, что обычно бывает при остаточном иммунитете у матери или если ребенок незадолго до инфицирования получал препараты иммуноглобулина, переливания плазмы или крови. Врожденная ветряная оспа. При инфицировании женщины в первые месяцы беременности допускается тератогенное действие вируса. Однако на практике дети с эмбрио- и фетопатиями, возникшими в связи с ветряночной инфекцией, рождаются очень редко. Заболевание беременной ветряной оспой существенно не влияет на вынашивание беременности. При возникновении ветряной оспы в последние дни беременности возможна врожденная ветряная оспа. Поскольку инкубационный период при ветряной оспе составляет от 11 до 23 дней, заболевание, возникшее у новорожденного в возрасте до 11 дней, следует относить к врожденной ветряной оспе. Инкубационный период при врожденной ветряной оспе составляет 6-16 дней. Заболевание протекает чаще всего в среднетяжелой или тяжелой форме. Нередки случаи генерализации процесса с поражением висцеральных органов — легких, миокарда, почек, кишечника, но встречаются и легкие, даже стертые рудиментарные формы. Тяжесть врожденной ветряной оспы в основном определяется сроками инфицирования. При заболевании беременной непосредственно перед родами ветряная оспа у новорожденного развивается на 5-10-й день жизни, протекает тяжело и нередко заканчивается летально. При заболевании беременной за 5-10 дней до родов первые клинические признаки у новорожденного появляются сразу после рождения. Течение болезни в этих случаях более легкое и летального исхода почти не бывает. Это объясняется тем, что у матери успевают выработаться специфические антитела, которые передаются плоду через плаценту, а при заболевании матери непосредственно перед родами специфические антитела у нее еще отсутствуют, а следовательно, их нет и у новорожденного. С целью профилактики врожденной ветряной оспы в случае контакта с больными ветряной оспой в последние месяцы беременности и при отсутствии указаний на перенесенное заболевание в анамнезе женщине рекомендуется ввести 20 мл иммуноглобулина. Диагностика. Диагноз устанавливают на основании типичной везикулезной сыпи по всему телу, в том числе и на волосистой части головы. Высыпание претерпевает своеобразную эволюцию и отличается полиморфизмом. Из лабораторных методов используют ПЦР для обнаружения вирусной ДНК в везикулярной жидкости и крови. Для серологической диагностики применяют РСК и ИФА. Заслуживает внимания иммунофлюоресцентный метод, с помощью которого можно обнаружить ветряночный антиген в мазках-отпечатках из содержимого везикул. Вирус можно выделить на эмбриональных культурах клеток человека. Ветряную оспу дифференцируют с импетиго, строфулюсом, генерализованными формами герпеса, в редких случаях со скарлатиной и другими заболеваниями, сопровождающимися сыпью. Прогноз. В типичных случаях заболевание заканчивается выздоровлением. Смертельные исходы наблюдаются только при злокачественных формах (генерализованной, гангренозной, геморрагической), а также при развитии тяжелых бактериальных осложнений, преимущественно у детей раннего возраста, особенно новорожденных, и при врожденной ветряной оспе. Лечение. Необходимо строго следить за гигиеническим содержанием ребенка, чистотой постельного белья, одежды, рук. Везикулы смазывают 1% раствором бриллиантового зеленого, 5% линиментом циклоферона или 1-2% раствором перманганата калия. Рекомендуются общие ванны со слабым раствором перманганата калия, полоскание рта дезинфицирующими растворами после еды. При появлении гнойных осложнений назначают антибиотики. Кортикостероидные гормоны при ветряной оспе противопоказаны, но при возникновении ветряночного энцефалита или менингоэнцефалита стероидные гормоны оказывают положительное действие. При тяжелых формах назначают противовирусный препарат из группы ацикловира из расчета 15 мг/ (кг • сут) внутрь или внутривенно. Такая терапия обрывает течение ветряной оспы. Лечение противовирусными препаратами достаточно эффективно и при развитии осложнений ветряной оспы (энцефалит, специфическая пневмония и др.). Имеются сообщения и о противовирусном действии анаферона детского. источник | |||||||
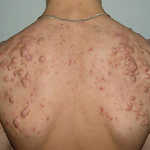 Ветрянка у детей никогда не проявляется в стёртой форме с единичными высыпаниями. Особенно остро, с очень высокой температурой и нетипичными элементами сыпи ветрянка может протекать у ослабленных детей. В таком случае лечить болезнь необходимо в стационаре.
Ветрянка у детей никогда не проявляется в стёртой форме с единичными высыпаниями. Особенно остро, с очень высокой температурой и нетипичными элементами сыпи ветрянка может протекать у ослабленных детей. В таком случае лечить болезнь необходимо в стационаре. Каждому из нас знакомо такое заболевание, как ветрянка. И все мы знаем, что ей чаще всего болеют именно дети. Так получается, что если в школе и в детском саду ею заболевает один ребенок, то вслед за ним в постель ложится 80-90% остальных детей. А все потому, что ветрянка очень заразна…
Каждому из нас знакомо такое заболевание, как ветрянка. И все мы знаем, что ей чаще всего болеют именно дети. Так получается, что если в школе и в детском саду ею заболевает один ребенок, то вслед за ним в постель ложится 80-90% остальных детей. А все потому, что ветрянка очень заразна…