Одним из самых заразных заболеваний считается ветряная оспа. Как известно, болезнь чаще всего поражает человека в детском возрасте, особенно, во время посещения дошкольных и школьных учебных заведений, когда вероятность контактирования с инфицированным человеком выше. Также можно заразиться ветрянкой в общественных местах с большим скоплением людей.
Ветряная оспа у детей протекает намного легче, чем у взрослого человека. При появлении заболевания у ребенка, вероятность осложнения намного ниже, если проводится все необходимое лечение. Для каждого родителя, да и просто взрослого человека важно знать, как лечить ветрянку и какие препараты дают наибольший эффект при использовании.
В данной статье мы рассмотрим механизмы заражения ветряной оспой, пути проникновения вируса в организм, симптоматику заболевание, а также ответим на вопрос, какие средства при ветрянке наиболее действенные и эффективные.
Вирус ветряной оспы или герпесвирус третьего типа может распространяться только воздушно-капельным путем. Заразиться ветрянкой можно даже недолго побыв в комнате с носителем вируса. После того как, вирус ветряной оспы попал и пациент переболел ветрянкой, у него формируется пожизненный иммунитет, который в дальнейшем защищает человека от повторного заражения.
Впрочем, в медицинской практике имели место и случаи повторного заражения. Причиной этому может стать попадание в организм человека модифицированного вируса ветрянки или в результате сильнейшего стресса. Все дело в том, что вирус находится в «спящем» состоянии и «запустить» его повторно может именно стресс. Иногда ветрянка у взрослого человека развивается на фоне опоясывающего лишая.
Важно знать, что вирус ветряной оспы может разноситься в потоке воздуха на расстояние до 20 метров, однако, через несколько минут после попадания во внешнюю среду, вирус саморазрушается. К сожалению, этого времени вполне достаточно, чтобы инфекция проникла в организм окружающих и в дальнейшем получила классическое развитие. Особенно опасна данная инфекция для грудничков и пожилых людей.
Ветрянка у ребенка или взрослого может проявиться не сразу. Дело в том, что после проникновение вируса в организм человека, он начинает воздействовать на отдельные клетки и это занимает определенное время. Первая симптоматика заболевания появляется только тогда, когда инфекция проникает в кровь.
Первым симптомом заболевания является повышение температуры тела до 39-40 градусов. Больной начинает испытывать неприятные ощущения, у него болит голова, возникает слабость, а иногда, даже понос и тошнота.
Следующим признаком ветряной оспы являются красные высыпания, быстро распространяющиеся по всему телу. Сначала сыпь имеет вид небольших красных пятнышек, а затем, на месте этих пятнышек образуются плотные пузырьки, заполненные прозрачной жидкостью. В процессе лечении ветряной оспы, папулы покрываются плотной корочкой, которую категорически нельзя срывать. Сыпь может появляться не только на кожном покрове тела, но и на слизистых оболочках и даже, на внутренних органах пациента.
Еще один симптом, который вызывает у ребенка или взрослого человека чувство сильнейшего дискомфорта – это нестерпимый зуд. Если ветрянка поразила ребенка, то родителям следует внимательно следить за тем, чтобы он не расчесывал и не сдирал корочки папул, поскольку это чревато появлением шрамов и некрасивых рубцов.
Чтобы принять решение о том, как лечить ветрянку, очень важно сначала правильно поставить диагноз. Выявить заболевание можно только в лабораторных условиях. Несмотря на то, что внешние проявления ветрянки очень явные, существуют и другие болезни, сопровождающиеся красными высыпаниями на коже. Чтобы исключить вероятность другого заболевания и составить правильный лечебный курс, врач должен оперировать не только личными наблюдениями, полученными в ходе осмотра, но и результатами проведенных анализов.
Опытный врач, чтобы определить какие средства при ветрянке будут наиболее эффективными, должен исключить вероятность наличия следующих патологий:
- аллергические реакции на различные вещества и компоненты;
- паразиты, наличие которых сопровождается появлением сыпью;
- укусы насекомых;
- опоясывающий лишай.
В лаборатории используются специальные методики по диагностированию ветряной оспы, а именно:
- световая микроскопия или серебрение реактивов, нанесенных на кожу пациента;
- серологическое исследование парных сывороток крови.
Не каждый имеет представление о том, как лечить ветрянку. К сожалению, это может привести к неприятным последствиям, если применять препараты, которые могут повредить пациенту.
При ветрянке у ребенка, назначаются препараты, которые позволяют нормализовать температуру тела и понизить зуд. Лечение заболевания заключается в снижении симптоматики, поскольку лекарства непосредственно от ветрянки не существует. Как правило, заболевание проходит самостоятельно в течение нескольких недель. На этот период ребенка лучше всего изолировать пока у него не исчезнут корочки на папулах.
Во время лечения заболевания крайне важно уделить внимание питанию ребенка. При ветрянке, рацион должен включать фрукты, овощи и молочные продукты. Кормить ребенка лучше всего отварами и супами. Особенно важно стоит обращать внимание на режим питания в том случае, когда сыпь появилась и во рту. Ребенку до года стоит готовить полужидкие кашки или давать протертый творог.
Крайне важно во время ветрянки давать больному обильное питье. Это особенно актуально, если у пациента наблюдается обезвоживание, что в свою очередь может негативно отразиться на работе нервной системы. Лучше всего поить ребенка кипяченой водой и минералкой без газа. Также могут подойти несладкие компоты, слабенький чай или отвар трав.
Раньше в справочниках, где указано как лечить ветрянку у детей, указывалось, что мыться во время ветрянки категорически запрещено. Данное мнение считается ошибочным, поскольку соблюдение гигиены позволяет пациенту быстрее выздороветь. Разумеется, водные процедуры стоит проводить по определенным правилам. Запрещается применять моющие составы, которые могут раздражение, а также, использование мочалок и грубых полотенец.
Назначение медикаментозного лечения зависит от того, насколько тяжелая форма протекания болезни имеет место. Как правило, при повышенной температуре используется стандартный набор средств: парацетамол, ибупрофен. Также, пациенту могут быть назначены противовирусные препараты, такие как ацикловир или лейкинферон.
Чтобы избавить больного от зуда, можно воспользоваться антигистаминными препаратами: супрастин, кларитин, зиртек. В отдельных случаях назначаются успокоительные средства. Для смазывания папул применяется обычная зеленка или более дорогие средства: каламин, циндол.
Лечение ветряной оспы должно проводиться только под присмотром врача и с использованием проверенных, надежных препаратов. Каждому родителю стоит знать, как развивается вирус ветряной оспы в организме ребенка, чтобы в будущем избежать осложнений и тяжелых последствий.
источник
Ветряная оспа, известная как ветрянка, – заболевание, относящееся к высокозаразным. Чаще поражает детей, посещающих образовательные учреждения. Легко заразиться болезнью в местах, где много людей. Лечение у детей осуществляется легче, нежели у взрослых: у ребенка меньше вероятности развития осложнений. Важно знать, сколько дней заразна ветрянка, и не распространять болезнь. Больной заражает других за 2 дня до того, как становится видна сыпь, и является переносчиком ветрянки первые 5-7 дней после начала высыпаний.
Возбудитель ветрянки – герпесвирус 3-го типа, распространяемый носителями и передаваемый воздушно-капельным путем. Побывав в одной комнате с больным, легко заразиться. После ветряной оспы формируется пожизненный иммунитет, но изредка встречаются случаи повторного заражения. Годами вирус пребывает в организме уже переболевшего ветрянкой в «спящем» состоянии, и запускается одномоментно. «Активатором» может стать стресс. Взрослый заболевает опоясывающим лишаем, при этом распространяя классическую ветряную оспу.
Сквозняк, любой поток воздуха может разнести вирус на расстояние до 20 м. Когда в одной квартире с больным в числе прочих есть грудничок, волноваться за него не стоит. Младенец в безопасности, если он вскармливается грудью, и мама уже перенесла ветрянку. Мать передает ему антитела со своим молоком. Иначе основания для беспокойства остаются: ветрянка у грудничка проходит тяжело, может давать осложнения, так как иммунитет еще не сформирован.
Ветряная оспа у детей начинает проявляться с того, что температура резко подскакивает до 39 или 40 градусов. Начинаются жалобы на головную боль, слабость, сопровождаемые отказом от еды. Возможны тошнота и понос. Затем появляется сыпь: сначала это единичные мелкие красные пятнышки. Их в состоянии распознать те люди, которые сталкивались с этим заболеванием ранее. В ближайшие часы на этих пятнышках образуются пузырьки, заполненные жидкостью. Сыпь покрывает большую часть тела и слизистые оболочки, сопровождается нестерпимым зудом.
Как проявляется ветрянка дальше: через 1-2 дня пузырьки прорываются, после них остаются язвочки. Кожа покрывается коркой, которая чешется и постепенно отваливается (стадия выздоровления). Если не расчесывать корочки, от высыпаний не останется следов. В противном случае высока вероятность шрамов и рубцов. У детей старше двух лет и младше 12 встречается легкая форма ветрянки, без температуры и множественных высыпаний. Это одно из атипичных проявлений недуга. Подростки переносят ветрянку в средней или, в некоторых случаях, тяжелой форме.
Диагностируют ветряную оспу, основываясь на наружном осмотре. Диагноз ставится уже при наличии сыпи. Высыпания – симптом многих болезней, поэтому во внимание принимаются и другие факторы. Врач исключает у пациента:
- паразитарные заболевания, которые сопровождаются сыпью;
- аллергические реакции;
- укусы насекомых;
- опоясывающий лишай.
Лабораторные анализы быстро помогают подтвердить диагноз. Существуют специфические методы для диагностики ветрянки:
- световая микроскопия компонентов сыпи (используется серебрение реактивов);
- серологические исследования парных сывороток крови (РТГА – для обнаружения самого вируса, РСК – чтобы выявить активность антител против возбудителя).
Детям дают препараты для нормализации температуры, используют лекарства для снижения зуда. Лечение – это облегчение симптомов течения болезни, нет такого понятия как «лекарство от ветрянки». Лучшее средство – это время. Сама собой болезнь полностью проходит за 10 дней. Больного изолируют от других, пока у него не исчезнут корочки. Это происходит приблизительно на пятый день с момента высыпания последних прыщиков.
Детей, которые случайно контактировали с заболевшим и не имеют иммунитета к ветрянке, отправляют на трехнедельный карантин, внимательно отслеживая их состояние. В детсаду, где зафиксирована ветряная оспа, тоже устанавливается 21-дневный карантин. Занимаясь лечением, внимание обращают на питание и гигиену маленького пациента. Диета должна обязательно включать фрукты, молочные продукты и овощи. Кормить больного лучше супами-пюре, отварами, особенно при сыпи во рту. Годовалому малышу предлагать полужидкие кашки, протертый творог.
Важное условие, необходимое для соблюдения при лечении ветрянки у детей, предоставление больному обильного питья. На фоне обезвоживания возникает большинство осложнений, заболевание может влиять на нервную систему. Обильное питье поможет вывести продукты распада вирусов, токсины. Пить нужно кипяченую воду, минералку без газа, несладкие компоты, некрепкие чаи, травяные отвары. Свежеотжатые соки разбавлять водой наполовину.
Распространено мнение, что больному нельзя контактировать с водой. Это неверно. Гигиена жизненно важна для такого пациента. Его нужно купать, но после ванной не вытирайте кожу полотенцем, а промакивайте, чтобы не раздражать сыпь. Мочалку при мытье не используйте, мыло тоже: хватит марганцовки (слабого раствора). Важно не дать пузырькам загноиться, постоянно их обрабатывать. Есть варианты, чем мазать прыщики кроме зеленки. Это:
- водный раствор фукорцина;
- раствор марганцовки;
- жидкость Кастеллани;
- перекись водорода.
Применение медикаментов зависит от тяжести протекания болезни. При температуре более 38 градусов дают жаропонижающие средства на основе парацетамола, ибупрофена. Нестерпимый зуд часто становится причиной расчесов на коже. Через них в организм попадает инфекция, и если это случилось, доктор прописывает антибиотики. Они не действуют на вирус – возбудитель ветрянки, а расправляются только с «новичками» на фоне основной проблемы.
Противовирусные лекарства почти не назначают. Существуют препараты антигерпетической группы: в их основе лежит ацикловир. Они помогают справиться с вирусом, но дошкольникам такие средства выписывают редко по двум причинам:
- Высокая вероятность возникновения побочных эффектов.
- При типичном течении болезни, без осложнений, организм маленького ребенка (2-7 лет) быстро справляется с вирусом самостоятельно.
При осложненном течении болезни или недостатке иммунитета могут назначаться «Ацикловир», «Лейкинферон» – тот же интерферон, но следующего поколения, «Видарабин», свечи «Виферон». Когда слизистая оболочка глаз поражена сыпью, назначают глазной гель «Ацикловир». Назначение интерферона в любом виде помогает организму успешнее бороться с инфекцией и снижает риск развития после ветрянки осложнений.
Зуд при ветряной оспе может быть таким сильным, что нарушает сон. Чтобы справиться с неприятным симптомом, выписывают антигистаминные препараты, в таблетках и мазях. Одновременно использовать таблетки против аллергии и противозудные мази не рекомендуется, может произойти передозировка. Детям назначают:
- Препараты первого поколения: «Супрастин», «Тавегил», «Диазолин». Кроме противоаллергенного, они дают еще и седативный эффект (успокоительный). Малышам эти лекарства дают с осторожностью из-за вероятных побочных эффектов.
- Лекарства против аллергии 2 и 3 поколения: «Лоратадин» или его более дорогая версия – «Кларитин» (действующее вещество — лоратадин), «Цетиризин» либо «Зиртек».
Зараженные вирусом дети часто становятся возбудимыми и капризными. Допускается назначать легкие успокоительные. Выбирая их, необходимо учитывать, назначены ли малышу антигистаминные препараты, и какие. Возможно, седативный эффект в них уже заложен. Если нет, то, лучше остановиться на гомеопатии, лекарственных травяных сборах. Популярные успокоительные для детей:
- «Валерианахель» – детям 2-6 лет — пять капель, 6-12 лет – 10 капель, 3 раза в день за полчаса до еды;
- «Нервохель» – детям от 1 года до 3-х лет по 1/2 таблетки в день (истолочь), от 3-х до 6 – 3/4 таблетки в день, после 6 лет по 3 шт. ежедневно;
- капли «Нотта» – употреблять 3 раза ежедневно, пациентам в возрасте 1-12 лет разводить в столовой ложке воды 5-7 капель, до 1 года: по 1 капле на столовую ложку воды, молока;
- сироп «Эдас 306» – трижды в день, малышам в возрасте 1-3 года – по 1/2 чайной ложки, от 3 до 15 лет – по целой.
Есть разнообразные способы избавления от зуда и в народной медицине:
- Сажать больного в прохладную воду каждые 4 часа, на 15 минут. В воде растворить полстакана пищевой соды, либо насыпать в носок геркулес, завязать, положить в ванну.
- В 5 литров воды всыпать 200 граммов сухого тысячелистника, настоять 3 часа, вылить в ванну. Больного купать 15 минут.
- При зуде во рту заварить 20 граммов сухого шалфея на 2 стакана кипятка, оставить на 30 мин. Процедить, и полоскать рот.
- Вскипятить 5 литров воды, сварить в ней 1 килограмм ячменя, процедить. Отваром протирать ребенка, дать обсохнуть, не обтирая.
- Отвар для купания из трав. Потребуется 3 столовых ложки ромашки (цветки), столько же – календулы или чистотела, 5-6 капель эфирного пихтового масла. Применение:
- измельчить траву;
- залить литром воды;
- вскипятить, уменьшить огонь, томить 10 – 15 минут;
- процедить;
- влить в ванну, добавить пихтовое масло;
- купать ребенка 5-10 минут дважды в день.
Скрытый, начальный период болезни называется инкубационным. Это означает, что человек будет выглядеть здоровым, но инфекция уже распространяется по организму. При ветряной оспе инкубационный период – от 10 по 21 день заражения. Выделяют три его фазы:
- Вирус, вызывающий ветрянку, попадает в детский организм через слизистую рта, носа, глотки.
- Возбудитель болезни размножается, накапливается в организме. Первичный очаг локализуется в слизистой верхних дыхательных путей, затем заражение перекидывается дальше.
- Завершающая стадия – возбудители ветрянки разносятся по организму, появляются в коже, начинают там внутриклеточно размножаться, отчего позже появится сыпь. В этой фазе у человека образовываются первые антитела к вирусу ветрянки.
Распространенное осложнение после ветряной оспы – вторичная бактериальная инфекция. Возникает она из-за расчесывания зудящей сыпи немытыми руками. Пузырьки лопаются, поверхность кожи мокнет, засевается микроорганизмами, ребенок заражается вторичной инфекцией. Стафилококк или стрептококк, другие бактерии вызывают гнойное воспаление, которое, если не забить тревогу, перерастет во что-то серьезное. Как минимум, останутся шрамы и рубцы.
Редкое и самое серьезное последствие ветрянки – энцефалит, воспаление головного мозга. Эта болезнь развивается через неделю после появления высыпаний. Таких случаев зафиксировано немного, но опасность есть. У небольшого процента переболевших вирус «засыпает» в нервной системе, спустя годы может неожиданно пробудиться, принося новые неприятности.
От вируса ветрянки гарантированно может уберечь только прививка – введение в организм ослабленного вируса. Это и есть главный метод профилактики болезни. Уберечься от воздушно-капельной инфекции другим путем сложно. Лучшее же средство борьбы с ветряной оспой – стабильный иммунитет. Его укрепление поможет ребенку, заразившись ветрянкой, легче и быстрее выздороветь, перенести болезнь без осложнений.
Есть мнение, что ветрянкой ребенку переболеть надо, и чем раньше, тем это оптимальнее, ведь в старшем возрасте дети переносят болезнь тяжело. Некоторые родители специально обеспечивают своим малышам контакт с больными сверстниками, чтобы получить «естественную прививку» ветряной оспы. Разумен ли этот подход? Узнайте об этом, посмотрев видеозапись одной из программ доктора Комаровского.
Первые высыпания на коже малозаметны. Проявляются небольшие красные пятна, которые принимаются за раздражение. Уже скоро эти пятна становятся выпуклыми, наполняются прозрачной жидкостью, распространяются по телу, появляются даже во рту. Становится ясно, что ребенок болеет ветряной оспой. Типичные области распространения сыпи – лицо, голова, шея, грудь, живот.
источник

Ветрянкой называют острое вирусное заболевание, передающее воздушно-капельным путем от человека к человеку. Характеризуется возникновением сыпи в виде небольших пузырьков, высокой температурой.
Возбудителем считается вирус герпеса третьего типа. Он внедряется в кровь через верхние дыхательные пути и поражает кожные покровы. Вне организма человека он теряет свою жизнеспособность уже через 10 минут. Микроб погибает при нагревании, воздействии ультрафиолетового излучения и солнечных лучей.
Восприимчивость к ветрянке составляет 100%, чаще всего она диагностируется у детей в возрасте от 6 месяцев до 7 лет. У взрослых встречается достаточно редко, так как большинство из них без осложнений переносит болезнь в детстве. Выработанный после перенесенной инфекции стойкий иммунитет сохраняется на протяжении жизни.
Выделяют 4 стадии течения заболевания:
- Инкубационная – бессимптомный период. В среднем составляет 11–21 день;
- Продромальная – характеризуется возникновением головных или мышечных болей, значительным подъемом температуры. У детей проявляется не всегда, у взрослых наблюдается достаточно часто и протекает с осложнениями. Данный период наступает за 1–2 суток до обнаружения первых высыпаний;
- Стадия высыпания характеризуется массовым появлением сыпи и волнообразным повышением температуры. Чаще всего лихорадочное состояние сохраняется на протяжении 2–5 дней, иногда температура держится до 10 суток. Высыпания наблюдаются в течение 2–9 дней. Обычно они не затрагивают глубоких кожных слоев и после выздоровления исчезают бесследно.
- Восстановительная – длится 1 месяц после выздоровления. В течение этого периода требуется ограничение физических нагрузок и прием витаминных комплексов.
Источником заболевания является инфицированный вирусом ветряной оспы человек. Опасность заражения сохраняется на протяжении всего инкубационного периода вплоть до момента исчезновения корочек. Болезнь передается воздушно-капельным путем, однако максимальная концентрация вируса обнаруживается в жидкости, содержащейся в типичных для ветрянки пузырьках.
Инфекция проникает в организм через верхние дыхательные пути и внедряется в слизистые оболочки. Затем попадает в кровеносную систему и распространяется на кожные покровы. Происходит расширение кровеносных сосудов, сопровождающееся покраснением, затем наблюдается образование папул – приподнятых над поверхностью кожи узелков, и везикул – пузырьков с жидкостью. Первые высыпания обычно фиксируются на туловище и конечностях, позднее – на лице и под волосами. Иногда сыпью покрываются слизистые оболочки.
Вследствие активного размножения вируса происходит рост температуры тела, отмечаются другие неспецифические реакции. После перенесенной инфекции у человека вырабатывается стойкий иммунитет.
Вирус может сохранять свою жизнеспособность в человеческом организме, и при наличии совокупности провоцирующих факторов, может вызвать опоясывающий лишай.
Ветрянка отличается длительным инкубационным периодом, составляющим от 7 до 21 дня. С момента инфицирования до появления первых симптомов проходит, как правило, не менее недели. Ребенок уже является источником заражения для других детей, однако внешне это никак не проявляется. Обычно сохраняется двигательная активность и хороший аппетит.

- головная боль;
- вялость, сонливость;
- отсутствие аппетита;
- тошнота;
- резкое повышение температуры до 38-40°C.
Вышеперечисленные симптомы сходны с признаками обычного ОРВИ, и только появление сыпи позволяет достоверно установить заболевание.
Высыпания обычно возникают не позднее суток после подъема температуры. Сначала на кожных покровах отмечаются одиночные плоские пятнышки розоватого цвета, затем их количество резко увеличивается, они становятся выпуклыми и трансформируются в заполненные жидкостью пузырьки. Их появление сопровождается сильным зудом, дети нередко расчесывают проблемные участки, способствуя проникновению в организм инфекции. Сыпь может покрывать верхние и нижние конечности, спину, живот, лицо и волосяную часть головы. На ступнях и ладонях пятна, как правило, отсутствуют.
Болезнь часто сопровождается увеличением ушных и шейных лимфоузлов.
Сыпь начинает подсыхать спустя 3 суток после возникновения, покрываясь красной корочкой. Однако ветрянка протекает волнообразно, поэтому каждые 2 дня на коже появляются новые очаги высыпаний, сопровождаемые очередным подъемом температуры и головной болью. Лишь спустя 7–10 дней все пузырьки покрываются коркой, и ребенок перестает быть источником заражения.
Для опытного врача диагностировать ветрянку не составляет труда. Яркая клиническая картина в большинстве случаев позволяет абсолютно точно определить заболевание:
- стадия высыпаний начинается через 7–21 день после контакта с инфицированным человеком;
- волнообразное течение данного периода;
- одновременное наличие на поверхности кожи ребенка всех форм развития сыпи – розовых пятен, плотных узелков, пузырьков с желтоватой жидкостью, подсохших корочек;
- инфекция проявляется в первую очередь на туловище и конечностях, затем переходит на лицо и волосяную часть головы. Наличие сыпи на ступнях и ладонях является нетипичным.
Если симптоматика выражена недостаточно отчетливо, специалисты прибегают к следующим лабораторным исследованиям:
- общий анализ крови. Увеличение СОЭ указывает на наличие инфекционного процесса. Рост числа нейтрофилов свидетельствуют о бактериальном осложнении;
- серологический анализ крови на антитела проводится в атипичных случаях, превышение показателей в 4 и более раз достоверно указывает на ветряную оспу;
- исследование под микроскопом или иммунофлюоресцентный анализ содержимого пузырьков.

- прием жаропонижающих препаратов. Для детей рекомендованы парацетамол и панадол (в дозировке, рассчитанной исходя из веса и составляющей 20 мг/кг 3 раза в сутки), а также нурофен в суспензии (5–10 мг/кг до 4 раз в день). Эти лекарственные средства позволяют быстро и эффективно снизить температуру и улучшить общее состояние. Категорически запрещен прием аспирина, вызывающего при ветрянке поражение печени;
- применение антигистаминных препаратов, уменьшающих зуд и препятствующих развитию аллергических реакций. Детям обычно прописывают супрастин (дозировка в зависимости от возраста составляет от ¼ до ½ таблетки в течение суток) или фенистил (принимается 3 раза в день по 3–10 капель);
- обработка кожных высыпаний. Традиционно для смазывания элементов сыпи используют раствор зеленки, который позволяет тщательно обработать каждое пятнышко. Средство способствует скорейшему образованию корочек и ненадолго уменьшает зуд. Более действенным является 5-процентный раствор перманганата калия (марганцовки) или жидкость Кастеллани, обладающие легким антибактериальным эффектом. Сыпь во рту и на половых органах смазывается перекисью водорода или водным раствором зеленки;
- соблюдение питьевого режима. Повышенное потребление жидкости необходимо для выведения токсинов из организма.
При протекании болезни в тяжелой форме врачом назначается дополнительное специфическое лечение: прием противовирусных, иммуномодулирующих и успокоительных препаратов.
Промежуток времени от момента проникновения вируса в организм до возникновения первых симптомов болезни называется инкубационным периодом. Для ветряной оспы его продолжительность составляет от 7 до 21 дня и зависит от состояния иммунной системы. Попавшие в дыхательные пути микробы проникают в слизистые оболочки и начинают там активно размножаться, накапливаясь в течение всего инкубационного периода. Достигнув критической массы, инфекция попадает в кровеносную систему и распространяется по всему организму, переходя тем самым в продромальную стадию.
В большинстве случаев на протяжении инкубационного периода человек является незаразным. Однако при ветряной оспе за 1–3 дня до его окончания и появлении первых клинических симптомов болезни уже происходит распространение инфекции.
Ветрянка относится к чрезвычайно заразным заболеваниям. В случае отсутствия иммунитета при контакте с инфицированным уберечься от болезни невозможно.
В детских садах и школах карантин объявляется на 21 день с момента выявления последнего заболевшего. Этот срок объясняется максимальной продолжительностью инкубационного периода.
Детям, контактировавшим с заболевшим, не запрещается посещать сад или школу. Тем учащимся, которые не общались с инфицированным более 3 недель, рекомендуется перейти в другую группу, класс или воздержаться от посещения занятий.
Карантин объявляется в конкретной группе или классе после окончательной постановки диагноза. В течение всего периода производится ежедневный осмотр воспитанников медицинским персоналом. При выявлении заболевшего, его изолируют от других детей и незамедлительно информируют родителей.
Нет необходимости прекращать работу детского сада или школы в целом. Существует ряд мероприятий, помогающих избежать массового инфицирования:
- регулярное проветривание и влажная уборка;
- использование разных входов для перемещения здоровых детей и групп на карантине;
- запрет на посещение физкультурного и музыкального залов.
Специфические мероприятия для дезинфекции помещений при выявлении случаев ветряной оспы не производятся, так как вирус обладает низкой жизнеспособностью вне человеческого организма.
На протяжении многих десятков лет пузырьки при ветрянке было принято мазать зеленкой. Считалось, что только так можно добиться скорейшего образования корочек и уменьшить нестерпимый зуд. В настоящее время специалисты ставят под сомнение этот способ, так как зеленка не влияет на скорость образования корок и процесс заживления, а также совершенно не справляется с зудом.
В качестве альтернативных способов предлагаются следующие препараты:
- лосьон «Каламин» – быстро снимает зуд и покраснение, способствует активной регенерации кожи. Подходит для детей, не окрашивает кожу;
- раствор марганцовки – используется с самого раннего возраста. Применение требует особой осторожности, так как превышение концентрации способно вызвать ожог. Чтобы этого не допустить, необходимо в стакане кипяченой воды растворить несколько кристаллов марганцовки до образования нежно-розового раствора;
- суспензия «Циндол» облазает подсушивающими и дезинфицирующими свойствами. Можно использовать до 6 раз в сутки.
- гель «Фенистил» способствует активному заживлению кожных покровов и эффективно устраняет зуд. Однако его применение рекомендовано только при тяжелом течение ветряной оспы после консультации с лечащим врачом.
Инфицирование ветряной оспой, особенно у взрослых, нередко приводит к развитию осложнений. Наиболее серьезными являются:
В случае, если человек не переболел ветрянкой в детстве, существует большая вероятность инфицирования в зрелом возрасте.
Симптоматика практически не отличается, однако у взрослых болезнь, как правило, протекает в тяжелой форме и проявляется следующими симптомами:
- высокая температура в течение продолжительного периода;
- ярко выраженные продромальные признаки – головные и мышечные боли, потеря аппетита, общетоксические проявления;
- обильная сыпь, позднее образование корочек;
- часто поражаются слизистые оболочки, увеличиваются лимфатические узлы.
Заболевание ветрянкой во время беременности, особенно на ранних сроках, может усугубить течение болезни у женщины и привести к инфицированию и даже гибели плода. После 20 недели риск для ребенка является незначительным.
Методы лечения зависят от формы течения болезни, состояния иммунной системы и возраста человека.
Как правило, при протекании болезни в лёгкой и среднетяжелой формах лечение производится амбулаторно. Инфекционистами рекомендуется:
- соблюдение постельного режима при наличии повышенной температуры;
- обильное питье для скорейшего выведения токсинов из организма;
- сбалансированное питание. Оптимальным является соблюдение белково-растительной диеты;
- обработка кожных покровов дезинфицирующими препаратами. Вместо традиционной зелёнки могут использоваться перманганат калия, суспензия «Циндол», «Фукорцин», «Каламин». Каждый элемент сыпи обрабатывается отдельно при помощи ватной палочки. Каламин может использоваться до 4 раз в сутки, фукорцин и циндол – до 6, марганцовка – без ограничений;
- проведение специальной медикаментозной терапии.
При легком течении специалисты рекомендуют ограничивать лечение обработкой высыпаний и приемом жаропонижающих средств. Хорошо зарекомендовали себя препараты, не оказывающие негативного влияния на иммунную систему пациента:
Запрещается использовать аспирин во избежание развития побочных эффектов.
Если наблюдается тяжелая форма болезни, врачами прописывается прием противовирусных препаратов. Рекомендованная доза ацикловира составляет 800 мг 5 раз в сутки на протяжении недели. В особо тяжелых случаях практикуется внутривенное введение препарата 3 раза в день в дозировке 10 мг/кг массы тела.
Антигистаминные средства помогают справиться с зудом и отечностью. Хорошо показали себя:
Их суточная доза не должна превышать 4 таблеток.
Допускается обработка кожных покровов специальными препаратами, уменьшающими зуд и другие кожные проявления. Например, «Фенистил-гель» допускается использовать многократно в течение суток.
Эффективным методом борьбы с ветряной оспой является вакцинация. В ряде стран – Японии, Австралии, США, Австрии вакцинирование от ветряной оспы включено в национальный прививочный календарь. Данная процедура позволяет сформировать иммунитет к болезни на всю жизнь.
Представители ВОЗ и производители вакцин рекомендуют проводить иммунизацию от ветряной оспы детям, достигшим годовалого возраста. Российские специалисты не советуют проводить процедуру детям до 2 лет. Взрослые не имеют ограничений по возрасту.
Для вакцинации используют живую вакцину и специфический иммуноглобулин.
При введении живого ослабленного вируса Varicella Zoster в организме развивается бессимптомная легкая форма ветряной оспы. Происходит образование антител, которые обеспечивают стойкий длительный иммунитет.
В России разрешено использование следующих вакцин:
- «Окавакс» (Япония) применяется для вакцинации детей с 12-месячного возраста и взрослых. Вводится однократно внутримышечно. Используется в качестве экстренной профилактики не позднее 3 суток после контакта с инфицированным человеком. Минимальная стоимость препарата составляет 1900 рублей;
- «Варилрикс» (Бельгия) вводится двукратно с интервалом 6–10 недель. Допускается для вакцинирования детей, начиная с 9 месяцев и взрослых. Средняя цена в аптеках составляет 2200 рублей.
Препарат «Зостевир» является специфическим иммуноглобулином к вирусу ветряной оспы. Он помогает облегчить протекание болезни и ускорить процесс выздоровления. Медикамент вводится внутримышечно 1 раз в сутки в дозировке от 1 до 3 мл в зависимости от показаний. Не содержит живого вируса и не обеспечивает пожизненный иммунитет.
Инфекционисты в ряде стран не видят необходимости во всеобщей иммунизации против ветряной оспы в детском возрасте, так как в большинстве случаев до достижения подросткового возраста наблюдается легкое течение этой болезни. Вакцинация назначается только при наличии объективных показаний, например, ослабленном иммунитете.
Британские инфекционисты выявили связь между иммунизацией в детстве и заболеванием опоясывающим лишаем, вызываемом тем же вирусом, в зрелом возрасте.
Для человека, не переболевшего ветрянкой в детском возрасте, вакцинация является 100-процентно правильным решением.
Единственным надежным способом предохранения от заражения ветрянкой является вакцинация. Остальные методы не дают стопроцентной гарантии. Однако вероятность инфицирования при заболевании одного из членов семьи можно снизить при соблюдении следующих мер предохранения:
- полная изоляция заболевшего;
- применение отдельной посуды;
- использование ватно-марлевых повязок;
- прием противовирусных препаратов или своевременная вакцинация.
Знание и соблюдение профилактических мер позволяет избежать заражения ветряной оспой или перенести ее без осложнений.
Узнать мнение специалистов о ветрянке вы можете, просмотрев видео.
источник
Большинство родителей детей от 2 до 10 лет сталкиваются с таким распространенным инфекционным заболеванием, как ветряная оспа. И поэтому информация об этой болезни нужна каждой маме – неважно, ребенку всего 6-8 месяцев либо он посещает детский сад в 4 года или 5 лет. Знания о ветрянке пригодятся, даже когда ребенок уже вырос и относится к возрастной категории «подростки». Какие причины появления этой инфекции, как она передается здоровым детям, как проявляется и как быстро вылечить ветряную оспу в детском возрасте?
Эта инфекционная болезнь вызывается вирусом Varicella Zoster, который относят к герпес-вирусам. Передается возбудитель ветрянки преимущественно воздушно-капельным путем от болеющих к здоровым людям без иммунитета к этому вирусу. Также возможны контактный и трансплацентарный пути передачи.
Заразным ребенок с ветрянкой становится за день до появления первых признаков болезни (еще в инкубационном периоде). Далее он продолжает выделять вирус с частичками слизи во время дыхания, кашля или чихания в течение всего периода высыпаний. Как только на коже появились последние пузырьки, ребенок заразен еще пять дней, после чего он не представляет опасности для окружающих.
Вирус хоть и отличается низкой стойкостью к разным внешним факторам и погибает на воздухе вне тела человека в течение 10-15 минут, но при этом является весьма летучим (может перелетать на расстояние до 20 метров), а восприимчивость к нему у не болевших ранее очень высокая (до 90%).
Болеют ветрянкой чаще всего дети 2-7 лет, а груднички до 6-месячного возраста защищены от вируса Varicella Zoster благодаря антителам, получаемым во время беременности и от кормящей мамы (если мама болела ветрянкой в прошлом).
Течение болезни в детском возрасте в основном легкое, а дети старше 10-12 лет и взрослые нередко переносят ветряную оспу в тяжелой форме. У них встречаются такие осложнения, как энцефалит, пневмония, инфицирование кожи и другие.
Те, кто перенес ветрянку, приобретают к этой инфекции пожизненный иммунитет. Повторные случаи заражения встречаются крайне редко.
При этом сам вирус после выздоровления из организма никуда не исчезает.
Он долгое время пребывает в тканях нервной системы, а у 15% взрослых (в основном в пожилом возрасте) может проявлять себя болезнью, называемой «опоясывающий герпес».
Первые признаки ветряной оспы появляются у детей спустя 14 дней после контакта с источником вируса, хотя у разных деток длительность инкубационного периода может колебаться от 7 дней до 21 дня. По первым симптомам определить, что у ребенка ветрянка, практически невозможно. Они представляют собой традиционные для многих вирусных инфекций признаки недомогания – головную боль, слабость, першение в горле, ухудшенный аппетит, повышенную капризность и так далее.
Однако довольно быстро температура тела ребенка повышается, а на коже начинает появляться сыпь.
Выраженность лихорадки и обильность сыпи зависит от течения инфекции. Если это легкая форма, то температура может остаться нормальной, а высыпания будут представлены незначительным количеством элементов. При более тяжелом течении температура поднимется выше (иногда до 40°С), а сыпь может густо покрыть не только кожный покров, но и появиться на слизистых оболочках.
Ветряночные высыпания первое время представлены пятнышками, которые переходят в папулы (по виду напоминают укусы насекомых), а затем довольно быстро становятся сильно зудящими пузырьками.
Внутри таких однокамерных пузырьков находится прозрачная жидкость. Вскоре она мутнеет, пузырек лопается, а сверху образуется корочка. Кожа под ней заживает в течение 1-2 недель, после чего корка отпадает, не оставляя следы.
Высыпания и симптомы интоксикации являются основными признаками ветрянки. Кашель и насморк для ветряной оспы не характерны. Если вирус поразил слизистую оболочку глаз, у ребенка будет конъюнктивит, а при появлении пузырьков на слизистой рта повышается риск развития стоматита.
Среднее каличество прыщиков на коже — 250. Но при легкой форме ветрянке их количество может быть менее 10, а при тяжелой — до 1500. При этом везикулы считаются не только на коже, но и на слизистых.
Подробнее об этом смотрите в передаче доктора Комаровского.
Сделать вызов педиатра следует сразу же, как только на теле ребенка появилась сыпь, характерная для ветрянки, чтобы уточнить диагноз. Опытному педиатру достаточно взглянуть на кожу малыша, чтобы точно определить ветряную оспу.
Также важно обязательно вызвать врача, если:
- У ребенка держится высокая температура, которую тяжело снизить жаропонижающими средствами.
- Сыпь представлена большим количеством пузырьков и ребенка беспокоит сильный зуд.
- Высыпания появились на глазах, в горле или в паху (на половых органах).
- Малыш жалуется на сильную головную боль, выглядит сонливым, у него спутанные мысли, резкая реакция на яркий свет либо повторяется рвота.
- У ребенка начался кашель или ему стало трудно дышать.
- Ветряночные пузырьки большого размера, а кожа горячая и красная.
- С момента начала заболевания прошло 2 недели, а сыпь не зажила.
В большинстве случаев ветряную оспу диагностируют на основе внешнего осмотра ребенка и его жалоб. Но, так как сыпь в виде пузырьков может быть симптомом других инфекций, врач должен исключить паразитарные болезни, опоясывающий лишай, укусы насекомых, а также аллергию.
Если возникли сомнения в диагнозе, ребенка направят сдать кровь. В первые дни болезни можно выявить сам вирус с помощью анализа ПЦР (он определяет ДНК возбудителя), а с 4-7-го дня с начала заболевания в крови ребенка накапливаются антитела к ветрянке, которые определяют посредством ИФА крови (выявляется IgM).
Большую часть деток, заразившихся ветрянкой, лечат в домашних условиях. Больного изолируют от здоровых людей, которые не болели такой инфекцией ранее, поскольку для некоторых категорий (беременных, больных с иммунодефицитом и других) ветряная оспа представляет большую опасность. Контакты с другими людьми, а также прогулки разрешают с пятого дня после возникновения на коже последних везикул.
Длительность лечения при ветрянке определяется тяжестью болезни, поэтому на вопросы «можно ли вылечить за 2 дня?» или «будет ли ребенок здоров через неделю?» ответить сложно.
Одним деткам требуется всего несколько дней лечения дома для улучшения состояния, а кто-то переносит инфекцию настолько тяжело, что в результате отправляется в больницу.
Ребенок, у которого ветрянка проходит с высокой температурой, должен находиться в постели. Если же повышение температуры незначительное или показатель находится в пределах нормы, соблюдать постельный режим не обязательно, но двигательную активность следует ограничить.
Комнату, в которой находится болеющий малыш, следует часто проветривать и убирать, так как это помогает уничтожению вируса Varicella Zoster и предотвратит заражение других домочадцев. Температурные условия в помещении должны быть комфортными. Важно избегать перегрева, поскольку потение усиливает кожный зуд.
Ребенку с ветрянкой следует предлагать питательные, но легкие блюда, которые не будут раздражать пищеварительный тракт. Хорошим вариантом будут каши, паровые мясные или рыбные блюда, кисломолочные напитки, супы, овощные и фруктовые блюда. В меню больного малыша не должно быть жареного, острого, копченого. Тяжелые для переваривания блюда на время болезни тоже стоит исключить.
Детям с ветряной оспой рекомендовано обильное питье.
Малышам дают больше чистой воды, отвара шиповника, некрепкого чая, морса, несладкого компота и других напитков. Достаточный объем жидкости будет способствовать активному выведению токсинов, что хорошо скажется на состоянии ребенка.
Для предотвращения попадания внутрь везикул болезнетворных бактерий важно следить за гигиеной малыша. Постельное белье следует менять ежедневно, а нательное – несколько раз в день. Все белье, которое контактирует с кожей больного ветрянкой, должно быть из натуральных волокон (хлопковым).
Чтобы ребенок не расчесывал пузырьки, нужно:
- Коротко остричь малышу ногти.
- Если речь о младенце до года, то надеть на его ручки перчатки либо хлопковые носочки.
- Часто мыть малышу ручки.
- Отвлекать ребенка, когда он пытается почесать сыпь.
Для уменьшения зуда рекомендуются частые ванны (до 6 раз в день) в теплой воде. При этом купание не должно быть длительным (достаточно 1-3 минут), тереть кожу мочалкой или применять моющие средства запрещено, а после ванны кожу следует не вытирать, а легко промокнуть мягкой тканью. Купание не рекомендуется лишь при выраженной лихорадке.
О ваннах при ветрянке рассказывает в своей передаче доктор Комаровский.
Если ветряная оспа протекает в легкой форме, ее лечение проводят симптоматически, влияя лишь на признаки, которые ухудшают общее состояние ребенка. При тяжелой форме или развитии осложнений детей госпитализируют и назначают противогерпетические средства.
Если ребенку требуется сбить температуру (при показателе на градуснике выше 38,5°С, при риске фебрильных судорог и в других случаях), используют лекарства с жаропонижающим действием. Детям с ветрянкой дают либо парацетамол, либо ибупрофен. Оба препарата эффективно снижают температуру и разрешены в детском возрасте, но их дозировку лучше согласовать с педиатром. Применение аспирина при ветряной оспе противопоказано.
Медикаменты с противовирусным действием используют в лечении ветрянки у деток очень редко, поскольку эти лекарства нередко вызывают побочные эффекты, а при легком течении они не нужны.
Антигерпетические препараты назначают преимущественно при тяжелом течении ветряной оспы. Наиболее часто детям дают ацикловир, который применяют как в таблетированной форме, так и в виде внутривенных инъекций. Также существует крем и мазь с ацикловиром, которой смазывают высыпания.
С целью снизить активность вируса деткам могут назначаться препараты, содержащие интерферон. Наиболее распространенным является Виферон, который выпускают в виде геля (применяется с рождения) и мази (используют у детей старше года). Применение этого лекарства помогает снизить риск осложнений ветрянки у детей.
При ветряной оспе большое внимание уделяют местному лечению.
Оно направлено на:
- Уменьшение зуда.
- Ускорение процессов регенерации.
- Защиту пораженной кожи от бактерий.
Сейчас применяют немало препаратов для обработки ветряночной сыпи, поэтому проблемы, чем лечить кроме зеленки, не существует. Тем не менее, многие родители по старинке пользуются анилиновыми красителями, выбирая либо бриллиантовый зеленый, либо фукорцин. Также востребованы такие антисептики, как марганцовка (из нее готовят слабо-розовую жидкость) и перекись водорода.
Большой спрос и хорошие отзывы заслужили и разные бесцветные растворы, гели, мази и кремы, применение которых не пачкает одежду и не вызывает отрицательной реакции у малышей.
Выбирая, чем обрабатывать кожу ребенка с ветрянкой, чаще всего останавливаются на таких средствах:
- Каламин. Средство востребовано благодаря натуральному составу и эффективному избавлению от зуда. Этот лосьон разрешен к применению с рождения.
- Циндол. Лекарство является суспензией оксида цинка, поэтому хорошо подсушивает кожу и защищает ее от инфицирования. Такая болтушка может использоваться у грудничков.
- ПоксКлин. Этот гидрогель включает экстракты алоэ вера, ромашки и лаванды, а также пантенол, бетаин и аллантоин. Он способен ускорять заживление кожи и предотвращать проникновение внутрь ранок бактерий. Преимуществами средства также являются его легкое нанесение, отсутствие в составе спирта, быстрый эффект и возможность применять много раз (отсутствие привыкания). Таким гелем можно пользоваться при ветрянке у детей старше 2 лет.
- Фенистил. Этот антигистаминный препарат в форме геля эффективно устраняет отечность кожи и борется с зудом. Его можно применять с 1 месяца.
Ветряночные пузырьки для более быстрого заживления иногда смазывают салициловым спиртом или маслом чайного дерева.
Для обработки высыпаний на языке, на мягком нёбе и на других участках слизистой ротовой полости рекомендованы полоскания раствором фурацилина или мирамистином.
При выраженной болезненности ранок во рту можно воспользоваться обезболивающими гелями, например, Камистадом. Чтобы ускорить их заживление, применяется и обработка облепиховым маслом.
Если при расчесывании и занесении в ранки инфекции в результате образовались следы (рубцы), используют современные препараты, которые помогают их устранить. К ним относят Контратубекс, Бепантен, Дерматикс, Спасатель, Медгель, Медерму, Кело-кот и масло какао.
Если ветряночная сыпь у ребенка сильно зудит, можно посоветоваться с педиатром о приеме антигистаминных средств. Такие лекарства уменьшают отечность и зуд кожи, а также оказывают некоторое седативное действие. Детям могут назначать Диазолин, Супрастин, Зиртек, Тавегил, Лоратадин и другие препараты этой группы.
Из-за выраженного зуда и интоксикации детки с ветряной оспой легко возбудимы и капризны, поэтому им могут назначаться средства с успокоительным эффектом. Наиболее часто используется гомеопатия или препараты на основе растительного сырья, например, капли Нотта, таблетки Нервохель или капли Валерианахель.
Из народных рецептов в лечении ветрянки можно применять:
- Ванну с овсяной мукой или кукурузным крахмалом. Для такой процедуры стакан овсяной муки или два стакана крахмала соединяют с тремя стаканами прохладной воды, после чего добавляют в ванну. Купание в такой ванне поможет успокоить кожу и снять зуд.
- Ванну с настоем тысячелистника. Заварив 200 г высушенного растения 5 литрами воды, через три часа вылейте настой в ванну. Купайте ребенка не больше 15 минут.
- Полоскания рта травяным отваром, например, настоем шалфея, для которого 20 г сухого сырья заваривают двумя стаканами кипятка. Настояв полчаса, жидкость процеживают и применяют для полосканий ротовой полости, чтобы снять зуд.
- Обработку кожи раствором соды. Размешав соду в теплой воде, таким средством точечно обрабатывают пузырьковую сыпь, благодаря чему она меньше зудит и немного подсушивается.
- Прием внутрь отваров ромашки или мяты. Такие натуральные средства помогут успокоить ребенка.
Большинство педиатров не считают важным добавление какого-либо средства в ванну. Главное — купание ребенка в чистой воде. Можете посмотреть видео доктора Комаровского об этом, расположенное в разделе «Гигиена» этой статьи.
Узнать мнение доктора Комаровского о лечении ветрянки вы сможете из его передачи.
источник
Что такое ветрянка Ветрянка (ветряная оспа) – вирусное заболевание, передающееся воздушно-аэрозольным путем от зараженного человека к здоровому и характеризующееся специфичными кожными высыпаниями в виде пузырьков, появляющихся на фоне выраженной лихорадки и других признаков общего отравления организма.
Ветряная оспа известна с древности. Вплоть до второй половины восемнадцатого столетия заболевание рассматривали как легкий вариант течения натуральной или черной оспы, которая в те времена была настоящим бедствием, опустошающим целые поселения.
Только в начале прошлого века была обнаружена связь между ветряной оспой и опоясывающим герпесом (опоясывающим лишаем). Тогда же возникла гипотеза об общей природе заболевания. Однако вирус-возбудитель был выделен только в 1951 году.
При этом оказалось, что переболевший ветряной оспой человек обладает так называемым напряженным пожизненным иммунитетом, когда невосприимчивость к перенесенной инфекции объясняется присутствием возбудителя в организме.
При неблагоприятном стечении обстоятельств «спящий» в нервных узлах вирус активируется, вызывая клинические проявления опоясывающего лишая – пузырьковые высыпания по ходу пораженного нерва.
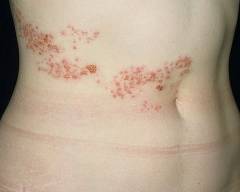
Сегодня ветряная оспа является одним из наиболее распространенных заболеваний (занимает третье место после гриппа и ОРВИ). Болеют в основном дети (пациенты в возрасте до 14 лет составляют около 80-90% от всех заболевших), именно эта категория населения обладает практически 100% восприимчивостью к возбудителю ветряной оспы. Поэтому ветрянка относится к так называемым «детским» инфекциям.
Заболевание, как правило, протекает в легкой и среднетяжелой форме, так что летальные исходы встречаются крайне редко. По этой причине многие специалисты длительное время относились к ветрянке как к «несерьезному» заболеванию.
Однако последние исследования показали, что при ветряной оспе поражаются не только кожа и нервная ткань, но и пищеварительная система, легкие, органы мочеполовой сферы. Кроме того, вирус ветрянки может оказывать крайне негативное влияние на развитие плода и течение беременности.
Возбудитель ветрянки относится к семейству герпесвирусов, которое включает множество вирусов, вызывающих различные заболевания у земноводных, птиц, млекопитающих и человека.
Все герпесвирусы имеют геном, состоящий из двухнитчатой ДНК. Они достаточно чувствительны к внешним физическим и химическим воздействиям, в том числе к высокой температуре и ультрафиолетовому излучению.
Большинство вирусов этой группы могут длительно, иногда даже пожизненно, находится в зараженном организме, не вызывая каких-либо клинических симптомов. Поэтому их относят к так называемым медленным инфекциям (герпес, опоясывающий лишай и др.). При неблагоприятных обстоятельствах дремлющая инфекция может активизироваться и проявиться ярко выраженными признаками заболевания.
Герпесвирусы легко передаются от человека к человеку, так что большинство населения на планете успевает заразиться еще в детском возрасте. Для возбудителей этой группы характерна полиорганность и полисистемность поражений, с этим связан тератогенный эффект (возникновение уродств у плода) и гибель ослабленных пациентов, особенно новорожденных.
Следует отметить, что все герпесвирусы угнетающе влияют на иммунную систему и активируются на фоне других заболеваний, протекающих с выраженным снижением защитных сил организма (СПИД, лейкоз, злокачественные опухоли).
Вирус ветряной оспы и опоясывающего герпеса (Varicella zoster virus) способен размножаться исключительно в ядре клеток инфицированного человека, во внешней же среде он быстро погибает под воздействием солнечных лучей, нагревания и других неблагоприятных факторов. В капельках слюны и слизи вирус ветрянки может сохраняться не более 10-15 минут.
Источником инфекции Varicella zoster virus является больной человек, страдающий ветряной оспой или опоясывающим лишаем. Лабораторные исследования доказали, что наибольшая концентрация возбудителя находится в содержимом характерных для ветряной оспы пузырьков.
Традиционно ветряную оспу относят к респираторным заболеваниям, однако в носоглоточной слизи вирус появляется лишь в тех случаях, когда поверхность слизистой оболочки также покрывается высыпаниями. Но даже в таких случаях смывы из носоглотки содержат значительно меньшее количество возбудителей, чем содержимое расположенных на коже пузырьков.
Образовавшиеся на месте лопнувших ветряночных пузырьков корочки не содержат возбудителей, поэтому период наибольшей заразности пациента определяется с момента появления высыпаний до периода образования корочек.
Заражение происходит воздушно-капельным путем – через вдыхание воздуха, содержащего элементы слизи. Следует отметить, что свое название ветрянка получила из-за особой летучести инфекции – вирус может распространяться на расстояние до 20 м, проникая через коридоры жилых помещений и даже с одного этажа на другой.
Кроме того, ветряная оспа может передаваться от беременной женщины ребенку через плаценту. Следует отметить, что взрослые женщины крайне редко болеют ветрянкой. Так что чаще всего заражение плода происходит при активации персистирующей (спящей) инфекции в виде опоясывающего лишая.
Если заражение плода происходит в первом триместре (в первые 12 недель начиная от первого дня последней менструации), то существует большой риск рождения ребенка с тяжелыми пороками развития. Заражение в более поздние сроки, как правило, приводит к проявлению инфекции после рождения, но не в форме ветряной оспы, а в форме опоясывающего лишая.
Новорожденные абсолютно не восприимчивы к ветряной оспе, поскольку получили необходимые для защиты от вируса антитела от матери в период внутриутробного развития.
Однако материнские антитела постепенно вымываются из организма и могут полноценно сдерживать развитие заболевания только в течение первого года жизни ребенка.
Затем восприимчивость к ветряной оспе возрастает, достигая практически 100% максимума в возрасте 4-5 лет. Поскольку преимущественное большинство населения успевают заразиться ветряной оспой в детском возрасте, у взрослых данная форма инфекции Varicella zoster virus встречается достаточно редко.
Развивающийся у переболевших ветрянкой опоясывающий лишай, наоборот, как правило, встречается в преклонном возрасте (65% случаев заболевания регистрируют у пациентов старше 65 лет).
Таким образом, ветряной оспой болеют преимущественно дети, а опоясывающим лишаем – старики. Однако оба заболевания могут развиться практически в любом возрасте.
Ветряная оспа достаточно опасна в эпидемическом отношении, так что довольно часто регистрируют вспышки ветрянки в детских коллективах (детские сады, школы, санатории и т.п.). При этом возможно возникновение такой мини-эпидемии и в результате контакта с взрослым пациентом больным опоясывающим лишаем.
Вместе с тем встречаются и спорадические (вне эпидемической вспышки) случаи заболевания ветряной оспой, когда пациента удается своевременно изолировать, не допустив распространения инфекции.
Для заболеваемости ветряной оспой характерна своеобразная цикличность появления эпидемий. При этом различают малые циклы эпидемий, повторяющиеся через несколько лет, и большие – с интервалом в 20 лет и более.
Осенью наблюдается значительное возрастание заболеваемости ветрянкой, связанное с массовым возвращением детей в детские сады и школы. Подъем заболеваемости в весенний период вызван резкими колебаниями температуры и сезонным снижением иммунитета.
Когда говорят о классификации клиники ветряной оспы, то, прежде всего, выделяют локализованные и генерализованные формы заболевания.
При локализованной форме поражения ограничиваются внешней поверхностью тела, когда на коже и слизистых оболочках возникают специфичные патологические элементы. Генерализованные формы встречаются у ослабленных больных и характеризуются поражением не только внешних покровов, но и внутренних органов.
Кроме того, различают три степени тяжести течения заболевания – легкую, среднюю и тяжелую. Тяжесть клинического течения определяется характером патологических элементов, площадью пораженной поверхности, выраженностью интоксикации и распространенностью процесса.
Устанавливая диагноз, врач указывает тяжесть течения, распространенность процесса и наличие осложнений. Например: «Ветряная оспа, генерализованная форма, тяжелое течение. Осложнение: двусторонняя очаговая пневмония».
В течении ветряной оспы, как и любого другого инфекционного заболевания, различают четыре периода:
- инкубационный (период скрытого протекания инфекции);
- продромальный (период общего недомогания, когда специфические симптомы инфекции еще не проявились достаточно ярко);
- период развернутых клинических симптомов;
- восстановительный период.
Третий период течения ветряной оспы принято называть периодом высыпаний, поскольку они являются наиболее характерным признаком заболевания.
Инкубационный период при ветряной оспе составляет от 10 до 21 дня, в это время никаких видимый признаков болезни не наблюдается.
Попавшие в верхние дыхательные пути вирусные тела проникают в клетки эпителия слизистых оболочек и начинают там интенсивно размножаться. Весь инкубационный период происходит накопление вирусных тел. Достигнув значительной концентрации, инфекция прорывает местные защитные барьеры и массово поступает в кровь, вызывая вирусемию.
Клинически вирусемия проявляется симптомами продромального периода, такими как недомогание, головная боль, потеря аппетита, ломота в мышцах. Однако для ветряной оспы характерно быстрое и острое начало, продромальный период, как правило, составляет всего несколько часов, так что пациенты нередко просто его не замечают.
Инфекция с кровью по кровеносному руслу и с током межтканевой жидкости по лимфатическим сосудам распространяется по организму и фиксируется в основном в клетках эпителия кожи и слизистых оболочек верхних дыхательных путей. Также возможно поражение нервной ткани – клеток межпозвоночных нервных узлов, коры головного мозга и подкорковых структур.
В тех редких случаях, когда заболевание протекает в генерализованной форме, поражаются клетки печени, легких, желудочно-кишечного тракта.
Интенсивное размножение вируса вызывает характерные для периода высыпаний симптомы: сыпь, лихорадку и признаки общего отравления организма.
Сыпь при ветряной оспе связана с размножением вируса в клетках кожи и слизистых оболочек. Вначале вследствие местного расширения мелких сосудов возникает покраснение, затем развивается серозный отек и образуется папула – выступающий воспаленный бугорок.
В дальнейшем происходит отслоение верхних слоев кожи, вследствие чего образуется пузырек, наполненный прозрачной жидкостью – везикула. Иногда везикулы нагнаиваются, превращаясь в пустулы.
Наполненные серозной жидкостью или гноем пузырьки могут вскрываться, в таких случаях под ними открывается мокнущая поверхность. Однако чаще они подсыхают, образуя корочки.
Вначале сыпь появляется на коже туловища и конечностей, а затем на лице и волосистой части головы. Реже сыпь появляется на ладонях, подошвах, на слизистых оболочках рта, носоглотки, наружных половых органов, на конъюнктиве глаз. Как правило, такие высыпания свидетельствуют о тяжелой форме заболевания. В таких случаях на слизистых оболочках сыпь появляется раньше, чем на поверхности кожи.
Для ветряной оспы характерно появление новых элементов сыпи – так называемые «подсыпания». В результате на 3-4 день с момента появления сыпи на одном участке кожи могут находиться разные элементы – пятна, папулы, везикулы и корочки
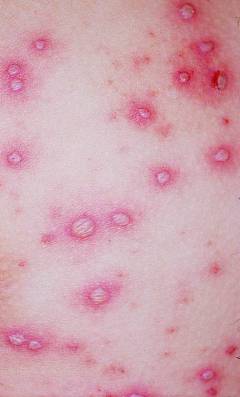
Пузырьки при ветрянке, как правило, однокамерные и при благоприятном течении заболевания быстро подсыхают, преобразуясь в корочки. При этом количество элементов сыпи может быть различным – от единичных пузырьков, которые можно легко подсчитать, до обильных высыпаний, сплошным слоем покрывающих кожу и слизистые оболочки.
Высыпания на поверхности кожи сопровождаются сильным зудом. Поражения слизистых оболочек рта, которые встречаются примерно в 20-25% случаев, сопровождаются обильным слюнотечением. В полости рта пузырьки быстро вскрываются и обнажают эрозированную поверхность, что приводит к выраженному болевому синдрому и затруднениям при приеме пищи.
Лихорадка и признаки общего отравления организма наиболее выражены в период массового поступления вируса в кровь. Поэтому температура резко поднимается в период появления сыпи. Каждое повторное высыпание сопровождается подъемом температуры и ухудшением состояния пациента.
Общее отравление организма проявляется слабостью, снижением аппетита, головной болью, ломотой в мышцах, нарушением сна. Нередко возникает тошнота и рвота. Наблюдается склонность к понижению артериального давления.
При распространенных формах заболевания характерные для ветрянки элементы образуются на слизистых оболочках пищеварительного тракта, а также в бронхах. При этом на месте пузырьков быстро возникают эрозии, что угрожает развитием внутренних кровотечений. В тяжелых случаях вирус размножается в клетках печени, вызывая очаги некроза.
Возбудитель ветрянки часто поражает нервную ткань, при этом изменения могут иметь различный характер от незначительных обратимых отклонений до грубых органических дефектов.
Среди распространенных форм заболевания наиболее часто встречается ветряночная пневмония. В таких случаях интоксикационный синдром нарастает, лихорадка достигает 39-40 градусов и выше. Появляются бледность и синюшность кожи, сухой болезненный кашель, одышка.
Также довольно часто развиваются поражения нервной системы, такие как менингиты (воспаление мозговых оболочек) и энцефалиты (воспаление головного мозга). В таких случаях нередко наблюдаются разного рода нарушения сознания вплоть до развития коматозного состояния. Особенно тяжело протекает ветряночный энцефалит – смертность достигает 20%.
Поражения сердца (миокардиты, эндокардиты), печени (гепатиты), почек (нефриты) и других внутренних органов встречаются относительно редко.
Во время пребывания вируса в организме активизируются все звенья иммунитета, что приводит к освобождению от возбудителя заболевания и пораженных инфекцией клеток. Однако природный барьер не позволяет лимфоцитам и антителам, убийцам вирусов, проникать в нервные ганглии, поэтому возбудитель ветрянки может там сохранятся на протяжении всей жизни пациента.
Поскольку при ветряной оспе поражаются лишь поверхностные слои кожи, сыпь, как правило, исчезает бесследно. Некоторое время на месте отпавших корочек остается так называемая пигментация – изменение цвета кожи. Со временем этот симптом полностью исчезает.
Клиническая симптоматика периодов ветряной оспы зависит от тяжести течения заболевания.
Для легкого течения ветряной оспы характерна нормальная или субфебрильная температура тела (до 38 градусов по Цельсию), единичные элементы сыпи на поверхности кожи, относительно удовлетворительное общее состояние пациента.
При заболевании средней тяжести лихорадка поднимается до 38-39 градусов и держится около недели. Высыпания расположены преимущественно на коже. Прогноз при таком течении ветряной оспы благоприятный – осложнения, как правило, не развиваются, и заболевание проходит бесследно.
При тяжелом течении ветряной оспы развивается крайне высокая лихорадка (40 градусов по Цельсию и выше), возникает нарастающая слабость, появляются обильные высыпания, покрывающие поверхность кожи и слизистых оболочек. О тяжелом течении говорят также в тех случаях, когда заболевание протекает в генерализованной форме. Кроме того, тяжелым течением характеризуются геморрагическая, буллезная и гангренозно-некротическая формы заболевания.
Геморрагическая форма ветряной оспы протекает на фоне повышенной проницаемости сосудов и характеризуется появлением наполненных кровью пузырьков, множественными кровоизлияниями на коже и слизистых оболочках. Нередко возникают осложнения в виде носовых, маточных и желудочно-кишечных кровотечений.
Реже наблюдается буллезная форма заболевания, когда на коже появляются крупные вялые пузыри наполненные гноем. Преимущественное большинство пациентов с буллезной формой – маленькие дети с резко ослабленным иммунитетом.
Крайне редко встречается гнойно-некротическая форма ветряной оспы, которая представляет собой сочетание буллезной и геморрагической форм. В таких случаях на месте вскрывшихся пузырей образуются глубокие некрозы, и развивается заражение крови.
Тяжелое течение ветряной оспы, как правило, свидетельствует о недостаточности защитных сил организма (СПИД, лейкоз, дистрофия, злокачественные опухоли, туберкулез, сепсис (заражение крови)).
Как и преимущественное большинство «детских» инфекций, ветряная оспа у взрослых протекает тяжелее:
- выше и продолжительней лихорадка;
- сыпь появляется позже (лучше выражен продромальный период), однако она более обильна и корочки образуются значительно позже;
- намного чаще поражаются слизистые оболочки (в 40-60% случаев).
Вирус ветряной оспы легко проникает через плаценту и крайне неблагоприятно влияет на развитие плода. Так, если мать переболела ветрянкой или перенесла опоясывающий лишай в первые три-четыре месяца беременности, достаточно высока вероятность рождения ребенка с так называемым ветряночным синдромом (дистрофия, недоразвитость конечностей, пороки развития глаз, рубцовые изменения кожи, в последующем выраженное отставание в психомоторном развитии).
На более поздних сроках беременности внутриутробное инфицирование плода не столь опасно. Однако в тех случаях, когда заражение произошло накануне или во время родов, развивается врожденная ветрянка. Это заболевание всегда протекает достаточно тяжело (летальность достигает 20%).
К сожалению, ветрянка относится к особо контагиозным, то есть особо заразным заболеваниям, так что уберечься от заражения, находясь в одной квартире с пациентом практически невозможно.
Единственное, что утешает: большинство взрослых, как правило, успевают перенести это заболевание в детстве, а у малышей ветрянка протекает относительно легко.
Врачи советуют детям, контактировавшим с больным ветрянкой, в течение 21 дня не посещать детские заведения, чтобы не подвергать опасности заражения окружающих.
Переболевшего ребенка можно отправлять в детское учреждение в тот день, когда все элементы сыпи покрылись корочками – с этого момента пациент уже незаразен.
Вирус нестоек во внешней среде, поэтому никаких особых мероприятий по дезинфекции проводить не следует.
Лечебная тактика при ветряной оспе зависит от тяжести клинического течения заболевания, возраста пациента и общего состояния организма.
При легком и среднетяжелом течении лечение, как правило, проводят на дому. При тяжелых формах ветрянки, а также в случаях высокого риска развития осложнений (наличие сопутствующих заболеваний, приводящих к снижению иммунитета) больного помещают в закрытый бокс инфекционного отделения.
На сегодняшний день разработана противовирусная терапия ветряной оспы. Подросткам и взрослым назначают препарат ацикловир по 800 мг внутрь 5 раз в сутки в течение недели. Этот же препарат поможет и детям до 12 лет, если его назначить не позднее, чем в первые сутки заболевания (20 мг/кг массы тела 4 раза в день).
Пациентам с ослабленным иммунитетом ацикловир при ветрянке рекомендуют вводить внутривенно 10 мг/кг массы тела 3 раза в сутки в течение 7 дней.
Следует отметить, что многие врачи считают противовирусную терапию ветрянки при легком и среднетяжелом течении заболевания нецелесообразной.
Если заболевание протекает с лихорадкой выше 38-38.5 градусов, в качестве жаропонижающего лучше всего принимать парацетамол (Эффералган, Панадол), который не оказывает неблагоприятного влияния на иммунную систему.
Использовать ацетилсалициловую кислоту (аспирин) категорически запрещено, поскольку данное лекарство может вызвать геморрагический синдром при ветрянке (появление кровянистой сыпи, носовые кровотечения и т.п.).
Многие специалисты советуют вместо жаропонижающих принимать антигистаминные средства, такие как кларитин. Детям от 2 до 12 лет назначают по одной ложке сиропа 1 раз в сутки, подросткам и взрослым по 1 таблетке (10 мг) 1 раз в сутки.
Чтобы не допустить вторичного инфицирования элементов ветряной оспы, необходимо тщательно ухаживать за пораженными поверхностями кожи. Рекомендуется частая смена белья и смазывание высыпаний спиртовым раствором бриллиантовой зелени (зеленкой).
Многие специалисты относятся к лечебному эффекту зеленки весьма скептически, поскольку подобные процедуры в конечном итоге не способствуют скорейшему заживлению сыпи. Однако такие прижигания временно уменьшают мучительный зуд и оказывают дезинфицирующее действие, препятствуя проникновению бактерий и развитию гнойничков.
Кроме того, смазывание элементов ветрянки зеленкой позволяет с легкостью определить свежие высыпания и следить за ходом болезни.
При высыпаниях в полости рта советуют использовать для полоскания антисептик фурацилин и препараты лекарственных растений, обладающих противовоспалительным действием (сок коланхоэ, календула, кора дуба). В тех случаях, когда высыпания располагаются на конъюнктиве глаз, назначают капли интерферона.
Поскольку заболевание протекает с признаками общего отравления организма, пациентам советуют принимать достаточное количество жидкости, чтобы токсины быстрее удалялись из организма.
Питание должно быть полноценным и содержать повышенное количество белков и витаминов. Лучше всего отдавать предпочтение легко усваиваемой пище (молочно-растительная диета). При поражении слизистой оболочки ротовой полости следует исключить острые и кислые блюда.
Постельный режим при ветрянке назначают только при тяжелом течении заболевания, необходимо избегать перегрева, поскольку излишнее тепло усиливает зуд.
Отечественные специалисты традиционно рекомендуют отказаться от купания во время высыпаний, в то время как, к примеру, американские педиатры, наоборот, советуют принимать ванны для успокоения зуда.
Разумеется, в тех случаях, когда в комнате слишком жарко и ребенок страдает от зуда, лучше принять душ, а затем осторожно промокнуть кожу полотенцем.
В некоторых странах мира, к примеру, в Японии используются профилактические прививки против ветряной оспы. Они достаточно эффективны и безопасны.
Однако поскольку ветряная оспа у детей протекает легко, вакцинацию назначают исключительно по показаниям (наличие тяжелых снижающих иммунитет заболеваний).
Как правило, ветряная оспа проходит без каких-либо последствий для организма. Иногда на коже могут оставаться маленькие рубцы в виде оспинок, чаще всего это происходит в тех случаях, когда дети расчесывают зудящую сыпь или когда имело место вторичное нагноение пузырьков. Высыпания на конъюнктиве глаз проходят бесследно.
Более серьезные последствия встречаются в тех случаях, когда кожные высыпания сочетаются с поражениями центральной нервной системы. Возможно развитие умственной отсталости, приступов эпилепсии, параличей и т.п.
Неблагоприятным прогнозом отличаются злокачественные формы ветряной оспы, такие как буллезная, геморрагическая, гангренозная, а также генерализованная инфекция. В таких случаях летальность может достигать 25% и более, а у выживших могут оставаться грубые рубцы на коже в местах патологических высыпаний, тяжелые необратимые изменения во внутренних органах и нервной системе.
В целом, исход ветряной оспы зависит от сопутствующих заболеваний и состояния иммунной системы. Тяжелые осложнения и летальные исходы чаще встречаются у маленьких детей и стариков.
После перенесенной ветряной оспы остается пожизненный иммунитет, поэтому повторно заболеть ветрянкой невозможно.
У беременных женщин выше риск развития осложнений при ветряной оспе, в частности, нередко встречается вирусная пневмония, смертность от которой составляет 38%.
Кроме того, вирус ветрянки способен проникать через плаценту и вызывать грубые нарушения развития плода (в первой половине беременности) и крайне тяжелые формы врожденной ветрянки у новорожденных (при заражении накануне родов).
Чтобы избежать трагического развития событий, беременным женщинам проводят пассивную иммунизацию (введение специфического иммуноглобулина).
В остальном лечение ветрянки при беременности такое же, как и у других категорий пациентов.
источник


























