Ветрянка или вирусная оспа – это острое вирусное заболевание, которое выражается в форме полиморфной сыпи. Традиционно считается, что ветрянка – это болезнь исключительно детского возраста. Но достаточно часто она появляется также и взрослых, у которых заболевание протекает значительно сложнее и тяжелее. Как лечить ветрянку у взрослых и избежать опасных осложнений?
Ветряная оспа относится к заразным заболеваниям, передается воздушно-капельным путем и поражает верхние отделы дыхательных путей. У взрослых ветрянка сопровождается не только папуло-везикулезными высыпаниями, но и резким повышением температуры тела, лихорадкой, слабостью, недомоганием, болью и ломотой в мышцах.
Для того чтобы быстро вылечить ветрянку у взрослых пациентов, применяется комплексный подход, сочетающий в себе применение лекарственных препаратов, медикаментозных средств для наружного нанесения, рецептов народной медицины. Обязательным элементом лечения является соблюдение правильного режима питания и отдыха.
Лечение ветряной оспы у мужчин и женщин проводится в домашних условиях, осложненные, запущенные формы заболевания лечатся в стационаре. Для успешной терапии болезни очень важно соблюдать правильный режим дня, а также специальную диету.
Пациенту необходимо обеспечить максимальный покой, по возможности – постельный режим. Его продолжительность должна составлять не менее 21 суток. Это необходимо для того, чтобы предотвратить дальнейшее распространение ветрянки и активизировать все иммунные силы организма для эффективной борьбы с заболеванием.
Максимальное внимание необходимо уделить смене одежды, нижнего и постельного белья. Это рекомендуется делать как минимум дважды в день, после каждой обработки высыпаний. Комната больного должна регулярно проветриваться.
На протяжении первых 6–7 суток болезни ни в коем случае не рекомендуется мыться, после разрешается пользоваться теплым душем – но без использования мочалок и мыла. У человека, болеющего ветрянкой, должны быть свои гигиенические принадлежности, полотенце и предметы посуды.
Диета при ветряной оспе предполагает исключение из меню острых, жирных, жареных, маринованных блюд, никотина, алкогольных и газированных напитков. Все блюда рекомендуется тушить, отваривать, запекать, готовить в мультиварке или на пару.
Основу рациона должны составлять кисломолочные продукты, свежие фрукты, овощи, крупы (овсяная, пшенная, гречневая), постные сорта мяса и птицы, рыба.
Важное правило лечения ветрянки – покой и постельный режим
Лечение ветряной оспы у взрослого проводится при помощи лекарственных препаратов, действие которых направлено на уменьшение сыпи и предотвращение ее дальнейшего распространения, устранение таких неприятных симптомов, как зуд, жжение, дискомфорт.
Медикаментозная терапия ветрянки предполагает использование медикаментов для внутреннего и наружного применения. Чем лечить оспу у взрослых? Обязательно назначаются противовирусные препараты, которые уменьшают симптоматику и предотвращают дальнейшее распространение болезни. К таким лекарствам относятся:
Ацикловир – эффективное средство против ветрянки, выпускаемое в форме таблеток и крема
Также рекомендовано применение лекарственных средств, способствующих повышению уровня иммунитета, активизации защитных сил организма для самостоятельной борьбы с заболеванием и ускоренной регенерации тканей:
В случае если больного беспокоит повышение температуры тела, лихорадка применяются жаропонижающие средства. Они не только снимают жар, но и устраняют болевые ощущения.
Для эффективной борьбы с зудом, жжением и дискомфортом в месте высыпания назначаются антигистаминные препараты, к которым относятся Кларитин, Супрастин, Эриус, Фенистил, Диазолин, Тавегил.
В некоторых, наиболее тяжелых случаях лечение ветряной оспы проводится антибактериальными лекарственными средствами. Но антибиотики, как и любой другой медикамент, должен назначать исключительно лечащий врач. Каждое лекарство имеет широкий перечень противопоказаний, которые обязательно нужно учитывать при выборе метода лечения.
Ветряная оспа у пациентов взрослого возраста лечится лекарственными препаратами для наружного использования, они предназначены для нанесения на кожные высыпания. Одно из самых распространенных средств для прижигания сыпи – зеленка. Этот антисептический раствор ускоряет регенерацию тканей, исчезновение сыпи и образования корочек. При использовании раствора бриллиантового зеленого важно не наносить его на здоровые участки кожи.
Чем, кроме зеленки, можно обрабатывать высыпания на коже?
Фукорцин и Хлорофиллипт заметно ускоряют процесс заживления ранок, восстановление кожи, предотвращают дальнейшее распространение инфекции.
Каламин – это средство, предназначенное для снятия покраснений, отечности, устранения кожной сыпи, зуда, жжения и дискомфорта. Для этой же цели применяется Циндол и Мирамистин. Они отличаются выраженными противовоспалительными, бактерицидными и регенерирующими свойствами.
В случае, если после снятия корочки на поверхности кожи остался грубый шрам, необходимо регулярное нанесение специальных мазей для активного восстановления кожи – Адерма, Контрактубекс, Алдара.
Также для наружного применения используют раствор риванола или жидкость Кастеллани, марганцовку, соли, облепиховое масло, отвары и настои из целебных трав.
Народная медицина предлагает множество рецептов, помогающих быстрее вылечить ветряную оспу у взрослых в домашних условиях. Для этого применяются отвары, настои, ванны, приготовленные из целебных трав, различные овощи, фрукты и соки. Например, чрезвычайно полезными считаются сок сельдерея, ягоды черники.
Цветы календулы и ромашки необходимо смешать в равных частях с базиликом и мелиссой, после чего столовую ложку травяного состав следует залить 200 мл крутого кипятка. Через 15 минут, когда средство настоится, его нужно процедить и принимать три раза в сутки.
Можно приготовить не менее эффективное средство и из одной мелиссы. Для этого ½ столовые ложки свежего или сухого растения нужно залить стаканом горячей воды и оставить для настаивания на 1,5 часа. Готовый настой пьют 2–3 раза в сутки.
Очень полезен при ветряной оспе и отвар из петрушки. Для его приготовления зелень петрушки нужно мелко нарубить, затем 2 ложки зелени залить 2 стаканами горячей воды и дать настояться полчаса. Готовое лекарство употребляют по ложке три раза в день.
Можно приготовить полезный и вкусный калиновый напиток. Для этого горсть свежих ягод калины необходимо измельчить и всыпать в чашку с молоком, подогретым до комнатной температуры. Такой целебный напиток рекомендуется пить на протяжении всего дня.
Цветы календулы прекрасно подходят для уменьшения высыпаний и устранения зуда.
Ложку календулы необходимо всыпать в посудину с 0,5 л кипятка. Средство настаивается не менее часа, затем принимается трижды в день.
Медово-лимонное лекарство также часто применяется для лечения ветряной оспы у взрослых в домашних условиях. Его приготовление не займет много времени – для этого нужно выжать сок из крупного лимона, смешать 3 столовые ложки цитрусового сока с таким же количеством натурального, лучше всего липового меда. Средство нужно употреблять по 3–4 ложки в сутки.
Лимонно-медовая смесь помогает укрепить защитные силы организма
Для повышения уровня иммунитета может применяться целебное средство, в состав которого входит сок алоэ, цветочный или липовый мед, а также красное вино, предпочтительнее всего кагор. В ½ стакана жидкого меда необходимо растворить 3 столовые ложки алоэ, влить в смесь бутылку вина и оставить для настаивания на 24 часа. Лечебное средство рекомендуется употреблять каждое утро, на голодный желудок. Продолжительность лечения – 9–11 суток.
Ванны с отварами или настоями целебных трав – это эффективное средство, которое применяется в домашней обстановке. Такие процедуры позволяют уменьшить высыпания на коже и предотвратить дальнейшее распространение сыпи, нейтрализовать зуд и дискомфорт. После водной процедуры больной чувствует себя намного лучше, его самочувствие заметно улучшается.
Самый простой и доступный вариант – растворить немного соды и влить содовый раствор в ванну, температура воды не должна быть горячей. Содовые ванны можно заменить геркулесовыми. Их приготовление выглядит следующим образом – горсть геркулесовой крупы нужно насыпать на небольшой лоскут марли и завязать узлом, после чего узелок опускается в ванну. Длительность процедуры должна составлять не менее 15–20 минут. Не менее действенной считается и ванна с добавлением раствора марганцовки. 2–3 г марганцовки необходимо растворить в воде и влить в ванну. Длительность процедуры не должна превышать 12–15 минут.
Для лечения ветряной оспы у взрослых можно использовать содово-солевую смесь. В кастрюлю нужно влить 4 л воды, после того, как жидкость закипит, в посудину добавляют 4 ложки обычной соли, еще раз кипятят и всыпают 1,5 ложки пищевой соды.
Полезная ванна с календулой отлично снимает воспаление и уменьшает высыпания на коже. 4–5 столовых ложек свежего или сухого цвета календулы рекомендуется залить 1 л прохладной воды, поставить на медленный огонь и томить на протяжении 20–30 минут. После этого отвар нужно влить в воду для ванны. Таким же образом готовится и ванна с добавлением чистотела.
Один стакан сухих и предварительно измельченных листьев тысячелистника следует поместить в емкость с 4,5 л горячей воды, плотно накрыть крышкой и оставить для настаивания на 2–4 часа. После этого целебный отвар добавляют в воду для ванны.
Ветряная оспа – это распространенное заболевание вирусного происхождения, которое может поражать организм человека в любом возрасте. Для лечения патологии применяется комплексный подход, состоящий из применения лекарственных препаратов и различных средств для наружного применения, а также народных рецептов.
источник
Ветрянка является вирусной инфекцией. В преобладающем большинстве болеют маленькие дети от 1 до 7 лет, редко встречается у взрослых людей. Что и приводит к закономерному вопросу, как лечить ветрянку у взрослых? Схема терапии включает в себя препараты для приема внутрь, средства для наружного применения. При назначении учитывают возраст пациента, форму ветряной оспы, тяжесть течения и др. аспекты клинической картины. Лечиться можно в домашних условиях. Госпитализация осуществляется только при тяжелой форме и наличии осложнений.
Используемые медикаментозные способы для избавления от ветрянки носят симптоматический характер. Они ориентированы на облегчение тревожной симптоматики – температура, зуд; укрепление иммунной системы, чтобы скорее выздороветь.
Общие принципы терапии едины как для взрослых пациентов, так и для маленьких детей:
- Ограничить все виды физической и умственной нагрузки. Если имеются неврологические нарушения, лихорадка, повышение температурного режима тела – постельный режим;
- Питьевой режим. Необходимо пить как можно больше обычной жидкости, допускается употреблять фруктовые и ягодные морсы;
- Соблюдать правила личной гигиены. Мыться во время ветрянки разрешается, нельзя использовать мыло и шампуни, тереть тело мочалкой, чтобы исключить повреждение пузырей. Купание противопоказано во время высокой температуры, при наличии нагноений;
- Для снижения температуры тела назначают жаропонижающие препараты; чтобы снять зуд рекомендуют медикаменты антигистаминного свойства;
- При наличии осложнений у взрослого или ребенка, требуется госпитализация; последующее лечение осуществляется в стационарных условиях под врачебным контролем;
- Если присоединилась бактериальная инфекция, принимают антибактериальные препараты, назначенные лечащим врачом.
Важно: маленьким детям категорически запрещено давать аспирин для нормализации температуры. Таблетки на фоне ветрянки способны спровоцировать тяжелые поражения печени вплоть до летального исхода.
Ветрянка предстает опасным заболеванием, поэтому больного нужно изолировать на срок 21 день. Если в семье имеются домочадцы, не имеющие в анамнезе этого заболевания, то вероятность их последующего заражения составляет 100%.
Быстро вылечить ветрянку у ребенка или взрослого не получится. Заболевание имеет свой срок продолжительности. Все лекарственные препараты помогают облегчить состояние, снять тревожную симптоматику. Они не ускоряют процесс выздоровления.
Лечение при ветрянке у взрослого осуществляется в домашних условиях. Необходимо строго соблюдать постельный режим, правила гигиены и все советы доктора. В схему терапии входят антибиотики, жаропонижающие, антигистаминные, противовирусные и др. препараты.
Таблетки направлены на угнетение ДНК патогенного агента, вследствие чего блокируется его размножение. Чаще всего назначают Ацикловир, Фамцикловир. Дозировка и кратность применения подбираются в индивидуальном порядке.
Стандартный способ приема:
- Фамцикловир принимают по 500 три раза в сутки. Курс лечения варьируется от 7 до 10 дней включительно.
- Ацикловир принимают по 800 мг 4 раза в день, длительность терапевтического курса составляет полторы недели.
При тяжелой форме ветрянке требуется введение препаратов внутривенно. Для этого делают инъекции Ацикловира по 5-10мг/кг три раза в сутки.
Таблетки способствуют снижению выраженности аллергических реакцией, понижают проницаемость кровеносных сосудов. Обладают легким седативным эффектом. Назначают для быстрейшего нивелирования зудящих ощущений.
Тавегил принимают по 1 таблетки 2 раза в сутки (рекомендуется утренний и вечерний прием). Если зуд остается по-прежнему сильный, то дозировка увеличивается до 4 штук в день. Средство противопоказано при патологиях дыхательной системы.
Супрастин – стандартное средство для быстрого облегчения симптомов ветрянки. Принимают по 1 таблетке до 4 раз в сутки. Длительность лечебного курса – до появления плотных корочек на пузырях. Не рекомендуется при гиперчувствительности.
Антибактериальная терапия рекомендуется при имеющихся осложнениях, гнойных пустулах. Она губительно влияет на патогенные микроорганизмы, предотвращает появление новых волдырей на теле больного. Представители этой группы – Оксациллин и Цефазолин.
Дезинтоксикационные растворы необходимы на фоне тяжелой формы болезни. Они помогают снизить концентрацию вирусных частиц в организме, улучшают кровообращение. Чаще всего вводят 5% раствор глюкозы – до 1500 мл в 24 часа.
В детском и подростковом возрасте температура может отсутствовать. В большинстве взрослых картин ветрянки она возрастает вплоть до критических значений, поэтому целесообразно принимать жаропонижающие лекарства.
Важно: препараты для снижения температуры принимают только при значениях свыше 38,5°С.
Можно принимать Панадол – до трех раз в сутки или Ибупрофен по 500 мг четыре раза в день (только после еды, запивая обильным количеством жидкости).
Если у взрослого ветрянка, как быстро вылечить? Однозначно, волдыри на теле вызывают массу эстетического недовольства. Чтобы от них быстрее избавиться, назначают препараты местного применения:
- Мазь Ацикловир противовирусного свойства. Проникает на клеточный уровень, борется с активностью герпеса третьего типа. Помогает быстрее вылечить везикулы, обеспечивает подавление течения заболевания. Исключает рецидивы на фоне низкого иммунного статуса. Для лечения ветрянки смазывают пораженные области 5-6 раза в сутки;
- Гель Инфагель. Наносят тонкой пленкой на пузыри 2 раза в сутки каждые 12 часов. Курс варьируется от 3 до 5 дней.
У взрослых пациентов ветрянка протекает тяжелее в сравнении с детьми, поэтому спектр лекарственных препаратов шире, чтобы исключить вероятность развития осложнений со стороны внутренних органов и систем.
При легкой форме противовирусные и антибактериальные препараты не назначаются. Лечение заключается в следующих пунктах:
- Обрабатывать кожный покров Фукорцином либо тальком с ментолом.
- Если наблюдается сильная тревожность и беспокойство, допустимо применять легкие успокаивающие средства – настойка на основе валерианы либо пустырника.
- Соблюдение оздоровительной диеты. Исключить из меню соленую, острую, копченую, жареную пищу. Включить молочные продукты.
- При повышенной потливости используют влажные салфетки антисептического свойства.
- Если поднимается температура свыше 38,5°С, можно принимать жаропонижающее.
Самолечение категорически запрещено. Все лекарства имеют свои показания и противопоказания, могут привести к развитию побочных эффектов, что ухудшит состояние и увеличит риск осложнений.
Как быстро вылечить ветрянку у малышей? Однозначно, родители хотят помочь своему ребенку скорее справиться с заболеванием. Однако никакие мероприятия не ускорят процесс выздоровления. Можно только облегчить симптомы, укрепить организм.
В детском возрасте в подавляющем большинстве картин диагностируется ветряная оспа, протекающая в легкой форме. Поэтому чаще всего назначают препараты для обработки волдырей.
Зеленка – классическое советское средство, используется для обработки пораженного кожного покрова на ранней стадии формирования папул. Дает подсушивающий эффект, способствует ускоренной регенерации.
Наряду с положительными свойствами имеются определенные минусы:
- Оставляет некрасивые пятна, которые тяжело отмываются после ветрянки;
- Нельзя обрабатывать слизистые;
- Пересушивает раны, что провоцирует сильный зуд и жжение.
Чем тогда лечить ветрянку? В качестве альтернативы бриллиантового зеленого раствора используют Фукорцин. Основное действующее вещество фенол. Используется исключительно для точечной обработки.
Важно: Фукорцин нельзя применять, если патологические элементы слились в единый участок.
Циндол – современное и безопасное средство, оказывает антисептический, подсушивающий и вяжущий эффект. Допустимо обрабатывать кожу подростка и ребенка младшего возраста; подходит для обработки слизистых.
В ряде ситуаций ветрянка у маленьких детей протекает тяжело, поэтому дополнительно назначают другие группы препаратов. Чтобы исключить инфицирование ран, предотвратить гнойные процессы, используют антибиотики для местного применения. Например, тетрациклиновая либо гентамициновая мазь.
Мазь Виферон относится к группе иммуностимуляторов, помогает детскому организму вырабатывать собственный интерферон, вследствие чего повышается сопротивляемость к негативному воздействию вируса.
Для снятия зуда и жжения назначают антигистаминные таблетки:
На местном уровне допустимо применять мать Фенистал в домашних условиях. Помогает снять зуд и жжение, дискомфорт. Ребенка госпитализируют, если не удается понизить температуру с помощью лекарств; когда острый период длится больше 5 суток.
Ветрянка у детей протекает намного проще и легче, чем у взрослых людей. Ей нужно только переболеть. Осложнения наблюдаются редко. При наличии симптомов у взрослых необходимо вызвать врача на дом. Методику лечения определяет доктор после изучения клинической картины в целом.
источник
Ветряная оспа – острое заболевание с высокой контагиозностью. Вызывается вирусом Варицелла-Зостер. Болезнь передаётся только от человека к человеку воздушно-капельным путём. Традиционно относится к группе детских инфекций, однако, люди, не переболевшие в детстве, рискуют заболеть во взрослом возрасте. Взрослые переносят болезнь хуже, чем дети, поэтому крайне важно лечить ветряную оспу правильно. Тактика лечения ветрянки у взрослых изменяется в зависимости от тяжести заболевания.
По течению ветряная оспа делится на типичную, тяжёлую и лёгкую формы. Инкубационный период при любой из них варьирует от 11 до 21 дня. Болезнь протекает с повышением температуры тела и высыпаниями на коже, однако, чтобы быстро вылечить ветрянку у взрослого, при каждой стадии необходима разная терапия. Болезнь оставляет после себя стойкий пожизненный иммунитет, но известны случаи повторного заражения.
Инфекция у взрослого начинается с недомогания, общей слабости, чувства разбитости, быстрой утомляемости и других признаков интоксикации. Затем присоединяется лихорадка, обычно до 38-38,5°C, в некоторых случаях достигая 39-40°C. Практически одновременно с повышением температуры тела возникает сыпь на коже. Она хаотично расположена на всей поверхности тела, на лице, волосистой части головы. Также иногда сыпь возникает на слизистых оболочках рта, половых органов (у женщин) и глазах (кератиты, конъюнктивиты).
Высыпания сопровождаются кожным зудом и проходят следующие этапы развития:
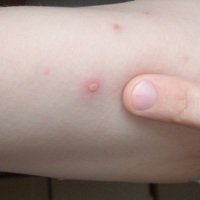
- Пятно – образование красноватого цвета, не возвышается над уровнем кожи.
- Папула (или «пуговка») – маленький бугорок на коже.
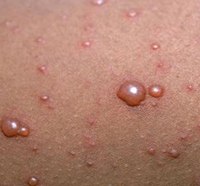
- Везикула – пузырёк, заполненный прозрачным содержимым, которое со временем мутнеет.
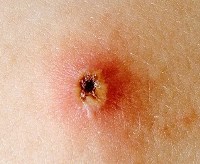
- Корочка – элемент сыпи, остающийся после того, как пузырёк лопнет.
Высыпания появляются волнообразно каждые несколько дней. В связи с этим у взрослого человека на коже одновременно можно увидеть всё стадии развития сыпи.
Помимо этого, возможны катаральные явления в виде насморка, першения в горле, кашля. Они способствуют заразности ветрянки для окружающих.
Инфекция у взрослых в обычных случаях длится до двух недель при правильном лечении. Постепенно уменьшаются признаки интоксикации, корочки отпадают, иногда оставляя после себя небольшие рубцы, и человек выздоравливает.
У людей с низким иммунитетом и хроническими заболеваниями в анамнезе, может развиваться тяжёлое течение ветрянки. В таком случае болезнь протекает атипично, сыпь видоизменяется, сильно выражена интоксикация, лихорадка достигает 41°C. Возможны нарушения сознания, бред, судороги, кома. Лечить такую форму необходимо только под строгим врачебным контролем, иногда в отделении интенсивной терапии.
Возможны следующие варианты тяжёлой формы ветрянки:
- Буллезная – вместо маленьких везикул образуются пузыри или буллы размером около 2-х сантиметров, заполненные мутной жидкостью. После вскрытия такие пузыри оставляют после себя труднозаживающие язвы.
- Гангренозная – пузыри сливаются между собой, воспаляются и некротизируются, образуя гигантские нагнаивающиеся язвы.
- Геморрагическая – возникает при воспалении сосудов под воздействием вируса. Пузыри заполнены красным геморрагическим содержимым, появляются кровоизлияния по всему телу. Возможны кровотечения.
- Генерализованная ветрянка – поражается весь организм и возникает полиорганная недостаточность.
Высыпания при всех вариантах сходят длительное время, оставляя после себя глубокие рубцы и шрамы. Для избавления от них в косметических целях целесообразно применение лазерных и микрохирургических методов.
Тяжёлое течение ветряной оспы, сильнее чем другие формы, чревато высоким риском осложнений вплоть до летального исхода.
Фото №1 — буллезная ветрянка, фото №2 — геморрагическая
Осложнения ветрянки у взрослых возникают нечасто. Возможно присоединение вторичной бактериальной инфекции и развитие пиодермии. Крайне редко возникает вирусная ветряночная пневмония. Иногда ветрянка вызывает энцефалиты, миокардиты, нефриты, артриты.
Лёгкая форма возникает у людей с врождённым иммунитетом, взрослых привитых или получавших иммуноглобулин.
Лёгкая форма (атипичная, рудиментарная) характеризуется слабовыраженной интоксикацией, субфебрильной или нормальной температурой тела, малым количеством или отсутствием высыпаний на коже. Может протекать как респираторная инфекция. Лечить иногда не нужно.
Лечить ветрянку у взрослых можно начинать в домашних условиях, параллельно дожидаясь медицинской помощи. Лечить ветрянку может врач-терапевт, иногда с помощью инфекциониста. Для быстрого лечения ветрянки, при первых признаках болезни, взрослому нужно обратиться к медикам, чтобы точно установить диагноз.
Эффективно лечить ветрянку начинают с постельного режима. Ни в коем случае взрослому нельзя ходить на работу и заражать других. Остальные домочадцы, не болевшие ранее ветрянкой, по возможности переселяются в другое место, хотя это не всегда предупреждает заражение, ведь больной ветрянкой представляет опасность за несколько дней до первых высыпаний, а без них диагноз ветрянки, как правило, не выставляется.
Больному следует получать растительно-молочную пищу, ограничив жирную, жареную, солёную и слишком сладкую еду. Питьё должно быть обильным, до 3,5 л в сутки. Пить можно не только воду, но также травяной чай, морс, овощной отвар и куриный бульон. Полезно будет ввести в рацион кисломолочные несладкие йогурты и кефир, что улучшит микробную флору и поможет иммунитету лечить болезнь.
Необходимо ежедневно принимать душ без мыльных средств и мочалки. Ванны на время болезни запрещены во избежание бактериальных осложнений.
С вышеперечисленных мер следует начать лечить ветрянку дома.
Ветрянка у взрослых лечится разными группами медикаментов. Это противовирусные, жаропонижающие, антигистаминные и местные средства. Иногда назначают антибактериальные и дезинтоксикационные препараты. Для максимального эффекта комбинируют лекарства от ветрянки для взрослых.
Основной признак ветрянки у взрослых – наличие высыпаний на коже. Многие врачи рекомендуют обрабатывать их антисептиками, например, зелёнкой. Это позволяет не только избежать нагноения пузырьков, но и помогает вести учёт новых элементов.
Обработка сыпи антисептиками: фото №1 — зелёнка, фото №2 — Фукорцин
Сыпь в горле при ветрянке лечить можно раствором фурацилина. Для его приготовления необходимо растворить таблетку фурацилина в тёплой кипячёной воде. Горло следует полоскать не менее двух-трех раз в день.
Также каждый пузырёк следует обрабатывать мазью «Ацикловир». Она направлена против размножения вируса и ускоряет заживление кожи. Кроме того, она бесцветна и быстро впитывается, поэтому её можно применять на лице.
Существует современное мнение, что у взрослых не обязательно обрабатывать высыпания. Если пузырьки не расчёсывать, они бесследно пройдут и сами. А для облегчения кожного зуда наносить на кожу лосьон «Каламин».
Ветрянка во взрослом возрасте — чем мазать кроме зеленки
При лечении ветрянки у взрослых нередко назначаются противовирусные средства. Особенно это касается больных со сниженным иммунитетом.
Наиболее распространённым применяемым лекарством является «Ацикловир». Чаще всего его назначают в таблетках, бывает также в инъекциях. Аналоги – «Валтрекс», «Валацикловир», «Зовиракс», «Фамцикловир». Противовирусные препараты при ветрянке у взрослых блокируют размножение вируса и обладают небольшой иммунономодулирующей активностью. Осторожно лечить в период беременности и при почечной недостаточности.
Противовирусной активностью также обладают интерфероны и человеческие иммуноглобулины, которые в редких случаях назначают при ветрянке.
Температуру следует снижать, если она составляет 38,5°C и выше.
Взрослому при ветрянке от температуры следует пить парацетамол или его аналог «Панадол». Ни в коем случае нельзя лечить болезнь Аспирином! А также не рекомендуется Ибупрофен — это может вызвать ухудшение состояния и развитие тяжёлой формы заболевания!
Аспирин принимать при ветрянке нельзя! Лучше принимать парацетамол
Если жар очень сильный – использовать водные компрессы на лоб, подмышечные и паховые складки больного.
Чтобы побыстрее избавиться от ветрянки, применяют антигистаминные препараты. Они уменьшают высыпания, снимают зуд и отёк.
- 1 поколения – «Димедрол», «Супрастин», «Диазолин», «Тавегил»;
- 2 поколения – «Кларитин», «ЛораГексал», «Зиртек», «Кестин»;
- 3 поколения – «Гисманал», «Телфаст», «Фексофаст», «Левоцетиризин».
Наиболее целесообразно применение лекарственных средств третьего поколения. Они имеют меньше побочных действий, но максимальную эффективность.
Эти препараты назначают при осложненном течении ветрянки. Поскольку данная патология снижает иммунитет, иногда присоединяется бактериальное воспаление. Оно может поражать кожу, вызывая пиодермию, и внутренние органы (пневмония, менингит).
В таких случаях больного госпитализируют в инфекционное отделение и берут материал для бакпосева. Этот метод уточняет вид возбудителя и позволяет лечить его подходящими антибиотикам. В некоторых случаях назначаются антибактериальные препараты широкого спектра действия. Это, например, «Аугментин», «Левофлоксацин», «Тетрациклин».
Дезинтоксикацию для лечения ветряной оспы у взрослых проводит только врач в тяжёлых случаях болезни для выведения токсинов. Препараты выбора – «Реополиглюкин», раствор глюкозы, натрия хлорида, раствор Рингера.
В домашних условиях взрослым лечить ветрянку можно местными средствами для кожи и горла. Если повышение температуры незначительное – парацетамол принимать не нужно. Обязательно следует вызвать на дом врача для верификации диагноза и назначения дополнительных лекарств.
В типичных случаях человеку достаточно соблюдать постельный режим, растительную диету и пить много жидкости. Пузырьки не расчёсывать, чаще мыть руки и менять бельё. Высыпания лечить зелёнкой и «Ацикловиром», при сильном зуде – «Каламином». При жаре пить Парацетамол. По назначению доктора – антигистаминные.
Терапия данной формы, как было указано выше, происходит в больнице. Иногда требуются дополнительные методы обследования в виде лабораторных анализов крови, мочи, отделяемого пузырьков, ликвора. Производится контроль всех жизненно важных функций. Может понадобиться консультация невропатолога, хирурга, гематолога.
Используют весь арсенал медикаментов. Противовирусные средства назначают в инъекциях, обязательно введение дезинтоксикационных средств. По показаниям дают антибиотики, иммуноглобулин и интерферон.
Чтобы лечить лёгкий вариант, взрослому человеку достаточно отлежаться дома. Нужно следить за своим состоянием, измерять температуру. Рудиментарная ветряная оспа проходит бесследно через несколько дней, иногда незаметно для больного.
Важно вовремя заподозрить болезнь и обратиться к врачу. Своевременно начатое лечение позволяет быстро восстановить трудоспособность.
Если принять противовирусное в первые часы заболевания – течение будет легче с меньшим количеством высыпаний. Возможно, получится избежать высокой температуры.
Ветрянка у взрослых — чем и как лечат в Германии
Кроме того, следует часто проветривать помещение, увлажнять и охлаждать воздух. В комнате должно быть около 20-22 градусов. Частая смена одежды и постельного – один из способов уменьшения кожного зуда.
Ветряная оспа чаще всего – довольно безобидное заболевание. Однако переболеть ветрянкой лучше в детстве, когда кожа имеет высокую способность к регенерации и вероятность возникновения рубцов минимальна. Кроме того, в детском возрасте несколько меньше возможность получить осложнения. Ветрянка может повлечь неприятности во время беременности. Поэтому, если взрослый человек ранее не болел этой инфекцией, следует рассмотреть вопрос о вакцинации.
источник
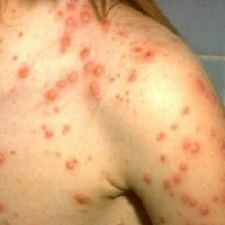
Передается исключительно воздушно-капельным способом, проявляющееся различной интенсивностью пиретической реакции организма, а также появлением патогномоничной экзантемы, отличающейся относительно благоприятным течением.
Первые специфические признаки ветрянки у взрослых заключаются в виде появления экзантемы розеолезно-везикулезного характера, в то время как опоясывающий герпес проявляется сливной экзантемой, расположенной на измененном фоне. Отличительным признаком экзантемы при ветрянке у взрослых является то, что элементы сыпи не нарушают ростковый слой эпидермиса, что обусловливает бесследное ее исчезновение в реконвалесцентном периоде.
Зуд при ветрянке у взрослых, как правило, выражен достаточно интенсивно, поэтому пациенты расчесывают элементы сыпи, что провоцирует развитие внутрикожных атрофических рубцов.
Для того чтобы заразиться ветрянкой иногда достаточно просто оказаться в помещении, где некоторое время назад присутствовал больной человек. Вирус – настолько маленький и легкий, что способен переноситься потоками воздуха на значительные расстояния. Именно поэтому заболевание и получило название ветряной оспы. Единственный факт, который может сдерживать стремительное распространение заразы, это то, что возбудитель, оказавшись вне организма, погибает примерно через 10 минут.
Пациент начинает выделять возбудитель в окружающую среду за несколько дней до визуального дебюта ветрянки, то есть невозможно полностью исключить возможность заражения, если у человека нет иммунитета к вирусу ветряной оспы или он не привит.
В том случае если в детском коллективе один ребенок заболел ветрянкой, то во всей группе или классе объявляется карантин.
У взрослых ветряная оспа протекает гораздо тяжелее, чем у детей. Ребенок до определенного возраста защищен не только собственным, но и материнским иммунитетом. Именно поэтому в детском возрасте заболевание обычно протекает достаточно легко и проходит в короткие сроки. У человека после 15-18 лет собственная иммунная система плохо справляется с атаками Varicella Zoster, в результате чего ветрянка может привести к развитию различных осложнений или к обострению хронических патологий.
В ряде случаев ветряная оспа развивается повторно. Это возможно в том случае, если у пациента крайне угнетена иммунная система. Существует ряд факторов, которые способствуют возникновению патологии:
- тяжелые психологические переживания, неврозы;
- длительное переохлаждение;
- аутоиммунные заболевания, ВИЧ или СПИД, гепатиты;
- карциноматозы;
- перенесенные инфекции;
- терапия антибактериальными средствами, цитостатиками или стероидами;
- обширные полостные операции, трансплантация органов или тканей;
- тяжелый физический труд.
Инкубационный период при ветрянке у взрослых составляет от 10 до 21 дня (чаще всего 14-17). На протяжении этого времени вирус успевает прижиться в организме, начинает размножаться на слизистых оболочках носоглотки и разноситься по всему организму с помощью лимфатической системы.
Существует три степени (формы) заболевания:
- Легкая. Если Вам повезло, то высыпания прекратятся через 2-3 дня, температура не должна подниматься выше 38 градусов. Такой тип ветрянки у взрослых встречается обычно при повторном заражении или у людей с очень сильным иммунитетом;
- Средней тяжести — наиболее распространенная форма. Интоксикация длится 4-6 дней, температура тела поднимается до 38,5-39, обильная сыпь на теле, возможны единичные высыпания на слизистых оболочках;
- Тяжелая. Температура поднимается выше 39 и держится до 10 суток. Возможны судороги, тошнота и рвота, сильные головные боли. Высыпания покрывают всю кожу, слизистые оболочки, возможны даже на глазных яблоках.
Если вы получали ранее профилактические инъекции иммуноглобулина, вполне вероятно атипичное течение ветрянки со слабыми клиническими симптомами. Температура не поднимется выше 37,4, редкие высыпания будут безболезненными, а легкое недомогание можно списать на усталость или простуду.
Ветрянка у взрослых (см. фото) проявляет себя характерными симптомами, которые трудно спутать с проявлениями прочих заболеваний. У взрослых течение инфекции имеет свои особенности:
- По окончании инкубационного периода появляется головная боль, дискомфорт и ломота во всем теле, возникает ощущение разбитости, усталости, общего недомогания.
- Вскоре заболевание заявляет о себе резким подъемом температуры до высоких значений (39-40°С), зудом во всем теле и появлением мелких красноватых пузырьков с серозным содержимым. Такие узелки, слегка возвышающиеся над поверхностью кожи, вскоре захватывают все тело — начиная с головы и заканчивая конечностями. При этом кожа выглядит воспаленной, гиперемичной и отечной. У взрослых высыпные элементы часто распространяются не только на кожу, но и на слизистые оболочки носоглотки, ротовой полости и половых органов.
- Острый период у взрослых сопровождается тяжелой лихорадкой, сильным жаром, что может привести к поражению неравной системы и таким симптомам, как светобоязнь, тошнота, рвота, нарушение координации движений, судороги.
- Высокую температуру у взрослых тяжело сбить жаропонижающими средствами, она может держаться на протяжении 5 дней (в особо тяжелых случаях 7- 10 дней), после чего терморегуляция организма постепенно приходит в норму.
- Примерно через 3-4 дня от начала болезни пузырьки начинают лопаться и подсыхать, покрываясь сухой корочкой (струпом). В то же время могут появляться новые высыпания, так как картина болезни отличается полиморфизмом. То есть на теле больного могут присутствовать, как свежие высыпания второй волны, так и подсохшие везикулы, покрытые плотной корочкой, которые появились на начальном этапе болезни. Волнообразное появление высыпаний — характерная особенность ветряной оспы. В среднем новые водянистые пузырьки формируются на коже на протяжении 10 дней.
У взрослых формирование высыпаний часто сопровождается присоединением гноеродной инфекции. В этом случае узелки долго не вскрываются, а после разрешения плохо заживают, мокнут и оставляют после себя на коже некрасивые рубцы.
Во время болезни значительно ухудшается состояние больного, который испытывает постоянное недомогание, сильную слабость, головные и мышечные боли. Течение болезни сопровождается отсутствием аппетита, нарушением сна, постоянным лихорадочным состоянием — пик которого, характеризующийся резким подъемом температуры, приходится на первые сутки развития инфекции.
- Геморрагическая. Сопровождается появлением пузырьков, наполненных кровянистым содержимым, мелкими кровоизлияниями под кожу, появлением гематом, кровоточивостью десен, примесью крови в рвотных массах, моче и испражнениях. У этой формы заболевания самый неблагоприятный прогноз, грозящий летальным исходом.
- Висцеральная. Проявляется высокой температурой, множественными высыпаниями на коже, слизистых, половых органах, сильной интоксикацией организма.
- При буллезной форме на коже больного одновременно с характерными высыпаниями появляются крупные дряблые пузыри — буллы, заполненные серозным содержимым. После их разрешения на коже остаются долго не заживающие язвы.
- Гангренозная форма ветрянки встречается редко, в основном у сильно истощенных больных при плохом уходе. В этом случае происходит инфицирование папул с присоединением вторичной бактериальной инфекции. Вокруг папул образуется кайма, состоящая из некротизированных тканей, состояние больного осложняется сильным жаром и общей интоксикацией организма.
Вид высыпаний постоянно меняется, в соответствии с фазой развития инфекции. Патологический процесс проходит несколько этапов. Поражение кожи вирусом ветряной оспы сопровождается появлением характерных красных пятен, связанных с расширением капилляров. Пятна имеют округлую форму и могут быть размером от 3 мм до 1 см. Через два-три часа после появления пятен, в местах их локализации формируются папулы — серозные бесполостные узелки.
В ходе патологического процесса происходит отслоение эпидермиса и через 12-20 часов из папул образуются везикулы — полушаровидные пузырьки с розовым ободком, заполненные органической жидкостью. По мере созревания, везикулы лопаются, и на их месте формируется корочка. С этого момента, элемент сыпи прекращает свое развитие и перестает быть заразным. Зуд прекращается. Со дня появления красных пятен до формирования корочки обычно проходит пять-семь дней. В этот же период каждые два дня формируются новые подсыпания. Их количество зависит от сложности формы болезни.
Повторная активация вируса варицелла-зостер и заболевание ветряной оспой возможно только на фоне значительного снижения защитных сил организма.
Такое возможно:
- при наличии ВИЧ-инфекции;
- после пересадки органов;
- вследствие акклиматизации или сильного стресса;
- после курса химиотерапии;
- после приема кортикостероидов, антибиотиков или иммунодепрессантов.
В силу способности вируса к мутации, возможно и повторное заражение от внешнего источника. Такое случается, если в организме человека, ранее переболевшего ветрянкой, сформировалось недостаточно антител против вируса. При этом варицелла-зостер проявляется уже не в виде ветряночной сыпи, а в качестве другого самостоятельного заболевания — опоясывающего лишая, при котором высыпания приобретают форму полосок.
Чаще всего, повторное развитие инфекции возникает у людей после 40 лет.
Ветрянка у взрослых опасна для здоровья как сама по себе, так и появлением серьезных осложнений. Образовавшиеся рубцы на месте пузырьков – это заметный косметический дефект кожи. Ветрянка может вызывать осложнения у людей, входящих в группу риска. К такой категории относятся:
- беременные женщины,
- курящие люди,
- пациенты со слабым иммунитетом,
- страдающие хроническими заболеваниями легких, кроме астматиков.
Чем старше человек, тем сложнее может протекать ветряная оспа. Особенную опасность ветрянка у взрослых представляет для беременных женщин, так как ветряная оспа, перенесенная во время первых месяцев беременности, может привести к тяжелой патологии или гибели плода, а в последнем триместре беременности может способствовать преждевременным родам или развитию у ребенка врожденной ветрянки.
Список возможных осложнений:
- артрит;
- энцефалит;
- заболевания сердца;
- нарушение работы почек;
- гепатит;
- абсцесс;
- серьёзные нагноения;
- пневмония;
- поражение лимфатической системы;
- кожные заболевания;
- сепсис (заражение крови).
Во избежание последствий со стороны кожных покровов, важно обеспечить тщательную личную гигиену, исключить расчесывание и попадание в узелки гноеродных микроорганизмов.
Если у женщины к моменту осознанного планирования беременности отсутствует иммунитет к возбудителю ветрянки, то ей порекомендуют пройти соответствующую вакцинацию. Заражение во время беременности опасно для плода примерно до 20 недели. На этом сроке вирус вызывает внутриутробную смерть плода, что заканчивается выкидышем или мертворождением. Также возможно развитие тяжелых пороков, которые влекут за собой инвалидность рожденного ребенка.
На более поздних сроках влияние вируса на организм как матери, так и плода ослабевает, достигая второго пика непосредственно перед родами. Заражение ветрянкой на поздних сроках чревато развитием пневмонии, которая может также повлечь смерть ребенка. В подобных случаях проводится специальная терапия иммуноглобулинами и специфическими антителами.
Отсутствие иммунитета к ветрянке в целом не является показание к прерыванию беременности.
Основные цели лечения ветрянки – это снятие симптомов и создание антибактериального пространства вокруг больного.
В зависимости от формы врач назначает препараты, обеспечивающие быстрое лечение и предотвращение осложнений на различные органы.
Важно начать прием противовирусных препаратов с момента самых первых симптомов ветряной оспы. Оспины распространяются не только на коже, но и на слизистых и различных внутренних органах.
Ниже таблица, где указаны симптомы и как лечить, чтобы достигнуть нужного результата:
| Симптом | Лечение | Цель |
| Ломота в теле | Прием противовоспалительных препаратов | Уменьшение боли в поясничной, плечевой и других областях |
| Повышенная температура (выше 38,5 градусов Цельсия) | Жаропонижающие средства, исключая аспирин. Обильное витаминизированное питье. | Нормализация температуры тела |
| Зуд на местах высыпаний | Противоаллергические препараты, примочки с содовым раствором на 5 минут к наиболее зудящим участкам кожи, слабый прохладный душ | Прекратить зуд |
| Боль и зуд в области пораженной слизистой | Полоскание, промывания противовоспалительными, противобактериальными отварами, растворами. | Снятие болевых ощущений |
| Распространение вируса в организме | Прием противовирусных препаратов по специальной схеме | Исключение осложнений, уменьшение токсического воздействия вирусов на организм |
| Ослабление иммунитета | Прием поливитаминов | Повышение иммунитета |
Раствор бриллиантовый зеленый, применяемый в лечении ветрянки, обладает дезинфицирующими свойствами, так как содержит 70% спирт, но главное свойство, на самом деле, это идентификация сыпи. Определить последнее высыпание без зеленки очень сложно. Спирт может раздражать воспаленною кожу и от этого зуд усиливается. Для обработки везикул подойдет противовирусная мазь Оксолин.
Медикаментозные препараты для приёма внутрь или инъекций назначаются врачом по мере необходимости. Это могут быть лекарства такого действия:
- Противовирусные медикаменты. Ацикловир, Валацикловир, Фамцикловир. Продолжительность приема и дозировку определяет врач.
- Антигистаминные средства. Необходимы для устранения симптомов зуда и других проявлений гиперсенсибилизации. Назначают Супрастин, Цетиризин, Лоратадин и другие препараты.
- Жаропонижающие препараты. Ибупрофен, Панадол.
- Антибиотические препараты. Необходимы для коррекции осложнений. Оксациллин, Цефазолин.
- Растворы для внутривенных инфузий. Необходимы для снижения концентрации токсинов в крови, их выведения, улучшения циркуляции. 5% раствор глюкозы, Реополиглюкин.
- Специфические антитела против Varicella Zoster.
Все препараты назначает врач, самолечение может привести к развитию серьезных осложнений.
Для профилактики присоединения бактериальной инфекции рекомендуется:
- Соблюдать постельный режим. Лежачее положение улучшает кровообращение, что облегчает нагрузку на сердце и сводит к минимуму риск развития осложнений.
- Избегать перегрева. Повышенная потливость увеличивает зуд и риск образования гнойников.
- Ежедневно менять нательное и постельное белье.
- Обильное питье до 2,5 литров в сутки, если нет противопоказаний со стороны сердца и почек. Питьевой режим способствует выведению токсинов.
- Часто мыть руки с мылом и коротко обстригать ногти для предотвращения расчесов.
- Делать холодные компрессы с раствором соды 1 ч. л. на стакан воды. Для уменьшения зуда достаточно подержать компресс 10-15 минут.
- Принять ванну с добавлением соды.
- Полоскать рот после еды:
- содовым раствором (1 ч. л. на стакан воды);
- раствором фурацилина (2 таб. на стакан воды);
- отварами трав ромашки, календулы, шалфея (2 ч. л. на стакан кипятка).
- Обмывать высыпания на половых органах слабым раствором марганцовки для дезинфекции и подсушивания высыпаний.
Ветряная оспа сопровождается высокой температурой и отравлением вирусными токсинами. У больных увеличивается затраты энергии и распад белка, угнетается функция пищеварительных желез и органов ЖКТ. Диета при ветрянке учитывает эти изменения и обеспечивает достаточное поступление энергетических веществ, воды и витаминов.
Питание больных должно быть разнообразным по составу. Пища дается в протертом и полужидком виде, особенно при поражении слизистой оболочки рта и глотки.
При ветрянке рекомендованы:
- слабые мясные и рыбные бульоны;
- котлеты и тефтели на пару;
- слизистые протертые супы;
- пюре или икра из овощей;
- кефир, йогурт и другие кисломолочные продукты;
- творог со сметаной, творожное суфле;
- взбитое яйцо или омлет на пару;
- не жесткие ягоды и фрукты, муссы, пюре и соки из них;
- соки с мякотью, некрепкий чай с лимоном или молоком, отвар шиповника.
После того, как восстановится слизистая ротовой полости и нормализуется температура, можно вернуться к обычному питанию. До выздоровления необходимо соблюдать питьевой режим, особенно больным, принимающим ацикловир и другие противовирусные препараты. Воду можно пить в чистом виде или в виде компотов из сухофруктов и чая.
С помощью народных методов лечения можно повысить защитные силы организма и помочь ему скорее избавиться от ветряночной интоксикации. Напитки из лекарственных трав принимаются внутрь. Ниже приведены некоторые средства от ветрянки:
- Витаминный напиток из сока сельдерея и апельсина. Из 1 корня и 1 цитрусового плода выдавливают сок, смешивают и принимают перед едой его весь за один раз.
- Стакан ягод черники, съеденных в течение дня, поддержит иммунитет больного.
- При высыпаниях на слизистых оболочках следует полоскать рот настоем шалфея или содовой водой (1 ч. л. пищевой соды на стакан кипячёной воды). Этим же средством можно обмывать половые органы.
- Сбор из лекарственных трав №1. Равные количества цветков ромашки аптечной, календулы, травы череды смешать. Залить 5 столовых ложек смеси 1 л воды, довести до кипения, снять с огня и дать постоять 1 час. Принимать по половине стакана 4 раза в день за полчаса до приёма пищи.
- Сбор из лекарственных растений №2. Сухие листья малины, цветки липы, ивовую кору мелко порезать и смешать в одинаковых пропорциях. Залить 4 столовые ложки сбора 1 л кипятка и дать настояться 40 минут. Принимать по полстакана 3–4 раза в день перед едой.
- Напиток с мумиё. 1 чайную ложку этого лекарственного сырья разводят в половине стакана чуть тёплой воды и пьют средство утром до завтрака. Такой напиток прекрасно укрепляет иммунитет и ускоряет заживление ранок.
- Медовый напиток с лимоном. Сок из 1 плода и чайную ложку мёда развести в 1 л воды. Пить несколько раз в день.
Такой же напиток можно приготовить на молоке и без лимонного сока.
Вопрос о том, можно ли мыть голову и тело при наличии ветряночных высыпаний, является предметом жарких споров. Естественно, любой человек лучше себя чувствует, когда он чистый, а не мыться 2–3 недели (столько в среднем длится болезнь) – весьма проблематично.
На сегодняшний день большинство врачей пришло к мнению, что купаться во время ветрянки не только можно, но и нужно, при одном условии: острая стадия болезни, характеризующаяся высокой температурой, ознобом и симптомами общей интоксикации, должна остаться позади.
Водные процедуры оказывают положительное влияние на кожу, очищают и успокаивают её. Можно принимать как душ, так и ванну. Однако существует ряд правил купания во время ветрянки, которые нужно строго соблюдать:
- Ни в коем случае нельзя мыться горячей водой. Температура воды должна быть комфортной (35–40 градусов).
- Не рекомендуется использовать обычное мыло — как твёрдое, так и жидкое. Лучше намыливать тело нейтральным гелем для душа. Больше всего подойдёт при ветрянке нежный гель-крем для купания грудных детей.
- Нельзя использовать мочалку или скрабы, чтобы не нарушить целостность везикул. Можно мылить воспалённую кожу только ладонью.
- Голову можно мыть мягким детским шампунем, осторожно массируя её волосистую часть пальцами без применения ногтей.
- После купания не следует растирать тело полотенцем, особенно жёстким. Сдирание пузырьков и корочек может привести к инфицированию ранок и развитию гнойных осложнений. Кожу нужно лишь промокнуть мягкой фланелевой пелёнкой. Длинные волосы следует отжать и дать им высохнуть самостоятельно. Нельзя использовать для сушки горячий фен!
Прививка от ветрянки не включена в график обязательных вакцинаций и используется лишь по желанию человека. Вакцинация от ветрянки среди взрослой категории лиц может применяться в любом периоде, особенно если человек ранее не переносил данную патологию в активной клинической форме. В большинстве ситуаций, прививкой против ветрянки заинтересованы лица, работа которых связана с ежедневным контактом с детьми, так как среди организованных детских коллективов ветрянка является достаточно распространенной инфекционной патологией.
Кроме того, часто молодые женщины репродуктивного возраста, которые в детском периоде не болели ветрянкой, обращаются в медицинские учреждения с целью осуществления плановой вакцинации. Инфекционистами выделяется определенная категория лиц, которым рекомендовано в плановом порядке осуществлять прививку от ветрянки (лица, страдающие тяжелой формой сахарного диабета, лейкоза, а также онкопациенты, принимающие длительные курсы химиотерапии).
Для того чтобы в организме взрослого человека сформировались стойкие иммунные реакции против ветрянки, прививку следует осуществлять двумя дозами. Кроме того, экстренная иммунизация здорового человека, контактирующего с инфицированным лицом, может иметь хороший терапевтический эффект в случае ее использования в первые трое суток после контакта.
В настоящее время для осуществления прививки против ветрянки у взрослых используются такие вакцины как Окавакс и Варилрикс, проявляющие идентичную эффективность.
Вакцина Окавакс представляет собой противоветряночную живую вакцину и допускается к использованию как в отношении детей, так и взрослой категории лиц. Прививка с использованием Окавакса представляет собой подкожное введение одной дозы препарата в проекции наружной поверхности плеча. В большинстве ситуаций прививка против ветрянки у взрослых протекает без осложнений, однако, в некоторых ситуациях у пациента может появляться кратковременная местная реакция в виде небольшого отека, уплотнения или гиперемии в проекции непосредственной инъекции. Абсолютным противопоказанием для осуществления прививки против ветрянки с использованием живой вакцины является любой триместр беременности и тяжелая соматическая патология, сопровождающаяся иммунодефицитом.
Прививка с использованием вакцины Варилрикс в большинстве ситуаций используется в качестве экстренного профилактического мероприятия, и эффективность ее напрямую зависит от времени использования. Так, в ситуации, когда после контакта здорового человека с инфицированным ветрянкой пациентом прошло более 72 часов прививка считается нерациональной. Прививка против ветрянки с использованием вакцины Варилрикса должна осуществляться дважды с периодичностью в три месяца. Среди противопоказаний к применению вакцины Варилрикса следует отметить наличие у пациента признаков иммунодефицита, какой-либо острой инфекционной патологии.
В ситуации, когда прививку против производят в плановом порядке в отношении женщины репродуктивного возраста, осуществлять ее следует не позднее, чем за три месяца до предполагаемой беременности. Активный синтез специфических антител против вируса ветрянки у взрослых, который наблюдается после прививки живой вакциной, может сопровождаться появлением малоинтенсивной сыпи на кожных покровах, патоморфологические элементы которой сходны с таковыми при ветрянке. Данное состояние рассматривается инфекционистами как реактивное и не требует медикаментозной коррекции.
Эффективность вакцинации против ветрянки имеет ограниченную продолжительность, составляющую тридцать лет.
источник
Ветрянка у взрослых – формы и стадии, симптомы и первые признаки, диагностика и лечение, профилактика (прививки), фото больных ветряной оспой. Какие последствия и осложнения бывают после ветрянки у взрослых?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ветряная оспа (ветрянка) – инфекционное заболевание, вызываемое разновидностью вируса герпеса. Ветрянку принято считать детской болезнью, потому что большинство людей переносят ее в дошкольном и школьном возрасте. Однако если заражения не произошло в детстве, то заболеть ветряной оспой можно в любом возрасте.
Вспышки ветрянки среди взрослых часто случаются в закрытых коллективах, в армии среди новобранцев, в интернатах для людей с ограниченными возможностями. Также в группе риска родители дошкольников, не имеющие иммунитета. Заболеваемость не зависит от пола и расы.
Ветрянка у взрослых людей имеет свои особенности:
- взрослые тяжелее переносят болезнь;
- сильнее, чем у детей, выражена интоксикация;
- температура поднимается до 40 градусов и выше;
- сыпь появляется лишь на 2-3 день болезни;
- высыпания многочисленные и могут покрывать всю поверхность лица и туловища;
- у половины взрослых больных элементы сыпи нагнаиваются, образуются пустулы;
- на месте глубоких воспалений остаются рубцы – оспины;
- у 20-30% больных возникают осложнения.
Особенно тяжело ветрянку переносят больные с ослабленным иммунитетом и люди старше 50 лет.
Вирус может существовать исключительно в организме человека. В окружающей среде он гибнет в течение 15 минут. Этому способствует высыхание, нагревание, замораживание. Возбудитель ветрянки не передается через вещи и третьих лиц. Животные не болеют ветряной оспой и не могут служить переносчиками инфекции.
Основные характеристики вируса ветрянки, позволяющие поражать большое количество людей – летучесть и восприимчивость. Вирусные частицы с воздушными потоками разлетаются и проникают в соседние комнаты, квартиры и с одного этажа на другой. А высокая восприимчивость людей к вирусу ветрянки означает, что при контакте с больным заражаются практически все люди, не переболевшие ранее. В семье, где заболел один человек, риск заболевания остальных домочадцев составляет 80-90%. Причем у тех, кто заразился позднее, болезнь протекает тяжелее и с большим количеством высыпаний.
Источник заражения и основной резервуар инфекции – человек, больной ветрянкой. Существует риск заражения от человека с опоясывающим лишаем.
Пути заражения – воздушно-капельный и трансплацентарный, когда вирус передается от матери плоду через плаценту.
Инкубационный период – 10-21 день, чаще 14-17. За это время вирус размножается на слизистых оболочках носоглотки и распространяется по лимфатической системе.
Иммунитет к ветрянке вырабатывается после перенесенной инфекции. Считается, что постинфекционный иммунитет обеспечивает пожизненную защиту от заражения. Однако у некоторых людей фиксируют повторные случаи ветряной оспы, что связано с ослаблением иммунной защиты.
Что происходит в организме больного?
1. Вирус размножается на слизистых оболочках верхних дыхательных путей.
2. Его количество быстро увеличивается. Через небные миндалины вирус проникает в лимфатическую систему, угнетая ее работу и снижая активность Т-лимфоцитов.
3. Вирус выходит в кровь в конце инкубационного периода. Вирусные частицы и продукты их обмена, присутствующие в крови, вызывают повышение температуры, слабость и другие признаки интоксикации.
4. Вирус проникает в нервные ганглии – ядра спинномозговых нервов, вызывая лизис (разрушение) нервных клеток. В дальнейшем вирус пожизненно сохраняется в нервных ганглиях. При ослаблении иммунитета он активизируется и распространяется по ходу нерва, провоцируя развитие опоясывающего лишая.
5. Вирус оседает в клетках эпидермиса. Он вызывает появление вакуолей – внутриклеточных элементов, напоминающих пузырьки. Вакуоли соседних клеток сливаются между собой, образуя полости, которые являются основой папул. Эти папулы заполняются жидкостью, в которой содержится большое количество вирусных частиц и белковых молекул. Содержимое папулы является хорошей питательной средой для бактерий, поэтому элементы сыпи могут нагнаиваться. В этом случае на месте папулы образуется пустула (пузырек с гнойным содержимым).
6. Пузырек лопается, его содержимое изливается на кожу. На месте пузырька образуется корочка, под которой происходит заживление эпидермиса.
7. Начиная с первых дней болезни иммунная система распознает возбудителя и начинает вырабатывать иммуноглобулины, которые связывают токсины и стимулируют фагоцитоз (поглощение) вирусных частиц. В дальнейшем противоветряночные антитела остаются в крови переболевшего человека пожизненно. Они обеспечивают защиту от повторного заболевания ветрянкой.
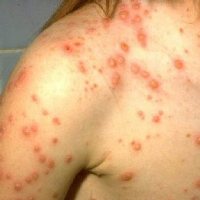
В развитии болезни выделяют несколько периодов:
- Инкубационный период – вирус размножается в клетках слизистой носоглотки. Симптомы болезни отсутствуют.
- Продромальный период – выход вируса в кровь. Симптомы: повышение температуры, ухудшение общего состояния, слабость, потеря аппетита.
- Период высыпаний – активная фаза болезни, когда вирус локализуется в эпидермисе. Характеризуется появлением сыпи и зуда, что сопровождается повышением температуры.
- Период образования корочек – элементы сыпи подсыхают. В организме активно вырабатываются противоветряночные антитела, которые обеспечивают связывание вируса и выздоровление.
Симптомы ветрянки у взрослых:
| Механизм развития | Проявления | |
| Общая интоксикация | Токсины, образующиеся в процессе жизнедеятельности вируса, отравляют нервную систему. |
Первые признаки ветрянки напоминают грипп. У взрослых интоксикация выражена сильно. |
| Повышение температуры | В процессе гибели вирусных частиц образуются пирогены – вещества, провоцирующие повышение температуры. Большое количество пирогенов попадает в кровь во время массовых высыпаний. | Волновая лихорадка – за период болезни происходит 2-3 подъема температуры, которые совпадают с массовыми подсыпаниями. Температура повышается до 38-40 градусов. Температура при ветрянке у взрослых держится 3-9 дней, в зависимости от тяжести протекания болезни. Длительная лихорадка свыше 10 дней указывает на развитие осложнений. |
| Сыпь | Для ветряной оспы характерна пятнисто-папулезная сыпь. Ее появление связано с вирусным поражением клеток эпидермиса. Элементы сыпи проходят в своем развитии несколько стадий: пятна, папулы (узелки) и везикулы (пузырьки). Все они могут присутствовать на одном участке кожи. | У взрослых больных ветряночная сыпь появляется на 2-3 день после повышения температуры. Пятна. На коже верхней половины тела появляются округлые красные пятна, размером от 3 мм до 1 см. 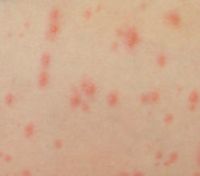 Папулы (инфильтраты) – узелки без полости, расположенные в центре пятен. Формируются на протяжении 2-3 часов. Везикулы – пузырьки, заполненные прозрачным содержимым. Имеют полушаровидную форму, располагаются на гиперемированной (красной) основе. Образуются на месте красных пятен, на протяжении 12-20 часов. Корочки образуются на месте лопнувших везикул. В среднем с момента появления пятна до формирования корочки проходит 5-7 дней. Подсыпания происходят хаотично на любом участке тела с интервалом 1-2 дня. Их численность варьирует от единичных при легких формах, до 2000 при тяжелом течении болезни. |
| Кожный зуд | Изменения в эпителиальных клетках вызывают раздражение чувствительных нервных окончаний, которые находятся в коже. С них нервный импульс поступает в центральную нервную систему и воспринимается мозгом как зуд. | Зуд появляется одновременно с пятнами на коже. Он беспокоит больных вплоть до образования корочек. Зуд усиливается в ночные часы, когда меньше отвлекающих факторов. |
| Высыпания на слизистой рта | В клетках слизистых оболочек происходят те же процессы, что и в коже. | Высыпания появляются одновременно с сыпью на коже. На слизистой десен, небных дужек и мягком небе образуются красные пятнышки 3-5 мм. Со временем из пятна формируются узелки, а затем пузырьки. Через несколько часов на их месте появляются язвочки (афты), покрытые бело-желтым налетом. Язвочки вызывают сильную болезненность. Аналогичные высыпания появляются на слизистой оболочке влагалища у женщин. Они вызывают сильный зуд и дискомфорт. 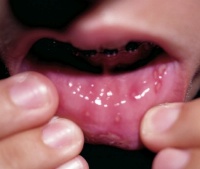 |
Выделяют несколько классификаций ветрянки
1. По тяжести течения
- Легкая форма у 7-10% больных. Температура повышается до 38 градусов. Общее состояние удовлетворительное. Количество высыпаний умеренное.
- Среднетяжелая форма у 80%. Температура 38-39 градусов. Выраженная интоксикация – слабость, тошнота, рвота, ломота в мышцах и суставах. Высыпания обильные, сопровождаются сильным зудом.
- Тяжелая форма у 10%. Температура 39-40 градусов. Общее состояние тяжелое, сильная слабость, многократная рвота, головная боль. Высыпания могут покрывать всю поверхность кожи. Развиваются различные осложнения. В тяжелой форме выделяют несколько вариантов течения:
- Геморрагическая форма. Встречается редко у больных с ослабленным иммунитетом, у которых ранее наблюдались геморрагические заболевания – поражения кровеносных сосудов: геморрагический диатез, васкулиты, тромбоцитопатии, нарушения свертываемости крови. Сопровождается развитием геморрагической сыпи (мелких кровоизлияний), гематом, синяков, кровоточивости десен, кишечных кровотечений.
- Буллезная форма. Одновременно с типичными везикулами на коже появляются большие дряблые пузыри – буллы. Они заполнены мутноватым содержимым и имеют складчатую поверхность. На месте их разрешения остаются длительно не заживающие раны.
- Гангренозная форма. Встречается крайне редко у сильно истощенных больных, при несоблюдении правил гигиены и плохом уходе. Развивается при инфицировании папул и присоединении вторичной инфекции. Вокруг папул образуется черная кайма, состоящая из некротизированной отмершей ткани. Болезнь сопровождается сильным жаром и интоксикацией.
2. По типу течения болезни
- Типичная форма проявляется интоксикацией, лихорадкой, характерной сыпью.
- Атипичная форма имеет несколько вариантов течения.
- Рудиментарная форма – подъем температуры до 37,5, единичные элементы сыпи, которые могут иметь вид пятен или узелков. Болезнь часто проходит незамеченной.
- К атипичным относятся гангренозная, буллезная и геморрагическая формы, описанные выше.
- Генерализованная (висцеральная) форма связана с массовым поражением внутренних органов. Возникает у людей с ослабленным иммунитетом, когда вирус размножается в клетках внутренних органов. Проявляется болями в животе и пояснице, тяжелым поражением печени, почек и нервной системы, снижением артериального давления и частоты пульса.
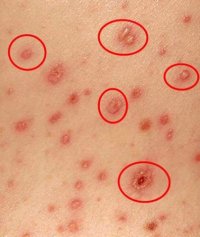
- Характерная сыпь, появившаяся на фоне повышенной температуры и ухудшения общего состояния;
- Периодические подсыпания, которые сопровождаются подъемом температуры;
- Ложный полиморфизм сыпи. На ограниченном участке кожи одновременно присутствуют различные элементы сыпи – пятна, узелки и пузырьки;
- Локализация сыпи на любом участке тела, кроме ладоней и подошв;
- Высыпания на слизистых рта, половых органах и конъюнктивах;
- Имел место контакт с больным ветрянкой.
После осмотра кожи и слизистых оболочек врач выслушивает состояние бронхов и легких, ощупывает живот, определяет размер печени. Обследование позволяет своевременно выявить наличие осложнений. В большинстве случаев в других исследованиях нет необходимости.
1.Общий анализ крови. Результат может быть в пределах нормы или свидетельствовать о воспалении – повышение СОЭ. Возможно увеличение уровня моноцитов и появление плазматических клеток.
2.Общийанализ мочи. Моча без изменений. Появление белка, эритроцитов и лейкоцитов свидетельствуют об осложнении со стороны почек.
3.Вирусоскопический метод:
- Содержимое везикул окрашивают методом серебрения и изучают под микроскопом.
- Выявление антигена методом иммунофлюоресценции. Материал для исследования – содержимое пузырьков и гнойников, корочки, слизь из афт во рту.
4.Вирусологические исследования – выявления возбудителя в тканях. Длительный метод, занимающий до 2-х недель. Из-за длительности и дороговизны в настоящее время не используется.
5.Серологический метод – выявление в крови иммуноглобулинов М и G – антител к вирусу варицелла-зостер, возбудителю ветрянки. Титр антител исследуют через 7-10 дней после начала заболевания. Повторное исследование проводят через 2-3 недели. Если количество антител возросло в 4 и более раз, это подтверждает диагноз «ветряная оспа».
В спорных случаях серологический и вирусоскопический методы позволяют отличить ветрянку от других заболеваний, имеющих схожие симптомы: опоясывающего герпеса, инфекции, вызванной вирусом Коксаки, везикулезного риккетсиоза, полиморфной экссудативной эритемы.
Ветрянка: диагностика, лабораторные исследования (иммунологический метод, иммунофлюоресценция, иммуноферментативный анализ, ПЦР), как отличить ветряную оспу от краснухи — видео
Допускается лечение ветрянки у взрослых на дому. При этом важно строго соблюдать постельный режим, правила личной гигиены и рекомендации врача.
Показания к госпитализации при ветряной оспе:
- развитие осложнений;
- тяжелая форма течения болезни;
- невозможность изолировать больного.
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Противовирусные препараты | Угнетают образование ДНК, необходимых для размножения вируса ветряной оспы. | Ацикловир | Принимают внутрь, по 800 мг 4 раза в день в течение 7-10 суток. Внутривенно капельно при тяжелых формах по 5-10 мг/кг каждые 8 часов. Продолжительность лечения 5-10 дней. |
| Фамцикловир | По 500 мг внутрь 3 раза в день. Длительность приема 7-10 суток. | ||
| Валацикловир | По 1 г внутрь 3 раза в день в течение 7-10 суток. | ||
| Антигистаминные препараты | Н1-блокаторы уменьшают развитие аллергических реакций и проницаемость сосудов. Оказывают противозудное, успокаивающее и снотворное действие. | Тавегил | По 1 таблетке утром и вечером. При сильном зуде доза может быть увеличена до 4-х таблеток в сутки. |
| Хлоропирамин (Супрастин) | По 1 таблетке (25 мг) 3-4 раза в сутки. Принимают до образования корочек на всех высыпаниях. | ||
| Жаропонижающие средства | Применяют при температуре свыше 38,5°С. Препараты нормализуют температуру и уменьшают воспалительный процесс. | Панадол | Внутрь по 1 таблетке 3 раза в день после еды. |
| Ибупрофен | Внутрь по 400-600 мг 3-4 раза в день. Принимают после еды с достаточным количеством жидкости. | ||
| Антибиотики широкого спектра действия | Назначают при гнойных осложнениях и образованиях пустул. Останавливают бактериальную инфекцию и предотвращают появление оспин. | Оксациллин | Инъекционно внутримышечно по 1,0 г 4-6 раз в день 7 дней. |
| Цефазолин | Внутримышечно по 1,0 г 3 раза в день. Курс 7-10 дней. | ||
| Дезинтоксикационные средства | Растворы для внутривенного введения. Снижают концентрацию вирусных токсинов, способствуют их выведению, улучшают циркуляцию крови. Назначаются при тяжелых формах. | 5% раствор глюкозы | Внутривенно капельно по 1000-1500 мл в сутки. |
| Реополиглюкин | Внутривенно капельно по 1000 мл в сутки. | ||
| Специфический иммуноглобулин против вируса Varicella Zoster | Иммуноглобулины к вирусу Varicella Zoster, выделенные из сыворотки крови переболевшего человека. Антитела связывают возбудитель болезни, облегчая ее течение и ускоряя выздоровление. | Зостевир | Вводят внутримышечно 1 раз в день. Дозировка препарата 1,5-3 мл рассчитывается исходя из характера поражений. |
Самолечение при ветрянке недопустимо! Все лекарственные средства назначает врач.
Народные средства для лечения ветрянки не воздействуют на вирус. Они стимулируют иммунитет, повышают тонус организма и способствуют выведению токсинов. Ванны с добавлением лекарственных трав подсушивают высыпания и уменьшают зуд.
Средства для внутреннего применения:
- Сбор 1: плоды малины, анис, липовый цвет, кора ивы. Все ингредиенты измельчают и смешивают в равных пропорциях. 2 ст. л. ложки сбора заливают 0,5 литра горячей воды. Дают настояться в течение 30 мин. Принимают небольшими порциями в течение дня.
- Сбор 2: череда, календула, цветки ромашки. Смешивают в равных пропорциях. 6 ложек сбора заливают литром воды. Доводят до кипения, настаивают 30 минут. Принимают по 100 мл 4-5 раз в день.
- Раствор мумие. 10 г мумие растворяют в 100 мл воды комнатной температуры. Принимают утром, перед завтраком. Средство укрепляет иммунитет, стимулирует регенерацию кожи и оказывает антибактериальное действие.
Ванны:
- Цветки ромашки. 100 г цветков заливают 3-мя литрами воды, через 15 минут доводят до кипения, затем дают настояться 30 минут. Добавляют в воду для ванны. По желанию можно добавить 5-10 капель масла чайного дерева. Такая ванна избавляет от зуда, уменьшает вероятность гнойного воспаления кожи, успокаивает нервную систему.
- Отвар овса. 1 кг овса проваривают в 5-ти литрах воды в течение 30 мин. Такую ванну принимают для уменьшения зуда на ночь или каждые 4 часа. Каждый раз требуется готовить свежий отвар.
Ветряная оспа сопровождается высокой температурой и отравлением вирусными токсинами. У больных увеличивается затраты энергии и распад белка, угнетается функция пищеварительных желез и органов ЖКТ. Диета при ветрянке учитывает эти изменения и обеспечивает достаточное поступление энергетических веществ, воды и витаминов.
Питание больных должно быть разнообразным по составу. Пища дается в протертом и полужидком виде, особенно при поражении слизистой оболочки рта и глотки.
При ветрянке рекомендованы:
- слабые мясные и рыбные бульоны;
- котлеты и тефтели на пару;
- слизистые протертые супы;
- пюре или икра из овощей;
- кефир, йогурт и другие кисломолочные продукты;
- творог со сметаной, творожное суфле;
- взбитое яйцо или омлет на пару;
- не жесткие ягоды и фрукты, муссы, пюре и соки из них;
- соки с мякотью, некрепкий чай с лимоном или молоком, отвар шиповника.
После того, как восстановится слизистая ротовой полости и нормализуется температура, можно вернуться к обычному питанию.
До выздоровления необходимо соблюдать питьевой режим, особенно больным, принимающим ацикловир и другие противовирусные препараты. Воду можно пить в чистом виде или в виде компотов из сухофруктов и чая.
Частота развития осложнений ветрянки у взрослых в несколько раз выше, чем у детей. Последствия обнаруживаются у 30% больных и требуют применения антибиотиков.
- Бактериальная суперинфекция кожи, вызванная стрептококками и стафилококками – наиболее частое осложнение. На месте везикул формируются многочисленные фурункулы, абсцессы и флегмоны. Больные нуждаются в хирургическом лечении.
- Ветряночная пневмония – воспаление легких, вызванное вирусным поражением легочной ткани и формированием бактериальных инфильтратов. Развивается в 20-30% случаев. Характеризуется повышением температуры, кашлем, одышкой, болью в груди.
- Поражение внутренних органов. Вирус размножается в клетках внутренних органов: селезенки, поджелудочной железы, печени, легких, сердца. Характерно поражение сразу нескольких органов. На 3-5-й день болезни состояние больного значительно ухудшается, возникают сильные боли в животе. Летальность до 15%.
- Поражения центральной нервной системы. Проявляется через 21 день после начала болезни. Характеризуется поражением мозжечка, что проявляется нарушением равновесия, которое особенно заметно при смене положения тела, дрожанием конечностей, нистагмом (неконтролируемыми движениями глазных яблок). Также характерен энцефалит диффузного характера, неврологические последствия которого сохраняются длительное время. Проявления – головная боль, спутанность сознания и психические нарушения, тошнота, рвота, эпилептические припадки.
- Гепатит. Поражение печени – редкое осложнение ветрянки. Преимущественно развивается у больных с иммунодефицитом. Имеет высокую летальность.
- Люди, которые готовятся к трансплантации органов.
- Склонные к тяжелому течению ветряной оспы – геморрагические болезни, снижение иммунитета, возраст старше 50 лет.
- Пациенты из группы высокого риска заболевания. К ним относят:
- больных лейкозом;
- получающих иммуносупрессивную терапию (включая глюкокортикостероиды);
- пациентов со злокачественными опухолями;
- людей с тяжелыми хроническими патологиями – бронхиальная астма, коллагенозы, аутоиммунные заболевания, хроническая почечная недостаточность.
- Люди, которые находятся в близком контакте с пациентами из группы высокого риска заболевания – родственники, члены семьи.
- Медицинский персонал, особенно работающий в инфекционных отделениях.
- Работники дошкольных учебных заведений.
- Военнослужащие.
Вакцинация живыми вакцинами противопоказана:
- беременным;
- онкологическим больным;
- людям, страдающим СПИДом и первичными иммунодефицитными состояниями;
- получающим иммуноподавляющую терапию;
- при гиперчувствительности к компонентам вакцины и неомицину.
Для прививок от ветрянки взрослым используют специфический иммуноглобулин и живую вакцину.
Активная иммунизация против ветряной оспы – введение вакцины на основе живого ослабленного вируса Varicella Zoster. Обработанный специальным образом возбудитель вызывает легкую бессимптомную форму ветрянки. После этого происходит выработка специфических иммуноглобулинов, которые остаются в крови, обеспечивая длительный иммунитет.
- Окавакс – вакцина против ветрянки японского производства. Вводят однократно подкожно в дельтовидную мышцу. Препарат разрешен детям с 12-ти месячного возраста и взрослым. Подходит для экстренной профилактики в первые 72 часа после контакта с больным.
- Варилрикс – вакцина бельгийского производства. Препарат вводят подкожно в дельтовидную мышцу. Взрослым вакцину вводят 2-кратно: первую дозу в назначенный день, а вторую через 4-6 недель. Разрешен взрослым и детям с 9-месячного возраста. Подходит для экстренной профилактики в течение первых 96 часов после контакта.
Пассивная иммунизация против ветряной оспы – введение донорских антител против возбудителя ветрянки. Их получают с плазмы крови реконвалесцента (переболевшего ветрянкой). Антитела (IgG) нейтрализуют вирус, который уже присутствует в организме. Препарат не содержит самого вируса и не обеспечивает длительный иммунитет, в отличие от живых вакцин.
- Зостевир – препарат, содержащий иммуноглобулин против вируса ветряной оспы. Иммуноглобулин против вируса Varicella Zoster может использоваться для лечения и экстренной профилактики после контакта с больным. Разрешен для применения с первого дня жизни, а также беременным женщинам и кормящим матерям.
Определить наличие иммунитета к ветряной оспе помогает анализ крови на обнаружение антител к вирусу Варицелла-Зостер. Результата придется ожидать 6 дней. Положительный результат анализа говорит о том, что у человека уже есть иммунитет против ветряной оспы, и он не нуждается в прививке.
Повторная ветрянка у взрослых возможна, особенно у людей с ослабленным иммунитетом. Как правило, повторное заболевание протекает в более легкой форме.
Повторная ветрянка возникает у некоторых категорий:
- У людей с ослабленным иммунитетом. Такое состояние может возникнуть при длительном приеме антибиотиков, кортикостероидов, иммунодепрессантов;
- Прошедших курсы химиотерапии;
- Перенесших тяжелые эмоциональные потрясения;
- У людей с заболеваниями органов пищеварения и глубокими нарушениями питания.
Иногда повторной ветрянкой у взрослых называют опоясывающий лишай. Это заболевание вызывается вирусом, который остался в спинномозговых узлах после первого заражения ветряной оспой.
В редких случаях возможна ветрянка без температуры. Это так называемая стертая или абортивная форма.
Симптомы стертой формы:
- Легкое недомогание – слабость, снижение аппетита;
- Единичные элементы сыпи – несколько красных пятен и узелков, которые обычно не превращаются в пузырьки.
Причины ветрянки без температуры:
- Ослабленный иммунитет. Вирусы и продукты их распада не вызывают адекватный иммунный ответ.
- Ветрянка, перенесенная в раннем возрасте (до года). В таком случае ветрянка у взрослого человека считается повторной. В его крови присутствует незначительное количество антител, которые не дают вирусу активно размножаться и вызвать лихорадку.
- Прием препаратов, снижающих температуру. При первых симптомах ухудшения состояния многие занимаются самолечением и принимают препараты, содержащие парацетамол. Таким образом, они сбивают температуру, и картина болезни искажается.
Длительность неосложненной ветрянки у взрослых 9 дней с момента появления первых признаков. После этого врач может закрыть больничный лист.
На практике у 90% больных болезнь длится 10-14 дней:
- продромальный период (без сыпи) – 2-3 дня;
- период появления новых высыпаний – 3-4 дня;
- период образования корочек – 5 дней (с момента появления последних высыпаний).
Только после того, как последняя везикула покрылась корочкой, больной считается не заразным. Кожа полностью очистится от корочек через 2-4 недели.

Шрамы появляются, когда в пузырек попадают бактерии и развивается гнойное воспаление. В этом случае происходит расплавление глубоких слоев кожи. После отпадания корочки под ней обнаруживается углубление с неровными краями – оспина. В дальнейшем «ямка» остается, но выравнивается по цвету с окружающей кожей.
Как предотвратить появление шрамов после ветрянки?
- Соблюдение правил гигиены – регулярная смена белья, душ;
- Обработка сыпи антисептиками – зеленкой, фукорцином;
- Назначение антибиотиков широкого спектра при появлении первых пустул.
Что делать, если появились шрамы после ветрянки?
- Мази и гели для лечения рубцов. 2-3 раза в сутки втирают в рубец небольшое количество геля. При застарелых шрамах гель наносят под повязку на ночь. Курс лечения может занять от 1-го месяца до года. Для лечения используются:
- Контрактубекс;
- Альдара;
- Дерматикс;
- Келофибраза;
- Скаргуард.
- Введение под кожу коллагена. Вещество заполняет дефект кожи и стимулирует образование соединительных волокон.
- Химическийпилингс использованием фенола. Под воздействием агрессивных химических веществ удаляется ороговевший слой эпидермиса и дермы. После восстановления эпидермиса (занимает до 2-х недель) кожа приобретает гладкость.
- Лазерная шлифовка кожи. Сфокусированный лазерный луч проникает в поверхностные слои дермы и нагревает их, выпаривая воду. После регенерации клеток кожи ее поверхность выравнивается. Внимание: лечение углекислотным лазером может вызвать появление гипертрофического келоидного рубца, возвышающегося над кожей. Поэтому используется эрбиевый или карбондиоксидный лазер.
- Микродермабразия – механическая шлифовка кожи частицами твердого вещества (алмаза). В результате микротравм активизируется выработка коллагена. Процедура позволяет выровнять рельеф кожи и сделать рубцы менее заметными.
Автор: Исаева А.Д. Практикующий врач 2-й категории
источник