Если наступила долгожданная беременность, женщина опасается любой инфекции, которая может навредить плоду или ее здоровью. От части инфекционных заболеваний сегодня активно защищает вакцинация, которую необходимо проводить по определенным правилам. Так, сегодня существуют прививки против вирусного гепатита или ветрянки, вакцинация против бешенства или гриппа. Но можно ли их осуществлять будущим матерям, не навредят ли компоненты вакцины плоду или иммунной системе матери? Какие прививки можно и нельзя?
Ветрянка, а точнее ветряная оспа — это вирусная инфекция из группы герпесных, которая наиболее опасна для ребенка в самом начале беременности и в конце, прямо перед родами. Если это первый триместр, когда женщина зачастую еще не знает о своем положении и переносит ветрянку, плоду грозят грубые пороки развития, и нередко все завершается замирающей беременностью и выкидышем. Если же это конец срока гестации, последние недели перед родами, тогда ветрянка может быть у малыша в виде врожденной инфекции, при которой возможно тяжелое течение, поражения кожи и нервной системы, а также гибель при рождении.
От заражения ветрянкой может спасти прививка, проведенная будущей маме по экстренным показаниям, если она не болела в детстве и имела контакт с зараженным человеком. С этой целью применяют вакцину «Варилрикс», которая не дает осложнений при введении кроме незначительного дискомфорта в зоне укола. В отдельных случаях возможны аллергические реакции в виде легкой сыпи. Она надежно предотвратит развитие ветрянки у беременной за счет быстрого формирования иммунитета. Однако, при планировании малыша, стоит заранее позаботиться об этой прививке, чтобы после зачатия в период вынашивания крохи лишний раз не волноваться.
Для беременных гепатит А опасен риском выкидышей или преждевременных родов, но внутриутробное заражение плода маловероятно. Однако протекает инфекция тяжело и длительно, с крайне неприятными симптомами, которые надолго уложат будущую мать на больничную койку. Для профилактики заражения гепатитом А стоит заранее, еще на этапе планирования провести вакцинацию от этого заболевания. Но если возникла необходимость, то это возможно уже во время беременности. Современная вакцина Харвикс в своем составе имеет убитый вирус, который не представляет опасности для матери и плода. Проводят ее при наличии вспышек или больных в окружении будущей матери, по назначению врача. переносится эта прививка хорошо, из осложнений возможны кратковременные подъемы температуры и аллергические проявления.
Гепатит В относится к одной из серьезных инфекций, которые могут возникнуть при беременности. При нем может быть внутриутробная гибель плода, выкидыши и преждевременные роды. В период родов вероятны кровотечения и осложнения. Также высок риск заражения ребенка, и до 80% случаев такой инфекции приводит к хроническому агрессивно протекающему гепатиту у младенца.
Прививка от гепатита В никаким образом не вредит плоду, она не опасна и для матери, поэтому ее вполне допустимо проводить при беременности при отнесении женщины к группе высокого риска по инфицированию. Переносится она хорошо, могут быть незначительное повышение температуры или краснота в месте введения вакцины.
Если будущая мать была покусана животными, подозрительными в плане заражения бешенством, ей по жизненным показаниям показана вакцинация. Бешенство относится к группе вирусных заболеваний, которые без своевременной профилактики относятся к смертельным патологиям. Прививка делается на любом сроке, не было выявлено негативного влияния компонентов вакцины против бешенства на плод и на состояние матери. Беременность не подразумевает изменения сроков вакцинации, все прививки проводят по графику с заданными интервалами. Если у животного, которое покусало будущую маму, бешенство не подтвердилось, вакцинацию можно завершить ранее введения всех шести инъекций.
Сами микробы столбняка не опасны, но продуцируемый ими токсин представляет опасность для здоровья самой будущей матери. Он приводит к поражениям нейронов, что грозит параличом дыхательного центра, развитием судорог и тонуса мышц. Кроме того, токсин проникает через плаценту и может поражать ткани плода, что приводит к летальному исходу малыша. От столбняка в рамках вакцинации АДС защищают взрослых людей, выполняя прививки каждые 10 лет, но далеко не все помнят о том, что после завершения школы, когда вакцинацию делают всем массово, нужно уже самим посещать врача и прививаться. Поэтому беременные окажутся не защищенными от данной инфекции, которая может попасть в организм с любой инфицированной раной. Прививки проводят в обязательном порядке, женщинам вводится противостолбнячная сыворотка, особенно при наличии загрязненных ран. Осложнений такая прививка обычно не дает.
В период весны и лета, а также ранней осени, когда активны клещи, может стать актуальной такая инфекция, как клещевой энцефалит. Данная инфекция приводит к серьезному поражению нервной ткани с вовлечением головного и спинного мозга, что грозит инвалидностью и гибелью беременной, а также ставит под угрозу жизнь плода и требует прерывания беременности. Однако вакцинацию от клещевого энцефалита также проводить во время вынашивания крохи запрещено, она грозит малышу опасностями. Поэтому ее можно делать или в период планирования или уже после родов, а для защиты от инфекции применять все возможные профилактические мероприятия.
Кроме перечисленных инфекций могут возникать угрозы и других заболеваний, от которых имеются прививки, но все вопросы, касающиеся введения вакцин, нужно обсуждать только с лечащим врачом. Все прививки с живыми ослабленными возбудителями будущим мамам запрещены. Поэтому в период, когда планируется беременность, нужно, помимо всех общих мероприятий, заранее подумать и о проведении вакцинации, особенно при проживании в опасных регионах.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Многие жители нашей страны сталкивались с ветряной оспой, или в просторечии ветрянкой, которой болеют преимущественно дети. В сознании людей прочно укоренилась мысль о том, что ветрянка представляет собой безобидную детскую инфекцию, которой лучше переболеть. Большинство детей переболевают ветрянкой до 10-летнего возраста. Если ребенок не переболел в детстве, то во взрослом состоянии он может заразиться, и у него инфекция будет протекать значительно тяжелее. Частота осложнений ветрянки у взрослых составляет от 30 до 50% случаев, а у детей — только 10%.
Статистические данные можно трактовать в пользу переболевания ветрянкой в детском возрасте. Однако за этими сухими цифрами скрываются весьма неблагоприятные и опасные последствия. Ветряная оспа является вирусной инфекцией, а ее возбудитель – вирус из семейства герпетиформных, который называется вирус-Зостер . Именно этот вирус из семейства герпесовых вызывает опоясывающий лишай. Согласно выводам и наблюдениям Всемирной организации здравоохранения, после перенесенной ветрянки в детстве или во взрослом состоянии опоясывающий герпес развивается примерно у 10 – 20% людей.
Опоясывающий герпес характеризуется тем, что вирус-Зостер поселяется в нервных стволах и ганглиях, и может поражать центральную нервную систему с формированием параличей, нарушений чувствительности, падения зрения и т.д. Наружным проявлением опоясывающего герпеса являются небольшие пузырьки на коже по ходу пораженного нерва, которые сильно чешутся и доставляют дискомфорт. При появлении таких пузырьков на коже человек с опоясывающим лишаем становится источником вируса-Зостер для окружающих, то есть он него можно заразиться ветрянкой. Для предотвращения частоты развития опоясывающего герпеса и уменьшения количества дней потери работоспособности вследствие заболевания ветрянкой, в 1974 году была внедрена вакцина против ветряной оспы.
В развитых странах прививку от ветрянки применяют с 70-х годов прошлого века. За это время удалось уменьшить частоту заболевания у детей и взрослых. Осложнением ветрянки могут быть энцефалиты, пневмониты, воспаление легких, уродующие рубцы на коже тела, септицемия (заражение крови) и врожденная ветрянка, развивающиеся у 1 взрослого человека из 1000, и у 1 ребенка на 10 000. Сократив заболеваемость ветрянкой, развитым странам удалось уменьшить и число тяжелых осложнений этой вирусной инфекции, а также сократить летальность и количество дней нетрудоспособности.
Прививка от ветрянки является очень эффективной, обладает высокой иммуногенностью, вызывая формирование невосприимчивости у 95% вакцинированных детей до 5 лет. Введение вакцины подросткам вызывает формирование иммунитета только у 78%, но вторая доза позволяет довести процент невосприимчивых детей к ветрянке до 99%. Поэтому Всемирная организация здравоохранения рекомендуется детям до 13 лет вводить одну дозу препарата, а всем людям старше 13 лет для формирования невосприимчивости к ветрянке необходимо уже двукратное вкалывание вакцины.
По данным наблюдений за вакцинированными людьми выявлено, что прививочный иммунитет против ветрянки действует минимум в течение 20 лет. В принципе первые люди были привиты от ветрянки около 40 лет назад. Согласно исследованиям иммунитета у этих лиц, было показано наличие антител против инфекции. То есть защита от ветрянки после прививки сохраняется очень длительное время.
Прививка от ветрянки в большинстве случаев надежно защищает человека от инфицирования, но в случае развития иммунодефицита вакцинированное лицо может переболеть ветряной оспой в легкой форме. Такие случаи заболевания ветрянкой после прививки были зарегистрированы у людей, у которых развились онкологические заболевания крови и других органов на фоне приема глюкокортикоидных препаратов, в том числе для лечения бронхиальной астмы.
В развитых странах прививка от ветрянки применяется не только с целью формирования невосприимчивости к инфекции, но и для профилактики заражения после контакта с больным человеком. Например, вы контактировали с ребенком, больным ветряной оспой, а сами в детстве не переболели. В этом случае в развитых странах Европы и США вводят вакцину от ветрянки, которая профилактирует заражение и заболевание. Прививка в качестве профилактического мероприятия эффективна, если ее ввести в течение 72 часов (3 суток) после контакта с человеком, больным ветряной оспой. К сожалению, в России такая стратегия не практикуется, в основном в силу дороговизны вакцины против ветряной оспы, которая не производится в стране, а закупается и импортируется из-за границы.
Прививка против ветряной оспы может быть введена ребенку с возраста 9 месяцев, или любому взрослому, если он к моменту вакцинации не переболел инфекцией. Людей, которые переболели ветрянкой, прививать нецелесообразно, поскольку иммунитет после такой естественно перенесенной инфекции – пожизненный. В редких случаях при развитии иммунодефицита у такого человека, перенесшего когда-то ветрянку, возможно повторное заражение. Частота таких случаев составляет 1%.
Прививка против ветряной оспы в большинстве случаев защищает человека от заражения. Но в некоторых случаях прививка может быть несостоятельной. Тогда происходит инфицирование, но протекает ветряная оспа в такой ситуации — в легкой форме. Привитые взрослые, заразившиеся ветряной оспой, переносили инфекцию, как маленькие дети — то есть относительно легко и без тяжелых осложнений в виде энцефалита или пневмонита. Поэтому если человек не болел ветрянкой, то ему лучше поставить прививку от этой, такой обманчиво безопасной, инфекции.
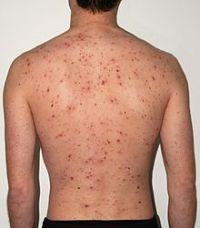
Поскольку ветрянка вызывается вирусом из семейства герпесовых, то имеется высокая вероятность проникновения данного микроорганизма в нервную ткань. Классическими симптомами ветряной оспы является повышенная температура тела и наличие высыпаний на коже в виде пузырьков, заполненных жидкостью. Эти пузырьки лопаются, покрываются корочкой, под которой и происходит заживление. После полного заживления эрозии под корочкой, последняя отпадает, не оставляя дефекта. К сожалению, место пузырька может инфицироваться бактериями, живущими на коже — в этом случае развивается дерматит, оставляющий безобразные рубцы. Если инфекция оказывается сильной, то возможно развитие абсцессов на коже или флегмон с распространением гноя между пучками мышц.
Тяжелое течение ветряной оспы характеризуется сильной лихорадкой до 40,0 o С, держащейся в течение нескольких дней, вялостью, слабостью, апатией, нарушением аппетита, рвотой, поносом и др. Кроме того, ветряная оспа может спровоцировать развитие следующих осложнений:
- вирусный энцефалит;
- гепатит;
- пневмония;
- пневмонит (воспаление только отдельных альвеол легкого);
- сепсис.
Энцефалит может приводить к трагическим последствиям, поскольку вирус-Зостер разрушает клетки головного мозга. В зависимости от тяжести течения и объема поражения тканей головного мозга, следствием данной патологии могут быть параличи, нарушения чувствительности, потеря зрения, односторонние парезы и другие, менее выраженные неврологические симптомы.
После перенесенной ветряной оспы организм человека получает иммуносупрессию, а последующие 6 – 12 месяцев иммунитет сильно ослаблен, что провоцирует постоянное заболевание простудами, гриппом и другими патологиями респираторного тракта (например, бронхиты, ларингиты, трахеиты, риниты и т.д.).
Наконец, самое неприятное последствие ветряной оспы человек может ощутить лишь в зрелом возрасте. Поскольку вирус ветрянки имеет сродство к нервной ткани, то он способен очень долго просто жить в ганглиях, а по прошествии времени активизироваться и вызывать развитие опоясывающего лишая. Опоясывающий лишай проявляется в развитии пузырьков на коже по ходу пораженного вирусом нерва, которые очень сильно зудят и беспокоят человека. При сильном поражении тканей нерва могут наблюдаться сильные боли, параличи, нарушения чувствительности и т.д. В период появления высыпаний на коже у человека с опоясывающим лишаем, такой индивидуум является источником вируса, и способен заразить ветрянкой окружающих.
Как видно, негативные последствия ветрянки достаточно серьезны, поэтому лучше болезнь предупредить, поставив прививку. Особенно она необходима взрослым, которые не болели ветрянкой, поскольку у них частота развития тяжелых осложнений после инфекции в 30 – 50 раз выше, чем у детей до 10 лет.
Беременные женщины должны оберегаться от ветрянки, поскольку эта инфекция может привести к выкидышу на ранних сроках, или к формированию врожденных уродств у плода, если заболевание было перенесено до 20 недели гестации. Ветрянка за неделю перед родами способна привести к развитию врожденной ветрянки у малыша. В этом случае ребенок переболеет, но иммунитет у него будет слабый, поэтому впоследствии он вполне может опять заразиться ветряной оспой.
Взрослые люди могут прививаться от ветряной оспы по желанию. Взрослые люди, имеющие некоторые тяжелые заболевания, должны привиться от данной болезни, поскольку у них очень высок риск развития осложнений или смертельного исхода этой инфекции. Так, прививка от ветрянки рекомендована следующим категориям взрослых:
- Наличие любого хронического заболевания, протекающего в тяжелой форме (например, гипертония III степени, сердечная недостаточность, сахарный диабет и т.д.).
- Острый лейкоз.
- Лечение препаратами, снижающими иммунитет (химиотерапия опухолей, лекарственная поддержка после пересадки органов и тканей, и др.).
- Лечение методами лучевой терапии.
- Подготовка к пересадке органов и тканей.
Всем людям, имеющим вышеперечисленные симптомы, рекомендована прививка от ветрянки, но поставить ее можно только при условии нормального клинического состояния и количества лимфоцитов в крови не менее 1200 в 1 мл.
Все остальные взрослые люди могут поставить прививку от ветрянки, когда полностью здоровы. Если имеются какие-либо хронические патологии, то иммунизация проводится только на фоне ремиссии. Взрослые и подростки старше 13 лет должны получить две дозы вакцины для формирования иммунитета против ветрянки.
Если человек не болел ветрянкой и контактировал с инфицированным человеком, то он в течение 3 суток может поставить прививку для профилактики. В этой ситуации она действует в качестве профилактического средства, предотвращая заболевание на ранней стадии. Производители вакцин считают профилактику эффективной в течение 96 часов (4 суток) после контакта с больным ветряной оспой. Однако данные Всемирной организации здравоохранения говорят о безусловной эффективности прививки от ветрянки в качестве профилактического средства только в течение 72 часов после контакта с больным человеком.
В России рекомендовано введение вакцины от ветрянки детям в возрасте от 24 месяцев, которые ранее не перенесли эту инфекцию. Прививка ставится по желанию родителей, она не является обязательной, но рекомендована. Кроме того, все дети старше 2-летнего возраста, которые выезжают в детские оздоровительные учреждения, подлежат обязательной вакцинации против ветряной оспы, если ранее они не переболели. Детям до 13 лет достаточно одной дозы вакцины для формирования иммунитета против инфекции.
Ребенок, привитый от ветряной оспы, имеет надежную защиту от инфекции на долгие годы. Однако для общественного здравоохранения важно охватить прививками максимально большое число детей (90 – 95%), чтобы уменьшить циркуляцию вируса в популяции. При меньшем охвате детей прививками инфекция может перемещаться на более старшие возрастные группы (например, подростков и взрослых).
Поскольку в нашей стране имеется бремя инфекционных болезней, которые гораздо опаснее и серьезнее ветрянки, то прививка против нее не является приоритетом общественного здравоохранения. Выбор остается лично за человеком – при желании можно поставить прививку, но за ее отсутствие не последует никаких дисциплинарных взысканий. Конечно, при наличии возможности лучше поставить ребенку прививку от ветрянки и защитить малыша от инфекции, создав ему индивидуальную защиту.
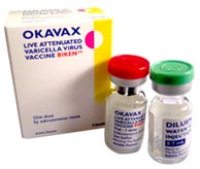
Для формирования иммунитета достаточно одного введения вакцины Окавакс в дозе 0,5 мл. В комплекте для вакцинации имеется два флакона – один с растворителем, и второй — с высушенными вирусами. Набор содержит одну дозу, которая вводится только одному человеку. Весь препарат вводится сразу, хранить открытые флаконы нельзя.
Окавакс вводится подкожно, чаще всего в плечо. При возникновении сложностей можно ввести препарат внутримышечно. Нельзя вводить в течение 2 недель после Окавакса любые препараты крови или иммуноглобулины, поскольку это приведет к несостоятельности прививки. В такой ситуации, через 3 месяца после введения иммуноглобулинов, необходимо повторить инъекцию Окавакса.
Вакцину Окавакс можно вводить одновременно с другими в различные части тела. Нельзя совмещать Окавакс и БЦЖ. Если человек уже получил какую-либо прививку, то вакцинация Окаваксом допустима только через месяц.
Реакции на Окавакс развиваются очень редко — обычно и дети, и взрослые легко переносят вакцинацию. Чаще всего наблюдаются отек, покраснение и уплотнение в месте укола, которые проходят через 4 – 5 суток. Редко, через 1 – 3 недели после прививки, может появиться сыпь по типу ветряночной, и температура. Эти симптомы сохраняются несколько дней, и проходят самостоятельно.
Прививку Окавакс нельзя ставить:
- беременным;
- при наличии любой патологии в острой форме;
- при количестве лейкоцитов меньше 1200 клеток в 1 мкл;
- если на прошлое введение была сильная реакция.
Если человек болен ОРВИ, ОРЗ, кишечными инфекциями и др., то прививку Окавакс можно ставить через 2 – 4 недели после выздоровления. Если имеет место менингит или иное заболевание центральной нервной системы, то Окавакс можно ставить только через полгода после выздоровления. Если вам предстоит оперативное вмешательство, то прививку нужно поставить минимум за месяц. Если вы поставили прививку перед планируемой беременностью, то предохраняться следует в течение 2 месяцев.
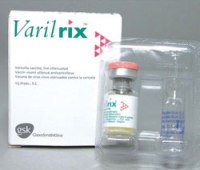
Вакцина Варилрикс поставляется в виде флакона с порошком и шприцом, наполненным растворителем. Такой комплект поставки исключает повторное использование шприца, и обеспечивает точную дозу в 0,5 мл. Варилрикс вводится подкожно или внутримышечно. Оптимальное место инъекции – плечо.
Для получения эффективной защиты от ветрянки необходимо ввести две дозы Варилрикс, с промежутком между ними в 1,5 – 3 месяца. Если у непривитого и не переболевшего человека произошел контакт с больным ветрянкой, то для профилактики инфекции можно поставить одну дозу Варилрикс. Если ветрянка успешно предотвращена, то для получения хорошего иммунитета против инфекции необходимо поставит вторую дозу вакцины через 1,5 – 2 месяца. Эффективность двух доз составляет 98 – 100%.
Прививку Варилрикс нельзя ставить вместе с БЦЖ и препаратом против бешенства, а со всеми остальными вакцинами можно, но вводить их следует в разные участки тела. Если человек получил препараты крови или иммуноглобулины, то Варилрикс можно поставить не ранее, чем через 3 месяца.
Прививка переносится легко, и редко вызывает реакции. Чаще развиваются реакции в месте укола – это боль и краснота. Реже бывает температура, увеличение лимфоузлов, легкая слабость и недомогание. Через 1 – 3 недели после прививки может появиться сыпь, похожая на ветрянку, которая проходит сама в течение нескольких суток, и не требует лечения. Количество реакций организма на первую и вторую дозу — одинаково.
Препарат Варилрикс нельзя ставить при наличии иммунодефицита (например, при лейкозе, СПИДе и т.д.), на фоне обострения хронических патологий или при острых респираторных и кишечных инфекциях. В этом случае вакцина вводится после нормализации температуры, после ОРЗ и ОРВИ, или же по достижении ремиссии хронической патологии. Также нельзя вводить вакцину беременным и кормящим женщинам, лицам, имеющим чувствительность к неомицину и имевшим тяжелую реакцию на предыдущее вкалывание препарата. Если женщина планирует беременность, то прививку нужно поставить за 3 месяца до предполагаемого зачатия.
Через 1 – 3 недели после прививки на коже человека может появиться сыпь, и подняться температура. Эти явления являются признаками активного формирования иммунитета, а связаны они с попаданием живого вируса в организм человека. Многие люди считают данные реакции самостоятельной инфекцией, однако это не соответствует действительности. В данном случае речь идет о ветряноподобных симптомах, но не об инфекции. Поэтому не следует пугаться такого состояния у человека после прививки. Никакого лечения данные симптомы не требуют, и проходят самостоятельно через несколько дней.
В редких случаях привитый человек может действительно заразиться ветрянкой. Такие случаи регистрируются, когда иммунитет очень низкий, например, при онкологических заболеваниях, лечении большими дозами кортикостероидов, лучевой терапии, химиотерапии, после тяжелой недавно перенесенной патологии и т.д. В этой ситуации ветрянка протекает в легкой форме, практически никогда не вызывая осложнений.
Прививка от ветрянки должна вводиться подкожно. Допускается и внутримышечное введение вакцинного препарата. Ни в коем случае нельзя вводить вакцину от ветрянки внутривенно. Оптимальным местом для введения прививки считается область плеча, его дельтовидной мышцы. Если в плечо поставить вакцину от ветрянки по каким-либо причинам нельзя, то можно ввести препарат в подлопаточную область.
Не следует ставить препарат от ветрянки в ягодицы, поскольку имеется высокий риск задеть седалищный нерв и ввести препарат в подкожную жировую клетчатку, откуда он долго будет всасываться в кровь. При попадании вакцины в подкожный жировой слой образуется болезненное уплотнение, которое рассасывается довольно долго – в течение нескольких недель, доставляя человеку значительные неудобства.
Кроме местных реакций, в 0,1 – 5% случаев развиваются общие симптомы. К общим реакциям на прививку от ветрянки относятся:
- повышение температуры;
- сыпь на теле, как при ветрянке;
- сильный зуд кожи;
- слабость;
- недомогание;
- увеличение и болезненность лимфатических узлов.
Данные общие симптомы развиваются через 1 – 3 недели после прививки, поэтому их называют отстроченными реакциями. Они проходят самостоятельно, и не требуют специального лечения. Отсроченные реакции, связанные с прививкой от ветрянки, наблюдаются строго в промежуток между 7 и 21 сутками после инъекции. Появление симптомов в другой промежуток времени не является реакцией на прививку, а свидетельствует о каком-либо расстройстве здоровья.
Вакцинация от ветрянки противопоказана людям, которые на момент имеют острые заболевания или обострение хронической патологии. В этом случае прививку ставят после выздоровления, или после достижения стойкой ремиссии. Если человек болел легкими респираторными или кишечными инфекциями, то прививку можно ставить через 2 – 4 недели. Если же были тяжелые заболевания нервной системы (например, менингит), то прививку можно поставить минимум через полгода после выздоровления.
Абсолютно противопоказана вакцинация при тяжелом иммунодефицитном состоянии, когда количество лимфоцитов в крови меньше 1200 в 1 мл. Такой сильный иммунодефицит может наблюдаться на фоне опухолевых патологий, СПИДа, использования кортикостероидов и т.д.
Беременность и кормление грудью также является противопоказанием для введения прививки от ветрянки. Если прививка сделана, то предохраняться от возможной беременности следует в течение 3 месяцев. Если человеку предстоит хирургическое вмешательство, то прививку следует поставить за месяц до манипуляции.
У вакцин имеется еще одно противопоказание – наличие аллергии на Неомицин или другие компоненты препарата, а также тяжелая реакция на предыдущее введение вакцины. Нельзя ставить прививку от ветрянки, если в течение полугода до этого момента были эпизоды введения иммуноглобулинов и препаратов крови. От введения данных препаратов следует воздержаться в течение 3 недель после прививки от ветрянки.
Кроме перечисленных противопоказаний имеется ряд состояний, при которых прививка от ветрянки делается с соблюдением осторожности, и под тщательным контролем врача:
- хронические патологии сердца, сосудов, почек и печени;
- патология системы крови;
- наличие аллергических реакций на другие вакцины;
- судороги в прошлом;
- любые нарушения иммунитета;
- подозрение на наличие аллергии к компонентам вакцины.
В этих ситуация прививку от ветрянки можно ставить, но состояние пациента необходимо мониторировать в течение нескольких суток после инъекции.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Как позаботиться о здоровье при планировании беременности? Прививки от клещевого энцефалита и других вирусов
В период вынашивания ребенка иммунитет будущей мамы падает и ее организм становится подверженным многим заболеваниям. Поэтому женщина, планирующая зачатие, должна помнить об обязательных профилактических прививках. Но какие из них являются обязательными, а без каких можно обойтись? Эта статья подробно расскажет о видах и сроках вакцинации, а также о том, как готовиться к прививкам и какие побочные эффекты могут возникнуть.
Прививка от вируса энцефалита, переносчиками которого являются клещи, не входит в число обязательных на этапе подготовки к зачатию. Сделать прививку необходимо женщинам, проживающим в эндемичных районах или отправляющимся в регион вспышки инфекции в весенне-летний период.
Для выработки иммунитета схема включает два укола:
- первый делается осенью;
- второй – в начале зимы.

Готовиться к прививке не надо. Достаточно пройти осмотр у терапевта и убедиться в отсутствии ОРВИ и других простудных заболеваний. Переносится вакцинация неплохо.
Реакцией организма после вакцины от клещевого энцефалита может быть:
- невысокая температура;
- болевые ощущения в области укола;
- недомогание;
- головные боли;
- слабость.
В редких случаях возможно проявление аллергической реакции в виде сыпи, в тяжелых случаях – судорог, либо нагноение места инъекции.
- наличие в анамнезе выраженной реакции организма на предыдущее введение вакцины;
- пониженный иммунитет;
- период развития острых инфекций и обострение хронических заболеваний;
- тяжелые заболевания почек и печени;
- аллергия на куриный белок (для некоторых препаратов).
В России вакцинация от бешенства проводится только по эпидемическим показаниям. Однако, инфицирование бешенством без прививки заканчивается смертельным исходом, поэтому у женщин во время планирования беременности возникает вопрос, а надо ли прививаться от этого заболевания?
В нашей стране обязательная прививка ставится будущим мамам, работающим в лабораториях, в которых присутствует вирус бешенства, ветеринарным врачам, а также тем, кто планирует поездку в район, неблагополучный в плане распространения этого вируса.
В таком случае необходимо пройти курс вакцинации, который должен закончиться минимум за 1 месяц до предполагаемого зачатия.
Это связано с серьезной опасностью вируса. Чтобы не подвергать будущего малыша риску, женщина, подходящая по эпидемическим показаниям, обязана привиться от бешенства.

- сначала делается первая инъекция;
- через 7 дней вторая;
- последний раз прививка ставится на 30 день.
Ревакцинация проводится через год. Прививка действует в течение трех лет, после чего схему необходимо повторить. На этапе планирования беременности последний укол должен производиться не позже чем за 1 месяц до зачатия.
Поставить прививку от бешенства можно в любом государственном медицинском учреждении. Женщине, планирующей беременность лучше всего обратиться за направлением к гинекологу или терапевту в поликлинике. Специальной подготовки перед процедурой не требуется. Важным условием ответа иммунной реакции организма является отсутствие принятия алкоголя во время прохождения курса прививок.
Прививка от бешенства переносится неплохо, но возможно возникновение:
- слабости;
- головные боли;
- местное увеличение лимфатических узлов;
- тошнота;
- боли в мышцах;
- незначительное повышение температуры.
Перечисленные симптомы – нормальная реакция организма на введение вакцины. В тяжелых случаях бывает аллергическая реакция в виде крапивницы и нарушения работы нервной системы. Однако, такие побочные эффекты возникают крайне редко.
Вакцинация от гепатита A не является обязательной и делается только тем, кто проживает в регионах с высоким порогом заболевания, а также медицинским работникам и в некоторых случаях работникам общественного питания, систем водоснабжения и воспитателям.

Во время планирования беременности проводится трехкратное введение вакцины, после которого выработанной иммунной системы хватит на 15 лет.
Стандартная схема выглядит так:
- после первой прививки вторая ставится через 1 месяц;
- третья – еще через 6 месяцев.
Существуют ускоренные схемы, когда третья прививка ставится через 1 или 2 месяца после второй. Планировать зачатие можно через 1 месяц после последнего укола.
Поставить вакцину можно в поликлинике по месту проживания либо в платном медицинском учреждении, обладающим лицензией на процедуру.
- обострение хронических заболеваний;
- аллергическая реакция на предыдущее введение вакцины либо повышенная чувствительность на компоненты препарата.
После вакцинации возможно возникновение:
- крапивницы;
- слабости;
- головной боли;
- тошноты;
- боли в мышцах;
- в месте укола может возникнуть отек и болезненность;
- в редких случаях развивается неврит зрительного нерва и синдром Гийена-Барре.

Если есть показания, то вакцинация проводится бесплатно в поликлинике по месту жительства. Делать вакцину от ветрянки необходимо за 3 месяца перед предполагаемым зачатием. Чаще всего в России применяют две вакцины. Это «Окавакс» и «Варилрикс». Первая ставится однократно, вторая – в два этапа с промежутком в 1,5-2,5 месяца.
- обострение хронических заболеваний;
- беременность;
- наличие в анамнезе реакции на предыдущее введение;
- прием иммуноглобулина.
Прививка не требует специальной подготовки и легко переносится, однако, возможно незначительно ухудшение самочувствие в виде:
- повышения температуры;
- слабости;
- болей в животе и мышцах;
- также появление кашля или насморка;
- в месте укола может возникнуть отек, сыпь и зуд.
- Столбняк – это острое инфекционное заболевание, способное вызвать поражение нервной системы и развитие судорог. Столбнячий токсин является одним из самых сильнейших бактериальных ядов. К тому же токсины столбняка способны проникать через плаценту и поражать нервную систему плода. Это заболевание вызывает большую смертность среди новорожденных, поэтому важно, чтобы будущая мама имела иммунитет против заболевания.
- Дифтерия – еще одна опасная инфекция. Проявляется она воспалением слизистых оболочек и сильной интоксикацией организма, а также поражением нервной, выделительной и сердечно-сосудистой системы. Если беременная женщина подхватит дифтерию, то велика вероятность выкидыша или преждевременных родов.

Введение вакцины переносится хорошо, поэтому процедура не требует специальной подготовки.
- проявляется незначительным повышением температуры;
- легким недомоганием в течение суток после введения препарата;
- в месте укола возможно покраснение и небольшой отек;
- в редких случаях появляются высыпания, которые быстро проходят.
Противопоказания к вакцинации от столбняка и дифтерии практически отсутствуют. Однако, ставить прививку не рекомендуется, если:
- наблюдаются признаки простудных заболеваний;
- повышена температура тела;
- во время обострения хронических заболеваний.
Из-за пониженного иммунитета беременная женщина наиболее подвержена риску инфицирования гриппом. Поэтому при планировании зачатия, рекомендуется поставить вакцину накануне сезона вспышки заболевания. Сделать это надо минимум за 1 месяц до предполагаемой беременности.
В России вакцинация от гриппа начинается в сентябре. Если женщина находится в группе риска, то ей положена бесплатная прививка в поликлинике. Но сделать укол можно и платно в любом коммерческом медицинском учреждении, владеющим лицензией на такие манипуляции.
Как правило, вакцина вводится разово и защищает от гриппа в течение одного сезона. Побочные эффекты наблюдаются редко. Самые распространенные из них:
- ощущение слабости в течение одного дня после укола;
- местная реакция на введение в виде покраснения и болезненности.

- бронхиальная астма;
- сердечная недостаточность;
- болезни почек и печени;
- обострение хронических заболеваний;
- аллергия на компоненты вакцины;
- наличие в анамнезе реакции на предыдущие введения препарата.
- Вирус краснухи – самый опасный для ребенка во время внутриутробного развития. Проникая через плаценту, он способен вызвать серьезные отклонения в развитии. Если женщина заболеет краснухой на сроке до 16 недель, у плода велика вероятность развития врожденных уродств, а также проблем со слухом, зрением, сердцем и головным мозгом. В этом случае врачи рекомендуют сделать прерывание беременности.
- Корь – еще один опасный вирус для будущей мамы. Взрослый человек тяжело переносит заболевание, к тому же оно способно вызвать выкидыш. Ребенок, развивающийся в утробе женщины, переболевшей корью рискует родиться с патологиями нервной системы и умственной отсталостью.
Готовиться к зачатию следует заранее, ведь некоторые препараты вводятся за полгода до предполагаемой беременности. Подготовка к беременности включает вакцинацию от инфекций, которые опасны не только для матери, но и для будущего ребенка.
источник
Довольно большое число людей в нашей стране заболевают ветряной оспой (ветрянкой). Чаще всего сталкиваются с этим недугом дети. Многие считают, что она является безобидной детской инфекцией, которой лучше один раз переболеть, чтобы дать организму выработать иммунитет. Чаще всего дети заболевают еще до 10 лет. Если в детстве человек не болел ветрянкой, то во взрослом возрасте течение этого инфекционного заболевания у него окажется намного тяжелее. Количество случаев осложнений после ветрянки у взрослых достигает 30-50 %, в то время как для детей этот показатель составляет 10 %.
Согласно этим данным, может показаться, что лучше переболеть ветрянкой, будучи еще ребенком. Тем не менее, данные цифры несут в себе и ряд опасных последствий. Будучи вирусной инфекцией (семейство герпетиформных), ветряная оспа довольно часто провоцирует возникновение лишая. По многочисленным исследованиям ВОЗ, если человек в детстве болел ветрянкой, в будущем приблизительно у 10-20 % из них наблюдается возникновение опоясывающего герпеса.
Опоясывающий герпес примечателен тем, что вызывающий его вирус Варицелла-Зостер, находясь в нервных стволах и ганглиях, нередко поражает ЦНС с последующим провоцированием параличей, ухудшением зрения и чувствительности и так далее. Внешне опоясывающий герпес может проявляться в виде появления маленьких пузырьков на кожных покровах в зонах пораженного нерва, которые из-за своего зуда вызывают дискомфорт. Человек с такими пузырьками на коже становится носителем вируса Варицелла-Зостер, является заразным для окружающих. Чтобы снизить частоту появления опоясывающего герпеса и облегчить течение заболевания ветрянкой, в 1974 году была разработана вакцина.
Многие могут задаться вопросом, можно ли заболеть ветрянкой от прививки от ветрянки? Об этом, и о некоторых других нюансах и пойдет речь далее в статье.
Многие педиатры советуют делать прививку от ветрянки детям в возрасте 2 лет. ВОЗ рекомендует вакцинироваться в 1 год, в одно время с прививками от паротита, краснухи и кори.
По многочисленным исследованиям, чаще всего после прививки в детском возрасте организм вырабатывает устойчивый иммунитет к вирусу Варицелла-Зостер на всю жизнь. Однако за границей проводят ревакцинацию через каждые 10-12 лет для того, чтобы повысить эффективность иммунитета от заболевания ветрянкой.
Отвечая на вопрос, нужна ли прививка от ветрянки ребенку, не лишним будет отметить, что, к примеру, в США и Европе эту прививку делают в обязательном порядке для всех детей. В нашей же стране эту прививку хоть и добавили в общий календарь прививок, она носит лишь статус дополнительной. И, зачастую, большинство родителей проводят вакцинирование своих детей на свое усмотрение.
Стоит выделить несколько доводов за то, чтобы провести вакцинацию:
- В детском возрасте 2-7 лет ветрянка переносится достаточно легко. Тем не менее, в ряде случаев наблюдаются такие симптомы, как рвота, боль и ломота в суставах, высокая температура, воспаление слизистой глаз, сильная сыпь, стоматит и прочие неприятные проявления. Закономерность состоит в том, что по мере взросления человек все тяжелее переносит данное заболевание.
- Определяясь, нужно ли делать прививку от ветрянки, стоит знать, что даже после перенесенной болезни вирус не уходит из организма, а сохраняется в нем в пассивной форме. По достижении 40 летнего возраста вирус может проявиться в виде опоясывающего лишая (порядка 15 % пациентов). Это неприятное заболевание сопровождается обильной сыпью и довольно сильными болями, от которых анальгетики слабо помогают. В случае сделанной прививки организм выработает антитела к вирусу, а сами микроорганизмы не смогут задержаться в нервных окончаниях.
- Нередко после ветрянки на коже маленьких деток остаются шрамы, поскольку сыпь сопровождается сильным зудом, и кроха расчесывает прыщики. Если ребенку вовремя сделать прививку, таких неприятных последствий можно избежать.
- В некоторых случаях в результате заболевания ветрянкой возникают такие тяжелые патологии как пневмония или энцефалит. Они могут угрожать жизни пациента. Прививка позволяет избежать осложнений.
- Прививка от ветрянки будет эффективна, если сделать ее не позднее 3 суток после контакта с инфицированным человеком. В данном случае ответ на вопрос, стоит ли делать прививку от ветрянки ребенку, будет однозначным и положительным.
- Как показывает практика, прививки от ветряной оспы являются весьма эффективными. Если прививку сделать детям в возрасте до 5 лет, устойчивый иммунитет формируется в 95 % случаев. У подростков и взрослых людей иммунная защита вырабатывается в 78 % случаев после первой инъекции, и в 99 % случаев – после второй прививки.
- Вакцинация в период планирования беременности позволит обезопасить будущего ребенка от заражения вирусом ветряной оспы (Varicella Zoster). Он не только не передастся плоду во время внутриутробного развития, но и до 6 месяцев новорожденный будет защищен от инфицирования. Заражение ветрянкой в период беременности может грозить тяжелыми патологиями развития плода. Поэтому если женщина ранее не болела этим заболеванием, перед беременностью желательно привиться, чтобы избежать неприятностей.
Безусловно, существует ряд аргументов против вакцинации от ветряной оспы, в частности:
- В раннем возрасте до 7 лет ветрянка в большинстве случаев протекает в легкой форме, что может стать аргументом для некоторых родителей, которые против вакцинации.
- Прививка не входит в перечень обязательных, поэтому затраты на покупку вакцины и манипуляции несут только родители, которые решили привить своего ребенка.
- Существует малая доля вероятности (всего 1 % случаев), что после вакцинации ребенок заболеет ветрянкой. Однако даже в этом случае заболевание протекает в легкой форме и быстро проходит без каких-либо лекарственных средств.
Массовое распространение и применение вакцины от ветряной оспы началось порядка 20 лет назад. Те пациенты, кто получил прививку в течение этого времени, сохраняют устойчивый иммунитет к заболеванию. Начало вакцинации было положено даже более 40 лет назад, и первые пациенты все еще защищены. Это значит, что 99 % пациентов после прививки от ветрянки никогда не заболеют.
Вероятность заболеть ветрянкой после прививки крайне мала. Такое может произойти только в случае ослабления общей иммунной функции организма, в частности, при наличии онкологических заболеваний, приеме гормональных препаратов, медикаментов, подавляющих иммунитет, после химио- или лучевой терапии.
Однако даже в этих случаях пациенты перенесут заболевание в легкой форме.
После контакта с больным ребенком задуматься о вакцинации от ветрянки стоит взрослым людям в тех случаях, если они не уверены, болели ли этим заболеванием в детстве. Если взрослый уже переболел данной болезнью и обладает крепким здоровьем, ему не о чем беспокоиться. Инфицирование в таком случае весьма сомнительно.
После контакта с больным помогает прививка от ветрянки только, если ее сделать в первых 72 часа. Без прививки в случае заражения заболевание принимает острое течение только в случае первичного заражения. В дальнейшем вирус переходит в неактивную форму и может никак себя не проявлять в течение всей жизни.
источник
Жутко боюсь клещей. Жутко боюсь прививок. Что делать? Стоит ли ставить прививки, чтобы спастись от жуткой болезни?
А стоит ли делать прививки от ротовируса? От ветрянки?
Хорошо, а «банальная» АКДС? С ней как быть? Когда ставить? Надо ли? Может, после года?
Давайте изложу свои мысли по пунктам.
Сделать прививки в Уфе можно бесплатно в муниципальной поликлинике, можно платно в хорошей клинике. У меня был и так, и такой опыт. Сейчас приходит время делать прививки младшей дочери, поэтому я вновь внимательно изучаю эту тему.
Обозначу свою позицию сразу: я за прививки. В первую очередь те, что включены в национальный привочный календарь. Никому не навязываю свое мнение, но считаю что делать прививки детям до года нужно обязательно. Главное – правильно подготовить ребенка к прививкам. Прививки от ветрянки, прививки от ротовируса, прививки от энцефалитного клеща — это по желанию. Я пока думаю поставить прививки от энцефалита детям.
Мамы традиционно боятся прививок. Я тоже. И это нормально. Врач-педиатр Козлова Людмила Анатольевна (Клиника аллергологии и педиатрии) говорит, что ребенок после прививки АДКС будет температурить пару дней и это нормально. Лучше потерпеть пару дней, пусть температура после прививки АКДС, чем ребенок будет 6 месяцев мучиться кашлем если подхватит коклюш. А лечить коклюш непросто, стационар, антибиотики и долгое-долгое восстановление.
Можно сколько угодно говорить, что от прививок бывают последствия. А от болезней не бывает разве? Мальчики, например, после перенесенного паротита (свинка – в простонародье) остаются бесплодными. В нашей большой семье есть такой случай, дядя по отцовской линии так и не смог завести детей. Краснуха – очень опасна для девочек, а если ей заболеть во время беременности это прямое показание для аборта.
Можно сколько угодно говорить, что найти серьезную болезнь сейчас нереально. Однако мир большой, люди приезжают в Россию из стран, где эти болезни есть. Например, в Средней Азии много больных полиомиелитом. А в вашем городе мало мигрантов из Таджикистана, например? Вы в курсе, что их в России прививают вне очереди, чтобы не допустить заражения населения? Угадайте, почему в странах Средней Азии много больных полиомиелитом? Потому что там больше нет обязательной вакцинации от этой страшной болезни.
Можно сколько угодно говорить, что таких болезней нет. Они есть. Просто привитых людей пока большинство.
Можно сколько угодно говорить, что после прививки можно все-равно заболеть. Можно, но болезнь будет протекать легче.
Вот посмотрите на видео, что говорит врач про прививки от ветрянки.
А еще актуально делать прививки от энцефалита в Уфе. Сами знаете, как много клещей у нас, они даже в городских парках встречаются! Лично я очень боюсь этих мелких поганцев и прогулки весной и в начале лета для меня стресс.
Как объяснила врач, прививки от клещей нужно ставить уже в марте, потому что в апреле они уже выползают на свет! Вакцина от клещей называется «Клещевак». Через месяц нужно сделать еще одну, и через год повторить. Потом каждые три года.
Можно сколько угодно говорить, что фармацевтика – это бизнес. Но ритуальные услуги – это тоже бизнес. Не дай бог нам всем узнать, сколько стоит детский гробик(((
источник
Прививка от ветрянки появилась на территории России не так давно, поэтому нередко пациенты и родители относятся к ней скептически. Многие люди ошибочно полагают, что ветряная оспа – безобидная инфекция, ведь большинство детей благополучно перенесли болезнь без дополнительной вакцинации. Стоит разобраться, в чем опасность ветрянки, необходима ли иммунизация от ветряной оспы, и когда проводится прививка.
Ветрянка представляет собой вирусную инфекцию, возбудитель которой – вирус Зостер. Инфекционное заболевание передается воздушно-капельным путем, характеризуется тотальным инфицированием населения. При типичном развитии ветрянка имеет длительный инкубационный период, после которого возникают первые признаки вирусной инфекции. Для ветряной оспы характерна следующая симптоматика:
- Появление полиморфной сыпи – на коже присутствуют разные элементы: от красных пятнышек до зудящих пузырьков, лопающихся с образованием эрозий и корочек;
- Повышенная температура;
- Возбуждение;
- Повышенная утомляемость;
- Снижение аппетита.
Важно! Вирус герпеса Зостер может вызвать опоясывающий лишай у взрослых людей.
При развитии ветряной оспы у детей младше 12 лет достаточно редко развиваются осложнения. После выздоровления у пациента возникает стойкий иммунитет, поэтому исключается повторное заражение вирусом (исключение составляют люди с выраженным иммунодефицитом). Однако дети в подростковом возрасте и взрослые тяжело переносят инфекцию. После ветряной оспы многие пациенты отмечают снижение иммунитета на протяжении 6-12 месяцев. Это приводит к частому развитию инфекционных заболеваний (простуда, грипп, ларингит, ринит, ларинготрахеит, бронхит).
Более 8 лет назад вакцина от ветрянки получила лицензию на территории России, поэтому теперь находится в Национальном календаре прививок. Однако вакцинация против ветряной оспы проводится лишь желанию пациентов или их законных представителей. Сделать прививку от ветрянки можно любому человеку начиная с 9 месяцев. Однако компании-производители и представители ВОЗ рекомендуют иммунизацию провести в 12 месяцев одновременно с введением КПК (вакцина против кори, паротита и краснухи).
Важно! На территории Европейских государств иммунизацию проводят с использованием комплексной вакцины против ветрянки, кори, краснухи и паротита.
Вакцинацию против ветряной оспы на территории развитых государств проводят в профилактических целях. Это позволяет предупредить развитие ветряной оспы после контакта с больным человеком. Однако профилактика будет эффективна лишь при введении вакцины на протяжении 72 часов с момента контакта. На территории РФ такая тактика не используется, что связано с высокой стоимостью препарата против ветряной оспы.
Прививка от ветрянки направлена на защиту человека от инфицирования. Однако иммунизация бывает несостоятельной, тогда происходит заражение. Но заболевание в таких случаях будет протекать в легкой форме, как у детей младшего возраста.
Нередко на фоне ветряной оспы у взрослых пациентов, которые не прошли иммунизацию, развиваются следующие тяжелые осложнения вирусной инфекции:
- Ветряночный энцефалит. Вирус герпеса Зостер может разрушать нейроны головного мозга, провоцируя развитие паралича, нарушения чувствительности, снижения зрения плоть до полной потери, парезов;
- Поражения кожи. Если пузырек был инфицирован, то развивается дерматит, способный оставить коллоидные рубцы на коже. При тяжелой вторичной инфекции на кожных покровах могут развиваться абсцессы и флегмоны, которые приводят к распространению гноя между мышечными волокнами;
- Опоясывающий лишай. Вирус герпеса способен проникать в нервную ткань, оставаясь в ганглиях на протяжении 5-20 лет. При снижении иммунитета возбудитель ветряной оспы активизируется, провоцируя опоясывающий лишай. Заболевания приводит к развитию пузырьков в области нерва, который поражен герпесом. Сыпь сильно зудит и чешется, что вызывает дискомфорт у человека. Нередко пациенты отмечают развитие болевого синдрома, нарушение чувствительности, может развиваться паралич;
- Пневмония. Герпес провоцирует поражение отдельных долек легких;
- Сепсис. При тяжелом течении ветряной оспы и присоединении вторичной инфекции возможно заражение крови. При отсутствии своевременной медицинской помощи наступает смерть пациента.
Поэтому специалисты рекомендуют сделать прививку от ветрянки всем, кто не перенес заболевание в детском возрасте. Ведь у взрослого населения в 40 раз чаще развиваются тяжелые осложнения.
Прививку против ветрянки следует проводить всем детям старше 12 месяцев, при отсутствии вакцинации или иммунитета после перенесенной ветряной оспы. Медики настоятельно рекомендуют пройти вакцинацию людям, которые имеют хронические патологии, ведь вирусная инфекция приводит к резкому снижению иммунитета и обострению заболеваний. Прививку от ветрянки следует сделать ребенку перед поступлением в дошкольное учреждение. Это поможет избежать заражения во время пребывания в детском саду и обучения в школе.
Нередко родителей интересует вопрос, сколько действует прививка от ветрянки. Для создания надежного иммунитета у ребенка достаточно одной вакцинации в возрасте от 1 до 13 лет. У подростков защита формируется лишь в 78% случаев. Поэтому детям старше 13 лет необходимо проведение ревакцинации: интервал между введением вакцины не должен превышать 10 недель.
Прививка от ветрянки взрослым, у которых отсутствует иммунитет к ветряной оспе, проводится в таких случаях:
- На стадии планирования беременности. Вирусная инфекция провоцирует нарушения развития плода, преждевременные роды, врожденную ветряную оспу. Поэтому при отсутствии у женщины иммунитета необходимо пройти иммунизацию за 3-4 месяца до наступления беременности;
- Пациенты с выраженным иммунодефицитом;
- Медицинские работники, которым приходится нередко контактировать с больными;
- Пациенты с различными онкопатологиями, после проведения химиотерапии;
- Пациенты с острым лейкозом в стадии ремиссии;
- Люди, которые работают с дошкольниками;
- Пациенты с тяжелыми хроническими патологиями: сердечная, почечная, легочная, печеночная недостаточности;
- При сахарном диабете, выраженной гипертонии;
- Люди, которые имели личные контакты с инфицированным человеком.
Вакцинация от ветрянки проводится вне зависимости от возраста. Чтобы сформировать стойкий иммунитет необходимо ввести 2 дозы препарата.
Прививка от ветряной оспы обычно хорошо переносится, вакцина считается легким и безопасным препаратом. Однако крайне редко возможны следующие побочные реакции:
- Появление местной реакции в течение 24 часов после прививки от ветрянки: место укола становится плотным, отечным, болезненным, красным. Симптомы исчезают в течение нескольких дней самостоятельно;
- Гипертермия. Повышенная температура тела – естественная реакция организма на проникновение патогенных агентов. Состояние не требует использования лекарственных препаратов;
- Развитие сыпи на кожных покровах, которая внешне напоминает полиморфную сыпь ветряной оспы;
- Интенсивный кожный зуд;
- Легкое недомогание, повышенная утомляемость, апатичность;
- Возможно незначительное увеличение лимфоузлов, появление болезненности.
Общая симптоматика развивается на протяжении 7-21 дня после введения вакцины против ветряной оспы, поэтому врачи относят их к отсроченным. Возникшие симптомы не нуждаются в дополнительной терапии, проходят самостоятельно за 3-4 дня.
Важно! Если перечисленная симптоматика развивается в иные промежутки времени, то можно заподозрить развитие инфекции.
В редчайших случаях прививка от ветрянки провоцирует развитие таких осложнений:
- Снижение подвижности суставов.
- Энцефалит;
- Тромбоцитопения;
- Полиморфная эритема.
Чтобы снизить негативные последствия после иммунизации, рекомендуют точно следовать существующим противопоказаниям.
Прививку от ветрянки не рекомендуют проводить в следующих случаях:
- Острый инфекционный процесс;
- Рецидив хронических заболеваний;
- Развитие легких кишечных или респираторных инфекций. Вакцину от ветрянки следует вводить только спустя месяц после устранения симптомов заболеваний;
- Менингит и прочие поражения нервной ткани. Иммунизацию следует проводить только спустя 6 месяцев после выздоровления;
- Тяжелый иммунодефицит, которые приводит к снижению количества лимфоцитов до 1200 в 1 мл. Состояние развивается на фоне СПИДа, онкопатологий, приема кортикостероидов;
- Перед и после оперативного вмешательства;
- Наличие гиперчувствительности к неомицину и прочим компонентам вакцины;
- Введение на протяжении 6 месяцев до прививки от ветрянки иммуноглобулинов или препаратов крови.
Перечисленные состояния относятся к категоричным противопоказаниям к проведению иммунизации против ветряной оспы. Однако существуют случаи, в которых прививку можно проводить, но пациенты требуют тщательного наблюдения. К ним относят:
- Хронические заболевания сердечно-сосудистой системы, почек, печени;
- Повышенная судорожная готовность в анамнезе;
- Снижение иммунитета;
- Наличие аллергии на прочие вакцины.
В подобных случаях возможно развитие непредвиденной реакции на вводимый препарат. Поэтому состояние пациента на протяжении 5-7 дней необходимо отслеживать.
Прививка от ветрянки на территории России проводится при помощи вакцин иностранного производства. Схема вакцинации определяется выбранным препаратом. Иммунизация предполагает подкожное введение вакцины, иногда инъекцию делают внутримышечно. Оптимальным местом является дельтовидная мышца плеча или область под лопаткой.
Инъекции в ягодичную мышцу не ставят, что связывают с опасностью повреждения седалищного нерва, длительностью рассасывания вакцины после введения в толщу подкожно-жировой клетчатки. Иммунизация проводится в районной поликлинике по направлению терапевта или педиатра, в коммерческой медицинской клинике.
Препарат производят в Бельгии на основе ослабленных вирусных частиц. Вакцину широко применяют у детей и взрослых, у которых отсутствует естественный иммунитет от ветряной оспы. В комплект входит флакон с возбудителем вирусной инфекции, шприц, наполненный растворителем.
Препарат вводится подкожно или внутримышечно. Варилрикс можно использовать для профилактики ветрянки в течение 3 суток после контакта с инфицированным человеком. Для выработки стойкого иммунитета рекомендуют введение 2 доз вакцины с интервалом 2-3 месяца. Препарат хорошо переносится и практически не вызывает побочных реакций.
Варилрикс нельзя вводить при развитии следующих состояний:
- При наличии в анамнезе лейкоза, СПИДа;
- Во время обострения хронических патологий;
- На фоне ОРВИ, кишечных инфекций;
- Во время беременности и в период лактации.
Препарат производится во Франции на основе живых вирусов герпеса. Комплект прививки от ветрянки включает 2 флакончика: в первом находится растворитель, во втором – высушенный возбудитель. Препарат содержит 1 дозу, которую необходимо ввести непосредственно после вскрытия.
После инъекции практически не возникают побочные реакции. Однако возможно появление отечности, покраснения на месте введения вакцины. Препарат широко применяют у детей старше 12 месяцев и взрослых.
Вакцину не следует использовать в таких случаях:
- У беременных женщин;
- При рецидиве хронических патологий;
- При наличии индивидуальной непереносимости.
Многие пациенты интересуются, можно ли заболеть ветрянкой после прививки. Согласно статистике, инфицирование развивается лишь у 1% пациентов на фоне снижения иммунитета. Однако заболевание протекает легко, не провоцирует развитие осложнений.
Достаточно часто спустя 7-21 день после иммунизации у пациентов повышается температура, развивается сыпь, которая по внешним признакам напоминает ветрянку. Данная симптоматика свидетельствует об активной выработке антител к вирусной инфекции вследствие поступления в организм герпеса. Нередко подобную реакцию воспринимают как инфицирование, но данное мнение является ошибочным. Перечисленная симптоматика является лишь ветряноподобной, поэтому не требует терапии.
Чтобы ответить на данный вопрос, нужно детальнее рассмотреть достоинства и недостатки прививки от ветрянки. Выделяют такие положительные стороны иммунизации:
- Сводит к минимуму риск возникновения ветряной оспы;
- Иммунизацию можно совместить с прививками против других инфекций (исключение БЦЖ, проба Манту);
- Возможность проведения экстренной вакцинации после личного контакта с инфицированным человеком;
- Предотвращает развитие аутоиммунных патологий, которые может провоцировать ветрянка;
- Вакцина приводит к выработке иммунитета на 20 лет;
- Позволяет сохранить жизнь пациенту – ветрянка у взрослых пациентов может стать причиной смерти.
Однако вакцина имеет следующие недостатки:
- В редких случаях возможно инфицирование ветрянкой после иммунизации;
- Необходимость проведения ревакцинации;
- Вакцина создана на основе живого вируса, поэтому человек после прививки может инфицировать окружающих;
- Имеет ряд противопоказаний;
- Возможно развитие осложнений после прививки.
Каждый вправе решить самостоятельно, прививаться от ветрянки или нет. Однако врачи настоятельно рекомендуют проводить иммунизацию пациентам, которые входят в группу риска по развитию вирусной инфекции. Это позволит предотвратить возникновение опасных осложнений, а порой даже сохранить жизнь.
источник


