Стрептодермия – это вид бактериальной инфекции, которая поражает покровы кожи, возбудителем ее является стрептококк. Эпителий покрывается округлыми гнойниками, которые шелушатся. Часто встречается у детей ведь очень тяжело соблюдать гигиену в данным возрасте. Можно обнаружить, что стрептодермия появилась после ветрянки, однако эти два заболевания сильно различаются между собой.
Как мы уже сказали, непосредственной причиной стрептодермии являются стрептококки (S. рyogenes). Эти микроорганизмы выделяют гиалуроновую кислоту и внеклеточные токсины, которые повышают проницаемость капилляров в очаге поражения. При этом из сосудов выходит жидкая часть крови – плазма, что ведет к формированию отека, а затем образованию наполненных воспалительной жидкостью пузырей.
Для возникновения болезни необходимы дополнительные условия. Чаще болеют люди с тонкой нежной кожей – женщины и дети.
Причины появления стрептодермии, связанные с состоянием организма человека:
- расчесы кожи при зудящих дерматозах (например, при нейродермите или чесотке);
- повреждение эпителия кожи, вызванное выделениями из носа (при рините), уха (при отите);
- снижение сопротивляемости организма при истощении, хроническом алкоголизме, иммунодефиците, тяжелых болезнях органов пищеварения с нарушением усвоения питательных веществ;
- себорея;
- плохой уход за маленькими детьми.
Существует несколько путей заражения, через которые передаётся болезнь:
- контактный — при соприкосновении заражённого с повреждённой кожей собеседника (объятия, игры, рукопожатия);
- контактно-бытовой — стрептодермия у детей передаётся через предметы общего пользования (утварь, полотенца, личные вещи);
- воздушно-капельный — при взаимодействии микробной среды носителя со слизистой или кожей ребёнка (во время чихания, кашля).
В зависимости от типа протекающих процессов и степени поражения кожных покровов выделяют 3 стадии стрептодермии:
- Буллезная: выражается в поверхностном поражении эпидермиса с образованием маленьких фликтен, наличии небольших участков воспаления.
- Небуллезная: сопровождается серьезным поражением кожи с появлением больших незаживающих фликтен и болезненных язв.
- Хроническая: возникает при неправильно подобранном курсе терапии или несоблюдении сроков лечения.
В зависимости от формы заболевания стрептодермия у детей может доставлять временный дискомфорт или протекать с выраженной симптоматикой. В тяжелых формах наблюдается следующая клиническая картина стрептодермии:
- у ребенка повышается температура тела до фебрильных показателей;
- наблюдаются симптомы общей интоксикации организма: головные, мышечные, суставные боли, тошнота, рвота, вялость, снижение аппетита;
- локальные лимфоузлы увеличиваются, могут быть болезненными при пальпации;
- в анализах крови выявляется характерная картина воспалительного процесса.
Заболевание в норме при соответствующей терапии протекает от 3 дней до двух недель, заканчиваясь выздоровлением. Симптомы стрептодермии, период острой стадии зависит от формы стрептодермии, локализации воспаления, его глубины и тяжести, а также от индивидуальных особенностей организма к сопротивлению инфекции.
В зависимости от места развития воспалительного процесса, глубины проникновения возбудителя в кожу и выраженности заболевания выделяют несколько форм стрептодермии. Все они относятся к стрептодермиям, но имеют различные названия.
Стрептококк легко передается, поэтому ребенок изолируется. Болезнь требует обязательного лечения, так как может вызвать нарушения в работе сердца или суставов. Как лечить стрептодермию у детей? Прежде всего следует обязательно сочетать лечение со строгими правилами гигиены. Вещи нужно стирать и проглаживать горячим утюгом, а пятна с содержимым не мочить водой и не мазать мазями, нерекомендованными врачом.
- Отсутствие контакта с водой.
- Здоровую кожу протирать тканью, смоченной в отваре целебных трав или промакивать полотенцем.
- Не касаться и не расчесывать кожу.
- Выдать ребенку индивидуальные средства гигиены.
- Исключить игры с мягким игрушками. Мыть и кипятить пластмассовые.
- Проглаживать все вещи ребенка горячим утюгом, особенно нижнее и постельное белье.
1. Целлюлит. Если инфекция проникает глубоко в кожу, это приводит к целлюлиту – гнойному расплавлению подкожно-жировой клетчатки. Состояние кожи характеризуется покраснением, воспалением, вызывая лихорадку и боль. Лечение целлюлита включает прием болеутоляющих и антибиотиков.
2. Каплевидный псориаз. При каплевидном псориазе на коже возникают чешуйчатые воспаленные красные пятна. Пятна появляются по всему телу. Он развивается очень редко после стрептодермии, не заразен.
3. Сепсис. Глубинная стрептодермия может привести к сепсису — бактериальной инфекции крови. Эта угрожающая жизни инфекция вызывает лихорадку, учащенное дыхание, спутанность сознания, рвоту и головокружение. Требует немедленной госпитализации.
4. Постстрептококковый гломерулонефрит. У почек маленькие кровеносные сосуды. Постстрептококковый гломерулонефрит развивается, когда эти кровеносные сосуды заражаются. Это приводит к повышенному кровяному давлению и темной окраске мочи, что может угрожать жизни и требует госпитализации.
5. Стрептококковый синдром токсического шока. Развивается, когда стрептококки выделяют токсины, которые повреждают кожу. Этот синдром вызывает боль, высокую температуру и покраснение по всему телу. Это довольно серьезное состояние, при котором крупные части кожи просто отслаиваются от тела. Ребенку требуется срочная госпитализация и антибиотики внутривенно.
Поскольку стрептодермия заразна, она требует изоляции больного ребенка из коллектива, а на контактировавших с ним сверстников накладывается карантин на 10 дней. В течение этого времени могут появиться симптомы стрептодермии у других детей. Чаще всего вспышки случаются в детских садах, так как маленькие дети не соблюдают правила гигиены, любят мягкие игрушки и очень тесно контактируют между собой во время игр.
При лечении стрептодермии в домашних условиях требуется тщательная профилактика распространения инфекции. Соблюдение гигиены важно как для самого заболевшего, чтобы избежать занесения возбудителя на здоровые участки кожи и повторного самозаражения, так и для членов его семьи, чтобы исключить их заболевание. Это не менее важно, чем лекарственная терапия и местное лечение.
Профилактика заболевания в целом, вне контакта с заболевшим, сводится к тщательному соблюдению правил личной гигиены, закаливанию (воздушные, солнечные ванны) и полноценному сбалансированному питанию, богатому витаминами.
источник
Стрептодермия – это вид бактериальной инфекции, которая поражает покровы кожи, возбудителем ее является стрептококк. Эпителий покрывается округлыми гнойниками, которые шелушатся. Часто встречается у детей ведь очень тяжело соблюдать гигиену в данным возрасте. Можно обнаружить, что стрептодермия появилась после ветрянки, однако эти два заболевания сильно различаются между собой.
Распространяться болезнь может двумя способами:
- В первую очередь, это контактный путь передачи. Если больной прикоснулся своей кожей к эпидермису другого человека, то можно считать, что инфекция попадает и на здорового.
- Помимо этого, необходимо быть осторожными с вещами, к которым прикасался больной человек. Путь передачи через предметы обихода (постель, посуда, полотенца, игрушки и т.п.) не исключается. Инфекция способна оставаться и на вещах.
Для того чтобы определить, что стало причиной высыпаний ветрянка или стрептодермия. Необходимо понимать, что первое заболевание вызывается стрептококками – бактериальной инфекцией, а ветряная оспа – это разновидность вируса герпеса. Очень часто, бактериальные инфекции похожи на вирусную атаку кожного покрова, что приводит к картине, которая заставляет изучить основные отличия стрептодермии от ветрянки:
- Пузыри не имеют плотную структуру;
- Обнаруживается нагноение везикул;
- После вскрытия пузырьков появляются эрозии;
- Пятна розового цвета, округлой формы, диаметр может достигать 3 см;
- Корочки окрашены в желтый цвет;
- Не происходит быстрого распространения сыпи по всему делу в течение 1-2 дней;
- Зачастую располагается на лице;
- Сопровождается увеличением лимфатических узлов в области поражения;
- Повышение температуры тела происходит довольно редко.
Еще одним важным отличием, чтобы понять столкнулись вы с ветрянкой или стрептодермией, это внутреннее самочувствие. В последнем случае отсутствует лихорадочное состояние.
Иногда можно обнаружить, что появилась стрептодермия после ветрянки, в таком случае – это бактериальное осложнение, на фоне ослабленного иммунитета после перенесённой вирусной инфекции. В данной ситуации следует немедленно обратиться в медицинское учреждение.
Необходимы определенные условия для стрептококка, чтобы начать воздействовать на человеческий организм. Заболевание может проявиться при ослабленном иммунитете, у людей с тонкой кожей. Также можно дать инфекции развиться при расчесывании эпидермиса, несоблюдении гигиены, хроническом алкоголизме, нарушении обмена веществ в организме. Инфекция может быть, как осложнение после ринита или отита, так как происходит повреждение кожного эпителия выделениями из носа и уха. И как было сказано ранее стрептодермия может появиться после ветрянки. Бактериальное инфицирование происходит в результате расчесывания высыпаний, и в виду ослабленного иммунитета.
В первую очередь необходимо обратиться к дерматологу, чтобы определить ход лечения в зависимости от возраста пациента и его физиологических особенностей. Ограничивается потребление сладкого, жирного, острого и тех продуктов, которые являются аллергическими: цитрусовые, шоколад и т.д.
Запрещается принимать душ на начальном этапе образования пузырьков, так как можно перенести инфекцию на здоровые участки кожного покрова. Носите белье из натуральных тканей и то, что не будет доставлять дискомфорт пораженным областям тела.
Принцип лечения данного инфекционного заболевания направлен на антисептическую и антибактериальную обработку.
- Первостепенно ветрянка и стрептодермия требуют местного нанесения антисептического средства: Фукорцин, раствор бриллиантового зеленого, левомицетиновый или салициловый спирт;
- Также необходимо применение антибиотиков группы левомицетина или пенициллина. Точно определять подходящее лекарственное средство должен врач.
- Для повышения защитных функций организма прописывается курс витаминотерапии.
С каким заболеванием бы вы не столкнулись, ветрянкой или стрептодермией, необходима обязательная консультация врача, ведь самолечение может привести к ряду осложнений. Помимо этого, очень тяжело самостоятельно определить то или иное заболевание, так как некоторые имеют схожую клиническую картину. В медицинском учреждении проводят ряд анализов, которые достоверно определят возбудителя. Поэтому, при любых подозрительных симптомах, предпринимайте необходимые меры. Так можно быстрее восстановиться и избежать осложнений.
источник
Стептодермия – это заболевание, вызванное стрептококками. Часто проявляется в виде гнойных образований на коже. Чаще всего приходится лечить стрептодермию у детей. Это вызвано тем, что кожа маленьких деток недостаточно выполняет свои защитные функции и через нее легко проникает инфекция (в случае повреждения). Но стрептодермия бывает и у взрослых, так как ею легко заразиться. От стрептококков никуда не деться – они обитают повсюду и даже живут в нашем организме. Эти микроорганизмы не влияют на человека с хорошим иммунитетом.
Также от них непросто избавиться. Эти мелкие обитатели могут месяцами находиться в пыли и на поверхностях предметов. Уничтожают стрептококки такие виды дезинфекции как кипячение (погибают моментально), воздействие высоких температур (полчаса) и химические вещества (15 минут). Чем опасен этот возбудитель? При отсутствии лечения он приводит к тяжелым заболеваниям: воспалению мозговых оболочек, бронхиту, абсцессу и другим болезням.
Здоровая кожа – это защита от всех инфекций. Поврежденная кожа – ворота для возбудителей в наш организм. Как начинается стрептодермия у ребенка? Стрептококк попадает в ранки, порезы, царапины, если их вовремя не обработать. Он может попасть даже в уксус комара, если его расчесать грязными руками. Помните также, что бактерии находятся под ногтями. Если ребенок помоет руки и начнет чесать ранку, он может все равно занести туда инфекцию. Кожа может быть повреждена без видимых признаков нарушения целостности покрова. При попадании возбудитель быстро начинает размножаться и остановить болезнь становится затруднительно.
Этот возбудитель обитает повсюду. Он находится на коже человека, на игрушках, полу, стульях, посуде, полотенцах, носовых платках, разделочной доске на кухне, мобильном телефоне. Возбудитель может попасть в ранку даже при касании здорового человека, тогда стрептодермия у детей развивается при всех соблюдениях правил личной гигиены. Может попасть на кожу и от людей, больных ангиной, фарингитом, различными инфекциями. Последний случай особенно опасен, так как возбудители более агрессивны. Болезнь развивается через 2-10 дней и часто вызывает вспышку заболеваемости в группе, классе.
Чаще всего стрептококк проникает в ранку при контакте человек-человек (игры, обнимания). Чуть реже может попасть с предметов и еще реже по воздуху. Чтобы вылечить стрептодермию у ребенка, желательно не сократить контакты, а укрепить иммунитет.
На самом деле подавить стрептококк организму нетрудно, если он здоров. Ослабленная же иммунная система побороться с ним не может. В каких случаях стрептодермия у детей имеет затяжной характер?
1. При попадании воды, на участки, пораженные стрептококком.
2. При отсутствии лечения.
3. При ожогах или обморожениях.
4. При наличии раздражающих факторов: сопли, выделения из глаз или ушей.
5. При заболеваниях кожи: аллергии, чесотке, вшах, дерматитах.
6. При сниженном иммунитете. Фактор риска: недоношенные дети, низкий гемоглобин, наличие глистов в кишечнике.
Все зависит от глубины поражения стрептококком и длительности болезни. Распознать стрептодермию очень легко по таким признакам:
1. Общая слабость и температура более 38 градусов.
2. Головная боль (следствие интоксикации).
3. Ломота в теле.
4. Рвота и тошнота.
5. Долго не заживающие раны.
Размер. Основной признак этой болезни – рана и прыщики. Обратите на них внимание. Если они вместо того, чтобы заживать, увеличиваются в размере, слегка (поначалу) чешутся – это стрептодермия.
Цвет. Если они стали желтоватыми или покрылись желтой корочкой – это стрептодермия.
Выделение. Если они постоянно засыхают, образуя вокруг себя обильное количество корок – это стрептодермия.
Пятна. Если от большого пятна появляются «детки» с содержимым внутри – это стрептодермия.
Распространение. Если появились зудящие прыщики в тех местах, которых вы даже не касались и они увеличиваются в размерах – это бурно развивается стрептодермия (много стрептококков в крови).
Болезнь не проходит просто так, поэтому ее надо срочно лечить!
Тип болезни № 1: импетиго (встречается чаще всего)
Красные прыщи, сливающиеся в пятна могут появиться где угодно. Если их мало, это значит, что стрептококк пока не проник дальше кожи и вылечить такую стрептодермию у ребенка очень легко. Если посмотреть в лупу, вы увидите прыщик, который имеет маленький размер и ярко-розовый цвет. Затем (в течение недели) он вскрывается (от касания, расчеса или самостоятельно), оттуда выделяется жидкость. На данном этапе человек очень заразен! Далее место подсыхает (но это иллюзия) и покрывается коркой желтого цвета. Когда отпадают корочки, остается яркое пятно, которое самостоятельно проходит.
На этапе прыщика болезнь лечится быстро прижиганием зеленкой или спиртом. Но родители обычно думают, что пройдет само, и как прежде купают или умывают ребенка, что категорически запрещается и вызывает развитие болезни. Вода не должна попадать на участок, пораженный стрептококком.
Тип болезни №2: импетиго буллезного типа
Распознать стрептодермию данного типа легко по наличию желтых пузырей. Это более тяжелый тип болезни, чем предыдущий. Чаще всего его можно заметить на верхних или нижних конечностях. К наличию пузырей добавляется плохое самочувствие, повышение температуры и набухание лимфоузлов.
Тип болезни №3: импетиго щелевидного типа
Ее легко распознать по язвочкам в уголках рта, носогубных складках, уголках глаз. Именно в этих местах у малышей часто возникают ранки – врата инфекции. Если сразу заметили ранку, достаточно ее обработать, чтобы не вызвать распространения. Также важно направить силы на укрепление иммунитета (фиточаи, витамины).
Тип болезни №4: стрептодермия эритемато-сквамозного характера
Распознать стрептодермию такого типа можно, если взглянуть на лицо. Пятна на коже не мокнут, а покрываются белесыми чешуйками. Вылечивается также быстро, но является заразным.
Тип болезни №5: наличие панариция на коже
Напоминает первый тип, но плюс к этому захватывает область у ногтя, которая соприкасается с поврежденным участком при расчесывании. Кожа у ногтя краснеет, воспаляется и способствует отслаиванию ногтя. Вылечить такую стрептодермию у ребенка следует незамедлительно.
Тип болезни №6: наличие опрелостей
Возникает в местах, подверженных опрелостям: складочках и за ушами. Пятна сливаются и образуют болезненные трещинки. Трудно поддается лечению.
Тип болезни № 7: эктима
Распознать стрептодермию этого типа можно по наличию язв с желтой корочкой. Она возникает из-за поражения глубоких слоев кожи. Возникает как следствие снижения иммунитета из-за болезни. Иногда является осложнением хронических болезней. Выявляется в анализах и требует комплексного лечения. Чтобы такая эктима не возникла, следует распознать стрептодермию задолго до ее появления.
Диагноз легко сможет поставить дерматолог или педиатр по внешним признакам. Иногда содержимое ранки берется для анализа для определения будущего лечения. Также дополнительно сдаются анализы на кровь, мочу, яйца глистов, или ВИЧ.
Стрептококк легко передается, поэтому ребенок изолируется. Болезнь требует обязательного лечения, так как может вызвать нарушения в работе сердца или суставов. Как лечить стрептодермию у детей? Прежде всего следует обязательно сочетать лечение со строгими правилами гигиены. Вещи нужно стирать и проглаживать горячим утюгом, а пятна с содержимым не мочить водой и не мазать мазями, нерекомендованными врачом. Правила гигиены таковы:
1. Отсутствие контакта с водой.
2. Здоровую кожу протирать тканью, смоченной в отваре целебных трав или промакивать полотенцем.
3. Не касаться и не расчесывать кожу.
4. Выдать ребенку индивидуальные средства гигиены.
5. Исключить игры с мягким игрушками. Мыть и кипятить пластмассовые.
6. Проглаживать все вещи ребенка горячим утюгом, особенно нижнее и постельное белье.
Обработка кожи. Для лечения начальной стрептодермии у детей пользуются антисептиками. Лучше всего зеленкой, перекисью водорода (1%), борной кислотой, салициловым спиртом, фукорцином. Обрабатывать кожу не реже трех раз в день ватным тампоном, захватывая и здоровые участки вокруг пораженной кожи.
Прием лекарств. Осложненную стрептодермию у детей нужно лечить антибиотиками. Это следует делать только по показаниям врача. В таком случае антибиотики пьют внутрь (флемоксин, амоксиклав, азитрокс) или мажут ранки гормональными мазями, иногда с высоким содержанием антибиотиков (тетрациклиновая мазь, левомиколь и другие).
Можно ранку обработать и смазать таким средством: смешать порошок от таблетки левомицетина с цинковой мазью и нанести на кожу. Лечат стрептодермию у детей и народными средствами: добавляют в ванночки отвар коры дуба или ромашки. Затем обрабатывают кожу и мажут прописанной мазью.
Как отличается стрептодермия от других болезней кожи?
От вульгарного импетиго. При стрептодермии содержимое имеет прозрачный цвет, а при импетиго – мутный.
От герпеса. При герпесе не бывает трещинок после вскрытия пузырьков, также он быстро проходит.
От кандидоза уголков рта. При этой болезни на кожи видны следы молочницы – белые точки.
От ветрянки. Она быстро распространяется по телу и повышается температура.
От аллергических высыпаний. Если на такие высыпания надавить, они побледнеют.
От сифилитических высыпаний. Пораженные участки имеют вокруг большой ореол воспаления.
Профилактика болезни
Вылечить стрептодермию легко у взрослого и ребенка. Но как не допустить заболеваемости? Постарайтесь не распространить инфекцию дальше. Возьмите для малыша больничный, ужесточите контроль над соблюдением личной гигиены, займитесь закаливанием крохи, давайте пить витамины и разнообразьте питание.
источник
Стрептодермиями называют любые формы кожных гнойно-воспалительных заболеваний, вызванные стрептококками. Для развития болезни необходимо два фактора: наличие стрептококка и поврежденная кожа со сниженными защитными свойствами. Наиболее часто возникает стрептодермия у детей. Причины этого в несовершенстве защитной функции кожи и невозможности полностью контролировать соблюдение гигиены маленьким ребенком.
Стрептококки – это условно патогенные микроорганизмы, которые практически всегда находятся в контакте с человеком. Они живут на коже, любых слизистых, в дыхательных путях, желудочно-кишечном тракте человека. Практически каждый человек несколько раз в течение жизни временно становится носителем стрептококков, есть и постоянные носители. Причем к гемолитическому стрептококку, являющегося возбудителем стрептодермии, часто присоединяется и стафилококк.
Стрептококки достаточно устойчивы в окружающей среде: хорошо переносят высушивание и сохраняются в пыли и на предметах обихода месяцами. При воздействии дезинфицирующих химических средств погибают за 15 минут, при кипячении – сразу, при температуре +60 °С – через 30 минут.
Стрептококк может вызвать у человека множество заболеваний: ангину, скарлатину, тонзиллиты, фарингиты, рожистое воспаление, стрептодермию, абсцессы, пневмонию, бронхит, лимфаденит, менингит, миокардит, гломерулонефрит и другие.
Пока кожа и слизистые оболочки выполняют свои барьерные функции, стрептококки не доставляют человеку никаких проблем, однако, при любом повреждении кожа может утратить свои защитные свойства, и пораженный участок станет входными воротами инфекции. В этом случае и развивается стрептодермия.
- Это происходит обычно при ранках, порезах, ссадинах, укусах насекомых, расчесах при аллергических и воспалительных заболеваниях (атопическом дерматите у детей, аллергическом дерматит), при появлении сыпи (например, при крапивнице или ветрянке).
- Иногда поражается кожа, внешне казавшаяся неповрежденной, однако в этом случае имеют место микротравмы, не заметные глазу, либо небольшое местное воспаление, на которое можно было не обратить внимания.
Попадая на поврежденный участок кожи стрептококки, до этого чаще всего мирно существовавшие на коже или в носоглотке и не вызывавшие заболеваний, активизируются, начинают быстро размножаться и вызывают воспаление, склонное к упорному длительному течению.
Стрептококк может попасть на поврежденные кожные покровы из различных источников:
- Обитая на коже самого ребенка
- С предметов обихода (игрушки, посуда, полотенца)
- От здорового носителя, не имеющего никаких заболеваний
- От больного стрептодермией, стрептококковым фарингитом, ангиной, скарлатиной или бронхитом, реже – другими заболеваниями, которые вызывает стрептококк
В последнем случае возбудители заболевания более агрессивны, так как уже размножились в благоприятных условиях и стали сильнее и выносливее.
Достаточно часто стрептодермия у детей протекает как эпидемическая вспышка в детском саду, детских спортивных секциях, школе. Больной ребенок в этом случае является источником инфекции. Инкубационный период при стрептодермии составляет 2-10 дней.
Пути заражения – это способы передачи инфекции от источника заболевшему.
- Контактный путь – при непосредственном контакте кожи носителя с поврежденной кожей ребенка (при совместных играх, объятиях, поцелуях).
- Контактно-бытовой – через общие игрушки, бытовые предметы, полотенца, посуду.
- Воздушно-капельный (реже) – при попадании возбудителя на поврежденную кожу непосредственно при чихании и кашле носителя или больного.
Если местный иммунитет у ребенка развитый, кожные покровы не нарушены, иммунная система нормально функционирует, размножение стрептококка подавляется организмом. Более тяжелое и упорное течение стрептодермии, рецидивы заболевания происходит у детей при следующих предрасполагающих факторах:
- Когда у ребенка нарушена иммунологическая реактивность: недоношенные дети, при гипотрифии у детей, анемии, при гельминтозе (см. глисты у детей,глисты у человека), при общих инфекциях.
- У детей с хроническими кожными заболеваниями: чесотка (симптомы), педикулез (вши у детей), аллергическими проявлениями, атопическим дерматитом
- А также при отитах, ринитах, когда выделения из ушных раковин и носа раздражают кожу
- При воздействии внешних факторов — высокие и низкие температуры — ожоги и обморожение
- Несоблюдение личной гигиены, плохой уход за ребенком
- Длительный или постоянный контакт поврежденных участков кожи с водой, отсутствие лечения.
Общие симптомы могут появляться при любой распространенной форме заболевания и включать в себя:
- повышение температуры тела до 38 °С и выше
- нарушение самочувствия
- интоксикацию
- головную боль
- боль в мышцах и суставах
- тошноту, рвоту
- воспаление лимфоузлов в области очагов инфекции
- изменения в анализах крови
Длительность заболевания зависит от формы и тяжести поражения и составляет от 3 до 14 дней. В зависимости от локализации и глубины поражения у детей выделяют несколько наиболее часто встречающихся форм стрептодермий.
Классическая, наиболее распространенная и часто встречающаяся форма. В этом случае у ребенка появляются единичные небольшие высыпания характерного вида на коже лица, кистей, стоп и других открытых участков тела. Стрептодермия в носу обычно также протекает в виде классического импетиго.
Наиболее часто эта форма заболевания возникает потому, что является самой ограниченной, возбудитель не проникает дальше поверхностного слоя, так как в большинстве случаев всё же кожа выполняет свои защитные функции, а местные механизмы ограничения воспаления работают хорошо и включаются достаточно быстро.
- На не измененной внешне коже либо на фоне покраснения возникает элемент, который носит название фликтена – это пузырёк, заполненный прозрачной или мутноватой жидкостью, окруженный ободком воспаленной кожи, размерном 1-3 мм, вначале напряженный.
- Вскоре жидкость, заполняющая фликтену, мутнеет, пузырёк становится дряблым и самопроизвольно вскрывается, быстро подсыхая и покрываясь коркой светло-желтого цвета.
- После отделения корки на коже остаются тёмно-розовые или розовато-синюшные пятна, которые проходят со временем.
- Процесс развития каждого отдельного пузырька составляет примерно 5-7 дней.
Если заболевание заметить на стадии первого элемента, начать лечение и профилактику распространения, стрептодермия на лице у ребенка может на этом закончиться. Но чаще всего на такую болячку не обращают особого внимания, ждут, пока «пройдёт само», либо боятся трогать.
Ребенок расчесывает зудящий элемент, умывается, растирает лицо, оставляет содержимое пузырька на подушке, игрушках и полотенце, и начинается распространение возбудителя по коже с появлением новых элементов, которые могут располагаться по отдельности либо сливаться друг с другом.
При не очень тщательном лечении и соблюдении гигиены заболевание длится 3-4 недели, иногда дольше, могут развиваться осложнения.
Это более тяжелая форма заболевания, и требует более интенсивного лечения.
- Эта разновидность стрептодермии чаще всего возникает на коже кистей, стоп и голеней, иногда — на других участках тела.
- Пузыри (буллы) при этом больших размеров, чем фликтены, менее напряженные, воспалительный процесс более выражен.
- Может присоединяться нарушение самочувствия, повышение температуры тела, воспаление окружающих лимфоузлов, изменения в анализах.
- Пузыри заполнены серозно-гнойной жидкостью, увеличиваются достаточно медленно, после того как буллы лопаются, на их месте сохраняется открытая эрозия.
- Стрептодермия, возникающая в углах рта — то, что называется «заеда»
- Реже – в углах глаз или в складках у крыльев носа
- Начинается с появления единичной фликтены, которая обычно не имеет склонности к распространению и проходит при минимальном лечении довольно быстро, доставляя лишь временный небольшой дискомфорт.
- В редких случаях течение может становиться хроническим и вялотекущим, обычно при выраженной нехватке витаминов, плохом питании ребенка, кариесе и несоблюдении правил личной гигиены.
- Сухая стрептодермия, чаще всего развивается на лице, реже – на туловище.
- При ней не образуется мокнущих элементов, только розовые или красноватые пятна, покрытые отслаивающимися беловатыми чешуйками.
- Несмотря на то, что заболевание не имеет тенденции к быстрому распространению и доставляет меньше дискомфорта по сравнению с другими формами, оно является заразным, поэтому требует не менее интенсивного лечения и изоляции ребенка из коллектива.
- Чаще всего развивается на фоне типичного стрептококкового импетиго при попадании возбудителя на поврежденную кожу вокруг ногтевых валиков.
- Это происходит из-за интенсивного расчесывания ребенком обычных элементов на лице и руках.
- Вокруг ногтевого ложа кожа становится воспаленной, отечной, очень болезненной, появляются фликтены и эрозии.
- Иногда это может привести к полному отторжению ногтевой пластинки. Требует интенсивного лечения.
- Возникает в складках и в заушных областях.
- Особенностью этой формы является вторичное поражение стрептококком на фоне банальных опрелостей, атопического или аллергического дерматита и упорное течение.
- Фликтены имеют тенденцию к слиянию и образованию после их вскрытия болезненных трещин. Сложно поддаются лечению, особенно в случае присоединения стрептококковой инфекции в период обострения дерматита.
- Лечится параллельно основному заболеванию.
Тяжелая форма, характеризующаяся поражением глубоких слоёв кожи с распадом и образованием язв.
- Располагается чаще всего на ягодицах, коже нижних конечностей, чуть реже – на туловище и руках.
- Может возникать после перенесенных инфекционных заболеваний, снижающих общую сопротивляемость организма (ветрянка, корь, кишечные инфекции, тяжелые ОРВИ).
- Может быть осложнением таких общих заболеваний как сахарный диабет, болезни крови, нарушения обмена веществ, гиповитаминозы.
- Имеет склонность к затяжному тяжелому течению с нарушением общего состояния, повышением температуры тела, изменениями в анализах. Обычно требует интенсивного системного лечения.
Диагноз ставится опытным детским дерматологом или педиатром по характерному виду элементов обычно сразу. В сомнительных и тяжелых случаях делают посевы отделяемого из элементов на микрофлору, обычно сразу с определением чувствительности к антибиотикам, чтобы начать эффективную терапию как можно раньше.
В тяжелых случаях обязательно берут общий анализ крови, в котором можно обнаружить повышение СОЭ, количества лейкоцитов и изменение их формулы в сторону нейтрофилеза. Иногда врач может назначить дополнительные исследования для выявления или исключения сопутствующих заболеваний:
- Общий и биохимический анализ крови
- Общий анализ мочи
- Кал на яйца глист
- В редких случаях — реакция Вассермана (см. сифилис: симптомы, лечение) и анализ крови на ВИЧ-инфекцию
Любая форма стрептодермии, даже местная, требует обязательного лечения, так как имеет тенденцию к распространению, является заразной и, кроме того, стрептококк может спровоцировать такие серьезные аутоиммунные заболевания как ревматизм, гломерулонефрит или эндокардит.
Иногда родители пренебрегают рекомендациями врача по поводу соблюдения гигиены и обработки предметов обихода, считая, что главное — помазать три раза в день, остальное — неважно. В некоторых случаях этого оказывается достаточно, в некоторых — они очень удивляются, когда получается, что ребенок несколько недель не может вылечиться от казалось бы какой-то небольшой болячки, у него появляются новые высыпания, да еще и заражаются другие члены семьи. Соблюдение гигиенических рекомендаций — не менее важная часть лечения, чем мазь от стрептодермии или антибиотик.
Обязательные гигиенические моменты при лечении стрептодермии у детей:
- не мыться, хотя бы 3-4 дня, не смачивать пораженные места водой, так как она является отличным разносчиком инфекции в данном случае;
- аккуратно протирать не пораженные участки кожи влажным полотенцем или смоченным в воде или отваре череды/ромашки ватным тампоном;
- следить за тем, чтобы ребенок не расчесывал пораженные места; кроме чисто механических ограничений помогают еще и антигистаминные препараты, которые назначает врач, чтобы уменьшить зуд кожи;
- у ребенка должно быть индивидуальное полотенце, висящее отдельно от полотенец других членов семьи;
- индивидуальная посуда и столовые приборы, которые должны тщательно обрабатываться после того, как заболевший ребенок ими пользовался;
- мягкие игрушки на период заболевания лучше убрать, а пластмассовые — регулярно мыть;
- постоянно менять либо проглаживать горячим утюгом постельное бельё ребенка, особенно наволочки;
- при наличии мелких повреждений кожи — регулярно обрабатывать их антисептиком.
В некоторых источниках в Интернете рекомендации по лечению стрептодермии у детей до сих пор переписываются из старых источников, и там встречаются советы смазывать азотнокислым серебром или ртутной мазью. Первый препарат снят с производства, точнее, выпускается только для животных либо как химический реагент, второй — давно запрещен как высокотоксичный. Перманганат калия (марганцовка) отпускается по рецепту.
Современные антисептики и мази с антибиотиками намного эффективнее, удобнее в применении и безопаснее. Местное лечение включает в себя вскрытие фликтен с соблюдением правил асептики и последующую обработку пораженных участков кожи жидким антисептиком и мазью.
- перекись водорода 1%
- бриллиантовый зеленый, 2%-ный водный раствор (зеленка)
- фукорцин или борная кислота
- салициловый спирт 2%
Они наносятся на пораженные участки кожи с захватом некоторой области вокруг ватной палочкой или тампоном 2-4 раза в день, в начале обработки непродолжительное время ребенок будет чувствовать жжение и боль. После высыхания жидкого антисептика на кожу можно наносить мазь.
Из народных средств, давно взятых на вооружение официальной медициной врач может порекомендовать вам отвары ромашки, череды или коры дуба, которые являются общеизвестными антисептиками. Использовать их как примочки, для ополаскивания здоровой кожи, компрессов и повязок на пораженные участки, но не в качестве основного лечения, т.к. при данной патологии без антибиотиков не обойтись.
Антибиотики при стрептодермии у детей используются в виде местных форм и внутрь (системно) по строгим показаниям. Никто не будет начинать системное лечение антибиотиками при единичных высыпаниях на лице или руках, которые хорошо реагируют на местную терапию. В то же время отказываться от этого метода при распространенных формах, особенно с присоединением общих симптомов, и тем более в тяжелых случаях — как минимум неразумно.
Особую группу препаратов составляют мази с гормонами, которые назначаются в определенных случаях на короткий срок. При длительном применении они вызывают снижение защитных свойств кожи и повышают ее уязвимость для любой инфекции, поэтому при стрептодермии они назначаются только коротким курсом, по строгим показаниям и при определенных симптомах.
| Мази с антибиотиками (местное лечение) | Мази с антибиотиком и гормоном (только в крайних случаях по назначению врача) |
|
|
Можно осуществлять такое не дорогое местное лечение при легких формах стерптодермии. Потребуется: цинковая мазь (30 руб), левомицетин в таблетках (20 руб), левомицетиновый спирт (20 руб). Сначала производится обработка пораженного участка и окружающей ткани левомицетиновым спиртом, ранку обработать фукорцином или зеленкой, затем дать подсохнуть. Далее сделать смесь цинковой пасты/мази с растолченными в порошок таблетками левомицетина, тщательно перемешать. И смазывать таким составом ранку утром и вечером.
Чаще всего для этих целей используются антибиотики пенициллинового ряда. Другие группы антибиотиков, макролиды или цефалоспорины, задействуют, если недавно по какому-то другому поводу ребенок получал пенициллины, при аллергических реакциях на них либо при отсутствии чувствительности к этим препаратам, выявляемой при микробиологическом исследовании.
Антибиотики пенициллинового ряда
| Цефалоспорины
| Макролиды
|
Существует множество кожных заболеваний, которые в той или иной стадии могут быть похожи на стрептодермию (герпетиформный дерматоз, который не имеет ничего общего с герпесом, ювенильный пемфигоид, туберкулёз кожи, многоформная экссудативная эритема и др.), и диагноз может вызвать затруднения даже у опытного дерматолога, поэтому лучше оставить этот вопрос, как и назначение дополнительных анализов, врачу.
Строго говоря, стрептодермия является всего лишь одной из разновидностей пиодермий. Любое кожное гнойно-воспалительное заболевание называется пиодермией. Но, поскольку стрептококк из-за своих специфических свойств образует прозрачный, а не мутный гной, и особого вида пузырьки (больше похожие на вирусные, чем на бактериальные), стрептодермия стоит несколько особняком от остальных видов пиодермий, которые обычно схожи между собой независимо от возбудителя.
Смешанное стрептококково-стафилококковое (вульгарное) импетиго. Начало заболевания абсолютно идентично, при присоединении стафилококковой инфекции содержимое пузырей становится мутным, приобретает желтоватый цвет. Лечение практически одинаково. В обоих случаях точный подбор эффективного антибиотика возможен только после микробиологического исследования, а до его результатов назначается мазь с антибиотиком широкого спектра действия, включающим обычно и стрептококков, и стафилококков.
Стрептококковая заеда отличается от герпеса быстрым вскрытием фликтен с формированием трещин в углах рта, тогда как при герпесе пузырьки с прозрачным содержимым остаются гораздо дольше, и после их вскрытия трещин, как правило, не бывает (см. как лечить герпес на губах).
Кожная форма стрептодермии обычно развивается вокруг изначально существующего повреждения кожного покрова, герпес — на неизмененной коже. Дети старшего возраста и взрослые могут заметить, что характерный зуд в месте будущих высыпаний появляется задолго до их появления, тогда как при стрептодермии зудеть будут только уже сформировавшиеся элементы сыпи.
Трещины при этом более глубокие, а на слизистой имеются изменения, характерные для молочницы (белые точечные высыпания, похожие на манную крупу).
Так как сыпь при ветряной оспе начинается на лице и голове, поначалу её можно принять за дебют стрептодермии, но с быстрым распространением элементов по всему телу и после подъема температуры сомнений в диагнозе ветрянки как правило уже не остается (см. признаки ветрянки у детей).
Встречается нетипичная аллергическая сыпь в виде прозрачных пузырьков, которую сложно отличить от элементов стрептодермии в начале, пока еще не образовались пузырьки. Аллергическая сыпь при надавливании бледнеет, в отличие от высыпаний при стрептодермии (см. симптомы крапивницы).
Кроме классической сыпи при сифилисе встречается множество атипичных ее видов. Например, эрозивные сифилитические папулы углов рта. В отличие от элементов стрептодермии они окружены более выраженным ореолом воспаления, который распространяется далеко на слизистые оболочки. Поэтому не удивляйтесь, если ваш врач назначит такой серологический анализ как реакция Вассермана. Откуда у ребенка может быть сифилис? При близком контакте с больным, сифилис передается бытовым путем через общие предметы быта — посуда, полотенца, предметы личной гигиены, белье — если у больного есть открытые сифилитичекие язвы (см. как передается сифилис).
Поскольку стрептодермия заразна, она требует изоляции больного ребенка из коллектива, а на контактировавших с ним сверстников накладывается карантин на 10 дней. В течение этого времени могут появиться симптомы стрептодермии у других детей. Чаще всего вспышки случаются в детских садах, так как маленькие дети не соблюдают правила гигиены, любят мягкие игрушки и очень тесно контактируют между собой во время игр.
При лечении стрептодермии в домашних условиях требуется тщательная профилактика распространения инфекции. Соблюдение гигиены важно как для самого заболевшего, чтобы избежать занесения возбудителя на здоровые участки кожи и повторного самозаражения, так и для членов его семьи, чтобы исключить их заболевание. Это не менее важно, чем лекарственная терапия и местное лечение.
Профилактика заболевания в целом, вне контакта с заболевшим, сводится к тщательному соблюдению правил личной гигиены, закаливанию (воздушные, солнечные ванны) и полноценному сбалансированному питанию, богатому витаминами.
источник
Контагиозное импетиго или стрептококковое импетиго — заболевание, для которого характерно поражение кожи в виде мелких пузырьков (наполненных инфильтратом или гноем). Чаще всего страдают взрослые и дети со сниженным иммунитетом, люди, чья кожа склонна к появлению диатезов и аллергических реакций. Женская кожа, ввиду своей чувствительности, страдает от подобных поражений чаще, чем более грубая мужская.
Контагиозное импетиго вызывается стрептококковой инфекцией
В народной медицине заболевания имеет иное название — стрептодермия. Диагностика этого заболевания — частое явление, так болезнь передаётся при бытовом контакте (через одежду, прикосновения или заражённый предмет). На месте поражения образуются гиперемированные пятна, провоцирующие появление болезненных ощущений. Особенно тяжело импетиго протекает у детей.
Стрептококковое импетиго развивается под действием золотистых стрептококков. Чаще всего у детей располагается на лице, редко на других частях тела.
В большинстве случаев в возникновении патологического процесса виновны бактерии золотистого стрептококка или стрептококки а-группы. Заболевание не является редкостью, так как золотистый стрептококк широко распространён в помещениях без постоянного притока кислорода или яркого солнечного света. А также золотистый стрептококк имеется и в человеческом организме, если человек имеет воспалительные процессы хронического характера.
Очаги поражения локализуются на коже лица, слизистых покровах как ротовой полости, так и в носоглотке. Легко обнаруживаются кожные поражения и в других местах, если пациент заражён импетиго.
Взрослый человек не заразится стрептококковый импетиго, если его организм имеет высокую сопротивляемость различным заболеваниям (повышенный иммунитет). Но повышенный иммунитет не гарантирует полную безопасность от заболевания, всегда существуют определённые факторы риска:
- Даже при повышенном иммунитете, если человек не будет соблюдать достаточные правила гигиены, стрептококковое импетиго поражает определённые участки кожи или слизистой.
- Стрептококковое импетиго часто развивается и у тех людей, чья профессия связана с определёнными трудовыми сложностями. К группе повышенного риска относятся люди, работающие: в запылённых помещениях; в местах повышенной влажности; в шахтах; с определёнными химическими материалами.
- Стрептококковое импетиго развивается и у людей с повышенным потоотделением, если на теле присутствуют микротравмы. Гипергидроз — одна из основных причин размножения бактерий.
- Первичная форма стрептококкового импетиго развивается под действием кожного зуда, различной этиологии. Пациент, расчёсывая кожные покровы, формирует на поверхности кожи микротрещины, через которые стрептококковая инфекция проникает в образовавшейся раны.
- Снижение иммунитета организма в результате патологических процессов внутренних органов, патологические процессы хронического характера. Каким патологическим процессам относят: заболевания лёгких и сердечно-сосудистой системы; нарушение функции почек или печени; заболевания аутоиммунного характера; сбой в работе щитовидной железы.
- Ухудшение иммунной функции организма на местном уровне, связанной с нарушением целостности кожных покровов. Помимо стрептококкового импетиго на коже пациента, могут появиться и такие заболевания, как: экзема, дерматоз, лишай, псориаз. Подобное инфицирование носит название вторичного импетиго.
Импетиго возникает вследствие падения иммунитета
Стрептококковое импетиго у детей, равно как и у взрослых, носит стремительный характер на начальной стадии своего развития. Первым признаком наличия заболевания является появление красного пятна, на месте которого, через несколько часов образуется небольшой пузырёк (фликтен), заполненный жидкостью различной этиологии. Подобное новообразование имеет размеры до десяти миллиметров, но иногда достигает размера в два сантиметра.
Спустя неделю, подобные новообразования лопаются, жидкость выходит наружу, а на месте локализации образуется светло-жёлтая корочка. Жёлтая корочка быстро подсыхает и отпадает, на месте образуется влажное пятно, эрозийного характера. Иногда пузырьки с жидкостью не разрываются, инфильтрат рассасывается, а на месте локализации новообразования остаётся светлое пятно без пигментации.
Единичные новообразования распространяются быстрее день ото дня, срастаясь в кольцевидные очаги поражения. Патологический процесс длится на протяжении месяца.
Чаще всего от заболевания страдают: кожа лица и конечностей, кожа боковых поверхностей туловища. Положительным моментом является отсутствие рубцов и атрофии на месте заживления новообразований.
Импетиго распространяется по коже очень быстро
Стрептококковая форма заболевания проявляет себя в виде фолликулита, глубокого или поверхностного поражения волосяных фолликул. И если при поверхностном стрептококковом импетиго наблюдается множественное появление небольших гнойничков в местах расположения волосяных луковиц, то при глубоком фолликулите образуются плотные, болезненные узелки красного цвета. Иногда их диаметр достигает пяти миллиметров. Подобные новообразования рассасываются самопроизвольно без образования рубца или атрофии. Но если присутствует нагноение, то после вскрытия узелка на его месте образуется рубец небольшого размера.
Стрептодермия импетиго протекает без последствий и тяжёлых осложнений для организма инфицированного человека. Но в медицинской практике зарегистрированы случаи проникновения инфекции внутрь организма и её распространение на внутренние органы.
Инфекция может перекинуться на внутренние органы человека
Методы диагностики патологического процесса. Лечение стрептококкового импетиго и профилактика рецидива
Стрептококковое импетиго лечение которого должно быть обязательным, выполняется только после тщательного обследования. Диагностика наличия стрептодермии как у взрослых, так и у детей не вызывает трудностей. Но если присутствуют осложнения, или сопутствующие заболевания, стрептодермию можно перепутать: с фолликулитом, аллергическим контактным дерматитом или герпесом.
Диагностика наличия стрептококкового импетиго производится на основании: данных о контакте с заражёнными предметами или человеком; о сообщении эпидемической вспышки заболевания в коллективе; или на основании данных визуального осмотра. Дополнительным методом лабораторного исследования является микроскопия отделяемых пузырей и их дальнейшее бактериологическое исследование. Во время подобного исследования выделяются типы стрептококков и устанавливается их чувствительность к антибиотикам. Обязательным условием является забор материала до начала проведения терапии препаратами группы антибиотиков.
Стрептодермия по своим клиническим проявлениям дифференциально сопоставляется с такими болезнями, как:
- Отрубевидный лишай.
- Пиодермия стафилококкового характера.
- Атопический дерматит.
- Аллергический контактный дерматит.
- Герпес.
- Экзема.
- Ветрянка.
Расчесывание пузырьков при стрептодермии приводит к распространению инфекции.
Для адекватного лечения следует определить чувствительность стрептококка к антибиотикам
Стрептодермия, образованная на губах (заеда), вскрывается быстро, образуя жёлтую корку и трещины. Герпес на губах образует плотные пузыри с инфильтратом, сохраняющийся длительное время, после вскрытия пузыря не образуются трещины. Герпес, располагающийся на коже, не изменяет ей качественный состав. Его появлению предшествует сильный зуд.
Стрептодермия проявляет себя на начальной стадии покраснением кожи, зуд отсутствует или присутствует в незначительной форме.
Дифференциальная диагностика сыпи при ветрянке и пузырьков при стрептодермии имеет отличие на начальной стадии. Сыпь при ветряной оспе на стадии развития напоминает стрептодермию единичными пузырьковыми новообразованиями, но через несколько дней распространяется на всё тело. Подобные симптомы не характерны для стрептодермии, пузыри локализуются в одном месте (слизистая или кожный покров), температура тела человека не изменяется, больной чувствует себя хорошо.
При появлении любых изменений кожных покровов необходимо обратиться за помощью к специалистам, запущенная стадия стрептодермии или иного инфекционного заболевания, при отсутствии лечения спровоцирует сбой в работе внутренних органов.
При тяжёлых формах заболевания, пациенту потребуются дополнительные анализы. Врач обязательно проведёт исследование крови на общий анализ, для определения уровня лейкоцитов и выявления изменения их формулы (определить степень интенсивности присутствия инфекции в крови пациента).
При проведении дифференциальной диагностики или выявлении сопутствующих заболеваний, специалист назначает:
- Биохимию крови и ОАК.
- ОАМ.
- Посев кала на яйца глист.
- Анализ крови на ВИЧ-инфекцию.
Только все собранные данные позволят назначить правильное лечение и исключить возможность осложнений.
При тяжелых формах болезни следует сдать анализ на яйца гельминтов
Чем лечить стрептодермию и какой способ для этого выбрать определяет дерматолог. На характер и длительность лечения влияет возраст пациента и сопутствующие заболевания. Основная рекомендация для больных — соблюдение режима питания. Необходимо исключить из рациона: продукты, вызывающие аллергические реакции (шоколад, цитрусовые, бобовые); сладкие и жирные продукты; чрезмерно солёную и острую пищу.
Если у больного имеются пузыри с инфильтратом, нельзя принимать водные процедуры и пользоваться мочалками, так как это может спровоцировать распространение инфекции на здоровые участки кожи.
Лечить стрептодермию у детей важно как можно быстрее, её наличие может спровоцировать развитие вторичных заболеваний аутоиммунного характера (эндокардит, ревматизм). Основное правило при лечении — соблюдение гигиены больного ребёнка. Большинство родителей пренебрегают правилами гигиены, не стремятся продезинфицировать все предметы, с которыми контактировал ребёнок. Предпочитают просто смазывать больные участки кожи лекарственными средствами, не заботясь о последствиях. Именно это пренебрежение провоцирует развитие вторичных инфекций, и усугубление состояния больного. Поэтому очень важно соблюдать все рекомендации, предписанные врачом (применение гигиенических правил и местного лечения).
Дезинфекция очень важна в домах с маленькими детьми
К гигиеническим правилам при стрептодермии относят:
- Исключение контакта с водой на 3–4 дня. Поражённые участки нельзя мыть или смачивать водой, их протирают влажным полотенцем или ватными тампонами, смоченными в отварах трав.
- Не давать ребёнку расчёсывать больные участки. Это может спровоцировать перенос инфекции на здоровые участки тела, или инфицирование ран другими микроорганизмами.
- Завести маленькому члену семьи индивидуальное полотенце.
- Необходима собственная посуда и столовые приборы. После использования, производится тщательная обработка дезинфицирующими составами.
- Исключить мягкие игрушки на время лечения (в их пористых в волокнах могут затаиться бактерии), лучше использовать пластмассовые.
- В качестве ежедневного обязательного действия — проглаживать постельное белье ребёнка горячим утюгом.
- Обязательно обрабатывать появившиеся мелкие повреждения кожи антисептиком.
В качестве местного лечения, необходимо использовать только препараты, которые прописал врач. Это могут быть мази на основе антибиотиков и антигистаминные препараты с антисептическим действием.
Большинство правил, предписанных детям при лечении стрептодермии, подходят и взрослым. Но большинство из взрослых неохотно идёт к специалистам, предпочитая, довериться средствам народной медицины.
Почти все советы народной медицины касаемо лечения стрептодермии сводятся к применению лекарственных растений с противовоспалительным, иммуномодулирующим и антибактериальным свойством.
Для местного применения хорошо подходит настойка календулы, лечится ей просто — необходимо протирать поражённые участки кожи несколько раз в день.
Для повышения иммунитета приготавливают отвар ромашки, листьев зверобоя или корней шалфея. Прекрасно повышает иммунитет отвар шиповника. Подойдёт и эхинацея, лекарственную настойку для приёма внутрь можно купить в аптеке.
источник
Врач-педиатр о стрептодермии у детей. Как выявить (9 главных симптомов) и чем лечить заболевание у ребенка?
Существуют различные недомогания, которые возникают у детей. Но определенные из них доставляют сильное неудобство вашему ребенку и будут в особенной степени волновать вас, как родителя. Одной из таких инфекций, которая очень часто возникает у детей, является стрептодермия.
Её можно заподозрить тогда, когда вы внезапно увидите красные и зудящие волдыри на коже вашего ребенка. Именно так выглядит стрептодермия у ребенка. Дочитав нашу статью, вы будете знать о данном состоянии намного больше.
Стрептодермия — это кожная инфекция, вызванная стрептококковой бактерией. Она чаще всего возникает у детей 2-6 лет. Обычно болезнь начинается, когда бактерии попадают в дефект на коже, например, в порез, царапину или на область укуса насекомых. Инфекция проявляется в виде везикул разных размеров.
Болячки быстро перерождаются в пузырьки, отекают и лопаются. Затем на их поверхности образуется желтоватая корочка. Кластеры (скопления) волдырей могут увеличиваться, покрывая все большие участки детской кожи.
После фазы образования корки болячки оставляют красные метки, которые исчезают, не оставляя шрамов.
Младенцы часто имеют менее распространенный тип стрептодермии, с более крупными волдырями в области подгузника или в кожных складках. Эти пузыри, наполненные жидкостью, лопаются, оставляя чешуйчатое обрамление.
Стрептодермия — бактериальная инфекция. Возбудителем стрептодермии является стрептококк.

Комменсальные бактерии работают, чтобы сдерживать популяцию патогенных бактерий, производя вещества, которые токсичны для патогенов, лишают болезнетворные бактерии питательных веществ.
Но штаммы стрептококка могут использовать дефекты в коже (порезы, царапины, укусы насекомых или сыпь), чтобы вторгнуться и колонизировать, тем самым вызывая стрептодермию.
В течение примерно 10 дней после колонизации бактерий появляются пузырьки стрептодермии. Механизм развития заболевания состоит в том, что бактерии Streptococcus производят токсины, которые разрывают верхние слои кожи, вызывая образование пузырьков.
Стрептококк относится к разряду условно-патогенной флоры, то есть может находиться на коже, не вызывая заболевания.
Это грамм-положительная анаэробная бактерия, она способна выживать даже без кислорода. Выделяют пять основных классов стрептококков (А, B, С, D, G), из них β-гемолитический стрептококк группы А – основной виновник стрептодермии.
Стрептодермия может возникать как первичное или вторичное заболевание.
При первичной стрептодермии патоген проникает в организм через травмированные участки верхнего слоя кожи. Так происходит развитие воспалительного процесса. Когда ребенок играет и получает порез, царапины или укусы насекомых, которые позволяют стрептококку мигрировать с поверхности кожи в рану, это часто приводит к инфекции.
При вторичной стрептодермии стрептококковая инфекция присоединяется к уже имеющейся болезни, поразившую кожу (ветрянка, экзема, простой герпес).
Бактерии также могут колонизироваться и вызывать инфекцию на здоровой коже.
Открытые болячки зудят и иногда бывают очень болезненными. Они очень заразны. Расчесывание язв может распространять инфекцию из одного места на детской коже в другое или на другого человека. Инфекция также может распространяться от всего, к чему прикасается зараженный человек.

Бактерии процветают в жарких влажных условиях. Таким образом, стрептодермия имеет тенденцию быть сезонной, достигая максимума летом и снижаясь в холодном климате. Но в теплых и влажных климатических поясах она может вспыхивать круглый год.
Стрептодермия наиболее распространена в развивающихся странах и в бедных районах промышленных государств.
Существуют определенные факторы риска, связанные с восприимчивостью к стрептодермии.
- возраст 2-6 лет;
- раздражение кожи из-за другого болезненного состояния;
- теплые и влажные условия климата;
- плохая гигиена;
- регулярное посещение дневного стационара или школы;
- наличие дерматита;
- ослабленная иммунная система;
- посещение секций, таких как борьба и футбол, которые предполагают телесный контакт с другими детьми;
- наличие диабета;
- пребывание в многолюдном месте, что позволяет бактериям легко распространяться;
- укусы насекомых;
- поверхностная травма кожи;
- ожог ядовитого плюща или сыпь от аллергии.
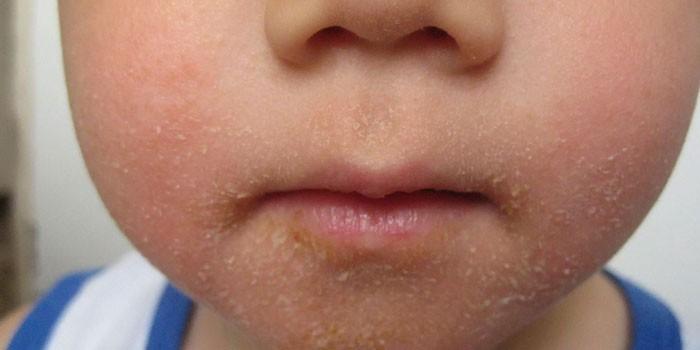
Чрезвычайно заразная и наиболее распространенная из всех форм стрептодермии. Маленькие красные пузыри появляются вокруг рта и носа, иногда на конечностях. Они вскоре разрываются, и из пузырьков вытекает жидкость либо гной, после остаются толстые желтовато-буроватые золотистые корочки.
По мере подсыхания корок формируется красная отметина, которая обычно заживает без рубцов.
В редких случаях симптомы могут быть более тяжелыми, с лихорадкой и увеличением лимфатических узлов в области челюсти и шеи. Так защитный механизм организма борется с инфекцией.
Для этого состояния характерно образование на поверхности кожи крупных пузырьков, наполненных жидкостью. Болезнь поражает как взрослых, так и детей, но обычно это наблюдается у детей 2-5 лет. При буллезном импетиго бактерии продуцируют особый тип токсина. Эти токсины уменьшают сцепление между клетками, что приводит к их отделению друг от друга между наружным кожным слоем (эпидермисом) и слоем кожи, расположенным чуть ниже (дермой).
- большие везикулы. На детской коже возникают большие волдыри. Они могут возникать на разных участках поверхности кожи. Однако чаще встречаются на руках, туловище и ногах. На ягодицах также можно встретить буллезное импетиго;
- гной. Волдыри обычно раздуты и заполнены прозрачным желтым гноем. Они безболезненные и легко травмируются, разрываясь при этом. При буллезном импетиго боль возникает редко;
- красная, зудящая кожа. Когда волдыри лопаются, освобождая жидкость, содержащуюся внутри них, область кожи, окружающая первичные пузыри, становится зудящей и красной;
- темная корочка. Первоначально пузырьки покрыты желтой корочкой. На заключительных этапах появляется темная корочка, образующаяся над пузырьками, которая в конечном итоге уходит по мере выздоровления.
При данной форме стрептодермии возникают опухшие красные пятна в наружных уголках губ ребенка.
Это может произойти на одной или на обеих сторонах рта. Воспалительное состояние может длиться несколько дней или быть хронической проблемой.

Незначительные симптомы:
- уплотнение в одном или в обоих уголках рта;
- легкое шелушение в углах рта;
- небольшой дискомфорт при открывании рта.
Умеренные симптомы:
- заметный дискомфорт в одном или в обоих уголках рта при еде или раскрытии рта;
- образование сухой/шелушащейся кожи в одном или двух уголках рта;
- незначительное покраснение и/или припухлость в углу рта.
Серьезные симптомы:
- заметный дискомфорт при еде, разговоре, при открывании и закрывании рта;
- заметные пузырьки/раны в одном или в обоих уголках рта;
- повреждения углов по краям рта, которые не заживают.
Стептококковая заеда в основном затрагивает детей, которые часто болеют, находятся под постоянным стрессом или испытывают недостаток в питательных веществах, поскольку инфекции могут легче проникать в организм, если иммунная устойчивость слаба.
Это состояние также часто развивается у детей, которые пускают слюну во время сна или еды, или у детей, которые используют пустышки, поскольку накопление слюны на уголках рта может привести к образованию трещин, вследствие чего развивается бактериальная инфекция. Те, кто грызет свои ногти или часто держит во рту свой большой палец по привычке, также более склонны к этой инфекции.
Помимо этого, дети восприимчивы к этому состоянию, потому что они весьма чувствительны к экстремальным изменениям температуры. Сухая и холодная погода приводит к растрескиванию губ, в конечном итоге благоприятствуя попаданию туда бактерии, вызывающей заболевание.
Форма, характеризующаяся раздражением кожи в любом месте тела, где есть складки кожи, которые трутся друг об друга. Эти складки создают теплые карманы, где пот попадает в ловушку, что создает плодотворную среду для размножения бактерий. Поскольку младенцы пухлые и имеют короткие шеи, у них больше этих складочек кожи, что делает крох более склонными к этому состоянию.
- сыпь красного или красновато-коричневого цвета;
- влажная, зудящая кожа;
- плохой запах;
- кожа, треснувшая или покрытая корочкой.
Опрелость может появиться в следующих местах:
- между пальцами рук и ног;
- в подмышках;
- во внутренней стороне бедра;
- в области паха;
- в шейной складке;
- меж ягодицами.
Это инфекция кожи вокруг ногтевых пластин рук и ног. Инфекция может стать серьезной неприятностью и даже привести к частичной или полной потере ногтя, если её не лечить.
Стрептококковый турниоль почти всегда возникает вокруг ногтей пальцев и быстро развивается.

Наиболее частыми симптомами являются:
- покраснение;
- припухлость;
- чувствительность и боль при касании;
- скопление гноя.
Это кожная инфекция, характеризующаяся корковыми ранами, под которыми образуются язвы. Это глубокая форма стрептодермии. Эктима отличается поражением глубоких слоёв кожи (дермы).
Подвержены дети любого возраста и пола, но малыши с ослабленным иммунитетом (например, при диабете, нейтропении, при приеме иммунодепрессантов, при наличии злокачественной опухоли, ВИЧ-инфекции) входят в особую группу риска.
Другие факторы, повышающие риск эктимы:
- плохая гигиена;
- высокая температура и влажность, например, проживание в тропических местах;
- наличие незначительных травм или других заболеваний кожи, таких как царапины, укусы насекомых или дерматиты;
- запущенная стрептодермия.
Эктима чаще всего поражает ягодицы, бедра, икры, лодыжки и стопы.
- поражение обычно начинает проявляться в виде небольшого пузыря или пустулы на воспаленной области кожи;
- вскоре пузырь покрывает твердая корка. Под этой коркой образуется затвердевшая язва, которая бывает красной, опухшей и с вытекающим гноем;
- поражения могут оставаться как фиксированными по размеру, так могут и постепенно увеличиваться до язвы диаметром 0,5-3 см;
- поражения проходят медленно, оставляя шрам;
- иногда местные лимфатические узлы становятся опухшими и болезненными.
Когда у ребенка обнаружены признаки, характерные для стрептодермии, — пятна или волдыри, то единственно верным решением является обращение к специалисту, который расскажет подробно о том, как лечить стрептодермию, назначит необходимые лекарства. Чтобы уточнить диагноз, специалист назначит сделать посев соскоба с пораженных участков кожи или содержимого волдырей
Также врач может назначить:
- общий анализ крови;
- анализ крови на ВИЧ;
- анализ для оценки уровней гормонов щитовидной железы;
- анализ кала.
Иногда стрептодермия очень схожа с другими состояниями.
- Атопический дерматит. Отличительные признаки — хронические или рецидивирующие зудящие поражения и аномально сухая кожа; у детей часто затрагивает лицо и в местах сгиба конечностей.
- Кандидоз. Для него характерны эритематозные папулы или красные влажные бляшки; поражения обычно ограничиваются слизистыми оболочками или складочными областями.
- Простой герпес. Для этого заболевания характерны сгруппированные волдыри на воспаленной основе, которые разрываются, вызывая эрозию, покрытую коркой; возможны предшествующие симптомы.
- Дерматофития. Поражения могут быть чешуйчатыми и красными со слегка поднятой «подвижной границей» или являться классическим стригущим лишаем; возможны волдыри, особенно на ногах.
- Дискоидная красная волчанка. Хорошо идентифицируемые бляшки с плотно прилегающими чешуйками, проникающие в волосяные фолликулы; очищенные чешуйки имеют вид ковровых ворсинок.
- Укусы насекомых. Папулы обычно видны на месте укуса, могут быть болезненными; возможна ассоциированная крапивница.
- Чесотка. Повреждения состоят из нарывов и мелких дискретных (изолированных) волдырей, часто в перемычках пальцев, характерен ночной зуд.
- Синдром Свита. Резкое появление болезненных бляшек или узелков со случайными волдырями или пустулами.
- Ветрянка. При ней наблюдаются распространенные по всему телу волдыри на разных этапах развития. Может быть затронута слизистая ротовой полости.
Стрептодермия обычно хорошо реагирует на правильную гигиену и местные или пероральные антибиотики. Редко стрептодермия приводит к серьезным осложнениям.
- Целлюлит. Если инфекция проникает глубоко в кожу, это приводит к целлюлиту – гнойному расплавлению подкожно-жировой клетчатки. Состояние кожи характеризуется покраснением, воспалением, вызывая лихорадку и боль. Лечение целлюлита включает прием болеутоляющих и антибиотиков.
- Каплевидный псориаз. При каплевидном псориазе на коже возникают чешуйчатые воспаленные красные пятна. Пятна появляются по всему телу. Он развивается очень редко после стрептодермии, не заразен.
- Сепсис. Глубинная стрептодермия может привести к сепсису — бактериальной инфекции крови. Эта угрожающая жизни инфекция вызывает лихорадку, учащенное дыхание, спутанность сознания, рвоту и головокружение. Требует немедленной госпитализации.
- Постстрептококковый гломерулонефрит. У почек маленькие кровеносные сосуды. Постстрептококковый гломерулонефрит развивается, когда эти кровеносные сосуды заражаются. Это приводит к повышенному кровяному давлению и темной окраске мочи, что может угрожать жизни и требует госпитализации.
- Стрептококковый синдром токсического шока. Развивается, когда стрептококки выделяют токсины, которые повреждают кожу. Этот синдром вызывает боль, высокую температуру и покраснение по всему телу. Это довольно серьезное состояние, при котором крупные части кожи просто отслаиваются от тела. Ребенку требуется срочная госпитализация и антибиотики внутривенно.
Цели лечения включают снятие дискомфорта и улучшение косметических проявлений, предотвращение дальнейшего распространения инфекции у ребенка и ее повторения.

Лечение стрептодермии обычно включает местную раннюю терапию, а также антибиотикотерапию. Антибиотики при стрептодермии у детей применяются в виде местного агента или как комбинация системных и местных форм.
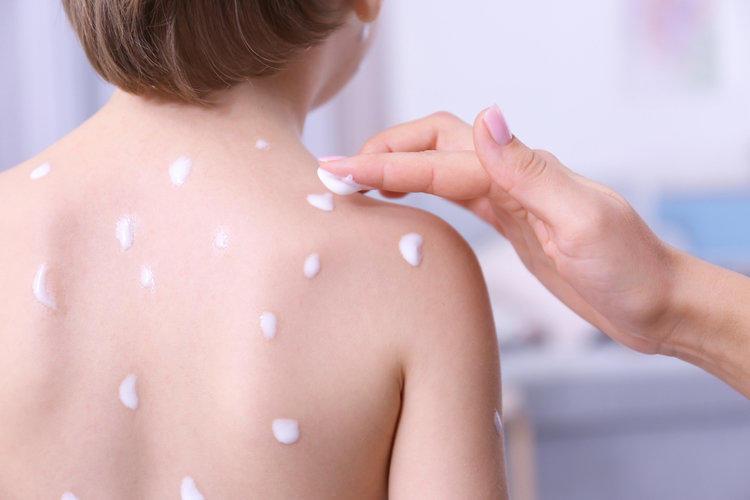
- Антисептические средства. Рекомендуется мягкое очищение, удаление желто-медовых корочек при небуллезном импетиго с использованием антибактериального мыла и мягкой губки, а также частое нанесение влажных повязок на участки, затронутые поражениями. Хорошая гигиена с антисептическими средствами, такими как Хлоргексидин, гипохлорит натрия, Генцинвиолет, поможет предотвратить передачу стрептодермии и ее рецидив, но эффективность такого лечения не доказана.
- Местные антибактериальные средства. Актуальная антибактериальная терапия считается предпочтительной для детей с неосложненной локализованной стрептодермией. Местная терапия уничтожает изолированное поражение и ограничивает распространение. Местный агент применяется после удаления зараженных корок с антисептиком и водой. Местные антибиотики в форме мазей имеют то преимущество, что применяются только там, где это необходимо. Это минимизирует резистентность к антибиотикам и предотвращает желудочно-кишечные и другие системные побочные эффекты. Недостатки местного лечения состоят в том, что оно не может искоренить микроорганизмы из респираторных путей, и применение местных лекарств при обширных поражениях затруднительно.
- Мупироцин. Мупироцин является антибиотиком, который используется местно (на коже) при лечении стрептодермии. В отличие от большинства других антибиотиков, которые действуют либо на бактериальную ДНК, либо на стенки бактерий, Мупироцин блокирует активность фермента, называемого изолейцил-тРНК синтетазой внутри бактерий. Этот фермент необходим для того, чтобы бактерии могли производить белки. Без способности производить белки бактерии умирают. Из-за своего уникального механизма действия мало шансов, что бактерии станут устойчивыми к Мупироцину из-за воздействия других антибиотиков. Для лечения стептодермии небольшое количество мази наносится на пораженную кожу, обычно трижды в день (каждые 8 часов). Область может быть покрыта стерильной марлевой тканью. Если нет улучшения в течение 3-5 суток, с врачом следует связаться, чтобы пересмотреть лечение.
- Ретапамулин. Местный антибиотик, применяемый для лечения стерптодермии. Он останавливает рост стрептококка на коже. Используйте этот препарат только на коже. Мойте руки после применения, если вы не лечите область на руках. Сначала очистите и высушите область поражения. Затем нанести немного мази на пораженный участок. Обычно это надо делать дважды в сутки на протяжении 5 дней. Вы можете покрыть обработанную область бинтом/марлей. Это предотвратит случайное попадание препарата в глаза, нос или рот ребенка. Для получения максимальной пользы это лекарство необходимо использовать ежедневно. Продолжайте применять его в течение установленного времени. Слишком ранняя остановка применения позволит бактериям продолжить рост, что вызовет возврат инфекции. Вы должны увидеть некоторое улучшение (излеченные/сухие язвы, уменьшенное покраснение) спустя 3-4 дня.
- Гентамицин. Это средство применяется для лечения незначительной стрептодермии и других болезней кожи. Гентамицин останавливает рост бактерий. Он относится к разряду аминогликозидных антибиотиков. Этот препарат в виде крема предназначен только для кожи. Перед использованием мойте руки. Очистите и просушите пораженную зону, удалите сухую, твердую кожу для увеличения контакта между антибиотиком и инфицированной областью. Затем осторожно нанесите небольшое количество лекарственного средства тонким слоем, обычно это делается 3-4 раза в стуки. Дозировка и длительность лечения зависят от состояния здоровья и реакции на лечение. Регулярно и в одинаковое время применяйте это средство. Не применяйте большие количества этого лекарства, не используйте его чаще или дольше, чем предписано. Состояние ребенка от этого не улучшится быстрее, а риск побочных реакций может увеличиться. Продолжайте использовать этот медикамент для полного лечения, даже когда симптомы пропадут спустя несколько дней.
- Банеоцин. Эта мазь от стрептодермии у детей содержит два активных ингредиента: неомицин и бацитрацин, которые являются антибиотиками. Эти антибиотики используются для избавления от стрептодермии путем уничтожения бактерий и предотвращения их роста.
Благодаря комбинации двух антибиотиков достигается широкий спектр действия и больший эффект препарата.
Банеоцин при стрептодермии у детей наносят тонко на пораженные зоны 2-3 раза в сутки.
Системная антибактериальная терапия может использоваться для тяжелой стрептодермии или когда местная терапия не приносит результата. Системная терапия также рекомендуется при возникновении нескольких случаев стрептодермии в образовательных учреждениях и семье.
Лечение в течение семи дней обычно достаточно, но оно может быть расширено, если клинический ответ недостаточен и антибактериальная восприимчивость подтверждена.
Перед назначением антибиотика врач должен исследовать образцы кожи на резистентность. Антибиотики, которые бывают наиболее эффективными, включают производные пенициллина (амоксициллин-клавулановая кислота (Аугментин)) и цефалоспориновой группы.
Эритромицин и Клиндамицин являются альтернативами у пациентов с гиперчувствительностью к пенициллину. Однако было установлено, что Эритромицин менее эффективен.
Стрептодермия у детей вызывает много симптомов: зуд, боль и дискомфорт в целом. Вы можете облегчить некоторые из этих симптомов, используя определенные домашние средства. На самом деле, многие домашние средства также помогают укрепить иммунную систему, чтобы организм ребенка мог лучше бороться с инфекцией.

- Свежие соки. Помогите детской иммунной системе бороться с инфекцией, слегка подтолкнув ее. Это могут быть овощные и фруктовые соки, богатые витамином C. Вы можете делать свежие соки, перемалывая шпинат, клубнику или папайю, чтобы завести иммунную систему ребенка.
- Необработанное зерно, фрукты и овощи. Ищите продукты с большим количеством антиоксидантов, чтобы помочь организму быстрее бороться с инфекцией. Ягоды, чернослив, нектарины, персики, банан, сладкий перец, помидоры, брокколи, чечевица, фасоль и семена льна — продукты, обогащенные антиоксидантами, которые стоит добавить к диете ребенка.
- Эфирное масло мирры. Мирра обладает противовоспалительными и ранозаживляющими свойствами. Нанесите эфирное масло мирры на язвы, чтобы облегчить, успокоить боль и дискомфорт, который испытывает ребенок. Масло ускоряет заживление поражений и язв.
- Цинк. Поговорите с врачом о применении цинка. Цинк повышает иммунитет и может оказаться спасением, если у младенца развивается стрептодермия в области подгузников. Местное применение цинка может успокоить кожу, прием цинка перорально поможет организму ребенка бороться с инфекционными бактериями. Проконсультируйтесь с врачом о правильной дозировке и узнатй, правильно ли сочетать цинк с антибиотиками. Если не желаете давать ребенку добавку цинка, включите в диету продукты, богатые цинком, такие как необработанные зерна, бобы и орехи.
- Масло чайного дерева. Масло чайного дерева обладает антисептическими свойствами. Традиционно оно используется при лечении инфекций грибковой этиологии, но его можно использовать местно для лечения почти всех видов инфекций, в том числе и стрептодермии. Оно способствует заживлению ран и помогает в прекращении распространения инфекции.
- Оливковое масло. Чешуйки и корка на коже ребенка могут вызвать дискомфорт. Вы можете использовать оливковое масло, которое является прекрасным естественным увлажняющим средством, чтобы успокоить кожу и облегчить удаление струпов и корки. Это позволит местному антибиотику проникнуть глубоко в кожу, чтобы ускорить заживление. Оливковое масло также уменьшит покраснение вокруг пузырей.
- Куркума. Во многих восточных культурах куркуму используют в качестве антибактериального и противовоспалительного средства с незапамятных времен. Вы можете нанести пасту из куркумы на раны и пузыри, чтобы обеспечить быстрое заживление. Вещество куркумин в куркуме творит чудеса и помогает ребенку быстрее избавиться от инфекции.
- Коллоидное серебро. Вы также обнаружите, что ребенок всегда касается язв и пузырей, может их расчесывать. Это обусловлено тем, что стрептодермия — зудящая инфекция. Если не помешать ребенку прикасаться к язвам, инфекция распространится на другие части туловища. Коллоидное серебро облегчает зуд и успокаивает кожу ребенка, а также подсушивает сыпь.
- Экстракт семян грейпфрута. Экстракт семян грейпфрута создан из семян и целлюлозы грейпфрута. Многие практики альтернативной медицины используют экстракт при лечении стептодермии. Вы можете использовать его местно, разбавляя водой и нанося на волдыри и язвы. Это поспособствует не только заживлению ран, но и облегчению воспаления и покраснения. Если ребенок испытывает серьезный дискомфорт, смешайте экстракт семян грейпфрута с некоторым количеством сока алоэ вера. Это охладит кожу и значительно уменьшит зуд.

Если даже у ребенка после этого все же развилась стрептодермия, необходимо сохранить остальную семью в безопасности.
После посещения врача предпримите следующие меры для предотвращения распространения инфекции.
- Вымойте зараженные участки теплой водой и мылом.
- Накройте пораженные участки не прилипающим бинтом, чтобы ребенок не царапал раны и язвы ногтями.
- Стирайте одежду ребенка, полотенце и постельное белье каждый день и отдельно от остальной части вашей стирки.
- Удостоверьтесь, что ребенок не делится своим постельным бельем, полотенцем и одеждой с другими членами семьи, особенно с меньшими братьями и сестрами.
- Подстригите ногти ребенка, чтобы предотвратить царапины и развитие вторичной инфекции
- Надевайте латексные перчатки при применении местного антибиотика и всегда тщательно мойте руки с мылом и проточной водой.
- Ребенок должен оставаться дома и не посещать образовательные учреждения, чтобы другие дети не заразились. Врач скажет вам, когда ребенок больше не заразен, прежде чем вы решите отправить его обратно в школу.
Таким образом, стерптодермия у детей может быть болезненной и дискомфортной инфекцией. Так как она очень заразна, при подозрении на стрептодермию отведите ребенка к специалисту. Ранняя диагностика и лечение сокращают цикл инфекции, а также препятствуют ее распространению.
Используйте лекарства, назначенные врачом и внимательно следите за инструкциями. Если ребенку назначены системные антибиотики, убедитесь, что он закончил курс, даже когда симптомы пропали.
Своевременное и надлежащее лечение предотвращает осложнения.
источник

