Заразность ветрянки (контагиозность) определяется текущим периодом протекания патологического процесса. Развитие заболеваний, вызванных активностью герперовируса, проходит через несколько стадий. При первичном заражении вирус сначала внедряется в нервные клетки и распространяется по организму (происходит инкубация возбудителя). По окончании этого этапа возникают характерные симптомы в виде сыпи. Продолжительность инкубационного периода ветрянки варьируется в различных пределах. Но в течение скрытого течения болезни не наблюдаются выраженные симптомы.
Ветряная оспа относится к одному из видов герперовируса. Возбудитель этого типа провоцирует у взрослых опоясывающий лишай. Чаще инфицирование происходит по воздуху либо через слюну. Причём в некоторых случаях возможно заражение возбудителем ветрянки при контакте с человеком, у которого обострился опоясывающий лишай.
В большинстве случаев инфицирование данным вирусом происходит один раз. После первичного заражения возбудитель внедряется в структуру нервной системы, из-за чего организм не может уничтожить все патогенные клетки. Однако при иммунодефиците возможно повторное инфицирование герпесом 3 типа.
Ветряная оспа отличается сравнительно высокой устойчивостью к воздействию внешней среды. За пределами человеческого организма возбудитель сохраняет жизнеспособность в течение 10 минут. Поэтому не исключена вероятность инфицирования здорового человека в случае использования предметов, с которыми контактировал носитель вируса.
Ветрянка — школа доктора Комаровского
Ветряная оспа чаще диагностируется у детей 1-12 лет. Но заразиться могут и взрослые люди, у которых в организме отсутствую антитела к данному возбудителю.
Период инкубации — это определённый временной промежуток, в течение которого активность вируса не вызывает выраженных изменений в состоянии организма. Длительность данного этапа развития заболевания меняется под воздействием различных факторов.
Период инкубации исчисляется с момента проникновения возбудителя в организм человека и до возникновения первых проявлений ветрянки. Знание о продолжительности данного этапа позволяет определить момент, когда произойдёт обострение болезни. Также информация об особенностях течения инкубационного периода при ветряной оспе предоставляет возможность предпринять превентивные (карантинные) меры по предупреждению распространения вируса среди здоровых людей.
Так, после заражения в организме запускаются механизмы, благодаря которым вырабатываются специфические антитела, подавляющие активность чужеродных агентов. Таким образом формируется иммунитет к воздействию возбудителя. И если во время инкубационного периода провести мероприятия, направленные на укрепление организма (принять иммуноглобулины либо витаминные комплексы), то можно уменьшить интенсивность проявления симптомов ветрянки. Одновременно с этим сокращается временной интервал, в течение которого на теле возникают новые пузырьковые высыпания.
Особенно актуален данный вопрос во время инкубационного периода при ветрянке у взрослых. У этой категории пациентов заболевание протекает тяжело. Если человек, не являющийся носителем возбудителя оспы, начнёт принимать витаминные комплексы и противовирусные препараты либо вакцинируется, то таким способом взрослому удастся уменьшить риски возникновения осложнений.
Продолжительность инкубационного периода при ветрянке у детей составляет две недели. Этот показатель может как увеличиваться, так и уменьшаться в зависимости от состояния иммунной системы и воздействия других факторов. Минимальный инкубационный период ветряной оспы равен одной недели. При этом у подростков первые признаки заболевания возникают в основном на 10-21 день с момента заражения. Крайне редко инкубационный период длится более трёх недель.
Ветрянка: пути передачи, инкубационный период, продолжительность
По мере того как человек становится старше, вырабатывается иммунитет к воздействию патогенных агентов. В связи с этим инкубационный период ветрянки у взрослых составляет 13-17 дней. Причём для людей старше 30 лет характерно более длительное развитие заболевания. В частности, инкубационный период развития ветрянки у взрослого человека может превышать 3 недели.
В течение указанного временного интервала у пациентов не отмечаются признаки инфицирования герперовирусом. В редких случаях на фоне ослабленного иммунитета отмечаются симптомы, более характерные для респираторных болезней:
- незначительная слабость;
- недомогание;
- слабовыраженные мышечные боли.
Эти явления возникают вследствие того, что организм начинает бороться с чужеродными агентами, из-за чего увеличивается расход внутренних ресурсов.
Помимо общего состояния иммунитета ребёнка на продолжительность инкубационного развития ветряной оспы у пациентов всех возрастных категорий влияют следующие факторы:
- концентрация вирусных частиц, проникших в организм;
- течение сопутствующих заболеваний, ослабляющих иммунитет;
- образ жизни человека;
- внешние факторы.
Последний пункт частично переплетается с предыдущим. Люди, которые большую часть времени находятся в закрытых помещениях, быстрее заражаются. Объясняется тем, что вирус остаётся в замкнутом пространстве, и даже находясь на расстоянии от носителя вируса, человек инфицируется.
Чаще заражение ветрянкой происходит весной или осенью. В эти периоды организм получает меньшее количество питательных элементов, вследствие чего защитные силы ослабевают.
Ветрянка заразна для всех людей, не являющихся носителем вируса. При этом вероятность инфицирования человека, у которого в организме отсутствуют специфические антитела к данному возбудителю, при контакте с носителем достигает 90%. Это означает, что в случае проникновения вируса сохраняются шансы на то, что иммунитет самостоятельность справится с чужеродным агентом.
Как можно заразиться ветрянкой?
Инкубационный период ветрянки у детей не считается заразным. Связано это с тем, что вирус остаётся внутри организма, не «спускаясь» до слизистых оболочек и кожи. Однако в некоторых случаях во время инкубационного развития возможна передача вируса здоровому человеку. Происходит это в основном незадолго до появления первых симптомов болезни.
В связи со сказанным необходимо выделить этапы инкубационного периода ветряной оспы:
- Начальный. На этом этапе вирус проникает в организм через слизистые оболочки органов дыхания.
- Развитие инкубации. Вирус адаптируется к новым условиям, активно размножается и распространяется по клеткам эпителия. Также на этом этапе возбудитель проникает в локальные лимфатические узлы.
- Завершающий. В этот период вирус из лимфатической системы проникает кровь, по которой распространяется по всему организму.
На последнем этапе наступает заразный период ветрянки. Вирус поражает клетки кожи, способствуя возникновению пузырьковых высыпаний. Именно на последнем этапе усиливается выработка специфических антител, воздействующих на возбудитель ветряной оспы. Поэтому завершающий период характеризуется ухудшением состояния пациента вплоть до повышения температуры тела.
Период заразности ветрянки наступает примерно за 1-2 дня до возникновения первых элементов сыпи на теле пациента. Основная опасность данного этапа заключается в том, что течение заболевания не сопровождается характерными симптомами. У детей незначительно ухудшается самочувствие (особенно под вечер).
Для окружающих ветрянка заразна с момента появления первых элементов сыпи на теле. Связано это с тем, что в пузырьковой жидкости содержатся вирусные частицы, отличающиеся повышенной активностью. В случае повреждения папул возбудитель переносится на новые участки тела либо на здорового человека.
Определённые опасения должна вызвать атипичная ветряная оспа, характеризующаяся малозаметными изменениями. При такой форме заболевания редко повышается температура тела (до 38 градусов), а на теле появляются единичные пузырьки. Причём последние в основном локализуются на волосистой части головы. Однако, несмотря на такое течение, ветряная оспа остаётся заразной для окружающих.
Самым опасным считается период, когда пузырьки вскрываются. Вирусные частицы на данном этапе попадают в воздух и легко проникает в организм других людей.
Пациент остаётся заразным для окружающих в среднем около двух недель. Вероятность инфицирования окружающих сохраняется на протяжении 5 дней после того, как появится последний элемент сыпи.
Вирус ветряной оспы перестаёт быть заразным после того, как отпадёт последняя корочка, образовавшаяся на месте сыпи. Организм на данном этапе полностью поборол вирус. При этом нужно помнить о том, что течение заболевания проходит волнообразно. Новые элементы сыпи появляются не каждый день. Поэтому, прежде чем снимать карантин, рекомендуется осмотреть ребёнка на предмет обнаружения пузырьков с серозной жидкостью.
Ветряная оспа — это заразное заболевание, которое развивается при первичном инфицировании герперовирусом 3 типа. Возбудитель, проникая в организм, в течение нескольких дней (в среднем до трёх недель) размножается в клетках. В этот период болезнь протекает бессимптомно, и носитель вируса остаётся незаразным для окружающих.
источник
Ветряная оспа – детская вирусная инфекция, которая редко поддается лечению лекарственными препаратами. У этой болезни нет возрастных ограничений, она не щадит ни новорожденных, ни взрослых и даже стариков. Учитывая, сколько длится инкубационный период ветрянки, легко оградить себя и своего ребенка от очага заболевания. Стоит ли бояться и прятаться от больных оспой детей? Неизвестность пугает молодых родителей, иногда заставляет делать необдуманные шаги в лечении. Ответ врачей однозначный – успокаивающий.
Заболевание относится к летучим вирусным со всеобщей восприимчивостью и передается путем переноса по воздуху. Особенности этой оспы:
- Ветрянка может быстро распространяться с потоком воздуха на большие расстояния. Дожить до преклонных лет и не переболеть ветрянкой очень сложно.
- Вирус погибает под воздействием солнечных лучей, нагревания и охлаждения воздуха.
- Ветряная оспа – детское заболевание, тем не менее, взрослым оно передается тоже.
- Во время заражения беременной женщины есть риск нанесения непоправимого вреда, изменяющего нормальное развитие плода.
- При заражении на шестом месяце беременности и позже ребенку передается вирус и антитела к нему. В таком случае малышу опасность не угрожает.
- В детском возрасте ветрянка протекает с легкостью, чего нельзя сказать о болеющих взрослых.
- Тяжесть течения заболевания передается по наследству. Если родитель в детстве перенес оспу с осложнением, то вероятно, что его дети тоже пострадают. Если они заразятся, то будут болеть в тяжелой форме.
При взаимодействии с больным человеком есть почти 100% вероятность заразиться ветряной оспой. Входными воротами для попадания вируса является слизистая дыхательных путей. Чтобы заразиться ветрянкой, совсем не обязательно находиться рядом с больным. Если в детском саду в параллельной группе заболел ребенок, то все дети этого заведения контактируют с больным и, вероятно, заболеют тоже. Заражение передается в инкубационном периоде ветрянки следующим образом:
- во время общения;
- при чихании и кашле;
- во время нахождения с носителем вируса в одном помещении;
- при кормлении грудью.
С момента контакта человека с вирусом ветряной оспы первые признаки заболевания появляются на 14 день. Все эти две недели, когда ребенок становится носителем возбудителя, проходят бессимптомно. Затем проявляются первые признаки:
- лихорадка до 38,5°С;
- сильная головная боль;
- слабость, сонливость;
- аппетит отсутствует;
- высыпания на коже по всему телу;
- кожный зуд на пораженных участках.
Носитель вируса ветряной оспы является прямой угрозой, заражая окружающих людей. Опасность заразить близких ветрянкой возникает с пятого дня попадания возбудителя Герпес Зостер в человеческий организм. Оканчивается этот период на пятый день после появления последних прыщиков. На это время в детских садах и школах объявляются вынужденные каникулы.
Медработники определяют, сколько дней длится карантин по ветрянке. Он устанавливается сроком на две недели. Вопрос о том, стоит ли избегать контакта с болеющим человеком ветрянкой, спорный. Многие родители и врачи рекомендуют устраивать встречи больного и здорового малыша, чтобы чадо как можно раньше перенесло этот недуг. Объясняется это тем, что дети переносят ветрянку намного легче взрослых.
Если вы не хотите подхватить ветрянку, то следует опасаться тех мест, где есть носители вируса. Детский сад устанавливает карантин, чтобы здоровые дети не заболели ветряной оспой. Если учитывать, что заражение происходит до появления первых симптомов, когда ребенок продолжает посещать учебные учреждения, то вероятность заболеть этим недугом почти 100%.
Многие используют марлевые повязки при посещении публичных мест, но это малоэффективно. Вирус Варицелла-Зостер имеет отличные проникающие способности, оградиться от него очень сложно. Если в городе объявлена эпидемия ветрянки, то этот период лучше оставаться дома. Предупреждение касается:
- беременных;
- детей до первого года жизни;
- стариков.
Узнайте подробнее, как проявляется ветрянка у взрослых — лечение в домашних условиях и симптомы заболевания.
Ролик будет интересен молодым родителям, которые не имеют понятия о том, что такое ветрянка. Узнайте, сколько дней болеют дети этим заболеванием. Педиатр расскажет о первичных симптомах, о том, какие анализы помогут выявить ветрянку в начальном периоде. Из видео вы уточните, через сколько дней проходит зуд и кожные высыпания. Ролик познавателен и информативен не только для родителей, но и медработников учебных заведений. Ответственные люди должны знать, сколько дней лечится ветрянка, чтобы правильно устанавливать карантин в школе.
источник
Ветрянка или вирус ветряной оспы, чаще всего наблюдается у детей, однако, бывает и так, что заболевание поражает взрослого человека. Как правило, дети переносят болезнь в возрасте до 12-ти лет. Инфекция не имеет особых осложнений и протекает с классическими симптомами. У
Взрослые болеют ветрянкой гораздо серьезнее, и в отдельных ситуациях вирусное заболевание может привести к летальному исходу. Впрочем, иммунная система устроена таким образом, что если в детстве человек уже перенес данное заболевание и его организм научился вырабатывать антитела к ветряной оспе, вероятность повторного заражения будет минимальной.
К сожалению, ветрянка – это не грипп и не ОРВИ. Узнать сразу о том, что ребенок или взрослый заразился невозможно. Как правило, первые симптомы заражения появляются только через 2-3 дня после контактирования с больным человеком. Возбудитель, попадая в организм, длительное время никак себя не проявляет и только через несколько дней человек узнает, что он инфицирован вирусом ветряной оспы.
Специалисты утверждают, что инкубационный период ветрянки составляет от 11 до 23 дней. Иными словами, ребенок может быть поражен вирусом ветряной оспы почти месяц, являться носителем инфекции и не знать об этом. Вследствие этого, порой даже нельзя установить, где заразился пациент и кто мог стать носителем инфекции. В случае, когда заражение ветряной оспой произошло с ребенком, выяснить очаг вируса достаточно просто. Чаще всего это происходит в местах, где дети непосредственно контактирую: в детсадах и школах. Если речь идет о взрослом человеке, то варианты могут разными.
Случается так, что родители начинают лечить своего ребенка от обычного ОРВИ, не подозревая, что столкнулись с ветрянкой. Неверное лечение может стать причиной возможных осложнений и чтобы этого избежать, необходимо правильно диагностировать заболевание. Симптомы ветряной оспы могут быть следующими:
- на коже у пациента появляется красная сыпь;
- образовавшиеся папулы постоянно и очень сильно зудятся;
- у больного ветрянкой наблюдается повышение температуры до 37 градусов;
- пациент ощущает общее недомогание: слабость, быструю утомляемость;
- лимфоузлы в области шеи увеличиваются.
Разумеется, самостоятельно ставить диагноз ветрянки в домашних условиях не стоит и лучше всего обратиться к специалисту. Вместе с тем, указанные симптомы позволят избежать неправильного лечения и возможных осложнений. Примечательно, что симптомы ветрянки схожи с первыми признаками кори, поэтому стоит быть очень осторожными, прежде чем давать ребенку какие-то лекарства.
Дополнительными показателями, позволяющими диагностировать ветряную оспу, являются симптомы сильной интоксикации, а именно:
- головная боль;
- тошнота;
- потеря аппетита;
- ломота в костях и суставах.
Впрочем, основным симптомом ветрянки продолжает оставаться появление обильной сыпи красного цвета по всему телу больного. Через некоторое время, высыпания принимают вид папул до 2 мм в диаметре и наполняются прозрачной жидкостью. Если своевременно предпринять правильные меры по лечению вируса, то через 5-6 дней сыпь пойдет на убыль и на ее месте останутся пигментные пятна, которые также постепенно пройдут без дополнительного лечения.
В отдельных случаях, вирус ветрянки может осложняться развитием конъюнктивита, стоматита, а иногда и гангренозной формой заболевания. В последнем случае папулы воспаляются, и начинается заражение крови.
Все случаи ветряной оспы условно классифицируются на основе следующих показателей:
- по механизму развития болезни: врожденный или приобретенный вирус;
- по форме: типичная, атипичная, рудиментарная, гангренозная, геморрагическая, висцеральная;
- по степени тяжести: легкая, средняя, тяжелая;
- по особенностям течения: гладкое, с осложнениями, совместно с микст-инфекцией.
У каждого типа ветрянки имеются свои симптомы, а также назначается определенное лечение. Еще и поэтому не стоит самостоятельно диагностировать болезнь, принимать различные лекарства, поскольку это может быть опасно как для взрослого, так и для ребенка.
Самой легкой считается рудиментарная форма ветрянки. Именно она чаще всего встречается у детей. Самой тяжелой является геморрагическая форма, поскольку при ней наблюдается кровоизлияние во внутренние органы больного человека.
Особую опасность для окружающих представляет носитель ветряной оспы. Дело в том, что больной может легко заразить близких, в процессе чихания или при попадании жидкости из папулы на кожу другого человека.
Несмотря на то, что инкубационный период ветрянки может составлять до трех недель, опасность заразиться ветряной оспой возникает на пятый день, после попадания возбудителя в организм человека. Завершается данный период только через пять дней с момента появления первых папул. Именно на этот срок детские сады и школы закрывают на карантин в случае появления ветрянки.
Чаще всего карантин составляет две недели, однако, вопрос о том, сколько времени необходимо избегать контакта с больным человеком остается открытым. Особенно актуален данный вопрос для родителей маленьких детей. Как считают специалисты, лучше всего перенести ветряную оспу в детском возрасте, чем заразиться вирусом уже во взрослом состоянии.
Срок инкубационного периода ветрянки зависит от индивидуального состояния организма. Чаще всего этот период равен – 10-21 дню, что равно тому времени, за который возбудитель преодолевает путь через дыхательную систему и попадает в слизистую носоглотки.
Инкубационный период ветряной оспы у взрослых пациентов условно делится на три этапа:
- Вирус попадает в организм человека. Никаких симптомов в этот период не наблюдается.
- Инфекция множится после попадания в кровь человека.
- На завершающем этапе ветрянки появляются основным симптомы заболевания, а в организме пациента появляются антитела, способные бороться с инфекцией.
О том, как можно заразиться ветрянкой, подробно написано в различной медицинской литературе. В большинстве случае характерно воздушно-капельное заражение, во время инкубационного периода. Для этого больному человеку достаточно чихнуть, чтобы инфекция передалась другому лицу. Не меньшую опасность составляет контактирование с одеждой или вещами больного пациента.
Особенно опасна ветрянка для пожилых людей, у которых иммунная система работает не так слаженно и может дать сбой. Болезнь в таком возрасте может дать серьезные осложнения и последствия. Если ветрянкой заболела беременная женщина, то вирус может передаться ее ребенку. В отдельных случаях это чревато развитием патологий у младенца.
К сожалению, заразиться ветрянкой не сложно. Это может произойти в общественном месте, в транспорте, даже на улице. Чтобы справиться с вирусом, необходимо обратиться к специалисту и следовать всем рекомендациям, которые он дал.
Чтобы избежать заболевания, стоит воспользоваться известными профилактическими мерами. Особенно актуальна данная процедура стала в связи с появлением вирусом ветрянки, потому что заболевание способно быстро принять характер эпидемии.
источник
Инкубационный период ветрянки – это период с момента попадания в организм вируса ветряной оспы до появления видимых проявлений заболевания.
Ветрянка, или ветряная оспа – это острая вирусная инфекция с высокой заразностью. Ее течение характеризуется интоксикацией, поражением эпителия кожи и слизистых оболочек, которое проявляется как папулезно-везикулярная сыпь.
Ветрянка относится к неуправляемым инфекционным заболеваниям, причем распространителем вируса является больной человек, который опасен с начала болезни и в течение 5 дней после появления последних пузырьков. Особенно заразен больной в период высыпания.
Возбудитель ветряной оспы – Varicella Zoster – ДНК-содержащий вирус, относящийся к герпесвирусу человека третьего типа. Больше всего вирусных частиц содержится в пузырьках в первые 3–4 дня болезни, потом их количество резко уменьшается, и после 7 дней вовсе не выявляются в организме больного.
Вирус не способен размножаться вне человеческого организма, во внешней среде выживает около 10 минут. Заразность инфекции связана с летучестью ее возбудителя – может разноситься воздушным потоком на расстояние до 20 метров.
Частота случаев инфицирования зависит от времени года, особенностей иммунитета в зимний и весенний периоды, что связано с дефицитом витаминов, минералов, снижением физической активности и инсоляции.
Ветрянка является чрезвычайно контагиозным заболеванием, восприимчивость достигает 100%. Данная инфекция встречается повсеместно, причем основную группу риска составляют дети от 1 до 10 лет (приблизительно 80% случаев). Самый высокий уровень заболевания приходится на возраст 3–4 года. К 15 годам около 85% населения успевают перенести инфекцию и приобрести иммунитет.
Среди сельских жителей случаев инфицирования ветрянкой почти в 2 раза меньше в сравнении с городскими. Частота инфицирования зависит от сезона, возрастает в осенне-зимний период и составляет приблизительно 70–80% общего числа пациентов.
Передача инфекции осуществляется несколькими путями:
При разговоре, кашле, чихании, поцелуях
При попадании слюны больного или содержимого пузырьков даже на неповрежденную кожу
Плод может заражаться в утробе матери, заболевшей в этот период
Ветряная оспа протекает в 4 периода:
- инкубационный (скрытый);
- продромальный;
- период высыпания;
- период образования корочек.
Длительность периода инкубации ветрянки составляет от 10 до 21 дня. В это время происходит размножение частиц возбудителя, наблюдаются иммунологические изменения, которые нарушают нормальное функционирование тканей, органов.
В организм человека инфекция проникает через слизистую оболочку верхних дыхательных путей. В пораженных вирусом клетках обнаруживаются сферические эозинофильные образования в ядрах (тельца Тиццера).
При разрушении клеточных ядер эти тельца попадают в цитоплазму. Объединение клеточных вакуолей приводит к образованию везикул (пузырьков). Пузырьки состоят из маленьких полостей, которые сливаются при наполнении жидкостью.
Varicella Zoster во время инкубационного периода ветряной оспы размножается на слизистых оболочках, затем, в продромальном периоде, попадает в кровь. С током крови вирус распространяется по всему организму, при этом ветряная сыпь появляется на коже повсеместно.
В основе механизма развития заболевания лежит нарушение реакций клеточного иммунитета. Размножение вируса в иммунных клетках (нейтрофилах, лимфоцитах, моноцитах, макрофагах) приводит к иммунодефициту по Т-клеточному типу.
Механизмы подавления защитных реакций направлены на снижение активности фагоцитоза, подавление активности иммунных клеток-киллеров. На фоне подавления системы иммунитета могут развиваться тяжелые формы ветряной оспы.
Мишенями для инфекции выступает в основном кожный покров и слизистые оболочки. Как правило после того как сыпь сходит, на слизистых оболочках не остается рубцов, что объясняется неглубоким поражением эпителия.
Вирус ветрянки не только дерматотропный, но и нейротропный, то есть способен поражать нервные клетки, что часто проявляется в нарушениях со стороны нервной системы. Реже поражается печень, легкие, почки.
Основными признаками ветрянки у больных являются:
- повышенная температура тела (до 38 °C, реже – до 40 °C);
- слабость;
- головная боль;
- обильная сыпь.
Высыпания распространяются по коже лица, спины, торса, волосистой части головы, а также на слизистых оболочках полости рта. Частым симптомом является зуд кожных покровов.
Типичные элементы сыпи – это везикулы, их размер варьирует от 1 до 5 мм. Отдельные крупные элементы могут иметь специфическое углубление в центре. Каждый элемент визуально изменяется на протяжении 3–6 дней.
Вначале возникает пятнышко, которое быстро превращается в пузырек с прозрачным содержимым, затем в течение нескольких часов он лопается. После этого формируется язвочка, которая в дальнейшем подсыхает, и на коже остается корочка. Через 5–7 суток корочка отпадает.
Инкубационный период ветрянки у взрослых протекает так же, как у детей. Симптомы заболевания у обеих возрастных групп похожи. Часто площадь высыпаний у взрослых больше, сыпь сопровождается сильным зудом.
Хотя уровень заболеваемости взрослых людей ветрянкой достаточно низкий, у них выше риск возникновения тяжелых осложнений, а в некоторых случаях – даже летальных исходов.
Группу риска с осложненным течением ветрянки составляют лица с поражениями клеточного иммунитета (ВИЧ-инфицированные, больные сахарным диабетом, бронхиальной астмой, острым лейкозом).
Дифференциальная диагностика ветрянки основывается на совокупности анамнестических (контакт с больным), клинических (везикулярная сыпь, интоксикация, гипертермия) и лабораторных данных.
Наиболее точными и достоверными диагностическими методами являются:
- микроскопия: исследование содержимого везикул;
- иммуноферментный анализ: определение антител в крови больного;
- полимеразная цепная реакция: определение ДНК вируса в организме.
Лечение больных ветряной оспой проводится в домашних условиях. В стационар направляются пациенты с тяжелым течением болезни, осложнениями и сопутствующими заболеваниями. Детям необходимо соблюдать постельный режим сроком до недели.
Осложнения при ветряной оспе подразделяют на первичные и вторичные. Первичные непосредственно связаны с действием вируса:
- пневмония;
- энцефалит;
- менингоэнцефалит;
- геморрагический нефрит;
- тромбоцитопеническая пурпура;
- стенозирующий ларингит;
- синдром Рея.
- абсцессы;
- флегмоны;
- лимфадениты;
- рожистое воспаление.
Профилактические меры носят общий и специфический характер. Общая профилактика включает выявление и изоляцию больных, проветривание и влажную уборку помещения. Карантин длится три недели (21 день).
Специфическая профилактика заключается в вакцинации ослабленным вирусом ветряной оспы, благодаря чему на данный момент удалось снизить уровень заболеваемости и госпитализации во всем мире почти на 90%.
Предлагаем к просмотру видеоролик по теме статьи.
Образование: Ростовский государственный медицинский университет, специальность «Лечебное дело».
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его «мотор» остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Наши почки способны очистить за одну минуту три литра крови.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Первая волна цветения подходит к концу, но на смену распустившимся деревьям уже с начала июня придут злаковые травы, которые будут тревожить страдающих аллергие.
источник
Инкубационный период ветрянки у взрослых – это срок с момента заражения до появления первых симптомов. Вирус ветряной оспы попадает в организм при контакте с больным человеком, то есть воздушно капельным путем, или же передается через предметы общего пользования (посуда, полотенца).
Симптоматика проявляется не сразу, а спустя какое-то время после контакта с носителем, поэтому человек даже не подозревает о том, что заражен.
Далее рассмотрим срок адаптации вируса, от чего зависит его длительность, этапы, а также какие процессы происходят в организме взрослого человека в это время.
Инкубационный период ветрянки у взрослого длится от 10 дней до 3-х недель. В редких случаях составляет всего лишь неделю. Спустя это время появляются первые признаки ветрянки: сыпь на одной части тела, которая быстро распространяется по всей поверхности кожи, зуд, повышение температуры, слабость.
Во время инкубации человек уже является заразным, еще до появления вышеуказанной симптоматики. Примерно на 5-й день после заражения он начинает распространять вирус. Ветряной герпес по своей природе является «летучим», поэтому так велика скорость его распространения. Во внешней среде он практически не живет, для размножения ему необходимо попасть в организм.
Полторы-три недели – это средний показатель длительности инкубационного периода у взрослых. Конкретная его продолжительность зависит от следующих факторов:
- Возраст: чем старше человек, тем раньше проявляется симптоматика.
- При заражении во время беременности симптомы проявляются быстро, так как иммунитет при вынашивании ребенка сильно ослабевает.
- Общее состояние иммунитета: сильный иммунитет способен длительное время сдерживать вирус и его проявления.
- Хронические заболевания в анамнезе. Так, при наличии ВИЧ или аутоиммунных патологий ветряная оспа проявляется быстрее и длится дольше.
-
Место заражения, а также количество вируса, попавшего в организм. В закрытом помещении количество вируса герпеса проникает в дыхательные пути больше, нежели на улице. Также при тесном контакте с носителем передается максимум патогенных клеток. В этом случае инкубационный период при ветряной оспе протекает длительностью 7-25 дней.
Ни один врач не способен предсказать, как быстро проявится вирус.
Само заболевание протекает в 3 этапа: инкубационный, продромальный (за пару дней до появления первых симптомов) и завершающий (рековалесцензия). При этом инкубационный период ветрянки у взрослых также проходит несколько стадий:
- Начальный. Возникает сразу же после контакта с носителем вируса. При этом подразумевается, что у носителя уже присутствует выраженная симптоматика. Спустя 3 дня вирус адаптируется в новом организме.
- Кульминационный, при котором герпес активно размножается, попадает в кровь и разносится по всему организму. Сначала поражаются слизистые оболочки, затем остальные клетки и ткани.
- Завершающий. Поражаются клетки кожи, из-за чего и появляются высыпания. На этом этапе также поднимается температура, что говорит о распространении герпеса по всему организму и «подключении» иммунитета для борьбы с ним.
В редких случаях ветрянка протекает практически бессимптомно. Появляется лишь незначительное количество высыпаний на коже головы, обнаружить которые сразу не удается из-за волос. Такое течение болезни среди взрослых встречается редко и говорит о наличии сильного иммунитета.
Можно ли заразиться ветряной оспой от больного в инкубационный период зависит от многих факторов. По общему правилу, носитель вируса заразен к концу инкубации, за несколько дней до появления первых симптомов, и продолжает быть заразным еще примерно 5 дней после появления последнего пузырька на коже. Иногда можно подвергнуть заражению другого человека в середине инкубации заболевания.
Точный срок, когда можно заразиться ветрянкой, определяется датой контакта с носителем. То есть, если человек находился в достаточной близости от болеющего ветряной оспой, и есть все основания полагать о возможности заражения. Однако т. к. вирус передается и на расстоянии нескольких метров, зачастую о заражении становится известно только после появления симптоматики.
источник
Ветряная оспа – часто встречающееся заболевание инфекционного характера. Преимущественно оно поражает детей в возрасте от 1 года до 12 лет. У грудных малышей ветрянка встречается редко, мать передает младенцу свой иммунитет в период внутриутробного развития и при ГВ.
Коллективы в дошкольных и школьных учебных заведениях – отличная среда для циркуляции вируса. Остановимся подробнее на механизме его распространения, выясним, сколько заразен ребенок при ветрянке и как передается ветрянка у детей.
Из этой статьи вы узнаете
Ветряная оспа развивается в результате проникновения в организм вируса под названием Varicella Zoster. Это разновидность простого герпеса, имеет собственную ДНК и липидную оболочку. Благодаря значительному размеру варицеллу видно в обычный световой микроскоп. Поэтому с диагностикой проблем не возникает даже без проведения специального анализа.
Подобно герпесу, однажды попав в организм человека, возбудитель ветрянки остается там навсегда. Он находится в нервных клетках спинного мозга в неактивном состоянии, может проявляться при значительном ослаблении иммунной системы.
Если это случилось, человек повторно болеет ветряной оспой или другой формой – опоясывающим лишаем. Происходит это редко благодаря активной выработке антител в период болезни, достаточно один раз переболеть, чтобы сформировался пожизненный иммунитет.
Ветрянка у взрослых нечастое явление, по статистике, 75% людей получают иммунитет в детстве. Если человеку не посчастливилось попасть в это число, то вероятность заболеть велика. Это объясняется чрезвычайной контагиозностью и патогенностью вируса, близкой к 100%.
Срок жизни варицеллы зостер во внешней среде – не более 15 минут. Точное время зависит от параметров микроклимата. При высокой температуре и под ультрафиолетовыми лучами вирус гибнет быстрее. Этого времени достаточно, чтобы ветрянка распространилась на расстояние 20–30 метров, инфицируя находящихся рядом людей и прохожих.
Варицелла относится к летучим вирусам, способным передаваться воздушно-капельным путем. При разговоре или чиханье инфекция разлетается по воздуху, попадая на слизистую дыхательных путей человека, находящегося в зоне ее распространения. Сыпь при ветрянке тоже источник заражения, из ранки вирус попадает в воздух.
Реже заболевание передается контактным путем. В этом случае инфекция распространяется через одежду, предметы обихода, руки, постельное белье. Это возможно, если тесно общаться с больным, например в семье. Если старший брат или сестра болеют, младший брат со 100-процентной гарантией заразится через игрушки, полотенце, мягкую мебель и прочее.
Многие родители задаются вопросом, можно ли заразиться ветрянкой на улице? Можно, если ребенок находится от больного на расстоянии не более 20–30 метров. Вероятность заболеть на улице ниже, чем в квартире, из-за открытого пространства, ветра и воздействия солнечных лучей.
Если заболеет беременная женщина, возможно внутриутробное инфицирование ребенка, вирус проникает через плаценту. Поэтому будущим мамочкам стоит уберегаться от общения с переносчиком ветряной оспы. При посещении общественных мест нужно защищаться при помощи марлевой повязки.
Важно! Основной вариант передачи инфекции – по воздуху, чтобы заболеть, достаточно короткого пребывания рядом с больным, даже без тесного контакта.
Вот, что говорит об этом доктор Комаровский:
Продолжительность инкубационного периода болезни составляет от 7 до 23 дней, сколько времени он длится, зависит от следующих факторов:
- Возраст больного. У деток инкубационный период меньше, обычно не больше 14 дней, у грудничков – неделя. У подростков и взрослых может длиться более 3 недель. Это объясняется зрелостью иммунной системы. У людей старшего возраста иммунитет уже сформирован, поэтому сопротивляется вирусу лучше.
- Общее состояние организма. У человека с ослабленным иммунитетом вирус развивается быстрее. К группе риска относятся беременные женщины, люди пожилого возраста, ВИЧ-инфицированные. Осторожными следует быть кормящим мамочкам, от них может заразиться младенец, у него иммунная система еще не функционирует в полную силу.
- Число возбудителей, попавших на слизистую оболочку дыхательных путей, также определяет, как долго будет развиваться ветрянка. Чем теснее и дольше контакт с носителем, тем больше микробов попало в организм, соответственно, и болезнь будет развиваться быстрей.
Заболевание протекает в три этапа:
- инкубационный – с момента контакта с больным в первый раз до начала проявления признаков ветрянки;
- продромальный период – с момента появления характерных симптомов заболевания (лихорадка, головная боль, ломота в теле), длится не более 1–2 дней;
- активное проявление болезни, на этой стадии происходит появление папул с жидкостью, затем они лопаются и высыхают, образуя корочку, заканчивается период после полного выздоровления ребенка.
Инкубационный период в медицине условно делят на следующие стадии:
- Начальная стадия. Вирус попадает на слизистые оболочки ребенка, преодолевает сопротивление организма, размножается и распространяется на другие органы.
- Стадия развития. Характеризуется проникновением инфекции в лимфатические узлы, где происходит окончательная адаптация и начинается активное размножение.
- Завершающая стадия. После накопления необходимого количества вирусов они проникают в системный кровоток, разносятся по всему организму. Именно в этот период начинается усиленная выработка антител. Конец этого этапа можно распознать по появлению характерных симптомов болезни.
Вирус начинает выделяться в окружающую среду в последние дни инкубационного периода. В это время симптомы заболевания отсутствуют или слабо выражены и напоминают ОРВИ. В этом заключается основное коварство болезни. Ребенок внешне здоров, но уже заразен, видимых причин переставать посещать общественные места нет.
Учитывая, что продолжительность инкубационного периода величина непостоянная, точно определить, когда начнется распространение вируса, невозможно. В лучшем случае родителям известно о контакте с носителем ветряной оспы. Они могут оградить ребенка от посещения детских коллективов и общения со сверстниками на ближайшие три недели. В противном случае избежать заражения сложно.
Давайте разберемся, когда ветрянка перестает быть заразной. Ребенок становится заразным в последние день–два инкубационного периода, а через пять дней после последнего высыпания он уже не является переносчиком болезни.
Определить начало заразного периода сложно, для этого надо точно знать дату контакта с больным. В течение десяти–четырнадцати дней после получения вируса ребенок незаразный. Далее стоит ограничить общение с другими детьми, даже если симптомы не начали проявляться.
Возвращаться в детский коллектив можно после полного заживления ранок. Даже если прошло более пяти дней со дня появления последней папулы, есть риск вторичного инфицирования эпителия.
Таким образом, период, когда ребенок заразен, длится от двенадцати до семнадцати дней – в зависимости от течения заболевания. Он включает: два дня до появления сыпи, активный период – от пяти до девяти дней и пять дней после возникновения последнего прыщика.
Важно! В случае отсутствия температуры с заразным ребенком можно гулять на улице, избегая контакта с другими людьми.
Чтобы снизить заболеваемость этой опасной болезнью в детских учреждениях (садиках, школах, больницах, секциях), применяют карантинные мероприятия. Предусмотрен следующий порядок действий:
- карантин начинается с момента постановки диагноза «ветряная оспа» первому заболевшему малышу;
- больной ребенок находится под наблюдением врача-педиатра, лечение проводят в домашних условиях, при тяжелом течении заболевания возможна госпитализация в боксированное инфекционное отделение, где медики могут контролировать, как малыш будет выздоравливать;
- заболевшие дети находятся в изоляции, им запрещают посещать детский коллектив и контактировать со здоровыми сверстниками до полного выздоровления;
- руководитель организации подписывает приказ с указанием, почему и на какое время объявлен карантин, в обязательном порядке уведомляется СЭС;
- срок карантина – 21 день, если начинает болеть другой ребенок, отсчет начинают заново, с даты последнего посещения коллектива вновь заболевшим, карантин может не прекращаться на протяжении нескольких месяцев;
- в период карантина проводится дополнительное проветривание, дезинфекция помещений и игрушек, ограничивается передвижение детей, все занятия проходят в одном месте, чтобы избежать распространения ветрянки на другие группы или классы;
- родителей уведомляют о введении карантина, размещают соответствующие объявления на видном месте;
- решение о дальнейшем посещении детского учреждения здоровыми детьми принимают родители.
Предотвратить заражение помогут следующие меры:
- Самый результативный способ – исключить общение с больным. На практике сделать это сложно, потому что человек способен инфицировать окружающих до того, как начали появляться характерные симптомы. Бывает даже бессимптомное течение болезни.
- Необходимо изолировать больного от коллектива, ввести карантин в детских садах, школах, больницах.
- Соблюдение правил гигиены при уходе за больным поможет обезопасить от инфицирования здоровых членов семьи. Надо ежедневно менять нательное белье и постельные принадлежности, выделить ребенку отдельную посуду, стирать его вещи отдельно.
- Хорошим способом профилактики является вакцинация от ветрянки. Разрешено прививать детей с года. При помощи введения ослабленного вируса вырабатывается иммунитет к ветрянке, дети не болеют или переносят заболевание в легкой форме. Прививка – это отличный выход для взрослых, так как они переносят болезнь тяжело, высок риск осложнений. Вакцинация может быть плановой или экстренной. Срочную прививку делают в течение 72–96 часов после общения с заболевшим человеком.
- Беременным женщинам и людям с иммунодефицитом в случае общения с носителем вируса ветрянки экстренно вводят иммуноглобулин. Препарат содержит живые антитела, способные ослабить вирус, болезнь при этом протекает бессимптомно.
- Для ослабления вируса можно в инкубационный период начать применение «Ацикловира» – противовирусного препарата для борьбы с герпесными инфекциями. Недостаток такого метода – низкая иммунная реакция организма на вирус может привести к вторичному заражению.
Иногда родители специально провоцируют общение ребенка с больным ветряной оспой. Это делают, чтобы избежать болезни во взрослом возрасте. Чтобы заболеть ветрянкой, достаточно провести 15 минут рядом с заразным малышом, и результат обеспечен.
Насколько это оправданно, судить сложно, в детском возрасте заболевание действительно легче переносится. Но предугадать результат таких действий невозможно, родителям не дано контролировать, как будет протекать болезнь.
Учитывая, что около 75% детей и так переносят ветрянку в детстве, а остальные 25% могут сделать прививку, все-таки не стоит специально заражать ребенка. Эти методы – скорее отголоски прошлого.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/vetryanka_inkubacionnyj_period.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
источник
Ветрянка у взрослых — симптомы (фото) и как лечить. Первые признаки, инкубационный период и лечение без зеленки
Ветряная оспа — острая инфекция с лихорадкой и характерной сыпью в виде пузырьков. Вызывает ее вирус Varicella Zoster, который передается воздушно-капельным путем и распространяется на большие расстояния, заражая практически каждого, кто с ним встречается.
Взрослые болеют ветрянкой редко, но тяжело. Высокий риск осложнений увеличивает летальность в 30-40 раз по сравнению с детьми. Заражение во время беременности опасно развитием у плода врожденных аномалий, тяжелой ветрянки новорожденных или внутриутробной гибелью плода. Чтобы оградить себя от тяжелых последствий, каждый взрослый должен уметь распознавать первые симптомы ветрянки, знать о путях распространения и методах профилактики.
Varicella zoster virus (VZV) относится к вирусам герпеса 3 типа и вызывает два заболевания: ветрянку и опоясывающий герпес (лишай). Микроорганизм имеет диаметр 120-150 нм, по антигенному составу и патогенным свойствам похож на вирус простого герпеса. Ядро, содержащее молекулу ДНК, окружено двумя белковыми оболочками, поверх которых расположен липидный слой со специфическими антигенами.
Вирус ветрянки погибает при температуре 60 °С в течение 30 мин. Даже малые дозы ультрафиолетового и рентгеновского облучения действуют на микроорганизм губительно. Чувствителен к дезинфектантам, особенно гипохлориду натрия. Хорошо сохраняется при низких температурах, выдерживает повторные замораживания и оттаивания.
Попадая с воздухом в бронхи и легкие, возбудитель ветрянки оседает и размножается на эпителии слизистой оболочки. По кровеносным сосудам вирус мигрирует в кожу и разрушает эпидермис, образуя большие многоядерные клетки. Характерные проявления сыпи возникают в результате расширения капилляров, местного отека и отслоения верхнего слоя кожи.
Заразиться можно только от человека, страдающего ветрянкой или опоясывающим герпесом. Вирус передается по воздуху в составе мельчайших капелек жидкости. Во время разговора, смеха, чихания, кашля пузырьки лопаются и возбудитель рассеивается по помещению в виде аэрозоля. Вирус распространяется в радиусе 20 м по коридорам, в соседние комнаты, на верхние и нижние этажи, легко проникает в вентиляционные системы. Высокая заразность и выживаемость обеспечивают массовые вспышки заражений, особенно в больших коллективах.
p, blockquote 8,0,0,0,0 —>
- основной — воздушно-капельный;
- контактный — перенос содержимого пузырьков сыпи на кожные и слизистые покровы здорового человека;
- пылевой — вдыхание взвеси вирусных частиц, попавших на постельное белье, одежду, предметы окружающей среды.
Период заразности больного ветрянкой человека начинается за двое суток до появления высыпаний и заканчивается через 3-5 дней после исчезновения последнего элемента . При отсутствии иммунитета восприимчивость к инфекции составляет более 90%. Наиболее опасны легкие и стертые формы, при которых ветряная оспа остается нераспознанной и больные продолжают заражать окружающих.
Заразиться можно только при личном контакте с больным человеком, в том числе во время инкубационного периода, когда симптомов заболевания еще нет. Контактируя с третьими лицами (то есть с тем, кто был в контакте с больным, но сам здоров), невозможно.
Общение с человеком, у которого последние высыпания были 5 дней назад и нет новых элементов за это время, безопасно — вируса в его организме уже нет.
Заболеваемость ветрянкой возрастает в холодный период года. С декабря по апрель регистрируется более половины всех случаев. Сезонность обусловлена особенностями иммунитета зимой и весной в условиях дефицита витаминов и минералов, снижения физической активности и недостатка солнечного света.
Согласно Международной классификации болезней (МКБ-10), ветряная оспа относится к классу В01. Выделяют клинические формы с серозным менингитом, энцефалитом, пневмонией, без осложнений, врожденную ветряную оспу.
По характеру течения и степени проявления симптомов ветрянка бывает:
p, blockquote 15,0,0,0,0 —>
- типичная:
- легкая;
- среднетяжелая;
- тяжелая;
- атипичная:
- рудиментарная (стертая);
- геморрагическая;
- буллезная;
- гангренозная;
- генерализованная (с поражением внутренних органов).
У взрослых тяжелые и среднетяжелые формы наблюдаются более чем в 90% случаев. Течение ветрянки бывает гладкое и негладкое (с осложнениями, присоединением вторичной инфекции, обострением хронических заболеваний). У детей инфекция протекает намного легче (см. подробнее «Ветрянка у детей») .
Типичная картина ветрянки включает инкубационный и начальный (продромальный) периоды, разгар заболевания и выздоровление. При стертой форме температура тела может оставаться в норме или повышаться до субфебрильных значений, сыпь проявляется в виде нескольких элементов и не вызывает дискомфорт.
В зависимости от количества возбудителя, попавшего в организм, инкубационный период длится от 10 до 21 суток, в течение которых клинические симптомы отсутствуют, но человек может выделять вирус. Ветрянка становится заразной с конца инкубационного периода. Первые признаки инфекции:
p, blockquote 18,0,0,0,0 —>
- температура тела 37-39 ºС и выше, головная боль;
- иногда беспокоит насморк, кашель, болит горло;
- общая слабость, вялость, сонливость, снижение аппетита;
- тошнота, рвота, учащение стула;
- боль в животе и пояснице.
Начальная стадия ветрянки длится 1-4 дня, затем в течение 2-8 суток появляется сыпь с сильным зудом. Одновременно по соседству располагаются высыпания на разных стадиях развития (ложный полиморфизм), так как ежедневно происходит подсыпание новых элементов. Количество их может достигать нескольких сотен. Температура держится до 10 дней.
Таблица — Динамика изменения сыпи при ветрянке
p, blockquote 20,0,0,0,0 —>
| Название | Характеристика |
| Пятно | Диаметр — 1-4 мм. Цвет красный или розовый. Сначала поражается голова и шея, затем лицо, туловище и конечности. |
| Папула | Узелок без полости, возвышающийся над поверхностью кожи (прыщ). |
| Везикула | Круглый или овальный пузырек размером 1-6 мм, содержащий прозрачную или мутную жидкость. Трансформируется из папулы в течение нескольких часов. Стенки пузырька спадаются при проколе. |
| Пустула (гнойничок) | Наблюдается в случае присоединения бактериальной инфекции у половины взрослых с ветрянкой. После заживления остаются неглубокие рубчики. |
| Корочка | Образуется в результате подсыхания везикул, имеет бурый, желтый или коричневый цвет. Отпадает на 7-12-й день, не оставляя следа. |
Пузырьки на слизистых оболочках рта, глотки, гортани и трахеи вскрываются с образованием поверхностных эрозий (язв), покрытых бело-желтым налетом, и заживают в течение 2-4 дней. У трети пациентов развивается конъюнктивит.
Поражение половых органов при ветрянке сопровождается сильной болью, зудом, отечностью, жжением при мочеиспускании. У мужчин пузырьки располагаются на головке полового члена, по ходу мочеиспускательного канала. Ветрянка может вызвать уретрит, простатит, баланопостит. Контакт с одеждой повреждает везикулы, способствует образованию язвочек и обширному поражению паховой области. У женщин вирус локализуется на больших и малых половых губах, во влагалище.
Ветрянка сопровождается увеличением и воспалением лимфатических узлов (лимфаденитом). Вовлекаются преимущественно шейные, затылочные и подчелюстные лимфоузлы. Кожа на месте поражения краснеет, появляется припухлость и болезненность при прощупывании.
Ведущую роль в борьбе с ветрянкой играет клеточный иммунитет. Недостаточность защитной функции Т-лимфоцитов снижает вероятность успешного уничтожения вируса. У людей с нарушениями иммунной системы заболевание приобретает тяжелое течение с поражением внутренних органов.
Риск развития атипичных и тяжелых форм ветрянки повышается при следующих состояниях:
p, blockquote 26,0,0,0,0 —>
- ВИЧ-инфекция;
- лейкозы, онкологические заболевания;
- трансплантация органов;
- сахарный диабет;
- бронхиальная астма;
- аутоиммунные болезни;
- системные поражения соединительной ткани (ревматоидный артрит, красная волчанка).
В группе риска находятся лица, получающие терапию кортикостероидами, цитостатиками, иммунодепрессантами. Препараты подавляют клеточный иммунитет снижают способность организма ликвидировать вирус.
Таблица — Атипичные формы ветрянки у взрослых
p, blockquote 28,0,1,0,0 —>
| Название | Особенности |
| Буллезная | Везикулы более крупные (2-3 см), дряблые. На месте вскрытых пузырей образуются мокнущие язвы. После длительного заживления (3-4 недели) остаются буроватые пятна. |
| Геморрагическая | Развивается при ветрянке на фоне лейкозов и болезней крови. На 2-3 день содержимое пузырьков окрашивается в красный цвет, появляются кровоизлияния на коже и слизистых оболочках. На месте везикул образуются черные корочки с некрозом кожи. |
| Гангренозная | Воспаленный пузырек, наполненный кровью, увеличивается в размерах, вскрывается и покрывается темной коркой. После отторжения остается глубокая эрозия с неровными краями. Несколько язв соединяются между собой, дно доходит до мышц и сухожилий. Заживление происходит медленно. |
| Генерализованная (висцеральная) | На фоне ветрянки с высокой лихорадкой и симптомами интоксикации (головная и мышечная боль, слабость, рвота, отсутствие аппетита) поражаются внутренние органы — легкие, печень, поджелудочная железа, головной мозг, почки, надпочечники, селезенка. |
У половины взрослых, заболевших ветрянкой, наблюдается осложненное течение заболевания. В группе риска находятся ослабленные лица с иммунодефицитом и получающие иммуносупрессивную терапию. Летальность достигает 10-12%, поэтому для взрослых это инфекция опасна, от нее можно умереть.
Основные группы осложнений ветрянки у взрослых:
p, blockquote 30,0,0,0,0 —>
- присоединение бактериальной инфекции кожи и слизистых оболочек с формированием стрептодермии, абсцесса, флегмоны, рожистого воспаления, стоматита, кератоконъюнктивита;
- поражение внутренних органов (пневмония, гломерулонефрит, гепатит, миокардит, артрит);
- неврологические нарушения (серозный менингит, энцефалит, миелит, радикулит, неврит лицевого и зрительного нервов);
- иммунная тромбоцитопения — снижение количества тромбоцитов с развитием кровотечений, подкожных кровоизлияний.
Около 20% осложнений ветрянки у взрослых приходится на пневмонию. Симптомы появляются на 3-5-й день болезни. Первые признаки — боль в груди, одышка, кашель с кровавой мокротой, температура тела поднимается до 40 °С.
Энцефалит при ветрянке характеризуется тяжелым течением и множественными поражениями коры больших полушарий, мозжечка, ствола мозга. На 5-7-й день заболевания появляется сильная головная боль, головокружение, рвота, нарушение координации движений, мышечная слабость, нистагм (непроизвольные движения глазами), расстройства сознания, судороги.
У 50% больных ветрянкой наблюдается пустулезная форма сыпи с развитием лихорадки 39-40 °С и обильным гнойным поражением кожи (пиодермией), требующим дополнительной антибактериальной терапии. После нее остаются рубцы и шрамы, которые затем можно смазывать различными гелями (например, Контратубекс) и мазями для уменьшения их выраженности.
После выздоровления возбудитель ветрянки сохраняется в нервных узлах спинного и головного мозга. У 80-90% людей инфекция не проявляется в течение жизни. Ослабление организма (травма, стресс, пожилой возраст, переохлаждение, снижение иммунитета, онкологические заболевания) могут активировать вирус с развитием нового заболевания — опоясывающего лишая (herpes zoster).
Чаще всего поражаются межреберные промежутки и пояснично-крестцовая область. Заболевание начинается с повышения температуры, покраснения, жгучей боли и зуда по ходу нервных стволов. На следующий день появляются пузырьки размером 0,3-0,5 см как при ветрянке. Через неделю везикулы подсыхают с образованием корочек. Процесс практически всегда односторонний.
При локализации вируса в тройничном, лицевом, языкоглоточном, блуждающем нервах высыпания появляются на лице. Распространение инфекции на глаза, уши, язык вызывают конъюнктивит, атрофию зрительного нерва и глазодвигательных мышц, боль в ухе, глухоту, вестибулярные нарушения.
Опоясывающий герпес может протекать в буллезной, геморрагической, гангренозной, генерализованной формах. При абортивном течении сыпь останавливается на стадии папулы или отсутствует, заболевание проявляется только невралгией. В тяжелых случаях развивается серозный менингит, энцефалит или менингоэнцефалит.
Около 5-7% женщин детородного возраста не болели ветрянкой и не имеют антител к возбудителю. Инфекция передается плоду через сосуды плаценты или слизистую оболочку шейки матки. Вероятность врожденных аномалий у ребенка при заболевании женщины до 25-й недели беременности составляет 2%. Внутриутробная гибель плода наблюдается в 61% случаев.
Опасность ветряной оспы для развивающегося малыша зависит от того, на каком сроке женщина перенесла инфекцию:
p, blockquote 40,0,0,0,0 —>
- До 12 недель — в 5-7% случаев развивается синдром ветряной оспы.
- До 20 недель — синдром ветряной оспы формируется только у 2-3% переболевших женщин.
- В последнюю неделю беременности и первые 2 суток после родов — организм матери не успевает сформировать достаточное количество защитных антител, поэтому у ребенка отсутствует врожденный иммунитет. Сразу после рождения развивается неонатальная ветрянка с пневмонией, энцефалитом, гепатитом и геморрагической сыпью.
Признаки синдрома врожденной ветрянки:
p, blockquote 41,0,0,0,0 —>
- недоразвитие конечностей, добавочные пальцы, косолапость, деформация грудной клетки;
- низкая масса тела, задержка развития;
- микроцефалия (маленький размер черепа и мозга в сочетании с умственной отсталостью);
- рубцы, изъязвления, отсутствие участков кожи;
- атрофия коры головного мозга, зрительного нерва;
- дефекты глазного яблока, катаракта, воспаление сетчатки;
- паралич, судорожный синдром;
- в 24% случаев — гибель новорожденных в первые дни жизни.
Ветрянка у беременной не является показанием для прерывания беременности, на каком сроке не заболела бы женщина. Однако необходимо тщательно проводить все ультразвуковые скрининги (особенно в 12-14 и 18-21 недели) для своевременного выявления пороков развития у плода.
Для предупреждения заражения ветрянкой всем женщинам, которые не болели инфекцией (серонегативным), показана вакцинопрофилактика. Планировать беременность можно через три месяца после введения ветряночного иммуноглобулина. Если женщина не уверена или не знает, болела ли она ветрянкой, можно сдать анализы на определение иммунного статуса (ИФА), что поможет определить, есть ли иммунитет к ветрянке.
Вакцинация может проводиться беременным в том случае, если они контактировали с больным человеком и не перенесли инфекцию ранее. Необходимо успеть сделать прививку в первые 72 часа после инцидента, это поможет избежать болезни в 50% случаев.
Если женщина недавно перенесла ветрянку, рекомендуется планировать беременность через два-три месяца после окончательного выздоровления. Если зачатие происходит раньше, это не является показанием для прерывания вынашивания, но необходимо более тщательно и на оборудовании высокого класса проводить УЗИ в положенные сроки.
Заболевание в период лактации не препятствует кормлению при условии соблюдения правил гигиены кожи. Если женщина заболела ветрянкой за 5 дней до и 2 после родов, ребенка изолируют до окончания заразного периода у матери. Допускается кормление сцеженным грудным молоком.
При подозрении на ветрянку следует обратиться к врачу-инфекционисту. На приеме проводится осмотр кожи и слизистых оболочек, пальпация лимфатических узлов, выслушивание грудной клетки, обследование ротоглотки и миндалин. В ходе беседы врач собирает анамнез — устанавливает факт контакта с больным ветряной оспой или опоясывающим герпесом в течение 21 дня до появления симптомов.
Исследования, необходимые для диагностики ветрянки:
p, blockquote 49,0,0,0,0 —>
- лабораторные анализы крови (общий и биохимический);
- инструментальное обследование — УЗИ, рентгенография, ЭКГ, КТ, МРТ;
- серологические тесты;
- обнаружение вируса в тканях организма.
На основании проведенных исследований врач устанавливает форму и степень тяжести заболевания, принимает решение о госпитализации. Диагноз ветрянки подтверждает характерная сыпь, положительные результаты анализов на антитела и обнаружение вируса в тканях методом ПЦР (подробнее о методе исследования читайте в статье «ПЦР анализ — что это такое, расшифровка» ).
При микроскопическом исследовании содержимого везикул в препарате видны скопления возбудителя — тельца Арагао. На материале, полученном при соскобе с основания пузырьков, проводят пробу Цанка с целью выявления гигантских многоядерных клеток, образованных под действием вируса ветрянки.
Вирусные антигены (белки наружной оболочки) можно обнаружить при исследовании соскобов с папул, корочек, жидкости из везикул и пустул, мазков из носоглотки методом иммунофлюоресценции. Для определения ДНК вируса ветрянки используют проводят полимеразно-цепную реакцию (ПЦР).
Вероятность внутриутробного инфицирования плода является показанием для исследования амниотической жидкости на наличие возбудителя. При поражении органов исследуют образцы тканей, спинномозговую внутриглазную жидкость.
Серологическая диагностика основана на определении антител в сыворотке крови методом иммуноферментного анализа (ИФА). Тест выполняется 2 раза — в первые дни болезни и через 2-3 недели. Диагноз ветрянки подтверждается при нарастании количества антител (IgM и IgG) в 4 раза в течение 14 дней. У людей с иммунодефицитными состояниями информативность серологических тестов снижается в связи с низкой способностью организма вырабатывать защитные антитела.
Выбор методов зависит от формы заболевания, наличия поражения внутренних органов, развития осложнений. В продромальный период ветрянки (до появления сыпи) важно поставить верный диагноз и исключить заболевания внутренних органов или острую респираторную инфекцию. ЭКГ и рентгенографию грудной клетки выполняют с целью диагностики пневмонии и осложнений со стороны сердца.
Беременным рекомендовано УЗИ плода до 20-й недели. Если отклонений развития плода не обнаружено и в амниотической жидкости не определяется вирус ветрянки, то риск инфицирования плода считается низким. За женщиной устанавливается врачебный контроль.
Компьютерную или магнитно-резонансную томографию выполняют при подозрении на неврологические осложнения ветрянки (энцефалит, миелит, энцефаломиелит). Электроэнцефалография и нейросонография проводится для диагностики поражений нервов, внутричерепной гипертензии, миелита, энцефаломиелита.
Легкие и стертые формы ветрянки лечатся на дому при условии выдачи больничного листа. Госпитализация в инфекционный стационар необходима при тяжелом и среднетяжелом течении с обильной сыпью, температурой тела свыше 38 ºС, осложнениями. Если в семье есть ребенок или беременная женщина, не болевшая ветряной оспой, пациента необходимо изолировать даже при легкой форме.
Медикаментозная терапия ветрянки включает:
p, blockquote 59,0,0,0,0 —>
- симптоматическое лечение;
- противовирусные препараты;
- иммунокоррекцию;
- антибиотики при бактериальных осложнениях.
Тактика лечения ветрянки зависит от периода и тяжести заболевания, возраста, наличия осложнений, сопутствующих заболеваний. Во время разгара и восстановления применяют физиотерапевтические процедуры и рецепты народной медицины. В период лихорадки следует соблюдать постельный режим. Нательное белье меняют 2 раза в сутки. Чтобы не допустить инфицирования элементов сыпи, не следует дотрагиваться до тела грязными руками.
Для ликвидации возбудителя и профилактики осложнений ветрянки всем взрослым показано применение Ацикловира внутрь или внутривенно (при выраженном иммунодефиците, нарушении всасывания из кишечника, развитии энцефалита и тяжелых форм). Наибольший эффект наблюдается, если начать лечение в первые 24 часа после появления сыпи.
В инфицированных клетках препарат превращается в активную форму и встраивается в ДНК вируса ветрянки. Ацикловир блокирует фермент ДНК-полимеразу и препятствует дальнейшему синтезу генетического материала. Возбудитель теряет способность размножаться, и популяция погибает. Аналогичным действием обладают Фамцикловир и Валацикловир.
Препараты назначают с осторожностью при аллергических реакциях, почечной недостаточности, рвоте, диарее. Применение противовирусных средств во время беременности допускается, если польза для матери превышает потенциальный риск для будущего ребенка. Действующее вещество переходят в грудное молоко в недопустимой концентрации, поэтому при лечении ветрянки после родов следует приостановить грудное вскармливание.
Присоединение бактериальной инфекции требует назначения антибиотиков. Лекарства останавливают развитие пиодермии и предотвращают появление рубцов и шрамов после заживления пузырьков. При гнойных осложнениях ветрянки, пневмонии, лимфадените используют Амикацин, Азитромицин, Цефотаксим, Цефтриаксон, Цефепим, Ванкомицин, Меропенем.
Учитывая склонность ветрянки к тяжелому течению с высокой лихорадкой, интоксикацией и плохим самочувствием, кроме противовирусных средств, взрослым необходима медикаментозная поддержка. В составе терапии присутствуют препараты, улучшающие общее состояние и повышающие резистентность организма.
Комплексное лечение ветрянки включает:
p, blockquote 67,0,0,0,0 —>
- Жаропонижающие и нестероидные противовоспалительные средства (Ибупрофен, Парацетамол, Нимесил, Ибуклин) применяют при повышении температуры более 38 ºС.
- Антигистаминные препараты для снижения кожного зуда и аллергических реакций на вирус ветрянки (Лоратадин — Зантак, Хлоропирамин, Мебгидролин, Клемастин, Ципрогептадин, Эбастин, Диметиндена малеат, Цетиризин, Фенистил, Супрастин).
- При выраженной лекарственной аллергии, угрозе развития неврологических осложнений применяют глюкокортикоиды (Преднизолон, Дексаметазон).
- Для снижения токсического действия вируса ветрянки и восстановления водно-электролитного баланса внутривенно вводят дезинтоксикационные растворы с хлоридами калия, магния, кальция, натрия, декстрозой, глюкозой.
- Расстройства пищеварительной функции лечат противодиарейными и адсорбирующими препаратами (Смекта, Активированный уголь, Энтеросгель). Кишечную микрофлору восстанавливают про- и пребиотиками.
- При затруднении носового дыхания, поражении бронхов используют Ксилометазолин, Ацетилцистеин, Фенспирид, Сальбутамол.
- Для остановки кровотечений, устранения геморрагической сыпи применяют Этамзилат, Аминокапроновую кислоту.
- Судорожный синдром во время ветрянки требует назначения Диазепама. Препарат оказывает успокаивающее, расслабляющее действие на нервную и мышечную системы.
- При развитии грибковых осложнений используют Нистатин, Флуконазол.
Беременным дополнительно назначают витамины группы В, Е, Кокарбоксилазу, Рибоксин, Липоевую кислоту, препараты кальция и калия, Троксевазин в капсулах.
Лицам с тяжелыми генерализованными формами ветрянки и ослабленным иммунитетом требуется дополнительная защита. Препараты на основе человеческого иммуноглобулина восполняют недостаток антител IgG, нейтрализующих вирус ветрянки, и повышают общую резистентность организма.
Иммуномодуляторы Интерферон, Тилорон, Циклоферон, Изопринозин оказывают непосредственное противовирусное действие, укрепляют иммунитет за счет активации макрофагов и лимфоцитов, стимулируют стволовые клетки костного мозга, увеличивают количество антител. Для лечения ветрянки у беременных используют Интерферон человеческий рекомбинантный альфа-2b в виде ректальных свечей .
Специфический противоветряночный иммуноглобулин применяют в качестве средства экстренной профилактики при контакте с больным ветрянкой или опоясывающим герпесом. Препарат показан не привитым и не болевшим ранее взрослым, а также пациентам после трансплантации костного мозга. Оптимальный срок введения иммуноглобулина — не позднее 72 часов после контакта с больным.
Обработка элементов сыпи необходима для лечения и профилактики образования пустул. Причина гнойных осложнений — нормальные обитатели кожи (Staphylococcus Epidermidis) и патогенные бактерии (Streptococcus Pyogenes, Staphylococcus Aureus). Зуд во время ветрянки вынуждает человека повреждать элементы сыпи, увеличивая вероятность образования рубцов.
Средства для наружного применения:
p, blockquote 73,0,0,0,0 —>
- 1% спиртовой раствор Бриллиантовый зеленый (зеленка) обладает антисептическими свойствами, подсушивает пузырьки, позволяет отследить новые подсыпания.
- Фукорцин (жидкость Кастеллани) оказывает противомикробное и противогрибковое действие.
- 5% раствор перманганата калия облегчает воспаление и препятствует инфицированию ранок.
- Лосьоны на основе оксида цинка (Каламин, Циндол) — средства для лечения ветрянки без красителей, снижают отечность, обеззараживают, подсушивают и успокаивают кожу.
- Гель Поксклин оказывает охлаждающий эффект, уменьшает зуд, предотвращает расчесывание и образование ранок.
- Наружные антибиотики (Банеоцин, Мупироцин, Левомеколь) препятствуют развитию бактерий и нагноению пузырьков.
- Слизистую оболочку рта необходимо полоскать растворами фурацилина, борной кислоты, мазать Солкосерилом, Калгелем, Камистадом.
- Половые органы обрабатывают Мирамистином, Фенистилом, Деситином.
Мази и кремы на основе Ацикловира применяют при обширных высыпаниях. Препараты наносят на пораженные ветрянкой участки чистыми руками тонким слоем каждые 4 часа. Длительность терапии — 5-10 дней. Глазная мазь накладывается на внутреннюю поверхность нижнего века. Лекарство проникает через роговицу глаза во внутриглазную жидкость и создает достаточную концентрацию для уничтожения вируса.
Если возбудитель ветрянки устойчив к действию Ацикловира, применяют наружное средство Фоскарнет. Действующее вещество (фосфономуравьиная кислота) связывается с вирусным ферментом ДНК-полимеразой и препятствуют размножению вируса.
Во время ветрянки следует придерживаться рациона, рекомендованного при острых инфекционных заболеваниях. Соблюдение правил питания способствует быстрому освобождению от токсических веществ и повышает защитные силы организма. Диета при ветрянке снижает нагрузку на органы пищеварения и печень, предотвращает брожение и газообразование. Энергетическая ценность суточного рациона должна быть в пределах 2150-2230 ккал с содержанием 80 г белка, 70 г жира и 300-320 г углеводов.
Таблица — Питание при ветрянке
p, blockquote 78,0,0,0,0 —>
| Категория продуктов | Рекомендуется | Исключается |
| Мясо | Постные сорта в отварном, рубленом или протертом виде — говядина, курица без кожи, телятина, крольчатина. | Утка, гусь, баранина, свинина, ветчина, колбаса. |
| Рыба | Вареная, заливная, паровая треска, карп, щука, минтай, лещ, камбала, навага, сайда, хек, кефаль, речной окунь. | Жирные виды (скумбрия, сайра, сельдь, килька, сиг, толстолобик, осетр, форель, кета, горбуша, лосось), жареная, соленая, копченая, консервированная рыба. |
| Яйца | Омлет, всмятку. | Жареные, вкрутую. |
| Молочные продукты | Кефир, ряженка, простокваша, запеканка из творога, натуральный йогурт. | Цельное молоко, жирная сметана, острый сыр. |
| Жиры | Сливочное или рафинированное растительное масло до 15 г в день. | Маргарин, сливки, кондитерский жир. |
| Крупы | Каши на воде, можно с молоком — рисовая, гречневая, овсяная, манная, кукурузная. | Перловка, пшенка, макароны, горох, фасоль, отруби, мюсли. |
| Хлебобулочные изделия | Пшеничные сухари, печенье и бисквиты. | Ржаной и свежий хлеб, батон, блины, сдобные булочки. |
| Овощи, фрукты | Картофель, цветная капуста, морковь, свекла, тыква, кабачки в отварном или тушеном виде, свежие помидоры, спелые мягкие фрукты и ягоды, черника, печеные яблоки и груши, муссы. | Грибы, огурцы, белокочанная капуста, редис, сладкий перец, крыжовник, сливы, цитрусовые, сухофрукты. |
| Супы | Слабые мясные или рыбные, овощные отвары с разрешенными овощами, крупами. | Насыщенные жирные бульоны, щи, борщ, окрошка. |
| Сладости | Варенье, мармелад, сахар, мед, пастила, желе, ванилин. | Пирожные, торты, шоколад, конфеты. |
| Соусы и специи | Подливы на основе мясного, рыбного бульона, с добавлением сметаны, молока, муки, лаврового листа. | Острые и жирные приправы, чеснок, лук, горчица, хрен, майонез, кетчуп. |
| Напитки | Компоты, кисели, соки и нектары, чай, кофе, какао, отвар шиповника, черной смородины, калины. | Виноградный и капустный соки, газированные напитки, алкоголь. |
Диету необходимо соблюдать в течение всего периода разгара ветрянки. Суточный рацион делят на 5-6 порций, температура блюд — 60-65 °С. Объем жидкости за день — 2 л и более. Соль следует ограничить до 8-10 г.
В домашних условиях медикаментозную терапию ветрянки можно дополнять отварами трав для наружного и внутреннего применения, ягодными напитками, лечебными ваннами. Особое внимание следует уделять уходу за кожей. Применение дополнительных средств поможет быстрее избавиться от высыпаний и предотвратить появление следов.
Для укрепления иммунитета во время ветрянки принимают травяные сборы. Полезны лекарственные настои из травы и корней петрушки, ромашки, календулы, мелиссы, базилика. Большое количество витаминов содержится в смеси равных количеств меда и лимонного сока. Следует соблюдать осторожность — кислые компоненты могут раздражать высыпания на слизистой оболочке рта.
Сыпь при ветрянке точечно обрабатывают эфирным маслом чайного дерева, растворами соды, календулы, прополиса. Зуд и жжение во рту устраняют полосканием настоем шалфея, разведенной марганцовкой, солевым раствором. К болезненным местам прикладывают кусочек льда, делают примочки с облепиховым маслом, ромашкой, тысячелистником, чередой.
Синдром Рейе — острое токсическое поражение печени и головного мозга, возникающее при лечении вирусных заболеваний ацетилсалициловой кислотой, независимо от дозы. Пик заболеваемости приходится на возраст 5-14 лет, описаны единичные случаи у взрослых. Около 20-30% всех случаев синдрома Рейе возникает на фоне ветрянки.
Попадая в печень, ацетилсалициловая кислота нарушает клеточное дыхание и вызывает энергетический дефицит в тканях. В крови повышается содержание жирных кислот и продуктов обмена. Повреждение нейронов приводит к кислородному голоданию и отеку мозга. Вирус ветрянки оказывает дополнительное токсическое действие на клетки.
Клинически синдром Рейе проявляется на 3-7-й день после начала ветрянки. Первые симптомы — постоянная рвота, сонливость, апатия, дискоординация движений. Позднее появляется агрессия, возбуждение, слабоумие, дезориентация в пространстве, судороги, кровоточивость слизистых оболочек. Биохимический анализ крови показывает увеличение концентрации аммиака, АлАТ, АсАТ, свободных жирных кислот, снижение уровня глюкозы.
Прогрессирование болезни может спонтанно остановиться на любой стадии с выздоровлением через 5-10 дней. Без лечения летальность составляет 30-70%. Несмотря на то что синдром Рейе встречается у взрослых крайне редко, сочетание наследственной предрасположенности и повреждающего действия вируса не исключает развитие патологии на фоне применения Аспирина при лечении ветрянки. Поэтому препараты на основе ацетилсалициловой кислоты не стоит использовать в качестве симптоматического лечения при ветряной оспе.
Ведущее место по предотвращению распространения инфекции принадлежит выявлению заболевших и изоляции их от здоровых людей. В помещении, где находится больной ветрянкой, проводят тщательную влажную уборку дважды в день, проветривают комнаты четыре раза в сутки в течение 10 минут.
После постановки диагноза «ветряная оспа» врач устанавливает наблюдение за всеми, кто общался с больным, кроме переболевших ветрянкой и привитых.
Отсутствие генетической изменчивости вируса ветряной оспы позволило создать эффективную вакцину. При охвате прививками 85-90% риск возникновения эпидемии и заражения взрослых минимален. В Российской Федерации вакцинация детей против ветрянки включена в Календарь профилактических прививок по эпидемическим показаниям.
Вакцины изготовлены на основе штамма «Ока» — ослабленной популяции Varicella Zoster virus, выращиваемой в клеточных культурах. Вакцинные вирусы ветрянки безопасны для человека и вызывают полноценный иммунный ответ. В России зарегистрированы вакцины Варилрикс (Бельгия) и Окавакс (Япония). Прививку можно сделать в отделении иммунопрофилактики поликлиники или в частном медицинском центре.
Прививаться против ветрянки рекомендовано взрослым, с незавершенным курсом вакцинации (получившим только одну дозу) или не имеющим антител против вируса, людям из групп риска по тяжелому и осложненному течению инфекции:
p, blockquote 92,0,0,0,0 —>
- хронические заболевания сердца, легких, почек, бронхиальная астма, эндокринные и нервно-мышечные расстройства;
- муковисцидоз;
- острый лейкоз;
- трансплантация органов (прививаются за несколько недель до начала приема иммунодепрессантов);
- во время лечения системными кортикостероидами, лучевой терапии.
При наличии показаний иммунизацию против ветрянки следует пройти медицинским работникам, воспитателям детских учреждений, женщинам за 3 месяца до беременности, призывникам.
Схема вакцинации взрослых включает двукратное введение 0,5 мл препарата с интервалом 6-10 недель. После полного курса у 99% взрослых формируется достаточная защита от инфекции. Иммунитет против ветрянки сохраняется в течение 7-20 лет. В качестве экстренной профилактики вакцину вводят в течение 72-96 часов после контакта с больным. Одна доза обеспечивает 90% эффективность.
К противопоказаниям относят аллергические реакции на компоненты препарата, беременность, иммунодефицит с количеством лимфоцитов менее 1200/мм³, инфекционные заболевания в острой фазе, лечение стероидами дозами более 20 мг в день. Вакцина против ветрянки переносится хорошо. Наиболее частые побочные эффекты — покраснение, болезненность и отек в месте введения, сыпь.
Вопрос: Можно ли купаться во время ветрянки?
Ответ: Гигиена кожи в период высыпаний обязательна. Два раза в день следует принимать душ с использованием антибактериального мыла. Для снятия зуда и подсушивания сыпи при ветрянке полезны лечебные ванны с содой, отваром ячменя, овсянки, календулы, ромашки, эвкалипта, шалфея, коры дуба, чистотела. На ранки благотворно действует морская вода. Длительность процедуры — не более 10 минут, температура воды — теплая или прохладная. После душа и ванны желательно позволить телу высохнуть самостоятельно или аккуратно промокнуть кожу мягким полотенцем. Не следует купаться и мыть голову в период высокой лихорадки.
Вопрос: Приводит ли инфекция к бесплодию?
Ответ: При попадании вируса на гениталии происходит поражение слизистой оболочки сыпью с возможным воспалением органов мочеполовой системы. После ветрянки мужчины и женщины полностью выздоравливают и способны иметь здоровое потомство. Планировать зачатие рекомендуется через 3 месяца после окончания заболевания, когда женский организм восстановится после терапии, а у мужчины произойдет полное обновление спермы.
Вопрос: Можно ли заболеть во второй раз?
Ответ: 70-90% взрослых переносят ветряную оспу до 15 лет. После заболевания формируется устойчивый пожизненный иммунитет. Повторная ветрянка встречаются в 3% случаев у людей с выраженным иммунодефицитом, а также в случае, если в детстве инфекция не привела к формированию стойкого иммунитета, например, протекала в стертой форме. Рецидив опоясывающего герпеса может произойти у 10-20% переболевших ветрянкой, чаще у пожилых.
Вопрос: Как убрать следы на лице после ветрянки?
Ответ: Если глубокие элементы сыпи повредили базальный слой эпидермиса, на месте пузырька остается ямка — атрофический рубец. Устранение дефекта возможно только при помощи лазерной терапии, глубокого пилинга, мезотерапии, внутрикожных филлеров или хирургической обработки. После ветрянки на лице и теле могут оставаться розовые или светлые пятна, которые проходят в течение двух лет. Ускорить процесс можно воздействием сосудистого лазера или поверхностного пилинга на основе кислот.
Вопрос: Как узнать, болел ли ветрянкой в детстве?
Ответ: Необходимо сдать серологический анализ крови на антитела к VZV класса IgG, которые появляются на первой неделе заболевания и сохраняются в течение жизни. Положительный результат свидетельствует о перенесенном заболевании и наличии иммунитета к ветрянке.
Вопрос: Что делать, если взрослый не болел ветрянкой, а его ребенок заболел?
Ответ: Учитывая высокую заразность инфекции, вероятность заболеть у взрослого очень высокая. Чтобы себя обезопасить, нужно либо изолировать ребенка от взрослого, либо пройти вакцинацию.
Вопрос: Можно ли заболеть повторно?
Ответ: После ветрянки формируется стойкий пожизненный иммунитет, это обеспечивает защиту от заражения. Однако в некоторых условиях, например, при иммунодефицитах, после пересадки костного мозга иммунная система не может сформировать адекватный ответ на ветрянку. Поэтому заболеть повторно можно. Некоторые взрослые, уверенные в том, что болели ветрянкой, на самой деле ее не перенесли, а то, что их родители посчитали ветряной оспой, было просто сходной инфекцией с подобными высыпаниями.
Вирус ветряной оспы способен распространяться по воздуху на расстояние до 20 м. Практически у 100% восприимчивых лиц при попадании возбудителя на слизистые оболочки дыхательных путей возникает заболевание. Ветрянка заразна в течение 10-24 дней после появления первых симптомов.
Взрослые переносят инфекцию в средней и тяжелой формах с высокой лихорадкой, обильными высыпаниями, зудом, поражением слизистых оболочек, лимфаденитом и осложнениями в виде нагноения кожи, пневмонии, энцефалита. Инфицирование во время беременности создает риск развития врожденных аномалий, ветрянки новорожденного или внутриутробной гибели плода.
Терапия включает противовирусные препараты, иммунокоррекцию, средства для облегчения состояния и устранения симптомов интоксикации. Тактика лечения кожных проявлений ветрянки — снятие зуда и предотвращение присоединения бактериальной инфекции, ведущей к образованию гнойничков и рубцов после заживления.
Не привитые и не болевшие ветрянкой взрослые могут избежать заболевания путем вакцинации двумя дозами с интервалом 6-10 недель. Экстренная профилактика после контакта с больным предотвращает заболевание в 90% случаев. Иммуноглобулин и вакцина должны быть введены не позднее 72 часов с момента предположительного заражения.
p, blockquote 114,0,0,0,0 —> p, blockquote 115,0,0,0,1 —>
Чаще ветрянка встречается у детей. Несмотря на то что она имеет сходные проявления и протекает в большей части случаев в легкой форме, необходимо знать особенности инфекции у маленьких пациентов. Это поможет избежать серьезных осложнений и вовремя диагностировать патологию. Подробно об этом читайте в статье: «Ветрянка у детей — признаки по стадиям, фото, инкубационный период. Как вылечить быстро и без последствий, защитит ли прививка».
источник
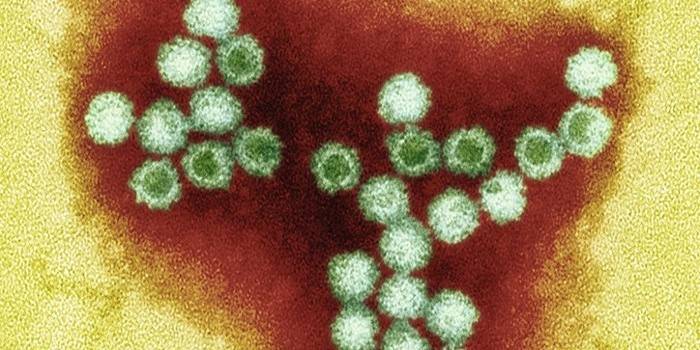




 Место заражения, а также количество вируса, попавшего в организм. В закрытом помещении количество вируса герпеса проникает в дыхательные пути больше, нежели на улице. Также при тесном контакте с носителем передается максимум патогенных клеток. В этом случае инкубационный период при ветряной оспе протекает длительностью 7-25 дней.
Место заражения, а также количество вируса, попавшего в организм. В закрытом помещении количество вируса герпеса проникает в дыхательные пути больше, нежели на улице. Также при тесном контакте с носителем передается максимум патогенных клеток. В этом случае инкубационный период при ветряной оспе протекает длительностью 7-25 дней.