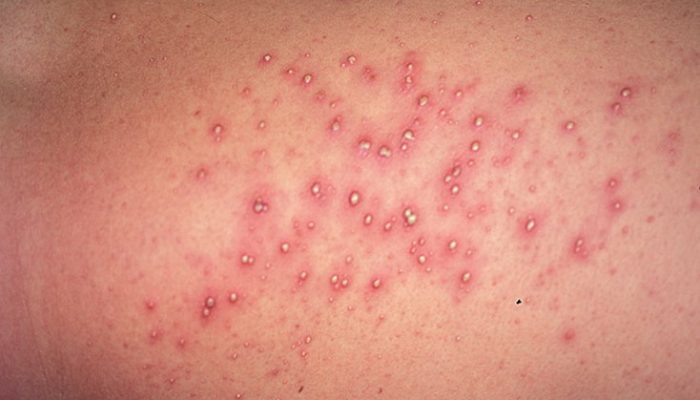
В 2018 году в Украине произошла вспышка кори, и пока что ситуация остаётся неутешительной.
По данным Министерства здравоохранения, с начала 2019 года более 5000 человек заболели корью. Неудивительно, что люди паникуют, завидев у себя или своих детей на коже сыпь.
Разумеется, не всякие высыпания на коже являются признаком кори. Например, в СССР существовал диагноз «коревая краснуха» — этим несуществующим в медицине термином обозначались различные вирусные экзантемы (то есть сыпи инфекционного происхождения).
Но как понять, что за болезнь сразила вас или вашего ребёнка, если она сопровождается красными высыпаниями?
Вот какая сыпь бывает при кори:
Это одно из проявлений кори: красные пятна с белым центром, которые появляются во рту. Обычно пятна Коплика появляются раньше сыпи на лице и теле и могут держаться всего несколько часов.
Изредка симптом Коплика может появиться и после высыпания на теле.
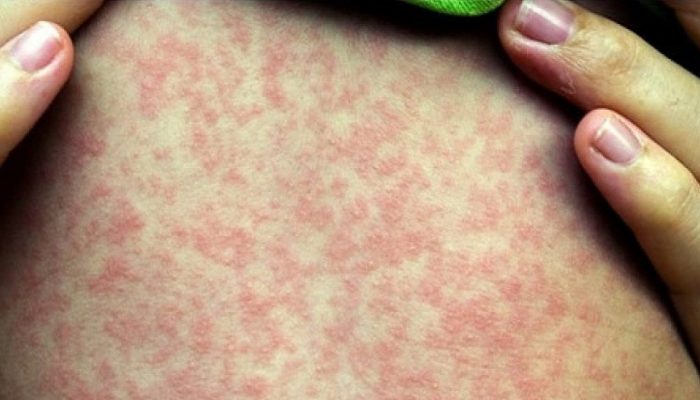
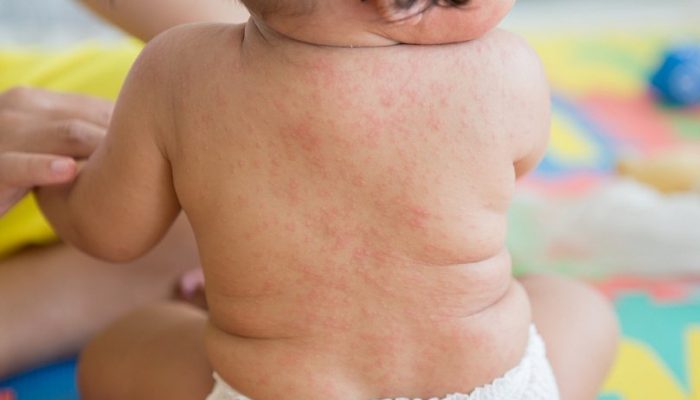
Коревая сыпь появляется на 3–5 день болезни. Она распространяется от головы до стоп.
Сначала папулы красного или коричневатого цвета можно заметить за ушами, постепенно они распространяются на шею и далее на туловище.
Конъюнктивит наблюдается почти у всех больных корью и часто является одним из первых проявлений наряду с жаром, кашлем и насморком.
Корь часто поражает глаза. Эта болезнь — одна из основных причин детской слепоты в развивающихся странах.
А вот какие высыпания бывают при других болезнях:
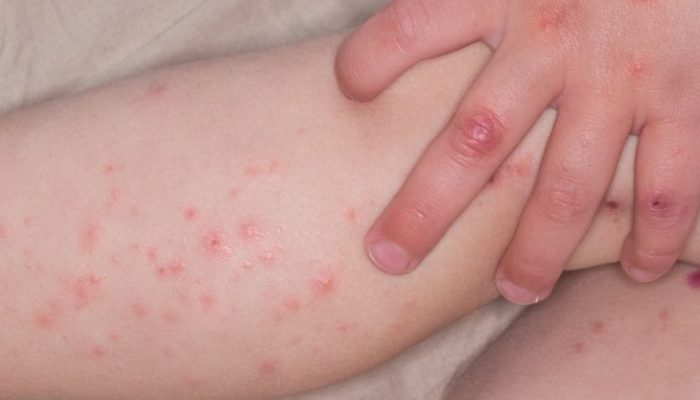
Сыпь при ветряной оспе напоминает водянистые пузырьки, похожие на капли росы. Они могут быть как обильными, так и единичными, и часто вызывают зуд.
Сыпь начинается в районе груди и спины и постепенно распространяется на лицо, голову и конечности. Причём на голове сыпь появляется под волосами.
При заражении вирусом Коксаки сыпь появляется на тех же частях тела, что и при ветрянке, и часто имеет форму пузырьков.
Главное отличие между этими двумя болезнями в том, что при Коксаки сыпь, как правило, не чешется.
Это герпетическая инфекция, основной симптом которой — высокая температура, которая длится около трёх дней в отсутствии других симптомов ОРВИ. Затем температура падает, состояние улучшается, и появляется сыпь.
Важное отличие от кори в том, что при кори симптомы не облегчаются с появлением сыпи.
При розеоле сыпь сначала появляется на туловище, а затем распространяется на шею и на верхние и нижние конечности.
Главное отличие от кори: сыпь появляется в первый же день болезни и не сливается, оставаясь локализованной. Также краснуха обычно протекает легче, чем корь.
Для краснухи перед появлением сыпи характерны боль при движении глазами в сторону и вверх и увеличение затылочных лимфоузлов.
Эта вирусная болезнь начинается с сыпи на щеках, напоминающей следы от пощёчин. Затем сыпь постепенно распространяется на туловище и конечности.
При мононуклеозе высыпания появляются примерно у 10% больных. Причём сыпь сразу покрывает всё тело (при кори, напомним, она распространяется сверху вниз).
Если при мононуклеозе больной получил антибиотик пенициллинового ряда (это врачебная ошибка, увы, нередкая в наших краях), вероятность сыпи возрастает до 90%. Такая сыпь называется ампициллиновой и свидетельствует об аллергии на антибиотик.
Аденовирусная инфекция часто сопровождается конъюнктивитом и сыпью, поэтому её можно спутать с корью. Но при этой болезни, как и в случае с розеолой, с появлением сыпи состояние больного улучшается.
Как и во время кори, при синдроме Кавасаки наблюдаются сыпь и конъюнктивит. Однако есть и дополнительные симптомы: малиновый язык, трещины на губах, покраснения на ладонях и ступнях.
Синдром Кавасаки — тяжёлое заболевание, которое требует лечения в стационаре и даёт осложнения на сердце.
источник
Надя, спасибо, щас проснется буду его щупать.
ОФФ Чот так растроилась, так ждали августа штоб снова в школу пойти, Степик дождаться не может, все как гуляем показывает что туд идти надо.
комаровский
————
Вирус кори проникает в организм человека через слизистые оболочки глаз и верхних дыхательных путей. Он (вирус) испытывает особое пристрастие к клеткам центральной нервной системы, слизистым оболочкам кишечника и дыхательных путей. От момента заражения до появления первых признаков болезни проходит обычно 8-10 дней, иногда инкубационный период удлиняется до трех недель, но короче 7 дней он не бывает никогда.
Начинается корь с повышения температуры, головной боли, кашля, насморка. Весьма типично поражение глаз — слезотечение, конъюнктивит (воспаление слизистой оболочки век). Описанные симптомы, весьма напоминающие ОРЗ, сохраняются 2-3 дня (иногда 5-6 дней), после чего появляется сыпь — розовые пятнышки, которые, сливаясь друг с другом, превращаются в пятна и, появившись вначале на голове (за ушами, на лице), медленно опускаются вниз и в течение двух-трех дней добираются до ног.
——
КРАСНУХА
Лет 150 назад ее вообще считали легкой корью. И этим почти все сказано — тоже заразная, тоже появляются и сыпь, и насморк, и повышение температуры. Но все как-то не по настоящему: температура тела не очень высокая, сыпь бледная и необильная, глазки покраснели чуть-чуть, насморк — так себе, голова болит не сильно, а еще чаще не болит вообще.
Как и корь, передается краснушный вирус воздушно-капельным путем, а, попадая в организм человека, поражает так называемую лимфоидную систему (лимфоузлы, селезенка). С этим связано появление наиболее типичного (кроме сыпи, разумеется) признака краснухи — увеличения лимфоузлов, которое наиболее выражено на задней поверхности шеи и затылке. Сыпь при краснухе розовая, пятнышки значительно мельче, чем при кори, и почти никогда не сливаются. Появляется сыпь в первую очередь на лице, но затем быстро распространяется по всему телу (не как при кори — за 2-3 дня, а всего за несколько часов). Держится сыпь не более трех дней и исчезает, не оставляя следов.
—————
Ветряночный вирус поражает клетки эпителия кожи, образуя на ней характерные изменения. Вначале — красные пятнышки, которые через несколько часов превращаются в пузырьки, наполненные прозрачной жидкостью. «Жизнь» пузырька недолгая: уже на второй день его содержимое мутнеет, поверхность сморщивается и начинает покрываться корочкой. Дней через 7-8 корочки подсыхают и отпадают, как правило, не оставляя следов.
Появление ветряночной сыпи обычно совпадает с ухудшением общего состояния ребенка (слабость, отказ от еды, головная боль, повышение температуры тела). Новые пузырьки обнаруживаются в течение нескольких дней (от двух до пяти).
—————
ВНЕЗАПНАЯ ЭКЗАНТЕМА (РОЗЕОЛА)
«Долго ломал голову, какую бы болезнь придумать.»
М. А. Булгаков
Очень «интересная» инфекция с удивительно характерными признаками. В начале повышается температура тела и все — т.е., все остальное уже связано с высокой температурой — вялость, сонливость, отказ от еды. Но больше нет ничего — ни кашля, ни насморка, ни поноса, ни болей. И это неопределенное состояние продолжается около трех дней, после чего температура очень быстро нормализуется, активный ребенок бегает по дому и просит поесть. Все домашние испытывают чувство глубокого удовлетворения в связи с выздоровлением от непонятной болезни, но через 10-20 часов после нормализации температуры, когда ребенок кажется абсолютно здоровым, по всему телу внезапно появляются элементы точечной или мелкопятнистой розовой сыпи. Состояние при этом не ухудшается, а сыпь сама исчезает через несколько дней (от 4 до 7). Это и есть розеола. Она не опасна, не дает осложнений, не требует лечения.
Розеола уникальная болезнь!
Болезнь достаточно распространенная и, в то же время, болезнь, которой не существует, поскольку диагноз «внезапная экзантема» врачи не ставят почти никогда!
Дело в том, что за три дня непонятного и необъяснимого повышения температуры тела, очень немногие родители не успеют «всунуть» в дитя 3-4 лекарства. Неудивительно, что появление, в конце концов, сыпи и сами мамы-папы-бабы, а, нередко, и врачи, рассматривают как признак лекарственной аллергии. Вполне понятно, что назначаются дополнительно противоаллергические лекарства, которые и дают «эффект» в сроки, за которые сыпь обычно проходит сама (т.е. от 4 до 7 дней).
источник
Болезни похожие на ветрянку, вызывающие сыпь на коже ребенка, всегда являются поводом для беспокойства родителей. Это может быть как ветряная оспа, так и другая инфекция, аллергическая реакция или просто ожог. Как отличить одну сыпь от другой, оказать помощь, в каких случаях необходимо немедленно обращаться к врачу, можно узнать из этой статьи.
Ветрянка – одно из наиболее распространенных детских инфекционных заболеваний, которым чаще всего болеют дети от 3 до 7 лет.
Заразиться можно при контакте с больным человеком, независимо от сезона. Носитель вируса становится опасным для окружающих за 2 суток до образования высыпаний и продолжает оставаться заразным в течение 5 дней после появления последних элементов сыпи.
Инкубационный период при данной детской инфекции составляет от 10 до 21 суток.
Классическая ветряная оспа, как правило, не вызывает никаких затруднений в диагностике:
Отличительной особенностью типичной ветрянки является появление сыпи на волосистой части головы и слизистых оболочках (во рту, на веках), а также сильный зуд.
Однако если ветряная оспа протекает в пустулезной или рудиментарной форме, ее легко можно перепутать с другими заболеваниями. Трудности могут возникнуть при диагностике болезни в первые сутки, когда сыпь, предшествующая ветрянке, может привести к неверной диагностике.
Перечень болезней, схожих с ветряной оспой, включает в себя:
- Простой герпес.
- Энтеровирусную лихорадку (Коксаки).
- Корь, краснуху, скарлатину.
- Стрептодермию.
- Аллергические реакции, в том числе и на укусы насекомых.
Первые признаки заболевания до появления специфической сыпи напоминают клиническую картину других вирусных инфекций. Головная боль, слабость, сонливость, снижение аппетита и лихорадка возникают практически при всех заболеваниях, начиная от простуды и заканчивая редкими инфекциями.
До недавнего времени, благодаря массовой вакцинации, корь считалась редким заболеванием у детей. В последние годы из-за перебоев с поступлением вакцинных препаратов и популярностью антипрививочного движения, заболеваемость вновь возросла. Прививка против кори не гарантирует пожизненного иммунитета, поэтому болеть данным заболеванием могут взрослые и пожилые люди.
Корь схожа с начальной стадией ветряной оспы, а также с ее рудиментарной формой. Начинается патология с повышения температуры, боли и першения в горле, кашля, конъюнктивита. Симптомы ОРВИ сопровождаются появлением специфической сыпи на слизистой щек – пятен Филатова-Коплика.
На 3-5 сутки на коже лица и шеи появляется красная пятнистая сыпь, на следующий день высыпания переходят на туловище, еще через сутки – на конечности.
При появлении сыпи снижается лихорадка, улучшается самочувствие больного.
Главные отличия ветрянки от кори:
- Коревая сыпь возникает не одновременно с температурой, а на 3-5 день заболевания.
- Пятна крупные, ярко-красные, часто сливаются между собой.
- Для коревой сыпи не характерны пузырьки.
- При кори высыпания появляются поэтапно.
Кроме того, сыпь при кори не поражает волосистую часть головы и слизистые, а исчезновение высыпаний сопровождается пигментацией и шелушением.
Рудиментарная ветрянка и краснуха очень схожи между собой морфологическими элементами сыпи. Оба эти заболевания сопровождаются появлением розово-красных пятен на коже больного.
Также как и ветряная оспа, краснуха вызывается вирусом. Инкубационный период при наличии последней составляет 11-24 дня.
Человек является заразным, начиная с 7 дня от начала заболевания до 4 суток после полного исчезновения сыпи.
Основные проявления краснухи – повышение температуры, появление мелкой пятнистой розовой сыпи, увеличение задних шейных лимфоузлов.
В отличие от ветрянки при краснухе:
- Сыпь возникает в первые сутки заболевания. Это происходит одновременно с повышением температуры.
- Пятнистые розовые пятна появляются по всему телу, концентрируются на лице, ягодицах, разгибательных поверхностях рук и ног.
- Для краснухи не характерны прыщи, корочки, пигментация.
По сравнению с ветряной оспой сыпь при краснухе меньше, а также не сопровождается зудом кожи.
Особенно опасна патология для беременных женщин, поскольку может вызвать пороки развития у плода. Именно поэтому врачи рекомендуют проверить титр антител к краснухе и при необходимости повторно ввести вакцину девушкам и женщинам, планирующим беременность.
Ветряная оспа оставляет после себя пожизненный иммунитет, поэтому в большинстве случаев болеют ею один раз в жизни. Однако многие люди уверены, что переболели ветрянкой дважды. Это может быть связано с тем, что несколько десятилетий назад за нее принимали энтеровирусную лихорадку, вызываемую известным в настоящее время вирусом Коксаки.
Источником инфекции является больной человек, который опасен для окружающих в течение 7-10 суток от начала болезни. Пик заболеваемости регистрируется в конце лета –начале осени.
При инфицировании вирусом Коксаки заболевание начинается с симптомов ОРВИ, повышения температуры, затем на коже появляются зудящие пятна и пузырьковая сыпь, такая же, как и при ветряной оспе.
Отличие энтеровирусной инфекции от ветрянки:
- Пик заболеваемости Коксаки приходится на жаркое время года – август, начало сентября, в то время как ветряная оспа может регистрироваться круглый год.
- Сыпь при энтеровирусной лихорадке чаще всего локализуется на сгибательных поверхностях стоп и ладоней, а также во рту – на языке, небе, деснах.
- После высыпаний кожа шелушится и слазит как при солнечном ожоге.
В связи с характерной локализацией сыпи заболевание носит второе знание «рука-нога-рот». Высыпания при энтеровирусной лихорадке на остальных поверхностях тела встречаются редко, что обычно ассоциируется с тяжелым течением заболевания.
Для инфекции Коксаки, в отличие от ветряной оспы, характерен стоматит – обильные пузырьковые высыпания на слизистой оболочке рта.
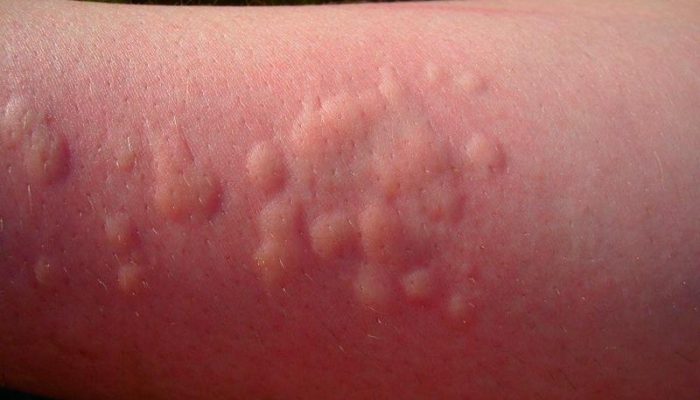
Зудящая пузырьковая сыпь, но не ветрянка, может говорить об аллергической реакции – крапивнице. Это состояние, возникающее при индивидуальной непереносимости определенного продукта питания или косметического средства. На коже тела и конечностей вначале возникают красноватые пятна, затем волдыри неправильной формы, возвышающиеся над ее поверхностью.
Отличия крапивницы от ветряной оспы:
- Крапивница – не заразное заболевание, не передается от одного человека к другому.
- Аллергическая реакция может возникать в ответ на пищевые аллергены, косметику, пыльцу растений, воздействие физических факторов (холод, тепло, солнечное излучение).
- Иногда волдыри появляются в ответ на развитие микробных инфекций или прием медикаментов, используемых для их лечения.
- При крапивнице не бывает симптомов ОРВИ и редко повышается температуры тела, однако, при осмотре может отмечаться локальное повышение температуры кожи над волдырями.
Остро развившаяся крапивница требует обязательной врачебной консультации, т.к. сильная аллергия может привести к серьезным осложнениям, таким как отек Квинке или анафилактический шок. Хроническая, вялотекущая крапивница также требует осмотра специалиста для выявления триггера болезни и подбора лечения.
В настоящее время помимо классических детских инфекций (ветряная оспа, корь, краснуха, скарлатина) выделяют внезапную экзантему или шестую болезнь.
Также как и ветряная оспа, она вызывается вирусом из рода герпесов, который передается от больного человека к здоровому. Чаще всего это происходит воздушно-капельным путем при разговоре, кашле, чихании.
Отличие ветрянки от розеолы:
- Шестая болезнь начинается с общего недомогания и повышения температуры тела. В отличие от ветряной оспы сыпь возникает не во время лихорадки, а после ее снижения, т.е. на 3-5 день болезни.
- Высыпания мелко- и среднепятнистые, розового цвета, не зудят и не образуют пузырьков.
- Характерная локализация сыпи – туловище и конечности.
Сыпь при внезапной экзантеме проходит самостоятельно без всякого лечения спустя 5 дней после появления, не оставляя после себя шелушений, участков пигментации и депигментации. После розеолы, также как и после перенесенной ветряной оспы, формируется стойкий пожизненный иммунитет.
Помимо детских инфекций и аллергии, симптомы ветряной оспы схожи с признаками некоторых бактериальных инфекций. В связи с этим при подозрении на пустулезную ветрянку обязательно следует проводить дифференциальную диагностику со стрептодермией.
Основными различиями между стрептококковым импетиго и ветряной оспой являются:
- Пузырьки при импетиго «вялые», в отличие от плотных, напряженных везикул при ветрянке.
- При стрептодермии на коже быстро появляются гнойнички.
- Лопнувшие пузырьки оставляют после себя эрозии и язвочки.
- При заживлении элементов сыпи формируются характерные корочки желтоватого цвета.
Для стрептодермии не характерно повышение температуры тела и общее недомогание. Сыпь обычно поражает туловище и конечности. Несмотря на то что стрептококковое импетиго относится к заразным заболеваниям, оно характеризуется меньшей контагиозностью, чем ветрянка.
Классическую ветряную оспу могут напоминать такие заболевания, как диссеминированный герпес и опоясывающий лишай.
Диссеминированный герпес вызывается вирусом из одноименной группы 1 типа. Обычно данный микроорганизм провоцирует локальное появление пузырьковой сыпи на слизистой губ и вокруг них, что в народе называется «простуда на губах».
Однако, при значительном снижении иммунитета, например, при лечении иммуносупрессорами, при ВИЧ/СПИДе, на фоне прохождения высокодозной химиотерапии, инфекция может распространяться по всему организму и приводить к появлению на всем телу зудящей, пузырьковой сыпи.
Опоясывающий лишай вызывается тем же вирусом, что и ветряная оспа. Чаще всего он развивается:
- После перенесенных тяжелых заболеваний.
- У пожилых и ослабленных людей.
- На фоне проведения лучевой и химиотерапии по поводу онкологических процессов.
- Во время приема высоких доз кортикостероидов и иммуносупрессивных лекарств.
Характерной особенностью опоясывающего лишая, в отличие от ветрянки, является сгущение пузырьковых высыпаний по ходу нервных стволов – на лице в проекции лицевого нерва, в межреберных промежутках, вдоль седалищного нерва.
При появлении на коже лица, тела и конечностей пузырьковых высыпаний, следует обратиться к врачу для установления правильного диагноза и подбора лечения.
Ветряную оспу при ее типичном течении следует дифференцировать с диссеминированной формой герпеса, опоясывающим лишаем, энтеровирусной инфекцией и внезапной экзантемой. В официальных руководствах можно встретить пункт о том, что ветрянку следует отличать от натуральной оспы, однако, в настоящее время, случаи этой опасной инфекции являются казуистикой.
Дифференциальная диагностика проводится на основании:
- Эпидемиологического анамнеза. Врач изучает данные прививочной карты, уточняет был ли возможный контакт с инфекционными больными или с аллергеном (пищевым, пыльцевым, моющие средства), прогулка по улице без использования реппелентов.
- Визуального осмотра. Изучается локализация и характер сыпи на коже, поражение слизистых оболочек, ногтей, лимфатических узлов.
Стертую форму ветрянки следует различать с корью, краснухой, бактериальным импетиго, аллергической реакцией и даже укусами насекомых. Окончательный диагноз ставится на основании:
- Данных анамнеза.
- Определения, как давно заболел ребенок и как развивалось заболевание.
- На какие сутки появилась сыпь, этапность ее появления.
Особенно важно проводить дифференциальную диагностику заболевания у лиц с патологиями иммунитета, пациентов с иммуносупрессией, беременных и планирующих беременность женщин.
Для определения точного диагноза используются дополнительные методы исследования:
- Выделения вируса из жидкости пузырьков (методом ПЦР или размножения в клеточной культуре).
- Определение антигенов к вирусу герпес зостер (способом прямой иммунофлюоресценции в соскобе со дна пузырька).
- Серологические. Определение титра антител методом ИФА.
Важно помнить о том, что серологические методы диагностики не рекомендуются специалистами для определения сформированного иммунного ответа после вакцинации.
При развитии недомогания, повышении температуры тела и появления сыпи, важно как можно скорее обратиться к специалисту. Для этого необходимо вызвать участкового педиатра или частного врача на дом, или, при тяжелом состоянии ребенка и развитии угрожающих для жизни состояний, вызвать скорую помощь.
Ни в коем случае нельзя заниматься самолечением и давать ребенку какие-либо препараты, в особенности противовирусные и антибиотики, до осмотра доктором и определения, какая болезнь присутствует. Исключение составляют Парацетамол и Ибупрофен при повышенной температуре тела.
Чтобы упростить процесс диагностики и избежать ложных диагнозов, врачи не рекомендуют обрабатывать высыпания на коже красящими антисептиками. Несмотря на то что ветрянку привыкли лечить Фукорцином или зеленкой, делать это нельзя, поскольку окрашивание кожи зеленым или красным цветом приводит к затруднению изучения морфологических элементов и трудностям с постановкой окончательного диагноза.
источник
Если вы обнаружили симптомы ветрянки у ребенка, лечение должно быть незамедлительным. Ветрянка у многих ассоциируется с зелеными горошинами по всему телу. У нас в стране утвердилась практика мазать прыщики ветряной оспы зеленкой. Хотя, как утверждает доктор Комаровский, бриллиантовый зеленый не приносит ощутимой пользы и облегчения. Поэтому он не используется в зарубежной практике. Скорее всего, зеленка служит своего рода тестером, при помощи которого мы можем определить появление новой сыпи, отслеживать процесс выздоровления.
Заболевание относится к вирусным инфекциям. Возбудителем является вирус герпеса (3 типа) варицела зостер, его еще называют вирусом опоясывающего лишая. Он достаточно неустойчив во внешней среде при неблагоприятных условиях, высоких и низких температурах. Боится воздействия всякого рода дезинфекаторов, ультрафиолетового излучение.
В каких случаях можно избежать заражения ребенка:
- если была сделана прививка, ее рекомендуют делать после 12 месяцев;
- в том случае, если ранее малыш уже перенес ветрянку;
- когда у ребенка сильный иммунитет, он может не заболеть, либо перенести заболевание бессимптомно.
Существует несколько способов передачи инфекции.
- Отличительной способностью вируса является повышенная летучесть, следовательно, основной способ передачи воздушно-капельный. Характерно то, что это может происходить и без личного контакта с зараженным ребенком. Вирус может распространяться на большие расстояния, к примеру, через вентканалы. Именно по этой причине оптимальной средой для него являются детские учреждения (ясли, садики, школы). Избежать заражения очень сложно, даже если принять меры предосторожности. Этим объясняется карантин в детских садиках от 10 до 21 дня, в случае вспышки болезни. По утверждению доктора Комаровского, карантин, скорее формальный метод защиты, так как заражения в инкубационный период период трудно избежать.
- Второй путь заражения — контактный. Основные очаги инфекции на теле: сыпные оспинки (везикулы), слизистые оболочки человека. Выделения из носа и рта, соприкосновение с ними, их попадание на другого ребенка при кашле, чихании может спровоцировать болезнь.
- Наконец, младенец может заразиться ветрянкой от мамы в период беременности. Надо отметить, что самый опасный период для плода, когда будущая мама болеет в первые месяцы беременности, или за неделю до и после родов. Объясняется это тем, что на начальной стадии у беременной женщины еще не выработались антитела. На последней стадии беременности, она не может передать их ребенку.
К моменту проявления ветрянки у ребенка, до первых симптомов и лечения, предшествует довольно длительный инкубационный период.
Отрезок времени, когда болезнь себя не проявляется, но организм инфицирован, называют инкубационным периодом. В этот период ветрянка у ребенка развивается внутри организма, поэтому не видны симптомы, следовательно, ее не лечат.
Симптомы ветрянки у ребенка на фото
Так как инкубационный период довольно длительный, то зафиксировать время заражения проблематично. Поэтому ветрянку определяют по первым явным признакам. Течение заболевания можно разделить на несколько этапов.
- Первые высыпание чаще появляются на лице, в местах роста волос. Затем, буквально за считанные часы, распространяется по телу ребенка. Везикулы сначала выглядят, как красные пятнышки, затем в них появляется жидкость.
- Происходит скачек температуры, иногда до 39-40 градусов, но чаще сопровождается невысокими скачками в период высыпания.
- Ребенок жалуется на головные боли. Внешние проявления, он становится вялым, тяжело дышит, особенно, если оспинки появились в ротовой полости. Пульс становится более частым.
- Малыш может жаловаться на тошноту.
В зависимости от течения болезни, сыпь может быть обильной, распространяться по всему телу, даже на глаза и слизистую рта. Для легких форм характерно незначительное или локальное появление везикул.
Везикулы превращаются в пустулы, наполняясь гноем. Этот этап ветрянки у детей сопровождается зудом, здесь важно назначить срочное и правильное лечение. Антитела, выработанные организмом, устремляются к очагам инфекции. Чем выше иммунитет, тем быстрее организм справляется с болезнью.
На этом этапе прекращается образование новых оспинок. Старые начинают подсыхать, на их месте появляются коричневые точечки. Спадает температура.
Этот период болезни длится от 6 до 10 дней. После этого у подавляющего большинства детей вырабатывается иммунитет, рецидивы редки, проходят в облегченной форме. Чаще всего они могут возникать на фоне ослабленного иммунитета. Вирус в дремлющем состоянии остается в организме и активизируется в определенных условиях. Важно проследить течение ветрянки у ребенка, вовремя обратить внимание на первые симптомы, начать лечение. Момент заражения определить трудно из-за длительного инкубационного периода.
Фото: Как выглядит ветрянка у ребенка
Как все инфекционные заболевания, ветрянка не поддается лечению антибиотиками. Поэтому не следует начинать самостоятельный прием препаратов до прихода врача. Иногда симптоматика ветрянки у детей может носить смазанный характер. Особенно в тех случаях, когда сыпь едва заметна. Ее можно спутать с ОРВ, гриппом. Антибиотики назначаются в тех случаях, когда врач констатирует осложнение (атипичная ветрянка). Типичная форма заболевания проходит по схеме, описанной выше.
Основное лечение направлено на снятие симптомов болезни. Оно включает в себя:
- При температуре выше 38 градусов, принимают жаропонижающие препараты («Ибупрофен», «Парацетомол»).
- Для снятия зуда применяют антигистаминные средства.
- Чтобы не началось нагноение пустул, их смазывают зеленкой. Используют для этих целей антисептический и противогрибковый препарат под названием «Жидкость Кастеллани» (фукоцин) и другие.
- В зависимости от того, как протекает заболевание, в первые несколько дней рекомендуют постельный режим.
- Необходимо придерживаться диеты. Убрать из рациона кислые, соленые продукты. Пища должна быть нейтральной, лучше пюреобразной и протертой.
- Нужно больше давать ребенку свежих овощей, фруктов. По рекомендации врача принимают витаминные препараты.
- Важно пить, как можно больше, жидкости, с целю выведения продуктов распада из организма.
- Регулярно менять нательное и постельное белье. Одежда должна быть из мягких натуральных тканей.
- После еды и в промежутках ополаскивать рот слабым раствором фурацилина.
По поводу купания во время болезни, мнения врачей расходятся. Некоторые не рекомендуют принимать ванные. Известный педиатр Комаровский, напротив, настаивает на том, что во время лечения ветрянки у детей, каждые три-четыре часа нужно купаться в прохладной ванной, с добавлением соды для снятия зуда. Только тело ребенка нужно не вытирать, а промокать мягкой тканью или полотенцем.
В том случае, если у ребенка ветрянка протекает с такими симптомами, сильной сыпью и зудом, высокой температурой, головной болью, назначают усиленный курс лечения. Бывает так, что сразу после инкубационного периода болезнь развивается бурно, сразу в острой форме. Тогда врач назначает действенный препарат против вируса варицела зостер, который является возбудителем ветряной оспы, «Ацикловир».
При сильном высыпании назначают мази «Зовиракс», «Валцикловир» и другие. Они достаточно легко, через везикулы, впитываются в кровь, поэтому возможна передозировка. Происходит это, если мамочка увлеклась намазыванием пузырьков оспы.
Иногда ветрянку у ребенка по симптомам можно спутать с другими детскими болезными, сопровождающимися сыпью. Соответственно и лечение у них разное, также как длительность инкубационного периода.
- высыпания при краснухе имеют иной характер, она мелкая, розового цвета, без гнойных пузырьков. Исчезают пузырьки на третий день;
- для заболевания характерно увеличения лимфатических узлов.
- спутником скарлатины всегда является ангина и воспаленные миндалины;
- сыпь при скарлатине локализирована, мельче (розового цвета).
- главная разница заключается в том, что если слегка надавить пальцами на сыпь, она бледнеет;
- после высыпания температура стабилизируется.
Именно по причине схожести некоторых детских заболеваний нельзя пытаться самостоятельно ставить диагноз.
Для снижения риска заболеванием ветрянкой, ребенку нужно сделать прививку. Чтобы ветрянка протекала в мягкой форме, а симптомы были не такими острыми, необходимо принимать превентивные меры. Тогда сокращается инкубационный период, лечение проходит без применения мощных препаратов, которые могут иметь побочные действия.
Считается, что самым эффективным методом против вспышек заболеваний в детских коллективах является карантин. Но заболевание имеет длительный инкубационный период. В это время ребенок уже может быть источником инфекции. Ветряная оспа показывает разную динамику развития. Поэтому отдельные педиатры, в том числе Комаровский, оспаривают эффективность карантина.
Первые вакцины появились в Японии (1974 год). Наибольшее распространение получил препарат «Варилрикс», который зарегистрирован более чем в 100 странах. Препарат включен в региональные программы по вакцинации детей в России.
Необходима прививка детям, которые отправляются на летний отдых в лагеря.
Некоторые родители считают, что ветрянка у детей не относится к числу опасных болезней. Поэтому не делают прививку, делая ставку на то, что после болезни появится естественный иммунитет.
Даже если ваш регион не включен в программу обязательной вакцинации, прививку можно сделать по желанию родителей. Напомним, что оптимальный возраст для вакцинации детей, после того как ребенку исполниться один годик. Повторная прививка делается в возрасте 13 лет.
Самое главное, во время появления сыпи, следить, чтобы ребенок не расчесывал ранки. С этой целью малышам на ночь надевают легкие рукавички. Если не уследить за ребенком, то может возникнуть вторичная инфекция, как следствие нагноение на отдельных участках кожи. В этом случае назначают антибиотики.
Опасен ветряночный менингоэнцефалит, воспалительный процесс в мозге, на фоне перенесенной ветряной оспы. Поэтому наблюдайте за детьми. Если вдруг возникли судороги, нарушена координация движений, ребенок испытывает тошноту, есть позывы к рвоте — это тревожный сигнал. В таких случаях требуется госпитализация. К счастью, осложнение после болезни возникают редко (3-5%).
Ветрянка у ребенка распространенное заболевание в возрасте до 13 лет- в зависимости от симптомов и интенсивности болезни проводится определенное лечение. Опасность ветряной оспы заключается и в том, что она имеет длительный инкубационный период.
Понравилась статья ? Покажите её друзьям:
Данные не разглашаются. Поля, помеченные звездочкой, обязательны для заполнения
источник
Вирус кори проникает в организм человека через слизистые оболочки глаз и верхних дыхательных путей. Он (вирус) испытывает особое пристрастие к клеткам центральной нервной системы, слизистым оболочкам кишечника и дыхательных путей. От момента заражения до появления первых признаков болезни проходит обычно 8-10 дней, иногда инкубационный период удлиняется до трех недель, но короче 7 дней он не бывает никогда.
Начинается корь с повышения температуры, головной боли, кашля, насморка. Весьма типично поражение глаз — слезотечение, конъюнктивит (воспаление слизистой оболочки век). Описанные симптомы, весьма напоминающие ОРЗ, сохраняются 2-3 дня (иногда 5-6 дней), после чего появляется сыпь — розовые пятнышки, которые, сливаясь друг с другом, превращаются в пятна и, появившись вначале на голове (за ушами, на лице), медленно опускаются вниз и в течение двух-трех дней добираются до ног.
Лет 150 назад ее вообще считали легкой корью. И этим почти все сказано — тоже заразная, тоже появляются и сыпь, и насморк, и повышение температуры. Но все как-то не по настоящему: температура тела не очень высокая, сыпь бледная и необильная, глазки покраснели чуть-чуть, насморк — так себе, голова болит не сильно, а еще чаще не болит вообще.
Как и корь, передается краснушный вирус воздушно-капельным путем, а, попадая в организм человека, поражает так называемую лимфоидную систему (лимфоузлы, селезенка). С этим связано появление наиболее типичного (кроме сыпи, разумеется) признака краснухи — увеличения лимфоузлов, которое наиболее выражено на задней поверхности шеи и затылке. Сыпь при краснухе розовая, пятнышки значительно мельче, чем при кори, и почти никогда не сливаются. Появляется сыпь в первую очередь на лице, но затем быстро распространяется по всему телу (не как при кори — за 2-3 дня, а всего за несколько часов). Держится сыпь не более трех дней и исчезает, не оставляя следов.
Ветряночный вирус поражает клетки эпителия кожи, образуя на ней характерные изменения. Вначале — красные пятнышки, которые через несколько часов превращаются в пузырьки, наполненные прозрачной жидкостью. «Жизнь» пузырька недолгая: уже на второй день его содержимое мутнеет, поверхность сморщивается и начинает покрываться корочкой. Дней через 7-8 корочки подсыхают и отпадают, как правило, не оставляя следов.
Появление ветряночной сыпи обычно совпадает с ухудшением общего состояния ребенка (слабость, отказ от еды, головная боль, повышение температуры тела). Новые пузырьки обнаруживаются в течение нескольких дней (от двух до пяти).
ВНЕЗАПНАЯ ЭКЗАНТЕМА (РОЗЕОЛА)
«Долго ломал голову, какую бы болезнь придумать.»
Очень «интересная» инфекция с удивительно характерными признаками. В начале повышается температура тела и все — т.е., все остальное уже связано с высокой температурой — вялость, сонливость, отказ от еды. Но больше нет ничего — ни кашля, ни насморка, ни поноса, ни болей. И это неопределенное состояние продолжается около трех дней, после чего температура очень быстро нормализуется, активный ребенок бегает по дому и просит поесть. Все домашние испытывают чувство глубокого удовлетворения в связи с выздоровлением от непонятной болезни, но через 10-20 часов после нормализации температуры, когда ребенок кажется абсолютно здоровым, по всему телу внезапно появляются элементы точечной или мелкопятнистой розовой сыпи. Состояние при этом не ухудшается, а сыпь сама исчезает через несколько дней (от 4 до 7). Это и есть розеола. Она не опасна, не дает осложнений, не требует лечения.
Розеола уникальная болезнь!
Болезнь достаточно распространенная и, в то же время, болезнь, которой не существует, поскольку диагноз «внезапная экзантема» врачи не ставят почти никогда!
Дело в том, что за три дня непонятного и необъяснимого повышения температуры тела, очень немногие родители не успеют «всунуть» в дитя 3-4 лекарства. Неудивительно, что появление, в конце концов, сыпи и сами мамы-папы-бабы, а, нередко, и врачи, рассматривают как признак лекарственной аллергии. Вполне понятно, что назначаются дополнительно противоаллергические лекарства, которые и дают «эффект» в сроки, за которые сыпь обычно проходит сама (т.е. от 4 до 7 дней).
Детские инфекции, протекающие с сыпью на теле, описываются схожей клинической картиной и внешними признаками. Дифференцировать заболевания бывает непросто, и ветряная оспа не является исключением. Болезни, похожие на ветрянку, в подавляющем большинстве случаев относятся к вирусным инфекциям. Проводят дифференциальную диагностику с вирусом Коксаки или турецкой ветрянкой, краснухой, корью, скарлатиной, почесухой, стрептодермией и другими кожными проявлениями различных заболеваний.
фото начальной ветрянки
Перечень заболеваний, похожих на ветрянку, включает в себя следующие патологии:
- простой герпес;
- вирус Коксаки (энтеровирусные инфекции);
- стрептодермия;
- краснуха;
- корь;
- скарлатина;
- строфулюс;
- укусы насекомых.
Классическая ветряная оспа, как правило, не вызывает затруднений в диагностике, но ее типичное течение встречается не всегда. Такие разновидности, как рудиментарная форма, пустулезная, а также сыпь, предшествующая ветряной оспе могут привести к неверной трактовке диагноза.
Классическая ветряная оспа развивается до 21 дня от момента контакта с больным человеком. Ветрянка в подавляющем большинстве случаев имеет легкое течение. Дети с 3 до 8 лет, как правило, переносят ветряную оспу. В таком возрасте инфекция протекает легко, чем старше ребенок, тем тяжелее он переносит болезнь. У взрослых также инфекция протекает тяжелее.
Первые симптомы болезни похожи на другие вирусные инфекции или ОРЗ у детей. Головная боль, небольшая температура, высыпания на теле, ухудшение аппетита – эти симптомы похожи между собой при различных инфекционных заболеваниях. Далее, картина различных болезней протекает чаще по-разному.
При ветряной оспе на фоне высокой температуры появляются высыпания. Следующие высыпания появляются также на фоне повышения температуры – толчкообразно. Такой признак не характерен для других инфекций. Кроме того, особенностью болезни является появление предварительной сыпи, которая очень похожа на кореподобную или скарлатиноподобную. Эта сыпь проходит бесследно, а затем формируются классические ветряночные высыпания.
Для типичной формы ветряной оспы характерны:
- возникновение розовых пятен, которые быстро трансформируются в папулы и пузырьки, диаметром до 5 мм;
- пузырьки состоят из одной камеры, окружены красным ободком;
- сыпь локализуется на лице, голове, туловище и конечностях, кожа ладоней и подошв также вовлекается в процесс;
- новые элементы сыпи образуются каждые 1-2 дня;
- на слизистой оболочке полости рта также появляются пузырьки, но количество их единично и не вызывает существенного дискомфорта;
- для высыпаний характерен зуд;
- пузырьки довольно быстро подсыхают с образованием корочки коричневого цвета;
- рубцы после ветряночной сыпи не остаются, этот процесс возможен только при тяжелых формах или при насильном удалении корочек;
- температура при легкой форме ветрянки достигает отметки 38,5°С, переносится детьми легко, снижается классическими медикаментами.
Главным отличием ветрянки от других инфекций является, так называемый ложный полиморфизм: для него характерно одновременное наличие и пятен, и пузырьков, и корочек. Другие болезни описываются одноэтапностью морфологических элементов сыпи: сначала возникают пятна, затем пузырьки одновременно на всех кожных покровах.
фото турецкая ветрянка Коксаки
Вирус Коксаки у детей является причиной ОРВИ в эпидемический сезон наиболее часто. Сыпь при энтеровирусной инфекции похожа на ветряную оспу. Но данный вирус может вызывать различные клинические явления у разных детей. Если у одного ребенка развивается диарея, то у другого регистрируют герпангину. В этом и заключается особенность вируса Коксаки и Экхо.
Энтеровирусы поражают многие органы и системы организма: кишечник, нервную систему, миндалины, слизистые оболочки, кожу, поджелудочную железу, почки. Вирус ветряной оспы не похож по своему механизму действия на вирус Коксаки, однако, поражение кожных покровов имеет массу сходств. Сыпь проходит стадии пятна, папулы и пузырька, локализация также совпадает с ветрянкой.
Основными отличиями являются:
- при энтеровирусной инфекции сыпь возникает стадийно: сначала появляются пятна, затем пузырьки на всех участках кожи;
- после окончания появления новых высыпаний кожа слущивается и слазит;
- в процесс вовлекаются ногти;
- болезнь в отличие от ветрянки протекает тяжело и с очень высокой температурой, тяжело поддающейся купированию медикаментами;
- лихорадка удерживается стабильно на протяжении нескольких дней и не связана с появлением новых высыпаний;
- высыпания во рту более обильны и часто развивается герпангина.
Красное горло при ветрянке встречается очень редко, обычно данный признак свидетельствует о другой инфекции, в частности от герпангине.
фото корь
В настоящее время корь не является заболеванием, которое часто встречается среди детей младшего возраста ввиду массовой вакцинации. Корь, а также краснуха, ветрянка имеют сходство на начальных стадиях, а также при рудиментарной форме ветряной оспы.
Нарастающее число отказов от прививок, нестабильность экономики приводят к возрастанию актуальности этой болезни. Краснуха, эпид.паротит, корь и ветрянка являются вакциноуправляемыми инфекциями, но прививка от ветрянки не входит в список обязательных прививок, поэтому часто регистрируется среди детей.
Корь чаще возникает у взрослых людей и требует дифференциальной диагностики с ветряной оспой.
Отличия кори от ветряной оспы:
- коревая сыпь возникает только на 4-5 день от начала болезни;
- пятна при сыпи довольно крупные, яркие;
- пузырьки не характерны;
- характерна анатомическая этапность: сначала элементы появляются на лице, затем на туловище и конечностях;
- исчезновение сыпи сопровождается пигментацией и шелушением.
Кроме того, в полости рта, напротив моляров возникают характерные белые пятна, слизистая оболочка гиперемирована.
фото сыпь при скарлатине
Скарлатина, как инфекция, похожая на ветрянку, подвергается особому вниманию, так как начало ветряной оспы сопровождается появлением очень похожей сыпи. Основными отличиями инфекций являются:
- при скарлатине в процесс вовлекаются миндалины;
- сыпь мелкоточечная сливная, в частности, складки кожи имеют ярко-выраженное покраснение;
- румянец щек;
- помимо складок, сыпь локализуется на боковых поверхностях туловища, сгибательных поверхностях рук и ног.
В процесс вовлекаются сердце, почки и суставы.
Сыпь при скарлатине проходит без следа, но наблюдается шелушение.
фото сыпь при краснухе
Такая болезнь, похожая на ветрянку, как краснуха является одной из патологий, создающей трудности при диагностике. Рудиментарная форма ветрянки может протекать со схожими внешними признаками.
Рудиментарная ветрянка и краснуха схожи морфологическими элементами сыпи — пятнами. Многих молодых родителей интересует вопрос: ветрянка и краснуха – это одно и тоже или нет. Заболевания инициированы различными возбудителями и являются разными нозоформами.
Рудиментарная форма ветряной оспы считается атипичной формой заболевания, которая не похожа на классическое течение инфекции. Она возникает при введении профилактической дозы антител контактному человеку. При создании пассивного иммунитета во время заражения ветряной оспой, у пациента развивается стёртая клинка, похожая на некоторые другие инфекции.
Чем отличается ветрянка от краснухи:
- краснушная сыпь возникает в первый день заболевания;
- пятна располагаются по всему телу;
- на лице, спине, ягодицах, разгибательной поверхности рук и ног сыпи особенно много;
- высыпания полностью исчезают через 3-4 суток.
Так как отличить ветрянку от краснухи по внешним признакам сложно, прибегают к ПЦР-методике. Анализы на антитела в начале болезни не будут положительными и не помогут в диагностике.
фото сыпь при стрептодермии
Бактериальные инфекции нечасто имеют сходство с вирусными поражениями кожи. Однако стрептококк может привести к клинической картине, имеющей массу сходств с ветрянкой, поэтому специалисты проводят дифференциальную диагностику со стрептодермией. То, что похоже на ветрянку пустулезной формы, как правило, сравнивают с бактериальными инфекциями, поражающими кожные покровы, в частности, со стрептококковым импетиго.
Основными отличиями считают следующие:
- покрышка пузырьков не является напряженной и плотной;
- содержимое везикул очень быстро нагнаивается;
- вскрывшиеся пузыри формируют эрозии;
- корочки имеют характерный желтый цвет.
Лихорадка и выраженные симптомы интоксикации для стрептодермии не характерны. При выполнении посева обнаруживают стрептококки.
Среди патологии кожных покровов нередко регистрируется строфулюс или детская почесуха. Заболевание имеет аллергическое происхождение, не сопровождается высокой температурой, однако, сыпь имеет сходство с ветрянкой.
Отличиями почесухи от ветрянки являются:
- очень сильный зуд;
- полость рта в процесс не вовлекается;
- большинство папул формируются в районе конечностей, спины и ягодиц ребенка.
Помимо перечисленного, ветрянка может быть похожа на укусы насекомых. Для ветряной оспы характерна зимне-весенняя сезонность, а для насекомых – летне-осенняя. Иногда редкие случаи ветрянки начинают регистрировать осенью, тогда и требуется дифференциальная диагностика. При укусах не наблюдается лихорадка, а также поражаются только открытые участки тела.
Чтобы упростить процесс диагностики, врачи не рекомендуют обрабатывать сыпь красящими антисептиками до приема у специалиста. Нередко ветрянку мажут зеленым, красным или синим антисептиком (фукорцин, зеленка, синька), что приводит к затруднению изучения морфологических элементов.
Девочки. Как отличить ветрянку от розеолы?
— А как их можно вобще перепутать.? Там ничего общего кроме того что инфекционное. Ветрятка это волдырики , розеола такой не бывает
— Напишите лучше какие у вас симптомы
— @any100any при ветрянке сразу волдыриками покрывается?
— @__marya__ 3 дня была темпа 39,1-39,4, не кашляла, но горло красное было. Вызывали скорую, потом врача ещё, сказали какой-то вирус и все. Сегодня температуры нет, весь день 36,2-36,6. Сейчас подхожу к кровати, у неё сыпь на лице и животе, мелкие пятнышки, как будто прыщики, но без волдырей.
— У розеолы идет температура на третий день появляются пятна. У нас они были такие с неровными и не четкими краями и не яркие. Но врач сказала, что в легкой степени она была у нас.
— @oh_juli, похоже на розеолу. А фото нет?
— @oh_juli, у моей дочки тоже темпа до 39,2 поднималась в течение 3-х суток. Потом нормализовалась и высыпания пошли. Вроде они почти не выпуклые были, но весь животик, спина. Сказали, похоже на розеолу
— @__marya__ @_mary_s_ @any100any не знаю, видно ли на фото
— @oh_juli, вообще на потницу похоже)
— @any100any @__marya__ @_mary_s_
— @oh_juli у нас были вот такие. Фото с интернета. Свои долго искать. Началось с головы и потом на теле так же пошло.
— @__marya__ я бы тоже так подумала, если бы не лицо, на лице много пятен прям.. И резко она появилась.. И откуда потнице взяться, она голая часто бегает и в свободной майке..
— @oh_juli, не переживайте. Завтра увидите точно. Все равно, ничего предпринимать вам не нужно пока. А, ещё при ветрянке чешет ребёнок, все говорят
— @oh_juli да, поддерживаю сверху коммент, что на теле похоже на потницу
— @oh_juli завтра смотрите. Это точно не ветрянка. Но и на розеолу не особо. Хотя симптомы ее
— @oh_juli, главное, температура нормализовалась
— Ночью потеет. Моя вся мокрая порой бывает. Наблюдайте завтра и тогда к врачу или скорую
— Да, пятна не характерные. Но если это розеола, то не чего и не надо делать. Ее не лечат. Просто в карту записать. А если ветрянка, то усилится завтра и послезавтра, тогда будете мазаться чем врач скажет.
— У нас так же было, темпа, а потом сыпь через несколько дней… врач сказала это типо потницы такой, после темпы… сказала, что ветрянка на голове(на волосистой части) должна тоже быть, а у нас только на теле сыпь была…
— К нас тоже так было, на четвёртые сутки температура упала и появилась сыпь. Через три дня сыпь пропала
источник

Признаки заболевания зависят от формы, которую принимает течение болезни:
- локальная форма;
- генерализованную.
Первая из них более распространенная, подразумевается, что сыпь в виде пузырьков появляется только на коже. Второму же типу подвержены люди с пониженным иммунитетом, у них сыпь наблюдается не только на коже, но и на слизистой, внутренних органах.
По течению медики выделяют 3 степени заболевания:
Определяют ее исходя из состояния больного, наличия интоксикации, масштабов высыпания. Примечательно, что дети, переболевшие ею однажды, практически никогда повторно не болеют ветрянкой. Повторное заболевание возможно при ослаблении иммунитета, но у же в пожилом возрасте. Однако герпес Зостер, как и любой другой герпесвирус, персистирует (пережидает, находится в скрытом состоянии) в тканях организма. И у взрослых при ослаблении иммунитете вызывает опоясывающий герпес (лишай).
Течение ветряной оспы (как и любого инфекционного недуга) разбивают на 4 периода:
- Инкубационный, когда активно размножается возбудитель в организме человека, но симптомов еще нет;
- Продромальный, в это время человек чувствует общее недомогание, но симптомы не проявляются в полной форме;
- Развернутые клинические симптомы недуга;
- Реабилитация.
Именно третий период подразумевает наличие всех известных признаков и симптомов ветряной оспы, а именно:
- Резкое и безпричинное повышение температуры (без видимых оснований);
- Появление на коже высыпания в виде пузырьков;
- Слабость;
- Снижение или полное отсутствие аппетита;
- Головные боли;
- Ломота в мышцах;
- Проблемы со сном;
- Тошнота или рвота.
При появлении симптомов нужно незамедлительно обратиться за медицинской помощью. В противном случае возможны осложнения, например ветряночная пневмония, менингит или энцефалит.
После попадания вируса в организм начинается первый – инкубационный период. Он длится от 10 до 21 дня. На этом этапе болезнь никак не заявляет о себе, нет видимых симптомов или недомогания. Во время период инкубации вирусные тельца попадают в верхние дыхательные пути, где начинают активно размножаться. Когда их скопилось достаточно много, они прорывают защиту организма и массово попадают в кровь больного.
Инкубационный период обычно проходит быстро и инфицированный просто не замечает его. Однако в редких случаях может ощущаться сильная слабость, головная боль, ломота в мышцах. Кроме слизистых и верхних дыхательных путей вирус может поразить нервные ткани, печень, легкие или желудок. Медленно, но верно болезнь переходит во вторую стадию – продромальную, когда симптомы начинают проявляться, но они еще не специфичны для конкретной болезни.
Третий период, некоторые врачи называют временем высыпания, из-за проявления на коже огромного количества элементов (красных пятен небольшого размера, которые развиваются до папул или мелких узелочков без полости). Покраснение образуются по причине расширения мелких сосудов. Сперва, наблюдается легкая гиперемия (пятно розовое), а позже участок отекает и формируется так называемая папула (так называют воспаленные узелки) на коже, некоторые из них превращаются в везикулы (пузырьки с содержимым). Внутри них находится кровянистая или серозная жидкость, поэтому их запрещают расчесывать или как-то повреждать. Иначе содержимое станет гнойным, присоединится бактериальная инфекция.
Рисунок № 1. Сыпь при ветряной оспе: внешние признаки
Обратите внимание, что сыпь может проявляться в несколько волн. То есть, после основного проявления папул, дополнительное высыпание может фиксироваться через пару дней.
Рисунок №2. Эволюция элементов сыпи при ветрянке
Заключительным считается период реабилитации пациента. Срок лечения зависит от множества факторов, например тяжесть заболевания, особенностей хода течения, наличия осложнения. На заключительном этапе организм полностью очищается от вируса. Сыпь с поверхности кожи пропадает, возможно, временное наличие покраснений на месте бывших пузырьков. Со временем пигментация кожи также приходит в норму.
Диагностика ветряной оспы должна проводиться врачом, поскольку человек может принять первичные симптомы заболевания за грипп или серьезную простуду. Педиатр или терапевт направит больного на анализы, а также в ходе обследования узнает, что пациент вступал в контакт с человеком больным ветрянкой. Затем производится примерный расчет инкубационного периода.
Рисунок №3. Ветряная оспа у ребенка
Общий анализ крови не считается эффективным методом диагностики, ведь патологические изменения не специфичны. Куда больше информации может дать вирусологическое исследование. Оно определит вирионы при электронной микроскопии везикулярной жидкости, предварительно окрашенной серебрением. Также может проводиться серологическая диагностика. Однако чаще всего педиатры устанавливают диагноз по клинической картине.
Говоря о лечении ветряной оспы, выделим, что она бывает немедикаментозной и медикаментозной (общей и местной). Последняя назначается врачом в зависимости от:
- тяжести болезни;
- возраста инфицированного;
- и состояния его организма.
Если состояние легкое или среднетяжелое, то все лечится можно в домашних условиях. При тяжелом состоянии или высокой вероятности проявления осложнений производится госпитализация в инфекционное отделение.
Медики разработали эффективную терапию против ветрянки. Подросткам и взрослым рекомендуют «Ацикловир» (дозировка 800 мг. 5 раз в день на протяжении 7 дней). Он же подходит и для детей в возрасте до 12 лет. Это противовирусный или, можно сказать, противогерпетический препарат. Принимают его исходя из дозировки 20 мг. на один килограмм веса, 4 раза на протяжении дня. Людям же с очень слабой иммунной системой препарат вводят внутривенно, дозировка назначается медиком. Могут быть назначены препараты интерферона нового поколения.
Если же ветрянка сопровождается сильной лихорадкой, то медики дополнительно выписывают анальгетики-антипиретики или средства из группы нестероидных противовоспалительных препаратов, например «Панадол» или «Эффералган». Особенность данных препаратов в том, что они не оказывают негативного воздействия на иммунную систему больного. Обратите внимание, что категорически запрещено принимать аспирин или другие препараты на основе ацетилсалициловой кислоты.
Общий уход направлен на то, чтобы предотвратить дополнительное бактериальное заражение. Высыпания больные расчесывают и могут внести кокковую флору. Постельное белье, нижнее белье и одежду, нужно часто менять, а сами высыпания обрабатывать раствором бриллиантовой зелени, метиленового синего или марганцовкой. «Зеленка» не ускоряет заживление элементов сыпи, но подсушивает и снижает риск инфицирования бактериями.
Вместо указанных антисептиков можно применять камфору или ментол. Эти жидкости снимают зуд. Помимо этого больному нужно пить много жидкости, чтобы токсины из организма выходили быстрее.
Особое внимание уделяется еде. В рационе должно быть достаточно белковой пищи и витаминов. Идеальным вариантом станет молочно-растительная диета. Если высыпания наблюдаются внутри ротовой полости и на слизистых, нужно исключить острую и кислую еду. Разняться мнения о том, стоит принимать ванну или душ, пока медики не пришли к единому решению на этот счет. Больному нужно избегать перегреваний.
Сегодня ветрянка входит в список самых распространенных инфекционных заболеваний, поэтому ей подвержены все категории граждан. Статистика показывает, что чаще всего болеют дети. Большинство из них заражается в возрасте от 5 до 9 лет, куда реже от 1 до 4 лет, от 10 до 14 лет. Фиксируются случаи заболевания и взрослых людей, которые не переболели вирусом в детстве, поэтому не имеют иммунитета к нему.
Пик заболеваемости приходится на осенние и зимние месяца. Вспышки болезней фиксируются в школах, яслях и детских садах. По утверждениям педиатров, дети которые ходят в детский сад, разнообразные творческие кружки (где собирается много детей), болеют ветрянкой чаще других.
Главным правилом профилактики ветрянки у детей можно считать укрепление иммунитета. Никакие методы не дадут 100% гарантии, однако ребенок с повышенным иммунитетом гораздо легче перенесет болезнь, чем более слабый сверстник. В США с середины 1990-х годов детей стали прививать от ветрянки, но в России такая процедура не имеет массовости. Хотя сегодня уже рекомендуют прививать детей японской вакциной Окавакс или бельгийским препаратом Варилрикс.
Особую бдительность стоит проявлять и взрослым, если их ребенок заболел. В случае, если взрослый не болел ветрянкой, он может заразиться от выделяющего в окружающую среду возбудителя , ребенка. Чтобы этого не произошло, нужно предпринять меры:
- Изоляция больного. Его нужно держать отдельно от здоровых членов семьи, чтобы избежать массового заражения. Ухаживать за больным могут только те члены семьи, которые ранее переболели ветрянкой.
- Использование препаратов для профилактики, но 100% гарантии не заражения они не дают.
- Больной должен есть из отдельной посуды, которая будет выброшена после выздоровления.
- Комнату, где находится больной, нужно часто проветривать.
- Все члены семьи должны носить марлевые повязки.
- Стирка одежды больного должна проводиться отдельно. Нельзя одновременно стирать одежду больного и не зараженных членов семьи.
В большинстве случаев ветряная оспа проходит без серьезных последствий для организма. На коже могут остаться рубцы от высыпания, но случается это тогда, когда больной сильно расчесал высыпания (буквально содрал ее элементы). Высыпания на глазах тоже проходят, не оставив следов.
Серьезные последствия могут наблюдаться, если во время ветрянки была поражена центральная нервная система. Известны случаи с проявлением умственной отсталости после болезни, проявления паралича или приступов эпилепсии. Осложнения появляются у людей с пониженной иммунной системой или осложнениями во время лечения.
источник