Ветрянка – это болезнь, которая по большей части наблюдается в детстве, однако, случается и во взрослом возрасте. Большинство пациентов переносят вирусное заболевание в возрасте до 12 лет. Возбудителем заболевания является один из типов герпеса. Как правило, болезнь поражает людей во взрослом возрасте в том случае, если они в детстве не переносили ветряную оспу или не ставили прививку от ветрянки.
В детском возрасте, заболевание протекает достаточно легко и чем-то напоминает обычную простуду, то для взрослого человека она может стать причиной серьезных осложнений. В детском возрасте тяжелое течение болезни наблюдается только в одном случае из десяти. У взрослых статистика совсем иная: каждый третий пациент болеет с осложнениями. Именно у взрослых на коже остаются рубцы, а во время течения болезни наблюдается сильная лихорадка и пневмония. Реже развивается отит и различные кожные инфекции гнойничкового типа.
Из-за этого, у многих возникает закономерный вопрос – можно ли сделать прививку от ветрянки и какие препараты ставятся взрослым, а какую вакцину от ветрянки рекомендуют ставить в детском возрасте. Остановимся на данном вопросе подробнее и выясним, как проводится вакцина от ветрянки, какая вакцина против ветрянки ставится взрослым пациентам, а какие составы разрешены в детском возрасте, а также выясним, в каких вообще случаях проводится вакцинация от ветрянки. Также, мы рассмотрим, какие могут быть последствия у вакцинации и возможные осложнения.
Ветряная оспа может стать серьезной проблемой, если инфекция поразит человеческий организм совместно с другим заболеванием или женщину во время беременности. К примеру, ветрянка может негативно отразиться на общем состоянии пациента, если он уже страдает ВИЧ, онкологическим заболеванием или проходит курс гормонального лечения. Кроме того, существует вероятность, что люди, уже перенесшие ветряную оспу ранее, могут столкнуться с таким проявлением вируса, как опоясывающий лишай. Данное заболевание провоцируется все тем же вирусом герпеса, ветрянка протекает очень тяжело и болезни свойственны рецидивы.
Прививка от ветрянки может исключить вероятность заражения, однако, многие испытывают сомнения на этот счет и часто задаются вопросом, стоит ли сделать прививку от ветрянки уже во взрослом возрасте. Вакцинация проводится исключительно добровольно, поэтому, человек должен самостоятельно решить, нужна ли ему прививка от ветряной оспы. Важно отметить, что не стоит пренебрегать такой возможностью людям, в детстве не переболевшим ветрянкой, поскольку только постановка прививки от ветрянки может гарантировать защиту от вируса.
Сделать прививка от ветрянки не сложно и разрешено в любо возрасте, независимо от того, болел человек ветрянкой или нет. Как правило, вакцинация выполняется в том случае, если есть показания к ее назначению. Для постановки препарата, достаточно посетить терапевта и получить у него направление на прививку.
Специалисты особенно рекомендуют делать прививку тем людям, которые в детстве ветрянкой не болели. К данной группе пациентов можно отнести:
- женщины, желающие забеременеть;
- лица, страдающие иммунодефицитом;
- если у человека имеются злокачественные новообразования или лейкоз;
- медицинским работникам;
- педагогам и воспитателям;
- пациентам, страдающим такими заболеваниями, как хроническая сердечная, легочная и почечная недостаточность;
- для больных диабетом или гипертонией на последних стадиях;
- людям, имеющим контакты с больным человеком.
Самым сложным вопросом для большинства пациентов является то, нужна ли прививка от ветрянки после того, как имел место контакт с больным пациентом. Ответ положительный. Прививка против ветрянки должна быть сделана не позднее трех суток после контакта. Только в этом случае она сможет подействовать и защитить пациента от заражения.
В Российской Федерации, прививка от ветрянки ставится с использованием двух препаратов:
- окавакс – выпускается французским производителем;
- варилрикс – бельгийского изготовления.
Обе вакцины достаточно эффективны, и различия препаратов заключатся только в комплектации и в технике постановки укола.
Данный препарат выпускается во Франции и включает в себя живые вирусы инфекции. Данный тип вакцины используется для постановки детям после года и взрослым пациентам. В отдельных случаях вакцина может стать профилактическим средством для предотвращения возникновения заболевания.
В комплект для вакцинации входит набор из двух флаконов. В первом находится растворитель, а во втором вирус в сухом виде. В одном наборе содержится только одна доза, которая должна быть использована полностью сразу же после открытия.
Прививка ставится подкожно, а наиболее удобным место является плечо. Если нет такой возможности, то препарат вводят внутримышечно. Реакция на вакцинацию практически отсутствует, однако, в редких случаях появляется небольшой отек и уплотнение. В месте введения препарата может покраснеть кожа. Крайне редко появляется сыпь или поднимается температура.
Категорически запрещена постановка данного препарата в следующих случаях:
- если у женщины подтверждена беременность;
- во время обострения хронического заболевания;
- когда в процессе тестирования выявлена индивидуальная непереносимость препарата.
Данный препарат выпускается в Бельгии и содержит ослабленный вирус ветрянки. Средство разрешено для постановки детям и взрослым, не имеющим ограничения к заболеванию. Варилрикс может быть использован, не позже 72 часов с момента контактирования с носителем вируса.
Набор для вакцинации в данном случае включает в себя флакон с вирусом и шприц с растворителем. Препарат также ставится подкожно или внутримышечно. Чтобы гарантировать полную защиту, необходимо поставить две дозы препарата с перерывом в 1,5-3 месяца.
Состав достаточно легко переносится как детьми, так и взрослыми. В редких случаях наблюдается покраснение в месте введения препарата, а также небольшая слабость, подъем температуры или сыпь.
Вакцин нельзя ставить пациентам, у которых имеются следующие отклонения:
- СПИД или лейкоз;
- обострение хронического заболевания;
- ОРВИ;
- кишечные инфекции.
Вакцина запрещена для постановки беременным женщинам и кормящим мамам.
Через 1-3 недели после постановки прививки, у пациента может наблюдаться высыпания на коже, а также наблюдать поднятие температуры. Эти симптомы ветрянки после прививки говорят о том, что в организме пациента ведется работа по выработке антител для борьбы с вирусом. Как правило, этот процесс занимает от двух до трех дней.
Специалисты отмечают, что выработанные антитела сохраняются в крови пациента до 20 лет, однако, производители утверждают, что срок действия вакцины составляет 30 лет. Чтобы защитить себя и своих близких от заражения, важно своевременно проводить вакцинацию. Как правило, прививка от ветрянки детям ставится в возрасте 2 лет, если для этого отсутствуют противопоказания. Детям до 13 лет достаточно одной дозы вакцины, чтобы полностью защитить от заражения.
Прививка от ветрянки взрослым может быть поставлена в любом возрасте, по желанию человека. Предварительно потребуется посетить терапевта и получить направление на вакцинацию. Вероятно, что необходимо будет поставить две дозы лекарства.
источник
Доброго времени суток, уважаемые читатели. В последнее время многие не переболевшие прививаются от ветряной оспы в надежде, что вирусный недуг их не коснется.
Допустим, вы сделали прививку своему ребеночку. Значит, переживать за то, что он заболеет ветрянкой, уже не следует?
А вот и нет, так как даже у привитого ребенка болезнь может проявиться, но лишь в некоторых случаях. Почему привитый может заболеть, и как будет протекать заболевание у него? Если вам интересны эти вопросы, тогда приятного чтения.
Как известно, данный вид оспы принято называть детским заболеванием, так как ею зачастую болеют в возрасте от трех до десяти лет. Организм ребеночка переносит влияние вируса сравнительно легко. Естественное заражение происходит воздушно-капельным путем.
После выздоровления у ребенка вырабатывается пожизненный сверхстойкий иммунитет. Учитывая вышесказанное, можно сделать вывод, что недугом лучше переболеть в детстве естественным образом.
Однако после прививки иммунитет тоже вырабатывается. В одной из статей я детально описала вакцинацию: чем и как проводят, где делают и т.д.
После того, как человеку ввели ослабленный вирус, его организм начинает активно вырабатывать антитела. При этом могут появиться облегченные симптомы , но зачастую этого не происходит.
Побежденные вирусные частицы остаются в организме в спящем состоянии. Во взрослом возрасте они могут проснуться и спровоцировать опоясывающий лишай.
Не значит ли это, что вакцинацию от оспы делать не рекомендуется? Нет, так как то же самое может произойти с человеком, переболевшим и выработавшим иммунитет естественным путем.
Прививают ли детей от оспы? Да, но эта вакцинация пока не вошла в список обязательных для всех детей и взрослых. Обязательной она является лишь в редких случаях. Прививку можно поставить в любом возрасте, и даже во взрослом.
Целесообразно ли вакцинировать своего ребеночка? Да, но только если он дорастает до подросткового возраста и за все это время не успел переболеть. В подростковом возрасте (от 14-и лет) дети переносят ветрянку не легче, чем взрослые.
Самый интересный вопрос: может ли заболеть привитый ребенок? К сожалению, заражение иногда случается. Такое происходит в крайне редких ситуациях, а именно:
- если организм отреагировал на вакцину нестандартно;
- если дозировка вакцины была недостаточной;
- если препарат был некачественным или просроченным;
- если у вакцинированного по неким причинам (например, из-за гормональной или лучевой терапии) ослабевает иммунитет, и он общается с больным.
Если после прививки заражение произошло, то ребенка ожидает почти стандартное течение болезни. Почему почти? Читайте дальше и найдете подробное объяснение.
Укол дает защиту от заболевания на 7-10 лет, как считают ученые-медики. Значит, через 7-10 лет после профилактики человек может заболеть. Однако исследования показали, что у некоторых привитых иммунитет сохраняется на протяжении 20-30-и лет.
Вакцинация в любом случае выработает иммунитет к вирусу. Даже если он будет недостаточным для того, чтобы предотвратить заражение, он, все равно, будет полезным. Почему? Потому, что у привитого недуг будет развиваться в максимально облегченной форме.
Максимально облегченная вирусная оспа имеет легкие и часто незаметные симптомы:
- незначительное недомогание (зачастую просто слабость, потеря аппетита, сонливость);
- несильная головная боль (может вообще не появляться или появляться на короткие промежутки времени);
- волдырики, которые вы видите на фото (будут появляться в минимальном количестве и быстро заживать, а также практически не будут беспокоить болеющего);
- полное отсутствие ветряночной сыпи на кожном покрове (такое иногда случается у грудничков, имеющих врожденных иммунитет, а также у привитых детей);
- незначительный подъем температуры (до 37-38-и градусов максимально).
Как известно, высыпания появляются волнами — на протяжении нескольких дней. Сколько волн следует ожидать у привитого? Всего две-три, а иногда одну-две.
ля примера, у не привитого произойдет три-пять волн, а у взрослого при тяжелом течении болезни — пять-семь. Согласитесь, есть разница.
Сколько будет длиться ветрянка у вакцинированного? Максимальная продолжительность недуга в данном случае составит десять суток.
За это время прыщики успеют вскочить, созреть, лопнуть и покрыться корочками. Более того, некоторые корочки даже успеют отвалиться.
В таком случае никакого лечения болезнь не требует. Единственное, что придется делать, так это смазывать новые высыпания зеленкой, чтобы определить продолжительность заразности. Кстати, заразен ли привитый?
Болея ветрянкой, он остается заразным столько же, сколько и обычный человек. А вот непосредственно после вакцинации заразиться от привитого не получится.
После того, как заболевание отступит, повторно ставить укол ненужно. Выработанного иммунитета будет вполне достаточно для пожизненной защиты.
Прочитав статью полностью, вы узнали, может ли вакцинированный от оспы заразиться ею, а также другую полезную информацию, связанную с течением и лечением. А теперь подумайте, стоил ли вакцинировать своего мальчика или свою девочку?
Мне кажется, что стоит, особенно если ребенку уже скоро 14 лет, а он до сих пор не переболел. Даже если прививка не спасет и не защитит от болезни, то сможет хотя бы свести ее симптомы к минимуму.
Согласитесь, даже такого эффекта достаточно для того, чтобы считать вакцинацию эффективной и целесообразной.
Вот и вся информация, с которой мне хотелось вас ознакомить в данной статье. Надеюсь, читать ее было интересно и нескучно.
Обязательно поделитесь прочитанным с друзьями в социальных сетях. Если хотите получать уведомления о новых публикациях, то подпишитесь на обновления данного сайта. Новая информация появляется на его страницах ежедневно, что не может не радовать. Желаю вам крепкого здоровья и до новых встреч!
Автор статьи: Елена Смирнова (врач-дерматолог)
Дата публикации: 12-06-2016
источник
Ветряной оспой (ветрянкой), называют острую инфекционную болезнь вирусной этиологии, вызываемую герпетическим вирусом человека третьего типа – варицелла зостер. Заболевание протекает с лихорадочным и умеренным интоксикационным синдромами, а также наличием толчкообразных подсыпаний, пятнисто-везикулезного характера на коже и слизистых оболочках. Специфическая сыпь при ветрянке является наиболее важным диагностическим признаком болезни. Ветрянки без высыпаний не существует.
Содержание:
Ветрянка является антропонозным заболеванием, то есть вирус передается от человека к человеку. Передача вируса осуществляется преимущественно воздушно–капельно. Следует отметить, что ветрянка входит в группу типично детских капельных инфекций. Ветряная оспа у детей чаще всего встречается в возрасте от трех до шести лет. Также наблюдаются пики заболеваемости с года до двух и с семи до четырнадцати лет.
К четырнадцати годам большая часть пациентов обладает иммунитетом к ветряной оспе. У детей, в большинстве случаев, ветрянка протекает легко и без осложнений, однако, возможно и тяжелое течение заболевания (чаще всего осложненное течение отмечается у ослабленных детей или пациентов с иммунодефицитными состояниями). У взрослых, болезнь протекает значительно тяжелее, чем у детей.
Малыши, находящиеся на естественном вскармливании и рожденные от матери, имеющей иммунитет к ветряной оспе, до трех месяцев жизни, как правило, не болеют. Это связано с тем, что им передается пассивный материнский иммунитет (антитела поступают в их организм вместе с молоком матери).
Наиболее тяжелое течение с высоким риском летальности (более 30%), отмечается у новорожденных. Врожденная ветрянка отмечается приблизительно у 5 пациентов из 1000. Как правило, она развивается, если мать заболела ветряной оспой на 13-20 неделе беременности. При заражении матери в поздние сроки беременности (в особенности в последние пять дней), приводит к развитию у малыша ветряной оспы новорожденных. Чем позже была инфицирована мать, тем тяжелее протекает болезнь у ребенка и тем выше риск летального исхода.
После перенесенной ветряной оспы образуется стойкий иммунитет. Однако, у пациентов, которые болели ветрянкой в легкой или стертой форме, возможны случаи повторного заболевания.
Прививка от ветряной оспы не входит в список обязательных, однако, она может проводиться по эпид.показаниям детям (вакцина от ветрянки детям может вводиться с года) или взрослым, не болевшим ветряной оспой в детстве.
Следует отметить, что вирус персистирует в организме человека пожизненно, поэтому у взрослых этот вирус может вызывать развитие опоясывающего герпеса.
Передается заболевание воздушно-капельно. Учитывая низкую устойчивость возбудителя во внешней среде (вирус быстро разрушается под влиянием ультрафиолетового излучения и высоких температур, однако, хорошо переносит низкую температуру), контактно-бытовой механизм заражения (через полотенца, посуду и т.д.) практически не реализуется.
Возможна передача вируса от матери ребенку трансплацентарно или в родах (при заражении матери незадолго до родов), с развитием врожденной ветрянки или ветряной оспы новорожденного.
Следует отметить, что вирус отличается высокой заразностью и способностью распространяться на большие расстояния. Во время разговора, кашля и т.д., пациенты выделяют в окружающую среду огромное количество вируса, который по воздуху способен распространяться на несколько этажей, проникая в другие комнаты и квартиры.
Для ветряной оспы характерна выраженная очаговость. То есть, если в садике, школе, подъезде и т.д., заболевает один ребенок, вскоре ветряной оспой заболевают все дети, не болевшие ранее. Эпидемиологическую опасность могут представлять также взрослые с опоясывающим лишаем. Дело в том, что эти заболевания вызываются одним и тем же вирусом, однако ветряная оспа является первичной реакцией организма на контакт с варицелла зостер.
У болевших ветрянкой, вирус остается в организме на всю жизнь (варицелла зостер отличается высокой тропностью к нервной ткани, поэтому наблюдается ее пожизненная персистенция в нервных ганглиях) и при наличии благоприятных факторов (сильное переохлаждение, повторный контакт с больным ветряной оспой, резкое снижение иммунитета и т.д.), возможет рецидив инфекции в виде опоясывающего лишая.
Первично, опоясывающий лишай вместо ветряной оспы может возникнуть у детей с иммунодефицитными состояниями.
Инкубационный период ветрянки у детей составляет от одиннадцати до двадцати одного дня. Однако, чаще всего, заболевание развивается через четырнадцать дней после контакта с больным.
Пациент с ветряной оспой становится заразен за один-два дня до окончания инкубационного периода и продолжает выделять вирус на протяжении всего периода подсыпаний и в течение пяти дней после появления последних везикул (возвышающиеся над кожей пузырьки при ветрянке — это не прыщи, как считают многие пациенты, а везикулы).
Именно жидкость в везикулах содержит наибольшее количество вируса, поэтому их повреждение при расчесывании приводит к появлению еще большего количества высыпаний. Также, при расчесывании крупных элементов сыпи, могут оставаться рубцы.
В корочках, которые остаются после подсыхания везикул вирус не содержится. Следует отметить, что точечное обрабатывание везикул при ветрянке у детей фукорцином ® или однопроцентным раствором бриллиантовой зелени (кроме зелёнки могут использоваться также одно- или двухпроцентные растворы перманганата калия) проводится не только с целью более быстрого подсушивания пузырьков, но также и для контроля количества новых подсыпаний. Это позволяет определить, когда появились последние элементы сыпи и начать отсчет пяти последних дней заразности пациента. Именно поэтому, бесцветное средство от ветрянки не используется.
Первые признаки ветрянки у ребёнка являются не специфическими и соответствуют одному-двум дням продромального периода заболевания. При ветрянке, у детей отмечается незначительное повышение температуры, не резко выраженные симптомы интоксикации, слабость, вялость. В единичных случаях, возможно возникновение мелкопятнистой экзантемы, которая будет предшествовать появлению сыпи при ветрянке.
У большинства пациентов, продромальный период протекает в сглаженной форме или вовсе отсутствует.
Распознать ветрянку у ребенка можно в периоде высыпаний. Данная стадия длится до пяти суток. Однако, тяжелые формы заболевания могут сопровождаться свежими подсыпаниями до десяти дней.
Начало периода высыпаний сопровождается повышением температуры тела, усилением интоксикационных симптомов, ребенок становится капризным, раздражительным, жалуется на зуд.
Фото начальной стадии ветрянки у детей:

Сыпь при ветряной оспе специфическая, пятнисто-везикулезная. Первые элементы отмечаются на коже туловища, лица, волосистой части головы, слизистой ротовой полости. При ветрянке, в отличие от натуральной оспы, на лице элементов высыпаний значительно меньше, чем на коже туловища. Также, после подсыхания везикул и отпадания корочек, как правило, не остается специфических оспин (шрамов). Шрамы после ветряной оспы могут оставаться только при тяжелом течении заболевания с массивным подсыпанием, а также при постоянном расчесывании ребенком кожи и «раздиранием» везикул.
Сыпь при ветрянке на ладонях и ступнях не характерна (в отличие от вируса Коксаки, при котором показательно наличие высыпаний на ладонях и ступнях), исключение составляют формы заболевания с тяжелым течением.
Наиболее показательным признаком ветряной оспы является выраженный полиморфизм высыпаний. На коже пациента отмечаются пятна, папулы, везикулы и корочки. Превращение везикулы в корочку занимает один-два дня. При этом, везикула перестает быть напряженной, ее стенки становятся «вялыми» и начинают спадаться в центре. Образующиеся на месте везикул корочки, подсыхают и отпадают в течение от четырех до семи суток.
Сдирать корочки нельзя, это увеличивает риск того, что на их месте останутся рубцы. Также, возможен занос бактериальной инфекции в рану.
При легком течении, слизистые оболочки могут не поражаться. При среднетяжелом и тяжелом течении, отмечается сыпь на слизистой ротовой полости, конъюнктив, половых органов. После вскрытия высыпаний на слизистых, остаются быстро заживающие афты.
Сыпь отличается выраженным зудом, в некоторых случаях, дети могут жаловаться на жжение и болезненность (в основном при наличии высыпаний на слизистых оболочках).

Каждая волна подсыпаний сопровождается лихорадкой.
При классической ветряной оспе, везикулярные элементы сыпи небольшие, напряженные, не сливающиеся (возможны единичные слияния небольших пузырьков) и наполнены прозрачным содержимым. Образования массивных булл (обширные, вялые пузыри) или нагноение сыпи отмечается при атипичном течении (буллезные, геморрагические, пустулезные и т.д. формы).
Период инкубации – от 11-ти до 21-го дня.
Заразный период – последние 2 дня периода инкубации + пять дней с момента окончания подсыпаний.
Быстро вылечить ветрянку не получится. Заболевание имеет четкую стадийность. Общая длительность индивидуальна:
- продромальный период – от одно до двух дней;
- высыпания до пяти дней (при тяжелом течении – до 10-ти дней);
- период обратного развития (полное отпадение корочек) от одной до двух недель.
Согласно клиническим рекомендациям, карантин по ветрянке устанавливается с одиннадцатого по 21-й день (от момента контакта с больным), для детей, ранее не болевших ветряной оспой.
Больные на весь заразный период. Проведение дезинфекции не требуется, достаточно обычной влажной уборки и регулярного проветривания помещения.
Мыть ребенка, при наличии свежих везикул не рекомендовано. После окончания подсыпаний, можно купать малыша в теплой воде. После, необходимо промокнуть кожу полотенцем. Тереть кожные покровы запрещено, так как происходит механическое отрывание корочек.
После купания, корочки следует обработать лосьоном «Каламин ® » (при ветрянке он эффективно снимает зуд, охлаждает кожу, а также оказывает обеззараживающее действие), цинковой мазью, циндолом ® .
После полного отпадания корочек, кожу можно обрабатывать Д-пантенолом ® , бепантеном ® и т.д. Эти мази используют не от ветрянки для детей, а для ускорения регенерации кожных покровов. Поэтому они не применяются при наличии везикул.
Прогулки разрешены после окончания заразного периода. До окончания этого промежутка времени, ребенок должен быть изолирован. Во-первых, ребенок является заразным, а во-вторых, контакт с дополнительной инфекцией, переохлаждение и т.д., увеличивают риск развития осложнений. К тому же, везикулярные высыпания отличаются сильным зудом, и дети их постоянно расчесывают. А на улице, риск занесения инфекции при расчесывания кожи грязными руками, гораздо выше.
При реактивации вируса варицелла зостер или повторном контакте с ним, у взрослых обычно возникает опоясывающий герпес.
Однако, если ветряная оспа переносилась в стертой или легкой форме, возможны случаи повторного заболевания.
Вакцинация от ветрянки детям не входит в число обязательных (согласно национальному календарю профилактических прививок). В подавляющем числе случаев, у детей ветряная оспа протекает в легкой форме, потому вакцинировать ребенка не имеет смысла. Исключение составляют пациенты с:
- иммунодефицитными состояниями;
- острым лейкозом;
- тяжелыми хроническими патологиями;
- злокачественными новообразованиями.
Также вакцинация может быть рекомендована лицам, принимающим иммунодепрессанты, проходящим лучевую терапию или химиотерапию, а также пациентам после трансплантации органов.
Как правило, ветрянка протекает легко и без осложнений, однако в ряде случаев, возможно атипичное течение (геморрагические, пустулезные, висцеральные и т.д. формы) и развитие таких осложнений как:
- нагноение везикул;
- воспаление высыпаний на конъюнктивах, с развитием кератита или конъюнктивита (в тяжелых случаях возможна слепота);
- присоединение лимфаденита, пневмонии, энцефалита, сепсиса, менингита, судорог, нефритов, гепатита, параличей или парезов.
Госпитализация в стационар (в Мельцеровский бокс инфекционного отделения) показана только при тяжелом течении с высоким риском осложнений, а также при ветрянке у больных из групп высокого риска (иммунодефицитные состояния, лейкозы и т.д.). Остальные больные могут лечиться дома.
Ацикловир ® при ветрянке у детей применяют при тяжелом течении и развитии осложнений, а также при ветрянке у больных с иммунодефицитом. Также, таким больным могут назначать интерферон (виферон) и его индуктор (циклоферон ® ). Антибиотики при ветрянке применяют только при наслоении бак.инфекции и нагноении высыпаний.
Везикулы должны обрабатываться зеленкой или фукарцином. Сыпь на слизистых половых органов можно обрабатывать спреем от ветрянки — Эпиген Интим ® (оказывает обеззараживающее, противозудное и охлаждающее действие).
Мази при ветрянке у детей (бепантен ® , пантенол ® ) могут использоваться только после окончания периода высыпаний и активном отпадении корочек.
Также больным показан покой, обильное питье и диета №13 по Певзнеру. Помещение, где находится пациент, должно регулярно проветриваться.
Для уменьшения зуда применяют противогистаминные средства (Супрастин ® , Эриус ® , Лоратадин ® , Фенистил ® ).Эффективно снимает зуд и охлаждает кожу гель ПоксКлин ® .
источник
Как определить, что у ребёнка ветрянка? Советы родителям по диагностике и лечению ветряной оспы от врача-педиатра
Когда ребёнок плачет, любая мама чувствуют себя потерянной и виноватой, но у всех детских слёз есть причина, к несчастью иногда этой причиной становиться болезнь. Порой она лёгкая по течению, но кожный зуд настолько сильно изводит маленького человечка, что он кричит и плачет. Давайте поговорим о том, что такое ветрянка у детей, какие симптомы и лечение в домашних условиях.

Особенностью вируса герпеса 3 типа является его летучесть. В плохо проветриваемом помещении он способен распространяться на 20 м, и заразиться может любой не болевший ветрянкой человек.
Ветрянка чаще всего встречается у детей дошкольного возраста, но крайне редко бывает и у детей до 6 месяцев.
К 6 годам у 70 % детей есть антитела к ветрянке и иммунитет на всю оставшуюся жизнь.

Опоясывающим лишаем чаще всего болеют люди с иммунодефицитом. Особенностью этого заболевания является то, что сыпь распространяется не по всей коже, а по ходу нерва, например, по межреберьям или на лице по одной из ветвей лицевого или тройничного нерва. Заболевание это неприятно, особенно неприятен продромальный его период, часто заболевший не связывает его с проявлением герпес-инфекции.
До 18 века ветряная оспа не рассматривалась как самостоятельное заболевание, её считали одним из проявлений натуральной оспы. И лишь в начале 20 века появились первые описания вируса — возбудителя болезни в содержимом пузырьков. И только в 40-х годах двадцатого столетия появилось описание вируса ветряной оспы.
Обычно после контакта с больным человеком через 11 — 21 день (это инкубационный период ветрянки) появляются первые признаки ветрянки у ребёнка. Длительный инкубационный период часто провоцирует небольшое замешательство у родителей.
Казалось бы, встреча с больным была давно, и угроза заболеть уже миновала, и тут ребёнок начинает жаловаться на ломоту в теле, появляется озноб, происходит подъём температуры до 38 — 39 ˚С, появляются выделения из носа, малыш становится вялый, сонливый. Так как после контакта с больным проходит много времени, мамы не всегда могут понять, что это первые симптомы ветрянки у детей.

Нужно отметить, что сыпь появляется (подсыпает) каждые 2 — 3 дня в течение 3 — 7 дней, потому все элементы сыпи разные (полиморфные).
Ребёнок заразен за два дня до появления первых признаков болезни, в период высыпаний и до семи дней с момента последнего подсыпания.
Надо отметить, что обычно чем младше возраст ребёнка, тем легче он переносит заболевание. Малышу 3 лет проще, чем взрослому человеку, пережить этот период.
- температура выше 38 ˚С. Надо обратить внимание, что порой температура поднимается до 40 ˚С. Это не является осложнением заболевания, а лишь особенностью реактивности иммунитета болеющего человека. Впрочем, в некоторых случаях температура на протяжении всего заболевания может быть 37 ˚С;
- появление сыпи отличается стадийностью. Стадии сыпи — пятно-пузырёк-появление корочек. Сыпь появляется на всём теле ребёнка, кроме ладоней и ступней. Также для ветрянки характерна сыпь на волосистой части головы;
- волнообразное появление сыпи, когда после появления высыпаний наблюдается кратковременное затишье.
Другие симптомы заболевания:
- вирусный конъюнктивит. Появляется он, как правило, при поражении вирусом герпеса первой ветви тройничного нерва. При появлении вирусного конъюнктивита дети могут жаловаться на неприятные ощущения в глазках, будут говорить, что им неприятно или больно смотреть на свет, из глаз текут слёзы;
- вульвовагиниты у девочек;
- стоматит — появление сыпи на слизистых оболочках рта. В случае появления сыпи во рту у ребёнка следует обратиться к лечащему врачу для дальнейшего дообследования и возможного изменения тактики лечения.
Можно ли купать ребёнка при ветряной оспе, когда тот болеет, — этот вопрос стоит особенно остро.
Мнения по этому вопросу, как всегда, расходятся.
Есть рекомендации, с которыми согласно большинство:
- Нельзя принимать ванну, то есть подолгу лежать и распаривать тело (во избежание инфицирования открытых ран).
- Нельзя пользоваться губкой или мочалкой. Не трите тело ребёнка ничем и никак.
- Будьте осторожны с мылом и гелями для душа. Они сушат кожу и могут усилить раздражение.
- Лучше, если ребёнок примет душ.
- После душа нужно промокнуть воду мягким полотенцем. Ни в коем случае не следует тереть тело.
- После высыхания кожи язвочки нужно обработать зелёнкой или фукорцином.
Обычно дети приносят инфекцию из детского садика, часто заражают младших братьев и сестёр. Ветрянка у детей протекает в лёгкой форме, и самое неприятное — это сыпь, потому лечатся эти дети дома.

- режим питания. Если ребёнок отказывается от еды, не заставляйте силком, пусть лучше ест по чуть-чуть, но чаще. Увеличьте количество фруктов и овощей в рационе;
- обильное питьё. Рекомендуются морсы, компоты, кисели и домашние свежевыжатые соки. Если ребёнок не хочет это пить, предложите чай или воду;
- желательно ограничить активные игры, пытаться удерживать ребёнка в постели бессмысленно;
- постарайтесь объяснить, что расчёсывать язвочки нельзя, ногти у ребёнка должны быть коротко острижены;
- постельное бельё желательно менять каждый день, ребёнок должен спать отдельно в своей постели;
- помещение, в котором находится ребёнок, обязательно мыть каждый день, проветривать надо не реже, чем раз в час;
- желательно, чтобы других детей в окружении больного ребёнка не было, но, увы, это не всегда возможно.
Это ещё один вопрос в уходе за больным ветрянкой ребёнком, беспокоящий родителей: можно ли гулять с малышом при ветрянке?
В период, когда ребёнок заразен, прогулки не рекомендуются. Но если родители уверены, что малыш не будет ни с кем контактировать (например, если вы живёте в частном доме), то можно выйти на короткую прогулку.
Перечислим важные условия для прогулок:
- Температура тела должна нормализоваться.
- Последние высыпания были 7 дней назад. В противном случае, если вы всё же вышли на прогулку, на улице не должно быть других людей, особенно детей или беременных женщин.
- Если ребёнок недавно переболел ветрянкой, загорать и купаться в открытых водоёмах ему нельзя.
- Иммунитет переболевшего ребёнка ещё ослаблен, потому ему не рекомендованы контакты с больными детьми или взрослыми с недомоганием.
Прививка от ветрянки детям делается в нашей стране с 2008 года, но до сих пор не входит в число обязательных прививок, а значит, родители сами должны решить для себя, прививать или нет своего малыша.

Осуществляется вакцинация вакцинами «Варилрикс» или «Окавакс» (являются живыми ослабленными вакцинами).
Вакцинация проходит по следующей схеме:
- «Окавакс» — 0,5 мл (одна доза) единовременно детям, достигшим возраста 12 месяцев;
- «Варилрикс» — 0,5 мл (одна доза) дважды с интервалом 2 — 2,5 месяца.
Экстренная профилактика проводится любым из выше названных препаратом в течение 96 часов с момента контакта с больным человеком. В нашей стране такая профилактика не распространена.
После введения препарата через 7 дней могут появиться признаки ветрянки у ребёнка. Это лёгкое недомогание, повышение температуры до 38 ˚С, возможно появление неяркой сыпи. Все симптомы проходят самостоятельно в течение нескольких дней. Лечить их не нужно, они не являются осложнением вакцинации.
Другим способом профилактики является изоляция больных детей. Правда, это неэффективно, так как у детей не всегда продромальный период проявляется ярко, а заразен ребёнок за два дня до появления сыпи.
В начале, до появления сыпи, заболевание похоже на течение любого вирусного заболевания, например, гриппа.
При первых подсыпаниях можно принять ветрянку за аллергию или потницу, но обычно в течение суток становится ясно, что вывод сделан ошибочный.
Обычно после появления сыпи всё становится ясно.
Исключения есть всегда, однако чаще говорят о правилах. Например, когда заболевает беременная женщина, ранее не болевшая ветрянкой, у неё есть шанс потерять ребёнка, или малыш может родиться с ветрянкой.

Другой вариант — взрослые и подростки. У них тоже иногда бывают осложнения, такие, например, как вирусная пневмония, миокардит или энцефалит.
- Рудиментарная. Высыпания пятнистые, катаральных явлений практически нет, заболевание проходит легко.
- Геморрагическая форма. Пузырьки при этой форме наполнены не прозрачным, а кровяным содержимым. Течение болезни тяжёлое, у больных отмечается рвота с кровью, носовые кровотечения, возможен чёрный стул. На второй день появляются петехиальные высыпания (мелкие точечные кровоизлияния в кожу).
- Буллёзная форма. Пузырьки при этой форме сливаются, образуя так называемые буллы. Заполнены они обычно мутным содержимым.
- Гангренозная форма. Имеет крайне тяжёлое течение.
- Генерализованная форма. При этой форме заболевания наблюдается тяжёлая интоксикация, поражение внутренних органов, гипертермия.
Все атипичные формы (кроме рудиментарной) лечатся в больнице, часто в отделениях реанимации.
- При подъёме температуры выше 38,5 ˚С можно дать ребёнку жаропонижающий препарат на основе ибупрофена или парацетамола.
- Для уменьшения кожного зуда можно использовать местные мази, такие как Герпевир, Ацикловир. Возможно применение Фенистил геля.
- Можно использовать противогистаминные препараты. Например, средство Диазолин, выпускается оно в таблетках.
- Для профилактики вторичного инфицирования язвочек используют зелёнку или Фукорцин. Нанесение таких препаратов ещё и определить появление новых пузырьков помогает.
- При першении в горле можно использовать отвары трав и препараты, разрешенные для лечения детей конкретного возраста.
- Обязательна противовирусная терапия. Она назначается врачом.
Дорогие мамы, я желаю вам не теряться от слёз ваших детей, а для этого быть к ним очень внимательными и терпеливыми. Ветрянка — это лишь часть жизни вашего ребёнка, и со временем останутся лишь фото, напоминающие о пятнисто-зелёночном периоде.
источник
В нашей стране ветрянку принято считать достаточно легкой детской инфекцией, однако некоторыми детками такая болезнь может переноситься тяжело, особенно, если их иммунитет ослаблен или у крохи есть хроническое заболевание. К тому же, каждая мама слышала, что с возрастом течение ветрянки становится более тяжелым, а если ребенок не переболел в детстве, такая инфекция может стать смертельно опасным заболеванием для взрослого. И потому многих родителей интересует профилактика ветрянки.
Одной из эффективных мер, помогающих избежать заражения, является вакцина против ветряной оспы. Чтобы определиться, нужна ли ребенку вакцинация от данной инфекции, стоит поинтересоваться, что это за прививка, как называются препараты, которые используют, а также другими нюансами, связанными с применением вакцин против вируса Varicella Zoster, являющегося причиной ветряной оспы.
Детей от ветрянки прививают во многих странах, например, в США и Европе такая прививка обязательна для всех малышей. У нас такая вакцинация хоть и включена в прививочный календарь, но является лишь дополнительной. И поэтому большинство детей от ветрянки прививают лишь по настоянию родителей.
- Хотя ветрянка в возрасте 2-7 лет зачастую протекает легко, но никто из малышей не застрахован от более сложного течения с высокой температурой, стоматитом, рвотой, ломотой в суставах, обильными высыпаниями, поражением слизистых глаз и другими симптомами. Чем старше ребенок, тем тяжелее проходит эта болезнь.
- Вирус, вызывающий ветрянку, не покидает организм переболевшего ребенка, а в возрасте старше 40 лет нередко становится причиной опоясывающего лишая (в 15% случаев). Такая патология проявляется сыпью и выраженной болью, которая с трудом унимается анальгетиками. При вакцинации в организме ребенка образуются антитела, но сам вирус в нервных окончаниях не останется.
- На коже ребенка, особенно если он заболел ветрянкой в раннем возрасте, могут остаться шрамы, вмятины и рубцы, ведь сыпь при ветряной оспе сильно чешется и маленькие детки расчесывают высыпания. Вовремя сделанная прививка оставит кожу крохи идеально ровной.
- Ветрянка может вызывать опасные для жизни осложнения, например, энцефалит или пневмонию. Вакцинация поможет исключить их появление.
- Если сделать прививку в течение 72 часов после контакта с болеющим ветрянкой человеком, можно избежать заражения. Так что, если родители переживают, можно ли ставить после контакта с больным прививку от ветрянки, то ответ один – не только можно, но и желательно.
- Прививка от ветряной оспы отличается большой иммуногенностью. При введении такой вакцины в возрасте до пяти лет она обеспечивает защиту у 95% детей. После однократного введения подросткам и взрослым иммунитет формируется у 78% вакцинированных, а после повторной вакцинации невосприимчивость к вирусу Varicella Zoster вырастает до 99%.
- Прививка при планировании беременности защитит от передачи вируса Varicella Zoster плоду во время вынашивания, а также обеспечит защиту новорожденного младенца в течение 6 месяцев после родов. Если женщина заражается ветрянкой и болеет этой инфекцией во время беременности, это чревато серьезными пороками у малютки или развитием тяжело протекающей врожденной ветрянки. Если же не болевшая ранее ветрянкой будущая мама решит привиться перед зачатием, она избежит таких последствий и сама в будущем не заболеет ветряной оспой.
- Большинство случаев ветрянки в возрасте до 7 лет отличается легким течением, поэтому некоторые родители предпочитают «переболеть» и даже водят своего ребенка в гости к заболевшим ветрянкой малышам.
- Так как прививка против ветрянки необязательна, покупка вакцины и оплата манипуляции ложится на плечи родителей.
- У многих мам есть сомнения, можно ли заболеть после вакцинации. Это действительно возможно, но число вакцинированных деток, у которых после введения прививки развилась болезнь, составляет лишь 1%. При этом инфекция в таких случаях протекает очень легко и быстро проходит без лечения.
Популярный врач относится к вакцинации от ветрянки положительно и считает, что родители, которые решили привить своего ребенка от такой инфекции, поступают правильно, поскольку даже в самых благополучных странах встречаются летальные случаи при ветряной оспе. Особенно важной вакцинацию от возбудителя ветрянки Комаровский называет для людей с иммунодефицитами, гломерулонефритом, пороками сердца или онкозаболеваниями. При таких патологиях ветряная оспа смертельно опасна.
Доводы доктора, в пользу вакцинации, смотрите в нижеследующем видео.
Прививаться от ветрянки рекомендуют всем детям и взрослым, которые еще не болели этой инфекцией. Особенно важно защитить себя от вируса Varicella Zoster при планировании беременности, а также работникам медучреждений, школ и детских садов.
Некоторые мамы интересуются, стоит ли ставить переболевшим детям вакцину от ветрянки. В этом нет никакой необходимости, ведь заболевание оставляет пожизненный иммунитет и в большинстве случаев повторно не развивается.
Наши педиатры рекомендуют вакцинировать от ветрянки в 2-летнем возрасте. ВОЗ советует ставить такую прививку в 12 месяцев, одновременно с вакцинацией против паротита, краснухи и кори.
Исследования подтверждают, что в большинстве случаев вакцинирование в детском возрасте формирует стойкий иммунитет к вирусу Varicella Zoster до конца жизни. Тем не менее, за рубежом прививку повторяют каждые 10-12 лет для более высокой защиты от возбудителя ветрянки.
Вакцинация от ветряной оспы не проводится, если:
- Малыш заболел ОРВИ или подхватил кишечную инфекцию (после такой инфекции нужен медотвод на 3-4 недели).
- Ребенку проводится химиотерапия.
- У малыша обострение хронической патологии (вакцинация разрешена лишь в период стойкой ремиссии).
- Ребенку переливали кровь (до вакцинации должно пройти минимум 3 месяца).
- Малыш перенес менингит или ему вводили иммуноглобулины (в таких случаях прививку делают минимум через полгода).
- У малыша есть аллергия на компоненты препарата.
- У ребенка обнаружена выраженная лейкопения.
Вопрос вакцинации при болезнях печени, кроветворных органов, почек, сердца, а также при аллергии или других реакциях на ранее введенные вакцины должен решаться с лечащим врачом для каждого ребенка индивидуально. Взрослым прививка также противопоказана при беременности и во время кормления грудью.
Вакцину от ветряной оспы считают одной из наиболее безопасных и легких для организма ребенка. Реакция организма большинства малышей после введения такой вакцины не включает какие либо побочные эффекты. Лишь у малого процента деток, которым укололи вакцину от ветрянки, бывает покраснение, небольшая отечность или болезненность в месте вакцинации. Такие побочные действия возникают в течение суток после укола и проходят за 1-2 дня.
Также возможны и общие симптомы, возникающие с 7 до 21 дня после прививки:
- Незначительное ухудшение общего состояния малыша и слабость.
- Повышение температуры тела.
- Образование на коже сыпи, как при ветрянке.
- Появление кожного зуда.
- Увеличение и небольшая болезненность лимфоузлов.
Такие симптомы не требуют лечения и проходят самостоятельно.
Если не соблюдать противопоказания при вакцинации от ветрянки, у ребенка после прививки (в 1 случае на 10 тысяч привитых) могут развиться такие осложнения:
- Тромбоцитопения.
- Опоясывающий герпес.
- Нарушенная чувствительность нервов.
- Энцефалит.
- Экссудативная эритема.
- Поражение суставов.
От ветряной оспы прививают такими вакцинами:
- Варилрикс. Этот бельгийский препарат первым начали использовать в нашей стране для вакцинации от возбудителя ветрянки с 2008 года. Он представлен порошком во флаконе, к которому прилагается наполненный жидкостью шприц.
- Окавакс. Такую французскую вакцину начали применять у нас с 2010 года. Она выпускается в виде двух флаконов – в одном находится высушенный вирус в ослабленном состоянии, а второй содержит жидкость для разведения порошка (растворитель).
Помимо ослабленного вируса Varicella Zoster, в составе вакцин присутствуют такие компоненты, как желатин, антибиотик неомицин, глутамат натрия, хлорид натрия, ЭДТА, сахароза и другие вещества. Оба препарата эффективно защищают от ветряной оспы и безопасны для детей.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Многие жители нашей страны сталкивались с ветряной оспой, или в просторечии ветрянкой, которой болеют преимущественно дети. В сознании людей прочно укоренилась мысль о том, что ветрянка представляет собой безобидную детскую инфекцию, которой лучше переболеть. Большинство детей переболевают ветрянкой до 10-летнего возраста. Если ребенок не переболел в детстве, то во взрослом состоянии он может заразиться, и у него инфекция будет протекать значительно тяжелее. Частота осложнений ветрянки у взрослых составляет от 30 до 50% случаев, а у детей — только 10%.
Статистические данные можно трактовать в пользу переболевания ветрянкой в детском возрасте. Однако за этими сухими цифрами скрываются весьма неблагоприятные и опасные последствия. Ветряная оспа является вирусной инфекцией, а ее возбудитель – вирус из семейства герпетиформных, который называется вирус-Зостер . Именно этот вирус из семейства герпесовых вызывает опоясывающий лишай. Согласно выводам и наблюдениям Всемирной организации здравоохранения, после перенесенной ветрянки в детстве или во взрослом состоянии опоясывающий герпес развивается примерно у 10 – 20% людей.
Опоясывающий герпес характеризуется тем, что вирус-Зостер поселяется в нервных стволах и ганглиях, и может поражать центральную нервную систему с формированием параличей, нарушений чувствительности, падения зрения и т.д. Наружным проявлением опоясывающего герпеса являются небольшие пузырьки на коже по ходу пораженного нерва, которые сильно чешутся и доставляют дискомфорт. При появлении таких пузырьков на коже человек с опоясывающим лишаем становится источником вируса-Зостер для окружающих, то есть он него можно заразиться ветрянкой. Для предотвращения частоты развития опоясывающего герпеса и уменьшения количества дней потери работоспособности вследствие заболевания ветрянкой, в 1974 году была внедрена вакцина против ветряной оспы.
В развитых странах прививку от ветрянки применяют с 70-х годов прошлого века. За это время удалось уменьшить частоту заболевания у детей и взрослых. Осложнением ветрянки могут быть энцефалиты, пневмониты, воспаление легких, уродующие рубцы на коже тела, септицемия (заражение крови) и врожденная ветрянка, развивающиеся у 1 взрослого человека из 1000, и у 1 ребенка на 10 000. Сократив заболеваемость ветрянкой, развитым странам удалось уменьшить и число тяжелых осложнений этой вирусной инфекции, а также сократить летальность и количество дней нетрудоспособности.
Прививка от ветрянки является очень эффективной, обладает высокой иммуногенностью, вызывая формирование невосприимчивости у 95% вакцинированных детей до 5 лет. Введение вакцины подросткам вызывает формирование иммунитета только у 78%, но вторая доза позволяет довести процент невосприимчивых детей к ветрянке до 99%. Поэтому Всемирная организация здравоохранения рекомендуется детям до 13 лет вводить одну дозу препарата, а всем людям старше 13 лет для формирования невосприимчивости к ветрянке необходимо уже двукратное вкалывание вакцины.
По данным наблюдений за вакцинированными людьми выявлено, что прививочный иммунитет против ветрянки действует минимум в течение 20 лет. В принципе первые люди были привиты от ветрянки около 40 лет назад. Согласно исследованиям иммунитета у этих лиц, было показано наличие антител против инфекции. То есть защита от ветрянки после прививки сохраняется очень длительное время.
Прививка от ветрянки в большинстве случаев надежно защищает человека от инфицирования, но в случае развития иммунодефицита вакцинированное лицо может переболеть ветряной оспой в легкой форме. Такие случаи заболевания ветрянкой после прививки были зарегистрированы у людей, у которых развились онкологические заболевания крови и других органов на фоне приема глюкокортикоидных препаратов, в том числе для лечения бронхиальной астмы.
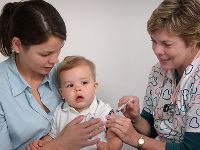
В развитых странах прививка от ветрянки применяется не только с целью формирования невосприимчивости к инфекции, но и для профилактики заражения после контакта с больным человеком. Например, вы контактировали с ребенком, больным ветряной оспой, а сами в детстве не переболели. В этом случае в развитых странах Европы и США вводят вакцину от ветрянки, которая профилактирует заражение и заболевание. Прививка в качестве профилактического мероприятия эффективна, если ее ввести в течение 72 часов (3 суток) после контакта с человеком, больным ветряной оспой. К сожалению, в России такая стратегия не практикуется, в основном в силу дороговизны вакцины против ветряной оспы, которая не производится в стране, а закупается и импортируется из-за границы.
Прививка против ветряной оспы может быть введена ребенку с возраста 9 месяцев, или любому взрослому, если он к моменту вакцинации не переболел инфекцией. Людей, которые переболели ветрянкой, прививать нецелесообразно, поскольку иммунитет после такой естественно перенесенной инфекции – пожизненный. В редких случаях при развитии иммунодефицита у такого человека, перенесшего когда-то ветрянку, возможно повторное заражение. Частота таких случаев составляет 1%.
Прививка против ветряной оспы в большинстве случаев защищает человека от заражения. Но в некоторых случаях прививка может быть несостоятельной. Тогда происходит инфицирование, но протекает ветряная оспа в такой ситуации — в легкой форме. Привитые взрослые, заразившиеся ветряной оспой, переносили инфекцию, как маленькие дети — то есть относительно легко и без тяжелых осложнений в виде энцефалита или пневмонита. Поэтому если человек не болел ветрянкой, то ему лучше поставить прививку от этой, такой обманчиво безопасной, инфекции.
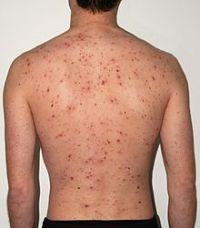
Поскольку ветрянка вызывается вирусом из семейства герпесовых, то имеется высокая вероятность проникновения данного микроорганизма в нервную ткань. Классическими симптомами ветряной оспы является повышенная температура тела и наличие высыпаний на коже в виде пузырьков, заполненных жидкостью. Эти пузырьки лопаются, покрываются корочкой, под которой и происходит заживление. После полного заживления эрозии под корочкой, последняя отпадает, не оставляя дефекта. К сожалению, место пузырька может инфицироваться бактериями, живущими на коже — в этом случае развивается дерматит, оставляющий безобразные рубцы. Если инфекция оказывается сильной, то возможно развитие абсцессов на коже или флегмон с распространением гноя между пучками мышц.
Тяжелое течение ветряной оспы характеризуется сильной лихорадкой до 40,0 o С, держащейся в течение нескольких дней, вялостью, слабостью, апатией, нарушением аппетита, рвотой, поносом и др. Кроме того, ветряная оспа может спровоцировать развитие следующих осложнений:
- вирусный энцефалит;
- гепатит;
- пневмония;
- пневмонит (воспаление только отдельных альвеол легкого);
- сепсис.
Энцефалит может приводить к трагическим последствиям, поскольку вирус-Зостер разрушает клетки головного мозга. В зависимости от тяжести течения и объема поражения тканей головного мозга, следствием данной патологии могут быть параличи, нарушения чувствительности, потеря зрения, односторонние парезы и другие, менее выраженные неврологические симптомы.
После перенесенной ветряной оспы организм человека получает иммуносупрессию, а последующие 6 – 12 месяцев иммунитет сильно ослаблен, что провоцирует постоянное заболевание простудами, гриппом и другими патологиями респираторного тракта (например, бронхиты, ларингиты, трахеиты, риниты и т.д.).
Наконец, самое неприятное последствие ветряной оспы человек может ощутить лишь в зрелом возрасте. Поскольку вирус ветрянки имеет сродство к нервной ткани, то он способен очень долго просто жить в ганглиях, а по прошествии времени активизироваться и вызывать развитие опоясывающего лишая. Опоясывающий лишай проявляется в развитии пузырьков на коже по ходу пораженного вирусом нерва, которые очень сильно зудят и беспокоят человека. При сильном поражении тканей нерва могут наблюдаться сильные боли, параличи, нарушения чувствительности и т.д. В период появления высыпаний на коже у человека с опоясывающим лишаем, такой индивидуум является источником вируса, и способен заразить ветрянкой окружающих.
Как видно, негативные последствия ветрянки достаточно серьезны, поэтому лучше болезнь предупредить, поставив прививку. Особенно она необходима взрослым, которые не болели ветрянкой, поскольку у них частота развития тяжелых осложнений после инфекции в 30 – 50 раз выше, чем у детей до 10 лет.
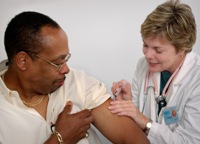
Беременные женщины должны оберегаться от ветрянки, поскольку эта инфекция может привести к выкидышу на ранних сроках, или к формированию врожденных уродств у плода, если заболевание было перенесено до 20 недели гестации. Ветрянка за неделю перед родами способна привести к развитию врожденной ветрянки у малыша. В этом случае ребенок переболеет, но иммунитет у него будет слабый, поэтому впоследствии он вполне может опять заразиться ветряной оспой.
Взрослые люди могут прививаться от ветряной оспы по желанию. Взрослые люди, имеющие некоторые тяжелые заболевания, должны привиться от данной болезни, поскольку у них очень высок риск развития осложнений или смертельного исхода этой инфекции. Так, прививка от ветрянки рекомендована следующим категориям взрослых:
- Наличие любого хронического заболевания, протекающего в тяжелой форме (например, гипертония III степени, сердечная недостаточность, сахарный диабет и т.д.).
- Острый лейкоз.
- Лечение препаратами, снижающими иммунитет (химиотерапия опухолей, лекарственная поддержка после пересадки органов и тканей, и др.).
- Лечение методами лучевой терапии.
- Подготовка к пересадке органов и тканей.
Всем людям, имеющим вышеперечисленные симптомы, рекомендована прививка от ветрянки, но поставить ее можно только при условии нормального клинического состояния и количества лимфоцитов в крови не менее 1200 в 1 мл.
Все остальные взрослые люди могут поставить прививку от ветрянки, когда полностью здоровы. Если имеются какие-либо хронические патологии, то иммунизация проводится только на фоне ремиссии. Взрослые и подростки старше 13 лет должны получить две дозы вакцины для формирования иммунитета против ветрянки.
Если человек не болел ветрянкой и контактировал с инфицированным человеком, то он в течение 3 суток может поставить прививку для профилактики. В этой ситуации она действует в качестве профилактического средства, предотвращая заболевание на ранней стадии. Производители вакцин считают профилактику эффективной в течение 96 часов (4 суток) после контакта с больным ветряной оспой. Однако данные Всемирной организации здравоохранения говорят о безусловной эффективности прививки от ветрянки в качестве профилактического средства только в течение 72 часов после контакта с больным человеком.
В России рекомендовано введение вакцины от ветрянки детям в возрасте от 24 месяцев, которые ранее не перенесли эту инфекцию. Прививка ставится по желанию родителей, она не является обязательной, но рекомендована. Кроме того, все дети старше 2-летнего возраста, которые выезжают в детские оздоровительные учреждения, подлежат обязательной вакцинации против ветряной оспы, если ранее они не переболели. Детям до 13 лет достаточно одной дозы вакцины для формирования иммунитета против инфекции.
Ребенок, привитый от ветряной оспы, имеет надежную защиту от инфекции на долгие годы. Однако для общественного здравоохранения важно охватить прививками максимально большое число детей (90 – 95%), чтобы уменьшить циркуляцию вируса в популяции. При меньшем охвате детей прививками инфекция может перемещаться на более старшие возрастные группы (например, подростков и взрослых).
Поскольку в нашей стране имеется бремя инфекционных болезней, которые гораздо опаснее и серьезнее ветрянки, то прививка против нее не является приоритетом общественного здравоохранения. Выбор остается лично за человеком – при желании можно поставить прививку, но за ее отсутствие не последует никаких дисциплинарных взысканий. Конечно, при наличии возможности лучше поставить ребенку прививку от ветрянки и защитить малыша от инфекции, создав ему индивидуальную защиту.
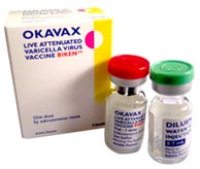
Для формирования иммунитета достаточно одного введения вакцины Окавакс в дозе 0,5 мл. В комплекте для вакцинации имеется два флакона – один с растворителем, и второй — с высушенными вирусами. Набор содержит одну дозу, которая вводится только одному человеку. Весь препарат вводится сразу, хранить открытые флаконы нельзя.
Окавакс вводится подкожно, чаще всего в плечо. При возникновении сложностей можно ввести препарат внутримышечно. Нельзя вводить в течение 2 недель после Окавакса любые препараты крови или иммуноглобулины, поскольку это приведет к несостоятельности прививки. В такой ситуации, через 3 месяца после введения иммуноглобулинов, необходимо повторить инъекцию Окавакса.
Вакцину Окавакс можно вводить одновременно с другими в различные части тела. Нельзя совмещать Окавакс и БЦЖ. Если человек уже получил какую-либо прививку, то вакцинация Окаваксом допустима только через месяц.
Реакции на Окавакс развиваются очень редко — обычно и дети, и взрослые легко переносят вакцинацию. Чаще всего наблюдаются отек, покраснение и уплотнение в месте укола, которые проходят через 4 – 5 суток. Редко, через 1 – 3 недели после прививки, может появиться сыпь по типу ветряночной, и температура. Эти симптомы сохраняются несколько дней, и проходят самостоятельно.
Прививку Окавакс нельзя ставить:
- беременным;
- при наличии любой патологии в острой форме;
- при количестве лейкоцитов меньше 1200 клеток в 1 мкл;
- если на прошлое введение была сильная реакция.
Если человек болен ОРВИ, ОРЗ, кишечными инфекциями и др., то прививку Окавакс можно ставить через 2 – 4 недели после выздоровления. Если имеет место менингит или иное заболевание центральной нервной системы, то Окавакс можно ставить только через полгода после выздоровления. Если вам предстоит оперативное вмешательство, то прививку нужно поставить минимум за месяц. Если вы поставили прививку перед планируемой беременностью, то предохраняться следует в течение 2 месяцев.
Вакцина Варилрикс поставляется в виде флакона с порошком и шприцом, наполненным растворителем. Такой комплект поставки исключает повторное использование шприца, и обеспечивает точную дозу в 0,5 мл. Варилрикс вводится подкожно или внутримышечно. Оптимальное место инъекции – плечо.
Для получения эффективной защиты от ветрянки необходимо ввести две дозы Варилрикс, с промежутком между ними в 1,5 – 3 месяца. Если у непривитого и не переболевшего человека произошел контакт с больным ветрянкой, то для профилактики инфекции можно поставить одну дозу Варилрикс. Если ветрянка успешно предотвращена, то для получения хорошего иммунитета против инфекции необходимо поставит вторую дозу вакцины через 1,5 – 2 месяца. Эффективность двух доз составляет 98 – 100%.
Прививку Варилрикс нельзя ставить вместе с БЦЖ и препаратом против бешенства, а со всеми остальными вакцинами можно, но вводить их следует в разные участки тела. Если человек получил препараты крови или иммуноглобулины, то Варилрикс можно поставить не ранее, чем через 3 месяца.
Прививка переносится легко, и редко вызывает реакции. Чаще развиваются реакции в месте укола – это боль и краснота. Реже бывает температура, увеличение лимфоузлов, легкая слабость и недомогание. Через 1 – 3 недели после прививки может появиться сыпь, похожая на ветрянку, которая проходит сама в течение нескольких суток, и не требует лечения. Количество реакций организма на первую и вторую дозу — одинаково.
Препарат Варилрикс нельзя ставить при наличии иммунодефицита (например, при лейкозе, СПИДе и т.д.), на фоне обострения хронических патологий или при острых респираторных и кишечных инфекциях. В этом случае вакцина вводится после нормализации температуры, после ОРЗ и ОРВИ, или же по достижении ремиссии хронической патологии. Также нельзя вводить вакцину беременным и кормящим женщинам, лицам, имеющим чувствительность к неомицину и имевшим тяжелую реакцию на предыдущее вкалывание препарата. Если женщина планирует беременность, то прививку нужно поставить за 3 месяца до предполагаемого зачатия.
Через 1 – 3 недели после прививки на коже человека может появиться сыпь, и подняться температура. Эти явления являются признаками активного формирования иммунитета, а связаны они с попаданием живого вируса в организм человека. Многие люди считают данные реакции самостоятельной инфекцией, однако это не соответствует действительности. В данном случае речь идет о ветряноподобных симптомах, но не об инфекции. Поэтому не следует пугаться такого состояния у человека после прививки. Никакого лечения данные симптомы не требуют, и проходят самостоятельно через несколько дней.
В редких случаях привитый человек может действительно заразиться ветрянкой. Такие случаи регистрируются, когда иммунитет очень низкий, например, при онкологических заболеваниях, лечении большими дозами кортикостероидов, лучевой терапии, химиотерапии, после тяжелой недавно перенесенной патологии и т.д. В этой ситуации ветрянка протекает в легкой форме, практически никогда не вызывая осложнений.
Прививка от ветрянки должна вводиться подкожно. Допускается и внутримышечное введение вакцинного препарата. Ни в коем случае нельзя вводить вакцину от ветрянки внутривенно. Оптимальным местом для введения прививки считается область плеча, его дельтовидной мышцы. Если в плечо поставить вакцину от ветрянки по каким-либо причинам нельзя, то можно ввести препарат в подлопаточную область.
Не следует ставить препарат от ветрянки в ягодицы, поскольку имеется высокий риск задеть седалищный нерв и ввести препарат в подкожную жировую клетчатку, откуда он долго будет всасываться в кровь. При попадании вакцины в подкожный жировой слой образуется болезненное уплотнение, которое рассасывается довольно долго – в течение нескольких недель, доставляя человеку значительные неудобства.
Кроме местных реакций, в 0,1 – 5% случаев развиваются общие симптомы. К общим реакциям на прививку от ветрянки относятся:
- повышение температуры;
- сыпь на теле, как при ветрянке;
- сильный зуд кожи;
- слабость;
- недомогание;
- увеличение и болезненность лимфатических узлов.
Данные общие симптомы развиваются через 1 – 3 недели после прививки, поэтому их называют отстроченными реакциями. Они проходят самостоятельно, и не требуют специального лечения. Отсроченные реакции, связанные с прививкой от ветрянки, наблюдаются строго в промежуток между 7 и 21 сутками после инъекции. Появление симптомов в другой промежуток времени не является реакцией на прививку, а свидетельствует о каком-либо расстройстве здоровья.
Вакцинация от ветрянки противопоказана людям, которые на момент имеют острые заболевания или обострение хронической патологии. В этом случае прививку ставят после выздоровления, или после достижения стойкой ремиссии. Если человек болел легкими респираторными или кишечными инфекциями, то прививку можно ставить через 2 – 4 недели. Если же были тяжелые заболевания нервной системы (например, менингит), то прививку можно поставить минимум через полгода после выздоровления.
Абсолютно противопоказана вакцинация при тяжелом иммунодефицитном состоянии, когда количество лимфоцитов в крови меньше 1200 в 1 мл. Такой сильный иммунодефицит может наблюдаться на фоне опухолевых патологий, СПИДа, использования кортикостероидов и т.д.
Беременность и кормление грудью также является противопоказанием для введения прививки от ветрянки. Если прививка сделана, то предохраняться от возможной беременности следует в течение 3 месяцев. Если человеку предстоит хирургическое вмешательство, то прививку следует поставить за месяц до манипуляции.
У вакцин имеется еще одно противопоказание – наличие аллергии на Неомицин или другие компоненты препарата, а также тяжелая реакция на предыдущее введение вакцины. Нельзя ставить прививку от ветрянки, если в течение полугода до этого момента были эпизоды введения иммуноглобулинов и препаратов крови. От введения данных препаратов следует воздержаться в течение 3 недель после прививки от ветрянки.
Кроме перечисленных противопоказаний имеется ряд состояний, при которых прививка от ветрянки делается с соблюдением осторожности, и под тщательным контролем врача:
- хронические патологии сердца, сосудов, почек и печени;
- патология системы крови;
- наличие аллергических реакций на другие вакцины;
- судороги в прошлом;
- любые нарушения иммунитета;
- подозрение на наличие аллергии к компонентам вакцины.
В этих ситуация прививку от ветрянки можно ставить, но состояние пациента необходимо мониторировать в течение нескольких суток после инъекции.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
