Принято считать, что ветрянка это легкое заболевание, которое в будущем не дает никаких осложнений. Однако, без проблем ветряная оспа переносится только детьми. Взрослые же переносят эту инфекцию крайне тяжело, так как ветрянка нередко становится для них «почвой» для всевозможных осложнений.
Обычно ветряной оспой болеют всего раз в жизни. Если переболеть этой инфекцией в детстве, к вирусу данного вида вырабатывается стойкий пожизненный иммунитет.
Ветряная оспа – последствие заражения вирусом простого герпеса III типа. Возбудитель распространяется воздушно-капельным путем при кашле и чихании. Возможно заражение через игрушки (редко) и общие туалетные принадлежности.
Заразиться можно от больного опоясывающим лишаем или ветряной оспой. Вирус переносится в соседние помещения по вентиляционным ходам..
Бессимптомный период заболевания составляет 20 дней. Для начальной стадии инфекции характерно повышение температуры. Затем на коже и слизистых оболочках появляется розовая сыпь. В дальнейшем пятно уплотняется и трансформируется в водянистый пузырек, беспокоит сильный зуд. Через 2 дня везикула подсыхает, и образуется желтоватая корочка. Новые высыпания появляются скачкообразно, каждая волна протекает с лихорадкой.
Дети, болеющие ветрянкой, ещё защищены материнским иммунитетом, и если женщина ранее переносила это заболевание, у ребёнка оно протекает в лёгкой форме. У взрослого же сформирован собственный иммунитет, организм ранее не сталкивался с вирусом, отчего симптоматика заболевания более выраженная, и человек тяжелее переносит болезнь.
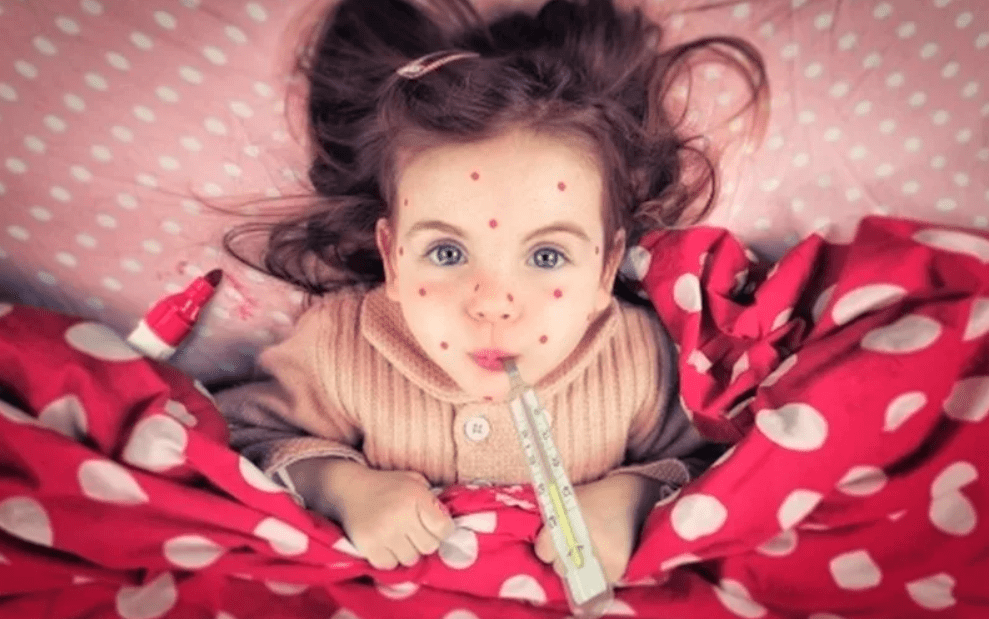
В детском возрасте (2−12 лет) ветрянка протекает легко и без последствий, особенно, у грудничков. Если появляются осложнения ветрянки, они легко и бесследно купируются. По мере роста малыша количество и тяжесть последствий существенно возрастают, особенно у мальчиков. Так как у подростка кожа теряет постепенно эластичность и замедляется скорость регенерации, после ветрянки появляются шрамы. Усугубить процесс может утяжеление течения недуга и присоединение бактериального инфицирования.
Осложнения после ветрянки у взрослых появляются во всех 10%-х случаев появления болезни в этот период. Последствия всегда опасны и разнообразны. Возможен летальный исход, особенно, при иммунодефицитных состояниях и при болезни крови. Такие патологии повышают риск смерти от осложненной ветрянки у подростков и новорожденных.
Возбудитель ветрянки – ВПГ 3 типа легко передается при кашле, чихании или разговоре. Он хорошо перемещается через вентиляцию.
- инфицированного человека за 2-3 дня до появления у него первых симптомов;
- лица, находящегося в активной стадии недуга;
- того, кто перенес ветрянку, если с момента формирования последнего пузырька прошло менее 5 суток;
- больного опоясывающим лишаем в стадии обострения.
С меньшей вероятностью, чем другие люди, заразятся те, кто имеет сильный иммунитет.
Иммунная система мужчин и женщин, которые в детстве не болели ветряной оспой, не способна полноценно противостоять вирусу. По этой причине патогенная микрофлора ведет себя более агрессивно, чем в младшем возрасте.
Риск осложнений увеличивается у пациентов старше 12 лет. Последствиями ветряной оспы могут быть:
- обширные поражения эпидермиса;
- тромбофлебит;
- миокардит;
- сексуальная дисфункция;
- вторичное бесплодие и пр.
Особенно опасна ветрянка для беременных. Согласно статистическим данным, вирусное заболевание развивается у 10 женщин из 1000. Если будущая мать не имеет иммунитета к ветряной оспе, вирус может поразить плод. Хотя вероятность такого развития событий крайне мала (6%), последствия для развивающегося ребенка могут быть очень серьезными.
Если ветрянка развилась у женщин в первом триместре беременности, возможно ее преждевременное прерывание. Если ребенку удалось выжить, вирус может вызвать у него поражение мозга, недоразвитие верхних или нижних конечностей, нарушения развития органов зрения, задержку развития или другие уродства.
Если беременная была инфицирована на последних неделях беременности, ее малышу грозит врожденная ветряная оспа. Инфицирование происходит во время прохождения ребенка по родовым путям. Врожденная ветрянка может вызвать серьезное нарушение работы внутренних органов младенца. Их обычно обнаруживают, пока ребенку не исполнится 1 год.

Если пациент самостоятельно лечится в домашних условиях, не обращаясь к квалифицированному специалисту, вероятность проявления осложнений велика.
Чтобы предотвратить заражение ветрянкой, рекомендуется проводить вакцинацию против ветряной оспы. Перед тем как осуществить прививку следует пройти анализ плазмы на наличие маркеров IgM и IgG. Они позволяют выявить оценку защитных функций организма. В случае недостаточного иммунитета проводится ввод вакцины.
Такая инъекция длительный период задерживается в организме, вырабатывая специфические антитела, позволяющие при инфицировании заболеванием перенести симптомы в более легкой форме и без сильного повышения температуры.
источник
Ветряная оспа чаще встречается у детей в возрасте до 10 лет, после чего приобретается пожизненный иммунитет. Но, что делать, если не болел ветрянкой в детстве и как защитить свой организм от вируса? Далее рассмотрим существует ли опасность подхватить вирус во взрослом возрасте, рекомендации и статистику неболевших.

Большему риску заражения подвергаются люди, которые:
- живут с ребенком, непривитым против ветряной оспы;
- вступают в контакт с пациентом, у которого на теле есть волдыри от ветрянки;
- делятся вещами с кем-то, у кого присутствует вирус (например, полотенце, постельное белье);
- работают с большим количеством детей (школа, детский сад);
- часто путешествуют;
- военнослужащие.
У взрослого человека симптомы вируса похожи на признаки заболевания у детей, но, как правило, более тяжелые. Также выше вероятность развития осложнений:
- пневмония (воспаление легочной ткани);
- воспаление головного мозга (энцефалит), но это происходит крайне редко;
- частичная или полная потеря зрения;
- почечная недостаточность;
- токсическое поражение печени;
- бактериальные инфекции кожи, мягких тканей, костей, суставов или кровотока (сепсис);
- после 50 лет инфекция провоцирует опоясывающий лишай.

Если этот совет пришел слишком поздно, тогда нужно дать возможность заболеванию пройти быстро и безболезненно. Потребуется:
- пить много воды;
- подключить противовирусные препараты (Ацикловир), чтобы ослабить инфекцию;
- при лихорадке и зуде принять Ибупрофен;
- использовать лосьон Каламин, чтобы успокоить сыпь.
Если человек в зрелом возрасте подвержен риску заражения, но не уверен, была ли у него инфекция, пациент может сдать анализ крови на иммунитет к ветрянке, чтобы точно выяснить это.
Существует несколько категорий людей, которым следует избегать вакцины:
- ВИЧ-положительные;
- болеющие раком;
- беременные женщины;
- люди, принимающие стероиды.
Для них доступны другие варианты защиты. Например, беременным женщинам предлагают прививку содержащую иммуноглобулин.

Но наиболее вероятно, у таких людей не было клинически значимого воздействия вируса. Проживание в непосредственной близости от детей с VZV или даже прикосновение к лопнувшему волдырю не гарантирует истинного воздействия на микробном уровне. Дотронувшись до очага инфекции пальцем, человеку следовало бы поставить его на слизистую оболочку полости рта, носа или зрительного нерва. Внести достаточное количество активной вирусной нагрузки и оставить на продолжительное время, чтобы вирус вошел в кровоток, размножился и заразил организм.
Лучший способ предотвратить ветряную оспу — это сделать прививку. Эффективность вакцин для профилактики заболевания любой степени тяжести составила от 80% до 85%. Пиковая возрастная заболеваемость сместилась с детей в возрасте 3-6 лет в период до вакцинации до детей 9-11 лет в поствакцинную эпоху (прорывная ветряная оспа) для случаев как иммунизированных, так и неиммунизированных.
В соответствии с текущей стратегией иммунизации с 1 дозой, вспышки ветрянки будут продолжаться. После введения 2 доз вакцины против ветрянки иммунный ответ заметно усиливается: >99% людей достигают необходимой концентрации антител. Эффективность вакцины предположительно действует в течение 10 лет и составляет 98%.
Вакцинация способна вызвать побочные эффекты, такие как покраснение вокруг места инъекции и умеренную лихорадку, но проходят через несколько дней. Зато в случае инфицирования, такие люди перенесут болезнь гораздо легче, а риск осложнений будет ничтожен.
источник
Ветряная оспа – вирусная инфекция, передающаяся воздушно-капельным путем. Процент заражения довольно высокий и нередко достигает 100%. Достаточно пробыть недолгое время в закрытом помещении с инфицированным человеком, чтобы «подхватить» болезнь. Однако можно и не заразиться ветрянкой при контакте с больным, в случае определенных обстоятельств это вполне допустимо.
Чтобы знать, в какой момент необходимо остерегаться общения с зараженным человеком, нужно понять, на каком этапе развития болезнь становится заразной.
- Началом ветрянки считается инкубационный или скрытый период. Видимых признаков заболевания пока не наблюдается и человек даже сам не подозревает, что является источником патогена в окружающую среду – можно не заразиться ветрянкой при контакте с больным в этот период, пациент становится опасным для окружающих только за 1-2 дня до проявления первых симптомов;
- Продромальный этап. Отмечается общее ухудшение состояния здоровья, но точно определить, что у пациента развивается именно ветряная оспа нет возможности – однако при тесном контакте с больным не может ребенок не заразиться ветрянкой, инфицирование наступает в 100% случаев.
- Стадия высыпания. Только начиная с данного этапа можно с уверенностью утверждать, что человек инфицирован вирусом ветряной оспы. Особенно больной становится очень заразным на третий – четвертый день образования специфичной сыпи.
- Период выздоровления. Несмотря на название этой стадии пациент все еще заразен для окружающих до тех пор, пока на всех элементах сыпи не образуется сухая корочка, а кожные покровы не станут чистыми.
Получается, инфицированный человек может быть заразным для здоровых людей практически на всех этапах развития болезни.
Почему ребенок не заражается ветрянкой, несмотря даже на близкое общение с болеющими детьми в группе детского сада, в классе, у знакомых, в семье, можно объяснить несколькими факторами.
Врожденная иммунная защита передается вместе с молоком кормящей матери грудничку, при условии, что сама женщина перенесла инфекцию ранее. При подобных обстоятельствах маленький ребенок может не заразиться ветрянкой, даже находясь близко к источнику заражения, так как его невосприимчивость к вирусу сохраняется примерно до возраста восьми месяцев-одного года.
Приобретенная иммунная защита может быть получена двумя способами:
- В первом случае иммунные клетки остаются на всю жизнь после того, как человек сам перенес болезнь. В подобной ситуации повторное заражение обычно не происходит. Впрочем, бывают случаи, когда при первом контакте с больным сильный иммунитет и крепкое здоровье ребенка защищают организм, и малыш не болеет ветрянкой. Но при снижении данной невосприимчивости на фоне каких-либо болезней или травм повторный контакт с зараженным приводит к инфицированию;
- Во втором случае антитела в крови образуются вследствие общей иммунизации организма или, попросту говоря, после специальной прививки.
Вполне возможно, что прошло недостаточно времени после общения с зараженным, и малыш все же «подхватил» инфекцию, но пока не пройдет инкубационный и продромальный период, подтвердить данное предположение сложно. Необходимо выждать как минимум 21 день, чтобы удостовериться, что после контакта с больным ребенок не заразился ветрянкой.
Вирус ветряной оспы нестоек во внешней среде, он быстро погибает под действием УФ-излучения, нагрева, и от яркого прямого солнечного света. На открытом воздухе он погибает через 10-15 мин. Можно не заразиться ветрянкой при контакте с больным на улице, или в хорошо проветриваемом и освещенном помещении, возможно пациент находился довольно далеко, вирус распространяется до 20 метров.
Почему ребенок не заболел ветрянкой при контакте с больным, может объясняться окончанием самого заболевания. На теле пациента еще могут быть видны болячки, однако, если они имеют подсыхающую корочку, это значит, что человек уже не опасен для окружающих, и не является переносчиком вируса.
Ветряная оспа может протекать в атипичной форме. Не повышается температура. Нет сыпи на теле. Здоровье малыша не вызывает опасения. Либо в легкой форме, когда незначительное количество сыпи – один-два прыщика просто можно не заметить, а легкое недомогание ребенка принять за простудное заболевание. Именно поэтому ребенок не заражается ветрянкой после контакта с больным, у него уже есть приобретенный иммунитет, просто период болезни прошёл так легко что диагноз не был поставлен.
Может ли не заболеть ветрянкой ребенок при контакте с больным, напрямую зависит от иммунитета на текущий момент. Несмотря на то что инфекция может довольно легко и быстро распространяться, тем не менее заболеть ею не всегда просто.
Впрочем, переболеть ветрянкой, несомненно, лучше в детстве, когда инфекция обычно переносится без каких-либо последствий для здоровья, чем в старшем возрасте, когда на фоне болезни могут обостряться хронические недомогания, а также развиваться различные осложнения.
источник
Есть группа инфекционных заболеваний, которыми человек болеет преимущественно в детстве. В этом возрасте они переносятся в легкой форме, в большинстве случаев протекают без осложнений. Так, например, по статистике 70% населения планеты болеют ветряной оспой в дошкольном возрасте. Многие помнят недомогание, которое провоцирует появление на теле папулезной сыпи. Высыпания сопровождаются симптомами ОРВИ, неделя постельного режима — и все проходит. В том случае, если человек не болел ветрянкой в детстве, у него есть все шансы встретиться лицом к лицу с инфекцией в любое время на протяжении всей своей жизни. Смертность в возрастной категории от 13 и выше составляет 35%. И это большие цифры.
Почему ветрянкой чаще всего болеют дети? Ответ на этот вопрос можно получить, изучив особенности возбудителя болезни. Им является вирус человеческого герпеса третьего типа (Varicella Zoster). Он может жить и размножаться только внутри человеческого организма. Во внешней среде под действием ультрафиолета и перепада температур погибает в течение первых пятнадцати минут. Но из-за высокой степени летучести за это время успевает мгновенно разлететься на сотни метров вокруг.
Новорожденные дети, находящиеся на грудном вскармливании, ветрянкой не болеют. Если мать болела, младенец получает врожденный иммунитет к ветрянке, потому что в составе материнского молока есть антитела, которые надежно защищают малыша от атаки вирусов и болезнетворных бактерий. Дети от года до двух лет ведут довольно замкнутый образ жизни. Их поле общения ограничено рамками семьи, поэтому родителям удается сохранять и их здоровье.
В возрасте от 3 до 6 лет дети чаще всего посещают детские сады, центры развития, подготовительные курсы. Замкнутое пространство и скопление людей с иммунной системой, ослабленной многочисленными сезонными простудами, — идеальные условия для распространения вируса. Если в группе появится один больной ребенок, он обязательно заразит всех остальных. Предотвратить распространение инфекции трудно. У ветряной оспы длительный инкубационный период. Он составляет 14-21 день. Первые симптомы появляются, только когда он заканчивается и начинается продромальный период течения болезни. Больной к этому времени уже считается заразным.
В обозначенном возрасте ребенок может переболеть ветрянкой и в легкой форме, при ней клиническая картина стерта, никаких внешних проявлений (симптомов интоксикации, сыпи на теле) нет, малыш себя чувствует удовлетворительно, продолжает посещать сад на протяжении всего этапа течения ветрянки. Он бывает на выходных в торговых и в развлекательных центрах, в кинотеатрах и кафе. Вместе с ним повсюду «гуляет» вирус и разлетается по округе вместе со слюной в тот момент, когда больной ребенок громко разговаривает, чихает или кашляет. Поэтому так легко можно заразиться в местах большого скопления людей.
Труднее всего приходится родителям, у которых растут разновозрастные малыши (от года до двух, от трех до шести). Старшие способны принести ветрянку домой и заразить младших. У годовалых детей ветрянка протекает тяжело, есть риски развития опасных осложнений. Это объясняется тем, что к этому периоду мама перестает кормить ребенка грудью, а это значит, пассивный иммунитет больше не работает.
Медики утверждают, что тяжесть течения ветряной оспы напрямую зависит от возраста: чем старше человек, тем больше осложнений может спровоцировать инфицирование. С возрастом здоровье становится уязвимым, у многих из нас к сорокам годам есть целый букет хронических патологий, привязанность к вредным привычкам. Плохая экология, стремительный ритм современной жизни, постоянные стрессы, малоподвижный образ, рафинированное питание формирует фон, который подрывает иммунную систему и не дает ей возможность эффективно бороться с вирусами. Вот почему любая инфекция вызывает последствия, угрожающие жизни человека.
Ребенок, переболев в раннем детстве, приобретает иммунитет к ветрянке. Повторно он ею заболеть в течение жизни может, но только при условии возникновения иммунодефицитных состояний. После завершения болезни вирус Varicella Zoster не погибает, он проникает в корешки спинномозговых нервов, переходит в латентную стадию своего развития и остается там пожизненно. При воздействии определенных факторов-провокаторов, таких как переохлаждение, перегревание, воздействие сильного стресса, физического и нервного перевозбуждения, вирус может «проснуться» и с новой силой начать воспроизводиться. Тогда у человека появятся симптомы опоясывающего лишая.
Если взрослый не болел ветрянкой в детстве, он в группе риска. В том случае, если ребенок заболел, а мама его не болела, она в процессе ухода заразится в 100% случаях. Существуют лица, которые точно так же находятся в зоне повышенной опасности. К ним относятся:
- готовящиеся к операции, предполагающей пересадку органов;
- имеющие в анамнезе геморрагические заболевания, бронхиальную астму, аутоиммунные патологии, хроническую почечную недостаточность;
- люди, старше пятидесяти лет;
- больные онкологией;
- получающие иммуносупрессивную терапию;
- медицинский персонал, работающий в инфекционных отделениях;
- воспитателя и учителя, работающие в детских дошкольных и школьных общеобразовательных учреждениях;
- военнослужащие;
- лица, проживающие в пансионатах и в интернатах.
Попадающим под подобные критерии, медики рекомендуют самим заботиться о своем здоровье при помощи вакцинации.
Перед тем как сделать прививку, необходимо убедиться в том, что в детстве действительно не было перенесено описываемое заболевание. Сделать это можно в любой поликлинике или в диагностическом центре, сдав кровь на определение антител к вирусу ветряной оспы. Для их выявления используется серологический метод.
Присутствие в крови антител класса IgG подтвердит наличие иммунитета (они остаются в организме переболевшего человека пожизненно), если человек не болел в детстве, антитела будут отсутствовать. Отрицательный ответ позволит получить направление на вакцинацию.
При заражении вирус проникает через носоглотку в дыхательные пути, там и переживает весь инкубационный период. За это время он проходит адаптацию, перестраивает клетки слизистой и заставляет их самих продуцировать частички вирусного паразита, внутри которых есть его ДНК код.
Какое-то время иммунитет сдерживает распространение Varicella Zoster по всему организму, но когда его количество увеличивается в разы, вирус начинает мигрировать и через систему лимфатических сосудов. На своем пути он встречает преграду в виде лимфатических узлов, своеобразных биологических фильтров, сдерживающих крупные частички. При накоплении вируса они перестают справляться со своими обязанностями, воспаляются и приобретают сильную болезненность. Так как начальной точкой миграции являются дыхательные пути, в первую очередь страдают те из них, которые ближе всего к ним расположены: на шее, на затылке.
Когда Varicella Zoster попадает в кровь, заканчивается инкубационный период, начинается продромальный период болезни. Его течение характеризуется появлением симптомов интоксикации – реакции организма на увеличение количества токсинов – продуктов жизнедеятельности клеточного паразита. У взрослых этот период затягивается на два-три дня. Больной испытывает сильное недомогание, слабость, усталость, он может жаловаться на появление сильной головной боли, головокружения. Все это происходит на фоне сильного повышения температуры тела (до 40 градусов).
Кровь разносит вирус по всем внутренним системам, когда он достигает эпидермиса кожи, происходит появление пятнисто-папулезной сыпи. У взрослых она может охватить все тело (кроме ладоней и подошвы стоп), появиться на слизистой в ротовой полости, слизистой глаз, на гениталиях. Сыпь сопровождается интенсивным зудом и жжением.
Больной, стараясь от него избавиться, чешет кожу, повреждает папулезные везикулы. Поэтому в большинстве случаев к течению инфекции присоединяется бактериальный компонент. Болезнетворные организмы, попадая в ранки на коже, вызывают гнойные процессы, затрагивающие более глубокие слои дермы. В результате после завершения ветряной оспы на теле остаются заметные шрамы, похожие на рубцы.
Процесс высыпания происходит волнообразно: одни пузырьки лопаются и покрываются корочкой, другие еще только начинают формироваться. Пик волны высыпаний совпадает с пиком повышения температуры тела. У детей за время течения болезни наблюдается одна такая волна, у взрослых их может быть две, три. Затяжной характер развития ветряной оспы – отличительная особенность ветрянки у взрослых.
С начала болезни иммунитет начинает активно бороться с вирусом, продуцируя иммуноглобулины, способные связывать токсины и поглощать частички вирусного паразита. Когда их количество достигнет необходимого максимума, болезнь начинает угасать. Подобные антитела остаются в организме больного человека пожизненно и предотвращают возможность повторного заражения.
В том случае, если ветряная оспа развивается на фоне течения системного хронического заболевания ими иммунодефицита, возникают осложнения, которые способны привести к летальному исходу.
У взрослых в период развития инфекции сильнее выражена интоксикация, температура тела поднимается до 40 градусов, сыпь покрывает всю поверхность лица и туловища, у половины больных сыпь нагнаивается, образуя пустулы. В 30% случаях случаются осложнения (у каждого третьего), любой симптом ярко-выражен, поэтому возникает необходимость в лекарственной помощи.
Практически всегда в схему лечения включаются противовирусные препараты, угнетающие образование ДНК вируса, антигистаминные средства, уменьшающие развитие аллергических реакций, жаропонижающие средства, позволяющие стабилизировать состояние больного. Для устранения симптомов интоксикации используются растворы для внутривенного вливания. Они ускоряют выведение токсинов и улучшают циркуляцию крови. В случае присоединения бактериального компонента подключаются антибиотики широкого спектра действия. При высокой вероятности поражения сыпью внутренних органов больному делают инъекции иммуноглобулина, добытого из сыворотки крови человека, успевшего переболеть ветряной оспой. Антитела подавляют воспроизведение Varicella Zoster, заметно облегчая течение болезни, приближая выздоровление.
При отсутствии грамотного лечения практически всегда развиваются последствия, подрывающие здоровье. При поражении внутренних органов вирус проникает в сердце, в поджелудочную железу, в печень, вызывая необратимые изменения. Летальность в этом случае составляет 15%. Становится возможным и поражение центральной нервной системы. Они проявляются на двадцать первый день активного течения инфекции и характеризуются поражением мозжечка. Больной не может удержать равновесие, у него начинают дрожать руки. При диффузном поражении развивается энцефалит. Его симптомы – спутанность сознания, тошнота, многократная рвота, эпилептические припадки.
Существует несколько вариантов, способных помочь предотвратить заражение.
- Самый эффективный способ, позволяющих во взрослом возрасте оградить себя от инфекции – сделать прививку. В России для этого используются два препарата, содержащие в своем составе живую вакцину. Практика их использования демонстрирует очень хорошие результаты. Взрослые люди хорошо переносят прививку и приобретают иммунитет, который будет надежно защищать от ветряной оспы в течение десяти лет. Для приобретения пожизненного иммунитета необходимо привиться дважды.
- Активно должна быть использована и неспецифическая профилактика заражения. Она заключается в своевременном выявлении и изоляции больного, являющегося угрозой для окружающих. Карантин он должен провести в домашних условиях, человек считается незаразным только после окончания инкубационного периода болезни, всего периода высыпания, плюс пять дней. Правильный уход позволит предупредить распространение инфекции внутри одной семьи.
- Если избежать контакта с больным не удалось, нужно в течение первых трех суток (лучше двух) со дня предполагаемого контакта сделать инъекцию иммуноглобулина или живой вакцины. Подобная мера позволит полностью защитить контактирующего или перенести ветрянку в легкой форме (без подъема высокой температуры тела и массовых высыпаний).
Знания о том, почему взрослый человек болеет после контакта с больным ребенком, как распространяется инфекция, какие профилактические меры существуют, позволят предотвратить появление осложнений, у которых есть высокая вероятность летального исхода.
источник
Многие родители считают, что ветрянка – безобидная инфекция, о которой они знают все. Так ли это на самом деле? Педиатр Артем Кабанов рассказывает о самых распространенных мифах, связанных с этой болезнью.
Течение ветрянки бывает разным. Иногда пузырьки можно пересчитать по пальцам, температура не поднимается, ребенок чувствует себя хорошо. В других случаях высыпаний очень много, постоянно появляются новые, температура повышается до 39-40 градусов. Ребенок становится вялым, плаксивым, ухудшается аппетит.
В редких случаях ветряная оспа становится совсем не безобидной. При пустулезной форме на коже возникают гнойнички, болезнь протекает дольше, тяжелее. На месте гнойничков могут оставаться заметные рубцы. Иногда появляются большие пузыри, заполненные мутной жидкостью. Когда они лопаются, то оставляют мокнущую поверхность – идеальные ворота для инфекции. При геморрагической форме на месте пузырьков остаются струпья, язвы.
Ветряночный вирус может вызвать ларингит с удушьем, пневмонию, энцефалит, менингит. Особенно тяжело болезнь протекает, когда сыпь возникает не только на коже, но и во внутренних органах. Такую ветрянку называют висцеральной.
Тяжелое течение с осложнениями обычно бывает у детей со сниженным иммунитетом, ослабленных другими болезнями, получающих лечение препаратами, которые подавляют иммунную систему.
Зеленка – самый «народный» антисептик в России и некоторых странах постсоветского пространства, а вот в странах Запада о ней мало кто слышал. Там врачи рекомендуют обрабатывать кожу во время ветрянки совсем другими средствами.
Для начала стоит разобраться: а зачем вообще мазать зеленкой ветряночные пузырьки? Против вируса это не поможет, ведь антисептик остается только на коже и не проникает вглубь. С помощью зеленки пытаются предотвратить расчесы и бактериальную инфекцию. Но есть другие эффективные средства. Так, американские доктора рекомендуют давать ребенку антигистаминные препараты и наносить на кожу лосьон с каламином (он белого цвета).
Яркий цвет зеленки – одновременно ее преимущество и недостаток. Бесцветные антисептики обеспечивают куда лучший эстетический эффект (хотя раскрашивание кожи может стать веселой игрой). Зато по зеленым пятнышкам можно легко определить, в какой день высыпания появились в последний раз: спустя 5 суток после этого ребенок перестанет быть заразным.
На самом деле вакцина против ветрянки существует, и она считается лучшим способом защитить ребенка от болезни. В России применяют вакцину Варилрикс. Ее можно использовать как для плановой профилактики, так и для экстренной, у людей, которые раньше не болели и оказались рядом с больным. Варилрикс не входит в Национальный календарь прививок, но входит в региональные календари, например, Москвы. Документ предписывает прививать непереболевших детей в двухлетнем возрасте, а также детей, которые выезжают в летние лагеря, и ранее не болели ветрянкой и не вакцинировались.
Взрослые переносят ветрянку тяжелее, поэтому, если уж болеть, то лучше в детстве. Некоторые родители не хотят полагаться на волю случая и ждать, пока их ребенок сам встретится с вирусом. Узнав о том, что ребенок знакомых покрылся характерными высыпаниями, они отправляются на «ветряночную вечеринку». Там можно гарантированно подцепить вирус, чтобы «вовремя» переболеть.
Практика «ветряночных вечеринок» пришла в Россию из США. Чаще всего такие мероприятия организуют противники прививок. Существуют не только ветряночные, но и другие «тематические» вечеринки: например, коревые. Некоторые родители, не найдя источник заражения среди знакомых, ищут его через социальные сети.
Если ребенок не может присутствовать лично, ему передают «ветряночный леденец», облизанный больным товарищем. Эффективность такого средства заражения сомнительна: как мы уже знаем, оказавшись вне организма человека, вирус быстро погибает. Зато через слюну можно заразиться другими инфекциями, некоторые из них будут пострашнее ветряной оспы.
Казалось бы, если речь о ветрянке, ничего страшного в этом нет. Пусть себе ребенок переболеет, если мама с папой так хотят. Однако не стоит забывать о тех, пусть и редких, случаях, когда болезнь протекает в тяжелой форме и приводит к осложнениям. Риски невелики, но кто может гарантировать, что они не коснутся именно вашего ребенка? В США до введения вакцинации от ветрянки ежегодно умирали 100-150 детей. Если вы заботитесь о здоровье ребенка – не лучше ли сделать прививку?
Несмотря на то что ветряная оспа очень заразна, вирус может жить только в организме человека. Оказавшись в окружающей среде, он быстро погибает. Поэтому вероятность заразиться через предметы и третьих лиц крайне низкая.
«Подцепить» ветрянку можно воздушно-капельным путем – так же, как ОРЗ. Однако для этого не обязательно находиться рядом с больным. Вирус легко распространяется в соседние комнаты и даже в смежные квартиры. Можно заболеть, если проконтактировать со свежей слюной заразного человека или с жидкостью, которая находится в пузырьках: в ней в первые 5 дней болезни концентрация вирусов зашкаливает.
Лечение нужно, правда, чаще всего оно носит симптоматический характер. В первую очередь необходимо бороться с зудом и не давать ребенку расчесывать кожу. При высокой температуре применяют жаропонижающие. Беременным женщинам, взрослым и детям с ослабленным иммунитетом назначают противовирусный препарат ацикловир, он помогает перенести болезнь легче.
Если на коже появляются гнойники или развивается бактериальная пневмония, назначают антибиотики. При тяжелом течении ветрянки ребенка могут госпитализировать в стационар.
Так считалось раньше. В ответ на вопрос родителей о том, когда можно мыть ребенка при ветрянке, врачи рекомендовали отказаться от купаний до тех пор, пока высыпания не закончатся.
На самом деле ежедневный душ помогает содержать ранки на местах вскрывшихся пузырьков в чистоте. А еще он отлично снимает зуд. Только после водных процедур будьте аккуратны: не трите кожу ребенка полотенцем, иначе сковырнете корочки.
В большинстве случаев так оно и происходит. После перенесенной ветряной оспы формируется иммунитет. Однако, вирус не спешит покинуть организм хозяина. Инфекция продолжается, только теперь она латентная, то есть бессимптомная. В принципе, никакой проблемы в этом нет, если не считать случаев, когда возбудитель «оживает» и снова вызывает заболевание, но на сей раз немного другое – опоясывающий лишай. Чаще всего это происходит после 60 лет, когда организм ослаблен возрастом и хроническими болезнями.
Возможно, когда-нибудь ветрянка станет такой же экзотикой, как полиомиелит или дифтерия. Пока этого не произошло, не верьте мифам, не полагайтесь только на зеленку и не посещайте «ветряночные вечеринки».
А в курсе ли вы, что с этого года (без объявления широким общественным массам) вводится установка — средние школы не обязаны принимать в десятый класс тех, у кого в аттестатах тройки и кто неважнецки сдал ОГЭ. То есть к осени, ученики не поступившие в иные учебные заведения, могут идти. лесом. полем. лугом. Искать работу. Перспектива с работой, понятно, самая радужная.
Таким образом, что получается, мы тайно переходим от обязательного среднего к неполному среднему? Я, конечно, попытаюсь найти документальные и законные подтверждения этому тренду. Но, может быть, кому-то из вас они уже известны?
Вы меня простите за тяжелую тему. Сама видео про малышку не могу смотреть: сразу реву. Бедный котичек, как она всех врачей подряд пытается обнимать просто потому, что они ее хвалят и улыбаются ей. Как шепотом просит шоколадку. Как послушно поворачивается, поднимает ручку, как терпит все манипуляции. Как просит ингушскую омбудсменшу стать ее мамой (тут я прямо в голос рыдала). Ролики все есть в интернете если что, желающие найдут. Хотя по телеку это все уже раз сто показали.
И вот всеееее хором орут про тетю девочки и ее мать — расстрелять тварей, порвать на куски, ампутировать все руки-ноги без наркоза и тд. А я прошу всех остановиться и ПОДУМАТЬ!!
Сейчас очень удобно повесить все на тетю, тем более что она уже была судима за жестокое обращение с детьми. Но почему за скобками остается варварский обычай, когда после развода детей отнимают у матери и передают на воспитание родственникам отца? Где сам отец, черт возьми? Ах да, он работает в Чечне на стройке, пока его дочку бьют, кусают, ломают ей ребра, сажают в кипяток и тд. Он знал, что его сестра была судима! Как он мог доверить отобранную у бывшей жены девочку такой неадекватной женщине?!
Почему в тени у обвинителей остался дядя девочки, полицейский? Он что, не видел что творят с ребенком у него под носом? Не видел травм, ожогов, переломов и укусов?! Полицейский все это не замечал, даладна? Не получится ли так, что сейчас обвинят во всем неадекватную тетю (почему кстати она не в лечебнице? почему ее не посадили по предыдущему эпизоду? почему не лишили родительских прав на ее собственных детей и не выяснили, какого фига с ней живет девочка без документов?) Аааа, кто будет выяснять, там же муж полицейский, правда?
И еще: куда смотрели соседи?! Ведь в Ингушетии все на виду, каждый знает про соседа ВСЁЁЁЁ? Всем было пофиг на то, что малышка ходила в таком виде?? Вся в порезах, синяках и укусах?
Если женщина, эта тётя, неадекватна — ее нужно изолировать и лечить. А потом лишить родительских прав и запретить на пушечный выстрел подходить к детям. Но еще неплохо было бы выяснить, все ли травмы девочке причинила именно тетя, и нет ли там соучастия дяди-полицмена.
И прежде чем обвинять мать девочки, подумайте: КАК она могла противостоять родне своего бывшего мужа, когда женщины после разводов в этой республике совершенно бесправны, а полиция — это практически боги?
П.С. Только что прочитала в новостях, что правую ручку малышке скорее всего сохранить не удастся. Что слишком долго она была перетянута чем-то вроде жгута, и кровоток был необратимо нарушен.
И что желающих ее удочерить уже целая Республика Ингушетия.
Только бы девочке теперь нашлась хорошая семья, она ведь совершенно не боится людей и обнимает всех, несмотря на все пережитое.
У меня двое детей. Мать много мне с ними помогала и помогает. Но вновь и вновь меня тревожит её состояние – одежда грязная, таскается везде, вещи домой приносит отовсюду. В общем, я писала об этом уже в своих темах. Пришла к выводу, надо переезжать, есть куда переезжать, но пока не переехали. Ремонта нет, а работы там много. Движется всё медленно, поэтому пока продолжаем сосуществовать с матерью.
Так вот собственно в чём проблема. Мне не очень нравится то, что она повсюду за собой таскает моего сына, поехала металлолом сдавать – внука с собой потащила, на дачу что-то перевезти, опять он с ней, по магазинам тоже с ним. У меня никто никакого разрешения не спрашивает. Пошла и забрала парня. Даже сын мне ничего не говорит, (т.е. внуку возможно говорит, маме не обязательно знать, куда мы пошли). Ну так принято негласно, хоть бы сказать матери, я там пойду в магазин возьму ребёнка, а если случись что? Ребёнок больной (психическое заболевание), не справится она с пацаном, что будет потом?
Вот как мне с моей матерью на эту тему разговоры строить? Сына научить, чтобы он спрашивал хотя бы не предоставляется возможным, он сегодня помнит, что надо было сказаться, завтра забыл. В общем, не хочет мать моя со мной считаться. На конфликт идти не хочется.
источник
Многие родители начинают слишком беспокоиться о ребенке, когда обнаруживают у него характерные ветряночные высыпания. Сразу же дитя покрывается зелеными точками и укладывается в постель на три недели. Посмотрим, следует ли так себя вести и как правильно встречать ветрянку у малыша и взрослого человека, если тот не перенес ее в раннем детстве.
Вирус герпеса третьего типа относится к крупным микроорганизмам, способным легко перемещаться в воздушных потоках. Таким образом, источником заражения является эпителий больного человека. Воздушно-капельный путь передачи подразумевает попадание вируса в окружающее пространство в результате кашля, чихания или просто разговора.
Как известно, ветрянкой болеют один раз в жизни. Но в связи с падением общего отношения к состоянию здоровья и ухудшения экологической ситуации в стране, наблюдаются случаи повторного заражения вирусом Зостер. Кроме того, после выздоровления, латентные агенты возбудителя остаются в клетках нервной системы человека, сдерживаемые антителами. После снижения иммунитета вследствие стресса, тяжелой болезни, старости или других факторов происходит активизация вируса ветрянки в виде опоясывающего лишая. У него немного другая симптоматика, но переносится он намного болезненнее.
Как для взрослого, так и для ребенка первые симптомы вирусного заболевания проявляются примерно одинаково. Сначала человек не чувствует особых изменений здоровья, но спустя 1-3 недели после пребывания в очаге поражения, наблюдается повышение температуры тела до 39 С, проявляются признаки интоксикации и общей слабости. Они очень схожи с начальными появлениями гриппа или ОРВИ, поэтому человек поначалу не беспокоится о своем физическом состоянии. Но в этот период он является заразным уже 1-2 дня.
Первые высыпания появляются на разных участках тела, в том числе и на лице. Они выглядят как красные плоские пятна, которые со временем увеличиваются в размерах и наполняются жидкостью. Это папулы, которые по мере наполнения разрываются. Тонкий поверхностный слой пузырька не выдерживает давления и образуется мокрая ранка – везикула. После того, как она высохнет, на ней сверху образуется корочка, служащая определенной преградой для попадания грязи и пота в нарушенный пузырек.
При обнаружении такой сыпи на теле у ребенка или взрослого, нужно поступить следующим образом:
- оставить больного в условиях домашнего карантина;
- не допускать к нему множества любящих родственников, в том числе бабушек и дедушек;
- вызвать на дом участкового врача или семейного специалиста;
- не использовать для обработки прыщиков зеленку;
- соблюдать гигиену и правильный уход за кожей больного;
- не заниматься самолечением и четко придерживаться рекомендаций врача.
Чтобы облегчить болезненное состояние зараженного человека, достаточно предоставить ему комфортные условия карантина. Если в комнате поддерживать оптимальную прохладную температуру воздуха, примерно 18-22 С, то больной меньше будет страдать от зуда, усиливающегося при потении. Постельное и нательное белье ежедневно следует менять на чистое. Чтобы дать возможность организму эффективно бороться с вирусом ветрянки, обеспечьте его диетой, которая содержит легкую здоровую пищу. Это овощные и молочные блюда, а также фруктовые соки из свежих ягод. Советуем исключить из рациона продукты-аллергены и давать много жидкости в любых видах.
Если человек не переболел ветрянкой в детстве, то в зрелом возрасте он может столкнуться с более тяжелой ее формой. Приобретенные за годы жизни хронические заболевания, вредные привычки и другие сложности со здоровьем позволяют ветрянке использовать слабые места в организме взрослого человека. В результате появляется нарушение функций внутренних систем с развитием пневмонии, ларингита, энцефалита, а также обширные гнойные поражения кожи. Каждый из этих случаев требует наблюдения специалиста в стационаре.
Детская ветрянка редко имеет атипичную форму, когда все обычные симптомы проявляются в усиленном виде. Такое течение болезни в несколько раз чаще встречается у взрослых. Большие участки кожного покрова при тяжелой атипичной ветрянке затрагиваются отмершими тканями. Язвенные процессы, абсцессы и некрозы очень тяжело поддаются лечению и оставляют после себя множество шрамов.
Типичная ветрянка может иметь три степени тяжести:
- легкая – самая распространенная форма инфекции герпеса у детей 2-8 лет, при которой симптомы имеют незначительное проявление, а сама болезнь не требует лекарственного лечения и проходит без негативных последствий;
- средняя – при такой ветрянке у больного наблюдаются яркие симптомы, лихорадочные состояния и обильные высыпания;
- тяжелая – форма ветрянки, встречающаяся у слабых людей, иммунитет которых не может самостоятельно справиться с вирусом. Лечение симптомов и осложнений проходит в стационаре с использованием противовирусных и иммунноподдерживающих препаратов.
С недавнего времени в нашей стране появились вакцины от ветрянки. Они уже более 40 лет используются в развитых странах мира для профилактики высокозаразного заболевания. Во многих государствах прививка от ветрянки является обязательным условием для приема детей в дошкольное учреждение. Для наших соотечественников доступен только платный вариант прививки. Десятилетние наблюдения за привитыми людьми доказали высокую эффективность вакцинации и наличие неизменного количества антител к герпесу в крови.
Вакцины Окавакс и Варилрикс имеют разное происхождение, но содержат одинаковую основу – живой ослабленный штамм вируса герпеса Варицелла Зостер. Препарат вводится подкожно в одной дозе. Вакцинация показана для детей с 1 года жизни и взрослых любого возраста. Ветрянка не развивается у людей, контактировавших с источником инфекции, если в течение 3-х суток им ставится экстренная прививка. В некоторых случаях этот срок может составлять 5 дней.
Среди побочных реакций после вакцинации могут наблюдаться:
- кожная реакция на месте укола – покраснение, зуд, уплотнение;
- высыпания на коже — спустя 1 месяц после прививки;
- повышение температуры тела – через 1-3 недели;
- анафилактическая реакция – отек гортани, губ, крапивница и прочие аллергические проявления.
Местные и общие реакции на прививку от ветрянки несут кратковременное действие и через несколько дней самостоятельно исчезают. При выявлении критичного анафилактического шока, врач незамедлительно предоставит помощь пациенту специально предусмотренными средствами по купированию подобных последствий.
Как при любом приеме лекарственных средств, вакцина имеет противопоказания и, зачастую, откладывается до улучшения состояния здоровья пациентов с обострением хронической болезни, а также людей, проходящих процедуры лучевой терапии. При остром лейкозе вакцина дает 94% положительной ответной иммунной реакции по выработке антител. Откладывается постановка прививки от ветрянки и во время подготовки к операциям по пересадке органов или тканей.
Следует сказать, что людям, находящимся в группе риска, которые не болели ветрянкой в детстве, нужно серьезно задуматься о прививке. Даже в случае проявления признаков заболевания после этой процедуры, инфекция протекает намного легче, чем у взрослых, заразившихся обычным путем.
На сегодняшний день созданы эффективные лекарства, способные противостоять вирусу герпеса. Они содержат в своей основе вещество Ацикловир. Он хорошо себя зарекомендовал при лечении средней и тяжелой формы ветрянки. Чтобы облегчить общее состояние больного и уменьшить влияние острых симптомов инфекции, применяются следующие средства:
- антигистаминные – препятствуют развитию кожных аллергических реакций на токсины, выделяемые микроорганизмами герпеса;
- антибактериальные – направлены на защиту открытых элементов сыпи от попадания вредоносных бактерий стафилококков и стрептококков;
- жаропонижающие – парацетамол (ибупрофен для детей).
Острое воспаление печение (синдром Рея) у больных ветрянкой встречается достаточно часто. Его причинами является самовольное употребление препаратов на основе Ацетилсалициловой кислоты в целях снижения симптомов инфекции. Родителям следует помнить, что при лечении ветрянки строго запрещается использовать Аспирин в любых формах!
При тяжелых признаках ветрянки, обильной сыпи и появлении осложнений, больному требуется помощь специалиста и постоянное наблюдение в стационарных условиях. Прикрепление дополнительной бактериальной инфекции приводит к образованию на коже рубцов и шрамов. Особенно неэстетично выглядит их появление на лице и открытых участках тела.
Чтобы максимально снизить возникновение оспин, применяются наружные средства в виде кремов и мазей. Их нужно наносить сразу же после отпадения корочек и появления нежного слоя эпидермиса. В состав большинства средств входят вещества комплексного действия, которые способны остановить загрубение соединительной ткани, уплотнение тела рубца, возвышающегося над поверхностью кожи. Например, мазь Контрактубекс также способствует ускорению регенерации поврежденных клеток кожного покрова.
источник
Ни для кого не секрет что основное проявление ветрянки – это высыпания на коже. Но среди сыпных детских инфекций ветрянка не единственная. Поэтому обо всем по порядку.
Высыпания при ветрянке появляются почти одновременно с повышением
температуры тела. Первые элементы сыпи можно обнаружить на волосистой части голо
Теперь о заразности. Вирус ветряной оспы – один из семейства герпес-вирусов, -распространяется воздушно-капельным путем, может проникать через коридоры в соседние комнаты и даже с одного этажа на другой, недаром назван ветряным. Инкубационный период (во время которого происходит активное размножение вируса в организме, но клинически это никак не проявляется) может длится от 10 до 21 дня. С последнего для инкубационного периода до 5-го дня высыпаний больной ветрянкой заразен для окружающих. Максимум заболеваемости приходится на осенне-зимний период. Болеют в основном дети из организованных коллективов.
И неужели все страдания зря? – Нет, после перенесенной ветряной оспы человек в качестве бонуса получает пожизненный иммунитет. Но встречаются случаи повторного заболевания ветрянкой у детей или опоясывающим герпесом у взрослых (также обусловлен вирусом ветряной оспы) на фоне значительного снижения иммунитета.
Случается ли бессимптомное течение? Отсутствие температуры?
Бессимптомное течение и отсутствие температуры встречается, но очень редко. Бывает, что температура повышается, но очень умеренно, например до 37-37,5°С. Как же в таком случае узнать, была ветрянка, или же все обошлось только подозрениями? – В этом случае единственный достоверный способ – это анализ крови на наличие антител к вирусу ветряной оспы (Varicella Zoster) с определением их авидности.
Можно ли мыться в острый период ветряной оспы? Как обрабатывать гениталии, на которых имеются высыпания?
Мытье в период высыпаний приведет к более быстрому их распространению по всей поверхности тела, поэтому следует воздержаться от водных процедур до 5 дня высыпаний включительно. А с 6 дня можно аккуратно принимать душ.
Как правильно лечить ветрянку?
Лечение ветрянки симптоматическое, т.е. направлено на снижение негативного воздействия симптомов заболевания:
— На весь период заболевания следует принимать больше жидкости для уменьшения интоксикации.
— При повышении температуры выше 38,5°С целесообразно снизить ее препаратом на основе Парацетамола или Ибупрофена. При высокой температуре тела, именно при ветряной оспе, нельзя давать в качестве жаропонижающего средства аспирин (ацетилсалициловую кислоту) — высока вероятность осложнений со стороны печени. Сочетание ветрянки и аспирина очень нежелательно для печени.
— Для уменьшения зуда могут помочь антигистаминные препараты: у детей раннего возраста разрешены Фенистил и Зодак. В более старшем можно принимать Супрастин, Кларитин и др.
В самых тяжелых случаях в лечении назначают противовирусные препараты (Ацикловир), но в связи с выраженным токсическим влиянием на печень применение их самостоятельно запрещено.
Чем эффективнее всего обрабатывать высыпания? Что делать, чтобы предотвратить «выбаливание», т.е. оспины?
Обрабатывать высыпания принято для снижения зуда, профилактики нагноения элементов сыпи и ускорения их подсыхания. Обычно принято обрабатывать высыпания анилиновыми красителями – зеленкой или фукорцином. Существуют и более современные, не красящие кожу средства, например «Каламин лосьон», «ПоксКлин» и др.
Выбаливание, то есть дефект кожи, появляется при нарушении целостности пузырька. Чаще всего это случается когда дети начинают расчесывать их. Для предотвращения этого детям нужно покороче подстричь ногти, стараться их чем-нибудь отвлечь; маленьким детям полезно одевать рукавички, а с большими важно договориться, рассказать про последствия расчесывания, т.к. уследить за ними бывает сложно. А для снижения зуда дать антигистаминный препарат. Желательно также избегать перегрева: чем больше ребёнок будет потеть — тем сильнее будет зуд.
Правда ли, что ветрянкой лучше переболеть в детстве?
Действительно правда, т.к. во взрослом возрасте эта детская инфекция переносится гораздо тяжелее. Я сама переболела ветряной оспой уже во время учебы в медицинском институте. Никому не пожелаю тех испытаний, которые сопровождали обычную детскую инфекцию.
Есть ли какие-то особенности течения ветряной оспы у аллергиков, астматиков?
Ветряная оспа, как и любое инфекционное заболевание, может провоцировать обострение аллергической патологии у предрасположенных детей. Поэтому на время заболевания важно исключать факторы, которые могут усугубить течение аллергической патологии: соблюдать диету, гипоаллергенный быт, принимать базисную терапию, если она была назначена лечащим врачом. И не забывать, что любое обострение должно контролироваться врачом-аллергологом.
Какова профилактика ветрянки, и нужно ли ею заниматься?
В нашей стране в национальный календарь прививок не включена иммунизация от ветряной оспы, хотя такая вакцина существует и в центрах вакцинации ее можно ввести. Напряженность иммунитета после перенесенного заболевания выше, чем вакцинального. Но заболевание, к сожалению, может протекать с осложнениями – ветряночным энцефалитом, пневмонией, или гнойным поражением кожи. Регистрируются они в основном у ослабленных детей. Поэтому говорить о нецелесообразности вакцинации не стоит.
Для профилактики распространения инфекции больных изолируют дома до 5-го дня со времени появления последнего свежего элемента сыпи. Дети, не болевшие ветрянкой, подлежат разобщению и наблюдению с 11 до 21 дня с момента контакта.
И еще. Дорогие мамы! Любое высыпание у ребенка, сопровождающееся повышением температуры тела, подлежит осмотру врачом-педиатром. Но не торопитесь обрабатывать зеленкой все пятна, точки, пузырьки и другие элементы, которые могут появляться на коже у ребенка. Не каждая сыпь является ветрянкой, а причины высыпаний очень многообразны. Закрашенные элементы сыпи очень усложняют ее диагностику для врача-педиатра. Оставите появившиеся элементы, или хотя бы часть из них, необработанными, даже если вы на 100% уверены, что кроме ветрянки за ними ничего не может скрываться. Несколько часов не сыграют никакой роли, а точный диагноз может помочь вовремя начать правильное лечение.
С любовью и пожеланиями здоровья, врач-педиатр Чумак Надежда Михайловна
источник
Практически все считают, что дети ветрянку легко переносят, в отличие от взрослых. Родители малышей часто задаются вопросом: «А стоит ли ограничивать контакт с заболевшим ребенком?» Некоторые даже серьезно задумываются: может быть, специально заразить своего ребенка ветрянкой, то есть, сходить в гости к ветряночному больному.
Сегодня поговорим о целесообразности такого подхода к вопросу.
Ветрянка (по-научному – ветряная оспа) – одна из самых распространенных детских инфекций. Она считается высококонтагиозной инфекцией, то есть, легко передается при контакте с больным.
Это происходит потому, что вирус Varicella Zoster (возбудитель ветрянки) устойчив во внешней среде и легко распространяется. Также этому способствует всеобщая восприимчивость к вирусу.
Возбудитель ветрянки относится к группе вируса герпеса (3-й тип). Он одинаково способен поражать как взрослых, так и детей.
У взрослых этот тип вируса чаще вызывает опоясывающий лишай, вызывая появление сгруппированных элементов сыпи на туловище или коже лица. Заболевание сопровождается выраженной болезненностью и высокой температурой.
У детей поражение вирусом Varicella Zoster протекает в форме ветрянки.
Ветрянкой дети болеют чаще в легкой форме. Если человек заболевает во взрослом возрасте, то в 90% случаев ветрянка протекает тяжело.
Инкубационный период, то есть период от момента контакта с больным до появления первых признаков болезни, длится 9-21 дней. Поэтому карантин по ветрянке длится 21 день.
Стоит учитывать, что ребенок становится заразным за один-два дня до появления первых элементов сыпи. Другими словами, мы еще не знаем, что ребенок заболел, а он уже является источником инфекции для окружающих.
Основные симптомы ветрянки у детей:
- повышенная температура тела в первые два-три дня болезни;
- головная боль;
- увеличение лимфоузлов;
- небольшая слабость, плохой аппетит;
- при появлении сыпи на слизистой полости рта – боль при приеме пищи;
- зудящая сыпь на коже;
- типичные стадии развития ветряночных элементов: розовое пятнышко, папула (узелок), пузырек с красной окантовкой, корочка.
- сыпь полиморфная, то есть на одном участке тела может быть и пятно, и пузырек, и корочка;
- период появления новых элементов сыпи продолжается в среднем 5-7 дней.
После перенесенной ветрянки формируется пожизненный иммунитет. Повторно человек заболеть не должен.
Однако в единичных случаях регистрируются случаи повторного заражения. Причиной тому могут стать какие-либо иммунодефицитные состояния человека.
В детском возрасте заболевание переносится достаточно легко и часто протекает без каких-либо специфических осложнений.
Однако по статистике в десяти случаях из ста ветрянка дает неприятные последствия болезни. Это могут быть воспалительные заболевания кожи, поражения дыхательной системы, например, ларингит или пневмония, ветряночный менингит, энцефалит. Зарегистрированы и случаи смерти от ветрянки.
Нередко у малышей, особенно до года, ветрянка протекает с высокой температурой, стоматитом, обильными высыпаниями, конъюнктивитом. При ветрянке детишки постарше иногда жалуются на ломоту в суставах.
Еще одна особенность вируса ветрянки заключается в том, что он окончательно не покидает организм переболевшего человека. Так же, как и другие типы вируса герпеса, он постоянно находится в организме в «спящем» состоянии.
Поэтому в более зрелом возрасте при нарушении иммунитета внезапно «проснувшийся» вирус ветрянки может привести к развитию такого заболевания, как опоясывающий лишай.
После вакцинации от ветрянки в крови формируются антитела против него, а сам вирус в организме не остается.
Сама ветрянка подрывает иммунитет ребенка, несмотря на то, что протекать она может легко. Очень часто родители констатируют, что после ветрянки ребенок подхватывает болезни одну за другой.
Также немаловажно, что после ветрянки на коже детей могут остаться шрамы и рубчики. Ведь сыпь очень чешется, а детей гораздо труднее убедить не чесать сыпь. Да и потливость вкупе с высокой температурой во время болезни усиливает и без того изнуряющий зуд.
Этим вопросом задаются многие родители, так как распространено мнение, что дети ветрянку переносят легко. Кто-то задумывается о походе в гости к больному ветрянкой. Кто-то задается вопросом, стоит ли вообще ограничивать посещение сада ребенком, когда там карантин по ветрянке.
Выскажу свое мнение: я против специального инфицирования детей ветрянкой. На сегодняшний день есть более адекватные и безвредные способы обезопасить себя от ветрянки. И самый простой и надежный способ – это вакцинация.
Да, в давние времена, когда не было вакцины, люди практиковали «вечеринки» у больного ветрянкой. Все для того, чтобы человек не встретился с ветрянкой во взрослом возрасте, когда болезнь протекает намного тяжелее.
На самом деле ваш выбор способа переболеть ветрянкой «по собственному желанию», по плану зависит от ответа на всего один вопрос.
Этот вопрос: что вы предпочитаете, встретить живой «дикий» вирус и заболеть со всеми вытекающими последствиями или «проконтактировать» с ослабленным вирусом так, чтобы болезнь не развилась, а иммунитет от инфекции сформировался?
Наверное, разумнее и безопаснее выбрать второй вариант. Вакцинация от ветрянки именно это нам и позволяет – встретиться с ослабленным вирусом, который не способен вызвать болезнь, но при этом иммунитет от инфекции мы получим.
Детей от ветрянки прививают во многих странах, например, в США, Канаде, Японии. Такая прививка в этих странах обязательна и включена в их национальный календарь прививок. У нас в России такая прививка является дополнительной и делается по желанию родителей, за их счет.
Прививка против ветрянки может проводиться детям с года. Чаще всего наши педиатры советуют делать прививку против ветрянки в 2 года.
Вакцинация может быть совмещена с другими прививками (только не с живыми вакцинами). ВОЗ (Всемирная организация здравоохранения) рекомендует вакцинировать детей в 12 месяцев, одновременно с вакцинацией против кори, краснухи и паротита (КПК).
Вакцин от ветрянки разработано несколько. В зависимости от выбранной вакцины, существует две схемы вакцинации.
Бельгийская вакцина «Варилрикс» вводится детям от года до 13 лет однократно. Лицам старше 13 лет вводят вакцину двукратно с интервалом 6-10 недель. Японская вакцина «Окавакс» вводится всегда однократно.
Вакцину против ветрянки вводят подкожно в область дельтовидной мышцы плеча. В аннотации к препарату описано, что допустимо и внутримышечное введение вакцины. Внутривенное введение такого препарата недопустимо.
Для проведения вакцинации можно обратиться к педиатру в вашу городскую поликлинику по месту жительства. Также платные медицинские центры предоставляют такую услугу. Педиатр вам разъяснит, как заказать вакцину, какие обследования необходимы ребенку перед вакцинацией.
Перед каждой прививкой, в том числе от ветрянки, врач обязательно осматривает малыша и делает заключение о возможности провести прививку в данный конкретный момент.
Согласно данным производителя вакцины, в большинстве случаев вакцинирование формирует у ребенка стойкий иммунитет против вируса ветрянки на срок от 7 до 20 лет. Поэтому общемировая практика – повторять прививку каждые 10-12 лет для более высокой степени защиты от возбудителя ветрянки.
Прививаться от ветрянки рекомендуется всем, кто еще не болел этой инфекцией. Особенно важно защитить от вируса Varicella Zoster детей из группы риска, для которых ветрянка представляет собой смертельно опасную болезнь.
Это дети с иммунодефицитными состояниями, с хроническими заболеваниями, с пороками сердца, онкозаболеваниями, громерулонефритом, дети, получающие иммунодепрессанты.
Вакцинация от ветряной оспы противопоказана при:
- острой инфекции с подъемом температуры;
- обострении хронической патологии (например, пиелонефрит, атопический дерматит и т.д.);
- иммунодефиците;
- проведении химиотерапии;
- аллергии на компоненты вакцины.
Вопрос о возможности вакцинации при различных заболеваниях внутренних органов, а также при аллергии или других реакциях на ранее введенные вакцины решается лечащим врачом для каждого ребенка индивидуально.
Вакцинацию против ветряной оспы дети обычно переносят легко. Лишь в редких случаях у детей, которым сделали прививку, бывает покраснение или отечность в месте введения вакцины. Такая реакция возникают в течение первых двух суток после прививки. Лечения такое состояние не требует, все проходит самостоятельно за 1-2 дня.
В аннотации к препарату указаны следующие возможные реакции (частота встречаемости от ≥0.1% до Может ли прививка спровоцировать болезнь?
Привитый ребенок не может заболеть и не становится источником инфекции для других людей. С прививкой в организм поступает ослабленный вирус, который не способен спровоцировать болезнь.
Если ребенку вовремя не проведена ревакцинация, а уровень защитных антител уже снижен, ребенок может заболеть при встрече с активным вирусом ветрянки. Но, как правило, ветрянка в таком случае протекает легко и с невыраженной сыпью.
В связи с этим, для защиты от вируса ветрянки на долгие годы необходимо повторять прививку через 10-12 лет.
Возможна экстренная профилактика ветряной оспы у детей, не болевших ветрянкой и не привитых ранее, находившихся в контакте с ветряночным больным.
Прививку от ветрянки можно сделать в течение 72 часов после контакта с больным ветрянкой. Это позволяет избежать заражения или (гораздо реже) перенести ветрянку в более легкой форме.
О вакцинации особо стоит задуматься родителям, дети которых не могут похвастаться сильным иммунитетом. Ведь в таком случае некрепкий иммунитет ребенка не будет способствовать легкому течению ветрянки, если ребенок заболеет.
Также вакцинация ребят в возрасте 10-12-ти лет, так и не переболевших до этого времени ветрянкой, может предотвратить серьезные негативные последствия.
Стоит ли специально заражать ребенка ветрянкой или лучше просто сделать прививку от ветрянки, решает каждый родитель сам.
Готовясь к написанию статьи на эту тему, я столкнулась с тем, что многие вообще не знают о существовании прививки против ветрянки. Может, для родителей, читающих данную статью, также станет открытием сегодняшнего дня то, что существует менее варварский способ получить иммунитет от ветрянки, чем нарочно заражать ребенка.
Стоит ли специально заражать детей ветрянкой, вам рассказала практикующий педиатр и дважды мама Елена Борисова-Царенок.
источник






