В пожилом возрасте, на фоне целого букета болезней или при развитии выраженного иммунодефицита возможно проявление крайне неприятных заболеваний. Одно из них — опоясывающий лишай. Это «привет из детства», последствие перенесенной много лет назад ветряной оспы, распространенной детской инфекции, проявляющейся пузырьковыми высыпаниями по телу. Болезнь провоцируется вирусом, относящимся к группе герпеса, и после первичной инфекции, подавляясь иммунитетом, возбудитель может многие годы бессимптомно храниться в нервных ганглиях. Если же иммунная система страдает, может возникать реактивация болезни, появляются высыпания на коже и сильная боль в области поражений. Почему же вирус вновь активизируется, каковы факторы риска?
Опоясывающий лишай, также известный как опоясывающий герпес, является патологическим состоянием, связанным с появлением сыпи, выраженной боли, жжения или волдырей на коже, которые могут сопровождаться лихорадкой, ознобом или расстройством желудка. Опоясывающий лишай вызван вирусом группы герпеса, который при первичном инфицировании вызывает ветряную оспу. Только люди, которые в детстве или во взрослом возрасте перенесли ветряную оспу, становятся носителями вируса в области нервных ганглиев, и могут в последующем страдать от проявлений опоясывающего лишая. Это происходит не у всех пациентов и не всегда, только при стечении особых обстоятельств.
После первичной инфекции, даже если ветряная оспа перенесена в раннем детстве, вызывающий патологию вирус никуда не исчезает, он может скрыто и бессимптомно храниться в теле на протяжении многих лет. Затем, под действием провоцирующих факторов, вирус перемещается по волокнам нервных стволов к поверхности кожи, что провоцирует обострение инфекции в виде опоясывающего лишая. Но, в отличие от ветряной оспы, которая проявляется общими симптомами и поражением кожи, при опоясывающем лишае в процесс более глубоко и серьезно вовлечена именно нервная система. Зачастую симптомы герпесной инфекции более серьезны и тяжело переносятся пациентом. В патологический процесс при обострении могут быть вовлечены лицо, слизистые глаз или туловище.
Специфического лекарства, полностью устраняющего вирус из организма, на сегодняшний день не имеется, только препараты, подавляющие на время активность возбудителя. У большинства пациентов высыпания на коже постепенно подсыхают, а боль утихает в течение трех-пяти недель. Считается, что около 10% взрослых могут страдать от опоясывающего лишая, обычно после 50 лет и на фоне проблем с иммунной системой.
После того, как перенесена ветряная оспа, в центральной нервной системе, к которой относится головной и спинной мозг, а также периферические нервы и сплетения, вирус сохраняется пожизненно в дремлющем состоянии. Периферические нервы соединяют центральную нервную систему с остальными частями тела. Опоясывающий лишай возникает, когда вирус активизируется, перемещается по нервным волокнам, провоцируя боль и высыпания на коже. Обычно поражается один или несколько дерматомов (областей тела). Дерматом — это область кожи, которая иннервируется ветвями из одного спинного нерва, отходящего от определенного сегмента спинного мозга.
Опоясывающий герпес возникает, когда вирус реактивируется и перемещается по длинным нервным волокнам, в итоге формируя высыпания на коже и резкую боль, жжение. Ученые не имеют единого мнения, почему вирус реактивируется только у некоторых людей, перенесших ветряную оспу. Имеются данные, свидетельствующие о том, что ослабление иммунной системы может привести к тому, что герпес выходит из состояния покоя, размножается и перемещается по нервным волокнам, поражая кожу. Даже среди здоровых людей временное подавление иммунной системы из-за стресса, переохлаждения или даже солнечного ожога может спровоцировать обострение опоясыващего герпеса.
В отличие от высококонтагиозной ветрянки, которая может распространяться воздушно-капельно от больного ребенка или взрослого, а также при контакте с сыпью, пациент не может заразить другого человека опоясывающим лишаем. Контакт с человеком, у которого имеется ветряная оспа, не будет провоцировать опоясывающий герпес. Чтобы возникало обострение, нужно наличие вируса после ранее перенесенной первичной инфекции. Но больной, имеющий опоясывающий герпес, может быть заразным для детей и взрослых, не болевших ветрянкой.
У всех людей, кто ранее перенес ветряную оспу, существует риск развития опоясывающего лишая с зудом, болью и сыпью по телу. Люди подвергаются особой опасности, если у них имеется ослабление иммунной системы, их возраст старше 50 лет, они часто болеют, находятся в постоянном стрессе или кожа в области потенциальных высыпаний поражена.
Заболеваемость увеличивается с возрастом, патология в 10 раз чаще встречается у взрослых старше 60 лет. Исследования показывают, что люди старше 80 лет имеют в 5 раз больше шансов ощутить боль и обнаружить высыпания, нежели взрослые в возрасте 20—40 лет. Большинство людей, перенесших ветрянку, развивают иммунитет к вирусу, и он подавляется на протяжении жизни. Однако опоясывающий лишай, пузырьковая сыпь и боль могут рецидивировать у некоторых людей не единожды.
Опоясывающий лишай представляет собой серьезную угрозу для людей с ослабленным иммунитетом, таких как ВИЧ-инфицированные, или тех, кто получает определенные виды лечения (против рака). Лекарства, подавляющие опухолевые клетки, также могут повредить иммунные клетки, которые обычно борются с вторгшимися вирусами. Пациенты, которые перенесли трансплантацию органов и принимают препараты для подавления иммунной системы, чтобы предотвратить отторжение трансплантата, также уязвимы для герпеса.
Если какой-либо из этих пациентов страдает от реактивации вируса, существует вероятность того, что инфекция будет распространяться по всему телу, достигая жизненно важных органов, таких как легкие. Такой распространенный герпес может привести к смерти от вирусной пневмонии или вторичной бактериальной инфекции.
источник
Опоясывающий лишай или опоясывающий герпес часто отождествляют с ветрянкой, но это утверждение ошибочно. Учеными давно определена непосредственная взаимосвязь между ними, а также вирус, являющийся их возбудителем. Для того чтобы более точно определить вид болезни, необходимо рассмотреть причины возникновения и особенности протекания обоих инфекционных заболеваний.
Опоясывающий герпес и ветряную оспу (ветрянку) вызывает один и тот же инфекционный вирус Varicella Zoster. Также его называют вирус ветряной оспы или герпесвирус III типа. Он является одним из самих распространенных инфекционных агентов. Хоть и не представляет угрозу для жизни человека, но приводит к сильным косметологическим дефектам.
Герпесвирус холодоустойчив и погибает под воздействием высокой температуры. Чтобы им заразиться, достаточно простого взаимодействия с инфицированным лицом или предметом. В окружающей среде при комнатной температуре и нормальном уровне влажности воздуха вирус может жить всего лишь 24 часа. Инкубационный период вируса составляет от 7 до 21 дня, после чего он поражает только тех людей, кто переболел данными заболеваниями, потому что у них уже выработался иммунитет.
Опоясывающий лишай – рецидивирующее заболевание. Его повторным появлением может стать не только контакт с зараженным человеком, но и другие причины:
- заболевания кровеносных сосудов;
- иммунодефицит и авитаминоз;
- эмоциональный дисбаланс;
- соматические заболевания (простуда, ОРВИ, грипп);
- неудачная трансплантация органов или тканей;
- раковые образования;
- общее переутомление организма;
- ультрафиолетовое облучение или лучевая терапия;
- гормональная нестабильность.
Ветряную оспу могут вызвать эти же причины. Одним из основных отличий заболеваний является то, что ветрянка возникает преимущественно у детей, а симптомы опоясывающего лишая наблюдаются исключительно во взрослом возрасте. Это связано с тем, что заболеть лишаем может только тот, кто уже переболел ветряной оспой.
Клиническая картина протекания опоясывающего герпеса и ветрянки отличаются, а следовательно, заболевания имеют разные симптомы и признаки.
Основным симптомом ветрянки у детей является розовая сыпь, которая в старшем возрасте сопровождается повышенной температурой, зудом и жжением, а иногда рвотой. Первые маленькие пятна изначально имеют вид светлых волдырей, которые спустя 2 недели могут смениться новыми нарывами.
Заражение опоясывающим лишаем происходит в 2 стадии. На первом проявляются такие симптомы:
- внешние изменения на коже и слизистых оболочках;
- болевые ощущения в спине;
- головная боль;
- эмоциональные «качели»;
- повышенная температура;
- проблемы с кишечником.
Вторая стадия — период активного распространения вируса — влечет появление новых признаков:
- пузырчатые высыпания с мутной жидкостью, которые после лопания образуют болезненные участки кожи с язвами;
- позднее образуются бугорки (папулы) и пузырьки с жидкостью (везикулы);
- покраснение кожи;
- гиперчувствительность на пораженных тканях;
- жжение и зуд;
- на последних стадиях образуются корочки.
При этом сыпь сопровождается пигментацией кожных покровов, увеличением лимфатических узлов, происходит группировка волдырей в единый болезненный участок.
При хорошем иммунитете симптоматика наблюдается в течение 3-4 недель, после чего вирус проходит самостоятельно.
Несмотря на некоторые различия симптомов герпеса и ветрянки, у заболеваний существуют общие характеристики:
- поражают преимущественно человека;
- вирус находится в организме на протяжении всей жизни;
- передаются внутриутробно от матери к ребенку;
- обладают повышенной заразностью.
Во время лишая или ветрянки к сыпи желательно не прикасаться, чтобы не занести дополнительную инфекцию. Появившуюся корочку запрещается сдирать для предотвращения образования рубцов и шрамов. После выздоровления кожа вновь приобретет естественный цвет.
Ветряная сыпь в первую очередь появляется на лице, голове, груди, спине и плечах. Осложненные формы могут распространиться в область рта и век, а также половых органов. Не помеха для вируса даже волосистая часть головы.
Для опоясывающего лишая распространенным местом локализации являются гениталии, внутренняя часть щек и небо. Но он может возникать и на других свободных участках кожи, чаще всего на ребрах и животе. Для опоясывающего лишая характерно лентообразное размещение высыпаний, я для ветряной сыпи – повсеместное.
Стоит отметить, что очаг вируса находится в спинных межпозвонковых нервных узлах. В период обострения он распространяется по всему организму по межреберным нервам.
При первых симптомах нужно обратиться к врачу, который определит правильную тактику лечения. Это поможет остановить прогрессирование болезни и предотвратить ряд осложнений.
В первую очередь при опоясывающем лишае следует пройти обследование у эндокринолога и инфекциониста, чтобы определить возможные проблемы с иммунной системой. Также допустимо использования мазей и гелей, которые наносятся на кожу тонким слоем в течение нескольких дней. Это поможет уничтожить пыль и вредоносные объекты окружающей среды, попадающие в рану случайно. Часто используют также антибактериальные препараты и цинковые мази, ускоряющие регенерацию кожи.
Самостоятельное лечение может быть опасным для здоровья человека и не только ухудшить состояние, но и вызвать новые заболевания:
- воспаления, в том числе мочевого пузыря;
- гнойные образования;
- поражение мышц внутренних органов.
При частых рецидивах эффективна супрессивная терапия. Благодаря этому сокращается количество обострений инфекции. Лечение заключается в длительном приеме противогерпетических таблеток, иммуномодуляторов и витаминно-минеральных комплексов.
При лечении ветрянки назначаются жаропонижающие и противозудные медикаменты. Одной из распространенных мазей является «Ацикловир», которая, к сожалению, при запущенном состоянии болезни не эффективна.
Для исключения образования рубцов и других следов сыпи кожу нужно постоянно обрабатывать антисептиком. Большую популярность имеет зеленка, но на коже она слишком заметна.
Несмотря на достижения фармацевтических компаний, до сих пор не изобретены препараты, полностью уничтожающие вирус Varicella Zoster в организме. Единственным способом предотвращения болезней является повышение собственного иммунитета.
Любое заболевание, перенесенное во время беременности, имеет потенциальную опасность для плода. Инфекционный агент герпеса передается внутриутробно через плаценту, а его последствия зависят от срока, на котором произошло заражение. На первых месяцах вирус вызывает антенатальную гибель плода либо значительные уродства и патологии. На последнем триместре – мертворождение или врожденный (неонатальный) герпес. В целом, опоясывающий лишай в любом случае вызовет пороки развития разной степени сложности.
Если незадолго до родов произошло обострение вируса, рекомендуется делать кесарево сечение, чтобы обезопасить плод. Связано это с высоким риском заражения инфекцией через родовые пути матери.
Иммунитет в детском возрасте характеризуется своей неустойчивостью и недостаточной сформированностью. Поэтому дети больше подвластны заражению различными инфекциями по сравнению с взрослыми.
Наибольшую опасность имеет заражение герпесвирусом до первого года жизни. В этом возрасте для болезни характерно:
- постоянная повышенная температура;
- долго незаживающие язвы;
- кровоизлияния;
- нарушения в работе нервной системы;
- патологии сердечной мышцы, почек и легких.
Чаще всего заражение происходит в период ослабления иммунитета, после недавно перенесенного заболевания или прививки. Особо опасны хронические болезни. Важно помнить, что расчесывание зудящих участков кожи может повлечь занесение в рану дополнительной инфекции, которая замедлит процесс выздоровления.
Чтобы не ослаблять свой организм длительным курсом приема препаратов или различными терапиями, следует придерживаться профилактических мер лишая или ветрянки:
- вести здоровый образ жизни;
- заниматься спортом, но не изнурять организм;
- употреблять достаточное количество витаминов;
- придерживаться правил личной гигиены.
источник
▲ Возбудитель — virus varicella — zoster (WZ).
▲ Риск у беременных — 5 % беременных серонегативны.
▲ Распространенность врожденной ветряной оспы — 1 случай на 7500 новорожденных.
▲ Путь передачи — воздушно-капельный (высококонтагиозная инфекция).
▲ Клиника у беременной — признаки ветряной оспы (или опоясывающего герпеса).
▲ Диагностика — клинические данные для подтверждения диагноза — серология.
▲ Влияние на плод — при инфицировании до 20 нед — синдром врожденной ветряной оспы, при инфицировании в конце беременности — ветряная оспа или фульмитантная диссеминированная инфекция (иногда летальный исход).
▲ Профилактика — вакцинация серонегативных женщин вне беременности, иммуноглобулин при контакте.
Ветряная оспа
Вирус ветряной оспы и опоясывающего герпеса относится к семейству герпесвирусов. WZ по своей структуре и функции напоминает другие вирусы герпеса и является возбудителем двух различных по клинике заболеваний — ветряной оспы и опоясывающего лишая. Вирус легко передается от больного человека к здоровому, поэтому подавляющая часть взрослого населения имеет иммунитет после перенесенной ранее первичной инфекции — ветряной оспы. После выздоровления возбудитель остается в организме и длительно персистирует в сенсорных узлах. Активация латентного вируса, которая может происходить спустя десятилетия, приводит к развитию опоясывающего лишая.
Ветряная оспа — это высокозаразное заболевание, характеризующееся эпидемическими подъемами заболеваемости в зимне-весенний период. Восприимчивость к WZ — всеобщая, за исключением детей первых месяцев жизни от матерей, ранее болевших ветряной оспой. Источником инфекции является человек, больной ветряной оспой или опоясывающим лишаем (с момента высыпаний до подсыхания везикул).
Распространение WZ происходит воздушно-капельным, контактным и трансплацентарным путем. После ветряной оспы развивается стойкий иммунитет, повторные случаи этого заболевания чрезвычайно редки. В пубертатном возрасте доля зараженных составляет 90 %. Только 5— 7 % женщин детородного возраста серонегативны и восприимчивы к WZ. Опоясывающий герпес — это вторичная инфекция, развивающаяся в результате активации латентной WZ-инфекции, у лиц, ранее болевших ветряной оспой. Беременные относятся к группе риска из-за гестационного снижения иммунитета. В ходе различных исследований было установлено, что на 1000 родов приходится 5 случаев ветряной оспы и 2 случая опоясывающего герпеса.
В связи с физиологическим снижением иммунитета во время беременности возрастает вероятность инфицирования WZ ранее не болевших ветряной оспой женщин (5—6 %) и активации латентной инфекции в виде появления опоясывающего герпеса. При этом опасность для беременной представляет не сама WZ-инфекция, а вызванные ей осложнения: пневмонии, внутриутробное инфицирование плода, синдром потери плода. Ветряная оспа у беременных женщин осложняется WZ-пневмонией в 20 % случаев. Пневмонии развиваются при инфицировании WZ на поздних сроках гестации и быстро приводят к дыхательной недостаточности и вторичным бактериальным осложнениям. Смертность от WZ-пневмонии в целом по популяции составляет 10—20 %, но среди беременных достигает 45 % без проведения специфической терапии. При лечении ацикловиром смертность снижается до 10—11 % как у беременных, так и вне беременности.
WZ может передаваться плоду трансплацентарно и трансцервикально восходящим путем во время беременности и во время родов и постнатально воздушно-капельным путем. Внутриутробно вирус передается плоду от матери, больной ветряной оспой, в 25 % случаев. Возможное влияние инфекции на плод зависит от срока беременности и тяжести инфекции у матери. Риск для плода и новорожденного составляет приблизительно 8 %. При этом осложнениями беременности являются самопроизвольные выкидыши и неразвивающиеся беременности в первой половине беременности в 3—8 % наблюдений и фетальный ветряночный синдром. Если заболевание у беременной возникло в I триместре, у 5— 12 % инфицированных новорожденных отмечаются врожденные пороки — атрофия конечностей, рубцы на коже, рудиментарные пальцы, атрофия коры большого мозга, а также параличи и судорожный синдром. Считается, что частота эмбриопатий и фетопатий после перенесенной в первые 20 нед беременности ветряной оспы составляет 2 %. При заболевании после 25 нед описаны лишь единичные случаи пороков развития плода.
Опасно инфицирование беременной WZ накануне родов, когда достаточный титр защитных специфических антител не успевает трансплацентарно передаться плоду. Если беременная заболела менее чем за 10 сут до родов, у плода могут развиться тяжелые поражения — неонатальная ветряная оспа. Летальность новорожденных в этом случае достигает 21 %. В отношении летальности время появления первичной экзантемы у новорожденного играет важную роль. Если у ребенка экзантема появляется в возрасте 5— 10 дней, то ожидаются тяжелые осложнения и летальность составляет 21 %. У детей, чьи высыпания видны уже в первые 5 дней жизни, тяжелых осложнений и летальных исходов не наблюдается.
В отличие от ветряной оспы при заболевании опоясывающим герпесом осложнений со стороны плода не наблюдается, так как у матери имеются специфические защитные антитела IgG и нет вирусемии.
Ветряная оспа во время беременности характеризуется следующими особенностями:
• при ветряной оспе во время беременности риск для плода и новорожденного составляет 8 %;
• если беременная заболела в I триместре, у 5 % новорожденных отмечается врожденный синдром ветряной оспы (атрофия конечностей, рубцы на коже, рудиментарные пальцы, атрофия коры большого мозга, пороки развития глаз, параличи и судорожный синдром);
• если беременная заболела в первые 20 нед гестации, у 2 % новорожденных отмечается врожденный синдром ветряной оспы;
• в каждом случае ветряной оспы до 20 нед рекомендуется УЗИ, при выявлении «необычных данных» — проведение амниоцентеза и кордоцентеза для подтверждения фетальной инфекции;
• подтверждение фетальной инфекции не является абсолютным показанием для прерывания беременности;
• если беременная заболела менее чем за 10 сут до родов, у новорожденного возникает неонатальная ветряная оспа, осложненная энцефалитом, гепатитом, пневмонией.
Патогенез и клиническая картина.Инкубационный период при ветряной оспе составляет 21 день. Заразными больные становятся за 1— 2 сут до высыпаний и остаются таковыми ровно неделю. У взрослых в продромальном периоде наблюдаются лихорадка и недомогание. Затем появляется характерная везикулезно-папулезная сыпь. Чем обильнее высыпания, тем обычно тяжелее общие проявления инфекции (лихорадка, головная боль, нарушение сна). Тяжелые формы заболевания с обильными высыпаниями, гангренозными, геморрагическими элементами сыпи, высокой лихорадкой и поражением внутренних органов встречаются у взрослых и детей с ослабленным иммунитетом. Осложнения ветряной оспы редки и в основном связаны с вторичными бактериальными инфекциями. Серьезными осложнениями являются ветряночная пневмония и поражения ЦНС в виде мозжечковой атаксии и энцефалита. У взрослых ветряночная пневмония наблюдается в 20 % случаев ветряной оспы.
Опоясывающий герпес — это заболевание с нейродермальным тропизмом, характеризующееся односторонней неврологической болью по ходу корешков пораженных спинномозговых и черепных нервов, сопровождающееся появлением везикулярной сыпи. Чаще всего поражаются грудные спинномозговые узлы и корешки тройничного нерва. При вовлечении в процесс симпатических и парасимпатических узлов возникает дисфункция желудочно-кишечного тракта, задержка мочеиспускания, трофические нарушения. Возможно сохранение болей в течение нескольких месяцев — постгерпетическая невралгия. Локализация болей соответствует пораженным нервам и имеет опоясывающий характер. Другими осложнениями являются двигательный паралич, менингоэнцефалит, поражения зрительных и преддверно-улитковых (слуховых) нервов (синдром Ханта).
Диагностика.Диагноз ветряной оспы устанавливают по клинической картине. Кроме того, можно исследовать содержимое везикул методом ПЦР на ДНК WZ. Серологическую диагностику проводят путем определения специфических IgG- и IgM-антител, IgM появляются на 4—8-й день от начала болезни и сохраняются до 3 мес. В дальнейшем появляются IgG, которые определяются в крови пожизненно. Их титр исследуют с целью подтверждения наличия иммунитета к WZ.
Пренатальная диагностика. Всем беременным, переболевшим ветряной оспой на ранних сроках беременности, рекомендуется проводить УЗИ на 22—23-й неделе беременности для выявления типичных для WZ-инфекции пороков развития плода. При необычных данных УЗИ необходимо выявлять ДНК с помощью ПЦР в крови плода и околоплодных водах. Для установления фетальной инфекции на 16—20-й неделе беременности можно исследовать околоплодные воды. В случае подтверждения диагноза абсолютных показаний для прерывания беременности все же нет, только при наличии данных УЗИ о серьезных пороках развития плода необходимо предложить женщине прерывание беременности.
Лечение.О применении антивирусной терапии при ветряной оспе у беременных до сих пор нет данных. Поскольку WZ менее чувствителен к ацикловиру, чем ВПГ, необходимо увеличивать дозу и вводить лекарство парентерально. В тяжелых случаях при пневмонии назначают ацикловир по 10 мг/кг каждые 8 ч внутривенно в течение 10 дней. При тяжелом течении опоясывающего герпеса во время беременности ацикловир можно применять во II и III триместрах, при очень тяжелом течении — уже в I триместре. Введение специфического VVZ-иммуноглобулина во время беременности проводят и с целью пассивной иммунизации, и с целью профилактики таких тяжелых осложнений ветряной оспы, как ветряночная пневмония.
Мероприятия, проводимые в родах. При подозрении на ветряную оспу следует отсрочить роды на 3—4 дня, чтобы материнские IgG-антитела, уровень которых повышается примерно на 5—6-й день после острой ветряной оспы, могли быть переданы плоду и соответственно новорожденному. Если токолиз провести не удалось, то сразу же после рождения ребенку вводят WZ-иммуноглобулин. При массивных высыпаниях ветряночных элементов на половых органах заболевшей менее 5 дней назад женщины может встать вопрос о родоразрешении путем кесарева сечения с целью профилактики интранатального инфицирования.
После родов женщины с ветряной оспой или опоясывающим герпесом изолируются в специальные боксы обсервационного отделения. Новорожденным назначают профилактический курс ацикловира и WZ-иммуноглобулина. Пассивную иммунопрофилактику осуществляют с помощью внутримышечного введения варицеллона в дозе 0,2—0,4 мл/кг или внутривенного введения варитекта в дозе 1—2 мл/кг. Ребенка изолируют от матери до тех пор, пока не минует опасность заражения. Такие новорожденные наблюдаются в течение 14 дней даже при отсутствии симптомов инфекции. При развитии ветряной оспы у новорожденного назначают лечебный курс ацикловира в дозе 5 мг/кг каждые 8 ч внутривенно в течение 5—7 дней. Снимают карантин только после покрытия поражений корочками. Рекомендуется обязательное грудное вскармливание этих новорожденных, так как с материнским молоком передаются защитные ан-TH-VVZ-антитела.
Неонатальная WZ-инфекция.Фетальный ветряночный синдром включает в себя:
• поражение кожи (шрамы, отсутствие кожи);
• аномалии скелета (односторонняя гипоплазия верхних и нижних конечностей, гипоплазия грудной клетки, рудиментарные пальцы, косолапость);
• пороки развития ЦНС (микроцефалия, анофтальмия, анизокория, атрофия зрительного нерва, катаракта и хориоретинит);
• внутриутробную задержку развития плода и мышечную гипоплазию.
При заражении женщины накануне родов у новорожденного после родов может развиться неонатальная ветряная оспа. Это заболевание становится возможным, если серонегативная женщина была в контакте с больным ветряной оспой в последние 3 нед беременности. Неонатальная ветряная оспа проявляется в первые 10— 12 дней жизни новорожденного, так как передается трансплацентарно накануне родов. Если высыпания появились спустя 12 дней после родов, то это скорее свидетельствует о постнатальном заражении. Такая форма болезни имеет более легкое течение, так как у новорожденных в большинстве имеется протективный материнский иммунитет. Наиболее тяжело протекает инфекция у детей, матери которых заболели в последние 5 дней беременности и первые 2 дня после родов. Летальность среди этих детей составляет 20—30 %. Вообще частота развития тяжелых осложнений при неонатальной ветряной оспе составляет 20—50 %.
Для подтверждения диагноза врожденного ветряночного синдрома необходима лабораторная диагностика WZ методом ПЦР. Для подтверждения связи материнской ветряной оспы и врожденных аномалий плода учитывают следующие критерии:
• заболевание женщины ветряной оспой во время беременности;
• наличие врожденных поражений кожи в нескольких дерматомах и/или неврологических нарушений, поражений глаз и гипоплазии конечностей;
• подтверждение наличия внутриутробной WZ-инфекции путем определения вирусной ДНК у плода, наличия специфичных IgM, персистенции специфичных IgG после 7 мес;
• наличие врожденного неонатального опоясывающего герпеса или появление его в детстве.
Профилактика.В настоящее время создана живая WZ-вакцина. Она рекомендуется в детском возрасте, а также у серонегативных женщин, планирующих беременность. После вакцинации беременность разрешается спустя 3 мес. Вакцинация запрещена у беременных, однако случайное введение вакцины беременной не является показанием для прерывания беременности.
Серонегативным беременным, имевшим контакт с больным ветряной оспой, не позднее 72 ч после контакта вводят иммуноглобулин. Пассивную иммунопрофилактику осуществляют с помощью внутримышечного введения варицеллона в дозе 0,2—0,4 мл/кг или внутривенного введения варитекта в дозе 1—2 мл/кг. При своевременном введении и оптимальной дозировке иммуноглобулина инфекцию предотвращают только в 48 % случаев. У 6 % беременных наблюдается бессимптомная инфекция, а в оставшихся случаях ветряная оспа протекает в слабой форме.
Таким образом, при контакте с WZ во время беременности необходимо следующее.
1. Обследование беременной на наличие IgG к WZ (5—7 % беременных серонегативны).
2. Введение иммуноглобулина против WZ — варицеллон внутримышечно в дозе 0,2—0,4 мл/кг; варитект внутривенно в дозе 1—2 мл/кг в первые 72 ч после контакта.
3. При ветряной оспе беременной на сроке 37 нед и более — проведение токолиза.
Следует отметить, что благоприятный перинатальный исход можно ожидать при высоком титре материнских IgG к WZ; опоясывающий герпес у беременной не представляет угрозы для плода.
▲ Возбудитель — вирус краснухи.
▲ Риск у беременных — 20 % беременных серо-негативны.
▲ Путь передачи — воздушно-капельный.
▲ Клиника у беременной — легкая вирусная инфекция (сыпь, артралгия, лимфаденопатия).
▲ Диагностика — серология (обнаружение IgM или значительное повышение титра IgG).
▲ Влияние на плод—риск развития синдрома врожденной краснухи составляет:
90 % — инфицирование на сроке меньше 11 нед;
11 % — инфицирование на сроке 13—14 нед;
4% — инфицирование на сроке 15—16 нед;
0 % — инфицирование на сроке больше 17 нед.
▲ Профилактика — вакцинация детей и серо-негативных женщин (вне беременности).
▲ Лечение — специфическое лечение отсутствует.
Краснуха — высококонтагиозное заболевание, обычно наблюдается у детей и подростков. Несмотря на эффективность современных вакцин против краснухи, антитела к вирусу краснухи у 20 % женщин детородного возраста отсутствуют. В настоящее время выявлено, что при краснухе возможны как острая, так и хроническая и бессимптомная формы инфекции, что делает ее опасной в плане распространения и инфицирования.
Вирус краснухи — это РНК-содержащий вирус, относящийся к семейству тогавирусов. После проникновения вируса в человеческие клетки происходит его репликация в цитоплазме пораженных клеток. Источником инфекции является больной человек за одну неделю до высыпаний и в течение 1—2 нед от момента появления экзантемы. Кроме носоглоточной слизи, вирус выделяется с калом и мочой, поэтому, кроме воздушно-капельного пути, возможен и контактно-бытовой путь через инфицированные предметы. Особое эпидемиологические значение имеют лица с субклиническим течением инфекции, а также дети с врожденной краснухой (хронические носители).
Особую опасность представляет краснуха для беременных женщин вследствие высокой вероятности возникновения врожденных пороков развития плода. При заражении краснухой вирус размножается в слизистых оболочках дыхательных путей, регионарных лимфатических узлах, затем следует период вирусемии, вирус проявляет тропность к коже, лимфоидной и эмбриональной ткани. Механизм тератогенного действия вируса краснухи до сих пор окончательно не распознан. Проникая к плоду, вирус вызывает нарушение митотической активности эмбриональных тканей и хромосомные изменения. Кроме того, вирус вызывает апоптоз клеток, ингибирует их деление и может нарушать кровоснабжение органов плода, что приводит к отставанию в умственном и физическом развитии, микроцефалии и различным порокам развития.
Инкубационный период при постнатальном заражении краснухой длится от 11 до 24 дней. Выделение вируса из зева начинается через 10— 12 сут после заражения и заканчивается после выработки секреторного IgA (через 3—4 сут после появления симптомов). Вирусемия достигает наивысшего уровня через 10—12 сут после заражения и длиться в общей сложности 5—7 сут. Она заканчивается благодаря запуску различных клеточных иммунных реакций и появлению антител в сыворотке и носоглотке. Таким образом, пациенты заразны приблизительно в течение 7 дней до и примерно 4 дней после появления сыпи. В сыворотке через 2—4 сут с момента появления симптомов выявляют IgM- и IgA-, а затем IgG-антитела. Их уровень максимален в течение первых 2 нед. IgM- и IgA-антитела остаются в организме и выявляются в меньших количествах в течение 4—8 нед после начала симптоматики. Примерно в 3—5 % случаев антитела IgM способны долго сохраняться в организме. IgG-антитела остаются в организме пожизненно. Следует иметь в виду, что после периода вирусемии, заканчивающегося вскоре после появления сыпи, наступает второй этап распространения вируса в составе системы мононуклеаров.
Клиника.Примерно у 50 % детей краснуха протекает субклинически, в то время как у большинства взрослых появляются более или менее выраженные симптомы. По истечении инкубационного периода (11—21 сут) появляются лихорадка, кашель, конъюнктивит, головная боль, артралгия и миалгия. Типичный ранний симптом — увеличение околозаушных, затылочных и шейных лимфатических узлов. У взрослых в 35 % случаев развивается вирусный артрит. Пятнисто-папулезная сыпь появляется сначала на лице, затем на туловище и конечностях. Исчезает сыпь в той же последовательности — сверху вниз. Заболевание обычно не опасно. Длительность заболевания от нескольких суток до 2 нед. Вирус краснухи можно обнаружить в крови, моче, кале и отделяемом из носоглотки. Определяют нарастание титра антител в сыворотке. Главные осложнения — тромбоцитопеническая пурпура у детей (1:3000), менингоэнцефалиты у молодых людей (1:10 000).
После прививки наблюдается ослабленная инфекция с редуцированным размножением вируса, иногда с отеком лимфатических узлов и экзантемой, транзиторной артралгией. Из-за парентерального введения вакцины отсутствует локальная продукция IgA-антител в носоглотке. Прививка, сделанная серонегативным женщинам незадолго перед беременностью или на ранних сроках, примерно в 2 % чревата фетальной инфекцией, однако случаев поражения ребенка до сих пор не наблюдали. Реинфекции после прививки относительно часты при контакте с диким штаммом вируса из-за отсутствия локального иммунитета в носоглотке. При реинфекциях наблюдается кратковременное размножение вируса в носоглотке с ограниченной вирусемией или без нее. Реинфекции могут вести к инфицированию плода, однако только в исключительных случаях дело доходит до эмбриопатий.
Течение краснухи у беременных такое же, как вне беременности. Риск самопроизвольного аборта и гибели плода повышается в 2—4 раза. Вирус краснухи проникает через плаценту во время вирусемии у матери. Вирус может инфицировать эпителий хориона, а также эндотелий капилляров плаценты, эндокард плода. Наряду с этим происходит распространение вируса по органам плода, где вирус размножается и персистирует в течение долгого времени. Образование IgM происходит, начиная с 10—13 нед, IgG — с 16 нед, a IgA — с 30 нед гестации. Т-клеточные реакции начинают «работать» с 15—20 нед гестации.
В сыворотке плода, инфицированного вирусом краснухи, начиная с 21—22 нед беременности, IgM-антитела выявляются в 94 %. При рождении у 98 % всех детей с краснушной эмбриопатией имеются выработанные самостоятельно IgM и материнские IgG-антитела. Образование IgM-антител после рождения продолжается 6— 8 мес, оно совпадает по времени с длительностью выделения вируса в секрете из зева и мочи.
Беременность не влияет отрицательно на течение краснухи. Во время периода вирусемии у матери вирус может инфицировать плаценту с развитием плацентита и трансплацентарно передаваться плоду; увеличивается риск неразвивающейся беременности, внутриутробной смерти плода, самопроизвольных выкидышей, преждевременных родов и мертворождений (табл. 7.3).
Риск инфицирования плода у ранее привитых женщин с реинфекцией в первые 16 нед беременности составляет 8 %, причем риск развития краснушной эмбриопатий в данных наблюдениях крайне низок.
Клинические проявления эмбриопатий, обусловленной краснухой. Синдром краснухи включает приведенные ниже симптомы:
• классическую триаду Грегга: пороки сердца (52-80 %), глаз (50-55 %), глухоту (60 %);
• нарушения развития плода: дистрофию, микроцефалию, задержку умственного развития (40 %), детский церебральный паралич; синдром краснухи с висцеральными симптомами: низкой массой тела при рождении, гепатоспленомегалией и желтухой, экзантемой, идиопатической тромбоцитопенической пурпурой, гемолитической анемией, миокардитом, пневмонией, энцефалитом, лимфаденопатией и расщелиной неба (летальность составляет 30 %);
Таблица 7.3. Частота инфицирования и эмбриопатий при острой краснухе во время беременности
| Краснуха у матери | Частота инфицирования, % | Частота врожденной краснухи, % |
| До 10 дней со времени последней менструации | Менее 3 | Менее 3 |
| 1—12 нед | 70-90 | 25—65 — один или более тяжелых пороков развития |
| 13—16 нед | 17 — ретинопатия, глухота | |
| 17-20 нед | 8 — ретинопатия, нарушение познавательной функции | |
| 20—38 нед | 3,5 | |
| Незадолго перед родами | Краснуха в неонатальном периоде |
• позднее проявление синдрома краснухи: в возрасте 4—6 мес характерны задержка роста, хроническая экзантема, рецидивирующая пневмония, гипогаммаглобулинемия, васкулит (летальность, особенно при пневмонии, достигает 70%);
• поздние проявления: в юношеском возрасте отмечаются нарушения слуха, инсулинзависимый сахарный диабет (в 20 % наблюдений), дефицит гормона роста, аутоиммунный тиреоидит (в 5 % наблюдений), прогрессирующий панэнцефалит.
Большая часть этих симптомов появляется у детей, чьи матери перенесли краснуху в первые 12 нед беременности. Но даже если ребенок рождается без пороков развития, вирус длительное время сохраняется в организме ребенка (до 2 лет). К сожалению, не существует специфической противовирусной терапии при этом заболевании.
Лабораторная диагностика.Постнатальную краснуху диагностируют посредством выявления антител. IgM к вирусу краснухи появляются в крови через 1 нед после инфицирования и сохраняются в течение 1 мес, иногда до 3 мес. IgG появляются вскоре после IgM и сохраняются на всю жизнь. В редких случаях (1—3 %) эти антитела разрушаются и перестают выявляться с прошествием времени (через 10—20 лет после перенесенной краснухи). У таких людей возможно повторное инфицирование, однако тогда болезнь всегда протекает субклинически. Для подтверждения острой инфекции диагностическим считается обнаружение IgM или нарастание титра IgG в 4 раза и выше.
Диагноз внутриутробной краснухи может быть установлен при обнаружении вируса краснухи или наличия IgM в крови плода при кордоцентезе. Обнаружение IgG в титрах выше материнских также свидетельствует о внутриутробном инфицировании. Обнаружение IgG в титре, равном материнскому, указывает лишь на трансплацентарный перенос материнских антител.
Главная диагностическая проблема: нередко в акушерской практике встречается позитивный тест на IgM у беременной женщины без клинических проявлений. В качестве причин можно указать приведенные ниже факторы:
• острая, недавно или давно перенесенная краснуха;
• незадолго до теста или давно сделанная прививка;
• реинфекция после сделанной ранее прививки;
• длительная персистенция IgM после перенесенной инфекции или прививки;
• наличие перекрестно реагирующих IgM-антител при других бессимптомных инфекциях (ЦМВ-инфекция).
Для объяснения причин выявления IgM требуется проведение дифференциально-диагностических тестов и контрольные исследования титров.
В большинстве случаев современные методы позволяют установить причину наличия IgM, благодаря чему можно ограничить показания к пренатальной диагностике.
Если причина наличия IgM не установлена, то необходимо расширять показания к пренатальной диагностике. С внедрением ГЩР стало возможным быстро определять вирус в ворсинах хориона, околоплодных водах с забором их при сроке 11—19 нед, а также в фетальной крови при сроке более 22—23 нед. До 21 нед продукция IgM может быть слишком низкой, для исключения ложноотрицательных результатов кордоцентез нельзя проводить ранее 22 нед. На основании накопленного зарубежными авторами опыта рекомендуется пренатальная диагностика в период с 11-й по 17-ю неделю беременности. Из-за высокого риска эмбриопатии при острой краснухе в I триместре беременности необходимо рассмотреть вопрос о ее прерывании.
Лечение.Специфическое лечение отсутствует.
Профилактика.Больших успехов она не дает из-за выделения вируса из зева за 7 дней до появления симптомов (если таковые наблюдаются). Для пассивной профилактики используют иммуноглобулин против краснухи. Его применение рекомендуется серонегативным женщинам при контакте с краснухой в первые 16 нед беременности. Для снижения частоты эмбриопатии, обусловленных краснухой, необходимо изучать серологический статус женщин перед беременностью и проводить вакцинацию серонегативным женщинам за 2—3 мес до планируемого зачатия. При низком титре противокраснушных антител (менее 15 МЕ/мл) также следует провести вакцинацию. Как и любая живая вакцина, вакцина от краснухи не должна вводиться во время беременности, однако при случайной вакцинации беременность обычно не прерывают.
У серонегативных женщин следует дважды за беременность исследовать иммунитет к краснухе (в ранние сроки беременности и после 16 нед беременности). При выявлении IgM или нарастании IgG в парных сыворотках в сроке до 16 нед беременности рекомендуется прерывание беременности в связи с высоким риском пороков развития плода. Если женщина отказывается прерывать беременность, рекомендуется введение больших доз противокраснушного иммуноглобулина. Введение этого иммуноглобулина рекомендуется также серонегативным беременным, имевшим контакт с больными краснухой. В случае заражения женщины краснухой после 4 мес беременности прерывание беременности не показано вследствие низкого риска внутриутробного поражения плода на этом сроке беременности. При заболевании краснухой не предусмотрено какого-то особого ведения родов или послеродового периода.
Заболевания печени встречаются у беременных с частотой приблизительно 1 на 1000. В 40—50 % случаев причиной желтухи являются вирусные гепатиты. В 60 % случаев гепатит обусловлен гепатотропными вирусами типов А—С, в то время как ЦМВ, ВПГ и вирус Эпстайна — Барр играют только вспомогательную роль. По сравнению с нормальной популяцией только острый гепатит Е связан у беременных с отчетливо более плохим прогнозом (смертность 25 %). Частота, клинические симптомы и осложнения острых гепатитов, обусловленные вирусами гепатита А— D, у беременных женщин такие же, как и у небеременных. Увеличение числа пороков развития не наблюдается.
Дата добавления: 2016-03-27 ; просмотров: 575 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
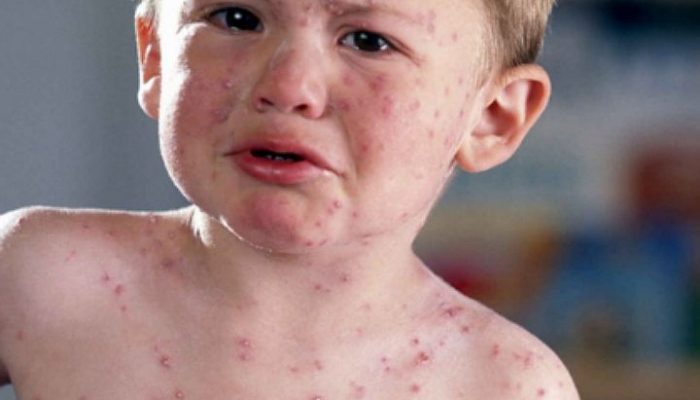
По своей природе вирус герпеса Зостера — один из самых распространенных и заразных инфекционных агентов, передающихся от человека к человеку. После окончания инкубационного периода он поражает всех людей, контактирующих с больным, за исключением лиц, переболевших ветряной оспой в детском или взрослом возрасте.
К семейству человеческих герпесвирусов также относятся:
. вирусы простого герпеса 1 и 2 типов;
. радиновирус связанный с саркомой Капоши.
Все они на сегодняшний день неизлечимы, вызывают острые инфекционные заболевания при первичном попадании в организм зараженного человека, переходят в латентную стадию после исчезновения острых симптомов и дремлют в ожидании существенного ослабления иммунитета носителя. В момент ухудшения состояния организма носителя дремлющие вирусы активизируются и провоцируют более опасные заболевания, часто имеющие совершенно иную клиническую картину, чем первичные.
В случае с вирусом Зостера острым инфекционным заболеванием, возникающим во время заражения, является ветряная оспа, а вторичным заболеванием, возникающим на фоне ослабления иммунитета носителя, — опоясывающий лишай.

- кожные высыпания по ходу нервных стволов;
- усталость;
- гипертермия;
- зуд и покалывание в местах появления сыпи;
- увеличение лимфоузлов;
- сильные невралгические боли.
Обычно симптомы присутствуют в течение 2-4 недель. Затем болезнь проходит самостоятельно.
Как и при ветряной оспе, при опоясывающем лишае больной заразен для окружающих со времени появления первых симптомов и до 7 дней с момента образования последнего пузырька на коже. При этом опоясывающим лишаем заражаются только люди, переболевшие ветряной оспой и имеющие слабый иммунитет. Люди, ранее не болевшие ветряной оспой, после контакта с человеком больным опоясывающим лишаем, тоже заражаются, но не лишаем, а ветрянкой.

Проводить вакцинацию можно как в плановом порядке, в возрасте от 1 года, так и в экстренных случаях в течение 3 суток с момента контакта с носителем болезни.
Однако у вакцинации от ветряной оспы есть один существенный недостаток: даже у привитых людей остается риск возникновения опоясывающего лишая в пожилом возрасте. Именно поэтому многие специалисты выступают против тотальной искусственной иммунизации детей от ветрянки, указывая на то, что помещение больных детей в карантин гораздо эффективнее ввиду слабой устойчивости вириона в окружающей среде. Кроме того, у детей болезнь обычно протекает легко и без осложнений, а после выздоровления в 99% случаев формируется защитный иммунитет. В любом случае выбор, вакцинировать ребенка или нет, остается за родителями.
Поскольку эффективных препаратов, полностью уничтожающих вирус герпеса, на данный момент не существует, лечение ветряной оспы и опоясывающего лишая в основном сводится к устранению симптомов.
При возникновении зуда назначаются антигистаминные препараты, при повышении температуры — парацетамол, при невралгических болях — кетопрофен или ибупрофен. Категорически запрещены при ветрянке и опоясывающем лишае лекарства, содержащие ацетилсалициловую кислоту (аспирин), поскольку они способны вызвать отек мозга и жировую инфильтрацию печени с возможным летальным исходом.
В особо тяжелых случаях пациентам, больным опоясывающим лишаем, назначают антивирусные препараты, содержащие фамцикловир, валацикловир или ацикловир. Они препятствуют активному размножению вирионов.
источник
Ветрянка и опоясывающий лишай это одно и тоже? Этим вопросом задаются и те, кто переболел первым и те, кто встречали второй недуг. Дополнительный интерес вызывает и выяснение того, что причины появления данных патологий косвенно идентичны. Однако существует множество нюансов, которые стоит рассмотреть и утвердительно выделяется только один факт — если болел ветрянкой можно заболеть и опоясывающим лишаем.
Для начала стоит разобрать заболевание, которое знакомо большинству людей — ветряная оспа. Возбудителем ветрянки является Varicella Zoster (герпес 3-го типа). Лишай после ветрянки провоцируется тем же вирусом.
Varicella Zoster — крайне летучая инфекция, которая может передаться от переносчика здоровому человеку воздушно-капельным путем, контактным, через любые личные вещи. Если же вы заболели во время беременности, плод может поразить опоясывающий лишай и ветрянка, но, естественно, не в привычной форме. Сам вирус характеризуется сильным подавлением иммунитета, поэтому для еще не родившегося малыша данная патология может стать фатальным фактором.
Далее, многим известно, что течение болезни у взрослого человека обретает более тяжелую форму. В детском организме значительно меньше «отяжеляющих» факторов, поэтому он быстрее вырабатывает иммунитет, а всевозможные осложнения обходят пациента стороной.
Но чем ветрянка и опоясывающий лишай связаны еще?
Однако несмотря на то что вирус ветряной оспы и опоясывающего герпеса один и тот же, не зря эти заболевания разделили. У них есть множество отличий, которые необходимо рассмотреть.
У любой патологии существует множество характеристик, которые обычный человек не всегда сможет рассмотреть и, тем более, отличить. Ветрянка и опоясывающий лишай имеют много различий в отдельных сферах.
Вирус попадает в организм одинаково, и далее развивается вплоть до ветряной оспы — это первая стадия. После выздоровления, остаток патогенной флоры задерживается в организме на всю жизнь и не выводится. В единственной области, где не действуют антитела — спинномозговые нервы. Тут подходим к вопросу о том, можно ли заболеть опоясывающим лишаем, если болел ветрянкой. Последний вызывается именно за счет остатка этого вируса в организме. Суть лишая заключается в поражении нервов, в которых он остался (они воспаляются и это несет за собой некоторые внешние проявления). Пробуждение вируса происходит на фоне различных событий. Здесь часто бывает виноват иммунитет, хронические заболевания, сильные травмы, образ жизни, окружающая среда.
Один из также не менее популярных вопросов — можно ли заразиться ветрянкой от опоясывающего лишая, если раньше ей никогда не болел. К сожалению, ответ утвердительный. В организме носителя выработаны антитела, которые не дают вирусу распространяться по всему телу. Если вы никогда не болели ветряной оспой, то у вас их, соответственно, нет. А при первом попадании Varicella Zoster провоцирует именно оспу.
В период ветрянки вы можете наблюдать:
- Повышение температуры тела в течение нескольких дней;
- Сильный зуд;
- Боль в области живота;
- Мигрень;
- Высыпания имеют определенный характер. Они появляются волнами. То есть, вначале это лишь красные пятнышки, потом прыщики, которые впоследствии наполняются водянистым содержимым. Количество высыпаний при этом огромно, они покрывают все тело сразу и не имеют определенного очага.
Опоясывающий лишая чуть отличается от ветрянки:
- Сначала начнет болеть голова, появится общая слабость;
- Повышение температуры тела. Возможен озноб;
- Кожа в районе будущей сыпи покраснеет, начнет покалывать и болеть;
- Если кто-то думает, что ветрянка и опоясывающий лишай это одно и тоже, уделить внимание стоит площади и локализации высыпания. В последнем случае пострадает только левая или правая сторона подмышечной впадины и спины;
- Появление первых пузырьков происходит уже на 2 день заболевания. Они будут кучно расположены, сильнейшим образом зудеть и болеть;
- В районе поражения увеличатся лимфоузлы.
С обнаружением ветряной оспы у врачей редко когда возникают проблемы. Это заболевание имеет свои уникальные признаки, начиная от характера сыпи, заканчивая ее площадью. А вот с лишаем ситуация обстоит немного иная. Несмотря на универсальную локализацию, он имеет схожесть с рядом некоторых патологий:
- Почечные колики;
- Воспаление аппендикса, плевры или троичного нерва;
- Желчнокаменная болезнь и другие заболевания.
Лечение, профилактика ветрянки и опоясывающего лишая отличаются. Кроме всего, терапия одной болезни, может оказаться не только неверной, при неправильно поставленном диагнозе, она в силах усугубить ситуацию (например, спровоцировать почечную недостаточность). Поэтому очень важно установить конкретно, в чем проблема. В процессе диагностики применяют такие процедуры:
- Общий анализ крови;
- Вирусологическое исследование везикулярной жидкости;
- Дополнительный анализ крови для проверки на наличие антител к Varicella Zoster;
- Серологическая диагностика по методу РСК и РТГА.
И ветряная оспа и опоясывающий лишай лечатся в одном направлении — симптоматическая терапия. Это связано с тем, что организм в состоянии без посторонней помощи побороть причину патологии. Однако человеку от этого проще не станет, ведь внешние и внутренние проявления могут не только мешать жизни, но и угрожать ей. Например, при сильном зуде, расцарапав высыпания, в ранки может попасть посторонняя инфекция. Она вызывает не только дополнительные болезни, но и растягивает лечение основной патологии. И чем слабее иммунитет человека, тем серьезнее будут последствия таких «мелких осложнений». Это лишь одна из причин не бросать все на самотек, а заниматься лечением, которое включает препараты таких категорий:
- Обезболивающие. Актуальны, по большей части, в эпизодах с опоясывающим герпесом, однако могут применяться и при ветрянке. Анальгин, Нимид;
- Жаропонижающие. Парацетамол, Ибупрофен.
- Антисептические мази, растворы. Ранки нужно держать в чистоте. Зеленка, слабый раствор марганцовки, Хлоргексидин;
- Антигистаминные медикаменты помогают снять воспаление, зуд, отечность Фенистил, Алерзин, Зиртек;
- Иммунные стимуляторы. Как понятно из названия, укрепляют иммунитет, вследствие чего выздоровление проходит быстрее, а шанс дополнительного инфицирования снижается. Виферон, Эргоферон.
Здесь отличий ветрянки и опоясывающего лишая никаких нет. После успешного выздоровления нужно пытаться избегать провокаторов, которые пробуждают вирус. Ими могут выступать:
- Стресс;
- Вредные привычки (курение, частое употребление алкоголя, пр.);
- Сильные механические травмы становятся причиной проявления инфекции;
- Частые повреждения кожных покровов;
- Игнорирование прививок, вакцинаций, посещений докторов в целом.
В вопросах о том, можно ли повторно заболеть ветрянкой все относительно понятно, а вот в эпизодах опоясывающего лишая немного иначе. В первом случае рецидивы случаются очень редко, а вот касательно второго — все зависит только от вас.
Когда у человека появляются высыпания, он не всегда знает, что стало причиной и какие действия предпринять, с этим может помочь доктор. Несмотря на схожесть ветрянки и опоясывающего лишая, и их первоначальный источник, это все же две разных патологии. Терапия несет одинаковый характер, но конкретные, назначенные препараты могут отличаться. Кроме всего, в учет нужно брать именно вашу ситуацию, поскольку часто имеют место различные аллергии и хронические недуги.
источник
- вирус герпеса 1 или 2 типа у вас в организме;
Перейти к тесту (1 и 2 тип ВПГ)
Перейти к тесту (Опоясывающий герпес)
Перейти к тесту (Мононуклеоз и ВЭБ)
Опоясывающий лишай у детей, и ветряная оспа являются острыми инфекционными заболеваниями, инициируемыми одним возбудителем: вирусом герпеса 3 типа или Варицелла Зостер.
«Детская» инфекция в форме ветрянки через несколько лет способна рецидивировать в виде опоясывающего герпеса – заболевания, развивающегося на фоне снижения иммунитета с поражением нервной системы и кожных покровов. Рецидив ветрянки опасен формированием осложнений.
Вирус герпеса 3 типа как все представители этого семейства, имеет сродство к тканям нервной системы и эпителия. Первичное заражение этим патогенам приводит к преимущественно кожным проявлениям: характерной ветряночной сыпи, а поражение нервной системы при легком течении заболевания у детей не отмечается.
Рецидив в форме опоясывающего лишая у ребенка имеет выраженную неврологическую симптоматику, помимо специфической сыпи.
Ветрянка – это широко распространенная вирусная инфекция, поражающая преимущественно детей дошкольного и младшего школьного возраста.
В возрасте от 2 месяцев до 13 лет заболевание протекает чаще всего в легкой форме, а в старшем возрасте описывается более тяжелым течением.
Выздоровление от ветряной оспы означает переход вируса Варицелла Зостер в «спящий режим». Вирус находится в неактивном состоянии в нервных волокнах.
Обострение вирусной инфекции сопровождается активной репликацией вируса в нервных клетках, в результате чего он оказывается в кожных покровах.
Высыпания при опоясывающем лишае анатомически соответствуют пораженному нерву, то есть локализуются в области иннервации, опоясывая определенный участок тела, не переходя на область иннервации другого нерва.
Причины рецидива инфекции заключаются в снижении активности клеточного иммунитета. Провоцирующими факторами считают:
- физические перегрузки;
- нервное истощение;
- переохлаждение;
- тяжелые инфекционные заболевания;
- избыточная инсоляция;
- недостаточное питание;
- гормональные перестройки.
Опоясывающий лишай у детей – явление редкое. Рецидив зостер-инфекции после перенесенной ветрянки наступает чаще всего через много лет.
Зачастую опоясывающий герпес у ребенка появляется при стрессах, связанных с эмоциональными перегрузками, а также в переходном возрасте.
При заражении беременной женщины, у которой отсутствуют антитела к вирусу герпеса 3 типа, патоген беспрепятственно проникает к плоду.
Если инфицирование произошло на поздних сроках, плод переносит ветрянку внутриутробно, а через определенное время после рождения может заболеть опоясывающим лишаем. Заражение на ранних сроках может привести к порокам развития и мертворождению.
Герпес у детей до года должен стать поводом для изучения анамнеза беременности матери, так как опоясывающий лишай у младенцев может быть ошибочно принят за простой герпес или другие заболевания.
Несвоевременная диагностика и лечение могут привести к тяжелым последствиям.
Вопрос, заразен или нет для детей опоясывающий лишай, волнует всех родителей и ответ на него неоднозначен. В первую очередь, опасность опоясывающего герпеса определяется иммунологическим статусом: болел или не болел ребенок ветряной оспой.

Перенесенная ветрянка обеспечивает циркуляцию защитного титра антител, поэтому человек, больной опоясывающим лишаем, не представляет опасности для ребенка.
В то же время ребенок, имеющий клинику опоясывающего герпеса, представляет опасность для тех, кто не болел ветрянкой.
Особое внимание при выявлении перечня контактных уделяют беременным женщинам, новорожденным детям, младенцам до года.
Если беременная не болела ветряной оспой, то заболевшие опоясывающим лишаем лица должны быть изолированы (госпитализированы).
Новорожденные дети и дети до года имеют титр антител против вируса, переданный от матери во время беременности, однако, их наличие и напряженность иммунитета доподлинно неизвестны. Поэтому больной опоясывающим лишаем должен быть изолирован.
Инкубационный период заболевания длится многие годы. Под влиянием провоцирующих факторов иммунитет ослабевает и появляется клиника опоясывающего герпеса у ребенка.
По форме течения инфекции выделяют:
- скрытое (без высыпаний);
- локализованное (поражение одного участка — дерматома);
- распространенная (переход на различные анатомические области иннервации кожи);
- генерализованная (сочетание высыпаний и поражения внутренних органов и нервной системы).
Места высыпаний и поражений:
- кожа (грудная клетка, голова,шея, спина, конечность, живот);
- слизистые оболочки рта, носа, половых органов;
- ушная раковина, слуховой проход;
- глазное яблоко и зрительный нерв;
- отделы позвоночника — нижнешейный, верхнегрудной и пояснично-крестцовый;
- головной мозг;
- легкие;
- печень.
Заболевание начинается остро. Температура при герпесе у детей может повышаться до 38-40°С, но может оставаться и на невысоких значениях, особенно при отсутствии высыпаний. Увеличиваются лимфатические узлы.
Главным признаком опоясывающего лишая являются сильные боли в местах будущих высыпаний.
Боль может быть стреляющей, пронизывающей, приступообразной, постоянной, а также появляться в ответ на прикосновение, трение одежды. Маленькие дети становятся капризными, сон нарушается, снижается аппетит, возможна тошнота и рвота.
Это заболевание имеет характерную черту: сыпь появляется только на одной стороне тела, линейно или группами, но не переходит из одной анатомической области на другую, например, из грудной клетки на живот, с шеи на грудь и т.п.
Спустя 2-3 дня после появления боли (реже 10-12 дней) появляются характерные высыпания, которые имеют вид гирлянды, линейно опоясывая определенный участок тела. Чаще поражается кожа туловища, герпес на руке у ребенка или на ноге появляется очень редко.
В зависимости от пораженного нерва у ребенка сыпь появляется в разных местах.
- При кожной форме герпес на теле у ребенка появляется в области межреберий, на спине, животе, ягодице, пояснице, шее, волосистой части головы. Герпес на ноге у ребенка, а также на руке появляется на одной конечности.
- Глазная форма описывается поражением роговицы, радужки и других отделов глазного яблока, а также зрительного нерва. Последствиями становятся полная слепота, атрофия зрительного нерва.
- Поражение тройничного нерва описывается сыпью в носу, на конъюнктиве глаз, коже лица. В результате может развиваться невралгия тройничного нерва, паралич лицевого нерва.
- Ушная форма характеризуется вовлечением в процесс коленчатого узла нерва, что проявляется высыпаниями вокруг ушной раковины и на ней, в наружном слуховом проходе, а также на барабанной перепонке. Наблюдается нарушение функций вестибулярного аппарата, лицевого и слухового нерва.
Высыпания герпеса на теле у детей похожи на ветряночные. На фоне покраснения кожных покровов образуются небольшие сгруппированные пузырьки, наполненные прозрачным содержимым, которое вскоре мутнеет. Везикулы подсыхают и образуют корочки.
При классическом течении новые высыпания наблюдаются на протяжении недели. Каждые 2-3 дня появляются новые группы пузырьков, что сопровождается подъемом температуры.
По окончании возникновения новых элементов можно ожидать выздоровления в ближайшее время.
В зависимости от тяжести течения процесса симптомы могут длиться 2-4 недели, до 3 месяцев и до полугода. Период заразности заканчивается после прекращения появления новых элементов сыпи.
Содержимое пузырьков сосредотачивает в себе максимум возбудителя. Как только отпадут все корочки, ребенок становится незаразным и выздоравливает.
Регистрируются и атипичные формы течения опоясывающего герпеса. Абортивная форма описывается болью без высыпаний.
Геморрагическая разновидность характеризуется кровянистым содержимым пузырьков и более глубоким поражением кожи. При некротической форме патологический процесс распространяется на дерму и вызывает образование глубоких язв.
Легкие формы опоясывающего лишая у детей не сопровождаются формированием рубцов на коже.
Энцефалит на фоне герпеса протекает тяжело и в 60% случаев заканчивается летальным исходом, зачастую наблюдается у детей до года.
Поражение легких и печени также не является традиционным в течении заболевания, чаще всего регистрируется у маленьких детей или при иммунодефиците.
Опоясывающий лишая в классической форме течения не вызывает затруднений в диагностике. Для верификации диагноза используют:
- анализ крови на антитела к вирусу герпеса 3 типа: IgM станут положительными спустя 7-10 дней от начала обострения заболевания, параллельно начнет повышаться и уровень клеток памяти – IgG (маркеров перенесенной ветрянки);
- мазки-отпечатки высыпаний на определение вирусного антигена (ПЦР и НРИФ);
- культуральный метод.
Симптомы и лечение у детей тесно взаимосвязаны, определяются зависимостью выраженности клинических проявлений, перечнем назначаемых медикаментов, длительностью их приема.
Лечение опоясывающего лишая у детей сопровождается обязательным назначением противовирусных средств вне зависимости от тяжести процесса.
Тяжелые формы заболевания сопровождаются использованием не только противовирусных препаратов, а также глюкокортикоидов, антибиотиков, иммуностимуляторов.
Через сколько пройдет опоясывающий герпес? Раннее, своевременное начало приема противовирусных средств позволит сократить длительность заболевания и предотвратить осложнения. Антигерпетические таблетки уменьшают продолжительность болезни в два раза.
Детский герпес на теле лечится препаратами:
Используют таблетированные формы и инъекции. Препараты Ацикловира применяют с рождения. Таблетки детям от 3 лет назначают в дозировках как у взрослых.
Иммуномодуляторы назначают к моменту выздоровления, используют препараты интерферона, так как у детей снижена выработка собственного. Из иммуностимуляторов используют Полиоксидоний, Ликопид, Имунофан, Продигиозан и прочие.
За сколько дней пройдет герпес, если использовать в лечении иммунокорректоры?
Следует иметь в виду, что данная группа средств предназначена для профилактики осложнений и повышения сопротивляемости организма. Препараты применяются длительно, курсами и имеют отсроченный эффект.
Помимо перечисленного, в перечень лечения входят обезболивающие средства и местная терапия.
Купирование боли проводится нестероидными противовоспалительными средствами (Ибупрофен), я тяжелых случаях выполняют новокаиновые блокады, вводят анальгетики, в том числе и наркотические.
С целью купирования зуда используют антигистаминные средства (Парлазин, Лоратадин и пр).
Лечение опоясывающего герпеса у детей проводится в стационаре.
Местное лечение подразумевает:
- обработку высыпаний антисептиками (фукорцин, зеленка, метиленовый синий, Покс-спрей, Каламин);
- нанесение противовирусных мазей с ацикловиром;
- при наличии нагноений элементов сыпи применяют перекись водорода.
Терапия высыпаний при разной локализации процесса одинакова. Чем лечить герпес у ребенка на ноге, туловище, голове — не имеет существенных отличий. Поражение глаз сопровождается применением только глазной мази с ацикловиром.
Для поддержания иммунитета и функций нервной системы используют витамины группы В.
Единственным надежным способом профилактики опоясывающего герпеса у детей является вакцинация, например, вакциной Варилрикс. Прививка защищает от заболевания ветрянкой и опоясывающим лишаем.
Герпес у маленьких детей не всегда протекает в легкой форме, поэтому специалисты рекомендуют вакцинацию, как надежный способ избежать таких последствий, как энцефалит, полиневрит, невралгии.
Однако некоторые врачи отмечают нецелесообразность вакцинации, так как поголовная иммунопрофилактика приведет к смещению высоких уровней заболеваемости на взрослых людей, у которых ветрянка и ее обострение протекают тяжелее.
Поэтому проводить вакцинацию советуют детям из группы риска по тяжелому течению инфекций, обусловленных вирусом герпеса 3 типа.
В первую очередь, прививают детей, которые потенциально могут перенести зостер-инфекции тяжело:
- наличие хронических заболеваний (эндокринные расстройства, болезни обмена веществ, заболевания легких и сердца, муковисцидоз, нервно-мышечная патология);
- дети с лейкозом;
- прием лекарств, снижающих иммунитет.
Выполнение прививки осуществляют в благополучное для ребенка время: вне обострений и приема специальных лекарств.
Дети от 12 месяцев до 13 лет вакцинируются одной дозой, старшие – двумя с интервалом в 6-10 недель.
Умение диагностировать опоясывающий лишай, определять причину иммунодефицита, назначить адекватное состоянию лечение позволяет избежать осложнений, которые могут приводить к тяжелым последствиям вплоть до инвалидизации.
Автор: врач-инфекционист, Куликовская Наталья Александровна
источник

