До середины ХХ века ветрянка была исключительно детским заболеванием. Но, неблагополучная экология привела к резкому снижению иммунитета у населения. В наше время каждый, кто не переболел ветряной оспой в детстве, может заразиться ею в зрелом возрасте.
Ветряная оспа — это антропонозное острое инфекционное заболевание. Вызывает его Varicella zoster. Это вирус герпеса третьего типа. Он передается воздушно-капельным путем и обладает невероятной летучестью. К тому же, ветрянка у взрослых иногда «дремлет» в организме, дожидаясь подходящего момента. Спровоцировать обострение может сильный стресс или резкое снижение иммунитета.
Вирус Varicella zoster существует только в организме человека. Попадая в окружающую среду, он гибнет на протяжении 15 минут. Невозможно заразиться ветряной оспой при контакте с вещами, третьими лицами. Животные также не являются переносчиками инфекции. Губительно действует на летучие частицы температура выше 50 градусов или ниже 0, воздействие прямых солнечных лучей.
Молекулы вируса легко переноситься воздушными потоками, могут «путешествовать» из комнаты в комнату и даже между этажами. Наиболее высока возможность заразиться в закрытом пространстве, где концентрация инфекции больше.
Есть риск заразиться ветрянкой у взрослых от человека с опоясывающим лишаем. Ведь у этих заболеваний идентичный возбудитель — герпес Зостер.
Течение ветряной оспы намного сложнее обычной простуды. Тем не менее, на первых этапах эти заболевания очень схожи. Важно вовремя диагностировать ветрянку у взрослого и начать правильное лечение.
Первые признаки ветрянки у взрослых:
- рези в глазах, неприятные ощущения при ярком освещении. Особо тяжело дается работа за компьютером и просмотр телевизора;
- судороги. Болезненные сокращения и боли в мышцах свидетельствуют о заражении сильной инфекцией. Если почувствовали подобный симптом — соблюдайте постельный режим и вызовите врача на дом. В скором времени Ваше состояние может ухудшиться, даже если это не ветрянка, а ГРИП;
- головокружение, недомогание, изменения в координации движения;
- субфебрильная температура — еще одно из проявлений интоксикации в организме.
Когда заболевание переходит в активную стадию, становятся очевидны основные симптомы ветрянки:
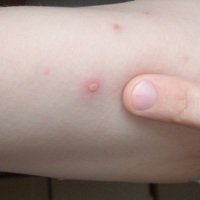
- многочисленные высыпания по всей поверхности кожи;
- повышение температуры тела. Как правило, резкие скачки свидетельствуют о новой волне сыпи. Когда температура снижается, и новых волдыриков становится меньше;
- раздражительность на фоне сильного постоянного зуда;
- увеличение лимфатических узлов. Болезненными при пальпации могут становиться подчелюстные, заушные, подмышечные и даже паховые узлы;
- на фоне ослабления иммунной системы и при отсутствии должной гигиены, высыпания могут превращаться в фасциты и абсцессы.
Инкубационный период при ветрянке составляет от 10 до 21 дня (чаще всего 14-17). На протяжении этого времени вирус успевает прижиться в организме, начинает размножаться на слизистых оболочках носоглотки и разноситься по всему организму с помощью лимфатической системы.
Существует три степени (формы) заболевания:
- легкая. Если Вам повезло, то высыпания прекратятся через 2-3 дня, температура не должна подниматься выше 38 градусов. Такой тип ветрянки у взрослых встречается обычно при повторном заражении или у людей с очень сильным иммунитетом;
- средней тяжести — наиболее распространенная форма. Интоксикация длится 4-6 дней, температура тела поднимается до 38,5-39, обильная сыпь на теле, возможны единичные высыпания на слизистых оболочках;
- тяжелая. Температура поднимается выше 39 и держится до 10 суток. Возможны судороги, тошнота и рвота, сильные головные боли. Высыпания покрывают всю кожу, слизистые оболочки, возможны даже на глазных яблоках.
Если вы получали ранее профилактические инъекции иммуноглобулина, вполне вероятно атипичное течение ветрянки со слабыми клиническими симптомами. Температура не поднимется выше 37,4, редкие высыпания будут безболезненными, а легкое недомогание можно списать на усталость или простуду. .
Когда Varicella zoster попал в Ваш организм, будьте готовы к следующим этапам ветряной оспы у взрослых: .
- Инкубационный период часто длится до 21 дня. За это время вирус полностью распространяется по всему организму, никак не проявляя себя.
- Переходной период. До двух суток может длиться состояние «неопределенности» в ощущениях. Этап характеризируется слабостью, раздражительностью, потливостью, ознобом, болями в горле. Поначалу может казаться, что Вы просто подхватили ОРВИ.
- Активный период действия инфекции обычно продолжается не более 10 дней. В этот промежуток времени по всему телу появляются мелкие прыщи, которые через определенное время превращаются в волдыри с жидкостью. Вся кожа сильно зудит, резко повышается температура тела.
- Снижение активности вируса. Когда волдыри начинают присыхать, а новых высыпаний становится все меньше — значит, Вы идете на поправку. Нормализация общего состояния может занять еще до пяти дней.
Некоторые врачи считают, что ветрянка у взрослых имеет и пятый этап — заживление язвочек. В это время присохшая корка на язвочках отпадает, этот процесс также сопровождается легким зудом. Когда все везикулы покрылись корочками, больной перестает быть заразным.
Ранее считалось, что переболеть ветряной оспой можно только один раз, после чего вырабатывается пожизненный иммунитет. Сейчас же вирус мутировал, и ветрянка у взрослых может проявиться даже у тех, кто переболел ею в раннем возрасте.
Терапия назначается врачом терапевтом после диагностики степени и стадии заболевания. По текущее время единого эффективного препарата от ветряной оспы не существует. Разработка лекарства затрудняется тем, что Varicella zoster — внутриклеточный вирус, и уничтожить его, не повреждая клетки организма практически невозможно.
Обычно доктора назначают противовирусное средство. Чаще всего — ацикловир. Лечение ним комплексное: пораженные участки необходимо смазывать мазью или кремом, а внутрь принимать таблетки или капсулы ацикловира. Применение этого препарата снижает продолжительность периода активного течения заболевания и приводит к минимуму вероятность осложнений.
Для уменьшения зуда назначают антигистаминные лекарства: цетрин, лоратадин, супрастин. Всего одна таблетка в день способна значительно уменьшить неприятные ощущения и раздражение кожи. Длительность применения должна совпадать с экзантемным периодом. Для уничтожения бактериальной флоры на поврежденные кожные участки рекомендуют наносить нестероидные дезинфицирующие растворы. Например, Кастеллани.
Для наружного применения также используют фукорцин или зеленку. Они ускоряют подсушивание ран, но основная их функция — сигнальная. Именно такой «боевой окрас» помогает контролировать появление новых высыпаний. Как только непомеченных точек на теле не осталось — знайте, Вы идете на поправку! При повышении температуры у взрослого выше 38,5 градусов необходимо принимать жаропонижающие препараты на основе парацетамола или ибупрофена.
Применение антибиотиков при обычном течении ветрянки нецелесообразно, ведь ветрянка — заболевание вирусного характера. Назначить их врач может в единственном случае: если на месте ранок появилась вторичная инфекция и больному грозит сепсис.
Современная медицина отрицает тот факт, что попадание влаги способствует разнесению инфекции. Наоборот, врачи хором утверждают, что необходимо соблюдать должную гигиену! Регулярный душ не только помогает снять зуд, но и очищает кожу от пота, способствуя скорейшему заживлению волдырей.
На протяжении всего активного периода течения заболевания больной должен придерживаться постельного режима. Белье должно меняться каждый день, быть чистым и сухим. Также обязательно увеличить количество выпиваемой жидкости. Минимум — 2 литра воды в день. Такой объем поможет снизить интоксикацию и ускорит процесс выздоровления.
Еще на этапе планирования желательно узнать все о ветрянке у взрослых. Если есть возможность — сделайте прививку от ветряной оспы, но при беременности вакцинация уже запрещена. Перенесенное заболевание во время вынашивания ребенка может отрицательно сказаться на здоровье как матери, так и плода.
Опасно заражение до 12 недели беременности — в первом триместре происходит закладка основных органов ребенка, а вирус может повлиять даже на клеточную структуру. При тяжелом течении заболевания возможно замирание беременности, самопроизвольный аборт, патологии в развитии, порой несовместимые с жизнью.
Стоит поберечься от ветрянки и на поздних сроках. В 20% случаев ветрянка, перенесенная непосредственно перед родами, становится причиной пневмонии новорожденного.
При особо сложных ситуациях, для спасения жизни плода матери вводятся специальные препараты — иммуноглобулины, в которых присутствуют антитела к вирусу.
Лечение беременных женщин, в основном, проводится в условиях стационара. Сильный зуд помогут снять келаминовые примочки. Если везикулы начали гноиться — доктор пропишет мазь с батрацином. Ацикловир беременным назначают только при возникновении воспаления легких.
Но есть и вторая сторона медали — если ветрянка во время беременности прошла в легкой форме, было проведено должное лечение, у ребенка может выработаться пожизненный иммунитет к вирусу еще до рождения.
Не так страшна ветрянка, как ее осложнения. А у взрослых они встречаются достаточно часто: около 10% заболеваний не проходят в обычной форме. Основная причина возникновения осложнений — низкий иммунитет и отсутствие должного ухода за больным. В группу риска также входят люди с хроническими заболеваниями, беременные женщины и кормящие матери, курящие, астматики.
При нагноении ран и нарушении целостности волдырей возможно заражение глубоких слоев эпителия вторичной инфекцией. Если жидкость в пузырьках поменяла цвет, стала мутнеть, наполняться гноем или кровью — обязательно сообщите врачу. Еще один показатель воспаления подкожных покровов — припухлости, болевые нажатия при надавливании, повышение температуры тела при отсутсвии новых высыпаний.
Пневмония — второе по частоте возникновения осложнение втрянки у взрослых. Определить его чаще всего можно только при помощи рентгеновского снимка, так как внешне оно может и не проявлять себя. Но будьте предельно внимательны, если заметили: выраженные боли в области грудной клетки, затрудненное дыхание, повышение температуры без очередной волны высыпаний, кашель, сильную слабость. Пневмония при ветряной оспе — 100% показание к госпитализации.
Воспаление суставов и костей — наиболее распространенное осложнение ветрянки у людей пожилого возраста. Остеомиелит, артроз и артрит дают о себе знать, если у пациента возникают болевые ощущения при пальпации, припухлость в области суставов, дискомфорт при движении.
Поражение головного мозга — пожалуй, самое опасное осложнение ветряной оспы у взрослых. Срочно вызывайте скорую, если на фоне перенесенной ветрянки у Вас появились сильные судороги, рвота, нарушение речи и координации в пространстве, сильная головная боль, потеря сознания.
После перенесенной тяжелой формы ветрянки может быть нарушена функциональность органов зрения. Поспешите к офтальмологу, если появилось ощущение инородного тела в глазу, присутствует сильное жжение, стал меньше угол обзора или мелькают яркие пятна. Поражение сетчатки и несвоевременное лечение порой приводит к абсолютной слепоте.
Если Вы не успели переболеть ветрянкой до 18 лет, постарайтесь пройти специальную вакцинацию. Она будет гарантировать Вам иммунитет на всю жизнь. Прививка подействует даже в том случае, если состоялся контакт с больным ветряной оспой, но с момента заражения прошло не более трёх суток.
Вакцинация особенно необходима всем, кто находится в зоне риска. Это пожилые люди, женщины, планирующие беременность, пациенты, принимающие иммуномодуляторы.
На территории РФ зарегистрированы две марки вакцин: «Окавакс» и «Варилакс». Обе одинаково эффективны. В их основе — ослабленный вирус Varicella zoste, который не способен спровоцировать полноценное течение болезни, но, при этом, на 100% обеспечивает выработку антител в организме.
Но существует еще один — бесплатный и абсолютно доступный метод профилактики ветрянки у взрослых. Это — создание крепкого иммунитета. Полноценное питание, режим, физические нагрузки и регулярные водные процедуры помогут укрепить организм настолько, что «детская инфекция» будет ему не страшна. Защитный барьер просто не пропустит заразу внутрь клеток.
источник
Несмотря на то, что ветряную оспу принято считать исключительно детским заболеванием, ветрянка у взрослых — явление редкое, но возможное. Заболевание относится к разряду инфекций, переболеть которыми лучше в детстве, поскольку, во взрослом возрасте ветрянка приобретает острый и тяжелый характер течения и может вызвать опасные последствия для здоровья.
Ветряная оспа – заболевание, которое считается наиболее распространенным среди острых инфекционных патологий. Возбудитель относится к семейству вирусов герпесов и распространяется воздушно-капельным путем от уже болеющего человека. Считается, что перенести ветрянку лучше в детстве, поскольку взрослые пациенты болеют тяжелее, а риск развития осложнений в виде энцефалита или воспаления легких у них выше.
Главная причина заражения – тесное общение с больным. Восприимчивость людей к вирусу весьма высока, поэтому до 90% пациентов переносят патологию в возрасте до 15 лет. Заразиться можно, пока болезнь находится в инкубационном периоде и никак себя не проявляет.
После перенесенной ветрянки у человека формируется стойкий иммунитет к вирусу, но есть случаи повторного заболевания. На фоне чрезмерного нервного напряжения, ослабленного иммунитета, хронических патологий в организме, взрослый человек заражается второй раз. Как осложнение у него может развиться опоясывающий лишай.
Инфекция передается и плацентарным путем – когда плод заражается от больной матери еще в утробе. Такая ситуация опасна, поскольку приводит к врожденным порокам развития ребенка, преждевременным родам или даже гибели младенца.
Проявляется болезнь в период инкубации болями в голове, недомоганием, а через три недели на теле появляются характерные высыпания. При этом у пациента подскакивает температура, нарастают проявления интоксикации, а симптоматика сохраняется 5-8 дней, в тяжелых случаях – до 12 дней.

Недели через две после заражения заканчивается инкубационный период, проявляются первые признаки болезни. Они похожи на любое другое вирусное заболевание — головные боли, гипертермия тела, общее недомогание. Потом появляются характерные высыпания, красные пятна, быстро превращающиеся в пузырьки, наполненные прозрачной жидкостью, которые лопаются и покрываются корочкой. По этим признакам можно диагностировать ветрянку.
Гипертермия — первый признак того, что иммунная система вступила в борьбу с вирусом. При стёртой форме, когда присутствуют единичные высыпания без образования пузырьков, ветрянка может протекать без повышения температуры.
У взрослых заболевание протекает гораздо сложнее, период высыпаний при ветрянке длится намного дольше. Кроме того, есть риск присоединения осложнений.
- слизистые ткани поражаются в половине случаев;
- температура при ветрянке у взрослых держится дольше, практически всегда её увеличение сопровождается продолжительной лихорадкой, показатели могут достигать 40ͦ;
- высыпает ветрянка позже (на 2-3 день), сыпь обильная, может покрывать всё тело, корочки тоже формируются позднее;
- интенсивнее, чем у детей, выражены интоксикационные признаки;
- высока вероятность появления рубцов и шрамов;
- осложнения наблюдаются в 30% случаев.
Продолжительность ветряной оспы напрямую зависит от формы заболевания. Так, если болезнь протекает в более лёгкой форме, то общее состояние человека вполне удовлетворительное. Здесь имеет место быть незначительное повышение температуры тела – до 38ͦ. Сыпь необильная, длится не более 3 суток. Слизистые ткани при этом не задеваются.
При среднетяжёлой форме (диагностируется в 80% случаев) столбик термометра доходит до отметки в 40ͦ. Достаточно выражены в данном случае и интоксикационные симптомы. Больного сильно рвёт, появляется головная боль, ломит суставы и мышцы. Сыпь обильная. Сочетается с сильным зудом. Высыпания могут появляться на слизистых тканях рта и половых органах. Исчезают прыщики через 6-8 дней.
При тяжёлой форме ветряной оспы (отмечается в 10% случаев). Общее состояние болеющего тяжёлое, наблюдается непрекращающаяся рвота. Головная боль становится невыносимой. Всё тело и слизистые покрываются сыпью. В 80% случаев такая форма приводит к тяжёлым последствиям.
Различают несколько видов тяжёлой формы ветрянки:
- Геморрагическая.Встречается особенно у людей с ослабленным иммунитетом. Сопровождается сыпью, напоминающей мелкие кровоизлияния, возникновением большого количества синяков, гематом, кровоточивостью дёсен и кишечника.
- Буллёзная форма.Представлена в виде дряблых пузырьков – булл, на месте которых после вскрытия остаются долго не заживающие раны.
- Гангренозная форма.Диагностируется у истощённых больных при несоблюдении правил гигиены. Представлена в виде пузырьков, которые очерчены чёрной каймой (отмершей тканью). При такой форме проявляются сильные интоксикационные симптомы.
При осложнениях болезнь лечится 1,5-2 месяца.
Что касается типа течения, то при типичной форме ветрянка часто остаётся незамеченной. Температура может увеличиваться до 37,7ͦ, появляется несколько красных пятен на теле. Длиться ветрянка у взрослых (типичная форма заболевания) может 7-15 дней.
Атипичная это и есть буллёзная, геморрагическая и гангренозная формы. Сыпь наблюдается до 12 дней. Лечение может занять до 2 месяцев. Генерализированная характеризуется поражением внутренних органов. Человека мучают сильнейшие интоксикационные симптомы. К сожалению, в медицинской практике не исключены случаи летального исхода у взрослых людей с атипичной формой ветрянки. Поражает заболевание преимущественно людей с тяжёлыми хроническими инфекционными заболеваниями, которые способствуют снижению иммунитета (ВИЧ, гепатит).
Стоит отметить, что ветрянку нужно лечить вовремя, иначе, у взрослого могут развиться тяжёлые осложнения. В этом случае продолжительность лечения существенно увеличится. Первым и одним из самых опасных последствий заболевания является бактериальная инфекция, вызванная преимущественно стафилококками и стрептококками.
Осложниться болезнь может ветряночной пневмонией – поражение лёгочной ткани гнойными инфильтратами. Сказать следует и о возможности перехода инфекции на центральную систему (энцефалит) и внутренние органы.
Самым редко встречающимся осложнением является гепатит – поражение вирусом печени. Если оно диагностируется у больного ветрянкой, то вероятность летального исхода в этом случае возрастает в разы.
Так как ветрянка – заболевание, вызываемое вирусом герпеса 3 типа, то при ее лечении не каждое жаропонижающее средство можно использовать. Чем нельзя сбивать температуру при ветряной оспе?
Категорически запрещается использовать ацетилсалициловую кислоту (аспирин), так как этот препарат оказывает негативное влияние на печень, что может стать причиной развития недостаточности и вызвать различные осложнения со стороны центральной нервной системы. В детском возрасте применение аспирина при ветрянке может стать причиной смерти ребенка, поэтому, можно сказать, что использование аспирина при ветряной оспе – подсудное дело.
Некоторые медицинские источники сообщают, что применять жаропонижающие средства на основе ибупрофена так же нежелательно, так как ибупрофен может стать причиной развития серьезного воспаления связующих тканей.
Всегда ли нужно сбивать жар? Врачи рекомендуют сбивать температуру только после достижения отметки свыше 38 градусов. При 37-37,9 градусах сбивать температуру нежелательно.
- Когда поднимается температура необходимо увеличить количество потребляемой жидкости (пить чаи, морсы, натуральные соки или просто воду). При жаре организм обезвоживается, а повышенное потребление жидкости позволяет поддерживать необходимый водный баланс.
- Жаропонижающие препараты на основе парацетамола. Некоторые медицинские жаропонижающие средства могут содержать одновременно парацетамол и ибупрофен, поэтому проще и безопаснее использовать обычный Парацетамол. Этот препарат слабее в сравнении с ибупрофеном, но безопасен при ветряной оспе. Подойдут следующие препараты: Парацетамол, Панадол, Эффералган, Эффералган с витамином C, Калпол.
- Можно применять прохладные ванны с добавлением пищевой соли или марганцовки. Холодная вода снизит жар, а соль способствует подсушиванию высыпаний и снимает ненадолго зуд. Перманганат калия оказывает антисептическое действие на пораженные сыпь участки кожи. Ввиду абсолютной безопасности данного метода, можно повторять процедуру каждый 3-4 часа.
- Можно пить потогонные чаи, ягодные морсы или соки: чай с малиной или малиновым вареньем, морс из малинового варенья, морс клюквенный, брусничный сок или морс, чай с добавлением лимона, сок красной смородины или чай с добавлением листьев смородины. Помимо снижения жара, выше приведенные народные средства, оказывают антисептическое действие на организм. Ко всему прочему, это вкусное лечение.
Отметим, что приведенные выше способы снижения жара эффективны, но заниматься самолечением при ветрянке крайне нежелательно, так как при чрезмерном применении медикаментов или при неправильном их использовании, вы можете навредить и так ослабленному организму. При появлении первых признаков и симптомов инфекции необходимо обратиться к квалифицированному специалисту, который назначит, уместное для вашего случая ветрянки, лечение, а также выпишет необходимые жаропонижающие средства для борьбы с жаром. Помимо грамотных рекомендаций по лечению ветряной оспы, вы получите больничный лист и сможете со спокойной совестью не ходить на работу.
Препараты, содержащие компонент, указанный выше (Аспирин, Анальгин, Амидопирин) противопоказаны при высокой температуре при ветрянке. Применение способно привести к следующим отрицательным последствиям: острой почечной недостаточности; развитию кровотечения. Использование Анальгина нередко провоцирует нарушение функции печени и свертываемости крови, развитие печеночной энцефалопатии, поражение желудка.
При вирусном заболевании, ацетилсалициловая кислота становится виновником отклонений в работе печени, которые выражаются в накоплении органом жира и высвобождении им ферментов. Это приводит к выходу аммиака, отрицательно действующего на мозг, а затем и к развитию судорог. Таким образом, применение ацетилсалициловой кислоты при ветрянке принесет намного больше вреда, чем пользы. Предпочтение стоит отдать Парацетамолу и Ибупрофену.
Заболевание, обусловленное ВПГ 3 типа, возникшее в гестационный период, опасно для женщины и ее малыша. Сбить температуру в это время можно препаратами парацетамола. Допускается применять не больше 2 таблеток в день с перерывом в 12 часов. Более частое использование препарата способно спровоцировать развитие побочных эффектов.
- при отсутствии озноба практиковать обтирания;
- употреблять больше жидкости;
- ввести в рацион напитки, богатые витаминами.
В любом случае, температура при ветрянке у беременной женщины требует обязательного контроля специалиста. Чтобы предотвратить заболевание, нужно своевременно вакцинироваться от него. Для борьбы с лихорадкой при ветряной оспе используют Парацетамол или Ибупрофен (в таблетках, свечах или сиропе). Кроме того, употребляют больше жидкости и придерживаются постельного режима.
источник
Ветрянка у взрослых – формы и стадии, симптомы и первые признаки, диагностика и лечение, профилактика (прививки), фото больных ветряной оспой. Какие последствия и осложнения бывают после ветрянки у взрослых?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ветряная оспа (ветрянка) – инфекционное заболевание, вызываемое разновидностью вируса герпеса. Ветрянку принято считать детской болезнью, потому что большинство людей переносят ее в дошкольном и школьном возрасте. Однако если заражения не произошло в детстве, то заболеть ветряной оспой можно в любом возрасте.
Вспышки ветрянки среди взрослых часто случаются в закрытых коллективах, в армии среди новобранцев, в интернатах для людей с ограниченными возможностями. Также в группе риска родители дошкольников, не имеющие иммунитета. Заболеваемость не зависит от пола и расы.
Ветрянка у взрослых людей имеет свои особенности:
- взрослые тяжелее переносят болезнь;
- сильнее, чем у детей, выражена интоксикация;
- температура поднимается до 40 градусов и выше;
- сыпь появляется лишь на 2-3 день болезни;
- высыпания многочисленные и могут покрывать всю поверхность лица и туловища;
- у половины взрослых больных элементы сыпи нагнаиваются, образуются пустулы;
- на месте глубоких воспалений остаются рубцы – оспины;
- у 20-30% больных возникают осложнения.
Особенно тяжело ветрянку переносят больные с ослабленным иммунитетом и люди старше 50 лет.
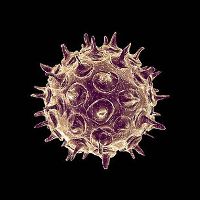
Вирус может существовать исключительно в организме человека. В окружающей среде он гибнет в течение 15 минут. Этому способствует высыхание, нагревание, замораживание. Возбудитель ветрянки не передается через вещи и третьих лиц. Животные не болеют ветряной оспой и не могут служить переносчиками инфекции.
Основные характеристики вируса ветрянки, позволяющие поражать большое количество людей – летучесть и восприимчивость. Вирусные частицы с воздушными потоками разлетаются и проникают в соседние комнаты, квартиры и с одного этажа на другой. А высокая восприимчивость людей к вирусу ветрянки означает, что при контакте с больным заражаются практически все люди, не переболевшие ранее. В семье, где заболел один человек, риск заболевания остальных домочадцев составляет 80-90%. Причем у тех, кто заразился позднее, болезнь протекает тяжелее и с большим количеством высыпаний.
Источник заражения и основной резервуар инфекции – человек, больной ветрянкой. Существует риск заражения от человека с опоясывающим лишаем.
Пути заражения – воздушно-капельный и трансплацентарный, когда вирус передается от матери плоду через плаценту.
Инкубационный период – 10-21 день, чаще 14-17. За это время вирус размножается на слизистых оболочках носоглотки и распространяется по лимфатической системе.
Иммунитет к ветрянке вырабатывается после перенесенной инфекции. Считается, что постинфекционный иммунитет обеспечивает пожизненную защиту от заражения. Однако у некоторых людей фиксируют повторные случаи ветряной оспы, что связано с ослаблением иммунной защиты.
Что происходит в организме больного?
1. Вирус размножается на слизистых оболочках верхних дыхательных путей.
2. Его количество быстро увеличивается. Через небные миндалины вирус проникает в лимфатическую систему, угнетая ее работу и снижая активность Т-лимфоцитов.
3. Вирус выходит в кровь в конце инкубационного периода. Вирусные частицы и продукты их обмена, присутствующие в крови, вызывают повышение температуры, слабость и другие признаки интоксикации.
4. Вирус проникает в нервные ганглии – ядра спинномозговых нервов, вызывая лизис (разрушение) нервных клеток. В дальнейшем вирус пожизненно сохраняется в нервных ганглиях. При ослаблении иммунитета он активизируется и распространяется по ходу нерва, провоцируя развитие опоясывающего лишая.
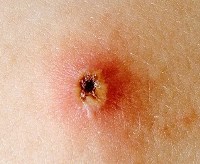
5. Вирус оседает в клетках эпидермиса. Он вызывает появление вакуолей – внутриклеточных элементов, напоминающих пузырьки. Вакуоли соседних клеток сливаются между собой, образуя полости, которые являются основой папул. Эти папулы заполняются жидкостью, в которой содержится большое количество вирусных частиц и белковых молекул. Содержимое папулы является хорошей питательной средой для бактерий, поэтому элементы сыпи могут нагнаиваться. В этом случае на месте папулы образуется пустула (пузырек с гнойным содержимым).
6. Пузырек лопается, его содержимое изливается на кожу. На месте пузырька образуется корочка, под которой происходит заживление эпидермиса.
7. Начиная с первых дней болезни иммунная система распознает возбудителя и начинает вырабатывать иммуноглобулины, которые связывают токсины и стимулируют фагоцитоз (поглощение) вирусных частиц. В дальнейшем противоветряночные антитела остаются в крови переболевшего человека пожизненно. Они обеспечивают защиту от повторного заболевания ветрянкой.
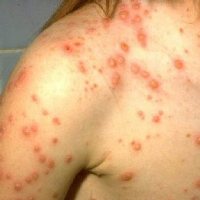
В развитии болезни выделяют несколько периодов:
- Инкубационный период – вирус размножается в клетках слизистой носоглотки. Симптомы болезни отсутствуют.
- Продромальный период – выход вируса в кровь. Симптомы: повышение температуры, ухудшение общего состояния, слабость, потеря аппетита.
- Период высыпаний – активная фаза болезни, когда вирус локализуется в эпидермисе. Характеризуется появлением сыпи и зуда, что сопровождается повышением температуры.
- Период образования корочек – элементы сыпи подсыхают. В организме активно вырабатываются противоветряночные антитела, которые обеспечивают связывание вируса и выздоровление.
Симптомы ветрянки у взрослых:
| Механизм развития | Проявления | |
| Общая интоксикация | Токсины, образующиеся в процессе жизнедеятельности вируса, отравляют нервную систему. |
Первые признаки ветрянки напоминают грипп. У взрослых интоксикация выражена сильно. |
| Повышение температуры | В процессе гибели вирусных частиц образуются пирогены – вещества, провоцирующие повышение температуры. Большое количество пирогенов попадает в кровь во время массовых высыпаний. | Волновая лихорадка – за период болезни происходит 2-3 подъема температуры, которые совпадают с массовыми подсыпаниями. Температура повышается до 38-40 градусов. Температура при ветрянке у взрослых держится 3-9 дней, в зависимости от тяжести протекания болезни. Длительная лихорадка свыше 10 дней указывает на развитие осложнений. |
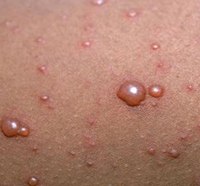
| Сыпь | Для ветряной оспы характерна пятнисто-папулезная сыпь. Ее появление связано с вирусным поражением клеток эпидермиса. Элементы сыпи проходят в своем развитии несколько стадий: пятна, папулы (узелки) и везикулы (пузырьки). Все они могут присутствовать на одном участке кожи. | У взрослых больных ветряночная сыпь появляется на 2-3 день после повышения температуры. Пятна. На коже верхней половины тела появляются округлые красные пятна, размером от 3 мм до 1 см. 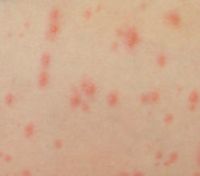 Папулы (инфильтраты) – узелки без полости, расположенные в центре пятен. Формируются на протяжении 2-3 часов. Везикулы – пузырьки, заполненные прозрачным содержимым. Имеют полушаровидную форму, располагаются на гиперемированной (красной) основе. Образуются на месте красных пятен, на протяжении 12-20 часов. Корочки образуются на месте лопнувших везикул. В среднем с момента появления пятна до формирования корочки проходит 5-7 дней. Подсыпания происходят хаотично на любом участке тела с интервалом 1-2 дня. Их численность варьирует от единичных при легких формах, до 2000 при тяжелом течении болезни. |
| Кожный зуд | Изменения в эпителиальных клетках вызывают раздражение чувствительных нервных окончаний, которые находятся в коже. С них нервный импульс поступает в центральную нервную систему и воспринимается мозгом как зуд. | Зуд появляется одновременно с пятнами на коже. Он беспокоит больных вплоть до образования корочек. Зуд усиливается в ночные часы, когда меньше отвлекающих факторов. |
| Высыпания на слизистой рта | В клетках слизистых оболочек происходят те же процессы, что и в коже. | Высыпания появляются одновременно с сыпью на коже. На слизистой десен, небных дужек и мягком небе образуются красные пятнышки 3-5 мм. Со временем из пятна формируются узелки, а затем пузырьки. Через несколько часов на их месте появляются язвочки (афты), покрытые бело-желтым налетом. Язвочки вызывают сильную болезненность. Аналогичные высыпания появляются на слизистой оболочке влагалища у женщин. Они вызывают сильный зуд и дискомфорт. 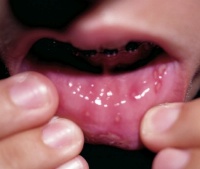 |
Выделяют несколько классификаций ветрянки
1. По тяжести течения
- Легкая форма у 7-10% больных. Температура повышается до 38 градусов. Общее состояние удовлетворительное. Количество высыпаний умеренное.
- Среднетяжелая форма у 80%. Температура 38-39 градусов. Выраженная интоксикация – слабость, тошнота, рвота, ломота в мышцах и суставах. Высыпания обильные, сопровождаются сильным зудом.
- Тяжелая форма у 10%. Температура 39-40 градусов. Общее состояние тяжелое, сильная слабость, многократная рвота, головная боль. Высыпания могут покрывать всю поверхность кожи. Развиваются различные осложнения. В тяжелой форме выделяют несколько вариантов течения:
- Геморрагическая форма. Встречается редко у больных с ослабленным иммунитетом, у которых ранее наблюдались геморрагические заболевания – поражения кровеносных сосудов: геморрагический диатез, васкулиты, тромбоцитопатии, нарушения свертываемости крови. Сопровождается развитием геморрагической сыпи (мелких кровоизлияний), гематом, синяков, кровоточивости десен, кишечных кровотечений.
- Буллезная форма. Одновременно с типичными везикулами на коже появляются большие дряблые пузыри – буллы. Они заполнены мутноватым содержимым и имеют складчатую поверхность. На месте их разрешения остаются длительно не заживающие раны.
- Гангренозная форма. Встречается крайне редко у сильно истощенных больных, при несоблюдении правил гигиены и плохом уходе. Развивается при инфицировании папул и присоединении вторичной инфекции. Вокруг папул образуется черная кайма, состоящая из некротизированной отмершей ткани. Болезнь сопровождается сильным жаром и интоксикацией.
2. По типу течения болезни
- Типичная форма проявляется интоксикацией, лихорадкой, характерной сыпью.
- Атипичная форма имеет несколько вариантов течения.
- Рудиментарная форма – подъем температуры до 37,5, единичные элементы сыпи, которые могут иметь вид пятен или узелков. Болезнь часто проходит незамеченной.
- К атипичным относятся гангренозная, буллезная и геморрагическая формы, описанные выше.
- Генерализованная (висцеральная) форма связана с массовым поражением внутренних органов. Возникает у людей с ослабленным иммунитетом, когда вирус размножается в клетках внутренних органов. Проявляется болями в животе и пояснице, тяжелым поражением печени, почек и нервной системы, снижением артериального давления и частоты пульса.
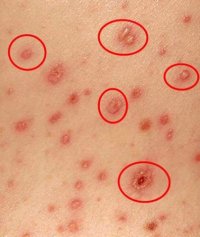
- Характерная сыпь, появившаяся на фоне повышенной температуры и ухудшения общего состояния;
- Периодические подсыпания, которые сопровождаются подъемом температуры;
- Ложный полиморфизм сыпи. На ограниченном участке кожи одновременно присутствуют различные элементы сыпи – пятна, узелки и пузырьки;
- Локализация сыпи на любом участке тела, кроме ладоней и подошв;
- Высыпания на слизистых рта, половых органах и конъюнктивах;
- Имел место контакт с больным ветрянкой.
После осмотра кожи и слизистых оболочек врач выслушивает состояние бронхов и легких, ощупывает живот, определяет размер печени. Обследование позволяет своевременно выявить наличие осложнений. В большинстве случаев в других исследованиях нет необходимости.
1.Общий анализ крови. Результат может быть в пределах нормы или свидетельствовать о воспалении – повышение СОЭ. Возможно увеличение уровня моноцитов и появление плазматических клеток.
2.Общийанализ мочи. Моча без изменений. Появление белка, эритроцитов и лейкоцитов свидетельствуют об осложнении со стороны почек.
3.Вирусоскопический метод:
- Содержимое везикул окрашивают методом серебрения и изучают под микроскопом.
- Выявление антигена методом иммунофлюоресценции. Материал для исследования – содержимое пузырьков и гнойников, корочки, слизь из афт во рту.
4.Вирусологические исследования – выявления возбудителя в тканях. Длительный метод, занимающий до 2-х недель. Из-за длительности и дороговизны в настоящее время не используется.
5.Серологический метод – выявление в крови иммуноглобулинов М и G – антител к вирусу варицелла-зостер, возбудителю ветрянки. Титр антител исследуют через 7-10 дней после начала заболевания. Повторное исследование проводят через 2-3 недели. Если количество антител возросло в 4 и более раз, это подтверждает диагноз «ветряная оспа».
В спорных случаях серологический и вирусоскопический методы позволяют отличить ветрянку от других заболеваний, имеющих схожие симптомы: опоясывающего герпеса, инфекции, вызванной вирусом Коксаки, везикулезного риккетсиоза, полиморфной экссудативной эритемы.
Ветрянка: диагностика, лабораторные исследования (иммунологический метод, иммунофлюоресценция, иммуноферментативный анализ, ПЦР), как отличить ветряную оспу от краснухи — видео
Допускается лечение ветрянки у взрослых на дому. При этом важно строго соблюдать постельный режим, правила личной гигиены и рекомендации врача.
Показания к госпитализации при ветряной оспе:
- развитие осложнений;
- тяжелая форма течения болезни;
- невозможность изолировать больного.
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Противовирусные препараты | Угнетают образование ДНК, необходимых для размножения вируса ветряной оспы. | Ацикловир | Принимают внутрь, по 800 мг 4 раза в день в течение 7-10 суток. Внутривенно капельно при тяжелых формах по 5-10 мг/кг каждые 8 часов. Продолжительность лечения 5-10 дней. |
| Фамцикловир | По 500 мг внутрь 3 раза в день. Длительность приема 7-10 суток. | ||
| Валацикловир | По 1 г внутрь 3 раза в день в течение 7-10 суток. | ||
| Антигистаминные препараты | Н1-блокаторы уменьшают развитие аллергических реакций и проницаемость сосудов. Оказывают противозудное, успокаивающее и снотворное действие. | Тавегил | По 1 таблетке утром и вечером. При сильном зуде доза может быть увеличена до 4-х таблеток в сутки. |
| Хлоропирамин (Супрастин) | По 1 таблетке (25 мг) 3-4 раза в сутки. Принимают до образования корочек на всех высыпаниях. | ||
| Жаропонижающие средства | Применяют при температуре свыше 38,5°С. Препараты нормализуют температуру и уменьшают воспалительный процесс. | Панадол | Внутрь по 1 таблетке 3 раза в день после еды. |
| Ибупрофен | Внутрь по 400-600 мг 3-4 раза в день. Принимают после еды с достаточным количеством жидкости. | ||
| Антибиотики широкого спектра действия | Назначают при гнойных осложнениях и образованиях пустул. Останавливают бактериальную инфекцию и предотвращают появление оспин. | Оксациллин | Инъекционно внутримышечно по 1,0 г 4-6 раз в день 7 дней. |
| Цефазолин | Внутримышечно по 1,0 г 3 раза в день. Курс 7-10 дней. | ||
| Дезинтоксикационные средства | Растворы для внутривенного введения. Снижают концентрацию вирусных токсинов, способствуют их выведению, улучшают циркуляцию крови. Назначаются при тяжелых формах. | 5% раствор глюкозы | Внутривенно капельно по 1000-1500 мл в сутки. |
| Реополиглюкин | Внутривенно капельно по 1000 мл в сутки. | ||
| Специфический иммуноглобулин против вируса Varicella Zoster | Иммуноглобулины к вирусу Varicella Zoster, выделенные из сыворотки крови переболевшего человека. Антитела связывают возбудитель болезни, облегчая ее течение и ускоряя выздоровление. | Зостевир | Вводят внутримышечно 1 раз в день. Дозировка препарата 1,5-3 мл рассчитывается исходя из характера поражений. |
Самолечение при ветрянке недопустимо! Все лекарственные средства назначает врач.
Народные средства для лечения ветрянки не воздействуют на вирус. Они стимулируют иммунитет, повышают тонус организма и способствуют выведению токсинов. Ванны с добавлением лекарственных трав подсушивают высыпания и уменьшают зуд.
Средства для внутреннего применения:
- Сбор 1: плоды малины, анис, липовый цвет, кора ивы. Все ингредиенты измельчают и смешивают в равных пропорциях. 2 ст. л. ложки сбора заливают 0,5 литра горячей воды. Дают настояться в течение 30 мин. Принимают небольшими порциями в течение дня.
- Сбор 2: череда, календула, цветки ромашки. Смешивают в равных пропорциях. 6 ложек сбора заливают литром воды. Доводят до кипения, настаивают 30 минут. Принимают по 100 мл 4-5 раз в день.
- Раствор мумие. 10 г мумие растворяют в 100 мл воды комнатной температуры. Принимают утром, перед завтраком. Средство укрепляет иммунитет, стимулирует регенерацию кожи и оказывает антибактериальное действие.
Ванны:
- Цветки ромашки. 100 г цветков заливают 3-мя литрами воды, через 15 минут доводят до кипения, затем дают настояться 30 минут. Добавляют в воду для ванны. По желанию можно добавить 5-10 капель масла чайного дерева. Такая ванна избавляет от зуда, уменьшает вероятность гнойного воспаления кожи, успокаивает нервную систему.
- Отвар овса. 1 кг овса проваривают в 5-ти литрах воды в течение 30 мин. Такую ванну принимают для уменьшения зуда на ночь или каждые 4 часа. Каждый раз требуется готовить свежий отвар.
Ветряная оспа сопровождается высокой температурой и отравлением вирусными токсинами. У больных увеличивается затраты энергии и распад белка, угнетается функция пищеварительных желез и органов ЖКТ. Диета при ветрянке учитывает эти изменения и обеспечивает достаточное поступление энергетических веществ, воды и витаминов.
Питание больных должно быть разнообразным по составу. Пища дается в протертом и полужидком виде, особенно при поражении слизистой оболочки рта и глотки.
При ветрянке рекомендованы:
- слабые мясные и рыбные бульоны;
- котлеты и тефтели на пару;
- слизистые протертые супы;
- пюре или икра из овощей;
- кефир, йогурт и другие кисломолочные продукты;
- творог со сметаной, творожное суфле;
- взбитое яйцо или омлет на пару;
- не жесткие ягоды и фрукты, муссы, пюре и соки из них;
- соки с мякотью, некрепкий чай с лимоном или молоком, отвар шиповника.
После того, как восстановится слизистая ротовой полости и нормализуется температура, можно вернуться к обычному питанию.
До выздоровления необходимо соблюдать питьевой режим, особенно больным, принимающим ацикловир и другие противовирусные препараты. Воду можно пить в чистом виде или в виде компотов из сухофруктов и чая.
Частота развития осложнений ветрянки у взрослых в несколько раз выше, чем у детей. Последствия обнаруживаются у 30% больных и требуют применения антибиотиков.
- Бактериальная суперинфекция кожи, вызванная стрептококками и стафилококками – наиболее частое осложнение. На месте везикул формируются многочисленные фурункулы, абсцессы и флегмоны. Больные нуждаются в хирургическом лечении.
- Ветряночная пневмония – воспаление легких, вызванное вирусным поражением легочной ткани и формированием бактериальных инфильтратов. Развивается в 20-30% случаев. Характеризуется повышением температуры, кашлем, одышкой, болью в груди.
- Поражение внутренних органов. Вирус размножается в клетках внутренних органов: селезенки, поджелудочной железы, печени, легких, сердца. Характерно поражение сразу нескольких органов. На 3-5-й день болезни состояние больного значительно ухудшается, возникают сильные боли в животе. Летальность до 15%.
- Поражения центральной нервной системы. Проявляется через 21 день после начала болезни. Характеризуется поражением мозжечка, что проявляется нарушением равновесия, которое особенно заметно при смене положения тела, дрожанием конечностей, нистагмом (неконтролируемыми движениями глазных яблок). Также характерен энцефалит диффузного характера, неврологические последствия которого сохраняются длительное время. Проявления – головная боль, спутанность сознания и психические нарушения, тошнота, рвота, эпилептические припадки.
- Гепатит. Поражение печени – редкое осложнение ветрянки. Преимущественно развивается у больных с иммунодефицитом. Имеет высокую летальность.
- Люди, которые готовятся к трансплантации органов.
- Склонные к тяжелому течению ветряной оспы – геморрагические болезни, снижение иммунитета, возраст старше 50 лет.
- Пациенты из группы высокого риска заболевания. К ним относят:
- больных лейкозом;
- получающих иммуносупрессивную терапию (включая глюкокортикостероиды);
- пациентов со злокачественными опухолями;
- людей с тяжелыми хроническими патологиями – бронхиальная астма, коллагенозы, аутоиммунные заболевания, хроническая почечная недостаточность.
- Люди, которые находятся в близком контакте с пациентами из группы высокого риска заболевания – родственники, члены семьи.
- Медицинский персонал, особенно работающий в инфекционных отделениях.
- Работники дошкольных учебных заведений.
- Военнослужащие.
Вакцинация живыми вакцинами противопоказана:
- беременным;
- онкологическим больным;
- людям, страдающим СПИДом и первичными иммунодефицитными состояниями;
- получающим иммуноподавляющую терапию;
- при гиперчувствительности к компонентам вакцины и неомицину.
Для прививок от ветрянки взрослым используют специфический иммуноглобулин и живую вакцину.
Активная иммунизация против ветряной оспы – введение вакцины на основе живого ослабленного вируса Varicella Zoster. Обработанный специальным образом возбудитель вызывает легкую бессимптомную форму ветрянки. После этого происходит выработка специфических иммуноглобулинов, которые остаются в крови, обеспечивая длительный иммунитет.
- Окавакс – вакцина против ветрянки японского производства. Вводят однократно подкожно в дельтовидную мышцу. Препарат разрешен детям с 12-ти месячного возраста и взрослым. Подходит для экстренной профилактики в первые 72 часа после контакта с больным.
- Варилрикс – вакцина бельгийского производства. Препарат вводят подкожно в дельтовидную мышцу. Взрослым вакцину вводят 2-кратно: первую дозу в назначенный день, а вторую через 4-6 недель. Разрешен взрослым и детям с 9-месячного возраста. Подходит для экстренной профилактики в течение первых 96 часов после контакта.
Пассивная иммунизация против ветряной оспы – введение донорских антител против возбудителя ветрянки. Их получают с плазмы крови реконвалесцента (переболевшего ветрянкой). Антитела (IgG) нейтрализуют вирус, который уже присутствует в организме. Препарат не содержит самого вируса и не обеспечивает длительный иммунитет, в отличие от живых вакцин.
- Зостевир – препарат, содержащий иммуноглобулин против вируса ветряной оспы. Иммуноглобулин против вируса Varicella Zoster может использоваться для лечения и экстренной профилактики после контакта с больным. Разрешен для применения с первого дня жизни, а также беременным женщинам и кормящим матерям.
Определить наличие иммунитета к ветряной оспе помогает анализ крови на обнаружение антител к вирусу Варицелла-Зостер. Результата придется ожидать 6 дней. Положительный результат анализа говорит о том, что у человека уже есть иммунитет против ветряной оспы, и он не нуждается в прививке.
Повторная ветрянка у взрослых возможна, особенно у людей с ослабленным иммунитетом. Как правило, повторное заболевание протекает в более легкой форме.
Повторная ветрянка возникает у некоторых категорий:
- У людей с ослабленным иммунитетом. Такое состояние может возникнуть при длительном приеме антибиотиков, кортикостероидов, иммунодепрессантов;
- Прошедших курсы химиотерапии;
- Перенесших тяжелые эмоциональные потрясения;
- У людей с заболеваниями органов пищеварения и глубокими нарушениями питания.
Иногда повторной ветрянкой у взрослых называют опоясывающий лишай. Это заболевание вызывается вирусом, который остался в спинномозговых узлах после первого заражения ветряной оспой.
В редких случаях возможна ветрянка без температуры. Это так называемая стертая или абортивная форма.
Симптомы стертой формы:
- Легкое недомогание – слабость, снижение аппетита;
- Единичные элементы сыпи – несколько красных пятен и узелков, которые обычно не превращаются в пузырьки.
Причины ветрянки без температуры:
- Ослабленный иммунитет. Вирусы и продукты их распада не вызывают адекватный иммунный ответ.
- Ветрянка, перенесенная в раннем возрасте (до года). В таком случае ветрянка у взрослого человека считается повторной. В его крови присутствует незначительное количество антител, которые не дают вирусу активно размножаться и вызвать лихорадку.
- Прием препаратов, снижающих температуру. При первых симптомах ухудшения состояния многие занимаются самолечением и принимают препараты, содержащие парацетамол. Таким образом, они сбивают температуру, и картина болезни искажается.
Длительность неосложненной ветрянки у взрослых 9 дней с момента появления первых признаков. После этого врач может закрыть больничный лист.
На практике у 90% больных болезнь длится 10-14 дней:
- продромальный период (без сыпи) – 2-3 дня;
- период появления новых высыпаний – 3-4 дня;
- период образования корочек – 5 дней (с момента появления последних высыпаний).
Только после того, как последняя везикула покрылась корочкой, больной считается не заразным. Кожа полностью очистится от корочек через 2-4 недели.

Шрамы появляются, когда в пузырек попадают бактерии и развивается гнойное воспаление. В этом случае происходит расплавление глубоких слоев кожи. После отпадания корочки под ней обнаруживается углубление с неровными краями – оспина. В дальнейшем «ямка» остается, но выравнивается по цвету с окружающей кожей.
Как предотвратить появление шрамов после ветрянки?
- Соблюдение правил гигиены – регулярная смена белья, душ;
- Обработка сыпи антисептиками – зеленкой, фукорцином;
- Назначение антибиотиков широкого спектра при появлении первых пустул.
Что делать, если появились шрамы после ветрянки?
- Мази и гели для лечения рубцов. 2-3 раза в сутки втирают в рубец небольшое количество геля. При застарелых шрамах гель наносят под повязку на ночь. Курс лечения может занять от 1-го месяца до года. Для лечения используются:
- Контрактубекс;
- Альдара;
- Дерматикс;
- Келофибраза;
- Скаргуард.
- Введение под кожу коллагена. Вещество заполняет дефект кожи и стимулирует образование соединительных волокон.
- Химическийпилингс использованием фенола. Под воздействием агрессивных химических веществ удаляется ороговевший слой эпидермиса и дермы. После восстановления эпидермиса (занимает до 2-х недель) кожа приобретает гладкость.
- Лазерная шлифовка кожи. Сфокусированный лазерный луч проникает в поверхностные слои дермы и нагревает их, выпаривая воду. После регенерации клеток кожи ее поверхность выравнивается. Внимание: лечение углекислотным лазером может вызвать появление гипертрофического келоидного рубца, возвышающегося над кожей. Поэтому используется эрбиевый или карбондиоксидный лазер.
- Микродермабразия – механическая шлифовка кожи частицами твердого вещества (алмаза). В результате микротравм активизируется выработка коллагена. Процедура позволяет выровнять рельеф кожи и сделать рубцы менее заметными.
Автор: Исаева А.Д. Практикующий врач 2-й категории
источник
Несмотря на то, что ветряную оспу принято считать исключительно детским заболеванием, ветрянка у взрослых — явление редкое, но возможное. Заболевание относится к разряду инфекций, переболеть которыми лучше в детстве, поскольку, во взрослом возрасте ветрянка приобретает острый и тяжелый характер течения и может вызвать опасные последствия для здоровья.
Ветрянкой в народе называют ветряную оспу — вирусную инфекцию, при которой все тело больного покрывается сыпью, вызывающей сильный зуд, лихорадку и интоксикационное поражение. При этом расчесывать сыпь нельзя — повреждение росткового слоя эпидермиса остается пожизненно в виде атрофических рубцов.
Основная причина инфекции — поражение герпесвирусом третьего типа варицелла-зостер. Данный вирус считается возбудителем двух видов патологий — ветряной оспы и опоясывающего лишая.
Возбудителя ветрянки хорошо видно в световой микроскоп — вирус выглядит как молекула ДНК, окруженная защитной липидной оболочкой.
Характерной чертой вируса считается его летучесть. Инфекционные частицы действительно обладают способностью передвигаться с воздушными потоками и могут проникнуть не только в другие комнаты, но и в квартиры — через вентиляционные отверстия. Поэтому болезнь и получила название ветрянки.
Не менее важный этиологический фактор — восприимчивость к поражению ветряной оспой. Уровень способности организма к воздействию инфекцией составляет 100% и считается уникальным.
Вне человеческого организма вирус не может долго существовать — через 15 минут после попадания в окружающую среду варицелла-зостер гибнет от высыхания и изменения температурного режима.
Первичным источником заражения может быть только инфицированный человек. В большинстве случаев, в организм других людей варицелла-зостер попадает через дыхательные пути. Но возможен и другой путь заражения — через кровоток от беременной к эмбриону.
Воздушно-капельное заражение происходит следующим образом. При контакте с инфицированным человеком, частицы вируса вместе с воздухом проникают в дыхательные пути, внедряются в слизистую оболочку и затем проникают в кровь.
Достигнув с кровотоком эпителиальных слоев, вирус фиксируется в коже, о чем свидетельствует появление сыпи. По мере размножения вируса, проявляются и остальные признаки инфекционного поражения.
Инфекция ветряной оспы не передается через предметы или животных. Более того, животные вообще не болеют ветрянкой.
Несмотря на то, что у людей, перенесших заболевание, вырабатывается стойкий иммунитет, при определенных условиях вирус варицелла-зостер может длительное время сохранять жизнеспособность и проявиться через годы в виде опоясывающего лишая.
Характеристики клинических проявлений и течения ветрянки определяются уровнем развития инфекции.
- инкубационный — с момента поражения инфекцией до появления внешних признаков ее активности, вследствие размножения вируса;
- продромальный — промежуточный этап перехода к активной фазе заболевания;
- высыпание — образование сыпи на поверхности кожи, в результате проникновения и локализации вируса в эпидермисе;
- образование корочек — засыхание везикул, образование противоветряночных антител, выздоровление.
Повторные случаи поражения ветряной оспой возможны при условии значительного снижения иммунных сил организма.
После проникновения вируса в организм и до появления первых симптомов проходит, в среднем, 14 дней. У пациентов в возрасте до 30 лет и с сильной иммунной системой инкубационный период может длиться 21 день.
Когда вирусные молекулы попадают на поверхность слизистой носоглотки, возбудитель ветрянки начинает активно размножаться. По мере увеличения количества патогенов, степень угнетения иммунной системы возрастает, тогда как активность Т-лимфоцитов, уничтожающих чужеродные белки, снижается.
Инкубационный период ветряной оспы заканчивается после того, как вирусные агенты проникают в кровоток.
После инкубационного периода наступает продромальный и длится двое суток. Вследствие выхода вирусных агентов в кровь, организм загрязняется продуктами их метаболизма, возникает интоксикация.
У взрослых людей продромальные состояния отличаются выраженностью симптомов, тогда как у детей признаки продромальных процессов могут отсутствовать.
По мере развития заболевания, варицелла-зостер поражает спинномозговые нервы. Проникнув в ядра нервов спинного мозга, герпесвирус остается там навсегда, хотя возможность его активизации блокируют специальные иммунные белки.
Поражение вирусом варицелла-зостер клеток эпидермиса проявляется возникновением вакуолей — пузырьков, образованных внутриклеточными элементами. Постепенно вакуоли сливаются и возникают заполненные жидкостью папулы.
Иногда папулы преобразовываются в гнойные пустулы, поскольку наполняющая их жидкость состоит из вирусных частиц и молекул белка и привлекает, в качестве питательной среды, огромное количество бактерий.
Период высыпаний занимает до десяти дней. На полное очищение кожи от последствий сыпи требуется не менее двух недель.
Общие проявления ветрянки у детей и взрослых похожи. Но поскольку организм взрослого человека способен дать мощный иммунный ответ, симптомы и признаки ветрянки отличаются значительной интенсивностью выражения.
Начало ветрянки проявляется острым ухудшением самочувствия.
- тошнота, рвота, головные боли, сонливость, общая слабость и ломота в области поясницы — это признаки интоксикации нервной системы продуктами жизнедеятельности вируса;
- резкий рост температуры предшествует каждой волне появления сыпи. У взрослых ветрянка сопровождается крайне высоким уровнем температуры — до 40°С в течение двух-трех дней. Более длительное сохранение высокой температуры расценивается как признак развития осложнений;
- появление сыпи в течение двух дней после повышения температуры. Сначала небольшие прыщики возникают на животе, бедрах, груди и плечах. Затем высыпания распространяются на лицо и кожу под волосами;
- сильный зуд — признак раздражения нервных окончаний эпителиальных клеток. Возникает, как следствие появления красных пятен, предшествующих сыпи;
- постепенное поражение сыпью слизистых оболочек ротовой полости и половых органов. При наличии осложнений высыпания могут затрагивать и слизистую внутренних органов;
- увеличение и болезненность лимфоузлов, расположенных за ушами и на шее.
В период инкубации вируса ветрянки, симптомы отсутствуют. Больные становятся заразными для окружающих за сутки до появления сыпи и остаются таковыми около пяти дней, с момента последних высыпаний.
Вид ветряночных высыпаний постоянно меняется, в соответствии с фазой развития инфекции. Патологический процесс проходит несколько этапов.
Поражение кожи вирусом ветряной оспы сопровождается появлением характерных красных пятен, связанных с расширением капилляров. Пятна имеют округлую форму и могут быть размером от 3 мм до 1 см.
Через два-три часа после появления пятен, в местах их локализации формируются папулы — серозные бесполостные узелки.
В ходе патологического процесса происходит отслоение эпидермиса и через 12-20 часов из папул образуются везикулы — полушаровидные пузырьки с розовым ободком, заполненные органической жидкостью.
По мере созревания, везикулы лопаются, и на их месте формируется корочка. С этого момента, элемент сыпи прекращает свое развитие и перестает быть заразным. Зуд прекращается.
Со дня появления красных пятен до формирования корочки обычно проходит пять-семь дней. В этот же период каждые два дня формируются новые подсыпания. Их количество зависит от сложности формы болезни.
Клетки слизистой также затрагивает процесс формирования сыпи. Высыпания возникают на деснах, небе и слизистой половых органов у женщин. Образование красных пятен сменяется папулами, затем везикулами, из которых образуются зудящие и болезненные язвочки с желтовато-серым основанием и красным ободком.
Высыпания на слизистой заживают в течение двух дней. Размер высыпаний меньше, чем на коже и не превышает 5 мм.
Повторная активация вируса варицелла-зостер и заболевание ветряной оспой возможно только на фоне значительного снижения защитных сил организма.
В силу способности вируса к мутации, возможно и повторное заражение от внешнего источника. Такое случается, если в организме человека, ранее переболевшего ветрянкой, сформировалось недостаточно антител против вируса.
При этом варицелла-зостер проявляется уже не в виде ветряночной сыпи, а в качестве другого самостоятельного заболевания — опоясывающего лишая, при котором высыпания приобретают форму полосок.
Чаще всего, повторное развитие инфекции возникает у людей после 40 лет.
Постановка диагноза при ветрянке возможна уже при первичном осмотре пациента врачом. Характерная сыпь и общее ухудшение самочувствия не вызывают сомнений в точности диагностических выводов, особенно при наличии контактов больного с инфицированными людьми.
В качестве дополнительных мер, необходимых для определения степени тяжести заболевания и наличия осложнений, используются методы лабораторной диагностики:
Кроме того, лабораторные методы позволяют дифференцировать ветрянку от краснухи, опоясывающего герпеса, вируса Коксаки.
В зависимости от сложности течения инфекции, лечение ветрянки у взрослых может проходить в домашних условиях или в стационаре. Госпитализация необходима, если болезнь сопровождается развитием осложнений или в случае потребности в изоляции пациента.
В домашних условиях показано медикаментозное лечение и соблюдение режима гигиены.
Одним из основных методов лечения ветрянки, ставших уже классическими — антисептическая обработка сыпи раствором бриллиантовой зелени.
В числе других средств — препараты, устраняющие симптоматику ветрянки и оказывающие поддерживающее действие на организм:
Применение любых лекарственных средств должно проходить только по назначению врача и под его контролем.
Методы народной медицины не обеспечивают воздействия на возбудителя инфекции, но позволяют ускорить вывод токсинов и поддержать организм в тонусе.
Для внутреннего применения готовят настои из растительных сборов — липового цвета, аптечной ромашки, череды, коры ивы, календулы, малины. Правило приготовления настоя — две столовых ложки сбора заливают 500 мл кипящей воды. Настаивают не менее получаса. Принимают по два-три больших глотка несколько раз в день.
Для наружного применения подходят ванны с использованием отвара из растительных сборов или овса.
- постельный режим. Необходимо для улучшения кровообращения и снижения нагрузок на сердечную мышцу;
- не допускать перегрева, поскольку выделение пота способствует раздражению кожи и повышает чувство зуда, что может стать причиной развития гнойников;
- пить большой объем жидкости для ускорения вывода токсинов. Норма в сутки — 2,5 л.;
- следить за чистотой рук, подстригать ногти;
- принятие ванн, добавлять в воду соду;
- полоскание ротовой полости после каждого приема пищи — для обеззараживания и снятии воспалений на слизистой. Эффективны растворы Фурацилина, соды, а также растительные отвары — ромашки, коры дуба, календулы;
- сыпь на половых органах обрабатывать слабым раствором марганцовки.
Выполнение всех лечебных мер позволяет улучшить самочувствие, ускоряет процесс восстановления здоровья и препятствует присоединению бактериальных инфекций.
Поражение варицелла-зостер представляет угрозу для развития плода. Заражение ветрянкой на ранних сроках беременности может спровоцировать самопроизвольный выкидыш или аномальное развитие ребенка — атрофию коры головного мозга, дисплазию конечностей, катаракту, умственную отсталость.
Тем не менее, диагноз ветряной оспы у беременных не считается веским основание для ее прерывания. Общий процент развития пороков у плода сроком до 20 недель составляет 2 %.
Заражение ветрянкой в период после 20 недели беременности и до недели, предшествующей родам, для ребенка не опасно.
Риск для здоровья плода повышается при заражении матери в последнюю неделю беременности и первые пять дней после родов. Чтобы предотвратить заражение новорожденного, медики, если есть такая возможность, обеспечивают задержку родов на неделю. В крайнем случае, матери и ребенку сразу после родов вводят иммуноглобулин.
Врожденная ветрянка сопровождается поражением внутренних органов ребенка и представляет серьезную опасность для его жизни.
Женщинам, планирующим беременность, медики назначают анализ на определение антител к ветряной оспе, чтобы исключить возможность заражения во время вынашивания ребенка.
Течение ветряной оспы у взрослых отличается тяжелым характером и развитием осложнений. В среднем, последствия инфекции диагностируются у 30 % взрослых пациентов, перенесших тяжелые формы ветрянки — геморрагическую, буллезную или гангренозную.
- пневмония. Поражение тканей легких сопровождается формированием инфильтратов, высокой температурой, кашлем;
- дисфункции нервной системы, развитие энцефалита. У пациентов наблюдается потеря равновесия, спутанность сознания, дрожание конечностей, припадки эпилепсии. Возможны психические отклонения;
- поражение стрептококками и стафилококками вызывает бактериальное суперинфицирование эпидермиса с образованием большого количества фурункулов и абсцессных явлений. Лечение осуществляется только хирургическим путем;
- поражение клеток внутренних органов — печени, сердца или поджелудочной. Возможен летальный исход;
- развитие гепатита. Встречается у пациентов с иммунодефицитом;
- поражение глазного яблока и зрительного нерва. Может стать причиной частичной или полной потери зрения.
У 80 % взрослых больных ветряная оспа проходит в среднетяжелой форме, для которой характерная высокая температура, рвота, обильные высыпания и сильный зуд.
Вакцинация и прививки — эффективный метод предупреждения инфицирования вирусом варицелла-зостер у пациентов, ранее ветряной оспой не болевших. Использование живой вакцины или специфического иммуноглобулина обеспечивает стойкое сопротивление иммунитета на всю жизнь.
- готовится к пересадке органа;
- болен лейкозом, гемаррогическими заболеваниями или патологиями хронического характера — почечной недостаточностью, бронхиальной астмой, коллагенозом, аутоиммунными нарушениями;
- проходит лечение глюкокортикостероидами;
- страдает злокачественными опухолями.
В обязательном порядке прививки от ветряной оспы делают медперсоналу инфекционных отделений, военнослужащим, работникам дошкольных учреждений.
Мероприятия по предупреждению заражений взрослых ветряной оспой проводятся по нескольким направлениям:
- вакцинация пациентов, склонных к тяжелому течению инфекции;
- изоляция инфицированного человека;
- экстренное введение иммунного раствора или живой вакцины пациентам, контактировавшим с инфицированным человеком, при условии, что с момента контакта прошло не более трех суток.
Пациентам, перенесшим ветряную оспу, рекомендуется разнообразить питание для укрепления организма и иммунной системы, а также соблюдение питьевого режима и прием витаминных комплексов.
Началом заболевания считается момент, когда вирус преодолевает защитные силы организма. В подавляющем большинстве случаев дети переносят болезнь хорошо, но это зависит от состояния иммунитета и предрасположенности к аллергии. Существует три стадии этого заболевания:
- начальная стадия чаще всего проходит без каких-либо симптомов. Инкубационный период – от момента попадания вируса до проявлений болезни – долгий и может составлять от недели до трех недель. Поэтому если ваш ребенок заразился, об этом вы узнаете не раньше, чем через неделю.
- вторая стадия характеризуется повышением температуры, ознобом и, конечно, знакомой сыпью. В первые дни температура при ветрянке у детей может подскакивать до высоких значений – 39-40 градусов. Повышение температуры предшествует сыпи, оно может появиться за день или два до появления первых пузырьков, а может и вместе с ней.
- третья стадия ветрянки проходит с интенсивным появлением сыпи. Все тело покрывается пятнами розового цвета в диаметре около трех миллиметров. Через некоторое время на месте пятен образуются пузырьки, наполненные жидкостью. Спустя пару дней они начинают подсыхать, образуя корочки, которые через три недели полностью отпадают.
В принципе, на начальной стадии болезнь напоминает ОРВИ. Если происходит повышение температуры, наблюдается озноб, боль в пояснице, слабость, головная боль – следует насторожиться. При появлении первых пузырьков сразу можно определить ветрянку.
При легкой форме высыпаний может быть не очень много. Если же болезнь протекает тяжело, то пятнами покрывается все тело, а высыпания появляются в несколько этапов. В таком случае можно заметить и свежие пузырьки, и засохшие корочки. Высыпания покрывают не только поверхностные слои кожи, но и слизистые оболочки. Наибольший дискомфорт доставляют пузырьки во рту: они являются причиной отсутствия аппетита.

Если течение ветрянки не осложненное, то корочки отпадают самостоятельно и рубцов после них не образуется. Но необходимо предупредить ребенка, что нельзя расчесывать сыпь, иначе останутся шрамы, от которых потом будет невозможно избавиться. Шрамы, похожие на оспинки, могут остаться и в том случае, если при расчесывании в ранку была занесена гнойная инфекция. Тогда происходит нагноение, и ранки заживают дольше с появлением пожизненных мелких рубцов.
Чуть больше недели потребуется для того, чтобы началось выздоровление. А после того, как подсохнут последние пузырьки, ребенок перестает переносить вирус и считается незаразным.
Симптомы ветрянки чем-то схожи с атопическим дерматитом – проявлением аллергической реакции. Эти заболевания может спутать даже доктор, которому не хватает опыта. Как различить эти болезни? Прежде всего, если исключить все вероятные аллергены из пищи, сыпь прекращает появляться, при ветрянке эти действия никак не повлияют на появление новых пузырьков.
Еще одно отличие ветрянки от атопического дерматита – размер высыпаний. При ветряной оспе вновь появляющиеся элементы сыпи по размеру меньше предыдущих. Если же говорить о дерматите, то со временем сыпь становится интенсивнее, крупнее, старые высыпания не засыхают, а могут сливаться, мокнуть. Особенность ветрянки – отсутствие сыпи на ладонях и подошве.
В детских садах, если выявляется случай ветрянки среди детей, проводится карантин среди контактировавших с зараженным ребенком продолжительностью 21 день. Так как точно предугадать, через какое время заболеет каждый конкретный ребенок, невозможно, данная мера является эффективной.
Вопрос о том, можно ли ребенка купать и как поддерживать чистоту во время этого заболевания, перед родителями стоит остро. Ответ на него полностью зависит от того, сколько дней держится температура при ветрянке, как тяжело протекает болезнь, есть ли на коже нагноения. Если заболевание протекает в тяжелой форме, с длительной высокой температурой и сильным поражением кожи, лучше отложить водные процедуры. А если намечается выздоровление, ранки подсыхают, самочувствие ребенка удовлетворительное – гигиенические процедуры даже напротив показаны и принесут большую пользу. Если развести в теплой воде марганцовку и искупать ребенка, уменьшится зуд и сыпь станет подсыхать гораздо быстрее.
Особых лечебных мероприятий при ветрянке нет. Чтобы ускорить процесс излечения и улучшить состояние ребенка, доктор назначает лекарства против вируса герпеса. Температура при ветрянке лечится ибупрофеном или парацетамолом. Чтобы облегчить зуд – выписывают антигистаминные препараты. Для этого также подойдет раствор марганцовки.
Часто применяют при ветрянке зеленку: она несет не только подсушивающие свойства, но и сигнальные. Известно, что ребенок перестает переносить вирус через несколько дней после того, как появились последние пузырьки. Если их все обрабатывать зеленкой ежедневно, то вы легко определите, что новых пузырьков не появляется. В тяжелых случаях, если присоединилась инфекция, врач может назначить антибиотики.
В качестве профилактики применяют вакцинацию против ветрянки: ее проводят два раза либо один раз в зависимости от того, какая вакцина используется. Но на вопрос о том, целесообразен ли такой подход, однозначного ответа до сих пор нет. Многие придерживаются мнения, что лучше переболеть этим заболеванием в детском возрасте, когда оно протекает намного легче и практически не вызывает последствий. В таком случае вырабатывается устойчивый пожизненный иммунитет и повторное заболевание практически невозможно. Раньше существовала такая практика, когда здоровых детей приводили в гости к больному, чтобы и они переболели.
Профилактика обязательна, если в доме живет совсем маленький ребенок. При грудном кормлении антитела матери защищают ребенка от этого вируса. В месячном возрасте при эпидемии ветрянки ребенок, скорее всего, не заболеет, но если в одном доме живут и болеют дети старшего возраста, такая вероятность существует.
Если вы решили привить ребенка, помните, что прививку необходимо делать заблаговременно, до того, как началась эпидемия. Экстренную прививку можно провести, если ребенок контактировал с заболевшим меньше 72-х часов назад. Это притормозит развитие болезни.
Если уже произошло заражение, необходимо применять все меры для того, чтобы облегчить состояние ребенка, уменьшить зуд, предотвратить инфицирование вскрывшихся пузырьков. Это очень важно, так как при должном обращении с сыпью на коже не останется никаких следов.
Недели через две после заражения заканчивается инкубационный период, проявляются первые признаки болезни. Они похожи на любое другое вирусное заболевание — головные боли, гипертермия тела, общее недомогание.
Потом появляются характерные высыпания, красные пятна, быстро превращающиеся в пузырьки, наполненные прозрачной жидкостью, которые лопаются и покрываются корочкой. По этим признакам можно диагностировать ветрянку. Гипертермия — первый признак того, что иммунная система вступила в борьбу с вирусом.
У детей этот показатель зависит от тяжести заболевания. В некоторых случаях он может оставаться в пределах нормы.
Если болезнь протекает легко, показатель градусника поднимается незначительно, до 37,5 °C и держится 2-3 дня.
Чаще ветряная оспа проявляется в форме средней тяжести, сопровождается гипертермией в районе 38 °C, которая держится до прекращения высыпаний — 5 суток.
При тяжёлой форме заболевания скачки происходят перед каждым новым высыпанием, жар может повыситься до 40 °C. Продолжительность зависит от наличия осложнений, обычно не менее недели и не более 10 суток.
Замечено, что дети до года болеют более тяжёлой формой, чем дети старшего возраста. К ним быстрее присоединяются побочные инфекции, поражаются внутренние органы.
В любом случае, при ветрянке показан постельный режим, важно соблюдать основные правила лечения детей.
Симптомы болезни у взрослых проявляются более ярко — жар может подниматься до 40 °C во время каждой новой волны высыпаний, площадь сыпи больше, она занимает не только кожные покровы, но и слизистые глаз, гениталий, горла. Возникает сильный зуд, интоксикация организма.
У взрослых при ветрянке большая вероятность возникновения осложнений, из-за этого температура держится продолжительное время. Процесс выздоровления затягивается.
Повторно заболеть ветрянкой можно как взрослому человеку, так и ребёнку. Чаще, в силу понижения иммунитета, заболевают:
- после 40 лет;
- беременные женщины;
- после перенесённых продолжительных заболеваний, операций;
- при наличии хронических заболеваний.
Можно заразиться как от внешнего носителя вируса воздушно-капельным или контактным путём, так и от активирования своих вирусов, оставшихся в организме после перенесённого заболевания. Подробнее о методах заражения читайте здесь.
Повторная оспа часто проявляется опоясывающим герпесом. Она протекает в более тяжёлой форме, проявляется следующими симптомами:
- гипертермия;
- вялость, угнетённое состояние;
- болезненная красная, гнойная сыпь;
- жжение кожи;
- боли в области живота.
Повторное заражение характеризуется возникновением таких осложнений, как воспаление мягких тканей при расчесывании сыпи и попадания инфекции.
Вследствие бессимптомного протекания, больные часто приобретают пневмонию в запущенном состоянии.
У людей пожилого возраста может развиться артроз.
Самым серьёзным считается осложнение, при котором необходима срочная госпитализация — нарушение функций головного мозга. Это может проявляться в сбоях координации движения, нарушении зрения, провалов памяти, обмороков.
Особых трудностей при распознавании ветряной оспы не возникает. Размер, скученность сыпи на воспалённом участке, позволяет идентифицировать это заболевание. Существуют некоторые виды лабораторных исследований, самый популярный — молекулярно-биологический способ. Из-за сложности его проведения используется в редких случаях.
Терапия болезни для детей и взрослых одинакова.
Это соблюдение постельного режима при жаре, неврологических расстройствах. Также необходимо потреблять большое количество жидкости, беречься от переохлаждений.
Если нет гипертермии, нагноений, можно принимать обволакивающие овсяные или содовые ванны. Категорически нельзя пользоваться мылом, гелями, шампунями. Запрещено при купании использовать мочалку, а при окончании мытья — полотенце.
Симптоматическое лечение ветряной оспы не влияет на выздоровление. Оно облегчает её протекание. К нему относится применение таких лекарственных средств, как:
- антисептики;
- жаропонижающие препараты;
- антибактериальные, противовирусные средства;
- противоаллергические средства.

Такое средство, как Фукорцин, применяют исключительно для точечной обработки поражённых участков кожи. Если же есть участки, где произошло слияние высыпаний, это средство использовать нельзя.
Вяжущий, подсушивающий эффект вызывает современное средство Циндол. Им можно пользоваться для обработки слизистых, кожи маленьких детей.
Кроме антисептиков, при сильном зуде и жжении, чтобы предупредить повторное инфицирование больного, назначаются такие препараты, как Зиртек, Тавегил, Клемастин, Лоратадин.
Если есть сыпь в горле, используют Гексорал, полоскания отваром коры дуба, настойкой календулы. Если заболевание проходит в лёгкой форме, то антибактериальные, противовирусные средства не применяют.
Противоаллергические препараты заменяют лёгкими успокаивающими средствами. Это может быть пустырник или настойка валерианы.
Также рекомендовано соблюдение режима правильного здорового питания, с исключением из рациона жирных, жаренных, копчёных продуктов.
Жаропонижающие препараты применяются при температуре не ниже 38 °C.
Если есть подозрения на то, что у больных старше 12 лет ветрянка будет протекать в тяжёлой форме (наличие экземы, хронических заболеваний лёгких, приём салицатов), то не позднее суток от начала высыпаний необходим приём противовирусных препаратов. Выздоровление наступит быстрее, симптомы будут не такими тяжёлыми. Ацикловир и препараты-аналоги на его основе — основные антивирусные средства для лечения ветрянки.
При самой тяжёлой геморрагической форме присоединяется лечение хлоридом кальция, рутином, викасолом.
При обычном протекании болезни лечение ветрянки происходит в домашних условиях. Необходимо строго придерживаться советов лечащего врача.
При осложнённой ветрянке больного отправляют на стационарное лечение.
Вакцинация является основным способом профилактики ветрянки у взрослых. Поголовно её делать не рекомендуется. Целесообразно прививаться женщинам, планирующим беременность, людям с хроническими заболеваниями, ослабляющими иммунитет. После прививки могут проявляться незначительные проявления ветрянки, которые быстро проходят.
Также вакцинацию можно проводить не позже 5 дней после контакта с больным. Четыре дня подряд делаются инъекции иммуноглобулина. Такая процедура показана непривитым беременным женщинам, больным онкологией с ослабленным иммунитетом. Манипуляции позволят переболеть ветрянкой в лёгкой форме или предотвратить заболевание.
Если в семье уже есть больной, необходимо его изолировать в отдельную комнату, которую необходимо регулярно проветривать, кварцевать, делать влажную уборку.
Больному нужно выделить индивидуальные средства гигиены, посуду. Рекомендуется заходить в комнату, предварительно надев марлевую повязку.
Повышение температуры у больного ветряной оспой происходит в процессе уничтожения вирусов иммунной системой.
Если ребёнок переносит гипертермию хорошо, то сбивать её стоит при температуре более 38 °C. Для этого подойдут такие препараты, как Эффералган, Ибупрофен, Нурофен.
У взрослых, болеющих в более тяжёлой форме, повышение температуры может привести к лихорадке. Лихорадочное состояние больного вызывается выбросом в кровь большого количества погибших вирусных клеток. Температура при этом достигает показателя 40 °C. Бороться с гипертермией можно теми же жаропонижающими средствами, что и при лечении детей.
При соблюдении постельного режима, выполнении схемы лечения, предписанной врачом, можно победить болезнь максимум за 10 дней без осложнений и направления на стационарное лечение.
Повышенная температура тела у больных ветрянкой держится от 2 до 10 дней в зависимости от тяжести заболевания. У детей, в среднем, период составляет 5 дней. У взрослых продолжительность гипертермии зависит от возможных осложнений. Жаропонижающие препараты (исключая Аспирин) стоит принимать при температуре 38 °C и выше.
Ветряная оспа – заболевание чаще детей, чем взрослых. Передается оно воздушно-капельным путем. Возбуждается болезнь вирусом герпеса. Намного легче переносится в детском возрасте. У ребенка реже бывает высокая температура и серьезные осложнения, нежели у взрослого человека.
Основные симптомы ветрянки:
- Головная боль
- Температура (держится несколько дней)
- Общее недомогание
- Кожная сыпь
Симптомы болезни проявляются не сразу, после заражения. Дело в том, что инкубационный период ветрянки длится от недели до трех недель. Поэтому, даже после контакта с зараженным ребенком, минимум неделю может не быть признаком болячки.
Головная боль, как и температура, появляется за несколько дней до высыпания (основного симптома ветрянки). Вообще, состояние при ветрянке похоже на простуду. Однако, может протекать болезнь и без повышения температуры, особенно если речь идет о ребенке. Во взрослом возрасте болезнь переносится тяжелее, и, как правило, отягощается очень высокой температурой. Держится она дольше чем у детей, до десяти дней.
Поэтому, многие родители радуются, когда ребенок заболевает и даже специально приводят его в коллектив, подвергая риску заражения. Ведь один раз переболев ветряной оспой, вирус больше не грозит и можно не боятся сложных симптомов и лечения уже во взрослом возрасте. Что бы избежать заболевания вообще, можно привить ребенка, искусственно выработав иммунитет против ветряной оспы.
Чаще всего, эпидемии ветрянки возникают в больших коллективах детей (в садиках и школах). Разносится вирус воздушно-капельным путей и очень легко распространяется. Поэтому быстро заражает всех, кто может быть заражен.
Следует отметить, что существует определенный процент людей, у которых на генном уровне заложено некое противоядие, против вируса. Они не подвержены ветрянке. Врачи не могут толком это объяснить, но почему-то эти люди не восприимчивы к данному вирусу.
Если же предшествуя высыпаниям появилась температура, держится она не долго. Максимум, высокая температура у детей может быть в течении пяти дней. Если температура не спадает по прошествии этого срока – необходимо обращаться к врачу, поскольку, скорее всего, она свидетельствует о сопутствующей инфекции, и лечение в таком случае намного сложнее и только по назначениям врача.
Более подвержены риску заболевания люди со слабым иммунитетом. Поэтому детки заболевают чаще. В группе риска так же беременные женщины (которые в детстве не болели) и люди с тяжелыми заболеваниями, например, с сахарным диабетом.
Лечение данного заболевание весьма несложное. Во-первых, болезнь вирусного характера, а значит не может быть излечена мгновенно с помощью препаратов. Лечение происходит симптоматическое. Если долго держится высокая температура, ее сбивают с помощью медикаментов.
Так же врач может назначить антигистаминные препараты и лосьоны против зуда. Антигистаминные направлены на борьбу с аллергическими реакциями, которые могут усугублять процесс течения болезни, а лосьонами можно смазывать кожу, если она очень сильно зудит.
Проблема в том, что пятнышки появляющиеся на коже, наполнены жидкостью. Они чешутся. Расчесывая их, человек сдирает волдырь и жидкость вытекает. Остается открытая ранка. Естественно, любая инфекция, любая бактерия, в эту ранку может попасть. Это грозит осложнением болезни.

Самыми неприятными являются волдыри во рту. Их не смажешь зеленкой, поэтому приходится использовать растворы борной кислоты и фурацилина. Язвы во рту доставляют серьезный дискомфорт и значительно снижают аппетит. Помимо смазывания волдырей строго соблюдается правило не расчесывания их. Особенно важно это объяснить ребенку, потому что в детском возрасте труднее понять все сложности заболевания.
Так же, доктор может рекомендовать витаминные комплексы или препараты улучшающие иммунитет человека.
Принято считать, что ветрянкой болеют один раз в жизни и, если в детстве уже страдал от этого вируса, больше он не грозит. Однако, вирус может мутировать, и появиться снова уже в зрелом возрасте. Поэтому, например, беременным женщинам, рекомендуют сдать анализ крови на предмет наличия иммунитета против вируса ветряной оспы. Ведь ветрянка во время беременности несет в себе много угроз.
На сегодняшний день широкой практикой является прививка от ветрянки. Она обеспечивает человека, не болевшего ветряной оспой, иммунитетом. Однако принято считать, что лет через 20 результат прививки исчезает.
Ее рекомендуют сделать тем взрослым, которые не болели в детстве, чтобы не мучиться в случае столкновения с вирусом. Ведь, как уже было сказано, взрослые переносят болячку намного сложнее.
Какие симптомы появляются у взрослых:
- Высокая температура (30-40°С), которая держится до десяти дней
- Сильная ломка в теле и особенно в суставах
- Резкая головная боль
- Язва большого размера, объединяющиеся в группы
- Лихорадка во время их распространения по телу
- Волдыри на слизистых рта, носа и половых органов
- Высыпания на глазах
- Увеличение лимфоузлов
Помимо неприятности симптомов самой ветрянки, заболевание грозит осложнениями:
- В случае высыпаний на глазах ухудшение зрения
- Пневмония
- Менингит
- Заражение ранок, что приводит к их тяжелому заживлению и рубцеванию кожи
Следует отметить, что осложнения эти трудно поддаются лечению.
Принципиального отличия в лечении взрослого, от лечения ребенка не наблюдается. Что делать при температуре? Для того чтобы сбивать температуру, используют жаропонижающие. Для дезинфекции ранок – зеленку. При осложнениях назначают антибиотики.
Обязательно постельный режим, с соблюдением всех правил гигиены:
- Чистая одежда и постель
- Мягкие ткани одежды, постельного белья и полотенец
- Теплый душ без мочалок
- Свежий воздух в помещении
- Обильное питье
Важно, чтобы часто менялось белье и одежда, особенно, если высокая температура.
Проблема состоит в том, что при температуре человек сильно потеет. Инфекция оседает на одежде и постельном белье. Это замедляет процесс избавления от ранок и выздоровления в целом.
На свежий воздух можно выходить уже через пару дней, после появления последнего пятнышка. Тогда вирус уже не заразен для окружающих. Если есть возможность гулять, не сталкиваясь с посторонними (двор собственного дома, например), то можно и даже нужно выходить на свежий воздух раньше. Уже через несколько дней, после начала болезни, как правило проходят тяжелые симптомы (скорее у детей), и с этого момента можно гулять.
Если нет собственного двора, а ребенок очень хочет гулять — можно повести его на улицу и раньше, чем он станет не заразен, но избегая общения с окружающими. Придется подготовить ребенка к тому, что примерно пять дней-неделю, нельзя гулять с друзьями, и вообще, лучше не иметь контактов с другими детьми.
Ветряная оспа вызывается вирусом варицелла-зостер из семейства Herpesviridae. Этот вирус может приводить также к появлению у человека опоясывающего лишая. Ветрянка характеризуется лихорадкой и сыпью в виде папул, чаще встречается в детском возрасте.
В большинстве случаев больные ветрянкой еще за пару дней до появления сыпи чувствуют недомогание, головные боли, слабость, головокружение, потерю аппетита. В это время также возможно повышение температуры тело до 37 градусов и выше.
Первичные признаки и симптомы ветрянки могут полностью отсутствовать или пройти незамеченными. Чаще всего заболевание обнаруживает себя после начала высыпаний.
Примерно через 10-20 дней после заражения на коже появляются красные пятнышки размеров от 1 до 5 мм в диаметре, в течение нескольких часов они вздуваются, наполняясь прозрачной жидкостью (лимфой, с корой выводится из организма вирус), которая затем мутнеет. Пузырьки прорываются, уменьшаются в размерах и подсыхают, превращаясь в болячки.
Высыпания при ветрянке продолжаются 3-7 дней. Новые прыщики перестают появляться вместе со стабилизацией температуры тела.
Таким образом, ответить на вопрос о том, как выглядит ветрянка, можно следующим образом: на теле человека присутствует сыпь различного характера от розовых пятен до пузырьков и подсохших корочек. При этом большая часть высыпаний обнаруживается в волосяной части головы и на лице.
Инкубационный период при ветрянке длится от 10 до 21 дня. Заразным больной становится за сутки до появления сыпи и до пятого дня после прекращения новых высыпаний. Поэтому человека, находившегося в контакте с заболевшим ветряной оспой, как правило, помещают на карантин на 21 день. таким образом, ветрянка заразна около 5-10 дней.
Считается, что ветрянкой нельзя заболеть повторно. Однако в практике врачей все чаще встречаются случаи, когда ветрянку переносят второй раз. Это связывают с тем, что заболевание было перенесено ранее в детском возрасте в легкой форме, а также с мутацией вируса герпеса, который вызывает ветряную оспу.
Однако чаще всего при повторном заражении ветрянкой, возникает другое заболевание – опоясывающий лишай.
Так, ветрянкой заболеть второй раз все-таки можно, но как правило, людей с хорошим иммунитетом повторно это заболевание не беспокоит.
Температура при ветрянке может подниматься незначительно (обычно не выше 37-37,5 градусов) и держаться на протяжении двух-трех дней. При тяжелом течении заболевания она повышается до 39-40 градусов и сопровождает больного за пару дней до появления высыпаний и около 5-7 дней во время появления прыщиков. Можно сделать вывод, что температура при ветрянке держится от 3 дней до недели.
Вирус ветряной оспы передается воздушно-капельным путем. Он очень летуч, однако во внешней среде устойчив мало, погибает под воздействием ультрафиолета и высоких температур.
До ста процентов лиц, контактирующих с больным ветрянкой, заболевают. Заражение возможно даже без отсутствия непосредственного контакта – вирус можно подхватить в подъезде, по вентиляции и т.п.
Профилактическим средством против ветрянки является проветривание помещений и влажная уборка.
Однако ветрянка не передается через третьих лиц. Таким образом, заражение может произойти только непосредственно от носителя вируса, а не от человека, вступавшего в контакт с больным.
Как правило, дети до года болеют ветрянкой гораздо легче, чем в более старшем возрасте. Но и случаев осложнений у малышей зарегистрировано больше, чем у более взрослых детей.
Считается, что около половины малышей до полугода, находящихся на грудном вскармливании (если мать перенесла ветрянку), получают временно иммунитет к заболеванию. Однако даже материнское молоко не дает гарантии, что ребенок не заболеет ветряной оспой.
Пока не существует таких лекарственных средств, которые позволяют побороть виру ветряной оспы. Поэтому лечение проводится симптоматическое.
Пузырьки сыпи смазывают подсушивающими средствами (зеленкой, фукарцином, риванолом желтым), а температуру сбивают парацетамолом или ибупрофеном. Для снятия зуда используют антигистаминные средства: капли фенистил, супрастин, диазолин.
Ни в коем случае нельзя использовать при ветряной оспе аспирин, его применение может привести к нарушению деятельности почек.
Ветрянка у взрослых, как правило, проходит в более тяжелой форме, однако лечение мало чем отличается. Чаще всего к перечисленным средствам добавляется противовирусный препарат ацикловир и иммуномодуляторы типа виферона, анаферона.
Вопрос о том, нужно ли мазать высыпания при ветрянке зеленкой, считается спорным. Раствор зелени бриллиантовой в большинстве зарубежных стран вообще не используется.
По утверждению доктора Комаровского зеленка нужна лишь в качестве маркера, чтобы отследить появление новых высыпаний у больного ветрянкой.
Мазать ветрянку кроме зеленки можно фукорцином, риванолом желтым. В интернете также активно рекламируется Каламин лосьон (прозрачен, снимает зуд), но стоит он достаточно дорого и найти его в аптеках зачастую сложно. Аналогом его является так называемая болтушка – Циндол.
В этом вопросе, как и в том, нужно ли мазать зеленкой ветрянку, мнения специалистов также расходятся. Большинство отечественных враче запрещают мыться при ветрянке до полного подсыхания всех пузырьков оспы. Однако в большинстве европейский стран не только не запрещают купаться при ветрянке, но и рекомендуют это делать для снятия зуда. Доктор Комаровский также утверждает, что принимать ванну можно и нужно, при этом можно добавить в воду немного марганцовки или траву череду. Купаться нужно непродолжительное время, без использования моющих средств и мочалок, возможен прием душа. Исключением для мытья во время ветряной оспы является высокая температура.
В отечественной медицине сложилось мнение, что при ветрянке необходимо соблюдать постельный режим и соблюдать карантин на протяжении 21 дня. Европейские же врачи считают, что при легком протекании ветряной оспы больной может вести обычный образ жизни, в том числе можно и гулять при ветрянке. Однако следует избегать людных мест, чтобы не подвергнуть опасности заражения окружающих.
После ветрянки на теле и лице могут надолго остаться неприятные шрамы. Глубокие ямочки появляются из-за сдирания болячек, поэтому прокалывать пузырьки и счесывать подсохшие высыпания не рекомендуется. Пятна от ветрянки на коже пройдут самостоятельно в течение нескольких месяцев, однако этот процесс можно ускорить.
Чтобы убрать шрамы после ветрянки, можно использовать крем Контрактубекс. Также хорошо помогают ускорить процесс регенерации кожи применение масок из витамина Е (капсулы лопают и в достаточном количестве втирают в кожу, смывают через полчаса), яичного белка (наносят на полчаса, смывают после высыхания).
В России вакцинация от ветряной оспы не проводится, однако по желанию можно сделать прививку от ветрянки, заказав вакцину самостоятельно. Такой укол не дает стопроцентной гарантии защиты от заболевания, однако, по мнению медиков, после прививки ветрянка переносится в легкой форме.
Сделать прививку от ветрянки следует детей из группы риска по развитию осложнений, а также женщинам, планирующим беременность, не перенесшим заболевание в детстве.
Ветрянка представляет собой инфекционное заболевание. Возбудитель ветрянки — вирус семейства Herpesviridae. Жить и размножаться он может только внутри организма. Источник инфекции — больной человек. Путь передачи заболевания воздушно–капельный. Иными словами, заразиться ею можно не только при прямом контакте с больным человеком, но и просто находясь с ним в одном помещении. Впрочем, сам вирус крайне нестойкий и вне тела довольно быстро погибает. Наиболее часто болеют дети от 1 до 10 лет, но иногда заболевают подростки и взрослые. Человек становится заразен для окружающих примерно за пару дней до появления сыпи, и остается таковым до самого окончания заболевания. Входными воротами инфекции становятся слизистые верхних дыхательных путей. Оттуда, размножившись, вирус попадает в кровь. Бывает ли при ветрянке температура? Давайте рассмотрим клиническую картину заболевания.
Есть ли при ветрянке температура? Какие основные симптомы заболевания? Инкубационный период ветрянки довольно долгий — 10-21 день. Иногда у болезни бывает продромальный период, т.е. своего рода, время предварительных симптомов. Как правило, это повышение температуры до 37,5–38, головная боль, общая слабость и недомогание. Иногда возможна рвота, тошнота и боли в животе.
Ветрянка может начаться сразу с характерных высыпаний на теле. В первую очередь сыпь появляется на бедрах, плечах, на груди и животе. Причем ладони и подошвы стоп, как правило, свободны от сыпи.
Важная деталь — высыпания, как правило, происходят не сразу, а в несколько этапов, в течение 2-5 дней, и каждый такой этап сопровождается повышением температуры.
Сами высыпания сперва имеют вид красных пятен маленького размера, на месте которых потом формируются маленькие пузырьки. Обычно со временем они лопаются и заживают без следа. Если произошло нагноение, то на этом месте могут остаться характерные маленькие шрамы.
Бывает и температура при ветрянке у детей. Обычно заболевание у них протекает быстро, и заканчивается полным выздоровлением. Температура при ветрянке у детей, как правило, держится до 5 дней. К пятому дню обычно прекращаются высыпания, и болезнь «затухает». У переболевшего ребенка формируется стойкий иммунитет, и повторное инфицирование весьма маловероятно. Общее состояние обычно страдает незначительно.
Всегда ли есть у детей при ветрянке температура? Нет, в легких случаях болезнь может протекать вообще без нее.
Тяжелее проходит ветрянка у взрослых. Симптомы и лечение схожи, но проявляется болезнь гораздо тяжелее. Как правило, высыпания носят более массовый характер, вплоть до полного покрытия спины и груди. Кроме того, у взрослых наблюдается более выраженное ухудшение общего состояния. Вероятность осложнений также увеличивается многократно, но об этом мы поговорим отдельно.
Что нужно делать, если появилась ветрянка у взрослых? Симптомы и лечение схожи с аналогичными для детского заболевания, но необходимо исключить возможность осложнений. При обнаружении заболевания необходимо показаться врачу, который назначит лечение.
При неосложненных формах специальной терапии для лечения ветрянки у детей не требуется. Основная задача – не допустить вторичной инфекции, т. е. избежать нагноения на месте сыпи. Для этой цели применяются различные антибактериальные средства для наружного применения. Это спиртовой раствор бриллиантового зеленого, водный раствор перманганата калия. Возможно применение антибактериальных мазей. Если температура держится выше 38, врач может назначить жаропонижающие препараты.
Сколько держится температура при ветрянке у ребенка? В классических случаях — до 5 дней. В случаях, если температура держится дольше, повышается более 38,5 и при резком ухудшении общего состояния, необходимо незамедлительно обратиться за врачебной помощью.
Взрослым, болеющим ветрянкой, помимо указанного выше лечения, врач может назначить противовирусные препараты. Больным прописывается постельный режим. Может ли быть ветрянка без температуры у взрослых? Нет, практически всегда это заболевание сопровождается высокими показателями градусника и плохим самочувствием.
Среди мер профилактики следует особо выделить своевременную изоляцию больных. Поэтому следует вызвать врача на дом, а не идти в поликлинику самим.
В наши дни существуют специальные вакцины от ветряной оспы, которые позволяют сформировать стойкий иммунитет и избежать заболевания.
Все сказанное выше справедливо для типичных форм течения ветряной оспы. Но встречаются еще и атипичные, которые протекают значительно тяжелее. Нередко они приводят к летальному исходу.
Самой легкой атипичной формой является рудиментарная. При ней высыпания не достигают своего полного размера, скудны, имеют вид едва заметных пузырьков.
У людей, страдающих от редких заболеваний кровеносной системы, может наблюдаться геморрагическая форма. Во время течения болезни сами пузыри наполняются кровянистым содержимым, при этом могут наблюдаться кровоизлияния на коже и слизистых. Могут появиться кровотечения из десен, носа. При подсыхании сыпи появляются черного цвета корочки, которые глубоко сидят в коже и нередко изъязвляются.
Возможна «буллезная» форма заболевания, когда, наряду с обычными пузырьками, на коже формируются крупные дряблые пузыри с тонкими стенками. При лопании они могут образовывать мокнущие, плохо заживающие раны.
При гангренозной форме наблюдаются некротические изменения кожи, для нее характерна тяжелая интоксикация организма и высокая летальность. К счастью, встречается она нечасто, и, как правило, у людей, чей иммунитет сильно ослаблен.
Генерализованная форма характеризуется повреждением внутренних органов и протекает крайне тяжело, зачастую приводит к летальному исходу.
Все описанные выше формы встречаются крайне редко, и развиваются на фоне других тяжелых заболеваний.
Как мы говорили выше, ветряная оспа у взрослых протекает тяжелее, чем у детей, и риск развития осложнений гораздо выше. Среди них можно выделить пневмонию, энцефалит, артрит, потерю или ухудшение зрения.
При пневмонии, как правило, резко повышается температура, появляется одышка, боли в груди. Возможен кашель с кровянистыми выделениями. Все это приходится на пик высыпаний на теле.
Энцефалит характеризуется ухудшением общего состояния, тошнотой, головной болью. Симптомы обычно начинаются с 5-15 дня течения заболевания.
Остальные осложнения встречаются крайне редко. Чтобы их избежать, необходимо обратиться к врачу, выполнять его предписания и следить за своим состоянием.
Итак, мы выяснили, сколько держится температура при ветрянке у ребенка, а сколько у взрослого. Нам стали известны способы заражения, симптомы и осложнения ветрянки. Кратко подытожим. У детей ветрянка протекает довольно легко, температура держится около 5 дней, возможны легкие случаи вообще без нее. Взрослыми заболевание переносится гораздо хуже. Часто наблюдается высокая температура при ветрянке, плохое самочувствие. Заболевание нередко сопровождается осложнениями. Лечение должен подобрать врач и в себя оно включает противовирусные и жаропонижающие препараты, при необходимости, и средства для предотвращения вторичной инфекции.
Повышение температуры тела — это абсолютно нормальное явление при ветряной оспе. Это свидетельствует о том, что организм защищается от вируса. Ветрянке всегда сопутствуют специфические высыпания на коже — красные пятнышки, которые спустя время превращаются в небольшие пузыри. Эти высыпания появляются не сразу, а в несколько этапов. На каждом этапе наблюдается поднятие температуры. Также родителям нужно контролировать, чтобы дети не чесали места высыпаний, иначе потом могут оставаться небольшие шрамы.
Существуют три формы протекания ветрянки:
При легкой форме случается так, что у детей температура не поднимается выше 37−37,5°C, и сохраняется она в среднем от одного до нескольких дней. Высыпания на теле практически отсутствуют или появляются в небольшом количестве. Как правило, легкой формой ветрянки болеют дети, которые не достигли 12 лет.

Тем не менее, чаще ветрянка у детей проходит в средней форме. В таком случае температура может достигать 38−38,5°C и остается такой от 2 до 4 дней. В основном высыпания локализуются на спине, груди и лице. Случается, что они затрагивают не только кожный покров, но и слизистые оболочки полости рта, глаз или горла. Примерно через 6−7 дней болезнь идет на спад и в конце на месте высыпаний остаются лишь небольшие пятнышки с засохшей корочкой. В течение некоторого периода эти корочки сами отпадут. Температура зависит от частоты высыпаний на коже. Такие вспышки высыпаний случаются раз в несколько дней.
Довольно часто ветрянка протекает в тяжелой форме. Температура держится в пределах 39−40°C на протяжении 7 дней. Она может повышаться еще до появления высыпаний. Тяжелая форма ветрянки чаще характерна для подростков и взрослых, так как у взрослого в это период происходят физические и гормональные изменения в организме. Иммунная система становится более уязвимой и ей не так легко бороться с вирусами. Взрослому человеку тяжелей переносить ветрянку из-за того, что иммунная система дает сильную ответную реакцию и болезнь проходит труднее.
Температура при ветряной оспе может сохраняться высокой до недели. Поэтому человек должен отдавать себе отчет, какую нагрузку эта «безобидная» болезнь оказывает на его организм. В первые дни появляется слабость, ухудшение самочувствия и потеря аппетита. К осложнениям можно отнести такие заболевания, как пневмония, артрит, потеря зрения и другие. В особо тяжелых случаях бывает риск летального исхода. Как правило, у старших людей несколько больше высыпаний и локализуются они в основном на спине и груди. Также можно наблюдать быстрое ухудшение общего состояния организма.
Прежде всего следует отметить, что не всегда бывает повышенная температура при ветрянке у детей. Если заболевание проходит в легкой форме, то и температура не превышает норму. Поэтому всегда обращайте внимание на то, какая форма протекания болезни у ребенка.
Распространенным заблуждением родителей являются попытки сбить температуру у ребенка, даже когда градусник показывает 37,5°C. Только при температуре в 38 °C в организме клетками вырабатывается интерферон — специальное вещество, которое помогает организму бороться с вирусом. Это естественный процесс в теле человека, в который не стоит вмешиваться без надобности. Более того, если начать давать ребенку жаропонижающие средства, это может привести к осложнениям. Если через неделю температура не понижается, необходимо срочно обратиться к врачу.
Конечно, в таких случаях все индивидуально и следует руководствоваться самочувствием ребенка. Если у него не наблюдается чрезмерная слабость, озноб или мышечная боль, то и прибегать к медицинским препаратам не стоит. Тем менее, родители должны всегда быть начеку и контролировать состояние ребенка.
Если температура у ребенка не спадает, можно воспользоваться таким препаратом, как «Панадол» или же парацетамол. «Панадол» — жаропонижающее средство, которое используется для лечения детей. Если температура сохраняется в течение 2−3 дней, нельзя принимать аспирин или анальгин, это может усугубить ход болезни. Аспирин при ветрянке может давать сильное осложнение на печень и ЦНС. Лучше проконсультироваться с лечащим педиатром о том, какой препарат принимать, ведь каждая болезнь протекает по-своему. Только он сможет назначить лечение. Также он скажет о том, сколько и как долго необходимо принимать препараты.

Так как у взрослых ветрянка проходит в более тяжелой форме, то заниматься самолечением строго запрещено. Врач может назначить лекарственные препараты, в основе которых лежит ибупрофен или парацетамол. Они помогут избавиться от лихорадки.
Подводя итог, необходимо сказать, что хоть нас часто и пугают таким ужасным заболеванием, как ветрянка, на самом деле она не столь опасна. Если температура сохраняется в пределах 38 °C, не стоит бить тревогу, организм сам в состоянии справиться с вирусом. Наличие крепкой иммунной системы ему в этом поможет. При правильном соблюдении правил и мер предосторожности можно избежать неприятных последствий и осложнений.
источник