Ожидание ребенка – это сложный, но одновременно и приятный период в жизни женщины. Срок вынашивания достаточно длинный, и риск заболеть крайне высок. Ситуация осложняется тем, что во время беременности нельзя использовать многие привычные и эффективные медицинские препараты для лечения. Действующие вещества проникают через гемоплацентарный барьер и могут навредить ребенку. Ветрянка считается детским заболеванием, но не все в раннем возрасте познакомились с этим недугом. Что будет, если заболеть ветрянкой во время беременности?
Нужно ли лечить ее и как заболевание матери отразится на будущем малыше?
Ветряная оспа – это острое заболевание, вызываемое вирусом варицелла-зостер. В детском возрасте оно проявляется как классическая ветрянка с образованием папул на теле. Они возникают хаотически, не затрагивают внутренние слои кожи и проходят, не оставляя рубцов. Во взрослом возрасте – это уже опоясывающий лишай. Папулы возникают локализовано на каком-либо участке тела.
Источником инфекции является больной человек. Восприимчивость к вирусу ветряной оспы уникальна. Она составляет 100%. То есть контакт беременной с ветрянкой – это обязательно заражение, если женщина не переболела этим заболеванием в детстве.
Болезнь проходит в 3 этапах:
- Инкубационный период – с момента заражения до первых проявлений. У пациентов в возрасте до 30 лет он составляет в среднем 2 недели. После 30 лет – до 3 недель.
- Продромальный период – начинается за 1-2 суток до появления первых папул.
- Период высыпания – появление сыпи. Длительность этого этапа от 7 до 9 дней.
Симптоматика заболевания зависит от возраста и индивидуальных особенностей пациента. Общие симптомы:
- повышение температуры;
- недомогание и симптомы интоксикации;
- боль в животе;
- через 2 суток появляется сыпь – по внешнему виду это красное пятно, затем образуется волдырь с жидким содержимым.
Эпизоды появления сыпи повторяются в течение 4–5 дней.
У взрослых пациентов симптоматика ветрянки подобна детской, но количество волн сыпи гораздо больше. Заболевание сопровождается сильнейшей интоксикацией, обратное развитие высыпаний начинается позже, чем у детей. Папулы всегда наполнены гнойным содержимым. Вероятность развития бактериальной инфекции или других осложнений – пневмонии, энцефалита – у взрослых пациентов крайне велика.
Во время периода ожидания ребенка иммунитет у женщины снижается. Это необходимо для того, чтобы организм не отторгал будущего малыша.
Если в детстве женщина переболела ветряной оспой, то второй раз она не заболеет. В крови уже присутствуют необходимые антитела, которые защищают ее и будущего ребенка.
У тех 5–6% женщин, которые не болели ветрянкой в детском возрасте, существует риск инфицирования вирусом варицелла-зостер. Ветрянка и беременность совместимы, и врачи не рекомендуют делать аборт.
Риски для женщины и плода меняются в зависимости от срока гестации:
- Срок до 20 недель – угроза развития осложнений для ребенка составляет всего 5%. В таких случаях выявляется врожденный синдром ветряной оспы. Он выражается в нарушении функций коры головного мозга, атрофии конечностей, параличах, судорожных состояниях, рубцовых изменениях на кожных покровах.
- После 20 недель – риск снижается до 2%. В любом случае при ветрянке во время беременности показано УЗИ и дополнительные исследования. В обязательном порядке проводится амниоцентез – забор околоплодной жидкости. Это позволит выявить генетические и хромосомные аномалии у будущего ребенка и оценить дальнейшие риски. Кроме этого, рекомендуется пройти кордоцентез – забор пуповинной крови у ребенка.
- Если беременная заболела ветрянкой за 7–10 дней до родоразрешения, то у ребенка развивается неонатальная ветряная оспа. Это состояние опасно своими осложнениями – энцефалитом, воспалительными заболеваниями печени и дыхательных путей.
Диагностика ветрянки у беременных основывается на осмотре и опросе пациентки. Особое внимание уделяют переболевшим женщинам. Обязательно проводится внеплановое УЗИ для определения пороков развития у будущего малыша. Если на обследовании врач определил типичные для вируса патологические изменения у плода, то рекомендуется провести анализ околоплодной жидкости.
Каковы бы ни были результаты обследования, ветрянка при беременности на ранних сроках не является абсолютным показанием для аборта.
Ветряная оспа у беременных женщин лечится так же, как у детей. Высыпания обрабатываются раствором бриллиантового зеленого или фукорцином. Обязателен постельный режим, отсутствие тяжелой пищи, достаточное количество воды. При легкой форме не рекомендовано использовать противовирусные препараты.
При тяжелом течении болезни назначают противовирусный препарат Ацикловир во 2 и 3 триместре беременности. При крайне тяжелой форме показано использование препарата в 1 триместре. Лекарственное средство вводят внутривенно или внутримышечно по 10 мг на 1 кг массы тела 3 раза в сутки. Длительность курса составляет 10 дней.
Если беременная заболевает ветрянкой перед предполагаемыми родами, ее следуют поместить в лечебное учреждение. Задача в это время – максимально отстрочить начало родов. На 5–6 день после начала высыпаний начинают формироваться специфические антитела и через пуповину передаются малышу.
Если же отстрочить роды не удалось, то сразу же после появления на свет ребенку вводят WZ-иммуноглобулин. Если у женщины папулы локализованы на половых органах, то решается вопрос о проведении кесарева сечения.
После родов женщина должна быть изолирована. В период до 2 недель младенца наблюдают врачи, даже если признаков инфицирования нет. Если же заражение произошло, малышу назначают противовирусные препараты из расчета 5 мг на 1 кг веса каждые 8 часов в виде капель или внутримышечно.
Осложнения после ветрянки у беременных встречаются редко. Гораздо чаще страдает нерожденный ребенок. В 5% случаев развивается фертальный ветряночный синдром. Если заражение произошло за 10 суток до родов, у младенца развивается неонатальная ветряная оспа.
Признаки фертального синдрома:
- нарушение целостности кожного покрова – шрамы, полное отсутствие кожи;
- нарушения симметрии скелета – односторонняя атрофия или гипотрофия конечностей, лишние пальцы на руках или ногах, косолапость;
- различные нарушения в центральной нервной системе;
- патологии развития глазного нерва, катаракта;
- внутриутробная задержка развития. Подробнее о профилактике внутриутробной задержки развития→
25% детей с врожденным ветряночным синдромом погибают в первые дни после появления на свет.
Неонатальная ветряная оспа развивается у ребенка сразу же после рождения. Симптоматика проявляется в первые 10–12 дней после родов.
Прогноз течения неблагоприятный, так как иммунитет еще не в состоянии бороться с вирусом. В 20–30% случаев заражения оканчиваются смертью ребенка из-за появления участков некроза на внутренних органах. В 20–50% случаев развиваются различные осложнения.
Но если мама заболела за 3 недели до родов, ее организм успевает выработать и передать антитела ребенку. В этом случае прогноз благоприятный и заболевание, если оно проявилось, проходит в легкой форме.
Все профилактические мероприятия делятся на:
- самостоятельные – проводятся без консультации врача;
- специфические – с использованием лекарственных препаратов.
Что можно и нужно делать самостоятельно? При планировании беременности уточнить у родственников, болели ли вы ветрянкой в детстве. Если ответ положительный, то беспокоиться вам не о чем.
В противном случае врачи рекомендуют пройти вакцинацию против ветряной оспы еще до предполагаемой беременности. Но если вакцина введена уже во время ожидания ребенка, это не является показанием для аборта.
Если же зачатие произошло, женщине нужно избегать посещения детских поликлиник и больниц. Кроме этого, обязательно нужно соблюдать элементарные правила гигиены.
Для прививки используется живая вакцина Окавакс или Варилриск. Они рассчитаны на плановую и экстренную вакцинацию. Если прививка делается на этапе планирования беременности, то зачатие должно произойти только через 3 месяца после введения живой вакцины.
Реакции на препарат в месте введения редко бывают тяжелыми. Возможно возникновение очагов сыпи в течение нескольких дней после прививки.
После контакта беременной женщины и больного ветряной оспой проводят следующие действия:
- Обязательно ставится в известность участковый гинеколог.
- Проводится экстренная вакцинация в период от 72 до 96 часов после контакта.
- Вводятся иммуноглобулины варицеллон внутримышечно и варитект внутривенно. Это следует сделать в течение 3 суток после вероятного заражения.
- Если срок беременности составляет 37 недель и больше, то необходимы мероприятия по торможению родовой деятельности. Следует решить вопрос о возможном оперативном родоразрешении.
Мы привыкли относиться к ветрянке, как к безобидному детскому заболеванию. Но в условиях сниженного иммунитета, а беременность относится к таким состояниям, опасен любой вирус.
Если вы не переболели ветрянкой в детстве, следует принять все меры предосторожности еще на стадии планирования беременности.
Автор: Марина Романенко,
специально для Mama66.ru
Ветряная оспа при беременности, как и любое инфекционное заболевание, несет в себе опасность для будущей матери и плода. 1 триместр важен для плода, так как в этот период происходит формирование органов и систем, поэтому заражение может спровоцировать самопроизвольный выкидыш из-за того, что плацента не сформирована. Заражение ветрянкой во 2 триместре не несет в себе опасности для плода, так как сформированная плацента не пропускает вирус. Опасность представляет ветрянка после 36-ой недели беременности из-за того, что не происходит формирование иммунитета. Это чревато развитием врожденной ветрянки у ребенка. Если женщина не болела ветряной оспой, необходимо до наступления беременности пройти вакцинацию. Только прививка способна защитить и мать, и ребенка от инфекции.
источник
Большинство женщин переболевших в детстве ветряной оспой не подвержены инфицированию, к детородному возрасту до 10% остаются восприимчивыми к вирусу. Хотя за счет плохой экологии, сниженного иммунитета риск возрастает, поэтому многие женщины стараются в рамках планирования беременности перед зачатием пройти вакцинацию. Однако если вы недавно перенесли данное заболевание, то логично возникает вопрос, когда возможна беременность после ветрянки, и как может отразиться перенесенная инфекция на здоровье малыша.
Возбудителем данного заболевания является ДНК вирус группы герпеса. Несмотря на то что многие относят болезнь к «детским», по данным статистики, в репродуктивном возрасте около 8% населения остаются незащищенными перед инфекцией.
Вирус передается воздушно-капельным путем, инкубационный период составляет 15-25 дней. С момента распространения инфекции по организму до появления ярко выраженной сыпи по телу проходит 2-3 дня.
Беременные болеют ею не чаще остальных людей, но риск осложнений у будущих мам выше. Поэтому большинство женщин стараются переболеть перед зачатием или пройти вакцинацию, чтобы беременность после ветрянки была максимально безопасной для будущего ребенка.
Врачи советуют заниматься вопросом планирования после вакцинации от вируса. Однако если инфицирование уже произошло, то сколько нельзя беременеть после ветрянки лучше узнать у лечащего врача. Воздержание от зачатия обусловлено не только для того, чтобы в организме перестали функционировать живые угнетенные вирусы, но, и чтобы в теле матери сформировалась полноценная защитная реакция. Специалисты рекомендуют, чтобы не возникала беременность после ветрянки хотя бы 25-30 дней.
Особенность того, что врачи советуют выждать некоторый период, заключается в том, что при первичной виремии – явлении проникновения инфекции в кровь, вирус курсирует по всему телу через кровь и лимфу. Это происходит в процессе инкубационного периода.
Вторичный этап виремии формируется на 15 сутки после инфицирования, в это время станет очень заметна сыпь и раздражения на коже.
Когда подсохнет последнее высыпание на воспаленном теле, пострадавший уже не заразный. Это говорит о том, что в крови и других жидкостях в организме нет вирусной инфекции. Значит, у женщины выработался иммунитет, и теперь зачатие будет совершенно безопасным.
Чтобы точно ответь на вопросы через сколько можно беременеть после ветрянки лучше проконсультироваться с лечащим врачом.
Планирование беременности и ветрянка сложные процессы, если не заниматься вопросом вплотную они могут обернуться печальными последствиями. Зачатие уже можно начать сразу после того, как исчезла сыпь на теле. Это допустимо, когда заболевание прошло в стандартной форме, без дополнительных осложнений.
Если же к вирусу присоединилась бактерицидная инфекция, и в течение терапии были назначены антибиотики, зачатие рекомендуют спустя месяц после полного выздоровления и отмены сильнодействующих препаратов.
Планирование беременности и ветрянка – важные вопросы, которые ни в коем случае нельзя игнорировать. Но несмотря на то что врачи разрешают планирование сразу после исчезновения корочки на волдырях, в это время организм женщины еще слишком слаб, он истощен инфекцией. Поэтому для полноценно здоровой мамы и малыша рекомендуют восстановить силы, обогатить организм витаминами, минералами, а затем продолжать зачатие.
Итак, когда можно беременеть после ветрянки зависит от общих показателей состояния здоровья женщины, течения заболевания, медикаментов, используемых для терапии. Чтобы обезопасить себя и малыша от негативных последствий опытные врачи рекомендуют планировать беременность спустя хотя бы 3-4 месяца.
источник
Ветрянка – детская болезнь. Довольно неприятная, но не смертельная. Последствий от неё никаких, кроме щербинок на теле. Но если взрослому мужчине переболеть ветрянкой, то какие могут быть последствия для него? Может ли наступить бесплодие?
Течение ветрянки у взрослого мужчины
Все врачи согласны с тем, что ветрянка у взрослого человека, а особенно у мужчины, протекает в более сложной форме, чем у детей. Эта болезнь сопровождается резким повышением температуры тела, высыпаниями. К тому же, у взрослого человека, высыпания могут «пройтись» не одной волной, как у ребёнка, а несколько. Это осложняет лечение болезни.
Многие думают, что после этой болезни у мужчин развивается бесплодие. Однако врачи утверждают, что бесплодие у мужчин никак не связано с этой детской болезнью.
В отличие от другой детской болезни, эпидемического паротита (в народе «свинки»), ветряная оспа у взрослых мужчин не может угрожать мужской способности к зачатию ребёнка. Дело в том, что эта болезнь не поражает мужские половые железы.
Сама болезнь не является причиной бесплодия у мужского населения. Этот побочный эффект могут вызвать препараты, которые используются для лечения. Хотя каких-то особенных лекарств врачи не прописывают, но при ослабленном иммунитете, они могут на некоторое время вывести мужскую репродуктивную систему из строя.
Это не означает, что после болезни, мужчина никогда не сможет зачать ребёнка. Просто на некоторое время после лечения может снизиться количество эякулята и его качество. Это называется «временное бесплодие у мужчин». Врачи рекомендуют использовать различные средства контрацепции в течение 3-ёх месяцев после болезни. Именно столько времени нужно организму, чтобы выработать новую, здоровую сперму.
Зачатие после ветрянки
Конечно, зачатие после ветрянки вполне возможно. Но лучше всего отложить это процесс на некоторое время. Сначала организму нужно восстановиться после болезни и лекарственных средств. Лучше всего пропить курс поливитаминов для повышения иммунитета. Взрослые хуже переносят такую детскую болезнь, как ветрянка, поэтому и времени на восстановление нужно больше.
Врачи рекомендуют некоторое время после болезни использовать различные методы предохранения от беременности. По истечении 3-ёх месяцев, мужчине, желательно, сдать спермограмму. Она покажет, насколько восстановилась репродуктивная функция у мужчины, есть ли сбои в структуре сперматозоидов и скорости из перемещения.
Если такие показатели наблюдаются в анализе, то врач посоветует, какие меры необходимо предпринять для успешного зачатия. Возможно, организм ещё не восстановился после болезни и 3 месяца ему мало. А возможно, это последствия приёма препаратов. Обязательно нужно сообщить врачу, какие именно лекарства больной принимал во время болезни, возможно у них есть длительные побочные эффекты.
Если «временное бесплодие» является побочным эффектом приёма лекарственных препаратов, то не стоит переживать. Скоро и оно исчезнет. Просто для восстановления организму понадобилось немного больше времени ия. Ничего страшного в этом нет!
Не стоит путать ветряную оспу со свинкой. Свинка влияет на половые железы, ветряная оспа – нет. Это две абсолютно разные болезни. Общее у них только одно – они обе детские и переносятся взрослыми намного сложнее. Ветряная оспа не приводит к снижению мужской фертильности и никак не влияет на мужскую способность к зачатию детей. В каком бы возрасте мужчина не переболел!
источник
Ветряная оспа (Варицелла) или как ее привыкли назвать люди ветрянка относится к так называемым детским болезням. Потому что абсолютное большинство заболевших этой болезнью — дети.
Перенеся это заболевание в детском возрасте, человек формирует стойкий иммунитет и забывает об этом недуге до появления у него потомства. Но есть категория людей, которых в детстве эта болезнь обошла стороной. Если это женщина, то перед зачатием ей стоит узнать о том, чем грозит ветрянка при беременности и как ее можно избежать.

У взрослых болезнь протекает чаще всего с массивными очень зудящими высыпаниями, высокой температурой и признаками общей интоксикации, дети переносят ее значительно легче. Сыпь везикулопаппулезная (пузырьково-узелковая), захватывает практически все тело и лицо.
Если ветряной оспой заболела женщина в положении — это не рассматривается врачами, как повод к искусственному прерыванию беременности. Тем не менее, желательно избежать инфицирования, потому что любая вирусная инфекция, особенно сопровождающая высокой температурой может нанести ущерб развитию плода.
Для беременной женщины эта инфекция протекает так же как и вне гестационного периода. Герпесвирусные инфекции, несмотря на все имеющиеся разработки, остаются малоконтролируемыми. Конечно, схема их лечение для будущих мам несколько отличается от терапии лиц вне гестации. Но не очень существенно.
Для беременных основная сложность заключается в том, что высыпания вызывают сильнейший зуд, а многие антигистаминные средства, особенно первого поколения, которые эффективно помогут победить дискомфорт, запрещены во время беременности. Как и у всех взрослых эта болезнь у будущих мам протекает с ломотой в области поясницы и слабостью.
Опасна ли ветряная оспа для развивающего в утробе матери малыша? Болезнь матери в гестационном периоде имеет потенциальную угрозу для плода. На ранних сроках в период эмбриогенеза это может привести:
- к нарушениям при закладке основных органов и систем ребенка и их врожденным аномалиям;
- отставанию в развитии зародыша.
В 1 триместр и начало 2-го триместра опасен не столько сам вирус, сколько гипертермия, которую он может вызвать. У беременных лихорадочный период может длиться до 10 дней и температура при обильных высыпаниях достигает высоких цифр. Это может привести:
- к аномалиям развития глаз (микрофтальмии);
- дефектам челюсти;
- микроцефалии;
- синдактилии (сращению пальцев);
- недоразвитию конечностей;
- порокам сердца;
- нарушениям формирования ЦНС.
Ухудшение реологических свойств крови под влиянием высокой температуры может стать причиной образования тромбов в мелких сосудах формирующейся плаценты и выкидышу. Ради справедливости следует упомянуть, что риск развития таких осложнений не более 1%.
На сроке в 20-36 недель риск заражения для ребенка не превышает 2%. Во 2 триместре и начале последнего триместра основным риском остается гипоксия, которая может развиться в результате нарушения работы системы матка-плацента-плод. Следствиями гипоксии могут быть:
- нарушение развития плода;
- внутриутробная его гибель;
- нарушения созревания нервной системы, что приводит в дальнейшем к отставанию развития.
В конце 3 триместра последствия для ребенка близки к нулю, если заражение не пришлось на предродовой период. Для плода это может закончится внутриутробным заражением, когда вирус уже проник в его организм, а мама не успела в нужном количестве выработать антитела и снабдить ими свое чадо.
В этом случае ребенок рождается с врожденной инфекцией, которую переносит очень тяжело. Последствия для ребенка в этом случае могут быть достаточно тяжелыми, это и отставание в развитии, и серьезные патологии ЦНС. Такого сценария, конечно же, лучше избежать.
Лечение этого заболевания в основном симптоматическое, в качестве противовирусного средства может быть назначен Ацикловир, если врач сочтет это необходимым. Высыпания обрабатывают бриллиантовым зеленым. Может быть рассмотрен вариант введения готовых антител к этому вирусу в виде иммуноглобулина.
Чтобы избежать всех описанных ужасов во время беременности, женщинам не перенесшим в детстве вирус Варицелла-Зостер, рекомендуется на этапе подготовки к зачатию сделать прививку от этой болезни. Прививка делается за 3 месяца до планируемой беременности.
Тем, кто же кто не знает, была ли у нее ветрянка можно сдать анализ крови с целью выявить антитела к вирусу. Если антитела есть все нормально, бояться нечего, если они не обнаружены — можно привиться.
Тем же, кто попал в когорту беременных неожиданно, и не имеет иммунитета к вирусу Варицеллы, нужно постараться не контактировать с больными. Прививаться уже поздно, нужно постараться не заболеть. Если же контакт с больным человеком был, то нужно сообщить об этом врачу и контролировать свое состояние.
источник
Ожидание ребенка – это сложный, но одновременно и приятный период в жизни женщины. Срок вынашивания достаточно длинный, и риск заболеть крайне высок. Ситуация осложняется тем, что во время беременности нельзя использовать многие привычные и эффективные медицинские препараты для лечения. Действующие вещества проникают через гемоплацентарный барьер и могут навредить ребенку. Ветрянка считается детским заболеванием, но не все в раннем возрасте познакомились с этим недугом. Что будет, если заболеть ветрянкой во время беременности?
Нужно ли лечить ее и как заболевание матери отразится на будущем малыше?
Ветряная оспа – это острое заболевание, вызываемое вирусом варицелла-зостер. В детском возрасте оно проявляется как классическая ветрянка с образованием папул на теле. Они возникают хаотически, не затрагивают внутренние слои кожи и проходят, не оставляя рубцов. Во взрослом возрасте – это уже опоясывающий лишай. Папулы возникают локализовано на каком-либо участке тела.
Источником инфекции является больной человек. Восприимчивость к вирусу ветряной оспы уникальна. Она составляет 100%. То есть контакт беременной с ветрянкой – это обязательно заражение, если женщина не переболела этим заболеванием в детстве.
Болезнь проходит в 3 этапах:
- Инкубационный период – с момента заражения до первых проявлений. У пациентов в возрасте до 30 лет он составляет в среднем 2 недели. После 30 лет – до 3 недель.
- Продромальный период – начинается за 1-2 суток до появления первых папул.
- Период высыпания – появление сыпи. Длительность этого этапа от 7 до 9 дней.
Симптоматика заболевания зависит от возраста и индивидуальных особенностей пациента. Общие симптомы:
- повышение температуры;
- недомогание и симптомы интоксикации;
- боль в животе;
- через 2 суток появляется сыпь – по внешнему виду это красное пятно, затем образуется волдырь с жидким содержимым.
Эпизоды появления сыпи повторяются в течение 4–5 дней.
У взрослых пациентов симптоматика ветрянки подобна детской, но количество волн сыпи гораздо больше. Заболевание сопровождается сильнейшей интоксикацией, обратное развитие высыпаний начинается позже, чем у детей. Папулы всегда наполнены гнойным содержимым. Вероятность развития бактериальной инфекции или других осложнений – пневмонии, энцефалита – у взрослых пациентов крайне велика.
Во время периода ожидания ребенка иммунитет у женщины снижается. Это необходимо для того, чтобы организм не отторгал будущего малыша.
Если в детстве женщина переболела ветряной оспой, то второй раз она не заболеет. В крови уже присутствуют необходимые антитела, которые защищают ее и будущего ребенка.
У тех 5–6% женщин, которые не болели ветрянкой в детском возрасте, существует риск инфицирования вирусом варицелла-зостер. Ветрянка и беременность совместимы, и врачи не рекомендуют делать аборт.
Риски для женщины и плода меняются в зависимости от срока гестации:
- Срок до 20 недель – угроза развития осложнений для ребенка составляет всего 5%. В таких случаях выявляется врожденный синдром ветряной оспы. Он выражается в нарушении функций коры головного мозга, атрофии конечностей, параличах, судорожных состояниях, рубцовых изменениях на кожных покровах.
- После 20 недель – риск снижается до 2%. В любом случае при ветрянке во время беременности показано УЗИ и дополнительные исследования. В обязательном порядке проводится амниоцентез – забор околоплодной жидкости. Это позволит выявить генетические и хромосомные аномалии у будущего ребенка и оценить дальнейшие риски. Кроме этого, рекомендуется пройти кордоцентез – забор пуповинной крови у ребенка.
- Если беременная заболела ветрянкой за 7–10 дней до родоразрешения, то у ребенка развивается неонатальная ветряная оспа. Это состояние опасно своими осложнениями – энцефалитом, воспалительными заболеваниями печени и дыхательных путей.
Диагностика ветрянки у беременных основывается на осмотре и опросе пациентки. Особое внимание уделяют переболевшим женщинам. Обязательно проводится внеплановое УЗИ для определения пороков развития у будущего малыша. Если на обследовании врач определил типичные для вируса патологические изменения у плода, то рекомендуется провести анализ околоплодной жидкости.
Каковы бы ни были результаты обследования, ветрянка при беременности на ранних сроках не является абсолютным показанием для аборта.
Ветряная оспа у беременных женщин лечится так же, как у детей. Высыпания обрабатываются раствором бриллиантового зеленого или фукорцином. Обязателен постельный режим, отсутствие тяжелой пищи, достаточное количество воды. При легкой форме не рекомендовано использовать противовирусные препараты.
При тяжелом течении болезни назначают противовирусный препарат Ацикловир во 2 и 3 триместре беременности. При крайне тяжелой форме показано использование препарата в 1 триместре. Лекарственное средство вводят внутривенно или внутримышечно по 10 мг на 1 кг массы тела 3 раза в сутки. Длительность курса составляет 10 дней.
Если беременная заболевает ветрянкой перед предполагаемыми родами, ее следуют поместить в лечебное учреждение. Задача в это время – максимально отстрочить начало родов. На 5–6 день после начала высыпаний начинают формироваться специфические антитела и через пуповину передаются малышу.
Если же отстрочить роды не удалось, то сразу же после появления на свет ребенку вводят WZ-иммуноглобулин. Если у женщины папулы локализованы на половых органах, то решается вопрос о проведении кесарева сечения.
После родов женщина должна быть изолирована. В период до 2 недель младенца наблюдают врачи, даже если признаков инфицирования нет. Если же заражение произошло, малышу назначают противовирусные препараты из расчета 5 мг на 1 кг веса каждые 8 часов в виде капель или внутримышечно.
Осложнения после ветрянки у беременных встречаются редко. Гораздо чаще страдает нерожденный ребенок. В 5% случаев развивается фертальный ветряночный синдром. Если заражение произошло за 10 суток до родов, у младенца развивается неонатальная ветряная оспа.
Признаки фертального синдрома:
- нарушение целостности кожного покрова – шрамы, полное отсутствие кожи;
- нарушения симметрии скелета – односторонняя атрофия или гипотрофия конечностей, лишние пальцы на руках или ногах, косолапость;
- различные нарушения в центральной нервной системе;
- патологии развития глазного нерва, катаракта;
- внутриутробная задержка развития. Подробнее о профилактике внутриутробной задержки развития→
25% детей с врожденным ветряночным синдромом погибают в первые дни после появления на свет.
Неонатальная ветряная оспа развивается у ребенка сразу же после рождения. Симптоматика проявляется в первые 10–12 дней после родов.
Прогноз течения неблагоприятный, так как иммунитет еще не в состоянии бороться с вирусом. В 20–30% случаев заражения оканчиваются смертью ребенка из-за появления участков некроза на внутренних органах. В 20–50% случаев развиваются различные осложнения.
Но если мама заболела за 3 недели до родов, ее организм успевает выработать и передать антитела ребенку. В этом случае прогноз благоприятный и заболевание, если оно проявилось, проходит в легкой форме.
Все профилактические мероприятия делятся на:
- самостоятельные – проводятся без консультации врача;
- специфические – с использованием лекарственных препаратов.
Что можно и нужно делать самостоятельно? При планировании беременности уточнить у родственников, болели ли вы ветрянкой в детстве. Если ответ положительный, то беспокоиться вам не о чем.
В противном случае врачи рекомендуют пройти вакцинацию против ветряной оспы еще до предполагаемой беременности. Но если вакцина введена уже во время ожидания ребенка, это не является показанием для аборта.
Если же зачатие произошло, женщине нужно избегать посещения детских поликлиник и больниц. Кроме этого, обязательно нужно соблюдать элементарные правила гигиены.
Для прививки используется живая вакцина Окавакс или Варилриск. Они рассчитаны на плановую и экстренную вакцинацию. Если прививка делается на этапе планирования беременности, то зачатие должно произойти только через 3 месяца после введения живой вакцины.
Реакции на препарат в месте введения редко бывают тяжелыми. Возможно возникновение очагов сыпи в течение нескольких дней после прививки.
После контакта беременной женщины и больного ветряной оспой проводят следующие действия:
- Обязательно ставится в известность участковый гинеколог.
- Проводится экстренная вакцинация в период от 72 до 96 часов после контакта.
- Вводятся иммуноглобулины варицеллон внутримышечно и варитект внутривенно. Это следует сделать в течение 3 суток после вероятного заражения.
- Если срок беременности составляет 37 недель и больше, то необходимы мероприятия по торможению родовой деятельности. Следует решить вопрос о возможном оперативном родоразрешении.
Мы привыкли относиться к ветрянке, как к безобидному детскому заболеванию. Но в условиях сниженного иммунитета, а беременность относится к таким состояниям, опасен любой вирус.
Если вы не переболели ветрянкой в детстве, следует принять все меры предосторожности еще на стадии планирования беременности.
Автор: Марина Романенко,
специально для Mama66.ru
Ветряная оспа при беременности, как и любое инфекционное заболевание, несет в себе опасность для будущей матери и плода. 1 триместр важен для плода, так как в этот период происходит формирование органов и систем, поэтому заражение может спровоцировать самопроизвольный выкидыш из-за того, что плацента не сформирована. Заражение ветрянкой во 2 триместре не несет в себе опасности для плода, так как сформированная плацента не пропускает вирус. Опасность представляет ветрянка после 36-ой недели беременности из-за того, что не происходит формирование иммунитета. Это чревато развитием врожденной ветрянки у ребенка. Если женщина не болела ветряной оспой, необходимо до наступления беременности пройти вакцинацию. Только прививка способна защитить и мать, и ребенка от инфекции.
источник
70% жителей планеты успевает переболеть ветряной оспой в раннем детстве (до семи лет). В этом возрасте инфекция протекает быстро, в легкой форме, после ее завершения у человека формируется пожизненный иммунитет к повторному заражению. Остальные 30% входят в группу риска, они могут инфицироваться в любом возрасте. Чем старше человек, тем тяжелее он переносит атаку вируса. Ветрянка и беременность – повод для больших беспокойств. Каждая женщина, планирующая стать матерью, должна знать, в чем заключается опасность, как можно оградить себя и своего будущего малыша от необратимых последствий.
Возбудителем ветряной оспы является вирус Varicella Zoster (человеческий герпес третьего типа). Попадая в организм, он вызывает появление симптомов интоксикации и пятнисто-папулезной сыпи. У взрослых развитие инфекции (инкубационный период, продромальный период, время появление на теле характерных высыпаний, наступление выздоровления) затягивается. Если ребенок в возрасте от 3 до 6 лет болеет ветрянкой в среднем 15-20 дней, у взрослых болезнь может растягиваться на полтора месяца.
За это время вирус способен принести непоправимый вред здоровью. Если клеточный паразит вместе с кровотоком попадает в сердце, печень, поражает ткани легких, то возникают осложнения, угрожающие жизни. Так, например, при ветряночной пневмонии у беременных и у новорожденных детей смертность наступает в 50% случаях. Каждый второй больной умирает. Предотвращение подобных сценариев – ответственность, которая ложится на плечи женщины, планирующей стать матерью. Она должна точно знать, болела в детстве ветрянкой или нет.
Выяснить это можно, двигаясь в нескольких направлениях:
- Проще всего расспросить родителей, старших родственников, они должны знать, какими инфекциями в детстве болел их ребенок.
- Если такой возможности нет, нужно изучить записи в своей медицинской карте. У многих она хранится дома, в ней отмечаются все болезни, которыми ранее болел человек.
- Часто бывает так, что родных старшего поколения уже нет в живых, или они не помнят о том, что было в далеком прошлом, медицинские карты теряются при переездах, поэтому, вернее всего сдать анализ на ветрянку. У переболевшего человека к инфекции формируется иммунитет. После болезни вирус никуда не исчезает, он проникает в корешки спинномозговых нервов, впадает в латентную форму и сохраняется там пожизненно. Иммунитет контролирует его количество при помощи антител. Они находятся в крови. Их наличие у женщины, которая планирует стать матерью, защитит ее в течение беременности от повторного заражения. Их отсутствие должно заставить предпринять шаги, способные помочь свести риски инфицирования к минимуму.
Выяснить, есть антитела или нет, помогает ИФА (иммуноферментный анализ). Его можно сделать в поликлинике или в частном диагностическом центре. При его проведении берут кровь из вены. Из нее удаляют все ферменты, получают сыворотку. Ее смешивают с особым составом, в котором есть клетки живого вируса. И если в крови присутствуют антитела, реакция это покажет. На руки выдаются результаты с записью «обнаружено/не обнаружено».
При отрицательном ответе у женщины еще до беременности есть шанс пойти в поликлинику и сделать прививку от ветрянки. Она поможет предотвратить возможность заражения в период беременности. Прививать живую вакцину можно не позднее, чем за три месяца до предполагаемого зачатия. Это идеальный вариант. Но не все женщины пользуются такой возможностью. Поэтому медицине известны случаи развития ветрянки при беременности.
Вероятность инфицирования при беременности высока, особенно в сезоны пиков вспышек инфекции (осень-зима). Вероятность заражения увеличивается тогда, когда в семье есть дети, посещающие детские сады. В группе риска женщины, не болевшие раньше ветрянкой, работающие в детских дошкольных учреждениях, интернатах, инфекционных отделениях больницы. До декретного отпуска они вынуждены ходить на работу и каждый день рискуют заразиться.
Если в доме у старшего ребенка будет ветряная оспа, мама, ухаживающая за ним, обязательно «подхватит» инфекцию. Вирус передается воздушно-капельным путем, контагиозность составляет 100%. Больной становится заразным еще до появления первых симптомов, поэтому меры предосторожности использовать не представляется возможным. Беременные женщины болеют ветрянкой тяжело.
В период вынашивания ребенка иммунитет будущей мамы работает по-другому, организм искусственно снижает защитные силы, таким образом предотвращается отторжение плода. Вот почему, если беременная заболела на раннем сроке беременности, инфекция у нее проявляется более ярко. Ее развитие сопровождается высокой температурой, сильной интоксикацией, появлением на теле обильной сыпи. Намного чаще в первые недели беременности развиваются атипичные формы инфекции, те из них, которые и вызывают наиболее опасные осложнения. Ветряночная пневмония диагностируется при таких ситуациях в 30% случаях. Риск развития дыхательной недостаточности напрямую зависит от «возраста» плода: чем выше гестационный срок, тем выше вероятность.
Распознать течение ветряной оспы несложно. Она имеет довольно характерные симптомы. Ее первые проявления появляются тогда, когда заканчивается инкубационный период (на 10-21 день с момента заражения) и начинается продромальный этап развития инфекции. Вирус в это время попадает в кровь, вместе с ним в основное русло проникает большое количество токсинов – продуктов жизнедеятельности клеточного паразита. Они вызывают отравление, поэтому больная испытывает сильное недомогание, у нее поднимается температура тела, болит голова. Ее может постоянно подташнивать, бывают и разовые приступы рвоты.
Длится такое состояние два-три дня, после этого на корпусе, в верхней части туловища появляются первые высыпания. Они свидетельствуют о том, что вирус добрался до клеток эпителия. Он поражает их избирательно. Сначала участок кожи, на котором будет формироваться будущая папула, краснеет, отекает, потом в самой сердцевине образуется небольшой узелок. В течение суток он заполняется мутноватой жидкостью, потом еще через сутки-двое лопается, содержимое выливается наружу. На месте папулы образуется открытая ранка, она быстро затягивается и покрывается корочкой. Под ней протекают естественные процессы заживления эпидермиса. Если их не нарушать (не сдирать преждевременно корку), после ветрянки на теле не останется никаких следов.
Формирование сыпи происходит волнообразно: одни везикулы уже вскрываются и затягиваются, другие только начинают образовываться. За период развития инфекции может произойти две-три такие волны. На пике каждой будут отмечаться самые высокие показатели температуры тела. Чем больше высыпаний на теле, тем выше показатели градусника. Подобные процессы и являются самыми характерными симптомами ветряной оспы. Наличие ложного полиформизма на фоне повышения температуры тела, формирование элементов сыпи в три этапа (покраснение кожи-узелок-везикула) позволяют врачам ставить диагноз без проведения лабораторных анализов.
При легкой форме болезни сыпь на теле появляется в течение двух-трех дней. У беременных женщин (особенно в начале беременности) все этапы развития инфекции из-за ослабления иммунитета затягиваются.
На первом триместре нежелательна любая инфекция: в первые двенадцать недель происходит закладка всех тканей и органов будущего малыша. Плацента еще не успевает сформироваться, поэтому не может защитить плод от клеточного паразита. Если развивается внутриутробная ветрянка, в большинстве случаев это заканчивается выкидышем или замершей беременностью. Если плод после этого продолжает развиваться, ребенок появляется с тяжелыми уродствами. Чаще всего рождаются детки с недоразвитыми конечностями, с поражением центральной нервной системы, органов зрения. Увидеть наличие патологии позволяет УЗИ, проведенное во втором триместре, тогда, когда прервать беременность становится возможным только при искусственно вызванных родах. Такие испытания тяжело переносит любая женщина. Вот почему медики настоятельно рекомендуют не болевшим ранее обязательно прививаться.
Если женщина заболела ветрянкой во втором триместре или в начале третьего, волноваться не стоит. К этому времени уже полностью формируется плацента, она надежно защищает малыша даже в том случае, если его будущая мама переносит ветрянку в тяжелой форме. В третьем триместре необходимо быть крайне осторожным, особенно тогда, когда его середина переваливает во вторую половину. Ветрянка – серьезное испытание для женщин, у которых срок беременности составляет 36 недель. Риски увеличиваются по мере приближения срока деторождения.
Организм будущей мамы не успевает до родоразрешения сформировать иммунитет, женщина способна заразить малыша еще в утробе, при родах или в первые дни сразу же после рождения. В этом случае педиатры, обследуя новорожденного, поставят диагноз «врожденная ветрянка». Инфекция у грудничков протекает всегда тяжело, она вызывает появление сыпи не только на теле, но и на всех слизистых оболочках, поражаются и внутренние органы, центральная нервная система в том числе. Как уже было сказано выше, каждый второй младенец при таком диагнозе погибает. Вот почему нельзя переносить ветрянку на поздних сроках.
Если уберечь себя от инфекции не удалось, если появились симптомы ветряной оспы, паниковать не стоит, необходимо в срочном порядке поставить в известность гинеколога, ведущего беременность. Желательно вызвать его на дом. Самим идти в поликлинику не стоит, так как есть риск передачи инфекции другим беременным женщинам.
Врач осмотрит, примет во внимание срок беременности и поймет, как нужно действовать. При благоприятном течении и отсутствии рисков для малыша, он подробно расскажет о том, как лечить ветрянку, что нужно делать для предотвращения присоединения вторичных инфекций.
Важно отметить, что никаких стандартных терапевтических схем не существует, в каждом конкретном случае проблема решается с учетом всех имеющихся рисков. Чем раньше произойдет встреча с гинекологом, тем меньший урон будет нанесен здоровью матери и ее будущего ребенка. Если контакт с больным человеком состоялся и у женщины нет иммунитета к ветрянке, необходимо в течение первых трех дней обязательно встретиться с участковым гинекологом. Возможно, на сроках, превышающих 20 недель, он примет решение о введении иммуноглобулина. Он позволит перенести болезнь в легкой форме без серьезных последствий.
Где может заразиться беременная женщина? В большинстве случаев инфекцию в дом приносит стерший ребенок, посещающий детский сад. Если произошел такой случай на ранних сроках беременности, важно постараться оградить себя от контактов с ним. Можно отправить пожить больного малыша к родителям или к свекрови, можно самой уехать и оставить сына или дочь на попечение мужа. Конечно, сделать это непросто, но подобные поступки в описываемой ситуации оправданы. Карантин придется соблюдать 21 день. За это время нужно обязательно в первые же три дня посетить своего гинеколога, поставить его в известность и сдать кровь на ИФА. Он может подтвердить или опровергнуть заражение до завершения инкубационного периода.
Если заражение произошло после пятнадцатой недели, уезжать из дома не стоит, но все равно ребенка полезно изолировать в отдельной комнате. По возможности уход за ним нужно переложить на плечи родственников, входить в комнату, где лежит больной малыш, только в марлевой повязке.
Если заражение произошло после 36 недели, медики обычно стараются продлевать искусственно беременность, оттягивая срок родоразрешения. Это помогает предотвращать появление на свет инфицированного малыша.
Знания о том, какие тяжелые последствия вызывает ветрянка у беременных, помогают правильно оценивать существующие риски и выбирать оптимальные решения. Ветрянка в период вынашивания лечится с учетом срока беременности.
Если развивается типичная форма средней тяжести, осуществляется только местная терапия: по несколько раз в день обрабатывается каждый элемент сыпи бриллиантовой зеленью. Если появление сыпи сопровождается сильным зудом, больным рекомендуют использовать лосьон «Каламин». Он хорошо снимает обозначенный синдром, дезинфицирует ранки, образующиеся после вскрытия папул, подсушивает их и заставляет быстрее затянуться.
Как бы ни было сложно, медики настоятельно рекомендуют не расчесывать кожу во время формирования сыпи. Механическое повреждение везикул заставляет пузырьки вскрываться раньше времени, открываются ранки, в которые легко могут проникнуть болезнетворные бактерии.
Присоединение к ветрянке бактериального компонента приводит к появлению нежелательных осложнений. Течение инфекции затягивается, и это очень плохо сказывается на состоянии женщины и плода.
Значительно снижать интенсивность проявления симптомов ветрянки у беременных помогает прием противовирусного препарата «Ацикловир». Но его назначение производится только после сопоставления всех рисков. Включение в терапевтическую схему подобного средства позволяет значительно сократить сроки болезни и приблизить выздоровление, но только в том случае, если его прием будет начат в течение суток после появления первых элементов сыпи на коже.
Обратите внимание! Если заражение ветрянкой произошло после 20 недели, «Ацикловир» использоваться не может.
Если симптомы ветрянки появляются за несколько суток до предполагаемого дня родоразрешения, беременность искусственно продлевается, таким образом врачи снижают риск инфицирования плода. Сразу же после рождения младенцу делается прививка иммуноглобулина, в составе которого есть антитела к ветряной оспе.
Проведение ИФА и вакцинации на этапе планирования детей – единственная возможность оградить себя от всего, что было описано выше. При беременности делать прививки нельзя, нельзя при необходимости проведения адекватного лечения использовать препараты, способные эффективно бороться с симптомами ветряной оспы, поэтому важно подстраховаться заранее.
Если по объективным причинам сделать прививку от ветрянки не удалось, стоит свести к минимуму посещение детских садов, школ, инфекционных отделений больниц. В идеале необходимо на первых неделях беременности свести к минимуму общение с чужими детьми, с детьми родственников. Важно помнить о том, что больной человек считается заразным еще до окончания инкубационного периода и появления первых симптомов болезни.
При возникновении сомнительной ситуации и подтверждении контакта с больным медлить нельзя, в первый же день нужно встретиться с гинекологом, ведущим беременность. Он подробно расскажет о том, что можно предпринять для успешного разрешения проблемы.
Данная статья дает ответ на вопрос, почему в течение беременности нельзя болеть ветрянкой. Уровень рисков необратимых последствий и для будущей мамы, и для ее еще не родившегося малыша напрямую зависит от гестационного срока.
источник
№ 6 276 Инфекционист 04.04.2013
20 февраля произошло зачатие. 23 февраля заболела ветрянкой. Болела 5 дней без температуры (можно сказать в легкой форме). УЗИ на 7 неделе (3 апреля) показало нормальное развитие плода и сердцебиение. Но гинеколог настаивает на аборте. Хочу получить альтернативное мнение: какие шансы родить здорового ребенка?
К сожалению шансов на рождение здорового ребенка крайне мало. Может быть попробовать сделать кариотип и посмотреть развитие
Здравствуйте! Риск поражения плода есть, однако он не превышает 1%, чаще всего происходит выкидыш, т.е. организм сам прерывает беременность. Никаких абортов пока что не показано, обычное наблюдение беременной с анализами + генетический скрининг и УЗИ на 12 неделе, если развитие будет в норме беспокоиться не о чем. Удачи! С ув., Александров П.А.
| Дата | Вопрос | Статус |
|---|---|---|
| 11.05.2015 |







 Ваши персональные даннные надежно защищены. Платежи и работа сайта осуществляются c использованием защищенного протокола SSL.
Ваши персональные даннные надежно защищены. Платежи и работа сайта осуществляются c использованием защищенного протокола SSL.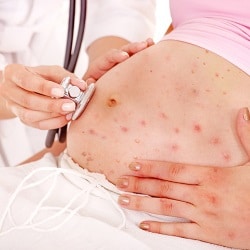 Сегодня существуют способы профилактики этой инфекции — вакцинация от ветрянки. Но если вы уже беременны, и были в контакте с детьми или взрослыми, болеющими ветрянкой, нужно знать о том, чем может угрожать и каким образом протекает ветрянка.
Сегодня существуют способы профилактики этой инфекции — вакцинация от ветрянки. Но если вы уже беременны, и были в контакте с детьми или взрослыми, болеющими ветрянкой, нужно знать о том, чем может угрожать и каким образом протекает ветрянка. Беременность – ответственный и приятный период в жизни любой девушки и женщины. Они хотят уберечь ребёнка от разных неприятных факторов, но иногда в их организм проникают различные инфекции. Если девушка не болела ветрянкой в детском возрасте, то существует вероятность заражения болезнью в период беременности.
Беременность – ответственный и приятный период в жизни любой девушки и женщины. Они хотят уберечь ребёнка от разных неприятных факторов, но иногда в их организм проникают различные инфекции. Если девушка не болела ветрянкой в детском возрасте, то существует вероятность заражения болезнью в период беременности.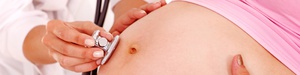 нахождение в больнице или детском саду с болеющими людьми;
нахождение в больнице или детском саду с болеющими людьми; В первые несколько дней женщина ощущает общее недомогание, слабость и ухудшение самочувствия. Присоединяются головные боли, возникает резкая вспыльчивость и раздражение. Наблюдается полный или частичный отказ от еды, равнодушие к разным событиям.
В первые несколько дней женщина ощущает общее недомогание, слабость и ухудшение самочувствия. Присоединяются головные боли, возникает резкая вспыльчивость и раздражение. Наблюдается полный или частичный отказ от еды, равнодушие к разным событиям. инфицированием эмбриона в утробе матери, гибель на маленьком сроке;
инфицированием эмбриона в утробе матери, гибель на маленьком сроке; В этот период беременные женщины сталкиваются с вероятностью тяжёлых последствий. Существует риск заражения ребёнка и усложнённой формы инфицирования. Последствиями позднего заражения может быть поражение центральной нервной системы, нарушение функционирования головного мозга, разнообразные аномалии внутренних органов.
В этот период беременные женщины сталкиваются с вероятностью тяжёлых последствий. Существует риск заражения ребёнка и усложнённой формы инфицирования. Последствиями позднего заражения может быть поражение центральной нервной системы, нарушение функционирования головного мозга, разнообразные аномалии внутренних органов. приём противовирусного препарата Ацикловир;
приём противовирусного препарата Ацикловир; При планировании беременности после ветрянки необходимо учитывать, что инфекция способствует чрезмерному подавлению иммунитета. По этой причине существует высокая вероятность заражения другими болезнями. Беременность после ветрянки в большинстве случаев протекает без серьёзных осложнений, но будущие мамы могут заразиться вирусами.
При планировании беременности после ветрянки необходимо учитывать, что инфекция способствует чрезмерному подавлению иммунитета. По этой причине существует высокая вероятность заражения другими болезнями. Беременность после ветрянки в большинстве случаев протекает без серьёзных осложнений, но будущие мамы могут заразиться вирусами.