Здравствуйте!
Ребенку 8 лет, 31 июля заболел ветрянкой, температура повышалась несильно и сыпи было немного.
2 августа и 3 августа до обеда температура была нормальная, ребенок бодр и весел.
3 августа после обеда стал сонный, жаловался на головную боль и резь в глазах, когда смотришь на свет, трудно было двигать глазами, тошнило, один раз рвало, температура поднялась до 37,5. Я вызвала скорую. К приезду скорой температура была уже в норме, голова болела умеренно. Скорая увидела менингеальную симптоматику и увезла ребенка в больницу.
Там ему льют из капельницы ацикловир, состояние не ухудшалось, да и голова прошла. Правда, немного подсыпало. Сегодня должны были сделать пункцию, но неврологи его осмотрели и поставили под сомнение менингеальную симптоматику. Завтра будут еще наблюдать и решать вопрос, нужна ли пункция.
Вопросы. 1)Можно ли без пункции исключить менингит и энцефалит? Не следует ли мне все-таки настоять на проведении дополнительных исследований? 2)Почему скорая увидела менингеальные симптомы (и мне показала), а в больнице сегодня их не видят — они могли исчезнуть за день под ацикловиром? 3)Если это не мозговые осложнения, то ЧТО это может быть?
1) Пункция в вашем случае не изменит тактику лечения и прогноз заболевания. Соглашусь с вашими докторами, что от пункции в вашем случае можно воздержаться.
2) Да, при начале противовирусной терапии (а ее, как и положено в вашем случае проводили в/в, обеспечив постоянную нужную концентрацию), симптомы могут «уйти быстро»
3) По вашему описанию: общемогзговая и менингеальная симптоматика и «подсыпание» вполне укладывается в тяжелое течение ветряной оспы.
Когда ребенку исполнится 50 лет (надеюсь, что к тому времени эта вакцина получит регистрацию в моем отечестве) подумайте о необходимости привиться от опоясывающего герпеса, несмотря на перенесенную ветряную оспу.
Менингит — это воспалительный процесс в оболочках головного и спинного мозга. Заболевание очень опасное и при подозрении на развитие менингита пациента следует как можно скорее госпитализировать, поскольку он лечится только в стационаре, независимо от возраста пациента.
Считается, что менингит чаще бывает у детей. Несостоятельность или большая проницаемость гематоэнцефалического барьера у детей определяет не столько частоту заболеваемости у детей, сколько тяжесть течения и частоту летальных исходов (в мозг проникают вещества, которые не должны туда проникать, вызывая судороги и прочие корковые или пирамидные расстройства).
Менингит опасен тем, что даже при своевременной, правильной терапии он может вызвать серьезные осложнения и отдаленные последствия, такие как периодические головные боли, снижение слуха, зрения, головокружение, эпилептические припадки, которые могут длиться несколько лет или остаться на всю жизнь.
- Первичные – самостоятельное заболевание без местного инфекционного процесса в каком-либо органе
- Вторичные — воспаление развивается на фоне общего или местного инфекционного заболевания, чаще всего после свинки, кори, туберкулеза, сифилиса и пр.
- Бактериальные
- Грибковые
- Вирусные
- Смешанные
- Паразитарные
- Неспецифические
- Конвекситальные
- Диффузные
- Локальные
- Базальные
- Серозные серозный менингит у детей -симптомы
- Гнойные
- острые – молниеносные, реактивный менингит
- подострые
- рецидивирующие
- хронические
Независимо от причин возникновения, возбудителя инфекции, локализации процесса, клинические проявления заболевания имеют несколько общих первых признаков менингита.
Менингит настолько серьезное, опасное заболевание, осложнения которого могут привести к инвалидизации и даже летальному исходу, поэтому каждый человек должен знать как определить менингит, какие у него характерные симптомы, как проявляется менингит, чтобы как можно раньше обратиться за медицинской помощью и вовремя начать адекватное лечение.
Один из симптомов менингита: если уложить больного на спину и наклонить голову к груди, то его ноги непроизвольно согнутся.
Это в первую очередь интоксикация:
- высокая температура тела
- бледность кожных покровов
- боль в мышцах и суставах
- одышка, частый пульс, синюшность носогубного треугольника
- при тяжелом течении может быть низкое артериальное давление
- снижение аппетита, полный отказ от пищи
- больные испытывают чувство жажды и поэтому много пьют, отказ от питья расценивается как неблагоприятный признак.
Это общемозговые первые симптомы менингита, такие как:
возникает из-за токсического воздействия инфекции на мозговые оболочки, вследствие повышения внутричерепного давления, она отмечается у всех пациентов с любыми менингитами. Головная боль распирающая, очень интенсивная, усиливается во время движения, резких звуков и световых раздражений, не локализуется в отдельных частях, а ощущается по всей голове. Причем прием анальгетиков не дает эффекта, не снимает боль.
Они появляются на 2-3 день болезни. Рвота может возникать на пике головной боли, она не приносит облегчения. Обычно это рвота – фонтаном и не связана с приемом пищи. Повышенная зрительная, тактильная и звуковая чувствительность развивается из-за раздражения клеток мозговых узлов, задних корешков и рецепторов мозговых оболочек, это значительно снижает порог чувствительности к любым раздражителям. Усиление боли у пациента может вызвать даже легкое прикосновение к больному.
Грудные дети сильно возбуждены, беспокойны, часто вскрикивают, от прикосновений резко возбуждаются, у них также часто бывает понос, сонливость, повторяющиеся срыгивания. У маленьких детей нередко одним из первых признаков менингита служат судороги, часто повторяющиеся. Взрослые пациенты обычно накрывают голову одеялом и лежат, отвернувшись к стене. Если в начале болезни у взрослых и подростков сопровождается судорожным подергиванием — это неблагоприятный признак.
-
- ригидность затылочных мышц – затрудненное или невозможное сгибание головы. Это самый ранний признак менингита и постоянный.
- симптомы Кернига – состояние, когда согнутые в коленях и тазобедренных суставах ноги не могут разогнуться.
- симптомы Брудзинского – верхний симптом характеризуется непроизвольным сгибанием ног при наклонении головы к груди. Если уложить больного на спину и наклонить голову к груди, то ноги в коленных и тазобедренных суставах непроизвольно согнутся. Средний симптом – непроизвольное сгибание ног у больного, если надавливать на область лонного сочленения. Нижний симптом – когда проверяют симптом Кернига, непроизвольно сгибается другая нога.
- Симптомы Лесажа – у маленьких детей некоторые характерные менингеальные симптомы не ярко выражены, поэтому осматривают большой родничок. Он выбухает, пульсирует и напряжен. А также проверяют на позу легавой собаки – когда держат ребенка подмышками, он запрокидывает голову назад, подтягивает ноги к животу – это симптом Лесажа.
- Человек принимает вынужденную позу лягавой собаки (курка). Это когда больной накрывает одеялом лицо и отворачивается к стенке, приводит согнутые ноги к животу в положении на боку и запрокидывает голову, так как это снимает натяжение оболочек и уменьшает головную боль.
- У пациентов с менингитом также могут быть следующие характерные боли:
- Симптом Бехтерева – сокращение мимической мускулатуры при простукивании по скуловой дуге
- Симптом Пулатова – боль при простукивании черепа
- Симптом Менделя – боль при надавливании на область наружного слухового прохода
- Боль при надавливании на точки выхода черепно-мозговых нервов ( например, тройничного, под глазом, на середине брови).
- Кроме того, поражения черепно-мозговых нервов, клинически могут проявляться такими симптомами:
- снижением зрения
- двоением в глазах
- нистагмом
- птозом
- косоглазием
- парезом мимической мускулатуры
- снижением слуха
- в большинстве случае у пациентов наблюдается изменение, спутанность сознания.
- В первые дни болезни у больного в основном наблюдаются такие первые признаки менингита:
- возбуждение, которые в дальнейшем может нарастать
- сопровождаться галлюцинациями, двигательным беспокойством
- или наоборот сменяться оглушенностью, вялостью
- вплоть до вхождения в коматозное состояние.
С первых – вторых суток на фоне повышения температуры и головной боли появляется розовая или красная сыпь, исчезающая при надавливании. За несколько часов она становится геморрагической, то есть сыпь в виде синячков (вишневой косточки) с более темной серединой разной величины. Начинается со стоп, голеней, вползая на бедра и ягодицы и расползаясь все выше (вплоть до лица).
Это – опасный сигнал, и скорую надо вызывать незамедлительно, иначе дело может быстро закончиться смертью. Сыпь – это омертвение мягких тканей на фоне начинающегося сепсиса, вызванного менингококком. Септицемия может быть и без выраженной мозговой симптоматики. Сыпи в сочетании с лихорадкой достаточно, чтобы срочно вызвать Скорую помощь.
Ветряная оспа или в простонародье ветрянка, одно из самых распространенных заболеваний в мире, но, несмотря на легкость его течения у него имеется тяжелое осложнение – ветряночный энцефалит, который поражает центральную нервную систему (ЦНС) и при отсутствии лечения вызывает необратимые процессы в организме.
Как известно ветрянка носит звание детской болезни и зачастую не вызывает опасений у родителей, так как протекает у ребенка в сравнительно легкой форме. Во взрослом возрасте все с точностью до наоборот. Взрослые люди переносят ветряную оспу тяжело, вплоть до попадания в реанимацию.
Но у любой болезни есть опасные осложнения. Не обошли они стороной и ветрянку.
Ветряной энцефалит встречается достаточно редко, на 10 тысяч больных ветрянкой приходится один вирусный энцефалит.
Как правило, вирусному энцефалиту подвержены дети в возрасте старше года, это обуславливается дополнительной защитой детского организма иммунной системой матери, которая с молоком направляет на защиту малыша свои ресурсы. Но даже если ребенок находится на искусственном вскармливании случаев поражения данной болезнью детей до года отмечено крайне мало.
Различают несколько видов ветряночного энцефалита у детей:
- предветряночный;
- ранний;
- постветряночный (поздний).
Данный вид болезни развивается в организме ребенка до появления сыпи на теле и может развиться за несколько недель до появления симптомов ветряной оспы. Как правило, данный тип является наименее благоприятным. Ребенок становиться вялым, тонус мышц снижается, перестает обращать внимание на внешние раздражители, не разговаривает. Результатом становиться закрепление в организме вируса, даже после выздоровления и в более зрелом возрасте возникает опасность заражения опоясывающим лишаем.
Кроме того, в 16% случаев в результате болезни могут развиться эпилепсия, гиперкинетический синдром или частичные параличи.
Во время высыпаний на теле ребенка у него могут проявиться симптомы поражения головного мозга, что является признаками раннего ветряного энцефалита. Данный тип болезни, ровно, как и предветряночный имеет высокую статистику по смертности пациентов.
Если первые два вида болезни являются следствием повреждения головного мозга вирусом, то поздний энцефалит относится к разряду инфекционно-алергических болезней и является своего рода ответом на воспалительные процессы, протекающие в организме во время ветрянки. Начало болезни, как правило, совпадает с высыханием корочки на теле, отсюда и название поздний. Поздний тип болезни является наиболее благоприятным и наиболее распространенным видом.
Распознать ветряночный энцефалит не сложно, но необходимо постоянное наблюдение за ребенком. Болезнь начинается с обычного повышения температуры тела, чихания и головных болей, поэтому до появления сыпи легко спутать болезнь с обычной простудой.
Однако, главным сигналом являются кожные высыпания, которые не похожи на сыпь при простой ветрянке, а имеют гнойную структуру. Очень важно на первых этапах не прозевать начало болезни, так как при затягивании возможно получения серьезных осложнений.
Кроме того, ветряночный энцефалит имеет следующие симптомы:
- головокружение;
- фонтанирующая рвота;
- слабость и апатия;
- отсутствие аппетита и нежелание пить воду;
- нарушение координационных функций организма (ребенок не может дотронуться кончика носа с закрытыми глазами);
- отсутствие мимики;
- неконтролируемые приступы агрессии;
- параличи;
- потеря сознания;
- коматозные проявления.
В случае не принятия мер по лечению возможна потеря сознания ребенком без причины, что в конечном итоге может привести к впаданию в кому и к летальному итогу (несмотря на то, что смертность составляет всего 10%). Поэтому, крайне не рекомендуется игнорировать симптомы ветряночного энцефалита, ввиду тяжести заболевания.
В редких случаях возможно распространение заболевания в спинном мозге, что является осложнением и может проявиться в виде увеличения чувствительности кожных покровов, задержка мочеиспускания и дефикации, а также в нарушении тонуса мышц.
Самым благоприятным вариантом является поздний ветряночный энцефалит у детей, так как в этом случае не происходит поражение головного мозга и болезнь проходит без опасных проявлений, таких как судороги или кома. Как правило, она заканчивается в течение 7-10 дней. Все симптомы постепенно прекращаются, и последствия болезни полностью уходят.
Диагностика энцефалита при ветряной оспе заключается в проведении лабораторных исследованиях различной направленности. Однако, обязательно назначают ликвор спинномозговой жидкости, при анализе которой определяют наличие в собранном материале вируса ветряной оспы. Кроме того, назначают МРТ головного мозга, для определения наличия эпилептических синдромов.
Анализ крови также проводится, и повышенное содержание белка и лимфоцитов является поводом для беспокойства.
Но самое первое, на что обращает внимание доктор, на наличие контактов с больными ветрянкой и наличия в анамнезе больного данной болезни.
После постановки диагноза врач должен назначить лечение вирусного энцефалита и как правило это госпитализация в инфекционное отделение, так как больной ребенок должен находиться под постоянным контролем врачей.
Основу лечения составляет препарат – ацикловир, который вводится внутримышечно.
Кроме того больному показаны препараты:
- для снятия отека головного мозга;
- ускоряющие циркуляцию крови головного мозга;
- способствующие устранению судорог.
Также, план лечения постоянно корректируется, в зависимости от общего состояния ребенка и реакции на то или иное лекарство.
Лечение ветряного энцефалита продолжается от 1,5 до 2 недель.
После выздоровления у больного постепенно пропадают все симптомы, приобретенные во время болезни, но до 2 лет он находится на учете у невропатолога и у педиатра. Данная мера необходима для качественного устранения последствий. Врачи проводят различные исследования, инструментальные и неинструментальные.
К примеру, в результате позднего энцефалита после ветрянки от 1,5 до 2 месяцев у ребенка наблюдается головокружение, что является нормальным проявлением для данной болезни, но оно должно протекать под наблюдением специалиста.
Увы, в настоящее время не существует эффективной вакцины против энцефалита при ветряной оспе и основой профилактики заболевания является ограничение общения ребенка с больными ветрянкой, ровно, как и помещение больного малыша на карантин. Как правило, в случае раннего распознавания болезни (1-3 часа после появления сыпи) и изолирования ребенка от сверстников в 90% случаев будет иметь положительный эффект.
Важным шагом по предупреждению осложнений после ветрянки, поддержание организма ребенка во время болезни иммуностимулирующими препаратами.
Во взрослом возрасте ветряной энцефалит переносится одинаково тяжело, как и сама ветрянка. Обычно он сопровождается менингитом и различными невритами. У больного развиваются более опасные осложнения и последствия.
Таким образом очевидно, что энцефалит при ветряной оспе не относится к заболеваниям, которые «сами пройдут», так как последствия затянутого лечения дорого обойдутся для вашей дальнейшей жизни. Не стоит пренебрегать походом к специалисту при появлении первых признаков болезни.
Менингит – острое инфекционное заболевание, для которого характерно воспаление оболочек головного мозга. Заболевание может быть первичным (болезнь поражает головной мозг сразу) и вторичным (менингит развивается вследствие занесения инфекции из другого очага). В этой статье мы рассмотрим симптомы и лечение менингита у взрослых.
Основная причина первичного менингита – заражение менингококковой инфекцией. Источник заражения – носители инфекции, которая передается воздушно-капельным путем. Кроме менингококков, заболевание могут вызывать и другие возбудители, такие как пневмококк, спирохеты, туберкулезная палочка, гемофильная палочка.
Другая причина развития первичного менингита – вирусная инфекция. Чаще всего заболевание вызывается энтеровирусной инфекцией, но может развиться на фоне ветрянки, кори или краснухи.
Вторичные менингиты возникают при занесении инфекции в мозг из других очагов воспаления: фурункулы лица и шеи, отит, синуситы, остеомиелит костей черепа и др. Еще о причинах разных форм менингита у детей и взрослых можно узнать в нашей статье.
Менингит обычно начинается остро. Исключением может быть менингит туберкулезной этиологии, который обычно развивается в течение нескольких месяцев.
Первые симптомы менингита могут напоминать сильную простуду с выраженным интоксикационным синдромом: высокая температура тела до 40 С, озноб, мышечные и суставные боли, слабость.
Симптомы острого менингита:
Основной признак менингита – головная боль без четкой локализации. Больные говорят: «Болит вся голова». С развитием заболевания болевой синдром нарастает, боль становится невыносимой, распирающей, усиливающейся при любых движениях, громких звуках и ярком свете. У больных часто отмечается спутанность сознания.
Сильная тошнота, рвота, которая не приносит облегчение.
Первичный менингит менингококковой этиологии сопровождается появлением сыпи. При легкой форме заболевания появляются мелкоточечные темно-красные высыпания, которые разрешаются в течение нескольких дней. Для тяжелой формы менингита характерно появление крупных красных пятен и кровоподтеков, сохраняющихся на коже не менее недели.
Если происходит поражение черепных нервов, то у больного может развиться косоглазие.
Менингиальные симптомы в разной степени выявляются у всех больных. Обычно у больных определяется напряжение затылочных мышц. Больные испытывают сильную боль при попытках привести голову к груди и разогнуть ноги в коленях. Больные лежат на кровати в определенной позе, облегчающей состояние. Обычно больные лежат на боку, голова сильно запрокинута назад, руки прижаты к груди, а ноги согнуты в коленях и приведены к животу («поза легавой собаки»).
Обычно врач устанавливает диагноз без затруднений, поскольку симптомы менингита очень специфичны. Для уточнения диагноза, а также выявления возбудителя менингита, выполняется спинномозговая пункция. Лечение менингита осуществляется только в стационаре.
- В основе лечения менингита лежит антибактериальная терапия. Лечение антибиотиками необходимо начинать при первых признаках заболевания, поэтому врач назначает антибиотики широкого спектра действия из группы пенициллинов, цефалоспоринов, макролиды. Назначение препаратов именно широкого спектра действия объясняется тем, что результат люмбальной пункции будет готов не сразу, а выявить возбудителя менингита в анализе крови удается крайне редко. Антибактериальные препараты вводятся внутривенно, при тяжелом течении менингита лекарственные вещества могут быть введены эндолюмбально (в спинномозговой канал). Длительность курса антибактериальной терапии определяется врачом, но применение препаратов будет осуществляться не менее недели после того, как у больного нормализуется температура тела.
- Лечение и профилактика отека головного мозга проводятся при помощи диуретиков (лазикс, диакарб). Введение мочегонных препаратов должно сочетаться с одновременным введением жидкости. При применении диуретиков следует учитывать, что они способствуют вымыванию кальция из организма.
- Дезинтоксикационная терапия необходима для уменьшения проявления интоксикации организма. Больному внутривенно вводятся физиологический раствор, 5 % раствор глюкозы и др.
Длительность лечения менингита различна, зависит от степени тяжести заболевания и состояния больного. После завершения лечения в стационаре необходимо продолжение лечения в амбулаторных условиях. Восстановление здоровья, после перенесенного менингита, может длиться и более года, поэтому вопрос о возвращении к работе решается индивидуально для каждого человека.
Самым надежным средством профилактики менингита является вакцинация против некоторых заболеваний, которые могут стать его причиной. Наиболее часто применяются менингококковая вакцина, вакцина против гемофильной палочки типа B, тройная вакцинация против кори, краснухи и паротита.
- избегание контакта с людьми, больными менингитом;
- после контакта с больным менингитом необходимо обратиться к врачу для назначения профилактического курса приема препаратов;
- ношение одноразовых медицинских масок во время эпидемий инфекционных заболеваний;
- соблюдение правил гигиены (мытье рук перед едой, после посещения общественных мест);
- поддержание нормального иммунного статуса организма.
Менингит – это очень тяжелое и смертельно опасное заболевание, которое требует оказания квалифицированной медицинской помощи. Самолечение недопустимо!
При подозрении на менингит необходимо вызвать «Скорую помощь», которая доставит больного в инфекционный стационар. Дополнительно больного осматривает невролог, офтальмолог.
Ветряная оспа или в простонародье ветрянка, одно из самых распространенных заболеваний в мире, но, несмотря на легкость его течения у него имеется тяжелое осложнение – ветряночный энцефалит, который поражает центральную нервную систему (ЦНС) и при отсутствии лечения вызывает необратимые процессы в организме.
Как известно ветрянка носит звание детской болезни и зачастую не вызывает опасений у родителей, так как протекает у ребенка в сравнительно легкой форме. Во взрослом возрасте все с точностью до наоборот. Взрослые люди переносят ветряную оспу тяжело, вплоть до попадания в реанимацию.
Но у любой болезни есть опасные осложнения. Не обошли они стороной и ветрянку.
Ветряной энцефалит встречается достаточно редко, на 10 тысяч больных ветрянкой приходится один вирусный энцефалит.
Как правило, вирусному энцефалиту подвержены дети в возрасте старше года, это обуславливается дополнительной защитой детского организма иммунной системой матери, которая с молоком направляет на защиту малыша свои ресурсы. Но даже если ребенок находится на искусственном вскармливании случаев поражения данной болезнью детей до года отмечено крайне мало.
Различают несколько видов ветряночного энцефалита у детей:
- предветряночный;
- ранний;
- постветряночный (поздний).
Данный вид болезни развивается в организме ребенка до появления сыпи на теле и может развиться за несколько недель до появления симптомов ветряной оспы. Как правило, данный тип является наименее благоприятным. Ребенок становиться вялым, тонус мышц снижается, перестает обращать внимание на внешние раздражители, не разговаривает. Результатом становиться закрепление в организме вируса, даже после выздоровления и в более зрелом возрасте возникает опасность заражения опоясывающим лишаем.
Кроме того, в 16% случаев в результате болезни могут развиться эпилепсия, гиперкинетический синдром или частичные параличи.
Во время высыпаний на теле ребенка у него могут проявиться симптомы поражения головного мозга, что является признаками раннего ветряного энцефалита. Данный тип болезни, ровно, как и предветряночный имеет высокую статистику по смертности пациентов.
Если первые два вида болезни являются следствием повреждения головного мозга вирусом, то поздний энцефалит относится к разряду инфекционно-алергических болезней и является своего рода ответом на воспалительные процессы, протекающие в организме во время ветрянки. Начало болезни, как правило, совпадает с высыханием корочки на теле, отсюда и название поздний. Поздний тип болезни является наиболее благоприятным и наиболее распространенным видом.
Распознать ветряночный энцефалит не сложно, но необходимо постоянное наблюдение за ребенком. Болезнь начинается с обычного повышения температуры тела, чихания и головных болей, поэтому до появления сыпи легко спутать болезнь с обычной простудой.
Однако, главным сигналом являются кожные высыпания, которые не похожи на сыпь при простой ветрянке, а имеют гнойную структуру. Очень важно на первых этапах не прозевать начало болезни, так как при затягивании возможно получения серьезных осложнений.
Кроме того, ветряночный энцефалит имеет следующие симптомы:
- головокружение;
- фонтанирующая рвота;
- слабость и апатия;
- отсутствие аппетита и нежелание пить воду;
- нарушение координационных функций организма (ребенок не может дотронуться кончика носа с закрытыми глазами);
- отсутствие мимики;
- неконтролируемые приступы агрессии;
- параличи;
- потеря сознания;
- коматозные проявления.
В случае не принятия мер по лечению возможна потеря сознания ребенком без причины, что в конечном итоге может привести к впаданию в кому и к летальному итогу (несмотря на то, что смертность составляет всего 10%). Поэтому, крайне не рекомендуется игнорировать симптомы ветряночного энцефалита, ввиду тяжести заболевания.
В редких случаях возможно распространение заболевания в спинном мозге, что является осложнением и может проявиться в виде увеличения чувствительности кожных покровов, задержка мочеиспускания и дефикации, а также в нарушении тонуса мышц.
Самым благоприятным вариантом является поздний ветряночный энцефалит у детей, так как в этом случае не происходит поражение головного мозга и болезнь проходит без опасных проявлений, таких как судороги или кома. Как правило, она заканчивается в течение 7-10 дней. Все симптомы постепенно прекращаются, и последствия болезни полностью уходят.
Диагностика энцефалита при ветряной оспе заключается в проведении лабораторных исследованиях различной направленности. Однако, обязательно назначают ликвор спинномозговой жидкости, при анализе которой определяют наличие в собранном материале вируса ветряной оспы. Кроме того, назначают МРТ головного мозга, для определения наличия эпилептических синдромов.
Анализ крови также проводится, и повышенное содержание белка и лимфоцитов является поводом для беспокойства.
Но самое первое, на что обращает внимание доктор, на наличие контактов с больными ветрянкой и наличия в анамнезе больного данной болезни.
После постановки диагноза врач должен назначить лечение вирусного энцефалита и как правило это госпитализация в инфекционное отделение, так как больной ребенок должен находиться под постоянным контролем врачей.
Основу лечения составляет препарат – ацикловир, который вводится внутримышечно.
Кроме того больному показаны препараты:
- для снятия отека головного мозга;
- ускоряющие циркуляцию крови головного мозга;
- способствующие устранению судорог.
Также, план лечения постоянно корректируется, в зависимости от общего состояния ребенка и реакции на то или иное лекарство.
Лечение ветряного энцефалита продолжается от 1,5 до 2 недель.
После выздоровления у больного постепенно пропадают все симптомы, приобретенные во время болезни, но до 2 лет он находится на учете у невропатолога и у педиатра. Данная мера необходима для качественного устранения последствий. Врачи проводят различные исследования, инструментальные и неинструментальные.
К примеру, в результате позднего энцефалита после ветрянки от 1,5 до 2 месяцев у ребенка наблюдается головокружение, что является нормальным проявлением для данной болезни, но оно должно протекать под наблюдением специалиста.
Увы, в настоящее время не существует эффективной вакцины против энцефалита при ветряной оспе и основой профилактики заболевания является ограничение общения ребенка с больными ветрянкой, ровно, как и помещение больного малыша на карантин. Как правило, в случае раннего распознавания болезни (1-3 часа после появления сыпи) и изолирования ребенка от сверстников в 90% случаев будет иметь положительный эффект.
Важным шагом по предупреждению осложнений после ветрянки, поддержание организма ребенка во время болезни иммуностимулирующими препаратами.
Во взрослом возрасте ветряной энцефалит переносится одинаково тяжело, как и сама ветрянка. Обычно он сопровождается менингитом и различными невритами. У больного развиваются более опасные осложнения и последствия.
Таким образом очевидно, что энцефалит при ветряной оспе не относится к заболеваниям, которые «сами пройдут», так как последствия затянутого лечения дорого обойдутся для вашей дальнейшей жизни. Не стоит пренебрегать походом к специалисту при появлении первых признаков болезни.
источник
Считается, что ветряная оспа тяжело переносится только взрослыми, но на деле осложнения после ветрянки у детей — далеко не редкость. Родители не слишком беспокоятся при появлении у ребенка характерных водянистых прыщиков. Контроль температуры и обработка высыпаний — короткий перечень мер, применяемых при лечении болезни. Однако следует помнить, что при появлении дополнительных симптомов, таких как сильная головная боль, рвота, кашель, нужно незамедлительно обратиться за врачебной помощью. Осложнения способны привести даже к летальному исходу.
Наиболее часто заражаются болезнью дети от 2 до 7 лет, и именно в этом возрасте переносится она легче всего. У малыша до года и у детей постарше заболевание может вызвать серьезные осложнения. Но возрастной фактор не единственный, влияющий на возникновение осложнений при ветряной оспе у детей. При снижении общего иммунитета повышается вероятность присоединения вторичного вируса или заражения инфекцией. Хронические заболевания отдельных органов могут привести к тому, что именно на такой ослабленный орган негативно повлияют последствия ветрянки.
Все осложнения при ветрянке у детей можно разделить на две большие группы:
Вирусные осложнения заключаются в последствиях тяжелой формы самого вируса ветряной оспы у детей или присоединении к первоначальному заболеванию еще одного вируса, например, гриппа. Организму, ослабленному борьбой с ветрянкой, противостоять внедрению нового вируса будет крайне сложно. Именно поэтому даже при легком течении болезни не рекомендуется посещать места скопления людей или контактировать с заболевшими людьми.
Инфекционные осложнения связаны с проникновением инфекции внутрь организма. Ветряная оспа связана с появлением на поверхности кожи сыпи с жидким содержимым. Такие прыщи обычно чешутся, и при их механическом повреждении возникает вероятность занесения бактерий из-под ногтей в кожу. При инфицировании патогенными бактериями внутренних органов могут быть осложнения при ветрянке, такие как пневмония, менингит.
Кожа ребенка чаще всего поражается бактериями. Воспалительные процессы в тканях после занесения инфекции в глубокие слои кожи приводит к тому, что на месте безобидного прыща возникает рубец. Избавиться от таких неровностей в дальнейшем будет очень сложно, а иногда невозможно. Именно для профилактики осложнения могут быть использованы самые разные бактерицидные средства: и зеленка, и йод, и обычный медицинский спирт. Обрабатывать прыщики у ребенка нужно как можно чаще, особенно в период, когда они сильно чешутся. Когда температура уже не поднимается, нужно проводить полную гигиену тела не менее 2 раз в день. Вместо обычной воды можно использовать отвар ромашки.
Когда бактерии попадают внутрь организма и разносятся с током крови по органам, возникают внутренние бактериальные осложнения. Органы, подверженные хроническим заболеваниям, страдают в первую очередь. Однако здоровые прежде системы также могут пострадать после ветряной оспы. Наиболее распространенные осложнения после ветрянки у подростков — это воспаление легких, менингит или менингоэнцефалит. Пневмония развивается очень быстро, симптомы ее следующие: температура, сильный кашель с большим количеством мокроты и иногда с кровью. Симптомы будут усиливаться без адекватного лечения. Для того чтобы побороть заболевание, потребуется антибактериальная терапия.
Какие осложнения от ветрянки наиболее опасны? Менингит и менингоэнцефалит создают угрозу не только здоровью ребенка, но и его жизни в целом. Признаки заболевания — это резко поднявшаяся температура, очень сильные головные боли, тошнота и рвота. Если болезнь приняла тяжелую форму, возможны судороги, тремор рук и потеря координации. При отсутствии лечения инфекция наносит непоправимый урон мозгу, и больной может навсегда остаться инвалидом или умереть.
Если течение первоначального заболевания осложнит еще один вирус, то ребенок может перенести вирусную пневмонию или энцефалит. Диагностировать заболевания бывает сложно, потому что симптомы нарастают постепенно. Температура после ветрянки будет продолжать держаться на отметке около 38ºС, больной будет испытывать слабость и недомогание. Более яркие симптомы, например кашель при пневмонии, появятся позже, поэтому часто правильный диагноз ставят с опозданием.
Стоматит возникает у ребенка после попадания вируса герпеса из высыпаний на теле в рот. Слизистые оболочки щек, десен покрываются водянистыми прыщиками. Если вирус попадает в глаза, то может развиться конъюнктивит или воспаление глазного нерва. В результате высыпаний в глазах может даже пострадать роговица, что, в свою очередь, приведет к снижению остроты зрения. Профилактикой таких осложнений будет гигиена тела ребенка и предотвращение расчесывания высыпаний. Можно воспользоваться специальными средствами против зуда. Также очень важно ежедневно менять постельное белье и не менее двух раз в день нательное.
Другие возможные осложнения ветряной оспы:
- отит, возникающий при наличии высыпаний внутри уха;
- может поражаться печень, вплоть до развития гепатита;
- нефрит проявляет себя болями внизу живота, головными болями и рвотой;
- миокардит — заболевание сердца, опасное для жизни человека;
- ветряночный круп развивается, когда сыпь поражает область глотки или гортани пациента, болезнь опасна для жизни;
- высыпания на половых органах могут спровоцировать развитие вагинита у девочек и воспаления крайней плоти у мальчиков;
- воспаление суставов возникает при попадании в них клеток вируса по кровотоку.
Многие из этих побочных эффектов выявить на начальных стадиях невозможно, они поддаются диагностике только после появления симптомов, часто на тяжелых стадиях. Именно поэтому, чтобы избежать проблем со здоровьем, нужно тщательно соблюдать меры профилактики.
При ветрянке осложнения встречаются только в 7% случаев, чаще у детей до года и после 7 лет. Однако пускать болезнь на самотек не стоит. Родителям нужно срочно показать ребенка врачу, если при стабильном течении болезни вдруг резко поднялась температура или есть другие нетипичные симптомы. Практически любое дополнительное заболевание на фоне ослабленного вирусом иммунитета может нанести серьезный ущерб организму.
источник
Ветряночный энцефалит относится к тяжелым инфекционно-аллергическим заболеваниям. Главный признак ветряной оспы – это наличие папулезной сыпи. Дети переносят болезнь легче, чем взрослые.
Основной возбудитель ветряной оспы – это Strongiloplasma varicellae (элементарные тельца Aragao). Они отличаются большими размерами. Во время диагностики у пациентов берут пузырьки вируса, которые окрашивают при помощи серебрения по методике Морозова. Их изучают под микроскопом и при прогрессировании болезни отмечаются мелкие кокковидные образования. Они группируются небольшими скоплениями.
Лишь в 10% случаев врачи отмечают одиночное расположение. Если рассматривать ветряночные пузырьки вируса под электронным микроскопом, то они больше напоминают собой брусочки.
Наибольший уровень болезнетворных вирусов выделяется на начальной стадии заболевания. Спустя неделю у пациентов отсутствуют бактерии во время диагностики.
Бывают случаи, когда у пациентов отмечается медленный период эволюции отдельных элементов сыпи после ветрянки. При таком течении заболевания вирусы обнаруживаются даже спустя неделю. В условиях естественной окружающей среды они живут и размножаются исключительно внутри организма.
Современная медицина обнаружила схожесть ветрянки с антигенным родством или опоясывающим лишаем. Они имеют идентичные цитопатологические нарушения внутри тканей при первичных выделениях.
Чтобы у людей выработать защитную реакцию против ветряной оспы, необходимо делать прививку вирусной вакцинацией, которую получают специальным путем от пациентов с диагнозом опоясывающий лишай.
Эта распространенная болезнь обнаруживается у детей старше одного года. Они легче всего переносят ветряной энцефалит и имеют специальные антитела, которые передаются от матери.
Ветряночный энцефалит в большинстве случаев развивается спустя пять дней после первого возникновения сыпи при ветрянке. У многих пациентов заболевание проявляется через неделю или сразу же после заражения. Для ветряночного энцефалита характерно появление кашля, насморка и першения в гортани. Многие родители путают эти симптомы с обычной простудой у детей.
Наиболее опасное время наблюдается в течение первых двух дней, так как в этот период начинают происходить патогенные изменения. У больных быстро распространяется сыпь по всему телу и повышается температура. Они становятся вялыми и малоподвижными. Нередко появляется рвота или боли в висках.
При несвоевременной диагностике вирусного энцефалита можно столкнуться с серьезными последствиями. Наблюдаются судороги, регулярная потеря сознания и появление бредового состояния. Все эти симптомы быстро исчезают при грамотном лечении на начальной стадии.
Для подострого периода характерна неустойчивая походка, шаткость, судороги в руках и ногах. Если к этой симптоматике подключаются галлюцинации, то они свидетельствуют об интоксикации. В головном мозге происходят необратимые действия. Клинические проявления наблюдаются при резком снижении защитных сил организма у пациентов старше пятилетнего возраста.
Иногда при ветряночном энцефалите может появиться инсульт, для которого характерно резкое увеличение температуры тела и резкое ее снижение без использования медикаментозной терапии.
Когда патологические изменения затрагивают зрительные нервы, то у детей снижается зрение. Именно по этим причинам врачи рекомендуют проводить комплексное обследование и диагностику всего организма, чтобы выявить все проблемы.
источник
Такая болезнь, как энцефалит ветряночный, встречается очень редко, но протекает в достаточно сложной форме. Эта болезнь является сильным осложнением ветряной оспы у детей.
Возбудителем этой болезни является вирус ветряной оспы, и возникает эта сложная болезнь из-за снижения иммунитета. При энцефалите очень сильно поражается нервная система, именно поэтому очень важно вовремя распознать и лечить эту болезнь в соответствии с назначенным доктором лечением, потому что дальнейшее ее развитие может привести к практически необратимым последствиям, наблюдаемым в организме.

Начинается ветряночный энцефалит, как правило, с вполне нормальных явлений, в частности таких как кашель, насморк и першение в горле. Все эти симптомы можно отнести к появлению простуды у ребенка. Очень важно при этом обращать внимание на появляющиеся кожные высыпания, потому что при подобной болезни высыпания несколько отличаются от тех, которые наблюдаются при обычной ветряной оспе. Могут даже появляться гнойнички на коже и поражать достаточно обширные участки, поэтому важно вовремя обратить внимание на появляющиеся симптомы и обратиться к доктору для проведения диагностики.
Основные симптомы этой болезни очень сложные и провоцируют развитие осложнений, в частности таких как:

Все признаки этой болезни несколько сходны с проявлениями менингита, и распознать энцефалит при ветрянке можно только лишь после проведения некоторых обследований докторами в стационарных условиях. Очень часто ребенок может становиться полностью неадекватным, проявлять некоторую агрессивность, а затем быстро нарастает сонливость, которая в некоторых случаях может привести к коматозному состоянию.
В основном эта болезнь очень просто лечится, однако иногда в сложных и запущенных случаях она приводит к летальному исходу. После полного выздоровления в течение длительного времени могут наблюдаться судороги и случаться припадки.
В некоторых очень сложных случаях может наблюдаться развитие очень тяжелой инфекции, которая практически полностью поражает головной мозг, и на фоне этого возникает гнойный менингит.

Немного сложнее ветряной оспой болеют детки до одного года, если же мать никогда не болела ветряной оспой, однако шансов заболеть вирусным энцефалитом у них также очень мало.
Самый сложный и наиболее опасный период — это первые несколько дней ветряной оспы, потому что именно в это время наблюдается наибольшее распространение сыпи по телу и повышение температуры тела. В это время может появляться сухость во рту, слабость, сильная рвота без каких-либо видимых на то причин, очень интенсивная головная боль.
Иногда последствия вирусного энцефалита очень серьезные и могут наблюдаться судороги, частая потеря сознания и возникновения бредового состояния. Обычно все эти негативные проявления проходят очень быстро, буквально в течение нескольких дней, особенно если требуемое лечение было начато вовремя.
Если же эта болезнь находится в подостром периоде, то у ребенка может дополнительно наблюдаться шаткость и неустойчивость походки, практически полное нарушение координации и сильная дрожь в конечностях. Если же у ребенка появляются галлюцинации и бред в первые дни болезни, то это сигнализирует о том, что в результате проявившейся интоксикации организма произошли нарушения в головном мозгу.

Если при ветряночном энцефалите очень резко повышается, а затем без применения медикаментозных средств понижается общая температура тела, то это может свидетельствовать о возможном инсульте, который был спровоцирован осложнениями энцефалита.
В некоторых случаях может понижаться зрение, потому что в результате болезни поражаются зрительные нервы.
Именно поэтому после прохождения лечения от энцефалита нужно провести обследование всего организма, чтобы определить наличие проблем.
Вирус ветряной оспы обнаруживается под микроскопом и проявляется в виде небольших образований. Особенно большое количество вредоносных вирусов содержится именно в пузырьках, образующихся при ветряной оспе в первые несколько дней болезни. Определить наличие энцефалита в организме ребенка может только доктор, который проводит специальные обследования.

Кроме того, диагностика энцефалита подразумевает под собой проведение анализов крови, в которой могут содержаться бактерии. Дополнительно проводится компьютерная томография головного мозга, которая помогает распознать очаги воспалительного процесса или обнаружить кровоизлияния в мозге. Таким образом, после проведения всех обследований есть возможность не только выявить наличие болезни, но и определить состояние больного ребенка, чтобы понять, какое именно лечение будет наиболее эффективным.
Диагностика и лечение этой болезни должны проводиться только в специализированных больницах под наблюдением доктора.
Если у ребенка диагностировали энцефалит, то его нужно незамедлительно госпитализировать. Ребенка помещают в инфекционное отделение и назначают определенные препараты и строгое соблюдение постельного режима, потому что эта болезнь провоцирует возникновение нежелательных процессов, происходящих во всем организме, избавиться от которых достаточно сложно.

Ребенку, больному ветряночным энцефалитом, назначаются противовирусные препараты, чтобы быстро устранить причину возникновения болезни и исключить развитие побочных эффектов. Кроме того, ребенку проводят интенсивную терапию, которая направлена на снятие отека головного мозга, и дополнительно организм питают глюкозой, чтобы облегчить состояние больного ребенка.
Назначаются препараты, которые улучшают свойства кровообращения головного мозга и повышают его энергообеспечение. Все эти препараты должны назначаться доктором в строго определенной дозировке. При введении препаратов обязательно нужно контролировать состояние ребенка, чтобы в случае возникновения аллергических реакций или осложнений изменить программу лечения.
После перенесенной болезни дети обязательно должны в течение определенного времени наблюдаться педиатром и невропатологом, которые на протяжении нескольких лет проводят лабораторные и разные инструментальные исследования. В течение первого года осмотр специалистами проводится раз в несколько месяцев, а на втором году осмотр проводится каждые полгода. Снятие с поставленного учета проводится не ранее чем через два года после перенесенной болезни при отсутствии побочных эффектов и остаточных явлений, которые приводят к негативным последствиям.
Важнейшим профилактическим мероприятием против ветряночного энцефалита является избегание детей, больных ветряной оспой. Если у больного ветряной оспой появилось высыпание, то его нужно сразу же изолировать от других детей и тем самым предупредить возникновение заражения и передачи инфекции.
Кроме того, очень важно повышать ребенку иммунитет с помощью специальных средств на протяжении всего периода ветряной оспы, потому что это позволит избежать многих тяжелых последствий и болезнь будет протекать легче и пройдет быстрее.
источник
Ветряную оспу организм легче всего переносит в раннем возрасте. Но у малышей до года, рожденных от матери не болевшей ветрянкой, подростков и взрослых людей заболевание протекает тяжело и с риском негативных последствий.
Осложнения после ветрянки у взрослых и детей разного возраста также развиваются при существенно ослабленном иммунитете. Разновидностей патологий много, каждая из них вредна по-своему. Во избежание ухудшения здоровья важно своевременно распознать назревающую беду и приступить к лечению.
В возрасте 2 – 12 лет ветрянка проходит в легкой форме и не дает пациенту последствий. Изредка осложнения все-таки встречаются, а после 12 лет их количество и тяжесть нарастают. Осложнения после ветрянки у ребенка обычно связаны с двумя видами инфекций:
Последствием ветрянки также считаются шрамы и рубцы, оставшиеся на месте папул.
После заболеваемости ветряной оспой в легкой форме отметин на теле не остается. Рассмотрим подробнее, какие осложнения могут быть после ветрянки.
Первая проблема: при герпетической инфекции осложнения в виде ветряночных высыпаний могут проявиться в дыхательной системе и вызвать нарушение дыхания или острый ларингит. Особенно страдает от ветрянки гортань. У таких больных врачи диагностируют ветряночный круп.
При большом скоплении оспин в нижних отделах дыхательных путей развивается ветряночная пневмония. Если человеку не будет вовремя оказана медицинская помощь, положение усугубится, и заболевание будет протекать очень тяжело. Для вирусной инфекции нет преград, она быстро распространяется на жизненно важные органы и суставы, поражает их и нарушает нормальную деятельность.
Если вирус агрессивно ведет себя в структурах центральной нервной системы, у больного дополнительно может развиться ветряночный менингит, энцефалит, поражение черепно-мозговых нервов. Пациент испытывает множество неприятных симптомов:
Асимметрия лица и вялые параличи являются признаками поражения вирусом периферической нервной системы.
Когда ветряночная сыпь образуется на слизистых тканях гениталий, при правильном уходе для девочек заболевание проходит бесследно.
Зато осложнения у мальчиков ветрянка вызывает серьезные: сначала дети жалуются на болезненность крайней плоти и головки пениса. Затем происходит рубцевание тканей полового органа, что в будущем затрудняет сексуальную жизнь.
Бактериальные осложнения ветряной оспы у детей возникают по причине активности патогенных микробов, которые заносятся в организм руками при расчесывании зудящей кожи. Проникая вглубь эпидермиса, бактерии провоцируют развитие дерматологических патологий и даже опоясывающего лишая – сложной разновидности герпетической инфекции.
Вторичное заражение приводит к нагноению, отечности и воспалению кожи. Содержимое папул становится мутным, верхушка пузырька заметно желтеет. При отсутствии лечения гнойники осложняют течение ветрянки и вызывают некроз (отмирание) тканей. Менее опасными последствиями нагноений будут рубцы и шрамы, но они портят красоту тела.
Бактериальное инфицирование ранки на глазу чревато воспалением роговицы. Рубцовое помутнение как признак кератита устранить невозможно. У большинства пациентов дефект остается навсегда и снижает остроту зрения.
Расцарапанная папула в ухе у больных ветрянкой вызывает отит. Во рту из-за разнообразия вредной флоры ветряная оспа провоцирует стоматит. Вторжение бактерий в сыпь на половых губах у девочек опасно вульвитом или флегмоной.
Также бактериальная инфекция для «ветряночников» опасна поражением лимфоузлов. Признаками бактериального лимфаденита являются увеличенные болезненные лимфоузлы и отечная покрасневшая кожа над ними. При отсутствии адекватной терапии происходит нагноение пораженного участка. Лечение в этом случае будет только хирургическим.
Прооперированный из-за бактериального осложнения ветрянки лимфоузел теряет защитные функции. В его структуре происходят изменения – на месте лимфоидной вырастает соединительная ткань.
У взрослых бактериальные осложнения ветряной оспы затрагивают венозную систему и вызывают глубокий или поверхностный тромбофлебит. В группу риска попадают пациенты с выраженными нарушениями иммунитета.
Последствием ветрянки бывает снижение общего иммунитета. Столкнувшись с герпетической инфекцией, малыши в дальнейшем чаще страдают простудными заболеваниями.
У старших регистрируются обострения хронических патологий инфекционного и воспалительного характера.
Из-за угнетенного ветрянкой иммунитета в некоторых случаях активизируется цитомегаловирус. Возбудитель входит в число штаммов герпеса и представляет повышенную опасность для беременных – и здоровых, и переболевших ветрянкой.
Простейшей профилактикой осложнений ветряной оспы у взрослых и маленьких пациентов является соблюдение правил гигиены:
Детям возрастом до 1 года при ветрянке необходимо надевать хлопчатобумажные рукавички, чтобы они не расцарапывали зудящую кожу. В комнате больного следует поддерживать прохладную температуру, т.к. в жаре зуд усиливается.
P.S. Помните, что любое патологическое состояние, связанное с ветрянкой, опасно для жизни. Относитесь внимательно к себе и ребенку, выполняйте все предписания врача и будете здоровы.
Ветряная оспа (варицелла, ветрянка) является острым и очень заразным заболеванием. Оно вызвано первичной инфекцией вирусом ветряной оспы. Вспышки ветряной оспы возникают во всём мире, и при отсутствии программы вакцинации затрагивают большую часть населения к середине молодого возраста.
Ветряная оспа была известна с древних времён. В течении некоторого времени она считалась лёгким течением натуральной оспы и только в 1772 году она была выделена в отдельное заболевание. А в 1909 году было установлено, что ветряная оспа и опоясывающий лишай имеют одного и того же возбудителя, что впоследствии было подтверждено лабораторными исследованиями. Последующее изучение особенностей вируса привело к разработке живой аттенуированной вакцины против ветряной оспы в Японии в 1970-х годах. Вакцина была лицензирована для использования в Соединенных Штатах в марте 1995 года.
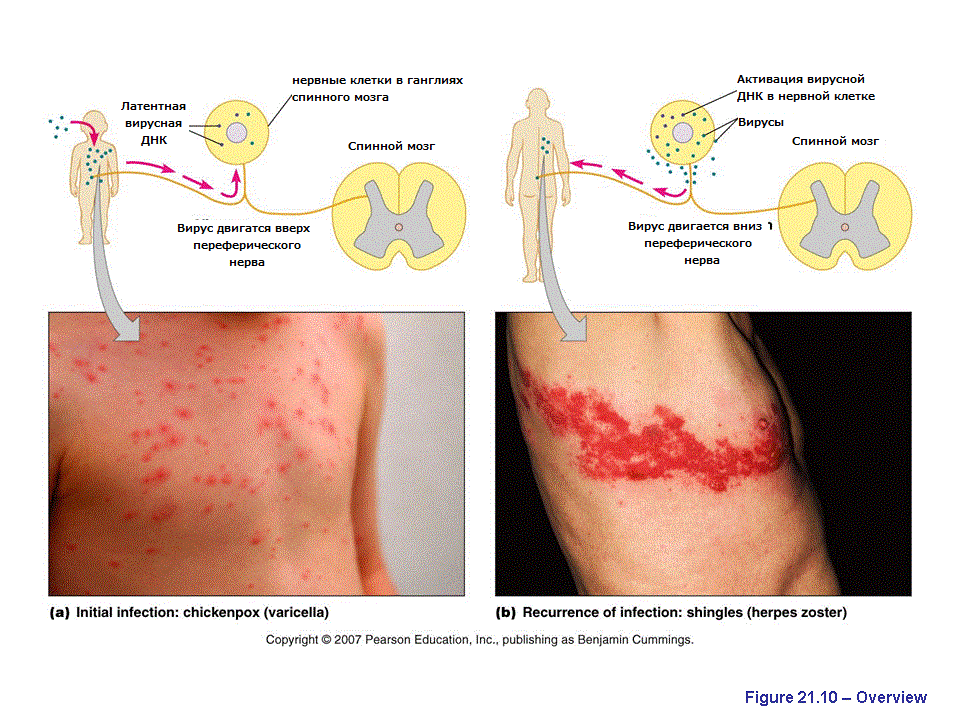
Varicella zoster virus (VZV) – это вирус, который является возбудителем ветряной оспы и принадлежит к семейству герпесвирусов. Как и другие вирусы этой группы, он обладает способностью сохраняться в организме после первичной инфекции.
После того, как человек переболел ветрянкой, VZV не покидает его организм, а сохраняется в сенсорных нервных ганглиях.
Таким образом, первичная инфекция VZV приводит к ветряной оспе, а опоясывающий герпес является результатом реактивации скрытой инфекции этого вируса, которая обусловлена снижением иммунитета вследствии различных обстоятельств (переохлаждение, стрессы и др.) либо сопутствующими заболеваниями, которые сопровождаются иммунодефицитом (злокачественные заболевания крови, ВИЧ и т. д.). За наличие этого свойства вирус ветряной оспы и относится к группе возбудителей медленных инфекций. Стоит отметить, что вирус ветряной оспы и сам имеет иммунодепрессивное свойство.
Считается, что VZV имеет короткое время выживания в окружающей среде. Все герпесвирусы чувствительны к химическому и физическому воздействию, в том числе к высокой температуре.
Источником инфекции является человек больной ветряной оспой или опоясывающим герпесом. Вирус содержится на слизистых оболочках и в элементах сыпи. Заразным больной считается с момента появления сыпи до образования корочек (обычно до 5 дня с момента последних высыпаний).
Вирус ветряной оспы обладает высокой контагиозностью, то есть с очень большой вероятностью передаётся через респираторные капли или прямой контакт с характерными поражениями кожи инфицированного человека. С этим связан тот факт, что большая часть населения заболевает уже в детском возрасте.
На возраст до 14 лет приходится 80-90 % случаев. Также для ветряной оспы характерна высокая восприимчивость (90-95 %).
Большинство стран имеют тенденцию к более высокому уровню заболеваемости в городских населённых пунктах (700-900 на 100 000 населения) и значительно меньшему в сельских регионах. Эпидемиология заболевания отличается в разных климатических зонах, например, существенная разница наблюдается в умеренном и тропическом климатах. Причины этих различий плохо изучены и могут относиться к свойствам вируса (которые, как известно, чувствительны к теплу), климату, плотности населения и риску воздействия (например, посещение в детском саду или школе или число братьев и сестёр в семье).
Относительно нетяжёлое течение и невысокая летальность долгое время были причиной предельно спокойного отношения к этой инфекции.
Однако, на данный момент, как результат многочисленных исследований, было установлено, что возбудитель может поражать не только нервную систему, кожу и слизистые, но и лёгкие, пищеварительный тракт, мочеполовую систему.
Вирус оказывает неблагоприятное влияние на плод. при возникновении заболевания у беременных женщин. При этом стоит помнить, что мать может передать инфекцию плоду, если она больна ветряной оспой или опоясывающим герпесом (вирус способен проникать через плаценту на протяжении всей беременности).
Вирус ветряной оспы проникает через дыхательные пути и конъюнктиву. Считается, что вирус размножается в слизистой носоглотки и региональных лимфатических узлах.
Первичное попадание вируса в кровь возникает через несколько дней после заражения и способствует попаданию вируса в эпителиальные клетки кожи, где и происходит дальнейшее размножение вируса и соответствующие кожные изменения.
Затем происходит вторичное попадание в кровь. Следует помнить, что поражаться может не только эпителий кожи, но и слизистые желудочно-кишечного тракта, дыхательных путей, мочеполовая система. Учитывая то, что вирус является тропным к нервной ткани в нервных узлах, корешках чувствительных нервов и спинном мозге могут развиваться дегенеративные и некротические изменения.
Инкубационный период. Период от попадания вируса в организм до начала клинических проявлений составляет от 5 до 21 дня после воздействия, чаще 1-2 недели. Инкубационный период может быть более долгим у пациентов с ослабленным иммунитетом.
У инфицированных людей может быть мягкий продромальный период, который предшествует наступлению сыпи. У взрослых это может быть от 1 до 2 дней лихорадки и недомогания, но у детей чаще всего сыпь является первым признаком заболевания.
Начало чаще всего острое. Лихорадка длиться 2-7 дней, при тяжёлом течении дольше. Больные жалуются на возникновение зудящей сыпи, ломоту в теле, снижение аппетита, нарушение сна, головную боль. Могут наблюдаться тошнота и рвота.
Первые элементы сыпи появляются на лице и туловище, а затем на волосистой части головы и конечностях; наибольшая концентрация поражений находится на туловище с появлением подсыпаний в течении 4-6 дней. При этом элементы сыпи присутствуют на нескольких стадиях развития (например, покраснения и папулы могут наблюдаться одновременно и в той же области, что и везикулы и корочки).
Сыпь также может возникать на слизистых оболочках ротоглотки, дыхательных путей, влагалища, конъюнктивы и роговицы.
Элементы сыпи обычно имеют диаметр от 1 до 4 мм. Везикулы (пузырьки) являются поверхностными, однокамерными и содержат прозрачную жидкость, окружены красным ободком. Со временем они подсыхают и превращаются в корочки, после отторжения которых остается временная пигментация и изредка маленькие рубчики.
Количество элементов сыпи колеблется от единичных до множественных. Везикулы могут разорваться или загноиться до того, как они высохнут и приобретут вид корочек. Высыпания сопровождаются выраженным зудом.
У 20-25 % больных высыпания могут возникать на слизистых рта, дёснах. Обычно они быстро вскрываются, образуют эрозии и сопровождаются болезненностью, жжением и повышенным слюноотделением.
Около 2-5 % заболевших имеют элементы сыпи на коньюнктивах.
Также при ветряной оспе, как правило, увеличиваются лимфатические узлы (подчелюстные, шейные, подмышечные, паховые).
Восстановление от первичной инфекции ветряной оспы обычно приводит к пожизненному иммунитету. Но в последнее время всё чаще наблюдаются случаи повторного заболевания ветряной оспой. Это не является обычным явлением для здорового человека, и чаще всего происходит у лиц с ослабленным иммунитетом.
Болезнь обычно имеет нетяжёлое течение, но могут возникать осложнения, включая бактериальные инфекции (например, бактериальные кожные поражения, пневмония) и неврологические (например, энцефалит, менингит, миелит), которые могут закончиться летальным исходом.
Вторичные бактериальные инфекции кожных покровов. которые вызваны стрептококком или стафилококком, являются наиболее распространённой причиной госпитализации и амбулаторных медицинских визитов. Вторичная инфекция стрептококками инвазивной группы А может вызвать абсцессы и флегмоны.
Пневмония после ветряной оспы обычно является вирусной, но может быть и бактериальной. Вторичная бактериальная пневмония чаще встречается у детей моложе 1 года. Она характеризуется нарастанием температуры до 40?С, нарастанием бледности и цианоза кожи, появлением загрудинного сухого кашля и одышки. Больные могут принимать вынужденное положение в постели.
Поражение центральной нервной системы при ветряной оспе варьируются от асептического менингита до энцефалита. Вовлечение мозжечка с последующей мозжечковой атаксией является наиболее распространенным проявлением нарушений центральной нервной системы, но, как правило, имеет положительный исход.
Энцефалит – одно из самых опасных осложнений ветряной оспы (10-20 % заболевших имеют летальный исход). Проявляется это осложнение головной болью, тошнотой, рвотой, судорогами и часто приводит к коме. Диффузное вовлечение головного мозга чаще встречается у взрослых, чем у детей. Вместе с энцефалитом или самостоятельно может возникнуть ветряночный менингит .
Редкими осложнениями ветряной оспы являются синдром Гийена-Барре, тромбоцитопения, геморрагическая и буллёзная ветряная оспа, гломерулонефрит, миокардит, артрит, орхит, увеит, ирит и гепатит.
После заражения вирус остается скрытым в нервных клетках и может быть реактивирован, вызывая вторичную инфекцию — опоясывающий герпес. Обычно это происходит у взрослых в возрасте старше 50 лет или при ослаблении иммунитета и связано с болезненной сыпью, которая может привести к постоянному повреждению нервов.
Опоясывающий герпес (herpes zoster, опоясывающий лишай) возникает у людей, как проявление реактивации латентной инфекции, вызванной вирусом, который находился в нервных ганглиях, после перенесённой ветряной оспы. Локализация последующих высыпаний будет зависеть от того, в каком нервном узле находился вирус (VZV) в латентном (спящем) состоянии.
Локализация сыпи при поражении узла тройничного нерва – на волосистой части головы, в области лба, носа, глаз, нижней челюсти, нёба, языка; при наличии вируса в спинальных ганлиях — на шее, туловище, верхних и нижних конечностях.
Особенностями сыпи при опоясывающем герпесе являются:
Обычно диагноз ставится на основании клинической картины и объективного осмотра больного.
Для подтверждения диагноза лабораторными методами берут кровь, спинномозговую жидкость, а также содержимое пузырьков и пустул. Как ориентированный метод проводят микроскопию.
В современной практике используются серологические методы диагностики (ИФА, РСК, РНГА, РИА). При этом кровь берут дважды: в начале заболевания и в период реконвалесценции. Реакция считается положительной, если титр антител вырос в 4 раза и более.
Стоит заметить, что наиболее часто используются ИФА и ПЦР. Также существует метод культивирования вируса, но в связи с трудоёмкостью и большими затратами, сейчас не используется.
Пациентов с неосложненным течением чаще всего лечат в домашних условиях. Элементы сыпи обрабатывают концентрированным раствором перманганата калия. Кислород, который выделяется вследствии этого, предотвращает присоединение вторичной инфекции, а также снижает зуд. При небольшом количестве высыпаний можно использовать бриллиантовый зеленый.
Только при тяжелых или осложненных вариантах необходимо лечение, которое направлено на возбудителя. Это препараты ацикловир, валацикловир, фамцикловир, принимать которые можно только после консультации врача-инфекциониста или семейного доктора. Противовирусное лечение является обязательным при опоясывающем герпесе. Также возможно локальное применение мазей ацикловира.
При выраженном зуде заболевшим ветряной оспой необходимо принимать антигистаминные препараты. При сильных болях у пациентов с опоясывающим герпесом – анальгетики. Если имеет место высокая температура и сильная интоксикация показана дезинтоксикационная терапия (внутривенное введение определенных растворов). Лицам, у которых снижен уровень иммунитета, показан иммуноглобулин.
Ветряная оспа может быть предотвращена с помощью вакцинации. Специфическая профилактика проводится живыми вакцинами из ослабленного вируса ветряной оспы (например, бельгийская вакцина «Варилрикс »). Особенно вакцинация рекомендована детям раннего возраста, а в США и лицам пожилого возраста с целью профилактики опоясывающего герпеса и постгерпетической невралгии.
При проведении клинических испытаний было установлено, что лица, которые были вакцинированы, либо не подвержены ветряной оспе, либо переносят её в очень лёгкой форме.
Необходима вакцинация тем категориям людей, которые имеют сниженный иммунитет и, как следствие, высокую возможность тяжелого и осложненного течения заболевания. К ним относятся следующие категории:
Показана вакцинация:
с профилактической целью, особенно рекомендована категориям повышеного риска:
— обычная вакцинация в возрасте 12-15 месяцев,
— обычная вторая доза в возрасте 4-6 лет.
для экстренной профилактики тех, кто не болел ветряной оспой и не был привит, но при этом контактирует с больными.
Минимальный интервал между дозами вакцины против ветряной оспы составляет 3 месяца для детей в возрасте до 13 лет.
Хотя однодозовые программы эффективны для профилактики тяжёлой болезни ветряной оспы, что подтверждается исследованием, проведенным в Австралии (она является одной из немногих стран, которые включили вакцинацию против ветряной оспы в рамках своей национальной программы иммунизации), данные свидетельствуют о том, что для прерывания передачи вируса требуется введение двух доз. Возникающие школьные вспышки и высокие показатели ветряной оспы, хотя обычно и не тяжёлые, побудили некоторые страны осуществить двухдозовый график вакцинации.
Ветряная оспа (лат. Varicella ) – это острое инфекционное заболевание, передающееся воздушно-капельным путем. Возбудитель принадлежит к группе герпетических вирусов – Herpesviridae, которые могут вызвать как ветряную оспу, так и опоясывающий лишай. Этот фильтрующийся вирус крайне неустойчив и вне человеческого организма быстро погибает.
Болеют преимущественно дети, но взрослые, не болевшие ранее этим заболеванием, также подвержены заражению. Возбудитель передается воздушно-капельным путем от больного ветряной оспой, который заразен для окружающих с начала болезни и до 4-го дня высыпаний включительно.
Ветряная оспа, чаще всего, протекает в легкой форме. Тяжелые формы встречаются у ослабленных пациентов, на фоне сниженного иммунитета, предрасположенности к аллергическим реакциям, у взрослых. Особое внимание необходимо при заболевании ветряной оспой во время беременности. Вирус легко проникает через маточно-плацентарный барьер и далее – в кровь плода. Наибольшую опасность в плане формирования уродств и других дефектов развития у плода, представляет период беременности до 20 недель.
Иммунитет после выздоровления стойкий пожизненный. Однако, небольшой процент переболевших ветрянкой, снова могут заразиться. В этом случае, как правило, болезнь протекает в более легкой форме.
В период продрома может отмечаться легкое недомогание, слабость, повышение температуры тела до субфебрильных цифр (37-37.5°С), незначительные высыпания по типу скарлатинозных или кореподобных. Этот период не является обязательным и заболевание ветрянкой может начинаться сразу с периода типичных ветряночных высыпаний.
Повышается температура до 37.5-38°С, реже выше, нарушается сон, аппетит, общее самочувствие. Ухудшение состояния, в типичных случаях, протекает циклически, с промежутком в 1-2 дня, и совпадает с появлением новых высыпаний, которые появляются с 1-2-го дня болезни и подсыпают в течение 3-5-ти дней.
Первичный элемент сыпи – папула (мелкое пятнышко), которая через несколько часов превращается в везикулу – пузырек с прозрачным содержимым и ободком гиперемии (покраснения) вокруг. Спустя 1-2 дня пузырьки вскрываются и подсыхают, образуя корочки. В этот период особенно часто отмечается зуд кожи и возможность занесения инфекции при расчесывании. После отпадения корочек некоторое время может оставаться пигментация, рубцевания не происходит. Стадийность, или цикличность, высыпаний позволяет видеть одномоментно различные элементы сыпи: папулы–везикулы–корочки (на рисунке соответственно 1–2–3). Элементы сыпи могут появляться на коже головы, туловища, конечностей, половых органов. Типичной локализацией ветряночной сыпи является волосистая часть головы. Везикулы также обнаруживаются на слизистой ротовой полости и внутренних органов.
Период выздоровления наступает не ранее 10 дней от начала заболевания. Нормализуется температура тела и общее самочувствие, в течение 1-2-х недель отпадают корочки.
Осложнения ветряной оспы встречаются крайне редко, в основном у резко ослабленных пациентов. В небольшом количестве случаев есть вероятность развития воспалительных заболеваний кожи, серозного менингита, миокардита. пневмонии. поражение роговицы. Еще реже встречаются артриты, поражение зрительного нерва и спинного мозга.
В некоторых случаях происходит латентное персистирование вируса в организме после перенесенной инфекции. В зрелом возрасте возможна активизация вируса и развития опоясывающего лишая. Чаще это случается при ослаблении иммунитета и у пожилых пациентов.
Диагностика заболевания не вызывает трудностей и основана на типичной клинической симптоматике и анамнестических данных. Нередко выявляется контакт пациента с больным ветряной оспой или опоясывающим лишаем.
В большинстве случаев ветряная оспа протекает в легкой и средне-тяжелой форме и лечится амбулаторно. Проводится симптоматическая терапия, направленная на профилактику осложнений, поддержку ослабленного организма, предупреждение нагноения пузырьков. В тяжелых случаях и при развитии осложнений больного ветряной оспой госпитализируют в инфекционный стационар и в некоторых случаях подключают противовирусные препараты.
При домашнем лечении, ребенок находится на постельном режиме на протяжении всего лихорадочного периода, постельное белье меняется раз в 1-2 дня, нательное – каждый день. Питание обогащено витаминами (особенно аскорбиновой кислотой ), назначается молочно-растительная диета. После каждого приема пищи обязательно прополоскать рот.
Элементы сыпи обрабатываются 1% спиртовым раствором бриллиантового зеленого, метиленового синего или фукорцина. Этим достигается уменьшение кожного зуда, профилактика нагноений, ускорение процессов подсыхания и отпадения корочек.
При наличии высыпаний на слизистой полости рта, выполняют их обработку 2% раствором метиленового синего.
При поражении слизистых половых органов у девочек, необходимы частые подмывания, ванночки со слабо-розовым раствором марганцево-кислого калия (марганцовки) или фурациллина.
При зуде педиатр может назначить также антигистаминные препараты, позволяющие уменьшить или полностью купировать тягостный из-за своей навязчивости симптом.
При повышении температуры тела применяют препараты на основе парацетамола или ибупрофена. Аспирин не рекомендован из-за опасности развития синдрома Рея, проявляющегося тяжелым поражением печени и головного мозга.
Реже назначаются противовирусные препараты – зовиракс, ацикловир-мазь, теоброфеновую или флореналевую мази, пинолайф, герпевир, виролекс.
После выздоровления ребенок может посещать школу или детские дошкольные учреждения. Однако следует учитывать, что организма ребенка ослаблен и в этот период подвержен другим бактериальным и вирусным инфекциям. Поэтому желателен восстановительный период сроком на 1-2 недели с полноценным, витаминизированным питанием, прогулками на свежем воздухе, достаточным сном. В это время школьникам можно постепенно начинать осваивать материал по пропущенным занятиям.
Вакцина для профилактики ветряной оспы разработана японскими (Окавакс), американскими (Варивакс) и бельгийскими (Верилрикс) учеными. Бельгийский препарат, в отличие от первых двух, неудобен тем, что требует повторной прививки. В некоторых странах проведение вакцинации рекомендуют только в группах риска. Проведенное в Японии исследование показало, что на протяжении 20 лет после прививки ветряной оспой не заболел ни один иммунизированный пациент. В России профилактика от ветряной оспы начала проводиться с 2009 года.
При выявлении случаев заболевания, на контактных лиц накладывается карантин сроком 21 день для профилактики распространения инфекции.
Сильное осложнение ветрянки у детей — энцефалит. Течение недуга в особенно сложной форме встречается довольно редко. Энцефалит при ветряной оспе у малышей развивается на фоне чрезмерно сниженного иммунитета, неспособного противостоять активности возбудителя основной болезни — вируса ветряной оспы. При энцефалите особенно страдает нервная система вместе с головным мозгом, поэтому крайне важна своевременная диагностика осложнения и его тщательное лечение. В противном случае в организме произойдут непоправимые изменения.
Ветряночный энцефалит является серьезным и крайне опасным осложнением обычно детской болезни — ветрянки. Патология сопровождается развитием воспаления головного мозга с поражением нервной системы. Возбудителем недуга является вирус ветряной оспы, относящийся к категории герпетических инфекций. Особенностью заболевания является интенсивное снижение естественной защиты, вырабатываемой иммунной системой.
Ветряночный энцефалит относится к категории редких недугов, но при развитии последствия, как и само течение, отличаются особой тяжестью. Без медицинской помощи вылечиться от болезни невозможно. По мере развития недуга поражение организма усугубляется, поэтому исход становится неблагоприятным.
Ветрянку до года крохи переносят легко.
Ветряночный энцефалит чаще развивается у детей после года. Ветрянка на первом году жизни крохи переносится легко и быстро лечится, поэтому осложнения не возникают, особенно у грудничков. Это объясняется постоянным подпитыванием иммунитета младенца материнскими антителами, которые присутствуют в грудном молоке. Тяжелее переносится недуг, если кормящая мать не переболела ветрянкой, но шансы появления ветряночного энцефалита у такого ребенка все равно малы.
Но на фоне сильно сниженного иммунитета с 3 по 7 день у малыша могут развиться острые симптомы в виде сильного жара, обильной сыпи по всему телу, фонтанирующей рвотой, судорог, пареза, перекашивания мышц лица, бредоого синдрома, дезориентации. При подостром течении симптоматика менее выражена, но выдает болезнь тремор рук, неуверенная походка, ослабленность, дискоординация.
Сухой кашель и першение — одни из первых симптомов заболевания.
Выявить энцефалит возможно в первые несколько суток после обсыпания тела ветряночными пузырями. Но часто недуг начинает развиваться на поздней стадии ветрянки или еще до развития первой сыпи. Начальная стадия характеризуется:
Такие симптомы часто путают с простудой. Особенностью осложненной энцефалитом ветрянки является сыпь. Она больше похожа на гнойничковые высыпания, поражающие обширные участки. Основные признаки болезни тяжелые, поэтому провоцируют развитие серьезных нарушений, таких как:
Болезнь поражает головной мозг в первые дни развития, поэтому часто наблюдается речевая дисфункция (задержка), понижение тонуса мышц и нарушения мозговой активности. В большинстве случаев малыш становится неадекватным, раздражительным, агрессивным, потом быстро впадает в сонное состояние, которое может закончиться комой.
Основные признаки энцефалита схожи с клиникой менингита, поэтому дифдиагностику следует проводить по специфичным анализам.
При раннем обнаружении болезнь быстро лечится. После выздоровления продолжительное время у малыша наблюдаются остаточные судороги и приступы эпилепсии. Но особенно осложненные и запущенные случаи практически всегда летальные. Это происходит на фоне заражения тяжелой инфекцией, полностью охватывающей ткани мозга, вызывая гнойный менингит.
Первая энцефалитическая реакция у ребенка появляется на вторые сутки после начала ветрянки в виде непроизвольных судорог. Различают острое и подострое течение ветряного энцефалита. В первом случае наблюдается:
В первые сутки болезни нарушается речь, наблюдается гнозис и праксис. У старших деток проявляются сегментарные двигательные нарушения и потеря чувствительности (миелитический синдром).
Первый регресс неврологической дисфункции наступает на 6 день болезни и длится до 1,5 месяцев. Несмотря на быстрое и эффективное лечение, отголоски недуга проявляются еще несколько месяцев после выздоровления
Подострая форма характеризуется более благоприятным течением, тяжелое развитие патологии наблюдается в редких случаях, тогда повышается риск завершения болезни смертью.
Предварительный диагноз ставится на основе появившихся симптомов. После анализа жалоб пациента назначаются специфичные анализы для лабораторного подтверждения. Для подтверждения и постановки окончательного диагноза с выбором схемы лечения применяются следующие методы:
- Оценка ликвора путем исследования спинномозговой жидкости.
- Серологические тесты на антитела в крови.
- МРТ и КТ мозга — для определения области поражения, визуализации очагов кровоизлияния.
- Электроэнцефалограмма — для оценки активности мозга.
- Биопсия тканей мозга.
- Вирусологические тесты смывов носоглотки — для выявления специфичных антител.
При диагностировании энцефалита больному назначают строгий постельный режим и курс лекарств.
При диагностировании энцефалита больного сразу же госпитализируют и помещают в инфекционное отделение. Назначается:
Такие строгие меры необходимы из-за быстрого развития болезни с масштабными нарушениями по всему организму, которые нужно предотвратить в крайние сроки, но, в случае затягивания с лечением, избавиться практически невозможно. За маленьким пациентом ведется постоянное наблюдение, так как его состояние может резко ухудшиться и потребуется оказать неотложную помощь.
Детям при ветряночном энцефалите всегда назначаются противовирусные медпрепараты для угнетения вируса, вызвавшего болезнь и предупреждения развитие опасных последствий. Дополнительно проводится интенсивная терапия по снятию отека мозга. Одновременно обеспечивается подпитка мозговых тканей и всего организма глюкозой, что позволяет облегчить состояние больного малыша. Также назначаются медпрепараты, улучшающие кровообращение в мозгу с целью повышения его энергообеспечения. Все лекарства, курс лечения и дозы подбирает врач, исходя из состояния ребенка. Чтобы не развились аллергические реакции и побочные эффекты терапии, за маленьким пациентом ведется тщательное наблюдение и даются антигистаминные.
Назначаются следующие лекарства:
Проводится ударная гормональная терапия с медленным понижением дозировки в первые 1,5 месяца. Все медпрепараты назначаются поочередно курсом не более недели. На 14 день болезни нужен прием ноотропных лекарств и других общеукрепляющих средств.
Важной профилактической мерой для предупреждения ветряночного энцефалита является избегание детей, заболевших ветрянкой. Такого малыша следует в срочном порядке изолировать при первых высыпаниях во избежание инфицирования других людей и распространения инфекции.
В основной массе исход ветряного энцефалита — благоприятный. Худший прогноз наблюдается при «преветряночной» форме, после которого остаются осложнения на всю жизнь. Последствия касаются поражения нервной системы, проявляющиеся в виде парезов, эпилепсии или гиперкинезов. Общая частота случаев исчисляется 15%-ми при общей летальности — 10%.
Ветряная оспа – это остропротекающая антропонозная вирусная инфекция, которая преимущественно поражает детей 5-8 лет.
Главным признаком заболевания являются высыпания на слизистых и коже в виде пузырьков, содержащих серозную жидкость. Сегодня мы рассмотрим симптомы и лечение, профилактику, фото ветряной оспы у детей и взрослых.
Развитие ветряной оспы вызывает вирус из семейства герпесвирусов, который содержит в своем геноме ДНК. Источником инфекции может стать лишь человек, больной опоясывающим лишаем или ветряной оспой.
Передача возбудителя инфекции осуществляется при помощи воздушно-капельного пути.
Герпесвирус этого типа малоустойчив в условиях окружающей среды, он быстро гибнет под воздействием ультрафиолетового света, растворов дезинфицирующих веществ, но при низких показателях температуры способен сохраняться довольно долго.
Это преимущественно детская инфекция, но могут заболеть и взрослые (см. ветрянка у взрослых ), которые раньше не болели данным заболеванием.
После заражения первые симптомы ветрянки у детей и взрослых появляются в среднем через пару недель, а инкубационный период ветряной оспы длится от 6 до 20 суток. Начало заболевания обычно характеризуется повышением температуры. На фоне лихорадки или в конце первого дня появляются высыпания.
Ветряночная сыпь может локализоваться на любой поверхности тела, в том числе на голове, слизистых оболочках, на половых органах и в дыхательных путях. Исключением являются только ладони и подошвы. Сначала на коже и слизистых возникают розовые пятнышки (розеолы), которые вскоре превращаются в узелки. Затем на месте узелков образуются пузырьки, после вскрытия которых остаются корочки.
Сыпь при ветрянке вызывает сильный зуд, ребенок может расчесывать кожу, капризничать, нарушается сон. Количество высыпаний бывает различным: от единиц до сотен элементов. После отпадания корочек обычно остаются пигментные пятна, через некоторое время они исчезают. Характерно так называемое «подсыпание» кожных элементов.
Сыпь появляется как бы толчкообразно в течение 2-5 суток. Это сопровождается новыми подъемами температуры. На небольшом участке кожных покровов одновременно наблюдаются элементы сыпи в разных стадиях развития (розеолы, пузырьки и т. д.).
Корочки отпадают не раньше 1-2 недель от начала болезни, когда ранки полностью эпителизируются. Иногда пузырьковые высыпания нагнаиваются, в результате после выздоровления могут остаться рубчики. Особенно это характерно для взрослых, у которых течение ветряной оспы обычно более тяжелое, чем у детей.
Другой симптом ветрянки – афтозный стоматит. Он часто поражает грудных детей. На слизистой рта появляются весьма болезненные язвочки. Из-за выраженной болезненности дети могут отказываться от пищи.
Ветрянка в большем числе случаев протекает нетяжело. Но у детей с ослабленным иммунитетом, с сопутствующей патологией, а также у взрослых и пожилых лиц могут быть осложнения.
Указанные осложнения вызваны самим вирусом. Но так как возбудитель ветряной оспы угнетает иммунную систему, то могут присоединиться вторичные инфекции. Зачастую их возбудителями становятся условно-патогенные микроорганизмы. Они могут обусловить следующие осложнения ветрянки:
Также возможно развитие тяжелой формы ветряной оспы: геморрагической, буллезной, гангренозной. В тяжелых случаях встречается генерализация инфекции в организме. Особенно опасно заболевание для беременных женщин. Если заражение произойдет в первом триместре, плод может быть инфицирован внутриутробным путем.
Результатом могут стать различные отклонения в его развитии. Если женщина заболевает в конце последнего триместра, то обычно вирус не вызывает заметных изменений в здоровье будущего ребенка.
При легком течении ветрянки изоляция и лечение больного проводятся дома. Госпитализация в инфекционный стационар требуется при тяжелом течении или наличии осложнений. Также больные могут госпитализироваться по эпидемиологическим показаниям (например, если заболевший проживает в общежитии, интернате или в семье есть беременная женщина).
Главное условие для лечения ветряной оспы — тщательнейший уход за кожей и полостью рта. В период высыпаний нельзя мыться, так как с водой вирус попадет на новые участки кожи.
Кроме того, при мытье ранки могут инфицироваться другими микробами. Элементы сыпи следует смазывать 1-2%-м бриллиантовым зеленым на спирту или раствором калия перманганата. Хорошо подходят водные растворы риванола, метиленовой сини, которые не раздражают кожу и не вызывают ожога.
Когда сформируются корочки, их надо смазывать вазелином или жирным кремом, чтобы они быстрее отпали. Если пузырьки и язвочки появляются на слизистой рта или на половых органах, их необходимо обрабатывать 3%-м раствором пероксида водорода и 0,05-0,1%-м риванолом попеременно. После исчезновения на коже пузырьков останутся только корочки.
В этот период можно осторожно принимать ванну. Во время лихорадки больному необходимо обеспечить покой и постельный режим.
Диета при ветрянке должна состоять из молочных и растительных продуктов. На время болезни следует исключить жареные, острые, соленые блюда, сладкое, жирное мясо и рыбу.
Овощи и фрукты можно отваривать, тушить, готовить на пару или запекать, но не жарить.
Если течение болезни типичное и нет осложнений, то лекарства назначают редко. При выраженной лихорадке и недомогании проводят дезинтоксикационную терапию путем внутривенного вливания солевых или коллоидных растворов.
Гнойные осложнения ветрянки лечат с помощью антибактериальных препаратов. При возникновении вирусной пневмонии, энцефалита или менингита назначают антивирусные противогерпетические препараты. Ослабленным больным при тяжелых осложнениях внутримышечно вводят нормальный иммуноглобулин человека и интерферон (внутривенно).
В целях профилактики ветряной оспы заболевшего необходимо изолировать на время болезни (не менее 9 дней). После изоляции помещение проветривают, проводится влажная уборка. Других мероприятий не требуется, так как вирус уже через 15 минут отсутствует в виду своей неустойчивости.
Больной человек перестает быть заразным для окружающих на пятый день после последнего подсыпания пузырьков. Обычно изоляция продолжается до отпадения всех корочек с кожи больного.
Детей, посещающих детское учреждение, разобщают на 21 день, то есть объявляют карантин.
Вакцинопрофилактика ветрянки не проводится. Ослабленным детям со сниженным иммунитетом после контакта с больными вводят внутримышечно нормальный иммуноглобулин человека.
Если после прочтения статьи вы предполагаете, что у вас характерные для этого заболевания симптомы, то вам стоит обратиться за консультацией к терапевту.
Ветряная оспа — контагиозное вирусное заболевание, которое развивается преимущественно у детей и характеризуется умеренной общей интоксикацией, полиморфной экзантемой с преобладанием везикул, длительной персистенцией вируса в виде латентной инфекции
Ветряную оспу и опоясывающий лишай в течение длительного времени воспринимали как натуральную оспу, хоть клинические различия этих двух инфекций еще в 60-х годах XVIII века установил и описал известный английский врач В. Геберден. Название «varicella», которое отличает болезнь от натуральной оспы («variola»), впервые ввел в медицинское потребления немецкий врач А. Фогель в 1772 году. Инфекционная этиология ветряной оспы была доказана австрийским врачом Г. Штейнером в 1875 году в опытах на добровольцах. В 1911 году бразильский патолог Г. Арагао при микроскопии содержимого пузырьков ветряной оспы обнаружил вирусные тельца, которые были затем названы в его честь. В 1943 году немецкий врач и биолог Г. Руска при электронной микроскопии пузырьков ветряной оспы и опоясывающего герпеса наблюдал тождественные ультраструктурные вирусные частицы. В 1952 году выдающийся американский вирусолог, лауреат Нобелевской премии Т. Веллер впервые выделил возбудителя на клеточных культурах от пациентов с обеими клиническими формами инфекции.
Несмотря на относительно легкое течение ветряной оспы, у 1 пациента из 4000 больных развивается энцефалит.
Возбудитель ветряной оспы и опоясывающего герпеса (varicella-zoster virus/VZV, ГВЛ-3) принадлежит к роду Varicellovirus, подсемейства Alphaherpesvirinae, семьи Herpesviridae. Этот неустойчивый вне организма человека вирус быстро инактивируется дезинфицирующими средствами, а также при высыхании и повышении температуры до 60 °С, однако хорошо сохраняется при низкой температуре. Внешняя белковая оболочка вируса окружеа слоем слабо связанных белков, известных под общим названием оболочки. Многие из этих белков играют важную роль в инициировании процесса размножения вируса в зараженной клетке. Оболочка, в свою очередь, покрыта липидным слоем; гликопротеины, которые расположены сверху липидного слоя, обусловливают внешний вид вириона.
Причина возникновения ветряной оспы кроется в контакте с больным человеком, который становится опасным для окружающих в конце инкубационного периода (за 6-7 часов до появления сыпи) и вплоть до 5-го дня с момента появления последних элементов. Особенно опасны больные с наличием везикул на слизистой оболочке ротовой полости, которые выделяют большие дозы вируса со слюной. Механизм передачи возбудителя при ветряной оспе — воздушно-капельный. Не исключена возможность вертикальной передачи возбудителей ветряной оспы от матери к плоду, что может привести к порокам развития, но это случается очень редко.
Ветряная оспа — типичная детская инфекция. Новорожденные первых 2 месяцев жизни имеют пассивный материнский иммунитет, позже они становятся восприимчивыми. Поэтому максимальное количество больных приходится на возрастную группу 2-4 лет. Дошкольники составляют около 80% больных. В старших возрастных группах из-за формирование иммунной прослойки заболеваемость значительно снижается. Взрослые вследствие инфицирования VZV чаще болеют опоясывающим герпесом. Для ветряной оспы характерна осенне-зимняя сезонность, что объясняется тесным контактированием детей при посещении детских и учебных заведений. Заболеваемость чаще спорадическая.
После перенесенной инфекции формируется длительный иммунитет. Повторные заболевания встречаются редко. Ослабление вирусоспецифического клеточно-опосредованного иммунитета, наблюдаемое в результате старения или при развитии заболеваний, вызывает иммуносупрессию, а при использовании иммуносупрессивных лекарственных веществ повышается риск развития опоясывающего герпеса.
Первичная VZV-инфекция проявляется в виде ветряной оспы, при этом входными воротами инфекции являются слизистые оболочки верхних дыхательных путей, где происходят репликация и первичное накопление вируса. Затем по лимфатическим путям вирус проникает в кровь. Наличие вирусемии доказана выделением вируса из крови, а также появлением экзантемы, генерализированной по всему телу. После затихания острых проявлений первичной инфекции вирус латентно сохраняется в организме. Дальнейшая реактивация латентного VZV в ганглиях приводит к появлению локализованной кожной сыпи, который называют опоясывающим герпесом.
Международная классификация болезней выделяет следующие формы ветряной:
Инкубационный период при ветряной оспе длится 11-21 день, чаще 14 дней. Продромальные признаки у детей или отсутствуют, или проявляются незначительными симптомами общей интоксикации:
У взрослых часто наблюдают сильные и длительные проявления общего интоксикационного синдрома. На фоне этого на коже лица, волосистой части головы, туловища и конечностей появляется сыпь; при выраженной интенсивности ее элементы можно обнаружить на ладонях и стопах. Пройдя стадии пятен и мелких папул, они быстро превращаются в характерные для ветряной оспы элементы — везикулы. Некоторые пятна исчезают, папулы рассасываются, не доходя до стадии везикулы. Везикулы при ветряной оспе имеют круглую или овальную форму и различную величину, размещаются на неинфильтрованной основе, их стенка напряжена, блестящая, содержание прозрачный. Вокруг везикулы является узкая полоска гиперемии. При прокалывании везикула опорожняется благодаря своей однокамерности. Разрыву везикул предшествует зуд, и без того часто сопровождающий сыпь. Отдельные везикулы имеют пупкообразные вдавливания. Везикулы быстро подсыхают (при этом их содержимое мутнеет из-за выпадения фибрина) и через 1-3 дня образуются бурые корочки, которые отпадают за 1-3 неделе.
Поскольку при ветряной оспе сыпь появляется в течение нескольких дней волнообразно, характерным признаком заболевания является полиморфность сыпи — на определенном участке кожи можно обнаружить элементы, находящиеся на разных стадиях развития. У некоторых больных сыпь одновременно возникает на слизистых оболочках ротовой полости, ротоглотке, на половых органах и других участках тела. Это энантема, характерным элементом которой, как и на коже есть пузырек. Пузырьков на слизистых оболочках обычно мало, они неустойчивы, быстро трескаются и образуют поверхностные эрозии, которые через несколько дней эпителизируются.
При легком течении температура тела повышается до 37,5-38 °С, симптомы интоксикации почти отсутствуют, сыпь не густая.
При средней степени тяжести температура тела повышается до 39 °С, симптомы интоксикации выражены умеренно, сыпь обильная, в том числе и на слизистых оболочках.
При тяжелом течении температура тела высокая (39,5-40 °С), сыпь очень обильная, элементы большие, застывшие в одной стадии развития. На пике заболевания при этом возможен нейротоксикоз с судорожным синдромом и проявлениями отека-набухания головного мозга (ОНГМ). Одновременно с подсыханием элементов сыпи температура тела снижается и улучшается общее состояние больного.
В случае возникновения осложнений проявления ветряной оспы имеют свои особенности:
У ослабленных детей раннего возраста, особенно на фоне других инфекционных заболеваний, а также у взрослых с иммунодефицитными состояниями болезнь может принять злокачественный характер. При этом наблюдают такие виды сыпи:
- пустулезная, когда везикулы превращаются в пустулы и болезнь напоминает натуральную оспу;
- буллезная, когда появляются большие пузыри (диаметром до 2-3 см) с серозным и мутным содержимым;
- геморрагическая с кровянистым содержанием пузырьков и петехиями на коже, с тромбоцитопенической пурпурой;
- гангренозная, характеризующийся омертвлением кожи вокруг пузырьков и образованием трофических язв.
Такие проявления заболевания ухудшают прогноз.
Атипичная, или рудиментарная, ветряная оспа обычно случается у лиц, которым в период инкубации ввели иммуноглобулин или плазму. Она характеризуется появлением розеолезно-папулезной сыпи с отдельными недоразвитыми, едва заметными пузырьками, температура тела нормальная. Общее состояние не нарушается.
Генерализированная или висцеральная, ветряная оспа чаще встречается у новорожденных, а также у тех, кто принимает глюкокортикостероиды. Она проявятся гипертермией, тяжелой интоксикацией и поражением внутренних органов: печени, легких, почек и т.д. Течение очень тяжелое и довольно часто с летальным исходом.
Лечение ветряной оспы на сегодняшний день не считается настолько эффективным, как хотелось бы. Вирус, проникнув в клетки организма, с трудом подвергается воздействию, а потому даже применение противогерпетических препаратов лишь угнетает его действие, но не уничтожает полностью. Во многом лечение ветряной оспы представляется симптоматическим, нежели этиотропным. Тем не менее, наряду с обезболивающими и снимающими зуд препаратами важно использовать противовирусные (ацикловир, валацикловир) или фитопрепараты (флакозид. хелепин, госсипол).
Сыпь тушуют крепким раствором перманганата калия («свекольного» ??окраса). Считается, что таким образом О2. высвобождаемый из марганцовокислого калия, губительно действует на вирус, предотвращает присоединение вторичной инфекции, уменьшает зуд. При небольшом количестве элементов сыпи на коже можно применять раствор бриллиантового зеленого. При интенсивной сыпи на фоне тяжелого течения использовать его не рекомендуют из-за возможности острого анилинового отравления вследствие повышенного всасывания через поврежденную кожу. Тушевка сыпи позволяет наблюдать последующее появление элементов сыпи и таким образом выявить тот день болезни, когда подсыпки не происходит.
При удовлетворительном общем состоянии можно использовать хвойные ванны для устранения зуда.
Назначают антигистаминные средства, мази с карбонатом цинка. Очаги на слизистых оболочках смачивают раствором лейкоцитарного интерферона, позже смазывают маслом облепихи или шиповника.
При выраженной интоксикации проводят детоксикационную терапию. У иммунокомпрометированных больных с риском тяжелого течения и присоединения осложнений используют ацикловир.
В большинстве случаев прогноз заболевания благоприятный. После выздоровления возбудитель остается в организме и длительно персистирует в сенсорных узлах. Активация латентного вируса, которая может происходить спустя десятилетия, приводит к развитию опоясывающего лишая.
Осложнения ветряной оспы — это специфические, то есть обусловленные самим вирусом, или возникающие вследствие присоединения бактериальной инфекции следствия. Чаще всего после перенесенной ветряной оспы или в последние дни заболевания могут развиться:
Больных с легким и не осложненным течением ветряной оспы лечат преимущественно в домашних условиях.
Противоэпидемические мероприятия, направленные на нейтрализацию источника возбудителя представлены такими необходимыми мероприятиями:
Лечение ветряной оспы народными средствами весьма популярно, однако не должно предприниматься в рамках самолечения или быть абсолютной альтернативой медикаментозной терапии. Со своим лечащим врачом можно обсудить такие рецепты как:
отвары для обработки сыпи
Всем беременным, переболевшим ветряной оспой на ранних сроках беременности, рекомендуется проводить УЗИ на 22-23-й неделе беременности, чтобы исключить риск возникновения типичных для WZ-инфекции пороков развития плода. При подозрительной картине УЗИ показано ДНК с помощью ПЦР в крови плода и околоплодных водах.
Для установления фетальной инфекции на 16-20-й неделе беременности можно исследовать околоплодные воды. В случае подтверждения диагноза абсолютных показаний для прерывания беременности все же нет, таковое предлагается только при наличии данных УЗИ о серьезных пороках развития плода.
Диагностика ветряной оспы основывается изначально на клинических данных. При типичных проявлениях это не составляет труда. Значительные трудности возникают при генерализации процесса, поражении ЦНС и т.д.
На присутствие герпетического вируса в крови указывает незначительная лейкопения с лимфомоноцитозом. При тяжелом течении может возникнуть тромбоцитопения, а иногда и анемия.
Из специфических методов диагностики предпочтение отдается микроскопии содержимого везикул (тельца Арагао), ИФА, ПЦР, культуральному методу. Серологическая диагностика проводится путем определения специфических IgG- и IgM-антител. IgM появляются на 4-8-й день от начала болезни и сохраняются до 3 месяцев. В дальнейшем появляются IgG, которые определяются в крови пожизненно. Их титр исследуют с целью подтверждения наличия иммунитета к WZ.
источник