Здравствуйте!
Ребенку 8 лет, 31 июля заболел ветрянкой, температура повышалась несильно и сыпи было немного.
2 августа и 3 августа до обеда температура была нормальная, ребенок бодр и весел.
3 августа после обеда стал сонный, жаловался на головную боль и резь в глазах, когда смотришь на свет, трудно было двигать глазами, тошнило, один раз рвало, температура поднялась до 37,5. Я вызвала скорую. К приезду скорой температура была уже в норме, голова болела умеренно. Скорая увидела менингеальную симптоматику и увезла ребенка в больницу.
Там ему льют из капельницы ацикловир, состояние не ухудшалось, да и голова прошла. Правда, немного подсыпало. Сегодня должны были сделать пункцию, но неврологи его осмотрели и поставили под сомнение менингеальную симптоматику. Завтра будут еще наблюдать и решать вопрос, нужна ли пункция.
Вопросы. 1)Можно ли без пункции исключить менингит и энцефалит? Не следует ли мне все-таки настоять на проведении дополнительных исследований? 2)Почему скорая увидела менингеальные симптомы (и мне показала), а в больнице сегодня их не видят — они могли исчезнуть за день под ацикловиром? 3)Если это не мозговые осложнения, то ЧТО это может быть?
1) Пункция в вашем случае не изменит тактику лечения и прогноз заболевания. Соглашусь с вашими докторами, что от пункции в вашем случае можно воздержаться.
2) Да, при начале противовирусной терапии (а ее, как и положено в вашем случае проводили в/в, обеспечив постоянную нужную концентрацию), симптомы могут «уйти быстро»
3) По вашему описанию: общемогзговая и менингеальная симптоматика и «подсыпание» вполне укладывается в тяжелое течение ветряной оспы.
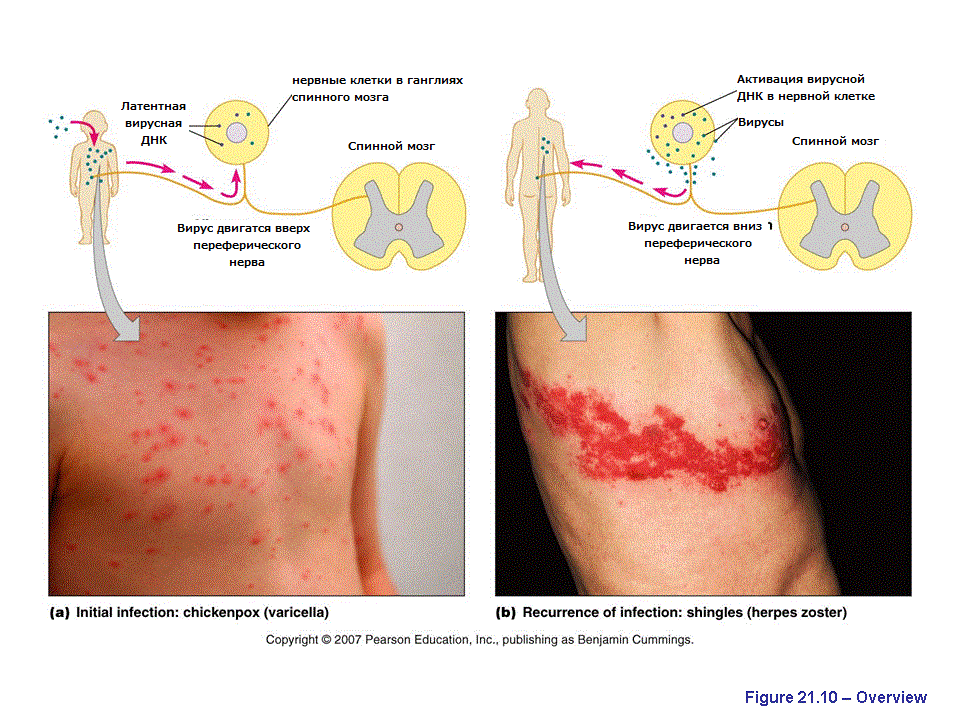
Когда ребенку исполнится 50 лет (надеюсь, что к тому времени эта вакцина получит регистрацию в моем отечестве) подумайте о необходимости привиться от опоясывающего герпеса, несмотря на перенесенную ветряную оспу.
Менингит — это воспалительный процесс в оболочках головного и спинного мозга. Заболевание очень опасное и при подозрении на развитие менингита пациента следует как можно скорее госпитализировать, поскольку он лечится только в стационаре, независимо от возраста пациента.
Считается, что менингит чаще бывает у детей. Несостоятельность или большая проницаемость гематоэнцефалического барьера у детей определяет не столько частоту заболеваемости у детей, сколько тяжесть течения и частоту летальных исходов (в мозг проникают вещества, которые не должны туда проникать, вызывая судороги и прочие корковые или пирамидные расстройства).
Менингит опасен тем, что даже при своевременной, правильной терапии он может вызвать серьезные осложнения и отдаленные последствия, такие как периодические головные боли, снижение слуха, зрения, головокружение, эпилептические припадки, которые могут длиться несколько лет или остаться на всю жизнь.
- Первичные – самостоятельное заболевание без местного инфекционного процесса в каком-либо органе
- Вторичные — воспаление развивается на фоне общего или местного инфекционного заболевания, чаще всего после свинки, кори, туберкулеза, сифилиса и пр.
- Бактериальные
- Грибковые
- Вирусные
- Смешанные
- Паразитарные
- Неспецифические
- Конвекситальные
- Диффузные
- Локальные
- Базальные
- Серозные серозный менингит у детей -симптомы
- Гнойные
- острые – молниеносные, реактивный менингит
- подострые
- рецидивирующие
- хронические
Независимо от причин возникновения, возбудителя инфекции, локализации процесса, клинические проявления заболевания имеют несколько общих первых признаков менингита.
Менингит настолько серьезное, опасное заболевание, осложнения которого могут привести к инвалидизации и даже летальному исходу, поэтому каждый человек должен знать как определить менингит, какие у него характерные симптомы, как проявляется менингит, чтобы как можно раньше обратиться за медицинской помощью и вовремя начать адекватное лечение.
Один из симптомов менингита: если уложить больного на спину и наклонить голову к груди, то его ноги непроизвольно согнутся.
Это в первую очередь интоксикация:
- высокая температура тела
- бледность кожных покровов
- боль в мышцах и суставах
- одышка, частый пульс, синюшность носогубного треугольника
- при тяжелом течении может быть низкое артериальное давление
- снижение аппетита, полный отказ от пищи
- больные испытывают чувство жажды и поэтому много пьют, отказ от питья расценивается как неблагоприятный признак.
Это общемозговые первые симптомы менингита, такие как:
возникает из-за токсического воздействия инфекции на мозговые оболочки, вследствие повышения внутричерепного давления, она отмечается у всех пациентов с любыми менингитами. Головная боль распирающая, очень интенсивная, усиливается во время движения, резких звуков и световых раздражений, не локализуется в отдельных частях, а ощущается по всей голове. Причем прием анальгетиков не дает эффекта, не снимает боль.
Они появляются на 2-3 день болезни. Рвота может возникать на пике головной боли, она не приносит облегчения. Обычно это рвота – фонтаном и не связана с приемом пищи. Повышенная зрительная, тактильная и звуковая чувствительность развивается из-за раздражения клеток мозговых узлов, задних корешков и рецепторов мозговых оболочек, это значительно снижает порог чувствительности к любым раздражителям. Усиление боли у пациента может вызвать даже легкое прикосновение к больному.
Грудные дети сильно возбуждены, беспокойны, часто вскрикивают, от прикосновений резко возбуждаются, у них также часто бывает понос, сонливость, повторяющиеся срыгивания. У маленьких детей нередко одним из первых признаков менингита служат судороги, часто повторяющиеся. Взрослые пациенты обычно накрывают голову одеялом и лежат, отвернувшись к стене. Если в начале болезни у взрослых и подростков сопровождается судорожным подергиванием — это неблагоприятный признак.
-
- ригидность затылочных мышц – затрудненное или невозможное сгибание головы. Это самый ранний признак менингита и постоянный.
- симптомы Кернига – состояние, когда согнутые в коленях и тазобедренных суставах ноги не могут разогнуться.
- симптомы Брудзинского – верхний симптом характеризуется непроизвольным сгибанием ног при наклонении головы к груди. Если уложить больного на спину и наклонить голову к груди, то ноги в коленных и тазобедренных суставах непроизвольно согнутся. Средний симптом – непроизвольное сгибание ног у больного, если надавливать на область лонного сочленения. Нижний симптом – когда проверяют симптом Кернига, непроизвольно сгибается другая нога.
- Симптомы Лесажа – у маленьких детей некоторые характерные менингеальные симптомы не ярко выражены, поэтому осматривают большой родничок. Он выбухает, пульсирует и напряжен. А также проверяют на позу легавой собаки – когда держат ребенка подмышками, он запрокидывает голову назад, подтягивает ноги к животу – это симптом Лесажа.
- Человек принимает вынужденную позу лягавой собаки (курка). Это когда больной накрывает одеялом лицо и отворачивается к стенке, приводит согнутые ноги к животу в положении на боку и запрокидывает голову, так как это снимает натяжение оболочек и уменьшает головную боль.
- У пациентов с менингитом также могут быть следующие характерные боли:
- Симптом Бехтерева – сокращение мимической мускулатуры при простукивании по скуловой дуге
- Симптом Пулатова – боль при простукивании черепа
- Симптом Менделя – боль при надавливании на область наружного слухового прохода
- Боль при надавливании на точки выхода черепно-мозговых нервов ( например, тройничного, под глазом, на середине брови).
- Кроме того, поражения черепно-мозговых нервов, клинически могут проявляться такими симптомами:
- снижением зрения
- двоением в глазах
- нистагмом
- птозом
- косоглазием
- парезом мимической мускулатуры
- снижением слуха
- в большинстве случае у пациентов наблюдается изменение, спутанность сознания.
- В первые дни болезни у больного в основном наблюдаются такие первые признаки менингита:
- возбуждение, которые в дальнейшем может нарастать
- сопровождаться галлюцинациями, двигательным беспокойством
- или наоборот сменяться оглушенностью, вялостью
- вплоть до вхождения в коматозное состояние.
С первых – вторых суток на фоне повышения температуры и головной боли появляется розовая или красная сыпь, исчезающая при надавливании. За несколько часов она становится геморрагической, то есть сыпь в виде синячков (вишневой косточки) с более темной серединой разной величины. Начинается со стоп, голеней, вползая на бедра и ягодицы и расползаясь все выше (вплоть до лица).
Это – опасный сигнал, и скорую надо вызывать незамедлительно, иначе дело может быстро закончиться смертью. Сыпь – это омертвение мягких тканей на фоне начинающегося сепсиса, вызванного менингококком. Септицемия может быть и без выраженной мозговой симптоматики. Сыпи в сочетании с лихорадкой достаточно, чтобы срочно вызвать Скорую помощь.
Ветряная оспа или в простонародье ветрянка, одно из самых распространенных заболеваний в мире, но, несмотря на легкость его течения у него имеется тяжелое осложнение – ветряночный энцефалит, который поражает центральную нервную систему (ЦНС) и при отсутствии лечения вызывает необратимые процессы в организме.
Как известно ветрянка носит звание детской болезни и зачастую не вызывает опасений у родителей, так как протекает у ребенка в сравнительно легкой форме. Во взрослом возрасте все с точностью до наоборот. Взрослые люди переносят ветряную оспу тяжело, вплоть до попадания в реанимацию.
Но у любой болезни есть опасные осложнения. Не обошли они стороной и ветрянку.
Ветряной энцефалит встречается достаточно редко, на 10 тысяч больных ветрянкой приходится один вирусный энцефалит.
Как правило, вирусному энцефалиту подвержены дети в возрасте старше года, это обуславливается дополнительной защитой детского организма иммунной системой матери, которая с молоком направляет на защиту малыша свои ресурсы. Но даже если ребенок находится на искусственном вскармливании случаев поражения данной болезнью детей до года отмечено крайне мало.
Различают несколько видов ветряночного энцефалита у детей:
- предветряночный;
- ранний;
- постветряночный (поздний).
Данный вид болезни развивается в организме ребенка до появления сыпи на теле и может развиться за несколько недель до появления симптомов ветряной оспы. Как правило, данный тип является наименее благоприятным. Ребенок становиться вялым, тонус мышц снижается, перестает обращать внимание на внешние раздражители, не разговаривает. Результатом становиться закрепление в организме вируса, даже после выздоровления и в более зрелом возрасте возникает опасность заражения опоясывающим лишаем.
Кроме того, в 16% случаев в результате болезни могут развиться эпилепсия, гиперкинетический синдром или частичные параличи.
Во время высыпаний на теле ребенка у него могут проявиться симптомы поражения головного мозга, что является признаками раннего ветряного энцефалита. Данный тип болезни, ровно, как и предветряночный имеет высокую статистику по смертности пациентов.
Если первые два вида болезни являются следствием повреждения головного мозга вирусом, то поздний энцефалит относится к разряду инфекционно-алергических болезней и является своего рода ответом на воспалительные процессы, протекающие в организме во время ветрянки. Начало болезни, как правило, совпадает с высыханием корочки на теле, отсюда и название поздний. Поздний тип болезни является наиболее благоприятным и наиболее распространенным видом.
Распознать ветряночный энцефалит не сложно, но необходимо постоянное наблюдение за ребенком. Болезнь начинается с обычного повышения температуры тела, чихания и головных болей, поэтому до появления сыпи легко спутать болезнь с обычной простудой.
Однако, главным сигналом являются кожные высыпания, которые не похожи на сыпь при простой ветрянке, а имеют гнойную структуру. Очень важно на первых этапах не прозевать начало болезни, так как при затягивании возможно получения серьезных осложнений.
Кроме того, ветряночный энцефалит имеет следующие симптомы:
- головокружение;
- фонтанирующая рвота;
- слабость и апатия;
- отсутствие аппетита и нежелание пить воду;
- нарушение координационных функций организма (ребенок не может дотронуться кончика носа с закрытыми глазами);
- отсутствие мимики;
- неконтролируемые приступы агрессии;
- параличи;
- потеря сознания;
- коматозные проявления.
В случае не принятия мер по лечению возможна потеря сознания ребенком без причины, что в конечном итоге может привести к впаданию в кому и к летальному итогу (несмотря на то, что смертность составляет всего 10%). Поэтому, крайне не рекомендуется игнорировать симптомы ветряночного энцефалита, ввиду тяжести заболевания.
В редких случаях возможно распространение заболевания в спинном мозге, что является осложнением и может проявиться в виде увеличения чувствительности кожных покровов, задержка мочеиспускания и дефикации, а также в нарушении тонуса мышц.
Самым благоприятным вариантом является поздний ветряночный энцефалит у детей, так как в этом случае не происходит поражение головного мозга и болезнь проходит без опасных проявлений, таких как судороги или кома. Как правило, она заканчивается в течение 7-10 дней. Все симптомы постепенно прекращаются, и последствия болезни полностью уходят.
Диагностика энцефалита при ветряной оспе заключается в проведении лабораторных исследованиях различной направленности. Однако, обязательно назначают ликвор спинномозговой жидкости, при анализе которой определяют наличие в собранном материале вируса ветряной оспы. Кроме того, назначают МРТ головного мозга, для определения наличия эпилептических синдромов.
Анализ крови также проводится, и повышенное содержание белка и лимфоцитов является поводом для беспокойства.
Но самое первое, на что обращает внимание доктор, на наличие контактов с больными ветрянкой и наличия в анамнезе больного данной болезни.
После постановки диагноза врач должен назначить лечение вирусного энцефалита и как правило это госпитализация в инфекционное отделение, так как больной ребенок должен находиться под постоянным контролем врачей.
Основу лечения составляет препарат – ацикловир, который вводится внутримышечно.
Кроме того больному показаны препараты:
- для снятия отека головного мозга;
- ускоряющие циркуляцию крови головного мозга;
- способствующие устранению судорог.
Также, план лечения постоянно корректируется, в зависимости от общего состояния ребенка и реакции на то или иное лекарство.
Лечение ветряного энцефалита продолжается от 1,5 до 2 недель.
После выздоровления у больного постепенно пропадают все симптомы, приобретенные во время болезни, но до 2 лет он находится на учете у невропатолога и у педиатра. Данная мера необходима для качественного устранения последствий. Врачи проводят различные исследования, инструментальные и неинструментальные.
К примеру, в результате позднего энцефалита после ветрянки от 1,5 до 2 месяцев у ребенка наблюдается головокружение, что является нормальным проявлением для данной болезни, но оно должно протекать под наблюдением специалиста.
Увы, в настоящее время не существует эффективной вакцины против энцефалита при ветряной оспе и основой профилактики заболевания является ограничение общения ребенка с больными ветрянкой, ровно, как и помещение больного малыша на карантин. Как правило, в случае раннего распознавания болезни (1-3 часа после появления сыпи) и изолирования ребенка от сверстников в 90% случаев будет иметь положительный эффект.
Важным шагом по предупреждению осложнений после ветрянки, поддержание организма ребенка во время болезни иммуностимулирующими препаратами.
Во взрослом возрасте ветряной энцефалит переносится одинаково тяжело, как и сама ветрянка. Обычно он сопровождается менингитом и различными невритами. У больного развиваются более опасные осложнения и последствия.
Таким образом очевидно, что энцефалит при ветряной оспе не относится к заболеваниям, которые «сами пройдут», так как последствия затянутого лечения дорого обойдутся для вашей дальнейшей жизни. Не стоит пренебрегать походом к специалисту при появлении первых признаков болезни.
Менингит – острое инфекционное заболевание, для которого характерно воспаление оболочек головного мозга. Заболевание может быть первичным (болезнь поражает головной мозг сразу) и вторичным (менингит развивается вследствие занесения инфекции из другого очага). В этой статье мы рассмотрим симптомы и лечение менингита у взрослых.
Основная причина первичного менингита – заражение менингококковой инфекцией. Источник заражения – носители инфекции, которая передается воздушно-капельным путем. Кроме менингококков, заболевание могут вызывать и другие возбудители, такие как пневмококк, спирохеты, туберкулезная палочка, гемофильная палочка.
Другая причина развития первичного менингита – вирусная инфекция. Чаще всего заболевание вызывается энтеровирусной инфекцией, но может развиться на фоне ветрянки, кори или краснухи.
Вторичные менингиты возникают при занесении инфекции в мозг из других очагов воспаления: фурункулы лица и шеи, отит, синуситы, остеомиелит костей черепа и др. Еще о причинах разных форм менингита у детей и взрослых можно узнать в нашей статье.
Менингит обычно начинается остро. Исключением может быть менингит туберкулезной этиологии, который обычно развивается в течение нескольких месяцев.
Первые симптомы менингита могут напоминать сильную простуду с выраженным интоксикационным синдромом: высокая температура тела до 40 С, озноб, мышечные и суставные боли, слабость.
Симптомы острого менингита:
Основной признак менингита – головная боль без четкой локализации. Больные говорят: «Болит вся голова». С развитием заболевания болевой синдром нарастает, боль становится невыносимой, распирающей, усиливающейся при любых движениях, громких звуках и ярком свете. У больных часто отмечается спутанность сознания.
Сильная тошнота, рвота, которая не приносит облегчение.
Первичный менингит менингококковой этиологии сопровождается появлением сыпи. При легкой форме заболевания появляются мелкоточечные темно-красные высыпания, которые разрешаются в течение нескольких дней. Для тяжелой формы менингита характерно появление крупных красных пятен и кровоподтеков, сохраняющихся на коже не менее недели.
Если происходит поражение черепных нервов, то у больного может развиться косоглазие.
Менингиальные симптомы в разной степени выявляются у всех больных. Обычно у больных определяется напряжение затылочных мышц. Больные испытывают сильную боль при попытках привести голову к груди и разогнуть ноги в коленях. Больные лежат на кровати в определенной позе, облегчающей состояние. Обычно больные лежат на боку, голова сильно запрокинута назад, руки прижаты к груди, а ноги согнуты в коленях и приведены к животу («поза легавой собаки»).
Обычно врач устанавливает диагноз без затруднений, поскольку симптомы менингита очень специфичны. Для уточнения диагноза, а также выявления возбудителя менингита, выполняется спинномозговая пункция. Лечение менингита осуществляется только в стационаре.
- В основе лечения менингита лежит антибактериальная терапия. Лечение антибиотиками необходимо начинать при первых признаках заболевания, поэтому врач назначает антибиотики широкого спектра действия из группы пенициллинов, цефалоспоринов, макролиды. Назначение препаратов именно широкого спектра действия объясняется тем, что результат люмбальной пункции будет готов не сразу, а выявить возбудителя менингита в анализе крови удается крайне редко. Антибактериальные препараты вводятся внутривенно, при тяжелом течении менингита лекарственные вещества могут быть введены эндолюмбально (в спинномозговой канал). Длительность курса антибактериальной терапии определяется врачом, но применение препаратов будет осуществляться не менее недели после того, как у больного нормализуется температура тела.
- Лечение и профилактика отека головного мозга проводятся при помощи диуретиков (лазикс, диакарб). Введение мочегонных препаратов должно сочетаться с одновременным введением жидкости. При применении диуретиков следует учитывать, что они способствуют вымыванию кальция из организма.
- Дезинтоксикационная терапия необходима для уменьшения проявления интоксикации организма. Больному внутривенно вводятся физиологический раствор, 5 % раствор глюкозы и др.
Длительность лечения менингита различна, зависит от степени тяжести заболевания и состояния больного. После завершения лечения в стационаре необходимо продолжение лечения в амбулаторных условиях. Восстановление здоровья, после перенесенного менингита, может длиться и более года, поэтому вопрос о возвращении к работе решается индивидуально для каждого человека.
Самым надежным средством профилактики менингита является вакцинация против некоторых заболеваний, которые могут стать его причиной. Наиболее часто применяются менингококковая вакцина, вакцина против гемофильной палочки типа B, тройная вакцинация против кори, краснухи и паротита.
- избегание контакта с людьми, больными менингитом;
- после контакта с больным менингитом необходимо обратиться к врачу для назначения профилактического курса приема препаратов;
- ношение одноразовых медицинских масок во время эпидемий инфекционных заболеваний;
- соблюдение правил гигиены (мытье рук перед едой, после посещения общественных мест);
- поддержание нормального иммунного статуса организма.
Менингит – это очень тяжелое и смертельно опасное заболевание, которое требует оказания квалифицированной медицинской помощи. Самолечение недопустимо!
При подозрении на менингит необходимо вызвать «Скорую помощь», которая доставит больного в инфекционный стационар. Дополнительно больного осматривает невролог, офтальмолог.
Ветряная оспа или в простонародье ветрянка, одно из самых распространенных заболеваний в мире, но, несмотря на легкость его течения у него имеется тяжелое осложнение – ветряночный энцефалит, который поражает центральную нервную систему (ЦНС) и при отсутствии лечения вызывает необратимые процессы в организме.
Как известно ветрянка носит звание детской болезни и зачастую не вызывает опасений у родителей, так как протекает у ребенка в сравнительно легкой форме. Во взрослом возрасте все с точностью до наоборот. Взрослые люди переносят ветряную оспу тяжело, вплоть до попадания в реанимацию.
Но у любой болезни есть опасные осложнения. Не обошли они стороной и ветрянку.
Ветряной энцефалит встречается достаточно редко, на 10 тысяч больных ветрянкой приходится один вирусный энцефалит.
Как правило, вирусному энцефалиту подвержены дети в возрасте старше года, это обуславливается дополнительной защитой детского организма иммунной системой матери, которая с молоком направляет на защиту малыша свои ресурсы. Но даже если ребенок находится на искусственном вскармливании случаев поражения данной болезнью детей до года отмечено крайне мало.
Различают несколько видов ветряночного энцефалита у детей:
- предветряночный;
- ранний;
- постветряночный (поздний).
Данный вид болезни развивается в организме ребенка до появления сыпи на теле и может развиться за несколько недель до появления симптомов ветряной оспы. Как правило, данный тип является наименее благоприятным. Ребенок становиться вялым, тонус мышц снижается, перестает обращать внимание на внешние раздражители, не разговаривает. Результатом становиться закрепление в организме вируса, даже после выздоровления и в более зрелом возрасте возникает опасность заражения опоясывающим лишаем.
Кроме того, в 16% случаев в результате болезни могут развиться эпилепсия, гиперкинетический синдром или частичные параличи.
Во время высыпаний на теле ребенка у него могут проявиться симптомы поражения головного мозга, что является признаками раннего ветряного энцефалита. Данный тип болезни, ровно, как и предветряночный имеет высокую статистику по смертности пациентов.
Если первые два вида болезни являются следствием повреждения головного мозга вирусом, то поздний энцефалит относится к разряду инфекционно-алергических болезней и является своего рода ответом на воспалительные процессы, протекающие в организме во время ветрянки. Начало болезни, как правило, совпадает с высыханием корочки на теле, отсюда и название поздний. Поздний тип болезни является наиболее благоприятным и наиболее распространенным видом.
Распознать ветряночный энцефалит не сложно, но необходимо постоянное наблюдение за ребенком. Болезнь начинается с обычного повышения температуры тела, чихания и головных болей, поэтому до появления сыпи легко спутать болезнь с обычной простудой.
Однако, главным сигналом являются кожные высыпания, которые не похожи на сыпь при простой ветрянке, а имеют гнойную структуру. Очень важно на первых этапах не прозевать начало болезни, так как при затягивании возможно получения серьезных осложнений.
Кроме того, ветряночный энцефалит имеет следующие симптомы:
- головокружение;
- фонтанирующая рвота;
- слабость и апатия;
- отсутствие аппетита и нежелание пить воду;
- нарушение координационных функций организма (ребенок не может дотронуться кончика носа с закрытыми глазами);
- отсутствие мимики;
- неконтролируемые приступы агрессии;
- параличи;
- потеря сознания;
- коматозные проявления.
В случае не принятия мер по лечению возможна потеря сознания ребенком без причины, что в конечном итоге может привести к впаданию в кому и к летальному итогу (несмотря на то, что смертность составляет всего 10%). Поэтому, крайне не рекомендуется игнорировать симптомы ветряночного энцефалита, ввиду тяжести заболевания.
В редких случаях возможно распространение заболевания в спинном мозге, что является осложнением и может проявиться в виде увеличения чувствительности кожных покровов, задержка мочеиспускания и дефикации, а также в нарушении тонуса мышц.
Самым благоприятным вариантом является поздний ветряночный энцефалит у детей, так как в этом случае не происходит поражение головного мозга и болезнь проходит без опасных проявлений, таких как судороги или кома. Как правило, она заканчивается в течение 7-10 дней. Все симптомы постепенно прекращаются, и последствия болезни полностью уходят.
Диагностика энцефалита при ветряной оспе заключается в проведении лабораторных исследованиях различной направленности. Однако, обязательно назначают ликвор спинномозговой жидкости, при анализе которой определяют наличие в собранном материале вируса ветряной оспы. Кроме того, назначают МРТ головного мозга, для определения наличия эпилептических синдромов.
Анализ крови также проводится, и повышенное содержание белка и лимфоцитов является поводом для беспокойства.
Но самое первое, на что обращает внимание доктор, на наличие контактов с больными ветрянкой и наличия в анамнезе больного данной болезни.
После постановки диагноза врач должен назначить лечение вирусного энцефалита и как правило это госпитализация в инфекционное отделение, так как больной ребенок должен находиться под постоянным контролем врачей.
Основу лечения составляет препарат – ацикловир, который вводится внутримышечно.
Кроме того больному показаны препараты:
- для снятия отека головного мозга;
- ускоряющие циркуляцию крови головного мозга;
- способствующие устранению судорог.
Также, план лечения постоянно корректируется, в зависимости от общего состояния ребенка и реакции на то или иное лекарство.
Лечение ветряного энцефалита продолжается от 1,5 до 2 недель.
После выздоровления у больного постепенно пропадают все симптомы, приобретенные во время болезни, но до 2 лет он находится на учете у невропатолога и у педиатра. Данная мера необходима для качественного устранения последствий. Врачи проводят различные исследования, инструментальные и неинструментальные.
К примеру, в результате позднего энцефалита после ветрянки от 1,5 до 2 месяцев у ребенка наблюдается головокружение, что является нормальным проявлением для данной болезни, но оно должно протекать под наблюдением специалиста.
Увы, в настоящее время не существует эффективной вакцины против энцефалита при ветряной оспе и основой профилактики заболевания является ограничение общения ребенка с больными ветрянкой, ровно, как и помещение больного малыша на карантин. Как правило, в случае раннего распознавания болезни (1-3 часа после появления сыпи) и изолирования ребенка от сверстников в 90% случаев будет иметь положительный эффект.
Важным шагом по предупреждению осложнений после ветрянки, поддержание организма ребенка во время болезни иммуностимулирующими препаратами.
Во взрослом возрасте ветряной энцефалит переносится одинаково тяжело, как и сама ветрянка. Обычно он сопровождается менингитом и различными невритами. У больного развиваются более опасные осложнения и последствия.
Таким образом очевидно, что энцефалит при ветряной оспе не относится к заболеваниям, которые «сами пройдут», так как последствия затянутого лечения дорого обойдутся для вашей дальнейшей жизни. Не стоит пренебрегать походом к специалисту при появлении первых признаков болезни.
источник
Не все знают, что бывают осложнения после ветрянки у взрослых. Инфекционное заболевание чаще всего диагностируют в детском возрасте. Поскольку дети переносят его легко, многие считают недуг безобидным и неопасным. Однако после достижения совершеннолетия ветряная оспа переносится гораздо труднее, чем в детстве. Она характеризуется среднетяжелым или тяжелым течением. Заболевание нередко провоцирует серьезные нарушения работы органов и систем. Чем старше больной человек, тем выше вероятность возникновения осложнений.
После инфицирования стрептококком поврежденного ветряночного пузырька у больного может развиться буллезная стрептодермия. На месте ветряночных пузырьков появляются гнойнички размером с горошину (фликтены). Они покрыты тонкой кожей и заполнены прозрачным содержимым, которое быстро мутнеет. Стрептококковые пузырьки интенсивно увеличиваются в размерах, достигая в диаметре 1-2 см. Затем они лопаются и обнажают язвочки с обрывками кожи по краям. Ранки очень быстро подсыхают и покрываются медово-желтыми корочками. Поскольку развитие процесса сопровождается сильным зудом, больной расчесывает гнойники и вызывает распространение инфекции на соседние участки кожи.
Иногда многочисленные пузырьки объединяются в крупные образования, которые могут покрывать все лицо. На их месте позднее появляются изъязвленные поверхности и корки. Буллезная стрептодермия не вызывает появления шрамов и рубцов. На месте язв могут остаться участки с временной депигментацией (изменение цвета кожи на более светлый оттенок). Хроническая форма буллезной стрептодермии характеризуется рецидивирующим течением и развитием крупных очагов поражения.
Если стрептококк проникает в более глубокие слои кожи, диагностируют стрептококковую эктиму. В таком случае на коже образуется гнойничок с серозно-гнойным содержимым. Он быстро увеличивается в размерах, затем ссыхается в корку зеленовато-желтого цвета. После отторжения корки остается глубокая болезненная язва с неровными краями и гнойным отделяемым. На ее месте позднее образуется шрам.
Ветрянка во взрослом возрасте может стать причиной появления тяжелых гнойных заболеваний кожи — фурункулов, абсцессов и флегмонов.
Фурункул представляет собой гнойно-некротическое поражение волосяного фолликула, сальной железы и подкожной жировой клетчатки. На месте проникновения гноеродных бактерий (стрептококки, стафилококки, синегнойная палочка) появляется покраснение, которое быстро увеличивается в размерах. Кожа становится плотной и горячей. В центре очага поражения формируется пузырек с гнойным содержимым. Воспалительный процесс вызывает сильную пульсирующую боль. Созревший гнойник лопается и очищается от гноя. Внутри него обнажается плотное образование — стержень. Когда отторгается стержень, болезненность резко снижается. Воспалительный процесс затухает, опухоль уменьшается. Рана, которая остается после фурункула, может иметь больше 1 см в диаметре. Когда она заживает, на ее месте остается шрам.
Абсцессом называют гнойное воспаление, которое вызывает расплавление тканей и образование полости. В подавляющем большинстве случаев возбудителем заболевания является золотистый стафилококк. В месте проникновения инфекции возникает покраснение, которое постепенно увеличивается в размерах. Кожа уплотняется, отекает и становится болезненной. Гнойник формируется внутри капсулы, которая возникает под действием защитных сил организма. Она не позволяет инфекции распространяться на здоровые ткани. Если иммунитет ослаблен, гнойник может быть огромным. Объем гнойного содержимого иногда достигает нескольких литров. Для абсцесса характерно наличие симптома флюктуации. При надавливании наблюдается колебание поверхности абсцесса, свидетельствующее о наличии внутри него жидкого содержимого.
Флегмона — это разлитое воспаление подкожной клетчатки. Патология отличается от абсцесса отсутствием капсулы, удерживающей гнойное содержимое внутри гнойника. Поэтому для флегмоны характерно быстрое распространение инфекции внутри тканей человеческого тела. Абсцесс и флегмона могут вызывать сильное повышение температуры тела. После их вскрытия остаются глубокие рубцы.
Гнойные заболевания кожи чаще возникают в зрелом возрасте. В зоне риска находятся люди, страдающие от хронических заболеваний и сахарного диабета.
Ветряночная пневмония развивается одновременно с инфекционным заболеванием. Воспаление легких вызывают вирусы ветрянки, проникшие в органы дыхательной системы. Симптомы ветряночной пневмонии могут проявиться до появления сыпи или во время образования первых пузырьков. Если развилась тяжелая торпидная форма патологии, у больного появляется сильная одышка и кашель с кровянистой мокротой. Кожа лица приобретает синюшный оттенок. Он жалуется на нехватку воздуха и боли в груди. Температура тела повышается до 38-39 градусов.
Сопровождающаяся пневмонией ветрянка у взрослых диагностируется в 16% случаев. Ее тяжелые формы могут привести к летальному исходу. Особенно уязвимы беременные женщины и люди с иммунодефицитными состояниями.
Если наблюдается легкая или среднетяжелая форма заболевания, симптомы выражены не так явно. На второй неделе ветряночной пневмонии больной чувствует себя гораздо лучше. Полное выздоровление наступает через несколько недель или месяцев после появления первых признаков воспаления легких.
Иногда инфекционный процесс осложняется присоединением бактериальной инфекции. В таком случае повторно поднимается температура тела до 38-39 градусов. Кашель становится сухим, а позднее — влажным. Во время него выделяется мокрота, содержащая гной. Последствия ветрянки у взрослых, вызывающие тяжелые поражение легких, лечат в стационаре.
Сыпь на слизистой оболочке ротовой полости и гортани может стать причиной развития ветряночного трахеита, ларингита и стоматита.
Трахеит — воспалительный процесс на слизистой оболочке трахеи. Заболевание сопровождается сухим болезненным кашлем, который сильнее мучает больного в ночное время и утром. Он вызывает боль в глотке и в груди. Приступы кашля появляются во время сильного вдоха, смеха, крика, а также при резкой смене температуры окружающего воздуха. Ветряночный трахеит может протекать с повышением температуры тела до 37-38 градусов. Лихорадка чаще возникает в вечернее время. Заболевание нередко развивается одновременно с ветряночным ларингитом.
Ларингитом называют воспаление гортани. Заболевание вызывает кашель и болезненные ощущения в горле при глотании. Сначала появляется сухой натужный кашель. Позднее он становится мокрым и легким. Больные жалуются на першение, саднение, царапание, сухость в горле. После распространения воспалительного процесса на голосовые связки голос у больных может охрипнуть. Ветряночный ларингит иногда вызывает затруднения дыхания. Нарушения дыхательной функции обусловлены сужением голосовой щели вследствие ее спазма. Ветряночный ларингит сопровождается легким недомоганием и повышением температуры тела до 37-37,5 градусов.
Ветрянка в 20 лет может стать причиной развития стоматита. Стоматит — это поражение слизистой оболочки ротовой полости. Сначала на поверхности рта появляется небольшое покраснение. Покрасневший участок может немного опухнуть и вызывать жжение. Позднее на нем образуется язвочка круглой или эллиптической формы. Ранка имеет ровные края, окаймленные покрасневшим участком слизистой оболочки. Внутри нее находится беловато-серая неплотно прикрепленная пленка. Язва обычно небольшая и неглубокая. Она вызывает довольно сильную боль, которая не позволяет нормально принимать пищу и говорить. Иногда образуется одновременно несколько язв. Как правило, они равномерно распределены по поверхности ротовой полости.
Ветрянка в 30 лет может спровоцировать энцефалит — инфекционное поражение головного мозга, сопровождающееся его воспалением. Энцефалит бывает преветряночным, ранним и поздним (постветряночным). При преветряночной форме признаки энфецалита возникают до появления пузырьков. Ранним энцефалитом считают патологию, симптомы которой возникли во время образования первых элементов сыпи. Поздний энцефалит развивается на стадии угасания высыпаний (5-15 день после появления первых признаков ветрянки).
При развитии преветряночного и раннего энцефалита происходит поражение головного мозга вирусом ветряной оспы. Поздний энцефалит возникает в ответ на имеющееся воспаление и носит инфекционно-аллергический характер.
Преветряночная и ранняя формы патологии считаются наиболее опасными. Они вызывают отек мозга, который провоцирует повышение внутричерепного давления. У больного возникают затруднения дыхания и глотания, речевые расстройства, нарушения работы сердечно-сосудистой системы. Наблюдается спутанность сознания и бред. Нередко у больного появляются судороги. Разнообразные пирамидные нарушения приводят к параличу рук и ног. Больной может совершать конечностями непроизвольные хаотичные движения. Ветрянка в взрослом возрасте, осложнившаяся ранними формами энцефалита, в 10-12% случаев приводит к смерти.
Более благоприятный прогноз у больных, у которых диагностирована поздняя форма ветряночного энцефалита. Они страдают от головной боли, слабости, повышения температуры тела до 38-39 градусов, рвоты и головокружения. У них могут возникнуть парезы (частичные параличи), нарушения координации и ассиметричность лица, приводящая к исчезновению мимических движений. Возможна полная временная потеря зрения.
При поражении мозжечка может развиться мозжечковая атаксия. Она сопровождается скандированной речью, дрожанием конечностей, головы и туловища, непроизвольными колебательными движениями глаз высокой частоты. Симптомы неврологических нарушения исчезают через 24-72 часа.
Последствием ветряной оспы у взрослых может стать менингоэнцефалит. При менингоэнцефалите воспалительный процесс распространяется на оболочки головного мозга и его вещество. Крайне редко такая патология приводит к поражению психики с последующим развитием идиотии.
Во время ветрянки у взрослых людей может развиться реактивный артрит. Артритом называют заболевание суставов, которое сопровождается воспалительной реакцией. Реактивная форма артрита является временной. После излечения ветрянки ее признаки обычно исчезают.
О развитии реактивного ветряночного артрита свидетельствуют боли в мышцах и суставах. При ветряной оспе чаще поражаются крупные суставы нижних конечностей (коленные, голеностопные, больших пальцев). Боли в сочленениях бывают настолько сильными, что больной человек не может ходить. Болезненность усиливается в ночное время. К утру суставы опухают и краснеют. Чтобы облегчить страдания больного и дать ему возможность выспаться, используют болеутоляющие средства. Симптомы заболевания ветряночного артрита наблюдаются, пока кожа полностью не очистится от ветряночных корочек.
Возможные осложнения ветрянки у взрослых могут стать причиной потери зрения. Вирусное заболевание иногда вызывает ветряночный кератит. Кератитом называют воспаление роговицы глаза. Оно возникает в результате занесения инфекции из ветряночных пузырьков. Инфицирование органов зрения происходит, если больной человек не моет руки после обработки пораженных участков тела.
Заболевание вызывает помутнение роговицы и ее изъязвление. Глаза у больного ветрянкой краснеют и вызывают болезненные ощущения. Может появиться слезотечение, светобоязнь и блефароспазм (неконтролируемое сокращение круговой мышцы глаза), при котором происходит интенсивное смыкание век. Больной жалуется на присутствие «инородного тела» в глазу. Если на веках появляются ветряночные пузырьки, они мучительно зудят. В редких случаях в глазах появляется гнойное отделяемое.
Ветряночный кератит опасен развитием бельма на глазу, которое вызывает существенное снижение зрения или полную его потерю.
При ветрянке у взрослых может быть обнаружен неврит зрительного нерва. Заболевание развивается в результате воспаления зрительного нерва. Оно вызывает резкое ухудшение зрения и нарушение восприятия цветов. В области глазницы возникают болезненные ощущения. Они усиливаются во время движения глазного яблока. Перед глазами могут появляться движущиеся объекты — точки, пятна, фигуры. Часто они кажутся светящимися. При своевременном обращении к врачу возможно полное восстановление зрительной функции. Однако нередко заболевание приводит к атрофии зрительного нерва и полной потери зрения.
Если у мужчин ветряночные пузырьки появляются на половых органах, возможно развитие ветряночного баланопостита. Баланопостит — воспаление головки (баланит) и внутреннего листка крайней плоти полового члена (постит). Сначала на коже органа появляется небольшое покраснение. Пораженный участок немного опухает и сильно зудит. Может ощущаться резь и жжение в области головки полового члена. Позднее кожа в очаге инфицирования становится тонкой и сухой. На ней появляются пузырьки и язвочки. Воспалительный процесс вызывает сужение крайней плоти, делая невозможным обнажение головки. Увеличение интенсивности деятельности сальных желез крайней плоти приводит к появлению обильных выделений. Может беспокоить гнойное отделяемое из мочеиспускательного канала. Больной чувствует слабость. У него повышается температура тела до 37-38 градусов. Мужские осложнения могут пройти самостоятельно после выздоровления.
Если ветряночные пузырьки появились на женских половых органах, возможно развитие ветряночного вульвита. Вульвитом называют воспалительный процесс на слизистой оболочке вульвы. Инфекционное поражение вызывает покраснение и отек слизистой оболочки наружных половых органов. У девушки возникает зуд, жжение и болезненность. Неприятные симптомы усиливаются при ходьбе. Поверхность слизистой оболочки в очаге поражения становится шероховатой за счет появления узелков (увеличенные сальные железы). Позднее на слизистой оболочке наружных половых органов образуются пузырьки. Когда они вскрываются, на их месте возникают язвочки. Ветряночный вульвит может сопровождаться повышением температуры тела до 37-38 градусов и слабостью. После излечения ветряной оспы симптомы ветряночного вульвита часто исчезают.
Осложнения от ветрянки у взрослых могут затронуть сердечно-сосудистую систему. У больных иногда диагностируют ветряночный миокардит — воспаление сердечной мышцы. Сердечная дисфункция происходит в результате поражения кардиомиоцитов (мышечные клетки сердца) вирусом ветряной оспы. Инфицированные кардиомициты становятся катализатором развития воспаления.
Симптомы ветряночного миокардита обычно появляются на 7-17 день после появления сыпи. Больной начинает страдать от одышки и быстро устает. У него повышается температура тела до 37-38 градусов, возникает боль в груди. Больной жалуется на головокружение, повышенную потливость (особенно в ночное время). У него отекают руки и ноги. Воспаление сердечной мышцы может вызывать боль в горле. Ветрянка в 40 лет, осложненная миокардитом, иногда приводит к смерти человека.
Ветряная оспа способна вызывать поражение печени. Ветряночный гепатит сопровождается пожелтением кожи и склер глаз, потемнением мочи и обесцвечиванием кала. У больного повышается температура тела до 37-38 градусов. Он чувствует себя уставшим и теряет работоспособность. Под правым ребром возникает ощущение тяжести и дискомфорта. Не всегда симптомы проявляются явно. В некоторых случаях поражение печени можно выявить только после проведения дополнительных исследований.
Ветрянка у взрослых может привести к поражению почек. Признаки ветряночного нефрита появляются на 2 неделе после появления сыпи. У больного резко повышается температура тела до 38-39 градусов. Он страдает от рвоты, головной боли и рези в животе. Через несколько дней состояние больного значительно улучшается и он выздоравливает.
У взрослых, которые перенесли ветрянку, позднее может возникнуть рецидив в виде опоясывающего лишая. Заболевание вызывает возбудитель ветрянки, оставшийся в крови и размножившийся в условиях ослабленного иммунитета больного. Признаками опоясывающего лишая являются зудящие высыпания на туловище, конечностях и шее. Заболевание может сопровождаться болью и воспалением нервов. Оно проходит самостоятельно через 10-14 дней. Однако у 50-60-летнего человека с ослабленным иммунитетом вирус может распространиться по организму и вызвать развитие пневмонии или менингита.
Осложнением ветрянки бывают лимфадениты (воспаления лимфатических узлов). Они возникают в результате распространения вируса по лимфатическим сосудам. Чаще всего воспаляются подмышечные, паховые и шейные узлы. Они становятся болезненными и увеличиваются в размерах.
Сразу после появления признаков ветрянки нужно обязательно обратиться к врачу. Он осмотрит больного, скажет, какие симптомы заболевания вызывают тревогу, и назначит лечение, направленное на предотвращение развития осложнений.
Особенно опасна ветрянка для беременных. Согласно статистическим данным, вирусное заболевание развивается у 10 женщин из 1000. Если будущая мать не имеет иммунитета к ветряной оспе, вирус может поразить плод. Хотя вероятность такого развития событий крайне мала (6%), последствия для развивающегося ребенка могут быть очень серьезными.
Если ветрянка развилась у женщин в первом триместре беременности, возможно ее преждевременное прерывание. Если ребенку удалось выжить, вирус может вызвать у него поражение мозга, недоразвитие верхних или нижних конечностей, нарушения развития органов зрения, задержку развития или другие уродства. Если беременная была инфицирована на последних неделях беременности, ее малышу грозит врожденная ветряная оспа. Инфицирование происходит во время прохождения ребенка по родовым путям. Врожденная ветрянка может вызвать серьезное нарушение работы внутренних органов младенца. Их обычно обнаруживают, пока ребенку не исполнится 1 год.
источник
Менингит – острое инфекционное заболевание, для которого характерно воспаление оболочек головного мозга. Заболевание может быть первичным (болезнь поражает головной мозг сразу) и вторичным (менингит развивается вследствие занесения инфекции из другого очага). В этой статье мы рассмотрим симптомы и лечение менингита у взрослых.
Основная причина первичного менингита – заражение менингококковой инфекцией. Источник заражения – носители инфекции, которая передается воздушно-капельным путем. Кроме менингококков, заболевание могут вызывать и другие возбудители, такие как пневмококк, спирохеты, туберкулезная палочка, гемофильная палочка.
Другая причина развития первичного менингита – вирусная инфекция. Чаще всего заболевание вызывается энтеровирусной инфекцией, но может развиться на фоне ветрянки, кори или краснухи.
Вторичные менингиты возникают при занесении инфекции в мозг из других очагов воспаления: фурункулы лица и шеи, отит, синуситы, остеомиелит костей черепа и др. Еще о причинах разных форм менингита у детей и взрослых можно узнать в нашей статье.
Менингит обычно начинается остро. Исключением может быть менингит туберкулезной этиологии, который обычно развивается в течение нескольких месяцев.
Первые симптомы менингита могут напоминать сильную простуду с выраженным интоксикационным синдромом: высокая температура тела до 40 С, озноб, мышечные и суставные боли, слабость.
Симптомы острого менингита:
Основной признак менингита – головная боль без четкой локализации. Больные говорят: «Болит вся голова». С развитием заболевания болевой синдром нарастает, боль становится невыносимой, распирающей, усиливающейся при любых движениях, громких звуках и ярком свете. У больных часто отмечается спутанность сознания.
Сильная тошнота, рвота, которая не приносит облегчение.
Первичный менингит менингококковой этиологии сопровождается появлением сыпи. При легкой форме заболевания появляются мелкоточечные темно-красные высыпания, которые разрешаются в течение нескольких дней. Для тяжелой формы менингита характерно появление крупных красных пятен и кровоподтеков, сохраняющихся на коже не менее недели.
Если происходит поражение черепных нервов, то у больного может развиться косоглазие.
Менингиальные симптомы в разной степени выявляются у всех больных. Обычно у больных определяется напряжение затылочных мышц. Больные испытывают сильную боль при попытках привести голову к груди и разогнуть ноги в коленях. Больные лежат на кровати в определенной позе, облегчающей состояние. Обычно больные лежат на боку, голова сильно запрокинута назад, руки прижаты к груди, а ноги согнуты в коленях и приведены к животу («поза легавой собаки»).
Обычно врач устанавливает диагноз без затруднений, поскольку симптомы менингита очень специфичны. Для уточнения диагноза, а также выявления возбудителя менингита, выполняется спинномозговая пункция. Лечение менингита осуществляется только в стационаре.
- В основе лечения менингита лежит антибактериальная терапия. Лечение антибиотиками необходимо начинать при первых признаках заболевания, поэтому врач назначает антибиотики широкого спектра действия из группы пенициллинов, цефалоспоринов, макролиды. Назначение препаратов именно широкого спектра действия объясняется тем, что результат люмбальной пункции будет готов не сразу, а выявить возбудителя менингита в анализе крови удается крайне редко. Антибактериальные препараты вводятся внутривенно, при тяжелом течении менингита лекарственные вещества могут быть введены эндолюмбально (в спинномозговой канал). Длительность курса антибактериальной терапии определяется врачом, но применение препаратов будет осуществляться не менее недели после того, как у больного нормализуется температура тела.
- Лечение и профилактика отека головного мозга проводятся при помощи диуретиков (лазикс, диакарб). Введение мочегонных препаратов должно сочетаться с одновременным введением жидкости. При применении диуретиков следует учитывать, что они способствуют вымыванию кальция из организма.
- Дезинтоксикационная терапия необходима для уменьшения проявления интоксикации организма. Больному внутривенно вводятся физиологический раствор, 5 % раствор глюкозы и др.
Длительность лечения менингита различна, зависит от степени тяжести заболевания и состояния больного. После завершения лечения в стационаре необходимо продолжение лечения в амбулаторных условиях. Восстановление здоровья, после перенесенного менингита, может длиться и более года, поэтому вопрос о возвращении к работе решается индивидуально для каждого человека.
Самым надежным средством профилактики менингита является вакцинация против некоторых заболеваний, которые могут стать его причиной. Наиболее часто применяются менингококковая вакцина, вакцина против гемофильной палочки типа B, тройная вакцинация против кори, краснухи и паротита.
- избегание контакта с людьми, больными менингитом;
- после контакта с больным менингитом необходимо обратиться к врачу для назначения профилактического курса приема препаратов;
- ношение одноразовых медицинских масок во время эпидемий инфекционных заболеваний;
- соблюдение правил гигиены (мытье рук перед едой, после посещения общественных мест);
- поддержание нормального иммунного статуса организма.
Менингит – это очень тяжелое и смертельно опасное заболевание, которое требует оказания квалифицированной медицинской помощи. Самолечение недопустимо!
При подозрении на менингит необходимо вызвать «Скорую помощь», которая доставит больного в инфекционный стационар. Дополнительно больного осматривает невролог, офтальмолог.
источник
Такая болезнь, как энцефалит ветряночный, встречается очень редко, но протекает в достаточно сложной форме. Эта болезнь является сильным осложнением ветряной оспы у детей.
Возбудителем этой болезни является вирус ветряной оспы, и возникает эта сложная болезнь из-за снижения иммунитета. При энцефалите очень сильно поражается нервная система, именно поэтому очень важно вовремя распознать и лечить эту болезнь в соответствии с назначенным доктором лечением, потому что дальнейшее ее развитие может привести к практически необратимым последствиям, наблюдаемым в организме.

Начинается ветряночный энцефалит, как правило, с вполне нормальных явлений, в частности таких как кашель, насморк и першение в горле. Все эти симптомы можно отнести к появлению простуды у ребенка. Очень важно при этом обращать внимание на появляющиеся кожные высыпания, потому что при подобной болезни высыпания несколько отличаются от тех, которые наблюдаются при обычной ветряной оспе. Могут даже появляться гнойнички на коже и поражать достаточно обширные участки, поэтому важно вовремя обратить внимание на появляющиеся симптомы и обратиться к доктору для проведения диагностики.
Основные симптомы этой болезни очень сложные и провоцируют развитие осложнений, в частности таких как:

Все признаки этой болезни несколько сходны с проявлениями менингита, и распознать энцефалит при ветрянке можно только лишь после проведения некоторых обследований докторами в стационарных условиях. Очень часто ребенок может становиться полностью неадекватным, проявлять некоторую агрессивность, а затем быстро нарастает сонливость, которая в некоторых случаях может привести к коматозному состоянию.
В основном эта болезнь очень просто лечится, однако иногда в сложных и запущенных случаях она приводит к летальному исходу. После полного выздоровления в течение длительного времени могут наблюдаться судороги и случаться припадки.
В некоторых очень сложных случаях может наблюдаться развитие очень тяжелой инфекции, которая практически полностью поражает головной мозг, и на фоне этого возникает гнойный менингит.

Немного сложнее ветряной оспой болеют детки до одного года, если же мать никогда не болела ветряной оспой, однако шансов заболеть вирусным энцефалитом у них также очень мало.
Самый сложный и наиболее опасный период — это первые несколько дней ветряной оспы, потому что именно в это время наблюдается наибольшее распространение сыпи по телу и повышение температуры тела. В это время может появляться сухость во рту, слабость, сильная рвота без каких-либо видимых на то причин, очень интенсивная головная боль.
Иногда последствия вирусного энцефалита очень серьезные и могут наблюдаться судороги, частая потеря сознания и возникновения бредового состояния. Обычно все эти негативные проявления проходят очень быстро, буквально в течение нескольких дней, особенно если требуемое лечение было начато вовремя.
Если же эта болезнь находится в подостром периоде, то у ребенка может дополнительно наблюдаться шаткость и неустойчивость походки, практически полное нарушение координации и сильная дрожь в конечностях. Если же у ребенка появляются галлюцинации и бред в первые дни болезни, то это сигнализирует о том, что в результате проявившейся интоксикации организма произошли нарушения в головном мозгу.

Если при ветряночном энцефалите очень резко повышается, а затем без применения медикаментозных средств понижается общая температура тела, то это может свидетельствовать о возможном инсульте, который был спровоцирован осложнениями энцефалита.
В некоторых случаях может понижаться зрение, потому что в результате болезни поражаются зрительные нервы.
Именно поэтому после прохождения лечения от энцефалита нужно провести обследование всего организма, чтобы определить наличие проблем.
Вирус ветряной оспы обнаруживается под микроскопом и проявляется в виде небольших образований. Особенно большое количество вредоносных вирусов содержится именно в пузырьках, образующихся при ветряной оспе в первые несколько дней болезни. Определить наличие энцефалита в организме ребенка может только доктор, который проводит специальные обследования.

Кроме того, диагностика энцефалита подразумевает под собой проведение анализов крови, в которой могут содержаться бактерии. Дополнительно проводится компьютерная томография головного мозга, которая помогает распознать очаги воспалительного процесса или обнаружить кровоизлияния в мозге. Таким образом, после проведения всех обследований есть возможность не только выявить наличие болезни, но и определить состояние больного ребенка, чтобы понять, какое именно лечение будет наиболее эффективным.
Диагностика и лечение этой болезни должны проводиться только в специализированных больницах под наблюдением доктора.
Если у ребенка диагностировали энцефалит, то его нужно незамедлительно госпитализировать. Ребенка помещают в инфекционное отделение и назначают определенные препараты и строгое соблюдение постельного режима, потому что эта болезнь провоцирует возникновение нежелательных процессов, происходящих во всем организме, избавиться от которых достаточно сложно.

Ребенку, больному ветряночным энцефалитом, назначаются противовирусные препараты, чтобы быстро устранить причину возникновения болезни и исключить развитие побочных эффектов. Кроме того, ребенку проводят интенсивную терапию, которая направлена на снятие отека головного мозга, и дополнительно организм питают глюкозой, чтобы облегчить состояние больного ребенка.
Назначаются препараты, которые улучшают свойства кровообращения головного мозга и повышают его энергообеспечение. Все эти препараты должны назначаться доктором в строго определенной дозировке. При введении препаратов обязательно нужно контролировать состояние ребенка, чтобы в случае возникновения аллергических реакций или осложнений изменить программу лечения.
После перенесенной болезни дети обязательно должны в течение определенного времени наблюдаться педиатром и невропатологом, которые на протяжении нескольких лет проводят лабораторные и разные инструментальные исследования. В течение первого года осмотр специалистами проводится раз в несколько месяцев, а на втором году осмотр проводится каждые полгода. Снятие с поставленного учета проводится не ранее чем через два года после перенесенной болезни при отсутствии побочных эффектов и остаточных явлений, которые приводят к негативным последствиям.
Важнейшим профилактическим мероприятием против ветряночного энцефалита является избегание детей, больных ветряной оспой. Если у больного ветряной оспой появилось высыпание, то его нужно сразу же изолировать от других детей и тем самым предупредить возникновение заражения и передачи инфекции.
Кроме того, очень важно повышать ребенку иммунитет с помощью специальных средств на протяжении всего периода ветряной оспы, потому что это позволит избежать многих тяжелых последствий и болезнь будет протекать легче и пройдет быстрее.
источник