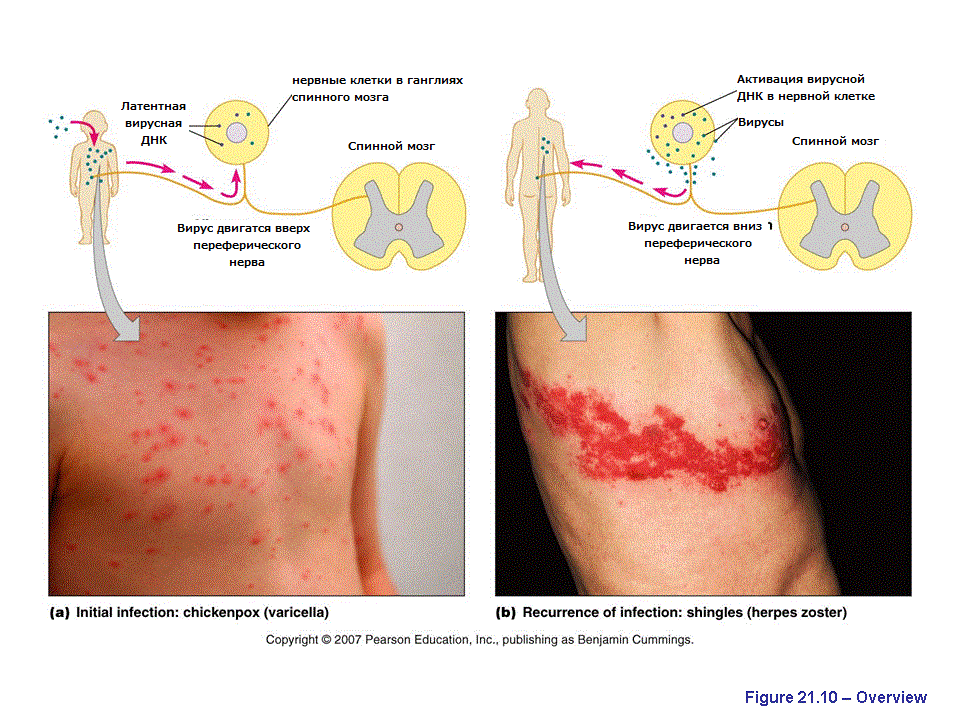
Считается, что ветряная оспа тяжело переносится только взрослыми, но на деле осложнения после ветрянки у детей — далеко не редкость. Родители не слишком беспокоятся при появлении у ребенка характерных водянистых прыщиков. Контроль температуры и обработка высыпаний — короткий перечень мер, применяемых при лечении болезни. Однако следует помнить, что при появлении дополнительных симптомов, таких как сильная головная боль, рвота, кашель, нужно незамедлительно обратиться за врачебной помощью. Осложнения способны привести даже к летальному исходу.
Наиболее часто заражаются болезнью дети от 2 до 7 лет, и именно в этом возрасте переносится она легче всего. У малыша до года и у детей постарше заболевание может вызвать серьезные осложнения. Но возрастной фактор не единственный, влияющий на возникновение осложнений при ветряной оспе у детей. При снижении общего иммунитета повышается вероятность присоединения вторичного вируса или заражения инфекцией. Хронические заболевания отдельных органов могут привести к тому, что именно на такой ослабленный орган негативно повлияют последствия ветрянки.
Все осложнения при ветрянке у детей можно разделить на две большие группы:
Вирусные осложнения заключаются в последствиях тяжелой формы самого вируса ветряной оспы у детей или присоединении к первоначальному заболеванию еще одного вируса, например, гриппа. Организму, ослабленному борьбой с ветрянкой, противостоять внедрению нового вируса будет крайне сложно. Именно поэтому даже при легком течении болезни не рекомендуется посещать места скопления людей или контактировать с заболевшими людьми.
Инфекционные осложнения связаны с проникновением инфекции внутрь организма. Ветряная оспа связана с появлением на поверхности кожи сыпи с жидким содержимым. Такие прыщи обычно чешутся, и при их механическом повреждении возникает вероятность занесения бактерий из-под ногтей в кожу. При инфицировании патогенными бактериями внутренних органов могут быть осложнения при ветрянке, такие как пневмония, менингит.
Кожа ребенка чаще всего поражается бактериями. Воспалительные процессы в тканях после занесения инфекции в глубокие слои кожи приводит к тому, что на месте безобидного прыща возникает рубец. Избавиться от таких неровностей в дальнейшем будет очень сложно, а иногда невозможно. Именно для профилактики осложнения могут быть использованы самые разные бактерицидные средства: и зеленка, и йод, и обычный медицинский спирт. Обрабатывать прыщики у ребенка нужно как можно чаще, особенно в период, когда они сильно чешутся. Когда температура уже не поднимается, нужно проводить полную гигиену тела не менее 2 раз в день. Вместо обычной воды можно использовать отвар ромашки.
Когда бактерии попадают внутрь организма и разносятся с током крови по органам, возникают внутренние бактериальные осложнения. Органы, подверженные хроническим заболеваниям, страдают в первую очередь. Однако здоровые прежде системы также могут пострадать после ветряной оспы. Наиболее распространенные осложнения после ветрянки у подростков — это воспаление легких, менингит или менингоэнцефалит. Пневмония развивается очень быстро, симптомы ее следующие: температура, сильный кашель с большим количеством мокроты и иногда с кровью. Симптомы будут усиливаться без адекватного лечения. Для того чтобы побороть заболевание, потребуется антибактериальная терапия.
Какие осложнения от ветрянки наиболее опасны? Менингит и менингоэнцефалит создают угрозу не только здоровью ребенка, но и его жизни в целом. Признаки заболевания — это резко поднявшаяся температура, очень сильные головные боли, тошнота и рвота. Если болезнь приняла тяжелую форму, возможны судороги, тремор рук и потеря координации. При отсутствии лечения инфекция наносит непоправимый урон мозгу, и больной может навсегда остаться инвалидом или умереть.
Если течение первоначального заболевания осложнит еще один вирус, то ребенок может перенести вирусную пневмонию или энцефалит. Диагностировать заболевания бывает сложно, потому что симптомы нарастают постепенно. Температура после ветрянки будет продолжать держаться на отметке около 38ºС, больной будет испытывать слабость и недомогание. Более яркие симптомы, например кашель при пневмонии, появятся позже, поэтому часто правильный диагноз ставят с опозданием.
Стоматит возникает у ребенка после попадания вируса герпеса из высыпаний на теле в рот. Слизистые оболочки щек, десен покрываются водянистыми прыщиками. Если вирус попадает в глаза, то может развиться конъюнктивит или воспаление глазного нерва. В результате высыпаний в глазах может даже пострадать роговица, что, в свою очередь, приведет к снижению остроты зрения. Профилактикой таких осложнений будет гигиена тела ребенка и предотвращение расчесывания высыпаний. Можно воспользоваться специальными средствами против зуда. Также очень важно ежедневно менять постельное белье и не менее двух раз в день нательное.
Другие возможные осложнения ветряной оспы:
- отит, возникающий при наличии высыпаний внутри уха;
- может поражаться печень, вплоть до развития гепатита;
- нефрит проявляет себя болями внизу живота, головными болями и рвотой;
- миокардит — заболевание сердца, опасное для жизни человека;
- ветряночный круп развивается, когда сыпь поражает область глотки или гортани пациента, болезнь опасна для жизни;
- высыпания на половых органах могут спровоцировать развитие вагинита у девочек и воспаления крайней плоти у мальчиков;
- воспаление суставов возникает при попадании в них клеток вируса по кровотоку.
Многие из этих побочных эффектов выявить на начальных стадиях невозможно, они поддаются диагностике только после появления симптомов, часто на тяжелых стадиях. Именно поэтому, чтобы избежать проблем со здоровьем, нужно тщательно соблюдать меры профилактики.
При ветрянке осложнения встречаются только в 7% случаев, чаще у детей до года и после 7 лет. Однако пускать болезнь на самотек не стоит. Родителям нужно срочно показать ребенка врачу, если при стабильном течении болезни вдруг резко поднялась температура или есть другие нетипичные симптомы. Практически любое дополнительное заболевание на фоне ослабленного вирусом иммунитета может нанести серьезный ущерб организму.
источник
Здравствуйте!
Ребенку 8 лет, 31 июля заболел ветрянкой, температура повышалась несильно и сыпи было немного.
2 августа и 3 августа до обеда температура была нормальная, ребенок бодр и весел.
3 августа после обеда стал сонный, жаловался на головную боль и резь в глазах, когда смотришь на свет, трудно было двигать глазами, тошнило, один раз рвало, температура поднялась до 37,5. Я вызвала скорую. К приезду скорой температура была уже в норме, голова болела умеренно. Скорая увидела менингеальную симптоматику и увезла ребенка в больницу.
Там ему льют из капельницы ацикловир, состояние не ухудшалось, да и голова прошла. Правда, немного подсыпало. Сегодня должны были сделать пункцию, но неврологи его осмотрели и поставили под сомнение менингеальную симптоматику. Завтра будут еще наблюдать и решать вопрос, нужна ли пункция.
Вопросы. 1)Можно ли без пункции исключить менингит и энцефалит? Не следует ли мне все-таки настоять на проведении дополнительных исследований? 2)Почему скорая увидела менингеальные симптомы (и мне показала), а в больнице сегодня их не видят — они могли исчезнуть за день под ацикловиром? 3)Если это не мозговые осложнения, то ЧТО это может быть?
1) Пункция в вашем случае не изменит тактику лечения и прогноз заболевания. Соглашусь с вашими докторами, что от пункции в вашем случае можно воздержаться.
2) Да, при начале противовирусной терапии (а ее, как и положено в вашем случае проводили в/в, обеспечив постоянную нужную концентрацию), симптомы могут «уйти быстро»
3) По вашему описанию: общемогзговая и менингеальная симптоматика и «подсыпание» вполне укладывается в тяжелое течение ветряной оспы.
Когда ребенку исполнится 50 лет (надеюсь, что к тому времени эта вакцина получит регистрацию в моем отечестве) подумайте о необходимости привиться от опоясывающего герпеса, несмотря на перенесенную ветряную оспу.
Менингит — это воспалительный процесс в оболочках головного и спинного мозга. Заболевание очень опасное и при подозрении на развитие менингита пациента следует как можно скорее госпитализировать, поскольку он лечится только в стационаре, независимо от возраста пациента.
Считается, что менингит чаще бывает у детей. Несостоятельность или большая проницаемость гематоэнцефалического барьера у детей определяет не столько частоту заболеваемости у детей, сколько тяжесть течения и частоту летальных исходов (в мозг проникают вещества, которые не должны туда проникать, вызывая судороги и прочие корковые или пирамидные расстройства).
Менингит опасен тем, что даже при своевременной, правильной терапии он может вызвать серьезные осложнения и отдаленные последствия, такие как периодические головные боли, снижение слуха, зрения, головокружение, эпилептические припадки, которые могут длиться несколько лет или остаться на всю жизнь.
- Первичные – самостоятельное заболевание без местного инфекционного процесса в каком-либо органе
- Вторичные — воспаление развивается на фоне общего или местного инфекционного заболевания, чаще всего после свинки, кори, туберкулеза, сифилиса и пр.
- Бактериальные
- Грибковые
- Вирусные
- Смешанные
- Паразитарные
- Неспецифические
- Конвекситальные
- Диффузные
- Локальные
- Базальные
- Серозные серозный менингит у детей -симптомы
- Гнойные
- острые – молниеносные, реактивный менингит
- подострые
- рецидивирующие
- хронические
Независимо от причин возникновения, возбудителя инфекции, локализации процесса, клинические проявления заболевания имеют несколько общих первых признаков менингита.
Менингит настолько серьезное, опасное заболевание, осложнения которого могут привести к инвалидизации и даже летальному исходу, поэтому каждый человек должен знать как определить менингит, какие у него характерные симптомы, как проявляется менингит, чтобы как можно раньше обратиться за медицинской помощью и вовремя начать адекватное лечение.
Один из симптомов менингита: если уложить больного на спину и наклонить голову к груди, то его ноги непроизвольно согнутся.
Это в первую очередь интоксикация:
- высокая температура тела
- бледность кожных покровов
- боль в мышцах и суставах
- одышка, частый пульс, синюшность носогубного треугольника
- при тяжелом течении может быть низкое артериальное давление
- снижение аппетита, полный отказ от пищи
- больные испытывают чувство жажды и поэтому много пьют, отказ от питья расценивается как неблагоприятный признак.
Это общемозговые первые симптомы менингита, такие как:
возникает из-за токсического воздействия инфекции на мозговые оболочки, вследствие повышения внутричерепного давления, она отмечается у всех пациентов с любыми менингитами. Головная боль распирающая, очень интенсивная, усиливается во время движения, резких звуков и световых раздражений, не локализуется в отдельных частях, а ощущается по всей голове. Причем прием анальгетиков не дает эффекта, не снимает боль.
Они появляются на 2-3 день болезни. Рвота может возникать на пике головной боли, она не приносит облегчения. Обычно это рвота – фонтаном и не связана с приемом пищи. Повышенная зрительная, тактильная и звуковая чувствительность развивается из-за раздражения клеток мозговых узлов, задних корешков и рецепторов мозговых оболочек, это значительно снижает порог чувствительности к любым раздражителям. Усиление боли у пациента может вызвать даже легкое прикосновение к больному.
Грудные дети сильно возбуждены, беспокойны, часто вскрикивают, от прикосновений резко возбуждаются, у них также часто бывает понос, сонливость, повторяющиеся срыгивания. У маленьких детей нередко одним из первых признаков менингита служат судороги, часто повторяющиеся. Взрослые пациенты обычно накрывают голову одеялом и лежат, отвернувшись к стене. Если в начале болезни у взрослых и подростков сопровождается судорожным подергиванием — это неблагоприятный признак.
-
- ригидность затылочных мышц – затрудненное или невозможное сгибание головы. Это самый ранний признак менингита и постоянный.
- симптомы Кернига – состояние, когда согнутые в коленях и тазобедренных суставах ноги не могут разогнуться.
- симптомы Брудзинского – верхний симптом характеризуется непроизвольным сгибанием ног при наклонении головы к груди. Если уложить больного на спину и наклонить голову к груди, то ноги в коленных и тазобедренных суставах непроизвольно согнутся. Средний симптом – непроизвольное сгибание ног у больного, если надавливать на область лонного сочленения. Нижний симптом – когда проверяют симптом Кернига, непроизвольно сгибается другая нога.
- Симптомы Лесажа – у маленьких детей некоторые характерные менингеальные симптомы не ярко выражены, поэтому осматривают большой родничок. Он выбухает, пульсирует и напряжен. А также проверяют на позу легавой собаки – когда держат ребенка подмышками, он запрокидывает голову назад, подтягивает ноги к животу – это симптом Лесажа.
- Человек принимает вынужденную позу лягавой собаки (курка). Это когда больной накрывает одеялом лицо и отворачивается к стенке, приводит согнутые ноги к животу в положении на боку и запрокидывает голову, так как это снимает натяжение оболочек и уменьшает головную боль.
- У пациентов с менингитом также могут быть следующие характерные боли:
- Симптом Бехтерева – сокращение мимической мускулатуры при простукивании по скуловой дуге
- Симптом Пулатова – боль при простукивании черепа
- Симптом Менделя – боль при надавливании на область наружного слухового прохода
- Боль при надавливании на точки выхода черепно-мозговых нервов ( например, тройничного, под глазом, на середине брови).
- Кроме того, поражения черепно-мозговых нервов, клинически могут проявляться такими симптомами:
- снижением зрения
- двоением в глазах
- нистагмом
- птозом
- косоглазием
- парезом мимической мускулатуры
- снижением слуха
- в большинстве случае у пациентов наблюдается изменение, спутанность сознания.
- В первые дни болезни у больного в основном наблюдаются такие первые признаки менингита:
- возбуждение, которые в дальнейшем может нарастать
- сопровождаться галлюцинациями, двигательным беспокойством
- или наоборот сменяться оглушенностью, вялостью
- вплоть до вхождения в коматозное состояние.
С первых – вторых суток на фоне повышения температуры и головной боли появляется розовая или красная сыпь, исчезающая при надавливании. За несколько часов она становится геморрагической, то есть сыпь в виде синячков (вишневой косточки) с более темной серединой разной величины. Начинается со стоп, голеней, вползая на бедра и ягодицы и расползаясь все выше (вплоть до лица).
Это – опасный сигнал, и скорую надо вызывать незамедлительно, иначе дело может быстро закончиться смертью. Сыпь – это омертвение мягких тканей на фоне начинающегося сепсиса, вызванного менингококком. Септицемия может быть и без выраженной мозговой симптоматики. Сыпи в сочетании с лихорадкой достаточно, чтобы срочно вызвать Скорую помощь.
Ветряная оспа или в простонародье ветрянка, одно из самых распространенных заболеваний в мире, но, несмотря на легкость его течения у него имеется тяжелое осложнение – ветряночный энцефалит, который поражает центральную нервную систему (ЦНС) и при отсутствии лечения вызывает необратимые процессы в организме.
Как известно ветрянка носит звание детской болезни и зачастую не вызывает опасений у родителей, так как протекает у ребенка в сравнительно легкой форме. Во взрослом возрасте все с точностью до наоборот. Взрослые люди переносят ветряную оспу тяжело, вплоть до попадания в реанимацию.
Но у любой болезни есть опасные осложнения. Не обошли они стороной и ветрянку.
Ветряной энцефалит встречается достаточно редко, на 10 тысяч больных ветрянкой приходится один вирусный энцефалит.
Как правило, вирусному энцефалиту подвержены дети в возрасте старше года, это обуславливается дополнительной защитой детского организма иммунной системой матери, которая с молоком направляет на защиту малыша свои ресурсы. Но даже если ребенок находится на искусственном вскармливании случаев поражения данной болезнью детей до года отмечено крайне мало.
Различают несколько видов ветряночного энцефалита у детей:
- предветряночный;
- ранний;
- постветряночный (поздний).
Данный вид болезни развивается в организме ребенка до появления сыпи на теле и может развиться за несколько недель до появления симптомов ветряной оспы. Как правило, данный тип является наименее благоприятным. Ребенок становиться вялым, тонус мышц снижается, перестает обращать внимание на внешние раздражители, не разговаривает. Результатом становиться закрепление в организме вируса, даже после выздоровления и в более зрелом возрасте возникает опасность заражения опоясывающим лишаем.
Кроме того, в 16% случаев в результате болезни могут развиться эпилепсия, гиперкинетический синдром или частичные параличи.
Во время высыпаний на теле ребенка у него могут проявиться симптомы поражения головного мозга, что является признаками раннего ветряного энцефалита. Данный тип болезни, ровно, как и предветряночный имеет высокую статистику по смертности пациентов.
Если первые два вида болезни являются следствием повреждения головного мозга вирусом, то поздний энцефалит относится к разряду инфекционно-алергических болезней и является своего рода ответом на воспалительные процессы, протекающие в организме во время ветрянки. Начало болезни, как правило, совпадает с высыханием корочки на теле, отсюда и название поздний. Поздний тип болезни является наиболее благоприятным и наиболее распространенным видом.
Распознать ветряночный энцефалит не сложно, но необходимо постоянное наблюдение за ребенком. Болезнь начинается с обычного повышения температуры тела, чихания и головных болей, поэтому до появления сыпи легко спутать болезнь с обычной простудой.
Однако, главным сигналом являются кожные высыпания, которые не похожи на сыпь при простой ветрянке, а имеют гнойную структуру. Очень важно на первых этапах не прозевать начало болезни, так как при затягивании возможно получения серьезных осложнений.
Кроме того, ветряночный энцефалит имеет следующие симптомы:
- головокружение;
- фонтанирующая рвота;
- слабость и апатия;
- отсутствие аппетита и нежелание пить воду;
- нарушение координационных функций организма (ребенок не может дотронуться кончика носа с закрытыми глазами);
- отсутствие мимики;
- неконтролируемые приступы агрессии;
- параличи;
- потеря сознания;
- коматозные проявления.
В случае не принятия мер по лечению возможна потеря сознания ребенком без причины, что в конечном итоге может привести к впаданию в кому и к летальному итогу (несмотря на то, что смертность составляет всего 10%). Поэтому, крайне не рекомендуется игнорировать симптомы ветряночного энцефалита, ввиду тяжести заболевания.
В редких случаях возможно распространение заболевания в спинном мозге, что является осложнением и может проявиться в виде увеличения чувствительности кожных покровов, задержка мочеиспускания и дефикации, а также в нарушении тонуса мышц.
Самым благоприятным вариантом является поздний ветряночный энцефалит у детей, так как в этом случае не происходит поражение головного мозга и болезнь проходит без опасных проявлений, таких как судороги или кома. Как правило, она заканчивается в течение 7-10 дней. Все симптомы постепенно прекращаются, и последствия болезни полностью уходят.
Диагностика энцефалита при ветряной оспе заключается в проведении лабораторных исследованиях различной направленности. Однако, обязательно назначают ликвор спинномозговой жидкости, при анализе которой определяют наличие в собранном материале вируса ветряной оспы. Кроме того, назначают МРТ головного мозга, для определения наличия эпилептических синдромов.
Анализ крови также проводится, и повышенное содержание белка и лимфоцитов является поводом для беспокойства.
Но самое первое, на что обращает внимание доктор, на наличие контактов с больными ветрянкой и наличия в анамнезе больного данной болезни.
После постановки диагноза врач должен назначить лечение вирусного энцефалита и как правило это госпитализация в инфекционное отделение, так как больной ребенок должен находиться под постоянным контролем врачей.
Основу лечения составляет препарат – ацикловир, который вводится внутримышечно.
Кроме того больному показаны препараты:
- для снятия отека головного мозга;
- ускоряющие циркуляцию крови головного мозга;
- способствующие устранению судорог.
Также, план лечения постоянно корректируется, в зависимости от общего состояния ребенка и реакции на то или иное лекарство.
Лечение ветряного энцефалита продолжается от 1,5 до 2 недель.
После выздоровления у больного постепенно пропадают все симптомы, приобретенные во время болезни, но до 2 лет он находится на учете у невропатолога и у педиатра. Данная мера необходима для качественного устранения последствий. Врачи проводят различные исследования, инструментальные и неинструментальные.
К примеру, в результате позднего энцефалита после ветрянки от 1,5 до 2 месяцев у ребенка наблюдается головокружение, что является нормальным проявлением для данной болезни, но оно должно протекать под наблюдением специалиста.
Увы, в настоящее время не существует эффективной вакцины против энцефалита при ветряной оспе и основой профилактики заболевания является ограничение общения ребенка с больными ветрянкой, ровно, как и помещение больного малыша на карантин. Как правило, в случае раннего распознавания болезни (1-3 часа после появления сыпи) и изолирования ребенка от сверстников в 90% случаев будет иметь положительный эффект.
Важным шагом по предупреждению осложнений после ветрянки, поддержание организма ребенка во время болезни иммуностимулирующими препаратами.
Во взрослом возрасте ветряной энцефалит переносится одинаково тяжело, как и сама ветрянка. Обычно он сопровождается менингитом и различными невритами. У больного развиваются более опасные осложнения и последствия.
Таким образом очевидно, что энцефалит при ветряной оспе не относится к заболеваниям, которые «сами пройдут», так как последствия затянутого лечения дорого обойдутся для вашей дальнейшей жизни. Не стоит пренебрегать походом к специалисту при появлении первых признаков болезни.
Менингит – острое инфекционное заболевание, для которого характерно воспаление оболочек головного мозга. Заболевание может быть первичным (болезнь поражает головной мозг сразу) и вторичным (менингит развивается вследствие занесения инфекции из другого очага). В этой статье мы рассмотрим симптомы и лечение менингита у взрослых.
Основная причина первичного менингита – заражение менингококковой инфекцией. Источник заражения – носители инфекции, которая передается воздушно-капельным путем. Кроме менингококков, заболевание могут вызывать и другие возбудители, такие как пневмококк, спирохеты, туберкулезная палочка, гемофильная палочка.
Другая причина развития первичного менингита – вирусная инфекция. Чаще всего заболевание вызывается энтеровирусной инфекцией, но может развиться на фоне ветрянки, кори или краснухи.
Вторичные менингиты возникают при занесении инфекции в мозг из других очагов воспаления: фурункулы лица и шеи, отит, синуситы, остеомиелит костей черепа и др. Еще о причинах разных форм менингита у детей и взрослых можно узнать в нашей статье.
Менингит обычно начинается остро. Исключением может быть менингит туберкулезной этиологии, который обычно развивается в течение нескольких месяцев.
Первые симптомы менингита могут напоминать сильную простуду с выраженным интоксикационным синдромом: высокая температура тела до 40 С, озноб, мышечные и суставные боли, слабость.
Симптомы острого менингита:
Основной признак менингита – головная боль без четкой локализации. Больные говорят: «Болит вся голова». С развитием заболевания болевой синдром нарастает, боль становится невыносимой, распирающей, усиливающейся при любых движениях, громких звуках и ярком свете. У больных часто отмечается спутанность сознания.
Сильная тошнота, рвота, которая не приносит облегчение.
Первичный менингит менингококковой этиологии сопровождается появлением сыпи. При легкой форме заболевания появляются мелкоточечные темно-красные высыпания, которые разрешаются в течение нескольких дней. Для тяжелой формы менингита характерно появление крупных красных пятен и кровоподтеков, сохраняющихся на коже не менее недели.
Если происходит поражение черепных нервов, то у больного может развиться косоглазие.
Менингиальные симптомы в разной степени выявляются у всех больных. Обычно у больных определяется напряжение затылочных мышц. Больные испытывают сильную боль при попытках привести голову к груди и разогнуть ноги в коленях. Больные лежат на кровати в определенной позе, облегчающей состояние. Обычно больные лежат на боку, голова сильно запрокинута назад, руки прижаты к груди, а ноги согнуты в коленях и приведены к животу («поза легавой собаки»).
Обычно врач устанавливает диагноз без затруднений, поскольку симптомы менингита очень специфичны. Для уточнения диагноза, а также выявления возбудителя менингита, выполняется спинномозговая пункция. Лечение менингита осуществляется только в стационаре.
- В основе лечения менингита лежит антибактериальная терапия. Лечение антибиотиками необходимо начинать при первых признаках заболевания, поэтому врач назначает антибиотики широкого спектра действия из группы пенициллинов, цефалоспоринов, макролиды. Назначение препаратов именно широкого спектра действия объясняется тем, что результат люмбальной пункции будет готов не сразу, а выявить возбудителя менингита в анализе крови удается крайне редко. Антибактериальные препараты вводятся внутривенно, при тяжелом течении менингита лекарственные вещества могут быть введены эндолюмбально (в спинномозговой канал). Длительность курса антибактериальной терапии определяется врачом, но применение препаратов будет осуществляться не менее недели после того, как у больного нормализуется температура тела.
- Лечение и профилактика отека головного мозга проводятся при помощи диуретиков (лазикс, диакарб). Введение мочегонных препаратов должно сочетаться с одновременным введением жидкости. При применении диуретиков следует учитывать, что они способствуют вымыванию кальция из организма.
- Дезинтоксикационная терапия необходима для уменьшения проявления интоксикации организма. Больному внутривенно вводятся физиологический раствор, 5 % раствор глюкозы и др.
Длительность лечения менингита различна, зависит от степени тяжести заболевания и состояния больного. После завершения лечения в стационаре необходимо продолжение лечения в амбулаторных условиях. Восстановление здоровья, после перенесенного менингита, может длиться и более года, поэтому вопрос о возвращении к работе решается индивидуально для каждого человека.
Самым надежным средством профилактики менингита является вакцинация против некоторых заболеваний, которые могут стать его причиной. Наиболее часто применяются менингококковая вакцина, вакцина против гемофильной палочки типа B, тройная вакцинация против кори, краснухи и паротита.
- избегание контакта с людьми, больными менингитом;
- после контакта с больным менингитом необходимо обратиться к врачу для назначения профилактического курса приема препаратов;
- ношение одноразовых медицинских масок во время эпидемий инфекционных заболеваний;
- соблюдение правил гигиены (мытье рук перед едой, после посещения общественных мест);
- поддержание нормального иммунного статуса организма.
Менингит – это очень тяжелое и смертельно опасное заболевание, которое требует оказания квалифицированной медицинской помощи. Самолечение недопустимо!
При подозрении на менингит необходимо вызвать «Скорую помощь», которая доставит больного в инфекционный стационар. Дополнительно больного осматривает невролог, офтальмолог.
Ветряная оспа или в простонародье ветрянка, одно из самых распространенных заболеваний в мире, но, несмотря на легкость его течения у него имеется тяжелое осложнение – ветряночный энцефалит, который поражает центральную нервную систему (ЦНС) и при отсутствии лечения вызывает необратимые процессы в организме.
Как известно ветрянка носит звание детской болезни и зачастую не вызывает опасений у родителей, так как протекает у ребенка в сравнительно легкой форме. Во взрослом возрасте все с точностью до наоборот. Взрослые люди переносят ветряную оспу тяжело, вплоть до попадания в реанимацию.
Но у любой болезни есть опасные осложнения. Не обошли они стороной и ветрянку.
Ветряной энцефалит встречается достаточно редко, на 10 тысяч больных ветрянкой приходится один вирусный энцефалит.
Как правило, вирусному энцефалиту подвержены дети в возрасте старше года, это обуславливается дополнительной защитой детского организма иммунной системой матери, которая с молоком направляет на защиту малыша свои ресурсы. Но даже если ребенок находится на искусственном вскармливании случаев поражения данной болезнью детей до года отмечено крайне мало.
Различают несколько видов ветряночного энцефалита у детей:
- предветряночный;
- ранний;
- постветряночный (поздний).
Данный вид болезни развивается в организме ребенка до появления сыпи на теле и может развиться за несколько недель до появления симптомов ветряной оспы. Как правило, данный тип является наименее благоприятным. Ребенок становиться вялым, тонус мышц снижается, перестает обращать внимание на внешние раздражители, не разговаривает. Результатом становиться закрепление в организме вируса, даже после выздоровления и в более зрелом возрасте возникает опасность заражения опоясывающим лишаем.
Кроме того, в 16% случаев в результате болезни могут развиться эпилепсия, гиперкинетический синдром или частичные параличи.
Во время высыпаний на теле ребенка у него могут проявиться симптомы поражения головного мозга, что является признаками раннего ветряного энцефалита. Данный тип болезни, ровно, как и предветряночный имеет высокую статистику по смертности пациентов.
Если первые два вида болезни являются следствием повреждения головного мозга вирусом, то поздний энцефалит относится к разряду инфекционно-алергических болезней и является своего рода ответом на воспалительные процессы, протекающие в организме во время ветрянки. Начало болезни, как правило, совпадает с высыханием корочки на теле, отсюда и название поздний. Поздний тип болезни является наиболее благоприятным и наиболее распространенным видом.
Распознать ветряночный энцефалит не сложно, но необходимо постоянное наблюдение за ребенком. Болезнь начинается с обычного повышения температуры тела, чихания и головных болей, поэтому до появления сыпи легко спутать болезнь с обычной простудой.
Однако, главным сигналом являются кожные высыпания, которые не похожи на сыпь при простой ветрянке, а имеют гнойную структуру. Очень важно на первых этапах не прозевать начало болезни, так как при затягивании возможно получения серьезных осложнений.
Кроме того, ветряночный энцефалит имеет следующие симптомы:
- головокружение;
- фонтанирующая рвота;
- слабость и апатия;
- отсутствие аппетита и нежелание пить воду;
- нарушение координационных функций организма (ребенок не может дотронуться кончика носа с закрытыми глазами);
- отсутствие мимики;
- неконтролируемые приступы агрессии;
- параличи;
- потеря сознания;
- коматозные проявления.
В случае не принятия мер по лечению возможна потеря сознания ребенком без причины, что в конечном итоге может привести к впаданию в кому и к летальному итогу (несмотря на то, что смертность составляет всего 10%). Поэтому, крайне не рекомендуется игнорировать симптомы ветряночного энцефалита, ввиду тяжести заболевания.
В редких случаях возможно распространение заболевания в спинном мозге, что является осложнением и может проявиться в виде увеличения чувствительности кожных покровов, задержка мочеиспускания и дефикации, а также в нарушении тонуса мышц.
Самым благоприятным вариантом является поздний ветряночный энцефалит у детей, так как в этом случае не происходит поражение головного мозга и болезнь проходит без опасных проявлений, таких как судороги или кома. Как правило, она заканчивается в течение 7-10 дней. Все симптомы постепенно прекращаются, и последствия болезни полностью уходят.
Диагностика энцефалита при ветряной оспе заключается в проведении лабораторных исследованиях различной направленности. Однако, обязательно назначают ликвор спинномозговой жидкости, при анализе которой определяют наличие в собранном материале вируса ветряной оспы. Кроме того, назначают МРТ головного мозга, для определения наличия эпилептических синдромов.
Анализ крови также проводится, и повышенное содержание белка и лимфоцитов является поводом для беспокойства.
Но самое первое, на что обращает внимание доктор, на наличие контактов с больными ветрянкой и наличия в анамнезе больного данной болезни.
После постановки диагноза врач должен назначить лечение вирусного энцефалита и как правило это госпитализация в инфекционное отделение, так как больной ребенок должен находиться под постоянным контролем врачей.
Основу лечения составляет препарат – ацикловир, который вводится внутримышечно.
Кроме того больному показаны препараты:
- для снятия отека головного мозга;
- ускоряющие циркуляцию крови головного мозга;
- способствующие устранению судорог.
Также, план лечения постоянно корректируется, в зависимости от общего состояния ребенка и реакции на то или иное лекарство.
Лечение ветряного энцефалита продолжается от 1,5 до 2 недель.
После выздоровления у больного постепенно пропадают все симптомы, приобретенные во время болезни, но до 2 лет он находится на учете у невропатолога и у педиатра. Данная мера необходима для качественного устранения последствий. Врачи проводят различные исследования, инструментальные и неинструментальные.
К примеру, в результате позднего энцефалита после ветрянки от 1,5 до 2 месяцев у ребенка наблюдается головокружение, что является нормальным проявлением для данной болезни, но оно должно протекать под наблюдением специалиста.
Увы, в настоящее время не существует эффективной вакцины против энцефалита при ветряной оспе и основой профилактики заболевания является ограничение общения ребенка с больными ветрянкой, ровно, как и помещение больного малыша на карантин. Как правило, в случае раннего распознавания болезни (1-3 часа после появления сыпи) и изолирования ребенка от сверстников в 90% случаев будет иметь положительный эффект.
Важным шагом по предупреждению осложнений после ветрянки, поддержание организма ребенка во время болезни иммуностимулирующими препаратами.
Во взрослом возрасте ветряной энцефалит переносится одинаково тяжело, как и сама ветрянка. Обычно он сопровождается менингитом и различными невритами. У больного развиваются более опасные осложнения и последствия.
Таким образом очевидно, что энцефалит при ветряной оспе не относится к заболеваниям, которые «сами пройдут», так как последствия затянутого лечения дорого обойдутся для вашей дальнейшей жизни. Не стоит пренебрегать походом к специалисту при появлении первых признаков болезни.
источник
Такая болезнь, как энцефалит ветряночный, встречается очень редко, но протекает в достаточно сложной форме. Эта болезнь является сильным осложнением ветряной оспы у детей.
Возбудителем этой болезни является вирус ветряной оспы, и возникает эта сложная болезнь из-за снижения иммунитета. При энцефалите очень сильно поражается нервная система, именно поэтому очень важно вовремя распознать и лечить эту болезнь в соответствии с назначенным доктором лечением, потому что дальнейшее ее развитие может привести к практически необратимым последствиям, наблюдаемым в организме.

Начинается ветряночный энцефалит, как правило, с вполне нормальных явлений, в частности таких как кашель, насморк и першение в горле. Все эти симптомы можно отнести к появлению простуды у ребенка. Очень важно при этом обращать внимание на появляющиеся кожные высыпания, потому что при подобной болезни высыпания несколько отличаются от тех, которые наблюдаются при обычной ветряной оспе. Могут даже появляться гнойнички на коже и поражать достаточно обширные участки, поэтому важно вовремя обратить внимание на появляющиеся симптомы и обратиться к доктору для проведения диагностики.
Основные симптомы этой болезни очень сложные и провоцируют развитие осложнений, в частности таких как:

Все признаки этой болезни несколько сходны с проявлениями менингита, и распознать энцефалит при ветрянке можно только лишь после проведения некоторых обследований докторами в стационарных условиях. Очень часто ребенок может становиться полностью неадекватным, проявлять некоторую агрессивность, а затем быстро нарастает сонливость, которая в некоторых случаях может привести к коматозному состоянию.
В основном эта болезнь очень просто лечится, однако иногда в сложных и запущенных случаях она приводит к летальному исходу. После полного выздоровления в течение длительного времени могут наблюдаться судороги и случаться припадки.
В некоторых очень сложных случаях может наблюдаться развитие очень тяжелой инфекции, которая практически полностью поражает головной мозг, и на фоне этого возникает гнойный менингит.

Немного сложнее ветряной оспой болеют детки до одного года, если же мать никогда не болела ветряной оспой, однако шансов заболеть вирусным энцефалитом у них также очень мало.
Самый сложный и наиболее опасный период — это первые несколько дней ветряной оспы, потому что именно в это время наблюдается наибольшее распространение сыпи по телу и повышение температуры тела. В это время может появляться сухость во рту, слабость, сильная рвота без каких-либо видимых на то причин, очень интенсивная головная боль.
Иногда последствия вирусного энцефалита очень серьезные и могут наблюдаться судороги, частая потеря сознания и возникновения бредового состояния. Обычно все эти негативные проявления проходят очень быстро, буквально в течение нескольких дней, особенно если требуемое лечение было начато вовремя.
Если же эта болезнь находится в подостром периоде, то у ребенка может дополнительно наблюдаться шаткость и неустойчивость походки, практически полное нарушение координации и сильная дрожь в конечностях. Если же у ребенка появляются галлюцинации и бред в первые дни болезни, то это сигнализирует о том, что в результате проявившейся интоксикации организма произошли нарушения в головном мозгу.

Если при ветряночном энцефалите очень резко повышается, а затем без применения медикаментозных средств понижается общая температура тела, то это может свидетельствовать о возможном инсульте, который был спровоцирован осложнениями энцефалита.
В некоторых случаях может понижаться зрение, потому что в результате болезни поражаются зрительные нервы.
Именно поэтому после прохождения лечения от энцефалита нужно провести обследование всего организма, чтобы определить наличие проблем.
Вирус ветряной оспы обнаруживается под микроскопом и проявляется в виде небольших образований. Особенно большое количество вредоносных вирусов содержится именно в пузырьках, образующихся при ветряной оспе в первые несколько дней болезни. Определить наличие энцефалита в организме ребенка может только доктор, который проводит специальные обследования.

Кроме того, диагностика энцефалита подразумевает под собой проведение анализов крови, в которой могут содержаться бактерии. Дополнительно проводится компьютерная томография головного мозга, которая помогает распознать очаги воспалительного процесса или обнаружить кровоизлияния в мозге. Таким образом, после проведения всех обследований есть возможность не только выявить наличие болезни, но и определить состояние больного ребенка, чтобы понять, какое именно лечение будет наиболее эффективным.
Диагностика и лечение этой болезни должны проводиться только в специализированных больницах под наблюдением доктора.
Если у ребенка диагностировали энцефалит, то его нужно незамедлительно госпитализировать. Ребенка помещают в инфекционное отделение и назначают определенные препараты и строгое соблюдение постельного режима, потому что эта болезнь провоцирует возникновение нежелательных процессов, происходящих во всем организме, избавиться от которых достаточно сложно.

Ребенку, больному ветряночным энцефалитом, назначаются противовирусные препараты, чтобы быстро устранить причину возникновения болезни и исключить развитие побочных эффектов. Кроме того, ребенку проводят интенсивную терапию, которая направлена на снятие отека головного мозга, и дополнительно организм питают глюкозой, чтобы облегчить состояние больного ребенка.
Назначаются препараты, которые улучшают свойства кровообращения головного мозга и повышают его энергообеспечение. Все эти препараты должны назначаться доктором в строго определенной дозировке. При введении препаратов обязательно нужно контролировать состояние ребенка, чтобы в случае возникновения аллергических реакций или осложнений изменить программу лечения.
После перенесенной болезни дети обязательно должны в течение определенного времени наблюдаться педиатром и невропатологом, которые на протяжении нескольких лет проводят лабораторные и разные инструментальные исследования. В течение первого года осмотр специалистами проводится раз в несколько месяцев, а на втором году осмотр проводится каждые полгода. Снятие с поставленного учета проводится не ранее чем через два года после перенесенной болезни при отсутствии побочных эффектов и остаточных явлений, которые приводят к негативным последствиям.
Важнейшим профилактическим мероприятием против ветряночного энцефалита является избегание детей, больных ветряной оспой. Если у больного ветряной оспой появилось высыпание, то его нужно сразу же изолировать от других детей и тем самым предупредить возникновение заражения и передачи инфекции.
Кроме того, очень важно повышать ребенку иммунитет с помощью специальных средств на протяжении всего периода ветряной оспы, потому что это позволит избежать многих тяжелых последствий и болезнь будет протекать легче и пройдет быстрее.
источник
Ветряная оспа (ветрянка) – это острое инфекционное заболевание, причиной которого является вирус варицелла-зостер. Ветряная оспа имеет широкую распространенность среди населения, болеют преимущественно дети дошкольного возраста (от года до 4-5 лет), как мальчики, так и девочки. Ветрянка считается легким заболеванием, однако при развитии осложнений возможен летальный исход, что часто недооценивается. Осложнения после ветрянки у ребенка включают поражение нервной тканей, органов дыхательной системы и присоединение бактериальной инфекции.
В подавляющем большинстве случаев дети легко переносят заболевание, исход благоприятный, наступает полное выздоровление. Но в редких случаях заболевание протекает в тяжелой форме (буллезная, гангренозная, геморрагическая) или приводит к развитию осложнений. К наиболее опасным осложнениям относят энцефалит, пневмонию, бактериальную инфекцию кожи, септические состояния. Частота развития осложнений при ветрянке составляет примерно 0,5%. Таким образом, вирус ветряной оспы является опасным для организма человека, а заболевание может привести к летальному исходу.
Осложненное течение при ветряной оспе встречается преимущественно у детей с ослабленным иммунитетом.
Наличие следующих состояний у ребенка позволяет отнести его к группе риска:
- ВИЧ-инфекция;
- прием глюкокортикостероидов для лечения других заболеваний;
- иммуносупрессивная терапия после пересадки органов;
- онкологические заболевания;
- хронические заболевания почек (гломерулонефрит, почечная недостаточность);
- аллергическая патология (атопический дерматит);
- ревматологические заболевания.
Осложнения возникают часто у взрослых и детей старшего возраста, что также позволяет их отнести к группе риска.
Все осложнения, которые возникают после перенесенного заболевания, разделяются на две группы:
- Специфические – вызываются действием возбудителя болезни (вирус варицелла-зостер).
- Неспецифические – возникают при присоединении бактериальной флоры.
Разделение последствий на специфические и неспецифические важно для определения тактики лечения.
В зависимости от локализации выделяют осложнения со стороны внутренних органов, кожи и мягких тканей, нервной системы, дыхательной системы.
Поражение кожи и мягких тканей после ветрянки встречается наиболее часто, составляет примерно 25% случаев всех осложнений.
Воспаление кожи и мягких тканей относится к неспецифическим осложнениям. Какие бактерии могут быть причиной гнойного воспаления:
· Staphylococcus aureus (чаще всего);
· Streptococcus pyogenes (в тяжелых случаях).
Нередко имеет место сочетанная флора. Гнойное воспаление кожи и мягких тканей может привести к сепсису.
Абсцесс, флегмона (некротизирующий фасциит), буллезная стрептодермия, рожистое воспаление, пиодермия, целлюлит, лимфаденит.
Осложнения со стороны нервной системы являются специфическими.
Чаще поражается центральная нервная система (ЦНС), реже – периферическая. Специфическим для ветряной оспы является поражение мозжечка в виде церебеллита, но в патологический процесс могут вовлекаться и другие структуры головного мозга. Поражение периферической нервной системы протекает в виде воспаления нервов, что проявляется двигательными и чувствительными нарушениями.
Церебеллит, энцефалит, серозный менингит, менингоэнцефалит, поперечный миелит, парез и паралич лицевого нерва, неврит зрительного нерва, нейропатия.
Патология со стороны дыхательной системы чаще всего вызывается действием вируса варицелла-зостер. Реже причиной является присоединение бактериальной флоры. Может поражаться гортань, трахея, бронхи, легкие.
Фарингит, стенозирующий ларингит, ларинготрахеит, ларинготрахеобронхит, ветряночная пневмония, бактериальная пневмония.
Может встречаться и поражение сердца, ЛОР-органов, глаз, опорно-двигательного аппарата.
гнойный конъюнктивит, кератит, панофтальмит, артрит.
Наиболее частая причина развития бактериального поражения кожи и подкожно-жировой клетчатки – расчесывание зудящих элементов сыпи. Бактерии попадают внутрь через поврежденные участки кожи.
Ранним признаком бактериальной инфекции кожи является покраснение основания свежих пузырьков. Заподозрить гнойное поражение кожи помогут следующие симптомы:
- повторное повышение температуры тела (без высыпаний);
- гнойное содержимое внутри пузырьков;
- болезненность при прикосновении.
Более тяжелым является возникновение некротизирующего фасциита – инфекционного заболевания, приводящего к некрозу подкожной ткани. Некротизирующий фасциит развивается преимущественно в период выздоровления. Характерно покраснение кожи, увеличение объема пораженной конечности за счет отека, интенсивная боль.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Ветряночные пневмонии встречаются относительно редко (около 1%), но характеризуются тяжелым течением. Воспаление легких обычно возникает спустя 3-5 дней после появления сыпи.
Для ветряночной пневмонии характерны:
- резкое повышение температуры, не связанное с появлением сыпи;
- одышка, которая усиливается при физической нагрузке;
- влажный кашель;
- бледность кожных покровов;
- в тяжелых случаях – кровохарканье;
- боль в грудной клетке, усиливающаяся при дыхании.
Вирус варицелла-зостер обладает тропностью не только к коже, но и к нервным клеткам, именно поэтому нервная ткань при ветряной оспе поражается чаще всего.
В большинстве случаев симптомы поражения ЦНС развиваются в течение первых 7 дней, реже – на второй неделе болезни.
Наиболее опасным последствием ветрянки является энцефалит – воспаление головного мозга.
Как проявляется энцефалит:
- лихорадка;
- общемозговые симптомы – вялость, головная боль, повышенная чувствительность к раздражителям (звуки, яркий свет, прикосновения), рвота;
- нарушения координации – шаткая походка, неустойчивость;
- нарушение речи;
- судороги.
При менингите на первый план выходят общемозговые симптомы (сильная головная боль, рвота, гиперестезия, у маленьких детей – постоянный крик), развитие очаговой симптоматики не характерно.
При подозрении на наличие осложнений нужно обязательно обратиться к врачу. В большинстве случаев требуется немедленная госпитализация, лечение в домашних условиях не проводится.
Этиотропное лечение заключается в применении медикаментозных препаратов, которые воздействуют на возбудителей болезни. Могут применяться противовирусные препараты или антибактериальные средства.
Противовирусные препараты назначаются для лечения специфических осложнений (ветряночной пневмонии, серозного менингита, энцефалита). Применяются противогерпетические средства, например, Ацикловир, Видарабин.
Антибиотики назначаются для лечения бактериальных заболеваний (абсцесс, флегмона, бактериальная пневмония, гнойный кератит). Применяются пенициллины (Аугментин), макролиды (Эритромицин, Азитромицин), цефалоспорины (Цефтриаксон).
Не менее важная роль отводится симптоматическому лечению, которое направлено на борьбу с симптомами. Показано проведение дезинтоксикационных мероприятий (инфузионная терапия), введение поливитаминов. При поражении ЦНС вводятся глюкокортикостероиды.
Предлагаем к просмотру видеоролик по теме статьи.
Образование: Ростовский государственный медицинский университет, специальность «Лечебное дело».
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Препарат от кашля «Терпинкод» является одним из лидеров продаж, совсем не из-за своих лечебных свойств.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Общеизвестный препарат «Виагра» изначально разрабатывался для лечения артериальной гипертонии.
Человеческие кости крепче бетона в четыре раза.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
Кровь человека «бегает» по сосудам под огромным давлением и при нарушении их целостности способна выстрелить на расстояние до 10 метров.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его «мотор» остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Полиоксидоний относится к иммуномодулирующим препаратам. Он воздействует на определенные звенья иммунитета, благодаря чему способствует повышению устойчивости о.
источник

Одно из них – ветряночный энцефалит: довольно редкий случай, но знать о нем нужно.
Ветряночный энцефалит представляет собой воспалительный процесс, который протекает в головном мозге. Его причина – вирус, вызывающий ветрянку. Он относится к группе герпетических вирусов и может поражать нервную систему. Больше всего вируса содержится на 3-4 день после заражения. Уже на 5-й день его количество резко падает. На 8-й день вирус уже практически не обнаруживается в ветряночных пузырьках. В это время больной становится практически безопасным для окружающих. Риск заразиться ветрянкой от него сводится к минимуму.
Ветряночный энцефалит в большинстве случаев развивается у детей после первого года жизни. Дети до года переносят все заболевания легче, так как они защищены антителами материнского молока. Вот почему так важно кормить кроху грудью.
Максимально благоприятен исход при позднем ветряночном энцефалите у детей. При этом головной мозг не поражается, нет столь опасных проявлений, как судороги, кома. Спустя 7-10 дней при правильном лечении состояние больного улучшается. Симптомы уходят.
Несмотря на то, что ветрянка – очень распространенное заболевание, к энцефалиту оно приводит редко. Если же он развивается, у больного ребенка появляются множественные мучительные симптомы.

Осложнения развиваются спустя несколько дней после того, как появилась первая сыпь. Иногда ветряночный энцефалит начинается до ее непосредственного появления на коже ребенка. Заболевание при этом начинается характерными для ветрянки симптомами:
От обычной простуды это состояние отличает выпуклая сыпь, которая начинает появляться на теле и быстро преобретать свою форму.
При ветряночном энцефалите сыпь будет не такой, как при ветрянке. На обширных участках образуются гнойнички. Важно, чтобы родители отслеживали каждый новый симптом, так как он может протекать в скрытой форме.
Ключевые симптомы ветряночного энцефалита:
- нарушение аппетита, сна;
- апатия;
- слабость;
- судороги;
- головокружение, нарушение координации;
- рвота;
- ассиметрия на лице.
Любой из перечисленных симптомов – повод немедленно показать ребенка врачу. Если игнорировать это состояние, могут развиться отек мозга, сильные судороги, кома. Так как внутричерепное давление растет, ребенок может потерять сознание и даже впасть в кому.

Также назначается анализ крови. При повышении количества лимфоцитов, белка можно заподозрить наличие инфекции. Доктор обязательно спросит, болел ли ранее ребенок ветрянкой, контактировал ли с зараженным человеком.
Ветряночный энцефалит во время виновника торжества — ветрянки случается редко. Детьми он переносится легче, чем взрослыми. Но состояние все равно будет тяжелым.
У взрослых сама ветрянка протекает тяжело. Ее могут сопровождать невриты. Энцефалит, как осложнение ветрянки, у взрослых случается гораздо чаще, чем у маленьких пациентов.
При энцефалите иммунитет не справляется с проникшим возбудителем. Иммунные реакции нарушаются. На ранних срока болезни в крови присутствует много специфических антител. При этом инфекция все равно генерализуется, развивается энцефалит, происходит инфекционно-аллергический процесс.

Лечение только стационарное.
Заболевание можно выявить при помощи МРТ, КТ.
Основной препарат для лечения – Ацикловир. Это эффективное противовирусное средство. Оно в данном случае вводится внутривенно.
- Диурез при помощи калийных препаратов. Они хорошо выводят токсины, снимают отек мозга.
- Купирование судорог.
- Снятие воспаления при помощи кортикостероидов.
- Улучшение кровообращения в мозге (для этого могут назначить Кортексин, Глицин, Клексан, Аспирин).
Любой препарат от ветрянки назначается только врачом. Важно подобрать безопасную дозировку и грамотно сочетать препараты. Нужно следить за состоянием ребенка, так как может развиваться аллергия на препарат.
Курс лечения занимает около двух недель. Затем симптомы постепенно проходят.
Когда пройдут симптомы, больной почувствует облегчение, ему обязательно назначают витамины (группа В). Нужно подождать пару недель, чтобы иммунитет восстановился после атакующей инфекции. Витамины помогут также восстановить деятельность мозга. Нельзя забывать, что энцефалит – заболевание неврологическое. Потребуется консультация невролога, терапевта.
Несмотря на то, что после выздоровления симптомы полностью пропадают, больной будет еще 2 года наблюдаться у невропатолога, педиатра. Лишь в этом случае можно полностью побороть последствия перенесенного заболевания. При этом регулярно проводится комплекс исследований.
Если игнорировать патологическое состояние, не принимать меры, возможны опасные последствия:
- У заболевшего может начаться сильнейшая головная боль. Она усиливается, когда человек двигает шеей.
- Больной малыш может терять сознание без видимой причины.
- Инфекция может проникнуть в спинной мозг. При этом нарушается дефекация, мочеиспускание, мышечный тонус, растет чувствительность кожи. Это явные симптомы того, что мозговая деятельность нарушена.
- Может развиться кома.
- Могут появиться эпилептические припадки. Они очень опасны, могут даже привести к летальности.
- Возможен даже летальный исход (10% случаев).

Например, при позднем энцефалите головокружение может наблюдаться довольно долго – полтора-два месяца. Это стандартный симптом. Он лишь требует внимания специалиста и коррекции состояния.
Самая эффективная профилактика ветрянки – карантин. Нужно избегать контактов с заболевшим. Если вдруг кто-то в семье заболел, его нужно сразу оградить от детей и взрослых. Если сделать это сразу после появления первых высыпаний, риск заражения будет сведен к минимуму. Карантин нужно соблюдать до 9-го дня с момента появления первых высыпаний.
Если вы узнали, что в детском саду или школе кто-то заболел ветряной оспой, лучше оставьте ребенка дома.
Также некоторые врачи советуют вводить внутримышечно иммуноглобулин для укрепления иммунитета. Это спорный метод. Не все считают его эффективным.
При подозрении на развитие оспы следует обратиться к инфекционисту, педиатру.
Очень важно, чтобы родители с первых дней заболевания постоянно наблюдали за ребенком. Если появилось головокружение, рвота, нарушение координации, не проходит температура, нужно вызывать Скорую помощь.
Богдан Викторович, педиатр, 48
Лечение ветряночного энцефалита проводится только в стационаре. С первых часов нужно вводить внутримышечно Ацикловир. Он отлично справится с возбудителем, снимет отечность. Врач должен постоянно наблюдать за состоянием ребенка. Схема лечения может меняться, в зависимости от того, как реагирует на него организм.
Ирина, педиатр, 35
Ни в коем случае нельзя считать ветряную оспу безобидным заболеванием. Она требует пристального внимания к себе и своевременного комплексного лечения. Хуже всего ее переносят взрослые, но в моей практике было немало случаев, когда и дети страдали от осложнений. Чаще всего осложнения развиваются при несвоевременном или некачественном лечении. Нужно строго выполнять все предписания доктора.
Георгий Львович, инфекционист

Если кто-то из семьи заболел ветрянкой, важно ограничить доступ к нему. Это очень заразное заболевание. Возбудитель может проникнуть даже из соседней квартиры.
При ветрянке карантин становится залогом безопасности. Больного не допускают к сверстникам и членам семьи. Если после появления сыпи сразу принять меры, начать лечение, на 90% гарантирован положительный исход заболевания. А вот вакцины от энцефалита пока нет. Для предупреждения его нужно укреплять иммунитет, а при заболевании использовать препараты для стимуляции иммунитета.
источник