Большинство людей переносят ветряную оспу еще в раннем возрасте, когда она не наносит здоровью особенного вреда и, как правило, проходит без осложнений. Однако во взрослом состоянии и, тем более, во время вынашивания ребенка, заболевание может привести к тяжелым последствиям (пороки развития, выкидыш, преждевременные роды). Да и для самой женщины ветрянка может представлять серьезную опасность, так как может спровоцировать патологические нарушения в работе жизненно-важных систем и органов, например, сердца, мозга, почек.
Ветряная оспа — очень заразное инфекционное заболевание, передающееся воздушно-капельным путем, характеризующееся появлением на коже мелких пузырьковых высыпаний. Обычно при ней наблюдаются лихорадка, а также ухудшение общего состояния. Возбудитель — один из видов герпесвирусов — Варицелла-Зостер (Varicella Zoster). Помимо ветрянки, он также вызывает опоясывающий герпес.
Инкубационный период составляет 7-21 день. Вирус проникает в организм беременной через слизистые оболочки рта, носа. Он разносится по организму кровью, проникает в слизистые оболочки, кожу, где начинает размножаться.
Больной ветрянкой становится заразным за 2 дня до появления пузырьковой сыпи, и остается заразным в течение 7-10 дней.
Нередко у взрослых людей между инкубационным и лихорадочным периодами, бывает еще и продромальный период, когда сами симптомы заболевания еще не проявились, но уже появились признаки нездоровья, такие, как головные боли, боль в пояснице, а иногда и лихорадка.
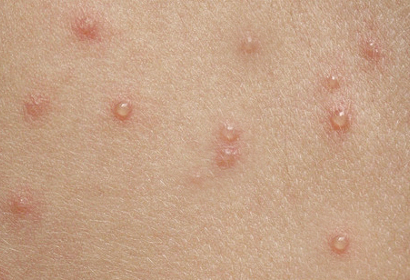
- мелкая сыпь в виде пузырьков, наполненных жидкостью;
- зуд;
- ухудшение общего самочувствия;
- потеря аппетита;
- слабость, сопровождающаяся сильной головной болью;
- повышенная температура до 39-40 градусов.
Ветрянка у беременных протекает в тяжелой форме, по причине ослабленного иммунитета. Поэтому к симптомам также могут добавиться сильная интоксикация организма и практически неукротимая головная боль, снять которую очень трудно.
Заболевание может быть осложнено следующими патологиями:
- миокард сердечной мышцы;
- воспалительные заболевания глаз;
- патологические изменения суставов;
- аппендицит;
- заболевания поджелудочной железы;
- проблемы с почками;
- энцефалит.
Кроме того, иногда ветрянка может принять атипичные формы, такие, как геморрагическая и гангренозная. При первой из них жидкость в пузырьках на коже содержит примесь крови, также возможны кровохаркание, носовые кровотечения и другие симптомы. При гангренозной форме кроме пузырьков, наполненных жидкостью, на коже также появляются сухие корочки, которые затем переходят в язвы.
Более, чем у трети беременных, заболевших ветряной оспой, развивается герпетическая пневмония. Это очень серьезное заболевание, при котором возможны самые неблагоприятные из всех возможных исходов, вплоть до смерти будущей матери и ее не родившегося ребенка.
При ветрянке женщине назначаются препараты для повышения иммунитета — Виферон, Кенферон. Препараты Фамвир, Ацикловир, направленные на лечение герпетической инфекции, нежелательны при беременности, ввиду отсутствия данных о влиянии их на состояние плода.
Для обработки пузырьковой сыпи назначают зеленку. Зеленка необходима не для лечения, а оценки интенсивности возникновения новой сыпи.
Важно не расчесывать высыпания, поскольку высока вероятность присоединения гнойной инфекции. При сильном зуде врач может прописать антигистаминные препараты.
Для снижения температуры тела женщине можно принять Парацетамол. На фоне лихорадочного состояния беременной показан постельный режим, обильное питье.
При беременности ни в коем случае не следует прибегать к самолечению. Все медицинские препараты, которые принимает будущая мать, должны быть выписаны врачом с учетом их токсичности и вероятного вреда для организма как самой женщины, так и ее ребенка.
Заражение ветрянкой перед родами особенно опасно. В этом случае будущую маму помещают в инфекционное отделение роддома и пытаются отсрочить наступление родов на неделю. Дело в том, что на 6 сутки после начала высыпаний в организме женщины образуются антитела к инфекции, которые передаются через пуповину плоду и защитят его от заражения во время родов.
Если родовую деятельность не получается остановить, то новорожденному после рождения вводятся специфические иммуноглобулины для подавления активности вируса.
После родов женщину и новорожденного изолируют на 2 недели, внимательно наблюдая за состоянием ребенка. Если у него появляются признаки ветрянки, то ему срочно назначаются противовирусные препараты внутримышечно или внутривенно. Для новорожденного эта инфекция крайне опасна.
В зависимости от того, на каком сроке произошло заболевание, ветрянка может привести к следующим негативным последствиям:
- замирание плода;
- выкидыш;
- мертворождение (полностью сформировавшийся плод погибает перед самым началом родов);
- нарушение целостности кожи у плода, вплоть до ее полного отсутствия;
- катаракта и другие патологии строения глаз;
- патологическое нарушение симметрии у плода (например, атрофия тела с одной стороны или недоразвитие рук или ног, а также наличие лишних фаланг на пальцах);
- задержка внутриутробного развития (вес и размер малыша меньше нормативных показателей);
- патологические изменения структуры внутренних органов, пораженных вирусом.
Сама по себе ветрянка не является заболеванием, при котором медики однозначно рекомендуют делать аборт. Однако в том случае, если перенесенная женщиной болезнь вызвала тяжелые патологии у плода, вопрос об искусственном прерывании беременности может быть поднят врачом.
Ветряная оспа — заболевание, которое может при беременности привести к очень негативным последствиям. Однако избежать этого можно — если женщина прежде не болела этой инфекцией, то достаточно сделать прививку от нее еще на стадии планирования. Если заражение избежать не удалось, то необходимо выполнять все рекомендации врача. Это поможет снизить риски осложнений и облегчит течение заболевания.
источник
В мире существует множество различных заболеваний, которые могут негативно сказаться на беременности. Одной из таких инфекций является ветряная оспа. Чем опасна ветрянка при беременности в 3 триместре, и какие последствия возможны? Об этом вы узнаете из нашей статьи.

Стоит отметить, что если беременная заболела ветрянкой непосредственно перед родами (к примеру, за 3-4 дня), шанс развития ветряной оспы у новорожденного составляет 20%. Из всех случаев ветрянки новорожденных, около 30% заканчивались смертью малышей. Если заражение беременной произошло за неделю до родов, то вероятность развития врожденной ветрянки у ребенка ниже, а риск летального исхода, фактически исключается. Почему так происходит? Это объясняется работой иммунной системы матери. Если ветрянка поразила беременную за несколько дней перед родами, организм женщины не успевает выработать и передать ребенку необходимое количество антител для борьбы с инфекцией. При другом стечении обстоятельств, когда будущая мама заболела за неделю или более до родов, организм женщины успевает дать иммунный ответ вирусу, а так же передать выработанные антитела плоду.

Несмотря на столь печальные возможные последствия, грустить не стоит. На сегодняшний день при развитии врожденной ветряной оспы у новорожденных используется метод «пассивной иммунизации», что позволяет свести к нулю возможность смертельного исхода.

- Во время беременности не рекомендуется контактировать с детьми, так как дети могут быть переносчиками вирусных инфекций, а учитывая, что ветрянка заразна уже в периоде инкубации, определить «на глаз» болен ребенок или нет, вы не сможете;
- Во время беременности не рекомендуется посещать места скопления людей, так как в таких местах вероятность заражения достаточно высока (например, школы, дошкольные учебные заведения, офисы, торгово-развлекательные комплексы и т.д.);
- Во время беременности рекомендуется в обязательном порядке избегать контактов с людьми, имеющими явные признаки заболеваний (характерные высыпания на лице или руках, «простуда» на губах и т.д.);
Помимо вышеперечисленных рекомендаций, стоит сдать кровь на специфические антитела классов lgG и lgM. Эти антитела появляются в крови на момент заражения ветряной оспой и благодаря их наличию, формируется устойчивый иммунитет в отношении возбудителя инфекции – вируса Varicella zoster. Если будущая мама ранее болела ветрянкой, она будет иметь пожизненный иммунитет и сможет передать свои антитела плоду, следовательно, риск инфицирования ветрянкой ребенка в утробе практически исключен.
Если женщина не болела ветрянкой и не имеет иммунитета, то стоит провести профилактическую вакцинацию против ветряной оспы. Вакцинация возможна при планировании беременности, во время беременности введение живой вакцины противопоказано. Зачем делать прививку против ветрянки? Живые вакцины имеют в составе живой вирус, но этот вирус выведен в специальных условиях и ослаблен, следовательно, введение вакцины против ветрянки здоровому человеку провоцирует иммунный ответ и способствует выработке иммунитета в отношении возбудителя инфекции. Иными словами, вакцинация во время планирования беременности защитит женщину от заражения ветрянкой на период беременности.
Если беременная в третьем триместре имела контакт с вирусом, то предусматривается экстренное введение иммуноглобулина. Данная процедура позволяет снизить риск появления инфекции, а так же ослабить течение болезни и уменьшить влияние инфекции на плод. Профилактическая инъекция иммуноглобулина производится не позднее 96 часов с момента контакта будущей мамы с вирусом.

Начинается все с резкого повышения температуры, которая со временем может достигать отметки в 40 градусов. Сопутствующими симптомами ветрянки, помимо температуры, являются:
- Слабость и вялость всего организма;
- Болевые ощущения в мышцах и суставах;
- Произвольные подергивания мышц и конечностей, судороги (наблюдается при температуре выше 39 градусов);
- Тошнота, возможна рвота;
- Кашель, насморк (не являются специфическими симптомами инфекции). Их появление провоцируется высыпаниями на слизистых оболочках носа и горла, что ведет к увеличенному выделению слизи. При появлении сухого кашля рекомендуется в кратчайшие сроки сообщить об этом лечащему врачу, так как кашель может стать сигналом развития пневмонии на фоне вирусной инфекции;
С момента появления первых симптомов ветряной оспы, через 1-3 дня появляются характерные высыпания в области головы и лица. Первые элементы сыпи напоминают укусы насекомых, но через несколько часов (максимум в течение суток), сыпь преобразуется в папулы (небольшие красноватые прыщики с прозрачной жидкостью внутри) и распространяется по всему телу, а так же на слизистых рта, горла и носа. Отметим, что высыпания на слизистых могут не появиться, в зависимости от уровня инфекционного поражения организма вирусом. Высыпания на теле доставляют серьезный дискомфорт беременной, так как сыпь постоянно чешется, а образовавшиеся элементы сыпи на слизистой могут сопровождаться болевыми ощущениями.
Обратим ваше внимание на еще одну особенность ветрянки – волнообразное течение. После первой волны высыпаний наступает небольшое затишье. Длится оно не более 2 дней. В это время беременная чувствует себя лучше, температура носит субфебрильный характер, новые элементы сыпи не появляются. После кратковременного затишья появляется новая волна высыпаний, и температура снова увеличивается. Цикл может повториться несколько раз.

- Ребенок родится абсолютно здоровым;
- Ребенок родится с ветряной оспой, но она будет протекать легко;
Если же, по каким-либо причинам родовая отсрочка невозможна, то лечение беременной производится с применением иммуноглобулинов и противогерпетических препаратов.
Если беременная была инфицирована на 7 или 8 месяце беременности, то лечение проводится, чаще всего, в домашних условиях и носит симптоматический характер:
- Обильное употребление жидкости и включение в рацион питания свежих овощей и фруктов;
- Для обработки сыпи используются антисептические растворы («зеленка», «марганцовка», фукорцин и т.д.);
- Для снятия зуда можно использовать Каламин лосьон. Он безопасен на любых сроках беременности и не имеет побочных эффектов. Врач может назначить антигистаминные препараты, но их лучше оставить на случай крайней необходимости;
- Для борьбы с температурой можно использовать парацетамол, но как мы знаем таблетки при беременности – не лучшее средство. Поэтому стоит рассмотреть народные средства для снятия жара (растирания водкой, употребление клубники или клюквы и т.д.) Температуру стоит сбивать после отметки в 38 градусов;
Ветрянка у беременных на поздних сроках представляет угрозу для здоровья малыша, но это не повод для паники, так как все это лечится. Главное – вовремя обратиться за помощью к специалистам. Не болейте.
источник
- вирус герпеса 1 или 2 типа у вас в организме;
Перейти к тесту (1 и 2 тип ВПГ)
Перейти к тесту (Опоясывающий герпес)
Перейти к тесту (Мононуклеоз и ВЭБ)
Ветряная оспа представляет собой острое заболевание инфекционной природы, вызванное герпесвирусом 3 типа (Varicella zoster). Считается, что особое значение приобретает ветрянка при беременности. Инфекция преимущественно регистрируется у детей в дошкольном возрасте. Заражение отмечается также у взрослых, не переболевших Herpesvirus-3 в детстве.

Ветряная оспа относится к высококонтагиозным инфекциям и передаётся воздушно-капельным способом (например, при разговоре, кашле). Источник ветрянки – больной ребёнок или взрослый, распространяющий вирус приблизительно за 2 суток до возникновения высыпаний, а также в течение 5 суток от момента появления характерных признаков. Этот период соответствует окончанию инкубации и длится до отпадения образовавшихся корочек.
Период инкубации варьируется от 1 до 3 недель.
Контакт беременной с ветрянкой нежелателен, так как невозможно полностью исключить повторное заражение герпесвирусом. Следует иметь в виду, что ветряная оспа, опоясывающий лишай вызваны вирусом, относящемуся к 3 типу.
Чтобы женщина не заболела ветрянкой во время беременности, рекомендуется по максимуму ограничить посещение мест со значительным скоплением людей:
- больницы и поликлиники;
- общественный транспорт;
- крупные магазины.
Соблюдать все необходимые правила гигиены необходимо при выявлении герпесвирусной инфекции у одного из членов семьи:
- частое проветривание помещения;
- исключение прямых контактов;
- мытьё рук;
- использование марлевых повязок;
- регулярная влажная уборка.
При появлении ранних признаков герпесвирусной инфекции нужно обратиться к специалисту.

- повышение температурных значений до субфебрильных и фебрильных единиц;
- возникновение высыпаний, которые имеют вид пузырьков с жидким содержимым.
Контакт беременной с больным приводит к заражению при отсутствии иммунитета к возбудителю. В течение всей беременности наблюдается общее снижение иммунитета, которое имеет физиологический характер. Этот механизм предупреждает отвержение растущего организма и способствует пролонгированию беременности.
Однако ослабленный организм становится восприимчивым к патогенной флоре. Ветряная оспа у беременных нередко протекает как в среднетяжёлой, так и тяжёлой форме (гангренозная или геморрагическая):
- нагноение высыпаний;
- развитие абсцессов.
Специалисты называют следующие последствия ветряной оспы при беременности:
- пневмония вирусной этиологии (20% случаев), проявляющаяся дыхательной недостаточностью, присоединением осложнений бактериального характера;
- поражение вирусом глаз, головного мозга, почек, а также сердечной мышцы.
Если беременная заболела ветрянкой, последующая терапия может проводиться в условиях стационара.
Ветряная оспа зачастую опасна возникновением нарушений развития у эмбриона и плода. Риск появления патологий определяется сроком гестации, а также тяжестью протекания болезни. Специалисты отмечают увеличение шанса появления пороков у плода и досрочных родов.

Важно
Специалисты называют несколько критических периодов развития: 2, 6, 8 и 12 неделя беременности. Инфицирование в эти периоды является наиболее опасным.
Герпесвирусная инфекция у беременной женщины в течение 1 триместра может спровоцировать следующие осложнения:
- инфицирование эмбриона и его гибель (замершая беременность, анэмбриония);
- самопроизвольное прерывание беременности (выкидыш);
- аномалии развития, например, ЗВУР.
Риск осложнений минимален, если заражение герпесвирусом произошло до внедрения плодного яйца в маточный эндометрий. В первые две недели беременности воздействие вируса на растущий организм может вызвать его гибель. При адекватной способности к восстановлению отмечается нормальное развитие зародыша.
Осложнения, приводящие к замиранию беременности или аномалиям развития, вызваны не только влиянием вируса, но и общей интоксикацией. На эмбрион и плод в первые недели беременности губительно воздействует высокая температура.

Во втором триместре беременности органы и системы плода уже сформированы и продолжают своё развитие и совершенствование. Защиту от патогенных микроорганизмов и неблагоприятных факторов обеспечивает плацента.
Отвечая на распространённый вопрос, чем опасна ветряная оспа для беременных в течение второго триместра, врачи называют:
- пороки опорно-двигательного аппарата, например, общее недоразвитие конечностей;
- патологии кишечника и зрительной системы.
Перенесённая ветряная оспа во втором триместре может спровоцировать задержку внутриутробного психомоторного развития, неврологические нарушения.
Герпетическая инфекция у беременных женщин, находящихся на шестом месяце, не вызывает пороки развития. Однако после родов возможно выявление признаков опоясывающего герпеса.
Риск появления осложнений во втором триместре считается минимальным.

- инфицирование плода и оболочек;
- поражение мозга;
- задержку развития;
- гипоксию;
- преждевременные роды.
Самый опасный период в течение всего срока беременности – девятый месяц. Возникает риск поражения различных органов. Так называемый геморрагический синдром может привести к преждевременным родам и гибели плода.
Заражение ветрянкой за несколько дней до родов иногда вызывает развитие неонатальной формы патологии. Заболевание опасно летальным исходом, что отмечается в 1 случае из 5. Высокая смертность связана с отсутствием защитных материнских антител, которые в течение непродолжительного срока не могут передаться ребёнку.
При повторном эпизоде заболевания за несколько суток до родов симптоматика у младенца проявится в лёгкой форме, что связано с наличием антител.

Инкубация составляет 10‒21 день. Клиническая картина отличается следующими проявлениями:
- симптомы интоксикации, например, мышечная и суставная боль, слабость, повышение температуры до фебрильных показателей;
- продолжительность высыпаний составляет около 10 суток;
- сыпь папуло-везикулёзного характера сопровождается выраженным зудом;
- присоединение бактериальной флоры.
Ветрянка у беременных может осложниться бронхитом или пневмонией.

Принципы лечения включают следующие правила:
- Постельный режим при повышении температуры.
- Обильное тёплое питьё.
- Сбалансированное питание, обеспечивающее поступление витаминов, микроэлементов и макроэлементов в достаточном количестве.
- Регулярная смена как нательного, так и постельного белья.
- Правильная антисептическая обработка слизистых оболочек и кожных покровов. После водно-гигиенических процедур необходимо аккуратно промакивать поражённые участки полотенцем. На образующиеся пузырьки наносят бриллиантовый зелёный однократно.
- При среднетяжёлом, а также тяжёлом прогрессировании ветрянки назначаются противовирусные препараты (Ацикловир). Иногда рекомендуется приём средств, отличающихся иммуномодулирующим действием (Генферон, Виферон).
- Сильный зуд является показанием к наружному применению Циндола.
- Осложнения бактериального характера лечат антибиотиками, разрешёнными при беременности.
Иногда необходимо внутривенное введение иммуноглобулина для снижения вероятности осложнений. Тяжёлое течение требует госпитализации.
Многие женщины интересуются, опасна ли ветрянка для беременных. Принимая во внимание тяжесть прогрессирования болезни и риск серьёзных осложнений на разных сроках гестации, существенное значение имеет своевременная профилактика.
Общие меры профилактики включают:
- укрепление организма посредством сбалансированного питания, полноценного сна, закаливания;
- определение иммунитета к Herpesvirus-3 до планируемой беременности;
- проведение вакцинации против HHV-3 при подтверждённом отсутствии иммунитета;
- исключение контакта с заболевшими ветряной оспой, а также опоясывающим лишаём с целью предупреждения первичного и повторного заражения;
- ограничение посещения общественных мест, где отмечается значительное скопление людей.
Планировать беременность при наличии проявлений ветряной оспы не следует. Беременность после ветрянки, а также при острой форме болезни не считается абсолютным показанием для её прерывания.
Если герпетическая инфекция была перенесена в 1 триместре, исключаются аномалии развития посредством генетического исследования и скрининговой ультразвуковой диагностики.
При заражении на 9 месяце основной целью лечения является пролонгирование беременности, что позволяет сократить риск возможных осложнений для ребёнка.
Многочисленные высыпания в области гениталий считаются показанием для родоразрешения с использованием метода кесарева сечения для предупреждения врождённой формы ветрянки у плода.
источник
Ветряной оспой, или в простонародье ветрянкой, чаще заражаются дети 2–10 лет. Однако заболеть инфекцией может и беременная женщина, не переносившая патологию. Часто заражение происходит после контакта с собственным ребёнком, являющимся носителем вируса. Ветрянка при беременности на ранних и поздних сроках способна привести к неизгладимым последствиям. Инфицирование наиболее опасно в 1 и 3 триместре. Для профилактики заболевания беременным ставят прививку от ветрянки.
Ветрянка при беременности регистрируется только у женщин, не переносивших инфекцию. В 90% случаях будущие мамы к этому времени уже переболели оспой. Поэтому в организме сформированы антитела к патогенным микробам. Однако риск заражения велик у остальных 10%.
Причиной заболевания становится вирус из семейства Varicella Zoster, который также является возбудителем опоясывающего лишая или герпеса. Он проникает в организм через дыхательные пути воздушно-капельным путём. На начальном этапе больной не знает, что заразился и является носителем, так как первые признаки проявляются через 2–3 недели. Кроме того, человек считается переносчиком инфекции ещё неделю после угасания симптомов.
Будущие мамы часто интересуются: можно ли беременным тесно контактировать с больным ветрянкой. Например, если ребёнок болеет оспой. Заразиться могут только женщины, не переносившие инфекции. В это время иммунитет ослабевает, а вирусы атакуют организм.
Скрытый или инкубационный период ветрянки у беременных длится 14–21 день. Затем наступает выраженная стадия. Начинают появляться первые признаки инфекции:
- слабость, недомогание;
- головная боль;
- повышение температуры;
- высыпания розового цвета.
Папулы постепенно разрастаются и наполняются жидкостью. Спустя неделю волдыри подсыхают, а с 14 дня начинают отпадать. Ветрянка при беременности зачастую протекает с осложнениями, которые влекут за собой риски развития патологий у будущего ребёнка.
Вирус Varicella Zoster попадает в кровь и внутренние органы будущей мамы. Проникнет ли инфекция через плаценту к плоду, и как это отразится на здоровье ребёнка — зависит от срока беременной женщины.
Заражение на ранних сроках происходит редко. Защитная система женщины, как правило, справляется с атакой патогенных микробов. Но если возбудитель смог проникнуть в ослабленный материнский организм, риск негативных последствий для ребёнка очень велик. Ведь защитная оболочка плода — плацента, пока не сформирована. Маме инфекция вреда не наносит.
Опасность заражения на 14 неделе вынашивания и возможные последствия:
- выкидыш;
- замершая беременность;
- пороки развития органов плода;
- нарушение зрения, слепота;
- физические дефекты;
- патологии ЦНС.
Диагностика после перенесённой болезни проводится только через 1–2 месяца. УЗИ помогает выявить совместимость патологических нарушений и аномалий с жизнью.
Ближе к середине 2 триместра, с 20 по 26 неделю беременности, ветряная оспа становится не опасной для здоровья ребёнка. К тому времени плацента надёжно защищает плод от инфицирования. Медицинская статистика свидетельствует: даже осложнённое течение ветряной оспы у беременной не отражается на развитии малыша. В этом случае выписывают симптоматические препараты.
Максимальная вероятность инфицирования плода приходится на последние месяца беременности. Особенно, если заражение произошло за 1–2 недели до родов. В таком случае вирус передаётся ребёнку во время прохождения через родовые пути или при контакте с мамой.
Последствиями ветряной оспы в 3 триместре становятся:
- патологии головного мозга;
- нарушения в работе нервной системы;
- поражение внутренних органов.
На поздних сроках ветряная оспа протекает в тяжёлой форме. Возбудитель инфекции воздействует на внутренние системы ребёнка, кожные покровы, а также слизистые оболочки.
Терапия назначается только при тяжёлом течении заболевания. Выписываются лекарства симптоматического характера, которые снимают зуд, температуру, а также повышают иммунитет.
Лечится ветрянка при беременности безопасными противовирусными препаратами, а также местными антисептическими средствами. Чаще всего назначаются:
- Ацикловир;
- Раствор зелёнки или марганцовки.

После родов маме и малышу делают инъекции иммуноглобулина, чтобы повысить защитные функции организма.
Читайте также:
Сегодня от ветрянки в больницах проводится вакцинация. У женщин, планирующих беременность, берётся специальный анализ крови. Исследования показывают: есть ли антитела к возбудителю заболевания. При их отсутствии женщине предлагают сделать прививку, способствующую формированию иммунитета к инфекции. Таким образом, будущая мама обезопасит себя и плод от заражения.
Заболевание ветряной оспой не является опасным для беременной женщины. А степень риска инфицирования ребёнка и возможные последствия зависят от того, как будет протекать патология и на каком сроке. В любом случае, если беременная женщина заболела ветрянкой, ей нужно незамедлительно обратиться к врачу.
источник
Ветрянка при беременности в 3 триместре – опасный диагноз, особенно, если инфицирование произошло после 36 недель. С приближением родов риск заражения малыша возрастает из-за отсутствия иммунитета у ребенка. В результате, новорожденный может заразиться заболеванием непосредственно перед появлением на свет, в период прохождения родовых путей или сразу же после родоразрешения.

Основные признаки диагноза на 7-9 месяце (третий триместр):
- резкое повышение температуры до 40 градусов;
- симптомы интоксикации в виде тошноты и рвоты;
- слабость и апатия, нехватка силы и общая вялость;
- при жаре наблюдается судорожное состояние и непроизвольнее подергивания конечностей;
- болезненные чувства в области суставов и мышц.
Возможными являются и неспецифические для ветряной оспы симптомы – кашель и насморк, которые возникают из-за высыпаний на слизистых. Это явление приводит к раздражению и увеличенному образованию слизи. Особенно опасен сухой тип кашля, часто ведущий к образованию пневмонии.
Сыпь на поздних сроках проявляет себя на 2-4й дни после инфицирования. Самое распространенное место их локализации – лицо и шея. Высыпания проходят типичные стадия преобразований – от небольших прыщечков до папул. При тотальном инфицировании сыпь может образовываться на слизистых оболочках. Папулы доставляют беременной женщине сильный дискомфорт, поскольку сопровождаются нестерпимым зудом и болезненными ощущениями.
Главная опасность ветрянки у беременных в 3 триместр – последствия для малыша. Уровень риска зависит от гестационного срока инфицирования и тяжести заболевания.
Из-за слабости организма новорожденного, ветрянка в третьем триместре беременности распространяется не только на коже и слизистых оболочках малыша, но и проникает непосредственно в нервную систему, затрагивая собой все органы неокрепшего организма. Течение заболевания у младенца всегда носит тяжелый характер и влечет за собой следующие диагнозы:
- пневмония;
- энцефалит ветряночного типа;
- любые нарушения нервной системы.
Ветрянка у беременных в 3 триместр – опасный диагноз, требующий немедленной медицинской помощи. Пациентке не рекомендуется посещать медицинское учреждение, необходимо вызвать врача на дом. Если инфицирование случилось на последнем месяце вынашивания плода, больной потребуется срочная госпитализация.
Практикуется проведение небольшой отсрочки начала родовой активности, если заражение наступило непосредственно перед родами. Такое мероприятие позволит снизить риск заражения младенца во время родоразрешения.
В случае отсрочки возможны 2 варианта исхода:
- Малыш рождается без инфицирования.
- Ветряная оспа присутствует в организме новорожденного в легкой форме.
При отсутствии возможности провести отсрочку родов проводится терапия беременной с применением препаратов противогерпетического характера, а также иммуноглобулинов.

- В качестве жаропонижающего используется Парацетамол, принимать который следует в крайних случаях. Эффективными для снятия жара будут народные рецепты – отвар с клюквой, спиртовые растирания. Сбивать температуру до отметки в 38 градусов нежелательно.
- Увеличение количества употребляемой жидкости, а также введение в рацион как можно больше фруктов и сырых овощей.
- При нестерпимой чесотке показан Каламин в виде лосьона, который не имеет противопоказаний и разрешен при вынашивании. В случаях крайней необходимости врач назначает антигистаминные средства.
- Обрабатывать высыпания можно простыми антисептическими средствами – марганцовкой или раствором зеленки.
источник
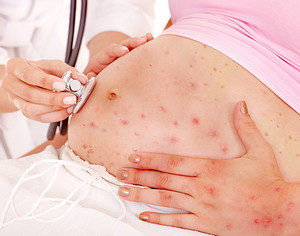
А вот взрослые переносят ветрянку достаточно тяжело и у них она может вызывать серьезные осложнения. Ветрянка при беременности в некоторых случаях может быть опасна — это касается случаев заражения на поздних сроках. Что делать, если вы подхватили заболевание в подобный период своей жизни, мы узнаем из данной статьи.
Во время беременности также активно проявляются кожные симптомы — по всему телу открываются мелкие язвочки, которые являются источником заражения для окружающих вас здоровых людей.
У больного человека может развиться обструкционный синдром, или даже пневмония. Начинается все достаточно невинно — появляется небольшое покашливание, выделения из носа, а также мокрота в горле. Однако из-за ограничений в использовании препаратов, которые приходится соблюдать во 2-3 триместр, многие женщины терпят данное недомогание и доводят болезнь до той стадии, когда она становится по-настоящему опасной.
Поэтому, почувствовав первые простудные симптомы при ветрянке, немедленно обратитесь к врачу, который назначит соответствующее лечение.
Данная методика лечения особенно опасна в третий триместр, поэтому ее заменяют простой поддерживающей терапией, а также послеродовым исцелением ребенка.
При беременности ветрянка может передаться малышу вне зависимости от того, какой сейчас триместр вынашивания плода. Во время такого периода жизни будущей матери произошедшее внутриутробное заражение может привести к образованию у ребенка крупных кожных рубцов, которые способны серьезно повлиять на его внешность.
Ветрянка также опасна развитием неврологических проблем, в результате чего возникают дисфункции таких органов, как:
- мочевой пузырь (энурез);
- кишечник (энтериты, колиты, а также нарушения обмена веществ);
- дыхательные пути (астма, обструкционный синдром).

Во время вынашивания плода рекомендуют избегать этого внешне безобидного заболевания еще и потому, что оно способно стать причиной задержек в интеллектуальном развитии ребенка. Если периодом заражения был первый или второй триместр, то вероятность появления такого отклонения будет намного выше, чем во время третьей части вынашивания.
Ветрянка и беременность плохо переносятся вместе, так как у ребенка после заболевания во время внутриутробного развития, могут наблюдаться проблемы со зрением. И, конечно же, в первые несколько лет жизни вероятность того, что он заболеет самой ветрянкой, или опоясывающим лишаем, причиной которого является тот же вирус, будет большей на 80%.
Ветрянка у беременных может переноситься по-разному в зависимости от того, во время какого триместра началось заболевание. В частности, первый триместр является почти полностью безопасным — вероятность передачи болезни ребенку равняется примерно 0,25-0,5%, что можно считать ничтожным показателем. Однако на сроках между 13 и 20 неделей данный показатель немного вырастает и, по статистике, 1-2% матерей передают заболевание малышу во время внутриутробного развития.
А вот третий триместр и, в особенности, последние недели перед родами, являются наиболее рискованными для перенесения заболевания.
Ветрянка у беременных после 36 недели передается плоду с вероятностью, которая достигает 50%. Единственный плюс, которым обладает перенесение заболевания в такое время — наличие в крови матери антител, которые позволяют болезни протекать без существенных симптомов. Ребенок может получить осложнения и заболеть в скором времени после родов опоясывающим лишаем, однако от ветрянки лечить его не придется.
В последние две недели до родов доля случаев передачи болезни малышу достигает 80%, причем в силу отсутствия необходимых антител он рождается пораженным ветрянкой. Для лечения врачи используют Ацикловир, а также Иммуноглобулин, однако течение заболевания может быть достаточно тяжелым и неприятным.
источник
Ветрянка при беременности – опасное состояние как для женщины, так и для будущего ребенка. Это высокозаразная детская инфекция, которая у взрослых протекает с выраженными явлениями интоксикации и характерной сыпью.
По данным современных исследований, только 5–7% женщин репродуктивного возраста ранее не болели ветряной оспой. Это обусловлено тем, что при контакте с человеком, выделяющим вирус ветрянки, вероятность заразиться превышает 95%.
Пик заболеваемости приходится на возраст 2–10 лет (активный контакт детей в детском саду и школе). Поэтому к 20 годам подавляющее большинство населения уже имеет иммунитет к данному заболеванию. В год на 1000 родов в среднем регистрируется 5 случаев ветряной оспы и 2 – опоясывающего герпеса у беременной.
Опасна ли ветрянка для беременных? Однозначно – да. В этот период болезнь протекает тяжело, существует высокая вероятность осложнений и неблагоприятного влияния на плод.
Varicella zoster (Варицеллавирус) – представитель группы герпесвирусов. При первичном попадании в организм вызывает симптомы ветряной оспы. После клинического выздоровления Варицеллавирус длительное время в неактивном состоянии живет внутри нервных клеток.
Под воздействием определенных факторов он может активизироваться даже через десятки лет и привести к развитию опоясывающего лишая.
Симптомы ветрянки могут проявиться только у тех женщин, которые до беременности не болели ветряной оспой или не были от нее вакцинированы.
Повышенный риск инфицирования Варицеллавирусом во время беременности имеют:
- женщины со старшим ребенком дошкольного возраста;
- педагоги начальных классов;
- медицинские работники (особенно в педиатрии);
- работники дошкольных учреждений (няни, воспитатели).
В период беременности наблюдается транзиторное (временное) снижение иммунитета. В связи с этим все женщины, вынашивающие ребенка, попадают в группу риска заражения ветрянкой, а переболевшие ею ранее – опоясывающим лишаем.
От человека к человеку возбудитель ветрянки передается капельным или контактным путем. Частички вируса присутствуют в элементах сыпи на коже и слизистых оболочках. На этапе корочек вирус уже не обнаруживается. Поэтому человек остается заразен с начала высыпаний до образования корочек.
Попадая на слизистые оболочки, Варицеллавирус быстро внедряется внутрь клеток, встраивается в ее ДНК, размножается, накапливается и, разрывая клетку, переходит к следующей. Период активного распространения длится до 6 дней.
С момента массивного поступления вируса в кровь беременная ощущает первые симптомы интоксикации. С током крови возбудитель проникает в кожу, нервную систему, вызывая в них характерные для ветрянки изменения.
От момента контакта с заболевшим ветрянкой до появления первых симптомов (инкубационный период) проходит около двух недель (5–21 день).
Симптомы патологии разделяются на две группы:
- интоксикация;
- поражение кожи и слизистых оболочек.
Признаки интоксикационного синдрома:
- резкое повышение температуры тела (более 38 °С);
- выраженная слабость;
- сонливость;
- потеря аппетита;
- тошнота, иногда рвота;
- расстройство стула.
Чем больше срок беременности, тем тяжелее признаки инфекции.
Одновременно с подъемом температуры (реже – в течение первых суток) на коже головы и туловища появляются первые элементы сыпи. Для ветряной оспы характерна стадийность развития изменений на коже.
Стадии сыпи при ветряной оспе:
Округлое безболезненное неуплотненное покраснение кожи, вызванное локальным расширением капилляров
Бугорок, приподнимающийся над поверхностью кожи. Причина – серозный отек кожи
Поверхностный полостной элемент, который поднимается над поверхностью кожи и содержит внутри серозную жидкость. Везикула однокамерная, покрышка тонкая. Выглядит как капли росы на коже, окруженные ободком покраснения
Та же везикула, только жидкость внутри мутная, а покрышка – более уплотнена
Плотная бурая масса, которая образуется из выделяемого везикулы или пустулы и прикрывает очаг заживления
На теле после себя ветряночная сыпь может оставлять участки депигментации, которые быстро исчезают. На лице возможны единичные атрофичные рубчики (оспины).
Для ветрянки характерна волнообразная сыпь. На протяжении 6 дней появляются новые элементы сыпи. В тяжелых случаях высыпания обнаруживаются на ладонях, пятках, конъюнктиве, наружных половых органах, слизистых оболочках рта и горла. На одном участке кожи будут присутствовать все стадии сыпи – ложный полиморфизм. Весь этот процесс сопровождается интенсивным зудом.
На протяжении беременности существует два наиболее опасных для плода периода:
- I триместр;
- последние 10 дней перед родами.
В первые 20 недель гестации происходит закладка всех органов и систем будущего ребенка. Заражение через плаценту на этом этапе наблюдается в 15% случаев и характеризуется развитием эмбриофетопатии. В половине случаев происходят преждевременные роды.
Возможные последствия для новорожденного:
- изменения на коже – рубцевания, гипопигментация, отсутствие эпидермиса, буллезные высыпания;
- патология центральной нервной системы (ЦНС) – микроцефалия, гипоплазия отдельных структур мозга;
- поражение глаз – микрофтальмия, атрофия зрительного нерва, анизокория, катаракта, хориоретинит;
- аномалии скелета – недоразвитие верхних или нижних конечностей, отсутствие пальцев, косолапость;
- внутриутробная задержка роста плода;
- аномалии развития почек и желудочно-кишечного тракта.
Если будущая мама заболела ветряной оспой не ранее, чем за неделю перед родами, существует высокая вероятность рождения ребенка с симптомами ветряной оспы.
Так как малыш не имеет врожденный иммунитет от матери, заболевание будет протекать в тяжелой форме с большой вероятностью осложнений. Летальность в таком случае составляет 20–50%.
Дети, переболевшие ветряной оспой внутриутробно, могут в течение жизни заболевать ею повторно и в первый год жизни перенести опоясывающий лишай
Для того чтобы установить диагноз ветрянки, доктору достаточно провести детальный опрос и осмотр больной.
В спорных случаях (атипичное или абортивное течение) поставить диагноз поможет анализ крови на наличие иммуноглобулинов (IgM) к Варицеллавирусу или определение ДНК вируса в жидкости из везикул.
При подозрении на ветрянку беременная должна как можно быстрее обратиться за медицинской помощью. Даже в случае нетяжелого течения необходимо ежедневное наблюдение за состоянием женщины и плода.
Противовирусное лечение Ацикловиром может быть назначено женщине только после 20 недели беременности и при ее письменном согласии. На ранних сроках беременности препарат может иметь тератогенное влияние на плод.
Госпитализация необходима, если лихорадка сохраняется дольше 6 дней и продолжают появляться новые элементы сыпи. Лечить женщину должны одновременно инфекционисты и акушеры. Педиатр ежедневно следит за состоянием ребенка в утробе.
Для снижения температуры тела рекомендовано применять препараты на основе Парацетамола. Ибупрофен вызывает преждевременное закрытие артериального протока и при ветрянке не назначается.
Сыпь можно обрабатывать раствором анилиновых красителей (Перманганат калия, Бриллиантовый зеленый, Фукорцин). Для профилактики бактериальной инфекции необходимо каждый день менять нательное и постельное белье, избегать расчесывания везикул.
Для облегчения зуда при беременности можно использовать лосьон с Каламином.
Чтобы предотвратить заражение плода ветряной оспой от матери, накануне родов (если сыпь появилась за 1–2 недели до предполагаемой даты родов) женщину госпитализируют в инфекционное отделение роддома.
Если высыпания присутствуют на внешних половых органах – рекомендовано плановое кесарево сечение.
Роды стараются максимально отстрочить, чтобы антитела успели перейти от матери к ребенку. Сразу после рождения малышу вводится специфический иммуноглобулин.
Если у ребенка отсутствуют признаки внутриутробного заражения ветрянкой, его изолируют от материна на период, пока существует опасность инфицирования. Мама сохраняет заразность до 5 дней с момента последних подсыпаний. Грудное вскармливание происходит сцеженным молоком.
Вероятность развития осложнений возрастает параллельно сроку беременности. В третьем триместре они протекают наиболее тяжело.
К числу частых осложнений относятся:
- вирусная пневмония (20%);
- бактериальная инфекция кожи;
- энцефалит;
- гепатит.
Всем женщинам, планирующим беременность, которые не помнят или не уверены в том, что переболели ветряной оспой в детстве, необходимо сдать кровь на наличие иммуноглобулинов (IgG) к Varicella Zoster. В случае отрицательного результата за полгода до планируемого зачатия рекомендовано привиться от ветрянки.
Во время беременности введение живых вакцин (какой и является прививка от ветряной оспы) противопоказано.
Чтобы не заразиться, беременным необходимо соблюдать правила безопасности: избегать контакта с предположительно заболевшими, ограничить посещение детских коллективов.
Предлагаем к просмотру видеоролик по теме статьи.
Образование: Ростовский государственный медицинский университет, специальность «Лечебное дело».
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Человеческие кости крепче бетона в четыре раза.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Кровь человека «бегает» по сосудам под огромным давлением и при нарушении их целостности способна выстрелить на расстояние до 10 метров.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Препарат от кашля «Терпинкод» является одним из лидеров продаж, совсем не из-за своих лечебных свойств.
Полиоксидоний относится к иммуномодулирующим препаратам. Он воздействует на определенные звенья иммунитета, благодаря чему способствует повышению устойчивости о.
источник
Многих женщин волнует вопрос, насколько опасна ветрянка при беременности и какие могут быть последствия для мамы и малыша?
Опасения будущих мам не напрасны, ветряная оспа действительно может нанести колоссальный вред здоровью ребёнка и женщины.
Стоит отметить, что за последнее тысячелетие медицина сделала большой шаг в своем развитие. В настоящее время появились современные методы диагностики и лечения данного заболевания.
При первых подозрениях женщине важно немедленно обратиться за квалифицированной медицинской помощью, тогда опасные последствия будут минимальными.
В этой статье мы рассмотрим влияние ветрянки на плод в разных триместрах беременности, возможные негативные осложнения для женщины, методы лечения и профилактики.
Ветряная оспа — острое инфекционное заболевание, вызываемое вирусом герпеса третьего типа Herpesviridae — Varicella Zoster. Характерна проявлением папуловезикулезной сыпи на теле, слизистых оболочках. Длительность заболевания до полного выздоровления в среднем составляет 14 — 19 суток.
Ветрянка встречается у 2 — 3 женщин за год на 2000 беременностей. По медицинским данным, 80 — 90 процентов женщин переболели этим недугом еще в детстве и имеют специфический иммунитет, поэтому повторное заражение скорее всего маловероятно.
Если будущая мама не перенесла заболевание ранее и не была вакцинирована, то рискует заболеть позже.
При любом подозрении на ветряную оспу, беременной женщине необходимо обратиться к врачу — гинекологу или к врачу-терапевту. Самолечение может привести к негативным последствиям. До полного выздоровления не следует посещать женскую консультация во избежание распространения вируса.
Вирус varicella проявляется:
- повышением температуры;
- сильным зудом;
- покраснениями на коже, которые впоследствии превращаются в пузырьки.
Первые признаки сыпи появляются на туловище, могут возникнуть и на волосистой части головы. Распространение по кожному покрову происходит быстро, количество элементов сыпи может достигать до 300 штук. Каждое новое высыпание может сопровождаться температурой.
В зависимости от тяжести заболевания кожные повреждения могут проявиться на слизистых оболочках, половых органах и веках.
При проявлении античной сыпи, опоясывающего лишая или повторном заражении для точного диагноза потребуется сдать анализ крови для выявления герпеса 3 типа.
Беременность не является отягощающим фактором в протекании заболевания. Сложность заключается в медицинской терапии, не все лекарства являются безопасными в период вынашивания.
Ветрянка при беременности может вызвать осложнения для женщины и будущего ребенка. Однако риск возникновения осложнения невысок, поэтому заболевание не является причиной для искусственного прерывания беременности.
Большинство женщин проходят домашнюю терапию и рожают здоровых детей точно в срок.
Плод может инфицироваться от мамы. Риски зависят от срока беременности, индивидуальных фактов. Существуют три принципиальные ситуации, которые важно знать.
Ветрянка на ранних сроках беременности является наиболее опасной. Именно в первые 12 недель от зачатия формируются все жизненно важные системы, а плацента остается несформированной. В этот период плацента не способна полноценно защищать ребенка от инфекций. На фоне заболевания у малыша могут возникнуть серьезные осложнения со здоровьем.
Ветрянка при беременности 1 триместре может привести к порокам развития, таким как:
- Самопроизвольный выкидыш;
- Маточно-плацентарная недостаточность;
- Поврежденной нервной, сердечно-сосудистой, дыхательной системы
- Гибель плода ближе к родам;
- Физические патологии и уродства;
- Нарушение зрения;
- Нарушения внутренних органов и внешних тканей, поражаемых вирусом герпеса.
Медики сходятся во мнении, что нельзя опираться на собственные ощущения. Женщина может болеть ветрянкой тяжелой формы и при этом родить совершенно здорового малыша. У другой может быть немного высыпаний, а малыш родится ослабленным и больным.
Исход болезни рекомендовано наблюдать с гинекологом и генетиком. Проверить развитие возможных патологий у плода можно на скрининге во 2 триместре.
Если на УЗИ выявлены определенные пороки развития для подтверждения диагноза, то могут быть назначены процедуры амниоцентеза или кордоцентеза.
- Амниоцентез — это процедура забора околоплодной жидкости.
- Кордоцентез — метод перинатальной диагностики, анализ пуповиной крови плода.
Процедуры позволяют выявить степень пораженности организма ребенка внутриутробной инфекцией с точностью до 99 процентов. Заборы анализов осуществляются только у здоровых женщин, без угрозы выкидыша.
Перед проведением рекомендовано ознакомится с противопоказаниями и осложнениями.
Медики отмечают, ветрянка при беременности на 2 триместре не представляет критической угрозы. Вероятность заражения ребенка минимальна. На данном этапе плацента полностью сформирована, поэтому хорошо защищает плод.
Даже если допустить возможное инфицирование малыша, то перейдет к нему не только вирус, но и материнские антитела. В таком случае ничего страшного не произойдет.
Однако мнение доктора Комаровского и некоторых медиков отличаются. Доктор считает, что риск развития серьезных патологий при заражении внутриутробной ветрянкой, может составлять до 6 месяцев.
Негативные последствиям ветрянки во втором триместре беременности:
- поражение легких;
- кожные нарушения, рубцы;
- проблемы со зрением;
- дисфункция мочеиспускательного канала;
- нарушение маточно-плацентарного кровотока 1 А;
- низкая масса.
Подробнее о Ветрянке при беременности во 2 триместре можно почитать в отдельной статье.
Если у женщины ветрянка и беременность на поздних сроках, большую роль здесь играет приближение родов.
Если мама заражается за 5 дней до родов или за 2 дня после, то к ребенку вирус переходит, а антител нет. В таком случае новорожденный рискует заболеть тяжелой формой неонатальной ветряной оспы.
Данное заболевание подлежит лечению, обычно младенцу на ранней стадии вводится иммуноглобулин и специальные противогерпетические препараты. Без этих лекарств смертность достигает 30 процентов.
Если будущая мама инфицирована за 120 часов до родов, то в организме женщины благополучно успевают выработаться антитела, которые передаются ребёнку. Даже если малыш заразится, вирус будут легкой формы.
Решение о грудном вскармливании, принимает лечащий врач. Однозначно на это вопрос ответить нельзя. Дети с заболеванием врожденной ветряной оспы рождаются слабыми и не могут полноценно захватывать грудь.
Если ребенок чувствует себя удовлетворительно, а мама не принимает лекарства, у которых есть противопоказания, то грудное вскармливание разрешено.
Через материнское молоко к ребенку поступают важные антитела, способствующие укреплению иммунитета.
Негативные последствия для женщины не зависят от срока беременности. Осложнения могут развиваться под воздействием попадания вируса на внутренние органы. Еще одной причиной может стать развитие хронических заболеваний и присоединения бактериальной инфекции.
Диагностировать тяжесть заболевания можно с помощью анализов крови и мочи. При неблагоприятном биохимическом анализе, пациентку могут направить на УЗИ брюшной полости.
Рассмотрим анализы более подробно:
- Общий анализ крови позволяет оценить тяжесть заболевания и динамику при лечении.
- Биохимический анализ крови может выявить нарушение во внутренних органах, если они поражены осложнениями при ветряной оспе.
- Не следует самостоятельно заниматься расшифровкой анализов, некоторые показатели могут быть увеличены в период вынашивания, это не является патологией. К примеру, во время 1, 2 триместра небольшое повышение уровня АЛТ, АСТ считают нормальным.
- В случае осложненного течения болезни в моче появляется белок и эритроциты.
- УЗИ брюшной полости позволяет выявить нарушение во внутренних органах.
Чтобы минимизировать осложнения, важно соблюдать правила гигиены и четко следовать указаниям лечащего врача. В период беременности маме важно придерживаться правильного распорядка дня и принимать витамины. Ослабленный иммунитет может стать причиной возникновения дальнейших серьезных осложнений.
К самым распространенном нежелательным последствиям можно отнести:
- Рубцы на месте корочки;
- Кесарево сечение, если беременная имеется сыпь в половых органах перед родами;
- Воспаление лимфоузлов.
Менее распространенные, развиваются редко, даже если заболевание в тяжелой форме. К ним относятся:
- Кожные нагноения;
- Герпетический вирусный конъюнктивит;
- Ветряночная пневмония;
- Трахеит;
- Ларингит;
- Поражение внутренних органов;
- Ветряночный энцефалит;
- Отит;
- Артрит;
- Стоматит;
- Миокардит.
Причиной для дополнительных обследований и возможной госпитализации может стать:
- Высокая температура свыше 3 дней, плохое самочувствие;
- Угроза выкидыша, плацентарная недостаточность;
- Затяжной кашель, боль грудной клетки;
- Боль в животе, тошнота, рвота;
- Кровянистые выделения;
- Высыпания на глазных яблоках;
- Нагноение кожных ран;
- Боль в ушах;
- Судороги;
- Боли в пояснице и нижней области живота, частые болезненные мочеиспускания;
- Потеря сознания;
- Нарушение координации движений, чувства равновесия;
- Запоры, обесцвечивание стула, сопровождающееся потемнением мочи.
Самые опасные осложнения при ветряной оспе — энцефалит, пневмония, миокардит. Рассмотрим более подробно каждое из них.
Энцефалит — воспаление головного мозга. Вызывает сильные головные боли, сонливость, потерю сознания, судороги.
Ветряночная пневмония повреждает легкие. У пациента наблюдается мучительный кашель, одышка, повышение температуры. Возможна мокрота с кровью, боли в груди.
Миокардит — воспаление сердечной мышцы. Больной начинает страдать от одышки, повышения температуры. У него начинают отекать рук и ноги.
Любые осложнения можно диагностировать по анализам. При любых подозрениях важно обратиться за квалифицированной медицинской помощью.
Врачи — гинекологи отмечают, что большинство пациенток проходят лечение в домашних условиях.
Препараты подбираются индивидуально лечащим врачом в зависимости от срока беременности и тяжести заболевания.
В качестве антисептика чаще применяют зелёнку. Раствор зеленки безопасен на любом сроке.
В средней и тяжелой форме применяют лосьон Каламин или Псило-бальзам. Оба зарекомендовали себя высокой эффективностью при лечении высыпаний. Обладают успокаивающим и охлаждающим эффектом, снижают воспаление, развитие инфекций. Препараты имеют противопоказания.
В любом случае необходимо проконсультироваться у врача на предмет возможных побочных явлений при использовании.
Для повышения сопротивляемости иммунитета выписывают свечи Виферон. Согласно инструкции, свечи разрешено принимать с 14 недели беременности. Аналогом Виферона являются свечи Генферон Лайт, которые также разрешено применять при беременности.
В зависимости от тяжести течения заболевания врач может назначить противовирусный препарат Ацикловир. Он эффективно уничтожает вирус герпеса в организме. Применение Ацикловира позволяет уменьшить высыпания и предотвратить осложнения.
Лекарство доказало свою высокую эффективность в 1977 году на научных опытах. Не рекомендуется принимать в 1 триместре.
В некоторых случаях выписывают иммуностимулирующий препарат Иммуноглобулин. Применение препаратов вместе во время беременности возможно только в том случае, когда предполагаемая польза для матери превышает потенциальный риск для плода.
При болях в горле рекомендуется пить больше воды без газов. Есть мягкую, не острую пишу, которая не раздражает горло.
Для заживления горла показано полоскание и обработка ротовой полости.
- Для полосканий применяют: ромашку, соду, фурацилин.
- Для обработки волдырей во рту применяется спрей Мирамистин. Активные вещества препарата не влияют на эмбриотоксический процесс.
Зуд помогает снять антигистаминный препарат Зиртек или его аналог Зодак (желательно в жидком виде, в каплях). Акушер-гинекологи назначают его как альтернативный вариант супрастину.
При применении зиртека во время беременности не было выявлено случаев формирования пороков развития у плода (данные на основе анализа более 700 случаев беременности). Информация указана в официальной инструкции.
В основном применяют Парацетамол. До настоящего времени не отмечено отрицательного воздействия парацетамола на плод у человека. В инструкции к парацетамолу указано, что препарат проникает через плацентарный барьер.
На протяжении болезни важно соблюдать покой, достаточный питьевой режим, сбалансированную диету.
Эффективная профилактика — это вакцинация, которую необходимо сделать за 3 месяца до планируемой беременности. В настоящее время доступны две вакцины для взрослых Варилрикс или Окавакс. Обе вакцины противопоказаны в период беременности и лактации.
Вторым методом профилактика является избежание мест с большим скопление детей.
По статистике именно дети являются основными переносчиками, взрослые болеют редко. Необходимо обезопасить себя от посещений детских утверждений.
Стоит отметить, что человек заразен ветрянкой до появления у него первых симптомов на коже. В это время он является активным переносчиком, так как не ограничивает себя в передвижении. Вирус способен распространяться за несколько метров от своего носителя.
Подхватить вирус ветрянки можно где угодно: в магазине, торговом центре, лифте и других местах. В настоящее время самым надежным методом является вакцинация.
Процент вероятности инфицирования при близком контакте составляет 99 процентов. Если вы ранее болели ветрянкой, то риск заражения минимальный.
Беременность после ветрянки возможна после полного выздоровления. В противном случае плод рискует заразиться от мамы. Врачи рекомендуют подождать 2-3 месяца для восстановления организма.
Необходимо обратиться к терапевту по месту жительства и сообщить своему гинекологу. Если у вас ветрянка и беременность на сроке до 12 недель, это может быть опасно для плода. Во 2 триместре рекомендуется сделать УЗИ для проверки возможных осложнений.
Ветрянка подлежит лечению. Каждый случай индивидуален. По медицинской статистике осложнения у матери и плода встречаются редко.
Если вы заболели ветрянкой, не стоит впадать в панику, благодаря современной медицине появились новые эффективные препараты и методы диагностики. Каждая ситуация индивидуальна и требует медицинского контроля.
По официальным данным ветрянка не всегда приводит к необратимым последствиям для малыша.
Благодаря современному оборудованию возможные негативные последствия можно проверить на скрининге. Если этого будет недостаточно, то всегда можно пройти дополнительные обследования.
Будущей маме во время заболевания важно придерживаться правильному лечению и наблюдать за реакцией своего организма. При любых подозрениях на отклонения важно пройти медицинскую диагностику.
Врачи-педиатры, отмечают, что заражение ребенка внутриутробной ветрянкой не всегда приводит к смерти или тяжелым патологиям развития. Благодаря открытиям медицины, заболевание подается лечению. Ребенку назначают специальные противогерпетические препараты.
Важно помнить, в большинстве случаев все заканчивается благополучно, и на свет рождаются здоровые малыши. Главное придерживаться лечению и не падать духом. Будьте здоровы!
источник

