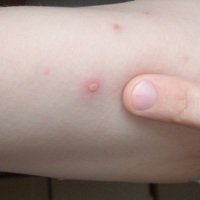
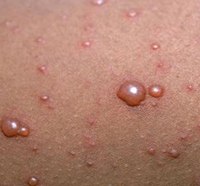
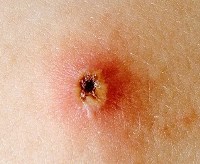
- вирус герпеса 1 или 2 типа у вас в организме;
Перейти к тесту (1 и 2 тип ВПГ)
Перейти к тесту (Опоясывающий герпес)
Перейти к тесту (Мононуклеоз и ВЭБ)
Ветряная оспа – это заболевание, которое вызывает вирус герпеса. У большинства людей эта патология протекает легко, не вызывает значительного ухудшения состояния, после нее формируется стойкий иммунитет, благодаря которому повторная инфекция практически невозможна.
Осложнения после ветрянки возникают нечасто, если заболевание развилось в детском возрасте у пациентов, которые не имеют сопутствующей патологии.
Тем не менее, не исключены случаи, когда инфекционный процесс протекает тяжело и может привести к тяжелым последствиям.

В тех случаях, когда по той или иной причине иммунитет человека снижается, возможно развитие заболевания, которое также проявляется появлением пузырьковой сыпи на коже.
Несмотря на то, что ее вызывает тот же возбудитель, и она имеет схожие проявления, это не повторная ветрянка, а опоясывающий лишай.
Начало болезни связано с тем, что вирусные частицы даже после успешного излечения полностью не уничтожаются, а остаются в неактивном состоянии в нервных волокнах.
При снижении защитных сил они начинают размножаться, из-за чего на коже возникает сыпь в виде пузырьков.
Опоясывающий герпес после ветряной оспы заразен в течение шести дней после появления высыпаний. Поэтому на этот период времени больному следует ограничить общение с людьми, которые ранее не перенесли ветрянку.
В большинстве случаев осложнения ветряной оспы бывают связаны с присоединением бактериальной или вирусной инфекции.
Снижение иммунитета и повреждение кожного покрова – это благоприятные условия для проникновения патогенов в кровеносные и лимфатические сосуды.
Способствует этому также выраженный зуд и связанные с ним расчесы. Кроме того, не исключена также возможность развития осложнений, связанных с действием самого возбудителя заболевания.
Рассмотрим подробно наиболее частые последствия этой инфекции.
Выраженность проявлений осложнений, связанных с присоединением бактериальной инфекции, зависит от общей
сопротивляемости организма пациента.
Присоединение бактериальной инфекции в легких случаях проявляет себя нагноением элементов сыпи. По мере заживления они покрываются корочкой, которая через несколько дней отпадает, оставляя после себя длительно незаживающую язвочку. После выздоровления на их месте образуются мелкие рубцы, которые не представляют никакой опасности для дальнейшего здоровья ребенка.
В легких случаях пациенты могут отмечать, что у них остались красные пятна после выздоровления, а из-за тяжелого воспалительного процесса на коже останется ямочка после ветрянки.
В тяжелых случаях инфекция может распространиться на внутренние органы через систему кровообращения или лимфатические пути.
Наиболее подвержены опасности те части организма, которые хорошо кровоснабжаются.
Из-за этого при недостаточной эффективности лечения возможно развитие бактериального менингита или энцефалита – осложнений, связанных с проникновением возбудителя в головной мозг.
Эти состояния приводят к значительному ухудшению самочувствия больного, значительному повышению температуры тела, возникновению тремора, судорог, нарушению функции внутренних органов.
Поэтому менингоэнцефалит при ветрянке требует неотложного лечения в стационаре при помощи сильных антибиотиков.
Последствия ветряной оспы могут быть связаны не только с бактериальной, но и вирусной инфекцией.
В этом случае проявления осложнений менее выражены, болезнь развивается не так быстро, однако эти состояния сложнее поддаются лечению и требуют большего внимания со стороны врачей.
Наибольшее значение в этой группе последствий ветрянки имеют энцефалит и пневмония, вызванные вирусной инфекцией.
На начальных стадиях эти осложнения проявляют себя неспецифическими симптомами. Нередко умеренно повышается температура тела, обычно этот показатель не превышает 38 градусов.
Пациент при этом жалуется на ухудшение самочувствия, недомогание, кашель и насморк. Эти симптомы могут встречаться и при неосложненной форме ветряной оспы, поэтому нередко возникают затруднения с постановкой правильного диагноза, и начало лечения откладывается.
Чтобы не упустить начало развития осложнений, следует лечить ветряную оспу только под контролем врача. При необходимости доктор назначит пациенту дополнительное обследование, которое поможет уточнить его состояние.
При необходимости больного госпитализируют, и дальнейшее лечение он будет получать в стационаре.
Заболевание также способствует временному значительному снижению защитных сил. Поэтому нередко у больных возникают признаки инфекции, вызванной цитомегаловирусом или вирусов Коксаки после ветряной оспы.

Обычно такие последствия возникают через несколько дней после появления сыпи и могут быть представлены нефритом (воспалением почек), болями в животе или голове, рвотой, гепатитом.
Помимо перечисленных выше осложнений ветряная оспа у людей со сниженным иммунитетом может привести к таким последствиям, как:
- тромбофлебит – воспалительный процесс в венах, который повышает риск формирования тромбов и закупорки кровеносного русла;
- миозит – воспаление мышц, которое проявляет себя слабостью, болями в конечностях, усиливающимися при движении;
- миокардит – воспаление сердечной мышцы, которое сопровождается выраженной слабостью, болями в груди, нарушением пульса.
Нередко отмечается поражение половых органов, которое связано с распространением сыпи на кожу этой области. У мальчиков может развиться воспалительный процесс в крайней плоти.
При этом велика вероятность рубцевания, возникновения фимоза. У девочек этот патологический процесс проявляется вагинитом или вульвитом, которые при недостаточном лечении могут привести к формированию флегмоны в области промежности.
Следы от ветряной оспы на коже половых органов не следует мазать зеленкой и другими спиртосодержащими антисептиками. Лучше заменить их на Фукорцин, который не оказывает такого агрессивного действия на ткани.
Так как в большинстве случаев осложнения ветряной оспы связаны с присоединением бактериальной инфекции, всем больным важно соблюдать правила личной гигиены.
Рекомендуется регулярно мыть руки с мылом, своевременно менять постельное белье, подстригать ногти. Это поможет также предотвратить занесение инфекции в болячки при их расчесывании.
Маленьким детям врачи рекомендуют надевать на ручки рукавицы из мягкого материала. Можно также отвлекать их от расчесывания пораженных участков кожи, но проще обрабатывать эти места лекарствами, снижающими выраженность зуда.
В качестве примера можно привести ванночки с отваром ромашки, шалфея или слабым раствором марганцовки, регулярный душ.
Прием ванны рекомендован только после нормализации температуры тела, так как в противном случае она может привести к ухудшению состояния больного.
Для предотвращения развития бактериальной инфекции на коже пораженные участки следует обрабатывать зеленкой или салициловым спиртом.
Эти средства обладают антисептическим действием, а также благодаря им корочки быстрее подсыхают и отваливаются.
Следует также регулярно проветривать помещение – благодаря этому воздух в квартире будет прохладным и достаточно сухим, чтобы предотвратить излишнее потоотделение больного.
У многих пациентов после выздоровления на коже остаются пятна или ямки на месте пузырьков. Для избавления от них следует использовать средства, которые ускоряют процесс формирования рубцовой ткани посредством усиления выработки коллагена.
Использование и приводит к сглаживанию поверхности кожи на пораженном участке, восстановлению ее нормального цвета.
- Контратубекс – препарат в виде мази, оказывающий успокаивающее действие на воспаленные участки кожи, делает рубцовую ткань более гладкой;
- Пантенол – данный препарат стимулирует восстановительные процессы в коже, сглаживает дефекты в эпидермисе;
- Дерматикс – средство на основе силикона, которое также оказывает увлажняющее действие на поврежденную кожу.
У некоторых пациентов бывает аллергия на местно действующие лекарства. Если после нанесения мази или геля на коже возникает покраснение, раздражение или отек, использовать такие лекарства второй раз не рекомендуется.
Эффективность перечисленных выше лекарств напрямую зависит от того, когда начато их использование. Рекомендуется использовать мази не позже, чем через полгода после выздоровления.
Позднее рубцовая ткань станет более грубой, что существенно снизит вероятность ее рассасывания.
Также важную роль играет выраженность повреждения кожи. Наилучший результат лечение даст в тех случаях, когда отметина от ветрянки представляет собой пятно или небольшую ямочку.
Если дефекты грубые, то шансы на полное восстановление значительно ниже. Поэтому нередко лицо после перенесенной осложненной ветрянки на всю жизнь остается с небольшими рубчиками.
Автор: Сергей Михайлович Левин, врач общей практики
источник
Ветряная оспа (ветрянка) – острое инфекционное заболевание, которое передается воздушно-капельным путем. Вирус, что вызывает ветряную оспу, поражает верхний слой кожи и поверхность слизистых оболочек, после перенесения заболевания на теле могут остаться шрамы. 
Независимо от их размера, шрамы очень приметны, причиной этому является отсутствие у них меланина, пигмента который отвечает за оттенок кожи.
- Если расчесывать пузырьки и срывать засохшую бляшку. На протяжении первых 5 дней после заражения на теле появляется сыпь в виде пузырей (папулы) с серозной жидкостью в середине, после пузыри начинают лопаться, а на их месте образуются ранки, которые впоследствии засыхают и отпадают. Если не вмешиваться в этот природный процесс, то заметных отпечатков после заболевания не останется.
Обычно после ветрянки, перенесенной в детстве, рубцы остаются очень редко, а вот у взрослых, когда регенерация кожи замедляется, шрамы – частое явление.
- Если забеливание проходило с осложнениями или сопровождалось инфекцией. Происходит это в тех случаях, когда на расчесанную рану попадают бактерии и в ранках собирается гной. Такое осложнение становится фактором более грубых шрамов, от которых нелегко избавиться.
Чем раньше начать лечение, тем быстрее и эффективнее будет результат, так как со временем рубцы грубеют, что усложняет борьбу с ними.
Наиболее эффективные средства:
- Контрактубекс. Применение препарата позволяет уменьшить проявление шрамов от ветрянки, имеет противовоспалительный и смягчающий эффект. Гель рекомендуется использовать для свежих шрамов. Наносить на предварительно очищенную кожу 2–3 раза в день на протяжении 3–4 месяцев. Для устаревших рубцов гель лучше наносить на ночь. Курс лечения 6 месяцев.
- Дерматикс. Гель, способный разглаживать, выравнивать и смягчать рубцы. Уменьшает покраснения кожи вокруг шрамов. Способ применения: на очищенную, сухую кожу легкими массажными движениями нанести гель на поврежденные участки, повторять два раза в день на протяжении двух месяцев. Дерматикс подходит для детей. Гель нельзя использовать при свежих ранах, а также мазать ним кожу вокруг глаз и рта.
Кела-кот. Преимущество этого геля в том, что он быстро высыхает на теле и образует 24-часовую активную форму. Курс лечения 2-3 месяца.
- Луковые аппликации – в луке есть уникальный компонент – фибрин, который способен регенерировать кожу, а также смягчать рубцы. Среднюю луковицу нарезать кубиками, положить в кастрюлю, а затем залить водой, кипятить на маленьком огне на протяжении 15–20 минут. Охлажденную массу наносить на поврежденные участки.
- Бадяга – натуральное, противовоспалительное и регенеративное средство. Бадяга способна убрать глубокие шрамы. Использовать ее нужно очень осторожно. Способ применения: 1 ст. ложку порошка смешать со свежевыжатым соком капусты до образования кашеподобной консистенции. Нанести на кожу и оставить на 20 мин. Кожа будет сильно печь и покраснеет. Повторять процедуру каждую неделю пока не наступит желаемый результат.
- Масло какао. Купить 100% масло без добавок и дополнительных компонентов. Втирать в кожу на протяжении 5–10 минут.
- Корень алтея – ускоряет регенерацию тканей. Залить 30 гр. сухого сырья кипятком и оставить на 8 часов. Смазывать шрамы настойкой 5 раз в день.
Как убрать шрамы, если препараты не помогают? На помощь приходят косметологи.
- Кислотный пилинг – во время процедуры используют компоненты, которые вызывают ожог на коже. В результате она обновляется, а на ее место приходит новый слой. После использования данной процедуры кожа становится более гладкой, а также здоровой на вид.
- Лазерная шлифовка – лазер проникает глубоко под кожу, что стимулирует ее к выработке коллагена, это содействует обновлению кожи и рассасыванию шрамов.
- Микродермабразия – машинный пилинг кожи кристаллами, которые удаляют плотный слой с поверхности шрама.
- Уколы коллагеном или гиалуроновой кислотой. Эта методика подходит, если шрамы на лице имеют выемку, наполнитель вводят под кожу, после этого она выровняется и разглаживается.
- Силиконовые пластины – при накладывании на поврежденную ткань пластырь сильно ее сдавливает. Результат – смягчение рубцов и их уменьшение в размерах.
Ветряная оспа считается одним из распространенных инфекционных заболеваний у детей. После заражения ребенка инкубационный период составляет 11–21 день. Начинается ветрянка у детей с резкого повышения температуры от 37,5 до 39 градусов.
При хорошем уходе за ребенком болезнь проходит без всяких осложнений и не оставляет после себя никаких следов. Если были нагноения или воспаления папул, тогда у ребенка могут остаться следы.
Препараты от шрамов после ветрянки у детей:
- Бепантен – крем для профилактики и восстановления целостности кожи. Препарат рекомендуется детям разных возрастов, включая и новорожденных.
- Спасатель – в состав бальзама входят природные компоненты: пчелиный воск, облепиховое масло, масло лаванды и чайного дерева. Рекомендуется больше для свежих шрамов.
Главной проблемой ветрянки у детей является сильный зуд, с которым ребенку тяжело справиться. Чтобы ему помочь, врачи в этом случае приписывают антисептические и антигистаминные препараты. Еще один способ, как избавиться от зуда – купание в ванне с ромашкой, чистотелом и календулой.
Ребенку необходимо каждый день менять одежду и постельное белье. Одежда должна быть из натуральных материалов. Ногти малышу нужно коротко остригать. Пузырьки следует регулярно обрабатывать средствами, которые уменьшают зуд и создают защитный слой против бактерий.
Для обработки сыпи используются:
Познакомимся поближе с причиной инфекционного заболевания – вирусом Зостер. Называется эта болезнь ветрянкой из-за особенных свойств возбудителя, который очень легко перемещается в воздушном пространстве. Передача осуществляется воздушно-капельным способом. Даже если человек находится в соседней комнате с источником заражения, то нет гарантии, что он не встретится с вирусами, разлетающимися с потоками вентилируемого воздуха.
Процесс внедрения микроорганизма герпеса в здоровые клетки человека происходит таким образом:
- после вдыхания зараженного воздуха, вирус оказывается на слизистых носа или рта;
- всасывается в лимфу и кровь;
- распространяется по всем органам;
- закрепляется в клетках кожи, вызывая очаги высыпаний.
Причем выявить инфекцию можно только на последней стадии, когда обнаруживаются первые пятна на лице или животе, после инкубационного периода ветрянки (1-3 недели).
Не бывает ветрянки в чистой форме, но условно физическое состояние больного во время болезни подразделяют на легкое, среднее и тяжелое.
Если во время выздоровления после ветрянки появились признаки остаточных явлений на коже, то следует своевременно подготовиться к мерам по их уничтожению. Это даст возможность быстро и легко справиться со свежими шрамами.
После консультации с лечащим врачом, вам будут предложены специальные средства наружного применения. Их действие направлено на выработку в рубцовом слое кожи естественного коллагена. Для удаления следов ветрянки на лице, рекомендуем дополнительно обсудить проблему с косметологом. Из мазей для выравнивания молодых пятен особенно эффективны такие средства:
- Контрактубекс – мазь, которая размягчает и успокаивает воспаленные ткани на участках свежих рубцов;
- Дерматикс – силиконовый гель с эффектом глубокого увлажнения;
- Пантенол – мазь на основе Декспантенола, способная ускорить регенерацию клеток эпидермиса и выровнять поверхностный слой кожи;
- Аскорбиновая кислота и масло какао – народные средства, при втирании которых можно добиться повышения эластичности и ускорения кровообращения в клетках.
Следует помнить, что данные мази помогут убрать пятна после ветрянки только пока они свежие. Длительность лечения и косметических процедур напрямую зависит от давности шрамов. Уже после 6 месяцев кожа на месте поражения оспой становится грубой и плохо поддается регенерации.
Из более серьезных методов воздействия на застарелые пятна после ветрянки применяются химические и механические процедуры очистки кожи. Их проведением занимается профессиональные косметологи и дерматологи при помощи различных аппаратов.
Введение коллагенов под слой поврежденной кожи способствует поднятию углубленных участков соединительной ткани, а также разглаживает грубые наросты. При этом исчезает яркая пигментация на местах кожных поражений, а также осветляются окружающие ткани.
Фототерапия проводится по показанию специалиста, чтобы не допустить возникновения возможных последствий. Облучение ограниченных участков кожи монохроматическим инфракрасным светом эффективно помогает восстановить микроциркуляцию крови, что улучшает активизацию обмена веществ и появление новых клеток кожи. Нужно знать, что после обработки шрама световым лучом могут возникнуть некоторые побочные эффекты:
- местные аллергические реакции;
- сухость кожного покрова;
- повышение температуры.
Лазерное шлифование для уменьшения глубины рубцов используется давно и достаточно доступно. Применяется во многих косметических салонах для удаления старых и небольших образований. Этот метод основан на снятии грубого слоя кожи, чтобы активировать процесс регенерации.
Кислотный и химический пилинг проводится с применением натуральных кислот и органических соединений. Обрабатывая пятна, оставшиеся после ветрянки, вызывают поверхностный ожог кожи. Вследствие чего начинается естественная регенерация и замещение мертвых клеток новыми, но уже более эластичными. Постепенно шрам выравнивается и разглаживается. Минусом такого процесса является постоянное раздражение участков эпидермиса и сильное шелушение. Из-за этого приходится пользоваться успокаивающими кожу кремами.
Для инъекций используется вещество, удерживающее молекулы воды в структуре эпидермиса. Это Гиалуроновая кислота, которая влияет на мягкость и эластичность рубцовой ткани.
В любом из вышеописанных случаев требуется терпение и постоянство. Эти процедуры будут безрезультатны, если относится безответственно к своему здоровью. Но лучше всего вовремя предупредить развитие шрамов, правильно проводя лечение ветрянки.
Ведь не сложно на протяжении 2-3 недель:
- выполнять элементарные условия гигиены;
- купать больного ребенка в слабом растворе марганцовки;
- ежедневно менять нательное и постельное белье;
- часто подстригать ногти у малышей;
- обрабатывать высыпания антибактериальными средствами.
Медикаментозного специфического лечения в большинстве случаев детской ветрянки совершенно не требуется. Особенностями инфекции являются симптоматические проявления в виде жара и зуда. Если снизить их влияние на организм, то можно добиться скорого выздоровления.
Внимательный уход за поврежденной сыпью кожей при ветрянке способствует быстрому заживлению пузырьков, в результате чего на поверхности тела и лица не остается ни единого следа.
источник
я болела в 24 года. ни одного пятна не осталось. сестра в 16 уже 3 года прошло. на спине до сих пор есть кое где. золовка в 17 тоже есть пятна прошло правда мало времени но всеж, так что кому как повезет у сына ни одного не осталось пятна после ветрянки
старшая переболела в 16, болела тяжело.где сильно чесала, остались следы.мелкая болеет сейчас, я не болела тоже в детстве, но пока все нормально, хотя прошло 10 дней, сама боюсь до ужаса, все зависит от иммунитета.
я заразилась от брата в лет 16… да, пятна на ногах почему то долго проявлялись во время купания под горячей водой:((
мы болели в марте, у нас до сих пор еще есть пятна(((
У нас так же было, исчезнут не переживай)
У сына тоже после ветрянки долго эти пятна были, через год прошли все бесследно. Болел в 4 года, сейчас ему 6, пятен нет.
у меня дочка 14 лет переболела.врач предупредила что в первый год на солнце нельзя находиться
Болела в 25 лет, шрамов не остаоось, т.к не чисала. Спала в перчатках, чтобы не расчесаит ранки
Я в 14 лет переболела, пятна сами прошли точно со временем а вот шрамики некоторые остались
Не паникуй! Все пройдет, только немного подожди) Кожа подживет, обновится, все пятнышки исчезнут. Не забывай увлажнять и бережно очищать кожу, особенно лицо. Из кремов я бы взяла бепантен или его аналоги.
такие пятна вроде только лазером, у меня дети в феврале переболели оба, у дочки точно будем выводить на лице, только пока рано. Еще не разбиралась, но думаю косметолог особо не поможет
Сестра болела норм все прошло. У подруги дочь переболела в 20 лет вся зеленая как крокодил была но сейчас тоже норм все. Пройдет скорее всего
мы тоже недавно переболели… ну как недавно, на нг… по большей части у дочки пятен нет.только шрамики мелкие, от глубоких прыщиков… пятна совсем(темные которые) прошли через месяц-полтора примерно… это же от скорости обновления верхнего слоя кожи зависит.
ну, во-первых, у вас и времени после болезни прошло разное количество дней. во-вторых, детская кожа тоньше, а болячки эти глубокие. у нас как-то незаметно прошли. я даже не обращала внимания.
некоторые пятна сошли только через пол года. У старшей осталось на лице пятнышко, уже 3 года прошло, наверное, на всю жизнь теперь будет вмятинка от оспинки.
Я переболела в 12 лет. Остались рубцы даже, такие, как вот после прививки БЦЖ, знаете? Штук 10 точно насчитать могу. Но я считаю, что это от особенностей и свойств кожи зависит больше, могут остаться, могут не остаться.
Кожа после ветрянки восстанавливается полтора месяца)) и цвет восстановится не переживайте)) я месяц назад переболела ветрянкой )) в 25 лет))
Всё прошло, следов ни у старшей, ни у младшего не осталось, хотя высыпания были и сильные, и крупные.
Хрен его знает! Я в 4 года болела
нам сказали до трех месяцев, но щас солнышко думаю быстрее сойдет! у насти на лице много, вот рубцуются помаленьку
только что пост про неё написала)Мы уже отболели две недели наад.Корочки есть.И пятна не прошли ещё
А у нас уже почти прошли. Ветрянкой болели с 28 декабря, те выздоповели три дня назад примерно. Болячки главное не отковыривать, они сами отпадут
Пройдут. У нас была ветрянка в мае. Пятна были, а после лета их не стало, я даже не заметила, когда именно они прошли
пройдут со временем, наверное от организма и кожи зависит. мазать не надо
Если не чесала, не сдирала, то пройдут.
У меня с детства на животе два маааленьких шрама, но я тогда их расчесала.
Со временем они светлеют и сглаживаются.
Практически ничего не осталось только пару пятен на теле есть, их не особо стало видно но все таки остались. Мазали только обычным кремом детским
проходили несколько месяцев. Одно, которое сковырнула, осталось до сих пор у старшей (как вмятинка на коже).
Вот и у нас пару маленьких пятнышек осталось уже не сильно заметны, а на попе большая сильно видно. Вы вообще чем-нибудь мазали их? Мелкие ничем не мазала, а вот большой мазала сначала банеоцин, потом локоид, а сейчас сказали бипантеном мазать для лучшей регенирации кожи, еще не мазала.
Нет, не было.раны очень быстро зажили.есть пару пятнышек, но они тоже почти сошли уже.
Болели ветрянкой, постепенно проходят пятна
у насуже 5 ый день. Думаю все отходит! Япрактический ничего недавала кроме обработки зеленкоой и ибуфена. ацикловир и бепантен после кажетсямазать лучше. 2-ой день не купаю, ничеотходит! Тьфу! К чертям собачим Уйди. С ветром подальше!ОТ НАС!
Мой сын подхватил ветрянку в садике! Ему 3 годика. Я тоже в детстве болела ветрянкой, но я была по старше — лет 7и. Помню, что у меня была температура и мама мазала мне пупырки зеленкой. Высыпаний было много! У сына температуры нет, высыпания умеренные! Но у него появился конюнктивит (может это как-то взаимосвязано — ослаб иммунитет). Нам прописали принимать АЦИКЛОВИР по 200мг 5 раз в день. Это противовирусное ср-во. И 10 дней не гулять и не купаться!
Всем кто заболел — желаю обойтись без последствий.
Заболел ребенок, сегодня температура 39,5, сбивается плохо, увеличились лимфоузлы, диагноз поставили ветрянка, но при этом доктор сказала, что температура не должна быть такой высокой и очаги у нас маленькие, когда капризничает и плачет — еще и текут сопли. Сейчас прочитала вашу статью — вы указываете именно эту температуру, уже не знаю, может другого доктора вызвать? Может диагноз неправильный? Это ничего что такая высокая температура у ребенка 4 лет и поднимается часто? Есть же еще заболевания с сыпью.
Мы шустрые ещё в 10 месяцев переболели .
Но фигово конечно то… что в 10 месяцев ещё не особо понимал, что чесать нельзя .
Кароче… я его зелёнкой помечу, он тут же ручкой стирает
и ещё нам не повезло с временем года… Мы в декабре заболели… Дома прохладно было… особо то и не побегаешь голиком .
Но во всём есть свои плюсы =) Темпы не было=) И ветрянку мы перенесли относительно легко=)
Лишь бы не было повтора! Наш папа тоже в детстве переболел!
НО тем не менее заразился от сына!(ктото сказал что если в детстве ветрянка очень быстро и легко прошла, то может повториться)
я уже 2 раза лоханулась с ветрянкой: прыщи появлялись, я врача вызывала. Всё не то((( и к подружке ходили, дочка у неё болела, и в садике карантин был 4 месяца по ветрянке: всё время ходили, доча спала рядом с мальчиком, который заболел, потом её лучшая подружка заболела, с которой дочка и целуется, и обнимается. Толку ноль. А хотела, чтобы сейчас переболела.
я знаю в европе если болеют ветрянкой, то не лечат ничем и не ограничивают ребенка. так к примеру на отдыхе в испании видела несколько ветряночных детей и в отеле (отдыхающие) и на улицах (местные). ничем не мажут, максимум спец кремом если сильно чешется. купаются, загорают и пр.
Пипец, от чего он? У нас собака дома живёт, но у неё нет лешая? Как это лечится? Тяжело вылечить? Завтра к врачу только
Господи, даже не думайте после Кс рожать дома! Ищите врача, который возьмется за вас, а дальше договаривайтесь с ним.
У моих друзей ребенок умер при домашних родах. Акушерка как поняла, что «запахло жареным», мгновенно собралась и со словами «меня здесь не было» покинула квартиру. Домашние роды в РФ незаконны, т.к. никак не регулируются законодательно. В случае чего помощи вам ждать неоткуда, т.к. эти предприимчивые домашние «акушерки» будут прикрывать свой зад, а не помогать вам в экстренной ситуации. Зачем такой необоснованный риск (а ведь у вас рубец на матке )? Чтобы избежать врачебных ошибок и халатности в роддоме берите в родзал супруга. Или маму, главное чтобы был вменяемый свидетель.
вот зачем из-за своих страхов подвергать опасности себя и ребенка. страшная смесь эгоизма, безответственности и страхов. есть риск умереть самой, оставить без матери старшего и опасности еще ни в чем не повинного нерожденного малыша? хотите ер. найдите хороший роддом, квалифицированного врача, заключите контракт. не нравятся российские врачи, ищите в любой другой стране.
у меня есть родственница, которая родила сама дома после трех кс. дома — потому что после трех кс никто не брался вести ее в ер. всё благополучно.
в том же году в нашем районе умер ребенок в домашних родах и едва спасли мать. у матери было кс, потом ер в больнице, потом они решили рожать сами дома и матка лопнула по старому рубцу.
источник
Нередко у людей, переболевших ветряной оспой, патология оставляет следы на лице и теле. Шрамы после ветрянки выглядят некрасиво и вызывают дискомфорт, поэтому встает вопрос о том, как от них избавиться и привести в порядок пораженные участки кожи.
Шрамы после ветрянки выглядят некрасиво и вызывают дискомфорт, поэтому встает вопрос о том, как от них избавиться и привести в порядок пораженные участки кожи.
Появление следов от ветрянки на коже происходит следующим образом: сначала возникают розовые пятна, которые затем превращаются в папулы с мутной жидкостью внутри. После того как пузырек лопается, на его месте образуется корочка из вытекшей жидкости. Если человек не вмешивается в процесс заживления, постепенно ранка затягивается и кожа восстанавливается.
Причинами образования шрамов от ветрянки являются поражения глубоких слоев кожной ткани из-за проникновения вируса герпеса 3 типа. В результате воспаления меняется структурный слой эпидермиса и на поверхности остаются ямки и рубцы.
Также значение имеют следующие факторы:
- пониженный иммунитет у взрослых или у ребенка;
- участки кожи, где плохо заживали большие оспины от ветрянки;
- расчесывание и повреждение папул, срывание корочек, когда возникает ощущение, что заживление слишком долго проходит;
- осложнения после ветрянки при попадании инфекции в ранки, образование гнойничков, в результате которых поражаются глубокие слои клеток кожи и остаются шрамы и впадины.
Шрамы могут появиться от расчесывания и повреждения папул, срывание корочек.
Красные пятна, шрамы и рубцы от ветрянки у взрослых устранить достаточно сложно, т. к. регенеративные функции с возрастом слабеют. У детей процесс восстановления кожных покровов происходит быстрее и легче, поэтому удается избежать следов после заболевания.
Бороться с остаточными явлениями на коже после ветрянки можно с помощью различных медицинских препаратов и народных методов. В сложных случаях рекомендуется воспользоваться косметическими процедурами для устранения последствий заболевания.
Устранить свежие рубцы после ветрянки можно следующими лекарственными препаратами:
- Мазь Декспантенол. Этот препарат используют сразу после исчезновения подсохших корочек. Небольшое количество мази наносят тонким слоем несколько раз в день. Противопоказаний лекарство не имеет, поэтому может использоваться продолжительное время и в любом возрасте.
- Крем Бепантен. Эта мазь от шрамов, содержащая декспантенол, стимулирует регенерацию кожных покровов за счет улучшения обменных процессов во внутренних тканях эпидермиса. Используют крем дважды в день, нанося тонким слоем на пораженные участки. Рекомендуется к применению взрослым и детям (подробнее тут).
- Гель Контрактубекс. Гепарин, луковый экстракт и аллантоин, входящие в состав геля, ускоряют процесс заживления и регенерации дермы. Свежие рубцы обрабатывают 2-3 раза в день в течение месяца, а застарелые следы лечат на протяжении трех месяцев (подробнее тут).
- Дерматикс. Гель на основе силикона предназначен для сглаживания рубцов после ветрянки и увлажнения кожи, устранения пигментных остатков. Наносится 2 раза в сутки в течение двух месяцев. Можно использовать детям.
- Медерма. Гель с аллантоином, обладающий противовоспалительным и регенерирующим действием. Смазывают поврежденные участки 3-4 раза в день в течение трех месяцев.
- Зерадерм Ультра. Гель на основе полисилоксана, устраняющий свежие и застарелые рубцы. Наносят дважды в день легкими втирающими движениями. Продолжительность лечения составляет от трех недель до 2-3 месяцев.
- Келофибразе. Крем на основе натуральных ингредиентов: мочевины, гепатрина натрия и D-камфоры. Обладает регенерирующим, противовоспалительным и увлажняющим действием. Лечение ведется в течение 1-1,5 месяца (свежие шрамы) или 6 месяцев при застаревших рубцах. Наносят 2-3 раза в день и слегка массируют.
источник
Ветрянка у взрослых – формы и стадии, симптомы и первые признаки, диагностика и лечение, профилактика (прививки), фото больных ветряной оспой. Какие последствия и осложнения бывают после ветрянки у взрослых?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ветряная оспа (ветрянка) – инфекционное заболевание, вызываемое разновидностью вируса герпеса. Ветрянку принято считать детской болезнью, потому что большинство людей переносят ее в дошкольном и школьном возрасте. Однако если заражения не произошло в детстве, то заболеть ветряной оспой можно в любом возрасте.
Вспышки ветрянки среди взрослых часто случаются в закрытых коллективах, в армии среди новобранцев, в интернатах для людей с ограниченными возможностями. Также в группе риска родители дошкольников, не имеющие иммунитета. Заболеваемость не зависит от пола и расы.
Ветрянка у взрослых людей имеет свои особенности:
- взрослые тяжелее переносят болезнь;
- сильнее, чем у детей, выражена интоксикация;
- температура поднимается до 40 градусов и выше;
- сыпь появляется лишь на 2-3 день болезни;
- высыпания многочисленные и могут покрывать всю поверхность лица и туловища;
- у половины взрослых больных элементы сыпи нагнаиваются, образуются пустулы;
- на месте глубоких воспалений остаются рубцы – оспины;
- у 20-30% больных возникают осложнения.
Особенно тяжело ветрянку переносят больные с ослабленным иммунитетом и люди старше 50 лет.
Вирус может существовать исключительно в организме человека. В окружающей среде он гибнет в течение 15 минут. Этому способствует высыхание, нагревание, замораживание. Возбудитель ветрянки не передается через вещи и третьих лиц. Животные не болеют ветряной оспой и не могут служить переносчиками инфекции.
Основные характеристики вируса ветрянки, позволяющие поражать большое количество людей – летучесть и восприимчивость. Вирусные частицы с воздушными потоками разлетаются и проникают в соседние комнаты, квартиры и с одного этажа на другой. А высокая восприимчивость людей к вирусу ветрянки означает, что при контакте с больным заражаются практически все люди, не переболевшие ранее. В семье, где заболел один человек, риск заболевания остальных домочадцев составляет 80-90%. Причем у тех, кто заразился позднее, болезнь протекает тяжелее и с большим количеством высыпаний.
Источник заражения и основной резервуар инфекции – человек, больной ветрянкой. Существует риск заражения от человека с опоясывающим лишаем.
Пути заражения – воздушно-капельный и трансплацентарный, когда вирус передается от матери плоду через плаценту.
Инкубационный период – 10-21 день, чаще 14-17. За это время вирус размножается на слизистых оболочках носоглотки и распространяется по лимфатической системе.
Иммунитет к ветрянке вырабатывается после перенесенной инфекции. Считается, что постинфекционный иммунитет обеспечивает пожизненную защиту от заражения. Однако у некоторых людей фиксируют повторные случаи ветряной оспы, что связано с ослаблением иммунной защиты.
Что происходит в организме больного?
1. Вирус размножается на слизистых оболочках верхних дыхательных путей.
2. Его количество быстро увеличивается. Через небные миндалины вирус проникает в лимфатическую систему, угнетая ее работу и снижая активность Т-лимфоцитов.
3. Вирус выходит в кровь в конце инкубационного периода. Вирусные частицы и продукты их обмена, присутствующие в крови, вызывают повышение температуры, слабость и другие признаки интоксикации.
4. Вирус проникает в нервные ганглии – ядра спинномозговых нервов, вызывая лизис (разрушение) нервных клеток. В дальнейшем вирус пожизненно сохраняется в нервных ганглиях. При ослаблении иммунитета он активизируется и распространяется по ходу нерва, провоцируя развитие опоясывающего лишая.
5. Вирус оседает в клетках эпидермиса. Он вызывает появление вакуолей – внутриклеточных элементов, напоминающих пузырьки. Вакуоли соседних клеток сливаются между собой, образуя полости, которые являются основой папул. Эти папулы заполняются жидкостью, в которой содержится большое количество вирусных частиц и белковых молекул. Содержимое папулы является хорошей питательной средой для бактерий, поэтому элементы сыпи могут нагнаиваться. В этом случае на месте папулы образуется пустула (пузырек с гнойным содержимым).
6. Пузырек лопается, его содержимое изливается на кожу. На месте пузырька образуется корочка, под которой происходит заживление эпидермиса.
7. Начиная с первых дней болезни иммунная система распознает возбудителя и начинает вырабатывать иммуноглобулины, которые связывают токсины и стимулируют фагоцитоз (поглощение) вирусных частиц. В дальнейшем противоветряночные антитела остаются в крови переболевшего человека пожизненно. Они обеспечивают защиту от повторного заболевания ветрянкой.
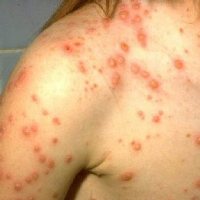
В развитии болезни выделяют несколько периодов:
- Инкубационный период – вирус размножается в клетках слизистой носоглотки. Симптомы болезни отсутствуют.
- Продромальный период – выход вируса в кровь. Симптомы: повышение температуры, ухудшение общего состояния, слабость, потеря аппетита.
- Период высыпаний – активная фаза болезни, когда вирус локализуется в эпидермисе. Характеризуется появлением сыпи и зуда, что сопровождается повышением температуры.
- Период образования корочек – элементы сыпи подсыхают. В организме активно вырабатываются противоветряночные антитела, которые обеспечивают связывание вируса и выздоровление.
Симптомы ветрянки у взрослых:
| Механизм развития | Проявления | |
| Общая интоксикация | Токсины, образующиеся в процессе жизнедеятельности вируса, отравляют нервную систему. |
Первые признаки ветрянки напоминают грипп. У взрослых интоксикация выражена сильно. |
| Повышение температуры | В процессе гибели вирусных частиц образуются пирогены – вещества, провоцирующие повышение температуры. Большое количество пирогенов попадает в кровь во время массовых высыпаний. | Волновая лихорадка – за период болезни происходит 2-3 подъема температуры, которые совпадают с массовыми подсыпаниями. Температура повышается до 38-40 градусов. Температура при ветрянке у взрослых держится 3-9 дней, в зависимости от тяжести протекания болезни. Длительная лихорадка свыше 10 дней указывает на развитие осложнений. |
| Сыпь | Для ветряной оспы характерна пятнисто-папулезная сыпь. Ее появление связано с вирусным поражением клеток эпидермиса. Элементы сыпи проходят в своем развитии несколько стадий: пятна, папулы (узелки) и везикулы (пузырьки). Все они могут присутствовать на одном участке кожи. | У взрослых больных ветряночная сыпь появляется на 2-3 день после повышения температуры. Пятна. На коже верхней половины тела появляются округлые красные пятна, размером от 3 мм до 1 см. 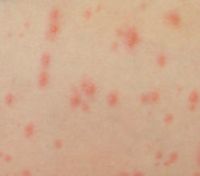 Папулы (инфильтраты) – узелки без полости, расположенные в центре пятен. Формируются на протяжении 2-3 часов. Везикулы – пузырьки, заполненные прозрачным содержимым. Имеют полушаровидную форму, располагаются на гиперемированной (красной) основе. Образуются на месте красных пятен, на протяжении 12-20 часов. Корочки образуются на месте лопнувших везикул. В среднем с момента появления пятна до формирования корочки проходит 5-7 дней. Подсыпания происходят хаотично на любом участке тела с интервалом 1-2 дня. Их численность варьирует от единичных при легких формах, до 2000 при тяжелом течении болезни. |
| Кожный зуд | Изменения в эпителиальных клетках вызывают раздражение чувствительных нервных окончаний, которые находятся в коже. С них нервный импульс поступает в центральную нервную систему и воспринимается мозгом как зуд. | Зуд появляется одновременно с пятнами на коже. Он беспокоит больных вплоть до образования корочек. Зуд усиливается в ночные часы, когда меньше отвлекающих факторов. |
| Высыпания на слизистой рта | В клетках слизистых оболочек происходят те же процессы, что и в коже. | Высыпания появляются одновременно с сыпью на коже. На слизистой десен, небных дужек и мягком небе образуются красные пятнышки 3-5 мм. Со временем из пятна формируются узелки, а затем пузырьки. Через несколько часов на их месте появляются язвочки (афты), покрытые бело-желтым налетом. Язвочки вызывают сильную болезненность. Аналогичные высыпания появляются на слизистой оболочке влагалища у женщин. Они вызывают сильный зуд и дискомфорт. 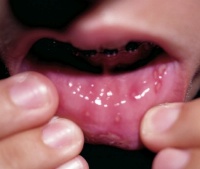 |
Выделяют несколько классификаций ветрянки
1. По тяжести течения
- Легкая форма у 7-10% больных. Температура повышается до 38 градусов. Общее состояние удовлетворительное. Количество высыпаний умеренное.
- Среднетяжелая форма у 80%. Температура 38-39 градусов. Выраженная интоксикация – слабость, тошнота, рвота, ломота в мышцах и суставах. Высыпания обильные, сопровождаются сильным зудом.
- Тяжелая форма у 10%. Температура 39-40 градусов. Общее состояние тяжелое, сильная слабость, многократная рвота, головная боль. Высыпания могут покрывать всю поверхность кожи. Развиваются различные осложнения. В тяжелой форме выделяют несколько вариантов течения:
- Геморрагическая форма. Встречается редко у больных с ослабленным иммунитетом, у которых ранее наблюдались геморрагические заболевания – поражения кровеносных сосудов: геморрагический диатез, васкулиты, тромбоцитопатии, нарушения свертываемости крови. Сопровождается развитием геморрагической сыпи (мелких кровоизлияний), гематом, синяков, кровоточивости десен, кишечных кровотечений.
- Буллезная форма. Одновременно с типичными везикулами на коже появляются большие дряблые пузыри – буллы. Они заполнены мутноватым содержимым и имеют складчатую поверхность. На месте их разрешения остаются длительно не заживающие раны.
- Гангренозная форма. Встречается крайне редко у сильно истощенных больных, при несоблюдении правил гигиены и плохом уходе. Развивается при инфицировании папул и присоединении вторичной инфекции. Вокруг папул образуется черная кайма, состоящая из некротизированной отмершей ткани. Болезнь сопровождается сильным жаром и интоксикацией.
2. По типу течения болезни
- Типичная форма проявляется интоксикацией, лихорадкой, характерной сыпью.
- Атипичная форма имеет несколько вариантов течения.
- Рудиментарная форма – подъем температуры до 37,5, единичные элементы сыпи, которые могут иметь вид пятен или узелков. Болезнь часто проходит незамеченной.
- К атипичным относятся гангренозная, буллезная и геморрагическая формы, описанные выше.
- Генерализованная (висцеральная) форма связана с массовым поражением внутренних органов. Возникает у людей с ослабленным иммунитетом, когда вирус размножается в клетках внутренних органов. Проявляется болями в животе и пояснице, тяжелым поражением печени, почек и нервной системы, снижением артериального давления и частоты пульса.
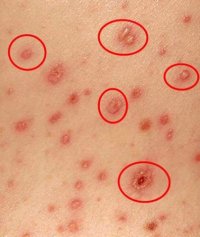
- Характерная сыпь, появившаяся на фоне повышенной температуры и ухудшения общего состояния;
- Периодические подсыпания, которые сопровождаются подъемом температуры;
- Ложный полиморфизм сыпи. На ограниченном участке кожи одновременно присутствуют различные элементы сыпи – пятна, узелки и пузырьки;
- Локализация сыпи на любом участке тела, кроме ладоней и подошв;
- Высыпания на слизистых рта, половых органах и конъюнктивах;
- Имел место контакт с больным ветрянкой.
После осмотра кожи и слизистых оболочек врач выслушивает состояние бронхов и легких, ощупывает живот, определяет размер печени. Обследование позволяет своевременно выявить наличие осложнений. В большинстве случаев в других исследованиях нет необходимости.
1.Общий анализ крови. Результат может быть в пределах нормы или свидетельствовать о воспалении – повышение СОЭ. Возможно увеличение уровня моноцитов и появление плазматических клеток.
2.Общийанализ мочи. Моча без изменений. Появление белка, эритроцитов и лейкоцитов свидетельствуют об осложнении со стороны почек.
3.Вирусоскопический метод:
- Содержимое везикул окрашивают методом серебрения и изучают под микроскопом.
- Выявление антигена методом иммунофлюоресценции. Материал для исследования – содержимое пузырьков и гнойников, корочки, слизь из афт во рту.
4.Вирусологические исследования – выявления возбудителя в тканях. Длительный метод, занимающий до 2-х недель. Из-за длительности и дороговизны в настоящее время не используется.
5.Серологический метод – выявление в крови иммуноглобулинов М и G – антител к вирусу варицелла-зостер, возбудителю ветрянки. Титр антител исследуют через 7-10 дней после начала заболевания. Повторное исследование проводят через 2-3 недели. Если количество антител возросло в 4 и более раз, это подтверждает диагноз «ветряная оспа».
В спорных случаях серологический и вирусоскопический методы позволяют отличить ветрянку от других заболеваний, имеющих схожие симптомы: опоясывающего герпеса, инфекции, вызванной вирусом Коксаки, везикулезного риккетсиоза, полиморфной экссудативной эритемы.
Ветрянка: диагностика, лабораторные исследования (иммунологический метод, иммунофлюоресценция, иммуноферментативный анализ, ПЦР), как отличить ветряную оспу от краснухи — видео
Допускается лечение ветрянки у взрослых на дому. При этом важно строго соблюдать постельный режим, правила личной гигиены и рекомендации врача.
Показания к госпитализации при ветряной оспе:
- развитие осложнений;
- тяжелая форма течения болезни;
- невозможность изолировать больного.
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Противовирусные препараты | Угнетают образование ДНК, необходимых для размножения вируса ветряной оспы. | Ацикловир | Принимают внутрь, по 800 мг 4 раза в день в течение 7-10 суток. Внутривенно капельно при тяжелых формах по 5-10 мг/кг каждые 8 часов. Продолжительность лечения 5-10 дней. |
| Фамцикловир | По 500 мг внутрь 3 раза в день. Длительность приема 7-10 суток. | ||
| Валацикловир | По 1 г внутрь 3 раза в день в течение 7-10 суток. | ||
| Антигистаминные препараты | Н1-блокаторы уменьшают развитие аллергических реакций и проницаемость сосудов. Оказывают противозудное, успокаивающее и снотворное действие. | Тавегил | По 1 таблетке утром и вечером. При сильном зуде доза может быть увеличена до 4-х таблеток в сутки. |
| Хлоропирамин (Супрастин) | По 1 таблетке (25 мг) 3-4 раза в сутки. Принимают до образования корочек на всех высыпаниях. | ||
| Жаропонижающие средства | Применяют при температуре свыше 38,5°С. Препараты нормализуют температуру и уменьшают воспалительный процесс. | Панадол | Внутрь по 1 таблетке 3 раза в день после еды. |
| Ибупрофен | Внутрь по 400-600 мг 3-4 раза в день. Принимают после еды с достаточным количеством жидкости. | ||
| Антибиотики широкого спектра действия | Назначают при гнойных осложнениях и образованиях пустул. Останавливают бактериальную инфекцию и предотвращают появление оспин. | Оксациллин | Инъекционно внутримышечно по 1,0 г 4-6 раз в день 7 дней. |
| Цефазолин | Внутримышечно по 1,0 г 3 раза в день. Курс 7-10 дней. | ||
| Дезинтоксикационные средства | Растворы для внутривенного введения. Снижают концентрацию вирусных токсинов, способствуют их выведению, улучшают циркуляцию крови. Назначаются при тяжелых формах. | 5% раствор глюкозы | Внутривенно капельно по 1000-1500 мл в сутки. |
| Реополиглюкин | Внутривенно капельно по 1000 мл в сутки. | ||
| Специфический иммуноглобулин против вируса Varicella Zoster | Иммуноглобулины к вирусу Varicella Zoster, выделенные из сыворотки крови переболевшего человека. Антитела связывают возбудитель болезни, облегчая ее течение и ускоряя выздоровление. | Зостевир | Вводят внутримышечно 1 раз в день. Дозировка препарата 1,5-3 мл рассчитывается исходя из характера поражений. |
Самолечение при ветрянке недопустимо! Все лекарственные средства назначает врач.
Народные средства для лечения ветрянки не воздействуют на вирус. Они стимулируют иммунитет, повышают тонус организма и способствуют выведению токсинов. Ванны с добавлением лекарственных трав подсушивают высыпания и уменьшают зуд.
Средства для внутреннего применения:
- Сбор 1: плоды малины, анис, липовый цвет, кора ивы. Все ингредиенты измельчают и смешивают в равных пропорциях. 2 ст. л. ложки сбора заливают 0,5 литра горячей воды. Дают настояться в течение 30 мин. Принимают небольшими порциями в течение дня.
- Сбор 2: череда, календула, цветки ромашки. Смешивают в равных пропорциях. 6 ложек сбора заливают литром воды. Доводят до кипения, настаивают 30 минут. Принимают по 100 мл 4-5 раз в день.
- Раствор мумие. 10 г мумие растворяют в 100 мл воды комнатной температуры. Принимают утром, перед завтраком. Средство укрепляет иммунитет, стимулирует регенерацию кожи и оказывает антибактериальное действие.
Ванны:
- Цветки ромашки. 100 г цветков заливают 3-мя литрами воды, через 15 минут доводят до кипения, затем дают настояться 30 минут. Добавляют в воду для ванны. По желанию можно добавить 5-10 капель масла чайного дерева. Такая ванна избавляет от зуда, уменьшает вероятность гнойного воспаления кожи, успокаивает нервную систему.
- Отвар овса. 1 кг овса проваривают в 5-ти литрах воды в течение 30 мин. Такую ванну принимают для уменьшения зуда на ночь или каждые 4 часа. Каждый раз требуется готовить свежий отвар.
Ветряная оспа сопровождается высокой температурой и отравлением вирусными токсинами. У больных увеличивается затраты энергии и распад белка, угнетается функция пищеварительных желез и органов ЖКТ. Диета при ветрянке учитывает эти изменения и обеспечивает достаточное поступление энергетических веществ, воды и витаминов.
Питание больных должно быть разнообразным по составу. Пища дается в протертом и полужидком виде, особенно при поражении слизистой оболочки рта и глотки.
При ветрянке рекомендованы:
- слабые мясные и рыбные бульоны;
- котлеты и тефтели на пару;
- слизистые протертые супы;
- пюре или икра из овощей;
- кефир, йогурт и другие кисломолочные продукты;
- творог со сметаной, творожное суфле;
- взбитое яйцо или омлет на пару;
- не жесткие ягоды и фрукты, муссы, пюре и соки из них;
- соки с мякотью, некрепкий чай с лимоном или молоком, отвар шиповника.
После того, как восстановится слизистая ротовой полости и нормализуется температура, можно вернуться к обычному питанию.
До выздоровления необходимо соблюдать питьевой режим, особенно больным, принимающим ацикловир и другие противовирусные препараты. Воду можно пить в чистом виде или в виде компотов из сухофруктов и чая.
Частота развития осложнений ветрянки у взрослых в несколько раз выше, чем у детей. Последствия обнаруживаются у 30% больных и требуют применения антибиотиков.
- Бактериальная суперинфекция кожи, вызванная стрептококками и стафилококками – наиболее частое осложнение. На месте везикул формируются многочисленные фурункулы, абсцессы и флегмоны. Больные нуждаются в хирургическом лечении.
- Ветряночная пневмония – воспаление легких, вызванное вирусным поражением легочной ткани и формированием бактериальных инфильтратов. Развивается в 20-30% случаев. Характеризуется повышением температуры, кашлем, одышкой, болью в груди.
- Поражение внутренних органов. Вирус размножается в клетках внутренних органов: селезенки, поджелудочной железы, печени, легких, сердца. Характерно поражение сразу нескольких органов. На 3-5-й день болезни состояние больного значительно ухудшается, возникают сильные боли в животе. Летальность до 15%.
- Поражения центральной нервной системы. Проявляется через 21 день после начала болезни. Характеризуется поражением мозжечка, что проявляется нарушением равновесия, которое особенно заметно при смене положения тела, дрожанием конечностей, нистагмом (неконтролируемыми движениями глазных яблок). Также характерен энцефалит диффузного характера, неврологические последствия которого сохраняются длительное время. Проявления – головная боль, спутанность сознания и психические нарушения, тошнота, рвота, эпилептические припадки.
- Гепатит. Поражение печени – редкое осложнение ветрянки. Преимущественно развивается у больных с иммунодефицитом. Имеет высокую летальность.
- Люди, которые готовятся к трансплантации органов.
- Склонные к тяжелому течению ветряной оспы – геморрагические болезни, снижение иммунитета, возраст старше 50 лет.
- Пациенты из группы высокого риска заболевания. К ним относят:
- больных лейкозом;
- получающих иммуносупрессивную терапию (включая глюкокортикостероиды);
- пациентов со злокачественными опухолями;
- людей с тяжелыми хроническими патологиями – бронхиальная астма, коллагенозы, аутоиммунные заболевания, хроническая почечная недостаточность.
- Люди, которые находятся в близком контакте с пациентами из группы высокого риска заболевания – родственники, члены семьи.
- Медицинский персонал, особенно работающий в инфекционных отделениях.
- Работники дошкольных учебных заведений.
- Военнослужащие.
Вакцинация живыми вакцинами противопоказана:
- беременным;
- онкологическим больным;
- людям, страдающим СПИДом и первичными иммунодефицитными состояниями;
- получающим иммуноподавляющую терапию;
- при гиперчувствительности к компонентам вакцины и неомицину.
Для прививок от ветрянки взрослым используют специфический иммуноглобулин и живую вакцину.
Активная иммунизация против ветряной оспы – введение вакцины на основе живого ослабленного вируса Varicella Zoster. Обработанный специальным образом возбудитель вызывает легкую бессимптомную форму ветрянки. После этого происходит выработка специфических иммуноглобулинов, которые остаются в крови, обеспечивая длительный иммунитет.
- Окавакс – вакцина против ветрянки японского производства. Вводят однократно подкожно в дельтовидную мышцу. Препарат разрешен детям с 12-ти месячного возраста и взрослым. Подходит для экстренной профилактики в первые 72 часа после контакта с больным.
- Варилрикс – вакцина бельгийского производства. Препарат вводят подкожно в дельтовидную мышцу. Взрослым вакцину вводят 2-кратно: первую дозу в назначенный день, а вторую через 4-6 недель. Разрешен взрослым и детям с 9-месячного возраста. Подходит для экстренной профилактики в течение первых 96 часов после контакта.
Пассивная иммунизация против ветряной оспы – введение донорских антител против возбудителя ветрянки. Их получают с плазмы крови реконвалесцента (переболевшего ветрянкой). Антитела (IgG) нейтрализуют вирус, который уже присутствует в организме. Препарат не содержит самого вируса и не обеспечивает длительный иммунитет, в отличие от живых вакцин.
- Зостевир – препарат, содержащий иммуноглобулин против вируса ветряной оспы. Иммуноглобулин против вируса Varicella Zoster может использоваться для лечения и экстренной профилактики после контакта с больным. Разрешен для применения с первого дня жизни, а также беременным женщинам и кормящим матерям.
Определить наличие иммунитета к ветряной оспе помогает анализ крови на обнаружение антител к вирусу Варицелла-Зостер. Результата придется ожидать 6 дней. Положительный результат анализа говорит о том, что у человека уже есть иммунитет против ветряной оспы, и он не нуждается в прививке.
Повторная ветрянка у взрослых возможна, особенно у людей с ослабленным иммунитетом. Как правило, повторное заболевание протекает в более легкой форме.
Повторная ветрянка возникает у некоторых категорий:
- У людей с ослабленным иммунитетом. Такое состояние может возникнуть при длительном приеме антибиотиков, кортикостероидов, иммунодепрессантов;
- Прошедших курсы химиотерапии;
- Перенесших тяжелые эмоциональные потрясения;
- У людей с заболеваниями органов пищеварения и глубокими нарушениями питания.
Иногда повторной ветрянкой у взрослых называют опоясывающий лишай. Это заболевание вызывается вирусом, который остался в спинномозговых узлах после первого заражения ветряной оспой.
В редких случаях возможна ветрянка без температуры. Это так называемая стертая или абортивная форма.
Симптомы стертой формы:
- Легкое недомогание – слабость, снижение аппетита;
- Единичные элементы сыпи – несколько красных пятен и узелков, которые обычно не превращаются в пузырьки.
Причины ветрянки без температуры:
- Ослабленный иммунитет. Вирусы и продукты их распада не вызывают адекватный иммунный ответ.
- Ветрянка, перенесенная в раннем возрасте (до года). В таком случае ветрянка у взрослого человека считается повторной. В его крови присутствует незначительное количество антител, которые не дают вирусу активно размножаться и вызвать лихорадку.
- Прием препаратов, снижающих температуру. При первых симптомах ухудшения состояния многие занимаются самолечением и принимают препараты, содержащие парацетамол. Таким образом, они сбивают температуру, и картина болезни искажается.
Длительность неосложненной ветрянки у взрослых 9 дней с момента появления первых признаков. После этого врач может закрыть больничный лист.
На практике у 90% больных болезнь длится 10-14 дней:
- продромальный период (без сыпи) – 2-3 дня;
- период появления новых высыпаний – 3-4 дня;
- период образования корочек – 5 дней (с момента появления последних высыпаний).
Только после того, как последняя везикула покрылась корочкой, больной считается не заразным. Кожа полностью очистится от корочек через 2-4 недели.

Шрамы появляются, когда в пузырек попадают бактерии и развивается гнойное воспаление. В этом случае происходит расплавление глубоких слоев кожи. После отпадания корочки под ней обнаруживается углубление с неровными краями – оспина. В дальнейшем «ямка» остается, но выравнивается по цвету с окружающей кожей.
Как предотвратить появление шрамов после ветрянки?
- Соблюдение правил гигиены – регулярная смена белья, душ;
- Обработка сыпи антисептиками – зеленкой, фукорцином;
- Назначение антибиотиков широкого спектра при появлении первых пустул.
Что делать, если появились шрамы после ветрянки?
- Мази и гели для лечения рубцов. 2-3 раза в сутки втирают в рубец небольшое количество геля. При застарелых шрамах гель наносят под повязку на ночь. Курс лечения может занять от 1-го месяца до года. Для лечения используются:
- Контрактубекс;
- Альдара;
- Дерматикс;
- Келофибраза;
- Скаргуард.
- Введение под кожу коллагена. Вещество заполняет дефект кожи и стимулирует образование соединительных волокон.
- Химическийпилингс использованием фенола. Под воздействием агрессивных химических веществ удаляется ороговевший слой эпидермиса и дермы. После восстановления эпидермиса (занимает до 2-х недель) кожа приобретает гладкость.
- Лазерная шлифовка кожи. Сфокусированный лазерный луч проникает в поверхностные слои дермы и нагревает их, выпаривая воду. После регенерации клеток кожи ее поверхность выравнивается. Внимание: лечение углекислотным лазером может вызвать появление гипертрофического келоидного рубца, возвышающегося над кожей. Поэтому используется эрбиевый или карбондиоксидный лазер.
- Микродермабразия – механическая шлифовка кожи частицами твердого вещества (алмаза). В результате микротравм активизируется выработка коллагена. Процедура позволяет выровнять рельеф кожи и сделать рубцы менее заметными.
Автор: Исаева А.Д. Практикующий врач 2-й категории
источник