Вирус Varicella Zoster может поражать не только кожные покровы, но и слизистые оболочки, включая глаза. Ветрянка на глазах называется ветряночным конъюнктивитом. Данное заболевание может распространяться воздушно-капельным путем или при тесном контакте с больным человеком. Ветряная оспа характерна для деток дошкольного возраста и является инфекционным заболеванием. Если речь идет о высыпаниях на кожном покрове, то, как правило, с лечением не возникает никаких проблем, если же ранки появляются на слизистой оболочке глаза, то такие проявления заболевания требуют серьезного лечения.
Примерно 80 % всего населения планеты успевает переболеть ветряной оспой в детском возрасте, именно тогда, когда оно легче всего переносится. Помимо контактного и воздушно-капельного пути, бывают случаи, когда болезнь проникает в детский организм через плаценту, от матери к ребенку. Но все же поражение слизистой оболочки глаз возникает очень редко.
Как правило, ветрянка на глазах проявляется лишь на одном глазе, и процесс появления пузырьков сопровождается характерными признаками:
- наблюдается небольшое покраснение поверхности глаза;
- чуть позднее начинают обильно выделяться слезы;
- затем начинается зуд, даже может появляться боль;
- начинается отек века и появляется прозрачная сыпь.
Через какое-то время на пораженном глазе наблюдается светобоязнь. Клиническая картина может быть представлена и другими симптомами.
Сыпь при ветрянке на глазах может появляться не на самой слизистой оболочке глаза, но и вокруг, на веке. Такие высыпания обычно очень быстро проходят, не оставляя никаких следов.
Главное, не спутать ветряночный конъюнктивит с другими патологиями глаз. В частности, при ветряной оспе высыпания появляются не только на глазах, они наблюдаются по всему телу. Часто начало болезни сопровождается повышением температуры тела из-за интоксикации организма. Высыпаний обычно нет на стопах и ладонях.
Ветрянка на глазу у ребенка часто сопровождается высыпаниями на других слизистых оболочках, в частности во рту и на половых органах. Может наблюдаться отсутствие аппетита и общий упадок сил.
Инфекционные пузырьки на глазах при ветряной оспе появляются волнообразно. В таких ситуациях очень опасно присоединение других инфекций, которые могут привести к помутнению роговицы.
Пузырьки на слизистой оболочке глаз обычно не имеют гноя внутри и полностью прозрачные. Однако ветрянка в таком месте все же может привести к снижению остроты зрения. Запущенная форма заболевания может стать причиной образования язвочек и эрозий. В таких ситуациях больного мучают сильные рези в глазах и чувство жжения.
Как правило, никаких проблем с постановкой диагноза при ветряной оспе не возникает. Диагноз может быть поставлен на основе осмотра. В ряде случаев может потребоваться сбор биологического материала, который отдается на серологическое или вирусологическое исследование. Данные анализы требуются для постановки диагноза на все 100 %.
Естественно, что родители сразу же пугаются, если видят у своего ребенка ветрянку на глазу. Что делать в такой ситуации и чем лечить малыша?
Лечение ветряной оспы имеет симптоматический характер, то есть целиком направлено на уменьшение интенсивности проявления симптомов. Для понижения температуры тела используются жаропонижающие препараты, это может быть «Ибупрофен» или «Парацетамол». Зуд на кожном покрове хорошо снимается препаратами «Супрастин» и «Тавегил».
Основной упор при ветрянке на слизистой глаза делается на обработке сыпи. Хорошо себя зарекомендовал препарат «Ацикловир». В частности, он хорошо справляется с вирусами герпеса. Выпускается в виде таблеток и мазей. «Ацикловир» может использоваться для обработки не только глаз, но и для папул, которые появились на теле.
Также врач может назначить мазь «Инфагель» или «Зовиракс».
Для лечения могут использоваться капли «Офтальмоферон». Они имеют сложный состав и иммуномодулирующее действие.
Чтобы не допустить воспаления конъюнктивы, могут назначаться «Альбуцид» и «Ципрофлоксацин» — это антибактериальные средства.
При поражении большой области глаза папулами параллельно с местной терапией назначаются противовирусные таблетки.
Ветрянка на глазу у ребенка — чем лечить еще? Часто назначают препарат «Актипол». Это средство ускоряет процесс регенерации клеток эпителия глаз.
На сегодняшний день существует множество мазей и капель, которые доказывают свою эффективность в борьбе с вирусом уже не один год. Для лечения подойдет теброфеновая мазь, «Флореналь» и «Бонафтон», но все же назначить курс лечения должен врач.
Если ветрянка на глазу у ребенка, чем обработать? После назначения препаратов следует придерживаться некоторых правил при проведении процедур:
- Перед процедурой лучше всего промыть глазки малышу раствором «Фурацилина». Для промывки используется 200 мл воды, в которой разводится 1 таблетка препарата. Воду рекомендуется прокипятить. После разведения ватный тампон смачивается в растворе и аккуратно протирается слизистая оболочка, веки и область вокруг глаз.
- После обработки «Фурацилином» глаза необходимо промокнуть сухой и чистой салфеткой, чтобы убрать всю влагу.
- Капли или мази, которые назначил врач, наносятся исключительно на нижнее веко.
В курс лечения могут быть включены антибактериальные средства только в том случае, если появились серые или желтые вязкие выделения.
Самое страшное осложнение при ветрянке на глазах – присоединение бактерий, при которых формируются везикулы. В таком состоянии больной ощущает сильный зуд. В дальнейшем роговица глаза может мутнеть, с последующей утратой остроты зрения.
Если вирус проникнет в роговицу глаза, то велика вероятность появления слепоты. Опасность этого осложнения еще в том, что выявить, проник ли вирус в роговицу, можно только после того, как он туда действительно попадет.
Но есть и хорошая новость. Большая часть осложнений, возникающих на фоне ветряной оспы, отнесена к обратимым изменениям и полностью исчезает спустя пару недель после выздоровления.
Если речь идет о маленьком ребенке, то родители должны неукоснительно соблюдать все правила гигиены. Места поражения ветрянкой должны постоянно обрабатываться, включая слизистую оболочку глаза.
Чаще всего папулы появляются на глазах, когда ребенок расчесывает ранки на теле и тут же чешет глаза грязными руками. Даже если кажется, что внешне они чистые, вирус может находиться под ногтями.
Чем обработать ветрянку на глазу? Можно использовать настойку из березовых листьев. Для ее приготовления потребуется 2 столовые ложки сырья, которые заливаются 200-250 мл кипятка. Смесь следует настоять на протяжении 1,5 часа. После этого можно смочить ватный тампон в настойке и приложить к глазу на несколько минут. Листья березы хорошо снимают чувство зуда на глазах.
Для предотвращения попадания вируса в глаза, когда малыш уже заболел, можно использовать антисептик «Стериллиум гель» и протирать им регулярно ручки ребенка.
Наряду с использованием антисептиков не нужно забывать о том, что организму следует помочь в борьбе с вирусом. Малыш должен много пить и меньше есть. Его необходимо выводить регулярно на свежий воздух и заниматься любым отвлекающим занятием, чтобы он не расчесывал высыпания.
Для поддержания иммунитета рекомендуется делать травяные настойки. Это может быть состав из мелиссы, календулы и ромашки. Ингредиенты смешивают в равных пропорциях и одну столовую ложку заливают одним стаканом кипятка, настаивают примерно 15 минут и дают пить ребенку.
Можно делать чай из плодов черной смородины и черники, в них огромное количество витамина С, который позволяет быстрее справиться с заболеванием. Можно делать смесь из лимона и меда, которые тоже смешивают в равных частях и разводят кипятком. Такое средство можно давать три раза в день.
Для ванночек можно использовать ячмень. Для приготовления потребуется 1 стакан ячменя, который заваривается в 5 литрах воды. После чего процеживается и добавляется в ванну. Ячмень обладает успокаивающими свойствами, снимает ощущение зуда.
Для купания также подойдут цветки календулы, которые обладают антибактериальными свойствами. В одном литре кипятка разводят 60 грамм цветков и добавляют в ванночку. Помните, что во время ветряной оспы ванночки не должны быть длительными, не более 15 минут. Однако их может быть несколько на протяжении всего дня.
источник
В редких случаях проявляется ветрянка на глазах, что является осложнением патологического процесса. При отклонении у детей и взрослых может фиксироваться высыпание на глазном яблоке, радужке, вокруг зрительного органа, вследствие чего веки становятся красные и отекают. На фоне недуга происходит поражение кровеносных сосудов и нервных волокон, что негативно сказывается на зрительной функции. Поэтому при проявлении ветрянки не стоит затягивать с визитом к офтальмологу, чтобы предупредить опасные последствия.
ВАЖНО ЗНАТЬ! Даже «запущенное» зрение можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Юрий Астахов читать рекомендацию.
Патологические высыпания, наблюдающиеся по всему телу, в том числе на веке и глазах ребенка и взрослого, связаны с активностью вируса герпеса 3 типа.
При ветрянке редко повреждаются и опухают участки возле глаз. Подобное состояние относится к осложнениям и проявляется при воздействии некоторых негативных факторов. Преимущественно при недуге заражается и болит одно глазное яблоко, реже патогенные микроорганизмы затрагивают сразу оба зрительных органа. Заразиться вирусом герпеса, вызывающим ветрянку в области глаз, возможно воздушно-капельным путем. Также часто патология передается во время беременности от женщины к плоду. Долгое время патогенные микроорганизмы никак не проявляются, не вызывая у пациента тревоги. Опухший участок около глаза во время ветрянки связан с ослабленными защитными функциями иммунной системы, а также ветрянка внутри глазного яблока прогрессирует при несвоевременном и неправильном лечении недуга.
Если проявилась ветрянка на слизистой глаза у ребенка либо взрослого, то присутствует ярко выраженная симптоматика. Сперва больной замечает, что зрительные органы немного покраснели и воспалились. Вскоре красный участок покрывается патологическими пятнами, которые имеют круглую форму и плоские. В дальнейшем образуется пузырек, наполненный внутри жидким экссудатом. Если последний не повреждать, то через пару дней он покрывается корочкой, которая вскоре самостоятельно отпадает. При ветрянке пациент чаще всего замечается, что покрылся высыпаниями и покраснел один зрительный орган, реже патологический процесс поражает сразу оба глазных яблока. На фоне заболевания у человека сильно болят глаза и возникают другие патологические симптомы:
- краснота глазного яблока;
- сильные зудящие ощущения;
- слезотечение;
- боязнь яркого света;
- помутнение роговой оболочки;
- затруднительное зрение.
Вернуться к оглавлению
Если сильно опух глаз и проявилась ветряная сыпь в области глаза, то не стоит затягивать с визитом к офтальмологу. Порой специалисту достаточно сбора анамнеза и визуального осмотра пораженного участка. Доктор выясняет, контактировал ли больной с инфицированными людьми. Если врач затрудняется поставить диагноз и сомневается, что это ветрянка, то необходимо делать лабораторное исследование крови. При диагностике проводится вирусология посредством полимеразной цепной реакции, что позволяет определить ДНК клеточного паразита и выяснить его типа. Также важен серологический анализ, определяющий наличие антител в кровяной плазме пациента. После этих диагностических процедур доктор подберет необходимое лечение.
Если при ветрянке опухли и сильно болят глаза, то необходимо срочно начинать терапевтические процедуры, предупреждающие развитие осложнений. Больному необходимо несколько раз в сутки обрабатывать поврежденные области с помощью специальных растворов. Когда покраснело глазное яблоко, то требуется комплексный подход, который поможет ускорить патологический процесс, устранить зуд, жжение и другие неприятные симптомы. Лечить ветрянку в области глаза возможно лекарствами, представленными в таблице.
Чтобы добиться максимально положительного результата, необходимо правильно обработать поврежденный глаз. Сперва его протирают при помощи «Фурацилина», смачивая ватный диск и аккуратно промывая слизистую оболочку и веко. После обработки промакивают глаз хлопчатобумажной салфеткой, чтобы устранить лишнюю влагу. Лишь после этих манипуляций можно мазать мазь либо закапывать капли.
При большом распространении ветрянки в районе зрительных органов местное лечение дополняется системным с использованием пероральных препаратов.
Народные средства направлены на устранение неприятной симптоматики, в частности, зуда, возникающего на глазах. При патологической сыпи природные компоненты обязательно согласовываются с доктором, чтобы не усугубить течение болезни. Лечение можно выполнять при помощи меда, который смешивают с лимоном и употребляют перорально трижды в сутки по 1 ст. л. На больной участок кожи рекомендуется мазать смешанные бергамотовые и оливковые масла. Если проявилась ветрянка в глазу, то полезно готовить лекарственную смесь для внутреннего использования. В ее состав включены такие полезные растения:
Чтобы избежать распространения ветрянки на область глаз, необходимо соблюдать некоторые профилактические рекомендации. Особенно важно соблюдать правила личной гигиены. Подобный патологический процесс является осложненной формой болезни, поэтому требуется начинать лечение патологии на раннем этапе развития. Для предупреждения распространения вируса необходимо тщательно мыть руки с антисептическими средствами после обработки высыпаний. Не менее важно побольше бывать на свежем воздухе и укреплять иммунную систему посредством правильного питания.
источник
Ветрянка на глазах очень часто вызывает у родителей малышей панику. И это не напрасно. Ведь в процессе воспаления глаза может происходить увеличение сосудов и раздражение нервных окончаний, помутнение роговицы, что, в свою очередь, приводит к значительной потере зрения. Такой вид глазного воспаления происходит в результате поражения вирусной инфекцией.
Большими страданиями это заболевание выражается для маленьких детей и их родителей. При верном и незапущенном лечении заболевание быстро проходит, а правильная профилактика данного недуга помогает забыть о нем навсегда.
Возбудителем ветряной оспы (ветрянки) является герпес-вирус. Среди явных симптомов данного заболевания хорошо заметна сыпь, которая в самом начале развития недуга появляется на теле, а затем постепенно переходит на слизистую век. Такое проявление ветрянки на глазу называется герпетический вирусный конъюнктивит, при котором может быть поражен только один глаз. Воспалительный процесс при данном проявлении ветряной оспы вялотекущий, с характерной симптоматикой. При герпес-вирусном конъюнктивите характерно следующее:
- поражается только один глаз;
- воспалительный процесс медленный;
- сопровождается сильным зудом на пузырьках вокруг глаз и на веке;
- у больного наблюдается светобоязнь и слезоточивость;
- воспаление сопровождается покраснением;
- иногда могут появляться гнойные выделения из глаз.

Опасным моментом в течении данного недуга является присоединение бактериальной микрофлоры к слизистым выделениям из глаз. Это способствует уже гнойным выделениям, когда к основному возбудителю болезни присоединяются микробы.
При фолликулярной форме на слизистой образуются фолликулы, а если воспалительный процесс усиливается, то появляются язвочки и эрозии. При герпес-вирусном типе может развиваться древовидный кератит — поражение роговицы глаз, для которого характерно покраснение и ощущение рези или жжения в середине.
Данный вид вирусного конъюнктивита диагностируется при помощи тщательных серологических исследований, цитологических и вирусологических обследований пораженных участков глаз. Поэтому при назначении терапии врач руководствуется точной картиной заболевания, основанной на результатах обследования.
При возникновении воспалительного процесса глаз на фоне такого вирусного заболевания, как ветрянка, проводится лечение основного недуга.

Основной акцент делается на применение антивирусных, противомикробных и антибактерицидных препаратов, которые способны снять основной очаг поражения и снизить вероятность осложнений при заболевании.
Универсальным препаратом при любой форме данного воспаления является Альбуцид. Кроме того, хорошо зарекомендовавшим эффективным средством считаются противовирусные глазные капли с интерфероном Офтальмоферон, обладающие противовоспалительным, противовирусным и иммуномодулирующим свойством. По мере выздоровления закапывание с 8 раз в день снижают до 3.
Противовирусные капли Полудан — это интерферонсодержащее средство для лечения герпетических инфекций глаз. Препарат Актипол является сильнейшим антиоксидантом, оказывающим регенерирующее действие на ткани и слизистые. Он очень популярен в лечении вирусных глазных инфекций.
По поводу всех противовирусных препаратов, которые рекомендованы современной фармакологией, следует консультироваться у врача.
Перед тем как лечить ребенка при помощи мазей, следует промывать ему глаза настоем ромашки или шалфея, а уже на очищенное место накладывать мазь.

В зависимости от того, какой эффект от применения лекарственных препаратов получает больной, врач может назначить усиленную терапию с применением антибиотиков. В случае присоединения инфекции назначают Тетрациклиновую или Эритромициновую мазь, в основу которых входят антибиотики.
Для того чтобы лечение было направлено в нужное русло — ведь глаза являются особо нежным органом у ребенка, следует обязательно проконсультироваться с детским окулистом.
Конечно, не следует забывать об условиях, в которых находится ребенок во время болезни. Он должен содержаться в чистом, хорошо проветриваемом помещении. Когда ребенок болеет ветрянкой, сопровождающейся воспалительными процессами в организме, он становится вялым, капризным. Вместе с медикаментозными средствами лечения следует давать малышу и укрепляющие витаминизированные чаи.
Чтобы предотвратить возникновение герпес-вирусного конъюнктивита, родителям детей, особенно тех, которые еще не переболели ветряной оспой, следует исключить полностью контакты с детьми, у которых налицо признаки данной болезни.
Во избежание воспалительных процессов на глазах следует с детства прививать детям чистоплотность. Их нужно научить соблюдать правила личной гигиены, следить за порядком и чистотой своих игрушек, постоянно мыть руки, особенно после контакта с другими детьми, посещения туалета или общения с животными.
Чтобы победить болезнь, нужно укреплять иммунитет, усиливать защитные свойства организма, а для этого следует хорошо и правильно питаться: есть фрукты, овощи, продукты, богатые витаминами и полезными веществами.
Большое внимание стоит уделять родителям и гулянью с малышом на свежем воздухе. Ежедневные прогулки должны быть не менее двух часов.

Столовую ложку смеси, в состав которой входит мелисса, ромашка, базилик, календула, заваривают 1 стаканом кипятка. Помещают в термос и настаивают 15 минут, процеживают. Пьют по 0,5 стакана утром и вечером за 20 минут до приема пищи. Проверенным средством при ветрянке являются ягоды черники или сок из нее, которые содержат противовирусный компонент от возбудителя этого заболевания.
Хорошим лекарем при данном недуге считается мед. Смешать сок одного лимона и равную часть меда. Давать деткам по 1 ст. ложке три раза в день. Смешать бергамотовое и оливковое масла в равных пропорциях. Можно этим составом протирать пораженную кожу или принимать с ним ванны, добавив 10 капель на 10 литров воды. Средство прекрасно снимает зуд.
Хорошим средством против зуда при ветряной оспе признан ячмень. Один стакан ячменя варят в 5 литрах воды, процеживают и протирают зудящее тело. Календулу в количестве 60 граммов заваривают в 1 литре воды. Процеживают и добавляют в ванну больному ребенку, которого купают в течение 15 минут.
Поможет при глазном воспалении настой березового листа. Взять 2 ст. ложки листьев, залить 1 стаканом кипятка, настоять полтора часа и протирать места высыпаний. Для глаз взять кусочек ваты, смочить в теплом настое и держать несколько минут на больном глазу.
Покраснение глаз представляет собой сильное расширение сосудов склеры. Вследствие выраженного расширения сосудов их стенка истончается, и человек видит кровь. А поскольку кровь окрашена в красный цвет, то и глаз кажется покрасневшим. Склера и слизистая оболочка глаза обильно кровоснабжается, то есть, в зрительном анализаторе имеется очень большое количество кровеносных сосудов. И расширение сосудов даже в каком-либо одном отделе или участке органа зрения способно спровоцировать появления такого признака, как покраснение глаз.
В зависимости от того, в какой части и в каком объеме оказались расширены кровеносные сосуды, краснота может охватывать различные участки глаза, например, всю склеру, только углы и т.д. Также довольно часто краснеет кожа вокруг глаз, что связано с тем же самым механизмом расширения сосудов и мощным притоком крови.
Усиление кровоснабжения глаза, а, следовательно, и его покраснение, может развиваться при застое крови, при воспалении, при воздействии каких-либо аллергенных или раздражающих факторов. Кроме того, покраснение глаз может быть спровоцировано некоторыми заболеваниями внутренних органов, например, гипертоническими кризами, повышенным внутричерепным давлением и т.д. Также сосуды расширяются и глаза краснеют при сильной физической нагрузке, когда приходится выдерживать мощные напряженные усилия, например, при родах или подъеме тяжелых предметов. Следовательно, покраснение глаза может быть обусловлено любыми факторами, которые способны провоцировать воспаление, раздражение, застой крови, аллергическую реакцию непосредственно со стороны различных структур органа зрения или мощное физическое усилие всего организма. Это означает, что покраснение может быть связано с заболеваниями глаз, с патологиями других органов или систем или сильной физической нагрузкой.
Всю совокупность причин покраснения глаз в зависимости от их вида и характера можно разделить на следующие большие группы:
1. Физические и химические факторы окружающей среды;
2. Физиологические причины;
3. Патологии глаз;
4. Патологии других органов и систем.
Физические и химические факторы окружающей среды могут оказывать раздражающее, отравляющее и аллергическое воздействие на глаз, провоцируя его покраснение. Если данные факторы устранить, то краснота глаз пройдет, не оставив каких-либо осложнений.
Физиологическими причинами покраснения глаз являются различные факторы, способные расширять сосуды и увеличивать приток крови к органу зрения, но не провоцирующие какого-либо патологического процесса. Данные физиологические факторы (например, тяжелая мышечная работа, перенапряжение глаз и т.д.) вызывают временное покраснение глаза, которое полностью проходит через некоторое время после прекращения воздействия причины.
Многие патологические состояния глаз сопровождаются его покраснением. Именно поэтому при появлении красноты врачи, в первую очередь, подозревают какое-либо заболевание глаз.
Поскольку орган зрения тесно связан со многими органами и системами, то и некоторые заболевания могут провоцировать покраснение глаз. Обычно данный симптом развивается на фоне каких-либо заболеваний органов и систем, при которых повышается давление, увеличивается вязкость и свертываемость крови, а также поражается соединительная ткань. Рассмотрим каждую группу причинных факторов покраснения глаз по-отдельности.
Тусклое или яркое освещение вызывает покраснение глаз за счет сосудистой реакции, которая проходит очень быстро – буквально в течение 15 – 30 минут после нормализации освещенности.
Покраснение, возникшее при попадании в глаза каких-либо инородных предметов, проходит после извлечения данных соринок. Скорость нормализации внешнего вида глаза зависит от того, насколько сильно оказались травмированы структуры зрительного анализатора инородным предметом.
Краснота, спровоцированная дымом, смогом, загрязнителями или химическими реагентами, может проходить достаточно долго, поскольку при этом в глазу развивается патологическая реакция в форме воспалительного процесса и повреждаются ткани зрительного анализатора. Скорость исчезновения красноты определяется выраженностью спровоцированного воспалительного процесса и объемом повреждения тканей. При длительном воздействии химических раздражителей ткани глаза могут сильно повреждаться, что спровоцирует тяжелое заболевание органа зрения в будущем.
Травматическое повреждение глаза всегда сопровождается его покраснением. Причем выраженность покраснения коррелирует и зависит от степени тяжести нанесенного повреждения. Чем сильнее травма, тем выраженнее краснота глаза. Травма глаза может представлять собой удар рукой, ножом, палкой или любым другим предметом в область зрительного органа.
При попадании в глаза жидкости или паров какого-либо химического вещества врачи говорят о химической травме. В этом случае, как правило, происходит химический ожог глаза, что вызывает воспалительную реакцию, всегда сопровождающуюся выраженным покраснением.
Хроническое и частое воздействие физических и химических повреждающих факторов может провоцировать постепенное развитие заболеваний глаза с периодическими эпизодами выраженного покраснения.
Физиологическими считаются факторы, которые вызывают функциональные расстройства в системе нормальной и сбалансированной работы глаза, вследствие чего происходит расширение кровеносных сосудов и развивается покраснение зрительного органа. Это означает, что после устранения физиологического фактора происходит нормализация окраски глаза, то есть, краснота проходит полностью. Каких-либо осложнений или последствий краснота, вызванная физиологическими причинами, не провоцирует.
Еще одной отличительной чертой физиологических причин покраснения глаза от патологических является отсутствие воспалительного процесса. То есть, краснота, вызванная физиологической причиной, не сочетается с воспалением. А любая краснота глаз, вызванная патологическими причинами, всегда сочетается с той или иной выраженностью воспалительного процесса. Это означает, что физиологическое покраснение глаз не требует специального лечения, и проходит самостоятельно. При желании или наличии возможности может использовать различные глазные капли и витаминные комплексы, которые снимают усталость и улучшают функционирование глаза.
К физиологическим причинам покраснения глаза относят следующие факторы:
- Усталость глаз после напряженной работы;
- Усталость глаз на фоне психического перенапряжения;
- Усталость глаз на фоне длительного отсутствия сна или при его недостатке;
- Раздражение глаз;
- Раздражение глаз контактными линзами или неправильно подобранными очками;
- Прием алкоголя;
- Сильные физические нагрузки;
- Длительный плач;
- Сильный или продолжительный кашель или чихание.

Перенапряжение психических и нервных сил очень мощно сказывается на работе глаза. Доказано, что любое нервное или психическое напряжение вызывает выраженную усталость глаза, его покраснение и ухудшение зрения. Также необходимо помнить, что любое напряжение вызывает повышение артериального, внутричерепного и внутриглазного давления, что и провоцирует выраженное покраснение глаз. Если напряжение длится долго, то покраснение может стать постоянным, а снижение зрения может – прогрессирующим и ведущим к миопии. То же самое можно отнести и к длительному отсутствию сна, на фоне которого они устают, вследствие чего приток крови к глазам усиливается, они краснеют, четкость зрения уменьшается и т.д.
Раздражение глаза происходит следующим образом – на поверхность слизистой оболочки попадает какой-либо предмет или объект, который вызывает выраженную реакцию со стороны рецепторного аппарата, поскольку воспринимается в качестве потенциальной опасности. Данная рецепторная реакция приводит к рефлекторному расширению кровеносных сосудов и усиленному притоку крови к ним, что и воспринимается, как покрасневшие глаза. Раздражение глаза может происходить под влиянием любых факторов, например, пена от мыла или шампуня, косметика, холодный ветер, песок, пыль, излучение от каких-либо приборов и т.д. У женщин чаще всего глаза раздражаются и краснеют из-за попадания различных косметических средств.
Контактные линзы могут вызывать раздражение и, следовательно, покраснение глаз при длительном ношении, при неправильном уходе за ними, при попадании под них косметических средств и т.д. Очень часто люди сталкиваются с покраснением глаза после ночи, проведенной в контактных линзах. Неправильно подобранные очки вынуждают глаза сильно напрягаться, вследствие чего они краснеют.
При ношении контактных линз хорошо себя зарекомендовали глазные капли Катионорм. Это инновационные капли-слезозаменитель на основе наноэмульсии, которая быстро распространяется по поверхности глаза, восстанавливая все три слоя слезной пленки, надолго устраняя выраженный, интенсивный дискомфорт и покраснение глаз, появляющиеся в течение всего дня, даже с утра. Катионорм можно закапывать непосредсвенно на контактные линзы. Дополнить его можно средством Офтагель — это глазной гель с карбомером в максимальной концентрации, который длительно увлажняет глазную поверхность. Его можно закапывать однократно на ночь, когда линзы уже сняты.
Прием алкоголя вызывает выраженное расширение всех кровеносных сосудов, вследствие чего они становятся хорошо видимыми, что воспринимается именно как покрасневшие глаза.
Любые мощные физические нагрузки, при которых происходит напряжение мышечного аппарата тела, провоцируют приток крови к глазам и, соответственно, их покраснение. Причем чаще всего глаза краснеют при коротких по продолжительности, но очень сильных физических нагрузках, таких, как например тужение во время родов, подъем тяжестей, резкий рывок и т.д. Однако и умеренные, но длительные физические нагрузки на пределе возможностей человеческого организма, также спровоцируют покраснение глаз. После исчезновения физической нагрузки глаза останутся красными несколько дней, поскольку сосуды сильно расширились и не сразу сузятся до нормального, привычного диаметра.

Как видно из списка, заболеваний глаз, которые сопровождаются его покраснением, очень много. Поэтому покраснение глаза может сигнализировать о широком спектре различных патологических состояний. Однако каждое заболевание глаза, помимо красноты, проявляется другими симптомами и объективными клиническими данными, которые и позволяют производить диагностику. Как правило, покраснение глаз связано с воспалительными заболеваниями, причем наиболее часто конъюнктивитами. Невоспалительные заболевания относительно редки в структуре общей частоты встречаемости красноты глаз.

- Тошнота или рвота;
- Головная боль;
- Снижение остроты зрения;
- Боль в глазах;
- Выделения из глаза любого характера;
- Светобоязнь.
Покраснение глаз может быть вызвано не только заболеваниями различных структур глаза, но и некоторых других органов и систем. Покраснение глаза на фоне заболеваний других органов связано с воздействием на тонус сосудов и свертываемость крови.
Итак, покраснение глаза может свидетельствовать о следующих системных заболеваниях внутренних органов и систем:
- Низкая свертываемость крови;
- Гипертоническая болезнь;
- Любые аллергические заболевания (астма, аллергический ринит, поллиноз, конъюнктивит, сенная лихорадка и т.д.);
- Длительная интоксикация организма (алкоголизм, токсикоз беременных женщин, табакокурение);
- Воздействие ионизирующего или радиоактивного излучения;
- Хронические заболевания, связанные с нарушением оттока крови из орбиты глаза (например, каротидно-венозное соустье, эндокринная офтальмопатия, опухоли орбиты);
- Анкилозирующий спондилоартрит;
- Артриты (псориатический, реактивный, ревматоидный);
- Синдром Бехчета;
- Воспаление различных отделов кишечника;
- Рецидивирующий полихондрит (воспаление нескольких хрящей);
- Саркоидоз;
- Синдром Шегрена;
- Гранулематоз Вегенера;
- Сахарный диабет;
- Передозировка лекарственных препаратов, способных в качестве основного или побочного эффекта уменьшать свертываемость крови, например, Аспирина, Варфарина, Тромбостопа и т.д.
Вышеперечисленные заболевания способны провоцировать покраснение глаз, которое держится очень долго, но не связано с воспалительным процессом. При всех данных заболеваниях краснота спровоцирована различными нарушениями целостности стенки сосудов, повышенным давлением и изменением сбалансированного кровотока.
Очень часто дети в начальной школе страдают от синдрома сухого глаза, что связано с особенностями организации учебного процесса, когда ребенок вынужден напрягать зрение подолгу, рисуя, читая и выводя буквы. В результате перенапряжения происходит блокировка выделения слез, что и вызывает недостаточную смачиваемость и сухость глаза.
Попадание любых веществ в глаза (например, мела, пыли от бумаги тетрадей и т.д.) может спровоцировать раздражение и аллергическую реакцию, которая сопровождается зудом и слезотечением.
Очень часто простуда, ОРЗ, ОРВИ, инфекции дыхательных и ЛОР-органов сопровождаются покраснением глаз и слезотечением. В этом случае у ребенка развивается конъюнктивит из-за попадания инфекции на поверхность слизистой оболочки глаза через носослезный канал. Поскольку у детей носослезный канал довольно широкий, то и патогенные микробы из носовой и ротовой полости, а также горла могут легко проникать в глаза и провоцировать воспалительный процесс, всегда сопровождающийся покраснением. Поэтому у детей очень часто простуды сопровождаются покраснением глаз.
Кроме того, из-за склонности детей постоянно трогать, тереть или чесать глаза в них постоянно попадают различные предметы, которые раздражают слизистую оболочку, вызывая покраснение, боль и чувство жжения или рези. После удаления соринки из глаза, но еще некоторое время останется красным.
Другие причины, такие как заболевания роговицы, сосудистой оболочки, склеры и прочих тканей глаза, у детей встречаются очень редко. В основном тяжелые воспалительные поражения глаз у детей, связанные с его покраснением, вызываются травмами или инфекциями.
У детей старше года необходимо обязательно обращаться к врачу, если покраснение глаза сочетается со следующими симптомами:
- Тошнота или рвота;
- Головная боль;
- Ухудшение зрения;
- Боль в глазах;
- Выделения из глаза любого характера;
- Светобоязнь.

Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
Ребенок (2года 8 мес) болеет ветрянкой. Лечимся, пузырьки подсыхают. Но сегодня опух один глаз, покраснел, появилась на радужной оболочке белая точка. Что делать?
опубликовано 26/09/2008 15:59
обновлено 15/03/2017
— Болезни, обследования
Вирус ветряной оспы, который представляет собой одну из разновидностей вируса герпеса, способен, и нередко, вызывать поражения глаз. В этом случае используются противовирусные препараты, мази или капли, как правило, на основе противовирусного средства под названием ацикловир. Нередко также используют специальные глазные капли с интерфероном. Тем не менее, герпетическое поражение глаз — явление достаточно серьезное и требует реальной консультации окулиста. Если по эпидемиологическим соображениям ребенок не может быть осмотрен окулистом в поликлинике, то вы должны проинформировать вашего участкового педиатра, который вместе с зав. отделением должен организовать приход к вам в дом окулиста из поликлиники для проведения консультации.
Добрый день!
Сын (7 лет, рост 116, вес 19,5) переносит ветрянку, сегодня — четвертый день сыпи. Сыпь обильная, температура периодическая до 39, вчера появились два волдырика на веке, по линии роста ресниц, очень сильно покраснел глаз. Порекомендуйте, пожалуйста, что делать — нужно ли капать противовирусные капли? И как поступить — окулист на дом не придет, а вести ребенка в поликлинику нельзя — заразен.
У меня 6 лет назад был Герпес Зостер по тройничному нерву с поражением роговицы глаза — такого поражения глаз у детей при ветрянке не бывает, стоит ли опасаться?
По поводу карантина не поняла. Кто, от кого и в какие сроки был разобщен ?
Если папа не болел и контактировал с больным ветрянкой в период (за 2 дня до начала высыпаний-5 дней после появления последнего элемента) то он вероятно заболеет. Уточнить болели или нет можно, сдав кровь на антитела к вирусу герпес-зостер.
Экстренная вакцинация имеет смысл в первые 3 суток от момента контакта.
Через третьих лиц ветрянка не передается. заразиться можно только при непосредственном контакте с больным.
Если Вы болели ветрянкой- то младенец вероятно имеет антитела, полученные трансплацентарно и скорее всего при контакте с больным не заболеет.
Инкубационный период при в\о 11-21 день. Заразен больной за один-два дня до первых высыпаний. То есть разобщение в первые 9 суток от контакта лишено всякого смысла.
Гарантии 100 % нет ни на что и нигде, это так устроена жизнь:) Но снизить риски можно. И тяжесть заболевания, если оно разовьется — будет меньше. Если папа болел и у него есть иммунитет- то «лишняя» прививка ему не повредит.
Можно сдать ему кровь на антитела, и сразу привить(потому что времени на ожидание ответа нет). Если выяснится, что иммунитета нет- то через 6 недель ревакцинируете. Если есть- то не станете. Можно просто привить дважды , ничего не определяя.
Спасибо вам огромное за ответы! Все очень понятно ?
Я уже поняла, что первые дни зря ребенка вдали держали, у меня к сожалению как раз не было интернета в это время, черпать информацию было неоткуда, поэтому сделала как сказала врач, которая кстати потом на приеме в «день малыша», сказала, тоже, что и вы, что и не надо было сразу сына отделять. Просто у него на третий день после контакта появилась сыпь, как позже выяснилось — аллергическая, сразу не поняли что это было, доктор наша консультировала только по телефону, видимо, поэтому и сказала, что лучше его отдельно держать. Только лишь другой врач, которого вызвали на сыпь посмотреть, сказала нам, что мальчик еще не заразен, и это была не ветрянка еще. Но уже смысла не было его домой забирать 8-9 день после контакта.
источник
Ветрянка не всегда проявляется на теле и слизистых оболочках рта. Иногда красные глаза свидетельствуют о заражении этим заболеванием. Такая локализация считается опасной, так как возможно инфицирование головного мозга и снижение качества зрения. Ветрянка на глазу (или герпетический вирусный конъюнктивит) отличается характерной симптоматикой и лечится в основном с помощью препаратов местного действия.
Ветрянка на глазах появляется вследствие инфицирования вирусом Варицелла-Зостер. Последний проникает в организм через слизистые оболочки. При этом основной причиной возникновения высыпаний в области глаза у ребёнка считается не инфицирование, а ослабления иммунитета. Сильный организм способен самостоятельно побороть вирус, и ветрянка пройдёт в лёгкой форме.
Инфицирование вирусом ветряной оспы происходит воздушно-капельным путём. Реже ребёнок заражается после прикосновения к зоне поражения на коже у взрослых в случае обострения у последних опоясывающего лишая. В каждой из приведённых ситуаций инфицирование возможно при условии, если дети ранее не болели ветряной оспой.
В отличие от других форм герпеса, который локализуется в основном в зоне, через которую возбудитель проник в организм, патология данного типа проявляется на любых участках тела, в том числе и в области глаза (на веке с внешней или внутренней стороны). Вторая особенность ветрянки заключается в том, что поражается исключительно один орган зрения.
Ветрянка на глазах развивается по аналогичной схеме, что и другие формы заболевания. В первые несколько дней (от недели до трёх) после инфицирования пациент не испытывает дискомфорта, связанного с активностью вируса. За сутки до того, как появляются пузырьки в области глаз, у малышей отмечаются следующие симптомы:
- головные боли;
- незначительное повышение температуры;
- приступы кашля;
- заложенность носа;
- дискомфорт в суставах.
Интенсивность проявления симптомов ветрянки напрямую зависит от состояния иммунитета и возраста пациента. Детей старше двух лет при нормально функционирующем организме приведённые явления беспокоят редко.
В течение суток после возникновения первых симптомов образуется высыпание на веках, из-за чего общая клиническая картина дополняется следующим:
- зуд и жжение в глазу;
- повышенная слезоточивость;
- снижение остроты зрения;
- светочувствительность;
- отёк века.
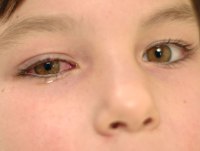
Сыпь при ветрянке возле глаз
В отличие от других участков течение воспалительный процесс, характерный для ветряной оспы, в области глаз развивается слабо интенсивно. Однако такая локализация высыпаний опасна тем, что рост пузырьков сопровождается сильным зудом. Из-за этого ребёнок часто трёт глаза, способствуя присоединению вторичной инфекции и нагноению века.
Интенсивность общей симптоматики снижается спустя 5-7 дней после появления сыпи. В этом период на веке образуются открытые раны, которые со временем покрываются корочкой. Данный этап сопровождается усилением зуда. Конъюнктива глаза остаётся красной на протяжении 1-4 месяцев.
Лечить ветрянку на слизистых глаз рекомендуется с момента возникновения первых симптомов. Такой подход помогает уменьшить риски присоединения вторичной инфекции и развития осложнений.
Если покраснел глаз при ветрянке у ребёнка, рекомендуется обрабатывать проблемную зону препаратами местного действия:
-
Противовирусные лекарства. Против ветрянки, локализующейся на веке, помогают глазные капли типа «Полудана», мази «Зовиракс» и «Инфагель».
-
Антибактериальные медикаменты. «Альбуцид» и «Ципрофлоксацин» рекомендованы в случае нагноения слизистых оболочек органов зрения. Также эти мази применяют с целью профилактики присоединения бактериальной инфекции.
-
«Офтальмоферон». Препарат оказывает комплексное воздействие. Мазь стимулирует местный иммунитет и подавляет активность герперовируса.
-
«Актипол». Назначается на последней стадии развития заболевания, когда на веке образуются язвы. «Актипол» стимулирует регенерацию повреждённых тканей.
Противовирусные мази необходимо согласовать с лечащим врачом. Некоторые из приведённых препаратов вызывают аллергическую реакцию.
Помимо капель при ветрянке у детей рекомендуют применять общеукрепляющие препараты. В случае если заболевание развивается на фоне иммунодефицита, необходимо дополнить курс лечения иммуностимулирующими лекарствами.
Лечение ветрянки у ребёнка, поразившей слизистые оболочки, можно проводить теброфеновой мазью. Справиться с бактериальным заражением конъюнктивы помогает «Тобрекс», обладающий широким спектром действия.
Прежде чем приступать к лечению на веке, необходимо промыть глаза раствором фурацилина (3 таблетки на 200 мл тёплой воды). После этого на кожу или слизистую оболочку можно наносить мазь либо капли соответственно. Противовирусное лечение рекомендуют проводить до полного исчезновения симптомов.
Течение ветрянки на глазах у детей сопровождается интенсивным зудом. Кроме того, в определённый момент пузырьковые высыпания вскрываются, и в зоне поражения образуются открытые раны. Оба фактора способствуют присоединению инфекции.
Чтобы избежать бактериального заражения, зоны, где формируются высыпания и язвы, ветрянку рекомендуют обрабатывать антисептическими составами (в частности, раствором бриллиантовой зелени). Однако последние нередко содержат спирт, который вызывает ожог слизистых оболочек. Поэтому наносить зелёнку на слизистые оболочки или зону вокруг глаз нельзя.
Также не рекомендуется мазать проблемные участки тетрациклиновой мазью или иными антибактериальными препаратами без консультации врача. Чрезмерная обработка слизистых и кожи подобными медикаментами угнетает местный иммунитет, что способствует повышению интенсивности проявления ветрянки и повторному инфицированию организма.
Третий важный нюанс, который необходимо учитывать при лечении заболевания — при таких поражениях слизистых оболочек крайне не рекомендуется применять гормональные лекарства. Медикаменты этого типа не оказывают воздействия на вирус или бактерии. Но гормональные лекарства, как и антибиотики, угнетают иммунитет, тем самым провоцируя развитие осложнений.
Лечение ветрянки на глазах не рекомендуется проводить исключительно средствами народной медицины. Последние способны временно купировать зуд или предотвратить инфицирование склер, но не могут вылечить болезнь. Поэтому настои ромашки или календулы необходимо сочетать с лекарственными препаратами.
При условии своевременно проведённого лечения ветрянка в глазу не вызывает осложнений. Без соответствующей терапии, а также из-за несоблюдения рекомендаций врача, возможны:
- помутнение роговицы глаза, которое сохраняется на протяжении нескольких месяцев или лет;
- воспаление роговицы;
- снижение остроты зрения вплоть до полной слепоты;
- нагноение глаза.
Такие последствия встречаются редко и хорошо поддаются соответствующему лечению. Вирус более опасен в случаях, когда заражение произошло на фоне иммунодефицита. Из-за того, что организм не способен справиться с инфекцией (в том числе и бактериальной), возбудитель распространяется по внутренним органам и поражает головной мозг.
Ветряная оспа на глазах проявляется так же, как и на других участках тела. Разница заключается в том, что при такой локализации из-за активности вируса усиливается слезотечение, а слизистая оболочка органов зрения краснеет. Лечение ветрянки этой формы проводится посредством комплекса препаратов местного действия: противовирусных капель, мазей. В случае если заболевание развивается на фоне иммунодефицита, терапию дополняют приёмом системных медикаментов. У большинства пациентов симптомы ветряной оспы исчезают по прошествии недели после появления первых элементов сыпи. Болезнь при такой локализации редко вызывает осложнения (в основном провоцирует бактериальное заражение конъюнктивы), но тяжело переносится детьми из-за сильного зуда в области глаз.
источник
Осложнения после ветрянки при правильном лечении встречаются редко. В возрасте от 2 до 12 лет заболевание обычно проходит без тяжёлых последствий в лёгкой форме. С возрастом течение болезни усиливается. В риск попадают дети до 1 года.
Большую роль в развитии осложнений играет пониженный иммунитет, плохая гигиена, наличие хронических заболеваний и неправильное лечении.
Рассмотрим, какие осложнения встречаются у детей при ветряной оспе и методы профилактики.
Присоединение бактериальной инфекции – самая распространённая причина осложнений у детей. В период заболевания, организм ребёнка сильно ослаблен. За это время маленький непоседа может легко заразиться вторичной инфекцией.
Основным симптомом является высокая температура (выше 38, 5) более 3 дней. Об осложнениях свидетельствует и небольшая температура (37, 2 — 37, 5), которая держится неделю.
Ещё одним фактором риска является сильный зуд и дискомфорт на месте кожных высыпаний. Если у ребёнка осложнённая форма ветрянки, высыпания могут появиться не только на внешних покровах кожи, а ещё и на слизистых оболочках: на глазах, ротовой полости, ушах, половых органах.
Маленькие пациенты не всегда могут себя контролировать. При расчёсывании ранок можно легко занести микробы, которые могут способствовать дальнейшему воспалению и нагноению. Поэтому важно обрабатывать высыпания антисептическими средствами и поддерживать хорошую гигиену.
Воздействие самого вируса ветрянки — это античная (осложнённая) форма ветрянки. Самая сложная форма — генерализованная (висцеральная). Высыпания могут появиться не только наружно, но ещё и на внутренних органах.
Стоит отдельно отметить детей до 1 года. Данная возрастная группа попадает под фактор риска. Однако здесь существует два фактора влияющих на развитие ситуации.
- Если мама болела ветряной оспой и кормит ребёнка грудью, то ничего страшного не произойдёт. С материнским молоком к ребёнку будут поступать антитела. Если малыш заразится, то большая вероятность, что ветрянка будет лёгкой или средней формы.
- Если мама не кормит грудью. В зависимости от индивидуальных факторов здоровья у малыша может быть ветрянка тяжёлой формы с осложнениями.
Последствия ветрянки у детей на коже самое распространённое осложнения болезни. При расчёсывании в ранку может попасть инфекция, провоцирующая дальнейшее воспаления. Чревато это появлением абсцессов (гнойников) на коже. В дальнейшем у ребёнка могут остаться шрамы на месте сильного воспаления.
Следует обратиться к врачу, если:
- плохо сбивается температура;
- температура резко повышается на 9 день после первых высыпаний;
- ранки после оспин кровоточат или появляются нагноения;
- оспины плохо заживают;
- ребёнок расчёсывает ветрянку, сдирает подсохшие корочки (особенно это касается волосистой части головы).
Вирус ветрянки может поражать слизистые оболочки глаз и веки. При присоединении бактериальной инфекции отмечаются гнойные выделения из глаз. Возможно появление язвочек и эрозий на слизистых.
- покраснение глаза;
- сильный зуд;
- слезоточивость;
- жжение.
Важно при первых признаках обратиться к врачу. Несвоевременное лечение может привести к ухудшению зрения.
Ветряная сыпь может поражать слизистые. При присоединении вторичной бактериальной инфекции развивается стоматит. Во избежание болезни, необходимо полоскать травмированную ротовую полость и обрабатывать повреждённые участки кожи.
При поражении уха ветряной сыпью, возможно развитие отита. Провоцирующим фактором является расчёсывание повреждённой ранки в ухе.
- боль в ухе;
- повышение температуры;
- покраснение в области уха;
- беспокойное поведение днём;
- нарушение сна ночью;
- внезапный плач;
- постепенное ухудшение слуха;
- иногда наблюдаются выделения из ушной раковины.
При первых подозрениях важно обратиться к врачу. Отит может привести к ухудшению слуха.
При античной осложнённой форме высыпания могут появиться в дыхательной системе. Воспаление провоцирует болезненные ощущения (першение, кашель, боль) в гортани.
Образование сыпи на слизистых тканях половых органов могут вызвать беспокойства у родителей. Важно правильно проводить обработку интимных органов. При правильном лечении всё проходит без осложнений.
Присоединение бактериальной инфекции может привести к таким заболеваниям, как флегмоны промежности, вульвиту, воспалению простаты или поражению мочеиспускательной системы. У мальчиков — к болезненности в крайней плоти и головки пениса.
Основной симптом — появление кашля и отдышки, повышение температуры. Возможно появления крови в мокроте.
При любых подозрения необходимо обратиться к врачу. Прежде чем лечить пневмонию, выясняют причину возникновения.
Чаще всего она вызвана присоединением бактериальной инфекции на фоне ослабленного иммунитета, редко осложнённой ветрянкой генерализованная (висцеральной) формы.
При тяжёлой форме ветрянке появляется риск заболеть энцефалитом. Проявляется он сильной головной болью, высокой температурой. У больного могут быть судороги. Лечение производится стационарно.
- миокардит (поражение сердечной мышцы);
- гепатит (поражение печени);
- воспаление лимфатических узлов;
- артрит (боль в суставах).
У детей такие осложнения фиксируются очень редко.
Правильное лечение — залог быстрого выздоровления! Важно обрабатывать повреждённые ветрянкой участки кожи антисептическими средствами. Они отлично снимают зуд, успокаивают и убивают микробы. Подходит для этого обычная зелёнка и другие современные препараты.
При сильном зуде принимают антигистаминные средства — Супрастин, Зиртек, Фенистил, Зодак. Перед применением необходимо проконсультироваться с врачом. Лекарственные средства имеют противопоказания. Подбираются в зависимости от возраста и индивидуальных факторов здоровья и степени заболевания.
До полного выздоровления, необходимо контролировать состояние ребёнка. При ухудшении состояния проводится корректировка медикаментозной терапии. При тяжёлой форме может быть показан приём антибиотиков.
К другим средствам профилактики относятся:
- Хорошая гигиена: постельное бельё должны быть чистым; в одежде отдавать предпочтение натуральным тканям, не травмирующим повреждённые участки тела; ногти должны быть пострижены.
- Организация отдыха и сбалансированное питание: в период заболевания обеспечить ребёнку покой, а также при высокой температуре соблюдать постельный режим.
- До полного выздоровления воздержаться от мест с большим скоплением людей
- Регулярно проветривать помещение.
- Соблюдать диету. Особенно при травмированной полости рта. Исключить всё соленое и жёсткое.
- Отвлекать маленьких малышей на другие занятия, чтобы они не расчёсывали повреждённую ветрянкой кожу.
Важно при любых подозрения на осложнения обратиться за квалифицированной медицинской помощью. Негативные последствия после ветрянки у детей поддаются лечению. Прогноз выздоровления благоприятный. Пациентам назначается антибактериальная терапия, противогерпетические средства (Ацикловир). В особо тяжёлых случаях применяют иммуномодулирующие препараты для иммунитета.
Летальные исходы очень редки, не превышают 0.02%, возможны при возникновении ветряной оспы у больных с тяжёлыми соматическими заболеваниями, с иммунодефицитом, на фоне применения иммунодепрессантов или при висцеральных её формах.
В период заболевания до полного выздоровления родителям стоит тщательно наблюдать за состоянием ребёнка. Осложнения можно предотвратить благодаря современной медикаментозной терапии!
источник


 Противовирусные лекарства. Против ветрянки, локализующейся на веке, помогают глазные капли типа «Полудана», мази «Зовиракс» и «Инфагель».
Противовирусные лекарства. Против ветрянки, локализующейся на веке, помогают глазные капли типа «Полудана», мази «Зовиракс» и «Инфагель». Антибактериальные медикаменты. «Альбуцид» и «Ципрофлоксацин» рекомендованы в случае нагноения слизистых оболочек органов зрения. Также эти мази применяют с целью профилактики присоединения бактериальной инфекции.
Антибактериальные медикаменты. «Альбуцид» и «Ципрофлоксацин» рекомендованы в случае нагноения слизистых оболочек органов зрения. Также эти мази применяют с целью профилактики присоединения бактериальной инфекции. «Офтальмоферон». Препарат оказывает комплексное воздействие. Мазь стимулирует местный иммунитет и подавляет активность герперовируса.
«Офтальмоферон». Препарат оказывает комплексное воздействие. Мазь стимулирует местный иммунитет и подавляет активность герперовируса. «Актипол». Назначается на последней стадии развития заболевания, когда на веке образуются язвы. «Актипол» стимулирует регенерацию повреждённых тканей.
«Актипол». Назначается на последней стадии развития заболевания, когда на веке образуются язвы. «Актипол» стимулирует регенерацию повреждённых тканей.


