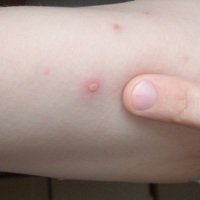
Вопрос о том, чем мазать корочки после ветрянки, интересуют всех молодых мам, дети которых переболели этим недугом. Несмотря на уровень развития современного здравоохранения, ветрянкой заражаются практически все малыши в возрасте до трех лет. Если сама патология проходит относительно безболезненно, то ранки после ветрянки являются настоящей головной болью всех родителей. Подсыхая, образовавшиеся язвочки постепенно затягиваются и доставляют детям массу неприятных ощущений. Ранки вызывают зуд и чешутся, что и является основной опасностью недуга.
Расчесывание чревато распространением инфекции и образованием глубоких шрамов, которые остаются на всю жизнь. По вполне понятным причинам родители не хотят, чтобы их малыш получил такой косметический дефект. И этого можно легко избежать, если правильно подойти к лечению ветряной оспы и предотвращению нежелательных последствий. Для того чтобы быть готовым к появлению болезни, нужно знать ее причины, симптомы и правила ухода за высыпаниями.
Ветряная оспа представляет собой вирус человеческого герпеса третьего типа. Это одна из разновидностей герпеса, которая опасна для жизни только новорожденных детей. Инфицирование происходит воздушно-капельным, контактным и бытовым способами. В период лактации дети находятся под защитой антигенов матери. После перехода на искусственное питание вопрос инфицирования становится делом времени. Как только у ребенка ослабляется иммунитет, он заболевает ветрянкой.
Источником инфицирования является любой носитель вируса, даже просто находящийся рядом с малышом. В большинстве случаев дети заражаются от своих родителей, которые в детстве переболели ветряной оспой.
- Инкубационный период. Его длительность составляет 11-21 день. Сколько суток он будет длиться, зависит от возраста, условий жизни, особенностей организма и здоровья ребенка.
- Ухудшение состояния больного. У ребенка пропадает аппетит, поднимается температура, наблюдается вялость и раздражительность. Это свидетельствует о том, что он стал распространителем инфекции, которая себя внешне еще не проявила.
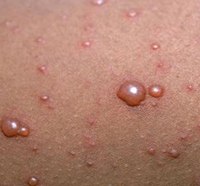
- Появление сыпи. Она представляет собой водянистые прыщики, наполненные светлой жидкостью. Характерным симптомом ветрянки является красная каемка вокруг волдырей. Прыщики обсыпают лицо, руки, грудь и поясницу. У ребенка поднимается температура, повышающаяся после каждой новой волны сыпи. Больной является заразным, его нужно изолировать.
- Спустя несколько дней жидкость внутри волдырей темнеет, они лопаются и превращаются в открытые раны. На какой день это происходит, зависит от тяжести протекания болезни. Обычно период высыпаний длится 5-10 дней. Корки на оспинах начинают появляться на 2-3 день. После засыхания они отваливаются, оставляя небольшие углубления, покрытые молодой розовой кожей. Как правило, через несколько лет от оспин не остается никаких следов. Отпавшие корочки не представляют опасности в плане вторичного инфицирования.
Ребенок перестает быть заразным сразу после того, как корочки начинают отваливаться. Именно в этот период ему требуется квалифицированная помощь. Корочки при ветрянке прикрывают мягкие ткани, уязвимые инфекции. Если их содрать, то в рану попадут болезнетворные микроорганизмы. Она воспалится и оставит глубокий след после заживления.
Когда возникает ветрянка, корочки доставляют больному сильное беспокойство. Он постоянно хочет их почесать, что является крайне нежелательным. Кроме этого, если короста не отпадает сама, а сдирается с ранки, то ее можно принять за свежую сыпь. Такая ошибка способна послужить основанием для продления лечения и срока карантина. Согласно проведенным исследованиям, больной перестает быть носителем инфекции с того момента, как у него подсохли последние высыпания. А точно установить этот момент удастся только с помощью маркеров, которыми помечаются все волдыри.
Исходя из этого смазывать высыпания при герпесе третьего типа нужно для достижения таких целей:
- предотвращения распространения инфекции за пределы тела больного;
- предохранения волдырей и ранок от вторичного заражения извне;
- снижения дискомфорта и неприятных ощущений, которые доставляют образовавшиеся водянистые прыщи;
- контроля состояния высыпаний для установления их интенсивности и окончания появления.
Поскольку родители не могут постоянно следить за руками своих детей, то необходимо свести нежелательные последствия сдирания корочек к минимуму. На ночь ребенку необходимо одевать на руки мягкие перчатки, которыми невозможно содрать корки. Днем необходимо регулярно мыть его ладони. Требуется постоянно следить за состоянием ногтей, чтобы они были коротко острижены и с гладкими краями.
Бороться с болезнью нужно сразу после появления ее первых симптомов. Только комплексное лечение поможет победить недуг с минимальными последствиями для здоровья. Мажьте средствами, которые рекомендовал врач, высыпания с момента их появления и до исчезновения последних следов оспы.
Вполне понятной является тревога матери при обнаружении первых высыпаний, которые покрывают все тело ребенка. Еще большее беспокойство возникает, когда количество волдырей начинает увеличиваться. Но не стоит впадать в отчаяние, т. к. сыпь считается нормальным проявлением герпеса третьего типа.
Необходимо выполнять такие действия:
- Ежедневно проводить телесный осмотр ребенка на предмет наличия новых высыпаний и состояния старых волдырей. Ушной палочкой, смоченной зеленкой (бриллиантовый зеленый), аккуратно смазывают все прыщики.
- Осматривать полость рта и носовые ходы в поисках проявлений герпеса. При их обнаружении промывать пораженные места отваром ромашки, раствором фурацилина, борной кислоты или перекисью водорода.
- При повышении температуры давать больному слабые анальгетики и жаропонижающие средства для облегчения его состояния. Категорически запрещен прием аспирина, так как в сочетании с вирусом герпеса третьего типа он дает сильные осложнения на почки.
- Для снижения интенсивности зуда и жжения провести курс приема антигистаминных препаратов.
- Ежедневно проводить смену нижнего и постельного белья больного. В помещении нужно организовывать влажную уборку и проветривание. Чтобы зуд от ранок был меньше, поддерживать в комнате прохладу.
- Перед сном, если нет температуры, купать ребенка в ванне с раствором соды или борной кислоты. После купания к коже нужно аккуратно прикладывать одноразовые хлопковые полотенца.
После снижения температуры и болевого синдрома необходимо начинать интенсивную обработку подсыхающих ранок.
Применять антибиотики для нанесения на волдыри нецелесообразно — вирус герпеса к этому времени уже закрепился в организме на генном уровне. Основной задачей воздействия на высыпания является предотвращение размножения вируса герпеса, подсушивание пузырьков и снижение интенсивности кожного зуда. Лечение препаратами наружного действия позволяют облегчить состояние больного и не допустить образования рубцов на коже. Подобное явление намного легче предотвратить, чем устранять впоследствии.
Мазать волдыри на любой стадии рекомендуется такими средствами:
- Бриллиантовый зеленый (зеленка). Жидкий антисептик, имеющий длительную историю успешного купирования последствий ветряной оспы и кори. При нанесении покрывает ранки тонким слоем, предотвращая проникновение в них инфекции. Одновременно не дает распространяться вирусам герпеса. Не оказывает раздражающего воздействия на кожу и мягкие ткани. Легко смывается мыльным раствором или косметическими кремами.
- Цинковая мазь. Лекарство продается в аптеке и отпускается без рецепта. Наносится на свежие и лопнувшие волдыри. Подсушивает пузырьки, снимает зуд, способствует заживлению ранок и отпадению корочек. Создает изолирующий слой на пузырьках и язвочках, не давая вирусам покидать тело больного.
- Фукорцин. Этот аналог зеленки представляет собой жидкость красного цвета. Обработку волдырей и корочек нужно проводить трижды в сутки. Требуется следить за состоянием ребенка, т. к. препарат может вызвать токсическое поражение. Следует учесть, что это вещество плохо оттирается с кожи — на то, чтобы избавиться от следов его применения может понадобиться несколько дней.
- Каламин. Средство не имеет побочных эффектов. Обладает дезинфицирующими и успокаивающими зуд свойствами. При нанесении на кожу охлаждает ее, облегчая состояние больного. Обрабатывать высыпания рекомендуется не менее трех раз в день.
- Риванол. Представляет собой водный раствор характерного желтого цвета. Оказывает антисептическое и успокаивающее действие на высыпания. Подсушивает ранки, способствуя их быстрому заживлению. Доводом в пользу Риванола является то, что он не портит внешний вид больного, т. к. почти не виден на коже.
- Марганец. Кристаллы вещества растворяются в воде. Полученный раствор является сильнодействующим антисептиком, подсушивает ранки и убивает инфекцию.
Перед принятием решения о выборе лекарства для борьбы с высыпаниями следует проконсультироваться с педиатром. Врач даст рекомендации, основываясь на индивидуальных особенностях организма ребенка и специфики протекания заболевания.
Хороший эффект оказывают народные рецепты:
- Мумие. Это вещество природного происхождения растворяют в воде. Смазывать прыщики необходимо дважды в день. Компоненты мумие уничтожают болезнетворные организмы в ранках, способствуют их быстрому заживлению, регенерации мягких тканей и кожного покрова.
- Касторовое масло (рицина). Вещество имеет высокую вязкость и плотно пристает к мягким тканям. Одновременно касторка оказывает увлажняющее, успокаивающее и смягчающее воздействие на ранки, вследствие чего корочки отпадают, а места повреждения затягиваются.
- Масло какао. Оказывает стимулирующее влияние на поврежденные участки. Способствует регенерации клеток кожи и скорейшему восстановлению ее нормального состояния.
После того как корочки отпадут, на их месте остаются впадины, покрытые молодой нежной кожей. Чтобы они не превратились в рубцы, необходимо провести ряд косметических мероприятий.
Проводить косметические процедуры можно только после консультации с фармацевтом. Специалист определит, какие препараты можно применять, а от использования каких лучше воздержаться.
Устранить следы от корочек после ветряной оспы можно следующими способами:
- Обработкой ранок мазями Пантенол, Контрактубекс и Дерматикс гель. Это довольно дорогие, но очень эффективные препараты. Они способствуют регенерации мягких тканей, полному устранению неровностей кожи.
- Инъекциями коллагена. Раствор вводится подкожно. Компоненты препарата способствуют увлажнению кожи, восстановлению мягких тканей. Кроме этого, коллагены стабилизируют пигментацию кожи, устраняя светлые пятна.
- Лазерной шлифовкой. Воздействие проводится по всей глубине кожных покровов. По результатам процедуры устраняются впадины и крупные рубцы.
- Кислотным и химическим пилингом. Процедура заключается в воздействии на кожу веществ, которые вызывают ожог и отмирание ее верхнего слоя. В результате кожа становится однородной по цвету и консистенции.
Результативность каждого метода неодинакова и подходит не всем. Методом проб подбирается наиболее эффективная процедура устранения следов ветрянки.
Не стоит чрезмерно увлекаться применением подсушивающих средств. Они в значительной степени пересушивают эпидермис, что неизбежно ведет к рубцеванию ранок, а это крайне нежелательно для молодой кожи. Категорически противопоказано мазать очаг инфекции спиртом, который очень сушит кожу и вызывает нестерпимый зуд. Именно поэтому использование антисептиков, содержащих алкоголь, вызывает все больший протест у медиков нового поколения. Также не рекомендуется пользоваться антибиотиками местного действия, смазывая болячки после ветрянки. Не воздействуя на вирус герпеса, они дают нежелательные побочные эффекты.
источник
Ни для кого не секрет что основное проявление ветрянки – это высыпания на коже. Но среди сыпных детских инфекций ветрянка не единственная. Поэтому обо всем по порядку.
Высыпания при ветрянке появляются почти одновременно с повышением
температуры тела. Первые элементы сыпи можно обнаружить на волосистой части голо
Теперь о заразности. Вирус ветряной оспы – один из семейства герпес-вирусов, -распространяется воздушно-капельным путем, может проникать через коридоры в соседние комнаты и даже с одного этажа на другой, недаром назван ветряным. Инкубационный период (во время которого происходит активное размножение вируса в организме, но клинически это никак не проявляется) может длится от 10 до 21 дня. С последнего для инкубационного периода до 5-го дня высыпаний больной ветрянкой заразен для окружающих. Максимум заболеваемости приходится на осенне-зимний период. Болеют в основном дети из организованных коллективов.
И неужели все страдания зря? – Нет, после перенесенной ветряной оспы человек в качестве бонуса получает пожизненный иммунитет. Но встречаются случаи повторного заболевания ветрянкой у детей или опоясывающим герпесом у взрослых (также обусловлен вирусом ветряной оспы) на фоне значительного снижения иммунитета.
Случается ли бессимптомное течение? Отсутствие температуры?
Бессимптомное течение и отсутствие температуры встречается, но очень редко. Бывает, что температура повышается, но очень умеренно, например до 37-37,5°С. Как же в таком случае узнать, была ветрянка, или же все обошлось только подозрениями? – В этом случае единственный достоверный способ – это анализ крови на наличие антител к вирусу ветряной оспы (Varicella Zoster) с определением их авидности.
Можно ли мыться в острый период ветряной оспы? Как обрабатывать гениталии, на которых имеются высыпания?
Мытье в период высыпаний приведет к более быстрому их распространению по всей поверхности тела, поэтому следует воздержаться от водных процедур до 5 дня высыпаний включительно. А с 6 дня можно аккуратно принимать душ.
Как правильно лечить ветрянку?
Лечение ветрянки симптоматическое, т.е. направлено на снижение негативного воздействия симптомов заболевания:
— На весь период заболевания следует принимать больше жидкости для уменьшения интоксикации.
— При повышении температуры выше 38,5°С целесообразно снизить ее препаратом на основе Парацетамола или Ибупрофена. При высокой температуре тела, именно при ветряной оспе, нельзя давать в качестве жаропонижающего средства аспирин (ацетилсалициловую кислоту) — высока вероятность осложнений со стороны печени. Сочетание ветрянки и аспирина очень нежелательно для печени.
— Для уменьшения зуда могут помочь антигистаминные препараты: у детей раннего возраста разрешены Фенистил и Зодак. В более старшем можно принимать Супрастин, Кларитин и др.
В самых тяжелых случаях в лечении назначают противовирусные препараты (Ацикловир), но в связи с выраженным токсическим влиянием на печень применение их самостоятельно запрещено.
Чем эффективнее всего обрабатывать высыпания? Что делать, чтобы предотвратить «выбаливание», т.е. оспины?
Обрабатывать высыпания принято для снижения зуда, профилактики нагноения элементов сыпи и ускорения их подсыхания. Обычно принято обрабатывать высыпания анилиновыми красителями – зеленкой или фукорцином. Существуют и более современные, не красящие кожу средства, например «Каламин лосьон», «ПоксКлин» и др.
Выбаливание, то есть дефект кожи, появляется при нарушении целостности пузырька. Чаще всего это случается когда дети начинают расчесывать их. Для предотвращения этого детям нужно покороче подстричь ногти, стараться их чем-нибудь отвлечь; маленьким детям полезно одевать рукавички, а с большими важно договориться, рассказать про последствия расчесывания, т.к. уследить за ними бывает сложно. А для снижения зуда дать антигистаминный препарат. Желательно также избегать перегрева: чем больше ребёнок будет потеть — тем сильнее будет зуд.
Правда ли, что ветрянкой лучше переболеть в детстве?
Действительно правда, т.к. во взрослом возрасте эта детская инфекция переносится гораздо тяжелее. Я сама переболела ветряной оспой уже во время учебы в медицинском институте. Никому не пожелаю тех испытаний, которые сопровождали обычную детскую инфекцию.
Есть ли какие-то особенности течения ветряной оспы у аллергиков, астматиков?
Ветряная оспа, как и любое инфекционное заболевание, может провоцировать обострение аллергической патологии у предрасположенных детей. Поэтому на время заболевания важно исключать факторы, которые могут усугубить течение аллергической патологии: соблюдать диету, гипоаллергенный быт, принимать базисную терапию, если она была назначена лечащим врачом. И не забывать, что любое обострение должно контролироваться врачом-аллергологом.
Какова профилактика ветрянки, и нужно ли ею заниматься?
В нашей стране в национальный календарь прививок не включена иммунизация от ветряной оспы, хотя такая вакцина существует и в центрах вакцинации ее можно ввести. Напряженность иммунитета после перенесенного заболевания выше, чем вакцинального. Но заболевание, к сожалению, может протекать с осложнениями – ветряночным энцефалитом, пневмонией, или гнойным поражением кожи. Регистрируются они в основном у ослабленных детей. Поэтому говорить о нецелесообразности вакцинации не стоит.
Для профилактики распространения инфекции больных изолируют дома до 5-го дня со времени появления последнего свежего элемента сыпи. Дети, не болевшие ветрянкой, подлежат разобщению и наблюдению с 11 до 21 дня с момента контакта.
И еще. Дорогие мамы! Любое высыпание у ребенка, сопровождающееся повышением температуры тела, подлежит осмотру врачом-педиатром. Но не торопитесь обрабатывать зеленкой все пятна, точки, пузырьки и другие элементы, которые могут появляться на коже у ребенка. Не каждая сыпь является ветрянкой, а причины высыпаний очень многообразны. Закрашенные элементы сыпи очень усложняют ее диагностику для врача-педиатра. Оставите появившиеся элементы, или хотя бы часть из них, необработанными, даже если вы на 100% уверены, что кроме ветрянки за ними ничего не может скрываться. Несколько часов не сыграют никакой роли, а точный диагноз может помочь вовремя начать правильное лечение.
С любовью и пожеланиями здоровья, врач-педиатр Чумак Надежда Михайловна
источник
Корочки на прыщах от ветрянки формируются, когда водянка лопается и возникает ранка. Как и при любых других ранах, корочка необходима для того, чтоб защитить организм от вирусов, инфекций или бактерий, что могут проникнуть таким путем.
Возникновение корочек обусловлено защитными функциями организма. Он бережет организм также от повторного проникновения вируса герпеса, что проявляется в виде опоясывающего лишая. Появление корочек – важный этап заживления ран.
Этот вопрос интересует всех болеющих ветрянкой. Они сами пройдут даже если их ничем не обрабатывать. Но нужно учесть, что при этом процесс заживления будет проходить дольше. Если лечить данные новообразования, то заживать они будут быстрее.
Интересно ли вам, сколько заживают ранки после прыщиков? Этот процесс длится 10 суток (в среднем).
За 10 суток прыщики полностью заживут и корки отпадут только в том случае, если не воспалятся и не инфицируются. А чтобы этого не произошло, ненужно сдирать естественную защиту.
Если расчесать ветряную сыпь, как это часто делают дети из-за сильного зуда, можно занести бактериальную инфекцию, спровоцировать нагноение. В очень редких случаях также может развиться менингит.
В этом случае, ребенок будет жаловаться на сильные головные боли, напряженные мышцы шеи, рвоту, чрезмерную чувствительность к прикосновениям. В этом случае немедленно обратитесь к врачу, чтобы он назначил вам соответствующее лечение.
Сыпь никогда не появляется сразу с образования узнаваемых пузырьков, которые так присущи этой болезни. При ветрянке у детей сыпь проходит 3 обязательные стадии:
- пятно(появляется из-за локального расширения сосудов в том месте, куда попал возбудитель вируса, размер пятен не превышает 6 см, они не возвышаются над кожей и отличаются четкими краями);
- пузырек(появляется на месте пятна через 5-6 часов, в пузырьке содержится серозная жидкость, в которой замечена серьезная концентрация вируса герпеса, если возникает нагноение, то появляется риск, что будут поражены более глубокие слои кожи и останется шрам);
- корочка(пузырек разрывается, содержимое выливается и на этом месте образуется толстый слой корочки).
Высыпания могут возникать на коже больного в течение 3-5 дней почти каждый день новой и новой волной. Именно поэтому чаще всего высыпания располагаются на его коже одновременно во всех трех стадиях – и в виде пятен, и в виде пузырьков, и в виде корочек.
При ветрянке у детей лечение необходимо выбирать в зависимости от того, с какой формой заболевания вы столкнулись.Возможные формы ветряной оспы:
- типичная форма(общее состояние малыша не нарушается, температура не поднимается выше 38 градусов, на коже проявления сыпи в разных стадиях, осложнения встречаются редко);
- атипичная форма имеет несколько клинических подформ – гангренозная, буллезная, генерализованная, рудиментарная и геморрагическая.
Подформы атипичной формы ветряной оспы:
- гангренозная форма(характеризуется тем, что вирус проникает в очень глубокие слои кожи, после чего они отмирают, форма узнаваема по темно-фиолетовым кругам вокруг пузырьков, после которых образуются струпья);
- буллезная форма(проявляется в виде огромных пузырей, наполненных желтой жидкостью, оболочка у этих пузырьков дряблая и когда они лопаются, то под ними остается кратер незаживающей раны, иногда из нескольких таких пузырей образуется один большой, после которого остаются особенно глубокие раны);
- генерализованная форма(поражает сразу все внутренние органы, есть серьезная вероятность летального исхода, эта форма встречается у людей с очень низким уровнем иммунитета);
- рудиментарная форма(одна из наиболее легких форм ветряной оспы, высыпаний очень мало, чаще всего они не достигают ни стадии пузырьков, ни стадии корочек);
- геморрагическая форма(вместо серозной жидкости в пузырьках находится кровь, нарушается уровень свертываемости крови, может часто кровоточить нос и десна, корочки после пузырьков красного цвета, после их отпадания остаются глубокие шрамы).
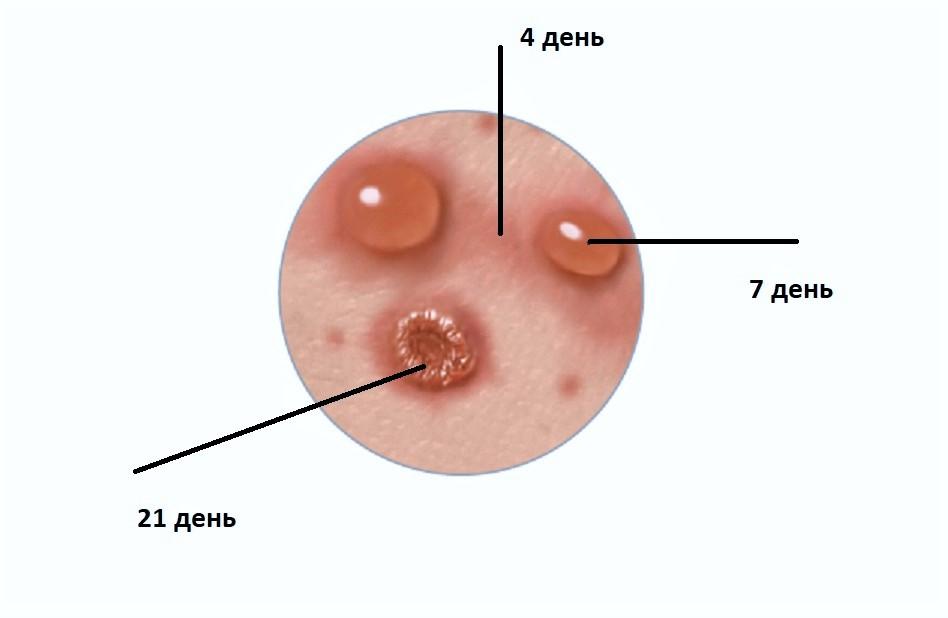
Скрытый инкубационный период заболевания длится в среднем 2 недели, реже 10—21 день. Начало ветрянки острое, с лихорадкой – 1-2 суток. Период сыпи – 1 неделя или чуть более. По окончании периода высыпаний корочки на коже остаются еще 1 —2 недели, после чего сходят, оставляя незначительную пигментацию.
Рубцы при неосложненном течении ветряной оспы не образуются. Если при расчесывании все же была занесена гноеродная инфекция, пузырьки перерождаются в гнойнички, и тогда после их исчезновения возможны остаточные явления в виде пожизненных мелких рубчиков, внешне сходных с оспенными.
Выздоровление ребенка наступает не ранее 10-го дня с момента первых высыпаний. Выделение вируса прекращается после подсыхания последних элементов сыпи.
Иногда неопытные врачи неоправданно ставят диагноз ветряная оспа, путая сыпь при ветрянке с аллергическим (атопическим) дерматитом. Как отличить ветрянку от аллергии? Для начала, исключить из меню и окружения ребенка все возможные аллергены, при этом интенсивный рост количества высыпаний при аллергии должен замедлиться, на ветрянку же эта мера не повлияет.
При ветряной оспе размер новых высыпаний меньше, чем предыдущих, при аллергическом дерматите новые высыпания интенсивнее и больше по размеру, а старые после отпадения корочки не проходят, увеличиваются, могут мокнуть или трескаться. На ладонях и подошвах сыпи при ветрянке нет.
Лечение преимущественно проводится в домашних условиях. Госпитализации подлежат пациенты с тяжелым течением заболевания, наличием спутывающей патологии, развитии осложнений.
Ветряная оспа очень заразная. Держите своего ребенка дома, пока все пузырьки не разорвутся и не покроются корочками.
Лечение симптоматическое и зависит от тяжести болезни:
- При легких формах элементы сыпи обрабатываются бриллиантовым зеленым или любым другим спиртсодержащим красителем (Фукорцин, метиленовый синий, йод). Можно использовать также спирт, но растворы красителей дают возможность следить за появлением «подсыпаний». Для снижения отека, облегчения зуда показаны антигистаминные средства (Супрастин, Тавегил и др.). Устранить зуд и подсушить высыпания помогут лосьон Каламин, гель Поксклин, суспензия Циндол, цинковая мазь. При наличии сыпи во рту показаны полоскания Фурацилином или обработка слизистой полости рта Ингалиптом или иным дезинфицирующим составом.
- При гнойных осложнениях назначают антибактериальные средства.
- При иммунодефицитах, тяжелом течении болезни показан Ацикловир на протяжении 5-7 дней в возрастных дозировках.
- При повышении температуры тела назначают жаропонижающие средства – Парацетамол, Ибупрофен. Нужно помнить, что детям противопоказан прием Аспирина из-за многообразия побочных эффектов.
Многих родителей интересует, можно ли купать ребенка при ветрянке. Не только можно, но и нужно. Но при этом важно помнить, что принимать ванну таким пациентам категорически противопоказано, а вот легкий душ будет полезен. После него малыша нужно промокнуть полотенцем (не тереть!), чтобы не травмировать корочки. В противоположном случае могут образоваться шрамы.
источник
Ветрянка у взрослых – формы и стадии, симптомы и первые признаки, диагностика и лечение, профилактика (прививки), фото больных ветряной оспой. Какие последствия и осложнения бывают после ветрянки у взрослых?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ветряная оспа (ветрянка) – инфекционное заболевание, вызываемое разновидностью вируса герпеса. Ветрянку принято считать детской болезнью, потому что большинство людей переносят ее в дошкольном и школьном возрасте. Однако если заражения не произошло в детстве, то заболеть ветряной оспой можно в любом возрасте.
Вспышки ветрянки среди взрослых часто случаются в закрытых коллективах, в армии среди новобранцев, в интернатах для людей с ограниченными возможностями. Также в группе риска родители дошкольников, не имеющие иммунитета. Заболеваемость не зависит от пола и расы.
Ветрянка у взрослых людей имеет свои особенности:
- взрослые тяжелее переносят болезнь;
- сильнее, чем у детей, выражена интоксикация;
- температура поднимается до 40 градусов и выше;
- сыпь появляется лишь на 2-3 день болезни;
- высыпания многочисленные и могут покрывать всю поверхность лица и туловища;
- у половины взрослых больных элементы сыпи нагнаиваются, образуются пустулы;
- на месте глубоких воспалений остаются рубцы – оспины;
- у 20-30% больных возникают осложнения.
Особенно тяжело ветрянку переносят больные с ослабленным иммунитетом и люди старше 50 лет.
Вирус может существовать исключительно в организме человека. В окружающей среде он гибнет в течение 15 минут. Этому способствует высыхание, нагревание, замораживание. Возбудитель ветрянки не передается через вещи и третьих лиц. Животные не болеют ветряной оспой и не могут служить переносчиками инфекции.
Основные характеристики вируса ветрянки, позволяющие поражать большое количество людей – летучесть и восприимчивость. Вирусные частицы с воздушными потоками разлетаются и проникают в соседние комнаты, квартиры и с одного этажа на другой. А высокая восприимчивость людей к вирусу ветрянки означает, что при контакте с больным заражаются практически все люди, не переболевшие ранее. В семье, где заболел один человек, риск заболевания остальных домочадцев составляет 80-90%. Причем у тех, кто заразился позднее, болезнь протекает тяжелее и с большим количеством высыпаний.
Источник заражения и основной резервуар инфекции – человек, больной ветрянкой. Существует риск заражения от человека с опоясывающим лишаем.
Пути заражения – воздушно-капельный и трансплацентарный, когда вирус передается от матери плоду через плаценту.
Инкубационный период – 10-21 день, чаще 14-17. За это время вирус размножается на слизистых оболочках носоглотки и распространяется по лимфатической системе.
Иммунитет к ветрянке вырабатывается после перенесенной инфекции. Считается, что постинфекционный иммунитет обеспечивает пожизненную защиту от заражения. Однако у некоторых людей фиксируют повторные случаи ветряной оспы, что связано с ослаблением иммунной защиты.
Что происходит в организме больного?
1. Вирус размножается на слизистых оболочках верхних дыхательных путей.
2. Его количество быстро увеличивается. Через небные миндалины вирус проникает в лимфатическую систему, угнетая ее работу и снижая активность Т-лимфоцитов.
3. Вирус выходит в кровь в конце инкубационного периода. Вирусные частицы и продукты их обмена, присутствующие в крови, вызывают повышение температуры, слабость и другие признаки интоксикации.
4. Вирус проникает в нервные ганглии – ядра спинномозговых нервов, вызывая лизис (разрушение) нервных клеток. В дальнейшем вирус пожизненно сохраняется в нервных ганглиях. При ослаблении иммунитета он активизируется и распространяется по ходу нерва, провоцируя развитие опоясывающего лишая.
5. Вирус оседает в клетках эпидермиса. Он вызывает появление вакуолей – внутриклеточных элементов, напоминающих пузырьки. Вакуоли соседних клеток сливаются между собой, образуя полости, которые являются основой папул. Эти папулы заполняются жидкостью, в которой содержится большое количество вирусных частиц и белковых молекул. Содержимое папулы является хорошей питательной средой для бактерий, поэтому элементы сыпи могут нагнаиваться. В этом случае на месте папулы образуется пустула (пузырек с гнойным содержимым).
6. Пузырек лопается, его содержимое изливается на кожу. На месте пузырька образуется корочка, под которой происходит заживление эпидермиса.
7. Начиная с первых дней болезни иммунная система распознает возбудителя и начинает вырабатывать иммуноглобулины, которые связывают токсины и стимулируют фагоцитоз (поглощение) вирусных частиц. В дальнейшем противоветряночные антитела остаются в крови переболевшего человека пожизненно. Они обеспечивают защиту от повторного заболевания ветрянкой.
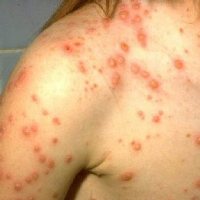
В развитии болезни выделяют несколько периодов:
- Инкубационный период – вирус размножается в клетках слизистой носоглотки. Симптомы болезни отсутствуют.
- Продромальный период – выход вируса в кровь. Симптомы: повышение температуры, ухудшение общего состояния, слабость, потеря аппетита.
- Период высыпаний – активная фаза болезни, когда вирус локализуется в эпидермисе. Характеризуется появлением сыпи и зуда, что сопровождается повышением температуры.
- Период образования корочек – элементы сыпи подсыхают. В организме активно вырабатываются противоветряночные антитела, которые обеспечивают связывание вируса и выздоровление.
Симптомы ветрянки у взрослых:
| Механизм развития | Проявления | |
| Общая интоксикация | Токсины, образующиеся в процессе жизнедеятельности вируса, отравляют нервную систему. |
Первые признаки ветрянки напоминают грипп. У взрослых интоксикация выражена сильно. |
| Повышение температуры | В процессе гибели вирусных частиц образуются пирогены – вещества, провоцирующие повышение температуры. Большое количество пирогенов попадает в кровь во время массовых высыпаний. | Волновая лихорадка – за период болезни происходит 2-3 подъема температуры, которые совпадают с массовыми подсыпаниями. Температура повышается до 38-40 градусов. Температура при ветрянке у взрослых держится 3-9 дней, в зависимости от тяжести протекания болезни. Длительная лихорадка свыше 10 дней указывает на развитие осложнений. |
| Сыпь | Для ветряной оспы характерна пятнисто-папулезная сыпь. Ее появление связано с вирусным поражением клеток эпидермиса. Элементы сыпи проходят в своем развитии несколько стадий: пятна, папулы (узелки) и везикулы (пузырьки). Все они могут присутствовать на одном участке кожи. | У взрослых больных ветряночная сыпь появляется на 2-3 день после повышения температуры. Пятна. На коже верхней половины тела появляются округлые красные пятна, размером от 3 мм до 1 см. 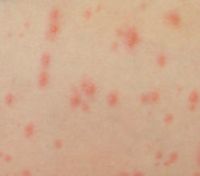 Папулы (инфильтраты) – узелки без полости, расположенные в центре пятен. Формируются на протяжении 2-3 часов. Везикулы – пузырьки, заполненные прозрачным содержимым. Имеют полушаровидную форму, располагаются на гиперемированной (красной) основе. Образуются на месте красных пятен, на протяжении 12-20 часов. Корочки образуются на месте лопнувших везикул. В среднем с момента появления пятна до формирования корочки проходит 5-7 дней. Подсыпания происходят хаотично на любом участке тела с интервалом 1-2 дня. Их численность варьирует от единичных при легких формах, до 2000 при тяжелом течении болезни. |
| Кожный зуд | Изменения в эпителиальных клетках вызывают раздражение чувствительных нервных окончаний, которые находятся в коже. С них нервный импульс поступает в центральную нервную систему и воспринимается мозгом как зуд. | Зуд появляется одновременно с пятнами на коже. Он беспокоит больных вплоть до образования корочек. Зуд усиливается в ночные часы, когда меньше отвлекающих факторов. |
| Высыпания на слизистой рта | В клетках слизистых оболочек происходят те же процессы, что и в коже. | Высыпания появляются одновременно с сыпью на коже. На слизистой десен, небных дужек и мягком небе образуются красные пятнышки 3-5 мм. Со временем из пятна формируются узелки, а затем пузырьки. Через несколько часов на их месте появляются язвочки (афты), покрытые бело-желтым налетом. Язвочки вызывают сильную болезненность. Аналогичные высыпания появляются на слизистой оболочке влагалища у женщин. Они вызывают сильный зуд и дискомфорт. 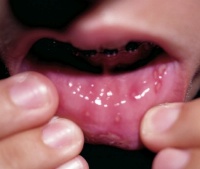 |
Выделяют несколько классификаций ветрянки
1. По тяжести течения
- Легкая форма у 7-10% больных. Температура повышается до 38 градусов. Общее состояние удовлетворительное. Количество высыпаний умеренное.
- Среднетяжелая форма у 80%. Температура 38-39 градусов. Выраженная интоксикация – слабость, тошнота, рвота, ломота в мышцах и суставах. Высыпания обильные, сопровождаются сильным зудом.
- Тяжелая форма у 10%. Температура 39-40 градусов. Общее состояние тяжелое, сильная слабость, многократная рвота, головная боль. Высыпания могут покрывать всю поверхность кожи. Развиваются различные осложнения. В тяжелой форме выделяют несколько вариантов течения:
- Геморрагическая форма. Встречается редко у больных с ослабленным иммунитетом, у которых ранее наблюдались геморрагические заболевания – поражения кровеносных сосудов: геморрагический диатез, васкулиты, тромбоцитопатии, нарушения свертываемости крови. Сопровождается развитием геморрагической сыпи (мелких кровоизлияний), гематом, синяков, кровоточивости десен, кишечных кровотечений.
- Буллезная форма. Одновременно с типичными везикулами на коже появляются большие дряблые пузыри – буллы. Они заполнены мутноватым содержимым и имеют складчатую поверхность. На месте их разрешения остаются длительно не заживающие раны.
- Гангренозная форма. Встречается крайне редко у сильно истощенных больных, при несоблюдении правил гигиены и плохом уходе. Развивается при инфицировании папул и присоединении вторичной инфекции. Вокруг папул образуется черная кайма, состоящая из некротизированной отмершей ткани. Болезнь сопровождается сильным жаром и интоксикацией.
2. По типу течения болезни
- Типичная форма проявляется интоксикацией, лихорадкой, характерной сыпью.
- Атипичная форма имеет несколько вариантов течения.
- Рудиментарная форма – подъем температуры до 37,5, единичные элементы сыпи, которые могут иметь вид пятен или узелков. Болезнь часто проходит незамеченной.
- К атипичным относятся гангренозная, буллезная и геморрагическая формы, описанные выше.
- Генерализованная (висцеральная) форма связана с массовым поражением внутренних органов. Возникает у людей с ослабленным иммунитетом, когда вирус размножается в клетках внутренних органов. Проявляется болями в животе и пояснице, тяжелым поражением печени, почек и нервной системы, снижением артериального давления и частоты пульса.
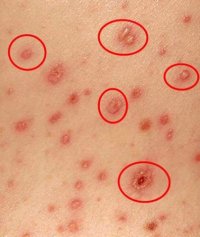
- Характерная сыпь, появившаяся на фоне повышенной температуры и ухудшения общего состояния;
- Периодические подсыпания, которые сопровождаются подъемом температуры;
- Ложный полиморфизм сыпи. На ограниченном участке кожи одновременно присутствуют различные элементы сыпи – пятна, узелки и пузырьки;
- Локализация сыпи на любом участке тела, кроме ладоней и подошв;
- Высыпания на слизистых рта, половых органах и конъюнктивах;
- Имел место контакт с больным ветрянкой.
После осмотра кожи и слизистых оболочек врач выслушивает состояние бронхов и легких, ощупывает живот, определяет размер печени. Обследование позволяет своевременно выявить наличие осложнений. В большинстве случаев в других исследованиях нет необходимости.
1.Общий анализ крови. Результат может быть в пределах нормы или свидетельствовать о воспалении – повышение СОЭ. Возможно увеличение уровня моноцитов и появление плазматических клеток.
2.Общийанализ мочи. Моча без изменений. Появление белка, эритроцитов и лейкоцитов свидетельствуют об осложнении со стороны почек.
3.Вирусоскопический метод:
- Содержимое везикул окрашивают методом серебрения и изучают под микроскопом.
- Выявление антигена методом иммунофлюоресценции. Материал для исследования – содержимое пузырьков и гнойников, корочки, слизь из афт во рту.
4.Вирусологические исследования – выявления возбудителя в тканях. Длительный метод, занимающий до 2-х недель. Из-за длительности и дороговизны в настоящее время не используется.
5.Серологический метод – выявление в крови иммуноглобулинов М и G – антител к вирусу варицелла-зостер, возбудителю ветрянки. Титр антител исследуют через 7-10 дней после начала заболевания. Повторное исследование проводят через 2-3 недели. Если количество антител возросло в 4 и более раз, это подтверждает диагноз «ветряная оспа».
В спорных случаях серологический и вирусоскопический методы позволяют отличить ветрянку от других заболеваний, имеющих схожие симптомы: опоясывающего герпеса, инфекции, вызванной вирусом Коксаки, везикулезного риккетсиоза, полиморфной экссудативной эритемы.
Ветрянка: диагностика, лабораторные исследования (иммунологический метод, иммунофлюоресценция, иммуноферментативный анализ, ПЦР), как отличить ветряную оспу от краснухи — видео
Допускается лечение ветрянки у взрослых на дому. При этом важно строго соблюдать постельный режим, правила личной гигиены и рекомендации врача.
Показания к госпитализации при ветряной оспе:
- развитие осложнений;
- тяжелая форма течения болезни;
- невозможность изолировать больного.
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Противовирусные препараты | Угнетают образование ДНК, необходимых для размножения вируса ветряной оспы. | Ацикловир | Принимают внутрь, по 800 мг 4 раза в день в течение 7-10 суток. Внутривенно капельно при тяжелых формах по 5-10 мг/кг каждые 8 часов. Продолжительность лечения 5-10 дней. |
| Фамцикловир | По 500 мг внутрь 3 раза в день. Длительность приема 7-10 суток. | ||
| Валацикловир | По 1 г внутрь 3 раза в день в течение 7-10 суток. | ||
| Антигистаминные препараты | Н1-блокаторы уменьшают развитие аллергических реакций и проницаемость сосудов. Оказывают противозудное, успокаивающее и снотворное действие. | Тавегил | По 1 таблетке утром и вечером. При сильном зуде доза может быть увеличена до 4-х таблеток в сутки. |
| Хлоропирамин (Супрастин) | По 1 таблетке (25 мг) 3-4 раза в сутки. Принимают до образования корочек на всех высыпаниях. | ||
| Жаропонижающие средства | Применяют при температуре свыше 38,5°С. Препараты нормализуют температуру и уменьшают воспалительный процесс. | Панадол | Внутрь по 1 таблетке 3 раза в день после еды. |
| Ибупрофен | Внутрь по 400-600 мг 3-4 раза в день. Принимают после еды с достаточным количеством жидкости. | ||
| Антибиотики широкого спектра действия | Назначают при гнойных осложнениях и образованиях пустул. Останавливают бактериальную инфекцию и предотвращают появление оспин. | Оксациллин | Инъекционно внутримышечно по 1,0 г 4-6 раз в день 7 дней. |
| Цефазолин | Внутримышечно по 1,0 г 3 раза в день. Курс 7-10 дней. | ||
| Дезинтоксикационные средства | Растворы для внутривенного введения. Снижают концентрацию вирусных токсинов, способствуют их выведению, улучшают циркуляцию крови. Назначаются при тяжелых формах. | 5% раствор глюкозы | Внутривенно капельно по 1000-1500 мл в сутки. |
| Реополиглюкин | Внутривенно капельно по 1000 мл в сутки. | ||
| Специфический иммуноглобулин против вируса Varicella Zoster | Иммуноглобулины к вирусу Varicella Zoster, выделенные из сыворотки крови переболевшего человека. Антитела связывают возбудитель болезни, облегчая ее течение и ускоряя выздоровление. | Зостевир | Вводят внутримышечно 1 раз в день. Дозировка препарата 1,5-3 мл рассчитывается исходя из характера поражений. |
Самолечение при ветрянке недопустимо! Все лекарственные средства назначает врач.
Народные средства для лечения ветрянки не воздействуют на вирус. Они стимулируют иммунитет, повышают тонус организма и способствуют выведению токсинов. Ванны с добавлением лекарственных трав подсушивают высыпания и уменьшают зуд.
Средства для внутреннего применения:
- Сбор 1: плоды малины, анис, липовый цвет, кора ивы. Все ингредиенты измельчают и смешивают в равных пропорциях. 2 ст. л. ложки сбора заливают 0,5 литра горячей воды. Дают настояться в течение 30 мин. Принимают небольшими порциями в течение дня.
- Сбор 2: череда, календула, цветки ромашки. Смешивают в равных пропорциях. 6 ложек сбора заливают литром воды. Доводят до кипения, настаивают 30 минут. Принимают по 100 мл 4-5 раз в день.
- Раствор мумие. 10 г мумие растворяют в 100 мл воды комнатной температуры. Принимают утром, перед завтраком. Средство укрепляет иммунитет, стимулирует регенерацию кожи и оказывает антибактериальное действие.
Ванны:
- Цветки ромашки. 100 г цветков заливают 3-мя литрами воды, через 15 минут доводят до кипения, затем дают настояться 30 минут. Добавляют в воду для ванны. По желанию можно добавить 5-10 капель масла чайного дерева. Такая ванна избавляет от зуда, уменьшает вероятность гнойного воспаления кожи, успокаивает нервную систему.
- Отвар овса. 1 кг овса проваривают в 5-ти литрах воды в течение 30 мин. Такую ванну принимают для уменьшения зуда на ночь или каждые 4 часа. Каждый раз требуется готовить свежий отвар.
Ветряная оспа сопровождается высокой температурой и отравлением вирусными токсинами. У больных увеличивается затраты энергии и распад белка, угнетается функция пищеварительных желез и органов ЖКТ. Диета при ветрянке учитывает эти изменения и обеспечивает достаточное поступление энергетических веществ, воды и витаминов.
Питание больных должно быть разнообразным по составу. Пища дается в протертом и полужидком виде, особенно при поражении слизистой оболочки рта и глотки.
При ветрянке рекомендованы:
- слабые мясные и рыбные бульоны;
- котлеты и тефтели на пару;
- слизистые протертые супы;
- пюре или икра из овощей;
- кефир, йогурт и другие кисломолочные продукты;
- творог со сметаной, творожное суфле;
- взбитое яйцо или омлет на пару;
- не жесткие ягоды и фрукты, муссы, пюре и соки из них;
- соки с мякотью, некрепкий чай с лимоном или молоком, отвар шиповника.
После того, как восстановится слизистая ротовой полости и нормализуется температура, можно вернуться к обычному питанию.
До выздоровления необходимо соблюдать питьевой режим, особенно больным, принимающим ацикловир и другие противовирусные препараты. Воду можно пить в чистом виде или в виде компотов из сухофруктов и чая.
Частота развития осложнений ветрянки у взрослых в несколько раз выше, чем у детей. Последствия обнаруживаются у 30% больных и требуют применения антибиотиков.
- Бактериальная суперинфекция кожи, вызванная стрептококками и стафилококками – наиболее частое осложнение. На месте везикул формируются многочисленные фурункулы, абсцессы и флегмоны. Больные нуждаются в хирургическом лечении.
- Ветряночная пневмония – воспаление легких, вызванное вирусным поражением легочной ткани и формированием бактериальных инфильтратов. Развивается в 20-30% случаев. Характеризуется повышением температуры, кашлем, одышкой, болью в груди.
- Поражение внутренних органов. Вирус размножается в клетках внутренних органов: селезенки, поджелудочной железы, печени, легких, сердца. Характерно поражение сразу нескольких органов. На 3-5-й день болезни состояние больного значительно ухудшается, возникают сильные боли в животе. Летальность до 15%.
- Поражения центральной нервной системы. Проявляется через 21 день после начала болезни. Характеризуется поражением мозжечка, что проявляется нарушением равновесия, которое особенно заметно при смене положения тела, дрожанием конечностей, нистагмом (неконтролируемыми движениями глазных яблок). Также характерен энцефалит диффузного характера, неврологические последствия которого сохраняются длительное время. Проявления – головная боль, спутанность сознания и психические нарушения, тошнота, рвота, эпилептические припадки.
- Гепатит. Поражение печени – редкое осложнение ветрянки. Преимущественно развивается у больных с иммунодефицитом. Имеет высокую летальность.
- Люди, которые готовятся к трансплантации органов.
- Склонные к тяжелому течению ветряной оспы – геморрагические болезни, снижение иммунитета, возраст старше 50 лет.
- Пациенты из группы высокого риска заболевания. К ним относят:
- больных лейкозом;
- получающих иммуносупрессивную терапию (включая глюкокортикостероиды);
- пациентов со злокачественными опухолями;
- людей с тяжелыми хроническими патологиями – бронхиальная астма, коллагенозы, аутоиммунные заболевания, хроническая почечная недостаточность.
- Люди, которые находятся в близком контакте с пациентами из группы высокого риска заболевания – родственники, члены семьи.
- Медицинский персонал, особенно работающий в инфекционных отделениях.
- Работники дошкольных учебных заведений.
- Военнослужащие.
Вакцинация живыми вакцинами противопоказана:
- беременным;
- онкологическим больным;
- людям, страдающим СПИДом и первичными иммунодефицитными состояниями;
- получающим иммуноподавляющую терапию;
- при гиперчувствительности к компонентам вакцины и неомицину.
Для прививок от ветрянки взрослым используют специфический иммуноглобулин и живую вакцину.
Активная иммунизация против ветряной оспы – введение вакцины на основе живого ослабленного вируса Varicella Zoster. Обработанный специальным образом возбудитель вызывает легкую бессимптомную форму ветрянки. После этого происходит выработка специфических иммуноглобулинов, которые остаются в крови, обеспечивая длительный иммунитет.
- Окавакс – вакцина против ветрянки японского производства. Вводят однократно подкожно в дельтовидную мышцу. Препарат разрешен детям с 12-ти месячного возраста и взрослым. Подходит для экстренной профилактики в первые 72 часа после контакта с больным.
- Варилрикс – вакцина бельгийского производства. Препарат вводят подкожно в дельтовидную мышцу. Взрослым вакцину вводят 2-кратно: первую дозу в назначенный день, а вторую через 4-6 недель. Разрешен взрослым и детям с 9-месячного возраста. Подходит для экстренной профилактики в течение первых 96 часов после контакта.
Пассивная иммунизация против ветряной оспы – введение донорских антител против возбудителя ветрянки. Их получают с плазмы крови реконвалесцента (переболевшего ветрянкой). Антитела (IgG) нейтрализуют вирус, который уже присутствует в организме. Препарат не содержит самого вируса и не обеспечивает длительный иммунитет, в отличие от живых вакцин.
- Зостевир – препарат, содержащий иммуноглобулин против вируса ветряной оспы. Иммуноглобулин против вируса Varicella Zoster может использоваться для лечения и экстренной профилактики после контакта с больным. Разрешен для применения с первого дня жизни, а также беременным женщинам и кормящим матерям.
Определить наличие иммунитета к ветряной оспе помогает анализ крови на обнаружение антител к вирусу Варицелла-Зостер. Результата придется ожидать 6 дней. Положительный результат анализа говорит о том, что у человека уже есть иммунитет против ветряной оспы, и он не нуждается в прививке.
Повторная ветрянка у взрослых возможна, особенно у людей с ослабленным иммунитетом. Как правило, повторное заболевание протекает в более легкой форме.
Повторная ветрянка возникает у некоторых категорий:
- У людей с ослабленным иммунитетом. Такое состояние может возникнуть при длительном приеме антибиотиков, кортикостероидов, иммунодепрессантов;
- Прошедших курсы химиотерапии;
- Перенесших тяжелые эмоциональные потрясения;
- У людей с заболеваниями органов пищеварения и глубокими нарушениями питания.
Иногда повторной ветрянкой у взрослых называют опоясывающий лишай. Это заболевание вызывается вирусом, который остался в спинномозговых узлах после первого заражения ветряной оспой.
В редких случаях возможна ветрянка без температуры. Это так называемая стертая или абортивная форма.
Симптомы стертой формы:
- Легкое недомогание – слабость, снижение аппетита;
- Единичные элементы сыпи – несколько красных пятен и узелков, которые обычно не превращаются в пузырьки.
Причины ветрянки без температуры:
- Ослабленный иммунитет. Вирусы и продукты их распада не вызывают адекватный иммунный ответ.
- Ветрянка, перенесенная в раннем возрасте (до года). В таком случае ветрянка у взрослого человека считается повторной. В его крови присутствует незначительное количество антител, которые не дают вирусу активно размножаться и вызвать лихорадку.
- Прием препаратов, снижающих температуру. При первых симптомах ухудшения состояния многие занимаются самолечением и принимают препараты, содержащие парацетамол. Таким образом, они сбивают температуру, и картина болезни искажается.
Длительность неосложненной ветрянки у взрослых 9 дней с момента появления первых признаков. После этого врач может закрыть больничный лист.
На практике у 90% больных болезнь длится 10-14 дней:
- продромальный период (без сыпи) – 2-3 дня;
- период появления новых высыпаний – 3-4 дня;
- период образования корочек – 5 дней (с момента появления последних высыпаний).
Только после того, как последняя везикула покрылась корочкой, больной считается не заразным. Кожа полностью очистится от корочек через 2-4 недели.

Шрамы появляются, когда в пузырек попадают бактерии и развивается гнойное воспаление. В этом случае происходит расплавление глубоких слоев кожи. После отпадания корочки под ней обнаруживается углубление с неровными краями – оспина. В дальнейшем «ямка» остается, но выравнивается по цвету с окружающей кожей.
Как предотвратить появление шрамов после ветрянки?
- Соблюдение правил гигиены – регулярная смена белья, душ;
- Обработка сыпи антисептиками – зеленкой, фукорцином;
- Назначение антибиотиков широкого спектра при появлении первых пустул.
Что делать, если появились шрамы после ветрянки?
- Мази и гели для лечения рубцов. 2-3 раза в сутки втирают в рубец небольшое количество геля. При застарелых шрамах гель наносят под повязку на ночь. Курс лечения может занять от 1-го месяца до года. Для лечения используются:
- Контрактубекс;
- Альдара;
- Дерматикс;
- Келофибраза;
- Скаргуард.
- Введение под кожу коллагена. Вещество заполняет дефект кожи и стимулирует образование соединительных волокон.
- Химическийпилингс использованием фенола. Под воздействием агрессивных химических веществ удаляется ороговевший слой эпидермиса и дермы. После восстановления эпидермиса (занимает до 2-х недель) кожа приобретает гладкость.
- Лазерная шлифовка кожи. Сфокусированный лазерный луч проникает в поверхностные слои дермы и нагревает их, выпаривая воду. После регенерации клеток кожи ее поверхность выравнивается. Внимание: лечение углекислотным лазером может вызвать появление гипертрофического келоидного рубца, возвышающегося над кожей. Поэтому используется эрбиевый или карбондиоксидный лазер.
- Микродермабразия – механическая шлифовка кожи частицами твердого вещества (алмаза). В результате микротравм активизируется выработка коллагена. Процедура позволяет выровнять рельеф кожи и сделать рубцы менее заметными.
Автор: Исаева А.Д. Практикующий врач 2-й категории
источник
Прежде чем мазать корочки после ветрянки или сдирать их, необходимо изучить этот вопрос немного глубже, чтобы не нанести вреда кожным покровам. Сам струп образуется не с первых дней заболевания, однако именно он доставляет наибольший физический дискомфорт. Если вы при ветрянке содрали корочку и шрам все же не остался,вам крупно повезло — ваши ткани хорошо восстанавливаются, потому что в большинстве случаев, на месте сорванного струпа возникает округлый рубчик.
Ветряную оспу вызывает вирус. Сам недуг может не давать о себе знать вплоть до 21 дня после контакта с больным человеком и симптомы возникнут только через 3 недели.
Как у детей, так и у взрослых сначала возникают общие признаки — вялость, апатия, слабость и высокая температура. Для великовозрастных пациентов характерно очень сильное повышение температуры тела — вплоть до 41°C, в таком случае следует незамедлительно обратиться к врачу.
Через 1-2 суток возникает и сама сыпь. Необходимо знать, что человек становится заразным за сутки до появления прыщей.
При ветряной оспе характер высыпания имеет строгую последовательность: сначала возникает розовое пятнышко, затем на смену приходит узелок, после узелка — пузырек. Он лопается, оголяя нижний слой кожи. Заживает при ветрянке оголившаяся поверхность, как и при обычном ранении. Организму необходим защитный барьер, чтобы не допустить попадания бактерий внутрь, для этого образуется сухое покрытие – струп. Он формируется в нижнем слое кожи, в результате при ее сдирании повреждается ростковый слой и в итоге появляется глазом видимый рубец. Корочки при ветрянке отпадут, даже если их ничем не обрабатывать, но это доставит дискомфорт, продлит время и заживления ранок.
Вначале болезни розовые пятнышки не требуют специфического нанесения. При образовании узелков, их необходимо обрабатывать. Высыпания начинают доставлять физический дискомфорт на стадии появления струпа. Он зудит, присутствует чувство жжения и инородного тела на коже. Однако сдирать струп нельзя! Есть множество различных средств, для обработки корочек при ветрянке и снижения местных неприятных ощущений. Наиболее доступные из них:
- Раствор зелени бриллиантовой (зеленка) — одно из старейших средств для обработки различных высыпаний, в том числе и при ветряной оспе. Является сильным антисептиком, подсушивает раневую поверхность, способствует уменьшению зуда и скорейшему заживлению ранки.
- Фукорцин — на ровне с бриллиантовой зеленью, является обеззараживающим средством, способствует подсушиванию и скорейшему отпадению корки.
- Перманганат калия (марганцовка) — очередной сильнодействующий антисептик со схожими свойствами, как фукорцин и зеленка.
Мазать корочки при ветряке данной группой препаратов следует на начальной стадии их образования для предотвращения вторичного инфицирования. Когда вероятности бактериального заражения нет, отсутствует воспаление, покраснение, открытые ранки, рекомендуется использовать препараты с заживляющими свойствами.
Корочки при ветрянке необходимо обрабатывать с целью оказания следующих свойств:
- недопущения распространения инфекции по ослабленному организму;
- снижению чувства зуда, жжения и минимизации боли;
- для ослабления ощущения наличия инородного тела на коже;
- для скорейшего отпадания струпа и заживлению ранки.
Корочки, возникающие на голове от ветрянки, необходимо также обрабатывать и нельзя сдирать, так как на месте образовавшегося рубца не будут расти волосы, что может повлечь за собой видимый косметический дефект.
При правильной обработке, и ухаживанию за пораженными кожными покровами, корочки при ветрянке отпадают на несколько дней раньше.
Корочки после ветрянки доставляют больному не только физический, но и эстетический дискомфорт. Особенно в случае тяжелого течения и масштабного высыпания. Для детей не представляет неудобства использование зеленки. А вот взрослым нужно ли мучиться и мазать зеленкой корочки при ветрянке — нет, в современной фармакологии достаточно средств для прекращения ощущения жжения и инородного тела на коже, зуда, антисептической обработки. Взрослым пациентам стоит пользоваться бесцветными или легко смывающимися препаратами, которые проявляют антисептические и подсушивающие характеристики:
- Пантенол мазь – обладает активными регенерирующими свойствами, когда корочки при ветрянке уже все сухие для скорейшего заживления и предотвращения рубцовой ткани применяйте данный препарат;
- Циндол – оказывает антисептическое, вяжущее и подсушивающее действие;
- Левомеколь – препарат комплексного действия, мазать корочки при ветряке данным антибактериальным медикаментом следует когда присутствует экссудат, воспаление, болезненность, покраснение и сыпь не заживает.
- Бепантен Плюс – имеет антисептические и ранозаживляющие характеристики, поэтому врачи рекомендуют им мазать корочки после ветрянки;
- Фенистил гель – обладает анестезирующим и противозудным действием;
- Каламин – проявляет охлаждающие, успокаивающие свойства. Устраняет зуд, предотвращает инфицирование;
- Цинковая мазь – противовоспалительный препарат, снимает раздражение кожи;
- Контрактубекс – этот гель наносится, когда отпадают корочки при ветряке, а на их месте остается яркое покраснение, рубец. Для размягчения и разглаживания тканей наносят 2-3 раза в день на протяжении нескольких недель.
Некоторые не знают, чем нельзя, а чем можно мазать корки при ветрянке. Прежде всего противопоказано использование дубильных и сильно высушивающих средств, типа спирта или настойки коры дуба. Чрезмерное высушивание может привести к нестерпимому зуду, жжению, вплоть до болевых ощущений. Поэтому в современной медицине скептически относятся к чрезмерному применению спиртовых настоек и отдают предпочтение мазям с антибиотиками. Однако при воздействии с вирусом антибактериальные препараты могут давать побочный эффект в виде еле заметной зудящей сыпи, что негативно скажется и на струпе.
Ветряная оспа очень распространенное заболевание и считается болезнью детства, однако и люди постарше страдают ей. Для взрослых данный недуг может оказаться серьезной проблемой не только со стороны здоровья, но и с точки зрения эстетики. Детская кожа лучше переносит травмы и быстро восстанавливается, чего не скажешь про кожные покровы взрослых. Каждая из стадий сыпи неприятна по-своему, однако наиболее эстетическим и физическим дискомфортом обладает корка, появляющаяся после пузырька. Чтобы справиться с кожным недугом и последствиями как можно быстрее, необходимо обрабатывать сыпь. Нельзя однозначно ответить на вопрос, на какой конкретно день отпадают корочки при ветрянке – это зависит от способности тканей к регенерации. Тщательность, а также регулярность обработки кожных покровов во время болезни — залог скорейшего восстановления. Можно сказать наверняка, чтокорки при ветряной оспе обязательно стоит обрабатывать как минимум бриллиантовым зеленым. Сдирать раньше времени струп или расчёсывать пузырьки — нельзя, во избежание образования кожного дефекта в виде рубца.
источник