
Когда можно купать ребенка после ветрянки
Купать ребенка можно и во время болезни, если нет температуры. Обычный режим водных процедур можно начинать на 5 день после появления последней «партии» сыпи.
Когда можно мыться после ветрянки
Специалисты допускают полноценное купание на 4-6 день после появления последних высыпаний. Примерно месяц время купания ограничивать, потому что организм ослаблен болезнью.

Когда можно выходить на улицу и гулять после ветрянки
Через 5-6 суток, после того, как появились последние высыпания, придерживаясь некоторых ограничений:
примерно три недели не заниматься спортом;
сократить до минимума посещение госучреждений;
не находиться под прямыми лучами солнца (не загорать!);
не гулять, если на улице холодно.
Когда можно мыть голову после ветрянки
Как только упала температура, подсохли высыпания и покрылись корочками. При мытье не тереть волосы и кожу головы, промокнуть полотенцем не растирая.
Прививки после ветрянки, когда можно делать
Прививки после ветрянки можно делать не ранее, чем через месяц после выздоровления. Однако решение должен принять педиатр.
После ветрянки, когда можно в школу
Начиная с последнего высыпания, через 10 дней ребенок не заразен. Можно добавить 3 дня. Значит примерно через 10-13 дней.
Когда можно в баню после ветрянки
При ветрянке в баню нельзя категорически. Посещение бани разрешается только после того, как все корочки отшелушатся, и кожа станет полностью чистой.
Когда можно заниматься спортом после ветрянки
Возобновлять физические нагрузки можно только на 8-10 день после появления последнего высыпания, если:
более недели не повышалась температура;
нет кашля и болей в области дыхательных путей;
отсутствует суставная боль;
нет болезненности в местах высыпаний;
в течение суток общее самочувствие в норме.
Если больного беспокоит хотя бы что-то из перечисленного выше, то занятия спортом придется отложить еще на неделю. Если сохраняется боль в груди и кашель — это может быть началом пневмонии. Необходимо обратиться к врачу.
Манту после ветрянки когда можно
Заболевание ветрянкой является одним из основных противопоказаний к пробе Манту. Согласно Приказу Министерства здравоохранения РФ № 109 «О совершенствовании противотуберкулезных мероприятий в РФ», если человек переболел ветрянкой, Манту можно ставить не ранее, чем через месяц после выписки в садик или школу.
Когда можно общаться после ветрянки
Если человек заболел ветрянкой, то он будет заразным примерно за 24 часа до появления первых высыпаний и до истечения недели после появления последних. Значит, общаться можно примерно на 8-9 день после появления последних высыпаний.
Когда можно смывать зеленку после ветрянки
Ветрянка вылечивается, а пятна от зеленки остаются, доставляя дискомфорт и раздражая человека.
Как только сыпь подсохла, можно смыть зеленку 30% перекисью водорода, лимонным соком, смешанным со спиртом, хозяйственным мылом, жирным детским кремом и т.д.
Помните! Смывать зеленку нужно до водных процедур, а не после.
Когда можно мыть ребенка после ветрянки
Как только на месте высыпаний появились корочки, можно купаться в теплой воде с добавлением слабого раствора марганцовки. Пока корочки не отшелушились — не использовать мочалку, мыло и гели. Как только тело ребенка стало чистым – можно купаться как обычно, только в первое время кожу ребенка сильно не растирать мочалкой и полотенцем.
источник
Ветрянка – заболевание, легко передающееся воздушно-капельным путем. Более тяжело переносится взрослыми, но в любом возрасте есть риск получить осложнения, поэтому необходимо соблюдать курс лечения и все рекомендации врача, а при малейшем ухудшении стоит обращаться в медицинское учреждение. Период восстановления после данной вирус инфекции довольно длительный, иногда он совпадает с плановой вакцинацией или туберкулинодиагностической пробой у ребенка. Поэтому некоторых родителей интересует, когда можно ставить манту после ветрянки. При вирусе ветряной оспы есть ряд ограничений, необходимо быть осторожным и соблюдать правила терапии, только так избегается отрицательный результат.
Так как заболевание длится две или три недели, то важно соблюдать лечение, назначенное врачом и все рекомендации в последующий период восстановления. После ветряной оспы иммунитет становится ослабленным и неспособен во всю силу бороться с другими встречными инфекциями.
Манту представляет собой пробу, которая вводится под кожу. Необходимо производить ее для того, чтобы посмотреть иммунный ответ на туберкулин, однако не всегда это можно делать. После ветрянки Манту способно нанести большой вред организму. Иммунитет не может дать адекватную реакцию, так как очень ослаблен. Все его силы были брошены на длительную борьбу с вирусом. Поэтому состояние организма скажется на результатах исследования. Если пренебречь данным советом, то можно получить побочную реакцию.
Встречаются случаи, когда пробу нужно сделать в ближайшее время. Заболевание длится в среднем две недели, в течение которых категорически это запрещено. Открытым остается вопрос, через сколько можно делать Манту после ветрянки. Ставить ее разрешено лишь по прошествии довольно длительного времени – врачи рекомендуют диагностику на туберкулин не менее чем через три месяца после полного выздоровления.
Но, есть обстоятельства, когда лучше это сделать позже. Все зависит от особенностей инфекционного процесса. Если течение ветряной оспы было тяжелым и длительным, организму потребовалось много силы для борьбы с вирусом, то следует отложить туберкулинодиагностику до 5-6 месяцев после выздоровления. Однако лучше всего, то когда можно ставить манту после ветрянки вам подскажет лечащий врач. Чтобы в итоге результат пробы не получится ложноположительный.
Стоит отличать данную процедуру от прививки. В первом случае — это диагностика и оценивает результат иммунной системы. Побочные эффекты – это аллергические реакции, которые несут опасность. Среди них: высокая температура тела, слабость, многочисленные высыпания, анафилактический шок, увеличение папулы. Нельзя предугадать, появятся ли они, однако рисковать здоровьем опасно для жизни.
Манту может показать ложный результат. Например, увеличение папулы означает подозрение на туберкулезную инфекцию. Нормальная же реакция-отсутствие покраснения и слегка заметное место. Не стоит относиться к пробе с пренебрежением и делать ее во время болезни или сразу после выздоровления, это способно ухудшить общее состояние пациента.
Ветряная оспа протекает у каждого человека различным образом. Чаще появляется у детей ввиду их уязвимости к инфекциям и вирусам. Взрослые болеют реже, но тяжелее переносят недуг. В любом возрасте необходимо обращаться к врачу для назначения лечения. Стоит выполнять рекомендации, чтобы избежать осложнений в восстановительный период. Нельзя делать Манту сразу после ветрянки, организму нужно время окрепнуть. Только так можно получить достоверный результат и избежать побочных эффектов.
источник
Туберкулиновая проба (проба Манту) – это подкожная инъекция, в состав которой входит смесь твина и фенола с фильтратом ослабленных микробактерий туберкулеза.
Обычно пробу ставят раз в 12 месяцев (с момента рождения и до конца жизни), а затем, измерив папулу, принимают решение о дальнейшей диагностике.
С пробой Манту связано множество заблуждений и «легенд», активно распространяющихся среди родителей. Однако переживать не стоит: прививку может сделать только медицинский работник, имеющий достаточный опыт.

Заболевание ветрянкой является одним из основных противопоказаний к пробе Манту. Согласно Приказу Министерства здравоохранения РФ №109 «О совершенствовании противотуберкулезных мероприятий в РФ», если человек переболел ветрянкой, Манту можно ставить не ранее, чем через месяц после выписки в садик или школу.
Так как заболевание длится две или три недели, то важно соблюдать лечение, назначенное врачом и все рекомендации в последующий период восстановления. После ветряной оспы иммунитет становится ослабленным и неспособен во всю силу бороться с другими встречными инфекциями.
Манту представляет собой пробу, которая вводится под кожу. Необходимо производить ее для того, чтобы посмотреть иммунный ответ на туберкулин, однако не всегда это можно делать. После ветрянки Манту способно нанести большой вред организму. Иммунитет не может дать адекватную реакцию, так как очень ослаблен. Все его силы были брошены на длительную борьбу с вирусом. Поэтому состояние организма скажется на результатах исследования. Если пренебречь данным советом, то можно получить побочную реакцию.
Несмотря на то, что существует специальный график проведения прививок, проба Манту может быть отложена. Это связано с рядом факторов, а также состоянием здоровья пациента.
Основные противопоказания к пробе Манту:
- заболевания кожных покровов, сыпь (особенно в области предполагаемого укола);
- хронические заболевания у взрослых и детей, находящиеся в стадии обострения;
- острые формы соматических, вирусных заболеваний;
- ОРВИ;
- пневмония;
- ветрянка;
- пиелонефрит;
- стоматит;
- бронхиальная астма;
- мононуклеоз;
- конъюнктивит;
- аллергические реакции, спровоцированные не только компонентами пробы, но и другими возбудителями.
Также на проведение пробы могут повлиять внешние факторы. Например, если в школе был объявлен карантин, после его завершения до пробы Манту должно пройти не менее двух недель.
Манту лучше не проводить у девушек-подростков во время месячных, так как они могут повлиять на результаты в связи изменением гормонального фона.
При эпилепсии проба Манту строго противопоказана — введение туберкулина может спровоцировать приступ.
Справка. Противопоказанием может быть индивидуальная особенность организма, а также непереносимость высокой концентрации вакцины. В таких случаях снижается уровень ТЕ (туберкулиновых единиц).
Опытные мамочки с удовольствием делятся своей практикой друг с другом. Кто-то описывает негативный опыт и хочет предостеречь остальных, а кто-то сам просит совета.
Юлия: «Ох, как актуально… Был один случай. Переболели ОРВИ, прошла неделя, нам сделали Манту (с разрешения врача!). И что бы вы думали? Ложноположительный результат. Третий сын, и такое впервые. Начались фтизиатры, рентгены, флюорографии родителей и прочее. Благо, садик частный. Обошлось, справку не пришлось добывать. Что еще интереснее! Сам же педиатр потом сказала: да, такое может быть из-за недавней болезни. И вот мне интересно. Почему раньше не сказала, что Манту позже должна делаться?».
Ольга: «Была подобная история, но нам повезло с врачом. Выждали месяц и спокойно сделали Манту. Все хорошо! Хотя до этого был случай, что ребенка с насморком другой «специалист» посылал сделать этот укол. Ну как так? Я не пошла. Кстати, по закону можно даже отказ написать и официально взять на себя ответственность за ребенка. Только будьте готовы, что в любом случае услышите много неприятных слов, если против врача пойдете».
Наталья: «Учитесь, милые мамы, на наших ошибках! В том году сделали Манту сразу после болезни, даже сопли еще оставались. Итог — постановка на учет в тубдиспансере, так как получилось пятно запредельного размера».
Родительская практика подтверждает, что в вопросе взаимоотношений Манту и болезни нужно быть предельно осторожным. Лучше выдержать максимальный временной промежуток и отложить процедуру. Но! Пренебрегать ею совсем не стоит!

Важно понимать, что, хотя Манту в обиходе и называют «прививкой», технически это неправильно. Туберкулиновая диагностика проверяет реакцию организма на введение специфических белковых структур, но не участвует в формировании иммунитета. И негативные последствия, способные развиться у больного после постановки пробы, вызываются аллергией на компоненты вводимого под кожу состава.
Доктор Комаровский также отмечает, что Манту делается до начала курса профилактических прививок.
- высокая температура;
- симптомы общего недомогания – плохой аппетит, повышенная утомляемость, сонливость больного, мышечная слабость;
- рвота;
- насморк;
- высыпания на коже;
- покраснение области вокруг зоны введения;
- прочие проявления аллергии, вплоть до отека Квинке и анафилактического шока.
На степень проявления влияет множество факторов. Узнать заранее, разовьется ли аллергия, крайне сложно. Врач может сделать некоторые предположения на предмет склонности больного к демонстрации патологической реакции. Например, люди, недавно переболевшие чем-либо инфекционным, находятся в группе риска.
Побочные реакции на пробу у детей:
- кожный зуд;
- различные виды сыпи;
- покраснение;
- крапивница;
- развитие тяжелых состояний, в которых уже не обойтись без срочной врачебной помощи.
Характерная особенность «побочек» Манту – отсутствие четкой локализации аллергических проявлений. Они могут появиться и непосредственно в месте, куда поставлен укол и на других частях тела.
источник
Препарат Диаскинтест предназначен для выявления туберкулеза. Это эффективная альтернатива пробе Манту. Но на Диаскинтест противопоказания имеются и у взрослых, и у детей. С ними обязательно нужно ознакомиться перед применением. Тем более что чаще всего ставить Диаскинтест приходится именно детям. Ниже будет перечислено, какие имеются противопоказания к препарату Диаскинтест, с какого возраста можно делать его, какую реакцию может давать препарат и т.д.
Самыми популярными методами определения туберкулеза считаются проба Манту и Диаскинтест.
Диаскинтест — это препарат, который прошел все проверки и зарекомендовал себя как эффективное средство для выявления болезни. Он состоит из 2-х частей. Основу составляет рекомбинированный белок. В его молекулярную структуру встроены 2 антигена, связанные друг с другом. Они имеют специфическую формулу, которая соответствует только туберкулезу. Если в организме имеется туберкулезная палочка, то антигены дают соответствующую иммунную реакцию. Диаскинтест практически не выдает ложноположительных результатов.
Проба Диаскинтестом может проводиться как у маленьких детей с одного года, так и у взрослых. Она способна диагностировать не только само заболевание, но и его активность. Определяет Диаскинтест и то, насколько результативна терапия от туберкулеза, выявляет поствакцинальную или инфекционную аллергию.
Пациентов интересует вопрос о том, чем опасен Диаскинтест. Если не выявлено противопоказаний, то препарат не представляет опасности.
Побочные действия от препарата проявляются крайне редко. Выражаются данные эффекты общей слабостью, незначительным повышением температуры тела и головной болью. Но вот противопоказания к Диаскинтесту обязательно нужно знать, т.к. их немало. И необходимо помнить, когда можно делать Диаскинтест, а когда нельзя.
Вводится средство под кожу инъекционным методом. Применяется тонкая игла, направляется она в среднюю треть предплечья. Делает укол специалист. Иногда применяется и реакция Манту, которая колется в другую руку. Так врачи узнают результат при ложноположительных данных одного из препаратов.
Нужно соблюдать интервал между пробами на туберкулез и прививкой БЦЖ, он составляет минимум 1 месяц.
Кроме активного вещества, в состав препарата входят такие компоненты:
- натрий фосфорнокислый;
- натрия хлорид;
- однозамещенный фосфорнокислый калий;
- полисорбат 80;
- фенол;
- инъекционная вода.
Несмотря на то что изначально Дискинтест создавался как альтернатива менее надежной пробе Манту, ее заменой он все же не стал. И все потому, что средство имеет множество противопоказаний. Если при их наличии пройти туберкулезную пробу, то могут появиться различные осложнения. И тогда препарат принесет только вред.
Стоит упомянуть основные из них:
- Если у ребенка имеются вирусные, респираторные (ОРЗ) или инфекционные заболевания любой формы и течения (острого, хронического вида). В особенности это касается осложненных недугов.
- Любые воспалительные процессы, особенно если они сопровождаются повышенной температурой тела.
- Эпилепсия.
- Наличие аллергических реакций.
- Кожные болезни и дерматиты.
- Гепатит.
- Пиелонефрит.
- Колит, панкреатит и другие проблемы с пищеварением.
- ОРВИ, бронхит, пневмония.
- Запрещена проба Диаскинтестом малышам до 1 года, это связано с не до конца сформировавшейся иммунной системой ребенка.
- Под запретом проведение пробы в детских учреждениях в период карантина.
Как правило, если этих противопоказаний нет у детей, то препарат переносится хорошо.
Многие родители спрашивают, можно ли делать Диаскинтест при простуде (когда у взрослого человека или ребенка появляются сопли, кашель и другие симптомы данного заболевания) и можно ли делать Диаскинтест при насморке (рините). Известно, что насморк не появляется просто так, это результат воспаления, инфекции или аллергии. При всех этих показателях данный препарат запрещен. То же самое касается и проблем с системой дыхания. Диаскинтест при кашле также запрещен к применению, так как кашель провоцируют перечисленные выше болезни.
Учтите, что применять препарат Диаскинтест после ОРВИ или после болезни другого плана необходимо, предварительно посоветовавшись с врачом, чтобы избежать при этом неблагоприятных последствий.
Говоря о противопоказаниях для применения препарата, которые относятся именно к взрослым людям, стоит выделить следующие:
- Запрещена прививка Диаскинтест при беременности и лактации. Как беременным, так и кормящим женщинам проба не делается по причине того, что организм маленького ребенка еще не развился до конца.
- При обострении соматических патологий.
Несмотря на все эти противопоказания, стоит помнить, что в состав лекарства входят генетически измененные штаммы кишечной палочки и препарат не может вызвать развитие болезни. Также нужно знать, что нельзя делать после прививки. После укола запрещается мочить то место, куда он был сделан, т.к. после присоединения посторонних аллергенов данные прививки исказятся и ее придется проводить снова.
Обязательно перед проведением теста нужно сообщить об имеющихся проблемах со здоровьем. Если все записано в медицинской карте и эти болезни являются противопоказанием для Диаскинтеста, то врач отменит инъекцию или отложит ее.
Если у детей не выявлены противопоказания, но родители не хотят проводить туберкулиновую пробу, они могут отказаться от проведения процедуры. Но так как без диагностики не обойтись, иначе ребенка не зачислят в детский сад или школу, можно пройти рентген или флюорографию. При отказе именно от Диаскинтеста придется пройти другое исследование на туберкулез.
После этого выписывается справка о том, что ребенок не имеет такого заболевания, как туберкулез.
Чтение пробы Диаскинтеста проводит врач. Результат будет виден через 72 часа после того, как сделана инъекция. Для оценки берется диаметр образовавшегося пятна и уплотнение в месте укола.
К результатам относятся следующие показатели:
- Реакция будет отрицательной, если на месте введения Диаскинтеста не появилось уплотнений и покраснений.
- Сомнительный показатель, когда имеется покраснение и небольшая припухлость диаметром 2-4 мм.
- Положительная реакция указывает на появившуюся припухлость более 5 мм в диаметре.
- Гиперергические изменения — уплотнение достигает в диаметре 15 мм и больше. Возможно появление язвочек и пузырьков в месте укола, увеличение лимфатических узлов в подмышечной области и локтевой впадине.
При появлении положительной реакции на пробу Диаскинтеста следует дать направление ребенку или взрослому на дополнительное обследование с целью выявить туберкулез.
Дети и взрослые, находящиеся в зоне риска, должны по крайней мере раз в год проверяться на наличие туберкулеза. Во многих детских учреждениях существует правило: делать пробу на реакцию Манту 2 раза в год.
Диаскинтест проводится одновременно с Манту, чаще всего уколы ставятся на разных руках.
Перед этим необходимо выяснить, не имеется ли у взрослого человека, а тем более у ребенка, перечисленных в инструкции противопоказаний, в особенности хронических и соматических болезней, инфекций и воспалений, аллергии и кожных заболеваний.
Опаснейшим заболеванием также является эпилепсия и другие патологии нервной системы.
После проведения профилактических прививок проба Диаскинтеста проводится спустя месяц.
Теперь вы знаете, что это такое — Диаскинтест, что в большинстве случаев является противопоказанием к тому, чтобы применять этот препарат, и в каких случаях его делают. Люди, которые получили пробу с этим препаратом, оставляют только положительные отзывы. Главное — знать о противопоказаниях к применению препарата и не делать прививку в опасные периоды.
источник
Туберкулиновая проба (проба Манту) – это подкожная инъекция, в состав которой входит смесь твина и фенола с фильтратом ослабленных микробактерий туберкулеза.
Обычно пробу ставят раз в 12 месяцев (с момента рождения и до конца жизни), а затем, измерив папулу, принимают решение о дальнейшей диагностике.
С пробой Манту связано множество заблуждений и «легенд», активно распространяющихся среди родителей. Однако переживать не стоит: прививку может сделать только медицинский работник, имеющий достаточный опыт.
Несмотря на то, что существует специальный график проведения прививок, проба Манту может быть отложена. Это связано с рядом факторов, а также состоянием здоровья пациента.
Основные противопоказания к пробе Манту:
- заболевания кожных покровов, сыпь (особенно в области предполагаемого укола);
- хронические заболевания у взрослых и детей, находящиеся в стадии обострения;
- острые формы соматических, вирусных заболеваний;
- ОРВИ;
- пневмония;
- ветрянка;
Фото 1. Красные пятна от ветрянки на лице и плечах маленького ребенка.
- пиелонефрит;
- стоматит;
- бронхиальная астма;
- мононуклеоз;
- конъюнктивит;
- аллергические реакции, спровоцированные не только компонентами пробы, но и другими возбудителями.
Также на проведение пробы могут повлиять внешние факторы. Например, если в школе был объявлен карантин, после его завершения до пробы Манту должно пройти не менее двух недель.
Манту лучше не проводить у девушек-подростков во время месячных, так как они могут повлиять на результаты в связи изменением гормонального фона.
При эпилепсии проба Манту строго противопоказана — введение туберкулина может спровоцировать приступ.
Справка. Противопоказанием может быть индивидуальная особенность организма, а также непереносимость высокой концентрации вакцины. В таких случаях снижается уровень ТЕ (туберкулиновых единиц).
Внимательные родители и ответственные взрослые должны пристально следить за графиком проведения прививок. Однако назначить дату может исключительно врач. Самостоятельно ставить укол нельзя.
Существуют рекомендации, воспользовавшись которыми вы сможете подобрать идеальное время для пробы.
- Инъекцию желательно сделать в пятницу, чтобы в понедельник измерить размер «пуговки». Чтобы результат был точным, проверку реакции проводят ровно через 72 часа.
- Если вы или ваш ребенок перенесли простуду или тяжелое заболевание, пробу можно проводить лишь спустя 2 недели после выздоровления. Лучше не рисковать и не делать инъекцию раньше этого срока.
- Если была сделана прививка от столбняка или какого-либо другого заболевания, рекомендуется подождать 30 дней.
Также перед проведением инъекции необходимо измерить температуру тела. Если она повышена, пробу придется отложить. Лучше проверить, болит ли горло у ребенка, его плохое состояние может указывать на зарождающуюся инфекцию в организме, больному делать Манту нельзя.
Если проба была поставлена, когда ребенок болеет, могут возникнуть некоторые временные осложнения. Если вы заметили неприятные симптомы, следует обратиться к лечащему врачу или педиатру.
Вот некоторые побочные действия, наблюдаемые после вакцинации:
- повышение температуры тела до 39 градусов;
- зуд и покраснения на месте укола;
- расширение «пуговки»;
- снижение аппетита;
- общая слабость, вызванная присутствием в организме туберкулина.
В отдельных случаях, если вакцина оказалась некачественной или ее неправильно транспортировали, могут наблюдаться и другие осложнения.
Если вакцинация была проведена в медицинском учреждении, проблем не будет. В поликлиниках, больницах, частных лечебных заведениях находятся только сертифицированные препараты; если вы сомневаетесь в их качестве, можно попросить у сотрудника предоставить все документы на вакцину.
Зачастую детский организм ослаблен и не может сопротивляться инфекциям, которые буквально «витают в воздухе», поэтому осложнения у школьников встречаются гораздо чаще, чем у совершеннолетних людей.
Причины появления побочных действий:
- наследственность (как правило, ложноположительный результат наблюдался до этого у родителей);
- общая слабость организма;
- холодное время года, авитаминоз.
Важно! Перед проведением вакцинации обязательно получите консультацию педиатра, ведущего ребенка. Только врач может сказать, показана ли прививка, а родитель должен принять окончательное решение о проведении.
Причинами осложнений могут стать не только заболевания или воспалительные процессы, но и некоторые другие факторы.
Фото 2. Ампула с туберкуоином объемом 0.1 мл, производитель «Parkedale». Должна быть герметично запакована для того, чтобы вещество не испортилось.
- Несоблюдение противопоказаний.
- Превышение дозировки введенного препарата (в странах СНГ допустимая норма — 2 ТЕ, в США — 5 ТЕ).
- Нарушение условий хранения, транспортировки вакцины.
- Некачественная вакцина, закупаемая у непроверенного производителя.
- Индивидуальные реакции организма, которые могут быть либо врожденными, либо приобретенными относительно недавно.
Внимание! В отдельных случаях наличие такого серьезного вируса, как ВИЧ, может стать серьезной причиной для отказа от инъекции. Однако врач должен назначить альтернативное обследование, позволяющее выявить туберкулез.
Чтобы избежать осложнений и максимально точно определить реакцию, рекомендуется провести диагностику и убедиться в том, болеешь ты или нет. В противном случае аллергических реакций не избежать, понадобится достаточно времени, чтобы избавиться от последствий.
Посмотрите видео, в котором знаменитый доктор Комаровский рассказывает про особенности пробы Манту: историю её возникновения, зачем она нужна, противопоказания к проведению, а также отвечает на самые распространенные вопросы, связанные с реакцией.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Многие жители нашей страны сталкивались с ветряной оспой, или в просторечии ветрянкой, которой болеют преимущественно дети. В сознании людей прочно укоренилась мысль о том, что ветрянка представляет собой безобидную детскую инфекцию, которой лучше переболеть. Большинство детей переболевают ветрянкой до 10-летнего возраста. Если ребенок не переболел в детстве, то во взрослом состоянии он может заразиться, и у него инфекция будет протекать значительно тяжелее. Частота осложнений ветрянки у взрослых составляет от 30 до 50% случаев, а у детей — только 10%.
Статистические данные можно трактовать в пользу переболевания ветрянкой в детском возрасте. Однако за этими сухими цифрами скрываются весьма неблагоприятные и опасные последствия. Ветряная оспа является вирусной инфекцией, а ее возбудитель – вирус из семейства герпетиформных, который называется вирус-Зостер . Именно этот вирус из семейства герпесовых вызывает опоясывающий лишай. Согласно выводам и наблюдениям Всемирной организации здравоохранения, после перенесенной ветрянки в детстве или во взрослом состоянии опоясывающий герпес развивается примерно у 10 – 20% людей.
Опоясывающий герпес характеризуется тем, что вирус-Зостер поселяется в нервных стволах и ганглиях, и может поражать центральную нервную систему с формированием параличей, нарушений чувствительности, падения зрения и т.д. Наружным проявлением опоясывающего герпеса являются небольшие пузырьки на коже по ходу пораженного нерва, которые сильно чешутся и доставляют дискомфорт. При появлении таких пузырьков на коже человек с опоясывающим лишаем становится источником вируса-Зостер для окружающих, то есть он него можно заразиться ветрянкой. Для предотвращения частоты развития опоясывающего герпеса и уменьшения количества дней потери работоспособности вследствие заболевания ветрянкой, в 1974 году была внедрена вакцина против ветряной оспы.
В развитых странах прививку от ветрянки применяют с 70-х годов прошлого века. За это время удалось уменьшить частоту заболевания у детей и взрослых. Осложнением ветрянки могут быть энцефалиты, пневмониты, воспаление легких, уродующие рубцы на коже тела, септицемия (заражение крови) и врожденная ветрянка, развивающиеся у 1 взрослого человека из 1000, и у 1 ребенка на 10 000. Сократив заболеваемость ветрянкой, развитым странам удалось уменьшить и число тяжелых осложнений этой вирусной инфекции, а также сократить летальность и количество дней нетрудоспособности.
Прививка от ветрянки является очень эффективной, обладает высокой иммуногенностью, вызывая формирование невосприимчивости у 95% вакцинированных детей до 5 лет. Введение вакцины подросткам вызывает формирование иммунитета только у 78%, но вторая доза позволяет довести процент невосприимчивых детей к ветрянке до 99%. Поэтому Всемирная организация здравоохранения рекомендуется детям до 13 лет вводить одну дозу препарата, а всем людям старше 13 лет для формирования невосприимчивости к ветрянке необходимо уже двукратное вкалывание вакцины.
По данным наблюдений за вакцинированными людьми выявлено, что прививочный иммунитет против ветрянки действует минимум в течение 20 лет. В принципе первые люди были привиты от ветрянки около 40 лет назад. Согласно исследованиям иммунитета у этих лиц, было показано наличие антител против инфекции. То есть защита от ветрянки после прививки сохраняется очень длительное время.
Прививка от ветрянки в большинстве случаев надежно защищает человека от инфицирования, но в случае развития иммунодефицита вакцинированное лицо может переболеть ветряной оспой в легкой форме. Такие случаи заболевания ветрянкой после прививки были зарегистрированы у людей, у которых развились онкологические заболевания крови и других органов на фоне приема глюкокортикоидных препаратов, в том числе для лечения бронхиальной астмы.
В развитых странах прививка от ветрянки применяется не только с целью формирования невосприимчивости к инфекции, но и для профилактики заражения после контакта с больным человеком. Например, вы контактировали с ребенком, больным ветряной оспой, а сами в детстве не переболели. В этом случае в развитых странах Европы и США вводят вакцину от ветрянки, которая профилактирует заражение и заболевание. Прививка в качестве профилактического мероприятия эффективна, если ее ввести в течение 72 часов (3 суток) после контакта с человеком, больным ветряной оспой. К сожалению, в России такая стратегия не практикуется, в основном в силу дороговизны вакцины против ветряной оспы, которая не производится в стране, а закупается и импортируется из-за границы.
Прививка против ветряной оспы может быть введена ребенку с возраста 9 месяцев, или любому взрослому, если он к моменту вакцинации не переболел инфекцией. Людей, которые переболели ветрянкой, прививать нецелесообразно, поскольку иммунитет после такой естественно перенесенной инфекции – пожизненный. В редких случаях при развитии иммунодефицита у такого человека, перенесшего когда-то ветрянку, возможно повторное заражение. Частота таких случаев составляет 1%.
Прививка против ветряной оспы в большинстве случаев защищает человека от заражения. Но в некоторых случаях прививка может быть несостоятельной. Тогда происходит инфицирование, но протекает ветряная оспа в такой ситуации — в легкой форме. Привитые взрослые, заразившиеся ветряной оспой, переносили инфекцию, как маленькие дети — то есть относительно легко и без тяжелых осложнений в виде энцефалита или пневмонита. Поэтому если человек не болел ветрянкой, то ему лучше поставить прививку от этой, такой обманчиво безопасной, инфекции.
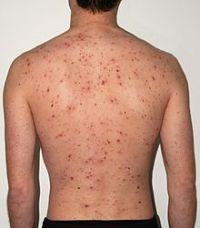
Поскольку ветрянка вызывается вирусом из семейства герпесовых, то имеется высокая вероятность проникновения данного микроорганизма в нервную ткань. Классическими симптомами ветряной оспы является повышенная температура тела и наличие высыпаний на коже в виде пузырьков, заполненных жидкостью. Эти пузырьки лопаются, покрываются корочкой, под которой и происходит заживление. После полного заживления эрозии под корочкой, последняя отпадает, не оставляя дефекта. К сожалению, место пузырька может инфицироваться бактериями, живущими на коже — в этом случае развивается дерматит, оставляющий безобразные рубцы. Если инфекция оказывается сильной, то возможно развитие абсцессов на коже или флегмон с распространением гноя между пучками мышц.
Тяжелое течение ветряной оспы характеризуется сильной лихорадкой до 40,0 o С, держащейся в течение нескольких дней, вялостью, слабостью, апатией, нарушением аппетита, рвотой, поносом и др. Кроме того, ветряная оспа может спровоцировать развитие следующих осложнений:
- вирусный энцефалит;
- гепатит;
- пневмония;
- пневмонит (воспаление только отдельных альвеол легкого);
- сепсис.
Энцефалит может приводить к трагическим последствиям, поскольку вирус-Зостер разрушает клетки головного мозга. В зависимости от тяжести течения и объема поражения тканей головного мозга, следствием данной патологии могут быть параличи, нарушения чувствительности, потеря зрения, односторонние парезы и другие, менее выраженные неврологические симптомы.
После перенесенной ветряной оспы организм человека получает иммуносупрессию, а последующие 6 – 12 месяцев иммунитет сильно ослаблен, что провоцирует постоянное заболевание простудами, гриппом и другими патологиями респираторного тракта (например, бронхиты, ларингиты, трахеиты, риниты и т.д.).
Наконец, самое неприятное последствие ветряной оспы человек может ощутить лишь в зрелом возрасте. Поскольку вирус ветрянки имеет сродство к нервной ткани, то он способен очень долго просто жить в ганглиях, а по прошествии времени активизироваться и вызывать развитие опоясывающего лишая. Опоясывающий лишай проявляется в развитии пузырьков на коже по ходу пораженного вирусом нерва, которые очень сильно зудят и беспокоят человека. При сильном поражении тканей нерва могут наблюдаться сильные боли, параличи, нарушения чувствительности и т.д. В период появления высыпаний на коже у человека с опоясывающим лишаем, такой индивидуум является источником вируса, и способен заразить ветрянкой окружающих.
Как видно, негативные последствия ветрянки достаточно серьезны, поэтому лучше болезнь предупредить, поставив прививку. Особенно она необходима взрослым, которые не болели ветрянкой, поскольку у них частота развития тяжелых осложнений после инфекции в 30 – 50 раз выше, чем у детей до 10 лет.
Беременные женщины должны оберегаться от ветрянки, поскольку эта инфекция может привести к выкидышу на ранних сроках, или к формированию врожденных уродств у плода, если заболевание было перенесено до 20 недели гестации. Ветрянка за неделю перед родами способна привести к развитию врожденной ветрянки у малыша. В этом случае ребенок переболеет, но иммунитет у него будет слабый, поэтому впоследствии он вполне может опять заразиться ветряной оспой.
Взрослые люди могут прививаться от ветряной оспы по желанию. Взрослые люди, имеющие некоторые тяжелые заболевания, должны привиться от данной болезни, поскольку у них очень высок риск развития осложнений или смертельного исхода этой инфекции. Так, прививка от ветрянки рекомендована следующим категориям взрослых:
- Наличие любого хронического заболевания, протекающего в тяжелой форме (например, гипертония III степени, сердечная недостаточность, сахарный диабет и т.д.).
- Острый лейкоз.
- Лечение препаратами, снижающими иммунитет (химиотерапия опухолей, лекарственная поддержка после пересадки органов и тканей, и др.).
- Лечение методами лучевой терапии.
- Подготовка к пересадке органов и тканей.
Всем людям, имеющим вышеперечисленные симптомы, рекомендована прививка от ветрянки, но поставить ее можно только при условии нормального клинического состояния и количества лимфоцитов в крови не менее 1200 в 1 мл.
Все остальные взрослые люди могут поставить прививку от ветрянки, когда полностью здоровы. Если имеются какие-либо хронические патологии, то иммунизация проводится только на фоне ремиссии. Взрослые и подростки старше 13 лет должны получить две дозы вакцины для формирования иммунитета против ветрянки.
Если человек не болел ветрянкой и контактировал с инфицированным человеком, то он в течение 3 суток может поставить прививку для профилактики. В этой ситуации она действует в качестве профилактического средства, предотвращая заболевание на ранней стадии. Производители вакцин считают профилактику эффективной в течение 96 часов (4 суток) после контакта с больным ветряной оспой. Однако данные Всемирной организации здравоохранения говорят о безусловной эффективности прививки от ветрянки в качестве профилактического средства только в течение 72 часов после контакта с больным человеком.
В России рекомендовано введение вакцины от ветрянки детям в возрасте от 24 месяцев, которые ранее не перенесли эту инфекцию. Прививка ставится по желанию родителей, она не является обязательной, но рекомендована. Кроме того, все дети старше 2-летнего возраста, которые выезжают в детские оздоровительные учреждения, подлежат обязательной вакцинации против ветряной оспы, если ранее они не переболели. Детям до 13 лет достаточно одной дозы вакцины для формирования иммунитета против инфекции.
Ребенок, привитый от ветряной оспы, имеет надежную защиту от инфекции на долгие годы. Однако для общественного здравоохранения важно охватить прививками максимально большое число детей (90 – 95%), чтобы уменьшить циркуляцию вируса в популяции. При меньшем охвате детей прививками инфекция может перемещаться на более старшие возрастные группы (например, подростков и взрослых).
Поскольку в нашей стране имеется бремя инфекционных болезней, которые гораздо опаснее и серьезнее ветрянки, то прививка против нее не является приоритетом общественного здравоохранения. Выбор остается лично за человеком – при желании можно поставить прививку, но за ее отсутствие не последует никаких дисциплинарных взысканий. Конечно, при наличии возможности лучше поставить ребенку прививку от ветрянки и защитить малыша от инфекции, создав ему индивидуальную защиту.
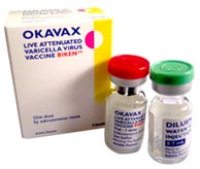
Для формирования иммунитета достаточно одного введения вакцины Окавакс в дозе 0,5 мл. В комплекте для вакцинации имеется два флакона – один с растворителем, и второй — с высушенными вирусами. Набор содержит одну дозу, которая вводится только одному человеку. Весь препарат вводится сразу, хранить открытые флаконы нельзя.
Окавакс вводится подкожно, чаще всего в плечо. При возникновении сложностей можно ввести препарат внутримышечно. Нельзя вводить в течение 2 недель после Окавакса любые препараты крови или иммуноглобулины, поскольку это приведет к несостоятельности прививки. В такой ситуации, через 3 месяца после введения иммуноглобулинов, необходимо повторить инъекцию Окавакса.
Вакцину Окавакс можно вводить одновременно с другими в различные части тела. Нельзя совмещать Окавакс и БЦЖ. Если человек уже получил какую-либо прививку, то вакцинация Окаваксом допустима только через месяц.
Реакции на Окавакс развиваются очень редко — обычно и дети, и взрослые легко переносят вакцинацию. Чаще всего наблюдаются отек, покраснение и уплотнение в месте укола, которые проходят через 4 – 5 суток. Редко, через 1 – 3 недели после прививки, может появиться сыпь по типу ветряночной, и температура. Эти симптомы сохраняются несколько дней, и проходят самостоятельно.
Прививку Окавакс нельзя ставить:
- беременным;
- при наличии любой патологии в острой форме;
- при количестве лейкоцитов меньше 1200 клеток в 1 мкл;
- если на прошлое введение была сильная реакция.
Если человек болен ОРВИ, ОРЗ, кишечными инфекциями и др., то прививку Окавакс можно ставить через 2 – 4 недели после выздоровления. Если имеет место менингит или иное заболевание центральной нервной системы, то Окавакс можно ставить только через полгода после выздоровления. Если вам предстоит оперативное вмешательство, то прививку нужно поставить минимум за месяц. Если вы поставили прививку перед планируемой беременностью, то предохраняться следует в течение 2 месяцев.
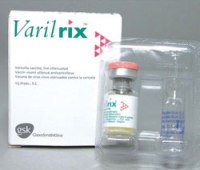
Вакцина Варилрикс поставляется в виде флакона с порошком и шприцом, наполненным растворителем. Такой комплект поставки исключает повторное использование шприца, и обеспечивает точную дозу в 0,5 мл. Варилрикс вводится подкожно или внутримышечно. Оптимальное место инъекции – плечо.
Для получения эффективной защиты от ветрянки необходимо ввести две дозы Варилрикс, с промежутком между ними в 1,5 – 3 месяца. Если у непривитого и не переболевшего человека произошел контакт с больным ветрянкой, то для профилактики инфекции можно поставить одну дозу Варилрикс. Если ветрянка успешно предотвращена, то для получения хорошего иммунитета против инфекции необходимо поставит вторую дозу вакцины через 1,5 – 2 месяца. Эффективность двух доз составляет 98 – 100%.
Прививку Варилрикс нельзя ставить вместе с БЦЖ и препаратом против бешенства, а со всеми остальными вакцинами можно, но вводить их следует в разные участки тела. Если человек получил препараты крови или иммуноглобулины, то Варилрикс можно поставить не ранее, чем через 3 месяца.
Прививка переносится легко, и редко вызывает реакции. Чаще развиваются реакции в месте укола – это боль и краснота. Реже бывает температура, увеличение лимфоузлов, легкая слабость и недомогание. Через 1 – 3 недели после прививки может появиться сыпь, похожая на ветрянку, которая проходит сама в течение нескольких суток, и не требует лечения. Количество реакций организма на первую и вторую дозу — одинаково.
Препарат Варилрикс нельзя ставить при наличии иммунодефицита (например, при лейкозе, СПИДе и т.д.), на фоне обострения хронических патологий или при острых респираторных и кишечных инфекциях. В этом случае вакцина вводится после нормализации температуры, после ОРЗ и ОРВИ, или же по достижении ремиссии хронической патологии. Также нельзя вводить вакцину беременным и кормящим женщинам, лицам, имеющим чувствительность к неомицину и имевшим тяжелую реакцию на предыдущее вкалывание препарата. Если женщина планирует беременность, то прививку нужно поставить за 3 месяца до предполагаемого зачатия.
Через 1 – 3 недели после прививки на коже человека может появиться сыпь, и подняться температура. Эти явления являются признаками активного формирования иммунитета, а связаны они с попаданием живого вируса в организм человека. Многие люди считают данные реакции самостоятельной инфекцией, однако это не соответствует действительности. В данном случае речь идет о ветряноподобных симптомах, но не об инфекции. Поэтому не следует пугаться такого состояния у человека после прививки. Никакого лечения данные симптомы не требуют, и проходят самостоятельно через несколько дней.
В редких случаях привитый человек может действительно заразиться ветрянкой. Такие случаи регистрируются, когда иммунитет очень низкий, например, при онкологических заболеваниях, лечении большими дозами кортикостероидов, лучевой терапии, химиотерапии, после тяжелой недавно перенесенной патологии и т.д. В этой ситуации ветрянка протекает в легкой форме, практически никогда не вызывая осложнений.
Прививка от ветрянки должна вводиться подкожно. Допускается и внутримышечное введение вакцинного препарата. Ни в коем случае нельзя вводить вакцину от ветрянки внутривенно. Оптимальным местом для введения прививки считается область плеча, его дельтовидной мышцы. Если в плечо поставить вакцину от ветрянки по каким-либо причинам нельзя, то можно ввести препарат в подлопаточную область.
Не следует ставить препарат от ветрянки в ягодицы, поскольку имеется высокий риск задеть седалищный нерв и ввести препарат в подкожную жировую клетчатку, откуда он долго будет всасываться в кровь. При попадании вакцины в подкожный жировой слой образуется болезненное уплотнение, которое рассасывается довольно долго – в течение нескольких недель, доставляя человеку значительные неудобства.
Кроме местных реакций, в 0,1 – 5% случаев развиваются общие симптомы. К общим реакциям на прививку от ветрянки относятся:
- повышение температуры;
- сыпь на теле, как при ветрянке;
- сильный зуд кожи;
- слабость;
- недомогание;
- увеличение и болезненность лимфатических узлов.
Данные общие симптомы развиваются через 1 – 3 недели после прививки, поэтому их называют отстроченными реакциями. Они проходят самостоятельно, и не требуют специального лечения. Отсроченные реакции, связанные с прививкой от ветрянки, наблюдаются строго в промежуток между 7 и 21 сутками после инъекции. Появление симптомов в другой промежуток времени не является реакцией на прививку, а свидетельствует о каком-либо расстройстве здоровья.
Вакцинация от ветрянки противопоказана людям, которые на момент имеют острые заболевания или обострение хронической патологии. В этом случае прививку ставят после выздоровления, или после достижения стойкой ремиссии. Если человек болел легкими респираторными или кишечными инфекциями, то прививку можно ставить через 2 – 4 недели. Если же были тяжелые заболевания нервной системы (например, менингит), то прививку можно поставить минимум через полгода после выздоровления.
Абсолютно противопоказана вакцинация при тяжелом иммунодефицитном состоянии, когда количество лимфоцитов в крови меньше 1200 в 1 мл. Такой сильный иммунодефицит может наблюдаться на фоне опухолевых патологий, СПИДа, использования кортикостероидов и т.д.
Беременность и кормление грудью также является противопоказанием для введения прививки от ветрянки. Если прививка сделана, то предохраняться от возможной беременности следует в течение 3 месяцев. Если человеку предстоит хирургическое вмешательство, то прививку следует поставить за месяц до манипуляции.
У вакцин имеется еще одно противопоказание – наличие аллергии на Неомицин или другие компоненты препарата, а также тяжелая реакция на предыдущее введение вакцины. Нельзя ставить прививку от ветрянки, если в течение полугода до этого момента были эпизоды введения иммуноглобулинов и препаратов крови. От введения данных препаратов следует воздержаться в течение 3 недель после прививки от ветрянки.
Кроме перечисленных противопоказаний имеется ряд состояний, при которых прививка от ветрянки делается с соблюдением осторожности, и под тщательным контролем врача:
- хронические патологии сердца, сосудов, почек и печени;
- патология системы крови;
- наличие аллергических реакций на другие вакцины;
- судороги в прошлом;
- любые нарушения иммунитета;
- подозрение на наличие аллергии к компонентам вакцины.
В этих ситуация прививку от ветрянки можно ставить, но состояние пациента необходимо мониторировать в течение нескольких суток после инъекции.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Арина Покровская, психолог, правозащитник: В связи с вступлением в силу в 2014 году новых санитарно-эпидемиологических правил СП 3.1.2.3114-13 «Профилактика туберкулеза» непривитых детей начали более активно направлять к фтизиатрам.
Сейчас конец 2016 года, однако споры вокруг СанПинов не утихают по всей стране.
На практике действия фтизиатра при обследовании здорового непривитого ребенка не урегулированы законом в достаточной мере. Потому фтизиатры часто требуют от родителей сделать ребенку либо пробу Манту (Диаскинтест) либо рентген.
Однако не все родители знают, что рентген детям в качестве профилактики запрещен, а в пробе Манту есть опасные вещества. В этой статье мне хочется кратко отразить опасные аспекты этих методов обследования, а также право на отказ от них на основе закона.
Исходя из пункта 2.1 Приложения N 4 к Приказу Минздрава РФ от 21.03.2003 N 109 (ред. от 29.10.2009) «О совершенствовании противотуберкулезных мероприятий в Российской Федерации» проба Манту представляет собой «раствор очищенного туберкулина в фосфатном буфере с твином-80 в качестве стабилизатора и фенолом в качестве консерванта, бесцветная прозрачная жидкость».
Препарат Диаскинтест имеет аналогичный состав, является аллергеном туберкулезным рекомбинантным в стандартном разведении, раствором для внутрикожного введения (разработан, зарегистрирован и внедрен в практику для постановки внутрикожного теста по Манту (ФГУН Государственный научно-исследовательский институт стандартизации и контроля медицинских биологических препаратов им. Л.А.Тарасевича Роспотребнадзора).
Слово «рекомбинантный» в составе препарата Диаскинтест означает генномодифицированный, т.е. с помощью генной инженерии он перестал положительно реагировать на людей, ранее привитых вакцинами БЦЖ и БЦЖ-М. Однако бывают ситуации, когда он также никак не реагирует на действительно больных туберкулезом, но об этом – в специальной литературе.
Нас же интересует тот факт, что в составе Диаскинтеста мы также наблюдаем фенол и туберкулин, о чем ниже.
Фенол ядовит. Относится к высокоопасным веществам (Класс опасности II).
- Клинических исследований, подтверждающих безопасность как однократного, так и многократного введения фенола в организм ребенка не существует;
- Нет сведений о том, может ли фенол накапливаться в организме.
Имеются публикации об осложнениях у детей, ассоциирующихся с ведением туберкулина, в частности, Петров В. Ю. и др. «Идиопатическая тромбоцитопеническая пурпура у детей, ассоциирующаяся с введением туберкулина», журнал «Педиатрия», 2004, N 4
— «За период с 1997 г. по 2002 г. мы наблюдали 10 больных в возрасте от 3 до 13 лет… Идиопатическая тромбоцитопеническая пурпура (тяжелое заболевание крови, при котором резко снижается число тромбоцитов; без лечения такие больные погибают от кровоизлияния в мозг) у этих детей возникла на 2-20-й день от постановки пробы Манту… Другие возможные провоцирующие факторы… у этих больных были исключены».
Исходя из пункта 5.2 Приложения N 4 к Приказу Минздрава РФ от 21.03.2003 N 109 «О совершенствовании противотуберкулезных мероприятий в Российской Федерации»
— проба Манту не является точным диагностическим тестом, так как:
«на интенсивность реакций на пробу Манту может влиять ряд факторов, определяющих общую реактивность организма: наличие соматической патологии, общая аллергическая настроенность организма, фаза овариального цикла у девушек, индивидуальный характер чувствительности кожи, сбалансированность питания ребенка и пр.
- Выраженное воздействие на результаты массовой туберкулинодиагностики оказывают неблагоприятные экологические факторы: повышенный радиационный фон, наличие вредных выбросов химических производств и т.д.
На результаты туберкулинодиагностики могут влиять различные нарушения в методике ее проведения: применение нестандартного и некачественного инструментария, погрешности в технике постановки и чтения результатов пробы Манту, нарушение режима транспортирования и хранения туберкулина».
- Неточность пробы Манту подтверждается и научными исследованиями, так, например, в статье Аксёновой В. А. и др. «Проблема массовой противотуберкулёзной иммунизации в современных условиях» делается вывод, что «Ошибки при определении этиологии чувствительности к туберкулину приводят к тому, что 44% детей и подростков необоснованно состоят на учете в противотуберкулезных диспансерах и получают химиопрофилактику». «Российский медицинский журнал» 1997, N 5.
- Большой общественный резонанс получили случаи массовых осложнений при проведении пробы Манту в России (с. Польное Ялтуново Шацкого района Рязанской области 2011 г. – 42 пострадавших, с. Новосысоевка Приморского края Российской Федерации 2013 г.- 30 пострадавших). Средства массовой информации сообщали об аналогичных случаях и на Украине в 2006 г., 2011 г.
Противопоказания к проведению пробы Манту (Диаскинтеста):
согласно Приказу Минздрава РФ от 21.03.2003 N 109 «О совершенствовании противотуберкулезных мероприятий в Российской Федерации», противопоказаниями для постановки туберкулиновых проб являются:
— кожные заболевания, острые и хронические инфекционные и соматические заболевания (в том числе эпилепсия) в период обострения;
— аллергические состояния, ревматизм в острой и подострой фазах, бронхиальная астма, идиосинкразии с выраженными кожными проявлениями в период обострения.
С целью выявления противопоказаний врач (медицинская сестра) перед постановкой туберкулиновых проб проводит изучение медицинской документации, а также опрос и осмотр подвергаемых пробе лиц.
Также не допускается проведение пробы Манту в тех детских коллективах, где имеется карантин по детским инфекциям. Пробу Манту ставят через 1 месяц после исчезновения клинических симптомов или сразу после снятия карантина.
Также туберкулинодиагностику можно осуществлять не ранее чем через 1 месяц после любой вакцинации.
При таких обстоятельствах внутрикожную аллергическую пробу с туберкулином (проба Манту, Диаскинтест) можно расценивать как опасный и неточный метод исследования, в связи с чем принуждение к осуществлению данного медицинского вмешательства при отсутствии на то клинических показаний (подозрения на туберкулез), нарушает право на охрану здоровья, гарантированное ребенку ст. 41 Конституции Российской Федерации.
- По поводу запрета рентгена законом читайте статью «Рентген опасен для детей».
Право на отказ от Манту (Диаскинтеста)
Мы помним, что проба Манту (Диаскинтест) является диагностическим тестом на туберкулез, а, значит, направлена на выявление заболевания.
В соответствии со ст. 1 ФЗ “О предупреждении распространения туберкулеза в РФ”от 18.06.2001 г. №77-ФЗ:
«противотуберкулезная помощь — совокупность социальных, медицинских, санитарно-гигиенических и противоэпидемических мероприятий, направленных на выявление, обследование и лечение, в том числе обязательные обследование и лечение, диспансерное наблюдение и реабилитацию больных туберкулезом и проводимых в стационаре и(или) амбулаторно в порядке, установленном настоящим Федеральным законом,другими федеральными законами и иными нормативными правовыми актами Российской Федерации, а также законами и иными нормативными правовыми актами субъектов Российской Федерации»;
— из чего следует, что туберкулинодиагностика (проба Манту, тест Диаскин) входит в понятие противотуберкулезной помощи.
В соответствии со ст. 7 ФЗ “О предупреждении распространения туберкулеза в РФ” от 18.06.2001 г. №77-ФЗ
— противотуберкулезная помощь несовершеннолетним оказывается с согласия их законных представителей (родителей). Таким образом, родители вправе на основании закона отказаться как от проведения пробы Манту (Диаскинтеста) в отношении своего ребенка, так и от рентгена.
Право на выбор безопасного способа диагностики на туберкулез
В разъяснениях Главного внештатного детского специалиста фтизиатра Минздрава России, доктора медицинских наук, профессора Аксеновой В.А., (в ответ на запрос от 18.03.2015 «Об использовании альтернативных способов диагностики для получения разрешения на посещение детского учреждения без посещения противотуберкулезного учреждения, проведения туберкулинодиагностики и рентгенологического обследования ребенку, согласно санитарно–эпидемиологическим правилам СП 3.1.2.3114-13 «Профилактика туберкулеза»), указывается, что:
«В России существует несколько иммунологических тестов, которые могут быть альтернативным общепринятым методикам используемых в настоящее время в нашей практике. При отказе от проведения пробы Манту, вопрос о выдаче заключения об отсутствии туберкулеза у ребенка решается индивидуально, по результатам дополнительных/альтернативных методов обследования (рентгенологическое обследование, проба с аллергеном туберкулезным рекомбинатным, исследование крови на уровень специфического гамма-интерферона и др.), при исключении контактов с больным туберкулезом. Во многих странах мира широко используется для диагностики туберкулеза Квантифероновый тест.
В России он также широко используется для диагностики заболевания наряду с другими существующими иммунологическими тестами (Т-СПОТ, Тубинферон, Диаскинтест). Данные тесты являются обязательными только в алгоритме диагностики заболевания в группах риска и при клинических симптомов.
При нежелании проводить обследование ребенка с использованием пробы Манту родители или законные представители детей действительно могут её не делать, написав отказ, как от любого медицинского вмешательства.
Для посещения детского учреждения необходимо представить документ об отсутствии в окружении ребенка больного туберкулезом. Этот документ можно получить, только посетив фтизиатра и представив данные о проведении родителями флюорографического обследования в положенные сроки согласно законодательству страны».
- В приведенном письме Главный внештатный детский фтизиатр России делает верный вывод в отношении прав детей: детям можно не делать пробу Манту, и вообще не делать никаких тестов без клинических симптомов болезни.
- Однако специалист ошибается в отношении прав родителей: получается, что для получения справки в садик или школу родители теперь должны пройти флюорографию.
При этом лучевые виды обследований запрещены в отношении беременных женщин, и опасны для взрослых людей со слабым здоровьем. И также от лучевой нагрузки любой взрослый человек вправе отказаться.
Если родители хотят все же обследовать ребенка на туберкулез, но отказаться от Манту (Диаскинтеста), стоить помнить, что в Российской Федерации официально разрешены к применению более безопасные методы диагностики туберкулеза:
— Квантифроновый тест; ПЦР-тест (Приказ Минздрава РФ от 17.10.1997 N 306 «О разрешении медицинского применения медицинских иммунобиологических препаратов»);
-лабораторная диагностика (молекулярно-биологические и бактериологические методы (письмо генерального директора центра ФГБУ «НЦЭСМП» Минздрава России № 11158 от 16.09.2014 г.).
На основании изложенного можно утверждать право родителей как отказа от диагностики на туберкулез здорового ребенка без симптомов, так и право выбора безопасных способов обследования.
источник


