- Бактериальные осложнения. Появляются вследствие попадания в ранки болезнетворных бактерий. Происходит это, как правило, при расчесывании сыпи или любом другом воздействии, нарушающем целостность ветряночных пузырьков;
- Инфекционные осложнения. Возникают по причине обширного поражения вирусом всего организма. В группу риска попадают взрослые люди, имеющие врожденный или приобретенный иммунодефицит и лица с угнетенным иммунитетом, вследствие прохождения специфических лечебных курсов (например, после химеотерапии);
К бактериальным осложнениям относятся:
- Нагноение сыпи, сопровождающееся повышением температуры. Как правило, это сопровождается появлением кожных отеков, а кожный покров вокруг сыпи уплотняется и разрастается. При отсутствии своевременного медицинского вмешательства, возможно развитие некроза. Часто после такого осложнения ветрянки у взрослых остаются глубокие кожные нарушения в виде рубцов на всю жизнь;
При попадании бактерий в кровеносную систему, они разносятся по всему организму, что может спровоцировать бактериальное поражение любых органов. Это может стать причиной следующих бактериальных осложнений на фоне ветряной оспы:
- Бактериальная пневмония (происходит при поражении бактериями легких человека). Сопровождается повышением температуры до 40 градусов и сухим кашлем, постепенно перерастающим во влажный;
- Бактериальный энцефалит (при поражении бактериями мозга). Характеризуется повышением температуры тела до 39-40 градусов, возможны нарушение координации движений, головная боль, бред и т.д.;
Эти осложнения наиболее частые при ветряной оспе, относящиеся к разряду бактериальных.
Не так давно, в медицинском мире было принято считать, что вирус ветряной оспы поражает исключительно верхние слои кожи и слизистые оболочки человека, однако недавние исследования выявили, что инфекция поражает весь организм, включая внутренние органы, нервную систему и головной мозг, что и приводит к инфекционным осложнениям во взрослом возрасте.
Инфекционные осложнения более опасны, так как они протекают более интенсивно и, по этой причине, медицинское вмешательство, часто, несвоевременно. Инфекционные осложнения ветряной оспы бывают следующие:
- Вирусный трахеит или ларингит. Возникают вследствие чрезмерного поражения вирусом ветрянки слизистых оболочек горла. При этом в горле появляются множественные герпесоформные высыпания, сопровождающиеся болевыми ощущениями и дискомфортом;
- Ветряночная пневмония – воспаление легких, вызванное обширным поражением вируса дыхательного органа. Зачастую, течение такого осложнения протекает незаметно для больного, но в тяжелых случаях, пневмония сопровождается постоянным кашлем, с возможным появлением крови;
- Острый стоматит. Развивается в результате появления многочисленных язв в области рта, сопровождающиеся неприятными ощущениями и болью при разжевывании пищи, так как в ротовой полости, включая десна и неба, происходит частичное разрушение слизистых тканей;
- Вирусный энцефалит или менингит – воспаление головного мозга, вследствие поражения инфекцией. Сопровождается повышением температуры тела до 39-40 градусов, у больных может наблюдаться острая головная боль, нарушение опорно-двигательных функций, бред, рвота, мышечные судороги и спазмы;
- Воспаление суставов (инфекционный артрит или артроз). Характеризуется болевыми ощущениями в области суставов. Как правило, проходит вместе с инфекцией, но в дальнейшем могут появляться обострения;
- Вирусные поражения почек, сердца, печени;
- Инфекционное воспаление крайней плоти (у мужчин) и воспаление половых губ — вульвит (у женщин). Возникает из-за обильного появления герпесной сыпи в области половых органов, сопровождается болевыми ощущениями;

- Гангренозная форма ветряной оспы. Возникает из-за попадания в ранки при расчесывании сыпи болезнетворных бактерий, которые в дальнейшем попадают в кровоток. При такой форме осложненной ветряной оспы наблюдается трансформация высыпаний (пузырьки мутнеют, вследствие протекающих гнойных процессов в кожном эпителии и увеличиваются ненамного в размерах), температура тела увеличивается до 40 градусов и выше. Возможно появление бреда, нарушение координации движений, непроизвольные подергивания конечностей или отдельных групп мышц, тошнота, рвота. Последствиями данной формы недуга являются некроз кожных тканей, в худшем случае гангрена и потеря конечностей. При отсутствии должного медикаментозного лечения может развиться сепсис. Гангренозная форма ветрянки смертельна;
- Геморрагическая форма ветряной оспы, фото. Возникает вследствие полного поражения вирусом всего организма. При этом наблюдается изменение ветряночной сыпи (в жидкости, содержащейся в пузырьках, появляется примесь крови, сама сыпь немного увеличивается в размерах), возможно появление кожных кровоизлияний, кровотечение из носа, кровоизлияния в склеры, моча и стул с примесь крови и т.д. Температура достигает 40 градусов и выше, острые головные боли, рвота, нарушение центральной нервной системы, непроизвольные движения, бред и прочее. Данная форма недуга смертельна;
Отметим, что появление выше представленных форм ветряной оспы – большая редкость, на сегодняшний день.

Дело в том, что после перенесения заболевания, даже в детском возрасте и в легкой форме, существует 15%-ный шанс, что вы снова встретитесь с проявлением вируса ветряной оспы, так как он не элиминирует полностью, а остается с человеком на всю жизнь, прячась в клетках нервной системы. До поры до времени вирус не активен и не мешает жить, но при снижении активности иммунной системы, возбудитель ветрянки снова себя проявит, но уже в форме опоясывающего герпеса. Характеризуется данное заболевание односторонними герпесоформными высыпаниями на теле, сопровождающимися зудом и болевыми ощущениями. Зуд и сыпь проходят спустя 2-4 недели даже без терапии, но боль может сохраняться несколько месяцев и даже несколько лет. Называется это «постгерпетической невралгией».

Для исключения бактериальных осложнений достаточно не чесать высыпания и не переохлаждаться.
Однако чтобы этого не произошло со 100%-ной гарантией, стоит рассмотреть профилактическую вакцинацию от ветряной оспы. Данный метод способствует выработке стойкого иммунитета в отношении возбудителя ветрянки и исключает возможные осложнения.
В данной статье мы представили неполный список возможных осложнений инфекции.
Бывают ли случаи течения ветряной оспы с осложнениями? Бывают, но благодаря современным методам лечения и профилактики инфекционных заболеваний, крайне редко.
Когда появляются осложнения? При неправильном и несвоевременном лечении.
источник
Такое острое вирусное заболевание, как ветрянка (ветряная оспа) может закончиться у взрослых не только легкими осложнениями в виде присоединения бактериальной инфекции на коже, пораженной вирусами, но и тяжелыми, в виде пневмоний бактериального или вирусного характера, также энцефалитами и энцефаломиелитами – поражениями головного мозга.
К последствиям ветрянки, вызванным воздействием вируса, относятся:
— Ветряночные трахеиты или ларингиты – возникают как следствие поражения слизистой оболочки дыхательных путей обильной сыпью вирусного характера. Сопровождаются сухим грубым кашлем, болью по ходу трахеи, затруднением дыхания.
— Ветряночные пневмонии вирусного характера – проявляются длительно продолжающимся кашлем и общим нарушением состояния пациента. Их течение редко бывает тяжелым, часто больные переносят их незаметно. Исключение составляют тяжелые вирусные пневмонии, для которых характерна высокая температура и постоянный надрывный кашель, иногда с примесью крови. Такие состояния требуют немедленной госпитализации больного и проведения активного противовирусного лечения в условиях стационара.
— Острые стоматиты – развиваются в результате многочисленных ветряночных болячек, приводящих к появлению болезненных ощущений при глотании и жевании из-за образовавшихся эрозий на мягком и твердом небе, слизистой полости рта и десен.
— Болезненное воспаление крайней плоти и головки полового члена у мужчин – проявляется в результате развития сливной пузырьковой сыпи на половых органах. У женщин в этот процесс вовлекается слизистая половых губ, развиваются вульвиты.
— При поражении вирусом ветрянки нервных клеток и мозговых оболочек, развивается ветряночный энцефалит и ветряночный менингит. У пациентов может наблюдаться сильная головная боль, сопровождающаяся тошнотой и рвотой, судороги, потеря сознания, нарушение чувства равновесия и координации движения. Неврологические последствия от ветрянки при правильном лечении в стационаре обычно быстро проходят, через несколько недель полностью наступает полный регресс и восстановление.
— Могут наблюдаться такие осложнения ветрянки, как серозные или гнойные артриты, миокардиты, нефриты, гепатиты. Очень часто отмечается болезненное увеличение регионарных лимфатических узлов.
Однако чаще всего последствия ветрянки остаются на коже. Хотя вирус поражает только верхний слой эпидермиса, больные из-за нестерпимого зуда срывают образовавшиеся корочки и расчесывают закрытые ими эрозии. Это приводит к тому, что после полного заживления высыпаний на месте расчесов остаются шрамы. В большинстве случаев через один-два месяца они полностью разглаживаются и постепенно исчезают. При поражении более глубоких слоев эпидермиса, шрамы остаются на всю жизнь.
При сниженном иммунитете могут развиться гнойно-воспалительные заболевания, такие как буллезная стрептодермия, абсцессы, флегмона, рожа, даже если строго соблюдать правила личной гигиены и все рекомендации врача.
На месте буллезной стрептодермии, вызванной стрептококками, появляются крупные пузыри с мутным содержимым, увеличивающиеся быстро в размерах. После вскрытия пузырей образуются эрозивные поверхности, растущие по периферии. При смешанной инфекции пузыри имеют желтый цвет и впоследствии образуются желтые корочки. Высыпания часто сливаются и образуют на коже сплошную корку. Лечение таких осложнений обычно бывает длительным, часто рецидивирующим и проводится строго под контролем врача.
Если вы находились в непосредственном контакте с человеком, оказавшимся через некоторое время больным ветрянкой, то не спешите паниковать, ведь заразным человек становится за 2-3 дня до появления высыпаний на теле, а они развиваются примерно через 10-23 дня после заражения.
Известно, что практически у каждого инфекционного заболевания есть время скрытого течения, когда инфекция уже внедрилась в организм, начала адаптироваться и развиваться, но клинические проявления заболевания ещё отсутствуют. Этот период называется инкубационным и длится он до появления первых симптомов болезни. Обычно инкубационный период ветрянки у взрослых состоит из трех стадий:
1. Приблизительное начало инкубационного периода. Считается с момента первого контакта с больным человеком, если болезнь у него уже проявилась в остро текущей форме. К этой дате прибавляют обычно один-два дня, необходимые для того, чтобы вирус ветрянки прижился в человеческом организме.
2. Развитие инкубационного периода. Возбудитель в это время начинает активно размножаться, в организме увеличивается его концентрация. В первую очередь поражается слизистая оболочка верхних дыхательных путей, вирус адаптируется там и переходит на соседние клетки, то есть рост инфекции происходит по периферии.
3. Окончание инкубационного периода. Когда количество возбудителя достигает необходимого объема, он проникает в кровь и разносится кровотоком по всему организму. На этом этапе вирус проникает в клетки кожи – эпидермис, вызывая появление первого симптома, характерного для ветрянки – кожной сыпи. Иммунная система человека начинает активно сопротивляться инфекции и вырабатывать антитела к заболеванию. В результате этого противодействия вирусов с антителами у больного резко повышается температура тела, появляется озноб, общее недомогание.
Продолжительность инкубационного периода в среднем составляет от одной до трех недель (он не может протекать менее одной недели, но может длиться больше трех недель). Разница в продолжительности инкубационного периода зависит от ряда причин и огромную роль в этом играет объем вируса ветрянки, оказавшегося в организме на момент заражения, степень патогенности данного вида вируса, состояние иммунной системы. Большое значение имеет и место заражения человека, поскольку в помещении обычно присутствует гораздо большее количество возбудителей, чем на свежем воздухе.
Как показывают клинические исследования, не обязательно, что инкубационный период будет протекать в три этапа, клинические проявления болезни могут начаться в любом из них. Считается, что через семь дней после контакта с больным ветрянкой, человек может сам служить источником заражения, поскольку точно неизвестно, как быстро вирус размножается в организме.
Ветрянке присуща одна характерная черта, которая делает её очень опасной для окружающих: по истечении положенных трех недель инкубационного периода и при отсутствии явных клинических проявлений заболевания, человек может начать вести привычный образ жизни, подумав, что опасность заражения для других миновала.
Известны случаи протекания заболевания и в скрытной форме, когда на лице и теле заболевшего может появиться незначительное количество сыпи, недостаточное для того, чтобы заподозрить один из симптомов ветрянки. Однако такой больной способен в тоже время заразить окружающих.
Окончанием инкубационного периода считается начало проявления первых признаков заболевания, при этом чаще всего повышается температура тела и появляется сыпь, что является прямым показанием для изоляции больного.
Эксперт-редактор: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
источник
Ветрянка исконно считается «детской» болезнью, но это вовсе не означает, что взрослым она не грозит. Ветрянка у взрослых развивается намного острее и опаснее, чем в детском возрасте.
Если в детстве ветрянка проходит в легкой форме, то для взрослых — это скорее будет средне тяжелое или тяжелое протекание. С каждым годом и ближе к зрелому, престарелому возрасту ветрянка все больше и больше рискует спровоцировать осложнения.
Осложнения могут возникать из-за разных факторов, но у людей с нормальным статусом иммунной системы, как правило, осложнения – редкость. Какие осложнения могут быть у взрослых людей? Осложнения при ветряной оспе делятся на 2 типа:
- Бактериальные осложнения. Появляются вследствие попадания в ранки болезнетворных бактерий. Происходит это, как правило, при расчесывании сыпи или любом другом воздействии, нарушающем целостность ветряночных пузырьков.
- Инфекционные осложнения. Возникают по причине обширного поражения вирусом всего организма. В группу риска попадают взрослые люди, имеющие врожденный или приобретенный иммунодефицит и лица с угнетенным иммунитетом, вследствие прохождения специфических лечебных курсов (например, после химеотерапии).
Специфическим осложнением ветряной оспы у взрослых будет ветряночная пневмония. Она возникает у 20% больных, преимущественно при ослабленной иммунной системе. Её симптомы можно наблюдать на 3-5 день после появления сыпи.
Проявляется ветряночная пневмония повышением температуры тела, болью в грудной клетке, кашлем, отдышкой. Диагноз подтверждается путём проведения рентгенографии и вирусологического исследования.
При тяжёлой форме заболевания у больного с мокротой начинает выделяться кровь, становится трудно дышать, появляются сильные головные боли. Дополняют симптоматический комплекс тошнота, рвота, лихорадка. Без лечения кровохарканье и сильная отдышка могут стать факторами летального исхода в течение нескольких суток. Причиной смерти в этом случае будет дыхательная недостаточность.
Спустя 21 день после начала ветрянки могут развиться последствия со стороны центральной нервной системы. Более распространенные осложнения в этой группе:
- Поражение мозжечка. Проявляется нистагмом, дрожанием конечностей, нарушением координации. После излечения симптомы исчезают.
- Диффузный энцефалит. Вызывает спутанность сознания, головную боль, тошноту, рвоту, припадки эпилепсии, нарушения психики. Даже после лечения могут остаться неврологические отклонения.
Обозначенный недуг является возможным осложнением после ветрянки не только у взрослых, но и у малышей. Единственная разница, которая может иметь место в этом случае, заключается в выраженности вирусной инфекции. В данной ситуации огромное значение имеет предрасположенность к указанному воспалительному заболеванию.
Осложнение от ветрянки у взрослых в форме артрита характеризуется усиленным ощущением боли и ломоты в суставной области. В ночное время суток болевой синдром настолько усиливается, что не дает уснуть больному. Наутро же, суставы отекают и воспаляют, что затрудняет движения пациента.
Как только высыпания сойдут на нет, болевые симптомы, вызванные артритом, перестанут беспокоить большинство пациентов.
Нередко вирус Зостер проникает в клетки сердечной мышцы, вызывая сильное воспаление – миокардит. Признаки миокардита при ветрянке возникают через неделю после начала инфекции. Снова резко повышается температура до 38 градусов, у человека начинается сильная одышка, появляется постоянная усталость и желание отдохнуть.
У пациента часто повторяются головокружения, во сне наблюдается сильная потливость. Конечности при миокардите сильно отекают. Может появиться даже боль в горле. К сожалению, такое осложнение как ветряночный миокардит способен привести к летальному исходу.
Ветряная оспа способна вызывать поражение печени. Ветряночный гепатит сопровождается пожелтением кожи и склер глаз, потемнением мочи и обесцвечиванием кала. У больного повышается температура тела до 37-38 градусов. Он чувствует себя уставшим и теряет работоспособность. Под правым ребром возникает ощущение тяжести и дискомфорта. Не всегда симптомы проявляются явно. В некоторых случаях поражение печени можно выявить только после проведения дополнительных исследований.
Ветрянка у взрослых может привести к поражению почек. Признаки ветряночного нефрита появляются на 2 неделе после появления сыпи. У больного резко повышается температура тела до 38-39 градусов. Он страдает от рвоты, головной боли и рези в животе. Через несколько дней состояние больного значительно улучшается и он выздоравливает.

У взрослых, которые перенесли ветрянку, позднее может возникнуть рецидив в виде опоясывающего лишая. Заболевание вызывает возбудитель ветрянки, оставшийся в крови и размножившийся в условиях ослабленного иммунитета больного. Признаками опоясывающего лишая являются зудящие высыпания на туловище, конечностях и шее. Заболевание может сопровождаться болью и воспалением нервов. Оно проходит самостоятельно через 10-14 дней. Однако у 50-60-летнего человека с ослабленным иммунитетом вирус может распространиться по организму и вызвать развитие пневмонии или менингита.
Осложнением ветрянки бывают лимфадениты (воспаления лимфатических узлов). Они возникают в результате распространения вируса по лимфатическим сосудам. Чаще всего воспаляются подмышечные, паховые и шейные узлы. Они становятся болезненными и увеличиваются в размерах.
Сразу после появления признаков ветрянки нужно обязательно обратиться к врачу. Он осмотрит больного, скажет, какие симптомы заболевания вызывают тревогу, и назначит лечение, направленное на предотвращение развития осложнений.
Минимизировать осложнения ветрянки можно. Для этого необходимо постоянно заниматься укреплением иммунитета, а значит, потребуется:
- уделять достаточно времени сну и отдыху;
- ежедневно гулять на свежем воздухе;
- избавиться от вредных привычек;
- употреблять здоровую пищу и пр.
Такие методы профилактики позволяют избежать возникновения других проблем со здоровьем, которые отрицательно сказываются на работоспособности организма и снижают иммунную защиту. Люди с крепким иммунитетом могут никогда не заразиться ветряной оспой.
Если инфицирование все же произошло, то, чтобы предотвратить развитие опасных осложнений, пациенту рекомендуется:
- не расчесывать папулезную сыпь;
- соблюдать постельный режим;
- регулярно мыть руки;
- обрабатывать везикулы Фукорцином или другим лекарственным средством, которое предназначено для устранения ветряной оспы.
Постельное и нательное белье больного необходимо менять как можно чаще. От принятия ванны и душа следует отказаться. Чтобы содержать тело в чистоте, следует промокать кожу влажным полотенцем (тереть нельзя). В комнате, где находится больной, ежедневно проводят влажную уборку. Температура воздуха в помещении должна быть прохладной, около +18°C.
Для повышения иммунитета врач может прописать прием поливитаминов.
Чтобы предотвратить развитие осложнений, которые могут возникнуть после ветрянки, пациентам рекомендуется сделать вакцинацию. Такая прививка помогает организму выработать необходимые антитела к вирусу герпеса.
источник

Поэтому врачи настоятельно рекомендуют родителям внимательно следить за состоянием ребенка не только во время болезни, но и некоторый период после выздоровления.
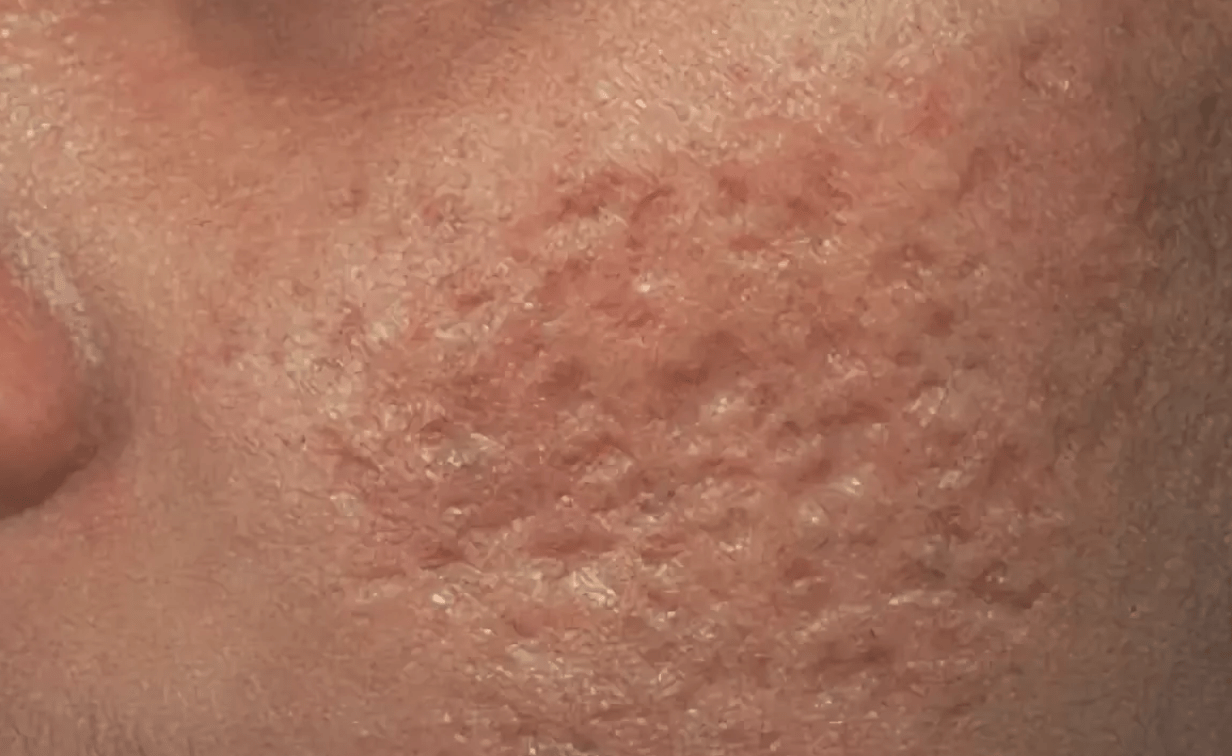
Врачи редко наблюдают осложнения после ветрянкиу детей от года и до десяти лет. Более вероятны сложности с протеканием заболевания у малышей менее года, рожденных у не болевших ветрянкой женщин и у подростков после 13 лет. Наиболее распространенными последствиями ветрянки являются шрамы на коже, некоторые из которых могут остаться на всю жизнь.
Наиболее часто после ветрянки бывают осложнения бактериального и инфекционного характера. В первом варианте болезнетворные бактерии проникают в организм через ранки, появившиеся в результате расчесывания. Во втором случае инфекционный процесс затрагивает внутренние органы и системы.
Основной причиной возникновения бактериального осложнения у ребенка служит расчесывание кожных покровов на месте зудящих прыщиков. Редко какой ребенок сможет сдержаться и не почесать руку или лицо. Как только на месте прыщика появляется язвочка, бактерии сразу же проникают в верхний слой эпидермиса, начинается воспалительный процесс.
В этот момент ребенок может заболеть многими кожными заболеваниями, к примеру, опоясывающим лишаем. К чему приведет: Ранка начинает гноиться, жидкость внутри приобретает желтоватый оттенок? кожа вокруг отекает и краснеет.
Если не предпринять никаких терапевтических действий, существует большая вероятность появления шрамов и рубцов на месте папул.
Возможно распространение вредоносных бактерий по всему организму. Особа опасна бактериальная пневмония, которая начинается с высокой температуры и сухого кашля. В редких случаях возникает менингоэнцефалит, или воспаление головного мозга.
Основными симптомами менингоэнцефалита являются тошнота, рвотный рефлекс, дрожание рук. Больной ребенок ощущает слабость во всем теле, нарушается координация в движениях.
Первые признаки заболевания появляются уже после исчезновения красных пятен на теле ребенка, и часто врачи не связывают между собой эти болезни. Результатом неверного диагноза является упущенное время и ряд осложнений.

- Вирусная пневмония. Инфекция оседает на легочных путях и постепенно охватывает всю дыхательную систему. Через пару дней после начала ветрянки, у ребенка появляется кашель, иногда сопровождающийся кровянистой мокротой, резкое повышение температуры тела, синюшность кожных покровов. Если срочно не предпринять меры по госпитализации, возможен отек легких и смертельный исход. При появлении обозначенных симптомов, врачи не рекомендуют оставлять ребенка на домашнем лечении. В особо тяжелых формах ветрянки, высока вероятность развития ветряночного крупа, когда папулы появляются на гортани, тем самым затрудняя дыхание малыша.
- Стоматит. В этом случае пузырьки появляются на всей слизистой рта, языке, причиняя ребенку большие неудобства. При деформации папул возможно присоединение вторичной инфекции, во рту появляются язвочки, которые могут гноиться и кровоточить.
- Поражение глазного нерва. Вирус оседает на внутренней части глаза и быстро там распространяется. Роговица настолько чувствительна, что даже небольшой рубец от ветряночного пузырька способен снизить зрение человека.
- Воспаление головного мозга. Чем тяжелее форма ветрянки, тем больше вероятность возникновения энцефалита. Если у малыша открылась рвота, появились судороги, наблюдается спутанность сознания – необходимо срочно вызвать скорую с последующей госпитализацией. Несвоевременно оказанная помощь может привести к негативным последствиям: летальному исходу( примерно 10% из общего числа заболевших детей в возрасте до года), частичному нарушению функционирования центральной нервной системы, приступам эпилепсии и другим осложнениям.
- Осложнения на нижних конечностях. Такие последствия крайне редки, к ним относится артрит, тромбофлебит и другие воспалительные процессы в мышечной ткани.
Многие родители часто интересуются у врачей, какие осложнения могут бытьу мальчиков, перенесших множественные высыпания папул на половом органе. Если после выздоровления на пенисе остались рубцы, они будут доставлять мальчику некоторые неудобства. С возрастом это должно пройти. Никакого влияния на детородную функцию будущего мужчины шрамы после ветрянки не оказывают.

Как только температура тела превышает отметку 39 градусов, родители должны незамедлительно вызвать врача. Дети с врожденными хроническими заболеваниями и низким иммунитетом не могут самостоятельно справиться с вирусом, поэтому им необходимо грамотно подобранное лечение.
Развитие пневмонии и воспаление головного мозга в этом возрасте происходит стремительно, поэтому не стоит затягивать с диагностикой и лечением.Малышам до года в период наибольшего высыпания ветряночных пузырьков рекомендуется надевать хлопчатобумажные рукавички.

- Интоксикация организма в период заболеваемости намного выше, чем у детей;
- Температура тела колеблется в пределах 40 градусов и выше;
- У более половины заболевших папулы начинают гноиться;
- Сыпь покрывает все тело больного, и корочки долго не отпадают;
- Примерно 30% пациентов переносят разного вида осложнения.
Осложнения у взрослых людей практически не отличаются от последствий ветрянки в детском возрасте.
- Пневмония. В группу риска чаще всего попадают беременные женщины, люди с хроническими заболеваниями и слабым иммунитетом.
- Ухудшение или потеря зрения. На белке глаза остаются маленькие шрамы, мешающие нормально видеть.
- Менингит. Под воздействием вируса ветряной оспы поражаются клетки головного мозга.
- Ларингит или трахеит. Эти заболевания обусловлены появлением узелков на гортани и дыхательных путях.
- Стоматит. Возникновение болезненных язвочек на внутренней поверхности ротовой полости.
- Появление узелковой сыпи на половых органах.
Чтобы избежать различных осложнений, больной должен соблюдать постельный режим, выполнять необходимые гигиенические процедуры и придерживаться диеты. Из рациона питания рекомендуется исключить все аллергенные продукты.

Специалисты рекомендуют использовать препараты на основе парацетамола, который считается менее опасным для здоровья малыша. У многих ветрянка ассоциируется с зеленкой, многие до сих пор уверены, что это единственное лекарство от ветряной оспы.
На самом деле это глубокое заблуждение, зеленка не лечит, а оказывает подсушивающее и обеззараживающее действие. Заменяем зеленку другими средствами
Препарат способствует скорейшему заживлению ранки и немного уменьшает зуд у ребенка. Чем скорее папула покроется корочкой, тем меньше вероятность проникновения на незащищенный участок кожи болезнетворных бактерий. Помимо зеленки, язвочки ветрянки можно смазывать слабым раствором марганца. Препаратами на спиртовой основе обрабатывать прыщики ни в коем случае нельзя.
Если болезнь протекает в сложной форме, для назначения правильного лечения доктору потребуются дополнительные анализы. Только определив присутствие в организме болезнетворного вируса или бактерии, врач назначит соответствующее медикаментозное лечение. Осложнения после ветрянки бактериального характера лечат антибактериальными препаратами, назначать которые должен только специалист. Если в результате диагностики обнаружен вирус – то больному назначаются противовирусные средства. Родителям важно помнить, что любое самолечение может серьезно навредить здоровью малыша и вызвать ряд осложнений.

- Контролировать длину ногтей ребенка. Чем длиннее ногтевая пластина, тем больше вероятность расчесывания зудящих прыщиков;
- Постоянно менять белье, касающееся тела ребенка;
- Соблюдать личную гигиену. Когда ребенок болеет ветрянкой, водные процедуры нужно проводить с особой осторожностью. Капельки воды необходимо убирать легкими промокающими движениями, по возможности не касаясь воспаленных участков;
- Исключить из рациона ребенка все аллергенные продукты;
- Чаще мыть руки с мылом.
Очень часто родители интересуются у врачей, есть ли осложнения после ветрянки при соблюдении всех мер предосторожности? Полностью исключить вероятность осложнений невозможно, но вот свести их к минимуму вполне вероятно.
К счастью, осложнения после ветрянки возникают довольно редко. Однако, это не значит что данный момент стоит упускать из виду. Врачи не рекомендуют сознательно заражать ребенка ветрянкой, считая, что лучше перенести этот недуг в детстве, чем во взрослой жизни. Если вирус ветрянки все же проник в организм, нужно очень внимательно следить за состоянием ребенка. Любые отклонения от нормы являются сигналом к немедленному обращению за врачебной помощью.
источник
Бытовое название ветряной оспы – ветрянка. Это острое вирусное заболевание, которое провоцирует вирус герпеса 3 типа. Около 10% больных ветрянкой составляют взрослые. Легко переносят это заболевание только дети 2–12 лет. Взрослый может заразиться ветрянкой в любом возрасте, поскольку он не перенес ее в детстве.
Это и провоцирует частые осложнения после ветрянки у взрослых. Особенности протекания болезни:
- интоксикация выражена сильнее, чем у взрослых;
- сыпь на лице возникает на 2–3 день заболевания;
- повышение температуры до 40 и более градусов;
- множественные высыпания, которые покрывают все туловище и лицо;
- элементы сыпи нагнаиваются, ведут к образованию пустул;
- глубокие воспаления оставляют рубцы, называемые оспинами.
Основной путь передачи вируса герпеса 3 типа – воздушно-капельный. Человек может заразиться еще за 2–3 дня до возникновения у больного первых симптомов ветрянки. В группу риска входят следующие категории людей:
- женщины во время беременности;
- взрослые старше 50 лет;
- люди с хроническими заболеваниями легких, исключая астму;
- курящие;
- пациенты с ослабленным иммунитетом;
- родители дошкольников, не перенесшие ветрянку в детстве;
- работающие в местах большого скопления людей.
Те или иные осложнения при ветрянке развиваются у 20–30% взрослых. Из всех смертей от этого заболевания 81% составляют люди старше 14 лет. Предотвратить развитие последствий можно при соблюдении правил профилактики и рекомендаций врача по поводу лечения ветрянки.
Гнойные осложнения ветряной оспы чаще лечат хирургическим путем. Болезнь вызывает бактериальную суперинфекцию кожи, на которую указывают следующие патологии:
- гнойнички на месте ветряночных пузырьков размером с горошину;
- язвочки на месте лопнувших гнойников;
- образование желтых корок;
- сильный зуд.
На месте язв могут остаться участки с временной пигментацией.
После прорыва гнойника воспаление затухает, но на месте раны остается шрам.
Большой гнойник, содержимое которого может достигать нескольких литров.
После вскрытия абсцесса остаются глубокие рубцы.
Разлитое воспаление подкожной клетчатки.
При глубоком поражении может развиться сепсис.
Со стороны дыхательных органов ветрянка может вызывать ветряночную пневмонию. На воспаление легких указывают одышка, боль в груди, кашель, повышается температура. При правильном лечении прогноз благоприятный. Без терапии возможно развитие отека легких, дыхательной недостаточности. Похожие симптомы и прогноз имеют ларингит и трахеит, которые развились из-за ветряной оспы.
Спустя 21 день после начала ветрянки могут развиться последствия со стороны центральной нервной системы. Более распространенные осложнения в этой группе:
- Поражение мозжечка. Проявляется нистагмом, дрожанием конечностей, нарушением координации. После излечения симптомы исчезают.
- Диффузный энцефалит. Вызывает спутанность сознания, головную боль, тошноту, рвоту, припадки эпилепсии, нарушения психики. Даже после лечения могут остаться неврологические отклонения.
Ветряночная сыпь может распространяться и на половые органы. При тяжелом течении ветряной оспы со стороны гениталий развиваются следующие последствия:
Баланопостит – это баланит (воспаление головки пениса) и постит (воспаление крайней плоти полового члена). Симптомы заболевания:
- покраснение на коже органа;
- отек тканей;
- резь и жжение в области головки полового члена;
- тонкая сухая кожа в очаге инфекции;
- язвочки и пузырьки.
Острую форму баланопостита удается вылечить за 5–7 дней. Отказ от лечения гнойной формы болезни может вызвать сепсис.
Вульвит – воспаление слизистой оболочки вульвы. Характерные симптомы заболевания:
- отек и покраснение слизистой;
- жжение, зуд и болезненность наружных половых органов;
- шероховатость слизистой;
- температура 37–38 градусов;
- пузырьки на слизистой.
Без терапии инфекция ухудшает половую жизнь женщины.
Инфицированию вирусом герпеса 3 типа подвергаются поджелудочная железа, селезенка, печень. У многих взрослых последствия наблюдаются со стороны сразу нескольких органов. Летальность вследствие таких осложнений составляет до 15%. В группу этих последствий входят:
- Гепатит. Поражение печени вследствие ветряной оспы развивается редко. Даже при лечении гепатит имеет высокую летальность. Патология протекает медленно, без выраженных симптомов. Характерный признак – желтуха.
- Артрит. Воспаление суставов вызывает их сильную болезненность, покраснение, отечность. Такой артрит проходит после излечения от ветряной оспы.
- Лимфаденит. Это воспаление лимфатических узлов, которое проявляется их болезненностью, отечностью, покраснением. После выздоровления от ветрянки состояние лимфоузлов нормализуется.
источник
Ветрянка или вирус ветряной оспы поражает преимущественно маленьких детей. У взрослых это заболевание встречается только в 10% случаев. Отличием будет то, что после 20 лет она переносится намного тяжелее. Последствия ветрянки у взрослого могут коснуться жизненно важных органов. Следует знать, как правильно себя вести при этом заболевании, чтобы суметь избежать неприятных и опасных осложнений.
Дети, болеющие ветрянкой, ещё защищены материнским иммунитетом, и если женщина ранее переносила это заболевание, у ребёнка оно протекает в лёгкой форме. У взрослого же сформирован собственный иммунитет, организм ранее не сталкивался с вирусом, отчего симптоматика заболевания более выраженная, и человек тяжелее переносит болезнь.
Ветрянка у всех протекает в 4 этапа:
- Инкубационный.
- Продромальный.
- Период высыпаний.
- Период образования корочек.
Если у ребёнка она протекает в лёгкой форме, то для взрослых эта болезнь может стать предвестником тяжёлых осложнений, особенно у людей с ослабленным иммунитетом.
Признаки у взрослого человека схожи с проявлениями ветряной оспы у детей, но риск развития осложнений намного выше. После 20 лет инкубационный период болезни длится дольше, более 2 недель, и симптомы могут проявиться только на 3 неделю после контакта с больным, тогда и появляется ветряночная сыпь.
На теле взрослого, незащищённого материнским иммунитетом, появляются более активные высыпания, они сильно чешутся и быстро распространяются. Вместе с тем присутствует синдром интоксикации.
Какие типичные проявления ветряной оспы у взрослого:
- слабость и ломота в теле;
- головная боль;
- общее недомогание;
- тошнота;
- бессонница;
- повышение температуры тела до 40 градусов;
- постоянная жажда;
- увеличение шейных и заушных лимфатических узлов;
- сыпь по всему телу, включая слизистые оболочки.
При ветрянке у взрослых высыпания также имеют характерные отличия. Пузырьки появляются на коже и слизистых оболочка, начиная с живота и ног, затем распространяются на верхнюю часть туловища и голову. Сначала элемент сыпи представляет собой красный бугорок небольшого размера, затем он становится пузырьком с жидкостью.
С определённой периодичностью пузырьки лопаются, превращаются в везикулы, покрытые корочкой. Отторжение её может происходить несколько недель, то есть до момента выздоровления.
Сыпь при ветрянки, фото №2 — лёгкая форма
Сыпь сильно зудит, и человек может её расчёсывать. Это повышает риск инфицирования кожи и распространения вируса герпеса по организму. Выздоровлением считается момент, когда отпадает последняя корочка везикулы.
Самое частое осложнение ветрянки – рубцы на теле. Для здоровья они не опасны, но сказываются на внешности человека, провоцируя психологический дискомфорт. Их образование связано с тем, что больной расчёсывает сыпь, отчего в рану попадает инфекция. Инфицирование становится фактором образования язвочек, которые после себя оставляют шрамы.
Среди возможных последствий ветрянки выделяют:
- Нарушение зрения, неврит зрительного нерва – вирус при несоблюдении личной гигиены может распространяться на роговицу, и тогда высыпания можно наблюдать даже на белке глаза, а над ним появляются пузырьки, затем шрамы, что и сказывается на зрении.
- Поражение головного мозга – при неблагоприятном течении есть риск поражения нервных клеток и оболочек мозга, что будет проявляться головной болью, судорогами, потерей сознания, параличом лицевых нервов.
- Ларинготрахеит – проявляется болезненностью в горле, надрывным кашлем, что объясняется появлением сыпи на слизистой верхних дыхательных путей.
- Миокардит – воспаление сердечной мышцы, тяжёлое осложнение, которое требует немедленной помощи специалиста.
- Стоматит – на слизистой полости рта также образуются пузырьки, лопаясь, они приводят к образованию язвочек с выраженной болезненностью и воспалением слизистой.
Возникают осложнения чаще у взрослых с ослабленной иммунной системой. При этом, чем старше человек, тем более сложно будет проходить лечение. Как только удалось заметить признаки осложнений ветрянки у взрослых, нужно сразу проконсультироваться с врачом.
Специфическим осложнением ветряной оспы у взрослых будет ветряночная пневмония. Она возникает у 20% больных, преимущественно при ослабленной иммунной системе. Её симптомы можно наблюдать на 3-5 день после появления сыпи.
Проявляется ветряночная пневмония повышением температуры тела, болью в грудной клетке, кашлем, отдышкой. Диагноз подтверждается путём проведения рентгенографии и вирусологического исследования.
При тяжёлой форме заболевания у больного с мокротой начинает выделяться кровь, становится трудно дышать, появляются сильные головные боли. Дополняют симптоматический комплекс тошнота, рвота, лихорадка. Без лечения кровохарканье и сильная отдышка могут стать факторами летального исхода в течение нескольких суток. Причиной смерти в этом случае будет дыхательная недостаточность.
Риск развития ветряночного энцефалита во взрослом возрасте повышается через неделю с момента появления сыпи. На фоне активных высыпаний возникает тошнота, рвота, беспокоят выраженная интоксикация и головные боли.
Для ветряночного энцефалита характерны неврологические и менингеальные симптомы. Больного беспокоят оглушенность и спутанность сознания.
Чем ещё интересна эта болезнь, так это вероятностью поздних последствий. Ещё одно осложнение после ветряной оспы у взрослых – опоясывающий лишай. Вирус запоминается организмом, формируется стойкий пожизненный иммунитет. Однако под воздействием неблагоприятных факторов он проявляется опоясывающим лишаём.
Если ветрянка случается в жизни только раз, то опоясывающий лишай может рецидивировать. Сопровождается это заболевание ужасными болями, ведь происходит поражение кожи по ходу нервных стволов. У большинства больных характерные элементы сыпи появляются на туловище.
Заболевание обычно проявляется зудом, повышением температуры тела, сильной слабостью, недомоганием. Боль имеет неврологический характер. Длится это заболевание около месяца (в некоторых случаях до 10 суток). Боли при этом могут сохраняться и после выздоровления.
При возникновении этого осложнения после ветрянки стоит несколько задач:
- снизить выраженность болезненных ощущений;
- уменьшить вероятность постгерпетической невралгии;
- ускорить наступление выздоровления;
- предупредить осложнения.
Медикаментозное лечение требуется не всегда. Противовирусная терапия чаще назначается людям с иммунодефицитом и после 50 лет. Эффективность такого лечения для молодых людей не доказана. В тяжёлых случаях требуется госпитализация. Показаниями будут поражения глаз и головного мозга.
Вульвит – воспаление женских наружных половых органов. Именно это заболевание может возникнуть, если сыпь начинает распространяться на слизистые оболочки. При этом осложнении ветрянки у женщины начинаются обильные выделения, половые губы отекают, появляются болезненные ощущения.
Это последствие ветрянки у женщин опасно тем, что инфекции может распространиться на внутренние органы. При таком осложнении нужно обязательно посетить гинеколога, иначе есть риск бесплодия.
Беременные женщины также попадают в группу риска заболевания. Иммунитет в этот период слабнет, и заболевания может иметь тяжёлые последствия, как для будущей мамы, так и для плода. Важную роль играет профилактика ветрянки в период планирования беременности и на протяжении всего её срока.
Баланопостит – воспаление головки полового члена. Это последствие ветрянки у взрослого мужчины, когда сыпь начала распространяться на внешние половые органы. При этом заболевании больного мучает сильный зуд, воспаление и отёчность тканей.
При таком осложнении ветрянки мужчина должен пройти лечение, обратившись к урологу. Без специальной терапии может возникнуть фимоз, при котором показано хирургическое вмешательство.
Первая важная мера для профилактики осложнений ветрянки у взрослого человека – своевременное начало противовирусной терапии. При первых симптомах заболевания нужно вызвать врача, чтобы он подтвердил диагноз и назначил лечение.
Правила поведения при ветрянке для предупреждения последствий:
- постельный режим – больной изолируется от окружающих на весь период заболевания, кроме того, он должен находиться в тепле, избегать сквозняков, перепадов температуры;
- обильное питье – нужно пить много чистой воды, соков, чаев, морсов, чтобы уменьшить проявления интоксикации организма;
- проводить гигиенические процедуры – ежедневно нужно принимать душ без применения мочалки.
В период активного появления высыпаний ни в коем случае нельзя использовать мочалку и жёсткие полотенца. Нужно стараться избегать любого повреждения кожи. Также запрещено самостоятельно сдирать корочки.
Известны случаи, когда взрослые, стараясь скрыть заболевание для продолжения работы, практически полностью сдирали все пузырьки жёсткой мочалкой и полотенцем. Это крайне опасно, так как может случиться обширное заражение кожи с ужасными последствиями.
Выздоровление, если заболевание протекает без осложнений, наступает примерно через 2 недели после начала образования сыпи. При тяжёлой форме ветрянки этот период может затянуться на месяц и более, тогда показано лечение в стационаре.
Ветрянка у взрослых — симптомы и лечение
Не стоит бояться ветрянки в любом возрасте, ведь зная особенности её лечения и профилактики осложнений, можно избежать неприятных последствий и остаться с чистой кожей без шрамов. Если же заболевание протекает тяжело, важно обратиться к врачу, который назначит специальное лечение. Чего точно не нужно делать, так это игнорировать заболевание.
источник
Ветряная оспа, или ветрянка, входит в обширную группу острых заболеваний с воздушно-капельным путем передачи. Она вызывается герпесвирусом человека 3 типа. Этот вирус является причиной не только ветряной оспы, но и опоясывающего герпеса. Ветрянкой болеют преимущественно в детском возрасте. Патология у взрослых встречается редко и характеризуется обычно более тяжелым течением. Возникновение осложнений ветрянки у взрослых определяется состоянием иммунитета и наличием сопутствующей патологии. Адекватное и своевременное лечение является залогом выздоровления. Специфическая профилактика осуществляется при помощи вакцинации.
Герпесвирус человека тип 3 (ГВЧ–3, вирус ветряной оспы, варицелла-зостер) вызывает две болезни.
Болеют чаще дети в возрасте до 7–10 лет, течение заболевания обычно легкое, взрослые заболевают редко.
Вирус, попадая в организм, внедряется в слизистые верхних дыхательных путей, проникает в кровь и фиксируется в коже. Повышается температура, возникают неспецифические проявления инфекции: слабость, боли в голове, пояснично-крестцовой области. Через 1-2 дня на лице, волосистой части головы и туловище появляется сыпь: пятна розового цвета от 2 до 4 мм, превращающиеся через несколько часов в папулы (узелки), а затем – в везикулы (пузырьки). Последние через 24–72 часа подсыхают с образованием корочек, отпадающих на 2-3 неделе болезни.
Для взрослых характерна массивность высыпаний, выраженность общетоксических явлений и сильный зуд. Сыпь может появляться и на слизистых оболочках полости рта, конъюнктивы, половых органов, что сопровождается болезненностью и образованием эрозий. Период повышения температуры продолжается от 2 до 8 дней, высыпаний – от 2 до 7–9 дней. Если не развиваются осложнения, то наступает выздоровление, и формируется стойкий иммунитет.
В некоторых случаях возбудитель может длительно существовать в организме человека, а через время активизироваться и вызывать опоясывающий герпес.
При первичном попадании в организм, обычно ребенка или подростка, вирус герпеса 3 типа вызывает типичную ветрянку. Но в ряде случаев у переболевшего человека он переходит в «спящее» состояние и долгое время скрывается в нервных клетках, не вызывая каких-либо симптомов. Результат активации вируса под влиянием различных провоцирующих факторов – это выход из нервных клеток, продвижение по нерву и поражение кожи.
Болезнь начинается с общей слабости и гипертермии. По ходу нервных стволов, чаще межреберных и ветвей тройничного, сначала появляется легкий зуд и покалывание, а затем возникают высыпания: розовые пятна, переходящие через 3-4 дня в узелки, а спустя короткое время – в пузырьки с прозрачным содержимым. Процесс сопровождается увеличением регионарных лимфатических узлов. Постепенно везикулы лопаются, подсыхают, образуя корочки. Неосложненный опоясывающий герпес протекает от 3 до 4 недель.
Типичное течение ветряной оспы и опоясывающего лишая наблюдается не всегда.
Обычно ветрянка протекает доброкачественно. В ряде случаев возможно возникновение тяжелых клинических форм заболевания.
Генерализованная (висцеральная, диссеминированная)
Характеризуется высокой лихорадкой, выраженной интоксикацией, обильными высыпаниями на коже и слизистых оболочках, поражением внутренних органов.
Встречается редко, регистрируется у лиц с ослабленным иммунитетом. Содержимое пузырьков имеет геморрагический, или кровянистый характер. Отмечаются кровоизлияния в кожу и слизистые оболочки, носовые кровотечения, рвота с примесью крови, кровохарканье, кровь в моче.
На фоне типичных высыпаний появляются пузыри до 3 см в диаметре с дряблой покрышкой и мутным содержимым. После вскрытия пузырей на их месте остаются мокнущие поверхности. Процесс заживления может заканчиваться формированием пятен, имеющих буроватую окраску.
При этом виде заболевания содержимое везикул нагнаивается. Из-за этого элементы сыпи долго не исчезают, в течение нескольких недель на их месте остается пигментация.
По периферии везикул с гнойным содержимым формируется зона воспаления. Затем на месте пузырей образуются струпья, после отпадения которых обнаруживаются язвы с участками некроза и подрытыми краями.
Атипичные формы ветрянки развиваются на фоне слабой сопротивляемости организма. Факторами, провоцирующими снижение иммунитета, являются:
- прием лекарственных препаратов (гормонов, антибиотиков, сульфаниламидов, противогрибковых средств и др.);
- чрезмерные физические и эмоциональные нагрузки;
- длительное переохлаждение;
- злокачественные опухоли;
- лучевое воздействие;
- профессиональные вредности;
- неполноценный пищевой рацион;
- злоупотребление алкоголем, табакокурением.
Перечисленные факторы обусловливают тяжелые формы инфекции как у детей, так и у взрослых.
Развитие осложнений ветряной оспы происходит в силу действия самого вируса и по причине присоединения вторичной инфекции, вызванной различными бактериями. Первые, связанные непосредственно с герпесвирусом, принято называть специфическими, вторые – бактериальными.
Ткани, системы и органы, вовлеченные в патологический процесс
Кожные покровы, подкожно-жировая клетчатка
Стрептодермия, или пиодермия (гнойное поражение кожных покровов, вызванное стрептококками); абсцесс (гнойное воспаление тканей с их расплавлением и образованием отграниченной гнойной полости); флегмона (разлитое гнойное воспаление клетчаточных пространств); рожистое воспаление (инфекция мягких тканей, вызываемая бета-гемолитическим стрептококком группы А).
При поражении полости рта развивается стоматит, гортани – ларингит, иногда с признаками стеноза дыхательных путей, глаза – конъюнктивит, уха – отит.
Острое катаральное воспаление верхних дыхательных путей, ларинготрахеобронхит, пневмония. Течение воспаления легких может быть тяжелым, с выраженной одышкой, цианозом (синюшная окраска кожных покровов и слизистых оболочек), выделением мокроты с примесью крови.
Центральная нервная система
Энцефалит (воспаление головного мозга), энцефаломиелит (одновременное поражение головного и спинного мозга). Энцефалит развивается обычно на 4–7 день заболевания, когда возобновляется лихорадка, появляется головная боль, рвота, головокружение, шаткость походки, нарушение координации движений, слабость скелетных мышц, тремор (дрожание) конечностей.
В редких случаях возможно развитие миокардита (воспаление мышечной оболочки сердца), артрита (воспаление суставов), гломерулонефрита (поражение почек).
Заболевание ветряной оспой при вынашивании плода не является показанием для прерывания беременности. Последствия ветрянки для плода зависят от срока, в котором беременная женщина перенесла инфекцию.
Срок гестации при котором произошло заражение
До 14 недель беременности
Возможен выкидыш, тератогенное действие – нарушающее эмбриональное развитие действие на плод, однако рождение детей с пороками развития, обусловленными ветряной оспой, наблюдается очень редко. При инфицировании в этом сроке риск развития патологии у плода составляет около 0,4–0,5%.
Вероятность развития патологии у плода не превышает 2%. Прерывание беременности не отмечается.
Негативное влияние на плод минимальное, риска для ребенка практически нет. Введение беременной специфического иммуноглобулина достоверно снижает даже эту небольшую вероятность развития патологии у плода.
Первые клинические симптомы заболевания обнаруживаются сразу после родов. Течение инфекции обычно не очень тяжелое. Это объясняется тем, что у матери успевают выработаться специфические антитела, которые попадают к плоду через плаценту.
Непосредственно перед родами
При заболевании беременной за 4–5 дней до родоразрешения или непосредственно перед самыми родами у ребенка с вероятностью до 17–20% может развиться врожденная форма ветряной оспы. Врожденной ветрянкой считают все случаи заболевания новорожденного в возрасте до 11 суток. Обычно клинические признаки появляются на 5–10 дни жизни малыша. Патология характеризуется тяжелым течением, сопровождается бронхопневмонией, жидким стулом, поражением внутренних органов. По статистике каждый третий случай заболевания заканчивается летальным исходом.
Методом специфической профилактики, позволяющим избежать заболевания ветряной оспой и опоясывающим герпесом, а значит и возможных осложнений этих инфекций, является вакцинация. Прививка включена в обязательный прививочный календарь во многих странах и проводится по определенной схеме.
Дети до года: 1 доза (0,5 мл) однократно.
Дети от 1 года до 13 лет: 1 доза (0,5 мл) двукратно с интервалом между первой и второй прививкой 6–10 недель. Подросткам старше 13 лет и взрослым: 1 доза двукратно с интервалом 6–10 недель.
Окавакс, Варилрикс, Варивакс
Для экстренной профилактики используют любую вакцину: 1 доза (0,5 мл) оптимально в первые 72 часа, допустимо в первые 96 часов после контакта с зараженным.
Вакцины формируют стойкий иммунитет на долгие годы и используются для первичной профилактики.
Для недопущения развития осложнений ветряной оспы необходимо своевременно обращаться к врачу и выполнять все его рекомендации. Учитывая, что от состояния общей сопротивляемости организма во многом зависит характер течения инфекции, следует вести здоровый образ жизни и отказаться от вредных привычек.
Предлагаем к просмотру видеоролик по теме статьи.
источник