При беременности многие заболевания являются крайне опасными для будущей мамы и ребенка. Наслышанные об этом женщины в период вынашивания ребенка начинают интересоваться, к каким осложнениям может приводить та или иная инфекция.
Ветряная оспа у взрослых людей, которые не болели этим заболеванием в детстве, протекает очень тяжело. Особенно это касается беременных, поскольку иммунитет у них значительно снижен. Является ли опасной ветрянка при беременности? Последствия обычно зависят от гестационного срока.
Ветрянка – это острое и очень заразное вирусное заболевание
Ветрянкой или ветряной оспой называется вирусное заболевание, которым часто болеют дети. Поэтому обычно у женщин во время вынашивания ребенка обнаруживаются антитела к этому вирусу.
Инкубационный период длится от десяти дней до трех недель. Затем появляются первые симптомы недуга.
Основной причиной развития ветрянки является вирус герпеса, который относится к третьему типу. Обычно путями инфицирования является:
Фактором, провоцирующим развитие заболевания у беременных, является ослабленная иммунная система.
После инкубации вируса у женщин в период вынашивания малыша появляются характерные для ветрянки симптомы. К первым признакам патологии относятся:
- Снижение аппетита.
- Повышенная температура.
- Головная боль.
- Общая слабость.
- Лихорадка.
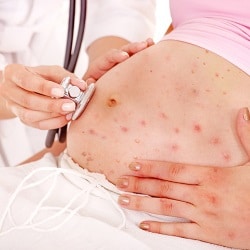
Через несколько суток при ветряной оспе у беременных женщин начинают образовываться небольших размеров пузырьки, в средине которых обнаруживается жидкость прозрачного цвета. Со временем таких волдырей появляется большое количество по всему телу. Продолжается образование новых пузырей до одной недели.
На месте старых волдырей появляется корочка, которая со временем отпадает.
Вследствие ослабленного иммунитета в период вынашивания ребенка ветрянка у женщин обычно протекает в тяжелой или средней степени тяжести. Поэтому симптоматика может быть очень выраженной: сильно болит голова, температура повышается до высоких отметок, высыпания обильные.
Наиболее опасна ветрянка в I и III триместре
Ветряная оспа при беременности может привести к возникновению тяжелых последствий. При этом заболевании случаются выкидыши и различные пороки и аномалии развития плода.
Однако вероятность этого невысокая, поэтому при ветрянке специалисты не предлагают пациентке делать аборт. Осложнением ветрянки для женщины может быть развитие герпетической пневмонии.
К последствиям ветрянки при беременности могут быть различными и зависят от степени тяжести протекания и срока вынашивания ребенка:
- Первый триместр. В это время происходит формирование органов плода. Поскольку плацента в первые месяцы продолжает формироваться, она не выполняет своих функций, поэтому не защищает плод от негативного воздействия вирусной инфекции. В случаях внутриутробного заражения ветряной оспой могут возникать следующие осложнения: гибель плода в утробе, самопроизвольный выкидыш, тяжкие уродства пораженных органов плода. Могут поражаться вирусом в этот период органы зрения и нервной системы плода. Возможно недоразвитие верхних или нижних конечностей. При выявлении на втором скрининге патологий, несовместимых с жизнедеятельность, назначается прерывание беременности.
- Второй триместр. Особой опасности на этом сроке ветрянка не несет. Плацента обычно уже правильно сформирована и выполняет свои защитные функции, поэтому предотвращает риск внутриутробной инфекции. Если у беременной ветрянка протекает очень тяжело, но это не повышает вероятность заражения.
- Третий триместр. В это время ветряная оспа является очень опасной при инфицировании на сроке более 36 недель. Чем ближе к родоразрешению, тем больше риск развития тяжелых последствий, ведь заражение может произойти при прохождении малыша родовыми путями или в первые сутки его рождения. В таком случае часто диагностируют врожденную ветряную оспу тяжелой формы протекания. У ребенка наблюдается не только поражение слизистых и кожных покровов, но и внутренних органов. Если заболевание проявилось за четыре сутки до родоразрешения, то риск заражения составляет от 15 до 20 процентов. Выживаемость новорожденных после внутриутробной ветрянки составляет от 70 до 80 процентов. При инфицировании более 5 дней до родов заболевание может протекать без симптомов. Если беременная заразилась на этом сроке, то новорожденному делают пассивную иммунизацию, которая повышает процент выживаемости малышей.
Лечение зависит от срока, формы и тяжести болезни
При возникновении признаков ветряной оспы в период вынашивания малыша, необходима срочная консультация гинеколога, который наблюдает беременную женщину. При назначении терапевтических мероприятий специалист должен учитывать период беременности и степень тяжести болезни.
Женщине при ветрянке при необходимости могут назначаться следующие группы медикаментозных препаратов:
- Противовирусные
- Средства от зуда
- Жаропонижающие
Беременной категорически запрещено заниматься самолечением. Решение о применении тех или иных медикаментов должен принимать опытный специалист. При ветрянке женщинам в период вынашивания ребенка необходим покой, полноценный сон, свежий воздух, сбалансированное питание и употребление соответствующих витаминно-минеральных комплексов.
Если заболевание протекает нормально, без развития осложнений, то женщине просто необходимо обрабатывать образованные волдыри раствором бриллиантового зеленого.
Для снятия сильного зуда используется Каламиновый раствор.
Важно предотвратить расчесывание пузырьков, поскольку даже небольшие ранки являются вратами для присоединения бактериальных инфекций.
В некоторых случаях специалист может выписать Ацикловир. Этот препарат является эффективным в борьбе с герпетическим вирусом и уменьшает проявления заболевания. Лечение противовирусным средством должно быть начато не позднее суток после возникновения высыпаний.
Беременной обычно после этого срока назначают инъекцию иммуноглобулина. В этот период Ацикловир не назначают, поскольку возможно его негативное воздействие на плод.
После 36 недели при заражении беременной ветряной оспой специалисты принимают меры, которые помогают оттянуть родоразрешение до более безопасного срока. Это необходимо для предотвращения вероятности инфицирования ребенка.
Больше информации о ветрянке можно узнать из видео:
Моя кума перенесла ветрянку во время беременности, но повезло что на раннем сроке, ветрянка быстро прошла, хотя симптомы были крайне неприятные. Вся в прыщах, просто жуть, плюс два дня температура была, но главное что с ребёнком все в порядке, это никак не отразилось.
источник
✓ Статья проверена доктором
Ветряная оспа – широко распространенное вирусное заболевание, диагностируемое преимущественно у детей школьного возраста. В большинстве ситуаций недуг протекает без каких-либо осложнений и достаточно быстро проходит. Наряду с этим, заболеть ветрянкой может и взрослый человек, если он не имел подобного «опыта» в период взросления. Здесь уже перспективы не такие радужные: чем старше пациент, тем сложнее он переживает заболевание.
В особенности опасной ситуация становится, если ветрянкой заболевает беременная женщина. И хотя такие случаи диагностируются крайне редко, полностью списывать подобную вероятность со счетов не стоит. Ознакомившись с нижеизложенной информацией, вы узнаете, как проявляет себя ветрянка у беременных, какую опасность представляет заболевание для будущей мамы и развивающегося плода, а также получите рекомендации и важные сопутствующие замечания в отношении необходимости и порядка обращения за врачебной помощью.
Болезнь начинает прогрессировать после заражения организма пациента вирусом герпеса III типа.
Возбудитель передается преимущественно воздушно-капельным путем или через бытовые жидкости. Первые признаки заболевания проявляются в среднем на протяжении нескольких дней (иногда – до 3 недель) после заражения.
Перечень ранних симптомов ветрянки включает нижеперечисленные проявления:
- общее ухудшение самочувствия;
- утрату аппетита;
- повышение температуры;
- головные боли.
Симптомы ветрянки варьируются от лихорадки, головной боли и боли в животе – до потери аппетита. Но прежде всего в классической ветрянке появляется сыпь
Спустя пару дней после возникновения первых признаков, кожа покрывается волдырями с прозрачной жидкостью. С каждым днем количество высыпаний возрастает. Пик достигается примерно на 5-7 сутки.
Ключевая опасность ветрянки в случае с беременными пациентками в том, что иммунитет последних в большинстве ситуаций является серьезно ослабленным, из-за чего болезнь протекает со средней либо высокой тяжестью и сопровождается увеличенной интенсивностью выраженности неблагоприятных симптомов. Не исключена вероятность возникновения осложнений. О них будет рассказано в следующих разделах публикации.
Последствия для мамы и малыша
Как отмечалось, в период беременности изучаемое сегодня заболевание может принимать атипичные формы. О них в таблице.
Таблица. Возможные атипичные формы ветрянки у беременных
| Формы болезни | Особенности |
|---|---|
| Геморрагическая | Жидкость, содержащаяся в волдырях, включает примеси крови. Возможны отхаркивания крови, рвота с кровью, а также кровотечения из носа и другие неблагоприятные проявления. |
| Гангренозная | Помимо характерных для ветрянки волдырей, на коже появляются сухие корочки, в дальнейшем прогрессирующие в язвы. |
Геморрагическая форма ветрянки
В соответствии с усредненными статистическими данными, более чем у 30% беременных пациенток с ветрянкой развивается такое осложнение как герпетическая пневмония. Эта вторичная болезнь характеризуется весьма тяжелым течением и требует квалифицированного врачебного вмешательства. В противном случае последствия могут быть катастрофическими – вплоть до смертельного исхода.
Также в перечень вероятных осложнений входят нижеперечисленные положения:
- выкидыш на начальных сроках;
- нарушения формирования костной системы малыша;
- нарушения развития основных органов чувств;
- патологии нервной системы;
- образование грубых рубцов на коже матери и плода;
- внутриутробная смерть развивающегося плода;
- заражение ребенка врожденной ветрянкой;
- различные патологии, провоцирующие нарушения развития малыша уже после его появления на свет.
Опасности ветрянки у беременных
Перечень осложнений и в целом уровень опасности ветрянки для мамы и ребенка меняются в зависимости от того, на каком сроке беременности женщина заболела. Так, в течение III триместра эта болезнь не представляет практически никакой значимой угрозы и протекает так, как и у небеременных пациентов. Информация же в отношении двух первых триместров требует более детального изучения.
Заболевание особенно опасно в 1 и 2 триместрах
В течение первых 12 недель происходит закладка основных органов и тканей будущего малыша. Именно поэтому абсолютно любые заболевания в течение данного периода представляют повышенную опасность. Плацента как таковая остается недоразвитой, читай – не способной обеспечить должную защиту формирующегося ребенка.
Первый триместр беременности и ветрянка
По статистике, заражение плода происходит крайне редко, но если внутриутробная ветрянка все-таки начала прогрессировать, бесследно она не пройдет практически со 100%-й вероятностью.
Последствия могут быть самыми разнообразными: от нарушения процессов развития тканей, органов и систем до тяжелых патологий нервной системы, разнообразных уродств и даже внутриутробной гибели плода.
Ветряная оспа в 1 триместре отразится на ребенке
Состояние плода оценивается методами ультразвукового исследования. Если специалист выявит тяжелые патологии и уродства, представляющие опасность для плода или способные существенно ухудшить качество жизни малыша после рождения, будет поставлен вопрос об искусственном прерывании беременности.
Подтвержденные сведения о наличии взаимосвязи между ветрянкой и вероятностью естественного выкидыша либо замирания беременности отсутствуют.
После 12-й недели вероятность заражения плода ветрянкой практически полностью исключается. К этому моменту времени плацента уже способна обеспечивать должную защиту формирующегося плода, что сводит риск развития разнообразных осложнений практически к 0.
После 12 недели угроза для здоровья ребенка снижается
Если вы заболели ветрянкой на втором триместре, для оценки состояния малыша и личного успокоения пройдите УЗИ.
В большинстве ситуаций для постановки диагноза достаточно результатов проведения внешнего осмотра. Если болезнь принимает атипичную форму, прибегают к использованию дополнительных лабораторных методов диагностирования. Традиционно это серологическое исследование, суть которого сводится к определению наличия в организме пациентки антител к возбудителю ветрянки. Возможные результаты описаны далее.
Будущая мама должна пройти обследование
- Если анализ дает положительный результат, это указывает на наличие ветрянки в острой стадии либо же свидетельствует о том, что пациент недавно перенес заболевание.
- Если анализ дает отрицательный результат, болезнь либо отсутствует, либо пребывает в стадии инкубации, либо же имеют место ранние сроки течения недуга.
- Если результаты сомнительные/смазанные, анализ нужно сдать повторно спустя несколько дней.
Базовые сведения об особенностях лечения ветрянки у беременных пациенток приведены в таблице.
Таблица. Лечение ветрянки
| Особенности течения заболевания/беременности | Порядок лечения |
|---|---|
| Если ветрянка течет без осложнений и не представляет угрозы для мамы и плода, какое-либо специфическое лечение не используется. В подобных ситуациях ограничиваются обработкой волдырей при помощи зеленки или другого подходящего средства (порекомендует врач). Важно! Как правило, высыпания при ветрянке сильно зудят. Расчесывать их, разумеется, нельзя – можно занести инфекцию. Для избавления от зуда можно, к примеру, применять примочки каламинового лосьона. Если заражение произошло в течение первых 20 недель беременности либо накануне родоразрешения, врач может назначить инъекции иммуноглобулина. | |
| Если ветрянка принимает атипичную форму и/или дает серьезные осложнения, потребуется более серьезное лечение. Как правило, назначают специальные противовирусные препараты, например, ацикловир. К применению такового прибегают исключительно до 20-й недели срока и только на протяжении первых суток после выявления начальных симптомов ветрянки. В случае несоблюдения перечисленных правил, использование ацикловира не даст никаких положительных результатов и, более того, навредит малышу. |
Важно! Во время беременности женщина должна с удвоенной ответственностью относиться к своему здоровью. Любое бесконтрольное самолечение строго исключается – препараты для борьбы с ветрянкой назначаются лишь квалифицированным врачом.
Для лучшего понимания порядка действий при обнаружении симптомов ветрянки во время беременности, предлагаем ознакомиться с нижеизложенной информацией.
Итак, вы заразились ветрянкой. Первое, что нужно сделать – сходить на прием к врачу, ведущему вашу беременность. При отсутствии осложнений и серьезной угрозы для плода, лечение с большой долей вероятности будет ограничено обработкой высыпаний при помощи зеленки или другого средства, рекомендованного врачом.
Обращение у врачу при заражении ветрянкой обязательно
Решение в отношении необходимости использования дополнительных лекарственных препаратов принимает только врач и исключительно после тщательного обследования пациентки и всестороннего оценивания возможных рисков.
Во-первых, ответственно подойдите к планированию беременности. Посетите врача и сдайте анализ на антитела к ветряной оспе.
Анализ на антитела к ветряной оспе
Перечень дополнительных обследований и исследований предоставит специалист. При необходимости будет назначен прием иммуноглобулина и других препаратов, способствующих укреплению иммунитета и устранению имеющихся проблем со здоровьем.
Во-вторых, избегайте посещения людных мест, в особенности больниц, школ и дошкольных учреждений. Контакты с посторонними людьми сведите к минимуму. Помните: ветрянка с легкостью передается воздушно-капельным путем даже в течение начального инкубационного периода, т.е. человек может не иметь никаких симптомов заболевания, но уже являться заразным.
Ответственно подходите к планированию беременности
В-третьих, если вы не уберегли себя и допустили контакт с больным человеком, обязательно сходите к врачу. При отсутствии рисков для малыша, специалист сделает инъекцию иммуноглобулина. Это позволит исключить заражение.
Фото инъекции иммуноглобулина
Такая инъекция эффективна лишь в случае выполнения в течение 3-4 дней после проникновения вируса в организм. В остальном придерживайтесь врачебных рекомендаций, актуальных непосредственно для вашего случая – каждый организм, в особенности если это организм беременной женщины, индивидуален.
источник
Среди мер профилактики ветряной оспы медики считают наиболее правильным решением сделать прививку от такой детской инфекции. Благодаря вакцинации ребенок или не болевший ранее взрослый получает стойкую длительную защиту от возбудителя ветрянки. Укол поможет предотвратить и само заболевание, и его последствия.
Особенно часто о вакцине против ветряной оспы задумываются перед беременностью и во взрослом возрасте, когда в семье появляются маленькие дети, способные «принести» ветрянку из детского сада или школы. Причина в том, что у взрослых течение такого заболевания довольно тяжелое и нередко приводит к серьезным осложнениям.
Но, прежде чем приобрести вакцину и отправиться в прививочный кабинет, следует удостовериться, что человек не болел ветрянкой ранее. Но как можно понять, была ли ветряная оспа у конкретного человека в детстве? В этом помогут рассказы родственников, записи в медицинской карте или специальные анализы.
Решив узнать, была ли у вас в детстве ветрянка, в первую очередь нужно обратиться к старшему поколению. Это самый простой способ, как можно проверить наличие иммунитета к ветряной оспе. Время, когда у малыша была высокая температура, по всему телу появились зудящие пузырьки, из-за которых ребенок был разрисован в зеленую точку, забыть сложно.
Однако такая информация может быть недостоверной или отсутствовать по следующим причинам:
- Родителей и других близких родственников нет или они не помнят о ваших детских болезнях.
- Вы перенесли ветрянку в очень легкой форме с несколькими пузырьками, которые мама ошибочно могла принять за укусы насекомых, не обратив на них особого внимания.
- Вы из многодетной семьи и родители точно не помнят, у кого из детей ветрянка была, а кто не заразился.
- У вас могла быть другая детская инфекция с похожими симптомами, которую мама приняла за ветряную оспу.
Если доверие к информации о перенесенной ветрянке от родных или сама информация отсутствует, можно попробовать выяснить все о детских болезнях в своей медицинской карте. У многих людей она хранится дома, поэтому полистать ее страницы и найти запись о перенесенных инфекциях – хороший вариант, как узнать о ветрянке, которая была в детстве.
Однако записи из карты не помогут ничего выяснить, если:
- Карта потерялась, например, во время переезда.
- Карта хранится в поликлинике, а на руки ее выдать вам отказываются.
- Почерк врача, который заполнял вашу карточку, нечитабельный.
Достижения медицины в наши дни позволяют точно выяснить, сталкивался ли организм с тем или иным возбудителем ранее. Поэтому, если нужен самый достоверный способ, как проверить иммунитет к ветряной оспе, то анализ крови можно назвать именно таким.
Обследование, благодаря которому выявляют антитела к вирусу ветряной оспы, называют иммуноферментным анализом (ИФА). Он определяет в крови пациента два типа иммуноглобулинов – М и G. На основе их присутствия или отсутствия судят о наличии активного инфекционного процесса или перенесенной в прошлом болезни.
Также вирус ветрянки можно выявить с помощью анализа ПЦР (его расшифровывают, как «полимеразная цепная реакция»). Такое исследование определяет ДНК вируса и позволяет ответить, есть ли этот возбудитель в организме. Его зачастую назначают при наличии инфекционного процесса, когда есть сомнения или нужно удостовериться, что причиной болезни стал именно вирус ветряной оспы.
Определение антител к ветряной оспе проводят во многих частных лабораториях, например, в таких известных лабораториях, как Гемотест и Инвитро. Метод называют удобным, высокоточным и очень быстрым, поскольку результат получают уже через день. Стоит такой анализ 760-880 рублей (определение одного типа иммуноглобулина без стоимости манипуляции по забору крови).
Особой подготовки к анализу не требуется. Его зачастую сдают в утреннее время натощак, а накануне теста советуют избегать жирных и сладких блюд, а также значительных физических нагрузок. Кровь для обследования берут из вены.
Когда человек заболевает ветряной оспой, с 4-7 дня болезни в его крови начинают образовываться антитела, представленные IgM. Со временем в организме перенесшего ветрянку пациента появляются антитела IgG, которые остаются в крови до конца жизни.
С учетом таких данных расшифровать анализ можно так:
В крови нет ни IgM, ни IgG
Ранее ветрянки не было и в данный момент нет (иммунитет отсутствует).
IgM присутствуют, а IgG в крови нет
Период выздоровления при ветрянке или вирус активизировался в организме (проявляется опоясывающим герпесом).
Наличие иммунитета к ветряной оспе вследствие перенесенной в детстве болезни или вакцинации.
источник
Если женщина в детстве не перенесла ветрянку, при планировании беременности ей стоит задуматься об этой проблеме – ветрянка заразна и опасна для будущих мам.
Считается, что если вы в детстве перенесли ветрянку – то формируется пожизненный иммунитет к ней, и вероятность заболеть практически нулевая.
Но, сегодня ветрянка все чаще возникает повторно у тех, кто в детстве перенес ее и имеет в крови к ней антитела, и связывают это с мутированием вируса и приобретением им новых свойств.
Поэтому, на сегодня нельзя уверенно утверждать о том, что ветрянка не опасна для беременных, переносивших ее в детстве – шанс заболеть есть всегда.
Учитывая, что это типично детская инфекция и страдают от нее в 95% дети, риски возрастают при наличии в семье детей дошкольного и школьного возраста или при работе в детском коллективе.
В среднем, по данным статистики ветрянкой болеют 1 на 2000 беременных, и половина из них отмечают факт перенесения ветрянки в детстве.
Наличие самой беременности не приводит к более тяжелому течению ветрянки, не увеличивает риска осложнений и отличий в клинической картине у самой мамы.
Но, стоит помнить, что ветрянка вызывается особым вирусом группы Герпесных, вида varicella-zoster, проникающим в кровь и ткани организма, в том числе способным проникать сквозь плаценту и нанести реальный вред плоду.
Однако сразу впадать в панику не стоит – степень угрозы зависит от срока беременности, на котором заболела беременная женщина.
Наиболее опасными в плане заражения ветрянкой будут:
- Первые недели, при которых вирус проявляет тератогеное действие, может приводить к внутриутробной гибели плода или порокам развития. Кроме того, существенное влияние будут оказывать и препараты, принимаемые с целью лечения инфекции. При воздействии вируса вариоцелла зостер на плод могут возникать рубцы и дефекты кожи в связи с формированием типичных ветряночных высыпаний у плода, поражения коры головного мозга и спинного мозга, развивается микрофтальмия – недоразвитие глазных яблок, гипоплазия (недоразвитие) конечностей, катаракта. Вероятность развития подобных осложнений невелика, и не превышает 1% от всех заболевших женщин. Обычно поражение вирусом ветрянки приводит к замершей беременности, выкидышу в ранние сроки.
- Первая половина беременности, до 20 недель, с развитием судорожного синдрома, задержки роста или развития ребенка. Риски достигают примерно 2%, а после этого срока они сводятся к нулю.
- Последняя неделя перед родами и сами роды. Перед родами в пределах двух дней до них и примерно пяти суток после них, риски влияния ветрянки на плод наиболее велики. Могут быть синдром врожденной инфекции и тяжелое ветряночное поражение ребенка.
Само по себе заболевание протекает по классическим канонам — с высыпаниями и лихорадкой, недомоганием и признаками вирусной инфекции. Но, в силу ослабления иммунитета, она может быть достаточно тяжелой, есть вероятность формирования осложнений, присоединение вторичной инфекции (как вообще у всех взрослых), и повышение рисков для плода.
Но, сама по себе беременность типичной картины ветрянки не меняет и отягощающим фактором не является.
Если вы подозреваете у себя ветрянку или были в контакте по ней, не стоит сразу паниковать.
Риски осложнений и проблем с плодом не превышают таковых рисков у обычных женщин. Контакт с ветряночными или инфицирование не являются показаниями к прерыванию беременности, беременность можно спокойно выносить и родить здорового младенца.
Но, нужно обязательно обратиться к врачу, пройти обследования и сдать дополнительные анализы на наличие внутриутробных патологий, аномалий в развитии плода, а при особой необходимости – провести инвазивные процедуры кордоцентеза или амниоцентеза (забор крови плода из пуповины или околоплодных вод на исследование).
Для снижения риска негативных последствий или заражения при контакте, беременным вводят особый специфический иммуноглобулин. Он помогает избежать развития ветрянки в ранние сроки инфицирования.
При развитии клиники ветрянки с кожными высыпаниями, применяют:
- Ацикловир по схеме, прописанной врачом, для противовирусной терапии.
- Обработку кожи каламин-лосьоном, фукорцином, раствором зеленки, любыми антисептиками.
- Гигиену кожи с ежедневным приемом душа без растирания кожи мочалкой.
- Применением местно или внутрь антигистаминных препаратов для снятия зуда (супрастин, фенистил, фенистил-гель накожно).
При таком состоянии дел врачи будут проявлять особую активность в отношении беременной и ребенка.
Можно ожидать рождения ребенка с синдромом врожденной ветрянки, которая протекает для него тяжело, часто дает осложнения и может поражать многие из внутренних органов ребенка.
При заражении женщины прямо перед родами врачи будут проводить отсрочку родов на несколько дней, чтобы избежать болезни плода.
Если же роды затормозить не удается, новорожденному сразу же вводят специфический иммуноглобулин и проводят в условиях детского инфекционного отделения курс противовирусной терапии.
Аналогичное лечение получает и женщина, она находится постоянно в изоляторе-боксе обсервационного отделения роддома. После перенесенной ветрянки при родах ребенок будет иметь к ней антитела.
Чтобы избежать последствий ветрянки во время беременности, стоит проводить профилактические меры по предотвращению инфицирования.
Идеальным будет начало мероприятий на стадии планирования, если вы не болели ветрянкой. Тогда стоит пройти обследование на наличие антител, и при их отсутствии сделать прививку.
Во время беременности прививки уже не делают, и тогда нужно будет стараться избегать детских коллективов и контактов с больными.
Если был контакт с подозрительным на ветрянку человеком, необходимо проведение обследования с установлением факта наличия антител к вирусу.
При их отсутствии проводят инъекцию специфического профилактического иммуноглобулина. Его делают внутримышечно не позднее 96 часов с момента контакта с больным.
источник
Ветрянка в абсолютном большинстве случаев (90%) — болезнь детская. Взрослые болеют ветрянкой значительно реже детей. И у беременных женщин ветрянка встречается не чаще, и протекает не тяжелее, чем у небеременных. По статистике, заболеваемость беременных женщин ветрянкой обычно не превышает0,5—0,7 случаев на 1000.
Но все же для того, чтобы не попасть в это число, перед планированием беременности необходимо сдать анализ на антитела к ветрянке.
По данным медиков, антитела к вирусу ветрянки обнаруживаются у 2/3 даже из тех планирующих беременность женщин, которые отрицают заболевание ветрянкой в прошлом. Если же женщина не помнит, была у нее ветрянка или нет, антитела к ветрянке обнаруживаются почти в 90% случаев.
Ветрянка при беременности представляет опасность для плода. При заболевании беременной женщины ветрянкой на ранних сроках беременности возможны самопроизвольные аборты, мертворождение и уродства: рубцы кожи, гипоплазия конечностей, атрофия коры мозга, умственная отсталость, задержка роста, микрофтальмия, катаракта.
Но, в отличие от краснухи, процент развития уродств и пороков плода при ветрянке очень низок и составляет около 1%. Чаще при заболевании ветрянкой на ранних сроках беременности происходит выкидыш или внутриутробная гибель плода.
| Наименование услуги | Стоимость |
|---|---|
| Приём врача акушера-гинеколога Выборновой И.А., лечебно-диагностический, амбулаторный | 2 100 руб. |
| Обобщение результатов обследования и составление индивидуальной программы лечения, 1 степень сложности | 1 500 руб. |
| Кольпоскопия / расширенная | 1 980 руб. |
| Смотреть весь прайс-лист | |
Ветряная оспа у беременной женщины не рассматривается врачами как показание к искусственному прерыванию беременности. При заражении ветрянкой во время беременности в сроки до 14 недель риск для плода составляет 0,4%, а при заражении в сроки от 14 до 20 недель — не более 2%. После 20 недель для ребенка риска фактически нет. Лечение специфическим иммуноглобулином во время беременности резко снижает даже этот очень маленький риск для будущего ребенка.
Более опасно и чревато большими осложнениями заболевание ветрянкой беременной женщины на поздних сроках беременности. Наибольший риск заболевания новорожденного ветрянкой возникает тогда, когда мать заболевает ветряной оспой за 2 дня до родов и в пределах 5 дней после них.
Если инфицирование матери ветрянкой происходит за 4—5 дней до родов, вероятность развития врожденной ветрянки у новорожденных составляет 10—20%, а смертность- 20—30%.
Врожденная ветряная оспа может протекать очень тяжело, сопровождаясь развитием бронхопневмонии и поражением внутренних органов новорожденного. При инфицировании матери ветрянкой раньше, чем за 5 дней до родов, ветрянка новорожденных протекает, как правило, в легкой форме или совсем не проявляется.
Поэтому при заболевании матери ветрянкой врачи часто стараются задержать роды на 5—7 дней. Если же это невозможно сделать, то беременной и новорожденному сразу после родов вводится специфический иммуноглобулин, который не предотвращает заражения ветрянкой, но помогает избежать смерти младенца. После рождения такого ребенка переводят в инфекционное отделение, где он проходит курс антивирусного лечения.
При планировании беременности в медицинском центре «Евромедпрестиж» акушер-гинеколог обязательно поинтересуется у будущей мамы — болела ли она в детстве ветрянкой, проконсультирует по вопросам профилактики, лечения и вакцинации против инфекции.
источник
На сколько опасна ветрянка для беременной и надо ли делать прививку? На вопросы об опасности заболевания ветрянка для беременных отвечают врачи медицинских клиник «Арт-Мед».
Поскольку Вы постоянно контактируете с уже заболевшей дочкой, изолировать ее от Вас смысла мало – заражение уже могло произойти. Ветряная оспа в середине беременности не представляет большой опасности для развития плода.
Ветряная оспа на ранних стадиях беременности не является абсолютным показанием к прерыванию беременности, вероятность какого-либо повреждения плода обычно оценивают в 2-3% (некоторые авторы – до 8%) – это невысокий риск.
1. Угрозы для плода нет. 2. Нет, не является.
При заболевании ветряной оспой в середине беременности риск неблагоприятного воздействия на плод невысок, для уменьшения тяжести клинических проявлений ветрянки обсудите с Вашим врачом возможность применения иммуноглобулина.
У Вас очень неоднозначная ситуация. Если Вы заболеете, то вероятность того, что еще не родившийся малыш сильно пострадает, очень высока. Поэтому, если есть возможность, полностью исключите контакт с двойняшками вплоть до окончания инкубационного периода, в сад их не водите, поскольку, если в группе еще кто – нибудь заболеет, инкубационный период будет продлен. Тогда с новорожденным Вам домой возвращаться будет опасно. Если дети не заболеют в течение двух дней, считайте, что Вы и Ваш внутриутробный малыш счастливо избежали заражения ветрянкой.
Ветряная оспа в середине беременности не приводит к образованию у плода дефектов развития, так как основное формирование органов уже завершено. Несколько повышается риск внутриутробного инфицирования плода (пневмонии). Ситуация не требует прерывания беременности. По поводу необходимости каких-либо лечебных мероприятий (введения иммуноглобулина и пр.)посоветуйтесь с врачом – инфекционистом. Чаще всего используется выжидательная тактика, симптоматическое лечение. Обязательно соблюдайте карантин, чтобы не заразить окружающих, воздержитесь в ближайшие 3 недели от посещения женской консультации и других медицинских центров.
Перенесенная в ранние сроки беременности ветряная оспа не является абсолютным показанием к прерыванию беременности, риск неблагополучного воздействия на плод имеется, но невысокий – примерно 2-3%. Поэтому в Вашем случае и не предлагалось прерывание беременности. Для исключения грубых аномалий развития плода рекомендуется стандартная программа пренатального скрининга – УЗИ – 3-4 раза за беременность, анализы крови на АФП, ХГЧ, свободный эстриол в 16-20 недель.
При перенесенной ветряной оспе во II триместре беременности вероятность такого события остается невысокой. Рекомендации в такой ситуации стандартные – для исключения грубых аномалий развития плода сделайте анализ крови на АФП, ХГЧ и св. эстриол в 16- 20 недель и УЗИ в 22-23 недели фундаментального или экспертного уровня. Чтобы не создавать угрозы заражения других пациентов в лечебное учреждение можно обращаться не ранее 3-4х недель после появления сыпи.
Насколько велики Ваши шансы заболеть ветряной оспой после контакта зависит от Вашей индивидуальной восприимчивости к инфекциям. Беременным делать прививки от ветряной оспы нельзя. С целью профилактики тяжелых клинических проявлений желательно провести лечение для поддержки иммунитета – введение специфического иммуноглобулина, иммунокорригирующих препаратов. Для этого рекомендую обратиться к вирусологу.
Перенесенная в детстве ветряная оспа обычно дает стойкий пожизненный иммунитет, случаи повторного заболевания бывают редко. То есть у Вас с высокой вероятностью имеется надежная защита от этой инфекции. Проводить какие – либо карантинные мероприятия по изоляции ребенка смысла не имеет – если заражение было бы возможно, то оно бы уже произошло.
Если можете, уточните, болела ли Ваша знакомая ветрянкой. Если нет, то от контакта лучше воздержаться.
Вероятность поражения плода не очень большая – примерно 3,5%. У родившегося малыша может наблюдаться врожденная пневмония, а также ребенок может родиться с синдромом врожденной ветряной оспы (участки рубцевания кожи, гипоплазия костей и мышц конечностей в этих же местах, неврологические нарушения, в том числе умственная отсталость, редко – поражения глаз).
Ветряная оспа – это острая вирусная болезнь, которая передается воздушно-капельным путем (не через предметы). Возбудитель ветряной оспы неустойчив во внешней среде и проникает в организм через слизистые оболочки верхних дыхательных путей. Инкубационный период (от момента заражения до проявления заболевания) продолжается в среднем 14 дней (от 11 до 21 дня). Больной подлежит изоляции в домашних условиях до 5-го дня с момента появления последнего элемента сыпи. Дезинфекцию не проводят. Детей в возрасте до 3 лет, бывших в контакте с больным ветряной оспой и не болевших ею ранее, разобщают с 11 -го до 21-го дня, считая с момента контакта. Если Ваш ребенок не заболел, то инфекция Вам, вероятно также не передалась. Если у Вас возникают сомнения то обратитесь для осмотра к вашему лечащему врачу.
Вирус ветряной оспы наносит вред плоду крайне редко. Вам необходимо сделать УЗИ в 18-24 недели беременности. Только скажите доктору о перенесенной инфекции, пусть он обратит внимание на развитие костей черепа и конечностей. Вы можете записаться к акушер-гинекологу на консультацию и провести обследования в клинике «АРТ-МЕД».
Случаи повторного заражения ветряной оспой бывают редко, но, тем не менее, такие ситуации известны. Перенесенная плодом внутриутробно ветряная оспа может осложниться пневмонией, неврологическими расстройствами и даже внутриутробной гибелью. Поэтому лучше не рисковать и исключить тесный контакт с больным ребенком не период не менее 3-4-х недель.
Обычно перенесенная в детстве ветряная оспа дает стойкий пожизненный иммунитет, хотя известны редкие случаи повторного заболевания. В Вашей ситуации кратковременный контакт жены с больным ребенком вряд ли приведет к каким-то неблагоприятным последствиям.
Обычно перенесенная в детстве ветряная оспа дает стойкий пожизненный иммунитет; случаи повторного заболевания бывают редко. Узнайте, имеет ли Ваша сотрудница иммунитет к ветряной оспе – если имеет, то риск для Вашего плода кажется незначительным.
Риск повреждения плода при перенесенной ветряной оспе в первом триместре беременности – не менее 8%. Методы дородовой диагностики (УЗИ, анализы крови, инвазивные методы) могут оказаться бессильны в поиске дефектов развития центральной системы плода, зрения, слуха, иммунной системы и пр. Рекомендации врачей о прерывании беременности в Вашем случае представляются оправданными. На очную консультацию в ближайшее время не приглашаю, так как ветряная оспа – заболевание весьма заразное и может представлять опасность для других беременных пациенток. В случае сохранения беременности рекомендую УЗИ в 20-22 нед, тройной тест в 18-20 нед.
Ветряная оспа в 9 недель беременности – событие весьма неприятное. Хотя данная инфекция не является официальным показанием к прерыванию беременности (как в случае с краснухой), тем не менее, риск аномалий развития плода оценивается не менее 8%. Предсказать, какие конкретно проблемы с развитием плода могут появиться – нереально, возможности дородовой диагностики в таком случае довольно ограниченны. Если Вы здоровая женщина, и не было проблем с наступлением беременности, то в такой ситуации можно обсуждать возможность прерывания беременности. На очную консультацию Вас в ближайший месяц пригласить не могу, так ветряная оспа весьма заразна и может представлять опасность для других беременных пациенток. В случае сохранения беременности выполняйте стандартную программу скрининга («просеивания») на грубые дефекты развития плода – УЗИ 3-4раза, тройной тест в 16-20 нед.
Принято считать, что перенесенная в детстве ветряная оспа дает стойкий пожизненный иммунитет. Хотя в практике известны редкие случаи повторно перенесенной инфекции. Риск заражения ветряной оспой в ситуации, описанной Вами, скорее всего, невысок. Но если Вы планируете беременность, то плановые контакты с инфекционными больными, тем более с вирусными инфекциями, должны быть исключены. Узнать о наличии беременности сроком 1-2 недели поможет анализ крови на ХГЧ.
Прежде всего, следует окончательно убедиться в том, что у Вашей жены действительно ветрянка. Для этого необходима консультация инфекциониста. Так как беременность уже доношенная, то пациентку целесообразно родоразрешать. Заболевание на этом сроке беременности на ребенка, скорее всего уже никакого влияния не окажет. Важно не заразить его после рождения. В Москве функционируют только два родильных дома, которые принимают на роды пациенток с такими инфекционными заболеваниями – родильный дом при 2-й Клинической инфекционной больнице и при 36 Городской клини-ческой больнице. Оба родильных дома идентичны, и обращать внимание, вероятно, следует только на место их расположения по отношению к расположению Вашего места жительства.
Ветряная оспа на таких ранних стадиях беременности – ситуация неприятная. Официально это заболевание не является основанием для прерывания беременности, но риск дефектов развития плода, в том числе не поддающихся никаким методам диагностики, принято оценивать не менее 8%. Для решения такого вопроса необходимо сравнить шансы на возможность еще иметь беременность и риск аномалий у плода. Учитывая наличие у Вас инфекции, опасной для других пациенток, на очную консультацию в ближайший месяц не приглашаю. Если беременность будете сохранять, то делайте УЗИ каждые 4 недели, биохимические тесты не дефекты развития плода в 10-14 недель и 16–20 недель.
Не существует достаточного количества наблюдений, о возможности влияния ротовирусной инфекции на растущий плод. Для вирусных инфекций в ранние сроки беременности только для одной существует категоричная рекомендация по прерыванию беременности – это краснуха. Для других видов вирусных инфекций (респираторных, гепатитов, ЦМВ, герпеса, ветряной оспы, кори) таких однозначных рекомендаций нет, беременность обычно продолжают, хотя некоторый риск для плода сохраняется. Наверное, Вам лучше посоветоваться с инфекционистом в НИИ эпидемиологии и микробиологии им. Г. Н. Габричевского. Учитывая значительную неопределенность прогноза для плода и отсутствие достоверной диагностики внутриутробного инфицирования ротовирусом при сохранной детородной функции у женщины можно обсуждать возможность прерывания беременности. Трехмерное УЗИ не может выявить всего спектра аномалий развития, в том числе поражения органов слуха, зрения, иммунной системы.
Прежде всего, не следует паниковать, так как это все равно не поможет. Вам необходимо продолжить лечение, направленное на сохранение беременности и не обязательно с помощью гинепрала. Это лечение следует проводить только в условиях стационара, так как риск преждевременных родов остается. Угроза преждевременных родов и риск заболеть ветрянкой не являются показаниями для кесарева сечения. Совершенно не обязательно, что вы заболеете этой болезнью и, тем более не обязательно, что от этого пострадает новорожденный. Вам следует полностью изолироваться от заболевшей старшей дочери и лечь в стационар под наблюдение врачей.
Ветрянка представляет определенную опасность для беремености. Исходя из представленной Вами ситуации, вероятность для Вас заразиться ветрянкой не больше, чем у всех остальных, так как нет прямого контакта с заболевшим в другой группе детского сада ребенком. Если у Вас остаются сомнения, то лучше не водить Вашего ребенка в сад на период карантина.
источник
Многих женщин волнует вопрос, насколько опасна ветрянка при беременности и какие могут быть последствия для мамы и малыша?
Опасения будущих мам не напрасны, ветряная оспа действительно может нанести колоссальный вред здоровью ребёнка и женщины.
Стоит отметить, что за последнее тысячелетие медицина сделала большой шаг в своем развитие. В настоящее время появились современные методы диагностики и лечения данного заболевания.
При первых подозрениях женщине важно немедленно обратиться за квалифицированной медицинской помощью, тогда опасные последствия будут минимальными.
В этой статье мы рассмотрим влияние ветрянки на плод в разных триместрах беременности, возможные негативные осложнения для женщины, методы лечения и профилактики.
Ветряная оспа — острое инфекционное заболевание, вызываемое вирусом герпеса третьего типа Herpesviridae — Varicella Zoster. Характерна проявлением папуловезикулезной сыпи на теле, слизистых оболочках. Длительность заболевания до полного выздоровления в среднем составляет 14 — 19 суток.
Ветрянка встречается у 2 — 3 женщин за год на 2000 беременностей. По медицинским данным, 80 — 90 процентов женщин переболели этим недугом еще в детстве и имеют специфический иммунитет, поэтому повторное заражение скорее всего маловероятно.
Если будущая мама не перенесла заболевание ранее и не была вакцинирована, то рискует заболеть позже.
При любом подозрении на ветряную оспу, беременной женщине необходимо обратиться к врачу — гинекологу или к врачу-терапевту. Самолечение может привести к негативным последствиям. До полного выздоровления не следует посещать женскую консультация во избежание распространения вируса.
Вирус varicella проявляется:
- повышением температуры;
- сильным зудом;
- покраснениями на коже, которые впоследствии превращаются в пузырьки.
Первые признаки сыпи появляются на туловище, могут возникнуть и на волосистой части головы. Распространение по кожному покрову происходит быстро, количество элементов сыпи может достигать до 300 штук. Каждое новое высыпание может сопровождаться температурой.
В зависимости от тяжести заболевания кожные повреждения могут проявиться на слизистых оболочках, половых органах и веках.
При проявлении античной сыпи, опоясывающего лишая или повторном заражении для точного диагноза потребуется сдать анализ крови для выявления герпеса 3 типа.
Беременность не является отягощающим фактором в протекании заболевания. Сложность заключается в медицинской терапии, не все лекарства являются безопасными в период вынашивания.
Ветрянка при беременности может вызвать осложнения для женщины и будущего ребенка. Однако риск возникновения осложнения невысок, поэтому заболевание не является причиной для искусственного прерывания беременности.
Большинство женщин проходят домашнюю терапию и рожают здоровых детей точно в срок.
Плод может инфицироваться от мамы. Риски зависят от срока беременности, индивидуальных фактов. Существуют три принципиальные ситуации, которые важно знать.
Ветрянка на ранних сроках беременности является наиболее опасной. Именно в первые 12 недель от зачатия формируются все жизненно важные системы, а плацента остается несформированной. В этот период плацента не способна полноценно защищать ребенка от инфекций. На фоне заболевания у малыша могут возникнуть серьезные осложнения со здоровьем.
Ветрянка при беременности 1 триместре может привести к порокам развития, таким как:
- Самопроизвольный выкидыш;
- Маточно-плацентарная недостаточность;
- Поврежденной нервной, сердечно-сосудистой, дыхательной системы
- Гибель плода ближе к родам;
- Физические патологии и уродства;
- Нарушение зрения;
- Нарушения внутренних органов и внешних тканей, поражаемых вирусом герпеса.
Медики сходятся во мнении, что нельзя опираться на собственные ощущения. Женщина может болеть ветрянкой тяжелой формы и при этом родить совершенно здорового малыша. У другой может быть немного высыпаний, а малыш родится ослабленным и больным.
Исход болезни рекомендовано наблюдать с гинекологом и генетиком. Проверить развитие возможных патологий у плода можно на скрининге во 2 триместре.
Если на УЗИ выявлены определенные пороки развития для подтверждения диагноза, то могут быть назначены процедуры амниоцентеза или кордоцентеза.
- Амниоцентез — это процедура забора околоплодной жидкости.
- Кордоцентез — метод перинатальной диагностики, анализ пуповиной крови плода.
Процедуры позволяют выявить степень пораженности организма ребенка внутриутробной инфекцией с точностью до 99 процентов. Заборы анализов осуществляются только у здоровых женщин, без угрозы выкидыша.
Перед проведением рекомендовано ознакомится с противопоказаниями и осложнениями.
Медики отмечают, ветрянка при беременности на 2 триместре не представляет критической угрозы. Вероятность заражения ребенка минимальна. На данном этапе плацента полностью сформирована, поэтому хорошо защищает плод.
Даже если допустить возможное инфицирование малыша, то перейдет к нему не только вирус, но и материнские антитела. В таком случае ничего страшного не произойдет.
Однако мнение доктора Комаровского и некоторых медиков отличаются. Доктор считает, что риск развития серьезных патологий при заражении внутриутробной ветрянкой, может составлять до 6 месяцев.
Негативные последствиям ветрянки во втором триместре беременности:
- поражение легких;
- кожные нарушения, рубцы;
- проблемы со зрением;
- дисфункция мочеиспускательного канала;
- нарушение маточно-плацентарного кровотока 1 А;
- низкая масса.
Подробнее о Ветрянке при беременности во 2 триместре можно почитать в отдельной статье.
Если у женщины ветрянка и беременность на поздних сроках, большую роль здесь играет приближение родов.
Если мама заражается за 5 дней до родов или за 2 дня после, то к ребенку вирус переходит, а антител нет. В таком случае новорожденный рискует заболеть тяжелой формой неонатальной ветряной оспы.
Данное заболевание подлежит лечению, обычно младенцу на ранней стадии вводится иммуноглобулин и специальные противогерпетические препараты. Без этих лекарств смертность достигает 30 процентов.
Если будущая мама инфицирована за 120 часов до родов, то в организме женщины благополучно успевают выработаться антитела, которые передаются ребёнку. Даже если малыш заразится, вирус будут легкой формы.
Решение о грудном вскармливании, принимает лечащий врач. Однозначно на это вопрос ответить нельзя. Дети с заболеванием врожденной ветряной оспы рождаются слабыми и не могут полноценно захватывать грудь.
Если ребенок чувствует себя удовлетворительно, а мама не принимает лекарства, у которых есть противопоказания, то грудное вскармливание разрешено.
Через материнское молоко к ребенку поступают важные антитела, способствующие укреплению иммунитета.
Негативные последствия для женщины не зависят от срока беременности. Осложнения могут развиваться под воздействием попадания вируса на внутренние органы. Еще одной причиной может стать развитие хронических заболеваний и присоединения бактериальной инфекции.
Диагностировать тяжесть заболевания можно с помощью анализов крови и мочи. При неблагоприятном биохимическом анализе, пациентку могут направить на УЗИ брюшной полости.
Рассмотрим анализы более подробно:
- Общий анализ крови позволяет оценить тяжесть заболевания и динамику при лечении.
- Биохимический анализ крови может выявить нарушение во внутренних органах, если они поражены осложнениями при ветряной оспе.
- Не следует самостоятельно заниматься расшифровкой анализов, некоторые показатели могут быть увеличены в период вынашивания, это не является патологией. К примеру, во время 1, 2 триместра небольшое повышение уровня АЛТ, АСТ считают нормальным.
- В случае осложненного течения болезни в моче появляется белок и эритроциты.
- УЗИ брюшной полости позволяет выявить нарушение во внутренних органах.
Чтобы минимизировать осложнения, важно соблюдать правила гигиены и четко следовать указаниям лечащего врача. В период беременности маме важно придерживаться правильного распорядка дня и принимать витамины. Ослабленный иммунитет может стать причиной возникновения дальнейших серьезных осложнений.
К самым распространенном нежелательным последствиям можно отнести:
- Рубцы на месте корочки;
- Кесарево сечение, если беременная имеется сыпь в половых органах перед родами;
- Воспаление лимфоузлов.
Менее распространенные, развиваются редко, даже если заболевание в тяжелой форме. К ним относятся:
- Кожные нагноения;
- Герпетический вирусный конъюнктивит;
- Ветряночная пневмония;
- Трахеит;
- Ларингит;
- Поражение внутренних органов;
- Ветряночный энцефалит;
- Отит;
- Артрит;
- Стоматит;
- Миокардит.
Причиной для дополнительных обследований и возможной госпитализации может стать:
- Высокая температура свыше 3 дней, плохое самочувствие;
- Угроза выкидыша, плацентарная недостаточность;
- Затяжной кашель, боль грудной клетки;
- Боль в животе, тошнота, рвота;
- Кровянистые выделения;
- Высыпания на глазных яблоках;
- Нагноение кожных ран;
- Боль в ушах;
- Судороги;
- Боли в пояснице и нижней области живота, частые болезненные мочеиспускания;
- Потеря сознания;
- Нарушение координации движений, чувства равновесия;
- Запоры, обесцвечивание стула, сопровождающееся потемнением мочи.
Самые опасные осложнения при ветряной оспе — энцефалит, пневмония, миокардит. Рассмотрим более подробно каждое из них.
Энцефалит — воспаление головного мозга. Вызывает сильные головные боли, сонливость, потерю сознания, судороги.
Ветряночная пневмония повреждает легкие. У пациента наблюдается мучительный кашель, одышка, повышение температуры. Возможна мокрота с кровью, боли в груди.
Миокардит — воспаление сердечной мышцы. Больной начинает страдать от одышки, повышения температуры. У него начинают отекать рук и ноги.
Любые осложнения можно диагностировать по анализам. При любых подозрениях важно обратиться за квалифицированной медицинской помощью.
Врачи — гинекологи отмечают, что большинство пациенток проходят лечение в домашних условиях.
Препараты подбираются индивидуально лечащим врачом в зависимости от срока беременности и тяжести заболевания.
В качестве антисептика чаще применяют зелёнку. Раствор зеленки безопасен на любом сроке.
В средней и тяжелой форме применяют лосьон Каламин или Псило-бальзам. Оба зарекомендовали себя высокой эффективностью при лечении высыпаний. Обладают успокаивающим и охлаждающим эффектом, снижают воспаление, развитие инфекций. Препараты имеют противопоказания.
В любом случае необходимо проконсультироваться у врача на предмет возможных побочных явлений при использовании.
Для повышения сопротивляемости иммунитета выписывают свечи Виферон. Согласно инструкции, свечи разрешено принимать с 14 недели беременности. Аналогом Виферона являются свечи Генферон Лайт, которые также разрешено применять при беременности.
В зависимости от тяжести течения заболевания врач может назначить противовирусный препарат Ацикловир. Он эффективно уничтожает вирус герпеса в организме. Применение Ацикловира позволяет уменьшить высыпания и предотвратить осложнения.
Лекарство доказало свою высокую эффективность в 1977 году на научных опытах. Не рекомендуется принимать в 1 триместре.
В некоторых случаях выписывают иммуностимулирующий препарат Иммуноглобулин. Применение препаратов вместе во время беременности возможно только в том случае, когда предполагаемая польза для матери превышает потенциальный риск для плода.
При болях в горле рекомендуется пить больше воды без газов. Есть мягкую, не острую пишу, которая не раздражает горло.
Для заживления горла показано полоскание и обработка ротовой полости.
- Для полосканий применяют: ромашку, соду, фурацилин.
- Для обработки волдырей во рту применяется спрей Мирамистин. Активные вещества препарата не влияют на эмбриотоксический процесс.
Зуд помогает снять антигистаминный препарат Зиртек или его аналог Зодак (желательно в жидком виде, в каплях). Акушер-гинекологи назначают его как альтернативный вариант супрастину.
При применении зиртека во время беременности не было выявлено случаев формирования пороков развития у плода (данные на основе анализа более 700 случаев беременности). Информация указана в официальной инструкции.
В основном применяют Парацетамол. До настоящего времени не отмечено отрицательного воздействия парацетамола на плод у человека. В инструкции к парацетамолу указано, что препарат проникает через плацентарный барьер.
На протяжении болезни важно соблюдать покой, достаточный питьевой режим, сбалансированную диету.
Эффективная профилактика — это вакцинация, которую необходимо сделать за 3 месяца до планируемой беременности. В настоящее время доступны две вакцины для взрослых Варилрикс или Окавакс. Обе вакцины противопоказаны в период беременности и лактации.
Вторым методом профилактика является избежание мест с большим скопление детей.
По статистике именно дети являются основными переносчиками, взрослые болеют редко. Необходимо обезопасить себя от посещений детских утверждений.
Стоит отметить, что человек заразен ветрянкой до появления у него первых симптомов на коже. В это время он является активным переносчиком, так как не ограничивает себя в передвижении. Вирус способен распространяться за несколько метров от своего носителя.
Подхватить вирус ветрянки можно где угодно: в магазине, торговом центре, лифте и других местах. В настоящее время самым надежным методом является вакцинация.
Процент вероятности инфицирования при близком контакте составляет 99 процентов. Если вы ранее болели ветрянкой, то риск заражения минимальный.
Беременность после ветрянки возможна после полного выздоровления. В противном случае плод рискует заразиться от мамы. Врачи рекомендуют подождать 2-3 месяца для восстановления организма.
Необходимо обратиться к терапевту по месту жительства и сообщить своему гинекологу. Если у вас ветрянка и беременность на сроке до 12 недель, это может быть опасно для плода. Во 2 триместре рекомендуется сделать УЗИ для проверки возможных осложнений.
Ветрянка подлежит лечению. Каждый случай индивидуален. По медицинской статистике осложнения у матери и плода встречаются редко.
Если вы заболели ветрянкой, не стоит впадать в панику, благодаря современной медицине появились новые эффективные препараты и методы диагностики. Каждая ситуация индивидуальна и требует медицинского контроля.
По официальным данным ветрянка не всегда приводит к необратимым последствиям для малыша.
Благодаря современному оборудованию возможные негативные последствия можно проверить на скрининге. Если этого будет недостаточно, то всегда можно пройти дополнительные обследования.
Будущей маме во время заболевания важно придерживаться правильному лечению и наблюдать за реакцией своего организма. При любых подозрениях на отклонения важно пройти медицинскую диагностику.
Врачи-педиатры, отмечают, что заражение ребенка внутриутробной ветрянкой не всегда приводит к смерти или тяжелым патологиям развития. Благодаря открытиям медицины, заболевание подается лечению. Ребенку назначают специальные противогерпетические препараты.
Важно помнить, в большинстве случаев все заканчивается благополучно, и на свет рождаются здоровые малыши. Главное придерживаться лечению и не падать духом. Будьте здоровы!
источник













