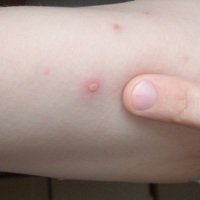
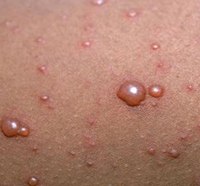
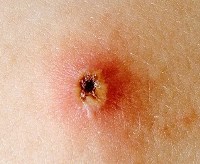
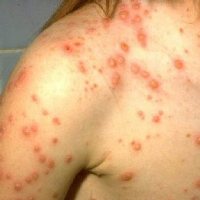
Не все знают, что бывают осложнения после ветрянки у взрослых. Инфекционное заболевание чаще всего диагностируют в детском возрасте. Поскольку дети переносят его легко, многие считают недуг безобидным и неопасным. Однако после достижения совершеннолетия ветряная оспа переносится гораздо труднее, чем в детстве. Она характеризуется среднетяжелым или тяжелым течением. Заболевание нередко провоцирует серьезные нарушения работы органов и систем. Чем старше больной человек, тем выше вероятность возникновения осложнений.
После инфицирования стрептококком поврежденного ветряночного пузырька у больного может развиться буллезная стрептодермия. На месте ветряночных пузырьков появляются гнойнички размером с горошину (фликтены). Они покрыты тонкой кожей и заполнены прозрачным содержимым, которое быстро мутнеет. Стрептококковые пузырьки интенсивно увеличиваются в размерах, достигая в диаметре 1-2 см. Затем они лопаются и обнажают язвочки с обрывками кожи по краям. Ранки очень быстро подсыхают и покрываются медово-желтыми корочками. Поскольку развитие процесса сопровождается сильным зудом, больной расчесывает гнойники и вызывает распространение инфекции на соседние участки кожи.
Иногда многочисленные пузырьки объединяются в крупные образования, которые могут покрывать все лицо. На их месте позднее появляются изъязвленные поверхности и корки. Буллезная стрептодермия не вызывает появления шрамов и рубцов. На месте язв могут остаться участки с временной депигментацией (изменение цвета кожи на более светлый оттенок). Хроническая форма буллезной стрептодермии характеризуется рецидивирующим течением и развитием крупных очагов поражения.
Если стрептококк проникает в более глубокие слои кожи, диагностируют стрептококковую эктиму. В таком случае на коже образуется гнойничок с серозно-гнойным содержимым. Он быстро увеличивается в размерах, затем ссыхается в корку зеленовато-желтого цвета. После отторжения корки остается глубокая болезненная язва с неровными краями и гнойным отделяемым. На ее месте позднее образуется шрам.
Ветрянка во взрослом возрасте может стать причиной появления тяжелых гнойных заболеваний кожи — фурункулов, абсцессов и флегмонов.
Фурункул представляет собой гнойно-некротическое поражение волосяного фолликула, сальной железы и подкожной жировой клетчатки. На месте проникновения гноеродных бактерий (стрептококки, стафилококки, синегнойная палочка) появляется покраснение, которое быстро увеличивается в размерах. Кожа становится плотной и горячей. В центре очага поражения формируется пузырек с гнойным содержимым. Воспалительный процесс вызывает сильную пульсирующую боль. Созревший гнойник лопается и очищается от гноя. Внутри него обнажается плотное образование — стержень. Когда отторгается стержень, болезненность резко снижается. Воспалительный процесс затухает, опухоль уменьшается. Рана, которая остается после фурункула, может иметь больше 1 см в диаметре. Когда она заживает, на ее месте остается шрам.
Абсцессом называют гнойное воспаление, которое вызывает расплавление тканей и образование полости. В подавляющем большинстве случаев возбудителем заболевания является золотистый стафилококк. В месте проникновения инфекции возникает покраснение, которое постепенно увеличивается в размерах. Кожа уплотняется, отекает и становится болезненной. Гнойник формируется внутри капсулы, которая возникает под действием защитных сил организма. Она не позволяет инфекции распространяться на здоровые ткани. Если иммунитет ослаблен, гнойник может быть огромным. Объем гнойного содержимого иногда достигает нескольких литров. Для абсцесса характерно наличие симптома флюктуации. При надавливании наблюдается колебание поверхности абсцесса, свидетельствующее о наличии внутри него жидкого содержимого.
Флегмона — это разлитое воспаление подкожной клетчатки. Патология отличается от абсцесса отсутствием капсулы, удерживающей гнойное содержимое внутри гнойника. Поэтому для флегмоны характерно быстрое распространение инфекции внутри тканей человеческого тела. Абсцесс и флегмона могут вызывать сильное повышение температуры тела. После их вскрытия остаются глубокие рубцы.
Гнойные заболевания кожи чаще возникают в зрелом возрасте. В зоне риска находятся люди, страдающие от хронических заболеваний и сахарного диабета.
Ветряночная пневмония развивается одновременно с инфекционным заболеванием. Воспаление легких вызывают вирусы ветрянки, проникшие в органы дыхательной системы. Симптомы ветряночной пневмонии могут проявиться до появления сыпи или во время образования первых пузырьков. Если развилась тяжелая торпидная форма патологии, у больного появляется сильная одышка и кашель с кровянистой мокротой. Кожа лица приобретает синюшный оттенок. Он жалуется на нехватку воздуха и боли в груди. Температура тела повышается до 38-39 градусов.
Сопровождающаяся пневмонией ветрянка у взрослых диагностируется в 16% случаев. Ее тяжелые формы могут привести к летальному исходу. Особенно уязвимы беременные женщины и люди с иммунодефицитными состояниями.
Если наблюдается легкая или среднетяжелая форма заболевания, симптомы выражены не так явно. На второй неделе ветряночной пневмонии больной чувствует себя гораздо лучше. Полное выздоровление наступает через несколько недель или месяцев после появления первых признаков воспаления легких.
Иногда инфекционный процесс осложняется присоединением бактериальной инфекции. В таком случае повторно поднимается температура тела до 38-39 градусов. Кашель становится сухим, а позднее — влажным. Во время него выделяется мокрота, содержащая гной. Последствия ветрянки у взрослых, вызывающие тяжелые поражение легких, лечат в стационаре.
Сыпь на слизистой оболочке ротовой полости и гортани может стать причиной развития ветряночного трахеита, ларингита и стоматита.
Трахеит — воспалительный процесс на слизистой оболочке трахеи. Заболевание сопровождается сухим болезненным кашлем, который сильнее мучает больного в ночное время и утром. Он вызывает боль в глотке и в груди. Приступы кашля появляются во время сильного вдоха, смеха, крика, а также при резкой смене температуры окружающего воздуха. Ветряночный трахеит может протекать с повышением температуры тела до 37-38 градусов. Лихорадка чаще возникает в вечернее время. Заболевание нередко развивается одновременно с ветряночным ларингитом.
Ларингитом называют воспаление гортани. Заболевание вызывает кашель и болезненные ощущения в горле при глотании. Сначала появляется сухой натужный кашель. Позднее он становится мокрым и легким. Больные жалуются на першение, саднение, царапание, сухость в горле. После распространения воспалительного процесса на голосовые связки голос у больных может охрипнуть. Ветряночный ларингит иногда вызывает затруднения дыхания. Нарушения дыхательной функции обусловлены сужением голосовой щели вследствие ее спазма. Ветряночный ларингит сопровождается легким недомоганием и повышением температуры тела до 37-37,5 градусов.
Ветрянка в 20 лет может стать причиной развития стоматита. Стоматит — это поражение слизистой оболочки ротовой полости. Сначала на поверхности рта появляется небольшое покраснение. Покрасневший участок может немного опухнуть и вызывать жжение. Позднее на нем образуется язвочка круглой или эллиптической формы. Ранка имеет ровные края, окаймленные покрасневшим участком слизистой оболочки. Внутри нее находится беловато-серая неплотно прикрепленная пленка. Язва обычно небольшая и неглубокая. Она вызывает довольно сильную боль, которая не позволяет нормально принимать пищу и говорить. Иногда образуется одновременно несколько язв. Как правило, они равномерно распределены по поверхности ротовой полости.
Ветрянка в 30 лет может спровоцировать энцефалит — инфекционное поражение головного мозга, сопровождающееся его воспалением. Энцефалит бывает преветряночным, ранним и поздним (постветряночным). При преветряночной форме признаки энфецалита возникают до появления пузырьков. Ранним энцефалитом считают патологию, симптомы которой возникли во время образования первых элементов сыпи. Поздний энцефалит развивается на стадии угасания высыпаний (5-15 день после появления первых признаков ветрянки).
При развитии преветряночного и раннего энцефалита происходит поражение головного мозга вирусом ветряной оспы. Поздний энцефалит возникает в ответ на имеющееся воспаление и носит инфекционно-аллергический характер.
Преветряночная и ранняя формы патологии считаются наиболее опасными. Они вызывают отек мозга, который провоцирует повышение внутричерепного давления. У больного возникают затруднения дыхания и глотания, речевые расстройства, нарушения работы сердечно-сосудистой системы. Наблюдается спутанность сознания и бред. Нередко у больного появляются судороги. Разнообразные пирамидные нарушения приводят к параличу рук и ног. Больной может совершать конечностями непроизвольные хаотичные движения. Ветрянка в взрослом возрасте, осложнившаяся ранними формами энцефалита, в 10-12% случаев приводит к смерти.
Более благоприятный прогноз у больных, у которых диагностирована поздняя форма ветряночного энцефалита. Они страдают от головной боли, слабости, повышения температуры тела до 38-39 градусов, рвоты и головокружения. У них могут возникнуть парезы (частичные параличи), нарушения координации и ассиметричность лица, приводящая к исчезновению мимических движений. Возможна полная временная потеря зрения.
При поражении мозжечка может развиться мозжечковая атаксия. Она сопровождается скандированной речью, дрожанием конечностей, головы и туловища, непроизвольными колебательными движениями глаз высокой частоты. Симптомы неврологических нарушения исчезают через 24-72 часа.
Последствием ветряной оспы у взрослых может стать менингоэнцефалит. При менингоэнцефалите воспалительный процесс распространяется на оболочки головного мозга и его вещество. Крайне редко такая патология приводит к поражению психики с последующим развитием идиотии.
Во время ветрянки у взрослых людей может развиться реактивный артрит. Артритом называют заболевание суставов, которое сопровождается воспалительной реакцией. Реактивная форма артрита является временной. После излечения ветрянки ее признаки обычно исчезают.
О развитии реактивного ветряночного артрита свидетельствуют боли в мышцах и суставах. При ветряной оспе чаще поражаются крупные суставы нижних конечностей (коленные, голеностопные, больших пальцев). Боли в сочленениях бывают настолько сильными, что больной человек не может ходить. Болезненность усиливается в ночное время. К утру суставы опухают и краснеют. Чтобы облегчить страдания больного и дать ему возможность выспаться, используют болеутоляющие средства. Симптомы заболевания ветряночного артрита наблюдаются, пока кожа полностью не очистится от ветряночных корочек.
Возможные осложнения ветрянки у взрослых могут стать причиной потери зрения. Вирусное заболевание иногда вызывает ветряночный кератит. Кератитом называют воспаление роговицы глаза. Оно возникает в результате занесения инфекции из ветряночных пузырьков. Инфицирование органов зрения происходит, если больной человек не моет руки после обработки пораженных участков тела.
Заболевание вызывает помутнение роговицы и ее изъязвление. Глаза у больного ветрянкой краснеют и вызывают болезненные ощущения. Может появиться слезотечение, светобоязнь и блефароспазм (неконтролируемое сокращение круговой мышцы глаза), при котором происходит интенсивное смыкание век. Больной жалуется на присутствие «инородного тела» в глазу. Если на веках появляются ветряночные пузырьки, они мучительно зудят. В редких случаях в глазах появляется гнойное отделяемое.
Ветряночный кератит опасен развитием бельма на глазу, которое вызывает существенное снижение зрения или полную его потерю.
При ветрянке у взрослых может быть обнаружен неврит зрительного нерва. Заболевание развивается в результате воспаления зрительного нерва. Оно вызывает резкое ухудшение зрения и нарушение восприятия цветов. В области глазницы возникают болезненные ощущения. Они усиливаются во время движения глазного яблока. Перед глазами могут появляться движущиеся объекты — точки, пятна, фигуры. Часто они кажутся светящимися. При своевременном обращении к врачу возможно полное восстановление зрительной функции. Однако нередко заболевание приводит к атрофии зрительного нерва и полной потери зрения.
Если у мужчин ветряночные пузырьки появляются на половых органах, возможно развитие ветряночного баланопостита. Баланопостит — воспаление головки (баланит) и внутреннего листка крайней плоти полового члена (постит). Сначала на коже органа появляется небольшое покраснение. Пораженный участок немного опухает и сильно зудит. Может ощущаться резь и жжение в области головки полового члена. Позднее кожа в очаге инфицирования становится тонкой и сухой. На ней появляются пузырьки и язвочки. Воспалительный процесс вызывает сужение крайней плоти, делая невозможным обнажение головки. Увеличение интенсивности деятельности сальных желез крайней плоти приводит к появлению обильных выделений. Может беспокоить гнойное отделяемое из мочеиспускательного канала. Больной чувствует слабость. У него повышается температура тела до 37-38 градусов. Мужские осложнения могут пройти самостоятельно после выздоровления.
Если ветряночные пузырьки появились на женских половых органах, возможно развитие ветряночного вульвита. Вульвитом называют воспалительный процесс на слизистой оболочке вульвы. Инфекционное поражение вызывает покраснение и отек слизистой оболочки наружных половых органов. У девушки возникает зуд, жжение и болезненность. Неприятные симптомы усиливаются при ходьбе. Поверхность слизистой оболочки в очаге поражения становится шероховатой за счет появления узелков (увеличенные сальные железы). Позднее на слизистой оболочке наружных половых органов образуются пузырьки. Когда они вскрываются, на их месте возникают язвочки. Ветряночный вульвит может сопровождаться повышением температуры тела до 37-38 градусов и слабостью. После излечения ветряной оспы симптомы ветряночного вульвита часто исчезают.
Осложнения от ветрянки у взрослых могут затронуть сердечно-сосудистую систему. У больных иногда диагностируют ветряночный миокардит — воспаление сердечной мышцы. Сердечная дисфункция происходит в результате поражения кардиомиоцитов (мышечные клетки сердца) вирусом ветряной оспы. Инфицированные кардиомициты становятся катализатором развития воспаления.
Симптомы ветряночного миокардита обычно появляются на 7-17 день после появления сыпи. Больной начинает страдать от одышки и быстро устает. У него повышается температура тела до 37-38 градусов, возникает боль в груди. Больной жалуется на головокружение, повышенную потливость (особенно в ночное время). У него отекают руки и ноги. Воспаление сердечной мышцы может вызывать боль в горле. Ветрянка в 40 лет, осложненная миокардитом, иногда приводит к смерти человека.
Ветряная оспа способна вызывать поражение печени. Ветряночный гепатит сопровождается пожелтением кожи и склер глаз, потемнением мочи и обесцвечиванием кала. У больного повышается температура тела до 37-38 градусов. Он чувствует себя уставшим и теряет работоспособность. Под правым ребром возникает ощущение тяжести и дискомфорта. Не всегда симптомы проявляются явно. В некоторых случаях поражение печени можно выявить только после проведения дополнительных исследований.
Ветрянка у взрослых может привести к поражению почек. Признаки ветряночного нефрита появляются на 2 неделе после появления сыпи. У больного резко повышается температура тела до 38-39 градусов. Он страдает от рвоты, головной боли и рези в животе. Через несколько дней состояние больного значительно улучшается и он выздоравливает.
У взрослых, которые перенесли ветрянку, позднее может возникнуть рецидив в виде опоясывающего лишая. Заболевание вызывает возбудитель ветрянки, оставшийся в крови и размножившийся в условиях ослабленного иммунитета больного. Признаками опоясывающего лишая являются зудящие высыпания на туловище, конечностях и шее. Заболевание может сопровождаться болью и воспалением нервов. Оно проходит самостоятельно через 10-14 дней. Однако у 50-60-летнего человека с ослабленным иммунитетом вирус может распространиться по организму и вызвать развитие пневмонии или менингита.
Осложнением ветрянки бывают лимфадениты (воспаления лимфатических узлов). Они возникают в результате распространения вируса по лимфатическим сосудам. Чаще всего воспаляются подмышечные, паховые и шейные узлы. Они становятся болезненными и увеличиваются в размерах.
Сразу после появления признаков ветрянки нужно обязательно обратиться к врачу. Он осмотрит больного, скажет, какие симптомы заболевания вызывают тревогу, и назначит лечение, направленное на предотвращение развития осложнений.
Особенно опасна ветрянка для беременных. Согласно статистическим данным, вирусное заболевание развивается у 10 женщин из 1000. Если будущая мать не имеет иммунитета к ветряной оспе, вирус может поразить плод. Хотя вероятность такого развития событий крайне мала (6%), последствия для развивающегося ребенка могут быть очень серьезными.
Если ветрянка развилась у женщин в первом триместре беременности, возможно ее преждевременное прерывание. Если ребенку удалось выжить, вирус может вызвать у него поражение мозга, недоразвитие верхних или нижних конечностей, нарушения развития органов зрения, задержку развития или другие уродства. Если беременная была инфицирована на последних неделях беременности, ее малышу грозит врожденная ветряная оспа. Инфицирование происходит во время прохождения ребенка по родовым путям. Врожденная ветрянка может вызвать серьезное нарушение работы внутренних органов младенца. Их обычно обнаруживают, пока ребенку не исполнится 1 год.
источник
Ветрянка – болезнь, которой переболел почти каждый ребенок. Обычно она протекает довольно легко, и большинство родителей относятся к ней как к неопасному заболеванию. Но осложнения могут быть достаточно серьезными. И об этом нужно знать каждому, чтобы вовремя обратиться к врачу и избежать тяжелых последствий!
Возбудителем ветряной оспы выступает разновидность вируса герпеса. Он предается от больных людей воздушно-капельным путем. Заразным является ребенок во время всего периода высыпаний и еще в течение пяти дней после. Однажды переболевший человек получает пожизненный иммунитет против ветрянки.
Во время заболевания на теле больного появляются небольшие зудящие пузырьки с прозрачной жидкостью внутри, немного повышается температура. Это нормальное течение заболевания.
Чаще ветрянкой болеют дети в возрастной категории от 2 до 12 лет. У них она протекает в легкой форме, без высоких температур и обильных высыпаний. На время болезни ребенок помещается под карантин, не посещает учебные заведения и другие общественные места.
Однако если ветрянкой заразился малыш в возрасте до года, она может сопровождаться довольно серьезными осложнениями. Новорожденных для лечения следует помещать под наблюдение специалистов.
Дети старше 15 лет в период гормональной перестройки, а также взрослые, не переболевшие ветрянкой в детстве, особенно тяжело переносят ветряную оспу.
Крайне опасна ветрянка для беременных женщин, ведь заражение может перейти и на развивающийся плод.
В каждой из перечисленных категорий риска наблюдается повышение температуры тела до 40°C, образование большого количества ветряночных пузырьков.
Некоторые осложнения могут привести к летальному исходу, поэтому лечить ветрянку нужно только под наблюдением опытного врача с назначением индивидуального курса лечения.
Осложнения, вызванные ветряной оспой, можно разделить на два типа:
- Вирусные – вызванные токсическим действием возбудителя заболевания. Они лечатся противовирусными препаратами.
- Бактериальные – дополнительное заражение микробной инфекцией, когда при расчесывании ветряночных пузырьков в ранки попадают болезнетворные микробы. Избежать таких осложнений поможет соблюдение элементарных правил гигиены. Нужно тщательно мыть руки до и после обработки ранок, стричь ногти как можно короче. Как только спадет температура, разрешается принимать теплую ванну с добавлением небольшого количества марганцовки или душ. После купания кожу ни в коем случае нельзя тереть полотенцем – только слегка промакивать влагу.
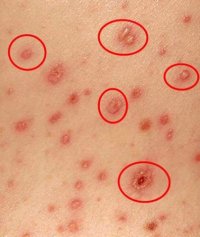
Самое частое осложнение после ветрянки – шрамы и рубцы после расчесывания ветряночных пузырьков. При попадании в язвочки бактерий от грязных рук, они воспаляются. Для жизни это не опасно, но шрам останется на всю жизнь.
Иногда при попадании в ветряночную ранку вредоносных бактерий (например, стрептококков) могут развиться довольно сильные гнойники – абсцессы, фурункулы, стрептодермия, флегмоны. Они характеризуются большими размерами (более 1 см) и гнойным содержимым. Нарывы болезненные и оставляют глубокие безобразные рубцы. Чтобы избежать таких последствий, нужно соблюдать правила гигиены.
В зону риска попадают люди со сниженным иммунитетом, страдающие хроническими заболеваниями или сахарным диабетом.
Воспаление легких – наиболее часто встречающееся осложнение после ветрянки. Сначала появляется кашель, одышка, затем синюшность кожных покровов и кровь в мокроте.
При наблюдении подобных симптомов больного нужно немедленно госпитализировать. Велик риск отека легких и дыхательной недостаточности. Самолечение в этом случае недопустимо, потому что необходимо определить природу заражения – вирусная она или бактериальная.
Если сыпь появилась на гортани или в ротовой полости, она может распространиться и на внутренние дыхательные органы, что может спровоцировать развитие ларингита или трахеита. При этом больного мучает кашель, боль в груди и повышенная температура.
Пузырьки во рту могут развиться в стоматит, характеризующийся наличием покраснений, жжением и появлением болезненных язвочек.
Энцефалит при ветряной оспе характеризуется высокой температурой, рвотой, сильными головными болями, непроизвольным дрожанием конечностей, нетвердой походкой и нарушениями сознания. Если наблюдаются подобные симптомы, нужно обратиться к врачу.
Летальный исход при ветряночном энцефалите наблюдается у каждого десятого заболевшего! А в 15% случаев заболевания развиваются последствия в виде эпилепсии, менингита, воспаления зрительного нерва, полиневрита или осложнений нервной системы разных видов.
При ветрянке у взрослых наблюдаются последствия в виде реактивного артрита – временного поражения суставов, боли в мышцах. Но как только кожа очистится, эти симптомы проходят.
Серьезные осложнения ветрянки — болезни глаз и даже потеря зрения! Спровоцировать такое заболевание может занесение инфекции на слизистую оболочку или роговицу глаза.
Глаза краснеют, на них появляются язвочки, наблюдается светобоязнь и непроизвольное слезотечение. Больной жалуется на инородное тело в глазу или видит «мушки» перед собой.
Последствием такого осложнения может стать появление бельма на глазу, снижение остроты зрения или полная слепота! Лучшая профилактика осложнений на глазах при ветрянке — гигиена!
Если ветрянкой заболел мальчик или подросток, следует внимательнее отнестись к ее проявлениям, так как это может осложнить сексуальную жизнь молодого человека в дальнейшем.
Появление пузырьков на половых органах у мужчин может привести к воспалению головки члена. Все начинается с небольшого покраснения, отека и зуда. Со временем появляются болезненные язвочки, иногда гнойные выделения или резь при мочеиспускании, повышение температуры до 38 градусов. Чаще всего это проходит после выздоровления. На нежной коже пениса лучше воспользоваться фукорцином вместо зеленки.
У девочек и женщин также могут быть высыпания на наружных половых органах, сопровождающиеся теми же симптомами, что и у мужчин. В редких случаях происходит сбой цикла. Следует соблюдать гигиену и обрабатывать язвочки во избежание тяжелых последствий и неприятных ощущений.
Ветрянка во взрослом возрасте может дать осложнения и на сердечно-сосудистую систему. У больных развивается миокардит – воспаление сердечной мышцы, одышка, быстрая утомляемость, головокружение. Возможна лихорадка и боли в груди, ночью – повышенная потливость. После 40 лет это осложнение может привести к смерти.
Вирус ветрянки коварен тем, что поражает не только кожный покров, но и внутренние органы. Если поражению подверглась печень, то у больного наблюдается желтушность кожи и белков глаз, потемнение мочи, обесцвечивание кала. Температура повышается, в правом подреберье ощущаются болезненные симптомы. Порой поражение печени выявляется лишь путем лабораторных исследований.
Поражение почек приводит к нефриту, который обычно проявляется на второй неделе заболевания. Сопровождается он повышением температуры тела до 38-39 °C, рвотой, резями в области живота и головной болью. Обычно тяжелых последствий это не вызывает, и болезненные симптомы проходят со временем.
Если вирус попадает в кровь, он может стать причиной появления опоясывающего лишая, выступающего в области шеи, конечностей и туловища. Чаще всего проявления исчезают спустя две недели.
Попадание вируса в лимфу может стать причиной воспаления лимфоузлов.
Особенно коварен вирус ветряной оспы при беременности, ведь он может поразить малыша в утробе и вызвать поражение мозга и другие нарушения развития. Если болезнь проходит в первом триместре, то молодой маме врачи могут порекомендовать прерывание беременности.
Если же женщина заболела в последние недели перед родами, то новорожденный может инфицироваться при прохождении через родовые пути. Это станет причиной врожденной ветряной оспы, которая способна вызвать осложнение в работе внутренних органов.
Еще одна категория риска – дети до года. При появлении первых симптомов у таких малышей нужно обратиться к врачу. Лечение должно протекать в стационаре под наблюдением специалистов. На ручки малышам нужно надевать трикотажные рукавички, чтобы они не чесали волдыри и не заносили инфекцию.
Ветрянка протекает на фоне общего снижения иммунитета, в результате чего и проявляются осложнения. Для укрепления иммунитета необходимо усиленное питание и прием витаминов. После перенесенного заболевания у подростков, детей и взрослых могут обостриться хронические заболевания. Ослабленный организм чаще подвергается атаке других вирусов и болезней.
В любом возрасте при первых признаках ветряной оспы следует обратиться к врачу. Специалист оценит состояние больного, порекомендует соответствующее лечение. В случае ухудшения самочувствия в период течения болезни, необходимо вызывать скорую помощь во избежание тяжелых последствий и летального исхода.
источник
Ветрянка у взрослых – формы и стадии, симптомы и первые признаки, диагностика и лечение, профилактика (прививки), фото больных ветряной оспой. Какие последствия и осложнения бывают после ветрянки у взрослых?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ветряная оспа (ветрянка) – инфекционное заболевание, вызываемое разновидностью вируса герпеса. Ветрянку принято считать детской болезнью, потому что большинство людей переносят ее в дошкольном и школьном возрасте. Однако если заражения не произошло в детстве, то заболеть ветряной оспой можно в любом возрасте.
Вспышки ветрянки среди взрослых часто случаются в закрытых коллективах, в армии среди новобранцев, в интернатах для людей с ограниченными возможностями. Также в группе риска родители дошкольников, не имеющие иммунитета. Заболеваемость не зависит от пола и расы.
Ветрянка у взрослых людей имеет свои особенности:
- взрослые тяжелее переносят болезнь;
- сильнее, чем у детей, выражена интоксикация;
- температура поднимается до 40 градусов и выше;
- сыпь появляется лишь на 2-3 день болезни;
- высыпания многочисленные и могут покрывать всю поверхность лица и туловища;
- у половины взрослых больных элементы сыпи нагнаиваются, образуются пустулы;
- на месте глубоких воспалений остаются рубцы – оспины;
- у 20-30% больных возникают осложнения.
Особенно тяжело ветрянку переносят больные с ослабленным иммунитетом и люди старше 50 лет.
Вирус может существовать исключительно в организме человека. В окружающей среде он гибнет в течение 15 минут. Этому способствует высыхание, нагревание, замораживание. Возбудитель ветрянки не передается через вещи и третьих лиц. Животные не болеют ветряной оспой и не могут служить переносчиками инфекции.
Основные характеристики вируса ветрянки, позволяющие поражать большое количество людей – летучесть и восприимчивость. Вирусные частицы с воздушными потоками разлетаются и проникают в соседние комнаты, квартиры и с одного этажа на другой. А высокая восприимчивость людей к вирусу ветрянки означает, что при контакте с больным заражаются практически все люди, не переболевшие ранее. В семье, где заболел один человек, риск заболевания остальных домочадцев составляет 80-90%. Причем у тех, кто заразился позднее, болезнь протекает тяжелее и с большим количеством высыпаний.
Источник заражения и основной резервуар инфекции – человек, больной ветрянкой. Существует риск заражения от человека с опоясывающим лишаем.
Пути заражения – воздушно-капельный и трансплацентарный, когда вирус передается от матери плоду через плаценту.
Инкубационный период – 10-21 день, чаще 14-17. За это время вирус размножается на слизистых оболочках носоглотки и распространяется по лимфатической системе.
Иммунитет к ветрянке вырабатывается после перенесенной инфекции. Считается, что постинфекционный иммунитет обеспечивает пожизненную защиту от заражения. Однако у некоторых людей фиксируют повторные случаи ветряной оспы, что связано с ослаблением иммунной защиты.
Что происходит в организме больного?
1. Вирус размножается на слизистых оболочках верхних дыхательных путей.
2. Его количество быстро увеличивается. Через небные миндалины вирус проникает в лимфатическую систему, угнетая ее работу и снижая активность Т-лимфоцитов.
3. Вирус выходит в кровь в конце инкубационного периода. Вирусные частицы и продукты их обмена, присутствующие в крови, вызывают повышение температуры, слабость и другие признаки интоксикации.
4. Вирус проникает в нервные ганглии – ядра спинномозговых нервов, вызывая лизис (разрушение) нервных клеток. В дальнейшем вирус пожизненно сохраняется в нервных ганглиях. При ослаблении иммунитета он активизируется и распространяется по ходу нерва, провоцируя развитие опоясывающего лишая.
5. Вирус оседает в клетках эпидермиса. Он вызывает появление вакуолей – внутриклеточных элементов, напоминающих пузырьки. Вакуоли соседних клеток сливаются между собой, образуя полости, которые являются основой папул. Эти папулы заполняются жидкостью, в которой содержится большое количество вирусных частиц и белковых молекул. Содержимое папулы является хорошей питательной средой для бактерий, поэтому элементы сыпи могут нагнаиваться. В этом случае на месте папулы образуется пустула (пузырек с гнойным содержимым).
6. Пузырек лопается, его содержимое изливается на кожу. На месте пузырька образуется корочка, под которой происходит заживление эпидермиса.
7. Начиная с первых дней болезни иммунная система распознает возбудителя и начинает вырабатывать иммуноглобулины, которые связывают токсины и стимулируют фагоцитоз (поглощение) вирусных частиц. В дальнейшем противоветряночные антитела остаются в крови переболевшего человека пожизненно. Они обеспечивают защиту от повторного заболевания ветрянкой.
В развитии болезни выделяют несколько периодов:
- Инкубационный период – вирус размножается в клетках слизистой носоглотки. Симптомы болезни отсутствуют.
- Продромальный период – выход вируса в кровь. Симптомы: повышение температуры, ухудшение общего состояния, слабость, потеря аппетита.
- Период высыпаний – активная фаза болезни, когда вирус локализуется в эпидермисе. Характеризуется появлением сыпи и зуда, что сопровождается повышением температуры.
- Период образования корочек – элементы сыпи подсыхают. В организме активно вырабатываются противоветряночные антитела, которые обеспечивают связывание вируса и выздоровление.
Симптомы ветрянки у взрослых:
| Механизм развития | Проявления | |
| Общая интоксикация | Токсины, образующиеся в процессе жизнедеятельности вируса, отравляют нервную систему. |
Первые признаки ветрянки напоминают грипп. У взрослых интоксикация выражена сильно. |
| Повышение температуры | В процессе гибели вирусных частиц образуются пирогены – вещества, провоцирующие повышение температуры. Большое количество пирогенов попадает в кровь во время массовых высыпаний. | Волновая лихорадка – за период болезни происходит 2-3 подъема температуры, которые совпадают с массовыми подсыпаниями. Температура повышается до 38-40 градусов. Температура при ветрянке у взрослых держится 3-9 дней, в зависимости от тяжести протекания болезни. Длительная лихорадка свыше 10 дней указывает на развитие осложнений. |
| Сыпь | Для ветряной оспы характерна пятнисто-папулезная сыпь. Ее появление связано с вирусным поражением клеток эпидермиса. Элементы сыпи проходят в своем развитии несколько стадий: пятна, папулы (узелки) и везикулы (пузырьки). Все они могут присутствовать на одном участке кожи. | У взрослых больных ветряночная сыпь появляется на 2-3 день после повышения температуры. Пятна. На коже верхней половины тела появляются округлые красные пятна, размером от 3 мм до 1 см. 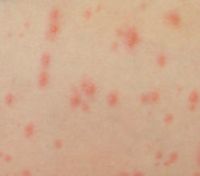 Папулы (инфильтраты) – узелки без полости, расположенные в центре пятен. Формируются на протяжении 2-3 часов. Везикулы – пузырьки, заполненные прозрачным содержимым. Имеют полушаровидную форму, располагаются на гиперемированной (красной) основе. Образуются на месте красных пятен, на протяжении 12-20 часов. Корочки образуются на месте лопнувших везикул. В среднем с момента появления пятна до формирования корочки проходит 5-7 дней. Подсыпания происходят хаотично на любом участке тела с интервалом 1-2 дня. Их численность варьирует от единичных при легких формах, до 2000 при тяжелом течении болезни. |
| Кожный зуд | Изменения в эпителиальных клетках вызывают раздражение чувствительных нервных окончаний, которые находятся в коже. С них нервный импульс поступает в центральную нервную систему и воспринимается мозгом как зуд. | Зуд появляется одновременно с пятнами на коже. Он беспокоит больных вплоть до образования корочек. Зуд усиливается в ночные часы, когда меньше отвлекающих факторов. |
| Высыпания на слизистой рта | В клетках слизистых оболочек происходят те же процессы, что и в коже. | Высыпания появляются одновременно с сыпью на коже. На слизистой десен, небных дужек и мягком небе образуются красные пятнышки 3-5 мм. Со временем из пятна формируются узелки, а затем пузырьки. Через несколько часов на их месте появляются язвочки (афты), покрытые бело-желтым налетом. Язвочки вызывают сильную болезненность. Аналогичные высыпания появляются на слизистой оболочке влагалища у женщин. Они вызывают сильный зуд и дискомфорт. 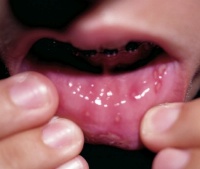 |
Выделяют несколько классификаций ветрянки
1. По тяжести течения
- Легкая форма у 7-10% больных. Температура повышается до 38 градусов. Общее состояние удовлетворительное. Количество высыпаний умеренное.
- Среднетяжелая форма у 80%. Температура 38-39 градусов. Выраженная интоксикация – слабость, тошнота, рвота, ломота в мышцах и суставах. Высыпания обильные, сопровождаются сильным зудом.
- Тяжелая форма у 10%. Температура 39-40 градусов. Общее состояние тяжелое, сильная слабость, многократная рвота, головная боль. Высыпания могут покрывать всю поверхность кожи. Развиваются различные осложнения. В тяжелой форме выделяют несколько вариантов течения:
- Геморрагическая форма. Встречается редко у больных с ослабленным иммунитетом, у которых ранее наблюдались геморрагические заболевания – поражения кровеносных сосудов: геморрагический диатез, васкулиты, тромбоцитопатии, нарушения свертываемости крови. Сопровождается развитием геморрагической сыпи (мелких кровоизлияний), гематом, синяков, кровоточивости десен, кишечных кровотечений.
- Буллезная форма. Одновременно с типичными везикулами на коже появляются большие дряблые пузыри – буллы. Они заполнены мутноватым содержимым и имеют складчатую поверхность. На месте их разрешения остаются длительно не заживающие раны.
- Гангренозная форма. Встречается крайне редко у сильно истощенных больных, при несоблюдении правил гигиены и плохом уходе. Развивается при инфицировании папул и присоединении вторичной инфекции. Вокруг папул образуется черная кайма, состоящая из некротизированной отмершей ткани. Болезнь сопровождается сильным жаром и интоксикацией.
2. По типу течения болезни
- Типичная форма проявляется интоксикацией, лихорадкой, характерной сыпью.
- Атипичная форма имеет несколько вариантов течения.
- Рудиментарная форма – подъем температуры до 37,5, единичные элементы сыпи, которые могут иметь вид пятен или узелков. Болезнь часто проходит незамеченной.
- К атипичным относятся гангренозная, буллезная и геморрагическая формы, описанные выше.
- Генерализованная (висцеральная) форма связана с массовым поражением внутренних органов. Возникает у людей с ослабленным иммунитетом, когда вирус размножается в клетках внутренних органов. Проявляется болями в животе и пояснице, тяжелым поражением печени, почек и нервной системы, снижением артериального давления и частоты пульса.
- Характерная сыпь, появившаяся на фоне повышенной температуры и ухудшения общего состояния;
- Периодические подсыпания, которые сопровождаются подъемом температуры;
- Ложный полиморфизм сыпи. На ограниченном участке кожи одновременно присутствуют различные элементы сыпи – пятна, узелки и пузырьки;
- Локализация сыпи на любом участке тела, кроме ладоней и подошв;
- Высыпания на слизистых рта, половых органах и конъюнктивах;
- Имел место контакт с больным ветрянкой.
После осмотра кожи и слизистых оболочек врач выслушивает состояние бронхов и легких, ощупывает живот, определяет размер печени. Обследование позволяет своевременно выявить наличие осложнений. В большинстве случаев в других исследованиях нет необходимости.
1.Общий анализ крови. Результат может быть в пределах нормы или свидетельствовать о воспалении – повышение СОЭ. Возможно увеличение уровня моноцитов и появление плазматических клеток.
2.Общийанализ мочи. Моча без изменений. Появление белка, эритроцитов и лейкоцитов свидетельствуют об осложнении со стороны почек.
3.Вирусоскопический метод:
- Содержимое везикул окрашивают методом серебрения и изучают под микроскопом.
- Выявление антигена методом иммунофлюоресценции. Материал для исследования – содержимое пузырьков и гнойников, корочки, слизь из афт во рту.
4.Вирусологические исследования – выявления возбудителя в тканях. Длительный метод, занимающий до 2-х недель. Из-за длительности и дороговизны в настоящее время не используется.
5.Серологический метод – выявление в крови иммуноглобулинов М и G – антител к вирусу варицелла-зостер, возбудителю ветрянки. Титр антител исследуют через 7-10 дней после начала заболевания. Повторное исследование проводят через 2-3 недели. Если количество антител возросло в 4 и более раз, это подтверждает диагноз «ветряная оспа».
В спорных случаях серологический и вирусоскопический методы позволяют отличить ветрянку от других заболеваний, имеющих схожие симптомы: опоясывающего герпеса, инфекции, вызванной вирусом Коксаки, везикулезного риккетсиоза, полиморфной экссудативной эритемы.
Ветрянка: диагностика, лабораторные исследования (иммунологический метод, иммунофлюоресценция, иммуноферментативный анализ, ПЦР), как отличить ветряную оспу от краснухи — видео
Допускается лечение ветрянки у взрослых на дому. При этом важно строго соблюдать постельный режим, правила личной гигиены и рекомендации врача.
Показания к госпитализации при ветряной оспе:
- развитие осложнений;
- тяжелая форма течения болезни;
- невозможность изолировать больного.
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Противовирусные препараты | Угнетают образование ДНК, необходимых для размножения вируса ветряной оспы. | Ацикловир | Принимают внутрь, по 800 мг 4 раза в день в течение 7-10 суток. Внутривенно капельно при тяжелых формах по 5-10 мг/кг каждые 8 часов. Продолжительность лечения 5-10 дней. |
| Фамцикловир | По 500 мг внутрь 3 раза в день. Длительность приема 7-10 суток. | ||
| Валацикловир | По 1 г внутрь 3 раза в день в течение 7-10 суток. | ||
| Антигистаминные препараты | Н1-блокаторы уменьшают развитие аллергических реакций и проницаемость сосудов. Оказывают противозудное, успокаивающее и снотворное действие. | Тавегил | По 1 таблетке утром и вечером. При сильном зуде доза может быть увеличена до 4-х таблеток в сутки. |
| Хлоропирамин (Супрастин) | По 1 таблетке (25 мг) 3-4 раза в сутки. Принимают до образования корочек на всех высыпаниях. | ||
| Жаропонижающие средства | Применяют при температуре свыше 38,5°С. Препараты нормализуют температуру и уменьшают воспалительный процесс. | Панадол | Внутрь по 1 таблетке 3 раза в день после еды. |
| Ибупрофен | Внутрь по 400-600 мг 3-4 раза в день. Принимают после еды с достаточным количеством жидкости. | ||
| Антибиотики широкого спектра действия | Назначают при гнойных осложнениях и образованиях пустул. Останавливают бактериальную инфекцию и предотвращают появление оспин. | Оксациллин | Инъекционно внутримышечно по 1,0 г 4-6 раз в день 7 дней. |
| Цефазолин | Внутримышечно по 1,0 г 3 раза в день. Курс 7-10 дней. | ||
| Дезинтоксикационные средства | Растворы для внутривенного введения. Снижают концентрацию вирусных токсинов, способствуют их выведению, улучшают циркуляцию крови. Назначаются при тяжелых формах. | 5% раствор глюкозы | Внутривенно капельно по 1000-1500 мл в сутки. |
| Реополиглюкин | Внутривенно капельно по 1000 мл в сутки. | ||
| Специфический иммуноглобулин против вируса Varicella Zoster | Иммуноглобулины к вирусу Varicella Zoster, выделенные из сыворотки крови переболевшего человека. Антитела связывают возбудитель болезни, облегчая ее течение и ускоряя выздоровление. | Зостевир | Вводят внутримышечно 1 раз в день. Дозировка препарата 1,5-3 мл рассчитывается исходя из характера поражений. |
Самолечение при ветрянке недопустимо! Все лекарственные средства назначает врач.
Народные средства для лечения ветрянки не воздействуют на вирус. Они стимулируют иммунитет, повышают тонус организма и способствуют выведению токсинов. Ванны с добавлением лекарственных трав подсушивают высыпания и уменьшают зуд.
Средства для внутреннего применения:
- Сбор 1: плоды малины, анис, липовый цвет, кора ивы. Все ингредиенты измельчают и смешивают в равных пропорциях. 2 ст. л. ложки сбора заливают 0,5 литра горячей воды. Дают настояться в течение 30 мин. Принимают небольшими порциями в течение дня.
- Сбор 2: череда, календула, цветки ромашки. Смешивают в равных пропорциях. 6 ложек сбора заливают литром воды. Доводят до кипения, настаивают 30 минут. Принимают по 100 мл 4-5 раз в день.
- Раствор мумие. 10 г мумие растворяют в 100 мл воды комнатной температуры. Принимают утром, перед завтраком. Средство укрепляет иммунитет, стимулирует регенерацию кожи и оказывает антибактериальное действие.
Ванны:
- Цветки ромашки. 100 г цветков заливают 3-мя литрами воды, через 15 минут доводят до кипения, затем дают настояться 30 минут. Добавляют в воду для ванны. По желанию можно добавить 5-10 капель масла чайного дерева. Такая ванна избавляет от зуда, уменьшает вероятность гнойного воспаления кожи, успокаивает нервную систему.
- Отвар овса. 1 кг овса проваривают в 5-ти литрах воды в течение 30 мин. Такую ванну принимают для уменьшения зуда на ночь или каждые 4 часа. Каждый раз требуется готовить свежий отвар.
Ветряная оспа сопровождается высокой температурой и отравлением вирусными токсинами. У больных увеличивается затраты энергии и распад белка, угнетается функция пищеварительных желез и органов ЖКТ. Диета при ветрянке учитывает эти изменения и обеспечивает достаточное поступление энергетических веществ, воды и витаминов.
Питание больных должно быть разнообразным по составу. Пища дается в протертом и полужидком виде, особенно при поражении слизистой оболочки рта и глотки.
При ветрянке рекомендованы:
- слабые мясные и рыбные бульоны;
- котлеты и тефтели на пару;
- слизистые протертые супы;
- пюре или икра из овощей;
- кефир, йогурт и другие кисломолочные продукты;
- творог со сметаной, творожное суфле;
- взбитое яйцо или омлет на пару;
- не жесткие ягоды и фрукты, муссы, пюре и соки из них;
- соки с мякотью, некрепкий чай с лимоном или молоком, отвар шиповника.
После того, как восстановится слизистая ротовой полости и нормализуется температура, можно вернуться к обычному питанию.
До выздоровления необходимо соблюдать питьевой режим, особенно больным, принимающим ацикловир и другие противовирусные препараты. Воду можно пить в чистом виде или в виде компотов из сухофруктов и чая.
Частота развития осложнений ветрянки у взрослых в несколько раз выше, чем у детей. Последствия обнаруживаются у 30% больных и требуют применения антибиотиков.
- Бактериальная суперинфекция кожи, вызванная стрептококками и стафилококками – наиболее частое осложнение. На месте везикул формируются многочисленные фурункулы, абсцессы и флегмоны. Больные нуждаются в хирургическом лечении.
- Ветряночная пневмония – воспаление легких, вызванное вирусным поражением легочной ткани и формированием бактериальных инфильтратов. Развивается в 20-30% случаев. Характеризуется повышением температуры, кашлем, одышкой, болью в груди.
- Поражение внутренних органов. Вирус размножается в клетках внутренних органов: селезенки, поджелудочной железы, печени, легких, сердца. Характерно поражение сразу нескольких органов. На 3-5-й день болезни состояние больного значительно ухудшается, возникают сильные боли в животе. Летальность до 15%.
- Поражения центральной нервной системы. Проявляется через 21 день после начала болезни. Характеризуется поражением мозжечка, что проявляется нарушением равновесия, которое особенно заметно при смене положения тела, дрожанием конечностей, нистагмом (неконтролируемыми движениями глазных яблок). Также характерен энцефалит диффузного характера, неврологические последствия которого сохраняются длительное время. Проявления – головная боль, спутанность сознания и психические нарушения, тошнота, рвота, эпилептические припадки.
- Гепатит. Поражение печени – редкое осложнение ветрянки. Преимущественно развивается у больных с иммунодефицитом. Имеет высокую летальность.
- Люди, которые готовятся к трансплантации органов.
- Склонные к тяжелому течению ветряной оспы – геморрагические болезни, снижение иммунитета, возраст старше 50 лет.
- Пациенты из группы высокого риска заболевания. К ним относят:
- больных лейкозом;
- получающих иммуносупрессивную терапию (включая глюкокортикостероиды);
- пациентов со злокачественными опухолями;
- людей с тяжелыми хроническими патологиями – бронхиальная астма, коллагенозы, аутоиммунные заболевания, хроническая почечная недостаточность.
- Люди, которые находятся в близком контакте с пациентами из группы высокого риска заболевания – родственники, члены семьи.
- Медицинский персонал, особенно работающий в инфекционных отделениях.
- Работники дошкольных учебных заведений.
- Военнослужащие.
Вакцинация живыми вакцинами противопоказана:
- беременным;
- онкологическим больным;
- людям, страдающим СПИДом и первичными иммунодефицитными состояниями;
- получающим иммуноподавляющую терапию;
- при гиперчувствительности к компонентам вакцины и неомицину.
Для прививок от ветрянки взрослым используют специфический иммуноглобулин и живую вакцину.
Активная иммунизация против ветряной оспы – введение вакцины на основе живого ослабленного вируса Varicella Zoster. Обработанный специальным образом возбудитель вызывает легкую бессимптомную форму ветрянки. После этого происходит выработка специфических иммуноглобулинов, которые остаются в крови, обеспечивая длительный иммунитет.
- Окавакс – вакцина против ветрянки японского производства. Вводят однократно подкожно в дельтовидную мышцу. Препарат разрешен детям с 12-ти месячного возраста и взрослым. Подходит для экстренной профилактики в первые 72 часа после контакта с больным.
- Варилрикс – вакцина бельгийского производства. Препарат вводят подкожно в дельтовидную мышцу. Взрослым вакцину вводят 2-кратно: первую дозу в назначенный день, а вторую через 4-6 недель. Разрешен взрослым и детям с 9-месячного возраста. Подходит для экстренной профилактики в течение первых 96 часов после контакта.
Пассивная иммунизация против ветряной оспы – введение донорских антител против возбудителя ветрянки. Их получают с плазмы крови реконвалесцента (переболевшего ветрянкой). Антитела (IgG) нейтрализуют вирус, который уже присутствует в организме. Препарат не содержит самого вируса и не обеспечивает длительный иммунитет, в отличие от живых вакцин.
- Зостевир – препарат, содержащий иммуноглобулин против вируса ветряной оспы. Иммуноглобулин против вируса Varicella Zoster может использоваться для лечения и экстренной профилактики после контакта с больным. Разрешен для применения с первого дня жизни, а также беременным женщинам и кормящим матерям.
Определить наличие иммунитета к ветряной оспе помогает анализ крови на обнаружение антител к вирусу Варицелла-Зостер. Результата придется ожидать 6 дней. Положительный результат анализа говорит о том, что у человека уже есть иммунитет против ветряной оспы, и он не нуждается в прививке.
Повторная ветрянка у взрослых возможна, особенно у людей с ослабленным иммунитетом. Как правило, повторное заболевание протекает в более легкой форме.
Повторная ветрянка возникает у некоторых категорий:
- У людей с ослабленным иммунитетом. Такое состояние может возникнуть при длительном приеме антибиотиков, кортикостероидов, иммунодепрессантов;
- Прошедших курсы химиотерапии;
- Перенесших тяжелые эмоциональные потрясения;
- У людей с заболеваниями органов пищеварения и глубокими нарушениями питания.
Иногда повторной ветрянкой у взрослых называют опоясывающий лишай. Это заболевание вызывается вирусом, который остался в спинномозговых узлах после первого заражения ветряной оспой.
В редких случаях возможна ветрянка без температуры. Это так называемая стертая или абортивная форма.
Симптомы стертой формы:
- Легкое недомогание – слабость, снижение аппетита;
- Единичные элементы сыпи – несколько красных пятен и узелков, которые обычно не превращаются в пузырьки.
Причины ветрянки без температуры:
- Ослабленный иммунитет. Вирусы и продукты их распада не вызывают адекватный иммунный ответ.
- Ветрянка, перенесенная в раннем возрасте (до года). В таком случае ветрянка у взрослого человека считается повторной. В его крови присутствует незначительное количество антител, которые не дают вирусу активно размножаться и вызвать лихорадку.
- Прием препаратов, снижающих температуру. При первых симптомах ухудшения состояния многие занимаются самолечением и принимают препараты, содержащие парацетамол. Таким образом, они сбивают температуру, и картина болезни искажается.
Длительность неосложненной ветрянки у взрослых 9 дней с момента появления первых признаков. После этого врач может закрыть больничный лист.
На практике у 90% больных болезнь длится 10-14 дней:
- продромальный период (без сыпи) – 2-3 дня;
- период появления новых высыпаний – 3-4 дня;
- период образования корочек – 5 дней (с момента появления последних высыпаний).
Только после того, как последняя везикула покрылась корочкой, больной считается не заразным. Кожа полностью очистится от корочек через 2-4 недели.

Шрамы появляются, когда в пузырек попадают бактерии и развивается гнойное воспаление. В этом случае происходит расплавление глубоких слоев кожи. После отпадания корочки под ней обнаруживается углубление с неровными краями – оспина. В дальнейшем «ямка» остается, но выравнивается по цвету с окружающей кожей.
Как предотвратить появление шрамов после ветрянки?
- Соблюдение правил гигиены – регулярная смена белья, душ;
- Обработка сыпи антисептиками – зеленкой, фукорцином;
- Назначение антибиотиков широкого спектра при появлении первых пустул.
Что делать, если появились шрамы после ветрянки?
- Мази и гели для лечения рубцов. 2-3 раза в сутки втирают в рубец небольшое количество геля. При застарелых шрамах гель наносят под повязку на ночь. Курс лечения может занять от 1-го месяца до года. Для лечения используются:
- Контрактубекс;
- Альдара;
- Дерматикс;
- Келофибраза;
- Скаргуард.
- Введение под кожу коллагена. Вещество заполняет дефект кожи и стимулирует образование соединительных волокон.
- Химическийпилингс использованием фенола. Под воздействием агрессивных химических веществ удаляется ороговевший слой эпидермиса и дермы. После восстановления эпидермиса (занимает до 2-х недель) кожа приобретает гладкость.
- Лазерная шлифовка кожи. Сфокусированный лазерный луч проникает в поверхностные слои дермы и нагревает их, выпаривая воду. После регенерации клеток кожи ее поверхность выравнивается. Внимание: лечение углекислотным лазером может вызвать появление гипертрофического келоидного рубца, возвышающегося над кожей. Поэтому используется эрбиевый или карбондиоксидный лазер.
- Микродермабразия – механическая шлифовка кожи частицами твердого вещества (алмаза). В результате микротравм активизируется выработка коллагена. Процедура позволяет выровнять рельеф кожи и сделать рубцы менее заметными.
Автор: Исаева А.Д. Практикующий врач 2-й категории
источник
Ветряная оспа — очень заразная инфекция. Болезнь вызвана вирусом и обычно поражает детей младше 15 лет. Но примерно 10% от общего числа заразившихся составляют взрослые и подростки. Именно в этом возрасте течение заболевания может осложниться серьёзными проблемами. Поэтому всем, кто не переболел ветрянкой в детстве, следует владеть полной информацией о данной инфекции и максимально защитить себя от неё.
Многие люди считают ветряную оспу исключительно детской инфекцией, которой каждый заболевает раз в жизни. Это не совсем так. Невакцинированные взрослые, у которых никогда не было ветряной оспы, остаются в группе риска по заражению.
Недуг вызван вирусом Варицелла-Зостер (Varicella-Zoster), который передаётся воздушно-капельным путём либо через непосредственный контакт с сыпью.
Варицелла-Зостер неустойчив во внешней среде, но очень хорошо защищён внутри клеток человеческого организма
Вирус Варицелла-Зостер (ветряная оспа) относится к семейству герпесвирусов. Первичное заражение вызывает ветрянку, реактивация вируса в организме становится причиной опоясывающего лишая.
Если дети переносят ветрянку сравнительно легко и, как правило, без последствий, то у взрослых существует вероятность развития осложнений. В группе риска люди с ослабленной иммунной системой:
Главная опасность ветряной оспы заключается в её чрезвычайно высокой заразности. Даже просто находясь в одной комнате с носителем активного вируса, человек заболевает практически в 100% случаев, если у него отсутствует иммунитет к инфекции. Вот почему взрослому необходимо точно знать, болел ли он ветрянкой в детстве.
Но как быть, если человек не владеет этой информацией? Есть три способа это узнать:
- Самый быстрый и простой способ — спросить у родителей. Мамы отлично помнят все болезни своего ребёнка даже спустя много лет.
- Детская медицинская карта — тот документ, где зафиксированы все сведения о болезнях раннего возраста. Многие родители забирают детские медицинские карты под подпись на домашнее хранение после достижения ребёнком 15 лет. Но важная информация переносится из детской карты во взрослую при её оформлении.
- Если же «добыть» информацию о своих детских болезнях оказалось невозможным, остаётся ещё один надёжный способ выяснить наличие иммунитета против ветряной оспы. Для этого необходимо сдать анализ на присутствие в крови антител IgG (постоянный иммунитет) к вирусу Зостер. При положительном результате человек может не переживать о возможности заражения. Отрицательный — укажет на отсутствие иммунитета к инфекции и необходимость профилактической вакцинации.
Ветрянка во время беременности может вызвать осложнения как у самой женщины, так и у развивающегося плода. Риск осложнений от ветрянки резко возрастает, если беременная:
- курит;
- больна бронхитом или эмфиземой лёгких;
- принимает или принимала стероиды в течение последних трёх месяцев;
- находится на сроке более 20 недель.
Ветрянка во время беременности может быть опасна развитием осложнений у плода
Женщине в положении могут грозить действительно тяжёлые состояния, такие как:
- пневмония (воспаление лёгких);
- энцефалит (воспаление головного мозга);
- гепатит (воспаление печени).
Благодаря современному антивирусному лечению и интенсивной терапии такие случаи — скорее исключение.
У большинства беременных, которые заболевают ветряной оспой, плод не поддаётся вредному воздействию. Осложнения, которые могут повлиять на неродившегося ребёнка, зависят от того, на какой неделе беременности произошло инфицирование:
- До 28 недели беременности. Нет доказательств существования опасности выкидыша. Тем не менее есть риск развития фетального синдрома ветряной оспы (ФСВО). ФСВО вызывает опасность появления у ребёнка врождённых повреждений кожи, недоразвитости скелета, пороков развития головного мозга и ЦНС.
- Между 28 и 36 неделями. Вирус остаётся в теле ребёнка, но не вызывает никаких симптомов. Он может снова активироваться в первые несколько лет жизни малыша, вызвав опоясывающий лишай.
- После 36 недели беременности. При рождении ребёнок может иметь симптомы ветряной оспы. Болезнь обычно протекает очень тяжело и грозит осложнениями.
Ветрянка у новорождённого обычно протекает в более тяжёлой форме, чем у детей старшего возраста
Если ветрянкой заболевает кормящая мама, то врачи, как правило, советуют продолжать грудное вскармливание в обычном режиме, поскольку вместе с молоком матери ребёнку передаётся пассивный иммунитет к вирусу. Таким образом, малыш либо не заболеет вовсе, либо перенесёт ветрянку в лёгкой форме. Сыпь на груди при этом стоит прикрывать, дабы минимизировать риск передачи вируса контактным путём.
При первых подозрениях на ветряную оспу, например, если беременная контактировала или пребывала в одном помещении с заражённым человеком, ей необходимо немедленно обратиться за консультацией к гинекологу-акушеру.
Ветрянка протекает у людей по-разному. Выделяют такие её формы по тяжести течения:
- Лёгкая (до 10% больных). Температура тела не превышает 37,5–38 градусов. Умеренное количество прыщиков на теле и лице. Пациент чувствует себя удовлетворительно.
- Средней тяжести (около 80%). Лихорадка достигает 39 градусов. Ярко выражена зудящая сыпь. Могут быть признаки интоксикации — человека тошнит, рвёт, он ощущает слабость, озноб, ломоту в теле.
- Тяжёлая (менее 10%) — это один из вариантов атипичного течения болезни. Жар до 40 градусов. Обильная сыпь, которая может присутствовать не только на коже, но и на слизистых оболочках, например, во рту. Больного часто рвёт, сильно болит голова. Тяжёлая форма может проявляться одним из трёх видов высыпаний:
- геморрагическая сыпь — наличие мелких кровоизлияний на коже в дополнение к классической ветряночной сыпи, обычно поражает больных с хроническими заболеваниями кровеносных сосудов (нарушением свёртываемости крови, воспалением стенок сосудов);
- буллёзная сыпь — возникновение на коже пузырей относительно большой площади, внутри которых скапливается жидкость, на их месте остаётся ранка, требующая много времени для заживления;
- гнойная (гангренозная) сыпь — возникает из-за присоединения вторичной бактериальной инфекции, пузырьки наполняются гноем, а по ободку может присутствовать тёмная кайма (некротизированная часть тканей).
Тяжёлые формы ветрянки связаны с опасными осложнениями в ходе болезни
Генерализованная (висцеральная) — редкая форма, которая связана с одновременным поражением внутренних органов. Ей подвержены люди с низким иммунным статусом.
Лёгкая и средняя формы тяжести относятся к классическому, или типичному, течению болезни. Разновидности тяжёлой формы причисляют к нетипичному ходу вирусной инфекции.
Кроме того, существует другая атипичная форма. Это так называемая стёртая (рудиментарная) ветрянка, когда температура поднимается совсем незначительно — не более 37,5 о С — или вовсе остаётся нормальной, а на коже заметны лишь единичные прыщики. Её легко пропустить или спутать с другим заболеванием.
Первые симптомы ветряной оспы проявляются между 10 и 21 днём после контакта с вирусом. Хотя признаки ветряной оспы у взрослых сходны с проявлениями её же у детей, они склонны быть более серьёзными.
Плохое самочувствие начинается с ломоты в теле, головной боли и повышения температуры. Симптомы интоксикации (тошнота, рвота) могут присутствовать, но не всегда. После попадания вирусной инфекции в организм респираторным путём она в первую очередь атакует лимфатическую систему. Поэтому увеличение регионарных лимфатических узлов — на шее, под челюстью — закономерное явление.
Затем, через 1–2 дня, возникает характерная сыпь:
- сначала на коже появляются выпуклые красные или розовые прыщики;
- вскоре они превращаются в заполненные жидкостью пузырьки (везикулы);
- на заключительном этапе болезни волдыри затвердевают и образуют засохшие корочки.
Болезнь имеет волнообразный характер. Каждая волна сопровождается появлением новой сыпи. Поэтому на теле у человека одновременно присутствуют элементы разной стадии развития.
На коже одновременно могут присутствовать элементы ветряночной сыпи разной стадии развития
Сначала высыпания появляются на лице и коже волосистой части головы, в дальнейшем распространяются по всему телу. Они могут быть не только снаружи, но и внутри — на слизистых рта, трахеи, кишечника. По этой причине ветрянка способна вызывать кашель и боль в горле. Водянистые элементы сыпи на половых органах — один из возможных признаков ветрянки, но возникают они не изолированно, а наряду с поражением остального кожного покрова.
Сыпь при ветрянке появляется не только на коже, но и на слизистых оболочках ротовой полости, половых органов
Сыпь на ладонях и ступнях при ветрянке не встречается.
Если пятна на коже расчёсывать, то на их месте позднее останутся шрамы. В конце концов, волдыри подсыхают и образуют корки перед заживлением. Как правило, ветряная сыпь проходит в течение 5–7 дней.
При первых подозрениях на ветрянку взрослому человеку необходимо обратиться к терапевту или инфекционисту. Клиническая диагностика заключается в визуальной оценке врачом элементов сыпи и сопровождающих симптомов. Пятна ветрянки обычно хорошо отличимы, хотя иногда их можно спутать с другими состояниями, такими как укусы насекомых или чесотка (контагиозное состояние кожи, вызывающее сильный зуд).
Пациенту важно сообщить врачу о следующих фактах, если они имеют место:
- сыпь распространяется на слизистую одного или обоих глаз (влияние на зрительную функцию);
- область высыпаний сильно краснеет, а кожа становится горячей, что указывает на возможную вторичную бактериальную инфекцию;
- сыпь сопровождается сильной интоксикацией, кашлем, нарушением координации, температурой свыше 39 о С (тяжёлое течение);
- в доме есть не болевшие ветрянкой члены семьи или дети младше 6 месяцев (потенциальная опасность).
Клиническая диагностика ветрянки проводится врачом методом визуальной оценки сыпи и опроса пациента о симптоматике
Немедленное обращение к врачу после контакта здорового человека с больным необходимо:
- во время беременности или при наличии в доме новорождённого;
- при ослабленной иммунной системе.
Ветряная оспа в этих случаях может вызвать серьёзные осложнения, если её игнорировать.
Если есть сомнения в отношении устойчивости организма к вирусу, доктор направит на иммуноферментный анализ, который покажет наличие антител класса IgG к ветряной оспе. Анализ проводят при соблюдении следующих правил:
- кровь для исследования сдают натощак;
- накануне исключают алкоголь, ограничивают жирную пищу, физические нагрузки;
- тест проводят до начала любого медикаментозного лечения или после его окончания через 7–10 дней, если отменить какое-то лекарство невозможно, то, направляя на исследование, врач делает соответствующие пометки.
Положительный анализ укажет на наличие устойчивого иммунитета к вирусу Варицелла-Зостер, следовательно, заражение крайне маловероятно.
Анализ крови на IgM антитела к вирусу (появляются спустя 3 дня после возникновения сыпи и свидетельствуют об острой фазе течения) требуется очень редко. Вирусологическое исследование содержимого пузырьков сыпи оправдано в особо тяжёлых случаях, поскольку требует времени.
Ветряная оспа должна быть дифференцирована от других заболеваний, которые сопровождаются сыпью у пациента с высокой температурой.
| Распространённые заболевания (сходные с ветрянкой) | Характерные особенности |
| Вирусы Коксаки типа А | Энтеровирусы, размножающиеся в ЖКТ. Сыпь возникает через несколько дней после начала заболевания (высокой температуры и болезненного воспаления горла). Вирусам чаще подвержены дети, но взрослые также болеют. Характерны такие симптомы:
|
| Синдром Стивенса-Джонсона | Острое буллёзное поражение слизистых и кожи токсико-аллергической природы. Для него характерны язвы и эрозии рта и губ, а также половых органов и области ануса. Повреждения во рту чрезвычайно болезненны и уменьшают способность пациента есть и пить. Конъюнктивит встречается в 30%. Сыпь может охватывать также лицо, туловище, руки, ноги и подошвы, но обычно отсутствует на коже головы. Другие симптомы включают:
|
| Корь | Острое инфекционное вирусное заболевание. Предвестники и симптомы болезни:
|
| Сифилис | Венерическое системное инфекционное заболевание. Общие симптомы:
|
- незудящая двусторонняя симметричная сыпь на коже и слизистых (может быть неярко выраженной);
- хроническое регионарное увеличение лимфатических узлов;
- широкие кондиломы (бородавчатые разрастания кожи);
- пятнистая алопеция (неравномерное облысение).
- субфебрильная температура;
- боль в суставах;
- головная боль;
- конъюнктивит.
- субфебрильная температура;
- боль в горле;
- белые пятна на миндалинах и задней части глотки;
- мышечная слабость и крайняя усталость;
- увеличение лимфоузлов, их чувствительность;
- кожная сыпь на лице, кистях рук, иногда — на всём теле;
- точечные кровоизлияния на коже.
Большинство случаев ветрянки требует минимум лечения, обычно это принятие мер для облегчения симптомов. Больной находится на домашнем режиме, пока не улучшится самочувствие и не сойдёт сыпь. Это поможет не только уберечь от заражения окружающих, но и самому избежать возможных осложнений. Выздоровление занимает около 7–10 дней.
Чтобы избежать занесения инфекции или последствий в виде шрамов, нужно контролировать желание расчёсывать зудящие места. К примеру, в жаркую пору пот раздражает и без того болезненную кожу и заставляет чесаться сильнее. Чтобы успокоить эпидермис, можно время от времени промокать особо уязвимые места смоченной в прохладной воде мягкой тканью.
Сыпь при ветрянке держится около 10 дней
В течение первых нескольких дней полезно принимать прохладные или тёплые ванны каждые 3–4 часа. Банные средства на основе экстракта овса, доступные в супермаркетах и аптеках, помогут облегчить зуд. Не следует бояться водных процедур, они не способствуют распространению сыпи. После ванны аккуратно промакивают кожу мягким полотенцем досуха. Прилагать усилия или тереть крайне нежелательно.
Затем можно смазать зудящие области на теле специальным лосьоном Каламин — на основе каламина и оксида цинка — он подсушивает, обеззараживает и снимает раздражение с кожи. Однако его не рекомендуется наносить на лицо, особенно вблизи глаз.
Каламин — бесцветный лосьон, который успокаивает зуд при ветрянке и способствует подсушиванию пузырьков
Рецептурные противовирусные лекарственные средства на основе ацикловира (Валацикловир, Фармцикловир) эффективны для сокращения продолжительности симптомов при условии начала приёма в течение 24 часов после появления сыпи. Но их прописывают не всем, а, как правило, людям, которые подвержены риску осложнений:
- беременным женщинам;
- курильщикам;
- ВИЧ-инфицированным;
- лицам, проходящим химиотерапию или принимающим высокие дозы стероидных препаратов.
Кроме того, врач может рекомендовать безрецептурные болеутоляющие и жаропонижающие средства (Парацетамол, Тайленол) и противоаллергические антигистаминные препараты (Супрастин, Бенадрил) для облегчения зуда и отёка. Не рекомендуется приём Ибупрофена или других нестероидных противовоспалительных средств (НПВС), так как они могут вызывать неблагоприятные кожные реакции во время инфекции ветряной оспы.
Обработка ветряночной сыпи зелёнкой (марганцовкой, спиртовыми настойками) не оказывает лечебного эффекта, а носит обеззараживающий характер. Другими словами, это профилактика так называемого вторичного инфицирования, которое реально происходит крайне редко, как правило, у людей с нарушениями работы иммунной системы.
При лечении вирусной лихорадки — как у детей, так и у взрослых — категорически запрещён приём любого препарата, содержащего ацетилсалициловую кислоту. Это грозит тяжёлым осложнением, именуемым синдромом Рея, — острой печёночной недостаточностью и энцефалопатией.
Язвочки, которые могут образовываться во рту при ветрянке, часто вызывают боль и зуд из-за плотного расположения здесь чувствительных нервных окончаний. В этих случаях показано частое применение местных анестезирующих средств (Калгель, Камистад-гель, Ротокан), а также антисептиков (Мирамистин, Хлорофиллипт, Фурацилин, Калия перманганат).
При развитии осложнений (вторичной инфекции кожи или бактериальной пневмонии) лечение проводят антибиотиками, назначенными врачом. При этом нужно понимать, что против самого вируса антибактериальные препараты бессильны.
В некоторых случаях врач может рекомендовать инъекцию Иммуноглобулина после контакта с вирусом. Он является иммуномодулятором и может предотвратить заболевание или уменьшить его тяжесть.
Во время болезни рекомендуется пить как можно больше жидкости, чтобы помочь организму быстрее избавиться от токсинов, вырабатываемых вирусом. Это также предупредит обезвоживание при высокой температуре. Лучше предпочесть обычную воду сладким напиткам. Сахар во время этой болезни усиливает зуд и воспаление, как выяснили учёные.
Пища должна быть прохладной и мягкой консистенции, поскольку сыпь во рту может затруднять процесс её пережёвывания.
При наличии ветряночной сыпи во рту рекомендуется питаться натуральной пищей мягкой консистенции
В острый период желательно избегать раздражителей:
- химических (солёная, острая, кислая пища);
- физических (любые горячие блюда, твёрдые орехи).
Употребление в пищу здоровых продуктов, богатых питательными веществами, благоприятно воздействует на иммунную систему и повышает способность эффективно бороться с вирусом. Полезные продукты и напитки:
- паровые и тушёные овощи;
- лёгкие супы, бульоны;
- фруктовые коктейли;
- яблочное пюре (некислое);
- картофельное пюре;
- овсяная каша;
- йогурт;
- кефир.
Употребление алкоголя крайне нежелательно во время болезни, поскольку это будет иметь как минимум два негативных последствия:
- ослабление организма и лишение его питательных веществ;
- обезвоживание тела и восприимчивость к осложнениям.
Опасность употребления алкоголя при ветрянке обусловлена и недопустимостью его сочетания с болеутоляющими и антивирусными препаратами, действие которых может измениться под влиянием спиртных напитков.
Домашние средства от ветряной оспы помогут снять воспаление и уменьшить ощущение зуда, вызванное высыпаниями:
- Пищевая сода — широкодоступное и недорогое средство, обладающее противозудными и уменьшающими воспаление свойствами. Применяют её следующим образом:
- Добавить 1 чайную ложку пищевой соды в небольшое количество тёплой воды (250 мл) и перемешать.
- Смочить мягкую ткань в полученном растворе.
- Приложить компресс к зудящей области.
- Оставить до высыхания.
- Эффективным методом для уменьшения зуда и отёка кожи является применение натурального яблочного уксуса. Можно добавлять около 250 мл чистого продукта в ванну или использовать около 2–3 столовых ложек на стакан воды для компрессов. Для этого в уксусном растворе смачивают мягкую ткань и наносят на кожу. Средство не применяют на открытых ранках или повреждениях.
- Раствор 1/2 чайной ложки поваренной соли в стакане тёплой воды — отличное средство для полоскания, которое применяют с тем, чтобы облегчить состояние при наличии сыпи во рту.
- Натуральный мёд — ещё одно замечательное средство для снятия воспаления, снижения риска рубцевания и ускорения заживления. Продукт должен быть свежим и высококачественным. Его следует наносить на воспалённую область кожи тонким слоем, предварительно чуть разогрев, и оставлять для впитывания минимум на 15 минут.
Большинство людей, болевших ветряной оспой, остаются невосприимчивы к вирусу на всю жизнь. Но сам вирус остаётся в нейронах очень долго. Много лет спустя он способен реактивироваться в виде опоясывающего лишая — болезненной пузырчатой сыпи на талии, сопровождаемой покалыванием, онемением и жжением.
Опоясывающий лишай обычно поражает только одну сторону туловища и заживает естественным образом в течение нескольких недель. Однако осложнение, известное как постгерпетическая невралгия, может привести к тому, что боль сохранится на длительное время даже после исчезновения пузырьков.
Существует вакцина против опоясывающего лишая (Zostavax), рекомендуемая для взрослых в возрасте от 60 лет и старше, у которых была ветряная оспа.
Опоясывающий лишай — заболевание, вызванное повторной активацией Варицелла-Зостер
Серьёзные осложнения ветряной оспы у взрослых могут быть вызваны распространением вируса на другие органы или наложением бактериальной инфекции. Потенциально они включают:
- бактериальные инфекции кожи, мягких тканей, костей, суставов или кровотока (сепсис);
- пневмонию;
- воспаление мозга (энцефалит);
- синдром токсического шока.
Вакцинация против ветряной оспы — лучший способ предотвратить заболевание. Она обеспечивает полную защиту от вируса почти для 98 процентов людей, а также значительно снижает тяжесть течения ветрянки, если человек всё же заболел. Процедура состоит из двух доз вакцины, которые вводят с интервалом от четырёх до восьми недель. Прививку делают один раз в жизни, считается, что устойчивый иммунитет после вакцинации сохраняется до 30 лет.
Иммунитет после вакцинации сохраняется до 30 лет
Прививка против ветряной оспы рекомендуется для невакцинированных взрослых, у которых никогда не было ветрянки, но подвергающихся высокому риску заражения. Сюда относятся:
- работники здравоохранения;
- школьные учителя;
- воспитатели детских садов;
- работники детских лагерей;
- военнослужащие;
- взрослые, проживающие с маленькими детьми;
- женщины детородного возраста.
Вакцинацию против ветряной оспы не делают:
- беременным женщинам;
- людям с ослабленным иммунитетом;
- лицам, у которых есть аллергия на желатин или антибиотик Неомицин, входящие в состав вакцины.
Потребность в вакцине предварительно следует обсудить с терапевтом. Особенно это касается женщин, планирующих беременность в ближайшее время.
Я ветрянкой как раз этим летом переболела. Действительно, у взрослых она тяжелее переносится. Главное, прыщи не сдирайте, а то следы останутся. Хотя у меня пару просто очень сильные были, хоть я их и не трогала, все равно следы остались((((( А чтобы не чесались, мне врач сказал любое средство от аллергии пить. Я тавегил принимала.
http://www.woman.ru/health/medley7/thread/3852237/ © Woman.ru
Я заразилась от 15-летней дочери, причём все про неё спрашивали — такая большая, и не болела? :))))) И у неё, и у меня один день была температура выше 37. И этот мучительный зуд. Зелёнка, марганцовка, если очень мучительно — на ночь таблетка тавегила, ждать ничего не надо.
http://www.woman.ru/health/medley7/thread/3852237/ © Woman.ru
Мне 20 лет. Несколько дней назад я заметила, что на моем теле стали появляться странные водянистые прыщики! Так как в это время как раз я проходила курс медового массажа, то подумала, что причиной сыпи послужил мед, так как в детстве у меня была на него аллергия…но не тут то было!! через день у меня подскочила температура до 38.5, появилось чувство тошноты, а сыпь все прибавлялась и прибавлялась..так как моя мама врач она сразу поняла в чем тут дело!! «Да у тебя Ветрянка, дорогая моя»,- сказала с ужасом она….и вот уже 2 дня я сижу дома вся зеленая, ужасно чешется все, особенно в районе половых органов (стараюсь изо всех сил не часать), температура высокая…от зуда даже спать не могу…вчера даже жар ночью был. ((((((при этом я еще и простудилась, а может даже это и грипп:(((( вообщем полный букет…правда стала замечать, что некоторые элементы сыпи уже стали подсыхать и покрываться корочкой!! да еще плюс ко всему я блондинка, а на голове у меня тоже все обсыпано:(((приходится очень осторожно мазать зеленкой, стараясь не задеть волосы…но не всегда получается:(((
http://www.woman.ru/health/medley7/thread/3852237/ © Woman.ru
Ветряная оспа у взрослых людей протекает гораздо тяжелее и может иметь серьёзные осложнения. Поэтому так важно вовремя обратиться за медицинской помощью, а то и заранее позаботиться о вакцинации, чтобы не столкнуться на собственном опыте с этим заболеванием.
источник