Ветрянка или, правильнее ветряная оспа, — это острое вирусное заболевание, вызванное вирусом варицелла-зостер (Herpesviridae).
Озабоченные родители часто задают вопрос о том, как передается ветрянка у детей.
Вирус варицелла-зостер распространяется воздушно-капельным путем и очень заразен. Практически в детском возрасте заболевание почти неизбежно. Встречаются редкие исключения, но возможно, что это не лучший вариант развития событий. Дети намного легче переносят ветрянку, чем взрослые. И если вдруг случается так, что взрослый человек заразился ветряной оспой, то течение и последствия ее значительно серьезнее, чем у детей.
В силу особенностей развития болезни заразиться ветрянкой можно от человека, который даже не подозревает о своем недуге. Это объясняется тем, что заболевание может передаваться здоровому человеку до того, как у заболевшего появятся первые его признаки.
Ветрянка имеет тенденцию наибольшей эпидемичности в зимний период или в начале весны.
Мы уже говорили о том, что ветрянка у детей передается как воздушно-капельная инфекция. При этом через слизистые оболочки верхних дыхательных путей вирус с кровотоком достигает кожных покровов и там фиксируется.
В верхних слоях кожи он образует серозные пузырьки, которые затем лопаются, изливаются и покрываются корочкой.
Существует ошибочное мнение, что ветрянка не приносит значительного вреда больному, за исключением небольших и редких ямочек на коже, которые остаются, если пузырек травмировать.
Не стоит заблуждаться. Вирус варицелла-зостер наносит существенный урон здоровью. Распространяясь с потоком крови, он приводит к поражению печени, легких, мозговых структур.
Кроме того, ветрянка часто поражает нервные ткани и межпозвоночные ганглии.
Так как вирус данного вида является носителем не только ветрянки, но и опоясывающего герпеса (лишая), у пациента появляется риск возникновения и этого заболевания.
Специалисты уже давно отметили тот факт, что дети намного легче переносят заболевание, и проявления ветрянки у детей носят более мягкий характер. Кроме того, у детей реже возникают различные осложнения.
У детей со сниженным иммунитетом симптомы ветрянки усугубляются.
Инкубационный период ветрянки в детском возрасте варьируется от 13 до 17 суток. Но заболевание заявляет о себе уже за два-три дня до появления высыпаний.
При этом проявления ветрянки у детей выражаются общим недомоганием, головной болью и небольшим повышением температуры.
Следом выявляются высыпания. Высыпания появляются волнообразно, и при каждом из них наблюдается гипертермия.
Высыпания вначале имеют вид небольших пятнышек, которые затем формируют пузырьки, наполненные жидкостью. Высыпания чешутся, беспрестанно беспокоят ребенка. Впоследствии они вскрываются, а затем обрастают корочкой. Очень часто дети, не умеющие еще контролировать свое поведение, расчесывают их или сковыривают корочки. После такого вмешательства на теле ребенка остаются небольшие косметические дефекты в виде ямочек.
Обычно высыпания распространяются на верхней части тела, но могут покрыть практически всю его поверхность, включая пах и голову. Подобные явления встречаются при тяжелом течении болезни.
Необходимо отметить, что нашими специалистами при ветрянке у детей купание не рекомендовано. Однако зарубежные врачи настаивают на том, что при ветрянке у детей купание дает положительный эффект. Ввиду наличия двух противоположных мнений, от купания в открытых водоемах на время болезни лучше воздержаться.
Прежде всего, необходимо запомнить, что ветрянка вирусное заболевание, поэтому лечить его антибиотиками бессмысленно. Но осложнения после ветрянки чаще всего приходится все-таки лечить именно ими.
Особенно это имеет место при расчесывании и внесении дополнительной инфекции в ранки.
Для того чтобы выяснить как облегчить ветрянку у детей, необходимо знать, как правильно лечить ребенка, ухаживать за ним во время болезни и предупреждать возникновение осложнений.
Ветрянка на стадии высыпания и позже обладает сильным зудом. Необходимо приложить много усилий для того, чтобы ребенок отвлекался от желания почесать «болячки». Так как ветрянка в основном лечится в домашних условиях (амбулаторно), то найдите время и почитайте ребенку интересную книжку, играйте в успокаивающие игры, гуляйте на свежем воздухе. Ультрафиолетовые и солнечные лучи способны быстро преодолеть вирус.
Специфического лечения при ветрянке нет. Но чтобы успокоить зуд рекомендуется применять супрастин. Причем давать ребенку при ветрянке супрастин днем нежелательно. Лучше такие препараты использовать на ночь. При этом зуд утихает, и состояние после сна значительно улучшается. Используются антигистаминные препараты, такие как тавегил, супрастин при ветрянке днем в случаях тяжелого течения заболевания, когда ребенок испытывает крайнюю тяжесть зуда. Это объясняется возможными побочными эффектами препаратов первого поколения. Любое применение антигистаминных препаратов должно быть согласовано с врачом.
Для борьбы с вирусом сегодня наиболее эффективны ацикловир, валацикловир и др. препараты этой группы, которые в равной степени разрешены и взрослым и детям.
При высокой температуре рекомендуется применение жаропонижающих средств, за исключением аспирина, применение которого при ветрянке может спровоцировать серьезные осложнения.
Для поддержания иммунитета и во избежание осложнений рекомендуются инъекции иммуноглобулина.
Конечно, зуд наиболее тяжело переносится именно детьми. В настоящее время специалисты рекомендуют больше использовать гомеопатические препараты – они не имеют побочных эффектов, что очень важно для организма ребенка.
При ветрянке у детей купание как мы уже говорили, не рекомендуется. Однако для облегчения зуда все же можно иногда использовать ванночки с марганцовкой.
Дети очень подвижны, но постарайтесь некоторое время удержать их в постели. Белье необходимо менять как можно чаще. Соблюдайте антиаллергенную диету и увеличьте потребление жидкости.
Местное лечение ветрянки заключается в обрабатывании высыпаний зеленкой или раствором Кастеллани.
Для того чтобы предупредить возможность развития болезни прежде всего необходимо соблюдать правила гигиены. А для того чтобы не возникал вопрос том, как передается ветрянка у детей нужно исключить контакты с заболевшими сверстниками и их окружением на время болезни. Это позволит сократить риск заражения.
Кроме того для профилактики ветрянки у детей проводится вакцинация. При этом у контактировавших есть 72 часа после общения с больным, в течение которых вакцина поможет избежать ветрянки.
Необходимо заметить, что после прививки возможно ребенок и подвергнется атаке ветрянки, но как и при любой вакцинации ее характер будет незначителен.
Профилактика ветрянки у детей поможет не только преодолеть заболевание, но и предотвратить дальнейшее ее распространение.
Ветрянка – это заболевание, которое широко распространено среди детей, и стоит отметить, что именно в детском возрасте наиболее часто это заболевание протекает легко и без осложнений. Несомненно, каждый молодой родитель, когда его ребенок заболевает ветрянкой и на его теле появляется обильная сыпь, буквально приходит в ужас, но на самом деле не стоит переживать, так как это заболевание не опасное, а даже полезное, если можно так сказать.
Этим заболеванием человек может заболеть один раз в жизни, далее у него вырабатывается иммунитет. Ветрянка передается от зараженного человека воздушно-капельным путем, наиболее часто заболевают дети, которые часто находятся в коллективе, ведь когда только один человек заражается, он сразу же становится носителем инфекции, и может заразить всех окружающих, причем на его теле еще пару дней может не быть сыпи. Вне организма вирус довольно быстро погибает.
На протяжении нескольких недель ветрянка может быть в организме человека, но при этом никак себя не проявлять. Спустя 7—20 дней у ребенка могут проявиться симптомы наличия инфекции. Первыми и основными симптомами являются повышение температуры до 39,5 градуса, а также:
- Сыпь на теле проявляется в виде красных пятнышек с четко обрисованным контуром. Сыпь может поражать всю поверхность тела без исключения.
- Зуд.
- Снижение аппетита.
- Головные боли.
- Апатия, усталость.
Пятнышки, которые появляются по телу ребенка, изначально имеют небольшие размеры, после они увеличиваются. Появляющиеся пятнышки наполняются водой, со временем они лопаются и покрываются корочкой. В этот период необходимо стараться максимально оградить ребенка от расчесывания прыщиков, так как в образовавшиеся ранки быстро проникают микробы, что приводит к вторичной инфекции.
Когда у ребенка обнаруживается ветрянка, каждый молодой родитель задается вопросом – как с ней бороться. В первую очередь необходимо понять, что ветрянка – это вирус, антибиотики здесь бессильны. В некоторых ситуациях врачи принимают решение о назначении антибиотиков, это необходимо, если присоединилась вторичная инфекция, что грозит нагноением высыпаний. В большинстве случаев лечение приводится дома.
В нашей стране лечение данного заболевания предполагает карантин, но в некоторых странах, напротив, считается, что ею переболеть лучше в детском возрасте, именно поэтому заболевших детей не ограничивают в общении с их сверстниками. Во время протекания заболевания специалисты рекомендуют соблюдать постельный режим, а лечить ветрянку не нужно, просто необходимо контролировать состояние ребенка. Можно присоединить медикаменты и средства, которые облегчат течение заболевания. Для того чтобы снять зуд, можно использовать антигистаминные препараты, для снятия температуры – жаропонижающие.
Также не лишним будет соблюдать следующие рекомендации:
- Каждый день заменяйте постельное белье и одежду ребенка.
- Употребление большого количества жидкости.
- Смазывайте высыпания на теле, используя зеленку.
Во время протекания заболевания отмечается потеря аппетита, но именно в этот период организм нуждается в полноценном питании.
Ветряная оспа, или, говоря простым языком, ветрянка, представляет собой довольно распространенное среди детей инфекционное заболевание. Встречается оно и у взрослых, однако гораздо реже, чем в детском и подростковом возрасте.
Массово инфекция распространяется в больших коллективах (к примеру, в детских садах), при этом заболеваемость довольно высока. При непосредственном контакте в домашних условиях вероятность заболеть ветрянкой составляет около 80-90%, при контакте, к примеру, в школе — около 30%. Эпидемии наблюдаются преимущественно зимой и весной.
Возбудитель ветрянки — Varicella Zoster Virus (VZV), принадлежит к семейству Herpesviridae. Первичное его попадание в организм при иммунодефиците сопряжено с развитием ветряной оспы. Ворота заражения при ветрянке — верхние дыхательные пути. Заболевание распространяется воздушно-капельно (при кашле, чихании, поцелуе), реже при непосредственном контакте с элементами сыпи или трансплацентарно (плоду от матери). Больной человек является источником заражения в течение двух дней до появления высыпаний. Заразный период длится до подсыхания элементов сыпи, обычно около недели.
В начале инкубационного периода происходит размножение вируса в лимфатических узлах и миндалинах. Далее, в результате кратковременной виремии инфекция распространяется по всей лимфатической системе организма. А к концу периода наступает второй пик выброса вируса в кровь длительностью от 3 дней до недели. VZV с клетками крови достигает слизистых оболочек дыхательных путей и кожи, провоцируя появление высыпаний.
В норме иммунная система может подавить репликацию вируса. Однако в случае прорех в иммунитете, особенно на клеточном уровне, доходит до распространения инфекции в широких масштабах. Изменения могут наблюдаться во внутренних органах: легких, печени, мозге и других.
Посредством чувствительных нервов вирус попадает в нервные ганглии, где годами находится в состоянии покоя. Благодаря клеточному и гуморальному ответу, реинфекции не происходит, иммунитет остается на всю жизнь. Однако у ряда переболевших (10-15%) вирус сохраняет способность к реактивации, что проявляется клиникой опоясывающего лишая. Повторное заражение ветрянкой — редкость, чаще всего оно связано с иммунодефицитом на фоне заболеваний (ВИЧ), иммуносупрессией при трансплантации органов, акклиматизацией либо стрессом.
Симптомы ветрянки у детей характеризуются этапностью появления:
Длительность этапа — от 5 до 21 дня, начинается с момента проникновения VZV в организм и не имеет специфических проявлений.
Продолжительность периода в среднем 24-48 часов. Его сопровождают:
- гипертермия (повышение температуры тела от субфебрильных до фебрильных цифр), озноб;
- слабость, сонливость, головная боль, утомляемость;
- потеря аппетита, тошнота, реже рвота, боли в животе;
- капризность у ребенка, отказ от игр.
Наиболее выраженными продромальными признаками сопровождается инфекция у взрослых и пожилых. Ветрянка у детей до года сразу начинается с высыпаний. В некоторых случаях продрома может и не быть (часто у детей от 2 до 5 лет).
Этот этап сопровождается симптомами интоксикации и появлением сыпи, как правило, на фоне гипертермии. При этом существует закономерность: чем меньше скачок температуры, тем в более легкой форме протекает заболевание.
Для ветрянки характерна волнообразность высыпаний. Каждая последующая волна сопровождается появлением все новых элементов и подъемом температуры тела. Существует последовательность и в распространении сыпи: начинается на волосистой части головы и туловище, распространяясь на конечности и в итоге на все тело. В тяжелой форме заболевание может сопровождаться поражением кожи ладоней и стоп, слизистых оболочек гениталий, глаз, полости рта.
Элементы на коже последовательно переходят друг в друга:
- Пятно — первоначальное плоское образование розовой окраски размером до 5 мм.
- Папула — бугорок, элемент на месте пятна с приподнятыми краями.
- Везикула — пузырек с содержащей вирусы жидкостью.
- Корочка — завершающий этап видоизменений сыпи, образуется после разрыва покрышки пузырька.
Учитывая цикличность высыпаний, случается их нахождение на коже одновременно.
Сопровождается нормализацией температуры, отпадением корочек. Бурые пятнышки на месте отпавших корок вскоре также исчезают бесследно. Остаточные изменения кожи в виде рубцов сохраняются в случае расчесов, присоединения инфекции или повреждения глубоких слоев дермы.
В зависимости от выраженности клинических проявлений наблюдается:
- Легкая форма заболевания. Часто ветрянка у детей до года не сопровождается скачками температуры, элементы высыпают не более трех дней.
- Среднетяжелая форма. Характеризуется развернутой клиникой, высыпания (до 5 дней) сопровождаются зудом, гипертермией и нарушением самочувствия.
- Тяжелая форма. Лихорадка и повышение температуры тела до 40 градусов, обильные высыпания в течение полутора недель сочетаются с выраженной интоксикацией (головными болями, расстройством пищеварения, нарушением сознания). Избежать осложнений поможет лишь адекватное лечение.
Не всегда ветрянка протекает с характерной клиникой, в ряде случаев выступают атипичные формы заболевания:
- Рудиментарная: встречается у иммунокомпетентных детей, протекает без высыпаний и повышения температуры, проявляется симптомами респираторного заболевания (насморком, першением в горле, покраснением конъюнктив и т. д.).
- Буллезная: ветрянка у грудничков с иммунодефицитом. Помимо типичных высыпаний, характеризуется наличием огромных вялых везикул (пузырей) с содержанием в них гноя и выраженной интоксикацией.
- Гангренозная: тяжелая форма с присоединением бактериальной инфекции и нагноением элементов сыпи, может осложниться некрозом кожи, сепсисом и септическим шоком.
- Геморрагическая: сопровождается повреждением сосудов дермы, высыпаниями в виде геморрагий на теле, жидкость в везикулах при этом содержит примесь крови, нередки кровоизлияния и кровотечения.
- Генерализованная: характеризуется вирусным поражением внутренних органов (легких, почек, печени, сердца и пр.) с развитием их дисфункции. При отсутствии лечения есть вероятность летального исхода.
Ветрянка у грудных детей, чьи матери перенесли инфекцию в прошлом, имеет неосложненное течение (необильные высыпания, субфебрилитет, отсутствие интоксикации). В случае заболевания младенцев, матери которых не болели ветрянкой, существует вероятность осложнений. Распространенность высыпаний, гипертермия до 39-40 градусов, интоксикационный синдром, нагноение элементов сыпи отягощают состояние ребенка.
Внутриутробное заражение в первой половине беременности повышает вероятность аномалий у плода. Болезнь матери за 6-21 день до родов обычно переносится малышом легко. Однако в ситуации, когда инфицирование произошло в момент рождения, ветрянка у новорожденных сопряжена с риском тяжелого течения и осложнений.
У заболевших взрослых чаще, чем у детей, наблюдаются тяжелые формы болезни. Продромальный период перетекает в этап с обильными высыпаниями (в том числе гнойными), гипертермией, рвотой, подергиваниями мышц. Характерны также такие симптомы, как светобоязнь, расстройство координации, иногда, нарушение сознания на фоне интоксикации.
Что касается группы детей от года до 7 лет, ветрянка у них переносится обычно без последствий. В ряде случаев, однако, возникают осложнения:
- Вторичное присоединение инфекции (стрептококк, стафилококк), его манифестация — гнойное воспаление кожи и подкожно-жировой клетчатки, абсцессы и флегмона дермы, некроз связок. Как следствие, может развиться сепсис.
- Воспаление мозжечка и мозжечковая атаксия (нарушение координации, скандированная речь, положительная проба Ромберга, нистагм). Симптомам может сопутствовать гипертермия, головная боль, тошнота и рвота. Осложнение встречается у детей дошкольного возраста.
- Ветряночный менингит. По клинике напоминает герпетическое воспаление оболочек мозга и представляет угрозу жизни.
- Тромбоцитопения. Снижение уровня тромбоцитов в крови обычно незначительно. Редко появляются геморрагии, кровоизлияния в кожу и ветряночные пузырьки или желудочно-кишечное кровотечение.
- Воспаление легких. У детей связано с присоединением бактериальной инфекции, у взрослых и, в частности, у беременных — с воздействием VZV. Воспалительные процессы могут распространяться на суставы, миокард, перикард, канальцы почек, печень.
У иммунокомпетентных лиц диагностика ветрянки, как и лечение, не составляет сложностей и не требует дообследований. В анализе крови периодически наблюдается лимфоцитоз и лейкопения (в первые три дня заболевания). Иногда отмечается повышение активности аминотрансфераз.
В случае сомнений у детей с иммунодефицитом, привитых от ветрянки, проводится:
- Тест прямой иммунофлуоресценции (на наличие VZV в клетках высыпаний на коже).
- Исследование методом ПЦР (для определения ДНК вируса в жидкости из элементов сыпи, в крови или в спинно-мозговой жидкости).
- Серология (подтверждает ветрянку обнаружение специфических антител класса IgM или 4-кратный рост титра антител IgG, наличие антител IgG в крови указывает на заболевание в прошлом).
Дифференциальная диагностика заболевания проводится с герпетическими высыпаниями, в том числе опоясывающим герпесом, реакцией на укусы насекомых, аллергией на лекарственные препараты.
Чтобы избежать осложнений, необходимо соблюдение постельного режима в течение всего периода высыпаний. Из рациона исключается жирная, жареная пища, копчености, овощи перед употреблением следует отваривать либо тушить. В случае ветрянки у грудничков прекращать грудное вскармливание не нужно, однако при отказе от прикорма настаивать на приеме пищи не стоит.
Рутинное применение этиологического лечения ветрянки у здоровых детей не рекомендуется. Препаратом выбора в терапии ветряной оспы и опоясывающего лишая у пациентов с иммунодефицитом является Ацикловир, вводимый внутривенно. Его применяют также у детей с тяжелым течением заболевания и осложнениями.
Симптоматическая терапия ветрянки включает:
- Снижение температуры тела Парацетамолом, Ибупрофеном, физическими методами охлаждения.
- Обработку высыпаний (к примеру, зеленкой, перманганатом калия).
- Борьбу с зудом и раздражением кожи антигистаминными препаратами, глюкокортикоидами.
- Восполнение потерь жидкости обильным питьем, при тяжелом течении — инфузией в вену.
- Соблюдение правил личной гигиены (обливание теплой водой с добавлением марганцовки в период высыпаний, после их подсыхания — щадящий душ, смена белья).
Профилактические мероприятия подразумевают ограничение распространения инфекции путем изоляции заболевших и введения 21-дневного карантина в детских коллективах. Специфическая профилактика включает введение вакцины. В обязательном порядке подвергаются вакцинации:
- Беременные женщины, которые имели контакт с заболевшим, однако в прошлом не болели ветрянкой.
- Дети с иммунодефицитом на фоне заболеваний (ВИЧ, коллагенозы, диабет, бронхиальная астма, лейкоз, лимфома и пр.).
- Дети, получающие терапию цитостатиками и глюкокортикоидами.
Ветрянка у детей, как правило, ассоциируется с благоприятным прогнозом, и все же в редких случаях существует вероятность осложнений и даже смерти. Поэтому заниматься самолечением ребенка и затягивать с обращением к врачу не стоит, ведь благополучие и здоровье малыша в родительских руках.
Никто из родителей не любит, когда их ребенок болеет, поэтому они всячески пытаются предотвратить различные заболевания. Но ветрянка – это особый случай. Многие родители, наоборот, стремятся к тому, чтобы их малыш заразился этой болезнью. И ведь действительно, чем раньше переболеть ветрянкой, тем проще избежать осложнений. Ведь во взрослом возрасте такое заболевание может стать смертельным. А ребенок даже толком и не почувствует, что заболел.
Но, тем не менее, даже в детском возрасте есть свои последствия, но к счастью, их можно избежать, если лечить своего малыша правильно. А родителям необходимо знать, какие симптомы характерны для ветрянки, чтобы вовремя начать лечение.
Ветрянка является очень распространенным заболеванием, с которым рано или поздно сталкивается почти каждый. Лучше всего переболеть ею в детстве, так как чем старше человек, тем серьезнее могут быть последствия от ветрянки. Отличить ветрянку от любого другого заболевания довольно просто, ведь при болезни все тело начинает покрываться сыпью и появляется температура. Ветрянкой можно заразиться, не имея даже прямого контакта с больным, так как она передается воздушно-капельным путем. И, как правило, если заболел один ребенок, то все, кто находился с ним в одном помещении, обязательно заболеют, при условии, что они не болели раньше.
Многие родители замечали, что если в садике кто-нибудь заболеет, то после этого на больничном оказывается вся группа. С одной стороны, это даже к лучшему, по крайней сталкиваться с этой болезнью в старшем возрасте опасно для жизни.
Первые симптомы ветрянки могут появиться спустя неделю или даже три после того, как ребенок уже заболел. Поэтому, как правило, заражение сразу распространяется на тех, кто еще ни разу в жизни не переболел ветрянкой. После того как инкубационный период прошел, у ребенка резко повышается температура до 39 градусов, также тело покрывается мелкой сыпью, которая в скором времени превращается в пузырьки. Необходимо сразу начинать лечить ветрянку у детей, как только появились все эти симптомы. Иногда во время болезни может возникать чувство слабости, сопровождающееся головной болью и потерей аппетита.
Так как ветрянка является вирусом, то вылечить антибиотиками ее невозможно. Но тогда как лечить ветрянку у детей? Врачи могут, конечно, назначить лекарства, но только в случае, если к болезни присоединились еще бактериальные инфекции. Вычислить их можно, если пузырьки начинают гноиться. А спровоцировать эти инфекции можно обычным расчесыванием кожи. Поэтому родителям необходимо внимательно следить за малышом, и всячески его отвлекать, чтобы он не чесался. Необходимо также соблюдать постельный режим.
В основном дети не чувствуют недомогания во время ветрянки, поэтому продолжают играть, бегать, резвиться. Родителям если и не удается уложить малыша в постель, то желательно, хотя бы следить за тем, чтобы ребенок играл в более спокойные, неподвижные игры. Также не рекомендуется принимать длительные ванны, пока ветрянка не пройдет, так как от воды, кожа начинает чесаться еще сильнее, и заживление проходит намного дольше. Желательно купать ребенка под душем и с использованием марганцовки.
Необходимо следить за чистотой одежды, и как можно чаще менять постельное белье. Также родители должны позаботиться о диете малыша. Необходимо исключить из пищи все продукты, которые являются аллергенами. Употреблять молочные и растительные продукты, а также много жидкости. Во время ветрянки возможно снижение аппетита у ребенка, поэтому необходимо следить за его питанием, чтобы оно было полноценным.
Существуют и дополнительные способы, как лечить ветрянку у детей, связанные с приемом лекарств. Чтобы сбить высокую температуру, необходимо принимать жаропонижающие средства с содержанием парацетамола. Существует также мазь, способная уменьшить зуд и высыпания. Но по поводу всех лекарств необходимо посоветоваться с врачом. Самолечением заниматься ни в коем случае нельзя, так как этим можно нанести непоправимый вред здоровью ребенка.
Многие считают, что можно лечить ветрянку у детей как с помощью зеленки, так и с помощью марганцовки. На самом деле, эти средства всего лишь обеззараживают ранки, но не лечат болезнь. Но эффект от них все-таки есть, так как они хоть немного, но уменьшают зуд. А с помощью зеленки можно отчетливо наблюдать за появлением новых пузырьков, что облегчает врачам оценивать, как протекает заболевание.
Если правильно лечить ветрянку у детей, как правило, осложнений никаких не появится. Но все-таки исключения бывают. Самым страшным последствием является энцефаломиелит, когда воспаляется головной мозг. Также опасность может представить врожденная ветрянка, когда происходит заражение от матери, которая заболела незадолго до родов. Чтобы не допустить этого, необходимо всячески избегать болезни во время беременности, если будущая мама не переболела ветрянкой еще в детстве.
Что касается последствий, с которыми сталкивается каждый, так они не опасны. После болезни всего лишь остаются небольшие корочки на местах, где были пузырьки, но они исчезают, не оставляя ни единого следа. Самое главное, что нужно делать для предотвращения осложнений – лечить ветрянку у детей как говорят врачи, не используя никакого самолечения.
Ветрянка хоть и распространенное заболевание, но при должном уходе за ребенком, никакой опасности оно за собой не повлечет. Но, тем не менее, это не повод заниматься самолечением. Зная даже какие препараты следует использовать, в любом случае, необходимо вызвать врача на дом. Потому что не исключено, что у ребенка могут возникнуть дополнительные инфекции, для которых необходимы уже другие лекарства. Самое главное, что должны делать родители – это выполнять все советы врачей по уходу за малышом.
источник
Рано или поздно большинство родителей обнаруживают у своего ребенка признаки ветряной оспы — это острое вирусное заболевание, вызванное вирусом герпеса, с характерной сыпью. Бояться этого не стоит, но необходимо уметь четко определять симптомы этой инфекции и научиться правильно помогать малышу. Не так давно оба моих ребенка благополучно и без осложнений перенесли это заболевание, и я бы хотела поделиться собственным опытом организации лечения — может быть, для кого-то это окажется полезным.
Заразность и симптомы
Если в вашем детском саду объявлен карантин из-за ветрянки либо ваш ребенок контактировал с заболевшим малышом, то шансы подхватить болезнь составляют почти 100 %. Следует знать, что инкубационный период ветряной оспы составляет 21 день. Ребенок считается заразным за три дня до появления первых высыпаний и лишь спустя пять дней после появления последнего элемента сыпи уже не является носителем инфекции.
Основные симптомы ветряной оспы:
— небольшие высыпания в виде светлых прыщиков (чаще всего в первую очередь появляются на лице, шее, сгибах рук и ног, волосистой части головы), которые видоизменяются и распространяются с течением времени;
— возможен, хотя и не обязательно (в первые 1-2 дня), зуд на местах высыпаний;
— также вероятно повышение температуры тела.
Очень желательно, чтобы диагноз «ветряная оспа» поставил врач (хотя в нашем случае первые элементы появились у детей в дороге) и он же назначил лечение.
Организация образа жизни
Поскольку ветряная оспа является вирусной инфекцией, какого-либо специфического лекарственного лечения нет, хотя в тяжелых случаях назначают противогерпетические препараты. Но родители могут значительно облегчить состояние малыша, создав соответствующие условия. А именно:
— прохладный влажный воздух в комнате, где чаще всего находится и спит ребенок (в тепле зуд гораздо более выражен);
— обильное питье — столько, сколько хочет ребенок, но почаще предлагать и напоминать;
— кормление по аппетиту и снижение общей калорийности пищи — побольше овощей и фруктов, нежирное мясо и рыба, кашки, в случае появления высыпаний на слизистой поверхности рта — только мягкое (бульон, пюре) и комнатной температуры;
— частая смена нательного и постельного белья;
— при необходимости — короткий теплый душ, после которого не вытирать, а промокать.
Вопрос о том, мыть или не мыть ребенка, больного ветрянкой, является одним из наиболее спорных. Что касается моих детей, то душ перед сном они принимали каждый день, а два раза в день для них была обязательна гигиена половых органов (подмывание теплой водой без мыла). Никаких негативных последствий я не заметила, скорее наоборот — зуд становился меньше и сыпь быстрее подсыхала. Но, повторюсь, каждый родитель делает выбор самостоятельно.
Лекарства и лечение
Как правило, в первые 1-2 дня, когда элементов сыпи еще немного, ребенка ничего особо не беспокоит. Но примерно с третьего дня, когда начинается активное высыпание и созревание пузырьков (внутри появляется жидкость, затем она мутнеет, пузырек лопается и покрывается корочкой), на фоне этого температура тела может повышаться довольно сильно, а зуд, особенно ночью, доставляет немало беспокойства. Если ветрянка причиняет неудобства вашему малышу, вполне реально ему помочь, естественно, консультируясь с врачом.
В качество жаропонижающего средства вполне подойдут парацетамол или ибупрофен в дозировках, соответствующих возрасту.
Следует отметить, что прием аспирина при ветряной оспе строго запрещен!
Чтобы облегчить зуд, можно воспользоваться лосьоном с оксидом цинка или кремом (гелем) с пантенолом. Традиционное использование раствора бриллиантовой зелени при ветряной оспе в данном случае никак не помогает, с ее помощью удобно лишь отмечать вновь появившиеся элементы.
Также при сильном зуде допустимо воспользоваться антигистаминными средствами, принимаемыми внутрь (таблетки, капли). Но по поводу их назначения следует посоветоваться с лечащим врачом.
Как показывает мой опыт, наиболее сложными являются 3-6 дни болезни, после чего новые высыпания заканчиваются, температура снижается и улучшается общее самочувствие. Если позволяет погода и температура тела нормальная, можно гулять, но лучше вдали от детских площадок.
В целом ветряная оспа в детском возрасте не опасна и практически всегда дает пожизненный иммунитет. При грамотном отношении и лечении больших неудобств она не доставит. Но если какие-то симптомы вас насторожили (очень высокая и плохо сбивающаяся температура, очень сильный зуд и высыпания, невозможно избежать расчесывания), не откладывая обращайтесь за медицинской помощью!
В настоящее время появилась вакцина от ветряной оспы, поэтому те, кто хочет избежать встречи с этим вирусом либо те, для кого ветрянка может представлять реальную угрозу (плохая переносимость высокой температуры, кожные заболевания, планируемая беременность при отсутствии специфического иммунитета у будущей мамы), вполне могут воспользоваться новейшим достижением медицины.
Искренне желаю всем деткам как можно более легко перенести ветряную оспу, а их родителям — быть спокойными, последовательными и терпеливыми в этот период. Здоровья всем вам!
опубликовано 30/01/2015 13:38
обновлено 07/07/2017
— Популярная медицина
источник
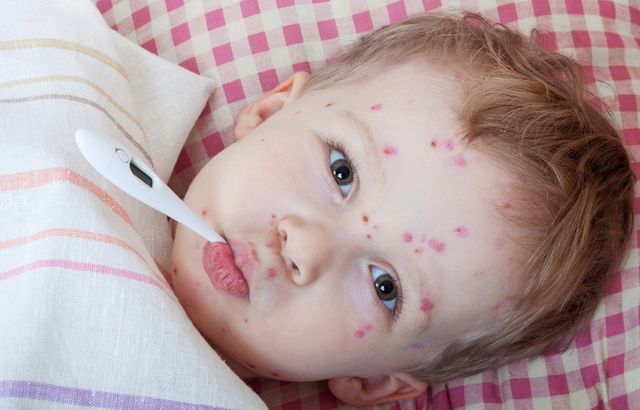
Ветряной оспой (ветрянкой), называют острую инфекционную болезнь вирусной этиологии, вызываемую герпетическим вирусом человека третьего типа – варицелла зостер. Заболевание протекает с лихорадочным и умеренным интоксикационным синдромами, а также наличием толчкообразных подсыпаний, пятнисто-везикулезного характера на коже и слизистых оболочках. Специфическая сыпь при ветрянке является наиболее важным диагностическим признаком болезни. Ветрянки без высыпаний не существует.
Содержание:
Ветрянка является антропонозным заболеванием, то есть вирус передается от человека к человеку. Передача вируса осуществляется преимущественно воздушно–капельно. Следует отметить, что ветрянка входит в группу типично детских капельных инфекций. Ветряная оспа у детей чаще всего встречается в возрасте от трех до шести лет. Также наблюдаются пики заболеваемости с года до двух и с семи до четырнадцати лет.
К четырнадцати годам большая часть пациентов обладает иммунитетом к ветряной оспе. У детей, в большинстве случаев, ветрянка протекает легко и без осложнений, однако, возможно и тяжелое течение заболевания (чаще всего осложненное течение отмечается у ослабленных детей или пациентов с иммунодефицитными состояниями). У взрослых, болезнь протекает значительно тяжелее, чем у детей.
Малыши, находящиеся на естественном вскармливании и рожденные от матери, имеющей иммунитет к ветряной оспе, до трех месяцев жизни, как правило, не болеют. Это связано с тем, что им передается пассивный материнский иммунитет (антитела поступают в их организм вместе с молоком матери).
Наиболее тяжелое течение с высоким риском летальности (более 30%), отмечается у новорожденных. Врожденная ветрянка отмечается приблизительно у 5 пациентов из 1000. Как правило, она развивается, если мать заболела ветряной оспой на 13-20 неделе беременности. При заражении матери в поздние сроки беременности (в особенности в последние пять дней), приводит к развитию у малыша ветряной оспы новорожденных. Чем позже была инфицирована мать, тем тяжелее протекает болезнь у ребенка и тем выше риск летального исхода.
После перенесенной ветряной оспы образуется стойкий иммунитет. Однако, у пациентов, которые болели ветрянкой в легкой или стертой форме, возможны случаи повторного заболевания.
Прививка от ветряной оспы не входит в список обязательных, однако, она может проводиться по эпид.показаниям детям (вакцина от ветрянки детям может вводиться с года) или взрослым, не болевшим ветряной оспой в детстве.
Следует отметить, что вирус персистирует в организме человека пожизненно, поэтому у взрослых этот вирус может вызывать развитие опоясывающего герпеса.
Передается заболевание воздушно-капельно. Учитывая низкую устойчивость возбудителя во внешней среде (вирус быстро разрушается под влиянием ультрафиолетового излучения и высоких температур, однако, хорошо переносит низкую температуру), контактно-бытовой механизм заражения (через полотенца, посуду и т.д.) практически не реализуется.
Возможна передача вируса от матери ребенку трансплацентарно или в родах (при заражении матери незадолго до родов), с развитием врожденной ветрянки или ветряной оспы новорожденного.
Следует отметить, что вирус отличается высокой заразностью и способностью распространяться на большие расстояния. Во время разговора, кашля и т.д., пациенты выделяют в окружающую среду огромное количество вируса, который по воздуху способен распространяться на несколько этажей, проникая в другие комнаты и квартиры.
Для ветряной оспы характерна выраженная очаговость. То есть, если в садике, школе, подъезде и т.д., заболевает один ребенок, вскоре ветряной оспой заболевают все дети, не болевшие ранее. Эпидемиологическую опасность могут представлять также взрослые с опоясывающим лишаем. Дело в том, что эти заболевания вызываются одним и тем же вирусом, однако ветряная оспа является первичной реакцией организма на контакт с варицелла зостер.
У болевших ветрянкой, вирус остается в организме на всю жизнь (варицелла зостер отличается высокой тропностью к нервной ткани, поэтому наблюдается ее пожизненная персистенция в нервных ганглиях) и при наличии благоприятных факторов (сильное переохлаждение, повторный контакт с больным ветряной оспой, резкое снижение иммунитета и т.д.), возможет рецидив инфекции в виде опоясывающего лишая.
Первично, опоясывающий лишай вместо ветряной оспы может возникнуть у детей с иммунодефицитными состояниями.
Инкубационный период ветрянки у детей составляет от одиннадцати до двадцати одного дня. Однако, чаще всего, заболевание развивается через четырнадцать дней после контакта с больным.
Пациент с ветряной оспой становится заразен за один-два дня до окончания инкубационного периода и продолжает выделять вирус на протяжении всего периода подсыпаний и в течение пяти дней после появления последних везикул (возвышающиеся над кожей пузырьки при ветрянке — это не прыщи, как считают многие пациенты, а везикулы).
Именно жидкость в везикулах содержит наибольшее количество вируса, поэтому их повреждение при расчесывании приводит к появлению еще большего количества высыпаний. Также, при расчесывании крупных элементов сыпи, могут оставаться рубцы.
В корочках, которые остаются после подсыхания везикул вирус не содержится. Следует отметить, что точечное обрабатывание везикул при ветрянке у детей фукорцином ® или однопроцентным раствором бриллиантовой зелени (кроме зелёнки могут использоваться также одно- или двухпроцентные растворы перманганата калия) проводится не только с целью более быстрого подсушивания пузырьков, но также и для контроля количества новых подсыпаний. Это позволяет определить, когда появились последние элементы сыпи и начать отсчет пяти последних дней заразности пациента. Именно поэтому, бесцветное средство от ветрянки не используется.
Первые признаки ветрянки у ребёнка являются не специфическими и соответствуют одному-двум дням продромального периода заболевания. При ветрянке, у детей отмечается незначительное повышение температуры, не резко выраженные симптомы интоксикации, слабость, вялость. В единичных случаях, возможно возникновение мелкопятнистой экзантемы, которая будет предшествовать появлению сыпи при ветрянке.
У большинства пациентов, продромальный период протекает в сглаженной форме или вовсе отсутствует.
Распознать ветрянку у ребенка можно в периоде высыпаний. Данная стадия длится до пяти суток. Однако, тяжелые формы заболевания могут сопровождаться свежими подсыпаниями до десяти дней.
Начало периода высыпаний сопровождается повышением температуры тела, усилением интоксикационных симптомов, ребенок становится капризным, раздражительным, жалуется на зуд.
Фото начальной стадии ветрянки у детей:

Сыпь при ветряной оспе специфическая, пятнисто-везикулезная. Первые элементы отмечаются на коже туловища, лица, волосистой части головы, слизистой ротовой полости. При ветрянке, в отличие от натуральной оспы, на лице элементов высыпаний значительно меньше, чем на коже туловища. Также, после подсыхания везикул и отпадания корочек, как правило, не остается специфических оспин (шрамов). Шрамы после ветряной оспы могут оставаться только при тяжелом течении заболевания с массивным подсыпанием, а также при постоянном расчесывании ребенком кожи и «раздиранием» везикул.
Сыпь при ветрянке на ладонях и ступнях не характерна (в отличие от вируса Коксаки, при котором показательно наличие высыпаний на ладонях и ступнях), исключение составляют формы заболевания с тяжелым течением.
Наиболее показательным признаком ветряной оспы является выраженный полиморфизм высыпаний. На коже пациента отмечаются пятна, папулы, везикулы и корочки. Превращение везикулы в корочку занимает один-два дня. При этом, везикула перестает быть напряженной, ее стенки становятся «вялыми» и начинают спадаться в центре. Образующиеся на месте везикул корочки, подсыхают и отпадают в течение от четырех до семи суток.
Сдирать корочки нельзя, это увеличивает риск того, что на их месте останутся рубцы. Также, возможен занос бактериальной инфекции в рану.
При легком течении, слизистые оболочки могут не поражаться. При среднетяжелом и тяжелом течении, отмечается сыпь на слизистой ротовой полости, конъюнктив, половых органов. После вскрытия высыпаний на слизистых, остаются быстро заживающие афты.
Сыпь отличается выраженным зудом, в некоторых случаях, дети могут жаловаться на жжение и болезненность (в основном при наличии высыпаний на слизистых оболочках).

Каждая волна подсыпаний сопровождается лихорадкой.
При классической ветряной оспе, везикулярные элементы сыпи небольшие, напряженные, не сливающиеся (возможны единичные слияния небольших пузырьков) и наполнены прозрачным содержимым. Образования массивных булл (обширные, вялые пузыри) или нагноение сыпи отмечается при атипичном течении (буллезные, геморрагические, пустулезные и т.д. формы).
Период инкубации – от 11-ти до 21-го дня.
Заразный период – последние 2 дня периода инкубации + пять дней с момента окончания подсыпаний.
Быстро вылечить ветрянку не получится. Заболевание имеет четкую стадийность. Общая длительность индивидуальна:
- продромальный период – от одно до двух дней;
- высыпания до пяти дней (при тяжелом течении – до 10-ти дней);
- период обратного развития (полное отпадение корочек) от одной до двух недель.
Согласно клиническим рекомендациям, карантин по ветрянке устанавливается с одиннадцатого по 21-й день (от момента контакта с больным), для детей, ранее не болевших ветряной оспой.
Больные на весь заразный период. Проведение дезинфекции не требуется, достаточно обычной влажной уборки и регулярного проветривания помещения.
Мыть ребенка, при наличии свежих везикул не рекомендовано. После окончания подсыпаний, можно купать малыша в теплой воде. После, необходимо промокнуть кожу полотенцем. Тереть кожные покровы запрещено, так как происходит механическое отрывание корочек.
После купания, корочки следует обработать лосьоном «Каламин ® » (при ветрянке он эффективно снимает зуд, охлаждает кожу, а также оказывает обеззараживающее действие), цинковой мазью, циндолом ® .
После полного отпадания корочек, кожу можно обрабатывать Д-пантенолом ® , бепантеном ® и т.д. Эти мази используют не от ветрянки для детей, а для ускорения регенерации кожных покровов. Поэтому они не применяются при наличии везикул.
Прогулки разрешены после окончания заразного периода. До окончания этого промежутка времени, ребенок должен быть изолирован. Во-первых, ребенок является заразным, а во-вторых, контакт с дополнительной инфекцией, переохлаждение и т.д., увеличивают риск развития осложнений. К тому же, везикулярные высыпания отличаются сильным зудом, и дети их постоянно расчесывают. А на улице, риск занесения инфекции при расчесывания кожи грязными руками, гораздо выше.
При реактивации вируса варицелла зостер или повторном контакте с ним, у взрослых обычно возникает опоясывающий герпес.
Однако, если ветряная оспа переносилась в стертой или легкой форме, возможны случаи повторного заболевания.
Вакцинация от ветрянки детям не входит в число обязательных (согласно национальному календарю профилактических прививок). В подавляющем числе случаев, у детей ветряная оспа протекает в легкой форме, потому вакцинировать ребенка не имеет смысла. Исключение составляют пациенты с:
- иммунодефицитными состояниями;
- острым лейкозом;
- тяжелыми хроническими патологиями;
- злокачественными новообразованиями.
Также вакцинация может быть рекомендована лицам, принимающим иммунодепрессанты, проходящим лучевую терапию или химиотерапию, а также пациентам после трансплантации органов.
Как правило, ветрянка протекает легко и без осложнений, однако в ряде случаев, возможно атипичное течение (геморрагические, пустулезные, висцеральные и т.д. формы) и развитие таких осложнений как:
- нагноение везикул;
- воспаление высыпаний на конъюнктивах, с развитием кератита или конъюнктивита (в тяжелых случаях возможна слепота);
- присоединение лимфаденита, пневмонии, энцефалита, сепсиса, менингита, судорог, нефритов, гепатита, параличей или парезов.
Госпитализация в стационар (в Мельцеровский бокс инфекционного отделения) показана только при тяжелом течении с высоким риском осложнений, а также при ветрянке у больных из групп высокого риска (иммунодефицитные состояния, лейкозы и т.д.). Остальные больные могут лечиться дома.
Ацикловир ® при ветрянке у детей применяют при тяжелом течении и развитии осложнений, а также при ветрянке у больных с иммунодефицитом. Также, таким больным могут назначать интерферон (виферон) и его индуктор (циклоферон ® ). Антибиотики при ветрянке применяют только при наслоении бак.инфекции и нагноении высыпаний.
Везикулы должны обрабатываться зеленкой или фукарцином. Сыпь на слизистых половых органов можно обрабатывать спреем от ветрянки — Эпиген Интим ® (оказывает обеззараживающее, противозудное и охлаждающее действие).
Мази при ветрянке у детей (бепантен ® , пантенол ® ) могут использоваться только после окончания периода высыпаний и активном отпадении корочек.
Также больным показан покой, обильное питье и диета №13 по Певзнеру. Помещение, где находится пациент, должно регулярно проветриваться.
Для уменьшения зуда применяют противогистаминные средства (Супрастин ® , Эриус ® , Лоратадин ® , Фенистил ® ).Эффективно снимает зуд и охлаждает кожу гель ПоксКлин ® .
источник
Ветрянка представляет собой вирусное заболевание герпетической природы (вызывается 3 типом вируса). В данной статье рассмотрим, как лечить ветрянку у детей.
Основная категория пациентов — дети в возрасте от 3 до 7 лет. В большинстве своем заболевание протекает «мягко», не давая тяжелых осложнений (в отличие от течения болезни у взрослых). Однако к терапии нужно подойти со всей ответственностью.
Основу терапии составляют медикаменты. В большинстве случаев допустимо амбулаторное лечение (без помещения в стационар).
В домашних условиях можно использовать следующие лекарства:
Ниже мы рассмотрим, чем можно лечить ветрянку у детей, кроме зеленки.
Зеленка (бриллиантового зеленого раствор)

Однако имеет целый ряд минусов:
- Основной — присутствие на коже зеленых пятен, которые крайне сложно свести.
- Раствор бриллиантовой зелени не подходит для обработки папул на слизистых.
- Основное действующее вещество пересушивает раны, вызывая растрескивание и усиливая чувство зуда и жжения.
При его наличии можно обойтись без зеленки.
Основное действующее вещество — фенол.
Он обладает антисептическим эффектом, быстро уничтожает вирус герпеса. Однако подходит только для точечной обработки папул.

- головокружением,
- тошнотой,
- слабостью и др.
Категорически не подходит для применения у детей до года.
Обрабатывать Фукорцином можно только кожу, при высыпаниях в горле, на половых органах он не поможет.

Основу лекарственного средства составляет: двухвалентный оксид цинка.
Он обладает антисептическим, подсушивающим и вяжущим действием. Благодаря этому средство можно применять для лечения высыпаний:
- в том числе на слизистых (при герпетическом стоматите, например),
- а также без риска раздражения нежной кожи (например, на глазу).

Он дополняет действие окиси цинка, ускоряя восстановительные процессы и предотвращая вторичное инфицирование раневых поверхностей.
Гель Поксклин – аналог Каламина, также активно использующийся при ветрянке.
Эффективный антисептический препарат. Изначально создавался для борьбы с инфекциями, передающимися половым путем, но эффект медикамента заметно шире.
Подходит для обработки высыпаний у детей во рту, на веке, в области половых органов.
Наиболее эффективен Ацикловир. Это специализированный препарат, призванный бороться с вирусом герпеса любого типа. Основное действующее вещество Ацикловира угнетает ДНК возбудителя, не позволяя распространяться патологическому процессу. Кроме того, медикамент обладает антисептическим и регенеративным эффектами.
Назначаются для местного применения. Используются антибактериальные лекарства широкого спектра действия: гентамициновая мазь, мазь на основе тетрациклина и др. Использование антибиотиков позволяет:
- исключить вторичное инфицирование ранок,
- предотвратить гнойный процесс.
В форме препаратов для местного использования. Наиболее распространенное фармацевтическое средство — мазь Виферон. Виферон и его аналоги способствуют местной выработке собственного интерферона организма.
Подобные медикаменты повышают сопротивляемость организма.
Помогают снять зуд и жжение. Часто признаки аллергии накладываются на проявления ветряной оспы. Течение болезни усугубляется. В терапевтических целях назначаются противоаллергические первого и третьего поколений:
На местном уровне допустимо применение антигистаминных второго поколения (мазь Фенистил).
Наиболее частое последствие длительно текущей ветряной оспы — это поражение слизистых оболочек ротовой полости и горла. Развивается герпетическая (ветряночная) ангина.

- 1/2 ч.л. Мирамистина,
- 1 ст. теплой воды
Далее следует разделить средство на три дозы. Полоскать трижды в день соответственно.
Допустимо использование фурацилина, смазывание горла растворами серебра и йода. Принимать антибиотики и противовоспалительные препараты необходимо лишь в тех случаях, когда их назначает врач. “Самоназначение” данных препаратов принесет больше вреда, чем “пользы”.
Эффективных и безопасных народных средств для лечения ветряной оспы и ее осложнений попросту не существует.
Допустимо полоскание горла содой, примочки с этой натриевой солью. Предпочтение рекомендуется отдать традиционным медикаментозным препаратам.
Также полезно знать о возможных добавках для купания при ветрянке.
- Ветряночные высыпания обрабатывать с первого дня начала патологического процесса. Основная группа препаратов для обработки — антисептики.
- Зуд можно снять, добавив к терапевтическому курсу антигистаминные препараты.
- Температуру до 38.1ºC сбивать не требуется. Если значения термометра поднимаются выше, необходимо принимать жаропонижающие. Лучше на основе ибупрофена (Ибупрофен, Нурофен). Препараты на основе парацетамола, ацетилсалициловой кислоты опасны для печени, сердца и легких. Давать их детям не рекомендуется.
- На период лечения рекомендуется придерживаться диеты. Рацион должен быть витаминизированным, с достаточным количеством минералов. Как можно больше жидкости и меньше продуктов животного происхождения.
- Самолечение недопустимо. При первых же признаках ветрянки рекомендуется вызывать врача на дом.
- Прогулки на время течения острой фазы недопустимы.
- Показан строгий постельный режим.
- Чтобы не было рубцов ни в коем случае нельзя расчесывать ранки. Однако рубцы после ветрянки можно излечить. Против шрамов применяются специальные мази: Контрактубекс, Алдара, Медгель и др.
Вопреки распространенному мнению, будто бы ветрянка у детей протекает без осложнений, это не всегда так. Существует четкий перечень показаний для госпитализации и лечения в больнице:
- Если температура тела находится на уровне свыше 38.5 градусов и не сбивается жаропонижающими препаратами.
- Если болеет ребенок подросткового возраста.
- Если длительность острого периода затягивается (дольше пяти дней и без облегчения).
- При наличии осложнений: когда появляется кашель, нарушения сознания, очаговая неврологическая симптоматика без срочной госпитализации не обойтись.
В любом случае, вопрос о необходимости и целесообразности лечения ветрянки в больнице решает врач. Все зависит от того, как она проходит, есть ли осложнения или риск их развития и т.д.
В каждом конкретном случае ответ на этот вопрос будет различен. Как правило, острая фаза болезни длится от 5 до 12 дней.
Лечение должно продолжаться и по окончании острого периода. Его следует продолжать вплоть до полного исчезновения симптоматики. После чего, для предотвращения вторичного инфицирования ранок и усугубления симптоматики нужно принимать назначенные лекарства еще несколько дней.
Если взрослый не болел ветрянкой — ни о каком лечении ребенка не может идти и речи. Оспа крайне заразна и передается воздушно-капельным путем. На практике это означает, что для инфицирования достаточно просто посидеть рядом с больным.
Лечением должен заниматься родитель с иммунитетом. Если это невозможно — следует позаботиться о мерах предосторожности:
- использовать очки, маску,
- оксолиновую мазь интраназально.
Мнение доктора Комаровского, о том, как лечить ветрянку у детей, в целом, перекликается с общепринятыми мерами по борьбе с заболеванием. Врач акцентирует внимание на необходимости создания условий для самостоятельной борьбы организма с возбудителем. Потому не рекомендует специализированные препараты, вроде Ацикловира при легком течении оспы.
Температуру же Комаровский советует сбивать только при значениях свыше 38 градусов, препаратами на основе ибупрофена.
Как отмечают родители, при проведении симптоматической терапии длительность течения острого процесса, примерно, та же самая. При добавлении Ацикловира и его аналогов срок лечения резко сокращается. Комплексный характер терапии (препараты + постельный режим + нормализация рациона) способствует быстрому и эффективному излечению.
Ветряная оспа у детей — вполне нормальное явление. Гораздо лучше переболеть ей в детстве, нежели в зрелые годы. Благо, в большинстве случаев у молодых пациентов протекает она без осложнений, а современный фармацевтический рынок предлагает массу препаратов. Однако самолечение строго противопоказано. Необходима помощь педиатра.
источник
Ветряная оспа, известная как ветрянка, – заболевание, относящееся к высокозаразным. Чаще поражает детей, посещающих образовательные учреждения. Легко заразиться болезнью в местах, где много людей. Лечение у детей осуществляется легче, нежели у взрослых: у ребенка меньше вероятности развития осложнений. Важно знать, сколько дней заразна ветрянка, и не распространять болезнь. Больной заражает других за 2 дня до того, как становится видна сыпь, и является переносчиком ветрянки первые 5-7 дней после начала высыпаний.
Возбудитель ветрянки – герпесвирус 3-го типа, распространяемый носителями и передаваемый воздушно-капельным путем. Побывав в одной комнате с больным, легко заразиться. После ветряной оспы формируется пожизненный иммунитет, но изредка встречаются случаи повторного заражения. Годами вирус пребывает в организме уже переболевшего ветрянкой в «спящем» состоянии, и запускается одномоментно. «Активатором» может стать стресс. Взрослый заболевает опоясывающим лишаем, при этом распространяя классическую ветряную оспу.
Сквозняк, любой поток воздуха может разнести вирус на расстояние до 20 м. Когда в одной квартире с больным в числе прочих есть грудничок, волноваться за него не стоит. Младенец в безопасности, если он вскармливается грудью, и мама уже перенесла ветрянку. Мать передает ему антитела со своим молоком. Иначе основания для беспокойства остаются: ветрянка у грудничка проходит тяжело, может давать осложнения, так как иммунитет еще не сформирован.
Ветряная оспа у детей начинает проявляться с того, что температура резко подскакивает до 39 или 40 градусов. Начинаются жалобы на головную боль, слабость, сопровождаемые отказом от еды. Возможны тошнота и понос. Затем появляется сыпь: сначала это единичные мелкие красные пятнышки. Их в состоянии распознать те люди, которые сталкивались с этим заболеванием ранее. В ближайшие часы на этих пятнышках образуются пузырьки, заполненные жидкостью. Сыпь покрывает большую часть тела и слизистые оболочки, сопровождается нестерпимым зудом.
Как проявляется ветрянка дальше: через 1-2 дня пузырьки прорываются, после них остаются язвочки. Кожа покрывается коркой, которая чешется и постепенно отваливается (стадия выздоровления). Если не расчесывать корочки, от высыпаний не останется следов. В противном случае высока вероятность шрамов и рубцов. У детей старше двух лет и младше 12 встречается легкая форма ветрянки, без температуры и множественных высыпаний. Это одно из атипичных проявлений недуга. Подростки переносят ветрянку в средней или, в некоторых случаях, тяжелой форме.
Диагностируют ветряную оспу, основываясь на наружном осмотре. Диагноз ставится уже при наличии сыпи. Высыпания – симптом многих болезней, поэтому во внимание принимаются и другие факторы. Врач исключает у пациента:
- паразитарные заболевания, которые сопровождаются сыпью;
- аллергические реакции;
- укусы насекомых;
- опоясывающий лишай.
Лабораторные анализы быстро помогают подтвердить диагноз. Существуют специфические методы для диагностики ветрянки:
- световая микроскопия компонентов сыпи (используется серебрение реактивов);
- серологические исследования парных сывороток крови (РТГА – для обнаружения самого вируса, РСК – чтобы выявить активность антител против возбудителя).
Детям дают препараты для нормализации температуры, используют лекарства для снижения зуда. Лечение – это облегчение симптомов течения болезни, нет такого понятия как «лекарство от ветрянки». Лучшее средство – это время. Сама собой болезнь полностью проходит за 10 дней. Больного изолируют от других, пока у него не исчезнут корочки. Это происходит приблизительно на пятый день с момента высыпания последних прыщиков.
Детей, которые случайно контактировали с заболевшим и не имеют иммунитета к ветрянке, отправляют на трехнедельный карантин, внимательно отслеживая их состояние. В детсаду, где зафиксирована ветряная оспа, тоже устанавливается 21-дневный карантин. Занимаясь лечением, внимание обращают на питание и гигиену маленького пациента. Диета должна обязательно включать фрукты, молочные продукты и овощи. Кормить больного лучше супами-пюре, отварами, особенно при сыпи во рту. Годовалому малышу предлагать полужидкие кашки, протертый творог.
Важное условие, необходимое для соблюдения при лечении ветрянки у детей, предоставление больному обильного питья. На фоне обезвоживания возникает большинство осложнений, заболевание может влиять на нервную систему. Обильное питье поможет вывести продукты распада вирусов, токсины. Пить нужно кипяченую воду, минералку без газа, несладкие компоты, некрепкие чаи, травяные отвары. Свежеотжатые соки разбавлять водой наполовину.
Распространено мнение, что больному нельзя контактировать с водой. Это неверно. Гигиена жизненно важна для такого пациента. Его нужно купать, но после ванной не вытирайте кожу полотенцем, а промакивайте, чтобы не раздражать сыпь. Мочалку при мытье не используйте, мыло тоже: хватит марганцовки (слабого раствора). Важно не дать пузырькам загноиться, постоянно их обрабатывать. Есть варианты, чем мазать прыщики кроме зеленки. Это:
- водный раствор фукорцина;
- раствор марганцовки;
- жидкость Кастеллани;
- перекись водорода.
Применение медикаментов зависит от тяжести протекания болезни. При температуре более 38 градусов дают жаропонижающие средства на основе парацетамола, ибупрофена. Нестерпимый зуд часто становится причиной расчесов на коже. Через них в организм попадает инфекция, и если это случилось, доктор прописывает антибиотики. Они не действуют на вирус – возбудитель ветрянки, а расправляются только с «новичками» на фоне основной проблемы.
Противовирусные лекарства почти не назначают. Существуют препараты антигерпетической группы: в их основе лежит ацикловир. Они помогают справиться с вирусом, но дошкольникам такие средства выписывают редко по двум причинам:
- Высокая вероятность возникновения побочных эффектов.
- При типичном течении болезни, без осложнений, организм маленького ребенка (2-7 лет) быстро справляется с вирусом самостоятельно.
При осложненном течении болезни или недостатке иммунитета могут назначаться «Ацикловир», «Лейкинферон» – тот же интерферон, но следующего поколения, «Видарабин», свечи «Виферон». Когда слизистая оболочка глаз поражена сыпью, назначают глазной гель «Ацикловир». Назначение интерферона в любом виде помогает организму успешнее бороться с инфекцией и снижает риск развития после ветрянки осложнений.
Зуд при ветряной оспе может быть таким сильным, что нарушает сон. Чтобы справиться с неприятным симптомом, выписывают антигистаминные препараты, в таблетках и мазях. Одновременно использовать таблетки против аллергии и противозудные мази не рекомендуется, может произойти передозировка. Детям назначают:
- Препараты первого поколения: «Супрастин», «Тавегил», «Диазолин». Кроме противоаллергенного, они дают еще и седативный эффект (успокоительный). Малышам эти лекарства дают с осторожностью из-за вероятных побочных эффектов.
- Лекарства против аллергии 2 и 3 поколения: «Лоратадин» или его более дорогая версия – «Кларитин» (действующее вещество — лоратадин), «Цетиризин» либо «Зиртек».
Зараженные вирусом дети часто становятся возбудимыми и капризными. Допускается назначать легкие успокоительные. Выбирая их, необходимо учитывать, назначены ли малышу антигистаминные препараты, и какие. Возможно, седативный эффект в них уже заложен. Если нет, то, лучше остановиться на гомеопатии, лекарственных травяных сборах. Популярные успокоительные для детей:
- «Валерианахель» – детям 2-6 лет — пять капель, 6-12 лет – 10 капель, 3 раза в день за полчаса до еды;
- «Нервохель» – детям от 1 года до 3-х лет по 1/2 таблетки в день (истолочь), от 3-х до 6 – 3/4 таблетки в день, после 6 лет по 3 шт. ежедневно;
- капли «Нотта» – употреблять 3 раза ежедневно, пациентам в возрасте 1-12 лет разводить в столовой ложке воды 5-7 капель, до 1 года: по 1 капле на столовую ложку воды, молока;
- сироп «Эдас 306» – трижды в день, малышам в возрасте 1-3 года – по 1/2 чайной ложки, от 3 до 15 лет – по целой.
Есть разнообразные способы избавления от зуда и в народной медицине:
- Сажать больного в прохладную воду каждые 4 часа, на 15 минут. В воде растворить полстакана пищевой соды, либо насыпать в носок геркулес, завязать, положить в ванну.
- В 5 литров воды всыпать 200 граммов сухого тысячелистника, настоять 3 часа, вылить в ванну. Больного купать 15 минут.
- При зуде во рту заварить 20 граммов сухого шалфея на 2 стакана кипятка, оставить на 30 мин. Процедить, и полоскать рот.
- Вскипятить 5 литров воды, сварить в ней 1 килограмм ячменя, процедить. Отваром протирать ребенка, дать обсохнуть, не обтирая.
- Отвар для купания из трав. Потребуется 3 столовых ложки ромашки (цветки), столько же – календулы или чистотела, 5-6 капель эфирного пихтового масла. Применение:
- измельчить траву;
- залить литром воды;
- вскипятить, уменьшить огонь, томить 10 – 15 минут;
- процедить;
- влить в ванну, добавить пихтовое масло;
- купать ребенка 5-10 минут дважды в день.
Скрытый, начальный период болезни называется инкубационным. Это означает, что человек будет выглядеть здоровым, но инфекция уже распространяется по организму. При ветряной оспе инкубационный период – от 10 по 21 день заражения. Выделяют три его фазы:
- Вирус, вызывающий ветрянку, попадает в детский организм через слизистую рта, носа, глотки.
- Возбудитель болезни размножается, накапливается в организме. Первичный очаг локализуется в слизистой верхних дыхательных путей, затем заражение перекидывается дальше.
- Завершающая стадия – возбудители ветрянки разносятся по организму, появляются в коже, начинают там внутриклеточно размножаться, отчего позже появится сыпь. В этой фазе у человека образовываются первые антитела к вирусу ветрянки.
Распространенное осложнение после ветряной оспы – вторичная бактериальная инфекция. Возникает она из-за расчесывания зудящей сыпи немытыми руками. Пузырьки лопаются, поверхность кожи мокнет, засевается микроорганизмами, ребенок заражается вторичной инфекцией. Стафилококк или стрептококк, другие бактерии вызывают гнойное воспаление, которое, если не забить тревогу, перерастет во что-то серьезное. Как минимум, останутся шрамы и рубцы.
Редкое и самое серьезное последствие ветрянки – энцефалит, воспаление головного мозга. Эта болезнь развивается через неделю после появления высыпаний. Таких случаев зафиксировано немного, но опасность есть. У небольшого процента переболевших вирус «засыпает» в нервной системе, спустя годы может неожиданно пробудиться, принося новые неприятности.
От вируса ветрянки гарантированно может уберечь только прививка – введение в организм ослабленного вируса. Это и есть главный метод профилактики болезни. Уберечься от воздушно-капельной инфекции другим путем сложно. Лучшее же средство борьбы с ветряной оспой – стабильный иммунитет. Его укрепление поможет ребенку, заразившись ветрянкой, легче и быстрее выздороветь, перенести болезнь без осложнений.
Есть мнение, что ветрянкой ребенку переболеть надо, и чем раньше, тем это оптимальнее, ведь в старшем возрасте дети переносят болезнь тяжело. Некоторые родители специально обеспечивают своим малышам контакт с больными сверстниками, чтобы получить «естественную прививку» ветряной оспы. Разумен ли этот подход? Узнайте об этом, посмотрев видеозапись одной из программ доктора Комаровского.
Первые высыпания на коже малозаметны. Проявляются небольшие красные пятна, которые принимаются за раздражение. Уже скоро эти пятна становятся выпуклыми, наполняются прозрачной жидкостью, распространяются по телу, появляются даже во рту. Становится ясно, что ребенок болеет ветряной оспой. Типичные области распространения сыпи – лицо, голова, шея, грудь, живот.
источник