| Большинство детей переносят эту детскую болезнь в возрасте до 9 лет. Ветряную оспу вызывает вирус Varicella zoster, который также является возбудителем опоясывающего лишая. Этот вирус может быть пассивным много лет, и потом привести к возникновению опоясывающего лишая в зрелом возрасте. Ветрянкой можно заразиться при прямом контакте с сыпью, возникающей при опоясывающем лишае. После того как человек переболел ветрянкой, у него на всю жизнь сохраняется иммунитет к ней. Повторное заболевание крайне маловероятно. Повышение температуры тела и головная боль — это первые признаки заболевания, которые обычно возникают в промежутке между 7-м и 21-м днем после инфицирования. Через 24 или 36 часов на лице и теле появляются маленькие круглые прыщики. Они наполнены жидкостью и выглядят как водяные пузыри. Жидкость пропотевает через взбухшие участки, образуя корочки. Эти высыпания повторяются циклами от 3 дней до 1 недели. Волдыри и образующиеся корочки очень зудят, и расчесывание может привести к инфицированию и образованию шрамов. Когда образуются рубцы, человек перестает быть заразным для окружающих. Ветрянка обычно проходит через 2 недели. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Содержит полный набор витаминов, минералов, микроэлементов, необходимых для поддержки защитной системы и нормального функционирования всего организма. Поливитаминный и мультиминеральный комплекс — содержит все питательные вещества, ускоряющие процесс выздоров- ления. Каротиноидный комплекс или натуральный бета-каротин — восстанавливает ткани и стимулирует иммунную систему. Витамин А — ускоряет регенерацию тканей. Витамин С — мощный иммуностимулятор, помогает при жаре. Калий — ускоряет излечение и снижает температуру тела. Цинк — повышает иммунитет. Витамин Е — мощный антиоксидант, улучшает оксигенацию и ускоряет выздоровление. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Обладает выраженным иммунопротекторным действием Оказывает иммунорегулирующее действие при аутоиммунных заболеваниях и аллергических состояниях Повышает устойчивость организма к простудным и инфекционным заболеваниям, обладает адаптогенным действием Оказывает омолаживающее действие на организм в целом Предупреждает послеоперационные осложнения и стимулирует процессы регенерации тканей Майтаке и шиитаке — грибы с иммуностимулирующими и противовирусными свойствами. Молозиво – многокомпонентная, полифункциональная субстанция, в которой содержатся биологически активные вещества: интерферон иммуноглобулины полипептид с высоким содержанием пролина регулирующий иммунную систему (PRP) инсулиноподобный гормон фактор, замедляющий старение вещества с кортизоноподобными свойствами ростовой фактор ферменты липиды олиго- и полисахариды. К рекомендуемым лекарственным растениям относятся: Burdock | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Активизирует работу желудочно-кишечного тракта Обладает мочегонным действием Способствует улучшению состояния кожи Обладает противоаллергическим и дезинфицирующим свойств | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Усиливает неспецифическую иммунную систему Ускоряет процессы выздоровление и заживление ран | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Оказывает поддержку иммунной системе Обладает сильным антибактериальным, антивирусным и выраженным противогрибковым эффектом Улучшает кровообращение Чай из кошачьей мяты, подслащенный черной патокой помогает при высокой температуре и рекомендуется как детям, так и взрослым. Детям старше 2 лет при высокой температуре можно сделать клизму с чаем из кошачьей мяты. Пейте свежеприготовленные соки с протеиновым порошком и пивными дрожжами, а также чистые овощные отвары. Когда спадет жар и вернется аппетит, питайтесь бананами, авокадо, свежими яблоками, йогуртом. Не употребляйте продукты, прошедшую технологическую обработку. Детям с высокой температурой не надо давать молока или его заменителя, в этом случае намного полезнее свежеприготовленные соки, смешанные с 4 унциями дистиллированной воды и витамином С (от 100 до 1000 мг на каждые 4 унции сока). Больные дети должны много пить для предотвращения дегидратации. Волдыри нельзя расчесывать. Поэтому ногти у детей должны быть короткими и чистыми. Если необходимо, надевайте маленьким детям на руки варежки. Используйте горячие ванны с чаем, приготовленным из рекомендованных трав, или имбирные прохладные ванны. Обрабатывайте пораженные участки губкой, смоченной в чае. Так как мокрые компрессы помогают уменьшить зуд, используйте их почаще. Изолируйте больного или контактировавшего с больными ребенка от здоровых детей (в т.ч. новорожденных) и беременных женщин, у которых не было ветрянки. Никогда не давайте аспирин больным детям с высокой температурой. Исследования показали, что у детей, которые принимают аспирин при повышенной температуре, увеличивается риск развития синдрома Рейе, редкого и иногда смертельного заболевания. Если вам не повезло и вы заболели ветрянкой в старшем возрасте, обратитесь к вашему лечащему врачу. Заболевание ветрянкой в период беременности увеличивает риск возникновения дефектов плода. При бактериальном инфицировании волдырей необходимо использовать антибиоти- ковую мазь. Источник Майкл Рисман «Биологически активные добавки. Неизвестное об известном» источник Опубликовано в журнале: А.С. Хабаров, Н.К. Зяблицкая, ГБОУ ВПО «Алтайский государственный медицинский университет» Минздравсоцразвития России Известно, что ветряная оспа 1 – заболевание, как правило, не тяжелое, однако из-за иммуносупрессорного эффекта, присущего всем вирусам семейства Herpesviridae, может сопровождаться бактериальными осложнениями и протекать в тяжелой форме, особенно у иммунокомпрометированных детей. 1 Ветряная оспа – острое инфекционное заболевание, вызываемое ДНК-вирусом варицелла-зостер, относящимся к семейству Herpesviridae, с воздушнокапельным путем передачи; характеризуется высоким уровнем контагиозности и проявляется папуло-везикулезной сыпью, а также интоксикацией, сопровождающейся повышением температуры тела. Прогноз же при висцеральных проявлениях ветряной оспы всегда очень серьезный [1, 2]. Поскольку тяжелые и осложненные формы заболевания ассоциированы с недостаточностью эффекторных функций иммунной системы, в их терапию, помимо этиотропных аномальных нуклеозидов, принято вводить патогенетически значимые иммунотропные лекарственные средства (ИТЛС), среди которых традиционно используются интерфероны, интерфероногены, препараты гормонов тимуса и их синтетические аналоги, а также многие другие ИТЛС, влияющие на клеточное звено иммунной системы [1, 3]. В то же время для лечения легких и среднетяжелых форм ветряной оспы ни этиотропная, ни иммунотропная терапия не используются в силу многочисленных побочных эффектов, а симптоматическое лечение болезни занимает довольно продолжительное время, поэтому актуальным становится поиск препаратов, облегчающих течение заболевания, поддерживающих иммунный статус ребенка, способствующих более быстрому выздоровлению. Клиническое исследование Нами проведено открытое сравнительное исследование эффективности и безопасности препарата Веторон для детей в составе комплексной терапии ветряной оспы. Препарат является источником бета-каротина и витаминов Е, С, оказывает влияние на метаболические и пластические процессы в иммунокомпетентных клетках.
В исследование были включены 90 детей (от 3 до 5 лет), 60 из которых больны ветряной оспой: основная группа – 30 детей (14 мальчиков и 16 девочек) с ветряной оспой, использующие Веторон для детей в составе комплексной терапии; группа сравнения – 30 детей (17 мальчиков и 13 девочек) с ветряной оспой, получающие традиционную терапию; контрольная группа – 30 практически здоровых детей (14 мальчиков и 16 девочек) с определением нормальных параметров системы иммунитета и общеклиническим лабораторным обследованием. Пациенты основной группы получали в составе комплексной терапии препарат Веторон для детей: 0,1–0,2 мл 1 раз в день в течение 3 недель. Все находившиеся под наблюдением больные были обследованы в 1–2-е сутки клинически очевидного заболевания (высыпного периода), а также до начала проведения лечения и спустя 3 недели от начала лечения. Комплексная клиническая оценка проводилась по следующим параметрам: количество высыпаний, продолжительность высыпного периода, зуда кожи, симптомы интоксикации. Кроме того, дополнительно проводился ежедневный контроль по балльным шкалам выраженности интоксикации (общая слабость и вялость), интенсивности высыпаний и зуда. Использовалась следующая шкала: 3 балла – симптом сильно выражен; 2 балла – симптом умеренно выражен; 1 балл – симптом слабо выражен; 0 баллов – симптом отсутствует. Лабораторные исследования включали: общий анализ крови, общий анализ мочи, биохимические анализы крови и мочи. Всем детям, включенным в исследование, проводилось определение иммунного статуса: число иммунокомпетентных клеток и функциональные тесты (тест пролиферации с Con А). Результаты исследования Все дети на момент включения в исследование имели типичную форму ветряной оспы, характеризующуюся синдромом интоксикации, неправильным типом температурной кривой, везикулезной сыпью на коже и слизистых оболочках, ложным полиморфизмом сыпи. Исходная симптоматика была одинакова у обеих групп. У всех пациентов до лечения наблюдалось повышение температуры тела (37,5–38,5°С), сочетающееся с головной болью, слабостью, раздражительностью, но при динамическом наблюдении уже через 3–4 дня от начала лечения у пациентов, получающих Веторон для детей, выраженность симптомов интоксикации была меньшей. Эта разница была отмечена и на 7–9-й день болезни. Длительность лихорадочного периода составила в среднем 5 дней в группе детей, получающих Веторон для детей, и 7 дней в группе сравнения. У всех пациентов до лечения наблюдались характерные папулезно-везикулезные элементы на коже, единичные везикулы на слизистых оболочках полости рта, конъюнктивах. Через 3–4 дня от начала лечения у пациентов, получающих Веторон для детей, интенсивность высыпаний и кожного зуда различалась: у детей основной группы в этот период наблюдались типичные папулезно-везикулезные высыпания и геморрагические корочки, тогда как у одного ребенка из группы сравнения в данный период наблюдения отмечались несколько крупных буллезных образований и еще у одного пациента этой группы – пустулезные элементы с повторным подъемом температуры. Тенденция к более быстрой динамике развития элементов сыпи (пятно – папула – везикула – корочка) у детей основной группы сохранялась и на 8–9-й день болезни. В этот период наблюдения элементы сыпи у пациентов, получающих Веторон для детей, были более мелкими, рудиментарными и часто не доходили до стадии пузырьков, с явлениями преимущественно гиперпигментации. В то время как у одного ребенка из группы сравнения сохранялась тенденция к образованию крупных везикул с мутным содержимым, что сопровождалось симптомами интоксикации. Остаточные кожные проявления в виде рубчиков через 3 недели лечения были отмечены у 6 детей (20%) из группы сравнения и у 3 детей (10%) из основной группы. Обращало на себя внимание статистически значимое снижение относительного числа лейкоцитов и лимфоцитов в основной группе и группе сравнения в отличие от контрольной группы детей. Было проведено исследование фенотипов иммунокомпетентных клеток периферической крови детей этих групп, выявившее различия в содержании NK- и Т-лимфоцитов (табл. 1). Полученные данные могут свидетельствовать об угнетении клеточного звена иммунной системы и активации естественных киллерных клеток у детей основной группы и группы сравнения. Таблица 1
Примечание: Р1 – степень различия показателей в основной группе, группе сравнения с показателями контрольной группы; Р2 – степень различия показателей основной группы и группы сравнения. При исследовании функциональных свойств лимфоцитов по пролиферативной активности мононуклеарных клеток периферической крови было установлено, что у детей основной группы и группы сравнения регистрировалась почти в 2 раза более высокая спонтанная пролиферация клеток, при этом стимулированная митогеном пролиферация была снижена (табл. 2). Таблица 2
* Критерий Манна – Уитни. В ходе исследования развитие аллергических реакций при использовании препарата Веторон для детей не наблюдалось. У одного ребенка основной группы отмечалось незначительное пожелтение кожных покровов (цвет кожи полностью восстановился через 10 дней после отмены препарата).
источник Ветряная оспа или ветрянка очень легко передается при контакте с носителем вируса. Это инфекционное заболевание, характеризуется пузырьковой сыпью по всему телу. Ветрянка очень широко распространена во всех странах. Из-за легкости передачи вируса большинство детей переносят эту болезнь в возрасте до 10 лет. Большинство переносит эту болезнь легко и без осложнений. Исключением из правил могут быть дети, организм которых ослаблен после длительного лечения гормонами, а также если болезнь присоединяется к другим инфекционным или тяжелым заболеваниям. Возбудителем является вирус, который легко распространяется с потоком воздуха, благодаря чему болезнь и получила свое название. Однако этот вирус очень нестойкий во внешней среде, гибнущий под воздействием ультрафиолета и при нагревании. Источник заражения – больные ветрянкой или опоясывающим герпесом. Вирус проникает в тело ребенка с воздухом. Как только у больного проходит сыпь и образуются корочки, то он перестает быть заразным. Если ребенок ранее переболел ветряной оспой, то он приобретает иммунитет к этой болезни. Инкубационный период длиться приблизительно 2 – 3 недели. Сыпь распространяется на лице, волосистой части головы, на теле и слизистых. При тяжелом течении болезни сыпь поражает и внутренние органы. Сыпь превращается в пузырьки с мутным содержимым окруженные узкой каймой гиперемии. Общее состояние характеризуется снижением аппетита, повышением температуры и головной болью. Пузырьки подсыхают через день или два, но в то же время появляются другие. Период высыпаний варьируется от 1-3 дней, до 7-8. По обилию высыпаний можно судить о течении болезни. Если элементы сыпи единичные, то и самочувствие больного практически не меняется. А при обильной сыпи температура резко возрастает и держится несколько дней. При тяжелом течении болезни может развиться пневмония. Изредка могут наблюдаться повреждения других внутренних органов. Одними из самых опасных осложнений является энцефалит и менингит. Также могут развиваться абсцессы, стоматит, лимфаденит и другие заболевания. Ветрянка легко узнаваема из-за наличия характерной сыпи. Одновременно с пузырьками можно обнаружить корочки. Сыпь распространена по всему телу. Общее самочувствие ухудшается во время болезни. При ветряной оспе особое место занимает гигиена. Нательное и постельное белье следует менять каждый день. Сыпь на теле обрабатывают зеленкой 2-3 раза в день. По возможности после еды нужно полоскать рот. Если болезнь протекает в тяжелой форме обязательно обильное питье, а при необходимости капельницы с раствором глюкозы или плазмозаменители. Профилактика состоит только в том, чтобы как можно раньше изолировать больных, однако восприимчивость к ветрянке составляет около 100 % и обычно другим детям, контактировавшим с носителем вируса, избежать болезни не удается. В основном после перенесенного заболевания прогноз хороший. Возникает стойкий иммунитет и повторные заболевания практически не наблюдаются. 1. Пчелиный мед. 8. Настой петрушки. 9. Отвар петрушки. 14. Настойка цикория. источник Ветрянка представляет собой вирусное заболевание герпетической природы (вызывается 3 типом вируса). В данной статье рассмотрим, как лечить ветрянку у детей. Основная категория пациентов — дети в возрасте от 3 до 7 лет. В большинстве своем заболевание протекает «мягко», не давая тяжелых осложнений (в отличие от течения болезни у взрослых). Однако к терапии нужно подойти со всей ответственностью. Основу терапии составляют медикаменты. В большинстве случаев допустимо амбулаторное лечение (без помещения в стационар). В домашних условиях можно использовать следующие лекарства: Ниже мы рассмотрим, чем можно лечить ветрянку у детей, кроме зеленки. Зеленка (бриллиантового зеленого раствор)
Однако имеет целый ряд минусов:
При его наличии можно обойтись без зеленки. Основное действующее вещество — фенол. Он обладает антисептическим эффектом, быстро уничтожает вирус герпеса. Однако подходит только для точечной обработки папул.
Категорически не подходит для применения у детей до года. Обрабатывать Фукорцином можно только кожу, при высыпаниях в горле, на половых органах он не поможет.
Основу лекарственного средства составляет: двухвалентный оксид цинка. Он обладает антисептическим, подсушивающим и вяжущим действием. Благодаря этому средство можно применять для лечения высыпаний:
Он дополняет действие окиси цинка, ускоряя восстановительные процессы и предотвращая вторичное инфицирование раневых поверхностей. Гель Поксклин – аналог Каламина, также активно использующийся при ветрянке. Эффективный антисептический препарат. Изначально создавался для борьбы с инфекциями, передающимися половым путем, но эффект медикамента заметно шире. Подходит для обработки высыпаний у детей во рту, на веке, в области половых органов. Наиболее эффективен Ацикловир. Это специализированный препарат, призванный бороться с вирусом герпеса любого типа. Основное действующее вещество Ацикловира угнетает ДНК возбудителя, не позволяя распространяться патологическому процессу. Кроме того, медикамент обладает антисептическим и регенеративным эффектами. Назначаются для местного применения. Используются антибактериальные лекарства широкого спектра действия: гентамициновая мазь, мазь на основе тетрациклина и др. Использование антибиотиков позволяет:
В форме препаратов для местного использования. Наиболее распространенное фармацевтическое средство — мазь Виферон. Виферон и его аналоги способствуют местной выработке собственного интерферона организма. Подобные медикаменты повышают сопротивляемость организма. Помогают снять зуд и жжение. Часто признаки аллергии накладываются на проявления ветряной оспы. Течение болезни усугубляется. В терапевтических целях назначаются противоаллергические первого и третьего поколений: На местном уровне допустимо применение антигистаминных второго поколения (мазь Фенистил). Наиболее частое последствие длительно текущей ветряной оспы — это поражение слизистых оболочек ротовой полости и горла. Развивается герпетическая (ветряночная) ангина.
Далее следует разделить средство на три дозы. Полоскать трижды в день соответственно. Допустимо использование фурацилина, смазывание горла растворами серебра и йода. Принимать антибиотики и противовоспалительные препараты необходимо лишь в тех случаях, когда их назначает врач. “Самоназначение” данных препаратов принесет больше вреда, чем “пользы”. Эффективных и безопасных народных средств для лечения ветряной оспы и ее осложнений попросту не существует. Допустимо полоскание горла содой, примочки с этой натриевой солью. Предпочтение рекомендуется отдать традиционным медикаментозным препаратам. Также полезно знать о возможных добавках для купания при ветрянке.
Вопреки распространенному мнению, будто бы ветрянка у детей протекает без осложнений, это не всегда так. Существует четкий перечень показаний для госпитализации и лечения в больнице:
В любом случае, вопрос о необходимости и целесообразности лечения ветрянки в больнице решает врач. Все зависит от того, как она проходит, есть ли осложнения или риск их развития и т.д. В каждом конкретном случае ответ на этот вопрос будет различен. Как правило, острая фаза болезни длится от 5 до 12 дней. Лечение должно продолжаться и по окончании острого периода. Его следует продолжать вплоть до полного исчезновения симптоматики. После чего, для предотвращения вторичного инфицирования ранок и усугубления симптоматики нужно принимать назначенные лекарства еще несколько дней. Если взрослый не болел ветрянкой — ни о каком лечении ребенка не может идти и речи. Оспа крайне заразна и передается воздушно-капельным путем. На практике это означает, что для инфицирования достаточно просто посидеть рядом с больным. Лечением должен заниматься родитель с иммунитетом. Если это невозможно — следует позаботиться о мерах предосторожности:
Мнение доктора Комаровского, о том, как лечить ветрянку у детей, в целом, перекликается с общепринятыми мерами по борьбе с заболеванием. Врач акцентирует внимание на необходимости создания условий для самостоятельной борьбы организма с возбудителем. Потому не рекомендует специализированные препараты, вроде Ацикловира при легком течении оспы. Температуру же Комаровский советует сбивать только при значениях свыше 38 градусов, препаратами на основе ибупрофена. Как отмечают родители, при проведении симптоматической терапии длительность течения острого процесса, примерно, та же самая. При добавлении Ацикловира и его аналогов срок лечения резко сокращается. Комплексный характер терапии (препараты + постельный режим + нормализация рациона) способствует быстрому и эффективному излечению. Ветряная оспа у детей — вполне нормальное явление. Гораздо лучше переболеть ей в детстве, нежели в зрелые годы. Благо, в большинстве случаев у молодых пациентов протекает она без осложнений, а современный фармацевтический рынок предлагает массу препаратов. Однако самолечение строго противопоказано. Необходима помощь педиатра. источник
Ветрянкой называют острое вирусное заболевание, передающее воздушно-капельным путем от человека к человеку. Характеризуется возникновением сыпи в виде небольших пузырьков, высокой температурой. Возбудителем считается вирус герпеса третьего типа. Он внедряется в кровь через верхние дыхательные пути и поражает кожные покровы. Вне организма человека он теряет свою жизнеспособность уже через 10 минут. Микроб погибает при нагревании, воздействии ультрафиолетового излучения и солнечных лучей. Восприимчивость к ветрянке составляет 100%, чаще всего она диагностируется у детей в возрасте от 6 месяцев до 7 лет. У взрослых встречается достаточно редко, так как большинство из них без осложнений переносит болезнь в детстве. Выработанный после перенесенной инфекции стойкий иммунитет сохраняется на протяжении жизни. Выделяют 4 стадии течения заболевания:
Источником заболевания является инфицированный вирусом ветряной оспы человек. Опасность заражения сохраняется на протяжении всего инкубационного периода вплоть до момента исчезновения корочек. Болезнь передается воздушно-капельным путем, однако максимальная концентрация вируса обнаруживается в жидкости, содержащейся в типичных для ветрянки пузырьках. Инфекция проникает в организм через верхние дыхательные пути и внедряется в слизистые оболочки. Затем попадает в кровеносную систему и распространяется на кожные покровы. Происходит расширение кровеносных сосудов, сопровождающееся покраснением, затем наблюдается образование папул – приподнятых над поверхностью кожи узелков, и везикул – пузырьков с жидкостью. Первые высыпания обычно фиксируются на туловище и конечностях, позднее – на лице и под волосами. Иногда сыпью покрываются слизистые оболочки. Вследствие активного размножения вируса происходит рост температуры тела, отмечаются другие неспецифические реакции. После перенесенной инфекции у человека вырабатывается стойкий иммунитет. Вирус может сохранять свою жизнеспособность в человеческом организме, и при наличии совокупности провоцирующих факторов, может вызвать опоясывающий лишай. Ветрянка отличается длительным инкубационным периодом, составляющим от 7 до 21 дня. С момента инфицирования до появления первых симптомов проходит, как правило, не менее недели. Ребенок уже является источником заражения для других детей, однако внешне это никак не проявляется. Обычно сохраняется двигательная активность и хороший аппетит.
Вышеперечисленные симптомы сходны с признаками обычного ОРВИ, и только появление сыпи позволяет достоверно установить заболевание. Высыпания обычно возникают не позднее суток после подъема температуры. Сначала на кожных покровах отмечаются одиночные плоские пятнышки розоватого цвета, затем их количество резко увеличивается, они становятся выпуклыми и трансформируются в заполненные жидкостью пузырьки. Их появление сопровождается сильным зудом, дети нередко расчесывают проблемные участки, способствуя проникновению в организм инфекции. Сыпь может покрывать верхние и нижние конечности, спину, живот, лицо и волосяную часть головы. На ступнях и ладонях пятна, как правило, отсутствуют. Болезнь часто сопровождается увеличением ушных и шейных лимфоузлов. Сыпь начинает подсыхать спустя 3 суток после возникновения, покрываясь красной корочкой. Однако ветрянка протекает волнообразно, поэтому каждые 2 дня на коже появляются новые очаги высыпаний, сопровождаемые очередным подъемом температуры и головной болью. Лишь спустя 7–10 дней все пузырьки покрываются коркой, и ребенок перестает быть источником заражения. Для опытного врача диагностировать ветрянку не составляет труда. Яркая клиническая картина в большинстве случаев позволяет абсолютно точно определить заболевание:
Если симптоматика выражена недостаточно отчетливо, специалисты прибегают к следующим лабораторным исследованиям:
При протекании болезни в тяжелой форме врачом назначается дополнительное специфическое лечение: прием противовирусных, иммуномодулирующих и успокоительных препаратов. Промежуток времени от момента проникновения вируса в организм до возникновения первых симптомов болезни называется инкубационным периодом. Для ветряной оспы его продолжительность составляет от 7 до 21 дня и зависит от состояния иммунной системы. Попавшие в дыхательные пути микробы проникают в слизистые оболочки и начинают там активно размножаться, накапливаясь в течение всего инкубационного периода. Достигнув критической массы, инфекция попадает в кровеносную систему и распространяется по всему организму, переходя тем самым в продромальную стадию. В большинстве случаев на протяжении инкубационного периода человек является незаразным. Однако при ветряной оспе за 1–3 дня до его окончания и появлении первых клинических симптомов болезни уже происходит распространение инфекции. Ветрянка относится к чрезвычайно заразным заболеваниям. В случае отсутствия иммунитета при контакте с инфицированным уберечься от болезни невозможно. В детских садах и школах карантин объявляется на 21 день с момента выявления последнего заболевшего. Этот срок объясняется максимальной продолжительностью инкубационного периода. Детям, контактировавшим с заболевшим, не запрещается посещать сад или школу. Тем учащимся, которые не общались с инфицированным более 3 недель, рекомендуется перейти в другую группу, класс или воздержаться от посещения занятий. Карантин объявляется в конкретной группе или классе после окончательной постановки диагноза. В течение всего периода производится ежедневный осмотр воспитанников медицинским персоналом. При выявлении заболевшего, его изолируют от других детей и незамедлительно информируют родителей. Нет необходимости прекращать работу детского сада или школы в целом. Существует ряд мероприятий, помогающих избежать массового инфицирования:
Специфические мероприятия для дезинфекции помещений при выявлении случаев ветряной оспы не производятся, так как вирус обладает низкой жизнеспособностью вне человеческого организма. На протяжении многих десятков лет пузырьки при ветрянке было принято мазать зеленкой. Считалось, что только так можно добиться скорейшего образования корочек и уменьшить нестерпимый зуд. В настоящее время специалисты ставят под сомнение этот способ, так как зеленка не влияет на скорость образования корок и процесс заживления, а также совершенно не справляется с зудом. В качестве альтернативных способов предлагаются следующие препараты:
Инфицирование ветряной оспой, особенно у взрослых, нередко приводит к развитию осложнений. Наиболее серьезными являются: В случае, если человек не переболел ветрянкой в детстве, существует большая вероятность инфицирования в зрелом возрасте. Симптоматика практически не отличается, однако у взрослых болезнь, как правило, протекает в тяжелой форме и проявляется следующими симптомами:
Заболевание ветрянкой во время беременности, особенно на ранних сроках, может усугубить течение болезни у женщины и привести к инфицированию и даже гибели плода. После 20 недели риск для ребенка является незначительным. Методы лечения зависят от формы течения болезни, состояния иммунной системы и возраста человека. Как правило, при протекании болезни в лёгкой и среднетяжелой формах лечение производится амбулаторно. Инфекционистами рекомендуется:
При легком течении специалисты рекомендуют ограничивать лечение обработкой высыпаний и приемом жаропонижающих средств. Хорошо зарекомендовали себя препараты, не оказывающие негативного влияния на иммунную систему пациента: Запрещается использовать аспирин во избежание развития побочных эффектов. Если наблюдается тяжелая форма болезни, врачами прописывается прием противовирусных препаратов. Рекомендованная доза ацикловира составляет 800 мг 5 раз в сутки на протяжении недели. В особо тяжелых случаях практикуется внутривенное введение препарата 3 раза в день в дозировке 10 мг/кг массы тела. Антигистаминные средства помогают справиться с зудом и отечностью. Хорошо показали себя: Их суточная доза не должна превышать 4 таблеток. Допускается обработка кожных покровов специальными препаратами, уменьшающими зуд и другие кожные проявления. Например, «Фенистил-гель» допускается использовать многократно в течение суток. Эффективным методом борьбы с ветряной оспой является вакцинация. В ряде стран – Японии, Австралии, США, Австрии вакцинирование от ветряной оспы включено в национальный прививочный календарь. Данная процедура позволяет сформировать иммунитет к болезни на всю жизнь. Представители ВОЗ и производители вакцин рекомендуют проводить иммунизацию от ветряной оспы детям, достигшим годовалого возраста. Российские специалисты не советуют проводить процедуру детям до 2 лет. Взрослые не имеют ограничений по возрасту. Для вакцинации используют живую вакцину и специфический иммуноглобулин. При введении живого ослабленного вируса Varicella Zoster в организме развивается бессимптомная легкая форма ветряной оспы. Происходит образование антител, которые обеспечивают стойкий длительный иммунитет. В России разрешено использование следующих вакцин:
Препарат «Зостевир» является специфическим иммуноглобулином к вирусу ветряной оспы. Он помогает облегчить протекание болезни и ускорить процесс выздоровления. Медикамент вводится внутримышечно 1 раз в сутки в дозировке от 1 до 3 мл в зависимости от показаний. Не содержит живого вируса и не обеспечивает пожизненный иммунитет. Инфекционисты в ряде стран не видят необходимости во всеобщей иммунизации против ветряной оспы в детском возрасте, так как в большинстве случаев до достижения подросткового возраста наблюдается легкое течение этой болезни. Вакцинация назначается только при наличии объективных показаний, например, ослабленном иммунитете. Британские инфекционисты выявили связь между иммунизацией в детстве и заболеванием опоясывающим лишаем, вызываемом тем же вирусом, в зрелом возрасте. Для человека, не переболевшего ветрянкой в детском возрасте, вакцинация является 100-процентно правильным решением. Единственным надежным способом предохранения от заражения ветрянкой является вакцинация. Остальные методы не дают стопроцентной гарантии. Однако вероятность инфицирования при заболевании одного из членов семьи можно снизить при соблюдении следующих мер предохранения:
Знание и соблюдение профилактических мер позволяет избежать заражения ветряной оспой или перенести ее без осложнений. Узнать мнение специалистов о ветрянке вы можете, просмотрев видео. источник Ветрянка (ветряная оспа) — инфекционное заболевание вызванное вирусом герпеса, поражающее слизистые оболочки и клетки кожи. Передается воздушно-капельным путем от человека, зараженного ветряной оспой. В основном ветрянкой болеют дети в возрасте от шести месяцев до пяти лет, в исключительных случаях ветрянкой могут заболеть подростки и взрослые, в таком случае болезнь протекает более сложно.
При ветрянке следует придерживаться диеты для уменьшения уровня токсинов в организме, которые раздражают кожу и слизистые оболочки пищеварительного тракта.
Примерное меню при ветрянке:
Народные средства лечения ветряной оспы:
источник Ветрянка (или ветряная оспа) — это заболевание инфекционной природы, которое вызывается вирусом герпеса и проявляется в виде пузырьковой сыпи. Распространение ветрянки происходит воздушно-капельным путем, а также вследствие прямых контактов с выделениями из дыхательной системы зараженного человека и жидкостью, которая содержится в кожных высыпаниях больных людей. Иногда ветряная оспа может передаваться и через зараженные бытовые предметы, одежду. Те, кто уже переболел ветрянкой, получают стойкий иммунитет к этой болезни, случаи повторного заболевания ветряной оспой крайне редки. Однако вирус какое-то время еще находится в организме, и способен вызывать опоясывающий лишай, почти в 15% случаев. Обычно ветрянкой болеют практически все дети в возраст от 7 до 14 лет, однако в последнее время это заболевание поражает взрослых людей, и протекает в тяжелых формах. Малыши в возрасте до 6-ти месяцев болеют очень редко, т.к. обычно имеют антитела переболевшей ветрянкой матери. Если ветрянкой заболела женщина на ранних сроках беременности, то в большинстве случаев развивается порок плода, а если на последних месяцах — то это приводит к заболеванию плода. Нужно заметить, что восприимчивость к заболеванию очень высокая. Как правило, инкубационный период заболевания длится от 10 до 20 дней, и на начальном этапе симптомы отсутствуют. Ветрянка проявляется сыпью на лице, а потом и на всем теле, включая слизистые, примерно на 10-14 день после первого контакта с зараженным человеком, а также резким повышением температуры тела до 38, и даже 39 градусов. Врачи сравнивают сыпь, образующуюся при ветрянке, с каплями воды, пролитой на раскаленную сковороду. Чаще всего такая сыпь держится от одной до двух недель, после чего пузырьки лопаются, образуются желтоватые корочки, постепенно отпадают, не оставляя на коже шрамов, однако может появиться пигментация. В большинстве случаев заболевание протекает достаточно легко. В сложных случаях, у новорожденных, особенно при наличии сопутствующих заболеваний, вирус может поражать печень и почки, легкие, и даже костный мозг, могут наблюдаться судороги, поражения нервной системы, вплоть до летального исхода. Источником болезни является человек, болеющий ветрянкой. Он опасен для окружающих с начала заболевания и еще несколько дней после образования последних пузырьков. Обычно подхватить ветряную оспу можно через воздушно-капельный путь, во время кашля или чихания больного человека, от прикосновений к жидкости из ветряного пузырька, сам вирус живуч, и может проникать по вентиляционным системам в соседние квартиры.
Сыпь появляется примерно через 7-14 дней после контакта с больным ветряной оспой. Изначально симптомом ветрянки является появление округлых розовых пятнышек, которые постепенно начинают возвышаться над кожей, образовывая пузырьки с прозрачной жидкостью (их диаметр — от 1 до 5 мм). Вокруг пузырьков, напоминающих капли воды, образуются розово-красные ободки. В самой жидкости содержаться живые вирусы. Постепенно они лопаются, покрываются желтыми корочками, примерно через две недели, и отпадают. Располагаются высыпания на лице и коже головы, и быстро распространяются по телу и слизистым рта, половых органах. Новые пузырьки появляются постоянно, они располагаются между старыми, и поэтому сыпь выглядит неоднородно. Одновременно есть покраснения, пузырьки и корочки. И каждая новая волна высыпаний сопровождается увеличением температуры тела. Обычно больного беспокоит зуд, а особенные неудобства доставляют высыпания на слизистых. Поэтому лечение ветряной оспы больше симптоматическое. Многие дети, и особенно маленькие, расчесывают пузырьки и сдирают корочки. Помните, что от этого могут образовываться гнойнички, а впоследствии – и рубцы на коже. Однако при неосложненном течении ветрянки рубцы не остаются, возможна лишь временная пигментация. Это заболевание диагностировать очень просто. Для постановления диагноза «ветрянка» необходимо обнаружить типичные элементы сыпи. Остальные методы исследования, например анализы крови, мочи, дополнительной информации не дадут. Если обнаружены симптомы ветряной оспы у беременной женщины, а также у взрослых страдающим хроническими заболеваниями, следует сразу же обратиться к врачу.
Для уменьшения зуда могут назначаться противоаллергические препараты, такие как Диазолин и Тавегил. Одновременно можно обрабатывать кожу водой с добавлением уксуса и припудриванием тальком. После того, как пузырьки подсохнут, полезными будут теплые ванны. Если больного беспокоят симптомы интоксикации, то для предотвращения развития тяжелых форм ветрянки может назначаться ацикловир. Для избежания расчесывания пузырьков и занесения в них инфекции, вовремя состригайте ногти и держите руки в чистоте. При осложненных формах течения болезни, в качестве лечения ветрянки, а также беременным женщинам на поздних сроках могут вводить иммуноглобулин, который способствует выделению антител к ветрянке. источник | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 Классическое, советское фармацевтическое средство. Применяется для обработки на начальной стадии формирования папул. Обладает подсушивающим действием, инициирует регенеративные процессы.
Классическое, советское фармацевтическое средство. Применяется для обработки на начальной стадии формирования папул. Обладает подсушивающим действием, инициирует регенеративные процессы. Ацетон, фенол и ряд других веществ, входящих в состав препарата всасываются в кровоток, вызывая отравление всего организма с характерными симптомами:
Ацетон, фенол и ряд других веществ, входящих в состав препарата всасываются в кровоток, вызывая отравление всего организма с характерными симптомами: Считается современным и безопасным препаратом. Выпускается в форме суспензии. Не содержит вредных веществ.
Считается современным и безопасным препаратом. Выпускается в форме суспензии. Не содержит вредных веществ. Полный аналог Циндола, однако, на порядок дороже. Высокая цена обусловлена дополнительным содержанием в составе оксида железа.
Полный аналог Циндола, однако, на порядок дороже. Высокая цена обусловлена дополнительным содержанием в составе оксида железа.
 Как лечить ангину при ветрянке у детей? В целях терапии применяется уже известный препарат Мирамистин. Для приготовления раствора для полоскания следует взять:
Как лечить ангину при ветрянке у детей? В целях терапии применяется уже известный препарат Мирамистин. Для приготовления раствора для полоскания следует взять: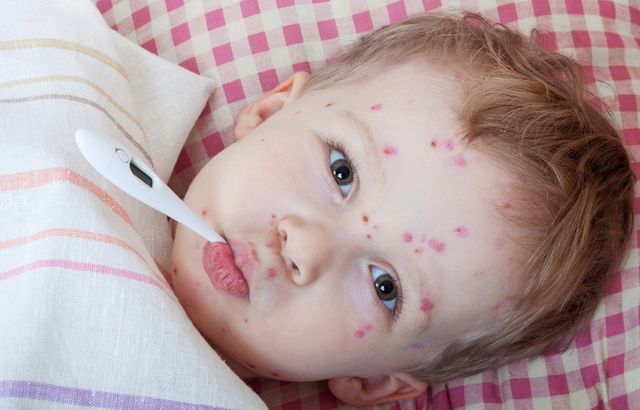

 Ветряная оспа является одним из наиболее распространенных заболеваний на планете. Она встречается почти также часто, как грипп и ОРВИ, а страдают от нее, как правило, дети.
Ветряная оспа является одним из наиболее распространенных заболеваний на планете. Она встречается почти также часто, как грипп и ОРВИ, а страдают от нее, как правило, дети. За день-два до появления клинических признаков у ребенка могут отмечаться:
За день-два до появления клинических признаков у ребенка могут отмечаться: Первым симптомом ветряной оспы является сыпь, при одновременном повышении температуры до 37,5-39 градусов. Одновременно больного беспокоит головная боль, слабость, иногда — боль в горле и рвота, т.е. симптомы интоксикации.
Первым симптомом ветряной оспы является сыпь, при одновременном повышении температуры до 37,5-39 градусов. Одновременно больного беспокоит головная боль, слабость, иногда — боль в горле и рвота, т.е. симптомы интоксикации. Обычно лечение ветряной оспы происходит в домашних условиях, желателен постельный режим, питье как можно большего количества жидкости и надлежащий гигиенический уход. Постельное белье должно быть чистым. Для ускорения подсыхания пузырьков, их нужно смазывать 1% раствором зеленки (бриллиантового зеленого), 10% раствором марганцовки (перманганата калия) или раствором метиленового синего. Эти вещества подсушивают высыпания и дезинфицируют ранки.
Обычно лечение ветряной оспы происходит в домашних условиях, желателен постельный режим, питье как можно большего количества жидкости и надлежащий гигиенический уход. Постельное белье должно быть чистым. Для ускорения подсыхания пузырьков, их нужно смазывать 1% раствором зеленки (бриллиантового зеленого), 10% раствором марганцовки (перманганата калия) или раствором метиленового синего. Эти вещества подсушивают высыпания и дезинфицируют ранки.