Лечение и профилактика ветряной оспы, ее эпидемиология. Механизм передачи инфекции. Оценка профессиональной деятельности медицинской сестры в предупреждении возникновения ветряной оспы у детей и возможных осложнений при возникновении данной инфекции.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru//
Размещено на http://www.allbest.ru//
1.1 Общая характеристика ветряной оспы
1.2 Осложнения при возникновении ветряной оспы
1.3 Лечение и профилактика ветряной оспы
ГЛАВА 2. ПРОФЕССИОНАЛЬНАЯ ДЕЯТЕЛЬНОСТЬ МЕДСЕСТРЫ В ПРЕДУПРЕЖДЕНИИ ВОЗНИКНОВЕНИЯ ВЕТРЯНОЙ ОСПЫ У ДЕТЕЙ
2.1 Роль медицинской сестры в предупреждении возникновения ветряной оспы
Актуальность определяется высоким уровнем заболеваемости, повсеместным распространением. Показатели заболеваемости ветряной оспой превышали показатели заболеваемости другими воздушно-капельными инфекциями (кроме гриппа и острых респираторных вирусных инфекций).
Результативность сестринского вмешательства складывается из целого ряда факторов: эффективности планирования рабочего времени и использования технологий сестринского ухода, взаимодействия в процессе ухода с пациентами и их родственниками, контроля динамики проблем пациента, обеспечения инфекционной безопасности, лекарственной терапии, сроков проведения обследований.
Цель исследования -оценить профессиональную деятельность медсестры в предупреждении возникновения ветряной оспы у детей и возможных осложнений при возникновении данной инфекции.
Изучить материалы научной литературы,
Дать описание ветряной оспе и осложнение при этом заболевании,
Описать профессиональную деятельность медсестры в предупреждении возникновения ветряной оспы у детей.
Объект курсовой работы: ветряная оспа.
Предмет курсовой работы:профессиональную деятельность медсестры в предупреждении возникновения ветряной оспы у детей и возможных осложнений при возникновении данной инфекции.
Структура курсовой работы включает в себя введение,две главы, состоящие из 4 разделов , заключение, список литературы, состоящий из 12 научных изданий.
1.1 Общая характеристика ветряной оспы
Ветряная оспа — острая инфекционная болезнь, которая вызывается вирусом, передается воздушно-капельным путем, характеризуется умеренной интоксикацией, везикульозным сыпью на коже и слизистых оболочках с полиморфизмом элементов (пятна, папулы, везикулы, корочки) на определенном участке кожи.
Исторические данные ветряной оспы.
Впервые как самостоятельную, обособленную от натуральной оспы, эту болезнь описали в конце XVI в. итальянские врачи V. Vidius, G. Ingrassia. Срок Varicella внедрил Vogel в 1872 p. В 1911 p. Н. Aragao обнаружил элементарные тельца вируса в содержимом везикульозного сыпи. Вирус ветряной оспы впервые культивировал в культуре клеток в 1953 p. Т. Weller.
После установления идентичности вирусов ветряной оспы и опоясывающего герпеса возбудитель получил название вируса Varicella-Zoster (VZV), принадлежит к роду Varicella — virus, семьи Herpesviridae. Диаметр вириона 150-200 нм, он содержит ДНК. Хорошо культивируется в перевиваемых культурах клеток почек обезьян и человека, при этом поражаются ядра клеток с образованием эозинофильных внутриядерных включений (тельца Арагана). Возбудитель неустойчив относительно факторов внешней среды, быстро погибает на открытом воздухе, под действием дезинфицирующих растворов, УФО подобное[6].
Эпидемиология ветряной оспы.
Источником инфекции является больной человек, который становится заразным за сутки до возникновения сыпи и до 5-го дня от момента последних высыпаний.
Ветряной оспой могут заболеть также лица, которые были в контакте с больными опоясывающим герпесом.
Механизм передачи инфекции — воздушно-капельный. С потоком воздуха вирус переносится на относительно большие расстояния (в соседние комнаты, квартиры, с одного этажа на другой). Вследствие малой устойчивости возбудителя распространение его через вещи и третьих лиц наблюдается очень редко. Доказана возможность передачи вируса от матери к плоду через плаценту. ветряная оспа медсестра
Восприимчивость к ветряной оспе очень высокая, индекс контагиозности составляет 70-85%. Более 90% заболевших составляют дети до 10 лет. Пик заболеваемости приходится на возрастную группу 5-9 лет, однако заболеть могут лица любого возраста, в том числе новорожденные, которые не получили трансплацентарно материнских антител. В последние годы увеличился удельный вес заболевших ветряной оспой среди взрослых.
Самая высокая заболеваемость наблюдается в холодное время года — с января по май. После перенесенной болезни остается стойкий пожизненный иммунитет; повторные заболевания наблюдаются редко. Однако вирус может длительно персистировать в иммунном организме. Под влиянием эндогенных и экзогенных факторов у взрослых происходит реактивация латентной инфекции — развивается клиника опоясывающего герпеса.
Входные ворота инфекции — слизистая оболочка верхних дыхательных путей, где происходит первичное размножение вируса. Лимфатическими путями он попадает в кровь, возникает виремия[4].
Инкубационный период длится 11-21, чаще 13-15 дней. Обычно болезнь начинается остро с повышения температуры тела до 37,5-38,5 ° и появления сыпи. Иногда наблюдаются продромальные симптомы — субфебрильная температура тела, недомогание. В 5-6% больных за сутки до типичных высыпаний появляется продромальный сыпь (реш), чаще скарлатиноподобная или эритематозная, реже кореподобная. Продромальный сыпь эфемерный, исчезает без следа в течение 1-2 дней. Чаще такой сыпь наблюдается при типичных высыпаниях.Витрянковая сыпь появляется в первый, иногда на второй день болезни одновременно с лихорадкой или на несколько часов позже.
Характерная особенность сыпи — быстрое развитие элементов. Сначала образуются небольшие красные пятна — папулы, которые в течение нескольких часов превращаются в прозрачные пузырьки (везикулы) размером 0,2-0,5 см в диаметре. Они округлой или овальной формы, расположены поверхностно, на неинфильтрований основе, окруженные венчиком гиперемии, стенка их напряжена. Пузырьки однокамерные, при проколе спадаются. Пупковидные вдавлением в центре не характерно.
Везикул уже в первые сутки мутнеют, они быстро тухнут, подсыхают и покрываются корочками. Первые элементы сыпи обычно обнаруживают на туловище, потом сыпь распространяется на лицо, волосистую часть головы и (минимально) на дистальные отделы конечностей. Единичные везикулы иногда оказываются на ладонях и подошвах. Сыпь может сопровождаться зудом.
Процесс высыпания происходит не одновременно, а толчкообразно и длится 3-4 дня. Поэтому на коже рядом с недавно сформированными папулами есть свежие прозрачные пузырьки и корочки. Это так называемый ложный полиморфизм, характерный для этой болезни. Россыпь хаотично расположенных друг к другу элементов различных размеров и стадий развития сравнивают с картой звездного неба, на которой чаще всего первые элементы остаются до конца и является «звездами» первой величины.
Каждое последующее высыпания сопровождается новым повышением температуры тела и ухудшением общего состояния. Нарушается сон, снижается аппетит, появляется раздражительность. Нередко одновременно появляются пузырьки на слизистой оболочке полости рта, конъюнктиве, реже — гортани и половых органов. Элементы сыпи на слизових.оболонках быстро с образованием поверхностных эрозий. При этом возможна умеренная болезненность. Эрозии заживают через 3-5 дней.
Температура тела нормализуется преимущественно на 3-5-й день болезни, при тяжелых формах лихорадка длится до 7-10 дней. На 1-3-й неделе корочки отшелушиваются с зудом, на их месте длительное время оказывается легкая пигментация и лишь в редких случаях — рубчики.
Картина крови практически не меняется. Иногда в разгаре болезни наблюдается лейкопения и относительный лимфоцитоз[10].
Различают типичную и атипичные формы болезни. Типовую форму по характеру течения подразделяют на:
Легкий(характеризуется субфебрильной температурой тела, необильное сыпью, отсутствием интоксикации).
Среднетяжелые(температура тела повышается до 39 ° С, интоксикация умеренная, сыпь обильный, в том числе на слизистых оболочках).
Тяжелые(температура тела повышается до 39,5-40 ° С, сыпь очень обильный, значительный по размеру, «застывший» на одной стадии развития, наблюдается нейротоксикоз).
К атипичным формам относятся:
Рудиментарная форма наблюдается преимущественно у детей, получивших в период инкубационного периода иммуноглобулин. Температура тела, как правило, нормальная, сыпь на коже в виде единичных розеол, папул с едва заметными пузырьками. Общее состояние больного не нарушается.
Геморрагическая форма развивается у истощенных, ослабленных детей, страдающих гемобластозы, геморрагический диатез, сепсис или длительное время получали гликокортикостероиды или цитостатики.
На 2-3-й день высыпаний содержимое пузырьков приобретает геморрагический характер. Появляются кровоизлияния в кожу и слизистые оболочки, кровотечения из носа, десен, кишок. Прогноз нередко неблагоприятный.
Буллезная форма характеризуется наличием в стадии высыпаний наряду с типичными везикулами больших (диаметром 1-2 см) вялых пузырьков с мутноватым содержимым. Наблюдается редко, преимущественно у детей до 2 лет. Некоторые из авторов считает ее за усложненную ветряной оспой результате присоединения буллезной стрептодермии.
Милиарная ветряная оспа отличается своеобразным сыпью в виде очень мелких плотных узелков, а в дальнейшем — пузырьков.
Очень редкая гангренозная форма развивается у истощенных, ослабленных лиц, при плохом уходе, что способствует присоединению вторичной инфекции. Характеризуется значительной воспалительной реакцией вокруг отдельных пузырьков, содержание которых становится геморрагическим. Образуются некротические струпья, при отторжении которых обнажаются глубокие язвы. Язвы увеличиваются, гангрена нередко поражает глубокие слои кожи до фасций и мышц. Течение болезни тяжелое, летальность высока.
Генерализованная, или висцеральная, форма встречается редко, наблюдается у новорожденных или детей старшего возраста, которые долго принимали гликокортикостероиды в связи с тяжелыми болезнями. Это самая тяжелая форма, которой присуще специфическое поражение внутренних органов. На секции обнаруживают множественные мелкие очаги некроза во всех внутренних органах, костном мозге.
Возрастные особенности ветряной оспы. У новорожденных и детей первого года жизни течение болезни имеет определенные особенности. С первых дней обнаруживают общеинфекционные симптомы — слабость, субфебрильная температура тела, анорексией, иногда рвота, частый стул, жидкий кал. Обильный сыпь, появляющаяся на 2-5-й день болезни, может приобретать геморрагический характер. Во время высыпаний температура тела высокая, значительный токсикоз, возможны судороги, потеря сознания. Часто наблюдается наслоение вторичной бактериальной инфекции и развитие гнойных очагов воспаления (пиодермия, флегмона, пневмония и другие).
В случае инфицирования женщины в первые месяцы беременности возможен тератогенное влияние вируса. Однако рождение детей с эмбрио-и фетопатиями, связанными с ветряной оспой, наблюдается очень редко. Если женщина заболевает в последние дни беременности, возможна врожденная ветряная оспа. К ней относятся все случаи болезни, возникшие у новорожденного в возрасте до 11 дней[5].
Инкубационный период при этом длится 6-16 дней, а тяжесть болезни определяется сроком инфицирования. При заболевании женщины непосредственно перед родами ветряная оспа у ребенка проявляется на 5-10-й день жизни, имеет тяжелое течение и часто приводит к гибели ребенка вследствие генерализации инфекции и поражения внутренних органов. Если женщина заболевает за 5-10 дней до родов, первые клинические признаки болезни у новорожденного появляются сразу после появления на свет. Течение ветряной оспы в этих случаях легче, поскольку у матери успевают выработаться специфические антитела, которые передаются плоду трансплацентарно.
Ветряная оспа в своем развитии проходит ряд периодов.
Инкубационный период при ветрянке в большинстве случаев продолжается 2—3 недели (максимальная инкубация — 23 дня, минимальная — 11 дней). В это время никаких видимых проявлений не наблюдается, температура нормальная, однако очень редко могут быть лихорадочные состояния.
Продромальный период. Первичные проявления при ветряной оспе обычно незначительные и непродолжительные, поэтому часто не замечаются родителями. Длительность и тяжесть таких симптомов могут сильно варьироваться. Обычно больного беспокоят повышение температуры тела до субфебрильных цифр (до 38 °С), общее недомогание, плохой сон, вялость, понос. Ребенок становится плаксивым, скучным, неохотно участвует в играх. В редких случаях продромальный период протекает с высокой температурой (до 40 °С), рвотой, сильной головной болью, судорогами и болями в конечностях. Не исключено отсутствие продромальных симптомов.
Период высыпания. В большинстве случаев заболевание начинается остро, с повышения температуры тела до 38— 38,5°С и появления характерной сыпи. Высыпания начинаются на лице и волосистой части головы, верхней половине туловища. Редко сыпь появляется на ладонях и подошвах, но вследствие толщины кожи здесь напоминает оспу. В первый день ветряночные элементы (пузырьки) отдельно разбросаны по телу в малом количестве. При ветряной оспе высыпание происходит толчкообразно, с интервалами в 1—2 дня. Поэтому на поверхности кожи и слизистых оболочках можно видеть элементы, находящиеся на разных этапах своего развития,— узелки, пузырьки, корочки. Это так называемый ложный полиморфизм сыпи, характерный для ветряной оспы. Высыпных толчков бывает около 3—4. Температура тела заболевшего ребенка постоянно изменяется, так как каждое новое высыпание сопровождается повышением температуры. Общая продолжительность этого периода колеблется от 2—3 до 7—8 дней[12].
1.2 Осложнения ветряной оспы
Ветряная оспа может оставить после себя следующие последствия:
боль в загрудинной области;
Осложнения могут наблюдаться в половой органах у девочек:
флегмона больших половых губ или промежности;
На начальном периоде болезни возможно возникновение неврологических осложнений.
поражению серого вещества спинного и головного мозга;
Наиболее часто можно встретить воспалительные процессы в оболочках головного мозга.
В первые дни развития ветряной оспы наблюдаются:
гемипарез (неполный паралич).
Не зависимо от тяжести заболевания, может развиваться ветряночный энцефалит.
После того, как температура обретет нормальные показатели, возможно появление общемозговых симптомов:
Наблюдаются мозжечковые нарушения:
расстройства двигательной координации (атаксия);
беспорядочное передвижение глазных яблок (нистагм);
тремор (дрожание конечностей);
снижение мышечного тонуса;
паралич зрительного и лицевого нерва;
воспаление спинного мозга;
расстройство эндокринной системы.
К редким осложнениям относится воспалительные процессы в органах дыхания.
Наиболее тяжелое осложнение — разнесение током крови инфекции по всем системам и органам.
Однако, вынуждены повторится: наиболее часто эти осложнения возникают достаточно быстро, и также быстро исчезают[1].
1.3 Лечение и профилактика ветряной оспы
Лечение проводится преимущественно в домашних условиях. Госпитализации подлежат только дети с осложненным течением болезни, а также больные, которых невозможно изолировать.
Основой лечения является правильная организация режима, направленного на предотвращение вторичной инфекции.
Симптоматическое лечение направлено прежде всего на уменьшение зуда, что достигается применением седативных средств. Чтобы ребенок не расчёсывал пораженные места, ей надевают полотняные перчатки, лонгеты, обрезают ногти. Ежедневная смена одежды, постельного белья, гигиенические ванны с антисептическими средствами (раствор калия перманганата), смазывание везикул 1% спиртовым раствором бриллиантового зеленого или 1-2% раствором калия перманганата уменьшают риск присоединения бактериальной инфекции. Если же она присоединяется, показано применение антибиотиков. Как показывают исследования, ацетилсалициловая кислота у больных ветряной оспой повышает риск возникновения токсической энцефалопатии с жировой дегенерацией внутренних органов (синдрома Рейе). Поэтому желательно использовать другие противовоспалительные средства и анальгетики (анальгин, амидопирин)[3].
Гликокортикостероиды противопоказаны. Лишь при развитии витрянкового энцефалита они являются одним из средств патогенетического лечения и назначаются по жизненным показаниям. Больным тяжелыми формами проводят дезинтоксикационное терапию, возможно назначение интерферона, донорского иммуноглобулина (0,2 мл / кг), особенно больным с сопутствующими гематологическими болезнями.
Профилактика ветряной оспы.
Больные ветряной оспой и опоясывающим герпесом подлежат изоляции до 5-го дня с момента последних высыпаний. После этого помещение проветривается, проводится влажная уборка без дезинфекции. Детей ясельного возраста (до трех лет), которые были в контакте с больными, изолируют с 11-го до 21-го дня от момента контакта.
Пассивная иммунизация показана детям, у которых заболевание вызывает большой риск, например с неопластическими болезнями, иммунодефицитом, гемобластозами, а также для тех, что получают иммунодепрессивное терапию.им нужно вводить 5-8-10 мл донорского иммуноглобулина, который проявляет защитное действие при введении не позднее чем через 72 ч после контакта с больным. Пассивную иммунизацию следует проводить ослабленным детям и младенцам, рожденным от женщин, которые болели ветряной оспой перед родами или вскоре после них.
Прогноз благоприятный. Заболевание, как правило, заканчивается полным выздоровлением. Летальный исход возможен исключительно редко — при злокачественных (генерализованная, геморрагическая, гангренозная) формах болезни и тяжелом витрянковому энцефалите. Риск осложненного течения ветряной оспы повышен у детей, получавших гликокортикостероиды и антиметаболиты[11].
ГЛАВА 2. ПРОФЕССИОНАЛЬНАЯ ДЕЯТЕЛЬНОСТЬ МЕДСЕСТРЫ В ПРЕДУПРЕЖДЕНИИ ВОЗНИКНОВЕНИЯ ВЕТРЯНОЙ ОСПЫ У ДЕТЕЙ
2.1 Роль медицинской сестры в предупреждении возникновения ветряной оспы
Целью медсестры является не допустить заражения детей.
Ее вмешательство сводится к:
к контролю разобщения этого ребенка с другими детьми с 10-го дня контакта (инкубационный период при ветряной оспе от 11-ти до 21-го дня с момента контакта с больным);
ежедневному внимательному осмотру кожи ребенка матерью и (или) медсестрой[7].
Цель медсестры детского сада: не допустить, предупредить вспышку.
Действия медсестры во время карантинных мероприятий в течении двадцати одного дня с момента изоляции больного:
проводить ежедневный осмотр кожи детей, измерять t тела;
замечать изменения в поведении детей (вялость, плохой аппетит и т. д.)
не допускать детей в группу с малейшими признаками заболевания, особенно с сыпями;
воспитывать сознательное отношение родителей к здоровью своего ребенка и других детей.
Специфическая профилактика ветряной оспы не разработана[9].
1. Лечение ветряной оспы в большинстве случаев проводится в амбулаторных условиях (за исключением тяжелых случаев).
2. Необходимо разъяснить родителям больного ребенка, что ему следует обеспечить хороший уход, покой (эмоциональный и физический), в период повышенной температуры тела рекомендуется постельный режим.
3. Комната, где находится больной, должна регулярно проветриваться, необходима постоянная влажная уборка. Показана частая смена нательного и постельного белья.
4. Если имеется светобоязнь (боль в глазах от яркого света), комнату необходимо затемнить.
5. Пища должна быть калорийной, вкусной, разнообразной, теплой, жидкой или полужидкой консистенции. Кормят ребенка маленькими порциями, чаще, чем обычно, и только по желанию. В рацион больного обязательно включают овощи, фрукты и ягоды как продукты с повышенным содержанием витаминов. Рекомендуется обильное теплое питье: молоко, соки, морсы, отвары, минеральные воды, чай.
6. Необходимо тщательно следить за чистотой слизистых оболочек и кожных покровов, стричь ногти, регулярно мыть руки и наблюдать, чтобы ребенок не расчесывал элементы сыпи, не отдирал корочки.
7. Пузырьки и папулы надо регулярно смазывать 1 %-ным спиртовым раствором бриллиантового зеленого или 5 %-ным раствором перманганата калия.
8. При лихорадке назначаются жаропонижающие средства[2, 3].
Анализ изученной литературы свидетельствует, что ветряная оспа- это очень серьезное и грозное заболевание. Грозное потому, что передается воздушно-капельным путем. Помимо пути передачи, ветряная оспа является очень контагиозным заболеванием, восприимчивость к которому составляет почти 100%. А серьезное, так как влечет за собой очень много различных осложнений.
Ветряная оспа является одной из огромного ряда заболеваний, но она самая распространенная среди детей, поэтому особое внимание у детей необходимо уделять профилактике именно ветряной оспы, так как на фоне этого заболевания может развиться ряд других
Ветряная оспа серьезная проблема всех времен.
Ведущим путем передачи является воздушно-капельный, что свидетельствует о высокой восприимчивости..
Велика роль медицинской сестры в в предупреждении возникновения ветряной оспы у детей.
Медицинская сестра должна принимать участие в организации ухода ив предупреждении возникновения ветряной оспы у детей
Проводить санпросвет работу среди населения.
Альбицкий В.Ю., Баранов А.А.. Часто болеющие дети.- М.:2013.
Баранов А. А., Балашов Д. Н., Горелов А. В. Предотвращение ветряной оспы средствами специфической профилактики.-Авиценум.:2014.
Баранов А.А., Альбицкий В.Ю. Социальные проблемы педиатрии. — М.: 2013.
Доскин В.А., Косенкова Т.В. Поликлиническая педиатрия.- Москва.:2012.
Ежова Н.В., Русакова Е.М., Кащеева Г.И., «Педиатрия». Учебник, 8-е издание, дополненное.-Оникс.:2010.
Казанцев А.П., Матковский. В. С. Справочник по инфекционным болезням. — М.: 2014.
Перфильева Г.М.Сестринская помощь в педиатрии.-перевод с английского. Москва.:2011 г.
Покровский В.И. Инфекционные болезни и эпидемиология.-ДИЛЯ.:2013.
Севастьянова Н.Г. Сестринское дело в педиатрии.- ВУНМЦ Росздрава.: 2012.
Титова А.И. Ветряная оспа.-Медицина.:2012.
Цыркунов В.М. Противоэпидемические мероприятия в очагах инфекционных болезней.-СПб.:2014.
Шабалов Н.П. Детские болезни.- СПб.:2015.
Возбудитель ветряной оспы. Размножение вируса и аллергический ответ организма. Лихорадка и другие неспецифические проявления инфекции. Методы специфической профилактики ветряной оспы. Живая аттенуированная вакцина. Региональные программы иммунизации.
презентация [2,6 M], добавлен 28.02.2014
Источник инфекции, механизм и пути передачи ветряной оспы. Репликация и накопление вируса с последующей вирусемией. Образование инфильтратов вокруг сосудов серого и белого вещества мозга. Классификация ветряной оспы. Тяжелые формы и осложнения болезни.
презентация [296,3 K], добавлен 18.03.2016
Ветряная оспа, ветрянка — острое инфекционное заболевание, характеризующееся лихорадочным состоянием и папуловезикулезной сыпью. Таксономия вируса ветряной оспы. Резервуары инфекции, пути передачи. Роль вируса в городских экосистемах. Протекание болезни.
курсовая работа [210,4 K], добавлен 22.08.2011
Исследование истории заболевания, вариоляции и вакцинации. Характеристика этиологии, клинической картины и патогенеза, особенностей возбудителя оспы. Изучение осложнений после болезни, диагностики, профилактики и основных методов лечения ветряной оспы.
реферат [30,0 K], добавлен 17.10.2011
Основные проявления кори, краснухи, ветряной оспы и скарлатины. Источники инфекции и пути передачи краснухи. Возбудители скарлатины, инкубационный период. Эпидемический паротит (свинка), мутации вируса, передающегося половым путём. Профилактика болезней.
презентация [292,2 K], добавлен 22.06.2013
Возбудители ветряной оспы, краснухи, дизентерии, гриппа и полиомиелита у детей. Источники инфекции и возможности заражения. Периоды заболевания и их клиническая картина. Туберкулез и его предупреждение у детей. Хроническая туберкулезная интоксикация.
контрольная работа [68,7 K], добавлен 27.11.2009
Деятельность Нила Федоровича Филатова — одного из основоположников педиатрии. Определение самостоятельности заболевания ветряной оспы. Описание скарлатинозной краснухи и инфекционного мононуклеоза, ранних признаков кори и поражения сердца при скарлатине.
реферат [1,4 M], добавлен 05.04.2015
Структура и репликация вируса герпеса, поражение слизистых оболочек, нервной системы, внутренних органов. Генерализованная герпетическая инфекция. Этиология, патогенез, клиническая картина, симптомы и лечение ветряной оспы и инфекционного мононуклеоза.
презентация [6,9 M], добавлен 25.12.2016
Симптоматика, особенности клиники наиболее известных детских инфекционных болезней: скарлатины, кори, коклюша, ветряной оспы, краснухи и эпидемического паротита. Роль прививок в их профилактике. Острая респираторная вирусная и аденовирусная инфекции.
реферат [46,3 K], добавлен 10.12.2010
Гигиенические требования к трудовой деятельности детей. Воспитание правильной осанки. Предупреждение плоскостопия, профилактические мероприятия в условиях дошкольного учреждения и дома. Диагностика, симптоматика и методы лечения кори и ветряной оспы.
контрольная работа [24,4 K], добавлен 26.02.2010
источник
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи.
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
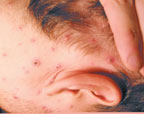 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
Учитывая острое начало болезни, наличие лихорадки, симптомов интоксикации, а также полиморфной сыпи на волосистой части головы, лице, туловище, конечностях и слизистой ротоглотки(рис. 2), пациенту можно поставить предварительный диагноз «ветряная оспа».
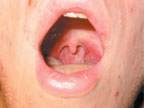 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
Элементы ветряной оспы проходят следующие стадии развития: пятна, папулы, везикулы, корочки. Вначале появляется красное пятнышко размером от булавочной головки до чечевичного зерна круглой или овальной формы. В течение нескольких часов пятна приобретают характер папул с четко очерченным контуром. Через несколько часов либо на следующий день в центре элементов образуется пузырек-везикула с ровными краями и прозрачным серозным содержимым. В случае нагноения везикул образуются пустулы, при этом отмечается глубокое поражение кожи, что может приводить к образованию небольших западений в центре пустул, которые оставляют рубцы. Нередко отмечаются высыпания на конъюнктивах глаз, слизистой оболочке рта (твердом небе, слизистой оболочке щек, деснах, язычке, задней стенке глотки), иногда гортани и половых органах. Ветряночные пузырьки напоминают афты, однако везикулы быстро повреждаются, образуя небольшие поверхностные язвочки (эрозии). Для ветряной оспы характерны многократные высыпания, появляющиеся в несколько приемов, последовательно, в течение 2–5 дней. Такое волнообразное высыпание приводит к тому, что на одном и том же ограниченном участке кожи отмечаются элементы ветряной оспы, находящиеся на различных этапах развития, что придает ветряной оспе полиморфный характер. Помимо специфического высыпания в некоторых случаях в продромальном периоде ветряной оспы отмечается появление на коже продромальной сыпи, английское ее название «rash» («реш»), которая предшествует ветряночному высыпанию. Продромальная сыпь обычно появляется на груди, изредка на верхних конечностях, реже — на лице. Она не обильна, эфимерна, бывает скарлатиноподобной, кореподобной, реже носит геморрагический или эритематозный характер.
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
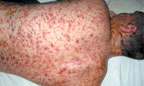 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. — Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. — СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. — М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. — Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. — Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. — М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. — Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет
источник
КАЗАНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
Федерального агентства по здравоохранению и социальному развитию
Зав. кафедрой – профессор Закиров И.Г.
Тема: Ретроспективный анализ заболеваемости ветряной оспой
в Вахитовском районе г.Казани за 2002г- 2011гг.
Описательная эпидемиология. 3
Эпидемиология ветряной оспы. 4
Результаты и обсуждения. 7
Санитарно-гигиеническая характеристика Вахитовского района г.Казани за 2011г. 7
Изучение распределения годовых показателей заболеваемости. 9
Изучение колебаний годовых показателей заболеваемости. 9
Прогноз заболеваемости на следующий год. 10
Изучение распределений месячных показателей заболеваемости. 10
Изучение внутригодового (помесячного) распределения показателей. 10
Изучение распределения годовых уровней фоновой и сезонной заболеваемости в многолетней динамике. 13
Прогноз фоновой и сезонной заболеваемости и заболеваемости на следующий год. 13
Изучение распределений показателей заболеваемости групп населения, выделенных по индивидуальным признакам. 16
Изучение колебаний групповых показателей. 16
Прогноз заболеваемости на следующий год каждой группы населения. 19
Распределение групп населения по частоте заболеваемости и по удельному весу заболевших. 20
Описательная эпидемиология
Описательное исследование заболеваемости какой-либо болезнью должно ежегодно проводиться ЦГСЭН по данным заболеваемости населения, как правило, за последние 8-12 лет. Его чаще называют «ретроспективным анализом», хотя последний должен включать кроме описательной части и аналитический этап изучения заболеваемости.
Целью описательного анализа является выявление особенностей динамики и структуры величин заболеваемости населения с учетом времени, места возникновения заболевания и индивидуальных характеристик заболевших (три разновидности группировочных признаков). При этом описать заболеваемость населения какой-либо болезнью означает не просто, как часто отмечают в руководствах по эпидемиологии, ответить на вопросы: «Когда болеют?», «Где болеют?», «Кто болеет?». Описание обязано представить сравнительную характеристику заболеваемости, т.е. определить не просто «когда болеют», а «когда болеют чаще, а когда реже», «какие группы населения болеют чаще, а какие реже», «на какой территории (в каком месте) болеют чаще, а на какой реже».
Указанные группировочные признаки используются в процессе сводки и группировки данных для создания различных распределений величин заболеваемости. Именно изучение разнообразных распределений позволяет выявлять существующие в данном месте и в данное время особенности динамики и структуры показателей заболеваемости всего населения и отдельных его групп. При этом необходимо описать как устойчивые (закономерные, типичные) особенности динамики и структуры, так и необычные (нетипичные) характеристики заболеваемости.
В советской и российской эпидемиологической литературе словосочетание «различные особенности динамики и структуры заболеваемости» обычно по аналогии с симптомами (проявлениями) болезни обозначают термином «проявления заболеваемости».
Особенности проявлений динамики заболеваемости — это особенности изменений (особенности движения) величин (чаще всего показателей) заболеваемости.
Любые (годовые, месячные, недельные, дневные) показатели заболеваемости всего населения или отдельных его групп изменяются во времени, причем степень выраженности и характер таких изменений существенно варьирует, создавая многообразие проявлений заболеваемости. Именно выявлению наличия (отсутствия) соответствующих проявлений и их оценке посвящено изучение динамики заболеваемости.
Особенности структуры заболеваемости — это особенности строения, внутреннее устройство какой-либо величины заболеваемости, принимаемой за целое (общее). Так, изучение структуры заболеваемости всего населения позволяет, например, распределить различные группы населения по риску заболеть какой-либо болезнью, оценить вклад каждой выделенной группы населения в общий показатель заболеваемости всего населения. В то же время можно изучить структуру заболеваемости отдельной возрастной группы, составив, например, распределение заболевших, относящихся к этой группе, по выраженности клинической картины болезни.
Основой описательного исследования является диагностическая техника, которая представляет совокупность необходимых статистических методов. По образному выражению академика В. Д. Белякова, диагностическая техника — это пропедевтика эпидемиологии. Владение диагностической техникой необходимо не только для самостоятельного описания заболеваемости, но и для анализа эпидемиологических публикаций, поскольку встречаются работы, где выводы не соответствуют представленному табличному и графическому материалу.
Умение проводить описание заболеваемости можно с успехом использовать и при изучении любых, а не только эпидемиологических данных.
Описательное исследование может быть самостоятельным, законченным исследованием, вместе с тем уже в ходе описательного исследования появляются гипотезы, объясняющие выявленные проявления заболеваемости. Полученные новые описательные эпидемиологические данные побуждают тех же или других исследователей к проведению аналитических исследований для того, чтобы в конечном итоге выяснить причины возникновения и распространения изучаемой болезни. Поэтому описательное исследование является чаще всего первой частью полноценного эпидемиологического исследования, обязательно включающего и аналитический раздел.
Эпидемиология ветрянки
Резервуар и источник инфекции — больной человек, представляющий опасность в последние 10 дней инкубационного периода и первые 5-7 сут с момента появления сыпи.
Механизм передачи — аэрозольный, путь передачи — воздушно-капельный. Больной выделяет огромное количество вирионов при кашле, разговоре и чихании. Возбудитель может переноситься с током воздуха на большие расстояния (в соседние комнаты, квартиры, с одного этажа на другой и т.д.). Однако из-за малой устойчивости вируса во внешней среде передача возбудителя через различные предметы и вещи, а также через третьих лиц маловероятна. Возможна трансплацентарная передача вируса от беременной плоду.
Естественная восприимчивость к ветряной оспелюдей высокая. Ветрянкаоставляет стойкий пожизненный иммунитет. Устойчивость новорождённых обусловливают антитела, полученные от матери; они циркулируют несколько месяцев.
Основные эпидемиологические признаки. Заболевание распространено повсеместно, заболеваемость высокая.
Особенности эпидемического процесса при ветряной оспеопределяют два главных фактора: воздушно-капельный механизм передачи инфекции и всеобщая восприимчивость населения. Наиболее часто заболевание отмечают среди детей, посещающих детские дошкольные учреждения и первые классы школ. К 15 годам около 70-90% населения успевают переболеть. Заболеваемость среди городского населения почти в 2 раза превышает таковую среди сельских жителей. Для инфекции характерна выраженная осенне-зимняя сезонность. Заболеваемость в период сезонных подъёмов составляет приблизительно 70-80% общего числа больных. Характерная черта эпидемического процесса ветряной оспы — отсутствие выраженных периодических подъёмов и спадов заболеваемости, что может быть объяснено почти абсолютной «переболеваемостью» всех восприимчивых к этой инфекции детей и отсутствием возможности накопления значительного количества неиммунных лиц.
Симптомы и течение. Инкубационный период продолжается от 10 до 21 дня (чаще 14-17 дней). Начальный (продромальный) период короткий и не имеет выраженной клинической симптоматики, продолжается чаще всего около суток (реже два дня). Проявляется в виде умеренно выраженной слабости, недомогания, ухудшения аппетита, субфебрильной температуры. Обычно эти признаки остаются незамеченными и кажется, что болезнь сразу начинается с появления сыпи.
Период высыпания является наиболее характерным проявлением ветряной оспы. Первые элементы сыпи могут появиться на любом участке кожи: животе, бедрах, плечах, груди, а также на лице и голове. В отличие от натуральной оспы, лицо поражается позже туловища и конечностей и сыпь здесь менее выражена.
Элементы сыпи появляются у больных ветряной оспой как бы отдельными толчками с интервалом в 24-48 ч. Новые элементы появляются между старыми и общее число их увеличивается. Толчкообразность высыпания объясняет и полиморфизм экзантемы. Отдельные элементы проделывают следующую динамику развития. Вначале появляется пятно округлой или овальной формы диаметром от 5 до 10 мм, затем чаще в центре пятна появляется папула, которая превращается в везикулу, заполненную прозрачным содержимым. Образовавшиеся пузырьки имеют различную форму (округлую, куполообразные, продолговатые). Размеры пузырьков от булавочной головки до 8-10 мм в диаметре. Пузырьки довольно мягки на ощупь. В течение последующих 1-2 сут везикула переходит в стадию подсыхания. Иногда содержимое везикулы подсыхает и образуется поверхностная корочка, которая быстро отпадает. В других случаях содержимое пузырька мутнеет; образуется пустула, формируется и понемногу сморщивается светло-коричневая корочка, которая к 6-8-му дню отпадает, не оставляя после себя рубцов. Но иногда остаются небольшие рубцы, которые чаще исчезают, лишь в некоторых случаях остаются стойкие рубцы, заметные в течение нескольких лет. Элементы сыпи не всегда проделывают весь цикл развития. Иногда на стадии пятна начинается обратное развитие, иногда успевает образоваться папула, но без образования везикулы элементы сыпи исчезают. Такое развитие отмечается обычно при последнем толчке высыпания (чаще бывает 3-4 таких толчка), интервал между первым и последним высыпанием обычно равняется 8 дням. Общее количество элементов сыпи у отдельных больных существенно различается, чаще колеблется от 20 до 70 элементов. Некоторые авторы отмечают как минимум 10 элементов и как максимум 800 элементов сыпи.
Конечно, бывают случаи, когда на всем протяжении болезни появляется лишь один элемент или даже абортивные формы без сыпи, но такие заболевания остаются нераспознанными. Время, которое проходит от появления первых элементов сыпи и до отпадения корочек, обычно равно 2-3 нед.
Характерным проявлением ветряной оспы является развитие элементов сыпи не только на коже, но и на слизистых оболочках (энантема). Она появляется в те же сроки, что и экзантема, но наблюдается лишь у части больных (у 20-30%). Энантема располагается на твердом небе, на слизистых оболочках щек, деснах, языке, на задней стенке глотки, а у девочек даже на слизистых оболочках половых органов. Ветряночные пузырьки напоминают герпес или афты, однако пузырьки быстро повреждаются и образуются небольшие поверхностные язвочки (эрозии).
Проявления общей интоксикации в периоде высыпания выражены слабо. Возможно небольшое повышение температуры (иногда кратковременные повышения температуры тела совпадают с появлением новых высыпаний). Болезнь может протекать и при нормальной температуре, а при более тяжелых, редко встречающихся, формах температура может быть в пределах до 39°С и выше. Температура держится чаще 3-6 дней.
Осложнения. Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые. Чаще отмечаются различные осложнения со стороны кожи (нагноения, абсцессы, геморрагические и даже гангренозные формы болезни). В результате наслоения вторичной инфекции может развиться сепсис. Тяжело протекает и не поддается антибиотикотерапии так называемая ветряночная (вирусная) пневмония. К другим осложнениям относится энцефалит, миокардит, кератит, нефрит, артрит, гепатит, но наблюдаются они редко.
Врожденная ветряная оспа развивается при заболевании беременной женщины за 4-5 дней до родов. При этом вероятность заболевания детей равняется 17% и вероятность гибели детей — 31% от числа заболевших. Нередко врожденная ветряная оспа протекает тяжело, сопровождается развитием обширной бронхопневмонии, поносом, перфорацией тонкой кишки, а также поражением внутренних органов. Заболевание развивается чаще в период с 6-го по 11-й день после рождения. Может иногда протекать и в форме средней тяжести.
Диагноз и дифференциальный диагноз.Распознавание ветряной оспы в настоящее время существенно облегчается тем, что отпала необходимость дифференцировать заболевание с натуральной оспой, уже давно ликвидированной. Дифференцировать необходимо от везикулезного риккетсиоза, который встречается редко и лишь в определенных районах. Характерно появление первичного аффекта в месте ворот инфекции, генерализованной лимфаденопатии, что не характерно для ветряной оспы. С герпетической сыпью и высыпаниями при опоясывающем лишае дифференцирование также не представляет трудностей по характеру сыпи (группа тесно расположенных мелких пузырьков на общем воспалительном основании). Иногда сходные элементы появляются в результате укусов блох и других насекомых, но в этих случаях нет общих проявлений, сыпь однотипная, кроме сыпи на коже при ветряной оспе появляется и энантема. К специфическим лабораторным методам прибегать обычно нет необходимости. Из специфических методов наиболее надежным подтверждением диагноза является выделение вируса в культуре тканей, а также по 4-кратному нарастанию титра специфических антител.
Лечение. На период высыпания назначается постельный режим. Во избежание вторичного инфицирования необходимо строго соблюдать гигиенический режим и смазывать пузырьки спиртовым раствором анилиновых красок (1—2% раствором метиленового синего, бриллиантового зеленого и др.). Рекомендуются общие гигиенические ванны в слабом растворе перманганата калия, полоскание полости рта. При тяжелых формах вводятся 7-глобулин (2—4 дозы), витамины, проводится симптоматическая терапия.
Профилактика.Методом специфической профилактики является вакцинация.
Вакцина была разработана Митиаки Такахаси в 1974 году в Японии в лабораториях Фонда Бикен. Полученный вакцинный штамм был назван Ока (в честь мальчика, из везикул ветряночной сыпи которого был выделен вирус). Первая вакцина получила название «Окавакс». Впоследствии японские разработчики передали штамм Ока фармацевтическим компаниям Merck & Co и GlaxoSmithKline, которые модифицировали штамм и разработали ещё две вакцины: «Варивакс» и «Варилрикс».В США вакцинация против ветряной оспы с использованием вакцины «Варивакс» проводится с 1995 г., вакцина включена в схему национального прививочного календаря. На территории Российской Федерации первой была зарегистрирована вакцина для профилактики ветряной оспы — «Варилрикс» (GlaxoSmithKline Biologicals S.A.) в 2008 г., а с 2009 г. вакцинация стала широко применяться в рамках региональных программ иммунизации. В ряде стран Европы (напр., в Великобритании), вакцинация рекомендуется только лицам, находящимся в группе риска. В 2010 году в России зарегистрирована оригинальная японская вакцина «Окавакс».
Вакцина против ветряной оспы включена в национальный прививочный календарь Австралии, Австрии, рекомендации постоянного комитета по вакцинации Германии, прививочные календари большинства канадских провинций. В Великобритании нежелание вводить прививку против ветряной оспы в национальный календарь мотивируется опасениями, что это может повысить риск заболевания опоясывающим герпесом среди пожилых людей, для которых контакт с больными детьми является бустером иммунитета.
Вакцина формирует стойкий иммунитет на долгие годы. В исследовании, проводившимся в Японии, было доказано, что через 20 лет после вакцинации вакциной «Окавакс» провакцинированные имели практически стопроцентный иммунитет и ни у одного заболевание не развилось.
Прививка производится по следующей схеме:
· вакцина «Окавакс»: все лица старше 12 месяцев — 1 доза (0,5 мл) однократно
· вакцина «Варилрикс»: все лица старше 12 месяцев 1 доза (0,5 мл) двукратно с интервалом введения 6-10 недель;
· экстренная профилактика (любой из вакцин): 1 доза (0,5 мл) в течение первых 96 часов после контакта (предпочтительно в течение первых 72 часов).
В случае заболевания человек обычно изолируется на дому. Изоляция прекращается через 5 дней после последнего высыпания. Для детей, посещающих организованные детские коллективы, существует предусмотренный инструкцией порядок допуска в детские учреждения. Дезинфекция ввиду нестойкости вируса не проводится, достаточно частого проветривания и влажной уборки помещения.
Цель исследования
Целью описательного анализа является выявление особенностей динамики и структуры величин заболеваемости населения с учетом времени, места возникновения заболевания и индивидуальных характеристик заболевших населения г.Казани Вахитовского района 2002-2011гг.
Материал и методы.
Количество заболевших ветряной оспой в Вахитовском р-не г.Казани за 2002-2011гг. и демографические показатели (численность населения) были проанализированы с помощью метода разработанного И.П.Палтышевым и соавт. [ 4]
Результаты и обсуждения.
Изучение тенденции.
Тренд заболеваемости совокупного населения.
| наклон | пред2002 | m2002 | пред2011 | m2011 | t |
| 7,35436 | 384,096 | 20,13252 | 450,2852 | 21,12767 | 2,268009 |
за 2002-2011годы наблюдается скорость тенденции совокупного населения 7,354 на 100 тыс.нас. т.к. Критерий Стьюдента больше своего значения(1,96), следовательно, за 10 лет произошло статистически достоверное изменение заболеваемости.
Прогноз тренда
т.к. фактическая заболеваемость 2011г. не укладывается в доверительный интервал теоретической заболеваемости этого года, то в будущем выявленная тенденция измениться.
1. за 2002-2011годы наблюдается скорость тенденции совокупного населения 7,354 на 100 тыс.нас. т.к. Критерий Стьюдента больше своего значения(1,96), следовательно, за 10 лет произошло статистически достоверное изменение заболеваемости. Колебания многолетней цикличности составляет 3 года. В прогнозируемом 2013 году заболеваемость ветряной оспой будет 464,9 доверительный интервал от 422,054 до 507,9339 о /оооо т.к. фактическая заболеваемость 2011г. не укладывается в доверительный интервал теоретической заболеваемости этого года, то в будущем выявленная тенденция измениться.
2. Начало сезонного подъема заболеваемости было в январе на протяжении 10 лет. Окончание сезонного подъема приходилось на декабрь (7 лет),ноябрь (3года).Продолжительность сезонного подъема было в 9 месяце(4 года), 8 месяце(4 года), 7 месяце(1 год), 6 месяце(1год).Максимальная заболеваемость была отмечена в январе ( 5 лет),феврале (3 года), апреле (1 год), ноябре (1 год). Внесезонные превышения заболеваемости верхнего предела фоновой заболеваемости отмечались 2005, 2007, 2008гг.в июле, августе, сентябре. Среди форм годовой динамики наибольшее влияние на итоговые показатели оказала- сезонная заболеваемость, на втором месте- фоновая заболеваемость, наименьшее влияние-вспышечная заболеваемость. Тренд снижения фоновой заболеваемости составляет – 4,3 .т.к. Критерий Стьюдента меньше своего значения (1,96), следовательно, за 10 лет произошло статистически достоверное изменение заболеваемости.
Скорость тенденций вспышечной заболеваемости равна 0,715 .Поскольку Критерий Стьюдента , то за 10 лет произошло статистическое достоверное изменение вспышечной заболеваемости.
Тренд снижения сезонной заболеваемости составляет 10,996 . т.к. Критерий Стьюдента больше, следовательно, за 10 лет произошло статистическое достоверное изменение заболеваемости.
3. Скорость тенденции в группе детей до 1 года 15,71. т.к. критерий Стьюдента больше, чем 1,96, следовательно, за 10 лет произошло статистически достоверное изменение заболеваемости. Колебания многолетней цикличности составляет 2 года. Скорость тенденции в группе детей 1-2 лет -54,79. т.к. критерий Стьюдента меньше, чем 1,96 то, следовательно, за 10 лет не произошло статистически достоверное изменение заболеваемости. Колебания многолетней цикличности составляет 2 года. Скорость тенденции в группе детей ДДУ от 3 до 6 лет -84,92. т.к. критерий Стьюдента меньше, чем 1,96 ,то следовательно, за 10 лет не произошло статистически достоверное изменение заболеваемости. Колебания многолетней цикличности составляет 2-3 года. Скорость тенденции в группе детей от 3 до 6 н/о -245,67. т.к. критерий Стьюдента меньше, чем 1,96 ,то следовательно, за 10 лет не произошло статистически достоверное изменение заболеваемости. Колебания многолетней цикличности составляет 3-4 года. Скорость тенденции в группе детей от 7 до 14 -626,17. т.к. критерий Стьюдента меньше, чем 1,96 ,то следовательно, за 10 лет не произошло статистически достоверное изменение заболеваемости. Скорость тенденции в группе лиц от 15 и старше 2,554. т.к. критерий Стьюдента больше, чем 1,96 ,то следовательно, за 10 лет произошло статистически достоверное изменение заболеваемости.
В начале изучаемого периода группой риска заболевания ветряной оспой были дети ДДУ от 3 до 6 лет, на втором мете дети от 1 до 2 лет, на третьем месте дети от 15 и старше. Через 10 лет произошли изменения в группах риска: на первом мете- дети ДДУ от 3 до 6 лет, на втором месте- дети от 3 до 6 лет н/о, на третьем месте- дети от 1 до 2лет. Изменения в группах риска вследствие разной скорости снижения заболеваемости: наибольшими темпами заболеваемость снижалась в группе детей от 15 и старше и наименьшими в группе риска дети от 1 года. В прогнозируемом 2013году группой риска на 1-м месте будут -дети ДДУ от 3 до 6 лет, на 2-м месте дети от 3 до 6 лет н/о, на 3-м месте дети от 1 до 2 лет.
Рекомендации.
1.Поскольку за последние 10 лет наблюдается рост заболеваемости совокупного населения со скоростью 7,354 на 100 тыс.нас., следовательно, необходимо скорректировать план профилактических мероприятий с тем, чтобы снизить активность социальных факторов, вызывающих это явление.
2.Поскольку среди форм годовой динамики преобладала сезонная заболеваемость, то профилактические мероприятия следует активизировать за месяц и в период сезонного подъема заболеваемости, т.е.с декабря по июнь.
3.Так как в 2013 году группой риска заболевания ветряной оспой будет группа детей ДДУ от 3 до 6 лет, то в плане профилактических мероприятий целесообразно активизировать мероприятия по раннему выявлению, изоляции, диспансерному наблюдению в этой группе населения.
Список литературы.
1. Зуева Л.П. Эпидемиология: Учебник.-СПб: ООО «Издательство ФОЛИАНТ», 2005.
2. Черкасский Б.Л. Общая эпидемиология.
3. Черкасский Б.Л. Частная эпидемиология.2002г
4. Основы описательной эпидемиологии / Палтышев И.П., Шафеев М.Ш., Хакимов Н.М., и др. — Казань: КГМУ, 2007. — 110 с.
КАЗАНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
Федерального агентства по здравоохранению и социальному развитию
Зав. кафедрой – профессор Закиров И.Г.
Тема: Ретроспективный анализ заболеваемости ветряной оспой
в Вахитовском районе г.Казани за 2002г- 2011гг.
Описательная эпидемиология. 3
Эпидемиология ветряной оспы. 4
Результаты и обсуждения. 7
Санитарно-гигиеническая характеристика Вахитовского района г.Казани за 2011г. 7
Изучение распределения годовых показателей заболеваемости. 9
Изучение колебаний годовых показателей заболеваемости. 9
Прогноз заболеваемости на следующий год. 10
Изучение распределений месячных показателей заболеваемости. 10
Изучение внутригодового (помесячного) распределения показателей. 10
Изучение распределения годовых уровней фоновой и сезонной заболеваемости в многолетней динамике. 13
Прогноз фоновой и сезонной заболеваемости и заболеваемости на следующий год. 13
Изучение распределений показателей заболеваемости групп населения, выделенных по индивидуальным признакам. 16
Изучение колебаний групповых показателей. 16
Прогноз заболеваемости на следующий год каждой группы населения. 19
Распределение групп населения по частоте заболеваемости и по удельному весу заболевших. 20
Описательная эпидемиология
Описательное исследование заболеваемости какой-либо болезнью должно ежегодно проводиться ЦГСЭН по данным заболеваемости населения, как правило, за последние 8-12 лет. Его чаще называют «ретроспективным анализом», хотя последний должен включать кроме описательной части и аналитический этап изучения заболеваемости.
Целью описательного анализа является выявление особенностей динамики и структуры величин заболеваемости населения с учетом времени, места возникновения заболевания и индивидуальных характеристик заболевших (три разновидности группировочных признаков). При этом описать заболеваемость населения какой-либо болезнью означает не просто, как часто отмечают в руководствах по эпидемиологии, ответить на вопросы: «Когда болеют?», «Где болеют?», «Кто болеет?». Описание обязано представить сравнительную характеристику заболеваемости, т.е. определить не просто «когда болеют», а «когда болеют чаще, а когда реже», «какие группы населения болеют чаще, а какие реже», «на какой территории (в каком месте) болеют чаще, а на какой реже».
Указанные группировочные признаки используются в процессе сводки и группировки данных для создания различных распределений величин заболеваемости. Именно изучение разнообразных распределений позволяет выявлять существующие в данном месте и в данное время особенности динамики и структуры показателей заболеваемости всего населения и отдельных его групп. При этом необходимо описать как устойчивые (закономерные, типичные) особенности динамики и структуры, так и необычные (нетипичные) характеристики заболеваемости.
В советской и российской эпидемиологической литературе словосочетание «различные особенности динамики и структуры заболеваемости» обычно по аналогии с симптомами (проявлениями) болезни обозначают термином «проявления заболеваемости».
Особенности проявлений динамики заболеваемости — это особенности изменений (особенности движения) величин (чаще всего показателей) заболеваемости.
Любые (годовые, месячные, недельные, дневные) показатели заболеваемости всего населения или отдельных его групп изменяются во времени, причем степень выраженности и характер таких изменений существенно варьирует, создавая многообразие проявлений заболеваемости. Именно выявлению наличия (отсутствия) соответствующих проявлений и их оценке посвящено изучение динамики заболеваемости.
Особенности структуры заболеваемости — это особенности строения, внутреннее устройство какой-либо величины заболеваемости, принимаемой за целое (общее). Так, изучение структуры заболеваемости всего населения позволяет, например, распределить различные группы населения по риску заболеть какой-либо болезнью, оценить вклад каждой выделенной группы населения в общий показатель заболеваемости всего населения. В то же время можно изучить структуру заболеваемости отдельной возрастной группы, составив, например, распределение заболевших, относящихся к этой группе, по выраженности клинической картины болезни.
Основой описательного исследования является диагностическая техника, которая представляет совокупность необходимых статистических методов. По образному выражению академика В. Д. Белякова, диагностическая техника — это пропедевтика эпидемиологии. Владение диагностической техникой необходимо не только для самостоятельного описания заболеваемости, но и для анализа эпидемиологических публикаций, поскольку встречаются работы, где выводы не соответствуют представленному табличному и графическому материалу.
Умение проводить описание заболеваемости можно с успехом использовать и при изучении любых, а не только эпидемиологических данных.
Описательное исследование может быть самостоятельным, законченным исследованием, вместе с тем уже в ходе описательного исследования появляются гипотезы, объясняющие выявленные проявления заболеваемости. Полученные новые описательные эпидемиологические данные побуждают тех же или других исследователей к проведению аналитических исследований для того, чтобы в конечном итоге выяснить причины возникновения и распространения изучаемой болезни. Поэтому описательное исследование является чаще всего первой частью полноценного эпидемиологического исследования, обязательно включающего и аналитический раздел.
Эпидемиология ветряной оспы.
Ветряная оспа — острая инфекционная болезнь. Проявляется папуловезикулезной сыпью на коже и повышенной температурой.
Этиология, патогенез. Возбудитель — вирус, содержит ДНК, неустойчив во внешней среде, не патогенен для животных. Источник инфекции — больной ветряной оспой, начиная с последних дней инкубационного периода и в течение 3—4 дней высыпания, а также больной опоясывающим герпесом. Заражение происходит воздушно-капельным путем. Вирус с потоком воздуха распространяется на относительно большие расстояния — в соседние комнаты, коридоры, верхние этажи. Восприимчивость высокая. Чаще болеют дети от 5 до 10 лет. После заболевания остается прочный пожизненный иммунитет. Периодические подъемы заболеваемости наблюдаются через 4—5 лет.
Вирус проникает в организм через слизистые оболочки верхних дыхательных путей, разносится гематогенным путем, фиксируется преимущественно в эпителии кожи и слизистых, вызывая изменения в виде везикулезной сыпи. При генерализованной инфекции в печени, селезенке, легких, поджелудочной железе выявляются мелкие очажки некрозов с кровоизлияниями по периферии.
Эпидемиология ветрянки
Резервуар и источник инфекции — больной человек, представляющий опасность в последние 10 дней инкубационного периода и первые 5-7 сут с момента появления сыпи.
Механизм передачи — аэрозольный, путь передачи — воздушно-капельный. Больной выделяет огромное количество вирионов при кашле, разговоре и чихании. Возбудитель может переноситься с током воздуха на большие расстояния (в соседние комнаты, квартиры, с одного этажа на другой и т.д.). Однако из-за малой устойчивости вируса во внешней среде передача возбудителя через различные предметы и вещи, а также через третьих лиц маловероятна. Возможна трансплацентарная передача вируса от беременной плоду.
Естественная восприимчивость к ветряной оспелюдей высокая. Ветрянкаоставляет стойкий пожизненный иммунитет. Устойчивость новорождённых обусловливают антитела, полученные от матери; они циркулируют несколько месяцев.
Основные эпидемиологические признаки. Заболевание распространено повсеместно, заболеваемость высокая.
Особенности эпидемического процесса при ветряной оспеопределяют два главных фактора: воздушно-капельный механизм передачи инфекции и всеобщая восприимчивость населения. Наиболее часто заболевание отмечают среди детей, посещающих детские дошкольные учреждения и первые классы школ. К 15 годам около 70-90% населения успевают переболеть. Заболеваемость среди городского населения почти в 2 раза превышает таковую среди сельских жителей. Для инфекции характерна выраженная осенне-зимняя сезонность. Заболеваемость в период сезонных подъёмов составляет приблизительно 70-80% общего числа больных. Характерная черта эпидемического процесса ветряной оспы — отсутствие выраженных периодических подъёмов и спадов заболеваемости, что может быть объяснено почти абсолютной «переболеваемостью» всех восприимчивых к этой инфекции детей и отсутствием возможности накопления значительного количества неиммунных лиц.
Симптомы и течение. Инкубационный период продолжается от 10 до 21 дня (чаще 14-17 дней). Начальный (продромальный) период короткий и не имеет выраженной клинической симптоматики, продолжается чаще всего около суток (реже два дня). Проявляется в виде умеренно выраженной слабости, недомогания, ухудшения аппетита, субфебрильной температуры. Обычно эти признаки остаются незамеченными и кажется, что болезнь сразу начинается с появления сыпи.
Период высыпания является наиболее характерным проявлением ветряной оспы. Первые элементы сыпи могут появиться на любом участке кожи: животе, бедрах, плечах, груди, а также на лице и голове. В отличие от натуральной оспы, лицо поражается позже туловища и конечностей и сыпь здесь менее выражена.
Элементы сыпи появляются у больных ветряной оспой как бы отдельными толчками с интервалом в 24-48 ч. Новые элементы появляются между старыми и общее число их увеличивается. Толчкообразность высыпания объясняет и полиморфизм экзантемы. Отдельные элементы проделывают следующую динамику развития. Вначале появляется пятно округлой или овальной формы диаметром от 5 до 10 мм, затем чаще в центре пятна появляется папула, которая превращается в везикулу, заполненную прозрачным содержимым. Образовавшиеся пузырьки имеют различную форму (округлую, куполообразные, продолговатые). Размеры пузырьков от булавочной головки до 8-10 мм в диаметре. Пузырьки довольно мягки на ощупь. В течение последующих 1-2 сут везикула переходит в стадию подсыхания. Иногда содержимое везикулы подсыхает и образуется поверхностная корочка, которая быстро отпадает. В других случаях содержимое пузырька мутнеет; образуется пустула, формируется и понемногу сморщивается светло-коричневая корочка, которая к 6-8-му дню отпадает, не оставляя после себя рубцов. Но иногда остаются небольшие рубцы, которые чаще исчезают, лишь в некоторых случаях остаются стойкие рубцы, заметные в течение нескольких лет. Элементы сыпи не всегда проделывают весь цикл развития. Иногда на стадии пятна начинается обратное развитие, иногда успевает образоваться папула, но без образования везикулы элементы сыпи исчезают. Такое развитие отмечается обычно при последнем толчке высыпания (чаще бывает 3-4 таких толчка), интервал между первым и последним высыпанием обычно равняется 8 дням. Общее количество элементов сыпи у отдельных больных существенно различается, чаще колеблется от 20 до 70 элементов. Некоторые авторы отмечают как минимум 10 элементов и как максимум 800 элементов сыпи.
Конечно, бывают случаи, когда на всем протяжении болезни появляется лишь один элемент или даже абортивные формы без сыпи, но такие заболевания остаются нераспознанными. Время, которое проходит от появления первых элементов сыпи и до отпадения корочек, обычно равно 2-3 нед.
Последнее изменение этой страницы: 2017-01-27; Нарушение авторского права страницы
источник