БиВак полио — вакцина полиомиелитная пероральная 1,3 типов (ОПВ) (ФГУП Институт полиомиелита и вирусных энцефалитов им. М.П. Чумакова РАМН, РОССИЯ) — это живая ослабленная пероральная вакцина для профилактики полиомиелита.
Полиомиелит является острым инфекционным заболеванием, которое вызывается одним из трех типов вируса полиомиелита и характеризуется большим диапазоном клинических проявлений. Различают паралитический и не паралитический полиомиелит. Особенно опасен паралитический вариант болезни, после которого остаются стойкие параличи различных групп мышц, приводящие к инвалидизации или смерти больного человека. В первой половине двадцатого века полиомиелит был очень распространен в мире, и значительным снижением заболеваемости человечество обязано живой вакцине.
В настоящее время полиомиелит распространен на Ближнем Востоке и в Азиатских странах, а также в Индии и некоторых районах Африки. Одна из самых крупных выспышек в последнее время зарегистрирована в Таджикистане в 2010 году. В качестве средства профилактики полиомиелита для локализации вспышки заболевания использовалась ОПВ, которая доказала свою эффективность и безопасность.
Несмотря на всю безопасность вакцины БиВак полио ОПВ, живой вакцинный вирус в редчайших случаях может вызвать вакцинассоциированный полиомиелит.
Вакцинассоциированный полиомиелит – это заболевание, протекающие по типу полиомиелита, но возбудителем является не дикий вирус, а вакцинный штамм. Клинические проявления и исходы двух вариантов полиомиелита схожи, но вакцинассоциированный полиомиелит заболевание очень редкое.
Вакцинассоциированный полиомиелит развивается у только у непривитых людей.
Введение хотя бы двух инъекций инактивированной вакцины сводит вероятность развития вакцинассоциированного полиомиелита к нулю.
В России ОПВ применяется в Национальном календаре прививок для ревакцинаций детей и проведении туровых вакцинаций, препятствующих распространению полиомиелита.
Вакцина состоит из живых, аттенуированных штаммов Сэбина вируса полиомиелита 1,3 типов, выращенного на культуре почек африканских зеленых мартышек.
Профилактика полиомиелита у детей от 3-х месяцев до 14 лет.
Разовая доза составляет 4 капли (0,2 мл), вводимых перорально. ОПВ находится во флаконе объемом 5 мл (25 доз). Флакон снабжен специальной пробкой. Для проведения вакцинации можно воспользоваться либо специальной пипеткой для раскапывания вакцины, либо забрать вакцину из флакона одноразовым шприцем. При заборе вакцины шприцем флакон может храниться до полугода.
БиВак полио вводится перорально. Ребенок должен проглатить вводимый объем вакцины. За час до вакцинации и час после вакцинации ребенок не должен есть и пить. Не соблюдение этих правил приводит к дезактивации вакцины и, как следствие, к неэффективной вакцинации. Любое другое введение ОПВ категорически противопоказано.
Для профилактики полиомиелита в России, согласно приказу № 51 от 31.01.2011 года, используется комбинация из 2 доз инактивированной вакцины и 3 доз живой оральной вакцины. БиВак полио ОПВ применяется для вакцинации детей против полиомиелита на первом году жизни после двух введений инактивированной полиомиелитной вакцины (Иммовакс полио® , Полиорикс® ) и для проведения полного курса вакцинации у детей старше года. Ревакцинация проводится только ОПВ.
Курс первичной вакцинации состоит из 3 доз вакцины и двух ревакцинирюющих доз. Схема иммунизации: первое введение, далее второе через 45 суток от первого, далее третье через 45 суток от второго. Первая ревакцинация через год от законченной третьей, вторая ревакцинация через два месяца от первой. Применение вакцины не имеет четкой привязки к возрасту. Важно соблюдать сроки вакцинации.
Если сроки удлинены, то вакцинация заново не возобновляется. Нарушение схемы вакцинации может привести к снижению напряженности иммунитета к компонентам вакцины.
Допускается сокращение интервала между третьей и четвертой прививками до 3-х месяцев, в том случае, если интервалы между первыми тремя прививками были значительно удлинены. Таким образом, учитывая современный Календарь прививок, третье введение полиомиелитной вакцины заканчивает курс вакцинации, а четвертое введение является первой ревакцинацией.
Согласно Национальному календарю профилактических прививок России иммунизация вакциной против полиомиелита у детей на первом году жизни состоит из 3 доз вакцины вводимых в 3, 4.5 месяца, инактивированной вакциной, и 6 месяцев жизни живой оральной вакциной. Первую ревакцинацию проводят в 18 месяцев, вторую проводят в 20 месяцев. Ревакцинация от полиомиелита проводится живой оральной вакциной. У детей старше года за счет государства применяется только ОПВ.
По желанию и за счет родителей пациента или самого пациента (для взрослых) живая оральная вакцина может быть заменена на инактивированную (Иммовакс полио® , Полиорикс® ).
Применение ОПВ совместно с другими вакцинами.
БиВак полио ОПВ можно вводить одновременно со всеми препаратами из национального календаря профилактических прививок в один день, за исключением вакцины БЦЖ и других пероральных вакцин (например, Ротатек®).
Применение ОПВ совместно с другими прививками не влияет на их иммуногенность (способность выработки иммунитета). Переносимость вакцин не ухудшается, количество побочных реакций не возрастает. Введение нескольких вакцин в один день не является избыточной нагрузкой на иммунитет.
ОПВ можно применять для продолжения и завершения курса вакцинации, начатого инактивированными (Иммовакс полио® , Полиорикс®) вакцинами против полиомиелита. Все вакцины национального календаря прививок России взаимозаменяемы.
Побочные действия на введение вакцины практически отсутствуют. У отдельных привитых, предрасположенных к аллергическим реакциям, чрезвычайно редко могут наблюдаться аллергические осложнения в виде сыпи типа крапивницы.
Крайнюю редкость как у привитых, так и у лиц, контактных с привитыми, представляет возникновение вакцинассоциированного полиомиелита (ВАПП). Для ограничения циркуляции вакцинного вируса среди лиц окружающих привитого ребенка следует соблюдать правила личной гигиены ребенка после прививки (отдельная кровать, горшок, отдельное от других детей постельное белье, одежда и необходимость изоляции привитого ребенка в семье от больных иммунодефицитом, ВИЧ-инфицированных и лиц, получающих химиотерапию). Соблюдение этих правил сводит риск возникновения ВАПП практически к нулю.
Противопоказания к применению.
- 1.Неврологические расстройства, сопровождавшие предыдущую вакцинацию полиомиелитной вакциной.
- 2.Имуунодефицитные состояния первичные, злокачественные новообразования, иммуносупрессия.
- 3.Плановая вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний.
Применение ОПВ возможно только у здоровых детей. Перед вакцинацией врач осматривает пациента на предмет инфекционных и обострения хронических заболеваний.
Важно понимать, что ребенок будет выделять вакцинный вирус полиомиелита в течение 60 дней, после проведения вакцинации. При наличии, прежде всего, непривитых детей в возрасте до 1 года или детей, имеющих противопоказания к введению вакцин, иммунизацию против полиомиелита лучше проводить инактивированной вакциной (Иммовакс полио® , Полиорикс®). Такая ситуация чаще всего складывается в семьях, закрытых коллективах, при госпитализации ребенка в стационар.
Помните, что при наличии направления на госпитализацию, сроки которой совпадают со сроками выделения вируса (с 1 по 60 день после прививки БиВак полио ОПВ) госпитализация скорее всего будет перенесена или же ребенок будет изолирован в инфекционно-боксированное отделение.
источник
Вакцина против полиомиелита
Полиомиелит – это острое инфекционное заболевание человека, которое вызывается 3 серотипами полиовируса (типы 1, 2 или 3). Там, где санитарные условия плохие, эти вирусы, в основном, распространяются фекально-оральным путем, в то время как воздушно-капельный путь передачи, вероятно, доминирует в условиях высокого уровня санитарии. Однако в большинстве случаев, вероятно, наблюдается смешанная схема передачи. До внедрения вакцинации фактически все дети заражались полиовирусом, и приблизительно у одного на 200 восприимчивых лиц развивался паралитический полиомиелит.
Достигнутые успехи в борьбе с полиомиелитом (с 1988 г. ликвидации полиомиелита) были, в основном, благодаря широкому использованию вакцин.
Инактивированная полиовакцина (вакцина Солка) была лицензирована в 1955 г.; живая аттенуированная ОПВ (вакцина Сэбина) была лицензирована как моновалентная ОПВв 1961 г., а трехвалентная – в 1963 г. В большинстве стран, которые внедрили вакцинацию против полиомиелита в те ранние годы, ОПВ заменила ИПВ из-за более легкого ее введения, большей ее пригодности для массовых кампаний по вакцинации, превосходного индуцирования местного кишечного иммунитета и меньшей стоимости ее производства. В 1974 г. ОПВ была рекомендована в качестве компонента Расширенной программы иммунизации (РПИ), и ОПВопять стала вакциной выбора в 1988 г., когда Всемирная ассамблея здравоохранения приняла резолюцию о ликвидации полиомиелита к 2000 г. С тех пор 3 из 6 регионов ВОЗ прошли сертификацию того, что их территории свободны от диких штаммов полиовируса, а дикий полиовирус (ДПВ) типа 2 не выделялся в мире с 1999 г. Принимая во внимание прогресс в деле ликвидации полиомиелита, многие промышленно развитые странынедавно перешли от ОПВ к использованию ИПВ в рамках проведения плановых прививок, в первую очередь, с целью элиминации бремени вакциноассоциированного паралитического полиомиелита (ВАПП), редкого побочного проявления, ассоциируемого с ОПВ.
В 2009 г. всего 23 страны зарегистрировали 1 или более случаев заболевания, вызванных ДПВ. Из них 4 рассматривались, как полиоэндемичные страны (Афганистан, Индия, Нигерия и Пакистан), так как они никогда не элиминировали местную циркуляцию ДПВ типа 1 (ДПВ-1) и ДПВ типа 3 (ДПВ-3), хотя передача в настоящее время ограничена небольшими географическими территориями внутри этих стран. Остальные страны ранее рассматривались, как свободные от полиомиелита, но зарегистрировали случаи и 3 вспышки, вызванные завозными ДПВ-1 илиДПВ-3. В Анголе и Чаде передача ДПВ поддерживается в течение более 12 месяцев с момента завоза.
Полиовирус – это энтеровирус человека, относящийся к семейству Picornaviridae, в геном которого входят позитивная одноцепочная РНКи протеиновый капсид. Три серотипа полиовируса имеют капсидные протеины, которые слегка отличаются относительно специфичности клеточного рецептора и антигенных свойств. В большинстве случаев полиовирусная инфекция вызывает бессимптомную вирусную репликацию в пищеварительном тракте. Однако после инкубационного периода, который составляет в среднем 7-10 дней (от 4 до 35 дней), у почти 24% инфицированных развиваются такие клинические признаки, как лихорадка, головная боль и фарингит (называется малой болезнью).
Паралитический полиомиелит развивается среди менее 1% случаев инфицирования и наблюдается, когда вирус проникает в центральную нервную систему, где происходит его репликация в клетках передних рогов (моторные нейроны) спинного мозга. Взависимости от степени поражения моторных нейронов временный или постоянный паралич пораженных мышц может последовать. Вредких случаях вирусная деструкция бульбарных клеток приводит к параличу дыхательных мышц и даже остановке дыхания. Типичным неврологическим проявлением паралитического полиомиелита является острый вялый паралич (ОВП) конечностей, преимущественно нижних; паралич обычно асимметричный, и сенсорика остается ненарушенной. Стойкий паралич и в результате возникающие деформации являются обычным следствием полиомиелита. Летальность среди заболевших паралитическим полиомиелитом варьирует от 2 до 20%, но существенно выше в случае бульбарного поражения, особенно среди подростков и взрослых.
Иммунокомпетентные лица, инфицированные полиовирусом, вырабатывают защитный иммунитет в виде гуморального (циркулирующие антитела) ответа и местного (секреторные антитела класса иммуноглобулинов А) иммунного ответа. Наличие нейтрализующих антител против полиовирусов рассматривается в качестве надежного признака защитыот полиомиелита. Однако иммунитет, индуцированный полиовирусом серотипа 1, не создает защитыот двух других серотипов. Местный иммунитет снижает репликацию и выделение вируса и, таким образом, создает потенциальный барьер для его передачи. Лица с В-клеточным иммунодефицитом подвергаются повышенному риску приобретения паралитической формы заболевания.
Оральная полиовирусная вакцина (ОПВ)
ОПВ состоит из живых аттенуированных полиовирусов, полученных пассажем их оригинальных штаммов ДПВ на нечеловеческих клетках, что приводит к получению 3-х вакцинных штаммов (Сэбин 1, Сэбин 2 и Сэбин 3). Аттенуирование приводит к значительно меньшей нейровирулентности и снижению трансмиссивности.
ОПВ обычно вводится одновременно с другими вакцинами, такими как БЦЖ, АКДС, вакцины против гепатита В, кори, гемофильной b инфекции и ротавирусной инфекции. При этом не наблюдалась интерференция ОПВс этими вакцинами.
Хотя ОПВ является безопасной вакциной, побочные проявления редко могут наблюдаться. Вакциноассоциированный паралитический полиомиелит (ВАПП) является наиболее важным из этих редких побочных проявлений. Клинически случаи ВАПП неотличимыот полиомиелита, вызванного ДПВ, но могут быть дифференцированы при лабораторном обследовании. Заболеваемость ВАПП, по расчетам, составляет ежегодно 4 случая на 1 000 000 родившихся в странах, применяющих ОПВ. Наиболее часто ВАПП ассоциируется сСэбин 3 (60% случаев), затем с Сэбин 2 и Сэбин 1.
Вирусы Сэбина могут распространяться среди населения, среди которого уровень охвата ОПВ низкий; они могут приобрести нейровирулентные и трансмиссивные характеристики ДПВ и могут вызвать случаи полиомиелита и вспышки, вызываемые циркулирующим вакцинным штаммом полиовируса (цВШПВ). Втечение 2000-2009 гг. 12 вспышек цВШПВбыло зарегистрировано на трех континентах. Эти фактыс цВШПВ демонстрируют важность достижения высокого уровня охвата прививками против полиомиелита и его поддержания.
Иммуногенность, действенность и эффективность
Обширные данные демонстрируют эффективность ОПВ в борьбе с полиомиелитом и элиминации циркуляции полиовирусов, включая факт резкого снижения числа случаев полиомиелита после внедрения полиовакциныкак в промышленно развитых, так и развивающихся странах. ОПВ была вакциной выбора для Инициативы глобальной ликвидации полиомиелита; с ее помощью произошли ликвидация ДПВ 2, элиминация ДПВ типа 1 и типа 3 в 3-х из 6-ти регионов ВОЗ и значительное снижение числа случаев заболевания (более 99%) в оставшихся 3-х регионах.
Втечение первых 1-3 недель после вакцинации большинство неиммунных реципиентов вакцины выделяет вирус через носоглоточные выделения и испражнения. Среди незащищенного населения эти вакцинные вирусылегко передаются внутри и за пределами семейств, вызывая ненамеренную защиту неиммунных лиц или бустерный эффект на иммунитет других лиц. Хотя ненамеренная диссеминация расширяет влияние ОПВ на здравоохранение, это является важным преимуществом вакцины, цВШПВможет также распространяться этим путем.
Введение ОПВ при рождении
Доза вакцины, вводимая при рождении или как можно скорее после рождения, может значительно улучшить уровни сероконверсии в ответ на последующие дозы и индуцировать местную защиту в кишечнике до того, как кишечные патогенные микроорганизмымогут препятствовать иммунному ответу. Кроме того, введение первой дозы ОПВ во время, когда младенец все еще защищен материнскими антителами, может, по крайней мере теоретически, также предотвратить развитие ВАПП.
Данные относительно продолжительности наличия индуцированных вакциной антител ограниченные, особенно в отношении развивающихся стран. В развивающихся странах концентрация антител с течением времени снижается, иногда до уровней, не подлежащих определению, но иммунитет против паралитического полиомиелита, похоже, остается на всю жизнь.
Инактивированная полиомиелитная вакцина (ИПВ)
ИПВ обычно производится на основе штаммов ДПВ, называемых Mahoney (Солк тип 1), MEF (Солк тип 2) и Saukett (Солк тип 3), которые выращиваются в культуре клеток Vero или диплоидных клеток человека. Выращенные вирусные компоненты инактивируются формальдегидом.
источник
Вакцина против полиомиелита живая: инструкция, отзывы, состав, осложнения. Вакцины против полиомиелита импортные и их названия. Реакция на вакцину против полиомиелита
Вопросы вакцинации всегда являются камнем преткновения между медицинскими работниками и родителями. Это можно сказать и тогда, если имеется в виду вакцина против полиомиелита. Проводить ее могут либо оральным путем, или с помощью инъекции. В чем различия между этими видами прививок, какую лучше выбрать — постараемся разобраться в статье.
Это заболевание на сегодняшний день считается достаточно редким, но полностью не искорененным, поэтому лучше подстраховаться. Полиомиелит вызывается вирусами и провоцирует развитие параличей, а они приводят к инвалидности на всю жизнь.
Это заболевание может стать причиной того, что начнет развиваться дыхательная и сердечно-сосудистая недостаточность, потому что происходит паралич мускулатуры, участвующей в дыхательных движениях. Такое состояние в итоге может привести к летальному исходу.
На сегодняшний день еще нет такого лекарства, которое бы могло полностью справиться с заболеванием, поэтому единственным спасением является вакцина против полиомиелита.
В мировой медицинской практике эту вакцину используют уже с 1955 года, что позволило многим государствам полностью избавиться от этой страшной болезни. В настоящее время только немногие страны остаются источниками этой инфекции.
Сейчас в арсенале врачей имеется две вакцины, которые способны предупредить появление заболевания.
- Оральная живая вакцина Себина (ОПВ).
- Инактивированная вакцина Солка (ИПВ).
Комбинированная вакцина против дифтерии, коклюша, столбняка, полиомиелита «Тетракок» в своем составе также имеет ИПВ. Она зарегистрирована у нас в стране и широко применяется.
В педиатрической практике прививки начинают делать малышам уже с трехмесячного возраста. Какие использовать вакцины против полиомиелита — импортные, например, «Имовакс Полио», или отечественные — можно обсудить с врачом и высказать свои предпочтения.
У педиатров имеется график вакцинации, которого они должны придерживаться. Каждая прививка делается в определенном возрасте. Не исключение и вакцина против полиомиелита. Инструкция содержит подробную информацию об этом. Первую прививку делают малышу, когда ему исполняется три месяца. Вторая доза вакцины должна поступить в детский организм еще через полтора месяца, и затем еще в 6 месяцев делается прививка.
Для получения устойчивого и надежного эффекта должна быть проведена ревакцинация, ее делают в 18 месяцев и спустя еще два месяца. Последний раз вакцина должна поступить в организм в 14-летнем возрасте.
В тех странах, где вирус, вызывающий это заболевание, не искоренен до конца, прививку делают еще в родильном доме. Она не способна создать длительный иммунитет, поэтому с двух месяцев начинают полноценную вакцинацию.
Необходимо знать, что надежную защиту от этого страшного заболевания может дать только пятикратная вакцинация. Если по каким-то причинам график поступления вакцины в организм срывается, то не стоит начинать все заново, а можно просто провести недостающие прививки.
Эта разновидность вакцины была создана в середине 20 века известным доктором Себиным. В ее составе имеется совсем слабый, но живой возбудитель заболевания. Препарат представляет собой красноватую жидкость с горьковатым привкусом.
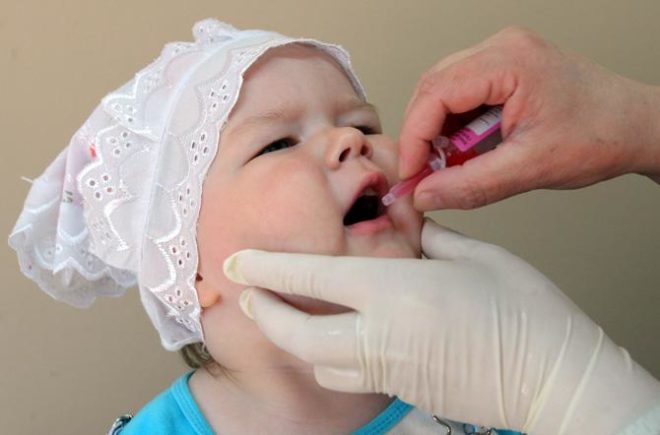
Попадает вакцина в организм человека через ротовую полость, врач просто капает несколько капель в рот ребенка с помощью специально для этого предназначенной пипетки. Так как вакцина может быть разной концентрации, то количество капель рассчитывается исходя из этого.
Важно учитывать, что вакцина не должна попасть в желудок, иначе там она просто разрушится и не окажет должного эффекта. Учитывая это, малышам до года капают вакцину на корень языка, эта зона практически не содержит вкусовых рецепторов, что предотвращает возможное срыгивание.
Детям постарше капают на небные миндалины. Если используется живая вакцина против полиомиелита, инструкция рекомендует в случае рвоты или срыгивания у малышей повторить вакцинацию. После данной прививки нельзя в течение часа ничего есть и пить.
После попадания на лимфоидную ткань вирус постепенно проникает в кровь, а вместе с ней и в кишечник, где начинает активно размножаться. Иммунная система человека начинает отвечать на чужеродное вторжение синтезом антител, они сформируют надежную защиту от полноценного вируса. Если человек столкнется с живым штаммом, то иммунная система быстро активирует сформированные антитела, которые подавят развитие заболевания.
Вакцина против полиомиелита (ОПВ) имеет такую особенность: дети после прививки еще пару месяцев выделяют в окружающую среду штамм вируса с выдыхаемым воздухом, при чихании, таким образом «вакцинируя» других малышей.
У детей после вакцинации могут наблюдаться следующие явления:
- Может слегка подняться температуры тела. Обычно это происходит в промежутке между 5 и 14 днем после вакцинации.
- У некоторых наблюдается расстройство стула, появляется понос или запор в первые несколько дней.
Такая реакция на вакцину против полиомиелита является нормой и не должна пугать родителей. Все эти проявления быстро проходят и не требуют никакого лечения.
Вакцина против полиомиелита осложнения также может вызвать. Среди них следующие:
- Развитие полиомиелита на фоне прививки. Это явление возможно в том случае, если вакцинация сделана не по правилам и с ошибками, например, на фоне инфекционного заболевания ребенка, пороков развития, проблем с желудочно-кишечным трактом.
- Развитие аллергических проявлений в виде насморка, высыпаний на коже.
При появлении любых подозрительных проявлений родители должны обязательно вызвать врача. Но чаще всего данная вакцина против полиомиелита отзывы имеет хорошие — дети легко ее переносят.
Эту разновидность прививки нельзя делать, если:
- Диагностирован ВИЧ.
- Имеются различные опухоли в организме.
- Осуществляется прием кортикостероидов или цитостатиков.
- Если в семье есть больные иммунодефицитом, то это также служит противопоказанием к прививке.
Если нельзя делать ОПВ, то это не означает, что другая разновидность вакцины также будет противопоказана.
Этот вид вакцины был создан в 1950 году Солком. Состав вакцины против полиомиелита этой разновидности немного отличается. Она, в отличие от ОПВ, содержит вирус, обезвреженный формалином. Выпускают ее в одноразовом шприце, в котором находится разовая доза в количестве 0,5 мл.
Вводится такая вакцина против полиомиелита — инструкция об этом информирует — в плечо или бедро, поэтому соблюдать питьевой режим или ограничивать употребление пищи вовсе не требуется.
Поступление в организм мертвых возбудителей заболевания также вызывает образование антител, которые при встрече с живым штаммом защитят от развития полиомиелита.
Несмотря на то что данная прививка не содержит живых вирусов, она также может спровоцировать некоторые реакции организма. Среди них чаще всего следующие:
- У некоторых появляется покраснение в месте укола и небольшая припухлость.
- Температура тела также может незначительно повыситься.
- Нарушается аппетит, и возникает некоторое беспокойство.
Данная вакцина против полиомиелита отзывы имеет положительные и считается более безопасной. Такие выводы основываются на том, что она просто не может спровоцировать развитие вакцинного полиомиелита, выпускается в разовой дозе, поэтому нет опасности передозировки. Прививка в виде инъекции, поэтому ее невозможно срыгнуть, как это бывает у малышей с каплями ОПВ.
Данная разновидность прививки противопоказана при наличии аллергических реакций на некоторые лекарственные препараты, к ним относятся:
Противопоказанием может служить также сильная аллергия на предыдущую дозу.
Какая бы вакцина против полиомиелита ни использовалась, имеются такие состояния и заболевания, при которых делать прививку противопоказано:
- Наличие инфекционных заболеваний на момент вакцинации. Делать прививку в этом случае можно только после того, как организм избавится от заболевания и полностью окрепнет.
- Если имеются хронические болезни, то вакцинацию делать надо только в период устойчивой ремиссии.
- Поводом для отказа от вакцинации может служить появление сильного отека, высокой температуры, аллергических проявлений после предыдущей прививки.
- Вынашивание ребенка.
До тех пор, пока на земном шаре не будет полностью истреблено это страшное заболевание, проблема вакцинации будет оставаться актуальной. В последнее время в литературе, на просторах интернета можно встретить огромное количество противоречивой информации. Одни утверждают, что прививки – это вред, а сторонники другой теории — что они являются панацеей от страшных болезней.
Немудрено, что в последнее время многие родители стали отказываться от любых прививок. Вакцина против полиомиелита также попадает в эту категорию. Конечно, проходить вакцинацию или отказаться от нее — каждый решает для себя сам.
Но все должны осознавать, что отказ от прививок может привести к серьезным последствиям, если вдруг на пути встретится вирус, вызывающий серьезные заболевания. Хочется посоветовать: перед тем как сделать свой выбор в сторону вакцинации или против нее, необходимо тщательно изучить данный вопрос и взвесить все за и против.
И лучше посоветоваться с грамотным специалистом, а не читать отзывы в интернете, тогда не придется пожалеть о своем решении. Будьте здоровы и берегите своих детей, помните, что их здоровье в ваших руках.
источник
БиВак полио (Вакцина полиомиелитная пероральная, двухвалентная, живая аттенуированная 1, 3 типов)
Инструкция по медицинскому применению — РУ № ЛП-003511
Дата последнего изменения: 07.02.2017
1 доза (0,2 мл — 4 капли) содержит:
Активный компонент: вирус полиомиелита, аттенуированные штаммы Сэбина 1 типа не менее 10 6,0 ТЦД50, 3 типа не менее 10 5,5 ТЦЦ50 инфекционных единиц (ИЕ) вируса, выраженных в тканевых цитопатогенных дозах (ТЦЦ50);
Вспомогательные вещества: магния хлорид 0,018 г; канамицин 30 мкг.
Раствор для приема внутрь
Прозрачная жидкость от желтовато-красного до розово-малинового цвета без осадка, без видимых посторонних включений.
Вакцина представляет собой препарат из аттенуированных штаммов Сэбина вируса полиомиелита 1, 3 типов, выращенных на первичной культуре клеток почек африканских зеленых мартышек или на первичной культуре клеток почек африканских зеленых мартышек с одним пассажем на перевиваемой культуре клеток линии Vero, и содержит два типа вируса (двухвалентная вакцина) в виде раствора с 0,5 % гидролизата лактальбумина в растворе Эрла. Вакцина создает стойкий иммунитет к вирусу полиомиелита 1,3 типов у (90-95) % привитых. Показания для применения Активная профилактика полиомиелита.
Неврологические расстройства, сопровождавшие предыдущую вакцинацию пероральной полиомиелитной вакциной;
Иммунодефицитное состояние (первичное), злокачественные новообразования, иммуносупрессия (прививки проводят не ранее, чем через 3 мес после окончания курса терапии);
Гиперчувствительность к любому компоненту вакцины;
Сильная реакция (температура выше 40 °С) или осложнение на предыдущее введение препарата;
Острые инфекционные или неинфекционные заболевания, обострение хронических заболеваний — прививки проводят через 2-4 недели после выздоровления или ремиссии. При нетяжелых ОРВИ, острых кишечных заболеваниях прививки проводят после нормализации температуры.
Применение при беременности противопоказано.
Возможность и особенность медицинского применения вакцины женщинам в период грудного вскармливания не изучалась.
Внимание! Вакцина предназначена только для перорального применения.
Вакцину применяют по 4 капли на прием. Прививочную дозу вакцины закапывают в рот прилагаемой к флакону капельницей или пипеткой за 1 час до еды. Запивать вакцину водой или какой-либо другой жидкостью, а также есть или пить в течение часа после прививки не разрешается.
В соответствии с действующей редакцией Национального календаря профилактических прививок первая и вторая вакцинация против полиомиелита проводятся детям вакциной для профилактики полиомиелита инактивированной (ИПВ), в соответствии с инструкцией по применению ИПВ.
Третья вакцинация и последующие ревакцинации против полиомиелита проводятся детям вакциной для профилактики полиомиелита живой пероральной (ППВ).
Три первые прививки составляют курс вакцинации.
| Прививки | ||||||
| Вакцинация | Ревакцинация | |||||
| ИПВ | ППВ | ППВ | ||||
| 1 | 2 | 3* | 4* | 5* | 6* | |
| Возраст ребенка | 3 мес | 4,5 мес | 6 мес | 18 мес | 20 мес | 14 лет |
* детям, рожденным от матерей с ВИЧ-инфекцией, детям с ВИЧ-инфекцией, детям, находящимся в домах ребенка, — третья вакцинация и последующие ревакцинации против полиомиелита проводятся ИПВ — вакциной для профилактики полиомиелита (инактивированной).
Детям более старшего возраста, не получившим прививки против полиомиелита в установленные сроки, плановая иммунизация проводится по той же схеме (первая и вторая вакцинация — ИПВ, третья вакцинация и последующие ревакцинации — ППВ).
В соответствии с действующей редакцией календаря профилактических прививок по эпидемическим показаниям вакцинация против полиомиелита по эпидемическим показаниям проводится пероральной полиомиелитной вакциной. При регистрации случая полиомиелита, вызванного диким полиовирусом, выделение дикого полиовируса в биопробах человека или из объектов окружающей среды проводят обязательную вакцинацию следующим категориям граждан (контактные лица в очагах полиомиелита, в том числе вызванного диким полиовирусом (или при подозрении на заболевание):
- дети с 3 месяцев до 18 лет — однократно;
- медицинские работники — однократно;
- дети, прибывшие из эндемичных (неблагополучных) по полиомиелиту стран (регионов), с 3 месяцев до 15 лет — однократно (при наличии достоверных данных о предшествующих прививках) или трехкратно (при их отсутствии);
- лица без определенного места жительства (при их выявлении) с 3 месяцев до 15 лет — однократно (при наличии достоверных данных о предшествующих прививках) или трехкратно (при их отсутствии);
- лица, контактирующие с прибывшими из эндемичных (неблагополучных) по полиомиелиту стран (регионов), с 3 месяцев жизни без ограничения возраста — однократно;
- лица, работающие с живым полиовирусом, с материалами, инфицированными (потенциально инфицированными) диким вирусом полиомиелита, без ограничения возраста, однократно при приеме на работу.
Особенности действия препарата при первом приеме
Особенностей действия препарата при первом приеме не наблюдалось.
Действия врача и пациента при пропуске приема одной или нескольких доз
Удлинение интервалов между прививками допускается в исключительных случаях, при наличии медицинских противопоказаний, укорочение интервалов между первыми тремя прививками не допускается.
Допускается сокращение интервала между третьей и четвертой прививками до 3 месяцев в случае, если интервалы между первыми тремя прививками были удлинены.
Использовались следующие критерии оценки частоты встречаемости нежелательных явлений: нечасто (≥ 1/1000 до
источник
Эффективного специфического лекарства против полиомиелита — вирусной инфекции, поражающей нервные волокна, приводящей к развитию вялых параличей и инвалидности — не существует.
Единственный способ сформировать невосприимчивость к заболеванию и остановить его распространение — вакцины от полиомиелита. Сравнение основных свойств имеющихся на фармакологическом рынке биопрепаратов, позволяет для каждого ребенка подобрать максимально эффективный и безопасный.
Для формирования специфического иммунитета применяют одну из двух версий полиовакцин:
Таблица. Сравнительная характеристика полиовакцин:
| Параметр | Оральная полиовакцина | Инактивированная полиовакцина |
| Активные агенты | Живые аттенуированные штаммы энтеровируса | Неактивные штаммы убитого энтеровируса |
| Способ введения | Пероральный — закапывают в рот | Парентеральный — вводят внутримышечно |
| Напряженность иммунитета | После пяти прививок формируется стойкий пожизненный иммунитет | Пожизненный иммунитет не формируется, требуются ревакцинации каждые 7-10 лет |
| Распространение инфекции при контакте | Останавливает распространение вируса в популяции | Передачу вируса в популяции не останавливает |
| Возможные вакцинальные реакции | Субфебрильная температура до 37,5-38° С на 6-14 день. Учащение стула в течение одного-двух дней | Местно — припухлость, покраснение. Субфебрильная температура до 37,5-38° С. Вялость, слабость, снижение аппетита |
| Противопоказания | Наличие неврологической симптоматики. Врожденные аномалии развития ЖКТ. Первичный иммунодефицит. Иммуносупрессивная терапия. Злокачественные опухоли. Острые и период течения хронических патологий | Аллергия на компоненты, в том числе антибиотики группы аминогликозидов. Острые и период рецидива хронических патологий |
| Вакцины | Полиомиелитная пероральная: Одновалентная от штамма 1, Одновалентная от штамма 3. БиВак Полио от штаммов 1 и 3 | Моновакцины: Полиорикс, Имовакс Полио. |
Поливакцины: Инфанрикс Пента, Инфанрикс Гекса, Пентаксим, Тетракок
Вакциноассоциированный полиомиелит — заболевание, обусловленное мутацией штамма возбудителя, имеющегося в составе биопрепарата. Риск его возникновения может проявиться после иммунизации живой вакциной у одного ребенка примерно из 200 000 привитых.

- несоблюдение ограничений к применению оральной полиовакцины;
- слабая общая иммунная защита вакцинируемого;
- иммунизация ребенка, который на момент прививки не был абсолютно здоров;
- погрешности в транспортировке, хранении вакцины или ее дозировке.
Все российские иммунобиологические препараты для активной иммунопрофилактики полиомиелита представлены только живыми оральными полиовакцинами.
Зарубежные производители для предотвращения полиомиелита выпускают и активно применяют только инактивированные моно- и поливакцины:
- однокомпонентные иммунобиологические средства — содержат полный состав штаммов вируса, действуют бережно, рекомендованы для прививания даже недоношенных и ослабленных младенцев, идеально сочетаются с другими биопрепаратами: бельгийская разработка Имовакс Полио, французская Полиорикс;
- многокомпонентные иммунобиологические средства разработаны на основе коклюшно-дифтерийно-столбнячной (КДС) вакцины и дополнены биологическим материалом для образования иммунитета к другим инфекциям. Тетракок (Франция) — предохраняет сразу от четырех инфекций: КДС, полиомиелита, Пентаксим (Франция) — от пяти: КДС, полиомиелита, гемофильной инфекции, Инфанрикс Гекса (Бельгия) — от шести: КДС, полиомиелита, гемофильной инфекции, вирусного гепатита В.
Какой вакциной предпочтительнее прививать ребенка — российской или импортной — однозначно сказать сложно. Отечественные биопрепараты более эффективны, но при их применении сохраняется вероятность возникновения вакциноассоциированного полиомиелита.
Разработки зарубежных специалистов на основе инактивированных штаммов более безопасны, но по эффективности уступают живым вакцинам.
Чтобы определиться с тем, какую вакцину — живую аттенуированную либо убитую инактивированную — выбрать для активной иммунопрофилактики полиомиелита у ребенка, тщательно взвешивают сильные и слабые стороны биопрепаратов.
Достоинства пероральной вакцины, содержащей живых малоактивных вирусов:
- обеспечивает более напряженную и продолжительную адаптивную невосприимчивость к инфекции;
- формирует локальный кишечный иммунитет;
- вакцинируемые иммунны против дикого штамма полиовируса;
- активирует продукцию интерферонов, следовательно — общую гуморальную и клеточную защиту организма;
- проста в применении;
- способствует образованию пассивного иммунитета к полиомиелиту у лиц, контактирующих с вакцинируемым, за счет выделения им живого возбудителя во внешнюю среду;
- экономически более выгодная.
Достоинства биопрепаратов, содержащих возбудителей инактивированных:
- при парентеральном введении проще соблюдать точность дозировки;
- не является причиной развития вакциноассоциированного полиомиелита;
- не происходит нейтрализации части дозы препарата за счет активности локального кишечного иммунитета;
- при изготовлении задействованы современные биотехнологии, позволяющие минимизировать побочные проявления и осложнения;
- разрешены к применению ослабленным детям с иммунодефицитом, онкогематологическими патологиями.
Только инактивированной вакциной рекомендуют прививать детей, в окружении которых есть не прошедшие курс иммунизации беременные женщины, грудные дети, ослабленные больные.
Это необходимая мера для предупреждения заражения контактных: следствием прививания живой вакциной является выделение ребенком возбудителя полиомиелита во внешнюю среду на протяжении 4-5 недель.
В России у родителей есть возможность выбрать один из вариантов иммунизации: живыми аттенуированными вакцинами, инактивированными неживыми либо комбинированное их применение.
Национальный прививочный календарь рекомендует к применению последовательное использование убитой и живой вакцин против полиомиелита:
- цикл вакцинаций, состоящий из двух прививок с полуторамесячным интервалом, проводят иммунобиологическими препаратами, содержащими штаммы неживых инактивированных вирусов;
- для третьей, завершающей курс вакцинации прививки и отдаленных ревакцинаций в 18, 20 месяцев и в 14 лет, используют живые малоактивные штаммы возбудителей.
Согласие на иммунопрофилактику каплями или уколом от полиомиелита — по сути является выбором между применением ослабленной живой или инактивированной вакцины и оценкой связанных с ними рисков и преимуществ.
Иммунизацию сочетанным способом в рамках Национального календаря проводят бесплатно. Полный цикл иммунопрофилактики инактивированными биопрепаратами проводят на платной основе.
Какая вакцина от полиомиелита лучше? Ответ в видео:
Особенностью полиомиелита является тот факт, что эффективного лекарство для его лечения до сих пор не найдено, а метод активной иммунопрофилактики с применением ослабленных и инактивированных вакцин наглядно демонстрирует свою результативность.
Обеим — живой и неживой — вакцинам присущи свои преимущества и недостатки, сочетанное их применение позволяет минимизировать риски осложнений и сохранить напряженность адаптивного иммунитета.
источник
Полиомиелит всегда был и остается серьезным вирусным заболеванием, которое при своем развитии часто оставляет необратимые последствия. Активируясь в организме при определенных условиях, попавшая инфекция поражает нервные клетки. Это приводит к развитию разной тяжести параличей. Болеют в основном дети, но при наличии отягощающих факторов заболеванию подвержены и взрослые. В конечном итоге полиомиелит может закончиться инвалидностью и даже смертью больного.
Возбудителем является представитель кишечной группы Poliovirus hominis. Он имеет свои подвиды: штаммы I, II и III. Статистика гласит, что большинство переносят заболевание в легкой либо бессимптомной форме. Выраженная картина с наличием осложнений фиксируется у 1-1,5 % детей в основном в возрасте от полугода до пяти лет. Из этих фактов понятно, насколько важно своевременное проведение прививки от полиомиелита.
Размножаясь в организме не привитых детей и взрослых, вирус полиомиелита через кровь попадает в нервную систему и поражает нейроны головного или спинного мозга и влечет за собой тяжелые осложнения.
Чтобы этого не произошло, таким лицам вводится вакцина. Впервые она применяется в детском возрасте по специально заданной схеме. Согласно графику, утвержденному МЗ РФ, после первого курса следуют ревакцинации.
Существуют два типа прививок от полиомиелита, содержащие живые и убитые культуры.
- Живая вакцина — вариант ослабленной культуры вируса. Попадая в организм, она безболезненно и без последствий размножается в пищеварительном тракте, однако не способна к поражению нервных тканей. Вследствие попадания неактивного вируса (содержащего антиген вируса) активизируется выработка антител к нему, формируя специфический гуморальный и тканевой иммунитет.
В результате действия вакцины организм ребенка полностью защищен от полиомиелита, но в течение некоторого времени он может оставаться носителем болезни и заражать детей, которые не получили вакцинацию.
- «Убитая», или инактивированная вакцина (ИПВ). Возбудитель обезвреживается путем обработки формалином. В процессе вакцинации вводится трехкратно, вследствие чего активизируется стойкая гуморальная защита.
Прививка от полиомиелита необходима как детям, так и взрослым. Вакцинация задокументирована в соответствующих приказах МЗ Российской Федерации и проводится во всех городах и районах.
Каждый ребенок в России получает первые 2 прививки «мертвой» вакциной, а следующие за ними ревакцинации – ОПВ.
Взрослые обязательно прививаются инактивированной вакциной если планируют поездку в неблагоприятные по заболеванию регионы.
Активное применение вакцин благоприятствовало резкому снижению заболеваемости полиомиелитом. Так, в 60-е годы она снизилась более чем в пять раз, а к 80-м – на 95%. Согласно исследованиям, введение трех первых инъекций уже формирует иммунитет у 95% пациентов. В случае проведения одно- или двукратной прививки эта цифра снижается в среднем до 50-85%. В мировом масштабе использование различных видов вакцин привело к снижению случаев заболевания полиомиелитом на 99% по сравнению с «безвакцинным» периодом.
Несмотря на свою эффективность, различный прививочный материал имеет свои преимущества и недостатки. Он делится на препараты орального и инъекционного применения.
Согласно Глобальной программы по ликвидации полиомиелита создано 4 разновидности прививок: ОПВ (оральная полиовакцина), два варианта моновалентной : мОПВ – 1 и мОПВ – 3, и бОПВ (бивалентная вакцина).
Препарат содержит культуру живого ослабленного вируса, применяется в каплях. Может содержать один, два или три штамма вируса, а также один из антибиотиков для подавления нежелательной флоры (стрептомицин, неомицин либо полимицин).
Процедура проводится путем введения в рот четырех капель средства, после чего в течение часа после прививки малыша нельзя кормить и поить.
Внимание! Поскольку в состав входит антибактериальное средство, у аллергически настроенных детей такой укол в отдельных случаях вызывает сенсибилизацию. Перед применением следует предупредить об этом врача и дать антигистаминный препарат.
Часто родители задают вопрос: может ли прививка от полиомиелита вызвать недуг? Такое происходит крайне редко и составляет 1 случай на 1 миллион прививаемых. Происходит в ситуациях, когда дети не были перед этим привиты ИПВ.
Привитый этим типом вакцины, в течение двух месяцев является носителем вируса. Сам он не страдает, но может инфицировать и вызвать заболевание у непривитых ослабленных детей. Если в семье таковые имеются, следует провести вакцинацию против полиомиелита инактивированным препаратом.
Вакцинация происходит путем введения инъекции 0,5 мл препарата маленьким деткам в область бедра, взрослым – в плечо. Производят ИПВ во Франции под названием Имовакс Полио, и в Бельгии – Полиорикс.
В России применяют комбинированные вакцины: Инфанрикс Пента, Тетракок, Инфанрикс Гекса, Пентаксим, Тетраксим.
Такая вакцина обеспечивает стойкий иммунитет, но она довольно болезненная. В некоторых случаях вызывает нежелательные эффекты местного и общего характера. При вакцинации ОПВ малыш представляет опасность для окружающих.
Взвесив все «за» и «против», следует принять оптимальное решение. Согласно календаря прививок, эти варианты сочетаются. Наиболее действенной схемой будет, когда первая и вторая инъекции проводятся ИПВ, а последующие – вакциной ОПВ. Составленный график является наиболее приемлемым вариантом, который в рамках Государственной программы позволяет избежать возникновения вакциноассоциированного полиомиелита.
Для защиты от полиомиелита на территории России была утверждена последовательность вакцинаций. Последовательность его такова: вначале два укола делают инактивированными препаратами, далее – живой вакциной. Процедуры осуществляются на государственной основе и являются бесплатными. Однако при желании родителей, а также по имеющимся показаниям прививку возможно заменить на «убитую» вакцину, однако в этом случае она будет проводиться платно.
Вакцину от полиомиелита производят детям в возрасте трех месяцев, четырех с половиной, полугода.
Ревакцинации: в полтора года, год и восемь месяцев, четырнадцать лет.
Бывают случаи, когда детям или взрослым требуется внеплановая иммунизация. Это происходит при выезде в регионы, неблагоприятные в эндемическом отношении по заболеванию, и если ранее была введена моновакцина.
Наиболее серьезным последствием является заражение детей с неблагополучным иммунитетом, который получил защиту вакциной с неактивным, но жизнеспособным возбудителем. Поскольку иммунная система младенцев еще несовершенна, специфическая иммунная защита достигается применением ИПВ.
Внимание! Проводить начальные серии прививок каплями ОПВ запрещается!
Для проведения ИПВ противопоказаниями считаются:
- Остро протекающие инфекционные патологии;
- хронические инфекции в период обострений;
- индивидуальная аллергическая реакция.
Примечания. Проводить манипуляцию следует спустя 1 – 2 месяца от выздоровления ребенка. При наличии аллергии показана консультация детского аллерголога.
ОПВ противопоказана в следующих ситуациях:
- если в анамнезе есть неврологическая патология;
- при первой вакцинации наблюдались осложнения неврологического характера;
- наличие опухолей и иммунодефицитов;
- если у малыша проявления острого инфекционного заболевания.
Важно! Во избежание негативных последствий допускается прививать только здоровых детей после тщательного осмотра врача и обследования.
ОПВ практически не имеет осложнений, иногда возникают субфебрилитет и аллергии, редко – диарея, не требующие лечения.
Инъекционный препарат ИПВ обычно переносится удовлетворительно, в основном вызывая незначительную локальную реакцию, однако возможны и другие последствия:
- болезненность и гиперемия в месте укола;
- отечность прилежащих тканей;
- субфебрильная температура;
- вялость и сонливость;
- раздражительность;
- редко – общая реакция организма с приступами судорог или анафилаксией.
Прошло более тридцати лет с тех пор, когда благодаря иммунизации полиомиелит перестал быть опасен в РФ в эндемичном отношении. Готовя своего ребенка к такой процедуре, родителям следует изучить все «за» и «против», что касается вакцин. Конечно, в поликлиниках отечественные препараты применяются бесплатно. Их зарубежные аналоги в чем-то могут превосходить их по качеству очистки, меньше вызывать негативных эффектов. За их введение необходимо заплатить. Какие средства выбрать – решать вам.
У меня это первый ребенок, очень дорогой и желанный. Родился здоровенький, растет на радость нам с мужем и бабушкам-дедушкам. Очень переживали. Боялась последствий – прочитала много всего по поводу аллергий, отеков и всего прочего. О возможном поднятии температуры врач говорил. Так и получилось: к вечеру поднялась «субфебрилка», сынуля немного покапризничал. Однако наутро все симптомы прошли. В дальнейшем об уколе еще некоторое время напоминала небольшая краснота вокруг места инъекции, которая бесследно исчезла спустя неделю.
Имею двоих детей: мальчика шести лет и девочку, еще совсем крошку: ей уже шесть месяцев. Сын Антон растет крепким и здоровым мальчиком, все прививки делали по графику. Не помню, чтобы была какая-нибудь реакция на полиомиелитную вакцину. От укола, помню, незначительно поднималась температура, которую сын даже не замечал. У малышки уже позади две вакцинации, которые мы стойко перенесли, немного покричав. Поднималась к вечеру температура 37,4, но она прошла без лечения. В шесть месяцев нам уже дали капельки. Ничего плохого я вообще не заметила.
Мой сыночек родился недоношенным. Несмотря на это, начал набирать вес нормально, и к моменту первой прививки уже практически догнал своих сверстников. Врач сказала, что вакцинировать просто необходимо, этот прием защитит малыша от грозного заболевания. Тем более, что противопоказаний на данный момент нет. Убедили, что вакцина Имовакс очищенная и дает минимум побочных действий.
Очень беспокоились все. Но, на удивление, сын перенес вирус от полиомиелита очень легко и без последствий. Разве что вечером немного капризничал. Утром после прививки увидели «уколочную» реакцию.
источник
БиВак полио – вакцина полиомиелитная пероральная, двухвалентная, живая аттенуированная 1, 3 типов.
Лекарственная форма – раствор для приема внутрь: прозрачная жидкость от розово-малинового до желтовато-красного цвета, без осадка и видимых посторонних включений [по 2 мл (10 доз) во флаконе, в картонной пачке 10 флаконов].
- действующее вещество: вирус полиомиелита, аттенуированные штаммы Сэбина 1 типа – не менее 10 в 6 степени ТЦД50 (тканевых цитопатогенных доз) и 3 типа – не менее 10 в 5,5 степени ТЦД50 инфекционных единиц (ИЕ) вируса;
- вспомогательные компоненты: канамицин, магния хлорид.
Применение БиВака полио показано для активной профилактики полиомиелита.
- неврологические расстройства, возникавшие во время предыдущей вакцинации пероральной полиомиелитной вакциной;
- выраженная реакция, включая повышение температуры тела выше 40 °C, осложнения при предыдущем приеме вакцины;
- период острых неинфекционных и инфекционных заболеваний или обострения хронических патологий;
- первичное (врожденное) иммунодефицитное состояние;
- иммуносупрессия;
- злокачественные новообразования;
- период беременности;
- повышенная чувствительность к компонентам вакцины.
Безопасность применения вакцины у женщин в период вскармливания грудью не установлена.
Вакцина предназначена исключительно для перорального применения!
Прививочная доза составляет 4 капли (0,2 мл), их закапывают в рот пациента с помощью пипетки или прилагаемой к флакону капельницы. Не разрешается пить или есть в течение одного часа после процедуры.
Первую и вторую вакцинацию против полиомиелита детям проводят инактивированной полиомиелитной вакциной (ИПВ) для профилактики, согласно соответствующей инструкции по применению ИПВ.
Третью вакцинацию и последующие ревакцинации против полиомиелита детям проводят живой пероральной полиомиелитной вакциной (ППВ).
Курс вакцинации состоит из первых трех прививок:
- первая: в возрасте 3 месяцев жизни – ИПВ;
- вторая: в 4,5 месяца – ИПВ;
- третья: в 6 месяцев – ППВ.
Ревакцинацию против полиомиелита проводят в соответствии с календарем профилактических прививок в 3 этапа: в возрасте 18 и 20 месяцев, затем в 14 лет.
Исключением из общих правил вакцинации и ревакцинации являются воспитанники домов ребенка, дети с ВИЧ-инфекцией или рожденные ВИЧ-инфицированными матерями. Третью вакцинацию и последующие ревакцинации против полиомиелита для указанной категории детей необходимо проводить ИПВ.
Если плановая иммунизация ребенка начинается в возрасте старше трех месяцев, она тоже проводится по установленной схеме.
Если зарегистрирован случай полиомиелита, вызванный диким полиовирусом, выделенным в биопробах человека или из объектов окружающей среды, необходимо обязательное проведение вакцинации. Дополнительной однократной вакцинации подлежат категории граждан, которые являются контактными лицами в очаге полиомиелита (или при подозрении на заболевание), в том числе вызванного диким полиовирусом. К ним относятся:
- дети с 3 месяцев до 18 лет;
- медицинские работники;
- дети с 3 месяцев до 15 лет, прибывшие из неблагополучных по полиомиелиту стран или регионов (при отсутствии достоверных данных о предшествующих прививках показана трехкратная вакцинация);
- дети с 3 месяцев до 15 лет без определенного места жительства (при отсутствии достоверных данных о предшествующих прививках показана трехкратная вакцинация);
- лица с 3 месяцев жизни и старше, контактирующие с прибывшими из неблагополучных по полиомиелиту стран или регионов людьми;
- лица без ограничения возраста, работающие с материалами, потенциально инфицированными диким вирусом полиомиелита или живым полиовирусом, – при приеме на работу.
Нельзя допускать сокращения интервалов между тремя первыми прививками.
При наличии медицинских противопоказаний, в исключительных случаях, допускается удлинение интервалов между прививками. В случае удлинения интервала между первыми тремя прививками дату четвертой прививки можно перенести на 3 месяца раньше.
В первые несколько часов после приема БиВак полио возможно развитие аллергической реакции немедленного типа.
После введения вакцины, как правило, в период с пятого по тридцатый день, могут появиться следующие реакции:
- редко: неспецифические симптомы – рвота, повышение температуры тела, головная боль (связь с приемом вакцины не обязательна);
- очень редко: аллергические реакции (отек Квинке, крапивница);
- единичные случаи: у привитых и лиц, контактирующих с привитыми, – возникновение вакциноассоциированного паралитического полиомиелита (ВАПП).
Перед вакцинацией пациент должен пройти осмотр у врача-педиатра или терапевта.
В детских учреждениях необходимо планировать проведение прививок против полиомиелита одновременно для всех детей в группе.
Нельзя допускать контакта не привитых детей с привитыми ППВ в течение 60 календарных дней с момента вакцинации.
Чтобы ограничить циркуляцию вакцинного вируса, после прививки требуется строгое соблюдение правил личной гигиены. Прежде всего, необходимо изолировать членов семьи, больных иммунодефицитом, от привитого ребенка. Ребенка следует обеспечить отдельной кроватью, горшком, постельным бельем и одеждой.
Для иммунизации ребенка, относящегося к целевым группам, в семье которого есть еще не привитые дети (по возрасту или с противопоказаниями к прививкам против полиомиелита), следует применять ИПВ.
Прививки против полиомиелита в обязательном порядке должны регистрироваться в установленных учетных формах, где указывается наименование препарата, дата прививки, доза, номер серии, реакция на прививку.
После вскрытия вакцина в плотно закрытом флаконе пригодна к применению не более 48 часов при температуре хранения 2–8 °C.
Нельзя использовать препарат из флакона с нарушенной целостностью и маркировкой, при видимых изменениях его физических свойств.
Если во время или сразу после приема вакцины у пациента случилась рвота или диарея, повторную дозу вакцины можно принимать после нормализации состояния.
Случайное превышение дозы не вызывает нежелательных последствий.
Нельзя проводить вакцинацию позже чем за 4 недели до плановой операции и раньше чем через 3–4 недели после оперативного вмешательства по экстренным показаниям.
При респираторной недостаточности в анамнезе и у недоношенных младенцев (менее 28 недель) на фоне приема БиВак полио существует большой риск возникновения апноэ. Поэтому данной категории детей в течение первых 48–72 часов после прививки необходимо обеспечить постоянный мониторинг дыхательной деятельности.
Чтобы снизить риск развития ВАПП, первые 2 вакцинации проводят вакциной ИПВ.
После обострения хронических патологий или острых неинфекционных и инфекционных заболеваний принимать вакцину можно только через 2–4 недели после ремиссии или полного выздоровления.
При легких формах острых респираторных вирусных инфекций, при острых кишечных заболеваниях прививку проводят после нормализации температуры.
При иммуносупрессии вакцинацию можно проводить только через 12 недель после окончания курса лечения.
В один день с применением БиВак полио разрешено проведение прививки адсорбированной коклюшно-дифтерийно-столбнячной вакциной (АКДС-вакцина) или адсорбированной дифтерийно-столбнячной вакциной (АДС и АДС-М анатоксин). Кроме этого, введение полиомиелитной вакцины допускается одновременно с другими препаратами Национального календаря профилактических прививок.
Иммуносупрессивные лекарственные средства могут снизить иммунный ответ на прием полиомиелитной вакцины, содействовать размножению вирусов вакцины и увеличению периода выведения вакцинных вирусов с каловыми массами.
Хранить при температуре минус 20 °C и ниже, транспортировать при температуре 2–8 °C с последующим замораживанием.
Срок годности: при температуре хранения минус 20 °C и ниже – 24 месяца, 2–8 °C – 6 месяцев.
Информация о препарате является обобщенной, предоставляется в ознакомительных целях и не заменяет официальную инструкцию. Самолечение опасно для здоровья!
источник