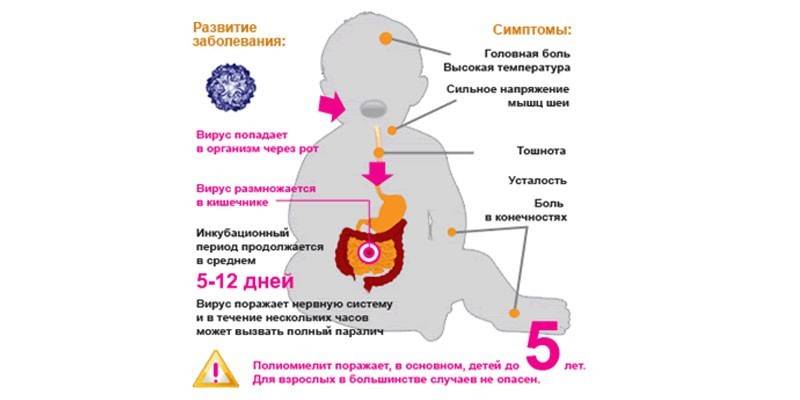
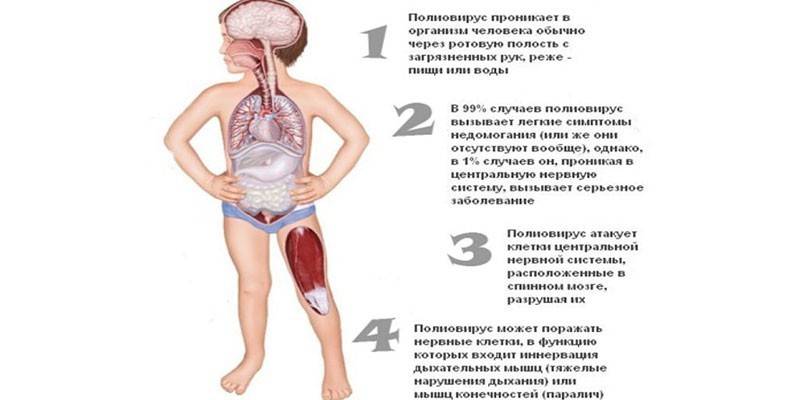
Обязательная вакцинация значительно сокращает количество детей, болеющих полиомиелитом. К сожалению, не исключены случаи заражения этой инфекцией. Родители должны знать симптомы начала и развития грозного заболевания. Это поможет оказать ребенку своевременную помощь, избежать серьезных последствий.
Тяжело протекающее заболевание вызывает поражение клеток спинного мозга, нервной системы полиовирусом. Полиомиелит сложно диагностируется на начальной стадии. Его симптомы очень похожи на вирусную инфекцию. Болезнь у детей начинается в острой форме. Инкубационный период полиомиелита составляет от трех суток до месяца. Первые признаки, сигнализирующие о начале заболевания:
- увеличение температуры тела свыше 38 градусов;
- боли в горле;
- насморк;
- кашель;
- понос;
- запор;
- головная боль;
- вялость;
- тошнота;
- потливость;
- слабость;
- рвота;
- сонливость.
Признаки полиомиелита у детей можно наблюдать через неделю после инфицирования. Для некоторых случаев характерны такие признаки болезни:
- боли в спине, плечах;
- помутнение сознания;
- ригидность мышц затылка – невозможность нагнуть голову;
- расстройство мочеиспускания;
- одышка (при поражении дыхательной системы);
- судороги;
- боли при надавливании на позвоночник;
- бред.
Избежать инфицирования помогает вакцинация, которая проводится ребенку по специальному графику. Симптомы полиомиелита у детей после прививки выражены в виде такой реакции организма:
- высыпания на коже;
- диарея;
- повышение температуры не больше 37,6 градуса;
- покраснение, болезненность в месте прививки;
- нарушение сна;
- капризность;
- снижение аппетита.
После скрытого инкубационного периода наступает препаралитическая стадия заболевания. Этот этап у детей может продолжаться от трех до шести недель и проявляется такими симптомами:
- заложенность носа;
- кашель;
- нарушение сознания;
- насморк;
- боли в носоглотке;
- судороги;
- повышенная чувствительность кожи;
- сухость в горле.
По мере развития инфекции у детей могут наблюдаться такие симптомы полиомиелита:
- повышение температура тела до 39,5 градуса;
- сильные мышечные, головные боли;
- расстройство мочеотделения;
- отечность;
- покраснение области суставов;
- кожные высыпания;
- боли в животе;
- частая рвота – больше двух раз за день;
- раздражительность;
- онемение мышц спины, шеи;
- перемена настроения.
Восстановительный период после полиомиелита может продолжаться до трех лет. Признаки недуга у детей на этом этапе сглаживаются. Для этой фазы болезни характерно такое развитие событий:
- заканчиваются головные, мышечные боли;
- проходит потливость;
- восстанавливаются движения в некоторых мышцах;
- прекращается болезненность суставов, позвоночника.
Резидуальный этап – период остаточных явлений зависит от предыдущих симптомов полиомиелита. Он может растянуться на несколько лет. У детей иногда наблюдаются такие симптомы:
- атрофия мышц;
- стойкие параличи в вялой форме;
- мышечная утомляемость;
- контрактура – укорачивание мышц, уменьшение их растяжимости;
- развитие остеопороза (риск переломов как результат снижения плотности костей);
- фасцикуляция (спонтанное сокращение мышечных волокон одного пучка).
источник
Полиомиелит — инфекционное воспалительное заболевание, при котором поражается серое вещество центральной нервной системы. Размножается в двигательных нейронах, что приводит к их дальнейшей гибели. Первые признаки у детей появляются в более поздние стадии. Распространен по всему земному шару, более восприимчивы дети до семи лет.
Главная причина возникновения полиомиелита у ребенка — проникновение в организм полиовируса. Он быстро погибает при высоких температурах, при ультрафиолетовом облучении и в средах с минимальным количеством жидкости. Источник возбудителя — больной человек в бессимптомной стадии или носитель. Путь проникновения — воздушно-капельный и при попадании частиц с вирусом в рот. Наибольших пик распространения заболевания возникает в поздний летний или осенний период. Микроорганизм проникает через лимфатическую систему в кровь и достигает спинного мозга, где происходят важные этапы его развития.
Факторами, предрасполагающими для возникновения патологии, является несоблюдение личной гигиены и недостаточный контроль над чистотой рук детей и окружающих предметов, большие скопления людей, пренебрежение специфической профилактикой, сниженный иммунитет на фоне врожденных патологий или приобретенных хронических инфекций.
По форме выделяют типичный и атипичный полиомиелит. Первый проходит с поражением центральной нервной системы и включает в себя непаралитический тип (менингеальный) и паралитический (спинальный, бульбарный, понтинный и смешанный). Атипичный не затрагивает мозговые структуры, в нем выделяют инаппаратный и абортивный тип.
Менингеальный полиомиелит схож с картиной обычного менингита, поражается в большей степени серое вещество головного мозга.
Спинальный, самый распространенный тип заболевания, поражается серое вещество спинного мозга, а именно теми участками, которые отвечают за двигательную активность человека. Развивается паралич мышц верхних и нижних конечностей.
Бульбарный полиомиелит — патологический процесс в отделах продолговатого мозга.
Понтинный тип характеризуется поражением ядер лицевого нерва, что проявляется параличом мимических мышц.
Инаппаратная форма не проявляет себя достаточно долгое время, но человек становится носителем вируса и способен заражать других людей.
Абортивный — наиболее опасный в отношении эпидемиологии, так как обладает неспецифическими симптомами, например, расстройствами желудочно-кишечного тракта, его легко спутать с любой другой инфекцией, а вероятность заражения здорового населения увеличивается в разы.
Патологию подразделяют на полиомиелит легкой, средней и тяжелой степени тяжести. Главным критерием для выставления диагноза ставится уровень интоксикации и выраженность нарушений функций опорно-двигательного аппарата.
По характеру болезнь делят на группы с гладким течением и негладким, что означает наличие осложнений и присоединение вторичной патогенной микрофлоры.
Признаки отличаются между собой в зависимости от формы и стадии развития патологии. Выделяют:
- инкубационный период;
- препаралитический период (начальная стадия);
- паралитический период;
- восстановительный период (период выздоровления);
- период остаточных явлений.
Инкубационный период, в зависимости от состояния иммунной системы организма детей проходит по-разному. У одних он может занимать всего десять дней, у других около года и более. Иногда, как в случае иннапаратного полиомиелита, заболевание дальше инкубационного периода не выходит.
В начальной стадии начинает формироваться клиническая картина. При полиомиелите симптомы у детей включают в себя расстройства желудка и кишечника и болезнь больше похожа либо на ОРВИ, либо на отравление. Все начинается остро, с быстрого повышения температуры тела до 38.0-39.0°С. Сопровождается повышенной потливостью, ознобом, понижением аппетита. Часто возникает тошнота, рвота, характерен жидкий стул. Повышается частота сердечных сокращений и дыхания. Постепенно поражается нервная система — ребенок вялый, ослабленный, малоподвижный. Может жаловаться на боли в суставах и мышцах конечностей, которые усиливаются при попытке встать или перевернуться на другой бок. Развиваются судороги. Иногда затрагиваются мышцы диафрагмы, что несет за собой осложнения в виде затрудненного прерывистого вдоха или выдоха. Далее появляются расстройства мочеотделения, кожная сыпь или покраснение, особенно в области суставов, отечность некоторых участков тела. Длится препаралитический период около семи дней.
Паралитическая стадия характеризуется отдельно по каждой форме патологии и имеет свои особенности.
Температура тела идет на спад, становится либо нормальной, либо субфебрильной (37.0°С). Появляются двигательные признаки полиомиелита, малыш не может сесть или встать без дополнительной опоры на руки. Повышенное выделение пота сохранено, что говорит о нарушении вегетативной нервной системы. Отказывают приводящие, отводящие, сгибающие и разгибающие мышцы рук и ног, формируется паралич и парез, отличаются между собой глубиной поражения нервной ткани. Без должного напряжения мышечные волокна атрофируются на вторую или третью неделю заболевания. Процесс практически необратим, ребенок остается инвалидом.
Заболевание затрагивает двенадцать пар черепных нервов, а именно их ядра, находящиеся в продолговатом отделе головного мозга. Эти отделы отвечают за главные функции: органы чувств, движение конечностей, контроль над мимикой, ориентация в пространстве, дыхание, сердцебиение и так далее. Более тяжелая форма заболевания, так как симптомы полиомиелита у детей не ограничиваются нарушением сокращения мускулатуры. Поражается сердечно-сосудистая система, могут развиться аритмии, блокады нервных импульсов, учащение или угнетение сердцебиения, скачки артериального давления. Появляется одышка вплоть до удушья. В крови уменьшается количество переносимого кислорода, о чем говорит синюшность кожных покровов. Малыши находятся в состоянии страха, беспокойства, постоянно плачут. Состояние быстро усугубляется, наступает поочередно ступор, сопор и кома. Вероятен летальный исход.
Понтинная форма — это так называемый подтип бульбарной, так как поражаются ядра седьмой пары черепных нервов. Лицо похоже на маску, без движения мимических мышц, малыш не способен ни улыбнуться, ни выразить удивление или разочарование.
Точная клиническая картина менингита на первых этапах воспаления. Детей в большей степени беспокоят головные боли и неспособность согнуть позвоночник в шейном отделе за счет спазма мышц спины. Все сопровождается длительной лихорадкой, способной чередоваться с нормальной температурой тела. На четвертую неделю все признаки проходят, при несвоевременном лечении в качестве осложнений характерна мигрень и в редких случая психические расстройства.
Инаппартная форма не развивается, возбудитель можно выявить только в процессе лабораторных исследований.
Абортивная форма имеет наиболее благоприятный исход, все заканчивается полным выздоровлением. Клиническая картина не развивается дальше препаралитической стадии.
Восстановительный период длится около одного года. Помимо атрофии мышц возможно развитие остеопороза, остеохондроза. Пораженная конечность отстает в росте, ее функции не приходят в первоначальное здоровое состояние.
Период остаточных явлений — заключительный этап полиомиелита, где видны все итоги поражения нервной ткани возбудителем. Периодически могут беспокоить судороги и парезы, боли в руках и ногах, косолапость и деформация ступней.
Диагноз полиомиелит ставится в первую очередь на основании жалоб больного и объективном осмотре. Невролог обязан проверить рефлексы, чувствительность кожных покровов, при необходимости измерить частоту сердечных сокращений, показатели артериального давления, уделить внимание характеру дыхания.
Выписываются стандартные направления на сдачу общих анализов крови, мочи и кала. Иногда повышается уровень лейкоцитов, увеличивается скорость оседания эритроцитов, что говорит о воспалении. Микроорганизм можно обнаружить в фекалиях, но это несет за собой некоторые сложности, так как не все больницы снабжены определенной аппаратурой, постоянно нарушаются методы забора и транспортировки биологического материала.
Главным ориентиром для выявления возбудителя является результат лабораторных исследований. Берется мазок со слизистой оболочки рта или носоглотки и сдается на микроскопическое исследование. Большую роль в диагностике играет иммуноферментный анализ (ИФА) и реакция связывания комплемента (РСК). И тот и другой метод позволяет определить титр антител в сыворотке крови больного. В случае каких-либо затруднений или сомнений возможно проведение полимеразной цепной реакции (ПЦР), основанной на прочтении генома возбудителя.
Для дифференциальной диагностики используется люмбальная пункция, при ней через трубочку под большим давлением вытекает ликворная жидкость, по которой можно судить о состоянии пациента. У детей практически не проводят.
Электромиография — современный метод, позволяет определить активность передачи нервных импульсов к мышечным волокнам, дает точную характеристику состояния нервной системы.
Лечение полиомиелита у детей проводится в стационарных условиях под наблюдением врачей. Показан полный покой, изоляция от здоровых людей, диета с высоким содержанием питательных веществ и строгий постельный режим. При невозможности питаться самостоятельно маленькому пациенту вводится пищевой зонд. В тяжелых случаях необходима искусственная вентиляция легких.
Терапия в основном симптоматическая и иммуномодулирующая. Важен прием витаминов группы В, аскорбиновой кислоты в повышенных дозах. При больших температурах рекомендованы жаропонижающие (парацетамол), обезболивающие (кеторол, редко анальгин), противовоспалительные препараты (ибупрофен, аспирин). При повышенной возбудимости ребенка необходимы седативные препараты (седуксен).
В препаралитический период важно восстанавливать объем циркулирующей крови (ОЦК) и водно-электролитный баланс. Это делают с помощью внутривенного капельного введения глюкозы, растворов солей калия, натрия, кальция и других минералов.
В фазу восстановления показана физиотерапия, массаж и лечебная физкультура. Наибольший эффект дает УВЧ, электростимуляция опорно-двигательного аппарата, солевые теплые ванны и парафинолечение суставов.
Атипичные формы проходят бесследно и не требуют дополнительной терапии.
В маленьком возрасте, так как организм растет, возможно выправление деформированных конечностей, лечение сколиоза с помощью наложения гипсовых повязок или хирургического вмешательства.
Реабилитация после острого периода занимает около трех лет. На протяжении всего времени больных детей должен осматривать невролог, ортопед и терапевт.
Сейчас разработана специфическая профилактика полиомиелита, основанная на правилах плановой иммунизации детей.
Существует два типа вакцин. Первая подразумевает наличие живых, но ослабленных или поврежденных возбудителей, а во второй содержатся мертвые микроорганизмы. Большее предпочтение отдают живой вакцине, так как она сильнее стимулирует иммунную систему, активизируются гуморальные механизмы, в крови появляются антитела.
Профилактические мероприятия проводят начиная с трехмесячного возраста. Делают три прививки с интервалом в один месяц. Далее для поддержания иммунного статуса детей необходимо ревакцинироваться в полтора года, следующий раз в два годика, а последний в шесть лет. Главными противопоказаниями к проведению иммунизации являются ослабленный иммунитет на фоне недавно вылеченного заболевания и возможная аллергическая реакция. В первом случае после улучшения состояния малыша прививку рекомендуется сделать.
Неспецифическая профилактика включает в себя соблюдение санитарно-гигиенических норм и обучение их соблюдению детей.
источник
Полиомиелит всеобщими усилиями правительств многих стран мира удалось приостановить. Но совсем исключить заболевание их перечня существующих серьезных болезней пока не получается. В этой статье мы расскажем о том, что собой представляет это опасное заболевание, как распознать его и чем лечить.
Полиомиелит – вирусное воспаление клеток серого вещества спинного мозга. Недуг является чаще всего детским и очень заразным. Спинномозговые клетки поражаются полиовирусом, что приводит к их параличу. В результате нервная система перестает функционировать нормально.
Обычно никаких видимых симптомов при полиомиелите нет, лишь тогда, когда вирус попадает в центральную нервную систему, он вызывает параличи и парезы.
Изучать недуг начали еще в XIX веке, а в середине XX столетия полиомиелит приобрел масштабы национального бедствия во многих странах, включая европейские. Вакцину от полиомиелита разработали независимо друг от друга американские и советские ученые. В последние годы страны объявляют о том, что они свободны от полиомиелита. Вспышки недуга время от времени наблюдаются только в трех государствах – Нигерии, Афганистане и Пакистане.
В 2015 году два случая зафиксировали на Украине. У медиков есть все основания полагать, что в этой стране полиомиелит может распространяться из-за того, что прививку от болезни, по статистике, получила только половина украинских детей. В России ситуация под контролем, но она имеет тенденцию к ухудшению. В первую очередь это связана с притоком мигрантов, в том числе и из соседней Украины.
Причиной полиомиелита является пикорновирус из семейства энтеровирусов. Вирус достаточно устойчив, например, в водной среде он может прожить без потерь своих свойств до 100 суток, а в фекалиях человека – до полугода. Вирус не боится низких температур, а также прекрасно отражает атаки желудочного сока, проходя через пищевые пути человека. Разрушить вирус могут кипяток, солнечные лучи, хлор.
Заразиться ребенок может от больного человека или носителя, у которого нет видимых симптомов.
Через рот вирус выделяется в окружающую среду в течение нескольких суток, а с каловыми массами – неделями и даже месяцами. Таким образом, возможны два пути инфицирования – воздушно-капельный и алиментарный (через грязные руки, с загрязненной пищей). Немалый вклад в распространением этого вируса вносят вездесущие мухи.
После проникновения в организм ребенка полиовирус начинает размножаться в лимфоидной ткани миндалин, в кишечнике и лимфатических узлах. Постепенно он проникает в кровь, а оттуда — в спинной мозг и центральную нервную систему.
Инкубационный период составляет от 3 суток до одного месяца, наиболее часто от 9 до 11 дней. По окончании периода могут появиться первые признаки заболевания, а могут и не появиться, и тогда распознать полиомиелит можно будет только по результатам лабораторных анализов.
Чаще всего случаи полиомиелита регистрируются летом и осенью. В группе риска – дети от полугода до семи лет. В первые несколько месяцев жизни ребенку полиомиелит вообще не грозит, поскольку материнский врожденный иммунитет надежно защищает малыша от энтеровируса этого типа.
После болезни к поливирусу вырабатывается стойкий пожизненный иммунитет.
У большинства детей полиомиелит не проявляется даже после окончания инкубационного периода. Симптоматика будет зависеть от формы заболевания и состояния иммунитета ребенка.
Симптомов нет. Параличи не развиваются. Обнаруживается только в анализах крови. Маркерами являются антитела к полиовирусу.
Самая распространенная форма. По окончании инкубационного периода в самом начале болезни могут быть симптомы самой обычной вирусной инфекции – боль в горле, головная боль, повышение температуры, иногда диарея и тошнота.
Болезнь отступает примерно через неделю. Параличей не развивается.
При ней проявляются все симптомы вирусной инфекции (боль в горле, температура, боли в животе), но более выраженно, чем при висцеральной форме.
Наблюдается напряжение затылочных мышц, неврологические проявления. Болезнь сопровождается сильной головной болью, но параличей не вызывает.
Ребенок выздоравливает через 3-4 недели.
Это самая редкая и самая опасная форма заболевания. При ней все начинается, как обычная ОРВИ, но симптомы быстро прогрессируют, состояние ребенка стремительно ухудшается вплоть до возникновения бреда, эпизодов потери сознания, судорог.
Если ребенку провести пальцами вдоль позвоночника, он испытает сильную боль. Если попросить ребенка коснуться губами собственных коленок, у него это не получится. Сидит малыш с такой формой недуга с наклоном туловища вперед и с упором на обе руки, в так называемой позе треножника. Такая форма может вызывать параличи. Обычно паралич наступает при гибели одной четвертой части нервных клеток.
Полный паралич достаточно редок, он возникает лишь в 1% случаев. Но вот частичные парезы отдельных мышц встречаются чаще. Паралитические проявления наступают не сразу, а по мере снижения температуры, ближе к выздоровлению. Наиболее часто атрофируются мышцы ног, реже дыхательной системы или туловища.
Симптомы полиомиелита очень похожи на клинические проявления многих болезней, вызванных энтеровирусами и герпетическими вирусами. Именно поэтому при появлении симптомов ОРВИ важно обязательно вызвать врача, чтобы не упустить время и обнаружить заболевание, если оно есть. В этом помогут методы лабораторной диагностики.
В лабораторию отправят кровь, мазок из носоглотки и образец каловых масс. Именно в них может быть обнаружен вирус.
В первую очередь, врачу понадобится отличить полиомиелит от похожего травматического неврита, синдрома Гийена-Барре, поперечного миелита. Для полиомиелита свойственна высокая температура в начале заболевания, нисходящие параличи, сниженные сухожильные рефлексы.
При подозрении на полиомиелит ребенка обязательно госпитализируют в инфекционный стационар.
Погибшие клетки спинного мозга постепенно замещаются, рубцуются, поэтому частично утрачиваются функции той части тела, за которую они отвечали. Спинальная форма паралича, при которой поражаются грудной, шейный и поясничный отделы, грозит вялыми параличами конечностей.
При бульбарном полиомиелите поражены черепные нервы, поэтому осложнения будут локализоваться выше – в основном, нарушается процесс глотания, воспроизведения звуков голосовым аппаратом. Наиболее опасным считается паралич дыхательных мышц, это может привести к смерти.
Пораженными могут оказаться и лицевые нервы, и головной мозг, если вирус доберется до центральной нервной системы. Последнее чревато развитием пожизненного стойкого паралича.
Прогнозы при непаралитическом полиомиелите благоприятны.
При паралитической патологии в той или иной степени остаются с ребенком на всю жизнь. Однако грамотный и ответственный подход к реабилитации позволяют избежать инвалидности при нетяжелых поражениях и восстановить двигательные функции в полном или практически полном объеме.
Несмотря на то, что человечество немало потрудилось над созданием вакцины от полиомиелита, лекарств против этого заболевания не разработано. Вирус совершенно не чувствителен к антибиотикам, а противовирусные препараты не способны замедлить его продвижение.
Единственный защитник ребенка в этот момент – его собственный иммунитет. Только он способен выработать антитела, которые смогут расправиться с вирусом раньше, чем тот поразит головной мозг и убьет большое количество клеток спинного мозга.
Вся терапия сводится к тому, что ребенку оказывается симптоматическая помощь. При повышении температуры дают жаропонижающие средства, при мышечных болях дают обезболивающие и противовоспалительные препараты.
Возникновение параличей внимательно контролируют врачи в стационаре, при появлении неврологических нарушений и судорог ребенку назначают миорелаксанты – препараты, расслабляющие мышцы, противосудорожную схему лечения.
При повреждении дыхательной функции оказывают реанимационную помощь с подключением ребенка к аппарату искусственной вентиляции легких.
В процессе лечения ребенку показано обильное теплое питье, постельный режим и полный покой.
Большего внимания заслуживает период восстановления. Именно в нем будет решаться, останутся ли параличи или пройдут, получит ребенок инвалидность или нет. Реабилитация после полиомиелита начинается с ограничения физической нагрузки и двигательной активности ребенка. Напрягать мышцы нельзя, чтобы ограничить парализованные зоны.
Затем постепенно нагрузку увеличивают. Ребенку назначают:
электростимуляцию парализованных или атрофированных мышц;
Все эти меры нужны исключительно в комплексе, и период реабилитации обещает быть небыстрым. Задача этого этапа заключается даже не в восстановлении функций погибших клеток мозга, а в стимуляции компенсаторных механизмов – здоровые клетки должны взять на себя часть функций погибших собратьев. Если этого удается достичь, то прогнозы более благоприятные.
В этот период могут быть назначены гормональные препараты, ферменты, витамины, препараты кальция и магния, поскольку эти вещества обеспечивают более быстрый контакт при проведении нервных импульсов между головным мозгом, нервными клетками и мышцами.
Несмотря на то, что полиомиелит уже привычно считается заболеванием детским, взрослые тоже могут заразиться этим недугом. У них болезнь протекает тяжелее, а последствия всегда более выраженные и опасные, чем у детей. У взрослых также выше вероятность летального исхода.
Прививку от полиомиелита для взрослых рекомендуется делать раз в 5-10 лет, и каждый раз – перед посещением стран, в которых полиомиелит победить пока не удалось. Напомним, это Афганистан, Пакистан и Нигерия.
Неспецифическая профилактика заболевания включает в себя стандартные гигиенические требования – ребенок должен мыть руки после возвращения с прогулки и перед едой, взрослые должны бороться с мухами, поскольку они являются переносчиками полиовируса.
Малышей с подозрением на это заболевание изолируют в специальные стационары, а в детском саду или школе, которые они посещают, объявляют карантин на 21 день. За эти три недели медицинские работники внимательно следят за малейшими изменениями в самочувствии и состоянии остальных детей, ежедневно измеряют температуру, осматривают миндалины.
Самая эффективная профилактика от этого недуга – прививки. Сегодня в России используют два типа вакцины: одна содержит живые, но сильно ослабленные полиовирусы, вторая – полностью инактивированные вирусы, убитые формалином.
Прививка от полиомиелита внесена в перечень обязательных на территории Российской Федерации, она входит в Национальный календарь профилактических прививок и является бесплатной.
Первую волну вакцинации начинают в самом раннем возрасте. Вакцину в форме капель для перорального приема дают ребенку в 3 месяца, в 4,5 месяца и в 5 месяцев. Затем капли дадут ребенку в полтора года, в 6 лет и в 14 лет.
Очень часто педиатры объединяют вакцинацию от полиомиелита с прививкой АКДС (против коклюша, дифтерии и столбняка), правда, при условии, что ребенок на этот момент старше 2 лет.
Прививка может быть не только в форме капель, но и в виде раствора для инъекций, но такие вакцины производятся только за рубежом (во Франции, Бельгии) и закупаются российским Минздравом ежегодно.
Многокомпонентные вакцины, которые сразу сочетают в себе компоненты против коклюша, столбняка, дифтерии и полиомиелита, также производятся иностранными фармацевтическими компаниями.
Бесплатно в детской поликлинике предлагаются отечественные вакцины. Если у родителей есть желание привить малыша импортным препаратом, то за него придется заплатить.
Перед прививкой ребенка не рекомендуется обильно кормить, важно, чтобы накануне визита в поликлинику он опорожнил кишечник. На момент прививки малыш должен быть здоров, у него не должно быть повышенной температуры и других симптомов возможных заболеваний.
После прививки ребенка час не кормят и не поят.
Прививка не опасна для детского здоровья, хотя порой может вызвать определенные неприятные последствия, в частности, диарею. Она носит временный характер и для ребенка не представляет опасности.
В одном случае на миллион введение живой вакцины вызывает заболевание полиомиелитом. Если привитый ребенок заболел, то вероятность параличей оценивается всего в 1%.
Иногда ребенок может отреагировать на прививку небольшой аллергической реакцией по типу крапивницы. Повышения температуры вакцина обычно не вызывает.
После прививки можно и гулять, и купаться, и вести самый обычный образ жизни. Вот только с введением новых продуктов в рацион ребенка после вакцинации лучше воздержаться хотя бы на неделю.
От прививки освобождаются дети, которые на предыдущую прививку отреагировали бурными проявлениями со стороны нервной системы, у которых после прививки были неврологические нарушения. Детям с ВИЧ-инфекцией и другими причинами иммунодефицита, прививку также не делают.
Если ребенок болен или переболел не так давно любой вирусной инфекцией, прививку временно откладывают. При этом другие болезни, не вызванные вирусами, не являются основанием для отмены очередной вакцинации.
Отказываться от этой прививки не стоит, поскольку полиомиелит является опасным заболеванием, которое может сделать ребенка инвалидом, несмотря на уровень развития современной медицины, ее возможности и своевременное оказание квалифицированной помощи.
Дополнительно о полиомиелите смотрите в следующей передаче доктора Комаровского.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник
Инфекционное воспалительное заболевание, при котором поражается серое вещество центральной нервной системы — это полиомиелит. С момента заражения до появления первых симптомов и признаков заболевания проходит 7 — 12 дней. В этой статье мы рассмотрим основные из них.
Инкубационный период составляет 2 — 35 дней, но чаще 10 — 12 дней.
Течение заболевания делится на 4 периода:
- Препаралитический,
- Паралитический,
- Восстановительный,
- Резидуальный.
Препаралитический период полиомиелита
Болезнь начинается остро; появляются такие симптомы, как:
- фебрильная температура,
- недомогание,
- анорексия,
- отмечается катар верхних дыхательных путей.
У части больных начало полиомиелита характеризуется диспепсическими явлениями в виде поноса или запора.
С первых дней присоединяются симптомы раздражения нервной системы: головная боль, вялость, расстройство сна, рвота, у грудных детей нередко судороги. Часто выявляются корешковые симптомы, признаки раздражения мозговых оболочек (положительный симптом Кернига, Брудзинского, боли в спине, конечностях, ригидность затылочных мышц), гиперестезия. Подобная клиническая картина, представляющая собой препаралитический период, удерживается от 1 до 6 дней. Температурная кривая может быть двугорбой. Общемозговые и менингеальные симптомы полиомиелита появляются в момент второй лихорадочной волны, отмечаемой после 1 — 2-дневной апирексии. В это время при спинномозговой пункции удается получить прозрачную жидкость под давлением, с выраженным плеоцитозом (до 100 клеток в 1 мкл и более), преобладанием в первые дни болезни числа нейтрофилов и нормальным или незначительно повышенным содержанием белка.
Параличи развиваются в конце лихорадочного периода или вскоре после нормализации температуры как бы внезапно, часто выявляясь утром у детей, накануне, казалось, бы не имевших ограничений двигательных функций (утренние параличи). Обычно это происходит до 5-го дня болезни, но может наблюдаться и в более поздний период, в конце 1-й на 2-й неделе. Парализованными могут быть различные мышечные группы, но преимущественно нижних конечностей, больше в проксимальных отделах, асимметрично, без нарушения чувствительности. При ощупывании и перемещении конечностей ребенок испытывает боль в пораженных мышцах. Возможны спонтанные боли. Болевыми симптомами определяется положение ребенка в постели, его поведение и тем самым формирование ранних болевых контрактур. Парезы и параличи сопровождаются снижением мышечного тонуса, ограничением или полной утратой активных движений, гипо- и арефлексией, а позднее атрофией, что свидетельствует о поражении периферического мотонейрона.
Если патологический процесс полиомиелита захватывает межреберные и диафрагмальные мышцы, экскурсия грудной клетки снижается, в акт дыхания включается вспомогательная мускулатура, появляются признаки дыхательной недостаточности, голос становится тихим, кашлевой толчок ослабевает. Вовлечение в процесс стволовых структур может сопровождаться признаками и симптомами поражения ядер блуждающего, сосудодвигательного, языкоглоточного, подъязычного, глазодвигательных нервов с явлениями расстройства дыхания, ритма сердечной деятельности, дисфагии, нарушения фонации, гиперсекреции слизи, обтурирующей верхние дыхательные пути. Появляются тахи- или брадикардия, циркуляторные расстройства, лабильность артериального давления. В подобных случаях состояние больных становится угрожаемым. Возможен летальный исход в короткий срок; если этого не происходит, в ближайшие 2 — 3 дня отмечаются стабилизация патологического процесса, а затем медленное частичное восстановление функций и улучшение общего состояния ребенка.
Изменения спинномозговой жидкости, характерные для препаралитического периода, исчезают. Состав ее или нормализуется, или развивается белково-клеточная диссоциация, т. е. нарастает содержание белка, обычно до 1,5 — 2%, и уменьшается число клеток до 5-10 в 1 мкл.
Длительность паралитического периода исчисляется от нескольких дней до 2 нед.
Восстановительный период полиомиелита
Он наступает с появлением утраченных функций и активных движений в пораженных мышцах, что чаще всего наблюдается через несколько дней после развития параличей. Вместе с тем исчезает болевой синдром, появляются такие симптомы: сухожильные рефлексы, в случаях, сопровождающихся бульбарными расстройствами, восстанавливаются дыхание, акт глотания и фонация, исчезает асимметрия лица и т. д. Наиболее быстрый темп восстановительных процессов наблюдается в первые 3 — 6 мес. Он связан с ликвидацией отека, постепенным восстановлением микроциркуляции и обменных нарушений в нервных клетках. В более поздние сроки восстановление идет медленнее. Общая длительность восстановительного периода не превышает 2 — 3 лет. При тяжелом и обширном поражении серого вещества спинного мозга параличи стойко сохраняются.
Резидуальный период полиомиелита
Период остаточных явлений, характеризуется такими симптомами: наличием стойких парезов и параличей, сопровождающихся мышечной атрофией и трофическими расстройствами, развитием контрактур и деформацией в пораженных конечностях и участках тела.
Опорно-диагностические признаки препаралитического периода:
- характерный эпиданамнез;
- синдром интоксикации;
- двухволновая лихорадка;
- слабо выраженный катаральный синдром;
- синдром поражения желудочно-кишечного тракта;
- болевой синдром (спонтанные мышечные боли в конечностях, спине).
Опорно-диагностические признаки паралитического периода полиомиелита:
- характерный эпиданамнез;
- острое развитие вялых парезов (параличей) с нарастанием в течение 1-2 дней;
- преимущественное поражение проксимальных отделов нижних конечностей;
- асимметричный и мозаичный характер распределения парезов и параличей;
- отсутствие расстройств чувствительности и нарушения функций тазовых органов;
- выраженный болевой синдром;
- раннее развитие трофических нарушений в пораженных конечностях.
Лабораторная диагностика полиомиелита
Применяют вирусологический, экспресс- и серологический методы.
Материалом для вирусологической диагностики являются фекалии и ликвор. Забор фекалий проводят при поступлении больных в стационар двукратно (2 дня подряд). До отправки в лабораторию материал хранят при температуре от 0 до +4° С.
«Дикие» и вакцинные штаммы различают с помощью полимеразной цепной реакции.
С целью экспресс-диагностики используют определение антигена полиовируса в фекалиях и ликворе с помощью ИФА.
При серологическом обследовании (РН, РСК) выявляют специфические антитела в крови и ликворе. Диагностическое значение имеет нарастание титра специфических антител в динамике заболевания в 4 раза и более.
На основании иммуноферментного анализа (ИФА) определяют типоспецифические антитела (IgM, IgG и IgA) в сыворотке крови и ликворе больного.
Анализ цереброспинальной жидкости в препаралитическом периоде отражает серозное воспаление мозговых оболочек. При люмбальной пункции ликвор вытекает под давлением, отмечается клеточно-белковая диссоциация (смешанный плеоцитоз до 100-300 кл в 1 мкл при нормальном или слегка повышенном содержании белка). В паралитическом периоде болезни выявляется белково-клеточная диссоциация (высокое содержание белка при нормальном или слегка повышенном цитозе лимфоцитарного характера).
В периферической крови специфические изменения отсутствуют: умеренный лейкоцитоз, относительный нейтрофилез.
При исследовании злектровозбудимости мышц выявляют все стадии качественных изменений (частичная, полная реакция перерождения, биоэлектрическое молчание).
Электромиографический метод уже в первые сутки появления параличей позволяет установить сегментарный (передне-роговой) уровень поражения.
Дифференциальная диагностика полиомиелита
Симптомы спинальной формы чаще приходится дифференцировать с острыми вялыми параличами энтеровирусной этиологии (ECHO, Коксаки, энтеровирусы 68-71 серотипов).
В отличие от полиомиелита острые вялые парезы энтеровирусной этиологии чаще развиваются без препаралитического периода, протекают без лихорадки и общей интоксикации. Двигательные нарушения проявляются легким вялым парезом с явлениями гипотонии и гипотрофии, высокими сухожильными рефлексами на пораженной конечности. В течение 2-4 нед. парез обычно восстанавливается, но может развиться незначительная атрофия мышц. Изменения в цереброспинальной жидкости отсутствуют. Окончательный диагноз устанавливается на основе эпидемиологического, вирусологического и серологического обследования больного.
Понтинную форму полиомиелита дифференцируют с невритом лицевого нерва другой этиологии (бактериальной, инфек-ционно-аллергической, травматической и др). Менингеальную форму дифференцируют с вирусными серозными менингитами различной природы (энтеровирусной, паротитной, аденовирусной и др.), а также бактериальными серозными менингитами (туберкулезной, боррелиозной и иерсини-озной этиологии).
Бульбарную форму дифференцируют с клещевыми нейроинфекциями, полинейропатиями при дифтерии, врожденной миастенией.
Теперь вам известны основные симптомы полиомиелита у детей, а также о том, как диагностируют заболевание.
источник
Полиомиелит у детей является опасным инфекционным заболеванием, которое при развитии поражает серое вещество спинного мозга и характеризуется мышечной слабостью. Сегодня оно не страшно жителям прогрессивных стран, поскольку была изобретена вакцина от него, и только в государствах третьего мира до сих пор случаются эпидемии.
Благодаря повсеместной массовой иммунизации болезнь не распространяется широко, хотя еще в 50-х годах 20 века от нее страдал весь мир, что ярко отражено в некоторых кинофильма и книгах. Однако случаи заражения встречаются, поэтому важно знать первые симптомы полиомиелита, чтобы не допустить его развития.
Данная болезнь известна еще в Древнем Египте, и только в 50-х годах прошлого столетия была изобретена вакцина от него. Массовая вакцинация помогла снизить заболеваемость и остановить эпидемии.
Заболевание вызывается вирусом, который поражает нервную систему человека. Характерная особенность его заключается в развитии периферических параличей, вследствие поражения вирусом важных групп нервов и отрезков спинного мозга.
Существует 3 клинические формы болезни:
- Абортивная — человек является носителем вируса, но его нервная система при этом не поражена.
- Менингеальная — нервная система поражена, но течение болезни происходит с общеинфекционными и менингеальными симптомами.
- Паралитическая – болезнь протекает с парезами и параличами, которые поражают проксимальные мышцы.
Паралитическая форма разделяется на:
- Спинальную – вирус поражает отдельные отрезки спинного мозга, наступает паралич межреберных мышц.
- Бульбарную – вирус поражает каудальные нервы и у больного развивается бульбарный паралич, который влечет нарушения дыхания. Данная форма является самой тяжелой, но и самой редкой.
- Понтинную – поражается варолиев мост, что вызывает поражение лицевого нерва.
Заболевание развивается периодами:
- Препаралитический – длиться до недели, в течении которой начинают проявляться первые признаки полиомиелита у детей и появляются боли в конечностях.
- Паралитический – начинают развиваться параличи, причем срок из развития от нескольких часов до суток.
- Восстановительный – характеризуется восстановлением пораженных нервов, его длительность зависит от тяжести и степени болезни, он может длиться от 2-3 месяцев до 2-3 лет.
- Возникновение остаточных явлений – стойкие вялые параличи и атрофия мышц с деформациями тела.
Особенно подвержены этому заболеванию дети, поскольку вызывается оно вирусом, который относится к кишечной группе, а дети часто не соблюдают правила личной гигиены, что и приводит к заражению.
Хронический или взрослый полиомиелит известен под другим названием — болезнь Дюшенна-Арана, которая поражает только взрослых людей. Развивается заболевание чаще всего у мужчин в возрасте 40-60 лет. Болезнь вызывает споры ученых, поскольку некоторые неврологи отказываются выделять его как отдельное и самостоятельное, а продолжают рассматривать как компонент амиотрофического склероза.
При данном заболевании клетки спинного мозга поражаются и наблюдается их медленная атрофия, точно так же, как и нервов с мышечной тканью, прилегающей к спинному мозгу. Постепенно эти клетки погибают, а их место занимает соединительная ткань. Стенки сосудов утолщаются и сужается просвет в них.
Неврология не может предоставить эффективного лечения данного заболевания. Все что доступно больным сегодня – это дезинфицирующая терапия, массажи и инъекции витаминов B1, В12 вместе с прозерином.
Как передается полиомиелит? Болезнь возникает вследствие поражения вирусом (полиовирус) клеток спинного мозга, который относится к семейству кишечных. Он размножается только внутри организма (его не уничтожает желудочная кислота) и крайне устойчив ко внешней среде: живет при t≤ 0 долгие годы, а при 4-5°С — несколько месяцев. В комнате может жить до нескольких дней, а в молочных продуктах – до 3 месяцев. Эффективными способами борьбы является только кипячение, ультрафиолетовое излучение и обработка хлорной известью и перекисью водорода.
Инфекцию распространяет зараженный человек, который при этом сам может не болеть. Заразиться можно 2 способами:
- фекально-оральным – вирус выделяется вместе с калом, а заражение происходит через грязные руки, продукты и средства личной гигиены;
- воздушно-капельным – вирус попадает в носоглотку и размножается в клетках лимфатической ткани, выделяется при чихании и кашле.
Вирус могут переносить некоторые каловые мухи.
Инфекция может распространиться в небольшом помещении с большим количеством людей, где присутствуют явные нарушения санитарно-гигиенического режима.
Человек может быть распространителем вируса, но при этом не будет болеть сам. Единственным средством защиты от полиовируса является своевременная вакцинация, после которой развитие болезни у ребенка невозможно.
Инкубационный период заболевания составляет от 2 до 35 суток с момента попадания вируса в организм. Следует указать, что дети от 12 месяцев до 7 лет находятся в группе риска и болеют чаще других.
Первые признаки полиомиелита у детей (классическое течение) крайне схожи с признаками ОРВИ и крупа. Ведущим признаком крупа у детей является затрудненное дыхание, что совпадает с признаком и полиомиелита. Также у ребенка может быть:
- температура более 38°С;
- общая слабость и апатия;
- кашель;
- отсутствие аппетита.
Гораздо реже появляются и диспепсические явления: тошнота со рвотой и резями в животе. Однако первые симптомы проявляются только через 6-7 дней после заражения. Наравне с симптомами ОРВИ появляются и специфические:
- болезненность в мышечных группах;
- лихорадка с расстройством мочеиспускания;
- удушье или одышка;
- отечность и сыпи;
- может возникнуть паралич мимических мышц.
Однако эти специфические симптомы, по которым и можно быстро диагностировать полиомиелит у детей проявляются у 30%, а у остальных 70% врачи лечат обычную простуду. Опасность этого заключается в том, что человек, сам того не подозревая, может инфицировать окружающих людей, а сам процесс диагностики непозволительно растягивается.
После инкубационного периода болезнь получает развитие, которое состоит из нескольких этапов:
- Вирус попадает в лимфатическую ткань и размножается там.
- Вместе с кровотоком он распространяется по всему организму и размножается во внутренних органах. Иногда, течение болезни на этом заканчивается – так протекает легкая ее форма.
- Из кровеносного русла вирус попадает в спинной и головной мозг, где поражает нейроны.
- Вследствие поражения нейронов, развивается мышечная ткань и параличи.
Своевременное лечение полиомиелита и форма его развития влияют на исход заболевания. Не менее важна и стадия обнаружения.
Все формы, кроме паралитической, диагностировать крайне сложно ввиду схожести с простудными заболеваниями, поэтому применяют лабораторные методы исследования. А вот паралитическая форма сопровождается яркими симптомами:
- трудности при сгибании ног;
- сокращение мышц при наклоне головы вперед;
- если сгибается одна нога, то следом за ней и другая;
- есть трудности при наклоне головы;
- голова все время находится в запрокинутом состоянии.
Но поскольку такие симптомы проявляются только на 2-ой неделе, для точного диагностирования необходимы исследования:
- смывы из носоглотки;
- каловые исследования;
- определяют титр антител.
При малейших подозрениях, больного сразу госпитализируют и начинают комплексное лечение полиомиелита:
- соблюдение физического и психологического покоя;
- назначают обезболивающие, ноотропные, кортикостероидные и мочегонные препараты;
- при необходимости: искусственная вентиляция легких и кормление через зонд;
- иммуноглобулин в случае паралича;
- витамины В и С;
- для уменьшения боли тепловые процедуры: парафин, УВЧ, электрофорез, лампу соллюкс;
- правильное расположение пораженных ног и рук и их фиксация;
- физиотерапию: массаж, плавание и ЛФК;
После выздоровления, в восстановительный период, следует продолжать занятия ЛФК, а также посещать санатории и оздоровительные курорты.
Как и симптомы у детей, наблюдаются уникальные последствия полиомиелита на протяжении восстановительного периода, продолжительность которых зависят от формы. Классическая форма (паралитическая) оставляет серьезные последствия:
- остеопороз;
- атрофия мышечной ткани;
- патологии дыхания;
- проблемы сердечно-сосудистого характера;
- паралич мышц кишечника.
Самой серьезной патологией является поражение центральных отделов головного мозга.
Поскольку не существует системного лечения, проще предотвратить, нежели лечить полиомиелит. Главным и наиболее действенным способом является вакцинация, которая осуществляется двумя способами: в виде инъекций или капель. Прививки осуществляют в несколько этапов, начиная с возраста в 3 месяца. После прививки ребенок может чувствовать слабость, как и после любой другой вакцинации.
Если ребенок заболевает, то его немедленно изолируют, а в его детском учреждении объявляют карантин и проводят соответствующие дезинфицирующие процедуры. Все личные вещи больного подвергаются дезинфекции, а контактирующие с ним лица – наблюдению в течение 3 недель.
Человечество сегодня смогло преодолеть это страшное заболевание и разработать против него вакцину. Благодаря этому множество людей были спасены не только от страшной и мучительной жизни с пораженными конечностями, но и от смерти. Не следует отказываться от единственного метода защиты от него – вакцины, поскольку после прививки развитие полиомиелита невозможно.
источник
Полиомиелит у детей: первые признаки и характерные симптомы, роль вакцинации в профилактике заболевания
Полиомиелит у детей является опасным инфекционным заболеванием, которое при развитии поражает серое вещество спинного мозга и характеризуется мышечной слабостью. Сегодня оно не страшно жителям прогрессивных стран, поскольку была изобретена вакцина от него, и только в государствах третьего мира до сих пор случаются эпидемии.
Благодаря повсеместной массовой иммунизации болезнь не распространяется широко, хотя еще в 50-х годах 20 века от нее страдал весь мир, что ярко отражено в некоторых кинофильма и книгах. Однако случаи заражения встречаются, поэтому важно знать первые симптомы полиомиелита, чтобы не допустить его развития.
Данная болезнь известна еще в Древнем Египте, и только в 50-х годах прошлого столетия была изобретена вакцина от него. Массовая вакцинация помогла снизить заболеваемость и остановить эпидемии.
Заболевание вызывается вирусом, который поражает нервную систему человека. Характерная особенность его заключается в развитии периферических параличей, вследствие поражения вирусом важных групп нервов и отрезков спинного мозга.
Существует 3 клинические формы болезни:
- Абортивная — человек является носителем вируса, но его нервная система при этом не поражена.
- Менингеальная — нервная система поражена, но течение болезни происходит с общеинфекционными и менингеальными симптомами.
- Паралитическая – болезнь протекает с парезами и параличами, которые поражают проксимальные мышцы.
Паралитическая форма разделяется на:
- Спинальную – вирус поражает отдельные отрезки спинного мозга, наступает паралич межреберных мышц.
- Бульбарную – вирус поражает каудальные нервы и у больного развивается бульбарный паралич, который влечет нарушения дыхания. Данная форма является самой тяжелой, но и самой редкой.
- Понтинную – поражается варолиев мост, что вызывает поражение лицевого нерва.
Совет! От этого заболевания не существует лекарства, его можно избежать только путем вакцинации!
Заболевание развивается периодами:
- Препаралитический – длиться до недели, в течении которой начинают проявляться первые признаки полиомиелита у детей и появляются боли в конечностях.
- Паралитический – начинают развиваться параличи, причем срок из развития от нескольких часов до суток.
- Восстановительный – характеризуется восстановлением пораженных нервов, его длительность зависит от тяжести и степени болезни, он может длиться от 2-3 месяцев до 2-3 лет.
- Возникновение остаточных явлений – стойкие вялые параличи и атрофия мышц с деформациями тела.
Особенно подвержены этому заболеванию дети, поскольку вызывается оно вирусом, который относится к кишечной группе, а дети часто не соблюдают правила личной гигиены, что и приводит к заражению.
Хронический или взрослый полиомиелит известен под другим названием — болезнь Дюшенна-Арана, которая поражает только взрослых людей.
Развивается заболевание чаще всего у мужчин в возрасте 40-60 лет.
Болезнь вызывает споры ученых, поскольку некоторые неврологи отказываются выделять его как отдельное и самостоятельное, а продолжают рассматривать как компонент амиотрофического склероза.
При данном заболевании клетки спинного мозга поражаются и наблюдается их медленная атрофия, точно так же, как и нервов с мышечной тканью, прилегающей к спинному мозгу. Постепенно эти клетки погибают, а их место занимает соединительная ткань. Стенки сосудов утолщаются и сужается просвет в них.
Неврология не может предоставить эффективного лечения данного заболевания. Все что доступно больным сегодня – это дезинфицирующая терапия, массажи и инъекции витаминов B1, В12 вместе с прозерином.
Как передается полиомиелит? Болезнь возникает вследствие поражения вирусом (полиовирус) клеток спинного мозга, который относится к семейству кишечных.
Он размножается только внутри организма (его не уничтожает желудочная кислота) и крайне устойчив ко внешней среде: живет при t≤ 0 долгие годы, а при 4-5°С — несколько месяцев. В комнате может жить до нескольких дней, а в молочных продуктах – до 3 месяцев.
Эффективными способами борьбы является только кипячение, ультрафиолетовое излучение и обработка хлорной известью и перекисью водорода.
Инфекцию распространяет зараженный человек, который при этом сам может не болеть. Заразиться можно 2 способами:
- фекально-оральным – вирус выделяется вместе с калом, а заражение происходит через грязные руки, продукты и средства личной гигиены;
- воздушно-капельным – вирус попадает в носоглотку и размножается в клетках лимфатической ткани, выделяется при чихании и кашле.
Вирус могут переносить некоторые каловые мухи.
Инфекция может распространиться в небольшом помещении с большим количеством людей, где присутствуют явные нарушения санитарно-гигиенического режима.
Человек может быть распространителем вируса, но при этом не будет болеть сам. Единственным средством защиты от полиовируса является своевременная вакцинация, после которой развитие болезни у ребенка невозможно.
Инкубационный период заболевания составляет от 2 до 35 суток с момента попадания вируса в организм. Следует указать, что дети от 12 месяцев до 7 лет находятся в группе риска и болеют чаще других.
Первые признаки полиомиелита у детей (классическое течение) крайне схожи с признаками ОРВИ и крупа. Ведущим признаком крупа у детей является затрудненное дыхание, что совпадает с признаком и полиомиелита. Также у ребенка может быть:
- температура более 38°С;
- общая слабость и апатия;
- кашель;
- отсутствие аппетита.
Гораздо реже появляются и диспепсические явления: тошнота со рвотой и резями в животе. Однако первые симптомы проявляются только через 6-7 дней после заражения. Наравне с симптомами ОРВИ появляются и специфические:
- болезненность в мышечных группах;
- лихорадка с расстройством мочеиспускания;
- удушье или одышка;
- отечность и сыпи;
- может возникнуть паралич мимических мышц.
Однако эти специфические симптомы, по которым и можно быстро диагностировать полиомиелит у детей проявляются у 30%, а у остальных 70% врачи лечат обычную простуду. Опасность этого заключается в том, что человек, сам того не подозревая, может инфицировать окружающих людей, а сам процесс диагностики непозволительно растягивается.
После инкубационного периода болезнь получает развитие, которое состоит из нескольких этапов:
- Вирус попадает в лимфатическую ткань и размножается там.
- Вместе с кровотоком он распространяется по всему организму и размножается во внутренних органах. Иногда, течение болезни на этом заканчивается – так протекает легкая ее форма.
- Из кровеносного русла вирус попадает в спинной и головной мозг, где поражает нейроны.
- Вследствие поражения нейронов, развивается мышечная ткань и параличи.
Своевременное лечение полиомиелита и форма его развития влияют на исход заболевания. Не менее важна и стадия обнаружения.
Все формы, кроме паралитической, диагностировать крайне сложно ввиду схожести с простудными заболеваниями, поэтому применяют лабораторные методы исследования. А вот паралитическая форма сопровождается яркими симптомами:
- трудности при сгибании ног;
- сокращение мышц при наклоне головы вперед;
- если сгибается одна нога, то следом за ней и другая;
- есть трудности при наклоне головы;
- голова все время находится в запрокинутом состоянии.
Но поскольку такие симптомы проявляются только на 2-ой неделе, для точного диагностирования необходимы исследования:
- смывы из носоглотки;
- каловые исследования;
- определяют титр антител.
При малейших подозрениях, больного сразу госпитализируют и начинают комплексное лечение полиомиелита:
- соблюдение физического и психологического покоя;
- назначают обезболивающие, ноотропные, кортикостероидные и мочегонные препараты;
- при необходимости: искусственная вентиляция легких и кормление через зонд;
- иммуноглобулин в случае паралича;
- витамины В и С;
- для уменьшения боли тепловые процедуры: парафин, УВЧ, электрофорез, лампу соллюкс;
- правильное расположение пораженных ног и рук и их фиксация;
- физиотерапию: массаж, плавание и ЛФК;
После выздоровления, в восстановительный период, следует продолжать занятия ЛФК, а также посещать санатории и оздоровительные курорты.
Как и симптомы у детей, наблюдаются уникальные последствия полиомиелита на протяжении восстановительного периода, продолжительность которых зависят от формы. Классическая форма (паралитическая) оставляет серьезные последствия:
- остеопороз;
- атрофия мышечной ткани;
- патологии дыхания;
- проблемы сердечно-сосудистого характера;
- паралич мышц кишечника.
Самой серьезной патологией является поражение центральных отделов головного мозга.
Внимание! Если вовремя не приступить к лечению, то проблемы с дыханием могут привести к смертельному исходу.
Поскольку не существует системного лечения, проще предотвратить, нежели лечить полиомиелит.
Главным и наиболее действенным способом является вакцинация, которая осуществляется двумя способами: в виде инъекций или капель.
Прививки осуществляют в несколько этапов, начиная с возраста в 3 месяца. После прививки ребенок может чувствовать слабость, как и после любой другой вакцинации.
Если ребенок заболевает, то его немедленно изолируют, а в его детском учреждении объявляют карантин и проводят соответствующие дезинфицирующие процедуры. Все личные вещи больного подвергаются дезинфекции, а контактирующие с ним лица – наблюдению в течение 3 недель.
Человечество сегодня смогло преодолеть это страшное заболевание и разработать против него вакцину. Благодаря этому множество людей были спасены не только от страшной и мучительной жизни с пораженными конечностями, но и от смерти. Не следует отказываться от единственного метода защиты от него – вакцины, поскольку после прививки развитие полиомиелита невозможно.
Инфекционные заболевания у детей всегда является поводом для беспокойства для родителей. Потому как симптомы полиомиелита у ребенка будут выраженными, есть возможность своевременно обратиться к нужному специалисту.
Существуют такие виды полиомиелита, как:
- Острый неуточнённый.
- Острый непаралитический.
- Острый паралитический неуточнённый.
- Острый паралитический, полученный от дикого природного вируса.
- Острый паралитический, ассоциированный с вакциной.
- Острый полиомиелит.
Примечание! Данная инфекция до недавнего времени была распространённой повсеместно. Несла как случайные, так эпидемиологические масштабы. Это заболевание для детей представляло серьёзную угрозу.
Уровень заболеваемости увеличился после 2 мировой войны. Для борьбы с этим недугом были разработаны вакцины Солка и Сэбина (она же – ЖВС).
Отметим! Последняя была доработана в 1959 году в Институте полиомиелита. А вакцинация населения ЖВС началась в конце этого же года, благодаря чему и удалось победить инфекцию.
Полиомиелит – недуг, относящийся к категории острых инфекционных, и характеризуется тяжёлыми последствиями при несвоевременном лечении. Дети часто становятся инвалидами. Известны и случаи летального исхода.
Человек – источник этого заболевания. Начинается полиомиелит либо в носоглотке, либо в кишечнике. Путей передачи тоже 2: алиментарный и воздушно-капельный. И несмотря на то, что с заболеванием практически справились, в России ежегодно регистрируется от 10 до 15 случаев, связанных с активными вакцинными штаммами.
Полиомиелит коварен тем, что даже выздоровевший человек еще на протяжении нескольких недель может заразить других через игрушки, продукты, немытые руки и т.д. Также возможна передача заболевания по лимфатической системе и через кровь.
Заболеванию подвержены люди всех возрастов, но больше всего – дети от 2 недель до 7 лет. Пациент, перенёсший недуг, обретает гуморальный иммунитет, а его клетки слизистой оболочки становятся резистентными к инфекции, и образуется настолько устойчивый гуморальный иммунитет, что лишь в редких случаях происходит повторное заражение.
Примечание! По вегетативным волокнам и периневрально полиомиелит достигает нервной системы вдоль осевых цилиндров в ЦНС и периферических нервах. В качестве основного места локализации может быть глотка в области миндалин.
Первые признаки полиомиелита схожи с ОРВИ:
- высокая температура тела;
- потливость;
- заложенность носа;
- воспаление и раздражение слизистой оболочки горла;
- лёгкий кашель;
- жидкий стул;
- тошнота, иногда проявляемая рвотой.
Важно! При несвоевременной диагностике полиомиелита, либо при постановке неверного диагноза, у ребёнка могут возникнуть осложнения, в том числе и паралич глазного нерва! Поэтому так важна консультация у квалифицированного специалиста.
Иногда полиомиелит сопровождается воспалением оболочек головного мозга или спинальной области.
Тогда ребёнок испытывает:
- цефалгию, иногда за счёт гипертензионных болей возникает рвота;
- диффузную мышечную слабость;
- вялость;
- при менингиальной форме возможна ригидность;
- болезненность при движениях конечностями или шеей.
Менингеальная (непаралитическая) форма полиомиелита характеризуется признаками, свойственными менингорадикулиту.
Вероятность развития паралитической формы составляет приблизительно 1:200. Тогда ребёнок испытывает:
- Бульбарную форму заболевания. Это самый опасный тип полиомиелита, при нём часто случаются летальные исходы. Признаки бульбарного паралича: серьёзные нарушения со стороны дыхания вплоть до его остановки, ухудшение речевых и глотательных функций, паралич лицевого нерва, резкие изменения в сердечном ритме и артериального давления.
- Спинальный паралич. При нём происходит резкая и сильная слабость в мышцах (особенно ног), постепенно переходящая в полную атрофию, непроизвольные движения, боль по всему телу, нарушенные пищеварительные и тазовые функции.
- Смешанный паралич (в том числе и бульбоспинальный). Клиническая симптоматика этой формы включает в себя признаки нескольких форм полиомиелита.
- Энцефалотический. Эта форма – самая редкая, и имеет ярко выраженную симптоматику: спутанность сознания, которая чрезмерно быстро нарастает, слабость при выполнении даже самых простых движений, судороги, афазия, гиперкинезы, ступор, иногда – вегетативные дисфункции, редко – кома.
- Понтинную форму. В этом случае внезапно поражается ядро лицевого нерва, ввиду чего парализуются мимические мышцы. В редких случаях страдает и ядро отводящего нерва. При поражении ядра тройничного нерва ослабевают жевательные мышцы. Во время заболевания происходит диплегия лицевых нервов, восстановление которых начинается через полторы-две недели. Если произошёл только изолированный парез одной мимической мышцы, а функционирование спинно-мозговой жидкости и температура тела – нормальная, ставить диагноз «полиомиелит понтинной формы» не целесообразно, требуется лабораторная и инструментальная диагностика.
Данной форме заболевания более свойственно периферическое поражение лицевых нервов.
К признакам потинной формы относятся: лицевая асимметрия, смещение уголка рта к здоровой половине лица, неполное смыкание век, расширение в глазной щели, сглаживание носогубной складки и отсутствие горизонтальных морщин в лобной области. Данные признаки более отчётливо выражаются при улыбке, надувании щёк и опущении век.
Основные причины заболевания:
- отсутствие гигиены;
- употребление в пищу немытых продуктов;
- контакт с больным этим вирусом;
- контакт с недавно привитым.
Это заболевание способно подолгу существовать на поверхности продуктов питания, в молоке, сточных водах и т.д.
Патогенез у детей, больных полиомиелитом, таков:
- сначала через ЖКТ или дыхательные пути вирус проникает в организм, а в ходе болезни при поражении нервной системы он попадает через эндотелий сосудов, желудочковую эпендиму или хориоидальные сплетения.
- далее он размножается в носоглотке;
- после задействуется кровоток, и вирус по нему размножается;
- уничтожаются или дегенерируют изменённые нервные клетки.
Полезно знать! При заражении возможно вовлечение мягких мозговых оболочек, а нарастание патомофологических нарушений обычно завершается спустя неделю.
Спорадические формы следует дифференцировать от миелитов иной этиологии. Так у взрослых симптоматика полиомиелита может быть схожей с синдромом Гийена-Барре-Штроля.
Но при полиомиелите происходит вялый паралич конечностей (особенно, ног), снижается чувствительность, нарушаются тазовые функции. А при синдромоме Гийена-Барре-Штроля парезу характерна ассиметричность, к тому же, в спинномозговой жидкости увеличивается уровень белка.
Внимание! Бульбарную форму (самую опасную для жизни) сложно отличить от иных энцефалитов, что требует более тщательной диагностики.
При возникновении соответствующей симптоматики выполняют серологические тесты и вирусологические исследования. Предварительные анализы определяют на основании эпидемиологических данных, общей симптоматики и сведений о выполненных вакцинациях.
Точный диагноз ставят после получения результатов вирусологических исследований. А для определения степени поражения нейронов, отвечающих за движения, выполняют лектронейромиографию, показывающую электрическую активность нервов и мышц.
Боли и хруст в спине со временем могут привести к страшным последствиям — локальное или полное ограничение движений, вплоть до инвалидности.
При появлении первых признаков полиомиелита в срочном порядке обращаются к инфекционисту.
Далее, в ходе терапии потребуются назначения:
Ввиду эпидемиологической активности вируса пациента необходимо срочно госпитализировать в инфекционное стационарное отделение.
При параличе дыхательных путей подключают аппарат ИВЛ (искусственной вентиляции лёгких). При серьёзных поражениях конечностей или сухожильно-мышечного аппарата может потребоваться реконструктивно-пластическая операция.
Примечательно, что даже при назначении прозерина, секуринина, гамма-глобулина, полного выздоровления не наступает. Это связано с тем, что этиотропных препаратов для эффективного лечения полиомиелита у пациентов любого возраста не существует.
Врачи способны лишь временно улучшить состояние больного, уменьшив за счёт назначаемых средств степень выраженности симптоматики. От инвалидности (и даже смерти) гарантий тоже нет.
Примечание! В данном случае работает следующее правило: методика терапии отсутствует, зато имеются высокоэффективные вакцины и бытовые профилактические меры.
К основным мерам профилактики относятся:
- тщательное мытьё рук после улицы, туалета и перед едой;
- избегание контакта ребёнка с инфицированными детьми;
- мытьё овощей и фруктов;
- кипячение молока;
- для питья использовать только кипяченую или бутилированную воду;
- не покупать домашние соки и продукты традиционной национальной кухни в местах уличной торговли, поскольку эти товары не проходят гарантированную технологическую обработку;
- не употреблять в пищу продукты с просроченным сроком годности или неправильным хранением при транспортировке и продаже;
- не купаться в загрязнённых водоёмах;
- своевременно проходить вакцинацию.
Последний метод следует рассмотреть более подробно.
По эпидемическим показаниям её делают:
- предпочитающим отдыхать в странах, где высока степень заражаемости полиомиелитом;
- не привитым;
- не привитым за 10 дней до выезда в эндемичные (неблагополучные) по полиомиелиту территории.
Виды вакцин:
- оральная (ОПВ) – самая распространённая;
- инактивированная полиовакцина (ИПВ);
- моновалентная (мОПВ1 и 2);
- бивалентная (бОПВ).
Полезно знать! Много стран использует ОПВ за счёт того, что этот тип вакцины помогает формировать местный иммунитет кишечника, не допуская заражения диким полиовирусом в окружающей среде. ИПВ же назначают больным иммунодефицитом, ВИЧ и их семьям.
Вакцинацию проводят повсеместно, и согласно Национальному календарю прививок. Она, как и ревакцинация, необходима и детям, и взрослым, особенно путешествующим по странам, где риск заразиться этим вирусом высок.
После вакцинации могут возникнуть такие нежелательные реакции, как местный отёк и покраснение, повышение температуры тела через 1-2 недели, и учащение стула на пару дней. Обычно симптоматика проходит самостоятельно без терапии. Риск возникновения вакциноассоциированного паралитического полиомиелита ничтожен: 1:1000000 случаев.
Противопоказания к ОПВ:
- неврологические нежелательные реакции, возникающие при других вакцинациях;
- первичный иммунодефицит;
- злокачественные опухоли;
- иммуносупрессия;
- обострения хронических недугов;
- ОРВИ.
Примечание! Таким образом, ОПВ выполняют только абсолютно здоровым детям.
Противопоказания к ИПВ:
- инфекции;
- обострения хронических недугов;
- гипертермия;
- аллергические реакции на компоненты вакцины.
Последствия после полиомиелита могут быть весьма плачевными:
- полная или частичная утрата способности ходить;
- деформация, истончение, изменение длины конечностей;
- выраженные искривления позвоночника;
- постполиомиелитический синдром, возникающий спустя от 20 лет.
Полезно знать! Причины постполиомиелитического синдрома на сегодняшний день до конца не изучены, но существует 2 версии: нагрузка на нервные клетки во время болезни и повторное возникновение полиовируса, «дремлющего» несколько лет в организме после выздоровления.
К симптомам постполиомиелитического синдрома относятся:
- слабость;
- быстрая утомляемость;
- болезненность мышц и суставов;
- в некоторых случаях – нарушения глотательных функций.
Абортивная форма не оставляет последствий. Менингиальная характеризуется тем же, но через более длительный промежуток времени.
Стоит отметить, что сложные паралитические формы недуга редко проходят бесследно. Чаще всего парезы и параличи несут стойкий, глубокий характер, ввиду чего у ребёнка наблюдается сильное отставание в физическом развитии, а иногда и укорочение поражённой конечности во время болезни.
Смерть может наступить в случае периферического поражения дыхательных функций, сердечно-сосудистой системы и при парализации гладкой мускулатуры ЖКТ.
По национальному календарю прививок, первую против полиомиелита делают трехмесячным детям, вторую – в 4,5 месяца, третью – ещё через полгода. Ревакцинации – в полтора года, 20 месяцев и 14 лет, далее – в 18 лет, и после – каждые 10 лет пожизненно.
Это значит, что вакцинация необходима и детям, и взрослым. Пренебрежение ею чревато печальными последствиями, ведь 10% заболеваемости оканчивается смертью пациента.
Инфекционное воспалительное заболевание, при котором поражается серое вещество центральной нервной системы — это полиомиелит. С момента заражения до появления первых симптомов и признаков заболевания проходит 7 — 12 дней. В этой статье мы рассмотрим основные из них.
Инкубационный период составляет 2 — 35 дней, но чаще 10 — 12 дней.
Течение заболевания делится на 4 периода:
- Препаралитический,
- Паралитический,
- Восстановительный,
- Резидуальный.
Препаралитический период полиомиелита
Болезнь начинается остро; появляются такие симптомы, как:
- фебрильная температура,
- недомогание,
- анорексия,
- отмечается катар верхних дыхательных путей.
У части больных начало полиомиелита характеризуется диспепсическими явлениями в виде поноса или запора.
С первых дней присоединяются симптомы раздражения нервной системы: головная боль, вялость, расстройство сна, рвота, у грудных детей нередко судороги.
Часто выявляются корешковые симптомы, признаки раздражения мозговых оболочек (положительный симптом Кернига, Брудзинского, боли в спине, конечностях, ригидность затылочных мышц), гиперестезия. Подобная клиническая картина, представляющая собой препаралитический период, удерживается от 1 до 6 дней.
Температурная кривая может быть двугорбой. Общемозговые и менингеальные симптомы полиомиелита появляются в момент второй лихорадочной волны, отмечаемой после 1 — 2-дневной апирексии.
В это время при спинномозговой пункции удается получить прозрачную жидкость под давлением, с выраженным плеоцитозом (до 100 клеток в 1 мкл и более), преобладанием в первые дни болезни числа нейтрофилов и нормальным или незначительно повышенным содержанием белка.
Параличи развиваются в конце лихорадочного периода или вскоре после нормализации температуры как бы внезапно, часто выявляясь утром у детей, накануне, казалось, бы не имевших ограничений двигательных функций (утренние параличи).
Обычно это происходит до 5-го дня болезни, но может наблюдаться и в более поздний период, в конце 1-й на 2-й неделе. Парализованными могут быть различные мышечные группы, но преимущественно нижних конечностей, больше в проксимальных отделах, асимметрично, без нарушения чувствительности.
При ощупывании и перемещении конечностей ребенок испытывает боль в пораженных мышцах. Возможны спонтанные боли. Болевыми симптомами определяется положение ребенка в постели, его поведение и тем самым формирование ранних болевых контрактур.
Парезы и параличи сопровождаются снижением мышечного тонуса, ограничением или полной утратой активных движений, гипо- и арефлексией, а позднее атрофией, что свидетельствует о поражении периферического мотонейрона.
Если патологический процесс полиомиелита захватывает межреберные и диафрагмальные мышцы, экскурсия грудной клетки снижается, в акт дыхания включается вспомогательная мускулатура, появляются признаки дыхательной недостаточности, голос становится тихим, кашлевой толчок ослабевает.
Вовлечение в процесс стволовых структур может сопровождаться признаками и симптомами поражения ядер блуждающего, сосудодвигательного, языкоглоточного, подъязычного, глазодвигательных нервов с явлениями расстройства дыхания, ритма сердечной деятельности, дисфагии, нарушения фонации, гиперсекреции слизи, обтурирующей верхние дыхательные пути. Появляются тахи- или брадикардия, циркуляторные расстройства, лабильность артериального давления. В подобных случаях состояние больных становится угрожаемым. Возможен летальный исход в короткий срок; если этого не происходит, в ближайшие 2 — 3 дня отмечаются стабилизация патологического процесса, а затем медленное частичное восстановление функций и улучшение общего состояния ребенка.
Изменения спинномозговой жидкости, характерные для препаралитического периода, исчезают. Состав ее или нормализуется, или развивается белково-клеточная диссоциация, т. е. нарастает содержание белка, обычно до 1,5 — 2%, и уменьшается число клеток до 5-10 в 1 мкл.
Длительность паралитического периода исчисляется от нескольких дней до 2 нед.
Восстановительный период полиомиелита
Он наступает с появлением утраченных функций и активных движений в пораженных мышцах, что чаще всего наблюдается через несколько дней после развития параличей.
Вместе с тем исчезает болевой синдром, появляются такие симптомы: сухожильные рефлексы, в случаях, сопровождающихся бульбарными расстройствами, восстанавливаются дыхание, акт глотания и фонация, исчезает асимметрия лица и т. д.
Наиболее быстрый темп восстановительных процессов наблюдается в первые 3 — 6 мес. Он связан с ликвидацией отека, постепенным восстановлением микроциркуляции и обменных нарушений в нервных клетках. В более поздние сроки восстановление идет медленнее.
Общая длительность восстановительного периода не превышает 2 — 3 лет. При тяжелом и обширном поражении серого вещества спинного мозга параличи стойко сохраняются.
Резидуальный период полиомиелита
Период остаточных явлений, характеризуется такими симптомами: наличием стойких парезов и параличей, сопровождающихся мышечной атрофией и трофическими расстройствами, развитием контрактур и деформацией в пораженных конечностях и участках тела.
Опорно-диагностические признаки препаралитического периода:
- характерный эпиданамнез;
- синдром интоксикации;
- двухволновая лихорадка;
- слабо выраженный катаральный синдром;
- синдром поражения желудочно-кишечного тракта;
- болевой синдром (спонтанные мышечные боли в конечностях, спине).
Опорно-диагностические признаки паралитического периода полиомиелита:
- характерный эпиданамнез;
- острое развитие вялых парезов (параличей) с нарастанием в течение 1-2 дней;
- преимущественное поражение проксимальных отделов нижних конечностей;
- асимметричный и мозаичный характер распределения парезов и параличей;
- отсутствие расстройств чувствительности и нарушения функций тазовых органов;
- выраженный болевой синдром;
- раннее развитие трофических нарушений в пораженных конечностях.
Лабораторная диагностика полиомиелита
Применяют вирусологический, экспресс- и серологический методы.
Материалом для вирусологической диагностики являются фекалии и ликвор. Забор фекалий проводят при поступлении больных в стационар двукратно (2 дня подряд). До отправки в лабораторию материал хранят при температуре от 0 до +4° С.
«Дикие» и вакцинные штаммы различают с помощью полимеразной цепной реакции.
С целью экспресс-диагностики используют определение антигена полиовируса в фекалиях и ликворе с помощью ИФА.
При серологическом обследовании (РН, РСК) выявляют специфические антитела в крови и ликворе. Диагностическое значение имеет нарастание титра специфических антител в динамике заболевания в 4 раза и более.
На основании иммуноферментного анализа (ИФА) определяют типоспецифические антитела (IgM, IgG и IgA) в сыворотке крови и ликворе больного.
Анализ цереброспинальной жидкости в препаралитическом периоде отражает серозное воспаление мозговых оболочек.
При люмбальной пункции ликвор вытекает под давлением, отмечается клеточно-белковая диссоциация (смешанный плеоцитоз до 100-300 кл в 1 мкл при нормальном или слегка повышенном содержании белка).
В паралитическом периоде болезни выявляется белково-клеточная диссоциация (высокое содержание белка при нормальном или слегка повышенном цитозе лимфоцитарного характера).
- В периферической крови специфические изменения отсутствуют: умеренный лейкоцитоз, относительный нейтрофилез.
- При исследовании злектровозбудимости мышц выявляют все стадии качественных изменений (частичная, полная реакция перерождения, биоэлектрическое молчание).
- Электромиографический метод уже в первые сутки появления параличей позволяет установить сегментарный (передне-роговой) уровень поражения.
- Дифференциальная диагностика полиомиелита
- Симптомы спинальной формы чаще приходится дифференцировать с острыми вялыми параличами энтеровирусной этиологии (ECHO, Коксаки, энтеровирусы 68-71 серотипов).
В отличие от полиомиелита острые вялые парезы энтеровирусной этиологии чаще развиваются без препаралитического периода, протекают без лихорадки и общей интоксикации.
Двигательные нарушения проявляются легким вялым парезом с явлениями гипотонии и гипотрофии, высокими сухожильными рефлексами на пораженной конечности. В течение 2-4 нед. парез обычно восстанавливается, но может развиться незначительная атрофия мышц.
Изменения в цереброспинальной жидкости отсутствуют. Окончательный диагноз устанавливается на основе эпидемиологического, вирусологического и серологического обследования больного.
Понтинную форму полиомиелита дифференцируют с невритом лицевого нерва другой этиологии (бактериальной, инфек-ционно-аллергической, травматической и др). Менингеальную форму дифференцируют с вирусными серозными менингитами различной природы (энтеровирусной, паротитной, аденовирусной и др.), а также бактериальными серозными менингитами (туберкулезной, боррелиозной и иерсини-озной этиологии).
Бульбарную форму дифференцируют с клещевыми нейроинфекциями, полинейропатиями при дифтерии, врожденной миастенией.
Теперь вам известны основные симптомы полиомиелита у детей, а также о том, как диагностируют заболевание.
Симптомы полиомиелита не прослеживаются более, чем у 90% инфицированных людей. Ниже описаны симптомы заболевания изученные у 10% людей, у которых по статистике прослеживаются внешние признаки заболевания.
Европейские источники приводят более низкие цифры заболеваемости – 1-5%.Проявления наблюдаются у детей ярко, так как отсутствие прививки, нестабильность иммунитета, нахождение в организованном коллективе повышает вероятность инфицирования.
Выделены 4 штамма полиовируса. Некоторые обладают тропностью к кишечнику без нейровирулентности. Такие микроорганизмы ослабляются для изготовления вакцины. Формы с нейровирулентностью опасны для жизни человека, так как провоцируют парезы и параличи.
Первые признаки полиомиелита при классическом течении сходны с острой респираторной инфекцией (ОРВИ):
- Повышение температуры свыше 38 градусов;
- Вялость, апатия ребенка;
- Кашель, чихание;
- Отсутствие аппетита.
При заражении кишечным штаммом вероятно развитие диспепсических явлений – тошнота, рвота, боли живота. Симптомы напоминают гастроэнтерит или отравление кишечника. Медики нашли правильный термин, так как вирус полиомиелита нередко передается с грязными руками.
У большинства детей симптомы полиомиелита не проявляются. Учитывая специфику течения заболевания ученые сформировали теорию о генетической предрасположенности нервной системы к поражению полиомиелитом.
Первые симптомы полиомиелита:
- Болезненность мышечных групп с пораженными регулирующими нервами или спинным мозгом;
- Инкубационный этап – длительность 10 дней. Никаких особых признаков на этом этапе не прослеживается. По истечению этого срока у человека появляется кашель, чихание, боли живота, снижение аппетита;
- У ребенка формируется лихорадка, озноб, расстройство мочеиспускания;
- Удушье и одышка – при поражении сердечно-сосудистой и дыхательной систем;
- Сыпь, припухлость кожных покровов, локальная отечность – местные проявления болезни;
- Паралич мимических мышц при воспалении лицевого нерва;
- Все вышеописанные симптомы появляются через неделю после инфицирования. Без адекватного лечения, способны привести к гибели человека.
По описанию учебников по инфекционным болезням для студентов медицинских вузов инкубационный срок отодвигается на 35 дней, но в среднем авторы пишут, что симптомы заболевания прослеживаются через 1-2 неделю. Нужно понимать, что появляются они у малой части детей.
Препаралитический этап продолжается от 3-ех до 6-ти недель. На начальном этапе следует изучить симптомы, сопоставить их с диагностикой вирусных инфекций.
Симптомы препаралитического этапа полиомиелита:
- Заложенность носа;
- Насморк;
- Кашель;
- Сухость в горле;
- Боль носоглотки;
- Рвота более 2-х раз за день;
- Боль живота;
- Увеличение кожной чувствительности;
- Миалгия;
- Мигрень.
Признаки поражения верхних дыхательных путей на фоне полиомиелита появляются несколько позднее.
Симптомы паралитического этапа при персистировании полиовируса:
- Длительность этапа около 2-х недель;
- Вялые параличи и парезы мышц за счет повреждения нервного волокна или спинного мозга;
- Увеличение температуры свыше 38, 5 градусов;
- Интоксикационный синдром;
- При изменении шейного отдела прослеживаются двигательные нарушения со стороны верхних конечностей. Парализация мышечных групп верхних конечностей может привести к полному обездвиживанию;
Поражение грудного и поясничного отделов спинного мозга приводит к параличам нижних конечностей, возникающим редко, но на длительное время. Стойкий характер обездвиженности мышц формирует инвалидность;
Восстановительный период после перенесенной инфекции полиомиелита за первые 6 месяцев проходит быстро, что связано с наличием антител против возбудителя. Затем репарация осуществляется медленно. Неврологические расстройства сохраняются при полном поражении мозговых клеток в определенных зонах.
Резидуальный этап (остаточные явления) определяются предыдущими симптомами заболевания. Чем более выражено протекают мышечные атрофии, деформации, остеопороз, контрактуры, тем больше изменений сохраняется на протяжении длительного периода времени. У людей длительно наблюдаются следующие проявления:
- Атрофия мышц;
- Фасцикуляции;
- Мышечная утомляемость;
- Вялый паралич.
Симптомы атипичного полиомиелита у детей относятся к одной из 3-х форм:
- Абортивная – сопровождается признаками инфекционного заболевания без неврологических симптомов – головная боль, кашель, боли живота, рвота, болезненность горла;
- Инаппарантная – здоровое вирусоносительство. Форма никогда не диагностируется, поэтому тщательно не исследована;
- Менингеальная форма сопровождается симптомами серозного менингита. Кроме признаков патологии у детей прослеживаются болевой синдром нижних конечностей, спины вследствие поражения ганглиев спинного мозга. Излечение достигается через 3-4 недели.
Течение полиомиелитной инфекции можно разрядить на период затишья, признаки инфекции после затишья, «стертые» проявления. Проявления полиомиелита развиваются на 4-5 день, когда ребенку становится лучше. До этого периода наблюдается затишье. Нельзя полагать, что заболевание полностью излечилось после исчезновения первых признаков. После периода затишья, развивается острая клиника.
Вначале поднимается температура. Последующие стадии характеризуются мышечными параличами со стороны верхних и нижних конечностей, мимических мышц. Опасность для жизни представляет поражение межреберных мышц, диафрагмы.
У некоторых детей прослеживаются «стертые» симптомы. Прослеживаются малейшие признаки инфекции кишечника, дыхательной системы, менингит. При выявлении вышеописанных признаков ребенок опасен для окружающих, так как выделяет носителя заболевания.
Опасность болезни с неспецифическими проявлениями требует изоляции человека, чтобы предотвратить заражение окружающих людей.
Неспецифические симптомы полиомиелита у детей:
- Рвота, тошнота;
- Головная боль;
- Кашель;
- Повышенная утомляемость;
- Лихорадка.
Без признаков паралича диагностировать заболевание по вышеописанным признакам сложно. С аналогичной симптоматикой протекает множество других инфекций.
Проникает полиовирус через носоглотку, затем проходит репродукцию в стенке кишечника, глотки. Переносится по организму лимфогенным, гематогенным путем.
После попадания в печень, селезенку, костный мозг вирус накапливается в органах и при отсутствии иммунной защиты поражает нервные волокна, спинной мозг. Поражение центральной нервной системы в виде менингита наступает за счет проникновения возбудителя через гематоэнцефалический барьер.
Поражение ядер ствола, мотонейронов спинного мозга формируется на разных уровнях центральной нервной системы. Клиника болезни определяется уровнем и распространенностью поражения.
Признаки заболевания отличаются у детей, последствия также уникальны.
Длительность абортивной формы – неделя. Выздоровление наблюдается даже после менингита, но для восстановления поврежденных клеток требуется много времени.
Самая опасная форма – паралитическая способна протекать без симптомов. На этом фоне наблюдаются проявления поражения центральных отделов головного мозга.
Классическая паралитическая форма формирует грозные осложнения:
- Остеопороз;
- Мышечная атрофия;
- Сращение оболочек между собой.
Смертельные последствия полиомиелитной инфекции:
- Патология дыхательной системы;
- Увеличение давления;
- Ускорение сердечного ритма;
- Паралич гладких мышц кишечника.
Смертельный исход при блоке дыхания допускать нельзя, следует выявлять болезнь на ранней стадии, делать профилактическую прививку.
Признаки полиомиелита у детей нужно выявить на начальной стадии – так считают врачи. Спросите у специалиста, что нужно делать при появлении паралича у ребенка при отсутствии специализированной вакцинации? Ответ на данный вопрос не будет найден. Не существует действенных препаратов способных полностью элиминировать возбудителя из организма.
Существует мнение о том, что своевременное симптоматическое лечение способно предотвратить размножение полиовируса.
Признаки непаралитической формы полиомиелита у детей:
- Общее недомогание;
- Повышение температуры до 40 градусов;
- Рвота, тошнота;
- Мышечные боли;
- Болезненность горла;
- Болевой синдром головы;
- Миалгия.
Симптомы разных видов головной боли и лихорадка свидетельствуют о поражении центральной нервной системы. Лабильность, раздражительность, беспокойство у детей должны насторожить родителей. Возможна ригидность затылочных мышц.
Признаки абортивной формы полиомиелита у ребенка:
- Повышение температуры до 38 градусов;
- Общее недомогание;
- Слабость;
- Слабые головные боли;
- Боли живота;
- Насморк;
- Рвота;
- Кашель.
К заболеванию присоединяются вторичные признаки: гастроэнтерит, энтероколит, ангина. Для данной формы болезни не характерно присоединение поражений нервной системы.
Признаки менингеальной формы болезни у детей:
- Боли живота;
- Недомогание;
- Общая слабость;
- Головной болевой синдром;
- Рвота, тошнота;
- Снижение аппетита.
При осмотре ротовой полости у пациента формируется увеличение небных дужек, миндалин. Симптомы сохраняются 2 дня. Затем нормализуется температура, катаральные явления.
Через 3 дня возникает обострение со следующими признаками:
- Рвота;
- Боли спины;
- Сильные головные боли.
Невропатологи при данной форме проверяют рефлексы Брудзинского и Кернига. Улучшение состояния прослеживается на второй неделе.
Признаки паралитической формы полиомиелита:
Форма является тяжелой, так как является продолжением предыдущего варианта. Длительность инкубации – 4-10 дней. У некоторых пациентов интервал увеличивается до 5 недель.
Судорожные сокращения мышц, мышечная слабость прослеживается через 48 часов. При снижении температуры симптомы постепенно возвращаются к норме. Патология мышечной системы прогрессирует – вялость, непроизвольные сокращения мышц, расстройства кожной чувствительности. Любые инъекции способные спровоцировать усиление патологических симптомов заболевания.
Признаки спинальной формы у детей:
- Температура около 40 градусов;
- Слабость;
- Адинамия;
- Сонливость;
- Головные боли;
- Повышенная возбудимость;
- Болевые ощущения затылка;
- Боли нижних конечностей.
На фоне вышеописанной патологии прослеживается повышение чувствительности конечностей. Возникает острый болевой синдром головы. Параличи наблюдаются на второй неделе, характеризуются асимметричностью.
Проявления понтинной формы полиомиелита:
- Паралич мимических мышц;
- Боль лицевой мускулатуры;
- Смещение уголка рта;
- Разглаживание носогубного треугольника;
- Смыкание век;
- Разравнивание горизонтальных борозд лба.
Симптомы усиливаются при попытке улыбнуться, набрать воздух в ротовую полость.
Признаки бульбарной формы у ребенка:
- Паралич мускулатуры;
- Увеличение аденоидов;
- Дисфония (слабость голоса);
- Дисфагия (проблемы с глотанием);
- Дыхательная недостаточность;
- Вазомоторные нарушения;
- Цианоз;
- Высокое содержание гемоглобина крови;
- Раздражительность, капризность.
Признаки энцефалической формы полиомиелита у детей:
- Спутанность сознания;
- Судорожный синдром;
- Расстройства речи;
- Непроизвольные движения;
- Кома;
- Ступор;
- Вегетативная дисфункция.
Описывая симптомы и признаки заболевания у детей, нужно отметить, что проявляется инфекция клиникой у 1-5% непривитых людей. При вакцинации процент выявления побочных реакций минимален. Проявления протекают скрыто. Обнаружить их важно на ранней стадии, чтобы предотвратить развитие острой клиники.
источник