Энцефалитическая форма полиомиелита проявляется симптомами очагового поражения мозга. На фоне вялости, заторможенности, потери сознания развиваются моно- и гемиплегии спастического характера, джексоновские судорожные припадки, гиперкинезы. Эта форма наиболее трудна для распознавания, так как ее проявления сходны с энцефалитами другой этиологии.
Паралитическая стадия полиомиелита длится от нескольких дней до 1—2 нед и без четкой границы переходит в III, восстановительную, стадию. В первую очередь и более полно восстанавливаются мышцы, пострадавшие последними. Отдельные мышцы восстанавливаются полностью, другие — лишь частично. Активное восстановление длится 1—2 года, после чего его темп замедляется.
Резидуальная стадия характеризуется стойкими параличами отдельных мышечных групп, формированием контрактур и деформаций конечностей и туловища. Улучшение двигательных возможностей в этот период может быть достигнуто за счет компенсации функции сохранной мускулатурой. Иногда в резидуальный период вследствие роста ребенка и нарастающей декомпенсации создается впечатление, что двигательные нарушения прогредиентны (псевдопроцессуальность).
Диагноз паралитических форм полиомиелита подтверждается данными дополнительных методов исследования.
В крови в острый период может быть неспецифическая воспалительная реакция. Давление ликвора повышено, в начале острой стадии определяется клеточно-белковая, а затем белково-клеточная диссоциация. На ЭМГ в острой фазе обнаруживаются урежение ритма осцилляции, изменение формы и растянутость во времени каждого двуфазного колебания. В парализованных мышцах может быть «биоэлектрическое молчание». По мере восстановления нарушенных функций ритм потенциалов учащается, амплитуда их повышается.
Паралитические формы полиомиелита в острой фазе дифференцируют от менингитов, энцефалитов, энцефаломиелитов и невритов другой этиологии, в том числе и от полиомиелитоподобных заболеваний, крупа и инородного тела в дыхательных путях, анафилактической реакции. Дифференциальной диагностике способствуют вирусологические и серологические исследования, подтверждающие этиологию заболевания, а также оценка эпидемиологической обстановки.
В настоящее время число выраженных паралитических форм полиомиелита резко сократилось в связи с массовой иммунизацией живой противополиомиелитной вакциной. Однако в ряде случаев у соматически ослабленных детей на фоне измененной иммунологической реактивности организма, а также при нарушении сроков и кратности вакцинации возможно развитие так называемых вакцинассоциированных форм полиомиелита. Частота их составляет 0,06 на 1 000 000 привитых трехвалентной вакциной и 0,7 на 1000 000 привитых вакциной III типа.
Клинические симптомы появляются на 4—30-й день после прививки. Продромальный и препаралитический периоды с общеинфекционными и соматическими симптомами у 75% больных отсутствуют. У части детей отмечаются повышение температуры, вялость, сонливость, боли в мышцах. Развивающиеся двигательные нарушения представлены главным образом легкими спинальными мононарезами или слабостью отдельных мышечных групп. Реже наблюдается понтинная форма полиомиелита в виде изолированного поражения ядра лицевого нерва.
У большинства больных патологические изменения нестойки и быстро проходят. У некоторых детей, несмотря на кажущуюся легкость поражения, остаются резидуальные явления в виде гипотрофии мышц, нарушения походки. Тяжелые паралитические формы вакцинассоциированого полиомиелита наблюдаются крайне редко.
В том случае, если полиомиелит развивается через 46 дней после приема живой вакцины, его трудно связать непосредственно с вакцинацией. В этих случаях, по-видимому, речь идет о заражении «диким» вирулентным штаммом вируса. Полиомиелит у детей, привитых живой вакциной, сохранил свои основные эпидемиологические черты, присущие допрививочному полиомиелиту (сезонность, контагиозность, очаговость). Но клиника полиомиелита стала более простой.
По данным В. В. Фомина (1974), соотношение тяжелых форм без восстановления утраченных функций и легких форм составляет 3,7 : 1000. Удельный вес спинальной формы полиомиелита увеличился с 59% в 1958 г. до 93% в 1974 г. Продромальный период у 40% детей отсутствует. Температурная реакция наблюдается в 4 раза реже, чем у непривитых. Общеинфекционные симптомы отмечаются лишь у 14—16% детей. Клиника полиомиелита характеризуется отсутствием препаралитического периода. В паралитический период наблюдаются преимущественно мозаичные вялые парезы мышц нижних конечностей.
В постановке диагноза имеет значение указание на недавнюю вакцинацию живой полиомиелитной вакциной, а также выделение штаммов полиовируса из глоточных смывов, фекалий и ликвора. Интерпретация результатов серологического исследования затруднена из-за наличия поствакцинального иммунитета. Имеет значение не менее чем 4-кратное нарастание титра антител. Разграничение полиомиелита и сходных с ним заболеваний, вызванных энтеронирусами типов Коксаки, ECHO и аденовирусами, возможно лишь на основании вирусологических исследований.
источник
Прививка от полиомиелита – единственный способ предотвратить развитие опасной вирусной инфекции. Вакцина была разработана более 60 лет назад американскими и советскими медиками, что позволило предотвратить развитие пандемии. Иммунизация проводится в детском возрасте, помогает надежно защитить организм от полиомиелита. Но насколько актуальна вакцинация в наше время? Безопасна ли вакцина для детского организма? Когда нужно проводить вакцинацию? Следует детальнее рассмотреть вопросы, которые волнуют родителей перед иммунизацией.
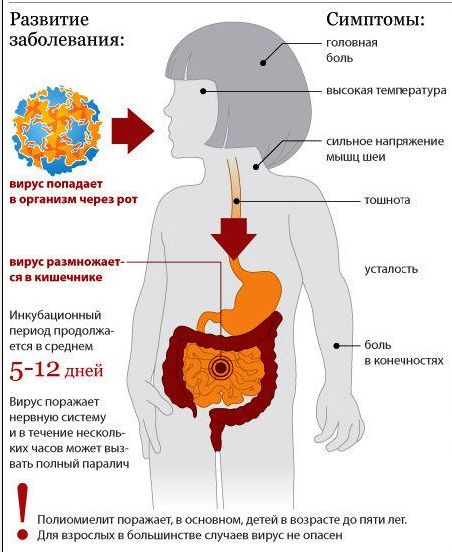
Полиомиелит – опасная вирусная инфекция, возбудителем которой является Poliovirus hominis. Заболевание передается контактным способом посредством бытовых предметов, выделений. Частички вируса проникают в организм человека посредством слизистой носоглотки или кишечника, затем разносятся с током крови в спинной и головной мозг. Подвержены полиомиелиту в основном дети младшего возраста (не старше 5 лет).
Инкубационный период составляет 1-2 недели, редко – 1 месяц. Затем развиваются симптомы, которые напоминают банальную простуду или легкую форму кишечной инфекции:
- Незначительное повышение температуры;
- Слабость, повышенная утомляемость;
- Насморк;
- Нарушенное мочеиспускание;
- Повышенная потливость;
- Болезненность и покраснение глотки;
- Диарея на фоне снижения аппетита.
При проникновении вирусных частиц в оболочки головного мозга развивается серозный менингит. Заболевание приводит к возникновению лихорадки, болей в мышцах и голове, высыпаний на коже, рвоты. Характерный симптом менингита – напряжение мышц шеи. Если пациент не способен подвести подбородок к грудине, то необходима срочная консультация со специалистом.
Важно! Около 25% детей, которые перенесли вирусную инфекцию, становятся инвалидами. В 5% случаев заболевание приводит к смерти пациента вследствие паралича дыхательной мускулатуры.
При отсутствии своевременной терапии заболевание прогрессирует, появляются боли в спине, ногах, нарушается акт глотания. Длительность инфекционного процесса обычно не превышает 7 суток, затем наступает выздоровление. Однако полиомиелит способен приводить к инвалидизации пациента вследствие возникновения паралича (полного или частичного).
Вакцинацию от полиомиелита проводят людям вне зависимости от возраста. Ведь при отсутствии иммунитета человек может легко заразиться инфекцией, способствовать ее дальнейшему распространению: больной выделяет вирус в окружающую среду на протяжении 1-2 месяцев с момента появления первых симптомов. После чего возбудитель быстро распространяется посредством воды и пищевых продуктов. Медики не исключают возможность переноса возбудителя полиомиелита насекомыми.
Поэтому прививку от полиомиелита стараются сделать как можно раньше, начиная с 3-хмесячного возраста. Иммунизацию проводят во всех странах мира, что позволяет минимизировать возникновение эпидемии.
Во время иммунизации используют вакцины от полиомиелита:
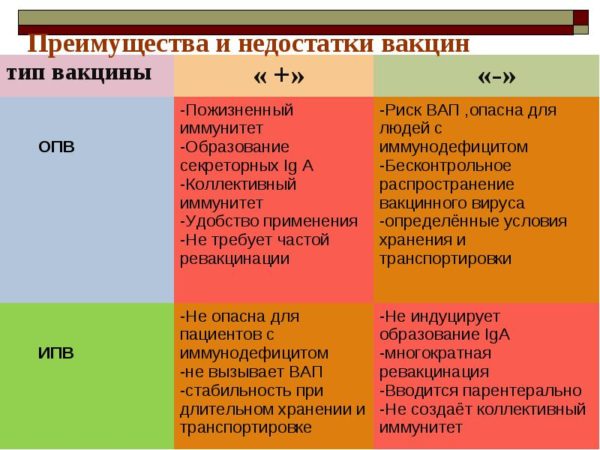
- Оральная живая полиомиелитная вакцина (ОПВ). Производится исключительно на территории России на основе ослабленных живых вирусных частиц. Препарат выпускают в форме капель для орального использования. Данная вакцина от полиомиелита надежно защищает организм от всех существующих штаммов вируса;
- Инактивированная полиомиелитная вакцина (ИПВ: Имовакс полио, Полиорикс). Препарат создан на основе убитых вирусных частиц, которые вводятся инъекционно. Вакцина от полиомиелита безопасна для человека, практически не вызывает побочных реакций. Однако прививка менее эффективна в сравнении с ОПВ, поэтому у определенных группа пациентов может развиваться полиомиелит.
Для иммунизации широко применяют комбинированные препараты, которые помогают защитить организм от полиомиелита и прочих инфекций. На территории России используют такие вакцины: Инфанрикс гекса, Пентаксим, Тетракок.
Прививка от полиомиелита предполагает введение ослабленных или мертвых вирусных частиц. Наш организм способен продуцировать специальные иммунные тельца, которые с током крови разносятся по всем органам и тканям. При встрече с инфекционными агентами лейкоциты вызывают иммунную реакцию – выработку специфических антител. Для получения стойкого иммунитета достаточно одной встречи с вирусом.
Важно! При использовании ОПВ ребенок будет выделять вирусные частицы в окружающую среду, поэтому может быть опасен для непривитых детей.
Введение ослабленных вирусных частиц приводит к выраженному иммунному ответу организма, однако, сводит к минимуму риск развития инфекции. В конце 20 века для создания пожизненного иммунитета было достаточно введения ИПВ. Однако со временем штаммы вирусов стали более вирулентными, поэтому надежно защитить от инфицирования позволяют только прививки от полиомиелита препаратом ОПВ. Важно! Для создания пожизненного иммунитета требуется проведение 6 прививок.
Вакцинация от полиомиелита при помощи инактивированных препаратов абсолютно безопасна для ребенка. Ведь убитые частички вируса не способны спровоцировать развитие инфекции. Однако прививка от полиомиелита с использованием ОПВ может привести к развитию вакциноассоциированного полиомиелита в редких случаях, когда нарушен график иммунизации. В группе риска развития осложнения находятся дети с патологиями пищеварительных органов, выраженным иммунодефицитом. Если ребенок перенес вакциноассоциированный полиомиелит, то дальнейшая вакцинация должна проводиться исключительно с введением инактивированной вакцины.
Важно! По закону родители вправе отказаться от проведения прививок с использованием ослабленных вирусов.
Практически полностью исключить развитие тяжелого осложнения поможет следующая схема вакцинации: первую прививку от полиомиелита следует сделать вакциной ИПВ, последующие – ОПВ. Это приведет к формированию иммунитета у ребенка до попадания в его организм живых частиц вируса.
Для формирования надежного иммунитета ребенок нуждается в проведении двухэтапных профилактических мероприятий: вакцинации и ревакцинации. В младенческом возрасте дети получают 3 прививки от полиомиелита, однако с течением времени количество антител в кровяном русле снижается. Поэтому показано повторное введение вакцины или ревакцинация.
Прививка от полиомиелита – график проведения комбинированной иммунизации:
- Введение ИПВ детям в 3 и 4,5 месяца;
- Прием ОПВ в 1,5 года, 20 месяцев, 14 лет.
Использование данной схемы позволяет свести к минимуму риск развития аллергии и осложнений.
Важно! Здесь приведена классическая схема иммунизации ребенка. Однако она может меняться в зависимости от состояния здоровья детей.
При использовании исключительно орального препарата вакцинацию проводят ребенку в 3; 4,5; 6 месяцев, ревакцинацию – в 1,5 года, 20 месяцев и 14 лет. Прививку от полиомиелита при помощи ИПВ проводят в 3; 4,5; 6 месяцев, ревакцинацию – в 1,5 года и 6 лет.
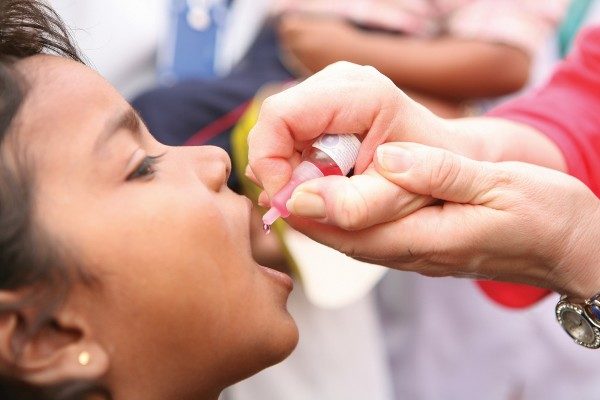
ОПВ выпускают в форме капель розового цвета, которые имеют горько-соленый вкус. Препарат вводится одноразовым шприцем без иголки или капельницей орально. У маленьких детей необходимо нанести вакцину на корень языка, где расположена лимфоидная ткань. В старшем возрасте препарат капают на миндалины. Это помогает избежать обильного слюноотделения, случайного проглатывания вакцины, что существенно снижает эффективность иммунизации.
Доза препарата определяется концентрацией ОПВ, составляет 2 или 4 капли. После вакцинации детей нельзя поить и кормить на протяжении 60 минут.
Важно! Прививка от полиомиелита может вызывать у ребенка срыгивание, тогда манипуляции следует повторить. Если при повторном введении вакцины малыш снова срыгнул, то вакцинацию проводят спустя 1,5 месяца.
При вакцинации ИПВ препарат вводится внутрикожно. Детям младше 18 месяцев инъекцию ставят под лопатку, в старшем возрасте – в область бедра.
Прививка обычно хорошо переносится. После введения ОПВ возможно незначительное повышение температуры тела, учащение дефекаций у детей раннего возраста. Симптомы обычно развиваются спустя 5-14 суток после иммунизации, проходят самостоятельно через 1-2 дня.
При использовании инактивированной вакцины возможны такие побочные реакции:
- Отечность и покраснение места укола;
- Повышение температуры тела;
- Развитие беспокойства, раздражительности;
- Снижение аппетита.
Насторожить родителей должны следующие симптомы:
- Апатичность ребенка, развитие адинамии;
- Возникновение судорог;
- Нарушение дыхание, появление одышки;
- Развитие крапивницы, которая сопровождается выраженным зудом;
- Отеки конечностей и лица;
- Резкое повышение температуры тела вплоть до 39 0 С.
При появлении такой симптоматики необходимо вызвать скорую помощь.
Использование оральной вакцины запрещено в следующих случаях:
- Наличие в анамнезе врожденного иммунодефицита;
- Планирование беременности и период вынашивания ребенка женщиной, которая контактирует с ребенком;
- Различные неврологические реакции на вакцинацию в анамнезе;
- Острые инфекционные заболевания;
- Период лактации;
- Иммунодефицитное состояние у члена семьи ребенка;
- Развитие новообразований;
- Аллергия на Полимиксин В, Стрептомицин, Неомицин;
- Проведение иммуносупрессивной терапии;
- Обострение хронических патологий на период иммунизации;
- Заболевания неинфекционного генеза.
Введение вакцины ИПВ противопоказано в следующих случаях:
- Период беременности и лактации;
- Гиперчувствительность к Стрептомицину и Неомицину;
- Аллергия на данную вакцину в анамнезе;
- Наличие онкопатологий;
- Острые формы заболеваний на период иммунизации.
Полиомиелит – тяжелое вирусное заболевание, способное привести к инвалидизации пациента. Единственным надежным методом защиты от инфекции является прививка от полиомиелита. Вакцина обычно хорошо переносится, не угрожает здоровью ребенка. Однако в редких случаях введение ослабленных вирусов может привести к развитию вакциноассоциированной инфекции.
источник
Сейчас ребенку 2 года 11 месяцев. Были сделаны следующие прививки:
- БЦЖ в роддоме
- 7 месяцев — Инфанрикс Гекса с гемофильной инфекцией
- 9 месяцев — Инфанрикс Гекса с гемофильной инфекцией
- 10,5 месяцев — Пентаксим с гемофильной инфекцией
- 1 год 2 месяца — Энджерикс В
- 1 год 5 месяцев — корь, паротит (отечественная вакцина)
- 2 года 10 месяцев — Пентаксим БЕЗ гемофильной инфекции + Превенар 13
Вопрос: какие прививки, когда и какими вакцинами нам делать дальше. И почему ревакцинацию Пентаксим нам сделали без гемофильной инфекции?
Отвечает Полибин Роман Владимирович
Согласно инструкции к вакцине Пентаксим, применительно к гемофильному компоненту, при начале вакцинации в возрасте 6 месяцев и старше осуществляется схема не 3+1, а 2+1, т.е. первые два введения проводятся с гемофильным компонентом, третье – без и соответственно ревакцинация — с гемофильным компонентом. Однако Всемирная Организация Здравоохранения допускает схему 3+0 (когда до 1 года делают три прививки, а после года ревакцинацию не проводят), это предлагается тем странам, где данной инфекцией болеют чаще дети первого года жизни. В нашей стране известны случаи заболевания до 5 лет, поэтому для надежности защиты ревакцинацию лучше сделать.
Не указано была ли проведена прививка против краснухи. Если нет – далее необходимо введение краснушной вакцины и вторая ревакцинация против полиомиелита. А также при возможности – вакцинация против ветряной оспы, гепатита А.
С самого начала хотела ставить ребёнку только платный импортный аналог акдс — Пентаксим. Педиатр дезинформировала меня, сказав что Пентаксима не будет в этом году. Я поставила ребенку прививку от полиомиелита. В итоге Пентаксим появился. В его состав уже входит полиомиелит, то есть если поставлю 3 Пентаксима, это уже будет получаться 4 полиомиелита с учетом поставленной нами отдельной прививки. Можно ли так делать? Или нам нельзя делать 3 ю вакцинацию Пентаксимом, чтобы не было перебора с полиомиелитом? Знаю, что можно сделать наш АКДС, но категорически против данной вакцины. Инфанрикс также отсутствует и не ожидается его поступление.
Отвечает Харит Сусанна Михайловна
В данной ситуации необходимо продолжить вакцинацию Пентаксимом (или Инфанрикс Гекса), сделать ее трехкратно с последующей ревакцинацией через 1 год как предусмотрено Национальным календарем и в этом случае первый введенный полиомиелит будет засчитан за вторую ревакцинацию против полиомиелита, которая также предусмотрена в возрастном графике прививок.
С 26 апреля 2016 года ОПВ изымается из обращения, в связи с ликвидацией вируса (не помню точно, вроде 2 типа полностью) из обращения в РФ. В связи с этим возникает вопрос чем будут прививать детей, кроме ИПВ? Есть ли на сегодняшний день двухвалентная ОПВ в России?
Отвечает Полибин Роман Владимирович
Вакцинация против полиомиелита будет осуществляться согласно Национальному календарю прививок, как и ранее: два первых введения инактивированной полиовакциной, далее – ОПВ. ОПВ – бивалентная, содержащая 1 и 3 серотип полиовируса. Поступление вакцины планируется на летний период.
Ребенок привит против полиомиелита вакциной имовакс полио и ревакцинирован однократно в 2.5 года. Сейчас ребенку 7 лет. Когда сделать вторую ревакцинацию и какой вакциной, так как необходимо ревакцинировать и от дифтерии, столбняка и кори, э. паротита и краснухи. Спасибо.
Отвечает Полибин Роман Владимирович
Если у ребенка на сегодняшний день только 4 введения вакцины против полиомиелита (Имовакс полио), то сейчас необходимо сделать вторую ревакцинацию (5 введение). Можно использовать как инактивированную (Имовакс полио, Полиорикс), так и оральную полиовакцину (ОПВ). Прививку провести вместе с ревакцинацией АДС-М, через 1 месяц — ревакцинацию против кори, эпидемического паротита, краснухи.
Если нарушен график вакцинации — третья вакцинация против полиомиелита ОПВ сделана в 9 месяцев, ревакцинация также проводится в 18 и 20 месяцев? И еще один вопрос если вакцинация проводится ИПВ, то достаточно одной ревакцинации ИПВ или нужно 2
Отвечает Полибин Роман Владимирович
Если нарушен график прививок, дальнейшая вакцинация, проводится согласно интервалам, указанным в Национальном календаре прививок. Соответственно, ревакцинация против полиомиелита осуществляется через 1 год после третьего введения, вторая ревакцинация через два месяца после первой. Это относится как к оральной полиомиелитной вакцине (ОПВ), так и к инактивированной (ИПВ). Данная схема также прописана в наставлении к вакцинам.
Ребенок 3,5 года, посещаем муниципальный сад. В свое время пропустили прививку от полиомиелита из-за болезней, в сад пошли этой осенью. Сейчас нам отказывают от посещения детского сада на том основании, что идет вакцинация и наш не привитый ребенок может заболеть. Мы не против прививки, но нам говорят, что разрешат посещение только после 60 дней с момента третей вакцинации. Получается полгода с учетом того, что мы должны сделать 3 вакцинации. Насколько правомерно такое требование — провести все 3 прививки и 60 дней карантин, и вообще, разве есть угроза заражения ребенка при вакцинации?
Отвечает Полибин Роман Владимирович
При полном отсутствии прививок от полиомиелита у контактного с привитым живой оральной полиовакциной ребенка есть реальный риск вакциноассоциированного заболевания. По этой причине, при проведении вакцинации ОПВ в организованном детском коллективе не привитые дети высаживаются из детского сада на срок 60 дней. По истечении этого периода не привитой может посещать детское учреждение. При очередной прививке ОПВ в детском саду – он вновь высаживается на 60 дней, пока не будет иметь трех прививок. Поэтому, в то время как не привитой ребенок не посещает в течение 60 дней коллектив, его необходимо начать прививать и за этот срок он получит уже две вакцинации, в последующем – третью, что никак не предполагает полугодового непосещения детского сада. С указанными рекомендациями можно ознакомиться в Санитарно-эпидемиологических правилах «Профилактика полиомиелита» СП 3.1.2951-11.
Здравствуйте, ребенку до года было сделано три инактивированных вакцины полиомиелита (инфанрикс гекса и пентаксим 2 раза) после года была один раз ревакцинация живой вакциной полиомиелита (капли). Вопрос в том, чем лучше теперь делать 4 акдс, пентаксимом и получиться опять инактивированный полиомиелит или инфанриксом и живой полиомиелит плюс отдельно гемофильную? В общем, как дальше поступать с полиомиелитом?
Отвечает Полибин Роман Владимирович
В данном случае целесообразно 4-е введение сделать вакциной Инфанрикс и 2-ю ревакцинацию — оральной полиомиелитной вакциной (капли). Хиберикс (вакцина против гемофильной инфекции) можно вводить с Инфанриксом в одном шприце. Таким образом, получится одна инъекция. При отсутствии вакцины Инфанрикс, можно продолжить иммунизацию АКДС или Пентаксимом.
Как должен прививаться ребенок получивший 3 вакцинации ипв + 1 рев ипв, далее в 20 мес ипв и до 14 лет или от первой до второй ревакцинации ипв должно пройти 5 лет
Отвечает Полибин Роман Владимирович
В настоящее время инструкции к инактивированным вакцинам против полиомиелита, зарегистрированные в России (Имовакс полио и Полиорикс) полностью соответствуют схемам вакцинации Национального календаря прививок. Таким образом, вторая ревакцинация проводится в 20 месяцев (через 2 месяца после первой ревакцинации) и третья ревакцинация против полиомиелита — в 14 лет.
источник
ЭТО ЛОЖЬ! и самое противное что ВЫ ЭТО ЗНАЕТЕ не хуже меня.
Непривитые дети и болеют и становятся инвалидами и к сожалению умирают от инфекционных болезней, которые можно было предотвратить.
«Неверующие Фомы» частенько наживаются продажами своих вымыслов дурехам, котоые потом у меня в приемном кусают себе локти и заказывают истерику «ДОКТОР ПОЧЕМУ МНЕ НИКТО НЕ СКАЗАЛ. Я к сожалению ВИЖУ этих детей и к сожалению не так редко как мне бы хотелось и меня пытаются в этом убедить.
Надо немного историю назад отмотать и смертность детскую от кори например посмотреть лет 60 назад.
Крайне внушает, впрочем как и костыли от паралитической формы полиомиелита впрочем как и фиброз переходящий в цирроз у пятилетнего ребенка которому вирус гепатита В сожрал всю печень и спасет только пересадка.
Так что дети привитые получают жизнь и шанс повзрослеть
И не надо махать флагами типа — у меня двое и они все не привитые — вы за себя отвечайте. А не берите ответственность за наших детей — если ума на палату не хватило. Вы думаете вы бессметрные и вас «Пронесет» и вас собственный иммунитет спасет и «лучше переболеть» — ну так вперед с песнями.
А еще надо от лечения отказаться — все химия все заговор.
Уж куда как прогрессивный взгляд на состояние вещей
вот именно что на вскидку и на глазок
а то что у нас беременность текла на фоне хронического невынашивания хронической гипоксии и в родах еще добавлено было — это мы не видим.
То что в систем здравоохранения вообще и в области иммунопрофилактики в частности у нас есть над чем работать — то совершенно очевидно. Однако данный случай более характеризует формирование патологической асоциальной доманаты у части общества ( прежде всего у многодетных акцентуированных мам — отрицающих в конечном итоге необходимость медпомощи вообще и иммунопрофилактику как ее самую одиозную часть). С такими смьями рано или поздно (чаще поздно) знакомятся органы опеки- потому что на ранних этапах мамы очень убедительны в рассказах о том что дети практически не болеют и пр прпр.
Суровая правда жизни к сожалению говорит о другом. Мне искренне жаль и таких мам и еще больше их детей
Касательно вопроса автора — как вы сможете увидеть — я маме сразу предложила вначале разобраться с причинами логоневроза — см. ответы выше — это очевидный алгоритм
Да имеются неудачи особено от отечественной АКДС -хоты по все статистикам привитые дели если и болеют то течет инфекция несравнимо доброкачественнее.
Причин неудач может быть несколько и вопрос необходимости второго бустера перед школой он как никогда актуален.
Однако — это не повод делать выводы уровня все мужики сво.
Не очень понятно про какую халатность вы говорите? И особенно настораживает пассаж про истреблении нации (уж не про Рак ли шейки матки вы начитались бреда?)
У нас действительно старые иммунобиологические препараты которые продолжает выпускать наша промышленность — но поверьте если мы сейчас остановим например Микроген — будет просто кошмар.
Нам надо сильно модернизировать нашу промышленность/ нам надо расширять календарь и добиться того чтобы это было профинансировано государством — потому что дети — это наше будущее и они долны получать современные безопасные и пр. вакцины.
И это дело государево — потому что эо его функция!
это также важно как восстановить армию или стоить электростанции — потому что нац календарь это показатель развитости гос-ва и его заботы о будущем
И слава богу что мы имеем возможность закупать импортные аналоги и части детей ( прежде сего с неврологической симптоматикой можем применять ацеллюлярные АКДС) и что у нас есть импортные вакцины от ветрянки рака шейки макти вирусного гепатита Аи В кори краснух и паротита и прю
Иначе нас ждет возвращение в эпиоху средневекового мракобесия — когда людей с витилиго сжигали на кострах
1.По РШМ — это уже давно известный бред касательно того,что вакцинация от ВПЧ приводит к стерилизации девочек — далее по тексту.
2. если вы внимательно почитаете ответы этой мамы — она отказывается вообще от медпомощи. Причины отказа — не в адекватной оценке состояни российского здравоохранения, а несколько иные к сожалению.
3. Касательно поствакцинального коклюша — имеют вам сказать, что введение второго бустера — во многим решит данную проблему, котроая имеется. Однако хочу заметить, что пеервичный курс + ревакцинация АДСК направлены на снижения прежде всего заболеваемости в первые два года, когда наиболее высок процент тяжелых неврологических осложений и летальности. Привитые дети :
а) болеют значительно легче не привитых
б) не умирают.
Т.о. часть поставленной задачи АДКС все-таки в маштабах страных решает.
3. В 14 лет начинать вакцинацию ВООБЩЕ к сожалению уже бессмысленно по причинам описанным выше. Уже может быть поздно Объективно оценить состояние и готовность ребенка к вакцинации может врач — не понимаю в чем проблема.
Вы знаете, война сторонников и противников прививок длится уже вечность. Прям как в «Гулливере», когда не могли договориться, с какого конца яйцо есть. ну то есть до маразма с обеих сторон.
Лично я — за здравый смысл каждой конкретно взятой мамы относительно каждого конкретно взятого своего ребенка. Благо, информацию сейчас любую можно получить без ограничения. Потому как только родители в нашей стране несут ответственность за свое чадо и его здоровье, все остальные органы, которые типа должны этим заниматься, занимаются чем-то своим, неведомым широким массам людей. Да и не широким, кстати, тоже.
Вы можете оставаться при своем мнении, я вас не собираюсь разубеждать, я просто высказала свое мнение и не намерена менять его. А вот обзывать всех дурехами и «акцентуированными мамами с сформировавшейся патологической асоциальной доминантой» (большего бреда из умных слов давно не встречала; сами-то поняли, что написали?) — некрасиво. Даже если вы этим пытаетесь достичь какие-то высокие цели.
1. я полностью разделяю и поддерживаю ваше стремление к здравому смыслу.
2. не могу комментировать вашу неприязнь к органам опеки (но это не является темой топика)
3. разъясняя непонятный вам оборот, уточняю, что я категорически против когда мама по каким либо причинам отказывается от медицинской помощи детям, от приема лекарственных средст и средств профилактики инфекционных заболеваний. Я также категорически против маргинальных движения типа отказа от мясной и молочной пищи, сыро и сухоедения. Странно, что вы этого не поняли.
4. касательно ваших эмоциональных оценок «красиво» или «некрасиво» — это категория здесь не совсем применима. Я ни сказали ничего окорбительно. Это особенно показательно, когда мама начитавшись преступных аргументов некотроых антипривиовчников — позволяют демонстративно и безаппеляционно делать а) ложные б) совершенно непрофессиональные вещи. А также пытается доказать на примере «вот у меня» ситуация котроые уже изучены вдлоь и поперек в том числе и путем трагических проб и ошибок.
5. у меня совершенно нет цели с кем-то бороться. Я высказываю свое мнение. Оно основано на профессиональных знаниях и опыте в этой области. Я не дискутирую на тему «христианские образы в творчестве Блока» по причине того что я врач, а не литературовед. Почему-то подвернуть брюки вы идете к портнихе и не начинаете впаривать ей истории как вы, не умея работать с оверлоком, пытались подвернуть брюки и когда их одели обнаружили, что они отрезаны на разном уровне.
6. Никто не отнимает право оказаться от вакцинации. Оно закреплено законодательно. Так что нет никакой классовой борьбы. Вы о чем или о ком. Тут говорить даже не чем. Вы же не лечитесь по справочнику врача -терапевта или не принимаете роды с аласом по акушерству в руке.
Целей у меня никаких нет. Я просто хочу, чтобы мамы могли иметь возможность послушать и другую сторону. Потому как на еве противников прививок куда больше, если вы успели это заметить.
причем тут продажа/ НЕ ОЧЕНЬ ПОНЯТНА ВАША ОЗАБОЧЕННОСТЬ
имеется ввиду ДЛЯ ЧАСТИ ДЕТЕЙ — те небольшого кол-ва детей из возрастной когорты от 0 до2 лет.
И кукую жуть вы имели ввиду тоже не ясно . разберитесь в себе.
у нас все хорошо и ацеллюлярно
Lady Di C.B. написал(а): >> Вы ни разу не видели инвалидности после перенесенных инфеций, потому как непривитые очень часто просто погибают.
Антитела зачастую не только не защищают от инфекции, но, наоборот, делают организм более предрасположенным к ней и утяжеляют клиническое течение болезни. Вот что пишет об этом известный микробиолог, специалист по биологической безопасности, канд. биол. наук М.В. Супотницкий: «. Упорно не замечаемый авторами учебников иммунологический феномен, встречающийся… как результат вакцинации и лечения иммуноглобулинами — антителозависимое усиление инфекции (antibody-dependent enhancement, ADE). Суть феномена состоит в том, что вирус-специфические антитела связывают вирус и посредством взаимодействия с рецепторами на поверхности фагоцитирующих клеток усиливают его проникновение в эти клетки, а в отдельных случаях даже стимулируют его репликацию. Оба эти процесса приводят к УТЯЖЕЛЕНИЮ течения болезни. Феномен ADE описан для ретровирусов, для возбудителей лихорадок Эбола и Марбург, гепатита С, кори, желтой лихорадки, энцефалита Западного Нила, лихорадки Денге и отдельных энтеровирусов. C начала 1960-х гг., то есть после начала массовых иммунизаций населения вакцинами от кори, среди вакцинированных людей отмечаются случаи АТИПИЧНОЙ КОРИ (кори, протекающей в тяжелой форме). (Источник: Супотницкий М.В. Неисследованные тупики вакцинации
оригинал: http://www.supotnitskiy.ru/stat/stat124.htm
О серьезных пробелах в знаниях об иммунологии эпидемических, инфекционных и поствакцинальных процессов говорит то, что до настоящего времени распространение многих опасных инфекционных болезней не удается контролировать с помощью вакцинации, а результативность самих вакцинаций вызывает все больше вопросов. В работе рассмотрены феномены антигенного импринтинга и антителозависимого усиления инфекции, обнаруженные более 50 лет назад, но обычно не упоминаемые в руководствах для врачей. Показано, что иммунология, так как она преподается в медицинских вузах, носит чрезмерно упрощенный характер, и тот объем знаний, которые получают в этой области врачи, выгоден лишь недобросовестным производителям устаревших вакцин. Оба «забытых» иммунологических феномена играют важную роль в эпидемических процессах и в определенных ситуациях способны усиливать инфекционный процесс у ранее вакцинированных пациентов. Они также являются основным препятствием в создании вакцин против возбудителей гриппа, ретровирусных инфекций, лихорадок Денге, Марбург, Эбола, гепатита С, энцефалитов Западного Нила и долины Мюррей, малярии и некоторых других. Их игнорирование при подготовке медицинских специалистов в такой сфере, как борьба с инфекционными болезнями, тормозит развитие отечественной эпидемиологии и иммунологии и отдает приоритет новым открытиям за рубежом.
ПОЧЕМУ ДЕТИ БОЛЕЮТ РАКОМ?
Автор: Кандидат медицинских наук Александр Баранец, старший научный сотрудник, Военно-медицинская академия имени С. М. Кирова
Исследований о связи онкологии с вакцинацией проведено и опубликовано немало. Еще в 1970 г.г., советскими иммунологами было обнаружено, что микробный белок, составляющий основу коклюшного компонента вакцины АКДС, обладает канцерогенными свойствами — способен вызывать #лейкоз: «В среде биологов хорошо известно, что противококлюшная компонента вакцины может способствовать развитию лейкоза — #рака_крови. Например, из статей в «Журнале микробиологии, эпидемиологии и #иммунологии» №4 за 1988 год и № 5 за 1987 год мы узнаем, что эффект вызывает один из компонентов АКДС — особый белок возбудителя #коклюша (Bordetella pertussis). Он резко активирует размножение белых кровяных клеток, что способствует развитию лейкоза у детей из группы риска».
(Источник: http://mognovse.ru/efs-ob-immunoprofilaktike-infekcionnih-boleznej-stranica-15.html)
Известны случаи возникновения #лимфогрануломатоза (болезни Ходжкина) на почве #лимфаденита, развившегося после оспенной вакцинации (Источник: Bichel J. Post-vaccinal smallpox lymphadenitis developing into Hodgkin’s disease. Act. Med. Scand. 1976; 199:523-525).
Еще один документальный пример. Туберкулезная вакцина #БЦЖ может провоцировать развитие целой группы особо #злокачественных форм рака лимфатической системы. Цитата: «Риск возникновения данных недугов [лимфомы Беркитта и других лимфом] увеличивается в два – четыре раза после вакцинации БЦЖ».
(Источник: http://www.tiensmed.ru/news/limfoma-wkti/)
Одним словом, канцерогенный эффект прививок – это давно доказанная и общеизвестная истина. То, что ПРИВИВКИ ВЫЗЫВАЮТ РАК, известно врачам уже как минимум 100 лет, не меньше.
В чем же причина того, что прививки вызывают рак? Как известно, с вакцинными инъекциями вакцин в детскую кровь попадают ртуть и формальдегид, а эти ядохимикаты являются доказанными канцерогенами. Но и это еще не все. Вакцины всегда содержат огромное количество чужеродных микробных и животных белков и #ДНК, а также множество загрязняющих #вирусов. А вирусы, как известно, могут индуцировать развитие опухолей. За последние 20 лет идентифицировано немало вирусов с онкогенными свойствами. Связь между некоторыми вирусами и определенными типами рака давно известна, о чем свидетельствует, например, информация из главы «Этиология рака: вирусы» книги «Рак: принципы и практика онкологии» (Cancer: Principles & Practice of Oncology, Lippincott-Raven Publishers):
Вирус и вызываемый им рак:
Вирус #гепатита_В — гепатоцеллюлярная карцинома
Вирус #гепатита_С — гепатоцеллюлярная карцинома
#Вирус_Эпштейна-Барра — лимфома Буркитта
Вирус Эпштейна-Барра — болезнь Ходжкина
Вирус Эпштейна-Барра — иммунобластная лимфома
#Вирус_герпеса (HPV), типы 16, 18, 33, 39 — аногенитальный рак и раки верхних дыхательных путей
Вирус герпеса, типы 5, 8, 17 — рак кожи
BK, JC — опухоли мозга (вероятно), мезотелиомы
#Ретровирус Т-клеточной лейкемии (HTLV–I) — Т–клеточная лейкемия взрослых
Ретровирус волосяноклеточной лейкемии (HTLV–II) — волосяноклеточная лейкемия
Обезьяний вирус #SV40 – #нейробластомы, #лиомы, #мезотелиомы.
А теперь – внимание! Последний вирус УЖЕ поразил многие миллионы людей, начиная еще с 1950-х годов в ходе массовых кампаний вакцинации от полиомиелита (так как вакцинный полиовирус выращивался на клетках почек индийских макак, в огромном количестве зараженных различными обезьяньими вирусами). С тех пор вирус SV40 с высоким постоянством обнаруживают в злокачественных опухолях головного мозга, кроветворной ткани и некоторых других органов – в том числе и у маленьких детей. Кроме того, этот вирус в некоторых случаях является также и виновником гемобластозов — злокачественных болезней крови у детей.
Пример: Острый лимфобластный лейкоз после прививки живой полиовакциной
https://www.gorod.dp.ua/news/116164
Но самое поразительное то, что рак может вызывать не только живая полиовакцина (что не удивительно, учитывая наличие в ней канцерогенных обезьяньих вирусов SV-40), но и вакцина убитая! Читаем: «Число случаев опухолей нервной ткани среди привитых ИПВ оказалось в 13 раз выше такового у невакцинированных (3,9 против 0,3 на 10000; Р
источник
Полиомиелит – заболевание, которое трудно поддается лечению. Еще не изобретены препараты против него. Именно поэтому следует проводить профилактические меры по борьбе с полиомиелитом. Лучшим средством является вовремя сделанная прививка, которая становится барьером и защищает организм от полиовируса, предотвращает последствия, которые грозят всем людям, перенесшим эту страшную болезнь.
Полиомиелит – страшное инфекционное заболевание, встречающееся чаще всего у детей. При данной болезни происходит поражение серого вещества полиовирусом. Болезнь считается очень заразной и распространяется достаточно легко, так как вирус является устойчивым практически к любым воздействиям на него. Даже при замораживании он сохраняет свою жизнеспособность еще 3 месяца. Губительным для него являются только ультрафиолет (солнечный свет) и антисептические препараты (перекись водорода, Хлоргексидин, Фурацилин). Заразится возможно следующими способами:
- обычным воздушно-капельным при чихании или кашле нездорового человека;
- попадание через пищу зараженных продуктов;
- при бытовом применении одного прибора для еды или полотенца с больным;
- попадание с приемом воды.
Самыми восприимчивым к полиомиелиту считается детский возраст до 5 лет, при котором еще иммунная система не окрепла. Наиболее часто вспышки полиомиелита фиксируются в весенне-летний период.
Постановка диагноза осложнена, так как заболевание начинается почти всегда без ярко выраженной симптоматики или в стертой форме и напоминает простуду или незначительную инфекцию в кишечнике. У заболевшего наблюдается небольшая температура, слабость, потливость, насморк, покраснение носоглотки, снижение аппетита и диарея.
Возможно проявление полиомиелита в 2-х формах:
- типичная, которая затрагивает ЦНС;
- атипичная, которая не поражает клетки ЦНС.
Заболевание приводит к тяжелейшим последствиям, которые зависят от того, в какой именно части мозга протекал процесс отмирания клеток. Возможны следующие остаточные явления после болезни:
- спинальный, при котором наблюдаются парезы и параличи туловища, конечностей;
- бульбарный, при котором происходит расстройства, связанные с функциями глотания и дыхания, а также речевые нарушения. Является самым опасным;
- поражение лицевого нерва;
- поражение головного мозга.
В большинстве случаев последствия связаны с тем, на каком этапе развития болезни было начато лечение, а также серьезность отношения к реабилитации. При параличах больному грозит пожизненное сохранение инвалидности.
Важно! При выявлении возможного контакта с больным полиомиелитом следует изолировать контактирующее лицо и производить за ним врачебное наблюдение в течение 21 дня.
Полиомиелит – болезнь, вспышки которой имеют место и в сегодняшние дни, особенно в азиатских странах. Границы России открыты для всех. Никто не сможет определить инфицированный или нет ребенок приехал на российскую территорию. Болезнь очень заразная, и заболеть ею можно, находясь в одном помещении с заболевшим. Именно поэтому оптимальным средством для защиты от полиомиелита считается проведенный вовремя комплекс прививок и ревакцинации.
Лучшим средством профилактики полиомиелита считается вакцинация. Иммунологами разработана два отличных друг от друга вида прививок:
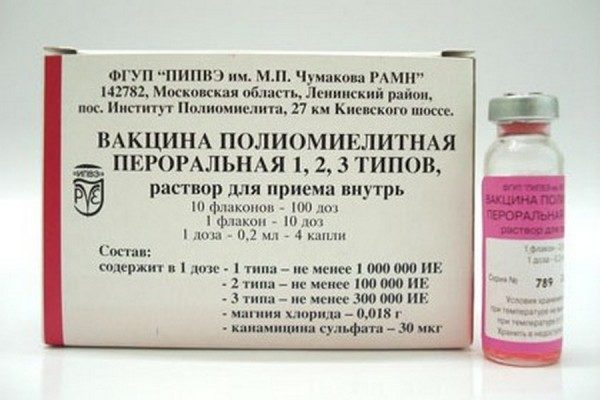
- Живая вакцина. В основе оральной полиомиелитной вакцины (ОПВ) лежат хоть и угнетенные, но живые вирусы. Используется такое лекарственное средство исключительно в России. Производится оно в виде жидкости розоватого цвета. Обладает специфическим горьковатым привкусом. Оберегает человеческий организм от различных штаммов полиовируса.
- Инактивированная вакцина. Данный препарат содержит в своей основе мертвые частицы полиовируса. Вводится инактивированная полиомиелитная вакцина (ИПВ) инъекционно. От нее не наблюдается практически никаких побочных действий, но зато данное средство менее эффективно. Так в исключительных случаях у привитых людей может произойти заражение полиомиелитом.
ОПВ изготавливается в России. Флакон вмещает 2 мл лекарственного препарата, которого хватает на 10 доз при закапывании по 4 капли на человека. Срок его хранения при соблюдении температурного режима составляет 2 года. Вакцина содержит консервант – канамицин, являющийся антибиотиком производным от стрептомицина.
ИПВ производят во Франции. Препарат упаковывается в отдельных одноразовых шприцах с дозировкой по 0,5 мл. В его состав, кроме убитого полиовируса, входит также консервант – 2-феноксиэтанол, являющийся антиоксидантом.
Принцип работы вакцины заключается в том, что введенные мертвые или ослабленные вирусы воздействуют на иммунную систему, стимулируя ее к выработке специфических антител в качестве защитной реакции организма. Ранее было достаточно прививать только ИПВ вакцину. Но, как и любое заболевание, полиомиелит проходит мутацию и появляются новые, более стойкие штаммы. Поэтому введения только убитых частиц вируса теперь недостаточно.
Более эффективным считается ввод в организм живых частиц полиовируса. Но прививаясь такой вакциной, возможно проявление негативной реакции организма. Именно поэтому важен подготовительный этап.
Перед проведением прививки обязательным требованием является подготовка к ней.
- Ребенок минимум, чем за 2 недели до прививки не должен переносить никаких простудных или более серьезных заболеваний.
- Для снижения негативных реакций на используемый препарат рекомендуется применять за 2-3 дня до процедуры прививания антигистаминные препараты. Они должны быть назначены врачом.
- Непосредственно перед введением препарата пациента должен осмотреть врач. Лучше, если незадолго до прививки малыш пройдет клинические исследования крови и мочи. Педиатры очень редко назначают анализы перед процедурой, поэтому родителям следует настоять на этом.
- Прививка переносится лучше, если ребенок будет немного голоден перед введением препарата. Нужно избегать кормления и еще час после вакцинации.
- Привитому ребенку следует давать больше жидкости, но только по прошествии часа после введения препарата.
Важно! Привитый ребенок может быть источником заболевания в течение 2-х недель. Не следует детям, не прошедшим вакцинацию, общаться с такими детьми.
Способ вакцинации зависит от того, какой именно препарат вводится ребенку.
Живая вакцина. Если в составе средства находятся живые, ослабленные частицы вируса, то вакцинация производится путем закапывания ее в рот малышу (4 капли). Причем это должно быть определенное место: либо миндалины, либо корень языка. Ребенок не должен ее сплевывать. Никаких последствий передозировки препарата не отмечается. Медработник, проводящий вакцинацию, делает ее с помощью капельницы, пипетки или шприца без иголки.
Важно! Запрещается запивать и есть в течение часа после введения препарата. Вместе с едой происходит расщепление введенного препарата желудочным соком, и проведение прививки окажется неэффективным.
Инактивированная вакцина. Средство с убитым полиовирусом вводится подкожно. Обычно она поставляется в лечебные заведения уже со шприцом дозировкой 0,5 мл. Место укола обусловлено возрастом ребенка. Малышам обычно делается прививка под лопатку или в бедренную область, детишкам постарше и взрослым — в плечо. При такой вакцинации нет запрета на прием еды и воды.
Прививка, вводимая подкожно, имеет некоторые преимущества перед закапыванием:
- точная дозировка;
- нет воздействия на микрофлору организма;
- в препарате не содержатся консерванты, необходимые для его хранения.
Реакция ребенка на введение полиовируса может быть связана с определенными особенностями детского организма:
- нормальная реакция на попадание в кровь вирусной инфекции;
- предрасположенность к аллергическим реакциям ребенка не только на данную прививку, но и на другие препараты;
- врожденные отклонения и возможные психические расстройства;
- сниженный иммунитет;
- имеющееся простудное заболевание в момент вакцинации.
Многие родители после проведения прививки против полиомиелита наблюдают у своего малыша побочные проявления, которые обусловлены видом введенного препарата. Причем при применении ИПВ переносится гораздо лучше и побочных проявлений практически не наблюдается.
Введение живой вакцины сопровождается:
- ростом температуры до 37,5-38ºС;
- вялостью и сонливостью или повышенным беспокойством;
- возможно появление насморка;
- аллергией в виде крапивницы или отека Квинке;
- у некоторых детей наблюдается диарея;
- в редких случаях встречаются судороги, отечность лица.
При введении убитого вируса возможно:
- несущественное покраснение и припухлость в месте укола;
- снижение аппетита;
- субфебрильная температура;
- незначительное беспокойство.
Проведение любой вакцинации имеет возможные противопоказания и определенные ограничения. Не следует проводить прививку у следующих групп людей:
- Запрещается прививаться против полиомиелита людям, страдающим иммунодефицитом. При внедрении в организм любого вируса он не сможет дать требуемую реакцию. Есть вероятность заболеть тяжелой формой полиомиелита. Также страшно не только проведение прививки, но и общение с привитыми человеком людям с иммунодефицитом. Вирус сохраняет свою жизнеспособность у любого лица, прошедшего прививку, еще 60 дней.
- Нельзя прививаться и людям с онкологическими заболеваниями, особенно на этапе химиотерапии. В это время организм наиболее ослаблен и подвержен любым заболеваниям. Если требуется вакцинация от полиомиелита, то ее нужно делать не ранее полугода после проведенных процедур химиотерапии.
- Запрещается вакцинация во время беременности и грудном кормлении. Не следует делать прививку и при планировании в ближайшем времени беременности.
- Не прививают при наличии аллергии организма на такие антибиотики, как Неомицин, Стрептомицин и Полимиксин В. Они находятся в составе вакцины. Также если на первичную прививку от полиомиелита была сильная реакция, то последующие не следует делать.
- Любые неврологические проявления являются отводом от прививки.
- Не следует делать вакцинацию во время простудных или вирусных заболеваний, а также сразу после них. Организм должен восстановиться после перенесенной болезни. Необходимо укрепить ослабленный иммунитет.
- Вакцинация не проводится при истощении.
Российских детей вакцинируют в соответствии с Национальным календарем прививок, утвержденным приказом №125н Минздравом РФ от 21/03/2014 года (скачать документ можно здесь). Документ состоит из двух частей. В первой указываются сроки обязательных прививок, которые требуется проводить от распространенных инфекционных заболеваний. Во второй – прививки по эпидемическим показаниям для жителей, проживающих в особых районах или занимающихся на определенных работах.
Если вы хотите узнать, есть ли опасность в прививках АКДС и полиомиелита одновременно, а также рассмотреть с настоящими и ложными показаниями, вы можете прочитать статью об этом на нашем портале.
Вакцинация детей от полиомиелита относится к первой обязательной группе. Проводится она в несколько этапов, в самом начале жизни малыша на первом году жизни.
- Первая прививка от полиомиелита делается в 3 месяца. Причем делают ее вакциной, произведенной на основе убитых частиц вируса.
- Следующая повторяется в 4,5 месяца. Ее также прививают только инактивированной вакциной.
- Завершается данная группа прививок в 6 месяцев. Только последняя прививка если предыдущие хорошо переносились ребенком делается препаратом на основе живого вируса. Детям, относящимся к группам риска по каким-либо заболеваниям, а также с нарушениями, связанными с иммунной системой, и 3-ю прививку продолжают делать препаратом, содержащим убитый полиовирус.
Важно! Между первыми прививками должен соблюдаться интервал в 4-6 недель. Его уменьшение категорически не допускается. Увеличить сроки проведения прививки можно при наличии показаний и рекомендациях педиатра или врача иммунолога.
Затем ребенку требуется проходить ревакцинацию, которая совершается также в 3 этапа. Ее при обычных показаниях выполняют вакциной на основе живого вируса.
- 1-ая ревакцинация осуществляется в 1,5 года.
- 2-ую следует сделать в 20 месяцев.
- 3-ий заключительный этап ревакцинации против полиомиелита проводится в 14 лет.
В календаре дается подробное описание порядка прохождения вакцинации и указывается, как к ней следует подготовить ребенка.
Как любой вид лечения, так и вакцинация вызывает множество споров. Каждый педиатр может выражать собственное мнение и иметь свои аргументы как «за», так и «против» проведения прививок полиомиелита.
Известный в стране детский врач Комаровский Е.О. отстаивает позицию обязательного проведения вакцинации от полиомиелита. Он убеждает родителей в том, что ни одна прививка не сможет нанести тот непоправимый вред, который происходит при заражении ребенка полиовирусом. Лучше обезопасить детский организм путем прививания. Комаровский дает ряд рекомендаций, к которым следует прислушаться:
- Нельзя без явных причин отказываться от вакцинации. Только из-за необоснованных страхов и запугивания статьями из интернета не нужно откладывать проведение прививки от полиомиелита.
- Если у ребенка имеются какие-либо хронические болезни или повышенная аллергическая реакция, то педиатр должен дать направление к специалисту аллергологу-иммунологу. Тот определяет целесообразность проведения вакцинации. Получить направление к данному специалисту следует и в случае негативной реакции на первую сделанную прививку.
- Категорически нельзя прививать ребенка во время приема им курса антибиотиков. Сам препарат содержит в своем составе антибиотик, что негативно скажется на иммунитете, который и так после приема таких лекарств несколько ослабевает.
- Не следует самостоятельно менять временные интервалы проведения прививок. Это может привести к определенным осложнениям. Особенно не нужно их укорачивать, когда действие одной вакцины будет накладываться на действие вновь введенной прививки.
- Не стоит делать прививки, когда у ребенка режутся зубки, так как организм и так ослаблен.
В интернете имеется большое количество разноплановых отзывов и мнений родителей по поводу вакцинации от всех болезней. Наибольшее количество «страшилок» встречается о прививке против полиомиелита. Многие начитавшись их, отказываются прививать своих детей, тем самым подвергая их большой опасности. Она заключается в том, что при общении такого малыша с недавно привитым ребенком велик риск заражения его полиомиелитом. Именно поэтому при осуществлении вакцинации детей в детских учреждениях объявляют карантин на срок до 60 дней. Но никто не даст гарантии, что играя на улице или на детской площадке, не привитый ребенок не будет контактировать с только недавно прошедшим вакцинацию малышом. Выбор остается за родителями. Следует учитывать, что по статистике осложнения от вакцинации против полиомиелита встречаются достаточно редко. Хуже не прививаться от этого серьезного и опасного заболевания совсем.
Полиомиелит – страшная болезнь, при перенесении которой человек остается инвалидом на всю жизнь. Лекарства от этого заболевания не придумано, но можно оградить себя и ребенка от него вовремя проведенной вакцинацией. Важно, чтобы прививка осуществлялась под строгим контролем медиков. Первую прививку лучше вводить лекарственным средством, содержащим убитый вирус, тогда риск появления негативных последствий при вакцинации будет минимален.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
источник
Единственной эффективной защитой организма человека от полиомиелита является прививка, которая считается обязательной среди включенных в календарь иммунизации. Чтобы до конца осознать ее значимость, необходимо помнить, что возбудителем полиомиелита считается вирус (1, 2, 3 типа), который поражает нервную систему.
опасноЭто серьезное инфекционное заболевание сопровождается воспалительными процессами слизистой оболочки носоглотки и кишечника, что внешне напоминает ОРЗ или кишечную инфекцию. Не исключены случаи паралича, которые могут привести к инвалидности и даже смерти.
От полиомиелита существует две формы прививок: оральная и инъекционная.
- Оральная живая полиомиелитная вакцина (ОПВ) разработана на основе живых ослабленных вирусов, которые помогают образованию иммунитета в кишечнике. Этот вид прививки распространен в странах СНГ, где проблема полиомиелита полностью не искоренена.
- Второй вид прививки носит название инактивированной полиомиелитной вакцины (ИПВ), которая содержит в своей основе убитые вирусы полиомиелита и применяется подкожно или внутримышечно.
Названные прививки способствуют формированию иммунитета против трех форм вируса.
К сожалению, ИПВ в нашей стране не производят, но есть зарубежные вакцины, которые себя положительно зарекомендовали на отечественном рынке. В первую очередь, речь идет об ИМОВАКС ПОЛИО. К тому же ИПВ является составляющей частью комбинированной вакцины под названием ТЕТРАКОК, которую используют для профилактики не только полиомиелита, но и коклюша, столбняка, дифтерии. Названные препараты используют за счет средств родителей, то есть исключительно на коммерческой основе.
Прививка от полиомиелита может проводиться одновременно с иммуноглобулином и другими вакцинами, кроме БЦЖ.
ОПВ внешне представляет собой розовую жидкость с горько-соленым вкусом. Вводят ее при помощи одноразового шприца без иголки или одноразовой пластмассовой капельницы орально: малышам путем закапывания в рот на лимфоидную ткань глотки, старшим детям – на область миндалин, именно там начинает формироваться иммунитет, к тому же из-за отсутствия вкусовых сосочков в тех местах ребенок не ощущает вакцину на вкус. В ином случае начинается обильное слюноотделение. Ребенок проглатывает вакцину, и она, попадая вместе со слюной в желудок, распадается там. Соответственно и эффект от этой прививки будет мизерный.
важноПо мнению педиатров, только пятикратное введение полиомиелитной живой вакцины может гарантировать исключение заболевания в случае проникновения инфекции.
- Прививки ОПВ начинают делать с 3 месяцев по схеме: 3; 4,5 и 6 месяцев с последующей ревакцинацией в 18, 20 месяцев и в 14 лет.
- Дозировка препарата ОПВ зависит от его концентрации: 2 или 4 капли.
Как реакция на прививку от полиомиелита в момент введения вакцины не исключено, что малыш может срыгнуть ее, тогда процедуру необходимо повторить. В случае последующего срыгивания повтор не осуществляют, но дальнейшую вакцинацию назначают через полтора месяца. После ОПВ на протяжении часа ребенка не следует кормить и поить.
В процессе иммунизации по каким-либо причинам может произойти сбой между интервалами введения вакцины. В таком случае не требуется повторно прививать ребенка, просто следует продолжить введение всех недостающих прививок.
Побочные эффекты после введения ОПВ, как правило, отсутствуют. В редких проявлениях спустя 5-14 дней может отмечаться незначительное повышение температуры до 37,5° С или учащение стула (в основном, у малышей), которое проходит без лечения в течение 1-2 дней. Эти особенности нельзя считать осложнениями. Однако если в кале имеется слизь, примеси крови или зелени, и они наблюдаются длительное время, это, скорее всего, совпавшее с вакцинацией проявление кишечной инфекции.
ОПВ до одного месяца сохраняется в кишечнике и формирует иммунитет, очень похожий на тот, что возникает после самой инфекции. Положительно еще и то, что пока вакцинный вирус живет в организме, он не позволяет туда проникнуть «дикому» вирусу.
дополнительноЖивая вакцина способствует стимуляции интерферона, который может помочь защитить организм ребенка и от вирусных респираторных заболеваний и от гриппа.
Осложнения после прививки от полиомиелита, сделанной живой вакциной, представлены, к счастью, единственным, но тяжелым проявлением — так называемым вакциноассоциированным полиомиелитом (ВАП). Предрасполагающими к возникновению ВАП считаются врожденные пороки ЖКТ (желудочно-кишечного тракта). Кроме того, развиться это осложнение может и после первого введения живой вакцины, реже после второго и крайне редко после третьего СПИД-больному в стадии иммунодефицита или ребенку с врожденным иммунодефицитом. Переболевшие ВАП в будущем должны продолжить вакцинацию против полиомиелита инактивированной полиомиелитной вакциной.
Этот вид вакцины предполагает варианты применения: несколько схем иммунизации, место инъекции. Не требует ограничений во времени еды и питья. Вакцина расфасована в специальные шприцы с дозировкой по 0,5 мл.
- Детям до полутора лет она вводится под лопатку подкожно или в бедро внутримышечно. После 1,5 лет – в плечо.
- Такая форма прививки предполагает первичный курс 2-мя или 3-мя введениями с интервалом от 1,5 до 2 месяцев.
- Детям с крепким иммунитетом достаточно и 2-х введений, но ослабленным малышам (с хроническими заболеваниями, иммунодефицитными состояниями, перенесшими операцию по удалению селезенки) для формирования стойкого иммунитета рекомендуется три первичные прививки.
- Первая ревакцинация ИПВ проводится через 1 год, вторая предполагается через 5 лет. Этого достаточно для того, чтобы выработался иммунитет против полиомиелита.
После введения ИПВ местно могут быть покраснения и отеки. Нельзя сказать, что это побочные действия прививка от полиомиелита, если они не превышают 8 см в диаметре. В единичных случаях может наблюдаться повышение температуры или капризы ребенка в первые два дня после прививки. Иногда может появиться аллергическая сыпь.
важноВ отличие от ОПВ в организме ребенка не активизируются защитные клетки, которые могут распознавать и уничтожать вирусы заболевания вместе с возбудителем, именно это является значительным минусом ИПВ.
Зато никогда не бывает ВАП и инактивированную полиомиелитную вакцину уверенно можно применять детям с иммунодефицитом.
Однозначно и уверенно нужно сказать «нет» прививке, когда ребенок находится в утробе матери. То есть во время беременности женщина не должна проходить данную иммунизацию. Другие противопоказания связаны с формой введения:
- При ОПВ:
- неврологические осложнения, возникшие из-за введения предыдущей вакцины;
- иммунодефицит пациента или контакт с человеком, страдающим иммунодефицитом (рекомендуется ИПВ);
- При ИПВ:
- при аллергических реакциях на антибиотики (стрептомицин, канамицин, неомицин или сильной реакции на предыдущие дозы прививки);
- при аллергических реакциях, возникших из-за введения предыдущей вакцины.
Во избежание серьезных последствий для детского организма очень важной является прививка АКДС. Она защищает малыша от трех «страшных» заболеваний: столбняка, коклюша и дифтерии.
информацияПрактически на сто процентов можно утверждать, что названная прививка действует от столбняка десять лет, от коклюша — до семи, от дифтерии – 5.
Прививка от этих заболеваний достаточно тяжело переносится детским организмом. Реакция у детей разная:
Однако врачи настоятельно рекомендуют именно эту прививку делать обязательно, так как последствия от заболеваний гораздо серьезнее, чем осложнения от прививки. Чтобы лишний раз не травмировать психику ребенка очередным приходом в поликлинику для прививки, а также учитывая, что вакцинация полиомиелита проходит, в основном, без осложнений, педиатры не запрещают, чтобы прививки от полиомиелита и АКДС проводились в один день.
источник