Прививка от полиомиелита – единственный способ предотвратить развитие опасной вирусной инфекции. Вакцина была разработана более 60 лет назад американскими и советскими медиками, что позволило предотвратить развитие пандемии. Иммунизация проводится в детском возрасте, помогает надежно защитить организм от полиомиелита. Но насколько актуальна вакцинация в наше время? Безопасна ли вакцина для детского организма? Когда нужно проводить вакцинацию? Следует детальнее рассмотреть вопросы, которые волнуют родителей перед иммунизацией.
Полиомиелит – опасная вирусная инфекция, возбудителем которой является Poliovirus hominis. Заболевание передается контактным способом посредством бытовых предметов, выделений. Частички вируса проникают в организм человека посредством слизистой носоглотки или кишечника, затем разносятся с током крови в спинной и головной мозг. Подвержены полиомиелиту в основном дети младшего возраста (не старше 5 лет).
Инкубационный период составляет 1-2 недели, редко – 1 месяц. Затем развиваются симптомы, которые напоминают банальную простуду или легкую форму кишечной инфекции:
- Незначительное повышение температуры;
- Слабость, повышенная утомляемость;
- Насморк;
- Нарушенное мочеиспускание;
- Повышенная потливость;
- Болезненность и покраснение глотки;
- Диарея на фоне снижения аппетита.
При проникновении вирусных частиц в оболочки головного мозга развивается серозный менингит. Заболевание приводит к возникновению лихорадки, болей в мышцах и голове, высыпаний на коже, рвоты. Характерный симптом менингита – напряжение мышц шеи. Если пациент не способен подвести подбородок к грудине, то необходима срочная консультация со специалистом.
Важно! Около 25% детей, которые перенесли вирусную инфекцию, становятся инвалидами. В 5% случаев заболевание приводит к смерти пациента вследствие паралича дыхательной мускулатуры.
При отсутствии своевременной терапии заболевание прогрессирует, появляются боли в спине, ногах, нарушается акт глотания. Длительность инфекционного процесса обычно не превышает 7 суток, затем наступает выздоровление. Однако полиомиелит способен приводить к инвалидизации пациента вследствие возникновения паралича (полного или частичного).
Вакцинацию от полиомиелита проводят людям вне зависимости от возраста. Ведь при отсутствии иммунитета человек может легко заразиться инфекцией, способствовать ее дальнейшему распространению: больной выделяет вирус в окружающую среду на протяжении 1-2 месяцев с момента появления первых симптомов. После чего возбудитель быстро распространяется посредством воды и пищевых продуктов. Медики не исключают возможность переноса возбудителя полиомиелита насекомыми.
Поэтому прививку от полиомиелита стараются сделать как можно раньше, начиная с 3-хмесячного возраста. Иммунизацию проводят во всех странах мира, что позволяет минимизировать возникновение эпидемии.
Во время иммунизации используют вакцины от полиомиелита:
- Оральная живая полиомиелитная вакцина (ОПВ). Производится исключительно на территории России на основе ослабленных живых вирусных частиц. Препарат выпускают в форме капель для орального использования. Данная вакцина от полиомиелита надежно защищает организм от всех существующих штаммов вируса;
- Инактивированная полиомиелитная вакцина (ИПВ: Имовакс полио, Полиорикс). Препарат создан на основе убитых вирусных частиц, которые вводятся инъекционно. Вакцина от полиомиелита безопасна для человека, практически не вызывает побочных реакций. Однако прививка менее эффективна в сравнении с ОПВ, поэтому у определенных группа пациентов может развиваться полиомиелит.
Для иммунизации широко применяют комбинированные препараты, которые помогают защитить организм от полиомиелита и прочих инфекций. На территории России используют такие вакцины: Инфанрикс гекса, Пентаксим, Тетракок.
Прививка от полиомиелита предполагает введение ослабленных или мертвых вирусных частиц. Наш организм способен продуцировать специальные иммунные тельца, которые с током крови разносятся по всем органам и тканям. При встрече с инфекционными агентами лейкоциты вызывают иммунную реакцию – выработку специфических антител. Для получения стойкого иммунитета достаточно одной встречи с вирусом.
Важно! При использовании ОПВ ребенок будет выделять вирусные частицы в окружающую среду, поэтому может быть опасен для непривитых детей.
Введение ослабленных вирусных частиц приводит к выраженному иммунному ответу организма, однако, сводит к минимуму риск развития инфекции. В конце 20 века для создания пожизненного иммунитета было достаточно введения ИПВ. Однако со временем штаммы вирусов стали более вирулентными, поэтому надежно защитить от инфицирования позволяют только прививки от полиомиелита препаратом ОПВ. Важно! Для создания пожизненного иммунитета требуется проведение 6 прививок.
Вакцинация от полиомиелита при помощи инактивированных препаратов абсолютно безопасна для ребенка. Ведь убитые частички вируса не способны спровоцировать развитие инфекции. Однако прививка от полиомиелита с использованием ОПВ может привести к развитию вакциноассоциированного полиомиелита в редких случаях, когда нарушен график иммунизации. В группе риска развития осложнения находятся дети с патологиями пищеварительных органов, выраженным иммунодефицитом. Если ребенок перенес вакциноассоциированный полиомиелит, то дальнейшая вакцинация должна проводиться исключительно с введением инактивированной вакцины.
Важно! По закону родители вправе отказаться от проведения прививок с использованием ослабленных вирусов.
Практически полностью исключить развитие тяжелого осложнения поможет следующая схема вакцинации: первую прививку от полиомиелита следует сделать вакциной ИПВ, последующие – ОПВ. Это приведет к формированию иммунитета у ребенка до попадания в его организм живых частиц вируса.
Для формирования надежного иммунитета ребенок нуждается в проведении двухэтапных профилактических мероприятий: вакцинации и ревакцинации. В младенческом возрасте дети получают 3 прививки от полиомиелита, однако с течением времени количество антител в кровяном русле снижается. Поэтому показано повторное введение вакцины или ревакцинация.
Прививка от полиомиелита – график проведения комбинированной иммунизации:
- Введение ИПВ детям в 3 и 4,5 месяца;
- Прием ОПВ в 1,5 года, 20 месяцев, 14 лет.
Использование данной схемы позволяет свести к минимуму риск развития аллергии и осложнений.
Важно! Здесь приведена классическая схема иммунизации ребенка. Однако она может меняться в зависимости от состояния здоровья детей.
При использовании исключительно орального препарата вакцинацию проводят ребенку в 3; 4,5; 6 месяцев, ревакцинацию – в 1,5 года, 20 месяцев и 14 лет. Прививку от полиомиелита при помощи ИПВ проводят в 3; 4,5; 6 месяцев, ревакцинацию – в 1,5 года и 6 лет.
ОПВ выпускают в форме капель розового цвета, которые имеют горько-соленый вкус. Препарат вводится одноразовым шприцем без иголки или капельницей орально. У маленьких детей необходимо нанести вакцину на корень языка, где расположена лимфоидная ткань. В старшем возрасте препарат капают на миндалины. Это помогает избежать обильного слюноотделения, случайного проглатывания вакцины, что существенно снижает эффективность иммунизации.
Доза препарата определяется концентрацией ОПВ, составляет 2 или 4 капли. После вакцинации детей нельзя поить и кормить на протяжении 60 минут.
Важно! Прививка от полиомиелита может вызывать у ребенка срыгивание, тогда манипуляции следует повторить. Если при повторном введении вакцины малыш снова срыгнул, то вакцинацию проводят спустя 1,5 месяца.
При вакцинации ИПВ препарат вводится внутрикожно. Детям младше 18 месяцев инъекцию ставят под лопатку, в старшем возрасте – в область бедра.
Прививка обычно хорошо переносится. После введения ОПВ возможно незначительное повышение температуры тела, учащение дефекаций у детей раннего возраста. Симптомы обычно развиваются спустя 5-14 суток после иммунизации, проходят самостоятельно через 1-2 дня.
При использовании инактивированной вакцины возможны такие побочные реакции:
- Отечность и покраснение места укола;
- Повышение температуры тела;
- Развитие беспокойства, раздражительности;
- Снижение аппетита.
Насторожить родителей должны следующие симптомы:
- Апатичность ребенка, развитие адинамии;
- Возникновение судорог;
- Нарушение дыхание, появление одышки;
- Развитие крапивницы, которая сопровождается выраженным зудом;
- Отеки конечностей и лица;
- Резкое повышение температуры тела вплоть до 39 0 С.
При появлении такой симптоматики необходимо вызвать скорую помощь.
Использование оральной вакцины запрещено в следующих случаях:
- Наличие в анамнезе врожденного иммунодефицита;
- Планирование беременности и период вынашивания ребенка женщиной, которая контактирует с ребенком;
- Различные неврологические реакции на вакцинацию в анамнезе;
- Острые инфекционные заболевания;
- Период лактации;
- Иммунодефицитное состояние у члена семьи ребенка;
- Развитие новообразований;
- Аллергия на Полимиксин В, Стрептомицин, Неомицин;
- Проведение иммуносупрессивной терапии;
- Обострение хронических патологий на период иммунизации;
- Заболевания неинфекционного генеза.
Введение вакцины ИПВ противопоказано в следующих случаях:
- Период беременности и лактации;
- Гиперчувствительность к Стрептомицину и Неомицину;
- Аллергия на данную вакцину в анамнезе;
- Наличие онкопатологий;
- Острые формы заболеваний на период иммунизации.
Полиомиелит – тяжелое вирусное заболевание, способное привести к инвалидизации пациента. Единственным надежным методом защиты от инфекции является прививка от полиомиелита. Вакцина обычно хорошо переносится, не угрожает здоровью ребенка. Однако в редких случаях введение ослабленных вирусов может привести к развитию вакциноассоциированной инфекции.
источник
Полиомиелит — заболевание энтеровирусной этиологии, приводит к развитию воспалительного процесса на слизистых оболочках, провоцирует патологический процесс на двигательных нейронах и может стать причиной паралича. Терапия патологии достаточно сложная и длительная, не во всех случаях достигается высокий терапевтический эффект. Поэтому основным методом борьбы с полиомиелитом является его профилактика, а именно — вакцинация. Как и любые другие прививки, данный вид вакцинации также может вызвать ряд осложнений. Какие именно, чем опасны побочные реакции, опишем далее.
Ваш ребенок постоянно болеет?
Неделю в садике (школе), две недели дома на больничном?
В этом виновато много факторов. От плохой экологии, до ослабления иммунитета ПРОТИВОВИРУСНЫМИ ПРЕПАРАТАМИ!
Да-да, вы не ослышались! Пичкая своего ребенка мощными синтетическими препаратами вы, порой, наносите больше вреда маленькому организму.
Чтобы в корне изменить ситуацию, необходимо не губить иммунитет, а ПОМОГАТЬ ЕМУ.
Первую прививку ребенок получает в достаточно раннем возрасте — не позднее 3 месяцев. При отсутствии острых побочных эффектов через 1,5 месяца проводится повторная вакцинация, а в возрасте полугода — последняя прививка.
Реакция организма, развитие негативных последствий формируется не только на фоне попадания в организм возбудителя полиовируса. Далее более подробно расскажем о негативных последствиях и осложнениях после вакцинации от полиомиелита.
В медицинской практике выделяют несколько последствий от вакцинации — осложнения местного характера и общего.
Побочные эффекты местного типа, чаще всего имеют следующие проявления:
- покраснение, сыпь в области проведения прививки;
- незначительная отечность, зуд или болевые ощущения в месте инъекции.
Побочные реакции общего характера развиваются на фоне снижения функциональных способней иммунной системы при несоответствующем ответе организма на антигены вируса. Наибольшими последствиями обладает прививка от полиомиелита Сэбина. При введении инъекции возможно развитие более серьезных побочных эффектов, например, поражение нервных волокон.
Молодые мамы с максимальной осторожностью относятся к прививке против полиомиелита у детей, многие родители отказываются от проведения данной вакцинации в ходе возможных побочных реакций. Полиомиелит — смертельный вирус, против которого не существуют единого медикаментозного препарата. На сегодня вакцинация — единственный метод борьбы с инфекцией. К сожалению, неприятные последствия от прививки бывают, однако не так часто и не несут такой риск, как само заболевание.
Основной путь заражения полиомиелитом — воздушно-капельный, поэтому избежать заражения практически невозможно. Коварность заболевания заключается в отсутствии какой-либо симптоматики, как правило, только у 5-6% инфицированных прослеживаются клинические признаки.
Согласно статистическим данным — у 2% больных развивается мышечная атрофия и полный паралич. Как следствие, человек остается инвалидом. В худшем случае, инфекция приводит к параличу межреберной мускулатуры, что приводит к удушью пациента.
Многим знакомы эти ситуации:
- Как только начинается сезон простуд — ваш ребенок обязательно заболевает, а потом и вся семья.
- Вроде бы покупаете дорогие препараты, но они действуют только пока их пьешь, а через неделю-две малыш заболевает по-новой.
- Вы переживаете, что иммунитет вашего ребенка слабый, очень часто болезни берут верх над здоровьем.
- Боитесь каждого чиха или покашливания.
Необходимо укреплять ИММУНИТЕТ ВАШЕГО РЕБЕНКА!
Что касается отзывов о вакцинации, то специалисты утверждают о сохранении антител (иммуноглобулинов) в течение 10 лет после прививки. По истечении данного срока рекомендуется повторная инъекция.
Известны случаи заражения вакцинированного пациента вирусом дикого типа. Последствия инфекции переносятся сложнее, не исключено развитие неврологического синдрома, в частности, пареза мышц.
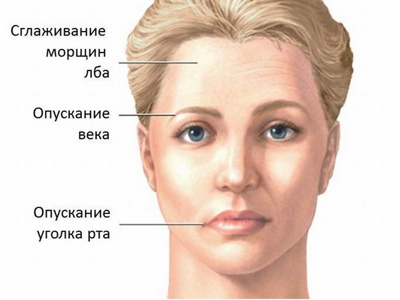
В большинстве случаев негативные отзывы и отказ от вакцинации основаны на описании в инструкции побочных реакций.
Массовое распространение вакцины было обусловлено гибелью большого количества людей на территории Европы и США. Клинические данные показали, что инфекцию удалось ликвидировать во многих странах, однако, из-за регулярной мутации основного возбудителя заболевание не удается уничтожить полностью.
Как уже описывали выше — первая вакцинация проводится грудному ребенку в возрасте 12 недель, по окончании поступления иммуноглобулинов, передаваемых материнским молоком. В Японии ввели общеобязательное вакцинирование прямо в родильном отделении.
Сегодня специалисты делают все возможное, чтобы отказы от проведения прививки стали минимальными. Вирус, попадая в организм невакцинированного человека, получает новые возможности для мутирования и распространения.
На данный момент нет точных, доказанных фактов, что эффективность вакцинации от заболевания превышает побочное действие, провоцируемое полиомиелитом. В Америке не существует точной статистики, которая отображала бы все побочные реакции вводимой вакцинации.
После создания вакцины Солка в 1950 годах появились первые результаты, отображающие снижение инфекции. Медицинская статистика указывала на уменьшение проявления выраженности вирусного заболевания до 46%. По истечению некоторого времени процент становился выше, положительный результат от вакцины увеличивался. Благодаря такому течению обстоятельств положительных отзывов относительно прививки стало значительно больше, как от пациентов, так и от врачей.
Почему не удалось уничтожить вирус массово? Функциональные возможности лабораторно-медицинской техники шагнули далеко вперед. У специалистов появилась возможность детально изучать мелкие инфекции, вирусы. В ходе детального исследования многие ученые пришли к негативным отзывам о патологии и трудностям ее лечения. Однако такие выводы не остановили некоторые страны Европы, и они отказались от вакцинации. Парадокс в том, что и статистика заболевания среди жителей стала намного меньше. Так в чем же причина таких результатов?
Как известно основной и единственной причинной служит изменение в постановке диагноза. Развитие неврологического синдрома и паралича только после многочисленных исследований, а также подтверждения этиологии заболевания диагностировали как полиомиелит.
Вакцина внесла свой положительный результат в ликвидацию вируса, однако, является ли она полной защитой от него, неизвестно.
Как и любой другой медикаментозный препарат, прививка Солка имеет свои противопоказания, которые включают:
- расстройства неврологического характера на предыдущею прививку;
- иммунологическая недостаточность.
При наличии указанных противопоказаний применение вакцины строго запрещено.
Прививка Солка может провоцировать развитие следующих побочных эффектов:
- различные степени аллергической реакции;
- нарушения работы со стороны ЖКТ: боли в эпигастрии, тошнота, жидкий стул.
Оральная полиомиелитная вакцина противопоказана в таких случаях:
- ИДС состояния (иммунодефицит);
- наличие неврологический расстройств на фоне предыдущей вакцинации.
В более редких случаях возможны и другие побочные эффекты от применения оральной вакцины:
- местная аллергическая реакция;
- нарушения работы желудочно-кишечного тракта (диарея, тошнота).
Вакцина инактивированного типа вводится подкожно или внутримышечно, содержит предварительно убитые вирусы, поэтому побочные действия менее проявляются. Как правило наблюдается только понос после прививки от полиомиелита такого типа. Тем не менее, такая вакцина имеет свои противопоказания:
- аллергическая реакция на компоненты, входящие в состав препарата;
- непереносимость средств противомикробной группы.
Возможные последствия после применения данной вакцины:
- повышение центральной температуры тела;
- снижение аппетита;
- ухудшение общего состояния;
- зуд, сыпь, покраснение в зоне проведения инъекции.
Оральная вакцинация, согласно установленным правилам проводится ребенку в возрасте 3, 4 (4,5), 6 месяцев. При отсутствие побочных эффектов в виде неврологических расстройств и тяжелых аллергических реакций повторная вакцинация проводится в 19-20 месяцев.
Наиболее опасные осложнения после прививки от полиомиелита в детском возрасте — развитие заболевания на фоне прививки (вакцино-ассоциированный тип патологии).
При диагностировании у ребенка врожденного иммунодефицита применяется только вакцина, содержащая мертвые клетки вируса.
Нарушить сроки вакцинации возможно только при развитии иммунодефицита. В данном случае ребенка необходимо изолировать от других детей и провести терапию по восстановлению работы иммунитета.
При эффективной работе иммунитета полиомиелит довольно редко приводит к развитию пареза или паралича. Ранее, мы уже говорили, что примерно у 96% носителей вируса заболевания не сопровождается клинической картиной. Если сон ребенка длится не менее 8 часов, он качественно питается, активен, занимается спортом, проводит время на свежем воздухе, то шанс развития иммунодефицита крайне низок, а вместе с этим и минимален риск развития полиомиелита.
Следите за уровнем глюкозы и работой ЦНС ребенка, нарушения в данной сфере — провоцирующие факторы патологии.
В случае заражения ребенка при нормальной работе иммунитета могут проявится незначительные признаки заболевания:
- повышение центральной температуры тела (чаще до 38 градусов);
- сонливость, ухудшение аппетита;
- плохое настроение, раздражительность.
Поскольку симптоматика схожа с ОРЗ или ОРВИ следует обратиться к врачу и исключить самолечение.
Различные побочные действия прививки от полиомиелита возникают не только на фоне реакции организма. Некоторые ученые утверждают о мутации штаммов, являющиеся компонентами прививки. В ходе преображения они приобретают новые, уникальные свойства.
Ученые из Японии обнаружили инфекцию, которая мутировала после массовой вакцинации. Длительные и тщательные исследования помогли прийти к выводу, что штамм повысил свою нейровирулентность, при этом, в вакцинации использовались исключительно ослабленные возбудители. Именно такой вирус имеет наибольший шанс вызвать патологические процессы в ЦНС и спровоцировать параличи.
Научный институт в Париже также выявил интересные факты. Ученые установили, что возбудители патологии имеют способность соединяться между собой, при этом обмениваясь информацией.
Были сделаны предположения, что в ходе такого информационного обмена образовался вирус дикого типа, осложнения которого намного опаснее, обычных (ослабленных) форм полиомиелита. Последствия прививки от полиомиелита и ее побочные реакции сугубо индивидуальны.
Сегодня специалисты предпочитают использовать живую и инактивированную вакцину, которые не сопровождаются тяжелыми осложнениями.
Как показывает практика, нежелательные побочные эффекты чаще всего проявляются после использования прививки отечественного производства. Минимальное количество осложнений наблюдалось после введения препарата «Инфанрикс».
Специалисты пришли к выводу, что введение вакцины, состоящей из нескольких компонентов (поливакцина) безопаснее, нежели применение однокомпонентного препарата. Вместе с этим, существует мнение, что одновременное введение нескольких штаммов инфекции провоцирует обмен информации между частицами вируса. Как следствие, может появится множество новых видов полиовирусов, требующих введение нескольких и даже более вакцин.
В последнее время эффективность и безопасность поливакцин вызывает у врачей сомнения, однако они удобны, не требуют множественного введения инъекции. Вакцина Сэбина (ослабленного типа) применяется перорально, выпускается в виде капель. Она не вызывает психогенного травмирования как инъекция, но создает дополнительную нагрузку на иммунную систему.
Специалистами были зафиксированы некоторые побочные эффекты после использования «Пентаксим» и «Тетракок», а именно:
- нарушение работы кишечника (тошнота, понос, рвота);
- развитие воспалительного процесса в полости носа и глотки;
- раздражительность, апатия, чрезмерное беспокойство.
В отдельных случаях, врачи рекомендуют проводить сразу несколько вакцин — от полиомиелита и АКДС (коклюшно-дифтерийно-столбнячная прививка). Здесь родителям стоит отказаться, поскольку такое сочетание вызывает ряд осложнений и довольно тяжелых.
Стандартным побочным эффектом считается повышение температуры до 38 градусов, что не требует медикаментозного воздействия. В случае повышения температуры до 39 разрешается прием жаропонижающих средств.
Следующей побочной реакцией является сыпь. Врачи ее не относят к серьезному осложнению поэтому назначают короткий прием антигистаминных препаратов.
В целом, переде проведением вакцинации следует проконсультироваться в квалифицированным специалистом, который поможет подобрать наиболее приемлемы вариант прививки.
источник
Острый полиомиелит – это инфекционное заболевание, вызываемое полиовирусом. Полиомиелит поражает нервную систему и за считанные часы может привести к общему параличу. Механизм передачи возбудителя – фекально-оральный, пути передачи – водный, пищевой и бытовой. Вирусы полиомиелита относят к роду энтеровирусов.
Полиомиелит поражает в основном детей в возрасте до пяти-семи лет. Заболеваемость преобладает в летне-осенние месяцы (июль-сентябрь). В одном из 200 случаев инфицирования развивается необратимый паралич (обычно ног). Из таких парализованных 5-10% умирают в результате паралича дыхательных мышц.
Длительность инкубационного периода при остром полиомиелите колеблется от 4 до 30 дней. Наиболее часто этот период длится от 6 до 21 дня. В последние дни инкубации и первые дни заболевания больные наиболее заразны.
Только 3 человека из 10 инфицированных имеют какие-либо симптомы, поэтому вирус полиомиелита легко распространяется и встречается, в основном, у детей. Это сделало его одним из самых страшных заболеваний во всем мире.
Источником инфекции является человек: больной или носитель полиомиелита. Вирус проникает в организм через рот и размножается в кишечнике. Полиовирус появляется в отделяемом носоглотки через 36 часов, а в испражнениях – через 72 часа после заражения и продолжает обнаруживаться в носоглотке в течение одной, а в испражнениях – в течение 3-6 недель. Наибольшее выделение вируса происходит в течение первой недели заболевания.
Различают четыре формы проявления полиомиелита – непаралитические (асимптомную, абортивную, менингеальную) и паралитические формы:
- Инаппарантную (асимптомную или вирусоносительство), которая никак не проявляется клинически и может быть обнаружена только лабораторным путем. Размножение вируса заканчивается в кишечнике. Однако дети с инаппарантной формой опасны для окружающих, они выделяют с фекальными массами вирус полиомиелита, в крови у них отмечается высокая концентрация специфических антител.
- Абортивную (малая болезнь), при которой наблюдаются общеинфекционные симптомы без признаков поражения нервной системы, начало болезни похоже на грипп или ОРВИ – повышение температуры, интоксикация, небольшая головная боль, вялость, снижение аппетита, боли в животе, диарея, слабые катаральные явления. Вирус проникает в кровь. Можно лишь заподозрить это заболевание в очаге в окружении типичного случая острого полиомиелита, а затем по результатам вирусологического и серологического исследования подтвердить или отвергнуть этот диагноз. Болезнь заканчивается через 3-7 дней полным выздоровлением; остаточных неврологических симптомов не отмечается.
- Менингеальную, при которой наблюдаются все симптомы, свойственные абортивной форме, однако симптомы более выражены: сильная головная боль, рвота, отмечаются вздрагивания и подергивания отдельных мышц, конечностей, ригидность затылочных мышц (повышение тонуса мышц затылка, при котором человек не может достать своим подбородком до грудины), легко протекающий менингит. Вирус проникает в центральную нервную систему.
- Паралитическую, при которой вирус проникает в центральную нервную систему и поражает клетки спинного и головного мозга. Препаралитический период длится от начала болезни до появления первых признаков поражения двигательной сферы и занимает от нескольких часов до 2-3, реже 5-6 дней. Поражаются шейный, грудной, поясничный отделы спинного мозга. При попытке посадить ребенка в кровати с вытянутыми ногами он плачет, пытается согнуть ноги в коленях, опирается руками о кровать («симптом треножника»). Болевая реакция отмечается и при высаживании ребенка на горшок («симптом горшка»). Паралитическая форма полиомиелита имеет наиболее тяжелое течение, при данной форме наблюдается повышение температуры до 38-40°C. Дети вялы, капризны, теряют аппетит, плохо спят. На 2-3 день, а иногда уже к концу первых суток болезни, появляются головные боли, рвота, боли в конечностях, шее, спине. В дальнейшем этот менинго-радикулярный синдром сохраняется довольно длительно и в сочетании с появившимися вялыми парезами и параличами создает типичную клиническую картину. Очень важным симптомом является подергивание или вздрагивание отдельных мышечных групп.
В части случаев заболевание может иметь двухволновое течение, и тогда в конце 1 волны температура снижается до нормальных или субфебрильных цифр, но через несколько часов или 1-2 дня лихорадочная реакция появляется вновь. Общеинфекционные симптомы уменьшаются, но усиливаются боли в конечностях. Чаще всего страдают нижние конечности. Атрофия мышц появляется довольно рано, на 2-3 неделе болезни, и в дальнейшем прогрессирует.
Восстановительный период острого полиомиелита продолжается 6 месяцев — 1 год. В течение этого времени происходит постепенное, сначала довольно активное, а затем более медленное восстановление нарушенных двигательных функций. Тяжело пораженные мышцы дают лишь частичное восстановление или остаются полностью парализованными на протяжении всей жизни пациента. Эти стойкие парезы и параличи, не имеющие тенденции к восстановлению, характеризуются как остаточные явления после перенесенного острого полиомиелита.
Спинальная форма является самой распространенной формой острого паралитического полиомиелита.
Полиомиелит у ребенка может быть заподозрен педиатром или детским неврологом на основании анамнеза, эпидемиологических данных, диагностически значимых симптомов. На первых порах распознавание полиомиелита затруднено, в связи с чем ошибочно устанавливается диагноз гриппа, ОВРИ, острой кишечной инфекции.
Главную роль в диагностике полиомиелита играют лабораторные тесты: выделение вируса из слизи носоглотки, фекалий; методы ИФА (обнаружение IgM) и РСК (нарастание титра вирусоспецифических антител в парных сыворотках).
Наибольшее значение имеет своевременная диагностика острого паралитического полиомиелита и выявление случаев, подозрительных на это заболевание. Спинномозговая жидкость при полиомиелите прозрачная, бесцветная, вытекает под несколько повышенным давлением. Уровень глюкозы остается в пределах нормы. Со стороны крови при полиомиелите особых изменений не отмечается.
Прививка от полиомиелита сделанная детям в 3 месяца и в 4,5 месяца, согласно календарю профилактических прививок, содержит убитый (неживой) вирус (такая вакцина называется инактивированная или ИПВ) , поэтому заболеть полиомиелитом после такой прививки невозможно.
А третья вакцинация и последующие ревакцинации против полиомиелита проводят живой вакциной (оральная полиомиелитная вакцина или ОПВ), которая закапывается в рот ребенку. Данная вакцина содержит живой ослабленный вирус полиомиелита, поэтому после ОПВ возможно заболеть полиомиелитом, такое осложнение после прививки называется вакцинассоциированный полиомиелит. Это состояние протекает по типу настоящего полиомиелита, но возбудителем является не дикий вирус, а вакцинный штамм. При этом формируются парезы или параличи. Данное осложнение возможно, если вакцинацию проводили неправильно или вакцина вводилась ребенку с ослабленным иммунитетом. Наибольшая степень риска отмечается после 1 вакцинации живой вакциной.
Важное условие – прививку от полиомиелита, особенно живой вакциной можно делать только здоровому ребенку!
Может. У непривитого ребенка, находящегося в окружении детей, получивших живую вакцину, может развиться вакцинассоциированный полиомиелит. Симптомы проявляются на 4-30 день после вакцинации ОПВ и не отличаются от клинических симптомов паралитического полиомиелита.
Опасная ситуация создается в лечебных учреждениях (стационарах), детских учреждениях с постоянным пребыванием там детей, школах, при проведении вакцинации одним детям и отводе от вакцинации других, находящихся с ними в близком контакте. Известны случаи возникновения в этих условиях тяжелых паралитических заболеваний в группе детей с отводами от прививок. Необходимо помнить, что не привив ребенка против полиомиелита, вы оставляете его беззащитным при вероятной встрече не только с дикими вариантами вируса, но и с вирусами полиомиелита вакционного происхождения.
Дети после прививки живой вакциной (в виде капель) выделяют в окружающую среду вирус полиомиелита, который может вызвать болезнь у непривитых детей.
Именно поэтому в медицинских, дошкольных организациях и общеобразовательных учреждениях (школах), летних оздоровительных организациях детей, не имеющих сведений об иммунизации против полиомиелита, не привитых против полиомиелита или получивших менее 3 доз полиомиелитной вакцины, разобщают с детьми, привитыми вакциной ОПВ в течение последних 60 дней, на срок 60 дней с момента получения детьми последней прививки ОПВ.
Таким образом вакцинассоциированный полиомиелит может развиться (начало заболевания происходит):
- не раньше 4-6 дня и не позже 30 дня после введения ОПВ (у ребенка, ранее не вакцинированного убитой вакциной);
- в течение 60 дней (у ребенка, который имел прямой контакт с привитыми ОПВ детьми);
- в течение полугода у детей с ВИЧ, лейкозом, иммунодефицитными заболеваниями, пороком либо тяжелой формой болезней кишечника и желудка.
Первые признаки вакцинассоциированного полиомиелита: головная боль, рвота, усталость, лихорадка, боли в конечностях.
При развитии вакцинассоциированного полиомиелита у реципиентов (привитого живой вакциной) чаще выделяют вирусы III типа, а у контактных (не привитого, но находящегося в окружении других привитых, например в 14 лет в школе)– II типа.
Развитие у ребенка симптомов, подозрительных на острый полиомиелит, требует срочной госпитализации и строгого постельного режима. Постельный режим и покой имеет большое значение как для уменьшения степени развивающихся в дальнейшем параличей, так и для их предупреждения. Больной ребенок должен находиться в удобном положении, избегать активных движений.
Специфического лечения, то есть медикаментозных препаратов, блокирующих вирус полиомиелита, не существует.
Абортивная форма острого полиомиелита не требует специального лечения, кроме строгого соблюдения постельного режима, по крайней мере до снижения температуры, сохранения ее на нормальном уровне в течение 4-5 дней и восстановления хорошего самочувствия. В тех случаях, где есть серьезные основания подозревать абортивную форму острого полиомиелита, а обычно это бывает в очаге, где был зарегистрирован случай паралитического заболевания, следует внимательно наблюдать за такими больными и соблюдать постельный режим из-за опасности развития второй волны заболевания с неврологическими симптомами.
Менингеальная форма. Полный физический покой, исключение даже небольших нагрузок, отказ от различных инъекций. Серозное воспаление мозговых оболочек, вызванное вирусом полиомиелита, сопровождается повышением внутричерепного давления, что клинически выражается головными болями и рвотами. Поэтому ведущее место в лечении этой формы занимает дегидратационная терапия. Применяются различные дегидратирующие препараты (диакарб).
При паралитических формах проводятся те же мероприятия, что и при менингеальной форме полиомиелита. Когда развитие параличей закончено (4-6 недель заболевания), проводят комплексное восстановительное лечение (лекарственное, физиотерапевтическое и ортопедическое), в дальнейшем — периодическое санаторно-курортное лечение.
источник
Полиомиелит — энтеровирусная антропонозная инфекция, характеризуется полиморфизмом клинических проявлений от носительства и стертых, абортивных форм до тяжелых поражений нейронов передних рогов спинного мозга с развитием парезов и параличей. В 1988 г. ВОЗ приняла резолюцию о ликвидации полиомиелита в мире. В результате реализации программы глобальной ликвидации полиомиелита свободными от этой инфекции были объявлены Американский (1994), Западно-Тихоокеанский (2000) и Европейский регион, включая Российскую Федерацию (2002). В России полиомиелит отсутствует с 1997 г.
Возбудитель — РНК-геномный вирус рода Enterovirus семейства Picornaviridae, включает 3 серотипа (Poliovirus I, II, III). Вирус обладает значительной устойчивостью во внешней среде, в воде выживает до 3 мес, в фекалиях и сточных водах—до 3-6 мес. Дозы хлора, обеспечивающие уничтожение бактерий, не всегда приводят к гибели вируса полиомиелита.
Инкубационный период составляет 3-35 дней, чаще 1-2 нед.
Источник инфекции — больные типичной и стертой формами заболевания, вирусоносители. Соотношение больных типичными формами и носителей варьирует от 1:100 до 1:200. Больной представляет эпидемиологическую опасность с конца инкубационного периода, в продромальном периоде, на протяжении 1-3 нед болезни, изредка до 1.5 мес. Выделение вируса со слизью носоглотки происходит в течение 3-10 дней после заражения, с фекалиями — до 40 дней и более.
Механизмы передачи — действующий короткий срок воздушно-капельный и фекально-оральный, реализующийся более длительное время. Факторы передачи — воздушно-капельный аэрозоль, реже вода, предметы бытовой обстановки, руки.
Стратегическое направление — массовая вакцинация живой оральной вакциной Сэбина, поддержание на высоком уровне (не менее 95%) охвата прививками детей первого года жизни. Наряду с плановой (рутинной) иммунизацией живой вакциной (прививки с 3-месячного возраста трехкратно и ревакцинация в 18 мес, 2 года и 6 лет) проводились Национальные и субнациональные дни иммунизации и «операции подчистки» на отдельных территориях (за 4 года привито 14.7 млн детей с охватом 99.2-99.4%).
В постсертификационный период большое внимание уделяется эпидемиологическому надзору за заболеваниями, сходными по клиническим проявлениям с полиомиелитом (острые вялые параличи), выявлению территорий и контингентов высокого риска, надзору за лабораториями, имеющими инфекционный материал, наблюдению за охватом прививками, уровнем коллективного иммунитета. В нашей стране с 2006 г. начали проводить прививки живой вакциной и инактивированной вакциной Солка, не вызывающей вакцинассоциированные случаи полиомиелита.
Возбудитель ротавирусной инфекции относится к роду Rotavirus семейства Reoviridae. Для человека наиболее патогенной считается серогруппа А. Ротавирус подразделяют на 9 серотипов, заболевания человека вызывают 1-4-й и 8-9-й; остальные обусловливают заболевания животных. Ротавирусы относятся к группе устойчивых микроорганизмов и выживают длительное время в окружающей среде: в водопроводной воде (до 60 дней), на овощах и фруктах (5-30 дней), в фекалиях (от нескольких недель до 7 мес).
Инкубационный период составляет от 15 ч до 5 дней.
Источником инфекции является человек (больной или носитель вируса). Заболевший выделяет вирус в окружающую среду с момента появления первых признаков заболевания. Наиболее массивно вирус выделяется в первые 4-5 дней, больной опасен для окружающих до 8-10-го дня болезни. В редких случаях отмечено выделение вируса до 30 дней.
Госпитализация проводится по клиническим и эпидемиологическим показаниям, больной подлежит изоляции на 10 дней. Обеспечивается медицинское наблюдение за лицами, общавшимися с больными, в течение 7 дней. Важно строгое соблюдение санитарно-гигиенических мер в окружении заболевшего: правильная и постоянная обработка рук, наличие индивидуальных предметов ухода за больными, обеспечение противоэпидемического режима в отделениях ЛПУ или на дому (в случае лечения больного в домашних условиях).
Н.А.Семина, Е.П.Ковалева, В.Г.Акимкин, Е.П.Селькова, И.А.Храпунова
источник
Прививки — реальный и высокоэффективный способ профилактики инфекционных болезней, но способ, сопряженный с определенным риском. Следует знать, что и переносимость ребенком прививки, и риск побочных реакций и осложнений от вакцины определяются совокупностью множества факторов. Главнейшую роль в том, насколько успешной и легко переносимой будет вакцинация, играет то, насколько правильно ребенок подготовлен к процедуре, и сама правильная организация процедуры. Эти факторы оказывают куда большее влияние на конечный результат, чем качество самого вакцинного препарата – современные вакцины качественны и безопасны.
Именно поэтому родителям следует знать и пытаться практически реализовывать некий алгоритм реальных действий, позволяющий значительно уменьшить риск поствакцинальных осложнений и побочных реакций.
Первое, что должны знать родители: по каким медицинским показаниям нельзя проводить прививки.
| Вакцина | Противопоказания |
| Все вакцины | Сильная реакция (температура выше 40С, отек на месте инъекции диаметром более 8 см) или серьезные осложнения на предыдущее введение вакцины |
| Все живые вакцины | Иммунодефицитное состояние, иммуносупрессия, злокачественные болезни, беременность |
| БЦЖ-М, БЦЖ | Вес ребенка при рождении менее 2 кг., наличие келоидного рубца |
| АКДС | Прогрессирующие заболевания нервной системы, наличие афебрильных судорог в анамнезе |
| Живые вакцины против кори, паротита, краснухи, комбинированные ди-вакцины (корь-паротит) и три- вакцины (корь-краснуха-паротит) | Тяжелые формы аллергических реакций на аминогликозиды. Для коревой фи паротитной вакцин (особенно зарубежных – которые готовят на куриных эмбрионах) – анафилактическая реакция на белок куриного яйца |
| Вакцина против гепатита В | Аллергическая реакция на пекарские дрожжи |
| Вакцины против гриппа | Тяжелые аллергические реакции на белок куриного яйца |
При наличии данных противопоказаний лечащий врач подбирает возможные альтернативные вакцины (при наличии) или дает временный или постоянный отвод от некоторых из прививок.
Временный отвод получают пациенты, у которых на данный момент врач диагностирует инфекционные и неинфекционные заболевания, обострения хронических заболеваний. При этом плановые прививки можно проводить через 2-4 недели после выздоровления, в период выздоровления или ослабления хронического заболевания. При нетяжелых ОРВИ, острых кишечных и других заболеваниях прививки проводятся сразу после нормализации температуры и стула.
Вместе с тем следует обратить внимание и на противопоказания по отдельным видам вакцин:
- Противопоказания к вакцинации: недоношенность (масса тела при рождении менее 2500 г); острые заболевания (вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний): внутриутробная инфекция, гнойно-септические заболевания, гемолитическая болезнь новорожденных среднетяжелой и тяжелой формы, тяжелые поражения нервной системы с выраженной неврологической симптоматикой, генерализованные кожные поражения; первичный иммунодефицит; злокачественные новообразования, одновременный прием иммунодепрессантов, лучевая терапия (вакцинацию проводят через 6 мес. после окончания лечения); генерализованный туберкулез у других детей в семье, ВИЧ-инфекция у матери.
- Противопоказания к ревакцинации: острые (инфекционные и неинфекционные) заболевания, обострение хронических заболеваний, в том числе аллергических (ревакцинацию проводят через 1 месяц после выздоровления или наступления ремиссии), иммунодефицит, злокачественные заболевания крови и новообразования, одновременный прием иммунодепрессантов и лучевая терапия (ревакцинацию проводят не ранее, чем через 6 мес. после окончания лечения), туберкулез (в том числе в анамнезе и лица, инфицированные микобактериями), положительная и сомнительная реакция Манту с 2 ТЕ ППД-Л, осложненные реакции на предыдущее введение вакцины (в том числе келоидный рубец, лимфаденит), контакт с инфекционными больными в семье, детском учреждении (ревакцинацию проводят по окончании срока карантина или максимального срока инкубационного периода для данного заболевания).
- Недоношенность (масса тела при рождении менее 2000 г); острые заболевания (вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний): внутриутробная инфекция, гнойно-септические заболевания, гемолитическая болезнь новорожденных среднетяжелой и тяжелой формы, тяжелые поражения нервной системы с выраженной неврологической симптоматикой, генерализованные кожные поражения; первичный иммунодефицит, злокачественные новообразования; одновременный прием иммунодепрессантов, лучевая терапия (вакцинацию проводят не ранее чем через 6 мес. после окончания лечения); генерализованный туберкулез у других детей в семье; ВИЧ-инфекция у матери.
Более детально изучить эффективность вакцинации против туберкулеза, возможные побочные реакции и риск поствакцинальных осложнений можно здесь
- прогрессирующие заболевания нервной системы;
- афебрильные судороги в анамнезе;
- развитие на предшествующее введение АКДС-вакцины сильной реакции (повышение температуры выше 40 С, в месте введения вакцины – отек и гиперемия свыше 8 см в диаметре);
- дети с противопоказаниями к применению АКДС-вакцины могут быть привиты АДС-анатоксином в соответствии с инструкцией по его применению;
- если ребенок привит двукратно, курс вакцинации против дифтерии и столбняка считают законченным, если ребенок получил одну прививку, вакцинация может быть продолжена АДС-М-анатоксином, который вводят однократно, не ранее чем через три месяца;
- в обоих случаях первую ревакцинацию проводят АДС-М-анатоксином через 9-12 месяцев после последней прививки. Если осложнение развилось после третьей вакцинации АКДС-вакциной, первую ревакцинацию проводят АДС-М-анатоксином через 12-18 месяцев. Последующие ревакцинации проводят в 7, 14 и каждые последующие 10 лет АДС-М-анатоксином.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
- неврологические расстройства, сопровождавшие предыдущую вакцинацию полиомиелитной вакциной;
- иммунодефицитное состояние (первичное), злокачественные новообразования, иммуносупрессия (прививки проводят не ранее чем через 6 месяцев после окончания курса терапии);
- плановая вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний. При нетяжелых ОРВИ, острых кишечных заболеваниях и др. прививки проводятся сразу же после нормализации температуры;
Применение ОПВ возможно только у здоровых детей. Перед вакцинацией врач осматривает пациента на предмет инфекционных и обострения хронических заболеваний.
- заболевания, сопровождающиеся повышением температуры тела, острые проявления инфекционного заболевания или обострение хронического заболевания. В этих случаях вакцинацию следует отложить до выздоровления;
- гиперчувствительность к стрептомицину, неомицину и полимиксину В;
- реакция на предшествующее введение вакцины.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
- острые заболевания;
- обострение хронических заболеваний;
- аллергия к ингредиентам вакцины, особенно к столбнячному анатоксину;
- аллергическая реакция на предшествующее введение вакцины для профилактики инфекции, вызываемой Haemophilus influenzae типа b (ХИБ-инфекции).
Прививки проводят через 2-4 недели после выздоровления (ремиссии). При нетяжелых формах респираторной и кишечной инфекции вакцинацию возможно проводить сразу же после нормализации температуры.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
- гиперчувствительность (в т.ч. к аминогликозидам, белку перепелиного яйца);
- выраженная реакция или осложнения на предыдущую дозу;
- первичные иммунодефицитные состояния, злокачественные болезни крови, новообразования;
- беременность.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
- иммунодефицитные состояния, злокачественные заболевания крови и новообразования, сильная реакция на предыдущее введение, острое инфекционное заболевание или обострение хронического заболевания;
- после введения иммуноглобулинов вакцинация проводится через 3 месяца.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
- повышенная чувствительность к дрожжам и другим компонентам вакцины;
- сильная реакция (температура выше 40 С, отек, гиперемия > 8 см в диаметре в месте введения) или осложнение (обострения хронических заболеваний) на предшествовавшее введение препарата. Плановая вакцинация откладывается до окончания острых проявлений заболевания или обострения хронических заболеваний. При нетяжелых ОРВИ, острых кишечных и других заболеваниях прививки можно проводить после нормализации температуры.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
- повышенная чувствительность на предшествующее введение вакцины (в том числе, анафилактический шок, тяжелые генерализованные аллергические реакции);
- повышенная чувствительность к дифтерийному анатоксину и/или вспомогательным веществам;
- острые инфекционные или неинфекционные заболевания, обострения хронических заболеваний. Вакцинацию проводят после выздоровления или в период ремиссии.
- выраженная реакция на предыдущее введение вакцины;
- вакцинация ППВ23 менее чем за 3 года до предполагаемой вакцинации ППВ23.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
У меня 1я девочка с пороком сердца. 2я девочка с гидроцефалией синдром ДЕНДИ-УОКЕРА.
3му ребенку я отказалась от БЦЖ ему 3.9 года. Сделали Манту — отрицательно. Врач говорит, нужно БЦЖ, но у него кашель уже 2 месяца, температуры нет, насморка нет, только кашель. Ему можно БЦЖ сделать?
Отвечает Харит Сусанна Михайловна
Нужно выяснить причину кашля ребенка прежде, чем прививаться. При длительном кашле должны быть исключены перенесенный коклюш, бронхиальная астма, туберкулез, лор-патология, микоплазменная, хламидийная инфекция, тимомегалия и т.д., и как минимум выполняется рентгенограмма органов грудной клетки. До выяснения причин длительного кашля не советуем делать прививку.
Ребенку 13 лет поставили диагноз пневмококка, можно ли ставить прививку?
Отвечает Харит Сусанна Михайловна
Носительство одного из серотипов пневмококка не является противопоказанием к вакцинации. У пневмококка существует более 90 серотипов, поэтому прививаясь, вы уменьшаете риск инфицирования другими серотипами. В вакцину входят антигены тех серотипов, которые наиболее опасны и распространены в нашей стране.
Почему можно прививать при наличии ВИЧ/СПИДа, но нельзя при первичных и вторичных иммунодефицитных состояниях?
Отвечает Харит Сусанна Михайловна
Наличие первичного или приобретенного иммунодефицита (к которым относится и ВИЧ-инфекция) не является противопоказанием к вакцинации в целом.
У пациентов с любыми первичными иммунодефицитными состояниями могут быть использованы все инактивированные вакцины. К сожалению, вакцинация детей с глубокими гуморальными нарушениями иммунитета нецелесообразна из-за невозможности синтеза антител.
Введение живых аттенуированных вирусных вакцин противопоказано при некоторых первичных иммунодефицитах -Х-сцепленной агаммаглобулинемии (АГГ), агаммаглобулинемии с гипер-IgМ синдромом(АГГ/IgM), тяжелой комбинированной иммунной недостаточности (ТКИН), клеточных и комбинированных иммунодефицитах, в связи с опасностью репликации вакцинного вируса.
Наоборот, детям с ИДС помимо плановой иммунизации показано проведение дополнительных прививок против инфекций, принимающих тяжелое септическое течение у этой группы: грипп (ежегодно), пневмококковая, менингококковая, гемофильная тип b (вне зависимости от возраста), гепатиты А и В. Всеми вакцинными препаратами (живыми и инактивированными) могут быть привиты дети с такими формами гуморального иммунодефицита, как общая вариабельная гипогаммаглобулинемия (ОВГ), транзиторная младенческая гипогаммаглобулинемия (ТМГ), селективный дефицит IgA (CДIgA), синдром гипериммуноглобулинемии Е (ГИГЕ),Гипер-IgD синдром (ГИГД).
Наличие вторичного или приобретенного иммунодефицита также не является противопоказанием для вакцинации, прививки делают в период клинико-лабораторной ремиссии.
У ребенка температура тела обычно 37-37.4. Измерение производится через час после сна/кормления и в спокойном состоянии. Возраст 4 мес. В 2.5 мес перенесли ОРВИ. Можно ли делать прививки АКДС и от полиомиелита с такой температурой тела? Киста сосудистого соединения правого полушария головного мозга может являться временным противопоказанием к данным прививкам?
Отвечает Харит Сусанна Михайловна
Необходимо разобраться в причине лихорадки. Наличие небольшой кисты сосудистого сплетения не является причиной для медотвода от прививок, а вот лихорадка неясного генеза — да. Исключите инфекционную патологию (ВУИ), инфекцию мочевыводящей системы и т.д. При отсутствии патологии, если причиной субфебрильной лихорадки является нарушение терморегуляции, прививаться можно.
Моей дочке 2,8,прививок нет, болеет ДЦП, спастическая диплегия. Сейчас большой прогресс, начинает ходить и разговаривать, пошли в садик, а там просят сделать полиомиелит, иначе когда другой ребёнок делает эту прививку, мы уходим на 45 дней из садика. У ребёнка склонность к аллергии по анализам. Вопрос — можно ли нам сделать ИПВ, чтобы ходить в садик? Или лучше не рисковать?
Отвечает Харит Сусанна Михайловна
Вакцинация инактивированной вакциной против полиомиелит безопасна. Если на момент вакцинации нет обострения основного заболевания, привиться можно. Если ребенок получает базовую терапию, то на фоне этой терапии ИПВ переносится хорошо, аллергические реакции крайне редки. К сожалению, на территории РФ сохраняется циркуляция дикого полиовируса, поэтому вакцинация необходима не только для того, чтобы посещать детский сад, но для защиты от опасной инфекции в целом.
Моему ребенку 4,5 месяца. С 2,5 месяцев у нас ставят атопический дерматит. Прививки до 3х месяцев делали по плану. Сейчас ремиссия, планируем делать АКДС. Отечественную категорически не хотим делать, т.к. боимся очень плохой переносимости +от Превенара был отек на месте укола. Сейчас ждем решения иммунологической комиссии о согласовании бесплатной (импортной) прививки. Скажите, пожалуйста, бывают ли положит.решения с таким диагнозом? Учитывая что папа аллергик еще.
Отвечает Харит Сусанна Михайловна
При наличии местной патологической реакции — отек и гиперемия в месте инъекции больше 8 см решается вопрос о введении другой вакцины. Если же местная реакция меньше, то это считается нормой и можно продолжать прививаться на фоне приема антигистаминных препаратов.
Наличие местной реакции на Превенар 13 не говорит о том, что у ребенка будет аллергическая реакция на введение другой вакцины. В таких случаях рекомендуется прием антигистаминных препаратов в день прививки и возможно еще первые три дня после вакцинации. Самое главное при наличии пищевой аллергии не вводить до и после вакцинации (в течение недели) новых продуктов питания.
Что касается решения вопроса о бесклеточных вакцинах, то общих правил нет, в каждом регионе вопрос о бесплатном применении этих вакцин решается по своему. Следует только понимать, что переход на бесклеточные вакцины не гарантирует отсутствие аллергической реакции после прививки , она бывает реже, но также возможна.
Мы столкнулись с такой проблемой. Дочке сейчас 3г.9мес., от полиомиелита ставили 1 и 2ю вакцины в виде Пентаксим (в 5 и 8 месяцев). Третью прививку мы так и не поставили до сих пор, т. к. была плохая реакция на Пентаксим, после этого стали каждые 6 мес. сдавать кровь из вены на возможные аллергические реакции к прививкам и за 3 года ни АКДС, ни адс-м ни Пентаксим, Инфанрикс, ни против кори-краснухи нам так и не разрешили ставить на основании анализов, от них официальный мед.отвод. А вот 3ю и 4ю полио нам ни разу никто не предложил поставить за эти 3 года (даже зав. детской поликлиникой, когда карту в сад подписывала), также никто не предлагал обследоваться на нее, и конечно не объясняли, что если в саду кому-то будут ставить ОПВ, нас будут высаживать из сада (у нас в саду дети питаются в общем кафе, а не в группах). Сейчас позвонили из сада и сказали, что т.к. наша вакцинация не закончена нас отстраняют от сада на 60 дней и так каждый раз, когда кого-то будут прививать, или мы можем поставить 4ю полио ревакцинацию вместе с остальными детьми в саду. Т.к. 3юможно ставить только до года, и мы ее уже пропустили, а 4ю можно до 4х лет (4 года дочке исполняется через 3 месяца). На данный момент у нас сейчас полный мед.отвод на 2 месяца от любых прививок т.к. сейчас проходим лечение из-за активности вируса Эпштейн-бара. В саду ответили т.к. у нас мед.отвод, то нас высаживать не будут. Для меня вопрос: на сколько привитые ОПВ дети представляют опасность для моего ребенка (в нашем саду дети питаются в общем кафе одновременно, а не в группах)? И до 4х лет можно поставить четвертую пропустив третью, с разрывом между 2 и 4 вакциной в 3 года? У нас в городе нет обследований на аллергические реакции к вакцинам, и это значит мы их можем пройти только в отпуске, но ребенку уже исполнится 4 года на этот момент. Как поступать в нашей ситуации?
Отвечает Харит Сусанна Михайловна
В чем заключалась плохая реакция на Пентаксим? На основании каких анализов мог ставится медотвод?. В нашей стране очень редко делаются аллергопробы к компонентам вакцин. Если у вас нет аллергии на куриное или перепелиное яйцо, ребенок получает их в пищу, то прививаться от кори и паротита – можно, а вакцина против краснухи вообще в своем составе не имеет ни куриного, ни перепелиного яйца. В РФ регистрируются случаи кори и ваш ребенок находится в группе риска, поскольку не привит от нее.
Против полиомиелита вы можете привиться — прививка переносится хорошо и крайне редко дает какие-либо аллергические реакции. При введении в детском саду оральной полиовакцины другим детям, вы находитесь в группе риска по развитию вакциноассоциированного полиомиелита. Прививаться против полиомиелита можно в любом возрасте, только вакцинацию против коклюша в нашей стране делают до 4 лет (летом 2017 года ожидается появление вакцины против коклюша — Адацел и ее можно будет вводить детям и после 4 – х лет).
Ваш ребенок должен иметь уже 5 прививок против полиомиелита для полной защиты от этой инфекции, вы можете сделать инактивированную или оральную полиомиелитную вакцину и через 6 месяцев первую ревакцинацию, а через 2 месяца- 2 ревакцинация против полиомиелита.
источник
Когда делают прививку от полиомиелита? Кто подлежит вакцинации? Насколько она безопасна и какие осложнения поджидают ребёнка после прививки? В каком случае могут сделать внеплановую прививку?
Полиомиелит одно из самых древних заболеваний человека, которое может поразить вплоть до инвалидизации, в 1% случаев вирус проникает в центральную нервную систему и приводит к деструктивным необратимым поражениям клеток.
Кто подлежит иммунизации от полиомиелита? Прививку делают всем, не имеет значения в каком возрасте проводить вакцинацию. Если человек не привит — он в группе высокого риска инфицирования и дальнейшего распространения инфекции.
В каком возрасте делают первую прививку от полиомиелита? Стараются её сделать как можно раньше. Первую инъекцию проводят ребёнку в возрасте 3 месяца. Почему так рано?
- Вирус полиомиелита распространён по всему земному шару.
- Сразу после рождения у ребёнка на очень короткое время сохраняется мамин иммунитет, но он нестойкий, всего пять дней.
- Больной человек выделяет вирус в окружающую среду весь период заболевания, во время полного выздоровления и длительное время после него. Прививка избавляет окружающих от возможности заразиться.
- Вирус легко распространяется по канализационной воде и через пищевые продукты.
- Возможен перенос вируса насекомыми.
- Заболевание чаще возникает у детей, чем у взрослых, в связи с отсутствием иммунитета.
Длительный инкубационный период и множество осложнений после перенесения инфекции привело к тому, что во всех странах прививка от полиомиелита — это единственная действенная мера профилактики болезни. Схема иммунизации от полиомиелита разработана много лет назад и за последние десятилетия в ней было немного изменений.
- Впервые ребёнок сталкивается с прививкой от полиомиелита в возрасте три месяца.
- Спустя 45 дней вводится следующая вакцина.
- В шесть месяцев ребёнку делают третью прививку. И если до этого времени используют неживую инактивированную вакцину, то в этот период разрешено делать прививку препаратом ОПВ (это живая вакцина в виде капель, которая вводится через рот).
- Ревакцинация от полиомиелита назначается в полтора года, следующая в 20 месяцев, затем в 14 лет.
Когда ребёнок заканчивает школу он полностью должен быть привит от этого опасного вирусного заболевания. При таком графике прививок от полиомиелита каждый малыш защищён начиная с первых месяцев жизни.
- Если нет данных о том, прививался ли ребёнок — он считается непривитым. В этом случае малышу до трёх лет вводят троекратно вакцину с интервалом один месяц и два раза ревакцинируют. Если возраст от трёх до шести лет, то ребёнку делают прививки три раза и один раз ревакцинируют. И до 17 лет проводят полный курс вакцинации.
- Внеплановая вакцинация от полиомиелита делается в случае, если человек прибыл из неблагоприятной по эпидемическим показателям страны или туда отправляется. Делают прививку вакциной ОПВ однократно. Выезжающим рекомендовано привиться за 4 недели до отъезда, чтобы организм смог своевременно дать полноценный иммунный ответ.
- Ещё одна причина внеплановой прививки — это вспышка определённого вида вируса, если при этом человека прививали моновакциной, против другого штамма полиомиелита.
В общей сложности в норме человек за свою жизнь получает около шести раз прививку от полиомиелита. Как при этом реагирует организм и какие последствия прививки от этого вирусного заболевания может ощутить человек?
Какая может быть реакция у ребёнка на прививку от полиомиелита? Кроме аллергической, на компоненты препарата, — больше реакций на прививку, как правило, не бывает. Дети и взрослые хорошо переносят вакцинацию.
Но в отличие от реакции организма осложнения на прививку случаются. Они хоть и бывают редко, но всё же такие ситуации возможны.
- Кишечная дисфункция или расстройство стула. Бывает на прививку от полиомиелита у детей раннего возраста. В течение нескольких дней у ребёнка может отмечаться послабление стула. Если состояние затягивается более трёх-четырёх суток и при этом малыш плохо ест, не спит и беспокоен — необходимо сообщить об этом врачу. Важно отличить было ли это осложнение на прививку или ребёнок заразился кишечной инфекцией до введения препарата.
- К наиболее неприятным побочным действиям на прививку от полиомиелита относится ВАПП или вакциноассоциированный полиомиелит. К нему в редких случаях может привести живая вакцина ОПВ. Проявиться такое осложнение, может, с 4 по 13 день после прививки. Различные проявления заболевания наблюдаются в одном случае на миллион, а паралитическая форма развивается в одном случае на 750 000. При этом у человека появляются все симптомы полиомиелита: повышается температура, проявляются параличи, возникают боли в спине и мышцах, снижение сухожильных рефлексов, слабость, головные боли.
Как бороться с осложнениями и реакциями на прививку от полиомиелита?
- Обычная аллергическая реакция в виде крапивницы на введение вакцины устраняется назначением противоаллергических препаратов.
- Более серьёзные осложнения на прививку в виде нарушения работы кишечника или крапивницы по всему телу требуют наблюдения и более эффективного лечения в стационаре.
- Если возник ВАПП — то лечение такое же, как при развитии обычного природного полиомиелита, во избежание необратимых последствий терапия должна проводиться под наблюдением врачей в инфекционной больнице.
К сожалению, у врачей в поликлинике не всегда найдётся свободная минута, чтобы полноценно осмотреть малыша, сделать все необходимые записи и правильно проинструктировать маму о поведении до и после прививки.
Очень жалко, ведь некоторых проблем можно было бы избежать. Нередко родителям ребёнка приходится разбираться самостоятельно, как правильно поступать до и после прививки. Итак, опишем частые ошибки, которые можно обойти.

- Лучше всего за день до прививки сдать анализ крови и мочи, чтобы избежать введения препарата в период начавшегося заболевания — по анализам можно определить наличие инфекции. Но за бланком к врачу нужно заходить без ребёнка, чтобы не встретиться с больными детьми.
- До иммунизации и после не рекомендуют вводить в рацион новые продукты. Под особым запретом — экзотические и аллергенные продукты, неполезная еда (сладкие блюда, чипсы, газированные окрашенные напитки), которая часто приводит к аллергическим высыпаниям на теле, а дополнительный раздражитель — прививка, будет этому способствовать.
Осмотр у врача перед прививкой обязателен, опытный педиатр уже на этом этапе сможет определить можно ли сейчас вакцинировать ребёнка или нет.
- Самый частый вопрос — можно ли гулять после прививки от полиомиелита? В этом врачи не ограничивают детей, прогулки на свежем воздухе нужны и полезны даже после введения вакцины, главное, чтобы близкие не бегали с малышом по магазинам, ходили с ним, например, в бассейн или другие подобные места большого скопления людей.
- Купание после прививки не запрещено и даже, наоборот, вечерний моцион для ребёнка необходим, ведь это нередко успокаивает детей. Здесь нужно запомнить одно правило — не переусердствовать, 10–15 минут вполне достаточно.
Нет ничего особенного в поведении до и после прививки, поэтому родителям важно запастись терпением и не забыть простые, но действенные рекомендации.
Даже после перенесения полиомиелита нужно делать от него прививку, так как человек мог переболеть только одним из трёх видов вирусной инфекции. Кроме простого нежелания самого взрослого человека или родителей ребёнка, проводить иммунизацию, есть ещё определённый перечень противопоказаний. В каких случаях вводить вакцину действительно нельзя, а когда её можно лишь на время отложить?
- Беременность.
- Осложнение на предыдущую прививку, если после введения препарата развились различные неврологические проявления.
- Любое острое инфекционное заболевание или хроническое в стадии обострения.
- Иммунодефицитные состояния.
- Непереносимость антибактериальных препаратов, входящих в состав вакцины (неомицин, стрептомицин).
Можно ли делать прививку от полиомиелита при насморке? Необходимо разобраться с причиной возникновения ринита. Если это симптом ОРВИ — нет, прививка временно откладывается до полного выздоровления. Если насморк аллергический или реакция на меняющиеся погодные условия — прививку делать можно.
Есть основные два вида вакцин от полиомиелита: ИПВ (инъекционная форма) и ОПВ (оральная в виде капелек). Раньше отдавали предпочтение оральной полиомиелитной вакцине (ОПВ). Опасна ли такая прививка от полиомиелита? — она обладает следующими особенностями:
- это ослабленный живой вирус, который в нормальных условиях не вызывает заболевание;
- в составе вакцины ОПВ входят антибиотики, они не дают развиться бактериям;
- она в виде капелек, её проглатывают (вводят через рот);
- прививка трёхвалентная, то есть защищает от всех штаммов полиомиелита;
- в одном случае на 75 тысяч иммунизированных прививка ОПВ может вызвать паралитическую форму полиомиелита;
- в ответ на оральную вакцину вырабатывается не только гуморальный иммунитет (с помощью иммунной системы), но и тканевой.
ИПВ — это вакцина с инактивированным, то есть убитым формалином вирусом. Он не приводит к развитию вакциноассоциированного полиомиелита.
Кроме этого прививки могут быть однокомпонентные, то есть против одного вида вируса или трёхкомпонентные, благодаря которым прививаются сразу от всех трёх штаммов болезни.
Чтобы немного облегчить задачу врачам в последние годы фирмы-производители регулярно дополняют вакцины многими составляющими.
Можно одновременно сделать прививку ребёнку от дифтерии, столбняка, полиомиелита, коклюша и других не менее опасных инфекций.
- «Вакцина полиомиелитная пероральная»;
- «Имовакс Полио»;
- «Полиорикс»;
- «Инфанрикс ИПВ» — импортный аналог АКДС;
- «Тетракок», которая содержит ещё защиту от дифтерии, столбняка и коклюша;
- «Пентаксим» в отличие от предыдущей дополнена ещё и веществом, защищающим против заболеваний, вызываемых бактерией Haemophilus influenzae тип b — HIB (менингит, пневмония, средний отит, септицемия и др.).
Какая вакцина от полиомиелита лучше? Не бывает идеальной вакцины для всех, каждая подбирается исходя из ситуации и реакции организма. Бесплатно в поликлинике делают прививки отечественными вакцинами.
Другие препараты вводятся по желанию и возможностям родителей.
Если родители действительно заинтересованы в здоровье ребёнка нужно заранее проконсультироваться с лечащим врачом или инфекционистом о возможных вариантах и на какие вакцины меньше осложнений.
Подводя итоги, отметим, что полиомиелит — страшная болезнь, исключить появление которой можно только своевременно проведённой вакцинацией.
Прививка против этой вирусной инфекции в целом легко переносится даже маленькими детьми.
Кроме того, в настоящее время для вакцинации применяются современные вакцины ИПВ, которые исключают возможность возникновения такого грозного осложнения, как ВАПП — вакциноассоциированный полиомиелит.
Об опасности полиомиелита (вирусной нейроинфекции) для любого человека, а особенно для детей младшего возраста, известно практически всем. Заболевание превращает детей в инвалидов с детства, оставляя после себя спинальные параличи, искривления и переломы костей, атрофию мышц.
Единственной возможностью уберечься от болезни являются прививки от полиомиелита. Но, многие родители, ознакомившись со статистикой, свидетельствующей об отсутствии случаев полиомиелита в РФ и европейских странах, отказываются от вакцинации детей, опасаясь введения им живой вакцины и развития после нее ВАП (вакциноассоциированного полиомиелита).
Так как в азиатских и африканских странах полиомиелит регулярно регистрируется, вызывает вспышки (например, в Таджикистане, Пакистане, Индии и др.), то, учитывая высокий уровень миграции населения, завоз инфекции в Россию не является вымышленной угрозой.
Выделять вирус инфицированный пациент начинает еще в скрытом периоде. К тому же, инфекция может протекать под маской ОРВИ в начальном периоде, и больной может стать источником заражения для многих. Ведь вирус не только выживает во внешней среде до 4 мес., но и не теряет при этом свои патогенные свойства.
Лекарств для излечения от полиомиелита нет. Поэтому, без сомнения, прививки детям делать необходимо. А чтобы избежать развития ВАП, следует подробно узнать информацию о препаратах для иммунизации, противопоказаниях для их применения. Такие знания помогут значительно снизить риск осложнений вакцинации.
Для иммунизации от полиомиелита существует 2 разновидности вакцин: ИПВ (инактивированная, из убитых вирусов) и ОПВ (оральная живая полиовакцина).
Первая вводится по 0,5 мл в мышцу или подкожно, вторая – каплями (2 или 4) в рот.
Медики считают, что иммунитет после введения ОПВ более надежный в силу того, что кроме выработки противовирусных антител, вакцина обеспечивает и местный иммунитет – защиту слизистой кишечника от вируса.
С другой стороны, именно применение ОПВ создает риск возникновения у прививаемого ВАП. Он может развиться, если у вакцинируемого ребенка имеется иммунодефицитное состояние (приобретенное или врожденное). Ребенок, которому введена ОПВ, может выделять вирус до 2 мес. после иммунизации и заражать других детей или взрослых.
Инактивированная вакцина никогда не вызывает ВАП, и не может создавать угрозу заражения для окружающих, в связи с чем европейские страны пользуются только ею.
Высокие технологии при производстве ее позволили добиться очищения и высокого качества препарата.
Антибиотики, используемые в процессе изготовления вакцины (Неомицин, Стрептомицин или Полимиксин В), в готовом препарате содержатся в минимальном, не определяемом количестве.
Препараты для иммунизации от полиомиелита отличаются и по кратности введения:
- при смешанной схеме: вакцинация в 3 мес. и в 4,5 мес. – вводится ИПВ, а затем ОПВ в 6 мес., ревакцинация в 18 мес., 20 мес. и в 14 лет также проводится ОПВ;
- при использовании только ИПВ она вводится трижды для вакцинации (в 3 – 4,5 – 6 мес.), и только дважды для ревакцинации – в 1,5 г. и в 6 лет.
Прививка от полиомиелита имеет противопоказания, как и любой медицинский препарат.
К противопоказаниям для введения обеих вакцин относятся:
- Непереносимость любого из компонентов вакцины (антибиотиков группы аминогликозидов в том числе).
- Выраженная аллергическая или неврологическая реакция после предыдущей прививки этой вакциной.
- Острая инфекция или хроническая патология в стадии обострения служат основанием для переноса сроков прививки до месяца. после выздоровления или перехода в фазу ремиссии. При легком течении ОРЗ или кишечной инфекции допустима вакцинация после выздоровления сразу же. Но лучше дать организму окрепнуть.
- Беременность и период лактации.
- Онкозаболевания, проведение химиотерапии, лечение препаратами, подавляющими иммунную систему. Оптимальным является перенос сроков вакцинации до полугода после прекращения лечения. В случае крайней необходимости вакцинации допустимо введение ИПВ с последующим лабораторным контролем титра антител.
Особое внимание необходимо уделять противопоказаниям для живой полиомиелитной вакцины во избежание осложнения в виде ВАП и заражения других лиц в окружении привитого ребенка.
К противопоказаниям для ОПВ относятся:
Иммунодефицитное состояние любой причины у самого првиваемого лица или близкого его окружения. Члены семьи, страдающие ВИЧ-инфекцией в стадии СПИДа, в случае вакцинации ребенка ОПВ, могут заразиться от него на протяжении 2 мес. после прививки и получить ВАП. Они подлежат разобщению на этот период.
Не показана иммунизация ОПВ детей, если в их близком окружении (семья, группа детского дошкольного учреждения) есть:
- другие непривитые дети или взрослые;
- беременные женщины;
- лица с онкопатологией, получающие химиотерапию или другие препараты, угнетающие иммунитет.
Перед вакцинацией ребенок обязательно осматривается педиатром. В сомнительных случаях рекомендуется иммунологическое (при необходимости и другое) обследование.
При соблюдении всех правил иммунизации, учете всех противопоказаний осложнения после прививок против полиомиелита бывают очень редко. ИПВ – не опасная вакцина. ОПВ опасна для не привитых, и минимально опасна после прививок ИПВ.
Согласно мировой статистике, прививка от полиомиелита является одной из самых безопасных прививок. Поэтому даже самые ярые противники должны еще раз подумать о возможности прививания своего ребенка от этого опасного заболевания.
Опираясь на статистику Всемирной организации здравоохранения, доктора и чиновники Минздрава единогласно заверяют, что вакцина от полиомиелита прошла всевозможные испытания, относится к ряду самых проверенных, и почти не оказывает побочных проявлений.
Вместе с тем стоит учитывать, что в настоящее время сложилась такая ситуация, при которой полиомиелит вместе с иными инфекционными заболеваниями распространяется только потому, что люди повсеместно отказываются от вакцинации. Прививка от полиомиелита – противопоказания от которой сведены к минимуму, как утверждает большая часть врачей, наряду с вакцинацией от дифтерии, коклюша, столбняка и кори относится к обязательным прививкам.
Многие люди, а также молодые родители задаются вопросом о том, а действительно ли настолько необходима вакцинация детей в тех странах, в которых страшный вирус встречается довольно редко.
Все без исключения врачи отвечают, что прививка от полиомиелита нужна в любом случае.
Ребенок без прививки, у которого был диагностирован иммунодефицит, может подцепить это опасное заболевание от другого малыша, который уже был вакцинирован. Кроме того, опасность таится и в том, что дети, заразившись такой инфекцией, нередко заражали своих родителей, имеющих проблемы с иммунодефицитом.
Пожалуй, нет такого родителя, который бы не догадывался, что перед вакцинацией его ребенок должен быть абсолютно здоровым.
Хотя на практике некоторые врачи (в особенности в развитых странах) полагают, что незначительный насморк без иных отрицательных симптомов со здоровьем не считается причиной для отказа или переноса прививки.
Естественно, что вам никто не запрещает поинтересоваться такими нюансами у врача, которому вы действительно доверяете, однако не лишним будет перестраховаться.
Подготовка к прививке полиомиелита должна проходить с учетом таких нюансов:
- Прививка от полиомиелита, впрочем, как и любая другая прививка, не должна проводиться, если у малыша выросла температура тела, или он недавно контактировал с детьми, которые болеют ветрянкой, краснухой, паротитом и так далее, но только, если он такими заболеваниями еще не болел.
- Если вы еще не сдавали анализов, то лучше это сделать, так как в данном случае станет ясно, все ли в порядке у малыша со здоровьем, даже если внешних симптомов на данный момент вы не наблюдаете. Некоторые лаборатории могут делать забор крови у малыша на дому.
- Не лишним будет за 1-2 дня до инъекции понаблюдать за функционированием кишечника малыша. Если несколько дней до прививки ребенок не посещал туалет, то не помешает сделать клизму, потому что в день вакцинации кишечник должен работать без сбоев.
- Если ваш малыш страдает от аллергий, то во время прививки обострений в этом плане не должно быть. В случае особой надобности врач вправе до прививки прописать курс антигистаминных средств вместе с кальцийсодержащими препаратами.
- В отдельных случаях у ребенка бывают такие патологии здоровья, когда вакцинация запрещена в любом случае. О таких недугах лечащий врач должен быть обязательно осведомлен. Прививка от полиомиелита противопоказана при существовании опасных для организма ребенка аллергий на ряд антибиотиков.
В случае отсутствия противопоказаний к вакцинации, малыш посетил туалет, и вы готовы на прием к доктору, то придерживайтесь таких правил:
- Направляясь в поликлинику, одевайте малыша так, чтобы не дать ему вспотеть. Если он все же вспотел, дайте ему немного времени перед прививкой, чтобы он успел остыть.
- Если вы интересуетесь, можно ли кушать перед прививкой от полиомиелита, то рекомендуется в данном случае организовать легкий завтрак, еще лучше, если ребенок просто обойдется питьем. Но в любом случае стоит помнить, что детский организм не должен испытывать недостаток жидкости в организме.
- Избегайте мест с большим скоплением людей. К доктору по возможности добирайтесь на такси или пешком, но, естественно, если поликлиника расположена поблизости.
- Пообщайтесь с медработниками на тему возможных реакций детского организма на прививку.
- Если будут назначены антигистаминные препараты, то обязательно принимайте их до и после намеченных манипуляций.
- За один день должно быть сделано не больше одной прививки. Проследите, чтобы промежуток между прививками превышал 2-3 недели. Если вы по каким-либо причинам выпали из графика, то не нужно пытаться наверстать упущенное. Если по графику между прививками разрыв составляет целый месяц, то этого и нужно придерживаться, чтобы не расстроить молодой иммунитет ребенка.
Вследствие нависшей угрозы распространения полиомиелита, в России проводится на данный момент уже третья стадия всеобщей иммунизации. Однако это не повод, чтобы окончательно успокоиться.
О факте прививания в садике вы должны быть осведомлены заблаговременно, при этом вы будете решать, делать ли прививку.
Не стоит забывать о том, что прививку делают живой вакциной (закапыванием капель в рот). Родители обязаны поставить в известность врачей о том, прививался ли до этого ребенок инактивированными препаратами.
По инструкции, прививок делают несколько, поэтапно, первые две из них должны состоять из вакцины ИПВ, являющейся абсолютно безвредной.
После этого безопасным для ребенка будет введение живой вакцины ОПВ, которая обеспечит организму постоянный иммунитет от полиомиелита.
В ваших интересах провести осмотр вводимой вашему малышу вакцины с целью определения ее качества. К примеру, французскую вакцину (широко применяемую в Европе), которую передала ЮНИСЕФ, нельзя хранить в условиях высокой температуры.
Чтобы проконтролировать условия, в которых хранилась вакцина, нужно обратить внимание на расположенный на бутылочке индикатор квадратной формы и обведенный кругом.
Если цвет квадрата изменил свою окраску и стал темнее круга, то это свидетельствует о том, что препарат хранился с нарушением условий. Такая вакцина запрещена к использованию.
Дополнительно о том, как подготовиться к прививке от полиомиелита, можно узнать, изучив соответствующие статьи Комаровского Е. О.
Не всем детям делать прививку в равной степени безопасно. Существуют определенные временные противопоказания к прививке от полиомиелита у детей:
- обострение хронических патологий;
- наличие респираторного вирусного заболевания.
Тем не менее, есть состояния, при которых иммунизацию полиовакциной проводить нельзя.
Если используется ОПВ (живая вакцина), то противопоказания следующие:
- ВИЧ, наследственный иммунодефицит у ребенка или его ближайших родственников;
- планируемая или уже наступившая беременность у матери ребенка, которого нужно вакцинировать;
- наличие неврологических проблем после прививки от полиомиелита в прошлом – сбои в ЦНС, судороги;
- сильная аллергия, либо наличие очень высокой температуры (более 39 ℃), как реакция на введенную ранее полиовакцину;
- индивидуальная непереносимость антибиотиков в составе вакцины – неомицина, канамицина, стрептомицина или полимиксина Б;
- диагностированные онкологические заболевания.
Если планируется использование инактивированной прививки, в списке противопоказаний такие состояния:
- аллергическая реакция на стрептомицин или неомицин;
- наблюдавшиеся в прошлом осложнения после прививки – отек места инъекции до 7 см в диаметре;
- онкологические заболевания.
В любом случае делать прививку от полиомиелита можно только абсолютно здоровым детям без выраженных аллергий на составляющие вакцины.
Многих родителей интересует вопрос, можно ли делать прививку полиомиелит при насморке.
Как уже отмечалось, ребенок должен быть абсолютно здоров, чтобы его организм успешно справился с возбудителем полиомиелита в прививке.
Следовательно, даже если у малыша только незначительные сопли, но без температуры, и уж тем более при кашле или сильном рините из-за простуды, не стоит торопиться с вакцинацией.
Педиатры рекомендуют делать любые прививки не ранее, чем через месяц после выздоровления. За это время иммунитет малыша окрепнет достаточно, чтобы можно было делать прививку.
При незначительном повышении температуры без видимых причин вакцинацию также стоит отложить.
Как правило, прививка от полиомиелита не приводит к серьезным последствиям, если все правила иммунизации были соблюдены. Наиболее часто встречающиеся неприятные последствия выражаются в таких состояниях:
- Нарушения пищеварения – лечить не нужно.
- Подъем температуры – может произойти на 5-14 день.
- Развитие вакциноассоциированного полиомиелита (ВАП)– практически не встречается.
Стоит отметить, что в группе риска развития ВАП находятся дети с врожденным ВИЧ и нарушениями органов пищеварения. В таких случаях заболевание может возникнуть даже в результате единоразового прививания полиовакциной.
Правила поведения после любой прививки, в том числе против полиомиелита, состоят в соблюдении осторожности. Не стоит подвергать ребенка повышенной опасности и стрессу, чтобы вакцина подействовала должным образом с минимальным риском для здоровья. Точные рекомендации можно получить от педиатра.
В первое время после прививки место укола может слегка покраснеть, ребенок станет капризным, вялым, может плохо спать. Иногда слегка поднимается температура. Это нормальные побочные реакции, через некоторое время симптомы исчезнут.
Кормить малыша стоит не ранее, чем через час после приема капель с живым вирусом. Нельзя также давать воду или любые другие напитки.
Нежелательно начинать прикорм новыми продуктами за несколько дней до иммунизации. А в день прививки питание должно быть как можно более легким, без продуктов, которые могут вызвать аллергию.
Мочить место инъекции не рекомендуется в первых 24 часа. Если на следующий день не появилось покраснения или сыпи, а температура в пределах нормы, то можно полноценно искупать малыша.
В день прививки педиатры советуют отказаться от прогулок на улице. А в несколько последующих дней нужно постараться избегать людных мест, чтобы ослабленный прививкой ребенок не заразился инфекционным заболеванием.
Иммунитет в это время все усилия направляет на выработку антител к полиовирусу, поэтому риск случайного заражения очень высок.
Противопоказания при вакцинации от полиомиелита Ссылка на основную публикацию
Полиомиелит является опасным заболеванием, которое поражает нервную систему, вызывает атрофию мышц конечностей и даже может привести к летальному исходу. Единственным спасением от этой инфекции на сегодняшний день признается вакцина против полиомиелита, названия и принцип действия которой должен знать и понимать каждый сознательный человек.
Существует несколько видов прививок, применяемых в нашей стране.

После попадания в кишечник привитого человека вирус в течение нескольких недель начинает размножаться, выделяясь при этом с фекалиями. При близком контакте он может передаваться людям непривитым (так называемая пассивная вакцинация).
Именно ОПВ признана единственным максимально эффективным средством не только защиты от полиовируса, но и передачи его во время вспышек. Происходит это благодаря особому «кишечному иммунитету», который является пожизненным и вырабатывается после получения человеком трех доз ОПВ.
Живая вакцина бывает трех типов:
- одновалентная (защищает от вируса 1 или 3 типа);
- двухвалентная (защищает от вируса 1 и 3 типа);
- трехвалентная (защищает от вируса 1, 2 и 3 типа).
Помимо того, что живая вакцина относительно недорогая, она еще и безопасная, благодаря чему вводится даже новорожденным.

После этого в крови начинается выработка антител, которые в случае инфицирования предотвратят распространение вируса в центральную нервную систему и защитят от развития паралича. То есть ИПВ — это способ защиты от заражения, но не от передачи полиовируса. Пожизненную защиту обеспечивают три дозы ИПВ.
Также существует деление прививочных составов против полиомиелита еще на два вида:
- однокомпонентные (такие, в которых содержатся только лишь штаммы полиовируса);
- комбинированные (препараты, применяемые для профилактики нескольких инфекций сразу).
Инактивированные вакцины, используемые в нашей стране, производятся за рубежом, среди них есть однокомпонентные:
- Полиорикс. Вмещает в себя все три типа полиовируса, вырабатывая на них стойкий иммунный ответ. Вакцина находится в герметичных флаконах (ампулах) и выглядит как бесцветная суспензия. Ставится детям, достигшим трех месяцев. Допускается сочетание этого препарата с ОПВ, при этом первые 2-3 прививки делают внутримышечно, а в дальнейшем уже применяют капли ОПВ;
- Имовакс Полио. Эта прозрачная жидкость-суспензия также содержит все три типа полиовируса. Находится в одноразовом шприце (ампуле) дозировкой 0,5 мл. Препарат сочетается с другими прививками, кроме БЦЖ. Храниться он должен исключительно при температуре +2 – +7 градусов, и замораживать его нельзя.
Также существуют комбинированные препараты, показанные для профилактики нескольких инфекций (профилактики столбняка, коклюша, дифтерии, гепатита В, гемофильной инфекции), в том числе и полиомиелита:
- Инфанрикс Пента;
- Инфанрикс Гекса;
- Пентаксим;
- Тетраксим.
Приобрести любой вид вакцины можно самостоятельно в аптеке по рецепту врача-педиатра.
Все инактивированные вакцины от полиомиелита производятся за рубежом. В нашей стране производится лишь оральная живая вакцина Сэбина (она же ОПВ).
Ученые России активно работают над клиническими испытаниями инактивированной вакцины, разработка которой велась около десяти последних лет. Специалисты рассчитывают в ближайшие два-три года обеспечить отечественной вакциной не только территорию России, но и выйти на зарубежный рынок.
Каждый вид вакцины от полиомиелита может вызывать определенную реакцию организма и имеет свои противопоказания.

- повышение температуры тела (до 37,5 градуса), которое обычно бывает с пятого по четырнадцатый день после вакцинации;
- частый и слабый стул в первые-вторые сутки после прививки.
Подобные реакции не являются осложнением после вакцинации. Это нормальная реакция организма в ответ на попавший в него вирус.
Возникают они довольно редко и, как правило, проходят сами по себе без какого-либо лечения. Что касается осложнений на введение ОПВ, то они проявляются очень редко в виде вакцинноассоциированного полиомиелита, когда попавший в организм живой вирус провоцирует развитие типичного заболевания, вплоть до возникновения проявлений паралича.
Основной причиной таких последствий может стать серьезное иммунное нарушение, пороки развития или заболевания желудка и кишечника у ребенка, которому была введена живая вакцина.
Реакция на ИПВ проявляется в виде:
- покраснения и незначительные (не более 8 см) припухлости места введения иглы;
- повышения температуры, которое может сохраняться в первые-вторые сутки после прививки;
- беспокойного состояния, нарушения аппетита.
Все эти симптомы считаются нормой и не требуют проведения терапевтических мер. Осложнением ИПВ является сильная аллергическая реакция, любые проявления которой требуют незамедлительного обращения к врачу.
Также следует связаться с доктором в случае значительного повышения температуры и сильного опухания места укола.
Перед проведением вакцинации необходимо полностью исключить все противопоказания к этой процедуре:
- острые респираторные вирусные инфекции (прививку переносят на 2-4 недели);
- обострение любых хронических заболеваний (дожидаются стадии ремиссии);
- наличие осложнений после прошлой вакцинации;
- беременность (при вакцинации взрослых).
Дополнительным противопоказанием для ОПВ является ВИЧ, опухоли, а также прием определенных препаратов. В этом случае вместо живой вакцины ставится инактивированная. Для ИПВ — аллергические реакции в анамнезе.
Если говорить о безопасности, то ИПВ переносится лучше, чем ОПВ, поскольку не вызывает развитие полиомиелита (вакцинноассоциированного), а также имеет более точную дозировку.
В нашей стране используют вакцины обоих видов: первые два раза прививают инактивированными препаратами, а последующие — ОПВ. Благодаря такой схеме риск возникновения вакцинноассоциированного полиомиелита значительно снижается, поскольку организм уже имеет иммунитет для безопасной «встречи» с живой вакциной.
Полиомиелит — тяжелейшее острое инфекционное заболевание, которое сложно поддается лечению и вызывает много самых серьезных последствий.
Заболевание очень заразно, распространяется одним из трех вирусовполиомиелита.
Вирус оказывает разрушительное воздействие на спинной мозг человека, в результате чего может развиться паралич, при поражении дыхательной системы наступает летальный исход.
Обезопаситься от этой болезни поможет прививка, которая предотвращает возникновение и развитие опасного вируса. Вакцинация делается в 3 месяца, в 4,5 месяца и в 6. Далее прививка проводится в 18, в 20 месяцев и в 14 лет. Полиомиелитные вакцины бывают двух видов.
- Оральная живая вакцина или ОПВ.
- Инактивированная полиомиелитная вакцина или ИПВ.
Оральная живая вакцина выпускается в виде капель красноватого цвета. Это раствор живых, но очень ослабленных вирусов, благодаря которым в организме сформируется стойкий иммунитет. 4 капли закапывают на корень языка ребенка или на поверхность миндалин. Час после процедуры нельзя есть и пить, при срыгивании необходимо повторить закапывание.
Инактивированная полиомиелитная вакцина содержит мертвые штаммы полиомиелита. Делается такая прививкаподкожно или внутримышечно. Считается, что при такой прививке вероятность возникновения побочных эффектов меньше, чем от живой вакцины. Но оральная живая вакцина формирует более мощный и стойкий иммунитет к заболеванию.
Необходимо знать, что любая прививка имеет определенные противопоказания и ограничения. Прививка отполиомиелита не делается в следующих случаях.
- Состояние иммунодефицита у пациента, либо если в окружении есть люди с иммунодефицитом. При вакцинации организм сражается с вирусом и получает иммунитет к болезни. Если человек ослаблен и не может бороться со штаммом, пусть и ослабленным, то вероятность возникновения недуга высока. Некоторое время после вакцинации человек является носителем инфекции, это опасно для людей с иммунодефицитом в его окружении. Вирус выделяется недавно привитым человеком в течение 60 дней, и у людей со слабым иммунитетом есть реальный риск заболеть.
- Люди со злокачественными новообразованиями и проходящие курс химиотерапии тоже попадают подпротивопоказания. Объясняется это теми же причинами. Организм ослаблен и иммунитет может не побороть вирусы. Сюда относят и прием лекарственных препаратов, подавляющих иммунитет. Прививку не делают 6 месяцев после завершения лечения.
- Противопоказания включают беременность и планирование беременности, кормление грудью, присутствие в окружении беременных женщин.
- Острые заболевания и обострения хронических болезней к моменту планируемой вакцинации. Организм ослаблен, прививаться нельзя. Вакцинация откладывается до полного выздоровления.
- Аллергическая реакция на антибиотики стрептомицин, неомицин и полимиксин В, которые входят в состав вакцины.
- Сильная аллергическая или необычная реакция после предыдущей вакцинации.
- Противопоказания включают неврологические реакции организма после прошлой прививки.
Осложнения от прививки встречаются редко. По степени риска гораздо страшнее не прививаться отполиомиелита, а затем встретиться с диким вирусом и заболеть. Будьте здоровы сами и защитите здоровье своих детей!
Вот что говорит о вакцине от полиомиелита именитый доктор Комаровский.
«И ОПВ, и ИПВ относят к безопасным препаратам. Единственное серьезное осложнение ОПВ — это вакцино-ассоциированный полиомиелит (ВАП).
Препарат содержит живые культуры, поэтому у некоторых непривитых (1 человек на 3 миллиона) может развиться инфекция после укола.
Чтобы избежать осложнения, вакцинацию начинают с ИПВ — инактивированные штаммы создают иммунитет, которого достаточно для защиты от ВАП.
- ИПВ не представляет опасности вообще;
- ОПВ опасна тем, кто не привит;
- ОПВ не опасна тем, кто привит ИПВ.»
Полиомиелит – это одно из заболеваний вирусного характера, вспыхивающее в основном в странах Азии и Африки. Имея возможность перемещаться по воздуху, вирус достигает и благополучных регионов Европы, Америки. ВОЗ видит только один способ борьбы с эпидемией – проводить вакцинацию детей и взрослых.
Прививка от полиомиелита включена в календарь иммунизации и считается обязательной для проведения
Вакцины от полиомиелита выпускаются в 2 формах:
- Капли. Содержит ослабленные формы вируса всех 3-х видов, вводятся перорально для выработки пассивного иммунитета в кишечнике. Носит название «оральная полиомиелитная вакцина Себина» (ОПВ).
- Однородные суспензии в одноразовых шприцах по 0,5 мл. Включают мертвые вирусные формы также 3-х видов. Вакцинация производится внутримышечно. Иммунитет формируется в месте ввода и затем распространяется по организму. Называется «инактивированная вакцина Солка» (ИПВ).
Первая форма вакцины дешевле второй. Она успешно производится отечественными фармацевтическими компаниями в отличие от ИПВ, которая является импортным продуктом.
Каждая из видов вакцин от полиомиелита имеет свои положительные стороны и побочные эффекты, хотя неприятных симптомов после введения меньше у ИПВ. В странах с высоким эпидемиологическим уровнем широко применяется ОПВ. Причина — дешевизна капель и выработка сильного иммунитета. Отличительные особенности вакцин представлены в таблице ниже.
Таблица характеристик вакцин от полиомиелита:
| Параметр/вид вакцины | ОПВ | ИПВ |
| Тип вируса | Ослабленный живой. | Мертвый. |
| Способ ввода | В рот. | Внутримышечно под кожу в бедро, плечо или под лопатку. |
| Характер выработки иммунитета | В кишечнике. Схож с тем, который появляется у человека, перенесшего болезнь. | В крови. |
| Преимущества | Простота использования. Формирование более длительного иммунитета. Низкие затраты на создание вакцины. Повышение стойкости коллективного иммунитета. | Безопасность для организма ребенка. Нет расстройства пищеварения, отсутствует влияние на микрофлору кишечника, снижения иммунитета не наблюдается. Отсутствие вероятности проявления вакциноассоциированного полиомиелита (ВАП). Используется в составе комплексной вакцины. Годна для вакцинации детей с иммунодефицитом и больных малышей. В составе нет консервантов на основе мертиолятов. Удобство использования из-за точности дозировка в шприце. |
| Недостатки | После вакцинации человек становится носителем вируса, способен заразить окружающих ВАП. | Высокая стоимость изготовления вакцины. Вакцинация не защищает от заражения диким полиомиелитом. Отсутствует кишечный иммунитет, обеспечивающий прекращение передачи вируса. Болезненная инъекция. |
| Побочные эффекты | Отек Квинке, аллергические реакции. | Покраснение места укола (до 1% случаев). Мышечное уплотнение (до 11% случаев). Болезненность ощущают до 29% вакцинированных. |
| Осложнения | Развитие вакциноассоциативныго полиомиелита с вероятностью до 0,000005%. | Не обнаружены. |
Принцип действия ОПВ следующий. Попадая на корень языка или миндалины, вакцина всасывается в кровь и поступает в кишечник.
Инкубационный период вируса — месяц, организм активно начинает вырабатывать антитела (защитные белки) и защитные клетки, способные уничтожать возбудителя полиомиелита при контакте с ним в будущем.
Первые составляют секреторный иммунитет на слизистых оболочках кишечника и в крови. Их задача – распознать вирус и предотвратить его проникновение в организм.
Дополнительными бонусами от ОПВ являются:
- Блокировка проникновения дикой формы вируса, пока в кишечнике действует ослабленная.
- Активация синтеза интерферона. Ребенок может реже болеть респираторными заболеваниями вирусного характера, гриппом.
Принцип действия ИПВ: попадая в мышечную ткань, быстро впитывается и остается в месте укола до выработки антител, которые распространяются по кровеносной системе. Раз на слизистых оболочках кишечника их нет, контакт с вирусом в будущем приведет к инфицированию ребенка.
В РФ утверждена последовательность вакцинаций от полиомиелита, состоящая из 2 этапов – вакцинации и ревакцинации. При отсутствии серьезных заболеваний у ребенка, дающих право на отсрочку от прививки, график такой:
- первый этап – в 3, 4,5 и 6 месяцев;
- второй этап – в 1,5 года, 20 месяцев и 14 лет.
График предусматривает комбинирование ОПВ и ИПВ. Для грудничков педиатры рекомендуют делать внутримышечные инъекции, а для малышей после года – капать.
Деткам постарше прививка от полиомиелита ставится в плечо.
Если родители выбирают только ИПВ для ребенка, то достаточно сделать вакцинацию 5 раз. Последний укол ставится в 5 лет. Пропуск ввода вакцины по графику не означает, что нужно начинать схему заново. Достаточно согласовать оптимальное время с иммунологом и провести столько процедур, сколько нужно.
На момент вакцинации ребенок должен быть здоров, с нормальной температурой тела, без рецидива аллергического заболевания. Педиатр по необходимости может назначить сдачу анализов – крови, мочи и кала. У родителей есть право обследовать ребенка без их назначения и проконсультироваться с иммунологом.
Ребенку до года ОПВ капают на корень языка специальной пипеткой или шприцем без иглы. Здесь концентрация лимфоидной ткани наибольшая. Детям постарше вакцину капают на миндалины. Достаточное количество розовой жидкости – 2-4 капли.
Качество ОПВ зависит от соблюдения правил ее хранения. Живую вакцину замораживают и транспортируют в таком виде. После размораживания она сохраняет свои свойства 6 месяцев.
Важно соблюдать точность попадания вакцины, чтобы ребенок не проглотил ее или не срыгнул, иначе необходимо провести повторное закапывание. В первом случае препарат будет расщеплен желудочным соком. После ввода капель ребенку разрешается пить воду и принимать пищу через час-полтора.
Вакцина с убитыми возбудителями полиомиелита распределяется в одноразовые шприцы объемом 0,5 мл либо входит в состав комбинированных вакцин. Куда ее вводить – лучше согласовать с педиатром.
Обычно малышам до 1,5 лет делается укол в область бедра в мышечную ткань (рекомендуем прочитать: как правильно делать уколы в ягодицу ребенку?). Детям постарше – в плечо.
В редких случаях вводят вакцину под лопатку.
4 инактивированных вакцины по качеству вырабатываемого иммунитета равны 5 ОПВ. Для выработки стойкого иммунитета от полиомиелита педиатры настаивают на комбинации ввода живых и мертвых вирусов.
Противопоказаниями для вакцинации против полиомиелита будут такие состояния:
- инфекционная болезнь у ребенка;
- период обострения хронического заболевания.
Полный отказ от прививки от полиомиелита из-за осложнений имеют дети со следующими заболеваниями и патологиями. Для оральной вакцины:
- ВИЧ, врожденный иммунодефицит, наличие последнего у родственников ребенка;
- планирование беременности, уже беременная мама малыша, для которого планируется вакцинация;
- последствия неврологического характера после прошлых прививок – судороги, нарушения работы нервной системы;
- тяжелые последствия после предыдущей прививки – высокая температура (39 и выше), аллергическая реакция;
- аллергия на компоненты прививки (антибиотики) – стрептомицин, канамицин, полимиксин Б, неомицин;
- новообразования.
Для вакцинации неживым вирусом:
- аллергия на неомицин, стрептомицин;
- осложнения после прошлой прививки – сильный отек в месте прокола кожи до 7 см в диаметре;
- злокачественные новообразования.
Введение стороннего вещества неминуемо вызывает реакцию организма. После вакцинации от полиомиелита она считается условно нормальной, когда у малыша появляются такие симптомы:
- на 5-14 день поднялась температура до 37,5 градусов;
- наблюдается расстройство стула в виде диареи или запора, которое проходит само через пару суток;
- появляется рвота, тошнота и слабость;
- нарастает беспокойство перед сном, он капризничает;
- краснеет и уплотняется место прокола, но его диаметр не превышает 8 см;
- появляется легкая сыпь, которая легко устранима краткосрочным приемом антигистаминных средств.
Общая слабость и повышенная температура тела после вакцинации считается нормальной реакцией, которая пройдет самостоятельно по истечению нескольких дней
Осложнения после прививки бывают серьезными и опасными. Первые – результат нарушения предписаний к проведению вакцинации, например, когда ребенок болел ОРВИ или его иммунитет был ослаблен недавно перенесенным заболеванием.
После прививки от полиомиелита опасные осложнения ОПВ – это вакциноассоциированный полиомиелит и тяжелейшая дисфункция кишечника. Первый по характеру проявления и методам лечения идентичен «дикой» форме, потому малыш подлежит госпитализации в инфекционное отделение больницы. Второй имеет место, когда диарея не проходит в течение 3 суток после вакцинации.
Вероятность возникновения ВАП как осложнения выше при первом вводе, при каждом последующем она снижается. Выше риск ВАП у детей с иммунодефицитом и патологиями развития желудочно-кишечного тракта.
Осложнения после введение инактивированной вакцины имеют другой характер. Наиболее опасные из них – артрит, пожизненная хромота. Серьезными побочными эффектами станут аллергические реакции в виде отека легких, конечностей и лица, зуда и сыпи, затруднений дыхания.
Опасность контакта сохраняется для:
- беременных женщин;
- взрослых с ВИЧ-инфекцией, СПИДом;
- путешественников, посещающие страны с высоким эпидемиологическим порогом по полиомиелиту;
- медицинских работников – врачей инфекционных больниц и лаборантов, контактирующих с вирусом во время создания вакцины;
- онкобольных и людей, принимающих лекарства для подавления работы иммунной системы.
В детских дошкольных учреждениях детей без прививок ограничивают к посещению в течение месяца, в школе – до 2 месяцев. Строгое соблюдение правил гигиены и использование личных вещей каждым малышом способно существенно снизить риск инфицирования.
Ответ для себя находит каждый родитель самостоятельно.
С одной стороны, существуют рекомендации ВОЗ и министерства здравоохранения страны, которые однозначно настаивают на вакцинации, оперируя статистикой смертности от вируса.
С другой стороны – организм каждого малыша имеет свои особенности, а его родители, разобравшись в механизме действия прививки, ее составе и последствиях, могут бояться делать вакцинацию.
Первых поддерживают большинство педиатров, иммунологов, руководителей детских учреждений, которые применяют методы психологического прессинга на родителей. В защиту интересов вторых встает законодательство страны, оставляя право за родителями принимать решение в вопросе вакцинации ребенка.
источник




 Осмотр у врача перед прививкой обязателен, опытный педиатр уже на этом этапе сможет определить можно ли сейчас вакцинировать ребёнка или нет.
Осмотр у врача перед прививкой обязателен, опытный педиатр уже на этом этапе сможет определить можно ли сейчас вакцинировать ребёнка или нет.












