При выявлении характерных признаков полиомиелита проводится дополнительная диагностика, в особенности детям, не прошедшим полный курс вакцинации от полиомиелита или вообще не имеющим иммунной защиты от коварного вируса.
Полиомиелит подозревается у пациентов с параличом, возникшим через одну или несколько недель после введения живой полиомиелитной вакцины.
Также этот диагноз ставится под вопросом при выявлении других симптомов, свойственных данному заболеванию:
- сильные боли в спине, шейном отделе;
- повышение температуры тела;
- вялый паралич;
- плеоцитоз и другие признаки полиомиелита.
По рекомендации ВОЗ при подозрении на развитие полиомиелита детям и взрослым необходимо проводить лабораторный анализ, предусматривающий анализ кала с интервалом в 1-2 дня, с последующей идентификацией штамма вируса. Данный анализ на полиомиелит особо эффективен в первую неделю после выявления паралича.
При остром процессе анализ определяет вирусную болезнь у 80% обследуемых пациентов. Если провести пробу кала в более поздние сроки, спустя 3-4 недели после проявления симптоматики, вероятность определения вируса сокращается. По статистическим данным в таких случаях полиомиелит диагностируется лишь у 20% пациентов.
При полиомиелите часто бывает задержка стула (запор), что создает некоторые сложности для изъятия материала на исследование. Для решения этой проблемы используется ректальный катетер.
Для полномасштабного раскрытия протекающего процесса в специализированных медицинских центрах проводится комплексная лабораторная диагностика при полиомиелите, включающая следующие методики исследования:
- вирусологическое исследование;
- ретроспективная диагностика (серологическое исследование);
- биологический метод для дифференцирования вирусов;
- экспресс-диагностика;
- электронейромиография – определяет уровень и тяжесть поражения двигательных нейронов.
При заражении энтеровирусом, провоцирующим необратимые процессы в организме человека, на первых этапах наблюдаются симптомы, типичные для гриппа и других инфекционных заболеваний. Такие признаки болезни не позволяют специалистам установить правильный диагноз без конкретных результатов диагностического исследования. Первым делом пациенту, у которого имеются подозрения на полиомиелит, назначаются лабораторные анализы и дифференциальная диагностика, определяемая его клинической формой.
- Спинальная форма полиомиелита дифференцируется с миелитом, с заболеваниями опорно-двигательного аппарата, полинейропатией, спинальной амиотрофией и полирадикулоневритом.
- Менингеальная форма дифференцируется с другими менингитами серозного происхождения.
- Полиомиелитическая – с клещевым энцефалитом.
- Понтинная форма дифференцируется с невритом лицевого нерва.
Надежную защиту организма от заражения вирусом полиомиелита обеспечивают антитела. Подтвердить иммунитет к данному заболеванию позволяет специальный серологический анализ на восприимчивость к полиомиелиту. Такой метод исследования особо рекомендован людям, планирующим поездки в страны Азии и Африки, где наблюдается эпидемия полиомиелита.
Вакцинация от полиомиелита в России проводится строго по календарю, двумя видами вакцин: ОПВ и ИПВ. Чтобы избежать неприятных последствий от прививки, рекомендуется соблюдать некоторые правила до и после вакцинации.
Сдать кровь на антитела к полиомиелиту можно в любом государственном или коммерческом медицинском учреждении, где функционирует лаборатория. Так как в нашей стране вирусное заболевание, вызванное энтеровирусом, не распространено и выявляется в очень редких случаях, не во всех исследовательских центрах можно сдать тест на антитела к полиомиелиту. Как правило, такой информацией владеет участковый терапевт или педиатр.
Для сдачи анализа в государственной лаборатории потребуется направление от инфекциониста. В коммерческой клинике можно сдать такой анализ без направления врача, но за определенную оплату. Средняя стоимость такого анализа составляет 1500-3000 рублей.
Анализ на иммунитет к полиомиелиту сдается в утренние часы на голодный желудок. Для исследования берётся кровь из вены в небольшом количестве (максимально – 1 мл). Результаты анализа в платных центрах выдаются спустя 2-3 дня, в государственном учреждении – через 1-2 недели.
источник
Диагностику полиомиелита проводят на основании жалоб ребенка, данных анамнеза (контакт или подозрение на контакт с больным полиомиелитом), осмотра, лабораторных методов исследования (общий анализ крови, мочи, биохимический анализ крови, анализ спинно-мозговой жидкости), инструментальных методов (электроэнцефалография, миография, электрокаридограмма).
Необходимо отметить, что лабораторные методы исследования используются с целью исключения других диагнозов. Так, общий анализ крови при полиомиелите может быть не изменен, возможен незначительный лейкоцитоз (повышенное количество лейкоцитов). Общий анализ мочи, биохимический анализ крови и анализ газового состава крови проводят при наличии показаний.
Выделение возбудителя полиомиелита из фекалий больного ребенка является наиболее достоверным методом диагностики. Но сложность забора, транспортировки и малое количество лабораторий оснащенных необходимой аппаратурой, делают этот метод диагностики полиомиелита малодоступным. Возможно выявление возбудителя из смывов глотки, ликвора.
Серологическую диагностику полиомиелита проводят по нарастанию титра антител более чем в 4 раза к одному из типов полиовируса.
Главными же способами диагностики полиомиелита являются оценка симптомов и жалоб больного ребенка.
При абортивной форме полиомиелита основными критериями диагностики являются наличие в анамнезе контакта с больным ребенком. В анализе спинномозговой жидкости при этой форме изменений не выявляют.
При менингеальной форме полиомиелита основное значение имеет выявление симптомов менингизма, общая повышенная чувствительность к раздражителям, двугорбая температурная кривая. Спинно-мозговая жидкость прозрачная, вытекает под нормальным давлением. На воспалительный процесс в ликворе указывает наличие цитоза, количество клеток увеличивается до 100-300, иногда до 1000, а также лимфо-цитарний состав цитоза.
Оценка состояния маленького пациента со спинальной формой полиомиелита базируется на клинической оценке симптомов различных периодов этой формы. Для препаралитического периода полиомиелита наиболее характерным является судорожный синдром, менингеальные симптомы, болевой синдром в спине и нижних конечностях. Для паралитического — характерны мгновенное появление параличей. Для восстановительного периода полиомиелита свойственно развитие атрофии мышц с различными трофическими нарушениями. В 4-й период полиомиелита — период устойчивых нарушений — развиваются контрактуры и грубые деформации ног и рук. У детей с этой формой полиомиелита могут возникать значительные дыхательные циркуляторные расстройства, лабильность артериального давления, нарушения функций органов малого таза.
В спинномозговой жидкости в течение 10-14 дней наблюдают лимфоцитарный цитоз, увеличенное количество белка. После 14-го дня цитоз уменьшается, но количество белка возрастает.
Оценивая состояние ребенка больного понтинной формой полиомиелита , надо помнить, что первые 10 дней паралич мимических мышц определяется равномерно с обеих сторон, но в стадии восстановления проявляется неравномерность поражения. Для постановки диагноза полиомиелита следует проверять рефлексы — конъюнктивальный, слезотечения, мигания. В случае паралича мимических мышц подавляются рефлексы, усиливается слезотечение, так как уменьшается отток слезной жидкости через слезные каналы.
Оценивая состояние ребенка с бульбарной формой полиомиелита, надо помнить, что главные проявления болезни связаны с фарингеальным параличом, поэтому ведущими для установления диагноза являются следующие симптомы:
— попадания жидкой пищи в нос
— дыхание становится клекочущим
Нарушения дыхания по фарингеальному типу — угрожающий симптом, поскольку при этом быстро накапливается секрет, что приводит к перекрытию дыхательных путей и развитию дыхательной недостаточности. К фарингеальному параличу может присоединиться ларингеальный парез, который изолированно не встречается.
— инспираторная одышка (утруднен вдох)
— развитие удушья с цианозом.
Состояние больного с бульбарной формой полиомиелита является угрожающим для жизни ребенка, очень быстро могут присоединяться поражения дыхательного и сердечно-сосудистого центров.
В случае подозрения на заболевание полиомиелитом необходимо срочно вызвать инфекциниста и скорую медицинскую помощь. Следует помнить, что жизнь ребенка и прогноз заболевания зависит от своевременной диагностики и своевременно начала специализированного лечения в детской инфекционной больнице.
Менингеальная форма полиомиелита имеет благоприятный прогноз, спинальная — в 60-80% случаев приводит к инвалидизации. Высокая летальность отмечается среди больных с бульбарной и спинальной формами, которые протекают с нарушениями дыхания.
Лечение полиомиелита в стационаре зависит от периода заболевания. В препаралитический период нужно организовать строгий постельный режим для больного ребенка, проводить постоянное наблюдение за организацией индивидуального сестринского поста. По назначению врача вводят следующие препараты: жаропонижающие, обезболивающие, антигистаминные, седативные и нейролептические, мочегонные, сердечные, витамины.
Иногда состояние больного полиомиелитом требует проведения спинно-мозговой пункции с лечебной (а не диагностической) целью.
В паралитический период полиомиелита за больным ребенком вместе с педиатром наблюдает ортопед.
Уход за больным строго индивидуальный: кормление зондом, отсасывание слизи из верхних дыхательных путей, аппаратное дыхание, профилактика пролежней. Для профилактики развития пневмонии вводят антибиотики.
В восстановительный период полиомиелита с 3-4-й недели от начала заболевания ребенка наблюдает невропатолог. По назначению невропатолога начинают терапию препаратами, которые стимулируют передачу нервных импульсов в синапсах и нервно-мышечную проводимость. Широко применяют средства физиотерапевтического лечения.
Комплекс лечебных мероприятий проводят в течение 3 лет после острого периода полиомиелита.
источник
Диагностика полиомиелита основана на характерной клинической картины (острое начало болезни с лихорадкой, развитием менингорадикулярного синдрома, периферических парезов, параличей с гипотонией, гипо- или арефлексией, гипо- или атрофией без нарушения чувствительности) и эпидемиологических данных: контакт с больными или недавно привитыми. Учитывается также связь с прививкой и отсутствие или неполная вакцинация. Подтверждают диагноз определением нарастания титра вируснейтрализующих антител в 4 раза и более в РСК или РН в парных сыворотках, взятых с интервалом 14-21 день. Используют также вирусологические исследования. Вирус можно выделить из испражнений, реже — из носоглоточной слизи, спинно-мозговой жидкости. Выделение вируса при отсутствии клинических проявлений заболевания не является основанием для постановки диагноза полиомиелита, особенно в районах, где постоянно проводится вакцинация. Для определения принадлежности выделенного вируса к вакцинному или «дикому» штамму применяют ПЦР.
При исследовании спинно-мозговой жидкости обнаруживается лимфоцитарный плеоцитоз в несколько десятков-сотен клеток в 1 мкл (иногда в первые дни болезни он может быть нейтрофильный). В острой стадии заболевания концентрация белка и глюкозы обычно находятся в пределах нормы. Для паралитической формы полиомиелита характерна смена клеточно-белковой диссоциации в начале болезни на белково-клеточную (снижение плеоцитоза, нарастание концентрации белка) через 1-2 нед.
Изменения в периферической крови не характерны. Иногда отмечается умеренный лейкоцитоз.
Для выявления уровня и тяжести поражения двигательных нейронов используют ЭНМГ. В паралитическом периоде полиомиелита обнаруживается изменение биоэлектрической активности, характерное для переднерогового поражения: в парализованных мышцах при рано развившейся атрофии на электромиограмме определяется полное отсутствие биоэлектрической активности. При снятии электромиограммы с менее поражённых мышц отмечаются чёткие редкие колебания потенциала («ритм частокола»).

Дифференциальная диагностика полиомиелита определяется его клинической формой.
Абортивная форма болезни клинически неотличима от многих ОРВИ или диарей, вызываемых энтеровирусами группы Коксаки-ЕСНО, ротавирусами и другими вирусными агентами.
При менингеальной форме проводится дифференциальная диагностика лечение полиомиелита с другими серозными менингитами (энтеровирусным, паротитным, туберкулёзным), а в ранние сроки болезни при нейтрофильном плеоцитозе в спинно-мозговой жидкости необходимо исключать и бактериальные гнойные менингиты. Для менингеальной формы полиомиелита характерна выраженность болевого синдрома, наличие симптомов натяжения нервных стволов и корешков спинномозговых нервов, болезненности нервных стволов при пальпации, однако окончательный диагноз возможен только с использованием лабораторных методов.
Спинальная форма паралитического полиомиелита дифференцируется с болезнями опорно-двигательного аппарата, для которых характерна не паретическая, а щадящая походка, боль при пассивных движениях в суставах, сохранность мышечного тонуса, а также сохранение или повышение глубоких рефлексов. Спинно-мозговая жидкость при исследовании нормальная, а в крови отмечаются воспалительные изменения. Также спинальную форму болезни необходимо дифференцировать с миелитом, полиомиелитической формой клещевого энцефалита, дифтерийной полинейропатией, полирадикулоневритом, спинальной амиотрофией Верднига-Гоффманна.
Параличи при миелите имеют центральный характер: высокий мышечный тонус, оживлённые рефлексы, наличие пирамидных знаков, нарушений чувствительности, функций тазовых органов, трофических расстройств с образованием пролежней.
При полиомиелитической форме клещевого энцефалита в отличие от полиомиелита патологический процесс локализуется преимущественно в шейных сегментах и проявляется вялыми парезами и параличами мышц шеи и плечевого пояса. Нет мозаичности поражения. В спинно-мозговой жидкости — незначительный лимфоцитарный плеоцитоз (40-60 клеток) и повышенный уровень белка (до 0,66-1,0 г/л). При постановке диагноза учитываются эпидемиологический анамнез (укус клеща, употребление сырого молока в эндемичных районах).
Для дифтерийной полинейропатии характерна связь с перенесённой дифтерией за 1,5-2 мес до поражения периферической нервной системы, симметричность поражений, постепенное нарастание парезов в течение нескольких недель, выявление при электронейромиографии нарушений биоэлектрической активности преимущественно по демиелинизирующему либо аксонально-демиелинизирующему типу.
При полирадикулоневрите отмечается медленное (иногда волнообразное) развитие и нарастание симметричных парезов с преимущественным поражением дистальных отделов конечностей, расстройством чувствительности по полиневритическому и корешковому типам, повышением содержания белка в спинно-мозговой жидкости при нормальном цитозе.
Спинальная амиотрофия Верднига-Гоффманна — наследственное заболевание. для которого характерно поражение мотонейронов спинного мозга. Первые симптомы болезни появляются в возрасте до 1,5 лет. Параличи развиваются постепенно и симметрично: вначале ног. затем рук. мышц туловища, шеи. Глубокие рефлексы исчезают, болевой синдром отсутствует. При хорошо выраженном подкожном жировом слое часто трудно выявить мышечные атрофии, спинно-мозговая жидкость не изменена. Смерть наступает в возрасте 4-5 лет вследствие бульбарных нарушений и паралича дыхательной мускулатуры.
При понтинной форме болезни дифференциальная диагностика лечение полиомиелита проводится с невритом лицевого нерва, для которого не характерна общая инфекционная симптоматика и наблюдается хотя бы один из следующих симптомов: слезотечение на стороне поражения, снижение вкусовой чувствительности на сладкое и солёное на передних 2/3 языка с больной стороны, болезненность тригеминальных точек при пальпации, спонтанные боли и нарушение чувствительности на лице.
Бульбарную форму дифференцируют со стволовыми энцефалитами, при которых доминируют глубокие расстройства сознания и судорожный синдром.
В отличие от полиомиелита поражение двигательных черепных нервов при полирадикулоневрите обычно носит двусторонний симметричный характер: диплегия лицевых мышц, двустороннее поражение глазодвигательного нерва.
Поражения нервной системы, клинически неотличимые от полиомиелита, могут вызывать энтеровирусы группы Коксаки-ЕСНО, реже другие вирусные агенты. В этих случаях необходимо использовать весь комплекс вирусологических, серологических методов диагностики, а также ПЦР.

источник
Полиомиелит – одно из опасных вирусных заболеваний, борьба с которым успешно ведется по всему земному шару. Единственным эффективным средством предупреждения болезни является иммунизация населения с помощью прививок. В большинстве стран мира дети ко времени окончания школы получают полный курс вакцинаций и ревакцинаций против вируса. Наиболее неблагополучными регионами в этом смысле до сих пор остаются Африка и некоторые азиатские страны.
В России и странах СНГ с прививками дело обстоит благополучно, однако иногда бывают исключения – отказ от вакцинации и приезд эмигрантов из пандемичных стран, поездки в неблагоприятные районы и т. д. В некоторых случаях целесообразно сдать анализ крови на антитела к полиомиелиту.
Антитела, или иммуноглобулины – это особые белковые молекулы, производимые плазматическими клетками. Анализ на антитела помогает поставить диагноз, проверить уровень иммунитета после прививки, обнаружить болезни с бессимптомным течением (или в инкубационном периоде).
Направление на анализ (гемотест) выдают врач-инфекционист в поликлинике по месту жительства. Можно сдать кровь и в другом месте (поликлинике, не относящейся к месту жительства, частном медицинском центре) на платной основе.
Кровь на анализ, выявляющий наличие антител, берется из вены. Для анализа исследуются сыворотка и плазма крови.
Иногда медикам встречаются пациенты, в медицинских карточках которых данные о прививках по каким-либо причинам отсутствуют. Кто-то может выбиться из графика прививок и пропустить важные этапы иммунизации. В таких случаях требуется разобраться, имеются ли в крови человека антитела к возбудителям опасных заболеваний. От этого зависит, нужны ли пациенту дополнительные прививки и когда целесообразно провести вакцинацию.
Нередко родители беспокоятся, что их ребенок может заразиться в детском учреждении (детский сад, ясли, школа) от других детей, привитых от полиомиелита живой вакциной. Им хочется выяснить, имеется ли у их ребенка иммунитет против данного заболевания и, соответственно, насколько высок риск заражения. В последние годы среди некоторых «продвинутых» родителей распространилась тенденция избегать делать прививки своим детям. Эта категория родителей почему-то убеждена, что прививки вредны, не всегда правильно сопоставляя возможные осложнения с риском заражения опасным заболеванием. Однако в дальнейшем они ставят в опасное положение не только своих детей, но и малышей, с которыми общаются их дети.
Опасность полиомиелита, тем временем, давно никем не оспаривается. Это заболевание убивает около 5% заболевших и 25-30% делает пожизненными инвалидами.
Анализ на антитела может назначаться в целях диагностики, когда есть подозрение на наличие заболевания. Если же болезнь уже обнаружена и больному назначено лечение, анализ на иммуноглобулины помогает контролировать этот процесс.
Для постановки точных диагнозов в медицине используется несколько методов. Что касается полиомиелита, то его возбудитель – вирус, который способен модифицироваться в различные типы (штаммы). Для его выявления проводится несколько видов анализов: лабораторная и дифференциальная диагностика, проводится общий анализ на антитела или серологическое исследование анализа крови.
Лабораторно проводятся анализы для выявления не только вируса и антител, но и штамма возбудителя полиомиелита. Это делается на ранней стадии заболевания. На исследование в зависимости от вида анализа берут кал, кровь, смыв из носоглотки или цереброспинальная жидкость.
Дифференциальный метод позволяет отличить различные формы полиомиелита от заболеваний со схожей симптоматикой. Например, менингеальную форму полиомиелита дифференцируют от серозного менингита другой этиологии: туберкулезного, энтеровирусного, паротитного. Для диагностики спинальной формы следует убедиться, что речь не идет о костно-суставной патологии, не связанной с полиомиелитом. То же касается и других проявлений патологии.
Дифференциальная диагностика проводится на основе лабораторных, рентгенологических, электромиографических и других исследований.
Иммуноглобулины выявляются в крови, ликворе, других жидкостях в теле человека при малейшем контакте с вирусом. Антитела к полиомиелиту появляются в крови человека сразу же после заражения, еще до появления признаков заболевания. Организм начинает бороться во время инкубационного периода, до появления ощутимых симптомов. Роль антител – не допустить проникновения возбудителей в центральную нервную систему. Таким образом включается защита организма от необратимых последствий, связанных с нарушением работы мозга.
Самым точным методом в настоящее время считается серологическое исследование анализа крови. Оно позволяет выявить антитела и определить их титр.
Кровь для такого анализа берется из вены. Обычно лаборатории работают на забор крови утром, с 7-8 до 10-11 часов. Пациент должен явиться для сдачи анализа натощак.
За 2-3 дня перед сдачей анализа желательно исключить физические и эмоциональные перегрузки. Процедуры физиотерапии рекомендуется также не проводить за день до забора крови.
Маленького ребенка нужно подготовить морально, учитывая, что забор анализа крови из вены – не самая приятная процедура. Если кровь из вены сдается впервые, малыш может испытывать страх. Родители должны постараться настроить ребенка соответствующим образом. Может быть, включить даже какой-то игровой момент, может, уговорить потерпеть, если кольнет иголочка – вариантов может быть много. Но, во всяком случае, паника ребенка только помешает медсестре выполнять манипуляции.
У человека, переболевшего полиомиелитом, остается иммунитет. Однако он будет противостоять только одному штамму вируса. При контакте с другим штаммом можно заболеть повторно.
Стойкий иммунитет к этой коварной болезни вырабатывается при использовании вакцин, изготовленных из трех типов вируса. При этом более сильный иммунитет появляется при вакцинации живой вакциной.
Однако живая вакцина подходит далеко не всем. Категорически не рекомендуется вакцинировать ею детей в возрасте до полутора лет. В России известны случаи, когда у грудных детей после неправильно проведенной прививки начинались симптомы эпилепсии и появлялись другие осложнения.
Специалисты до сих пор не пришли к единому мнению, прививать по одной и той же схеме всех детей или делать прививки выборочно. Это означает: предварительно брать анализ крови на антитела к полиомиелиту и только при их отсутствии (либо недостатке) проводить вакцинацию. Выяснилось, что у некоторых людей иммунитет к заболеваниям способен вырабатываться естественным путем, без прививок. При этом сам человек не заболевает. Получается, что главное в профилактике болезней – укрепление иммунной системы любым способом. Дискуссии касаются только роли вакцин для каждого конкретного организма и индивидуальных реакций.
источник
Полиомиелит — острое инфекционное заболевание, при котором вирус Poliovirus hominis поражает спинной мозг и вызывает паралич мышц тела. Заболевание чаще всего поражает детей от 1 до 5 лет.
Возбудителем полиомиелита является энтеровирус Poliovirus hominis. Вирус хорошо приспособлен к выживанию в агрессивной среде. Он до 30 дней живёт при солнечном свете, не боится холода, бытовой химии. При комнатной температуре смерть вируса наступает только через 90 дней. Всё это объясняет его способность к массовому заражению и лёгкость передачи от больного к здоровому человеку.
Полиомиелит передаётся преимущественно двумя путями:
- через непосредственный контакт (через прикосновение, предметы общего пользования, пищу);
- по воздуху от заболевших людей и носителей.
Зафиксированы случаи, когда заболевание переносилось через мух и других насекомых.
Эпидемии чаще начинаются летом и осенью. Наиболее массовым является воздушно-капельный способ заражения. Вирус со струёй воздуха попадает в глотку, оседает на лимфатических узлах и начинает самовоспроизводиться. Далее возбудитель проходит в другие лимфатические узлы на теле, проникает в кишечник, затем в кровь. Далее возможно поражение центральной нервной системы — спинного и головного мозга.
Попадание вируса в организм не всегда вызывает болезнь в её полной форме. Часто болезнь протекает бессимптомно или в лёгкой форме. Большинство заболевших — дети от года до 5 лет.
В зависимости от иммунитета ребёнка полиомиелит может протекать по-разному. Различают несколько форм течения заболевания.
- Атипичная инаппарантная форма — отсутствие любых симптомов вируса. Организму удаётся победить вирус ещё до того, как он начал оказывать существенное влияние на него. Переболевшие полиомиелитом в инаппарантной форме часто и не догадываются о том, что заболевание было. Подтвердить факт болезни может только анализ крови на антитела.
- Атипичная абортивная форма — отсутствие специфических синдромов полиомиелита, но проявление общих симптомов инфекции. Головная боль, насморк, слабость, небольшое повышение температуры напоминают обычную простуду. Поражения центральной нервной системы нет. Симптомы исчезают через неделю без специального лечения. Это наиболее частая форма полиомиелита.
- Типичная непаралитическая форма — проявление симптомов полиомиелита с поражением центральной нервной системы, но при отсутствии параличей. Диагностируют серозный менингит.
- Типичная паралитическая форма — проявление симптомов вируса полиомиелита с поражением центральной нервной системы и параличами. Вирус может вызывать параличи различных групп мышц: мышц ног, рук, туловища, диафрагмы, лица.
Симптомы полиомиелита различны в разных формах заболевания. Инкубационный период длится от 6 до 12 дней.
В атипичной форме основными симптомами является:
- слабость;
- головная боль;
- повышение температуры;
- потливость;
- насморк;
- боль в животе;
- рвота;
- диарея;
- сыпь.
В типичной форме проявляются следующие симптомы:
- боль в мышцах;
- боль в спине;
- снижение мышечного тонуса;
- затруднённое дыхание;
- затруднённое глотание;
- нарушение речи;
- спутанность сознания;
- паралич;
- паралитические отёки;
- менингеальный синдром;
- неконтролируемое мочеиспускание;
- похолодание рук и ног;
- нестабильность давления;
- нарушение рефлексов.
В атипичных формах без параличей полиомиелит протекает без последствий для организма, симптомы исчезают через неделю, больной полностью выздоравливает и приобретает иммунитет к полиомиелиту.
В типичных формах течение заболевания более тяжёлое. Особенно опасна паралитическая форма. Клетки спинного мозга постепенно отмирают, вызывая параличи мышц. Без движения мышцы отмирают и больше уже не восстанавливаются. Когда гибнут клетки продолговатого мозга, больной умирает. Летальные случаи возникают и в результате параличей диафрагмы: пациент умирает от удушья. Вероятность смерти пациента увеличивается, если к вирусной инфекции присоединяется бактериальная.
Смертность среди взрослых больных выше, чем среди детей. Хотя полиомиелит считается преимущественно детским заболеванием, оно опасно и для взрослых. Взрослые не должны пренебрегать профилактикой полиомиелита.
Полиомиелит в лёгких формах не вызывает осложнений.
В тяжёлых формах заболевания возможны осложнения. Среди них:
- параличи ног, рук, туловища, шеи и лица;
- нарушение дыхания, речи, глотания;
- поражение головного мозга;
- отставание развития костей поражённых конечностей;
- атрофии костной ткани;
- деформация кистей и стоп;
- искривление позвоночника.
На степень и серьёзность осложнений влияет состояние иммунитета, качество лечения и реабилитации. Так, деформации суставов и костей можно избежать, если сразу обеспечить больному постельный режим с фиксацией туловища и конечностей. Своевременная диагностика и лечение уменьшает риск необратимых параличей и нервных расстройств.
Для успешного лечения полиомиелита необходима точная диагностика. Заболевание часто имеет смазанные симптомы, напоминающие обычную простуду или ОРВИ, что затрудняет своевременное обнаружение возбудителя.
Диагностикой полиомиелита у детей занимаются педиатр и инфекционист. Проводится анализ крови, мочи, кала, слизи из носа, при необходимости — спинномозговой жидкости.
При подозрении на полиомиелит больного незамедлительно отправляют в инфекционную больницу. Важно внимательно наблюдать за пациентом, чтобы отличить полиомиелит от других недугов и обеспечить адекватное лечение.
Действенное лекарство от полиомиелита до сих пор не найдено. Всех заболевших госпитализируют. Это необходимо для защиты окружающих людей и предотвращения осложнений у больного в острый период. Период госпитализации длится от 40 дней.
Лечение заключается в быстром снятии острых симптомов. При сильной боли проводится обезболивание. Высокую температуру снимают жаропонижающими препаратами. Дополнительно пациент получает витамины. В остром периоде, который длится до 6 недель, рекомендован строгий постельный режим. Медицинский персонал при помощи подушек и валиков обеспечивает правильное положение туловища и конечностей, это снижает риск деформации формы костей. Ведётся профилактика пролежней. При поражении диафрагмы и межрёберных мышц и недостаточном дыхании необходима реанимация. При нарушении функций глотания жидкое питание поставляется через зонд.
После того, как острый период заканчивается, начинается реабилитация пациента. Именно от качества реабилитации зависит состояние мышц и центральной нервной системы после болезни. Мышцы, не полностью утратившие активность, восстанавливают гимнастикой, массажем, иглоукалыванием, плаванием. При полном параличе назначают электростимуляцию мышц, массаж, ванны, иглоукалывание, парафинотерапию и другие тепловые процедуры. Рекомендуется санаторно-курортное лечение в специализированных учреждениях.
Медикаменты тоже оказываются полезными в период реабилитации. Назначаются препараты для улучшения кровоснабжения мозга, стимуляции нервных импульсов, гормональные препараты.
Для профилактики контрактур показано ношение ортопедической обуви, шин, повязок. Они защищают ослабленные ноги от деформации, корректируют формы и положение стоп и суставов.
Скорректировать осложнения после перенесённого полиомиелита можно хирургическим путём. Хирурги проводят пластику мышц и сухожилий, резекцию и остеотомию костей, резекцию и протезирование суставов.
Лечением полиомиелита занимается широкий круг специалистов — педиатры, терапевты, неврологи, хирурги, инфекционисты, иммунологи, ортопеды, специалисты по реабилитации.
Основным способом профилактики полиомиелита является вакцинация, благодаря которой удалось существенно сократить заболеваемость полиомиелитом. Лечить полиомиелит сложно, после тяжёлых форм велик риск инвалидности, поэтому лучше провести вакцинацию и обезопасить себя и своих детей от этой страшной болезни.
Существует 2 вида вакцины: инактивированная вакцина для инъекций и живая вакцина для приёма внутрь в виде драже или растворов. В первом случае в организм попадает убитый вирус, во втором — живой, но ослабленный.
По количеству заболеваний, с которыми борются вакцины, различают моновакцины и поливакцины. Моновакцины предупреждают только полиомиелит, поливакцины совмещают профилактику полиомиелита и коклюша, столбняка, дифтерии, гемофильной палочки и гепатита В в разных сочетаниях.
В России вакцинация от полиомиелита является обязательной, её проводят бесплатно, начиная с младенческого возраста и заканчивая в 14 лет. Используют преимущественно живую вакцину.
График вакцинации живой вакциной следующий:
После введения вакцины необходим щадящий режим: полноценный отдых и сон, лёгкое, богатое витаминами питание. Необходимо оградить ребёнка от переохлаждения и общения с возможными носителями бактерий и вирусов, так как борьба с вирусом временно снижает иммунитет, и инфекция может захватить ослабленное тело малыша.
Взрослых людей прививают в двух случаях: если не была проведена плановая вакцинация в детстве или при поездках в зоны высокого риска по полиомиелиту. Это преимущественно страны Азии и Африки. Здравоохранительные организации отслеживают эпидемические ситуации в мире и рекомендуют вакцинацию от тех или иных заболеваний. Повторные вакцинации взрослых от полиомиелита проводятся раз в 5-10 лет при сохранении риска заражения.
Обычно вакцина переносится хорошо. Возможно небольшое повышение температуры, расстройство пищеварения, отёчность и слабость. В редких случаях возможна крапивница, одышка, судороги, обширные отёки. Если это случилось, необходимо без промедления обратиться к врачу.
Некоторым людям вакцинация от полиомиелита противопоказана. Абсолютными противопоказаниями является иммунодефицит, аллергия на компоненты вакцины. Временными противопоказаниями являются бактериальные или вирусные заболевания, беременность, грудное вскармливание, акклиматизация после поездки в другую климатическую зону.
источник
Полиомиелит – это серьезное заболевание, вызванное вирусной инфекцией. Недуг тяжелый, протекает преимущественно с поражением ЦНС. Он приводит к самым разным последствиям, а потому важно вовремя его обнаружить и начать лечение.
Диагностика полиомиелита подразумевает проведение ряда исследований. О них следует рассказать подробнее, а также уделить немного внимания причинам, симптомам и возможным последствиям данного недуга.
Прежде чем обсудить принципы диагностики полиомиелита, необходимо изучить специфику данного недуга. Это – энтеровирусная инфекция, которую вызывают полиовирусы. Они поражают мотонейроны передних рогов спинного мозга. Данное воздействие приводит к серьезным паралитическим осложнениям с последующей инвалидизацией больного.
Как правило, недуг поражает детей, возраст которых составляет менее 4 лет. На них приходится 60-80% случаев.
Последняя эпидемия пришлась на середину прошлого столетия. В конце 80-х ВОЗ приняла резолюцию, целью которой стала ликвидация данного заболевания во всем мире.
На сегодняшний день в странах, где проводят профилактическую вакцинацию против полиомиелита, недуг встречается в виде спорадических единичных случаев. Это Индия, Афганистан, Сирия, Нигерия, Пакистан. Наша страна, а также Северная Америка и государства Западной Европы свободны от полиомиелита.
Данное заболевание вызывают антигенные типы полиовируса, которые относятся к роду энтеровирусов. Всего их три. Но наибольшую опасность несет вирус первого типа – на него приходится 85% случаев. Он очень живучий, может сохраняться до 6 месяцев в испражнениях и до 100 суток в воде.
Он переносит даже замораживание и высушивание, на него не воздействуют антибиотики и пищеварительные соки. Погибнуть вирус может лишь в результате следующих воздействий:
- Нагревание и последующее кипячение.
- Обработка дезинфицирующими средствами.
- Ультрафиолетовое облучение.
Источником вируса может быть не только зараженный человек. Его способен распространить бессимптомный носитель. Сам он может не болеть полиомиелитом. Однако своей носоглоточной слизью и испражнениями распространять будет. Передается вирус фекально-оральным, воздушно-капельным и контактным путями.
Попадая в организм, он внедряется в клетки, вследствие чего нарушается синтез белка и нуклеиновых кислот. Результатом становятся деструктивные и дистрофические изменения. Возможна полная гибель нейрона. Следствие разрушения 1/3-1/4 нервных клеток – развитие полных параличей и парезов.
Прежде чем перейти к обсуждению диагностики и принципов лечения полиомиелита у детей и взрослых, надо перечислить симптомы, которые указывают на развитие столь специфического недуга.
Инкубационный период длится 8-12 дней. Если развивается инаппарантная форма, то клинически недуг никак не проявляется. Его обнаруживают лишь в результате лабораторных исследований.
Недуг висцеральной формы проявляется интоксикацией, лихорадкой, диареей, болями в животе, умеренными катаральными явлениями. Заболевание заканчивается примерно через 3-7 дней после того, как симптомы дают о себе знать. Никаких остаточных неврологических проявлений не наблюдается.
Самым тяжелым является заболевание паралитической формы. Наблюдается диспепсия, трахеит, фарингит, ринит, боли в конечностях и позвоночнике, 2-волновая лихорадка, судороги, спутанность сознания. На 3-6 день наступает паралитическая фаза. К концу второй недели поражаются жизненно важные центры продолговатого мозга, возможен паралич диафрагмы и дыхательных мышц.
Рассмотрев причины, симптомы и виды полиомиелита, нужно уделить внимание и этой теме. Этот серьезный редкий недуг обычно начинает подозревать детский невролог или педиатр. Основаниями для предположений является анамнез, диагностически значимые симптомы и эпидемиологические данные.
Есть определенные трудности. Не все доктора сразу назначают анализ на полиомиелит, так как не всегда подозревается именно данный недуг. Часто ошибочно устанавливают диагноз серозного менингита, острой кишечной инфекции, ОРВИ, гриппа.
Точно определить заболевание способны помочь лабораторные тесты, о которых подробно будет рассказано далее. Сейчас же нужно обсудить другие методы.
Важно дифференцировать вирус, а потому проводится полимеразная цепная реакция. Еще часто назначают люмбальную пункцию. При ее проведении спинномозговая жидкость вытекает под большим давлением. В ходе исследования удается выявить ее бесцветность, прозрачность, а также увеличенное содержание глюкозы и белка. После проведения электромиографии удается подтвердить поражение на уровне передних рогов спинного мозга.
Рассказывая про методы диагностики полиомиелита, также следует оговориться, что недуг необходимо вовремя дифференцировать с ботулизмом, миелитом, синдромом Гийена-Барре, серозным менингитом, клещевым энцефалитом и полиомиелитоподобными заболеваниями.
Он применим в диагностике полиомиелита в обязательном порядке. Очень важно выделить вирус и идентифицировать его. В качестве биоматериала необходим кал больного. Чуть реже берут ликвор, кровь и носоглоточный смыв.
Материал сначала фильтруют, а затем подвергают обработке антибиотиком. Затем вносят его в культуру клеток Нер-2 и RD (из человеческой рабдомиосаркомы). Приблизительно через 5-7 суток возникает цитопатическое действие вирусов (ЦПД), проявляющееся в форме мелкозернистой деструкции клеток.
Идентификацию вируса проводят в реакции нейтрализации. Это значит, что в культуры тканей заносят вирус, соединенный с поливалентной противополиомиелитной сывороткой трех типов. Это первый этап. Следующий шаг – ведение вируса с отдельными типовыми сыворотками, являющимися моновалентными. Каков результат? Если сыворотка и тип вируса идентичны, то ЦПД не наблюдается.
Его также задействуют для диагностики полиомиелита. Он помогает определить, нарастает ли в крови переболевших пациентов титр антител.
Для этого в культуре ткани применяют реакцию нейтрализации с парными сыворотками, которые были получены в период острой стадии заболевания, а также в момент реконвалесценции.
Ставят иммуноферментный анализ (ИФА), а также реакцию связывания комплемента (РСК). В случае положительного результата удается определить 4-кратное нарастание титра антител во 2-й сыворотке, если сравнивать с 1-й.
Что это такое – ИФА-анализ? Активно развивающееся направление химической энзимологии. Это метод с уникальной специфичностью иммунохимической реакции. Проще говоря, антитела связываются лишь с конкретными антигенами. ИФА широко внедрился в разные медицинские области, поскольку используемые реагенты стабильны, методы регистрации просты, а цена проведения довольно мала.
Рассуждая о диагностике полиомиелита у детей и взрослых, необходимо оговориться, что пресловутая дифференциация всегда проводится на основе симптоматики. И у каждой формы заболевания она индивидуальна. Можно выделить такой перечень:
- Менингеальная форма. Проявления: выраженный болевой синдром, натянутые корешки спинномозговых нервов и нервных стволов, их болезненность при пальпации.
- Спинальная форма. Проявления: щадящая, не паретическая походка, сохранность мышечного тонуса, дискомфорт в суставах при пассивных движениях, повышение глубоких рефлексов, воспалительные изменения в крови. Данный недуг часто путают с полирадикулоневритом, дифтерийной полинейропатией, спинальной амиотрофией Верднига-Гоффманна.
- Полиомиелитическая форма. Патологический процесс диагностируется в шейных сегментах. Проявления: параличи мышц плечевого пояса и шеи, вялые парезы, лимфоцитарный плеоцитоз (незначительный, 40-60 клеток), увеличенный уровень белка (примерно 0,66-1,0 г/л). Изучая исследуемый материал при лабораторной диагностике полиомиелита, врачи учитывают эпидемиологический анамнез. Это может быть употребление сырого молока, укус клеща и т. д.
- Дифтерийная форма. Проявления: симметричность поражений, медленное нарастание парезов на протяжении нескольких недель, обнаружение нарушений биоэлектрической активности в процессе проведения электронейромиографии. Диагностируется спустя 1,5-2 месяца после дифтерии.
- Полирадикулоневрит. Проявления: медленное развитие и дальнейшее нарастание симметричных парезов, расстройство чувствительности по корешковому и полиневритическому типам, повышенное количество в спинно-мозговой жидкости белка.
- Понтийная форма. Проявления: снижение вкусовой восприимчивости на соленое и сладкое, слезотечение на пораженной стороне, ощущаемая при пальпации боль тригеминальных точек, нарушения в чувствительности лица и спонтанные боли.
- Бульбарная форма. Проявления: судорожный синдром и глубокие расстройства сознания. Важно дифференцировать ее со стволовыми энцефалитами.
В рамках темы, касающейся дифференциальной и микробиологической диагностики полиомиелита, надо оговориться, что поражения нервной системы, которые клинически не отличаются от рассматриваемого недуга, часто вызывают энтеровирусы группы Коксаки-ЕСНО. В таких случаях задействуют весь комплекс серологических и вирусологических диагностических методов и уже упомянутый ранее метод ПЦР.
Выше было рассказано об особенностях недуга, основном методе лабораторной диагностике и о том, что такое ИФА-анализ. Это все важно, но теперь стоит также поведать про специфическую профилактику, осуществляемую убитыми и живыми вакцинами.
Метод интересный. В убитой вакцине содержатся вирусы полиомиелита З-го, 2-го и 1-го типов. Их выращивают в почечной ткани обезьян. Убитая вакцина провоцирует гуморальный иммунитет – образование IgM и IgG. Но в то же время не препятствует происходящей в клетках слизистой оболочки кишечника репродукции вирусов.
Живая вакцина типов 3, 2 и 1 образуется из аттенуированных штаммов, которых культивируют также в почечных клетках, но только других животных – зеленых африканских мартышек.
Кроме пресловутых IgM и IgG-антител, ею индуцируются секреторные IgA. Данный процесс происходит в слизистой оболочке ЖКТ (тонкого кишечника, если быть точнее). И именно они являются антителами к полиомиелиту, препятствующими циркуляции диких штаммов.
В подавляющем большинстве больниц стран СНГ распространена оральная вакцина. Прививка делается просто: препарат, о котором рассказывалось выше, закапывают в ротовую полость.
Выполняют это после того, как ребенку исполнится 3 месяца. Далее потребуется сделать еще две вакцинации. Интервал между ними – 1,5 месяца. Выходит, к врачу младенца нужно будет отнести, когда ему будет 4 и 6 соответственно. Ревакцинацию проводят в 18 и 20 месяцев, а потом лишь в 14 лет.
Нужно быть предупрежденным о том, что после введения в организм ослабленных вирусов, способен развиться так называемый вакцинноассоциированный полиомиелит. Вероятность очень мала, но имеется. Чаще всего недуг развивается у младенцев после их первой вакцинации. Какова причина? Обычно – сниженный иммунитет или спонтанная мутация вируса в условиях организма ребенка.
И, кстати, так как после прививки грудничок становится потенциальным носителем вируса, от него могут заразиться не вакцинированные люди, а еще те, у кого иммунитет подавлен.
Немного внимания надо уделить и клиническим рекомендациям. Полиомиелит манифестных форм всегда лечится стационарно. Больному показана изоляция, покой, высококалорийная диета и постельный режим.
Очень важно придать конечностям правильное с точки зрения физиологии положение. Необходим массаж грудной клетки и профилактика пролежней. Если у больного наблюдается дисфагия, то питание организуют через назогастральный зонд. В случае нарушения самостоятельного дыхания показана искусственная вентиляция легких.
К сожалению, специфическое лечение не разработано. Вакцины, особенности которых были рассмотрены выше, предотвращают развитие заболевания, не давая ему развиться (выработка иммунитета). Но они не лечат полиомиелит. А потому проводят патогенетическую и симптоматическую терапию.
Прописывают прием аскорбиновой кислоты, витаминов группы В, дегидратирующих и обезболивающих препаратов, дыхательных аналептиков, неостигмина и т. д.
В восстановительный период время уделяется реабилитационным мероприятиям. А именно:
- Лечебная физкультура.
- УВЧ.
- Лечение в санаториях.
- Ортопедический массаж.
- Общие лечебные ванны.
- Парафинолечение.
Лечение и профилактика детей всегда проводится при непосредственном участии детского ортопеда. Если выявляется риск развития контрактур, то назначают наложение лонгет, гипсовых повязок, ортопедических шин, а также ношение специальной обуви.
Всегда есть вероятность возникновения остаточных явлений. Их лечение обычно включает сухожильно-мышечную пластику, теномиотомию, артрориз, тенодез, резекцию и дальнейшую остеотомию костей, коррекцию сколиоза хирургическим методом и т. д.
Нельзя не рассказать о том, чем опасен полиомиелит. Данное заболевание часто приводит к инвалидности. Если парализованные конечности и начинают двигаться, то они остаются деформированными – они укорачиваются, а мышцы атрофируются.
Патологический процесс может затронуть дыхательную систему, а это чревато дыхательными расстройствами, из-за которых человек может даже умереть (задохнуться).
Легкие формы недуга обычно проходят бесследно. А за счет целенаправленной многолетней вакцинопрофилактики в структуре преобладают лишь абортивная и инаппарантная формы инфекции. Они лечатся успешно. Паралитические формы поражают лишь людей, не прививавшихся от полиомиелита. А это – обязательная профилактика.
Если вдруг возникает подозрение, что ребенок заразился полиомиелитом, то его немедленно изолируют, а в помещениях, где он находился, проводят дезинфекцию. Лица, с которыми он контактировал, помещаются под наблюдение, а также подвергаются иммунизации ОПВ вне очереди.
источник
Острый полиомиелит (А80) — это острое инфекционное заболевание с локализацией патологического процесса в области передних рогов спинного мозга.
Заболевание начинается с повышения температуры (39–40 °С), озноба, общей слабости, головной боли. Слабость в ногах, реже в руках, мышцах туловища нарастает быстро — в течение нескольких часов, дней. Развитию мышечной слабости в конечностях предшествует появление резких болей в них. Наблюдается появление слабости в мышцах рук, туловища, шеи (35%), затруднение дыхания, глотания (10–15%). Через несколько дней после первых параличей происходит постепенное восстановление мышечной силы в конечностях. Отмечается повышенная влажность ладоней, ступней; повышение/падение артериального давления (40%).
При объективном осмотре пациента выявляют общеинтоксикационный синдром (75%), общемозговой синдром (70%), менингеальные знаки (40%). Наблюдаются катаральные явления (60%), желудочно-кишечные расстройства (50%); вялые асимметричные мышечные параличи проксимального характера от нижнего парапареза до тетрапареза/тетраплегии (85%); фасцикулярные подергивания в пораженных мышцах, резкое угнетение или выпадение глубоких рефлексов, атрофии мышц (80%); гиперестезия (40%); бульбарный синдром (10%); вегетативные нарушения (артериальная гипертензия/гипотензия, тахикардия) (30%).
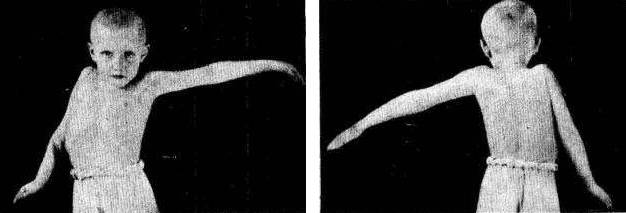 |
| Полиомиелит. Атрофический паралич правой руки (вид спереди и сзади) |
- Общий анализ крови (полинуклеарный лейкоцитоз).
- Исследование ликвора (лимфоцитарный плеоцитоз при нормальном содержании белка и глюкозы).
- Вирусологическое/серологическое исследование крови (выделение «диких» штаммов вируса, нарастание титра выделенных антител к вирусу полиомиелита не менее чем в 4 раза).
- Электронейромиография, электромиография.
 |
| Электромиография тяжело пораженных мышц характеризуется «биоэлектрическим молчанием» |
- Измерение артериального давления.
- Серозный менингит, вызванный энтеровирусами.
- Полирадикулоневропатия Гийена-Барре.
- Полиомиелитоподобная форма клещевого энцефалита.
- Острый ревматизм или остеомиелит.
- Миопатии.
Лечение назначается только после подтверждения диагноза врачом-специалистом. Проводится симптоматическая терапия; требуется поддержание жизненно важных функций (ИВЛ). В восстановительном периоде — массаж, лечебная физкультура.
Имеются противопоказания. Необходима консультация специалиста.
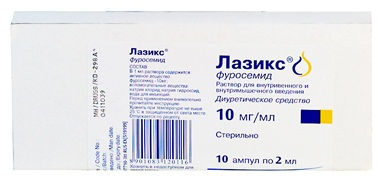
- Лазикс (диуретик). Режим дозирования: у детей рекомендованная доза для приема внутрь составляет 2 мг/кг массы тела (но не более 40 мг в сутки). Для детей при парентеральном введении начальная доза составляет 1 мг/кг массы тела, при неудовлетворительном эффекте она может быть увеличена до 2 мг/кг, но не ранее, чем через 2 ч после предыдущего применения. Продолжительность лечения определяется врачом индивидуально в зависимости от показаний.
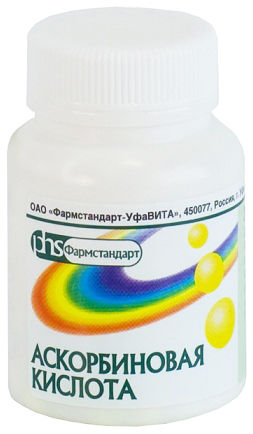
- Аскорбиновая кислота (витаминный препарат). Режим дозирования: детям до года назначается внутрь в суточной дозе 0,1 г/кг. Более старшим детям 1,0 г/сут. и более. Суточная доза делится на 4 приема.
- Прозерин (ингибитор ацетилхолинэстеразы и псевдохолинэстеразы). Режим дозирования: назначают внутрь, в/в, в/м. Внутрь назначают детям младшего возраста (до 3 лет) по 0,001 г на год жизни 2 раза в день. Более старшим детям назначают в возрастной дозе. Внутримышечно грудным детям один раз в день вводят по 0,1-0,2 мл 0,05% раствора прозерина и увеличивают дозировку, прибавляя 0,1 мл на год жизни. Детям старше 12 лет назначают дозы для взрослых — 1 мл. Продолжительность курса лечения составляет 3-4 недели, в последующем курсы повторяются.
- Дибазол (гипотензивное, спазмолитическое, сосудорасширяющее средство). Режим дозирования: внутрь, детям в возрасте до 1 года по 1 мг 1 раз в день; 1-3 лет 2 мг; 4-8 лет по 3 мг; 9-12 лет по 4 мг; старше 12 лет по 5 мг. Курс лечения 3-4 нед. При необходимости курс лечения повторяют.
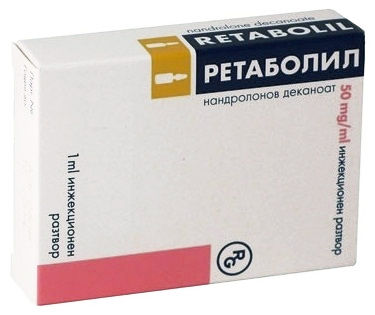
- Ретаболил (анаболическое стероидное средство). Режим дозирования: детям в/м 400 мкг/кг каждые 3-4 нед. В течение первого года болезни проводится 2-3 коротких (20-25 дней) курса с интервалами не менее 40 дней.
- Трентал (вазодилатирующее и улучшающее микроциркуляцию средство). Режим дозирования: внутрь, проглатывая целиком, во время или сразу после приема пищи, запивая достаточным количеством воды. Начальная доза 100 мг 3 раза в сутки.
Рекомендуется консультация невролога, электромиография, исследование крови.
источник
Полиомиелит – энтеровирусная инфекция, поражающая слизистую оболочку кишечника и носоглотки, нейроны моста, продолговатого мозга и передних рогов спинного мозга.
Возбудителем полиомиелита является РНК-вирус (вирус полиомиелита), который относится к роду Enterovirus. Этот вирус прекрасно приспосабливается к внешней среде. Он не реагирует на низкую температуру, этиловый спирт, но, несмотря на это, вирус отлично инактивируется кипяченой водой и разрушается во время обычной дезинфекции.
Вирус полиомиелита передается от человека к человеку, и источником распространения заболевания являются больные разными формами полиомиелита и носители этого вируса. Вирус передается водным, пищевым и бытовым путями. Чаще всего передача вируса происходит через загрязненные руки, предметы обихода, а так же через фрукты, овощи и молоко.
В большинстве случаев болезнь протекает бессимптомно, без выраженных клинических признаков. Если же человек перенес полиомиелит, то, впоследствии у него вырабатывается стойкий иммунитет. Именно этим фактом обусловлена необходимость активной вакцинации детей, и именно этим свойством объясняется тот факт, что взрослое население меньше подвержено заражению вирусом. Так же нужно помнить о том, что полиомиелит у детей протекает намного сложнее, особенно – у грудничков, так как их иммунитет еще не окреп и не работает во всю мошь.
Вирус полиомиелита обнаруживают на слизистой носоглотки через сутки после заражения, а в испражнениях – через двое суток. Наиболее интенсивное выделение вируса происходит на первой недели болезни, хотя в испражнениях возбудитель болезни можно обнаружить и спустя месяц-полтора после заражения. Вирусоносительства как такового нет, вирус выводится из организма через 20 дней от начала болезни, после чег человек становится безопасен для окружающих.
Классификация полиомиелита подразумевает разделение болезни на формы, в зависимости от локализации поражений нервной системы и клинических проявлений болезни. Выделяют полиомиелит с нарушением и без нарушений нервной системы.
Болезнь может проявлять себя в виде:
- вирусоносительства;
- абортивного или малосимптомного полиомиелита
Эта разновидность заболевания может выступать в качестве:
- непаралитической формы (серозный менингит);
- паралитической формы (чаще всего встречается у непривитых людей).
В свою очередь паралитическая форма делится на :
- спинальную форму – поражается спинной мозг на всем своем протяжении;
- бульбарную форму – болезнь затрагивает двигательные ядра 3,4,6,7,9,10,11,12 черепно-мозговых нервов;
- понтинную форму – поражается ядра лицевого нерва;
- смешанные формы
После попадания вируса полиомиелита на слизистую начинается инкубационный период, который длится примерно 9 дней. Клиника может быть различной, симптомы болезни разняться в зависимости от ее формы.
Абортивная форма – самая частая форма. Она характеризуется:
- острым началом,
- повышением температуры, которая держится около недели,
- поражением верхней дыхательной системы (насморк, гиперемия зева, кашель),
- поражением кишечного тракта (тошнота, жидкий стул).
Так же присутствует обильное потоотделение на уровне головы и шеи. Это форма заканчивается всегда выздоровлением.
Менингеальная форма характеризуется поражение мозговых оболочек и клинически это проявляется бессонницей, сильной головной болью, тошнотой и рвотой. На фоне этого так же поражаются верхние дыхательные пути и желудочно-кишечный тракт. Исход этой формы обычно благоприятный, но бывает и тяжелое течение.
Первые две формы наиболее благоприятные для человека. Другие же разновидности болезни характеризуются параличами, что способствует ухудшению жизнедеятельности больного и требуют обязательной консультации врача. К столь опасным подвидам заболевания относятся спинальная, бульбарная, понтинная и смешанная формы.
Спинальная форма характеризуется острым началом, двухволновой лихорадки. Как и в предыдущих формах, здесь так же поражаются слизистые оболочки верхних дыхательных путей и желудочно-кишечного тракта. На фоне этого у больного полиомиелитом этой формы возникают некоторые подергивания мышц, а потом тонические и клонические судороги. Через неделю после начала заболевания начинает развиваться паралич, чаще всего в утреннее время. Характерная особенность этого паралича в том, что он имеет восходящее направление, начиная от нижних и заканчивая верхних конечностей, а так же снижением тонуса и рефлексов пораженных мышц.
Бульбарная форма полиомиелита характеризуется высокой летальностью. При этой форме поражаются двигательные ядра продолговатого мозга. Поражаются дыхательный и сосудодвигательный центр, в связи с этим нарушается ритм дыхания, нарушается акт глотания и может быть паралич дыхательной мускулатуры, что приведет к летальному исходу. Так же происходит скачок давления и увеличение частоты сердечных сокращений. При этой форме чаще всего больной впадает в кому, из которой очень трудно выйти.
Понтинная форма более благоприятна для человека. Она характеризуется поражением ядер лицевого нерва, которые находятся в области моста мозга. При этом происходит односторонний паралич лицевых мышц: опущение угла рта, сужение глазной щели и утрата мимических движений.
Смешанная форма – форма, характеризующаяся клиническими симптомами различных подвидов полиомиелита.
Полиомиелит является довольно тяжелым заболеванием, так как его осложнениями могут стать параличи мышц, которые в последующем не исчезают. Кроме этого, в перечень грозных осложнений болезни могут входить:
- пневмония на фоне полиомиелита,
- ателектаз легкого,
- миокардит,
- непроходимость кишечника,
- желудочное кровотечение,
- расширение и прободение стенки желудка
Чем ещёопасен полиомиелит, в можете узнать из этого видео:
Для диагностирования заболевания, как правило, необходимо задействовать ряд исследований, которые помогут выявить наличие вируса в организме. К ним относят:
- Первый метод – вирусологический. Производят исследования фекалия (на протяжении 2 х дней подряд) и ликвора на наличия вируса в биологических культурах.
- Второй метод – иммуноферментной анализ (ИФА). Этот метод заключается в определении антигена вируса полиомиелита в фекалиях и ликворе.
- Третий метод – серологический метод. В него входят реакция нейтрализации (РН) и реакция связывания комплементов (РСК). Эти реакции способствуют определению антител к вирусу полиомиелита в крови и ликворе.
Эти лабораторные методы диагностики являются одними из ведущих методов в определении диагноза полиомиелита.
Также в лабораторной диагностике полиомиелита применяются и такие простые анализы как анализ крови, анализ спинномозговой жидкости. На основании этих исследований диагноз точный, конечно, не поставишь, но ряд их показателей помогают заподозрить полиомиелит на ранних стадиях болезни.
Обычно в анализе крови повышены лейкоциты и СОЭ, что говорит о воспалительном процессе, а повышение количество клеток – лимфоцитов (плеоцитоз) на фоне нормального количества белка сигнализирует врачу о предпаралитическом состоянии.
В некоторых случаях может наблюдаться рост количества белка на фоне нормального уровня лимфоцитов, что явно твердит о наличии паралича у пациента.
Из инструментальных методов исследования наиболее часто применяется электромиография. Благодаря ему можно обнаружить факт поражения мышц и развития паралича.
Лечение проводится только в стационаре. Специфического лечения полиомиелита нет. В остром периоде нужно использовать симптоматическую терапию в виде витаминов С, В1, В6, В12, холинэстеразных препаратов и холиномиметиков.
Больного нужно уложить на твердую и ровную кровать, также следует обеспечить ему покой и тепло на больную конечность. При поражении нижних конечностей под коленные суставы ставят валики, при поражении верхних – руки немного отводят. При затруднении дыхания следует применить искусственную вентиляцию легких.
После острого периода показан массаж , физ. процедуры, которые укрепят мышцы и повысят их тонус.
Из народных средств лечения полиомиелита самыми распространенными и эффективными являются настой шиповника и чистотела. Настой шиповника применяют во всех стадиях заболевания, а чистотела – только во время острого периода. Чистотел пьется по одной капли, увеличивая с каждым днем на одну каплю больше. Достигнув 10-ти капель нужно идти в обратном направлении от 10 к 1 капли. Чистотел можно запить небольшим количеством молока. Так же из чистотела можно сделать настой. Для этого следует взять 1 столовую ложку травы и залить 300 мл горячей водой, настоять на 1 час и процедить. Употреблять по 1 чайной ложке три раза в день.
Профилактика полиомиелита – очень важное мероприятие, обеспечивающее как своевременное устранение вируса из организма человека, так и обеспечение иммунитета к самому заболеванию.
Одной из самых главных профилактических мер является вакцина от полиомиелита. Существует оральная (ОПВ) и инактивированная вакцина (ИПВ).
Оральная вакцина – наиболее распространённая и используется в большинство больниц стран СНГ. Прививка от полиомиелита представлена живыми ослабленными вирусами. Это слегка солоноватая жидкость, которую закапывают в полость рта.
К вакцинации приступают, когда ребенку исполнится три месяца, повторные введения вакцины от полиомиелита – в 4,5 и в 6 месяцев. Далее производят ревакцинацию (повторное введение вакцины) в 18 и 20 месяцев, а затем – в 14 лет.
Говоря об оральной вакцинации, мы не должны забывать о том, что после введения ослабленных живых вирусов, в организме может развиться вакцинноассоциированный полиомиелит. Чаще всего он появляется у грудных детей после первой прививки.
Причиной заболеваемости может быть снижение иммунитета ребенка во время прививки, спонтанная мутация вируса в организме ребенка. Также нужно помнить о том, что после прививки ребенок является потенциальным носителем и распространителем вируса, поэтому от такого ребенка могут так же заразится не вакцинированные дети и родственники (мама, папа, брат, сестра), у которых иммунитет очень сильно подавлен (онкология, СПИД и так далее). Вакцинноассоциированный полиомиелит на сегодняшний день является редким заболеванием и встречается только в странах третьего мира.
Инактивированная вакцина представлена мертвыми вирусами полиомиелита, которая ставится подкожно или внутримышечно по такому графику, как и оральная вакцина. После такой вакцинации у человека сохраняется шанс заразиться, но исчезает возможность развития симптомов: болезнь не будет прогрессировать, а перейдет в стадию выздоровления. Инактивированная вакцина удобна тем, что в последующем не возникает вакцинноассоциированный полиомиелит.
Вакцина от полиомиелита ставится одновременно с АКДС (коклюш, дифтерия, столбняк) на протяжении всего прививочного календаря, начиная с 3 месячного возраста и до 14 лет.
Социально-гигиенические мероприятия являются вторичными методами для борьбы с вирусом полиомиелита. Они не способствуют устранению и уменьшению количества заболеваемости среди населения и поэтому используются только в комплексе с иммунизацией.
Более подробно о прививках от полиомиелита вы можете узнать из этого видео:
Вакцинация от полиомиелита довольно безопасна для ребенка. Обычно патологических реакций нет, только возможно развитие местной аллергической реакции и кратковременного поноса.
При инактивированной вакцине возможно еще повышение температуры, общее недомогание и снижение аппетита. Эти патологические реакции являются ответом на внедрение вируса и в последующем они проходят в течение нескольких дней без вреда для малыша. Последнюю вакцину не стоит делать людям с аллергическим анамнезом на стрептомицин, неомицин
Диета при полиомиелите зависит от клинической формы заболевания. Допустим, если у больного развивается абортивная форма, то клинически поражение кишечника проявляется диареей. При диарее прекрасно подойдут мясные пюре, каши, творог, рыба варенная, котлетки и тефтельки на пару. Обязательно нужно учитывать, что больной теряет большое количество жидкости с диареей и, возможно, рвотой, поэтому компенсировать эту потерю нужно большим количеством жидкости (соки, компоты и т.д.).
При паралитических формах полиомиелита, наоборот, больные страдают запорами, поэтому актуальны будут блюда, куда входят овощи в любом виде, фрукты, ягоды, хлеб грубого помола, морская капуста, икра рыбы, масла любых видов, кисломолочные продукты и другие.
Восприимчивость к вирусу полиомиелита у беременных становится намного выше. Если заражение произошло на малых сроках, то это обычно провоцирует выкидыш, если на последних месяцах, то – преждевременные роды.
На саму беременность вирус никак не влияет, но при распространенном параличе очень трудно женщина переносит беременность и роды. При заражении и выявлении клинических симптомов нужна тщательная консультация и периодическое наблюдение на протяжении всей беременности.
В заключении стоит напомнить о том, что сегодняшняя статистика говорит нам о снижении уровня заболеваемости полиомиелитом. И благодаря спланированному интенсивному, всеохватывающему вакцинированию, полиомиелит у детей и взрослых становится всё более редким заболеванием и почти исчезнувшей инфекцией.
Пожалуйста, оцените статью, помогите сделать сайт лучше
источник