Полиомиелит — острое инфекционное заболевание вирусной этиологии, сопровождающееся вялыми парезами, параличами, вызванными поражением двигательных клеток в передних рогах спинного мозга и ядрах двигательных черепных нервов ствола мозга.
Полиомиелит передается воздушно-капельным и алиментарным путем. Источником инфекции является больной человек или вирусоноситель. Вирус полиомиелита живет в слизи из носоглотки до 1-2 недель. С фекалиями может выделяться от нескольких недель до нескольких месяцев. Наиболее подвержены риску заражения полиомиелитом дети дошкольного возраста.
Вакцинацию от полимиелита планируют прекратить после ликвидации инфекции во всем мире. Однако, до сих пор регистрируются вспышки болезни в Индии, Пакистане, Афганистане, ряде стран Африки. Поэтому, когда и как будет прекращена вакцинация пока неизвестно.
- ОПВ — Вакцина полиомиелитная пероральная типов 1,2,3 (Россия) — содержит аттенуированные штаммы вирусов полиомиелита 3 типов, хранится при температуре минус 20 градусов, допускается не более трех размораживаний;
- Полио Сэбин Веро (Франция) — живая вакцина содержит вакционные вирусы всех типов, 5 мг человеческого альбумина, хлорид магния;
- Имовакс Полио (Франция) — инактивированная вакцина (ИПВ), содержащая вирусы всех типов;
- Тетракок (Франция) — вакцина для профилактики дифтерии, столбняка, коклюша, полиомиелита в состав которой входит ИПВ.
Вакцинацию вакциной ОПВ начинают в трехмесячном возрасте перорально и проводят трехкратно с интервалом 4-6 недель с ревакцинацией в 18 и 20 месяцев. Одна доза вакцины ОПВ составляет 2 или 4 капли за прием, в зависимости от количества доз во флаконе. Вакцина капается в рот стерильной пипеткой за 1 час до еды. Нельзя запивать вакцину водой. В случае, если ребенок срыгнул, надо ввести дозу повторно. Если ребенок живет в эндемическом районе, то целесообразно введение вакцины новорожденным для их защиты в первые месяцы жизни. Такая доза не идет в счет курса первичной вакцинации. Вакцина ОПВ формирует длительный гуморальный и клеточный иммунитет, поскольку является живой и полностью моделирует инфекционный процесс. Вакцина ОПВ используется для массовой иммунизации в рамках национального календаря прививок. Вакциной ОПВ прививаются взрослые с неопределенным иммунным статусом, выезжающие в эндемичные районы, не менее чем за 4 недели до выезда.
Вакцина ИПВ вводится внутримышечно в дозе 0,5 мл по той же схеме, что и ОПВ. Обе вакцины сочетаются со всеми другими вакцинами. Вакцина ИПВ формирует системный иммунитет у 96-100% привитых. Вакцина ИПВ используется в случае противопоказаний на вакцину ОПВ, или если в семье есть случаи заболевания полиомиелитом.
В случае контактирования с больным полиомиелитом прививаются ОПВ лица невакцинированные ранее или с неизвестным иммунным статусом, а также дети до 7 лет, которые прививались не по схеме календаря.
Возможные осложнения на вакцину ОПВ возникают очень редко: аллергическая сыпь, крапивница, отек Квинке. Дети, у которых в анамнезе есть аллергические реакции, должны быть проконсультированы перед вакцинацией у аллерголога.
ИПВ и Тетракок содержат следы стрептомицина и могут вызывать аллергические реакции у людей, которые не переносят этот препарат.
ОПВ: иммунодефицитные состояния; расстройства со стороны ЦНС при предыдущих вакцинациях; острые и хронические болезни в стадии обострения; беременность.
ИПВ: аллергия на стрептомицин.
ВНИМАНИЕ! Информация, представленная на данном сайте, носит справочный характер. Мы не несем ответственности за возможные негативные последствия самолечения!
источник
-стерильный материал (ватные шарики, марлевые -салфетки);
-стерильный пинцет;
-светозащитный конус их чёрной бумаги;
-лоток для оснащения;
-лоток для использованного материала;
70% этиловый -спирт.
| Этапы | Обоснование |
| Подготовка к процедуре | |
| 1. Организовать выполнение 1 — 4 принципов иммунопрофилактики (см. принципы иммунопрофилактики). | 1. Профилактика поствакцинальных осложнений. |
| 2. Подготовить необходимое оснащение. | 2. Обеспечение чёткости и быстроты выполнения процедуры. |
| 3. Вымыть и осушить руки. | 3. Обеспечение инфекционной безопасности. |
| 4. Надеть перчатки. | 4. Обеспечение инфекционной безопасности. |
| 5. Обработать спиртом флакон с полиомиелитной вакциной | 5. Обеспечение чёткости и быстроты выполнения процедуры. |
| 6. Удалить пинцетом алюминиевый колпачок и резиновую пробку флакона. | 6. Обеспечение чёткости и быстроты выполнения процедуры. |
| 7. Извлечь из упаковки и зафиксировать на флаконе капельницу | 7. Обеспечение чёткости и быстроты выполнения процедуры. |
| 8. Удобно усадить ребёнка на коленях у мамы. | 8. Создание комфортных условий. |
| Выполнение процедуры | |
| 1. Накапать на слизистую рта ребёнка прививочную дозу вакцины (2 или 4 капли в зависимости от активности используемого препарата). | 1. Соблюдение техники введения вакцины. |
| Завершение процедуры | |
| 1. Снять капельницу и поставить флакон с вакциной в холодильник. | 1. Обеспечение инфекционной безопасности. |
| 2. Использованную капельницу и перчатки и сбросить их в дезраствор. | 2. Обеспечение инфекционной безопасности. |
| 3. Вьгмьпь и осушить руки. | 3. Обеспечение инфекционной безопасности. |
| 4. Организовать выполнение б — 7 принципов иммунопрофилактики (см. принципы иммунопрофилактики). | 4. Чёткая регистрация введенной вакцины. Учёт поствакцинальных осложнений. |
Алгоритм действия при введении моновалентной (паротитной)
вакцины.
Цель: профилактика эпидемического паротита, кори.
•стерильный материал (ватные шарики, марлевые салфетки);
•вакцина паротитная (коревая) ЖПВ (ЖКВ);
•растворитель для паротитной и коревой вакцин;
•мензурка — для помещения в неё ампулы с вакциной;
•светозащитный конус их чёрной бумаги (для живой коревой вакцины);
•лоток с дезраствором для сбрасывания шприцев;
•ёмкость с дезраствором для отработанного материала;
| Этапы | Обоснование |
| Подготовка к процедуре | |
| 1. Организовать выполнение 1 — 4 принципов иммунопрофилактики (см. принципы иммунопрофилактики). | 1. Профилактика поствакцинальных осложнений. |
| 2. Подготовить необходимое оснащение. | 2. Обеспечение чёткости и быстроты выполнения процедуры. |
| 3. Вымыть и осушить руки. | 3. Обеспечение инфекционной безопасности. |
| 4. Надеть перчатки. | 4. Обеспечение инфекционной безопасности. |
| 5. Рассчитать количество растворителя с учётом числа доз используемой паротитной (коревой) вакцины. | 5. На 1 дозу сухой паротитной (коревой) вакцины берётся 0,5 мл растворителя. Количество доз сухой вакцины в одной ампуле указано на упаковочной коробке и на ампуле. |
| 6. Накрыть стерильной салфеткой и надломить. | 6. Вскрытие ампул с использованием салфетки предупреждает попадание сухой вакцины в окружающую среду. |
| 7. Отработанные ватные шарики, салфетки сбросить в ёмкость с дезраствором. | 7. Всё, что касалось вакцины, должно обеззараживаться во избежание заражения окружающей среды. |
| 8. Вскрытые ампул с сухой живой вакциной обязательно поставить в мензурку. | 8. Предотвращение попадания ампул и, следовательно, предотвращение попадания живой вакцины в окружающую среду. |
| 10. Вскрыть упаковку шприца. |
| • Надеть на него иглу с колпачком, зафиксировать иглу на канале шприца. • Снять с иглы колпачок. | 9. Предупреждение падения иглы во время работы. |
| 10. Взять ампулу (ампулы) с растворителем и набрать его в шприц в количестве, рассчитанном ранее. | 10. На 1 дозу сухой паротитной (коревой) вакцины берётся 0,5 мл растворителя. |
| 11. Ввести растворитель (осторожно по стеночке) в ампулу с вакциной. | 11. Предупреждение распыления вакцины и попадания живой вакцины в окружающую среду. |
| 12. Перемешать вакцину вращательно- поступательными движениями поршня в шприце. | |
| 13. Набрать в шприц и набрать 0,5мл растворённой паротитной (коревой) вакцины. | 12. Строгий учёт вакцины. |
| 12. Ампулу с оставшейся растворённой вакциной возвратить мензурку и прикрыть стерильным марлевым колпачком (и светозащитным конусом, если это коревая вакцина). | 13. Разведённую коревую вакцину необходимо предохранять от действий дневного и солнечного света. |
| 13. Взять пинцетом со стерильного столика салфетку и выпустить в неё воздух их шприца (сбросить салфетку в ёмкость с дезраствором). | 14. Предупреждение попадания живой вакцины в окружающую среду. |
| 14. Положить шприц внутрь стерильного столика. | |
| Выполнение процедуры | |
| 1. Обработать кожу подлопаточной области или наружной части плеча пациента ватным шариком, смоченным в 70% этиловом спирте, ( ватный шарик оставить в руке). | 1. Обеззараживание инъекционного поля. Эти зоны наиболее богаты подкожно- жировой клетчаткой и имеют мало сосудов, нервных волокон -наиболее часто используются для подкожных инъекций. |
| 2. Участок кожи захватить в складку между 1 и 2 пальцем. В образовавшуюся складку ввести иглу, направленную под углом 45′ | 2. Паротитная (коревая) вакцина должна вводиться только подкожно. |
| 3. Ввести вакцину | |
| 4. Извлечь иглу. | |
| 5. Обработать место инъекции ватным шариком, оставленным в руке после обработки инъекционного поля. | 2. Профилактика постинъекционного абсцесса. |
| 5. Сбросить ватный шарик и шприц в | 4. Всё, что касалось вакцины должно |
| лоток с дезраствором (предварительно промыв шприц). | быть обеззаражено. |
| Завершение процедуры | |
| 1. Снять перчатки и сбросить их в дезраствор. | 1. Всё, что касалось вакцины, должно быть обеззаражено. |
| 2. Организовать выполнение 6 — 7 принципов иммунопрофилактики (см. принципы иммунопрофилактики). | 2. Чёткая регистрация введенной вакцины. |
| 3. Учёт поствакцинальных осложнений. |
Алгоритм действия при введении вакцины «Тримовакс».
Цель: профилактика эпидемического паротита, кори, краснухи.
•стерильный материал (ватные шарики, марлевые салфетки);
•вакцина паротитная (коревая) ЖПВ (ЖКВ);
•растворитель для паротитной и коревой вакцин;
•мензурка — для помещения в неё ампулы с вакциной;
•светозащитный конус их чёрной бумаги (для живой коревой вакцины);
•лоток с дезраствором для сбрасывания шприцев;
•ёмкость с дезраствором для отработанного материала;
| Этапы | Обоснование |
| Подготовка к процедуре | |
| 1. Организовать выполнение 1 — 4 принципов иммунопрофилактики (см.принципы иммунопрофилактики). | 1. Профилактика поствакцинальных осложнений. |
| 2. Подготовить необходимое оснащение. | 2. Обеспечение чёткости и быстроты выполнения процедуры. |
| 3. Вымыть и осушить руки. | 3. Обеспечение инфекционной безопасности. |
| 4. Надеть перчатки. | 4. Обеспечение инфекционной безопасности. |
| 5. Рассчитать количество растворителя с учётом числа доз используемой паротитной, коревой против краснухи вакцины. | 5. На 1 дозу сухой паротитной коревой, против краснухи вакцины берётся 0,5 мл растворителя. Количество доз сухой вакцины в одном флаконе (10мл). |
| 6. Накрыть стерильной салфеткой и надломить. | 6. Вскрытие ампул с использованием салфетки предупреждает попадание сухой вакцины в окружающую среду. |
| 7. Отработанные ватные шарики, салфетки сбросить в ёмкость с дезраствором. | 7. Всё, что касалось вакцины, должно обеззараживаться во избежание заражения окружающей среды. |
| 8. Вскрытый флакон с живой вакциной обязательно поставить в мензурку. | 8. Предотвращение попадания ампул и, следовательно, предотвращение попадания живой вакцины в окружающую среду. |
| 9. Вскрыть упаковку шприца. • Надеть на него иглу с колпачком, зафиксировать иглу на канале |
| шприца. • Снять с иглы колпачок. | 9. Предупреждение падения иглы во время работы. |
| 10. Взять флакон и набрать его в шприц в количестве, рассчитанном ранее. | 10. Предупреждение распыления вакцины и попадания живой вакцины в окружающую среду. |
| 11. Набрать в шприц и набрать 0,5мл паротитной, коревой, против краснухи вакцины. | 11. Строгий учёт вакцины. |
| 12. Флакон с оставшейся вакциной возвратить мензурку и прикрыть стерильным марлевым колпачком (и светозащитным конусом, если это коревая вакцина). | 13. Разведённую коревую вакцину необходимо предохранять от действий дневного и солнечного света. |
| 14. Взять пинцетом со стерильного столика салфетку и выпустить в неё воздух их шприца (сбросить салфетку в ёмкость с дезраствором). | 14. Предупреждение попадания живой вакцины в окружающую среду. |
| 15. Положить шприц внутрь стерильного столика. | |
| Выполнение процедуры | |
| 1. Обработать верхне — наружный квадрант ягодицы пациента или подлопаточной области пациента ватным шариком, смоченным в 70% этиловом спирте, (ватный шарик оставить в руке). | 1. Обеззараживание инъекционного поля. Эти зоны наиболее богаты подкожно- жировой клетчаткой и имеют мало сосудов, нервных волокон -наиболее часто используются для подкожных инъекций. |
| 3. Ввести вакцину | |
| 4. Извлечь иглу. | |
| 5. Обработать место инъекции ватным шариком, оставленным в руке после обработки инъекционного поля. | 2. Профилактика постинъекционного абсцесса. |
| 6. Сбросить ватный шарик и шприц в лоток с дезраствором (предварительно промыв шприц). | 3. Всё, что касалось вакцины должно быть обеззаражено. |
| Завершение процедуры | |
| 1. Снять перчатки и сбросить их в дезраствор. | 1. Всё, что касалось вакцины, должно быть обеззаражено. |
| 2. Организовать выполнение 6 — 7 принципов иммунопрофилактики (см. принципы иммунопрофилактики). | 2. Чёткая регистрация введенной вакцины. |
| 3. Учёт поствакцинальных осложнений. |
Алгоритм действия при введении вакцины против вирусного
гепатита.
Цель: профилактика гепатита В.
•стерильный материал (ватные шарики, марлевые салфетки);
•мензурка — для помещения в неё ампулы с вакциной;
•светозащитный конус их чёрной бумаги;
•лоток с дезраствором для сбрасывания шприцев;
•ёмкость с дезраствором для отработанного материала;
| Этапы | Обоснование |
| Подготовка к процедуре | |
| 1. Организовать выполнение 1 — 4 принципов иммунопрофилактики (см. принципы иммунопрофилактики). | 1. Профилактика поствакцинальных осложнений. |
| 3. Подготовить необходимое оснащение. | 2. Обеспечение чёткости и быстроты выполнения процедуры. |
| 3. Вымыть и осушить руки. | 3. Обеспечение инфекционной безопасности. |
| 4. Надеть перчатки. | 4. Обеспечение инфекционной безопасности. |
| 5. Встряхнуть флакон с вакциной до получения гомогенной взвеси. • Обработать шариком со спиртом металлический колпачок флакона, удалить его центральную часть. • Обработать резиновую пробку ватным шариком со спиртом, оставить его на флаконе. | 5. Обеспечивается профилактика инфицирования во время инъекции. |
| 6. Вскрыть упаковку шприца. • Зафиксировать иглу на канале шприца. • Снять с иглы колпачок. Примечание: • для новорождённых детей и детей до | 6. Предупреждение падения иглы во время работы. |
| 10 лет — 0,5 мл (10(мкг); • для детей старше 10 лет — 1мл (20мкг). | |
| 7. Втянут вакцину из иглы в шприц движением поршня. • Сменить иглу. • Вытеснить воздух из шприца. | 7. Сохранения необходимой дозы вакцины. • Исключение инфицирования. • Предупреждение попадания воздуха в ткани. |
| 8. Обработать руки спиртом. | 8. Обеспечение инфекционной безопасности. |
| Выполнение процедуры | |
| 1. Обработать двумя шариками, смоченным в 70% этиловом спирте кожу: • Новорождённым и детям младшего возраста -переднебоковую поверхность бедра. • Старшим детям область дельтовидной мышцы. | 1. Обеззараживание инъекционного поля. Вакцина вводится именно в крупные мышцы конечностей. |
| 2. Снять с иглы колпачок и ввести прививочную дозу вакцины внутримышечно | 2. Соблюдение техники введения вакцины. |
| 3. Извлечь иглу. | |
| 4. Обработать место инъекции спиртом. | 3. Профилактика развития постинъекционного абсцесса. |
| Завершение процедуры | |
| 1. Сбросить ватный шарик и шприц в лоток с дезраствором (предварительно промыв шприц). | 1. Сбросить ватный шарик и шприц в лоток с дезраствором (предварительно промыв шприц). |
| 2. Вымыть и обработать руки в перчатках антисептиком. | 2. Всё, что касалось вакцины, должно быть обеззаражено. • Обеспечение инфекционной безопасности. |
| 3. Снять перчатки и сбросить их в дезраствор. | 3. Обеспечение инфекционной безопасности. |
| 4. Вымыть и осушить руки. | 4. Обеспечение инфекционной безопасности. |
| 5. Организовать выполнение 6 — 7 принципов иммунопрофилактики (см. принципы иммунопрофилактики). | 5. Чёткая регистрация введенной вакцины. |
| 6. Учёт поствакцинальных осложнений. |
Алгоритм действия при введении АДС — анатоксин — вакцины.
Цель: профилактика дифтерии, столбняка.
•стерильный материал (ватные шарики, марлевые салфетки);
•мензурка — для помещения в неё ампулы с вакциной;
•светозащитный конус их чёрной бумаги;
•лоток с дезраствором для сбрасывания шприцев;
•ёмкость с дезраствором для отработанного материала;
источник
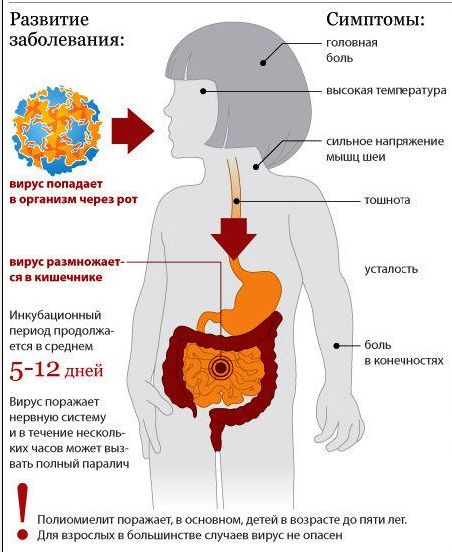
Полиомиелит – вирусное заболевание, которое поражает нервные клетки спинного мозга и сопровождается нарушением нервно-мышечной передачи импульсов. Инфицирование происходит чаще всего в детском возрасте, после чего люди остаются на всю жизнь инвалидами, прикованными к коляске. Опасность заболевания способствовала разработке средств иммунопрофилактики, к которым относится инактивированная и живая полиомиелитная вакцина. Своевременное использование и полный охват населения прививкой устраняет циркуляцию возбудителя среди человеческого населения.
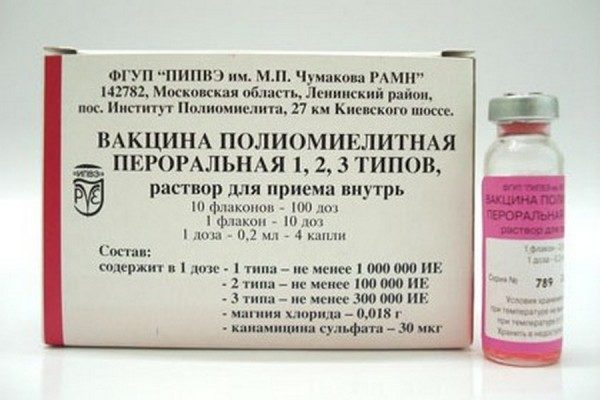
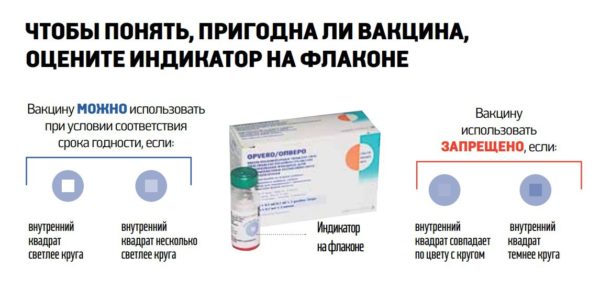
Оральная полиомиелитная вакцина (ОПВ) выпускается в форме флаконов по 2 мл (10 доз). В стандартной упаковке находится 10 флаконов (100 доз). Раствор препарата – от оранжевого до малиново-красного цвета, прозрачный, без видимых патологических примесей.
Важно! 1 доза вакцины (0,2 мл) – 4 капли.
В стандартной дозе находится полиомиелитных вирусных частиц:
- 1-го штамма – не менее 1 000 000 инфекционных единиц.
- 2-го штамма – более 100 000 инфекционных единиц.
- 3-го штамма – более 100 000 инфекционных единиц.
Стабилизирующие и вспомогательные вещества: Канамицин (антибиотик для предотвращения развития бактериальной флоры во флаконе), магния сульфат (стабилизатор жидкого состояния).
Живая прививка от полиомиелита – биологический препарат, который используется для создания искусственного активного иммунитета. Для создания вакцины используется культура почечных клеток африканских зеленых мартышек, зараженных 3-мя типами вируса, патогенных для человека.
Зараженные ткани после изъятия растворяются (путем гидролиза – обменом между веществом и водой), очищаются и консервируются с раствором белка.
Раствор обладает иммунологическими свойствами. После попадания возбудителя в желудочно-кишечный тракт, через слизистую оболочку в лимфатическую систему и кровь – стимулируется выработка лимфоцитами вируснейтрализующих белков (антител).
На фоне созданного первичного иммунитета (после инактивированной инъекционной вакцины) иммунная реакция наступает быстрее, и живой возбудитель не вызывает вакциноассоциированного заболевания.
Совет врача. Запрещается использовать пероральную вакцину без предыдущей инъекционной прививки. Отсутствие иммунитета приведет к развитию полиомиелита у ребенка
Адекватная концентрация циркулирующих антител в крови предотвращает развитие полиомиелита от диких штаммов.
Постоянная циркуляция возбудителя в крови, тяжелые последствия заболевания и доступные пути передачи инфекции (фекально-оральный механизм – через грязные руки, игрушки) требуют создания коллективного иммунитета и проведения плановой вакцинации всему населению.
Живая пероральная полиомиелитная вакцина показана:
- Детям в возрасте 6 месяцев (после 2-х вакцинаций ИПВ – инъекционной полиомиелитной вакциной в 3 и 4,5 месяцев).
- По эпидемическим показаниям – людям, находящимся в области полиомиелитной вспышки.
- Для ревакцинации населения.
- Людям, которые уезжают или приехали из эндемической по полиомиелиту области.
- Работникам научных вирусологических лабораторий, которые работают с вирусом полиомиелита (в том числе – дикими штаммами).
Охват полиомиелитной вакцинацией населения более 90% способствует формированию коллективного иммунитета и препятствует развитию заболевания у не привитых людей.
Специфическая иммунопрофилактика населения от полиомиелита проводится в 2 этапа:
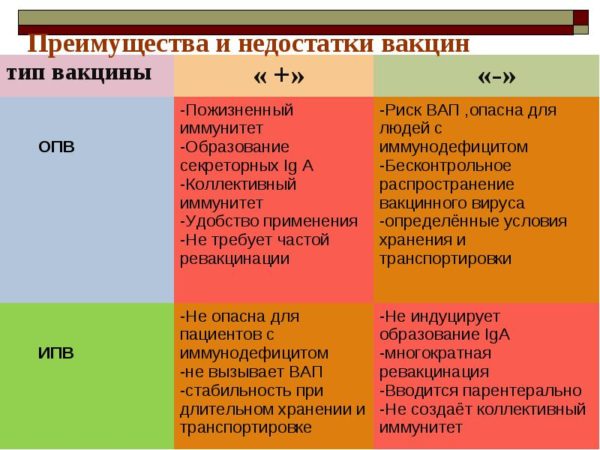
- Введение инактивированной вакцины с ослабленным возбудителем – для создания гуморального (за счет вируснейтрализующих белков – иммуноглобулинов) и клеточного иммунитета. Препарат имеет менее выраженный эффект, поскольку концентрация антител меньше, чем при использовании живой. Применение объясняется отсутствием риска развития вакцинии (заболевания, вызванного прививкой). Препарат вводится парентерально (инъекцией).
- Живая полиомиелитная вакцина для перорального введения, которая содержит большое количество живых ослабленных вирусных частиц (всех трех типов, вызывающих заболевание у человека). Попадание возбудителя природным путем (в пищеварительный тракт) в достаточной концентрации способствует выработке напряженного иммунитета с высоким количеством циркулирующих иммуноглобулинов.
Перед введением препарата требуется разрешение педиатра или семейного врача — на основании осмотра и исключения противопоказаний для проведения вакцинации. Доктор осматривает состояние слизистой оболочки ротоглотки, периферических лимфатических узлов и температуру тела.
Живая полиомиелитная вакцина 1, 2 и 3-го штаммов используется только для перорального применения. Согласно национальному календарю вакцинации – первое использование препарата допускается в возрасте ребенка 6 месяцев.
Стандартная доза препарата – 0,2 мл (4 капли), которые капают в рот ребенку за час до еды. В течение часа нельзя пить или употреблять пищу.
Важно! ОПВ не используется при наличии язв, ранок или других повреждений слизистой оболочки ротовой полости
Использование в вакцинации живого возбудителя трех штаммов и тяжелое течение природного заболевания формирует список противопоказаний для применения препарата:
- Неврологические расстройства (парезы, параличи, мышечная слабость), которые развились после предыдущего использования ОПВ.
- Иммунодефицитные состояния: врожденная гипогаммаглобулинемия, синдром Брутона, синдром Ди-Джорджи.
- Злокачественные заболевания (рак и саркома различной локализации и стадии).
- Заболевания, требующие иммуносупресcивной терапии химиотерапевтическими средствами или кортикостероидами: системные патологии соединительной ткани, бронхиальная астма, гломерулонефрит.
- Аллергическая реакция на компоненты прививки.
Детям с обострениями хронических болезней или острыми респираторными вирусными заболеваниями (ОРВИ) проведение вакцинации допускается после нормализации температуры и отсутствия клинических симптомов.
После использования вакцинных препаратов последствия разделяют на две группы:
- Реакция организма на вакцину – процессы, которые возникают в ответ на введение биологического материала и не сопровождаются риском для жизни или здоровья человека. Для ОПВ поствакцинальных реакций не обнаружено.
- Осложнения – патологические состояния, что развиваются из-за нарушений со стороны вакцины или гиперчувствительности организма.
Частые нежелательные последствия после применения поливалентной (состоит из 3-х разных типов вируса) живой полиомиелитной вакцины:
- Крапивница – аллергическая реакция в форме распространенной сыпи папулезного (узелкового) характера, сопровождающаяся зудом.
- Ангионевротический отек Квинке – аллергическая реакция, вызванная повышением проницаемости сосудистой стенки и выходом части крови в мягкие ткани. Состояние требует неотложной медицинской помощи с внутривенным введением антигистаминных и кортикостероидных препаратов.
- Вакциноассоциированный полиомиелит – заболевание, которое развилось после использования ОПВ. Частота встречаемости осложнения – менее 0,01%. Чаще всего состояние развивается у детей, которым введение живой вакцины проводилось без предыдущего использования ИПВ.
Важно! Препарат прививки ОПВ содержит 3 типа вируса, вызывающих заболевание у человека. В случае введения монопрепаратов существует риск заражения патогенным вирусом, для которого не создан искусственный иммунитет
Данных по вакцинации женщин во время беременности и лактации нет, поэтому проведение процедуры в данном периоде не рекомендуется.
Национальный календарь вакцинации требует проведения полного курса иммунопрофилактики от полиомиелита с помощью 6-разового введения препаратов.
источник
Полиомиелит — острое инфекционное заболевание вирусной этиологии, сопровождающееся вялыми парезами, параличами, вызванными поражением двигательных клеток в передних рогах спинного мозга и ядрах двигательных черепных нервов ствола мозга.
Полиомиелит передается воздушно-капельным и алиментарным путем. Источником инфекции является больной человек или вирусоноситель. Вирус полиомиелита живет в слизи из носоглотки до 1-2 недель. С фекалиями может выделяться от нескольких недель до нескольких месяцев. Наиболее подвержены риску заражения полиомиелитом дети дошкольного возраста.
Вакцинацию от полимиелита планируют прекратить после ликвидации инфекции во всем мире. Однако, до сих пор регистрируются вспышки болезни в Индии, Пакистане, Афганистане, ряде стран Африки. Поэтому, когда и как будет прекращена вакцинация пока неизвестно.
- ОПВ — Вакцина полиомиелитная пероральная типов 1,2,3 (Россия) — содержит аттенуированные штаммы вирусов полиомиелита 3 типов, хранится при температуре минус 20 градусов, допускается не более трех размораживаний;
- Полио Сэбин Веро (Франция) — живая вакцина содержит вакционные вирусы всех типов, 5 мг человеческого альбумина, хлорид магния;
- Имовакс Полио (Франция) — инактивированная вакцина (ИПВ), содержащая вирусы всех типов;
- Тетракок (Франция) — вакцина для профилактики дифтерии, столбняка, коклюша, полиомиелита в состав которой входит ИПВ.
Вакцинацию вакциной ОПВ начинают в трехмесячном возрасте перорально и проводят трехкратно с интервалом 4-6 недель с ревакцинацией в 18 и 20 месяцев. Одна доза вакцины ОПВ составляет 2 или 4 капли за прием, в зависимости от количества доз во флаконе. Вакцина капается в рот стерильной пипеткой за 1 час до еды. Нельзя запивать вакцину водой. В случае, если ребенок срыгнул, надо ввести дозу повторно. Если ребенок живет в эндемическом районе, то целесообразно введение вакцины новорожденным для их защиты в первые месяцы жизни. Такая доза не идет в счет курса первичной вакцинации. Вакцина ОПВ формирует длительный гуморальный и клеточный иммунитет, поскольку является живой и полностью моделирует инфекционный процесс. Вакцина ОПВ используется для массовой иммунизации в рамках национального календаря прививок. Вакциной ОПВ прививаются взрослые с неопределенным иммунным статусом, выезжающие в эндемичные районы, не менее чем за 4 недели до выезда.
Вакцина ИПВ вводится внутримышечно в дозе 0,5 мл по той же схеме, что и ОПВ. Обе вакцины сочетаются со всеми другими вакцинами. Вакцина ИПВ формирует системный иммунитет у 96-100% привитых. Вакцина ИПВ используется в случае противопоказаний на вакцину ОПВ, или если в семье есть случаи заболевания полиомиелитом.
В случае контактирования с больным полиомиелитом прививаются ОПВ лица невакцинированные ранее или с неизвестным иммунным статусом, а также дети до 7 лет, которые прививались не по схеме календаря.
Возможные осложнения на вакцину ОПВ возникают очень редко: аллергическая сыпь, крапивница, отек Квинке. Дети, у которых в анамнезе есть аллергические реакции, должны быть проконсультированы перед вакцинацией у аллерголога.
ИПВ и Тетракок содержат следы стрептомицина и могут вызывать аллергические реакции у людей, которые не переносят этот препарат.
ОПВ: иммунодефицитные состояния; расстройства со стороны ЦНС при предыдущих вакцинациях; острые и хронические болезни в стадии обострения; беременность.
ИПВ: аллергия на стрептомицин.
ВНИМАНИЕ! Информация, представленная на данном сайте, носит справочный характер. Мы не несем ответственности за возможные негативные последствия самолечения!
Вирус полиомиелита и в наше время в некоторых странах может привести к эпидемии. Несколько десятков лет назад была создана вакцина, но прививки не уничтожили полностью инфекцию. Для этого иммунизация населения в каждой стране должна быть не менее 95%, что нереально, особенно в развивающихся странах с низким уровнем жизни населения.
Когда делают прививку от полиомиелита? Кто подлежит вакцинации? Насколько она безопасна и какие осложнения поджидают ребёнка после прививки? В каком случае могут сделать внеплановую прививку?
Почему делают прививки от полиомиелита
Полиомиелит одно из самых древних заболеваний человека, которое может поразить вплоть до инвалидизации, в 1% случаев вирус проникает в центральную нервную систему и приводит к деструктивным необратимым поражениям клеток.
Кто подлежит иммунизации от полиомиелита? Прививку делают всем, не имеет значения в каком возрасте проводить вакцинацию. Если человек не привит — он в группе высокого риска инфицирования и дальнейшего распространения инфекции.
В каком возрасте делают первую прививку от полиомиелита? Стараются её сделать как можно раньше. Первую инъекцию проводят ребёнку в возрасте 3 месяца. Почему так рано?
- Вирус полиомиелита распространён по всему земному шару.
- Сразу после рождения у ребёнка на очень короткое время сохраняется мамин иммунитет, но он нестойкий, всего пять дней.
- Больной человек выделяет вирус в окружающую среду весь период заболевания, во время полного выздоровления и длительное время после него. Прививка избавляет окружающих от возможности заразиться.
- Вирус легко распространяется по канализационной воде и через пищевые продукты.
- Возможен перенос вируса насекомыми.
- Заболевание чаще возникает у детей, чем у взрослых, в связи с отсутствием иммунитета.
Длительный инкубационный период и множество осложнений после перенесения инфекции привело к тому, что во всех странах прививка от полиомиелита — это единственная действенная мера профилактики болезни.
График прививок от полиомиелита
Схема иммунизации от полиомиелита разработана много лет назад и за последние десятилетия в ней было немного изменений.
- Впервые ребёнок сталкивается с прививкой от полиомиелита в возрасте три месяца.
- Спустя 45 дней вводится следующая вакцина.
- В шесть месяцев ребёнку делают третью прививку. И если до этого времени используют неживую инактивированную вакцину, то в этот период разрешено делать прививку препаратом ОПВ (это живая вакцина в виде капель, которая вводится через рот).
- Ревакцинация от полиомиелита назначается в полтора года, следующая в 20 месяцев, затем в 14 лет.
Когда ребёнок заканчивает школу он полностью должен быть привит от этого опасного вирусного заболевания. При таком графике прививок от полиомиелита каждый малыш защищён начиная с первых месяцев жизни.
Внеплановая вакцинация от полиомиелита
Но есть и другие ситуации, когда человека дополнительно вакцинируют или проводят внеплановые прививки от полиомиелита.
- Если нет данных о том, прививался ли ребёнок — он считается непривитым. В этом случае малышу до трёх лет вводят троекратно вакцину с интервалом один месяц и два раза ревакцинируют. Если возраст от трёх до шести лет, то ребёнку делают прививки три раза и один раз ревакцинируют. И до 17 лет проводят полный курс вакцинации.
- Внеплановая вакцинация от полиомиелита делается в случае, если человек прибыл из неблагоприятной по эпидемическим показателям страны или туда отправляется. Делают прививку вакциной ОПВ однократно. Выезжающим рекомендовано привиться за 4 недели до отъезда, чтобы организм смог своевременно дать полноценный иммунный ответ.
- Ещё одна причина внеплановой прививки — это вспышка определённого вида вируса, если при этом человека прививали моновакциной, против другого штамма полиомиелита.
В общей сложности в норме человек за свою жизнь получает около шести раз прививку от полиомиелита. Как при этом реагирует организм и какие последствия прививки от этого вирусного заболевания может ощутить человек?
Побочные действия на прививку от полиомиелита
Какая может быть реакция у ребёнка на прививку от полиомиелита? Кроме аллергической, на компоненты препарата, — больше реакций на прививку, как правило, не бывает. Дети и взрослые хорошо переносят вакцинацию.
Но в отличие от реакции организма осложнения на прививку случаются. Они хоть и бывают редко, но всё же такие ситуации возможны.
- Кишечная дисфункция или расстройство стула. Бывает на прививку от полиомиелита у детей раннего возраста. В течение нескольких дней у ребёнка может отмечаться послабление стула. Если состояние затягивается более трёх-четырёх суток и при этом малыш плохо ест, не спит и беспокоен — необходимо сообщить об этом врачу. Важно отличить было ли это осложнение на прививку или ребёнок заразился кишечной инфекцией до введения препарата.
- К наиболее неприятным побочным действиям на прививку от полиомиелита относится ВАПП или вакциноассоциированный полиомиелит. К нему в редких случаях может привести живая вакцина ОПВ. Проявиться такое осложнение, может, с 4 по 13 день после прививки. Различные проявления заболевания наблюдаются в одном случае на миллион, а паралитическая форма развивается в одном случае на 750 000. При этом у человека появляются все симптомы полиомиелита: повышается температура, проявляются параличи, возникают боли в спине и мышцах, снижение сухожильных рефлексов, слабость, головные боли.
Как бороться с осложнениями и реакциями на прививку от полиомиелита?
- Обычная аллергическая реакция в виде крапивницы на введение вакцины устраняется назначением противоаллергических препаратов.
- Более серьёзные осложнения на прививку в виде нарушения работы кишечника или крапивницы по всему телу требуют наблюдения и более эффективного лечения в стационаре.
- Если возник ВАПП — то лечение такое же, как при развитии обычного природного полиомиелита, во избежание необратимых последствий терапия должна проводиться под наблюдением врачей в инфекционной больнице.
Когда лучше перенести прививку
К сожалению, у врачей в поликлинике не всегда найдётся свободная минута, чтобы полноценно осмотреть малыша, сделать все необходимые записи и правильно проинструктировать маму о поведении до и после прививки. Очень жалко, ведь некоторых проблем можно было бы избежать. Нередко родителям ребёнка приходится разбираться самостоятельно, как правильно поступать до и после прививки. Итак, опишем частые ошибки, которые можно обойти.
- Температура после прививки от полиомиелита — это в большинстве случаев не реакция на вакцину, а стечение обстоятельств, когда ребёнок заразился ОРВИ до или сразу после прививки. Чтобы этого не произошло — не посещайте людные места до и после вакцинации в течение нескольких дней.
- Лучше всего за день до прививки сдать анализ крови и мочи, чтобы избежать введения препарата в период начавшегося заболевания — по анализам можно определить наличие инфекции. Но за бланком к врачу нужно заходить без ребёнка, чтобы не встретиться с больными детьми.
- До иммунизации и после не рекомендуют вводить в рацион новые продукты. Под особым запретом — экзотические и аллергенные продукты, неполезная еда (сладкие блюда, чипсы, газированные окрашенные напитки), которая часто приводит к аллергическим высыпаниям на теле, а дополнительный раздражитель — прививка, будет этому способствовать.
- Осмотр у врача перед прививкой обязателен, опытный педиатр уже на этом этапе сможет определить можно ли сейчас вакцинировать ребёнка или нет.
- Самый частый вопрос — можно ли гулять после прививки от полиомиелита? В этом врачи не ограничивают детей, прогулки на свежем воздухе нужны и полезны даже после введения вакцины, главное, чтобы близкие не бегали с малышом по магазинам, ходили с ним, например, в бассейн или другие подобные места большого скопления людей.
- Купание после прививки не запрещено и даже, наоборот, вечерний моцион для ребёнка необходим, ведь это нередко успокаивает детей. Здесь нужно запомнить одно правило — не переусердствовать, 10–15 минут вполне достаточно.
Нет ничего особенного в поведении до и после прививки, поэтому родителям важно запастись терпением и не забыть простые, но действенные рекомендации.
Противопоказания к прививке от полиомиелита
Даже после перенесения полиомиелита нужно делать от него прививку, так как человек мог переболеть только одним из трёх видов вирусной инфекции. Кроме простого нежелания самого взрослого человека или родителей ребёнка, проводить иммунизацию, есть ещё определённый перечень противопоказаний. В каких случаях вводить вакцину действительно нельзя, а когда её можно лишь на время отложить?
К реальным противопоказаниям для прививки от полиомиелита относятся следующие состояния.
- Беременность.
- Осложнение на предыдущую прививку, если после введения препарата развились различные неврологические проявления.
- Любое острое инфекционное заболевание или хроническое в стадии обострения.
- Иммунодефицитные состояния.
- Непереносимость антибактериальных препаратов, входящих в состав вакцины (неомицин, стрептомицин).
Можно ли делать прививку от полиомиелита при насморке? Необходимо разобраться с причиной возникновения ринита. Если это симптом ОРВИ — нет, прививка временно откладывается до полного выздоровления. Если насморк аллергический или реакция на меняющиеся погодные условия — прививку делать можно.
Виды вакцин от полиомиелита
Есть основные два вида вакцин от полиомиелита: ИПВ (инъекционная форма) и ОПВ (оральная в виде капелек). Раньше отдавали предпочтение оральной полиомиелитной вакцине (ОПВ). Опасна ли такая прививка от полиомиелита? — она обладает следующими особенностями:
- это ослабленный живой вирус, который в нормальных условиях не вызывает заболевание;
- в составе вакцины ОПВ входят антибиотики, они не дают развиться бактериям;
- она в виде капелек, её проглатывают (вводят через рот);
- прививка трёхвалентная, то есть защищает от всех штаммов полиомиелита;
- в одном случае на 75 тысяч иммунизированных прививка ОПВ может вызвать паралитическую форму полиомиелита;
- в ответ на оральную вакцину вырабатывается не только гуморальный иммунитет (с помощью иммунной системы), но и тканевой.
ИПВ — это вакцина с инактивированным, то есть убитым формалином вирусом. Он не приводит к развитию вакциноассоциированного полиомиелита.
Кроме этого прививки могут быть однокомпонентные, то есть против одного вида вируса или трёхкомпонентные, благодаря которым прививаются сразу от всех трёх штаммов болезни. Чтобы немного облегчить задачу врачам в последние годы фирмы-производители регулярно дополняют вакцины многими составляющими. Можно одновременно сделать прививку ребёнку от дифтерии, столбняка, полиомиелита, коклюша и других не менее опасных инфекций.
Какие сейчас есть вакцины от полиомиелита? — названия препаратов, следующие:
- «Вакцина полиомиелитная пероральная»;
- «Имовакс Полио»;
- «Полиорикс»;
- «Инфанрикс ИПВ» — импортный аналог АКДС;
- «Тетракок», которая содержит ещё защиту от дифтерии, столбняка и коклюша;
- «Пентаксим» в отличие от предыдущей дополнена ещё и веществом, защищающим против заболеваний, вызываемых бактерией Haemophilus influenzae тип b — HIB (менингит, пневмония, средний отит, септицемия и др.).
Какая вакцина от полиомиелита лучше? Не бывает идеальной вакцины для всех, каждая подбирается исходя из ситуации и реакции организма. Бесплатно в поликлинике делают прививки отечественными вакцинами. Другие препараты вводятся по желанию и возможностям родителей. Если родители действительно заинтересованы в здоровье ребёнка нужно заранее проконсультироваться с лечащим врачом или инфекционистом о возможных вариантах и на какие вакцины меньше осложнений.
Подводя итоги, отметим, что полиомиелит — страшная болезнь, исключить появление которой можно только своевременно проведённой вакцинацией. Прививка против этой вирусной инфекции в целом легко переносится даже маленькими детьми. Кроме того, в настоящее время для вакцинации применяются современные вакцины ИПВ, которые исключают возможность возникновения такого грозного осложнения, как ВАПП — вакциноассоциированный полиомиелит.
Как проводят вакцинацию
В мае 2010 г на территории РФ был зарегистрирован случай привозного полиомиелита, поэтому, санитарные службы внесли в вакцинацию определенную корректировку. Сегодня прививки от полиомиелита делают комплексно – на первом году это уколы инактивированной вакцины, на втором году – закапывание капель живой вакцины.
Всего от полиомиелита проводится пять последовательных вакцинаций, это обычно вакцинация в три месяца, в четыре с половиной месяца, в полгода, а затем проводят ревакцинацию в полтора года и в 20 месяцев. Затем для подкрепления иммунитета проводят дополнительную ревакцинацию в 14 лет.
Такие сроки введения вакцины обусловлены тем, что вирус полиомиелита очень летуч, и ребенок может инфицироваться диким вирусом. Если у малыша будет иммунитет к полиомиелиту в виде вакцинного вируса, дикий вирус будет вытесняться и не даст развития болезни. В области Юга России до сих пор сохраняется высокая вероятность развития полиомиелита, при заносе его с южных стран, поэтому в них могут прививать оральной капельной вакциной на первом году жизни. Теперь поговорим об обеих видах вакцин.
Существует два вида вакцины от полиомиелита – это оральная полиомиелитная вакцина и инактивированная, они обозначаются ОПВ и ИПВ соответственно. Эти вакцины были разработаны примерно в одно время учеными, оральная была придумана Сэбиным, и ее зачастую называют вакциной Сэбина, инактивированную придумал Солк, и ее называют инактивированной. Какая же из них лучше, и какой из них лучше прививать детей?
В РФ официально разрешено применение обеих видов вакцины, если помните, всем нам в школе капали красного цвета горько-соленые капли в рот, это и была вакцина ОПВ. В поликлиниках сегодня используют уколы, прививая детей первого года жизни, а детям постарше, для ревакцинации, могут применять как укол так и капли, оба вида вакцин состоят из трех основных вирусов полиомиелита, а следовательно, оба они будут равнозначно защищать от всех возможных вариантов полиомиелитного вируса, но так как существует два принципиально разных способа введения вакцины – укол и без укола, необходимо обсудить достоинства и недостатки каждого из видов вакцины.
Вакцина Сэбина или оральная полимиелитная вакцина Вакцина представлена жидкостью красного цвета, однородной по консистенции, по вкусу солено-горького вкуса. ее применяют в России достаточно широко для вакцинирования детей разных возрастов, в том числе и для детей первого года. Особенностью данной вакцины является создание коллективного механизма вакцинации, так как вирусы от иммунизированного ребенка размножаясь и попадая во внешнюю среду, попадает к другим малышам, и вакцинирует и ревакцинирует их тоже. За счет этого удается создать достаточно большую прослойку из детей, имеющих иммунитет к полиомиелитному дикому вирусу. это вакцина недорогая в производстве и она применима повсеместно, поэтому ВОЗ она была рекомендована для создания массового иммунитета в Европе и России, за счет чего на долгие годы были исключены в этих странах случаи полиомиелита вообще. сегодня основными источниками полиомиелита являются Азия и страны бывшего союза.
Принцип прививки достаточно простой – при закапывании вирус попадает на стенки кишечника, где происходит его размножение и длительная циркуляция, которая формирует иммунитет малыша к полиомиелиту примерно того же уровня, как был бы после самого полиомиелита. разница только в том, что вакцинный штамм вируса не вызовет в организме самой болезни.
В результате на вакцинный вирус формируются особые антитела, которые при проникновении уже дикого вида вируса начнут связываться с ним и уничтожать, не давая вредить организму. Кроме того, вакцинный вирус вытесняет дикий, и не дает ему размножаться. В тех странах, где полиомиелит очень распространен, капли от полиомиелита капают сразу в роддоме.
Кроме того, у ОПВ есть еще одно полезное качество – он способен стимулировать в организме продукцию защитных веществ, особенно интерферона. Поэтому, эта прививка косвенно может защищать и от других вирусных инфекций кишечника.
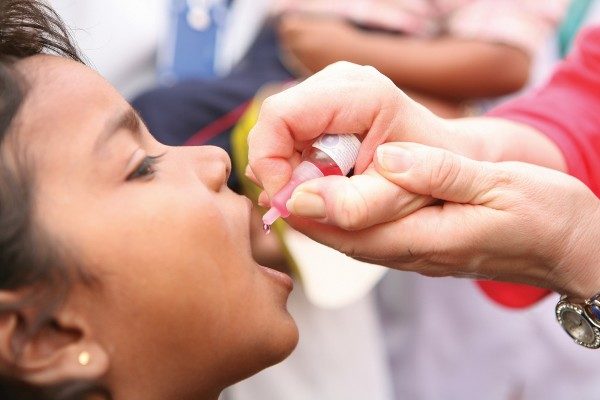
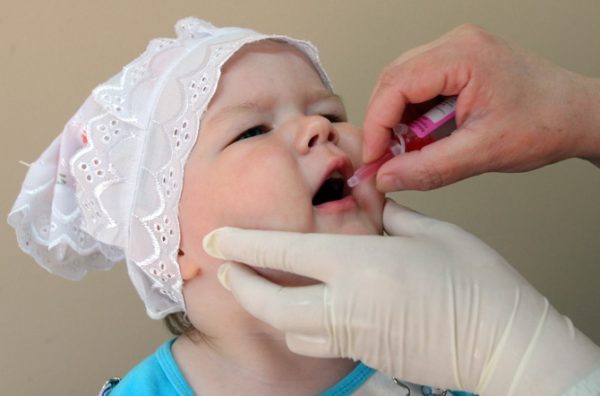
Вакцину вводят орально, то есть закапыванием в полость рта, до годика грудничкам капли вводят на корень языка, так как в этой области имеются скопления лимфоидных фолликулов. В более старшем возрасте капли наносят на поверхность небной миндалины, и с этого места начинается иммунный ответ. В этих местах закапывание эффективно потому, что там отсутствуют рецепторы вкуса, и вероятность того, что малыш распробует неприятный вкус ниже, тогда будет меньше слюны, и он не проглотит препарат слишком рано.
Закапывание вакцины производится специальной пластиковой капельницей или шприцем без иголки, это либо две, либо четыре капельки. Это зависит от дозировки вещества в растворе. Если малыш срыгнул, закапывают капельки повторно, но если он повторно срыгнул, вводить больше не будут, следующая доза вводится через полтора месяца. После закапывания необходимо час не поить и не кормить малыша, чтоб пищей не смыть препарат с миндалин.
Всего ОПВ закапывается в пять приемов, и считается, что этой схемой создается полноценный прочный иммунитет, предохраняющий от болезни. В календаре нашего государства это возраст в три, 4.5 и шесть месяцев, а затем в полтора года и 20 месяцев жизни. Далее прививку делают по необходимости, если нужен иммунитет или по достижении 14 лет. Если нарушены сроки вакцинации, малыш болел или прививки были запрещены, необходимо просто доделать прививки согласно плану, никаких введений заново не предназначено.
Обычно местные или общие реакции на введение препарата не возникают, очень в редких случаях возможно повышение температуры примерно в сроки от пятого до 14 дня прививки. У малышей раннего возраста на ведение вакцины возможно незначительное послабление стула, но это не является осложнением вакцинации. Это реакция вполне допустимая и ее не требуется лечить. Но, если есть многократный понос, тошнота, в стуле есть примеси крови и слизи, это не реакция на прививку – это наслоение инфекции.
О сложностях с ОПВ У введения ОПВ детям есть и противопоказания – это ВИЧ, иммунодефициты, либо если в семье есть дети и взрослые с подобными проблемами. Нельзя использовать ОПВ у детей, матери которых ждут нового малыша, или в доме есть беременные женщины. Кроме того, необходимо отказаться от введения ОПВ при ранее отмеченной неврологической реакции на введение предыдущей дозы препарата.
Кроме того, у этой вакцины есть несколько существенных недостатков, которые необходимо довести до сведения родителей.
Прежде всего, вакцина имеет различную эффективность из-за того, что для ее хранения требуются особые условия. Ее необходимо хранить в особой температуре, а неточность в дозировке из-за особенностей малышей тоже осложняет дело, часть вакцины теряется с стулом, они ее срыгивают, переваривают в желудке. Кроме того, малыша, которые получили ОПВ, выделяют ее в окружающую среду, в виде вакцинных полиомиелитных вирусов, что будет препятствовать окончательной ликвидации вирусов в стране. Это сохраняет вероятность патогенных мутаций и перехода в опасную форму.
Тяжелое осложнение Если у малыша имеется серьезная проблема с иммунитетом, либо если его прививали ОПВ неправильно, неполноценно или он получил полиомиелитный вирус контактно от других детей, очень редко, но может развиваться тяжелое осложнение вакцинации – оно называется ВАП – вакцинно-ассоциированный полиомиелит. Он протекает по принципу настоящего полиомиелита с параличом конечностей. Это может быть на введение первой дозы, очень редко – второй дозы вакцины. Чаще всего это дели с лейкозами, ВИЧ или другими видами иммунодефицитов. Подвержены развитию вакцинно-ассоциированного полиомиелита дети с тяжелыми пороками и болезнями желудка и кишечника. У здоровых детей ВАП не развивается.
Если же риск есть, что сделать, чтоб свести его к самому минимальному? Это можно предотвратить при введении комбинированной схемы прививок, первые две-три прививки делаются инактивированной вакциной, а оставшиеся две-три введением капель. Тогда к моменту введения капельной живой вакцины иммунитет крохи уже будет достаточным для сдерживания вируса и достаточным для предотвращения ВАПа.
Эту схему именуют смешанным или последовательным вариантом, что обосновано экономической выгодой – ОПВ дешевле, чем укольная, государству это выгоднее. Но если родители имеют возможность сделать все вакцинации от полиомиелита в виде ИПВ – тогда лучше провести именно ее.
Инактивированная вакцина от полиомиелита Вакцина Солка или укольная инактивированная вакцина. Это препарат в специальной дозе в одноразовом мини шприце с прозрачным содержимым и объемом в полмиллилитра. Ее вводят в бедро или плечо, после укола сразу же можно кушать и пить, никаких ограничений во введении вакцины нет.
Место укола желательно не тереть и не мять, и не загорать на солнышке двое суток, можно гулять с ребенком и купать его без каких либо ограничений. Однако, стоит избегать людных мест, где есть риск заразиться простудами.
Действует вакцина в месте укола, на частицы вируса организм формирует иммунитет и дает общую защиту всего организма. При этом нет живого вируса и риск развития ВАП нулевой, ее можно вводить всем детям без ограничений. Ее вводят трижды, с интервалом в полтора месяца, и затем в полтора года делается одна ревакцинация, дополнительной в 20 месяцев не требуется. Следующая доза вводится в пять лет.
Нормальной реакцией на укол и введение вакцины можно считать красноту и отечность в месте введения, размеры которых не должны превышать 8 см. реже отмечаются общие реакции с повышением температуры и беспокойством в первые двое суток после вакцинации. Очень редко может быть появление небольшой сыпи, но любые другие реакции с тошнотой, лихорадкой, рвотой и соплями к вакцинации не относятся и считаются наслоением инфекции в процессе вакцинации. Это требует помощи врача.
Конечно, инактивированная вакцина имеет ряд преимуществ в сравнении с оральной. Она более безопасна, так как не содержит живого вируса, который бы мог вызывать вакцино-ассоциированный полиомиелит. Поэтому их вводят даже болеющим слабеньким малышам, малышам, чьи матери беременны и не могут иметь побочных эффектов в области кишечника – расстройства стула и конкуренции с нормальной флорой кишки.
Такая вакцина удобнее при практическом применении, выпускается в отдельной стерильной упаковке, одна доза на одного малыша, в ней нет консервантов с ртутью и вместо пяти походов на прививку их всего четыре, что снижает стрессовую нагрузку на малыша. Эта прививка дозируется проще, ее колют, а не капают, значит, она не выплюнется. Она хранится проще, в обычном холодильнике, после прививок иммунитет формируется практически у всех детей.
Вполне можно перейти с одной вакцину на другую – они заменяемы друг другом.
Виды вакцин В России сегодня прививают оральной полиомиелитной вакциной собственного производства, все остальные вакцины в нашей стране не производят. Для введения внутримышечно применяются вакцина Имовакс полио, она широко применяется в платных кабинетах вакцинации и во многих поликлиниках ее используют для вакцинации ослабленных и болеющих детей. Кроме того, имовакс входит в состав вакцин Тетракок — она совместная с АКДС, кроме того, сегодня детей все чаще прививают вакциной пентаксим от пяти инфекций сразу.
Если нарушены сроки вакцинации и вакцина введена не полностью, необходимо просто засчитать ранее проведенные прививки и доделать оставшиеся с интервалом, положенным по календарю. У привитого хотя бы двумя прививками малыша иммунитет хотя и не полный, но вполне достаточный для защиты от полиомиелита на некоторое время, чтоб иммунитет был долгим, необходимо проведение полной вакцинации.
источник
Полиомиелит – заболевание, которое трудно поддается лечению. Еще не изобретены препараты против него. Именно поэтому следует проводить профилактические меры по борьбе с полиомиелитом. Лучшим средством является вовремя сделанная прививка, которая становится барьером и защищает организм от полиовируса, предотвращает последствия, которые грозят всем людям, перенесшим эту страшную болезнь.
Полиомиелит – страшное инфекционное заболевание, встречающееся чаще всего у детей. При данной болезни происходит поражение серого вещества полиовирусом. Болезнь считается очень заразной и распространяется достаточно легко, так как вирус является устойчивым практически к любым воздействиям на него. Даже при замораживании он сохраняет свою жизнеспособность еще 3 месяца. Губительным для него являются только ультрафиолет (солнечный свет) и антисептические препараты (перекись водорода, Хлоргексидин, Фурацилин). Заразится возможно следующими способами:
- обычным воздушно-капельным при чихании или кашле нездорового человека;
- попадание через пищу зараженных продуктов;
- при бытовом применении одного прибора для еды или полотенца с больным;
- попадание с приемом воды.
Самыми восприимчивым к полиомиелиту считается детский возраст до 5 лет, при котором еще иммунная система не окрепла. Наиболее часто вспышки полиомиелита фиксируются в весенне-летний период.
Постановка диагноза осложнена, так как заболевание начинается почти всегда без ярко выраженной симптоматики или в стертой форме и напоминает простуду или незначительную инфекцию в кишечнике. У заболевшего наблюдается небольшая температура, слабость, потливость, насморк, покраснение носоглотки, снижение аппетита и диарея.
Возможно проявление полиомиелита в 2-х формах:
- типичная, которая затрагивает ЦНС;
- атипичная, которая не поражает клетки ЦНС.
Заболевание приводит к тяжелейшим последствиям, которые зависят от того, в какой именно части мозга протекал процесс отмирания клеток. Возможны следующие остаточные явления после болезни:
- спинальный, при котором наблюдаются парезы и параличи туловища, конечностей;
- бульбарный, при котором происходит расстройства, связанные с функциями глотания и дыхания, а также речевые нарушения. Является самым опасным;
- поражение лицевого нерва;
- поражение головного мозга.
В большинстве случаев последствия связаны с тем, на каком этапе развития болезни было начато лечение, а также серьезность отношения к реабилитации. При параличах больному грозит пожизненное сохранение инвалидности.
Важно! При выявлении возможного контакта с больным полиомиелитом следует изолировать контактирующее лицо и производить за ним врачебное наблюдение в течение 21 дня.
Полиомиелит – болезнь, вспышки которой имеют место и в сегодняшние дни, особенно в азиатских странах. Границы России открыты для всех. Никто не сможет определить инфицированный или нет ребенок приехал на российскую территорию. Болезнь очень заразная, и заболеть ею можно, находясь в одном помещении с заболевшим. Именно поэтому оптимальным средством для защиты от полиомиелита считается проведенный вовремя комплекс прививок и ревакцинации.
Лучшим средством профилактики полиомиелита считается вакцинация. Иммунологами разработана два отличных друг от друга вида прививок:
- Живая вакцина. В основе оральной полиомиелитной вакцины (ОПВ) лежат хоть и угнетенные, но живые вирусы. Используется такое лекарственное средство исключительно в России. Производится оно в виде жидкости розоватого цвета. Обладает специфическим горьковатым привкусом. Оберегает человеческий организм от различных штаммов полиовируса.
- Инактивированная вакцина. Данный препарат содержит в своей основе мертвые частицы полиовируса. Вводится инактивированная полиомиелитная вакцина (ИПВ) инъекционно. От нее не наблюдается практически никаких побочных действий, но зато данное средство менее эффективно. Так в исключительных случаях у привитых людей может произойти заражение полиомиелитом.
ОПВ изготавливается в России. Флакон вмещает 2 мл лекарственного препарата, которого хватает на 10 доз при закапывании по 4 капли на человека. Срок его хранения при соблюдении температурного режима составляет 2 года. Вакцина содержит консервант – канамицин, являющийся антибиотиком производным от стрептомицина.
ИПВ производят во Франции. Препарат упаковывается в отдельных одноразовых шприцах с дозировкой по 0,5 мл. В его состав, кроме убитого полиовируса, входит также консервант – 2-феноксиэтанол, являющийся антиоксидантом.
Принцип работы вакцины заключается в том, что введенные мертвые или ослабленные вирусы воздействуют на иммунную систему, стимулируя ее к выработке специфических антител в качестве защитной реакции организма. Ранее было достаточно прививать только ИПВ вакцину. Но, как и любое заболевание, полиомиелит проходит мутацию и появляются новые, более стойкие штаммы. Поэтому введения только убитых частиц вируса теперь недостаточно.
Более эффективным считается ввод в организм живых частиц полиовируса. Но прививаясь такой вакциной, возможно проявление негативной реакции организма. Именно поэтому важен подготовительный этап.
Перед проведением прививки обязательным требованием является подготовка к ней.
- Ребенок минимум, чем за 2 недели до прививки не должен переносить никаких простудных или более серьезных заболеваний.
- Для снижения негативных реакций на используемый препарат рекомендуется применять за 2-3 дня до процедуры прививания антигистаминные препараты. Они должны быть назначены врачом.
- Непосредственно перед введением препарата пациента должен осмотреть врач. Лучше, если незадолго до прививки малыш пройдет клинические исследования крови и мочи. Педиатры очень редко назначают анализы перед процедурой, поэтому родителям следует настоять на этом.
- Прививка переносится лучше, если ребенок будет немного голоден перед введением препарата. Нужно избегать кормления и еще час после вакцинации.
- Привитому ребенку следует давать больше жидкости, но только по прошествии часа после введения препарата.
Важно! Привитый ребенок может быть источником заболевания в течение 2-х недель. Не следует детям, не прошедшим вакцинацию, общаться с такими детьми.
Способ вакцинации зависит от того, какой именно препарат вводится ребенку.
Живая вакцина. Если в составе средства находятся живые, ослабленные частицы вируса, то вакцинация производится путем закапывания ее в рот малышу (4 капли). Причем это должно быть определенное место: либо миндалины, либо корень языка. Ребенок не должен ее сплевывать. Никаких последствий передозировки препарата не отмечается. Медработник, проводящий вакцинацию, делает ее с помощью капельницы, пипетки или шприца без иголки.
Важно! Запрещается запивать и есть в течение часа после введения препарата. Вместе с едой происходит расщепление введенного препарата желудочным соком, и проведение прививки окажется неэффективным.
Инактивированная вакцина. Средство с убитым полиовирусом вводится подкожно. Обычно она поставляется в лечебные заведения уже со шприцом дозировкой 0,5 мл. Место укола обусловлено возрастом ребенка. Малышам обычно делается прививка под лопатку или в бедренную область, детишкам постарше и взрослым — в плечо. При такой вакцинации нет запрета на прием еды и воды.
Прививка, вводимая подкожно, имеет некоторые преимущества перед закапыванием:
- точная дозировка;
- нет воздействия на микрофлору организма;
- в препарате не содержатся консерванты, необходимые для его хранения.
Реакция ребенка на введение полиовируса может быть связана с определенными особенностями детского организма:
- нормальная реакция на попадание в кровь вирусной инфекции;
- предрасположенность к аллергическим реакциям ребенка не только на данную прививку, но и на другие препараты;
- врожденные отклонения и возможные психические расстройства;
- сниженный иммунитет;
- имеющееся простудное заболевание в момент вакцинации.
Многие родители после проведения прививки против полиомиелита наблюдают у своего малыша побочные проявления, которые обусловлены видом введенного препарата. Причем при применении ИПВ переносится гораздо лучше и побочных проявлений практически не наблюдается.
Введение живой вакцины сопровождается:
- ростом температуры до 37,5-38ºС;
- вялостью и сонливостью или повышенным беспокойством;
- возможно появление насморка;
- аллергией в виде крапивницы или отека Квинке;
- у некоторых детей наблюдается диарея;
- в редких случаях встречаются судороги, отечность лица.
При введении убитого вируса возможно:
- несущественное покраснение и припухлость в месте укола;
- снижение аппетита;
- субфебрильная температура;
- незначительное беспокойство.
Проведение любой вакцинации имеет возможные противопоказания и определенные ограничения. Не следует проводить прививку у следующих групп людей:
- Запрещается прививаться против полиомиелита людям, страдающим иммунодефицитом. При внедрении в организм любого вируса он не сможет дать требуемую реакцию. Есть вероятность заболеть тяжелой формой полиомиелита. Также страшно не только проведение прививки, но и общение с привитыми человеком людям с иммунодефицитом. Вирус сохраняет свою жизнеспособность у любого лица, прошедшего прививку, еще 60 дней.
- Нельзя прививаться и людям с онкологическими заболеваниями, особенно на этапе химиотерапии. В это время организм наиболее ослаблен и подвержен любым заболеваниям. Если требуется вакцинация от полиомиелита, то ее нужно делать не ранее полугода после проведенных процедур химиотерапии.
- Запрещается вакцинация во время беременности и грудном кормлении. Не следует делать прививку и при планировании в ближайшем времени беременности.
- Не прививают при наличии аллергии организма на такие антибиотики, как Неомицин, Стрептомицин и Полимиксин В. Они находятся в составе вакцины. Также если на первичную прививку от полиомиелита была сильная реакция, то последующие не следует делать.
- Любые неврологические проявления являются отводом от прививки.
- Не следует делать вакцинацию во время простудных или вирусных заболеваний, а также сразу после них. Организм должен восстановиться после перенесенной болезни. Необходимо укрепить ослабленный иммунитет.
- Вакцинация не проводится при истощении.
Российских детей вакцинируют в соответствии с Национальным календарем прививок, утвержденным приказом №125н Минздравом РФ от 21/03/2014 года (скачать документ можно здесь). Документ состоит из двух частей. В первой указываются сроки обязательных прививок, которые требуется проводить от распространенных инфекционных заболеваний. Во второй – прививки по эпидемическим показаниям для жителей, проживающих в особых районах или занимающихся на определенных работах.
Если вы хотите узнать, есть ли опасность в прививках АКДС и полиомиелита одновременно, а также рассмотреть с настоящими и ложными показаниями, вы можете прочитать статью об этом на нашем портале.
Вакцинация детей от полиомиелита относится к первой обязательной группе. Проводится она в несколько этапов, в самом начале жизни малыша на первом году жизни.
- Первая прививка от полиомиелита делается в 3 месяца. Причем делают ее вакциной, произведенной на основе убитых частиц вируса.
- Следующая повторяется в 4,5 месяца. Ее также прививают только инактивированной вакциной.
- Завершается данная группа прививок в 6 месяцев. Только последняя прививка если предыдущие хорошо переносились ребенком делается препаратом на основе живого вируса. Детям, относящимся к группам риска по каким-либо заболеваниям, а также с нарушениями, связанными с иммунной системой, и 3-ю прививку продолжают делать препаратом, содержащим убитый полиовирус.
Важно! Между первыми прививками должен соблюдаться интервал в 4-6 недель. Его уменьшение категорически не допускается. Увеличить сроки проведения прививки можно при наличии показаний и рекомендациях педиатра или врача иммунолога.
Затем ребенку требуется проходить ревакцинацию, которая совершается также в 3 этапа. Ее при обычных показаниях выполняют вакциной на основе живого вируса.
- 1-ая ревакцинация осуществляется в 1,5 года.
- 2-ую следует сделать в 20 месяцев.
- 3-ий заключительный этап ревакцинации против полиомиелита проводится в 14 лет.
В календаре дается подробное описание порядка прохождения вакцинации и указывается, как к ней следует подготовить ребенка.
Как любой вид лечения, так и вакцинация вызывает множество споров. Каждый педиатр может выражать собственное мнение и иметь свои аргументы как «за», так и «против» проведения прививок полиомиелита.
Известный в стране детский врач Комаровский Е.О. отстаивает позицию обязательного проведения вакцинации от полиомиелита. Он убеждает родителей в том, что ни одна прививка не сможет нанести тот непоправимый вред, который происходит при заражении ребенка полиовирусом. Лучше обезопасить детский организм путем прививания. Комаровский дает ряд рекомендаций, к которым следует прислушаться:
- Нельзя без явных причин отказываться от вакцинации. Только из-за необоснованных страхов и запугивания статьями из интернета не нужно откладывать проведение прививки от полиомиелита.
- Если у ребенка имеются какие-либо хронические болезни или повышенная аллергическая реакция, то педиатр должен дать направление к специалисту аллергологу-иммунологу. Тот определяет целесообразность проведения вакцинации. Получить направление к данному специалисту следует и в случае негативной реакции на первую сделанную прививку.
- Категорически нельзя прививать ребенка во время приема им курса антибиотиков. Сам препарат содержит в своем составе антибиотик, что негативно скажется на иммунитете, который и так после приема таких лекарств несколько ослабевает.
- Не следует самостоятельно менять временные интервалы проведения прививок. Это может привести к определенным осложнениям. Особенно не нужно их укорачивать, когда действие одной вакцины будет накладываться на действие вновь введенной прививки.
- Не стоит делать прививки, когда у ребенка режутся зубки, так как организм и так ослаблен.
В интернете имеется большое количество разноплановых отзывов и мнений родителей по поводу вакцинации от всех болезней. Наибольшее количество «страшилок» встречается о прививке против полиомиелита. Многие начитавшись их, отказываются прививать своих детей, тем самым подвергая их большой опасности. Она заключается в том, что при общении такого малыша с недавно привитым ребенком велик риск заражения его полиомиелитом. Именно поэтому при осуществлении вакцинации детей в детских учреждениях объявляют карантин на срок до 60 дней. Но никто не даст гарантии, что играя на улице или на детской площадке, не привитый ребенок не будет контактировать с только недавно прошедшим вакцинацию малышом. Выбор остается за родителями. Следует учитывать, что по статистике осложнения от вакцинации против полиомиелита встречаются достаточно редко. Хуже не прививаться от этого серьезного и опасного заболевания совсем.
Полиомиелит – страшная болезнь, при перенесении которой человек остается инвалидом на всю жизнь. Лекарства от этого заболевания не придумано, но можно оградить себя и ребенка от него вовремя проведенной вакцинацией. Важно, чтобы прививка осуществлялась под строгим контролем медиков. Первую прививку лучше вводить лекарственным средством, содержащим убитый вирус, тогда риск появления негативных последствий при вакцинации будет минимален.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
источник