Прививка от полиомиелита – единственный способ предотвратить развитие опасной вирусной инфекции. Вакцина была разработана более 60 лет назад американскими и советскими медиками, что позволило предотвратить развитие пандемии. Иммунизация проводится в детском возрасте, помогает надежно защитить организм от полиомиелита. Но насколько актуальна вакцинация в наше время? Безопасна ли вакцина для детского организма? Когда нужно проводить вакцинацию? Следует детальнее рассмотреть вопросы, которые волнуют родителей перед иммунизацией.
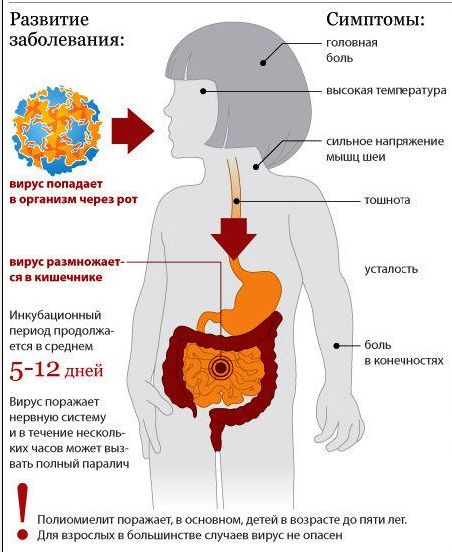
Полиомиелит – опасная вирусная инфекция, возбудителем которой является Poliovirus hominis. Заболевание передается контактным способом посредством бытовых предметов, выделений. Частички вируса проникают в организм человека посредством слизистой носоглотки или кишечника, затем разносятся с током крови в спинной и головной мозг. Подвержены полиомиелиту в основном дети младшего возраста (не старше 5 лет).
Инкубационный период составляет 1-2 недели, редко – 1 месяц. Затем развиваются симптомы, которые напоминают банальную простуду или легкую форму кишечной инфекции:
- Незначительное повышение температуры;
- Слабость, повышенная утомляемость;
- Насморк;
- Нарушенное мочеиспускание;
- Повышенная потливость;
- Болезненность и покраснение глотки;
- Диарея на фоне снижения аппетита.
При проникновении вирусных частиц в оболочки головного мозга развивается серозный менингит. Заболевание приводит к возникновению лихорадки, болей в мышцах и голове, высыпаний на коже, рвоты. Характерный симптом менингита – напряжение мышц шеи. Если пациент не способен подвести подбородок к грудине, то необходима срочная консультация со специалистом.
Важно! Около 25% детей, которые перенесли вирусную инфекцию, становятся инвалидами. В 5% случаев заболевание приводит к смерти пациента вследствие паралича дыхательной мускулатуры.
При отсутствии своевременной терапии заболевание прогрессирует, появляются боли в спине, ногах, нарушается акт глотания. Длительность инфекционного процесса обычно не превышает 7 суток, затем наступает выздоровление. Однако полиомиелит способен приводить к инвалидизации пациента вследствие возникновения паралича (полного или частичного).
Вакцинацию от полиомиелита проводят людям вне зависимости от возраста. Ведь при отсутствии иммунитета человек может легко заразиться инфекцией, способствовать ее дальнейшему распространению: больной выделяет вирус в окружающую среду на протяжении 1-2 месяцев с момента появления первых симптомов. После чего возбудитель быстро распространяется посредством воды и пищевых продуктов. Медики не исключают возможность переноса возбудителя полиомиелита насекомыми.
Поэтому прививку от полиомиелита стараются сделать как можно раньше, начиная с 3-хмесячного возраста. Иммунизацию проводят во всех странах мира, что позволяет минимизировать возникновение эпидемии.
Во время иммунизации используют вакцины от полиомиелита:
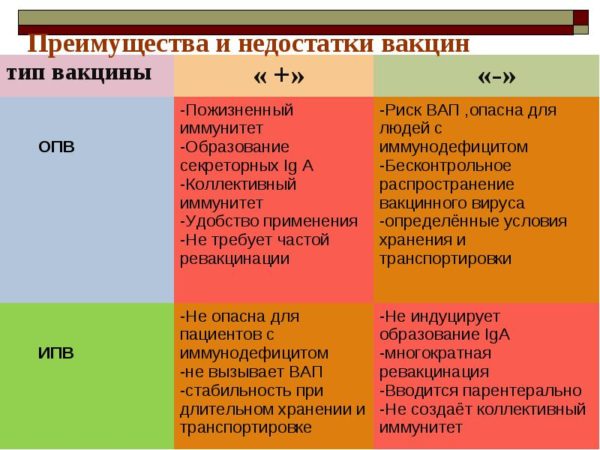
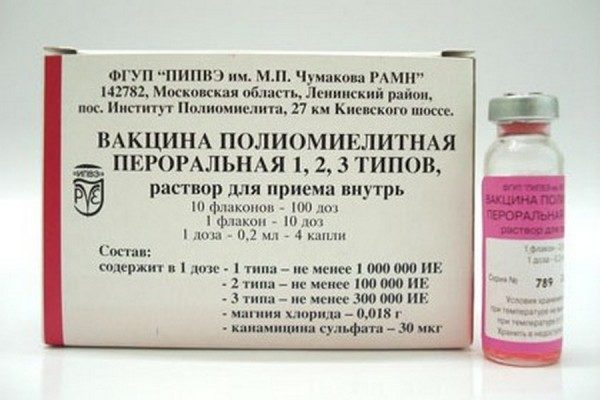
- Оральная живая полиомиелитная вакцина (ОПВ). Производится исключительно на территории России на основе ослабленных живых вирусных частиц. Препарат выпускают в форме капель для орального использования. Данная вакцина от полиомиелита надежно защищает организм от всех существующих штаммов вируса;
- Инактивированная полиомиелитная вакцина (ИПВ: Имовакс полио, Полиорикс). Препарат создан на основе убитых вирусных частиц, которые вводятся инъекционно. Вакцина от полиомиелита безопасна для человека, практически не вызывает побочных реакций. Однако прививка менее эффективна в сравнении с ОПВ, поэтому у определенных группа пациентов может развиваться полиомиелит.
Для иммунизации широко применяют комбинированные препараты, которые помогают защитить организм от полиомиелита и прочих инфекций. На территории России используют такие вакцины: Инфанрикс гекса, Пентаксим, Тетракок.
Прививка от полиомиелита предполагает введение ослабленных или мертвых вирусных частиц. Наш организм способен продуцировать специальные иммунные тельца, которые с током крови разносятся по всем органам и тканям. При встрече с инфекционными агентами лейкоциты вызывают иммунную реакцию – выработку специфических антител. Для получения стойкого иммунитета достаточно одной встречи с вирусом.
Важно! При использовании ОПВ ребенок будет выделять вирусные частицы в окружающую среду, поэтому может быть опасен для непривитых детей.
Введение ослабленных вирусных частиц приводит к выраженному иммунному ответу организма, однако, сводит к минимуму риск развития инфекции. В конце 20 века для создания пожизненного иммунитета было достаточно введения ИПВ. Однако со временем штаммы вирусов стали более вирулентными, поэтому надежно защитить от инфицирования позволяют только прививки от полиомиелита препаратом ОПВ. Важно! Для создания пожизненного иммунитета требуется проведение 6 прививок.
Вакцинация от полиомиелита при помощи инактивированных препаратов абсолютно безопасна для ребенка. Ведь убитые частички вируса не способны спровоцировать развитие инфекции. Однако прививка от полиомиелита с использованием ОПВ может привести к развитию вакциноассоциированного полиомиелита в редких случаях, когда нарушен график иммунизации. В группе риска развития осложнения находятся дети с патологиями пищеварительных органов, выраженным иммунодефицитом. Если ребенок перенес вакциноассоциированный полиомиелит, то дальнейшая вакцинация должна проводиться исключительно с введением инактивированной вакцины.
Важно! По закону родители вправе отказаться от проведения прививок с использованием ослабленных вирусов.
Практически полностью исключить развитие тяжелого осложнения поможет следующая схема вакцинации: первую прививку от полиомиелита следует сделать вакциной ИПВ, последующие – ОПВ. Это приведет к формированию иммунитета у ребенка до попадания в его организм живых частиц вируса.
Для формирования надежного иммунитета ребенок нуждается в проведении двухэтапных профилактических мероприятий: вакцинации и ревакцинации. В младенческом возрасте дети получают 3 прививки от полиомиелита, однако с течением времени количество антител в кровяном русле снижается. Поэтому показано повторное введение вакцины или ревакцинация.
Прививка от полиомиелита – график проведения комбинированной иммунизации:
- Введение ИПВ детям в 3 и 4,5 месяца;
- Прием ОПВ в 1,5 года, 20 месяцев, 14 лет.
Использование данной схемы позволяет свести к минимуму риск развития аллергии и осложнений.
Важно! Здесь приведена классическая схема иммунизации ребенка. Однако она может меняться в зависимости от состояния здоровья детей.
При использовании исключительно орального препарата вакцинацию проводят ребенку в 3; 4,5; 6 месяцев, ревакцинацию – в 1,5 года, 20 месяцев и 14 лет. Прививку от полиомиелита при помощи ИПВ проводят в 3; 4,5; 6 месяцев, ревакцинацию – в 1,5 года и 6 лет.
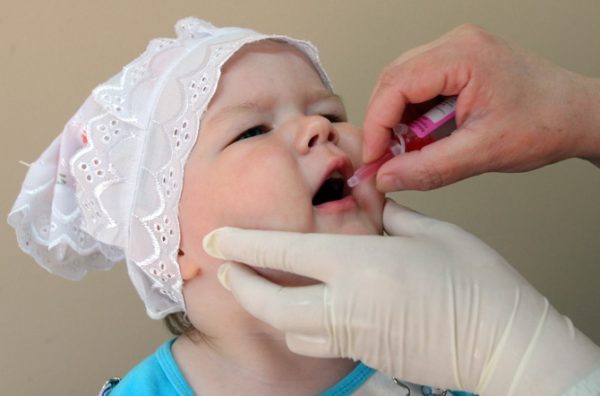
ОПВ выпускают в форме капель розового цвета, которые имеют горько-соленый вкус. Препарат вводится одноразовым шприцем без иголки или капельницей орально. У маленьких детей необходимо нанести вакцину на корень языка, где расположена лимфоидная ткань. В старшем возрасте препарат капают на миндалины. Это помогает избежать обильного слюноотделения, случайного проглатывания вакцины, что существенно снижает эффективность иммунизации.
Доза препарата определяется концентрацией ОПВ, составляет 2 или 4 капли. После вакцинации детей нельзя поить и кормить на протяжении 60 минут.
Важно! Прививка от полиомиелита может вызывать у ребенка срыгивание, тогда манипуляции следует повторить. Если при повторном введении вакцины малыш снова срыгнул, то вакцинацию проводят спустя 1,5 месяца.
При вакцинации ИПВ препарат вводится внутрикожно. Детям младше 18 месяцев инъекцию ставят под лопатку, в старшем возрасте – в область бедра.
Прививка обычно хорошо переносится. После введения ОПВ возможно незначительное повышение температуры тела, учащение дефекаций у детей раннего возраста. Симптомы обычно развиваются спустя 5-14 суток после иммунизации, проходят самостоятельно через 1-2 дня.
При использовании инактивированной вакцины возможны такие побочные реакции:
- Отечность и покраснение места укола;
- Повышение температуры тела;
- Развитие беспокойства, раздражительности;
- Снижение аппетита.
Насторожить родителей должны следующие симптомы:
- Апатичность ребенка, развитие адинамии;
- Возникновение судорог;
- Нарушение дыхание, появление одышки;
- Развитие крапивницы, которая сопровождается выраженным зудом;
- Отеки конечностей и лица;
- Резкое повышение температуры тела вплоть до 39 0 С.
При появлении такой симптоматики необходимо вызвать скорую помощь.
Использование оральной вакцины запрещено в следующих случаях:
- Наличие в анамнезе врожденного иммунодефицита;
- Планирование беременности и период вынашивания ребенка женщиной, которая контактирует с ребенком;
- Различные неврологические реакции на вакцинацию в анамнезе;
- Острые инфекционные заболевания;
- Период лактации;
- Иммунодефицитное состояние у члена семьи ребенка;
- Развитие новообразований;
- Аллергия на Полимиксин В, Стрептомицин, Неомицин;
- Проведение иммуносупрессивной терапии;
- Обострение хронических патологий на период иммунизации;
- Заболевания неинфекционного генеза.
Введение вакцины ИПВ противопоказано в следующих случаях:
- Период беременности и лактации;
- Гиперчувствительность к Стрептомицину и Неомицину;
- Аллергия на данную вакцину в анамнезе;
- Наличие онкопатологий;
- Острые формы заболеваний на период иммунизации.
Полиомиелит – тяжелое вирусное заболевание, способное привести к инвалидизации пациента. Единственным надежным методом защиты от инфекции является прививка от полиомиелита. Вакцина обычно хорошо переносится, не угрожает здоровью ребенка. Однако в редких случаях введение ослабленных вирусов может привести к развитию вакциноассоциированной инфекции.
источник
В последнее время среди родителей наблюдается повальное нежелание вакцинировать детей. Однако стоит понимать, что существуют заболевания, которые могут привести к серьезным последствиям у ребенка, если он не был привит. Одним из наиболее опасных инфекционных заболеваний острого течения является полиомиелит. Без наличия антител к крови ребенка возможно развитие паралича либо даже летальный исход. А потому своевременная профилактика заражения поможет предупредить такие страшные последствия.
Заражение полиовирусами происходит через ротовую полость путем попадания в организм зараженной еды, воды или же частичек фекалий. В воде болезнетворные организмы сохраняются до трех месяцев, а в фекалиях до полугода. Заражение крови происходит примерно через четыре дня после попадания в кишечник. Если прививка от полиомиелита была сделана, то последствия заражения практически незаметны, и выздоровление наступает очень быстро. Не стоит отказываться от вакцинирования согласно календарю прививок.
Вакцинирование от полиомиелита проводится несколько раз в детском возрасте и впоследствии защищает человека от негативных последствий недуга на протяжении всей жизни. Вакцина бывает однокомпонентная, когда действует только на одно конкретное заболевание, либо же поливакцина.
Инфанрикс Гекса является примером комплексного препарата, в состав которого входит возбудитель детского спинального паралича. Существует два вида вакцин, которые различаются видом, в котором содержится вирус.
Инактивированная вакцина от полиомиелита – вирус, содержащийся в препарате, уже убитый. Средство представляет собой раствор для внутримышечного или подкожного введения.
После внутримышечного введения препарат довольно быстро впитывается в окружающие ткани и остается до момента выработки антител, которые впоследствии распространяются по всему организму с током крови.
Недостатком данного типа вакцинирования является отсутствие контакта возбудителя со слизистой оболочной кишечника. Это способствует тому, что при попадании в организм вируса инфицирование все равно произойдет.
Оральная живая вакцина от полиомиелита содержит ослабленные полиовирусы, она вводится в организм в виде капель на язык. При попадании на миндалины или на корень языка вакцина адсорбируется в кровь и попадает в кишечник.
Инкубационный период составляет тридцать дней, в течение которых тело вырабатывает антитела к возбудителю. Именно это и позволяет предотвратить заражение в будущем. При данном типе вакцинирования вырабатывается секреторный иммунитет, что позволяет организму выявить болезнетворный микроорганизм во время его проникновения.
Положительные свойства ОПВ:
- Благодаря стимулированию секреции Интерферона, ребенок реже подвержен инфекционным заболеваниям.
- Дикая форма полиовируса не может проникнуть в организм до тех пор, пока действует ее ослабленная версия.
Прививка от полиомиелита зачастую не вызывает негативной реакции у детей. Но все же существуют некоторые моменты, которые стоит учесть при подготовке.
Как подготовиться к вакцинации:
- ребенок должен быть полностью здоров;
- можно сделать общий анализ крови для определения состояния малыша;
- запрещается проведение вакцинации, если у ребенка был контакт с носителем другой инфекции;
- если ребенок не ходил в туалет несколько дней, то ему можно сделать очищающую клизму;
- недопустимо наличие острой аллергической реакции на момент процедуры;
- нельзя допускать перегрева ребенка перед вакцинацией;
- утром лучше ограничиться легким завтраком;
- не стоит посещать места массового скопления людей накануне;
- возможно, придется принимать антигистаминные препараты после прививки;
- не стоит допускать проведения нескольких вакцинаций за один день, это слишком большая нагрузка на иммунитет;
- существуют состояния, когда прививка не рекомендуется, например при анемии у детей.
Вакцины от полиомиелита, названия которых вы можете найти далее, бывают двух типов. С одной стороны существуют моновакцины, в которых содержится штамм только одного вируса. С другой – поливакцины, когда в препарате содержатся клетки нескольких заболеваний.
- Моновакцины: «Полиорикс», «Имовакс Полио».
- Поливакцины: «Тетраксим», «Пентаксим», «Инфанрикс Гекса» и другие.
Существуют как сторонники применения поливакцин, так и противники. Стоит понимать, что применение многокомпонентных прививочных материалов может привести к сильной нагрузке на иммунную систему. Поэтому стоит серьезно поговорить с педиатром относительно целесообразности проведения вакцинации тем или иным препаратом.
На данный момент существует два типа вакцин против возбудителя детского спинального паралича: ИПВ и ОПВ. У малышей до года предпочтение отдается инактивированной форме, чтобы избежать излишней нагрузки на еще не сформировавшийся до конца иммунитет. Однако ее цена в десятки раз выше по сравнению с оральной формой. Поэтому в большинстве стран вакцинация происходит в первый раз инактивированной формой, а в дальнейшем ослабленной.
ОПВ представляет собой розовую жидкость солено-горького вкуса. Оральная прививка от полиомиелита используется в видекапель. Детям до года жидкость капается на корень языка, а в старшем возрасте – на миндалины.
Месторасположение связано с наличием в месте применения наименьшего количества вкусовых рецепторов. После процедуры необходимо начинать поить и кормить ребенка не ранее чем через час.
Попадание вакцины на язык недопустимо. Если препарат попадет в желудок, то разрушится под действием соляной кислоты, что сведет на нет все усилия.
ИПВ может выпускаться в виде моновакцины либо же в комплексном виде. Препарат водится внутримышечно. Когда возникает необходимость сделать прививку от полиомиелита, большинство родителей спрашивают, куда именно ее делают. Детям до возраста полутора лет инактивированный вирус вводится в бедро, в старшем возрасте – в плечо.
В зависимости от того, какой вид прививочного материала был использован, у детей наблюдаются различные проявления. Это связано с разницей в принципе действия различных типов вакцин.
Реакция на ОПВ:
- Через неделю-полторы после вакцинации может наблюдаться незначительное повышение температуры, примерно на полтора градуса.
- Возможно появление диареи в первые-вторые сутки.
- Аллергические проявления.
- Вакциноассоциированный полиомиелит может развиться в некоторых случаях.
Первые три реакции допускаются в ходе обычного вакцинирования, но четвертый пункт может приводить к настоящей катастрофе. Именно с этим связаны основные риски использования живого вируса, хоть и значительно ослабленного. Штамм может выйти из-под контроля и привести к параличу.
Реакции на ИПВ:
- Гиперемия и небольшой отек в месте произведения укола (до восьми сантиметров считается нормой).
- Колебания в температуре тела, наблюдаемые в первые несколько суток.
- Снижение аппетита и нарушения стула.
- Подавленное состояние.
В случае ИПВ развитие аллергической реакции не находится в рамках нормы и требует немедленной консультации лечащего врача.
Симптомы, требующие особого внимания после ИПВ:
- быстрая утомляемость и вялость;
- появление высыпания на коже либо другого рода аллергии;
- трудности с дыханием, появление одышки;
- сильный жар, выше 39 градусов;
- судорожный синдром;
- появление отека.
В редких случаях после вакцинации может развиться судорожный синдром и энцефалопатия. Последнее осложнение указывает на нарушение работы головного мозга. Это связано с патологическим процессом гибели нервных клеток вследствие кислородного голодания. Симптомы могут быть различные. Это связано не только с видом поражения, но и ее степенью. Лечение данного состояния очень долгое и включает в себя целый комплекс мер по ликвидации последствий гипоксии.
Как определить энцефалопатию:
- мышечный тонус;
- нарушение сна;
- ухудшение слуха и зрения;
- вялость;
- головная боль сильной интенсивности;
- головокружение и тошнота;
- спутанность сознания;
- парез.
В очень редких случаях, примерно один раз на два с половиной миллиона, случаются осложнения в виде развития полиомиелита. Это может привести даже к параличу ребенка.
Прививка от полиомиелита занимает важное место в графике вакцинации. Позиция Всемирной организации здравоохранения такова, что все страны мира обязаны обеспечить как можно более полный охват всего населения. При этом не рекомендуется использовать только живую форму вакцины. При невозможности использования только ИПВ советуют проводить вакцинацию инактивированной формой хотя бы в первый раз.
Исходя из эпидемиологических условий в каждой стране, министерство здравоохранения имеет право составлять свой индивидуальный календарь прививок от полиомиелита. При этом использование обеих вакцин допускается в комплексе с другими препаратами.
В Украине вакцинация проходит следующим образом:
- Первичное введение препарата происходит в 3, 4 и 5 месяцев.
- Ревакцинация делается в возрасте полутора лет, затем в 6 и 14 лет.
Бывают случаи, когда введение средства не было произведено в трехмесячном возрасте, например при асфиксии новорожденного в тяжелой форме. Тогда вакцинацию обязательно начинают с инактивированной формы.
Существует ряд состояний здоровья, когда не разрешено проведение вакцинации. Решение относительно этого вопроса должен принимать врач. В обоих формах противопоказания различны и требуют внимательного рассмотрения.
Когда нельзя делать ОПВ:
- наличие врожденной формы ВИЧ у младенца;
- диагностированный иммунодефицит у любого из родственников;
- беременность любой из женщин в окружении;
- период грудного вскармливания и планирования беременности;
- наличие побочных эффектов со стороны нервной системы при предыдущих вакцинациях;
- раковые новообразования и прохождение лечения от них;
- острые инфекционные заболевания;
- аллергия на стрептомицин и неомицин;
- хронические заболевания в период обострения.
Противопоказания к ИПВ:
- аллергия на компоненты препарата;
- беременность;
- злокачественные новообразования;
- острые инфекционные заболевания.
Врачебная позиция относительно необходимости вакцинирования против полиомиелита однозначна. Данное заболевание удалось победить только благодаря созданию коллективного иммунитета среди населения всех развитых стран. Непривитый ребенок, заболевший детским спинномозговым параличом, практически не имеет шансов. Очень велик риск развития осложнений, несовместимых с жизнью.
Данное заболевание опасно не только серьезными последствиями, но и крайне высокой степенью заразности. Только своевременная профилактика может помочь избежать негативного воздействия полиовирусов.
В данном видео вы можете получить экспертное мнение относительно того, нужна ли вакцинация от данного заболевания. В каком возрасте нужно производить? Безопасно ли делать прививку в 3 месяца? Можно ли отложить? Какие будут осложнения?
источник
Полиомиелит – это опасное вирусно-инфекционное заболевание, поражающее весь организм, в том числе головной и спинной мозг, и распространяющееся с током крови. Болезнь передаётся контактным и воздушно-капельным путями, бытовым способом. Поражает чаще всего детей в возрасте до 5 лет.
Первые симптомы полиомиелита напоминают обыкновенную простуду. У больного повышена температура, появляется насморк, покраснение горла; он чувствует слабость, быстро устает, его может бросать в пот. Пропадает аппетит, при этом возможны нарушения стула, мочеиспускания. Большинству людей сразу кажется, что они подхватили ОРВИ. Заболевание развивается после инкубационного периода в 1-2 недели.
Однако далее симптоматика меняется. Распространяясь по кровотоку и достигая различных органов, вирус вызывает рвоту, высыпания на коже, головные боли, боли в мышцах, лихорадку. Нарушается подвижность мышц в области шеи, болят руки и ноги. Если затрагивается мозг, может развиться опасное осложнение в виде менингита. Однако наиболее коварный симптом полиомиелита – параличи мышц. В случае паралича дыхательных мышц наступает смерть.
Важно! По статистике из перенёсших полиомиелит умирает 5% заболевших, 25% детей остаются инвалидами.
Хотя первая стадия болезни длится 7 дней, больной распространяет вокруг себя вирус в период, составляющий около 2 месяцев. Ученые полагают, что возбудители полиомиелита могут находиться не только в воздухе, но и в сырой воде, не исключается также их перемещение насекомыми.
Прививка от полиомиелита нужна для того, чтобы организм перенес присутствие ослабленного вируса и выработал антитела против него. Первую прививку делают маленьким детям в 3 месяца, дальнейшая иммунизация расписана по определенным схемам.
Важно! Непривитый человек находится в группе риска, он может заболеть и стать переносчиком заболевания. Поэтому прививку обязательно нужно делать всем, независимо от возраста.
Иммунизация против полиомиелита проводится во всем мире. Хотя на постсоветском пространстве болезнь считается побежденной, ее возбудители могут заноситься с мигрантами из южных стран или путешественниками, посетившими Африку, Азию, другие регионы, где могут появиться случаи заболевания. Поэтому прививку обязательно делают и перед посещением таких регионов. Особый риск составляет непосредственный контакт с прибывающими из пандемичных регионов беженцами, рабочими, переселенцами и т.п.
Для вакцинации от полиомиелита используется два вида вакцин:
- Оральная живая полиомиелитная вакцина (ОПВ). Она изготавливается на основе ослабленных живых частиц вируса; производится в России. Представляет собой розовые капли с горько-соленым вкусом, которые закапываются в рот. Считается надежной защитой против всех штаммов вирусов. У некоторых детей и даже взрослых может вызывать побочные реакции.
- Инактивированная полиомиелитная вакцина (ИПВ). Применяются как отечественные, так и импортные вакцины (Полиорикс, Имовакс полио и др.). ИПВ создается уз неживых (убитых) частиц вируса, представляет собой инъекцию. Укол делается в бедро, плечо, детям старшего возраста – под лопатку. ИПВ практически не вызывает побочных реакций, но считается менее эффективной, чем первый вид вакцины.
Чаще всего используется комбинация обеих вакцин в определенной последовательности, но может применяться только один вид вакцины.
Общая схема прививок от полиомиелита практически не меняется десятилетиями. Некоторые изменения в нее были внесены только из-за появления новых штаммов вируса.
Первую прививку делают малышам в возрасте 3 месяца, затем через 45 дней (в 4,5 месяца) проводится ревакцинация. Обычно первые два раза используется неживая инактивированная вакцина.
Третью прививку делают в 6 месяцев. С этого момента разрешено применять живую вакцину ОПВ, представляющую собой капли для закапывания в рот.
Далее ревакцинации проводятся в полтора года, 20 месяцев от роду и в 14 лет. К моменту окончания школы каждый ребенок должен полностью пройти курс иммунизации, получив в общей сложности 6 прививок от полиомиелита.
Прививка делается только здоровому ребенку, поэтому непосредственно перед ее проведением малыша должен осмотреть врач и дать письменное разрешение. При вакцинации взрослых также в силе этот принцип. Если вы или ваш малыш подхватили простуду, грипп, поход в прививочный кабинет придется отложить до полного выздоровления.
Некоторые сомнения возникают в случае с насморком. Врач после осмотра определит, является ли насморк проявлением ОРЗ, примет решение о дате иммунизации. Бывает лучше ненадолго отложить прививку, чтобы она прошла без осложнений.
При некоторых состояниях прививку делать нельзя. Иммунизация противопоказана в случаях:
- Обострения хронических заболеваний;
- наличия острой вирусной или другой инфекции;
- у женщин – в период беременности и лактации;
- при онкологических заболеваниях;
- при наличии аллергии на вакцину, а также на препараты стрептомицин, неомицин, полимиксин В.
Вакцинация – это первичное введение вакцины для выработки антител. Но их количество в организме постепенно снижается. Поэтому через определенные промежутки времени проводится ряд повторных прививок – ревакцинация. Это помогает организму человека выработать стойкий иммунитет.
Схема прививок зависит от того, какими вакцинами будут прививаться. Классическая схема, которая применяется чаще всего, – использование ИПВ в 3 и 4,5 месяца, затем ОПВ в 6, 18, 20 месяцев и 14 лет. Практика показала, что этот вариант максимально исключает развитие осложнений.

Если прививка от полиомиелита делается только при помощи ИПВ, то сроки ее проведения – в 3 месяца, затем в 4,5 и 6 месяцев, а ревакцинация проводится в полтора года и 6 лет.
Иногда прививку против полиомиелита проводят одновременно с АКДС – введением вакцины для защиты от коклюша, дифтерии и столбняка. Такое сочетание не представляет опасности, если ребенок здоров. Сочетать эти прививки удобно потому, что график вакцинации и ревакцинации практически совпадает с иммунизацией против полиомиелита. С осторожностью нужно подходить к такой совместной прививке, если иммунитет ребенка ослаблен, он часто болеет. Однако и откладывать иммунизацию против опаснейших болезней на длительное время также не стоит.
В идеале лучше постараться вписаться в схему прививок, однако это удается не всегда. Чаще всего сроки вакцинации или ревакцинации сдвигаются вследствие перенесённого ОРВИ у ребенка. В таком случае приходится делать прививку позже, вылечив вирусную инфекцию и убедившись, что организм восстановился.
График проведения прививок сдвигают не только по причине простуды, но и более серьезных заболеваний. Однако сделать все прививки против полиомиелита необходимо все равно, просто график будет смещён и индивидуально подбирается для каждого ребенка.
Главный принцип для «опаздывающих» – соблюдение интервала между введением вакцин не менее 1,5 месяца. Больший промежуток времени между прививками допустим, но меньший – нет.
Второе правило: начать курс иммунизации как можно раньше, как только такая возможность появится, не откладывая на потом. Ведь полиомиелит – на самом деле опасная болезнь.
Обычно прививка от полиомиелита хорошо переносится как детьми, так и взрослыми. Однако побочные реакции все-таки бывают. Вакцина ОПВ (розовые капельки в рот) может вызывать незначительное повышение температуры тела. У маленьких детей ускоряется работа кишечника, они чаще чувствуют позывы на дефекацию. Эти симптомы могут проявиться не сразу после прививки, а через 5-7 дней или более (до 2 недель). Они проходят сами, без лечения, через 1-2 дня.
Инъекционная неживая вакцина ИПВ также может вызвать ответную реакцию организма: снижение аппетита, покраснение места укола, повышение температуры тела, у малышей беспокойство, у взрослых – появление раздражительности.
Чаще всего на протяжении 2 дней состояние человека приходит в норму. Однако возможны осложнения, речь о которых пойдет ниже.
Не всегда прививка проходит гладко. Самые распространенные осложнения связаны с особенностями организма, заболеваниями, индивидуальной непереносимостью вакцин.
- Развитие аллергических реакций.
Вызвать тревогу родителей (или самого привитого, если он взрослый) должны следующие состояния:
- Появления сыпи на коже в виде зудящей крапивницы;
- затрудненного дыхания, одышки;
- мышечных судорог;
- повышения температуры тела до 39 С;
- появления отечности лица, рук, ног;
- угнетенного состояния привитого, нежелания двигаться.
Ситуация усугубляется, если эти симптомы проявляются в совокупности. Состояние человека может быть крайне опасным, при аллергиях возможно развитие анафилактического шока. В таких случаях необходимо срочно вызвать скорую помощь.
- Вакциноассоциированный полиомиелит после прививки живой вакциной.
Родители имеют право отказаться прививать ребенка живой вакциной. Почему в законодательстве существует такая норма? ОПВ в ряде случаев переносится хуже. Убитые частицы вируса в ИПВ никак не способны спровоцировать заболевание. Но в ослабленном живом виде (в вакцине ОПВ) при нарушении графика иммунизации возможно развитие вакциноассоциированного полиомиелита. Таким людям следует в дальнейшем перейти исключительно на неживую вакцину.
Однако вакциноассоциированный полиомиелит – явление очень редкое. Группу риска составляют люди (особенно дети) с ослабленным иммунитетом и заболеваниями пищеварительной системы.
источник
Полиомиелит – заболевание, которое трудно поддается лечению. Еще не изобретены препараты против него. Именно поэтому следует проводить профилактические меры по борьбе с полиомиелитом. Лучшим средством является вовремя сделанная прививка, которая становится барьером и защищает организм от полиовируса, предотвращает последствия, которые грозят всем людям, перенесшим эту страшную болезнь.
Полиомиелит – страшное инфекционное заболевание, встречающееся чаще всего у детей. При данной болезни происходит поражение серого вещества полиовирусом. Болезнь считается очень заразной и распространяется достаточно легко, так как вирус является устойчивым практически к любым воздействиям на него. Даже при замораживании он сохраняет свою жизнеспособность еще 3 месяца. Губительным для него являются только ультрафиолет (солнечный свет) и антисептические препараты (перекись водорода, Хлоргексидин, Фурацилин). Заразится возможно следующими способами:
- обычным воздушно-капельным при чихании или кашле нездорового человека;
- попадание через пищу зараженных продуктов;
- при бытовом применении одного прибора для еды или полотенца с больным;
- попадание с приемом воды.
Самыми восприимчивым к полиомиелиту считается детский возраст до 5 лет, при котором еще иммунная система не окрепла. Наиболее часто вспышки полиомиелита фиксируются в весенне-летний период.
Постановка диагноза осложнена, так как заболевание начинается почти всегда без ярко выраженной симптоматики или в стертой форме и напоминает простуду или незначительную инфекцию в кишечнике. У заболевшего наблюдается небольшая температура, слабость, потливость, насморк, покраснение носоглотки, снижение аппетита и диарея.
Возможно проявление полиомиелита в 2-х формах:
- типичная, которая затрагивает ЦНС;
- атипичная, которая не поражает клетки ЦНС.
Заболевание приводит к тяжелейшим последствиям, которые зависят от того, в какой именно части мозга протекал процесс отмирания клеток. Возможны следующие остаточные явления после болезни:
- спинальный, при котором наблюдаются парезы и параличи туловища, конечностей;
- бульбарный, при котором происходит расстройства, связанные с функциями глотания и дыхания, а также речевые нарушения. Является самым опасным;
- поражение лицевого нерва;
- поражение головного мозга.
В большинстве случаев последствия связаны с тем, на каком этапе развития болезни было начато лечение, а также серьезность отношения к реабилитации. При параличах больному грозит пожизненное сохранение инвалидности.
Важно! При выявлении возможного контакта с больным полиомиелитом следует изолировать контактирующее лицо и производить за ним врачебное наблюдение в течение 21 дня.
Полиомиелит – болезнь, вспышки которой имеют место и в сегодняшние дни, особенно в азиатских странах. Границы России открыты для всех. Никто не сможет определить инфицированный или нет ребенок приехал на российскую территорию. Болезнь очень заразная, и заболеть ею можно, находясь в одном помещении с заболевшим. Именно поэтому оптимальным средством для защиты от полиомиелита считается проведенный вовремя комплекс прививок и ревакцинации.
Лучшим средством профилактики полиомиелита считается вакцинация. Иммунологами разработана два отличных друг от друга вида прививок:
- Живая вакцина. В основе оральной полиомиелитной вакцины (ОПВ) лежат хоть и угнетенные, но живые вирусы. Используется такое лекарственное средство исключительно в России. Производится оно в виде жидкости розоватого цвета. Обладает специфическим горьковатым привкусом. Оберегает человеческий организм от различных штаммов полиовируса.
- Инактивированная вакцина. Данный препарат содержит в своей основе мертвые частицы полиовируса. Вводится инактивированная полиомиелитная вакцина (ИПВ) инъекционно. От нее не наблюдается практически никаких побочных действий, но зато данное средство менее эффективно. Так в исключительных случаях у привитых людей может произойти заражение полиомиелитом.
ОПВ изготавливается в России. Флакон вмещает 2 мл лекарственного препарата, которого хватает на 10 доз при закапывании по 4 капли на человека. Срок его хранения при соблюдении температурного режима составляет 2 года. Вакцина содержит консервант – канамицин, являющийся антибиотиком производным от стрептомицина.
ИПВ производят во Франции. Препарат упаковывается в отдельных одноразовых шприцах с дозировкой по 0,5 мл. В его состав, кроме убитого полиовируса, входит также консервант – 2-феноксиэтанол, являющийся антиоксидантом.
Принцип работы вакцины заключается в том, что введенные мертвые или ослабленные вирусы воздействуют на иммунную систему, стимулируя ее к выработке специфических антител в качестве защитной реакции организма. Ранее было достаточно прививать только ИПВ вакцину. Но, как и любое заболевание, полиомиелит проходит мутацию и появляются новые, более стойкие штаммы. Поэтому введения только убитых частиц вируса теперь недостаточно.
Более эффективным считается ввод в организм живых частиц полиовируса. Но прививаясь такой вакциной, возможно проявление негативной реакции организма. Именно поэтому важен подготовительный этап.
Перед проведением прививки обязательным требованием является подготовка к ней.
- Ребенок минимум, чем за 2 недели до прививки не должен переносить никаких простудных или более серьезных заболеваний.
- Для снижения негативных реакций на используемый препарат рекомендуется применять за 2-3 дня до процедуры прививания антигистаминные препараты. Они должны быть назначены врачом.
- Непосредственно перед введением препарата пациента должен осмотреть врач. Лучше, если незадолго до прививки малыш пройдет клинические исследования крови и мочи. Педиатры очень редко назначают анализы перед процедурой, поэтому родителям следует настоять на этом.
- Прививка переносится лучше, если ребенок будет немного голоден перед введением препарата. Нужно избегать кормления и еще час после вакцинации.
- Привитому ребенку следует давать больше жидкости, но только по прошествии часа после введения препарата.
Важно! Привитый ребенок может быть источником заболевания в течение 2-х недель. Не следует детям, не прошедшим вакцинацию, общаться с такими детьми.
Способ вакцинации зависит от того, какой именно препарат вводится ребенку.
Живая вакцина. Если в составе средства находятся живые, ослабленные частицы вируса, то вакцинация производится путем закапывания ее в рот малышу (4 капли). Причем это должно быть определенное место: либо миндалины, либо корень языка. Ребенок не должен ее сплевывать. Никаких последствий передозировки препарата не отмечается. Медработник, проводящий вакцинацию, делает ее с помощью капельницы, пипетки или шприца без иголки.
Важно! Запрещается запивать и есть в течение часа после введения препарата. Вместе с едой происходит расщепление введенного препарата желудочным соком, и проведение прививки окажется неэффективным.
Инактивированная вакцина. Средство с убитым полиовирусом вводится подкожно. Обычно она поставляется в лечебные заведения уже со шприцом дозировкой 0,5 мл. Место укола обусловлено возрастом ребенка. Малышам обычно делается прививка под лопатку или в бедренную область, детишкам постарше и взрослым — в плечо. При такой вакцинации нет запрета на прием еды и воды.
Прививка, вводимая подкожно, имеет некоторые преимущества перед закапыванием:
- точная дозировка;
- нет воздействия на микрофлору организма;
- в препарате не содержатся консерванты, необходимые для его хранения.
Реакция ребенка на введение полиовируса может быть связана с определенными особенностями детского организма:
- нормальная реакция на попадание в кровь вирусной инфекции;
- предрасположенность к аллергическим реакциям ребенка не только на данную прививку, но и на другие препараты;
- врожденные отклонения и возможные психические расстройства;
- сниженный иммунитет;
- имеющееся простудное заболевание в момент вакцинации.
Многие родители после проведения прививки против полиомиелита наблюдают у своего малыша побочные проявления, которые обусловлены видом введенного препарата. Причем при применении ИПВ переносится гораздо лучше и побочных проявлений практически не наблюдается.
Введение живой вакцины сопровождается:
- ростом температуры до 37,5-38ºС;
- вялостью и сонливостью или повышенным беспокойством;
- возможно появление насморка;
- аллергией в виде крапивницы или отека Квинке;
- у некоторых детей наблюдается диарея;
- в редких случаях встречаются судороги, отечность лица.
При введении убитого вируса возможно:
- несущественное покраснение и припухлость в месте укола;
- снижение аппетита;
- субфебрильная температура;
- незначительное беспокойство.
Проведение любой вакцинации имеет возможные противопоказания и определенные ограничения. Не следует проводить прививку у следующих групп людей:
- Запрещается прививаться против полиомиелита людям, страдающим иммунодефицитом. При внедрении в организм любого вируса он не сможет дать требуемую реакцию. Есть вероятность заболеть тяжелой формой полиомиелита. Также страшно не только проведение прививки, но и общение с привитыми человеком людям с иммунодефицитом. Вирус сохраняет свою жизнеспособность у любого лица, прошедшего прививку, еще 60 дней.
- Нельзя прививаться и людям с онкологическими заболеваниями, особенно на этапе химиотерапии. В это время организм наиболее ослаблен и подвержен любым заболеваниям. Если требуется вакцинация от полиомиелита, то ее нужно делать не ранее полугода после проведенных процедур химиотерапии.
- Запрещается вакцинация во время беременности и грудном кормлении. Не следует делать прививку и при планировании в ближайшем времени беременности.
- Не прививают при наличии аллергии организма на такие антибиотики, как Неомицин, Стрептомицин и Полимиксин В. Они находятся в составе вакцины. Также если на первичную прививку от полиомиелита была сильная реакция, то последующие не следует делать.
- Любые неврологические проявления являются отводом от прививки.
- Не следует делать вакцинацию во время простудных или вирусных заболеваний, а также сразу после них. Организм должен восстановиться после перенесенной болезни. Необходимо укрепить ослабленный иммунитет.
- Вакцинация не проводится при истощении.
Российских детей вакцинируют в соответствии с Национальным календарем прививок, утвержденным приказом №125н Минздравом РФ от 21/03/2014 года (скачать документ можно здесь). Документ состоит из двух частей. В первой указываются сроки обязательных прививок, которые требуется проводить от распространенных инфекционных заболеваний. Во второй – прививки по эпидемическим показаниям для жителей, проживающих в особых районах или занимающихся на определенных работах.
Если вы хотите узнать, есть ли опасность в прививках АКДС и полиомиелита одновременно, а также рассмотреть с настоящими и ложными показаниями, вы можете прочитать статью об этом на нашем портале.
Вакцинация детей от полиомиелита относится к первой обязательной группе. Проводится она в несколько этапов, в самом начале жизни малыша на первом году жизни.
- Первая прививка от полиомиелита делается в 3 месяца. Причем делают ее вакциной, произведенной на основе убитых частиц вируса.
- Следующая повторяется в 4,5 месяца. Ее также прививают только инактивированной вакциной.
- Завершается данная группа прививок в 6 месяцев. Только последняя прививка если предыдущие хорошо переносились ребенком делается препаратом на основе живого вируса. Детям, относящимся к группам риска по каким-либо заболеваниям, а также с нарушениями, связанными с иммунной системой, и 3-ю прививку продолжают делать препаратом, содержащим убитый полиовирус.
Важно! Между первыми прививками должен соблюдаться интервал в 4-6 недель. Его уменьшение категорически не допускается. Увеличить сроки проведения прививки можно при наличии показаний и рекомендациях педиатра или врача иммунолога.
Затем ребенку требуется проходить ревакцинацию, которая совершается также в 3 этапа. Ее при обычных показаниях выполняют вакциной на основе живого вируса.
- 1-ая ревакцинация осуществляется в 1,5 года.
- 2-ую следует сделать в 20 месяцев.
- 3-ий заключительный этап ревакцинации против полиомиелита проводится в 14 лет.
В календаре дается подробное описание порядка прохождения вакцинации и указывается, как к ней следует подготовить ребенка.
Как любой вид лечения, так и вакцинация вызывает множество споров. Каждый педиатр может выражать собственное мнение и иметь свои аргументы как «за», так и «против» проведения прививок полиомиелита.
Известный в стране детский врач Комаровский Е.О. отстаивает позицию обязательного проведения вакцинации от полиомиелита. Он убеждает родителей в том, что ни одна прививка не сможет нанести тот непоправимый вред, который происходит при заражении ребенка полиовирусом. Лучше обезопасить детский организм путем прививания. Комаровский дает ряд рекомендаций, к которым следует прислушаться:
- Нельзя без явных причин отказываться от вакцинации. Только из-за необоснованных страхов и запугивания статьями из интернета не нужно откладывать проведение прививки от полиомиелита.
- Если у ребенка имеются какие-либо хронические болезни или повышенная аллергическая реакция, то педиатр должен дать направление к специалисту аллергологу-иммунологу. Тот определяет целесообразность проведения вакцинации. Получить направление к данному специалисту следует и в случае негативной реакции на первую сделанную прививку.
- Категорически нельзя прививать ребенка во время приема им курса антибиотиков. Сам препарат содержит в своем составе антибиотик, что негативно скажется на иммунитете, который и так после приема таких лекарств несколько ослабевает.
- Не следует самостоятельно менять временные интервалы проведения прививок. Это может привести к определенным осложнениям. Особенно не нужно их укорачивать, когда действие одной вакцины будет накладываться на действие вновь введенной прививки.
- Не стоит делать прививки, когда у ребенка режутся зубки, так как организм и так ослаблен.
В интернете имеется большое количество разноплановых отзывов и мнений родителей по поводу вакцинации от всех болезней. Наибольшее количество «страшилок» встречается о прививке против полиомиелита. Многие начитавшись их, отказываются прививать своих детей, тем самым подвергая их большой опасности. Она заключается в том, что при общении такого малыша с недавно привитым ребенком велик риск заражения его полиомиелитом. Именно поэтому при осуществлении вакцинации детей в детских учреждениях объявляют карантин на срок до 60 дней. Но никто не даст гарантии, что играя на улице или на детской площадке, не привитый ребенок не будет контактировать с только недавно прошедшим вакцинацию малышом. Выбор остается за родителями. Следует учитывать, что по статистике осложнения от вакцинации против полиомиелита встречаются достаточно редко. Хуже не прививаться от этого серьезного и опасного заболевания совсем.
Полиомиелит – страшная болезнь, при перенесении которой человек остается инвалидом на всю жизнь. Лекарства от этого заболевания не придумано, но можно оградить себя и ребенка от него вовремя проведенной вакцинацией. Важно, чтобы прививка осуществлялась под строгим контролем медиков. Первую прививку лучше вводить лекарственным средством, содержащим убитый вирус, тогда риск появления негативных последствий при вакцинации будет минимален.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
источник
Полиомиелит — инфекционное заболевание, вызываемое кишечным вирусом, который может поражать нейроны головного и спинного мозга. Проявляется следующими симптомами: лихорадка, головная боль, воспаление горла, рвота. В некоторых случаях развивается неврологические осложнения, включая ригидность шеи и спины, слабость мышц, боли в суставах, паралич одной или более конечностей или дыхательных мышц. В тяжелых случаях при параличе дыхательной мускулатуры возможен летальный исход. Полиомиелит может передаваться через контакт с зараженными фекалиями (например, при смене подгузника), воздушно-капельным путем, с пищей или водой. Вирус проникает в организм через нос или рот, далее попадает в тонкий отдел кишечника, где проходит инкубационный период. Далее он попадет в кровоток, где к нему вырабатываются антитела. В большинстве случаев это останавливает развитие вируса, и индивид приобретает пожизненный иммунитет против заболевания [1].
Вакцина изготовлена из живых ослабленных штаммов трех типов вируса полиомиелита. Оральную полиомиелитную вакцину вводят через рот каплями в количестве, зависящем от концентрации препарата: если одна доза вакцины содержится в объеме 0,1 мл — 2 капли, если одна доза вакцины содержится в объеме 0,2 мл — 4 капли. Ребенок не должен ни есть, ни пить за 1 час до прививки и через 1 час после нее. Если после получения вакцины ребенок срыгнул — процедуру повторяют. Если срыгивание повторилось, вакцину больше не вводят, а следующую дозу дают через 1 месяц. Разрешены к применению живая ослабленная вакцина против полиомиелита «Полно Сэбин Веро» фирмы Пастер Мерье Коннот (Франция) и инактивированная полиомиелитная вакцина Солка (ИПВ) «Имовакс Полно» той же фирмы. Способ применения первой — тот же, что и у отечественной вакцины. ИПВ вводят подкожно или внутримышечно в дозе 0,5 мл.
Активная иммунизация — введение антигена для стимуляции иммунного ответа и развития иммунитета. Повторная иммунизация способствует более выраженному иммунному ответу и повышению устойчивости к возбудителю. При инфекциях с длительным инкубационным периодом, например при бешенстве, активная иммунизация позволяет предупредить заболевание даже после заражения. В зависимости от типа антигена активная иммунизация приводит к формированию временного или постоянного иммунитета.
А. Бактериальные вакцины могут быть живыми и инактивированными. Для приготовления живых вакцин используются штаммы со сниженной вирулентностью и сохраненными антигенными и иммуногенными свойствами. Патогенность некоторых бактерий определяется их способностью вырабатывать токсины. Для стимуляции выработки токсиннейтрализующих антител применяют анатоксины — инактивированные токсины с сохраненными антигенными и иммуногенными свойствами.
Б. Вирусные вакцины также могут быть живыми и инактивированными. Живые вирусные вакцины вызывают более длительный иммунитет, чем инактивированные. Для поддержания иммунитета с помощью инактивированных вакцин требуется более частая ревакцинация. Живые вирусные, как и живые бактериальные, вакцины изготавливаются из штаммов со сниженной вирулентностью, но сохраненными антигенными и иммуногенными свойствами.
III. Комбинированное применение вакцин. Существует предположение, что при одновременном применении нескольких вакцин иммунный ответ на них может меняться. Так, при одновременном применении вакцины против желтой лихорадки и вакцины против холеры или противокоревой вакцины иммунный ответ на одну или обе вакцины снижается. При одновременном применении вакцин, вызывающих местные или системные реакции, их побочное действие может усиливаться, установить причину побочных реакций при этом обычно не удается. В связи с этим комбинации вакцин назначают только в том случае, когда их эффективность и безопасность точно установлены, а живые вирусные вакцины назначают с интервалом не менее 1 мес. Разрешено применение следующих комбинаций вакцин: против дифтерии, коклюша и столбняка (АКДС, АДС, АДС для взрослых), против кори, эпидемического паротита и краснухи, живой полиомиелитной вакцины с АКДС, вакцины против кори, эпидемического паротита и краснухи с третьей или четвертой дозой живой полиомиелитной вакцины и АКДС, а также вакцины против Haemophilus influenzae типа B в сочетании с любыми перечисленными вакцинами. Существует комбинированная вакцина, в состав которой входят АКДС и вакцина против Haemophilus influenzae типа B. Ее назначают детям грудного и младшего возраста, у детей старше 7 лет ее не применяют. При необходимости одновременно назначают все вакцины, необходимые ребенку данного возраста.
А. Применяют одноразовые шприцы и иглы. Для п/к и внутрикожных инъекций используют иглы 25 G длиной 16 мм, дляв/м — 22 G длиной 32 мм.
Б. Для п/к инъекций лучше всего использовать разгибательную или наружную поверхность плеча, для внутрикожных — внутреннюю поверхность предплечья, для в/м — переднебоковую поверхность верхней части бедра или (у подростков и взрослых) дельтовидную область. При одновременном применении нескольких вакцин их вводят в разные участки. В настоящее время не рекомендуется вводить вакцины в верхненаружный квадрант ягодицы. Инъекции в эту область производят лишь в том случае, когда необходимо ввести большой объем препарата, например нормального иммуноглобулина.
В. После введения иглы слегка потягивают за поршень шприца. Если в шприце появляется кровь, иглу вводят в другой участок.
Г. Для каждой инъекции применяют отдельные одноразовые иглу и шприц. Использованные иглы и шприцы выбрасывают в специальный контейнер.
V. Хранение вакцин. При неправильном хранении вакцины теряют активность. Условия хранения и использования приведены в инструкции изготовителя, прилагаемой к каждой вакцине. Ниже приведены правила хранения часто употребляемых вакцин.
А. Температура хранения вакцин не должна превышать 2—8°C (если в инструкции не указана другая), при транспортировке — 10°C. Замораживать вакцины нельзя.
Противопоказания и меры предосторожности. Поскольку любая вакцина обладает побочными действиями, вакцинацию проводят только в том случае, когда ожидаемая польза значительно превосходит риск осложнений. Противопоказаниями к вакцинации служат следующие состояния.
А. Высокая лихорадка. Инфекция верхних дыхательных путей без лихорадки не служит противопоказанием к вакцинации.
Б. Иммунодефициты. В этом случае противопоказаны живые вакцины. Их можно применять лишь после нормализации иммунитета. Инактивированные вакцины и анатоксины использовать можно.
В. Во время лечения кортикостероидами, антиметаболитами, цитостатиками, антилимфоцитарным иммуноглобулином и при проведении лучевой терапии противопоказаны живые вакцины.
Г. Беременность, гемобластозы. Противопоказаны живые вакцины.
Д. После применения нормальных иммуноглобулинов и переливания плазмы или цельной крови вакцинация противопоказана в течение 8 нед.
Е. Одновременное применение нескольких вакцин противопоказано, если не подтверждены его эффективность и безопасность.
Ж. Аллергическая реакция на данную вакцину в анамнезе. При этом также противопоказаны сходные с ней вакцины. Больным с аллергией к яйцам, куриному и утиному мясу противопоказаны вакцины, приготовленные из вирусов, выращенных на эмбрионах кур и уток: противогриппозная вакцина и вакцина против желтой лихорадки. Вакцины, приготовленные из вирусов, выращенных в культуре куриных или утиных фибробластов, например противокоревая вакцина, обычно не содержат антигенов яйца, хотя при введении больным с аллергией к яйцам иногда все же вызывают аллергические реакции. При выраженной аллергии к яйцам перед вакцинацией ставят кожную пробу с вакциной и при необходимости проводят десенсибилизацию (J. J. Herman, R. Radin, R. Schneiderman. Allergic reactions to measles (rubeola) vaccine in patients hypersensitive to egg protein. J. Pediatr. 102:196, 1983). При подозрении на аллергию к белкам, используемым при изготовлении вакцины, подбирают вакцину, изготовленную по другой технологии, или проводят следующие мероприятия.
источник